Stents: Eine neue Therapie der Ösophagusvarizenblutung
|
|
|
- Lioba Bretz
- vor 7 Jahren
- Abrufe
Transkript
1 Erscheinungsort: Wien; Verlagspostamt: A-8600 Bruck an der Mur Jahrgang 9 / Ausgabe 5/05 ISSN INTENSIV - NEWS Forum für Intensiv- und Notfallmedizin Österreichische Gesellschaft für Internistische und Allgemeine Intensivmedizin (ÖGIAIM) Deutsche Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN) Stents: Eine neue Therapie der Ösophagusvarizenblutung Abb. 1: Ösophagusstent in Position Abb. 2: Nach Entfernung (Stent 1 Woche in situ) Ösophagusvarizen stellen eine der häufigsten klinischen Manifestationen der portalen Hypertension bei Patienten mit Leberzirrhose dar. Nach Auftreten einer Ösophagusvarizenblutung bei Leberzirrhose ist die mit einer Mortalität von 30 bis 40% innerhalb der 6 Wochen nach Auftreten der Erstblutung extrem erhöht (De Franchis R; Gastroenterol Clin North Am 1992; 21: ). Bei 47-84% der Patienten kommt es innerhalb der nächsten Wochen zu einer neuerlichen Blutungsepisode, 70% versterben innerhalb des ersten Jahres (Graham DY, Gastroenterology 1981; 80:800; Pagliaro L, Efficacy and efficiency of treatments in portal hypertension. In de Francis R, ed. Portal Hypertension, Blackwell Science, 1996; 159, D Amico G. Hepatology 1995; 22:332). Bei Auftreten einer akuten Ösophagusvarizenblutung steht zunächst die Stabilisierung des Kreislaufs im Vordergrund. Die Standardtherapie besteht aus intensivtherapeutischen Maßnahmen einschließlich spezieller medikamentöser, endoskopischer und tamponierender Verfahren, um die Blutung zu stoppen. Durch Ausschöpfen dieser Maßnahmen kommt es in ca. 90% zu einem Blutungsstopp (Garcia-Tsao G. Gastroenterology 2001; 120:726). Neben der intravenösen Gabe vasoaktiver Substanzen (Somatostatin, Octreotid, Glycylpressin) gehören endoskopisch etablierte Methoden wie Sklerotherapie, Gummibandligatur und Histoacryl- Injektion zur Standardbehandlung. Gemäß der Literatur findet sich ein diskreter Vorteil der Gummibandligatur im Vergleich zur Sklerotherapie. Neue Daten lassen auch alternativ die Histoacryl-Injektion als sinnvoll erscheinen. Gastherausgeber: Univ.-Prof. R. Schöfl und Ösophagusstent bei Varizenblutung Konsensus portale Hypertension Konsensus akute Pankreatitis Images in Intensive Care Internistische Intensivstationen Kongresse Arbeitsgemeinschaft für Intensivpflege Archiv:
2 Ease of Use TPE Multiple Therapies Eine Geräteplattform - alle Blutreinigungsverfahren! Complete Set Range Entdecken Sie die Welt der und sichern Sie sich Ihre Therapieoptionen für die Zukunft. Ob kontinuierliche Nierenersatzverfahren, Plasmapherese, Hämoperfusion... Entscheiden Sie! Acute Renal Failure Research Framework Gambro Hospal GmbH Lochhamer Straße 15 D Planegg-Martinsried Tel +49 (0) Fax +49 (0)
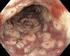
3 Ösophagusstent bei Varizenblutung Nach primärem Blutungsstopp durch medikamentöse oder endoskopische Maßnahmen ist eine Planung des weiteren Managements zur Prävention einer Rezidivblutung erforderlich. Dazu gehört die Implantation eines TIPS (transjugulärer intrahepatischer portosystemischer Stentshunt), so wie interventionelle radiologische Methoden. Die chirurgischen Methoden wurden zuletzt im Behandlungskonzept etwas zurückgedrängt. Bei Auftreten von Ösophagusvarizenblutungen als Folge einer hepatalen Dekompensation ist eine Evaluation zur Lebertransplantation erforderlich. Gelingt es jedoch nach Ausschöpfen der erwähnten Methoden nicht, die Blutung zu stoppen, so bleibt häufig nur mehr die Ballontamponade als letzter Ausweg. Am häufigsten dafür verwendet wird die Sengstaken-Blakemore-Sonde, etwas seltener die Linton-Nachlass- Sonde. Die Ballontamponade ist breit verfügbar, führt jedoch immer wieder zu schwerwiegenden Komplikationen (Williams SG; BMJ 1994; 308: 1213). Als häufigste Komplikation treten Drucknekrosen in der Speiseröhre auf. Der Patient kann Flüssigkeit oder sogar seinen eigenen Speichel nicht schlucken. Es besteht Aspirationsgefahr, der Patient sollte intubiert werden und ist intensivpflichtig. Ein Entfernen der Ballontamponade nach 24, spätestens 48 Stunden mit adäquaten Unterbrechungen ist erforderlich. Nicht zu vergessen ist auch, dass in vielen Krankenhäusern keineswegs immer eine 24-Stunden- Verfügbarkeit eines erfahrenen Endoskopikers gegeben ist! Abb. 3: Akute Ösophagusvarizenblutung Blutungsstillung durch Stents? Da aufgrund der vorliegenden Literatur auch in bekannt erfahrenen Zentren trotz Ausschöpfen aller Maßnahmen nur in 90 % ein Stopp der Ösophagusvarizenblutung möglich ist, haben wir nach neuen Möglichkeiten der akuten Blutungsstillung gesucht. Für Patienten mit Leberzirrhose ist es immens wichtig, die Blutung rasch zu stillen, da es durch die intestinale Überladung mit Blut zu einer massiven Eiweißüberlastung und weiteren Problemen wie Enzephalopathie, Infektion u. ä. m. kommt. Deshalb haben wir an der II. Med. Abteilung des AKH Linz gemeinsam mit der 2. Chirurgischen Abteilung sowie dessen Ludwig-Boltzmann-Institut eine neue Möglichkeit der Blutungsstillung gesucht. Die Verwendung selbst expandierender beschichteter Metallstents ist eine etablierte Methode bei stenosierenden Malignomen des Ösophagus (Dormann A; Endoscopy 2004, 36:543; Ramirez FC; Gastrointest Endosc. 1997; 45:360). Abgeleitet davon haben wir einen selbst expandierenden, innen beschichteten Metallstent entwickelt. Nach vorausgegangenen experimentellen Untersuchungen sowie Druckmessungen der Ösophagusvarizen zur Ermittlung des erforderlichen Anpressdruckes ergaben sich als optimale Stentdimensionen ein Durchmesser von 25 mm mit einer Länge von 135 mm und Innenbeschichtung (ELLA-Danis Stent). Zur einfachen Platzierbarkeit wurde ein spezielles Insertionsset entwickelt, welches eine Platzierung des Stents auch ohne Röntgendurchleuchtung möglich macht. An der Spitze des Einführinstruments befindet sich ein insufflierbarer Ballon, der nach Füllung mit Luft an die Cardia gezogen wird. Nach Positionierung (das Einbringen ist, wenn erforderlich, auch über Führungsdraht möglich) wird der Stent freigesetzt, der Ballon abgelassen und das Set entfernt. Der Stent führt zu einer Kompression der Ösophagusvarizen, die ein venöses Niederdrucksystem darstellen. Das Einführungsset ist mit speziellen Sicherheitsmerkmalen ausgestattet, welche Komplikationen bei Fehlplatzierung verhindern. Eine neuerliche Endoskopie zur Kontrolle des Blutungsstopps sowie der korrekten Positionierung ist sofort möglich. Erste Ergebnisse Dieses Verfahren wurde mittlerweile bei mehr als 20 Patienten eingesetzt und hat in allen Fällen zu einem Blutungsstopp geführt. Kurz nach Setzen des Stents war, wie erwähnt, eine endoskopische Nachkontrolle möglich, da es sich ja um keine stenosierende Ösophaguser- INTENSIV - NEWS NOVEMBER
4 Time is Tissue Edwards PreSep Zentralvenöser Oximetriekatheter Mit der Early Goal-Directed Therapy (EGDT) wird eine deutlich geringere Sterblichkeitsrate erzielt. Der integrale Bestandteil der EGDT ist das kontinuierliche Monitoring der zentralvenösen Sauerstoffsättigung (ScvO2) mit dem Edwards PreSep-Katheter (1) Rivers E, Nguyen B, Havstad S, et al: Early goal. directed therapy in the treatment of severe sepsis and septic shock. NEng J Med 2001; 345 (19): Edwards Lifesciences, Edwards, das stilisierte E-logo und PreSep sind Markenzeichen der Edwards Lifesciences Corporation Edwards Lifesciences S.A. Alle Rechte vorbehalten. EG351/12-04/CC Edwards Lifesciences Germany GmbH Edisonstr Unterschleißheim Deutschland Tel: Edwards Lifesciences Austria GmbH Anton Baumgartner Str. 125/1/ Wien Österreich Tel: Edwards Lifesciences A.G. Altsagenstraße Horw Schweiz Tel:
5 Ösophagusstent bei Varizenblutung krankung handelt. Die Patienten konnten schon 2 Stunden nach Setzen des Stents Flüssigkeit sowie Flüssignahrung zu sich nehmen. Die Stents blieben im Schnitt 5-7 Tage im Ösophagus liegen (in einem Fall 14 Tage). Während dieser Zeit war es möglich, alle weiteren erforderlichen Untersuchungen zum weiteren Management der Patienten zu organisieren. Durchgeführt wurden angiographische Untersuchungen, CT- Splenoportographie, MR-Splenoportographie, Druckmessungen für TIPS u. ä. m. Damit ließ sich die endgültige und optimale Therapiestrategie festlegen. Entweder nach TIPS oder kurz vor Ligatur ließen sich die Stents bei allen Patienten problemlos entfernen. Durch Zug an einer Schlaufe am proximalen und am distalen Ende des Stents kommt es bei der Entfernung zu einer Verschmälerung und Elongation des Stents. Alle Stents konnten ohne Rezidivblutung oder wesentliche Schädigung der Schleimhaut extrahiert werden. In Einzelfällen konnte sogar eine Teilthrombosierung einzelner Varizen endosonographisch beobachtet werden. Diese neue und bisher einzigartige Therapieform scheint im ersten Augenblick recht invasiv. Da die Intervention bei allen damit behandelten Patienten komplikationslos und erfolgreich war, ist das System mittlerweile gemäß den europäischen Sicherheitsstandards CE-zertifiziert. Die Stenttherapie wurde nach Ausschöpfen aller bisher etablierten Maßnahmen angewendet. Die Vorteile der neuen Methode bestehen in einem raschen Blutungsstopp und in der gefahrlosen Möglichkeit, sofort nach Implantation des Stents zu endoskopieren. Zwischenzeitlich sind alle weiteren Maßnahmen zur umfassenden Abklärung und Therapieplanung möglich. Der Patient kann problemlos Flüssigkeit trinken und Flüssignahrung zu sich nehmen. Einer allfälligen Aspiration wird durch leichtes Hochlagern des Oberkörpers wie bei allen Stentprozeduren ohne Antirefluxventil begegnet. Ein weiterer Vorteil des neuen Stents liegt in der Platzierbarkeit auch ohne Röntgendurchleuchtung. Dies ermöglicht auch eine Verwendung im notärztlichen Bereich, da das komplette Set in einem Koffer verpackt ist. Die Dimensionen des Stents wurden aufgrund der Pilotuntersuchungen gewählt. Die Länge von 135 mm garantiert, dass das proximale Ende distal des Aortenbogens zu liegen kommt und so lokale Probleme verhindert werden. Es kam zu keinen Spätkomplikationen innerhalb von 30 Tagen. Als eine temporäre Behandlungsmaßnahme erzielt die Stentprozedur bei Ösophagusvarizen einen sofortigen Blutungsstopp und damit die rasche hämodynamische Stabilisierung des Patienten. Weitere Evaluation für die endgültige Therapie, wie TIPS, chirurgische und radiologisch-interventionelle Prozeduren sind möglich, insbesondere ist auch eine Evaluation zur Lebertransplantation. Der pflegerische Aufwand am Patienten wird deutlich verringert. Eine Intubation oder Intensivtherapie ist in den meisten Fällen nicht mehr notwendig. Zusammenfassung Die Verwendung des Stents zur Blutstillung bei sonst nicht beherrschbarer Blutung aus Ösophagusvarizen ist eine innovative Methode, die nach sorgfältiger Selektion und Evaluation an mehr als 20 Patienten, insbesondere in Notfallsituationen, bisher angewendet wurde. Die Prozedur verursacht keine Komplikationen und führt zu sofortigem Blutungsstopp. Weiterentwicklungen des Stents einschließlich der Verwendung biodegradierbarer Materialien sind vorgesehen. Zur Bestätigung dieser Erfahrungen sind größere Studien mit mehr Patienten erforderlich. Dr. Rainer Hubmann II. Medizinische Abteilung Allgemeines Krankenhaus Linz Linz, Österreich rainer.hubmann@akh.linz.at Unter Mitarbeit von: Dr. Markus Sedlak Markus, II. Med. Abt. Dr. Manfred Czompo, Abt. für Pathologie Dr. Peter Pichler, Institut für Radiologie; Dr. Andreas Shamiyeh, II. Chir. Abt. Dr. Jan Danis, II. Chir. Abt. Dr. Georg Biesenbach, II. Med. Abt. AKH-Linz und Ludwig Boltzmann Institut für operative Endoskopie und Laparoskopie Linz, Österreich INTENSIV - NEWS NOVEMBER
6 Konsensus portale Hypertension Österreichischer Konsensus zur Definition und Behandlung von portaler Hypertension und ihrer Komplikationen Der Österreichischen Konsensuskonferenz zur Portalen Hypertension am in Wien ging ein Expertenmeeting mit wichtigen Proponenten der Baveno-III-Konsensuskonferenz am voraus ( Der österreichische Konsensus selbst basiert auf dem Baveno-II-Konsensus bezüglich der portal hypertensiven Blutung (1) und bezüglich der Behandlung von Aszites auf den Empfehlungen des International Ascites Club (2). Der Abschnitt zur TIPS-Implantation basiert auf dem Konsensus der Vienna TIPS Study Group (VTSG) (3). Der Österreichische Konsensus zur portalen Hypertension ist zwischenzeitlich in voller Länge publiziert (4), im Folgenden sollen die wichtigsten therapeutisch relevanten Abschnitte dargestellt werden, wobei insbesondere auf Änderungen und Abweichungen von den oben genannten Konsensusstatements hingewiesen werden soll und die Therapie der akuten Varizenblutung sowie die Sekundärprophylaxe der Varizenblutung im Volltext abgedruckt sind. Die Aszitestherapie wird in dieser Zusammenfassung nicht dargestellt, das Management der spontan-bakteriellen Peritonitis jedoch schon. Diagnose der portalen Hypertension Die Diagnose der portalen Hypertension ist seit Jahren unstrittig und wurde im Konsensus entsprechend der internationalen Richtlinien übernommen. Die wichtigste Modifikation in diesem Abschnitt betrifft die endoskopische Beurteilung von Varizen. Da die in Österreich gebräuchliche Paquet-Klassifikation (5) 4 Varizengrößen vorsieht, die allerdings nicht durch klinische Endpunkte (Blutungsrate, Mortalität, etc.) charakterisiert sind, wurde beschlossen, die Varizeneinteilung zu vereinfachen und an die in internationalen Multizenterstudien gebräuchliche, einfache Einteilung in kleine und große Varizen zu verändern. Weitere Gründe für die Vereinfachung der Klassifikation waren die allgemeine Tendenz, sich auch bei 4 Varizenstadien nicht gerne auf ein Stadium festlegen zu wollen (z. B. Varizen I- II, II.-III, III-IV), wodurch aus 4 Stadien gleich 7 Stadien werden, möglicherweise auch durch die nicht überall vorhandene Kenntnis der genauen Definition der Varizenstadien nach Paquet. Die neue Einteilung in Österreich soll daher lauten: Die Beurteilung des Varizengrades sollten in keine, kleine (< 5 mm Durchmesser) und große (> 5 mm Durchmesser) eingeteilt werden. Prä-Primärprophylaxe der Varizenblutung In der prä-primären Prophylaxe, welche das Management von Patienten mit portaler Hypertension ohne Varizen thematisiert, gab es keine vom internationalen Konsensus abweichenden Empfehlungen. Primäre Prophylaxe Eine medikamentöse Prophylaxe mit nicht-selektiven β-blockern bei Patienten mit portaler Hypertension ist bei Patienten mit Varizen zu empfehlen. Dadurch kann sowohl die Progression der Varizen als auch die Inzidenz einer Varizenblutung reduziert werden. 1. Indikationen für medikamentöse Behandlung/Follow-up Endoskopie: In Erweiterung der Therapieempfehlungen für Patienten mit großen Varizen wird im Österreichischen Konsensus aufgrund rezenter Daten auch die Therapie bei Patienten mit kleinen Varizen gefordert, sodass alle Patienten mit Varizen medikamentös behandelt werden sollen. Der Text lautet: Auch Patienten mit kleinen Varizen (< 5 mm Durchmesser) sollten mit β- Blockern behandelt werden, da auch bei diesen Patienten die Blutungsinzidenz gesenkt werden kann (6). 2. Überwachung der β-blocker-therapie: In der Überwachung hält man sich nun nicht mehr unbedingt streng an eine absolute Mindestherzfrequenz oder an das Ausmaß der Reduktion sondern mehr an das subjektive Gefühl des Patienten, was als Alternative zur Frequenzmessung postuliert wurde: Eine schrittweise Erhöhung der β- Blocker-Dosis bis zu einer Verringerung der Herzfrequenz in Ruhe um 25% (jedoch nicht auf < 50 / min.) oder bis zur maximal tolerierbaren Dosis (Entwicklung von Nebenwirkungen) ist die meist verwendete Vorgangsweise für die Dosis-Einstellung von β-blockern bei Zirrhose-Patienten. Zur Therapiekontrolle der medikamentösen Therapie eignet sich lediglich die invasive Pfortaderdruckmessung (HVPG), welche allerdings in der Primärprophylaxe nicht routinemäßig zur Anwendung kommt. d) Eine Verringerung des HVPG unter 12mmHg oder > 20% des Ausgangswertes vor Therapie ist der einzige geprüfte Parameter, um jene Patienten zu erfassen, die unter β-blocker-therapie vor einer Varizenblutung geschützt sind. Die mittlere be- 6 NOVEMBER 2005 INTENSIV - NEWS
7 Konsensus portale Hypertension nötigte Dosis von Propranolol, um dieses Ziel zu erreichen, liegt zwischen 70 und 80 mg/tag (7). 3. Behandlung von Patienten mit Kontraindikationen oder Intoleranz zu β-blockern: Obwohl die Therapie von Patienten mit β-blocker-intoleranz unklar ist, so erscheint doch die Varizenbandligatur bei diesen Patienten als vernünftige Alternative: Isosorbitmononitrat (ISMN) als Monotherapie ist jedoch keine gute Alternative (8). Immer mehr Daten mit prophylaktischer Ösophagusbandligatur bei großen Varizen (> 5 mm Durchmesser) zeigen, dass diese ähnlich effektiv wie die β-blocker-prophylaxe ist (9). Sie kann deshalb bei β-blocker-unverträglichkeit und großen Varizen eingesetzt werden, insbesondere bei zu erwartender schlechter Blutungstoleranz des Patienten (dekompensierte Zirrhose). Die Anwendung von Kombinationstherapien (β-blockern + ISMN, endoskopischer Behandlung und pharmakologischer Therapie) kann in der Primärprävention nicht empfohlen werden, da sie entweder nicht effektiver sind als Monotherapien oder ihre Anwendung in Studien nicht ausreichend untersucht ist. Akute Varizenblutung, Rezidivblutung Die Definition der akuten Varizenblutung und der Rezidivblutung wurde unverändert aus dem Baveno-II-Konsensus übernommen. Behandlung der akuten Varizenblutung: Die Behandlung von Patienten mit akuter Varizenblutung sollte idealerweise in einer Einheit erfolgen, in der das Personal mit der Behandlung dieser Patienten vertraut ist und die notwendigen therapeutischen Interventionen routinemäßig vorgenommen werden. Voraussetzungen: Möglichkeit der engmaschigen hämodynamischen Überwachung kontinuierliche Überwachung der O 2 - Sättigung ausreichend venöser Zugang zur Kreislaufstabilisierung und Infusionstherapie. Die Intubation zur Durchführung der Endoskopie ist wünschenswert bei: massiver unkontrollierter Varizenblutung schwerer hepatischer Enzephalopathie (HE III und IV) Unfähigkeit, eine zumindest 90%-ige O 2 -Sättigung beizubehalten manifeste Aspiration / Aspirationspneumonie 1. Zeitliche Planung der Endoskopie: a) Endoskopie sollte nach Aufnahme so bald wie möglich, nach hämodynamischer Stabilisierung (Patient soll nicht im Schock sein) durchgeführt werden (spätestens innerhalb von 12 Stunden, idealerweise innerhalb der ersten 6 Stunden nach Aufnahme), besonders bei Patienten mit klinisch signifikanten Blutungen oder bei Patienten mit Verdacht auf Zirrhose; b) Bei milder Blutung, welche weder hämodynamische Änderungen verursacht noch Bluttransfusionen erfordern, kann die Endoskopie elektiv erfolgen. 1. Blutvolumenersatz: a) Der Blutvolumenersatz sollte zurückhaltend mittels Erythrozytenkonzentraten erfolgen, um den Hämatokrit zwischen 25-30% (Hämoglobin 9-10 g/dl) zu halten und mit Volumsersatzlösungen, um hämodynamische Stabilität zu gewährleisten. b) Weitere Daten bezüglich der Notwendigkeit der Behandlung von Gerinnungsstörung und Thrombozytopenie müssen erhoben werden; bei schweren Gerinnungsstörungen (NT < 30%) oder Thrombozytopenie (Thrombozytenzahl < / µl) sollte eine Substition mit Fresh Frozen Plasma (FFP) bzw. Thrombozytenkonzentrat jedenfalls erwogen werden. Der Einsatz von Prothrombin-Komplex Konzentraten sollte vermieden werden. 2. Antibiotikaprophylaxe um bakterielle Infektionen/spontan bakterielle Peritonitis zu verhindern: a) Antibiotika-Prophylaxe ist ein wesentlicher Bestandteil der Therapie und sollte unbedingt vor der Endoskopie begonnen werden. Verabreicht werden sollten Breitspektrumantibiotika oral oder intravenös (10). Alle Patienten sollten auf das Vorhandensein einer Infektion untersucht werden. 3. Prävention/Therapie der hepatischen Enzephalopathie: a) Laktulose kann oral oder durch eine naso-gastrale Ernährungssonde oder Einlauf gegeben werden, um eine hepatische Enzephalopathie zu verhindern, obwohl die Wirkung fraglich belegbar ist. b) Bei Vorliegen einer Enzephalopathie sollte L-Ornithin-L-Aspartat in den ersten h intravenös zusammen mit ausreichender Flüssigkeitssubstitution, später je nach Bedarf oral verabreicht werden. 4. Prognoseeinschätzung: a) Die Child-Pugh-Klassifikation ist nicht ausreichend, um individuelle Risken und Prognose abzuschätzen und der zusätzliche Nutzen anderer prognostischer Indikatoren sollte festgelegt werden. b) Der Effekt anderer chronischer Krankheiten, Nierenversagen, bakterielle Infektionen, HCC und aktive Blutung bei der Endoskopie sollten in Studien evaluiert werden. c) Ein HVPG von >20 mmhg ist mit einem signifikant erhöhten Versagen der Blutungskontrolle und einer signifikant erhöhten Mortalität assoziiert (11). INTENSIV - NEWS NOVEMBER
8 Pharmaforum der Brahms AG Procalcitonin als zuverlässiger Marker bei Pneumonien Ambulant erworbene Pneumonien treten in Deutschland mit einer Häufigkeit von ca pro Jahr auf. Nicht selten sind diese bakteriellen Infektionen Auslöser für eine Sepsis. Ein Großteil der in die PROWESS-Studie eingeschlossenen Patienten hatten als Ursache für ihre schwere Sepsis eine Pneumonie. Aus diesem Grunde ist es notwendig, diese Erkrankung frühzeitig zu erkennen und suffizient zu behandeln. In einer Studie von Christ-Crain et al., die Patienten mit Erkrankungen der unteren Atemwege einschloss, konnte gezeigt werde, dass mit Procalcitonin (PCT) auch ein lokales bakterielles Geschehen wie eine Pneumonie identifiziert werden kann. Das ist mit dem sensitiven PCT-Test auf der vollautomatisierten KRYPTOR-Plattform möglich. Innerhalb von 20 Minuten liegt das Ergebnis vor. Ausgeschlossen werden können damit auch Erkrankungen, deren Ursache nicht bakterieller Natur ist, wie z. B. eine COPD oder Asthma. Diese mögliche Differenzierung führte in dieser Studie zu einer Verringerung des Antibiotikaverbrauchs von ca. 50%, weil Patienten mit Erkrankungen, deren Ursache viraler Natur ist, keine unnötige Antibiose bekamen. Eine weitere nicht zu unterschätzende Folge ist bei Vermeidung von nicht indizierter Gabe von Antibiotika die Vermeidung von Resistenzen. Im Krankenhaus tritt eine weitere Form der Lungenentzündung auf, die beatmungsassoziierte Pneumonie (VAP = ventilator associated pneumonia). Sie ist auf Intensivstationen eine häufige Komplikation, die rund 15 35% aller beatmeten Patienten betrifft (Vincent 2004). Die VAP hat eine erhöhte Morbidität, Mortalität und Kosten zur Folge (Warren 2003). Neben präventiven Maßnahmen spielt auch die Therapie eine wichtige Rolle. Auch hier sind Antibiotika Mittel der Wahl. Die genauen Therapieregime unterscheiden sich z. T. erheblich von einander (Vincent 2004). Neben einer optimalen antimikrobiellen Therapie sind auch schon Versuche, die das Immunsystem der Patienten stärken sollen, unternommen worden. Die Ergebnisse mit Interferon- und G-CSF waren allerdings eher ernüchternd (Nakos 2002, Cochrane 2004). Ein neues Prinzip zum Monitoring dieser Patienten bietet die Nutzung des Biomarkers PCT. Chastre et al. verwendeten in einer Studie mit Patienten mit VAP PCT zur Erkennung von Therapieversagern und zur prognostischen Beurteilung der Patienten. Dabei zeigte sich PCT als zuverlässiger Parameter. Wenn nach länger andauernder Beatmung noch ein erhöhter PCT-Wert vorlag, hatten die Patienten ein 64 mal höheres Risiko zu versterben. Das gleichfalls geprüfte CRP dagegen war zur Beurteilung ungeeignet. PCT gibt damit dem Arzt als erster Biomarker die Möglichkeit, direkte therapeutische Konsequenzen aus den erhaltenen Werten abzuleiten und erhöht die Therapiesicherheit des Arztes. Literatur bei den Verfassern. Dr. Rainer Bernd Kosanke, Dr. Wilfried Beier B R A H M S Aktiengesellschaft Neuendorfstr. 25, Hennigsdorf I M P R E S S U M Herausgeber: Österr. Gesellschaft für internistische und allgemeine Intensivmedizin (ÖGIAIM) und Deutsche Gesellschaft für internistische Intensivmedizin und Notfallmedizin (DGIIN) Erscheinungsort: Wien Verbreitung: Deutschland, Österreich, Schweiz Für den Inhalt verantwortlich: Prof. Dr. Wilfred Druml, Prof. Dr. Karl Werdan, Prof. Dr. Christian Madl, DGKP Christian Vaculik Beirat: Prof. Dr. R. Erbel, PD Dr. U. Janssens, Prof. Dr. M. Joannidis, Prof. Dr. H.P. Kierdorf, Prof. Dr. G. Kreymann, Prof. Dr. A. Laggner, Prof. Dr. K. Lenz, Prof. Dr. B. R. Ruf, Prof. Dr. Erich Schmutzhard, Prof. Dr. G.W. Sybrecht, Prof. Dr. H.J. Trappe, PD Dr. A. Valentin, Prof. Dr. S. Weilemann. Prof. Dr. Ch. Wiedermann Der Inhalt namentlich gekennzeichneter Beiträge spiegelt die Meinung der Verfasser wider und muss nicht mit jener der ÖGIAIM, DGIIN bzw. Redaktion übereinstimmen. Ziele der INTENSIV-News: Information und Diskussionforum zu aktuellen Themen der Intensivmedizin und Notfallmedizin Kommentare und Zuschriften erbeten an: Für die ÖGIAIM: wilfred.druml@meduniwien.ac.at; für die DGIIN: karl.werdan@medizin.uni-halle.de; für die Arbeitsgemeinschaft für Intensivpflege: christian@vaculik.priv.at Internet: Heftpreis: 6,50, Jahresabonnement: 39,- Verleger/Anzeigen: Medicom Verlags GmbH, Koloman-Wallisch-Platz 12, Postfach 1, A-8600 Bruck/Mur Tel.: +43/3862/ , Fax: +43/3862/ Medicom Schweiz VerlagsgmbH, Baarerstrasse 86a, CH-6300 Zug Tel.: +41/41/ , Fax: +41/41/ office@medicom.cc, Intensiv-News-Archiv unter:
9 Konsensus portale Hypertension 5. Gebrauch von Ballon Tamponade: a) Ballon Tamponade sollte nur bei massiver, endoskopisch nicht stillbarer Blutung als temporäre Überbrückung verwendet werden, bis die endgültige Behandlung eingeleitet werden kann. 6. Pharmakologische Behandlung: a) Bei suspizierter Varizenblutung sollte so schnell wie möglich die Verabreichung von vasoaktiven Medikamenten begonnen werden, noch bevor diese endoskopisch definitiv diagnostiziert wird. b) Zur Verfügung stehen einerseits das Vasopressin-Analogon Terlipressin (Bolusapplikation), sowie Somatostatin und sein Analogon Octreotid (Dauerinfusion). c) Die medikamentöse Therapie mit vasoaktiven Medikamenten kann bis zu 5 Tage fortgesetzt werden (Studien sind über 5 Tage gelaufen), um eine frühe Rezidivblutung zu verhindern, im Anschluss daran sollte unmittelbar mit der medikamentösen Sekundärprophylaxe begonnen werden. Dosierungsempfehlungen: Terlipressin-Anwendung: Initial 2 mg als Bolus alle 4 h, wenn 24 h lang blutungsfrei, dann weiter mit 1 mg Bolus alle 4 h für mindestens weitere 24 h bis max. 5 Tage Somatostatin-Anwendung: Initial 500 µg als Bolus, danach 500 µg/h (7 µg/kg/ h) als Perfusor, wenn 24 h lang blutungsfrei, dann weiter mit 250 µg/h (3.5 µg/kg/h) für mindestens weitere 24 h bis max. 5 Tage Octreotid-Anwendung: Initial 50 µg als Bolus, danach 50 µg/h als Perfusor, wenn 24 h lang blutungsfrei, dann weiter mit 50 µg/h für mindestens weitere 24 h bis max. 5 Tage 7. Endoskopische Behandlungen (Ösophagusvarizenblutung): a) Bei akuter Blutung kann entweder eine Ligatur oder endoskopische Sklerosierung durchgeführt werden. b) Endoskopische Behandlungen werden am besten in Verbindung mit pharmakologischer Therapie verwendet, welche vorzugsweise vor der Endoskopie begonnen werden sollte. c) Selbst wenn keine aktive Blutung bei der Endoskopie festgestellt werden kann, wird eine endoskopische Varizentherapie empfohlen. d) Es gibt derzeit keinen Konsens über die Anwendung von Cyanoacrylat in der unstillbaren Ösophagusvarizenblutung. Als Ultima Ratio wurde diese Methode jedoch wiederholt erfolgreich eingesetzt. Sekundäre Prophylaxe der akuten Varizenblutung 1. Therapie: Die erste Wahl in der Sekundärprophylaxe ist die medikamentöse Therapie: Entweder mit β-blockern (wenn deren Wirksamkeit mittels HVPG-Messung kontrolliert werden kann) oder als Kombination β-blocker mit ISMN (wenn keine Messung zur Verfügung steht oder die β-blocker-therapie alleine ineffektiv ist). Als gleich effektive Therapie steht die zyklische Ösophagusbandligatur zu Verfügung, um rezidivierende Varizenblutungen zu verhindern. Die Kombination aus endoskopischer und medikamentöser Therapie wird derzeit in prospektiven Studien evaluiert.patienten mit fortgeschrittener Leberschädigung sollten für die Lebertransplantation evaluiert werden. Die endoskopische und/oder medikamentöse Behandlung sollte weiter angewandt werden. 2. Behandlung von Patienten mit Unverträglichkeit / Kontraindikation zu β- Blockern: a) Die Ösophagusbandligatur ist die bevorzugte Behandlung, um rezidivierende Varizenblutung bei Patienten zu verhindern, die eine Kontraindikation oder Unverträglichkeit für eine medikamentöse Therapie haben. b) Die ISMN-Monotherapie ist keine sinnvolle Alternative zur Therapie mit β-blockern. 3. Behandlung von Patienten mit niedrigem Risiko (gute Leberfunktion, ausreichende Blutungstoleranz) und Versagen der medikamentösen Therapie: a) Die Varizenbandligatur ist die Methode der Wahl bei Rezidivblutung (oder fehlender adäquater Drucksenkung) unter medikamentöser Prophylaxe, obwohl die Bandligatur gerade bei diesen Patienten nur eine mäßiggradige Effektivität haben könnte (12). Die medikamentöse Therapie sollte dennoch fortgesetzt werden. b) Ein TIPS oder gelegentlich auch ein chirurgischer Shunt ist eine sinnvolle Therapie für Patienten mit niedrigem Risiko, bei denen die medikamentöse und endoskopische Rezidivblutungsprophylaxe wiederholt (zumindest zweimal) scheitert. c) Durch die deutlich verbesserte Haltbarkeit und Überlebensrate des gecoateten TIPS stellt dieser eine potentiell attraktive Behandlungsalternative für Patienten mit Versagen der medikamentösen/endoskopischen Rezidivblutungsprophylaxe dar (13, 14). Der mögliche Stellenwert einer früheren elektiven TIPS- Implantation (bereits als Erstmaßnahme der Rezidivblutungsprophylaxe) wird in derzeit laufenden Studien geprüft, hat bisher aber schon sehr positive Resultate erbracht (15). d) Die chirurgische Devaskularisation (Sperroperation) ist eine Methode der Ultima ratio, wenn das Auftreten von Rezidivblutungen weder medikamentös noch endoskopisch verhindert werden kann und die Anlage eines TIPS oder Shunts nicht möglich ist. INTENSIV - NEWS NOVEMBER
10 Konsensus portale Hypertension 4. Behandlung für Hochrisikopatienten, bei denen die medikamentöse/endoskopische Therapie versagt: a) TIPS ist die empfohlene Behandlung für ausgewählte Hochrisikopatienten, bei denen die medikamentöse und endoskopische Rezidivblutungsprophylaxe wiederholt (zumindest zweimal) scheitert. b) Diese Patienten sollten für eine Lebertransplantation in Betracht gezogen werden. Portale hypertensive Gastropathie (PHG), gastrische antrale vasale Ektasien (GAVE) 1. Die PHG ist definiert duch den makroskopischen Aspekt des mosaikähnlichen Schleimhautmusters. Zu unterscheiden ist die PHG mit und ohne Blutungszeichen (16). 2. GAVE (Gefäßektasien im Antrum = Wassermelonenmagen) ist eine spezielle klinische, endoskopische und histopathologische Entitiät, welche endoskopisch durch eine Anhäufung von roten Punkten gekennzeichnet ist, die als lineares Muster angeordnet sind oder als zerstreute Läsionen (die dann aber durch Antrumbiopsie bestätigt werden muss): GAVE kann unter anderen Bedingungen als bei Leberzirrhose gesehen werden. 3. Die Häufigkeit von: a) Akuter PHG-Blutung ist niedrig (weniger als 3% in drei Jahren). b) Chronische Blutungen bei PHG liegen bei ca % in drei Jahren. 4. Die Läsionen können sich im Laufe der Zeit verändern (schwanken, verschlechtern oder verbessern). 5. Behandlung der akuten Blutung bei PHG: a) Vasoaktive Medikamente werden mit einer hohen Erfolgsrate (70-100%) in unkontrollierten Studien verwendet. b) Notfall-TIPS oder Shunt-Chirurgie sollten als Ultima ratio bei Nichtansprechen auf vasoaktive Medikamente verwendet werden. 6. Behandlung der chronischen Blutung bei PHG: a) β-blocker, und wenn erforderlich Eisen, sind die erste Wahl der Behandlung. b) β-blocker und Isosorbide-5-Mononitrate, sowie andere Therapien (z. B. langwirkendes Somatostatin), sollten untersucht werden. c) Behandlung sollte auf unbestimmte Zeit fortgesetzt werden. d) TIPS ist eine Rettungsmaßnahme bei PHG-assoziierten Blutungen, welche vermutlich auf einen Abfall des Portaldrucks reagieren könnten. 7. Behandlung der Blutung bei GAVE: Der Argonplasmakoagulation bei GAVE ist eine effektive Maßnahme bei nicht allzu starken Blutungen. Fundusvarizen (GV) 1. Für Varizen im Magen sollte die Klassifikation nach Sarin verwendet werden (17): a) Für Fundusvarizen (GOV2 und IGV1) sollte das Vorhandensein von Red Spots, großen Varizen und einem Child-Pugh Stadium B oder C als Risikofaktoren für eine Blutung betrachtet werden. 2. Fundusvarizen (GOV2, GOV1 + IGV1) haben das höchste Blutungsrisiko. 3. Als Akuttherapie bei Blutung von Fundusvarizen kommen folgende Methoden in Betracht: a) Cyanoacrylatkleber-Injektion in die Varize ist die effektivste Therapie für die akute Fundusvarizen-Blutung b) Endoskopische Varizensklerosierung ist keine Alternative c) Vasoaktive Medikamente können in Verbindung mit anderen Behandlungen verwendet werden. d) Zur Überbrückung bei fehlender Blutungskontrolle kann Ballontamponade eingesetzt werden. d) Banding ist keine etablierte Therapie der Fundusvarizenblutung e) TIPS und Chirurgie werden als Rettungstherapie angesehen 4. Für die langfristige Behandlung der Fundusvarizen gibt es keine gut etablierte und durch randomisiere Studien abgesicherte Therapien: a) Langzeit-Cyanoacrylatklebereinspritzung b) TIPS c) Shunt (für Patienten mit sehr guter Leberfunktion) d) Medikamentöse Drucksenkung mit β-blockern und/oder ISMN Spontan-bakterielle Peritonitis 1. Eine diagnostische Aszitespunktion sollte bei allen ambulanten und stationären Patienten mit neu aufgetretenem oder sich verschlechterndem Aszites durchgeführt werden. Die Diagnostik sollte zumindest die Bestimmung der Neutrophilen-Zahl, des Gesamtproteins im Aszites, des Serum-Aszites Albumingradienten und je eine aerobe und anaerobe Kultur in Blutkulturflaschen umfassen. Eine neuerliche Punktion sollte auch durchgeführt werden, wenn sich systemische Infektionszeichen (klinisch oder laborchemisch) entwickeln. Bei der Aszitespunktion sollten auch zeitgleich Blutkulturen abgenommen werden. Eine positive Blutkultur auch ohne positive Aszi- 10 NOVEMBER 2005 INTENSIV - NEWS
11 Konsensus portale Hypertension teskultur ist ein starker Hinweis auf den verursachenden Keim (18). 2. Eine Neutrophilenzahl im Aszites von >250 / µl (bzw. positiver Harnstreifentest) sollte sofort zum Beginn einer empirischen antibiotischen Therapie mit einem Breitsprektumantibiotikum mit guter gramnegativer Wirksamkeit führen (z. B. Cephalosporin der 3. Generation, Quinolon, Aminopenicillin / Clavulansäure). 3. Bei einer Neutrophilenzahl im Aszites von <250 / µl, aber Vorliegen von klinischen Infektzeichen, sollte ebenfalls eine empirische antibiotische Therapie mit einem Breitsprektumantibiotikum bis zum Vorliegen der Asziteskulturen erfolgen. 4. Patienten mit einer Neutrophilenzahl im Aszites von >250 / µl und klinischem Verdacht auf spontanbakterielle Peritonitis sollten unbedingt Albumin i. v. erhalten: 1.5 g / kg Körpergewicht innerhalb von 6 h nach Diagnose und nochmals 1 g / kg Körpergewicht am Tag 3 (19). Langzeitprophylaxe bei spontan-bakterieller Peritonitis 1. Patienten, die eine Episode einer spontan-bakteriellen Peritonitis überlebt haben, sollten eine Langzeitprophylaxe mit täglich einem oralen Quinolon erhalten. 2. Bei Patienten mit Leberzirrhose und Aszites ohne vorherige Episode einer spontan-bakteriellen Peritonitis kann die Antibiotikaprophylaxe auch dann indiziert sein, wenn das Gesamtprotein im Aszites <1 g / dl ist. Der transjuguläre intrahepatische porto-systemische Shunt (TIPS) in der Therapie der portalen Hypertension (3) Allgemeine Vorraussetzungen für die TIPS-Implantation: Bildgebendes Verfahren zur Darstellung der Durchgängigkeit der anatomischen Strukturen (Lebervenen, Pfortader) als Vorraussetzung für den technischen Erfolg der TIPS-Implantation. Echokardiographie zum Ausschluss einer Herzinsuffizienz oder einer pulmonalen Hypertension. Ausreichende Leberfunktion, d. h., nach Möglichkeit kein Child-Pugh Score > 11 und kein MELD > 18; bei Child Pugh Score >11 und MELD Score > 18 muss die Entscheidung im Einzelfall sehr genau überdacht werden. TIPS bei Varizenblutung: Der TIPS hat keinen Stellenwert in der Primärprävention der Varizenblutung. Der TIPS ist Therapie der 2. oder 3. Wahl in der Sekundärprävention der Varizenblutung. Wenn trotz adäquater pharmakologischer und/oder endoskopischer Therapie zumindest eine Rezidivblutung aufgetreten ist. In manchen Fällen kann der TIPS auch als Therapie der Wahl in der Sekundärprophylaxe eingesetzt werden. Wenn der Patient im Rahmen der ersten Varizenblutung eine sehr schlechte Blutungstoleranz gezeigt hat (z. B. protrahierter Intensivaufenthalt, lange Rekonvalenzenz, starke Verschlechterung der Leberfunktion, etc.). Wenn bei der Varizenblutung ein HVPG von >20 mmhg vorlag (15). Literatur 1. de Franchis R. Updating consensus in portal hypertension: report of the Baveno III Consensus Workshop on definitions, methodology and therapeutic strategies in portal hypertension. J Hepatol 2000; 33: Moore KP, Wong F, Gines P, Bernardi M, Ochs A, Salerno F, Angeli P, et al. The management of ascites in cirrhosis: report on the consensus conference of the International Ascites Club. Hepatology 2003; 38: Angermayr B, Cejna M, Peck-Radosavljevic M. Management von Patienten vor und nach Implantation eines transjugulären intrahepatischen portosystemischen Shunts (TIPS) - Bericht der Vienna TIPS Study Group. Journal für Gastroenterologische und Hepatologische Erkrankungen 2003; 1: Peck-Radosavljevic M, Trauner M, Schreiber F. Austrian consensus on the definition and treatment of portal hypertension and its complications. Endoscopy 2005; 37: Paquet KJ, Oberhammer E. Sclerotherapy of bleeding oesophageal varices by means of endoscopy. Endoscopy 1978; 10: Merkel C, Bolognesi M, Sacerdoti D, Bombonato G, Bellini B, Bighin R, Gatta A. The hemodynamic response to medical treatment of portal hypertension as a predictor of clinical effectiveness in the primary prophylaxis of variceal bleeding in cirrhosis. Hepatology 2000; 32: Abraldes JG, Tarantino I, Turnes J, Garcia-Pagan JC, Rodes J, Bosch J. Hemodynamic response to pharmacological treatment of portal hypertension and long-term prognosis of cirrhosis. Hepatology 2003; 37: Garcia-Pagan JC, Morillas R, Banares R, Albillos A, Villanueva C, Vila C, Genesca J, et al. Propranolol plus placebo versus propranolol plus isosorbide-5-mononitrate in the prevention of a first variceal bleed: a double-blind RCT. Hepatology 2003; 37: Schepke M, Kleber G, Nurnberg D, Willert J, Koch L, Veltzke-Schlieker W, Hellerbrand C, et al. Ligation versus propranolol for the primary prophylaxis of variceal bleeding in cirrhosis. Hepatology 2004; 40: Bernard B, Grange JD, Khac EN, Amiot X, Opolon P, Poynard T. Antibiotic prophylaxis for the prevention of bacterial infections in cirrhotic patients with gastrointestinal bleeding: a meta-analysis. Hepatology 1999; 29: Moitinho E, Escorsell A, Bandi JC, Salmeron JM, Garcia-Pagan JC, Rodes J, Bosch J. Prognostic value of early measurements of portal pressure in acute variceal bleeding. Gastroenterology 1999; 117: Bureau C, Peron JM, Alric L, Morales J, Sanchez J, Barange K, Payen JL, et al. "A La Carte" treatment of portal hypertension: Adapting medical therapy to hemodynamic response for the prevention of bleeding. Hepatology 2002; 36: Cejna M, Peck-Radosavljevic M, Thurnher S, Schoder M, Rand T, Angermayr B, Lammer J. eptfe-covered stent-grafts for revision of obstructed transjugular intrahepatic portosystemic shunt. Cardiovasc Intervent Radiol 2002; 25: Angermayr B, Cejna M, Koenig F, Karnel F, Hackl F, Gangl A, Peck-Radosavljevic M. Survival in patients undergoing transjugular intrahepatic portosystemic shunt: eptfe-covered stentgrafts versus bare stents. Hepatology 2003; 38: Monescillo A, Martinez-Lagares F, Ruiz-del-Arbol L, Sierra A, Guevara C, Jimenez E, Marrero JM, et al. Influence of portal hypertension and its early decompression by TIPS placement on the outcome of variceal bleeding. Hepatology 2004; 40: Primignani M, Carpinelli L, Preatoni P, Battaglia G, Carta A, Prada A, Cestari R, et al. Natural history of portal hypertensive gastropathy in patients with liver cirrhosis. The New Italian Endoscopic Club for the study and treatment of esophageal varices (NIEC). Gastroenterology 2000; 119: Sarin SK, Lahoti D, Saxena SP, Murthy NS, Makwana UK. Prevalence, classification and natural history of gastric varices: a long-term follow-up study in 568 portal hypertension patients. Hepatology 1992; 16: Rimola A, Garcia-Tsao G, Navasa M, Piddock LJ, Planas R, Bernard B, Inadomi JM. Diagnosis, treatment and prophylaxis of spontaneous bacterial peritonitis: a consensus document. International Ascites Club. J Hepatol 2000; 32: Sort P, Navasa M, Arroyo V, Aldeguer X, Planas R, Ruiz-del-Arbol L, Castells L, et al. Effect of intravenous albumin on renal impairment and mortality in patients with cirrhosis and spontaneous bacterial peritonitis. N Engl J Med 1999; 341: Univ. Prof. Dr. Markus Peck-Radosavljevic Abt. f. Gastroenterologie und Hepatologie Klinik f. Innere Medizin IV Medizinische Universität Wien Österreich markus.peck@meduniwien.ac.at INTENSIV - NEWS NOVEMBER
12 PANTOPRAZOL Mein PPI PANTOZOL i.v. Verschreibungspflichtig. Wirkstoff: Pantoprazol-Natrium. Pantozol i.v. gehört zur Klasse der Protonenpumpenhemmer. Zusammensetzung: 1 Durchstichflasche Pantozol i.v. enthält als arzneilich wirksamen Bestandteil: Pantoprazol-Natrium 42,3 mg (entsprechend 40 mg Pantoprazol). Sonstige Bestandteile: Natriumedetat; Natriumhydroxid. Anwendungsgebiete: Zwölffingerdarmgeschwür (Ulcus duodeni); Magengeschwür (Ulcus ventriculi); mittelschwere und schwere Formen der Speiseröhrenentzündung (Refluxösophagitis); Zollinger-Ellison- Syndrom und andere Erkrankungen, die mit einer pathologischen Hypersekretion von Magensäure einhergehen. Gegenanzeigen: Pantozol i.v. sollte bei bekannter Überempfindlichkeit gegen den Inhaltsstoff nicht angewendet werden. Anwendung während der Schwangerschaft und Stillzeit: Die klinischen Erfahrungen bei schwangeren Frauen sind begrenzt. In Reproduktionsstudien bei Tieren wurde eine leichte Fetotoxizität bei Dosen oberhalb von 5 mg/kg beobachtet. Beim Menschen liegen keine Erfahrungen über den Übertritt von Pantoprazol in die Muttermilch vor. Pantoprazol sollte nur angewendet werden, wenn der Vorteil für die Mutter das potentielle Risiko für den Fötus bzw. das Neugeborene übersteigt. Hinweise: Vor der Behandlung sollte eine maligne Erkrankung der Speiseröhre oder des Magens ausgeschlossen werden, da die Behandlung mit Pantoprazol die Symptome maligner Erkrankungen mildern und somit die Diagnose verzögern kann. Ferner sollen bei Patienten mit schweren Leberschäden unter der Therapie mit Pantozol i.v. die Leberenzymwerte kontrolliert werden. Bei Anstieg der Leberenzymwerte sollte Pantozol i.v. abgesetzt werden. Bisher liegen keine Erfahrungen mit einer Behandlung von Kindern vor. Nebenwirkungen: Häufig (1 10%) treten unter Behandlung mit Pantozol i.v. Kopfschmerzen, Oberbauchbeschwerden, Durchfall, Verstopfung oder Blähungen auf. Gelegentlich (0,1 1%) wurde über Übelkeit, Schwindel, Sehstörungen (Verschwommensehen) sowie allergische Reaktionen wie Juckreiz und Hautausschlag berichtet. Sehr selten (<0,01%) wurde über Thrombophlebitis an der Injektionsstelle, periphere Ödeme, schwerer Leberzellschaden mit der Folge von Gelbsucht mit oder ohne Leberversagen, anaphylaktische Reaktionen einschließlich anaphylaktischer Schock, erhöhte Leberwerte (Transaminasen, Gamma-GT), erhöhte Triglyceride, erhöhte Körpertemperatur, Muskelschmerzen, Depression, interstitielle Nephritis, Urtikaria, Angioödeme, schwere Hautreaktionen wie Stevens-Johnson-Syndrom, Erythema multiforme, Lyell-Syndrom sowie Photosensibilität berichtet. Dosierungsanleitung: Die intravenöse Gabe von Pantozol i.v. wird nur empfohlen, wenn eine orale Medikation nicht angezeigt ist. Im Regelfall wird die intravenöse Verabreichung des Inhalts einer Durchstichflasche (40 mg Pantoprazol) einmal täglich empfohlen. Für die Langzeittherapie von Zollinger-Ellison-Syndrom und bei anderen Erkrankungen, die mit einer pathologischen Hypersekretion von Magensäure einhergehen, beträgt die empfohlene Anfangsdosis 80 mg Pantozol i.v. täglich. Im Anschluss kann die Dosierung entsprechend der Bestimmung der Magensäuresekretion individuell eingestellt werden. Bei Dosierung von mehr als 80 mg täglich ist die Tagesdosis auf eine zweimalige Gabe zu verteilen. Art und Dauer der Anwendung: Eine gebrauchsfertige Lösung wird hergestellt, indem der Inhalt einer Durchstichflasche in 10 ml physiologischer Kochsalzlösung gelöst wird. Diese Lösung kann direkt appliziert oder nach Mischen mit 100 ml physiologischer Kochsalzlösung oder 5%iger Glucoselösung angewendet werden. Die gebrauchsfertige Lösung muss innerhalb 12 Stunden angewandt werden. Pantozol i.v. darf nicht mit anderen als den angegebenen Lösungen hergestellt oder gemischt werden. Sobald eine orale Therapie möglich ist, sollte die intravenöse Therapie mit Pantozol i.v. beendet werden und die Therapie mit 40 mg Pantoprazol oral fortgeführt werden. Die Verabreichung sollte intravenös über 2 15 Minuten erfolgen. Hinweise: Bei Patienten mit eingeschränkter Nierenfunktion und bei älteren Patienten soll die Tagesdosis 40 mg Pantoprazol nicht überschreiten. Bei schwerer Leberinsuffizienz ist die Dosierung auf 20 mg Pantoprazol täglich zu reduzieren. Darreichungsformen und Packungsgrößen: Pulver zur Herstellung einer Injektionslösung, Packungen mit 1 Durchstichflasche, Klinikpackungen mit 1 und 10 (10 x 1) Durchstichflaschen. Preise siehe aktuelle Preisliste. ALTANA Pharma Deutschland GmbH, Konstanz (Stand 10/2004)
13 Konsensus akute Pankreatitis Management des Intensivpatienten mit schwerer akuter Pankreatitis Internationale Konsensus-Konferenz Im April 2004 wurde in Washington, DC eine internationale Konsensuskonferenz abgehalten, die Empfehlungen zum Management der schweren, akuten Pankreatitis bei kritisch kranken Patienten erarbeitet hat. Diese Konsensus Empfehlungen wurden Ende 2004 im Journal Critical Care Medicine veröffentlicht (Nathens AB et al; Crit Care Med 2004; 32: ). Die Empfehlungen sind auf jene Intensivpatienten mit schwerer akuter Pankreatitis fokusiert, bei denen eine rasche, progressive Entwicklung zum Mehrorganversagen mit einer prognostizierten Mortalität über 30% und einer Spitalsliegedauer über einem Monat zu erwarten ist. Die Jury der Konsensus-Konferenz setzte sich aus 10 Mitgliedern, wobei sowohl Internisten, Chirurgen und Intensivmediziner vertreten waren, zusammen. Diese Jury beurteilte die Empfehlungen von 24 internationalen Experten auf dem Gebiet der Pankreatitis. Diese Experten wurden im Vorfeld zu der Konsensus-Konferenz ersucht, 6 spezifische Fragen zum Thema der schweren, akuten Pankreatitis zu beantworten. Zu diesen 6 Fragen wurden im Rahmen der Konsensus-Konferenz 23 Evidenz-basierende Empfehlungen abgegeben. Diese Empfehlungen wurden nach Evidenzlevel und Empfehlungsgrad des Center for Evidence Based Medicine, Oxford, United Kingdom (Phillips B et al.; levels_of_ evidence#refs.) eingestuft. Evidenzlevel 1a und Empfehlungsgrad A stellen jeweils den höchsten Level bzw. Grad dar. Folgende 6 spezifische Fragen und folgende 23 Empfehlungen wurden publiziert: Frage 1: Wann soll der Patient mit akuter Pankreatitis auf die Intensivstation transferiert werden? Empfehlung 1: Es gelten die konventionellen Kriterien für die Aufnahme auf die Intensivstation, wobei folgende Risikofaktoren zu berücksichtigen sind: Rasche Verschlechterung des Allgemeinzustandes, hohes Alter, Übergewicht, hoher Flüssigkeitsbedarf, große Pankreasnekrosen (Evidenzlevel: 5; Empfehlungsgrad: D). Empfehlung 2: Patienten mit schwerer, akuter Pankreatitis sollen von einem intensivmedizinisch geführten, multidisziplinären Team betreut werden (Zentrum mit Endoskopie, ERCP, Chirurgie, intervent. Radiologie) (Evidenzlevel: 3a; Empfehlungsgrad: B) Empfehlung 3: Patienten mit schwerer, akuter Pankreatitis benötigen ein enges hämodynamisches Monitoring, eine aggressive Flüssigkeitstherapie, Monitoring der Harnausscheidung, des Säure-Basenhaushaltes und der Oxygenierung; Pankreatitis spezifische Prognose Scores wie Ranson Kriterien oder Glasgow Score und allgemeine intensivmedizinische Prognose Scores (APACHE-II oder SAPS II) sind als gleichwertig anzusehen, ersetzen jedoch nicht ein klinisches Monitoring (Evidenzlevel: 5; Empfehlungsgrad: D). Empfehlung 4: Es wird kein Routinemonitoring von CRP, IL6, Procalcitonin oder Trypsinogen aktiviertes Protein für Prognose bzw. Triage empfohlen (Evidenzlevel: 5; Empfehlungsgrad: D). Empfehlung 5: Es wird empfohlen initial bei diagnostischer Unsicherheit ein Abdomen CT mit Kontrastmittel, wenn keine Kontraindikation besteht, durchzuführen (Evidenzlevel: 5; Empfehlungsgrad: D). Empfehlung 6: Zur Abklärung bzw. Diagnose lokaler abdomineller Komplikationen wird ein Abdomen CT mit Kontrastmittel Stunden nach Symptombeginn durchgeführt (Evidenzlevel: 5; Empfehlungsgrad: D). Frage 2: Sollen Patienten mit akuter schwerer Pankreatitis prophylaktisch Antibiotika erhalten? Empfehlung 7: Bei inkonklusiver Evidenz und unterschiedlicher Expertenmeinung wird keine routinemäßige prophylaktische Therapie mit Antibiotika oder Antimykotika empfohlen. Weitere Studien sind notwendig um mögliche Subgruppen, die von einer prophylaktischen Therapie profitieren zu definieren (Evidenzlevel: 2b; Empfehlungsgrad: B). Empfehlung 8: Es wird keine prophylaktische Anwendung einer selektiven Darmdekontamination empfohlen. Frage 3: Wann und wie soll bei Patienten mit akuter, schwerer Pankreatitis die künstliche Ernährungstherapie durchgeführt werden? Empfehlung 9: Eine enterale Ernährung ist einer parenteralen Ernährung zu bevorzugen. Der Beginn der enteralen Ernährung soll unmittelbar nach initialer Stabilisierung erfolgen und wenn möglich über eine jejunale Sonde (Evidenzlevel: 1a; Empfehlungsgrad: A). Empfehlung 10: Eine parenterale Ernährung ist nur dann indiziert, wenn eine enterale Ernährung auch nach 5 bis 7 Tagen nicht ausreichend möglich ist (Evidenzlevel: 5; Empfeh- INTENSIV - NEWS NOVEMBER
TIPS Indikationen Kontraindikationen - Caveats
 TIPS Indikationen Kontraindikationen - Caveats Erstellt von: Assoz. Prof. Dr. Vanessa Stadlbauer-Köllner, Assoz. Prof. Dr. Thomas Reiberger & Prim. Priv.Doz. Dr. Andreas Maieron 25.4.2017 Arbeitsgruppenleiter
TIPS Indikationen Kontraindikationen - Caveats Erstellt von: Assoz. Prof. Dr. Vanessa Stadlbauer-Köllner, Assoz. Prof. Dr. Thomas Reiberger & Prim. Priv.Doz. Dr. Andreas Maieron 25.4.2017 Arbeitsgruppenleiter
Notfallbehandlung bei Varizenblutung
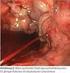 Notfallbehandlung bei Varizenblutung Christine N. Manser a, Thomas Pfammatter b, Beat Müllhaupt a a Klinik für Gastroenterologie und Hepatologie, UniversitätsSpital Zürich b Institut für diagnostische
Notfallbehandlung bei Varizenblutung Christine N. Manser a, Thomas Pfammatter b, Beat Müllhaupt a a Klinik für Gastroenterologie und Hepatologie, UniversitätsSpital Zürich b Institut für diagnostische
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE
 PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Jejunalsonde ist of wünschenswert: aber wie anlegen?
 Jejunalsonde ist of wünschenswert: w aber wie anlegen? Christian Madl Universitätsklinik für Innere Medizin IV Intensivmedizin / Gastroenterologie und Hepatologie AKH-Wien christian.madl@meduniwien.ac.at
Jejunalsonde ist of wünschenswert: w aber wie anlegen? Christian Madl Universitätsklinik für Innere Medizin IV Intensivmedizin / Gastroenterologie und Hepatologie AKH-Wien christian.madl@meduniwien.ac.at
Anhang III. Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage
 Anhang III Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage Hinweis: Diese Zusammenfassung der Merkmale, Etikettierung und Packungsbeilage
Anhang III Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage Hinweis: Diese Zusammenfassung der Merkmale, Etikettierung und Packungsbeilage
Aktuelles zur Prophylaxe und Therapie der Ösophagusvarizenblutung
 AMB 1997, 31, 81 Aktuelles zur Prophylaxe und Therapie der Ösophagusvarizenblutung Zusammenfassung: Die Prognose der Patienten mit Leberzirrhose wird vom Ausmaß der Leberzellinsuffizienz (Child-Pugh-Klasse)
AMB 1997, 31, 81 Aktuelles zur Prophylaxe und Therapie der Ösophagusvarizenblutung Zusammenfassung: Die Prognose der Patienten mit Leberzirrhose wird vom Ausmaß der Leberzellinsuffizienz (Child-Pugh-Klasse)
Die Diagnose einer portalen. Risikostratifizierung und Prophylaxe der akuten Varizenblutung. In diesem Monat. Ist die Katastrophe vermeidbar?
 Ist die Katastrophe vermeidbar? Risikostratifizierung und Prophylaxe der akuten Varizenblutung P. Schiedermaier, D. Grandt Medizinische Klinik I, Klinikum Saarbrücken (Chefarzt: PD Dr. D. Grandt) Alle
Ist die Katastrophe vermeidbar? Risikostratifizierung und Prophylaxe der akuten Varizenblutung P. Schiedermaier, D. Grandt Medizinische Klinik I, Klinikum Saarbrücken (Chefarzt: PD Dr. D. Grandt) Alle
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Paradigmenwechsel in der Gastroenterologie
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie
 GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
Gastrointestinale Blutungen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Gastrointestinale Blutungen Version: Gültig ab: Revision: Verfasser: Gebiet: Gastroenterologie Ausrichtung: diagnostisch therapeutisch Geprüft: Genehmigt: 3.0
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Gastrointestinale Blutungen Version: Gültig ab: Revision: Verfasser: Gebiet: Gastroenterologie Ausrichtung: diagnostisch therapeutisch Geprüft: Genehmigt: 3.0
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE
 DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE HANDHABUNG VON LABORWERTVERÄNDERUNGEN Bitte beachten Sie ergänzend auch die Angaben in der Fachinformation.4 MONITORING
DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE HANDHABUNG VON LABORWERTVERÄNDERUNGEN Bitte beachten Sie ergänzend auch die Angaben in der Fachinformation.4 MONITORING
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
PEG in der Geriatrie. Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg
 PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN
 HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis
 Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Venenthrombose. Daniel Staub Angiologie. Dimitrios Tsakiris Hämostasiologie
 Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Habilitation zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med. habil.)
 Aus der Universitätsklinik und Poliklinik für Innere Medizin I an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Wolfgang E. Fleig) Der transjuguläre intrahepatische portosystemische
Aus der Universitätsklinik und Poliklinik für Innere Medizin I an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Wolfgang E. Fleig) Der transjuguläre intrahepatische portosystemische
Komplikationen der Transplantat-Nephrektomie
 Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
GEBRAUCHSINFORMATION: INFORMATION FÜR ANWENDER. Neurobion 100 mg 100 mg 1 mg / 3 ml Injektionslösung Vitamine B 1 + B 6 + B 12
 GEBRAUCHSINFORMATION: INFORMATION FÜR ANWENDER Neurobion 100 mg 100 mg 1 mg / 3 ml Injektionslösung Vitamine B 1 + B 6 + B 12 Lesen Sie die gesamte Packungsbeilage sorgfältig durch bevor Sie mit der Anwendung
GEBRAUCHSINFORMATION: INFORMATION FÜR ANWENDER Neurobion 100 mg 100 mg 1 mg / 3 ml Injektionslösung Vitamine B 1 + B 6 + B 12 Lesen Sie die gesamte Packungsbeilage sorgfältig durch bevor Sie mit der Anwendung
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome
 Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Dekompensierte Leberzirrhose: Was soll, was kann in der Notaufnahme passieren? Felix Rockmann Notfallzentrum Regensburg
 Dekompensierte Leberzirrhose: Was soll, was kann in der Notaufnahme passieren? Felix Rockmann Notfallzentrum Regensburg Warum kommt der Leberzirrhotiker in die Notaufnahme? hydropisch dekompensiert enzephalopatisch
Dekompensierte Leberzirrhose: Was soll, was kann in der Notaufnahme passieren? Felix Rockmann Notfallzentrum Regensburg Warum kommt der Leberzirrhotiker in die Notaufnahme? hydropisch dekompensiert enzephalopatisch
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept
 PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
Hepatitis B. Dr. med. Carl M. Oneta Schaffhauserstrasse Winterthur. Aerztefortbildung im April 2006 in Horgen
 Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Aerztefortbildung im April 2006 in Horgen Interpretation serologischer Befunde Marker Anti-HBc+ HBsAg+ HBeAg+ HBV-DNA Anti-HBs+ Interpretation
Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Aerztefortbildung im April 2006 in Horgen Interpretation serologischer Befunde Marker Anti-HBc+ HBsAg+ HBeAg+ HBV-DNA Anti-HBs+ Interpretation
Diagnostik von Infektionen. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Diagnostik von Infektionen Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Schwerpunkte Einleitung, Uebersicht Klinische Beispiele Sepsis Pneumonie auf der Intensivstation Ausblick
Diagnostik von Infektionen Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Schwerpunkte Einleitung, Uebersicht Klinische Beispiele Sepsis Pneumonie auf der Intensivstation Ausblick
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
PHV-issue: Hydroxyethylstärke (HES) hältige Arzneispezialitäten (Infusionen) Änderungen der Fach- und Gebrauchsinformationen
 Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Gebrauchsinformation: Information für den Anwender
 Gebrauchsinformation: Information für den Anwender Gastrozol 40 mg magensaftresistente Tabletten Wirkstoff: Pantoprazol Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Einnahme
Gebrauchsinformation: Information für den Anwender Gastrozol 40 mg magensaftresistente Tabletten Wirkstoff: Pantoprazol Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Einnahme
Akute auf chronische Lebererkrankung. T. Poralla St. Joseph Krankenhaus Berlin
 Akute auf chronische Lebererkrankung T. Poralla St. Joseph Krankenhaus Berlin 20. 1. 2017 Leberzirrhose Todesursachen Leberversagen 27 % Gastrointestinale Blutung 21 % Hepatozelluläres Karzinom 16 % Infektionen
Akute auf chronische Lebererkrankung T. Poralla St. Joseph Krankenhaus Berlin 20. 1. 2017 Leberzirrhose Todesursachen Leberversagen 27 % Gastrointestinale Blutung 21 % Hepatozelluläres Karzinom 16 % Infektionen
Böses Blut? Übersicht über die aktuelle Literatur Malte Ziemann Institut für Transfusionsmedizin
 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Böses Blut? Übersicht über die aktuelle Literatur Malte Ziemann Institut für Transfusionsmedizin Blut und Infektionen ARD, 24.11.2014 Warum ist Blut böse? Patienten
UNIVERSITÄTSKLINIKUM Schleswig-Holstein Böses Blut? Übersicht über die aktuelle Literatur Malte Ziemann Institut für Transfusionsmedizin Blut und Infektionen ARD, 24.11.2014 Warum ist Blut böse? Patienten
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie
 Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP
 Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter. März 2011
 ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
Freitag, 5. Oktober Schloss Schönbrunn Tagungszentrum
 Sehr geehrte Kolleginnen und Kollegen! Die Hepatologie erlebt derzeit wie kaum ein anderer Bereich der Inneren Medizin einen Wandel: Die Virushepatitis ist heute eine gut behandelbare Erkrankung, im Bereich
Sehr geehrte Kolleginnen und Kollegen! Die Hepatologie erlebt derzeit wie kaum ein anderer Bereich der Inneren Medizin einen Wandel: Die Virushepatitis ist heute eine gut behandelbare Erkrankung, im Bereich
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Hämodynamisches Monitoring. Theoretische und praktische Aspekte
 Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom
 Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Anhang III. Änderungen an relevanten Abschnitten der Fachinformation und der Packungsbeilage
 Anhang III Änderungen an relevanten Abschnitten der Fachinformation und der Packungsbeilage Hinweis: Änderungen an der Fachinformation und der Packungsbeilage müssen unter Umständen im Anschluss durch
Anhang III Änderungen an relevanten Abschnitten der Fachinformation und der Packungsbeilage Hinweis: Änderungen an der Fachinformation und der Packungsbeilage müssen unter Umständen im Anschluss durch
Moxifloxacin hat auch immunmodulierende Wirkungen: Ist kürzer krank länger gesund? - Paradigmenwec
 Moxifloxacin hat auch immunmodulierende Wirkungen Ist kürzer krank länger gesund? Paradigmenwechsel in der antibiotischen Therapie von Atemwegsinfektionen Hamburg (6. März 2006) - Ein Paradigmenwechsel
Moxifloxacin hat auch immunmodulierende Wirkungen Ist kürzer krank länger gesund? Paradigmenwechsel in der antibiotischen Therapie von Atemwegsinfektionen Hamburg (6. März 2006) - Ein Paradigmenwechsel
Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE
 Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg 2011 Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE Autoimmune Lebererkrankungen Autoimmune Lebererkrankungen Autoimmune
Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg 2011 Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE Autoimmune Lebererkrankungen Autoimmune Lebererkrankungen Autoimmune
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe
 Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
INFORMATIONSBROSCHÜRE FÜR PERSONEN MIT TRUVADA ZUR PRÄ-EXPOSITIONS-PROPHYLAXE (PrEP)
 INFORMATIONSBROSCHÜRE FÜR PERSONEN MIT TRUVADA ZUR PRÄ-EXPOSITIONS-PROPHYLAXE (PrEP) Wichtige Informationen zu Truvada (Emtricitabin/ Tenofovirdisoproxilfumarat), um das Risiko einer Infektion mit dem
INFORMATIONSBROSCHÜRE FÜR PERSONEN MIT TRUVADA ZUR PRÄ-EXPOSITIONS-PROPHYLAXE (PrEP) Wichtige Informationen zu Truvada (Emtricitabin/ Tenofovirdisoproxilfumarat), um das Risiko einer Infektion mit dem
Gebrauchsinformation: Information für Anwender. Choleodoron Tropfen Wirkstoffe: Chelidonium majus (Schöllkraut) Ø, Curcuma xanthorrhiza (Gelbwurz) Ø
 1 Gebrauchsinformation: Information für Anwender Choleodoron Tropfen Wirkstoffe: Chelidonium majus (Schöllkraut) Ø, Curcuma xanthorrhiza (Gelbwurz) Ø Lesen Sie die gesamte Packungsbeilage sorgfältig durch,
1 Gebrauchsinformation: Information für Anwender Choleodoron Tropfen Wirkstoffe: Chelidonium majus (Schöllkraut) Ø, Curcuma xanthorrhiza (Gelbwurz) Ø Lesen Sie die gesamte Packungsbeilage sorgfältig durch,
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
di min Dosierung Colidimin auf einen Blick
 C oli di min Dosierung Colidimin auf einen Blick Resorption Rifaximin wird nur zu weniger als 1 % resorbiert und ist ausschließlich im Magen-Darm-Trakt wirksam. (1) gute Verträglichkeit Die nicht-systemische
C oli di min Dosierung Colidimin auf einen Blick Resorption Rifaximin wird nur zu weniger als 1 % resorbiert und ist ausschließlich im Magen-Darm-Trakt wirksam. (1) gute Verträglichkeit Die nicht-systemische
Notfall-ERCP Indikationen - Durchführung - Nachsorge
 Notfall-ERCP Indikationen - Durchführung - Nachsorge Frankfurt 02.05.2013 Jörg Bojunga Medizinische Klinik I Johann Wolfgang Goethe-Universität Frankfurt am Main Grundsätzliche Indikationen zur ERCP Diagnostisch
Notfall-ERCP Indikationen - Durchführung - Nachsorge Frankfurt 02.05.2013 Jörg Bojunga Medizinische Klinik I Johann Wolfgang Goethe-Universität Frankfurt am Main Grundsätzliche Indikationen zur ERCP Diagnostisch
Kriterien für die Anerkennung von Weiterbildungszeiten an einer zugelassenen Weiterbildungsstätte (WBS)
 Kriterien für die Anerkennung von Weiterbildungszeiten an einer zugelassenen Weiterbildungsstätte (WBS) Die Richtlinien über die Befugnis zur Weiterbildung für eine Facharztweiterbildung, einen zugehörigen
Kriterien für die Anerkennung von Weiterbildungszeiten an einer zugelassenen Weiterbildungsstätte (WBS) Die Richtlinien über die Befugnis zur Weiterbildung für eine Facharztweiterbildung, einen zugehörigen
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Efficacy and safety of recombinant human activated protein C for severe sepsis Bernard, G.et al. N Engl J Med 2001; 344:
 RCT: Efficacy and safety of recombinant human activated protein C for severe sepsis Bernard, G.et al. Eignung der Studie für critical appraisal im Rahmen eines EbM Kurses: - typisches Beispiel für Arzneimittelstudie
RCT: Efficacy and safety of recombinant human activated protein C for severe sepsis Bernard, G.et al. Eignung der Studie für critical appraisal im Rahmen eines EbM Kurses: - typisches Beispiel für Arzneimittelstudie
Macht HES Nierenversagen? Eine Analyse von VISEP
 Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Therapie von Lebererkrankungen. Ivo Graziadei Gastroenterologie & Hepatologie Medizinische Universität Innsbruck
 Therapie von Lebererkrankungen Ivo Graziadei Gastroenterologie & Hepatologie Medizinische Universität Innsbruck Virus Fett Alkohol Eisen/Kupfer Medikamente gesunde LEBER Akute Hepatitis Therapieziele Chronische
Therapie von Lebererkrankungen Ivo Graziadei Gastroenterologie & Hepatologie Medizinische Universität Innsbruck Virus Fett Alkohol Eisen/Kupfer Medikamente gesunde LEBER Akute Hepatitis Therapieziele Chronische
GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN. Selenase 100 Mikrogramm/2 ml Lösung zum Einnehmen 100 Mikrogramm Selen in 2 ml Lösung zum Einnehmen
 biosyn Arzneimittel GmbH Schorndorfer Straße 32, 70734 Fellbach, Deutschland GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Selenase 100 Mikrogramm/2 ml Lösung zum Einnehmen 100 Mikrogramm Selen in 2
biosyn Arzneimittel GmbH Schorndorfer Straße 32, 70734 Fellbach, Deutschland GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Selenase 100 Mikrogramm/2 ml Lösung zum Einnehmen 100 Mikrogramm Selen in 2
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
 Gebrauchsinformation: Information für den Anwender Bromhexin Krewel Meuselbach Tabletten 12 mg Wirkstoff: Bromhexinhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält
Gebrauchsinformation: Information für den Anwender Bromhexin Krewel Meuselbach Tabletten 12 mg Wirkstoff: Bromhexinhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Intraabdominelle Pilzinfektionen in der Intensivmedizin
 Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Ambulant erworbene Pneumonie
 Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Gebrauchsinformation: Information für Anwender
 Gebrauchsinformation: Information für Anwender Medivitan iv Fertigspritze 5mg, 1mg, 1,05mg Injektionslösung Wirkstoffe: Pyridoxinhydrochlorid / Cyanocobalamin / Folsäure Lesen Sie die gesamte Packungsbeilage
Gebrauchsinformation: Information für Anwender Medivitan iv Fertigspritze 5mg, 1mg, 1,05mg Injektionslösung Wirkstoffe: Pyridoxinhydrochlorid / Cyanocobalamin / Folsäure Lesen Sie die gesamte Packungsbeilage
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Paradigmenwechsel in der Gastroenterologie. Akute Pankreatitis. Prof. Dr. med. Christian Löser. Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - klinische Bedeutung steigende Inzidenz
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - klinische Bedeutung steigende Inzidenz
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Kopfschmerzen beim Patienten oder beim Arzt?
 Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Gebrauchsinformation: Information für Anwender
 Gebrauchsinformation: Information für Anwender Medivitan iv Ampullen 5mg, 1mg, 1,05mg Injektionslösung Wirkstoffe: Pyridoxinhydrochlorid / Cyanocobalamin / Folsäure Lesen Sie die gesamte Packungsbeilage
Gebrauchsinformation: Information für Anwender Medivitan iv Ampullen 5mg, 1mg, 1,05mg Injektionslösung Wirkstoffe: Pyridoxinhydrochlorid / Cyanocobalamin / Folsäure Lesen Sie die gesamte Packungsbeilage
Vitamin C: Nur für Verbrennungspatienten? Robert Deicher Medizinische Universität Wien
 Vitamin C: Nur für Verbrennungspatienten? Robert Deicher Medizinische Universität Wien Deicher: Vitamin C 1/21 Vitamin C: Nicht nur Antioxidans Cofaktor: Dioxygenasen, Monooxygenasen Signaltransduktion:
Vitamin C: Nur für Verbrennungspatienten? Robert Deicher Medizinische Universität Wien Deicher: Vitamin C 1/21 Vitamin C: Nicht nur Antioxidans Cofaktor: Dioxygenasen, Monooxygenasen Signaltransduktion:
Varizen & Co. Endo Linz Arnulf Ferlitsch Gastroenterologie & Hepatologie Medizinische Universität Wien
 Varizen & Co. Endo Linz 2016 Arnulf Ferlitsch Gastroenterologie & Hepatologie Medizinische Universität Wien Varizen & Co. Diagnostik Surveillance Therapie Akute Blutung Prophylaxe der Blutung Neue Medikamente
Varizen & Co. Endo Linz 2016 Arnulf Ferlitsch Gastroenterologie & Hepatologie Medizinische Universität Wien Varizen & Co. Diagnostik Surveillance Therapie Akute Blutung Prophylaxe der Blutung Neue Medikamente
Gebrauchsinformation: Information für Patienten
 Tropfen gegen Akne Similasan 1 Gebrauchsinformation: Information für Patienten Tropfen gegen Akne Similasan Acidum arsenicosum D 12, Clematis recta D 8, Graphites D 12 Lesen Sie die gesamte Packungsbeilage
Tropfen gegen Akne Similasan 1 Gebrauchsinformation: Information für Patienten Tropfen gegen Akne Similasan Acidum arsenicosum D 12, Clematis recta D 8, Graphites D 12 Lesen Sie die gesamte Packungsbeilage
Early vs. Late Gibt es einen Algorithmus?
 Early vs. Late Gibt es einen Algorithmus? Interessenskonflikte Vorträge: Abbott GmbH Baxter Deutschland GmbH B. Braun Melsungen AG Fresenius Kabi Deutschland GmbH Nestlé Health Care Nutrition GmbH Pfrimmer
Early vs. Late Gibt es einen Algorithmus? Interessenskonflikte Vorträge: Abbott GmbH Baxter Deutschland GmbH B. Braun Melsungen AG Fresenius Kabi Deutschland GmbH Nestlé Health Care Nutrition GmbH Pfrimmer
Tipps zum Aktenstudium für interne Fallanalysen
 Tipps zum Aktenstudium für interne Fallanalysen Initiative Qualitätsmedizin Prof. Dr. Jochen Strauß HELIOS Klinikum Berlin Buch Dr. Oda Rink FA Peer Review IQM Der Kriterienkatalog Waren Diagnostik und
Tipps zum Aktenstudium für interne Fallanalysen Initiative Qualitätsmedizin Prof. Dr. Jochen Strauß HELIOS Klinikum Berlin Buch Dr. Oda Rink FA Peer Review IQM Der Kriterienkatalog Waren Diagnostik und
Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit
 1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
Gebrauchsinformation: Information für Patienten. Osanit Blähungskügelchen Wirkstoff: Matricaria recutita (Chamomilla) D12
 Seite 1 von 5 Gebrauchsinformation: Information für Patienten Osanit Blähungskügelchen Wirkstoff: Matricaria recutita (Chamomilla) D12 Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie
Seite 1 von 5 Gebrauchsinformation: Information für Patienten Osanit Blähungskügelchen Wirkstoff: Matricaria recutita (Chamomilla) D12 Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
gefragt von der Divertikulitis bis hin zur Sepsis
 Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Protokoll zum 14. und 15. interdisziplinären Qualitätszirkel Hepatitis C/B und Drogengebrauch vom und Management der Leberzirrhose
 1 Protokoll zum 14. und 15. interdisziplinären Qualitätszirkel Hepatitis C/B und Drogengebrauch vom 7.10. und 11.11.2009 Management der Leberzirrhose Experte: Moderation: Leitung: Prim. Univ.Prof. Dr.
1 Protokoll zum 14. und 15. interdisziplinären Qualitätszirkel Hepatitis C/B und Drogengebrauch vom 7.10. und 11.11.2009 Management der Leberzirrhose Experte: Moderation: Leitung: Prim. Univ.Prof. Dr.
Gebrauchsinformation: Information für Patienten. Essentiale forte-kapseln Wirkstoff: Phospholipide aus Sojabohnen
 Gebrauchsinformation: Information für Patienten Essentiale forte-kapseln Wirkstoff: Phospholipide aus Sojabohnen Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Einnahme dieses
Gebrauchsinformation: Information für Patienten Essentiale forte-kapseln Wirkstoff: Phospholipide aus Sojabohnen Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Einnahme dieses
PACKUNGSBEILAGE (CCDS ) (Ref )
 PACKUNGSBEILAGE (CCDS 0110-05) (Ref. 26.09.2013) 1 GEBRAUCHSINFORMATION: INFORMATION FÜR ANWENDER Surbronc 60 mg Filmtabletten Ambroxolhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch,
PACKUNGSBEILAGE (CCDS 0110-05) (Ref. 26.09.2013) 1 GEBRAUCHSINFORMATION: INFORMATION FÜR ANWENDER Surbronc 60 mg Filmtabletten Ambroxolhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch,
Thrombozytopenie: Wann transfundieren?
 Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
 Gebrauchsinformation: Information für den Anwender Bromhexin Krewel Meuselbach Hustensaft 8 mg/10 ml Wirkstoff: Bromhexinhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält
Gebrauchsinformation: Information für den Anwender Bromhexin Krewel Meuselbach Hustensaft 8 mg/10 ml Wirkstoff: Bromhexinhydrochlorid Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält
Hypertonie. Prof. Dr. David Conen MPH Innere Medizin
 Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Botulinumtoxin bei Hyperhidrose
 Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Jahrestagung der Deutschen Gesellschaft für Kardiologie: Kardiogener Schock: Überlebenschancen werd
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Schlafapnoe. Dr. W. Strobel
 Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE
 RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
Behandlung und Prävention der Kachexie: Aber wie?
 Behandlung und Prävention der Kachexie: Aber wie? PD Dr. Britta Wilms Dipl. Ökotrophologin, Sportwissenschaftlerin, M.A. 9. Geriatrischer Ernährungstag 2017 Kachexie Allgemeine Kennzeichen Ungewollter
Behandlung und Prävention der Kachexie: Aber wie? PD Dr. Britta Wilms Dipl. Ökotrophologin, Sportwissenschaftlerin, M.A. 9. Geriatrischer Ernährungstag 2017 Kachexie Allgemeine Kennzeichen Ungewollter
Porto-pulmonale Hypertonie
 IPS Seminar Akutes Leberversagen KSSG 15.01.2013 Portale Hypertonie ist ein klinisches Syndrom Hepatische Encephalopathie Hepatorenales Syndrom - Handout Gastrointestinale Porto-pulmonale Hypertonie Zirrhotische
IPS Seminar Akutes Leberversagen KSSG 15.01.2013 Portale Hypertonie ist ein klinisches Syndrom Hepatische Encephalopathie Hepatorenales Syndrom - Handout Gastrointestinale Porto-pulmonale Hypertonie Zirrhotische
Sonographie bei portaler Hypertonie
 Sonographie bei portaler Hypertonie Gian-Marco Semadeni 2 Klinik Hepatische Encephalopathie Spontane bakterielle Peritonitis Hepatorenale Syndrom 3 Posthepatisch Intrahepatisch Prähepatisch HVPG norm
Sonographie bei portaler Hypertonie Gian-Marco Semadeni 2 Klinik Hepatische Encephalopathie Spontane bakterielle Peritonitis Hepatorenale Syndrom 3 Posthepatisch Intrahepatisch Prähepatisch HVPG norm
Fortgeschrittene Lebererkrankung bei CF und Indikation zur Lebertransplantation. Patrick Gerner Universitätskinderklinik Essen
 Fortgeschrittene Lebererkrankung bei CF und Indikation zur Lebertransplantation Patrick Gerner Universitätskinderklinik Essen Portale Hypertension, Oesophagusvarizen S.A. 21 J. Oesophagusvarizen Grad 3,
Fortgeschrittene Lebererkrankung bei CF und Indikation zur Lebertransplantation Patrick Gerner Universitätskinderklinik Essen Portale Hypertension, Oesophagusvarizen S.A. 21 J. Oesophagusvarizen Grad 3,
