Diagnose Arterielle Hypertonie Organprotektive Therapiestrategien Samstag, 25. September 2004 Schloß Grafenegg
|
|
|
- Robert Jasper Hofmeister
- vor 6 Jahren
- Abrufe
Transkript
1 Diagnose Arterielle Hypertonie Organprotektive Therapiestrategien 2004 Samstag, 25. September 2004 Schloß Grafenegg
2 Faculty Univ.-Ass. Univ.-Prof. Dr.Rudolf Günter Berger Christ Universitätsklinik für Innere Medizin II, Abteilung für Kardiologie, Wien Prim. Univ.-Prof. Dr.Herbert Herbert Frank Frank Donauklinikum Tulln, Tulln, Abteilung für für Innere Medizin, Tulln Innere Medizin, Tulln o. Univ.-Prof. Univ.-Prof. Dr. DDr. Friedrich Walter Fruhwald H. Hörl Universitätsklinik für Innere Medizin IV, Universitätsklinik für Innere Medizin, Abteilung für Nephrologie, AKH Wien Abteilung für Kardiologie, Graz o. Univ.-Prof. DDr. Lueder Deecke Univ.-Prof. Dr. Gottfried Heinz Universitätsklinik für Neurologie, AKH Wien Universitätsklinik für Innere Medizin II, Univ. Abteilung Prof. für Dr. Kardiologie, Dieter Magometschnigg Wien Institut für Hypertonie, Wien Univ.-Prof. Dr. Richard Pacher Univ.-Prof. Universitätsklinik Dr. Hermann für Innere Toplak Medizin II, Universitätsklinik Abteilung für Kardiologie, für Innere Wien Medizin, Graz Univ.-Prof. Dr. Franz X. Roithinger Universitätsklinik Innsbruck, Abteilung für Kardiologie, Innsbruck 1
3 Programm 09:00-09:25: H. Frank, Tulln Hypertonie und linksventrikuläre Hypertrophie 09:35-10:00: W. H. Hörl, Wien Hypertonie und Niere 10:10-10:35: H. Toplak, Graz Hypertonie und metabolisches Syndrom Pause 11:00-11:25: R. Berger, Wien Hypertonie und Herzinsuffizienz 11:35-12:00: L. Deecke, Wien Hypertonie und Insult 12:10-12:35: D. Magometschnigg, Wien Hypertonie Guidelines
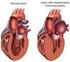
4 Hypertonie und Linksventrikuläre Hypertrophie Herbert Frank Die Linksventrikelhypertrophie (LVH) ist generell dreimal häufiger anzufinden als die koronare Herzerkrankung, ist durch arterielle Hypertonie oder andere kardiovaskuläre Erkrankungen verursacht und wurde über viele Jahre als ernstzunehmender Risikofaktor für die Entwicklung vieler üblicher kardiovaskulärer Erscheinungsbilder verkannt. Erst seit der Framingham Studie, die 5209 Männer und Frauen im Alter zwischen 30 und 62 hinsichtlich der Entwicklung kardiovaskulärer Erkrankungen untersuchte, wird der LVH mit allen ihren Folgeerscheinungen mehr klinische Bedeutung geschenkt. Insgesamt findet sich die LVH bei 16% der Männer bzw. 21% der Frauen ab dem 40.Lebensjahr und stellt einen Hauptrisikofaktor für Herz-Kreislauf-Komplikationen dar. Die LVH wird als Versuch einer myokardialen Adaptation an eine lange bestehende arterielle Hypertonie betrachtet und ist durch eine Zunahme der Masse des kontraktilen Myokards definiert. Durch neue Entwicklungen im Bereich nichtinvasiver, bildgebender Methoden ist es möglich geworden, das Ausmaß einer LVH besser zu diagnostizieren und zu quantifizieren und den Einfluß antihypertensiver Therapien auf eine Muskelmassenreduktion genauer beurteilen zu können. Ein Hauptziel der antihypertensiven Therapie ist es, das kardiovaskuläre Risiko durch indirekte strukturelle Veränderungen der LVH wieder zurückzubilden. Pathophysiologie Eine Druckbelastung des linken Ventrikels führt zu einem hypertrophen Wachstum der kardialen Myozyten, wodurch die normale Struktur des Myokards verzerrt wird. Dieser Prozeß wird als strukturelles, kardiales Remodeling bezeichnet. Dieses Remodeling hat wahrscheinlich die Funktion, den Wand-stress zu normalisieren und die Kontraktilität zu erhöhen. Initial ist das strukturelle Remodeling eine adaptive Antwort auf die Druckbelastung, in weiterer Folge kommt es jedoch zu myofibrillärer Atrophie und Zunahme des myokardialen Kollagens. Die LVH ist zunächst durch eine konzentrische Muskelzunahme gekennzeichnet und geht mit zunehmender Herzschädigung schließlich in eine exzentrische Hypertrophie über. Bei der konzentrischen LVH scheinen die betroffenen pathophysiologischen Regelkreise sowohl die Entstehung eines Hypertonus als auch Umbauvorgänge und organische Folgeveränderungen zu triggern. Bei Kindern hypertoner Eltern wurden noch vor der Manifestation eines Bluthochdruckes ein erhöhter Sympatikotonus objektiviert. Eine gesteigerte Sympathikusaktivität scheint somit ein erster Schritt in der Entstehung der Hypertonie zu sein. Die Folge der Katecholaminstimulation ist eine Erhöhung des peripheren Gefäßwiderstandes, die Herzfrequenz ist zu diesem Zeitpunkt normal oder geringgradig höher, die Herzarbeit nimmt zu. Persistiert der erhöhte Blutdruck kommt es zu funktionellen und strukturellen Veränderungen an Herz und Arterienwand. Zunehmender Gefäßwiderstand bedingt eine Abnahme der dilatativen Reserve der Arterien. Im nächsten Schritt bewirkt eine Endotheldysfunktion sowie die glatten Muskelzellen und das Bindegewebe betreffende Alterationen eine zunehmende Wandstarre der Gefäße und dadurch eine weitere Abnahme der dilatativen Reserve und Zunahme der Blutflußgeschwindigkeit sowie Aktivierung des Renin-Angiotension-Aldosteron-Systems. Hyperreninismus hat eine vermehrte Angiotensin-II-Bildung zur Folge. Dies führt einerseits zu Vasokonstriktion, andererseits zu einer gesteigerten Aldosteronsekretion und dadurch, analog der Wirkung von atrialem natriuretischem Peptid (ANP) oder Deoxykortikosteron, zu einer geänderten Salzaufnahme bzw. tubulären Natrium- Rückresorption. Zudem bedingt Angiotensin-II eine gesteigerte Bildung des Vasokonstriktors Endothelin sowie eine Modifikation der Genexpression kontraktiler Proteine glatter Muskelzellen und dadurch die Entstehung der myokardialen Hypertrophie. Die forcierte Stimulation der AT II-Rezeptoren sowie auch der Adrenorezeptoren hat eine Änderung der Genexpression und Bildung von embrionalen Proteinen, die auf Hypertrophie ausgerichtet sind, zur Folge. Andererseits stimulieren AT II und Aldosteron die Proliferation des kardialen Bindegewebes. Die LVH als Risikofaktor Die erhöhte Gesamtmortalität bei vorliegender LVH ist durch ein erhöhtes Risiko eines sudden death zu erklären. Eine Reihe von pathogener Mechanismen können dafür verantwortlich gemacht werden. Myokardiale Ischämie: Die Zunahme der linksventrikulären Muskelmasse steigert direkt den myokardialen Sauerstoffverbrauch, bei jedoch unveränderter vaskulärer Versorgung, sodaß es zu einem klassischen Mismatch von gesteigertem Sauerstoffverbrauch bei jedoch gleichbleibender Sauerstoffversorgung kommt. Eine langanhaltende Erhöhung des Blutdruckes führt zusätzlich zu einer 2
5 atherosklerotischen Deposition und damit zu einer weiteren Verringerung der Sauerstoffversorgung. Vorallem die subendokardialen Schichten sind aufgrund der erhöhten Wandspannung bei erhöhtem enddiastolischen Ventrikeldruck besonders gefährdet. Herzinsuffizienz: Die erhöhte linksventrikuläre Muskelmasse bedingt eine verminderte Dehnbarkeit des linken Ventrikels während der Diastole. Dadurch steigt der enddiastolische Füllungsdruck an und der koronare Blutfluß nimmt ab. Als Folge der chronischen myokardialen Ischämie bei LVH und des fortgeschrittenen Remodelings sinkt die Auswurfleistung und es kommt zur ventrikulären Dilatation, die die kardiale Situation weiter verschlechtert. Kontraktilität und Pumpfunktion nehmen weiter ab und schließlich resultiert eine Herzinsuffizienz. In diesem Stadium ist die Hypertonie meist nicht mehr präsent. Arrhythmien: Die ventrikulären Ektopien können entweder auf dem arrhythmogenen Effekt der erhöhten LV Masse selbst, auf der LVH bezogenen myokardialen Ischämie und Fibrose oder auf der LV Dysfunktion beruhen. Diese Faktoren sind jedoch im Einzelnen oder auch gesamtheitlich Auslöser der lebensbedrohlichen Rhythmusstörungen bei LVH. Abb.: Pathophysiologie der arterielle Hypertonie und die Entwicklung zum sudden death Diastolische Dysfunktion Viele Patienten mit arterieller Hypertonie und verifizierter LVH klagen über Belastungsdyspnoe, die sogar bis zur akuten Ruhedyspnoe führen kann. Die Dyspnoe kann bei Hypertonikern das Leitsymptom der bestehenden diastolischen Dysfunktion sein. Die linksventrikuläre Hypertrophie entwickelt sich bei der arteriellen Hypertonie als Ergebnis einer Drucküberlastung des linken Ventrikels und kann somit zur linksventrikulärer Relaxationsstörung und diastolischen Dysfunktion führen. Bei erhöhter diastolischer Wandspannung infolge der peripheren arteriellen Hypertonie kommt es zu einer Addition von Sarkomeren in Reihe, zu einer Muskelfaserverlängerung, die eine exzentrische Hypertrophie bewirkt. Bei Vorliegen dieser Myokardhypertrophie nimmt die Relaxationsgeschwindigkeit aufgrund der eingeschränkten Ventrikeldehnbarkeit und dadurch die frühdiastolische Kammerfüllung ab. Die Abnahme der frühdiastolischen Kammerfüllung wird aber durch einen Anstieg des atrialen Druckes kompensiert, der in weiterer Folge zur Druckerhöhung in den Lungenvenen führt und für das Auftreten der Belastungsdyspnoe verantwortlich ist. Durch die Zunahme des Wandstress und die dadurch bedingte langdauernde Hypoperfusion der subendokardialen Schichten kommt es gleichzeitig zu strukturellen Veränderungen des Myokards mit Zunahme der Muskelfaserdicke und Entwicklung des myokardialen Remodelings. Dieses Remodeling führt zu Veränderungen der passivelastischen Eigenschaften, welche für die Zunahme der Kammersteifigkeit und damit für den Anstieg des Füllungswiderstandes verantwortlich sind. Die zunehmende Abnahme der frühdiastolischen Kammerfüllung und auch die kompensatorische Steigerung des atrialen Druckes bei der diastolischen Ventrikelfüllung kann mittels transmitralem Doppler diagnostiziert und beurteilt werden. Ausdruck einer diastolischen Dysfunktion ist eine gestörte E/A Ratio im transmitralem Doppler. Schlußfolgerung Die LVH ist eine ernstzunehmende Erkrankung, die bei 23-48% der Hypertoniker diagnostiziert werden kann und mit zunehmendem Alter an Häufigkeit zunimmt. Die erhöhte Mortalität ist vorallem durch den sudden death gekennzeichnet, der durch die myokardiale Ischämie, durch eine latente Herzinsuffizienz und eine erhöhte ventrikuläre Arrhythmieneigung hervorgerufen wird. Eine Regression der LVH ist medikamentös durchaus möglich, wobei flankierende Maßnahmen wie eine konsequente Gewichtsreduktion und Blutdruckkontrolle äußerst notwendig sind. 24
6 Hypertonie und Niere Walter H. Hörl Hypertonie und Niere Nierenversagen a ls Ursache der Hyperton ie Niereninschädigun g durch Hypertonie Angiotensin II, Aldosteron, End othelin, sympathtisches Nervensyste m, oxidativer Stress Progressionsbeschleu nigung renaler Erkr ankungen durch Hypertonie Nierenarterienste nose Glomerulosklerose als Marker der intrarenalen Schädigung Glomerulonephr itis induziert Glomeruloskle rose Hypertonie potenzie rt Glomeruloskleroser isiko Minimale Glomerulo sklerose bei intraren aler Drucksenkung " auch bei systemischer Hyp ertonie " auch bei Glomerulo nephritis plus systemischer Hypertonie 26
7 Angiotensin II und Niere Intrarenale Druckste igerung " Konstriktion Vas efferens > Vas afferens " Glomerulosklerose " Proteinurie / Albuminu rie Wachstumsfaktor (TGF- β1-induktion) Profibrogener/pr oinflammatorischer F aktor " Transkriptionsfaktor NF-kB " Chemokinfreisetzun g Aldosteron und Niere Nach subtotaler Neph rektomie " arterielle/intraren ale Hypertonie " Proteinurie/Albumi nurie " Glomerulosklerose " Nebenniere nrindenhyperp lasie Aldosteron " Natrium/Angiotensin II-Sensi tivität _ " Fibrose/Narbenbi ldung (TGF- β1) " Prognosefaktor unter AII-Rezeptoran tagonisten-therapie " Eplerenon 28
8 Optimal Treatment for Hypertensive Patients with Atherosclerotic Renal Artery Stenosis? Nordmann AJ et al. Am J Med 114:44-50, 2003 Studie mit 210 Patienten Angioplastie signifikant effe ktiver bei Blutdruckreduktion als a ntihypertensive Medika tion Keine Unterschiede in d er Nierenfunktion Patienten mit Angioplastie " Mehr offene Niere narterien nach 12 Monaten (52% versus 19%) " Weniger antihyperte nsive Medikamente " Weniger kardiovaskulä re und renovaskulä re Komplikationen 10 2
9 Hypertonie und metabolisches Syndrom Hermann Toplak 12 2
10 14 2
11 16 2
12 Hypertonie und Herzinsuffizienz Rudolf Berger Die Framingham-Studie enthüllte die arterielle Hypertonie als die häufigste Ursache einer Herzinsuffizienz. Überdies bestätigte eine neue Analyse des Framingham- Programms, dass die arterielle Hypertonie auch der wichtigste Risikofaktor für die Entwicklung einer Herzinsuffizienz ist. Diese Ergebnisse wurden auch durch andere große Studien bestätigt (Medicare study, Danish Diamond study). Eine weitere wichtige Ursache einer Herzinsuffizienz stellt die koronare Herzerkrankung dar, zu deren Entwicklung die arterielle Hypertonie ebenso maßgeblich beiträgt. Traditionellerweise versteht man unter dem Begriff der chronischen Herzinsuffizienz die Diagnose einer systolischen linksventrikulären Dysfunktion mit den Zeichen einer Links- oder Rechtsherzdekompensation. In den letzten Jahren zeigte sich jedoch, dass bei mindestens einem Drittel der Patienten mit Symptomen der chronischen Herzinsuffizienz keine systolische sondern eine diastolische linksventrikuläre Dysfunktion vorliegt. Die häfigsten Ursachen hierfür sind wiederum die arterielle Hypertonie, weiters die koronare Herzerkrankung und der Diabetes mellitus. Die chronische Herzinsuffizienz ist eine Erkrankung des älteren Menschen: Die zunehmende Lebenserwartung führt dazu, dass immer mehr Menschen die Manifestation der Erkrankung Herzinsuffizienz bei vorhandenem Risikofaktor Hypertonie erleben. Man unterscheidet eine adaptive und eine pathologische Hypertrophie des Myokards. Bei der adaptiven Hypertrophie bleiben die relativen Anteile von Myozyten (75%), Gefäßen (21%) und Kollagen (4%) gleich, es kommt nur zu einer absoluten Zunahme dieser Komponenten. Diese Art der Hypertrophie entsteht durch reine Erhöhung der Nachlast und somit der Wandspannung, man findet sie bei Athleten (Sportlerherz). Bei der pathologischen Hypertrophie kommt es auch zu einer absoluten Zunahme aller Komponenten, der relative Anteil der Myozyten nimmt jedoch ab (z.b. 54%), während der Anteil des Kollagens auch relativ deutlich zunimmt (z.b. 25%). Diese relative Zunahme des Bindegewebes ist verursacht durch eine Zunahme von wachstumsfördernden Faktoren wie Angiotensin oder Aldosteron (renale Hypertension) oder durch eine Abnahme wachstumshemmender Substanzen wie NO (essentielle Hypertonie: Endotheliale Dysfunktion mit verminderter NO-Freisetzung perivaskuläre Fibrose, übergreifend auf das Interstitium). Durch diese absolute und relative Bindegewebsvermehrung kommt es zu einer Zunahme der Ventrikelsteifigkeit und somit zur diastolischen Funktionstörung. Die fortgeschrittene Hypertrophie führt schließlich zum Zelluntergang von Myozyten durch Apoptose (Programmierter Zelltod - bei deutlich erhöhter diastolischer Wandspannung) und Nekrose (Schädigung der Zellmembran toxisch durch erhöhte Katecholamin-Spiegel oder ischämisch). Zur Zellschädigung trägt auch die Mikroangiopathie (perivaskuläre Fibrose) diagnostisch erkennbar an der abnehmenden koronaren Flußreserve bei, wodurch es zu einer kardialen Minderversorgung kommt. Der fortschreitende Zelluntergang führt schließlich zur systolischen Dysfunktion (Ekzentrische Hypertrophie bei Gefügedilatation). Entsprechend der Entwicklung der morphologischen Veränderungen und der Klinik kann man diagnostisch 4 Erkrankungsstadien abgrenzen: Grad I: Diastolische LV- Dysfunktion ohne LVH; Grad II: Diastolische LV-Dysfunktion mit LVH; Grad III: Diastolische LV-Dysfunktion bei EF > 50% mit Symptomatik (deutliche Dyspnoe und radiologischen Stauungszeichen); Grad IV: Dilatative Kardiomyopathie mit LVH und EF < 50%. Die medikamentöse Behandlung der Hypertonie führt zur dramatischen Senkung des Auftretens von Herzinsuffizienz. Alle antihypertensiven Medikamente zur Behandlung der Hzinsuffizienz, wie Diuretika, ACE-Hemmer, Angiotensin II Rezeptor Blocker, Beta-Blocker und Aldosteron-Antagonisten, reduzieren die Linksventrikelhypertrophie. Auch Ca-Kanal Blocker vermindern die Linksventrikelhypertrophie, zeigten jedoch keinen vorteilhaften Einfluss bei der Behandlung der Herzinsuffizienz. Die American Heart Association und das American College of Cardiology haben eine Stadieneinteilung der Herzinsuffizienz definiert, bei der das Stadium I Erkrankungen mit hohem Risiko zur Entwicklung einer Herzinsuffizienz umfasst, allen voran die arterielle Hypertonie. Die hohe Mortalität und Morbidität der Folgeerkrankung Herzinsuffizienz sollte bei der Aufklärung und Behandlung von Patienten mit arterieller Hypertonie beachtet werden. 18 2
13 Hypertonie und Insult Lueder Deecke Die Hypertonie ist immer noch Risikofaktor Nr. 1 beim zerebralen Insult. Die konsequente Behandlung der arteriellen Hypertonie hat in Nordamerika die Schlaganfallshäufigkeit und inzidenz drastisch gesenkt. In der Alten Welt ist der Schlaganfall jedoch leider immer noch eher im Zunehmen als im Abnehmen begriffen-eine Aufforderung, noch gesundheitsbewusster zu werden. Definition: Schlaganfall ist ein plötzliches neurologisches Ereignis, verursacht entweder durch Ischämie (80%) oder Blutung (20%). Der ischämische Schlaganfall ist unter 2 Gesichtspunkten zu charakterisieren: 1. durch das betroffene Hirnareal und 2. durch den ätiologischen Mechanismus. Der hämorrhagische Schlaganfall ist charakterisiert entweder als subarachnoidal (5%) oder intrazerebral (intraparenchymal, 15%). Die transitorische ischämische Attacke (TIA) ist ein plötzliches gefäßbezogenes fokales neurologisches Defizit, das sich wieder voll zurückbildet. TIAs werden in klassischer Weise definiert als maximal 24 Stunden, in der Regel aber weniger als eine Stunde dauernde zerebrovaskuläre Ereignisse. Eine TIA sollte nicht als separate Entität sondern als Vorbote für ischämischen Schlaganfall und damit als willkommene Gelegenheit für ein ärztliches Eingreifen aufgefasst werden. Wir merken uns also, dass die Hypertonie auch für die Hirnblutung Risikofaktor Nr. 1 ist, wollen uns aber hier an unser Thema Hypertonie und Insult, also ischämischen Insult, halten. Schlaganfall ist die Hauptursache für Behinderung und die dritthäufigste Ursache für Tod (nach Krebs und Herzinfarkt). Frauen haben bis zum Alter von 75 Jahren niedrigere Schlaganfallsraten als Männer, dann gleichen sich die Geschlechter an. Modifizierbare Risikofaktoren: Hypertonie hat das höchste bevölkerungsbezogene Risiko von allen modifizierbaren Risikofaktoren für Schlaganfall, und Blutdrucksenkung führt nachweislich zu dramatischer Verminderung des Schlaganfallrisikos (Gorelick et al. 1999). Die Risikoverminderung für ersten Schlaganfall für die mit Antihypertonika behandelten Patienten beträgt 25 bis 47% (O Brien et al. 1999). Sowohl der diastolische wie der systolische Hochdruck sind mit Exzessrisiko für Schlaganfall verbunden. Auch die alleinige Reduzierung einer systolischen Hypertonie, selbst beim älteren Menschen, hat erwiesenermaßen die Schlaganfallsraten merkbar gesenkt (SHEP Cooperative Research Group 1991). Patienten, die mit Antihypertonika unterdosiert behandelt werden, haben immer noch ein höheres Schlaganfallrisiko als die adäquat Eingestellten (Klungel et al. 1999). Die empfohlenen Maßnahmen zur Senkung des Schlaganfallrisikos bestehen in: 1.) Einstellen des Blutdruckes unter Werte von 140/90 mmhg, 2.) häufiger Blutdruckmessung durch den Arzt und 3.) Blutdruckmessung durch den Patienten zuhause (Gorelick et al. 1999). Angesichts der Tatsache, dass Senkung des diastolischen Blutdruckes um 5 bis 6 mmhg das Schlaganfallrisiko um 42% reduzieren kann, sollte der Basisarzt maximal motiviert sein, hohen Blutdruck mit äußerster Akribie und ohne Kompromisse zu diagnostizieren und zu therapieren (Gorelick et al. 1999). Literatur: Gorelick PB, Sacco RL, Smith DB et al: Prevention of a first stroke: a review of guidelines and a multidisciplinary consensus statement from the National Stroke Association. JAMA 281: 1112, 1999 O Brien AA, Rajkumar C, Bulpitt CJ et al: Blood pressure lowering for the primary and secondary prevention of stroke: treatment of hypertension reduces the risk of stroke. J Cardiovasc Risk 6: Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension. SHEO Cooperative Research Group. JAMA 265: Klungel OH, Stricker BHC, Paes AH, et al: Excess stroke among hypertensive men and women attributable to undertreatment of hypertension. Stroke 30:
14 Hypertonie Guidelines 2004 Dieter Magometschnigg Die Österreichische Gesellschaft für Hypertensiologie hat unter der Organisation und Koordination ihres Past-Präsidenten Univ. Prof. Dr. Gert Mayer, in enger Anlehnung an die Guidelines der European Society of Hypertension (ESH) und European Society of Cardiology (ESC), ihre kurzgefaßten Richtlinien in einer handlichen Taschenbroschüre im Verlag Krause & Pachernegg GmbH im Jahr 2004, publiziert. Folgende Themen werden darin behandelt: - Diagnostik und Klassifikation des Blutdruckes, - Erweiterte Diagnostik, - Therapieindikationen und Therapieziele, - Therapie allgemein, - Therapie bei speziellen Folge- bzw. Begleit erkrankungen, - Therapie in speziellen Situationen bzw. Kollektiven. Diagnostik und Klassifikation des Blutdruckes In diesem Bereich gehen die österreichischen Empfehlungen weit über die internationalen hinaus, die nach wie vor gelegentliche Arztmessungen als Goldstandard beschreiben. Bei uns wird empfohlen, dass an Stelle einzelner Arztmesswerte 30 Messwerte zu beurteilen sind. Die Regeln zur Blutdruckdiagnostik lauten: Regel 1: Um die Höhe der Blutdrücke eines Patienten einzuschätzen, braucht man mindestens 30 Meßwerte. Regel 2: Wenn 7 oder mehr von 30 Meßwerten 135/85 mmhg sind, liegt eine Hypertonie vor. Die Regel stützt sich auf den statistischen Begriff des Q3, der Grenze zwischen dem oberen Quartil (25%) und dem mittleren Quartil. Dieser Parameter wurde gewählt, weil sein Wert (135/85) gleich dem Wert ist, der in den ESH-ESC Guidelines als Grenzwert zur Beurteilung der Selbstmeßwerte empfohlen wird. Außerdem ist diese Definition gleich der, die in den JNC 6 - Guidelines zur Beurteilung der ABM-Tagesblutdrücke publiziert worden war. Die Vorteile einer Blutdruckbeurteilung auf der Basis vieler Werte sind, dass: 1. Die Reproduzierbarkeit der Werte stark zunimmt. Für einen Mittelwert aus 30 Werten beträgt das Konfidenzintervall etwa 10mmHg. 2. Daraus folgt, dass auch im Einzelfall Therapieeffekte mit wesentlich höherer Sicherheit erkannt werden. Erweiterte Diagnostik Da das primäre Therapieziel der Hochdruckbehandlung die maximale Senkung der kardiovaskulären Morbidität und Mortalität ist, und diese auch von anderen Risikofaktoren gesteuert wird, müssen diese zusätzlich zu den Befunden, die zum Ausschluß einer sekundären Hypertonie nötig sind, erhoben werden. Neben Anamnese und Status werden explizit die folgenden Laborund Hilfsbefunde empfohlen: Labor: NBZ, HbA1c, Lipidstatus (Chol. ges., HDL, LDL, Triglyzeride) Hämatokrit, Hämoglobin, Nierenblute (Kreatinin und errechnete glomeruläre Filtrationsrate), Harnsäure, Elekrolyte (Na, K, Cl), C-reaktives Protein und Harnanalyse inkulsive Mikroalbumin. Hilfsbefunde: Bauchumfang. EKG. Echo: Niere und Nebenniere, Herz. Carotis: Intima-Media-Dicke und Plaqes. Fundi bei schwerer Hypertonie. Therapieindikation und Therapieziele Ob eine medikamentöse Therapie indiziert ist, wird an Hand der erhöhten Blutdrücke und dem Ausmaß des kardiovaskulären Gesamtrisikos entschieden. Sobald Begleit- und Folgeerkrankungen vorliegen, ist eine medikamentöse Therapie indiziert. In jedem Fall sind die assoziierten Risiken adäquat zu behandeln. Als Therapieziel sind normale Blutdrücke anzustreben. Therapie allgemein Ein gesunder Lebensstil und regelmäßiges Blutdruckmonitoring werden, sobald Drücke von 120 /80 mmhg oder mehr gemessen werden, dass bedeutet nahezu universell, empfohlen. Wenn in einem Zeitraum von 3 Monaten die Blutdrücke wiederholt 22 2
15 130/90 mmhg erreichen oder wenn andere Risikofaktoren oder Endorganschäden vorliegen, soll die Empfehlung zur gesunden Lebensweise mit einer Pharmakotherapie erweitert werden. Diese Empfehlung wiederum bedeutet: Wenn die Diagnose Hypertonie gesichert ist, ist zusätzlich zur Empfehlung gesund zu leben eine Pharmakotherapie indiziert. Als medikamentöse Therapie erster Wahl gelten : Diuretika, β-rezeptoren-blocker, Kalziumantagonisten, ACE-Hemmer und AT1-Rezeptorenblocker (ARB). Im Unterschied zu den Empfehlungen der Sozialversicherungen ist die Indikation der ARBs, so wie es international üblich ist, nicht auf Patienten, die unter ACE- Hemmer husten, eingeschränkt. Vasodilatoren wie Dihydralazin und Minoxidil, α-rezeptorenblocker und zentralwirksame Sympatholytika werden zur Kombinationstherapie oder bei speziellen Indikationen empfohlen. Bei der Erstverordnung sollten durchaus auch Kombinationspräparate eingesetzt werden. Hinsichtlich der Höhe der Dosis soll sich der Arzt an den erfolgreichen Landmarkstudien orientieren. In der Regel sind dies nicht die niedrigen, sondern die hohen im Austria Codex gelisteten Dosen. Bei der Mehrzahl der Hypertoniker werden die Zielblutdrücke erst mit einer Therapiekombination aus 3 oder mehr Wirkstoffklassen erreicht. Die Wahl des geeigneten Wirkstoffes ist im Einzelfall abhängig von: - den zusätzlichen Erkrankungen oder Begleitumständen, - der individuellen Verträglichkeit und - der Begleittherapie. Allgemeine Richtlinien stehen in der Hierarchie hinter den individuellen Umständen. 24 2
Leitsymptom Dyspnoe kardial oder doch pulmonal?
 Leitsymptom Dyspnoe kardial oder doch pulmonal? Samstag, 5. September 2009 Loisium Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin Landesklinikum Tulln Univ.-Lekt. OA Dr. Andreas
Leitsymptom Dyspnoe kardial oder doch pulmonal? Samstag, 5. September 2009 Loisium Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin Landesklinikum Tulln Univ.-Lekt. OA Dr. Andreas
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Der Beitrag der arteriellen Hypertonie für die Pathogenese der Herzinsuffizienz
 Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016?
 Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Telmisartan in der antihypertensiven Therapie - Nur Blutdrucksenkung oder mehr?
 Telmisartan in der antihypertensiven Therapie Nur Blutdrucksenkung oder mehr? Bochum (22. November 2007) Herz Kreislauf Krankheiten sind nach wie vor weltweit die Todesursache Nummer eins und letztendlich
Telmisartan in der antihypertensiven Therapie Nur Blutdrucksenkung oder mehr? Bochum (22. November 2007) Herz Kreislauf Krankheiten sind nach wie vor weltweit die Todesursache Nummer eins und letztendlich
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC)
 PKO, Fortbildung Landhaus Donnerstag, 6.9.07 Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC) Die arterielle Hypertonie stellt heute in den Industrieländern einen häufig vorkommenden kardiovaskulären
PKO, Fortbildung Landhaus Donnerstag, 6.9.07 Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC) Die arterielle Hypertonie stellt heute in den Industrieländern einen häufig vorkommenden kardiovaskulären
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Niereninsuffizienz als kardiovaskulärer Risikofaktor
 Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Nichtinvasive kardiologische Diagnostik und Therapie
 Nichtinvasive kardiologische Diagnostik und Therapie Einleitung: Dr. med. László Czopf I. Klinik für Innere Medizin Universität Pécs 2. Feb. 2011 NICHTINVASIVE UND INVASIVE UNTERSUCHUNGEN Wahrscheinlichkeit
Nichtinvasive kardiologische Diagnostik und Therapie Einleitung: Dr. med. László Czopf I. Klinik für Innere Medizin Universität Pécs 2. Feb. 2011 NICHTINVASIVE UND INVASIVE UNTERSUCHUNGEN Wahrscheinlichkeit
Hypertoniemanagement 2008 Quo vadis?
 Hypertoniemanagement 2008 Quo vadis? Samstag, 19. Jänner 2008 Loisium Faculty Prim. Univ.-Prof. Dr. Peter Fasching Abteilung für Innere Medizin V Wilhelminenspital, Wien Prim. Univ.-Prof. Dr. Herbert Frank
Hypertoniemanagement 2008 Quo vadis? Samstag, 19. Jänner 2008 Loisium Faculty Prim. Univ.-Prof. Dr. Peter Fasching Abteilung für Innere Medizin V Wilhelminenspital, Wien Prim. Univ.-Prof. Dr. Herbert Frank
Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf
 60. kardiologisches Expertengespräch Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf Samstag, 24. September 2016 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Universitätsklinik
60. kardiologisches Expertengespräch Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf Samstag, 24. September 2016 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Universitätsklinik
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
Die Ergebnisse der ONTARGET Studie
 Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Max. Sauerstoffaufnahme im Altersgang
 Max. Sauerstoffaufnahme im Altersgang Motorische Hauptbeanspruchungsformen im Alter Anteil chronischer Erkrankungen an den Gesamtkosten in Abhängigkeit vom Alter AOK Bundesverband, Bonn, 2002 Prävalenz
Max. Sauerstoffaufnahme im Altersgang Motorische Hauptbeanspruchungsformen im Alter Anteil chronischer Erkrankungen an den Gesamtkosten in Abhängigkeit vom Alter AOK Bundesverband, Bonn, 2002 Prävalenz
Hypertonie. Prof. Dr. David Conen MPH Innere Medizin
 Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
HOCM. Diagnostik, Risiko, Therapie. PD Dr. Marcel Halbach. Klinik III für Innere Medizin. Herzzentrum der Universität zu Köln
 HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen
 Bluthochdruck (arterielle Hypertonie): Staatsfeind Nr.1 In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen Welchen Blutdruck sollen Patienten haben?
Bluthochdruck (arterielle Hypertonie): Staatsfeind Nr.1 In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen Welchen Blutdruck sollen Patienten haben?
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2
 Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht
 Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht
 Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
DAS KARDIORENALE SYNDROM
 DAS KARDIORENALE SYNDROM Gert Mayer Universitätsklinik für Nephrologie und Hypertensiologie Department Innere Medizin Medizinische Universität Innsbruck gert.mayer@i-med.ac.at FALLVORSTELLUNG 52 Jahre
DAS KARDIORENALE SYNDROM Gert Mayer Universitätsklinik für Nephrologie und Hypertensiologie Department Innere Medizin Medizinische Universität Innsbruck gert.mayer@i-med.ac.at FALLVORSTELLUNG 52 Jahre
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck?
 Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
C Calcium-Antagonisten 60 ff Nebenwirkungen 61 Captopril 46, 50 Prevention Project 51 Carvedilol 59 Claudicatio intermittens 48
 Sachverzeichnis Sachverzeichnis 87 A Abdomen-Sonographie 38 ACE-Hemmer s. Angiotensin- Converting-Enzym-Hemmer Adipositas 5 Adressen 81 Aktivität, körperliche 44 Albuminurie Definition 37 Rückgang unter
Sachverzeichnis Sachverzeichnis 87 A Abdomen-Sonographie 38 ACE-Hemmer s. Angiotensin- Converting-Enzym-Hemmer Adipositas 5 Adressen 81 Aktivität, körperliche 44 Albuminurie Definition 37 Rückgang unter
Renale Anämie und kardiale Morbidität bei Niereninsuffizienz
 Renale Anämie und kardiale Morbidität bei Niereninsuffizienz Roland E. Winkler Rostock C 1 Diabetische Nephropathie und Mortalität Diabetiker mit Proteinurie haben eine 40fach höhere Mortalität als Patienten
Renale Anämie und kardiale Morbidität bei Niereninsuffizienz Roland E. Winkler Rostock C 1 Diabetische Nephropathie und Mortalität Diabetiker mit Proteinurie haben eine 40fach höhere Mortalität als Patienten
Erstdiagnose Hypertonie: Zeit abzuwarten oder Zeit zum Handeln?
 Erstdiagnose Hypertonie: Zeit abzuwarten oder Zeit zum Handeln? Prof. Dr. med. F. P. Limbourg ESH/DHL Hypertoniezentrum Klinik f. Nieren- und Hochdruckerkrankungen Med. Hochschule Hannover Hypertonie:
Erstdiagnose Hypertonie: Zeit abzuwarten oder Zeit zum Handeln? Prof. Dr. med. F. P. Limbourg ESH/DHL Hypertoniezentrum Klinik f. Nieren- und Hochdruckerkrankungen Med. Hochschule Hannover Hypertonie:
3. Prophylaxe-Seminar des KNS. Walter Zidek. Differentialindikation von Antihypertensiva. W. Zidek. Med. Klinik IV
 Differentialindikation von Antihypertensiva W. Zidek Med. Klinik IV Trends in der Hypertonietherapie Nelson & Knapp 2000 Trends in der Hypertonietherapie Ho et al 2010 Antihypertensiva der ersten Wahl
Differentialindikation von Antihypertensiva W. Zidek Med. Klinik IV Trends in der Hypertonietherapie Nelson & Knapp 2000 Trends in der Hypertonietherapie Ho et al 2010 Antihypertensiva der ersten Wahl
3.1 Dauerhafter Hochdruck versus temporärer. 3.1 Dauerhafter Hochdruck versus temporärer Hochdruck
 3.1 Dauerhafter Hochdruck versus temporärer 9 3.1 Dauerhafter Hochdruck versus temporärer Hochdruck A Grundsätzlich muss zwischen den dauerhaften und den temporären Blutdrucksteigerungen unterschieden
3.1 Dauerhafter Hochdruck versus temporärer 9 3.1 Dauerhafter Hochdruck versus temporärer Hochdruck A Grundsätzlich muss zwischen den dauerhaften und den temporären Blutdrucksteigerungen unterschieden
Hochdruck Mikrozirkulation
 Hochdruck Mikrozirkulation Teil I C.M. Schannwell Häufigkeit von Bluthochdruck in Deutschland ca. 16 Millionen insgesamt (20%) 11 Millionen bekannt 5 Millionen unbekannt 9 Millionen therapiert 2 Millionen
Hochdruck Mikrozirkulation Teil I C.M. Schannwell Häufigkeit von Bluthochdruck in Deutschland ca. 16 Millionen insgesamt (20%) 11 Millionen bekannt 5 Millionen unbekannt 9 Millionen therapiert 2 Millionen
T. Neumann. Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen. Jahressymposium Kompetenznetzwerk Herzinsuffizienz
 Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Abstract /Kurzfassung
 Abstract /Kurzfassung Symptomatische Hyperurikämie Harnsäure als Risikofaktor für Herz und Niere Art: Vortrag Ort: Gartensaal Dauer: 60 Min Von: 13.30 14.30 Uhr Am: 28.3.2014 Zusammenfassung: Kardiovaskuläres
Abstract /Kurzfassung Symptomatische Hyperurikämie Harnsäure als Risikofaktor für Herz und Niere Art: Vortrag Ort: Gartensaal Dauer: 60 Min Von: 13.30 14.30 Uhr Am: 28.3.2014 Zusammenfassung: Kardiovaskuläres
Pathomechanismen der Herzinsuffizienz (Part I)
 Pathomechanismen der Herzinsuffizienz (Part I) myokardiale Hypertrophie und ventrikuläre Dilatation sympathoadrenerge Aktivierung Aktivierung des Renin-Angiotensin-Systems (RAS) Alterspezifische Todesursachen
Pathomechanismen der Herzinsuffizienz (Part I) myokardiale Hypertrophie und ventrikuläre Dilatation sympathoadrenerge Aktivierung Aktivierung des Renin-Angiotensin-Systems (RAS) Alterspezifische Todesursachen
Mittwoch, 14 bis 18 Uhr: für Praxispersonal Wissensvertiefung und Lehrverhaltenstraining im Rollenspiel
 Behandlungs- und Schulungsprogramm für Patienten mit Hypertonie Mittwoch, 14 bis 18 Uhr: für Ärzte und Praxispersonal Vorstellung des Behandlungs- und Schulungsprogramms im Rollenspiel, Diskussion über
Behandlungs- und Schulungsprogramm für Patienten mit Hypertonie Mittwoch, 14 bis 18 Uhr: für Ärzte und Praxispersonal Vorstellung des Behandlungs- und Schulungsprogramms im Rollenspiel, Diskussion über
Kompetenzfeld Hypertonie I: Pathophysiologie SS2013
 Kompetenzfeld Hypertonie I: Pathophysiologie SS2013 Lernziele dieser Vorlesung: Folgen des Bluthochdrucks kennenlernen die physikalischen Grundlagen kennenlernen, welche für die Blutströmung und für die
Kompetenzfeld Hypertonie I: Pathophysiologie SS2013 Lernziele dieser Vorlesung: Folgen des Bluthochdrucks kennenlernen die physikalischen Grundlagen kennenlernen, welche für die Blutströmung und für die
INHALT. Blutdruck als funktionelle Größe. Die Regulation des Blutdrucks 18. Definition des Bluthochdrucks (Hypertonie) Ursachen des Bluthochdrucks 27
 INHALT Vorwort 10 Blutdruck als funktionelle Größe lk Blutkreislauf 14 Blutdruck in verschiedenen Abschnitten des Kreislauf-Systems 16 Die Regulation des Blutdrucks 18 Vegetatives Nervensystem 19 Renin-Angiotensin-Aldosteron-System
INHALT Vorwort 10 Blutdruck als funktionelle Größe lk Blutkreislauf 14 Blutdruck in verschiedenen Abschnitten des Kreislauf-Systems 16 Die Regulation des Blutdrucks 18 Vegetatives Nervensystem 19 Renin-Angiotensin-Aldosteron-System
Welches ANTIHYPERTENSIVUM ist wann indiziert? Blutdruck + Lebensalter. Agenda. Bevölkerungspyramiden - Österreich.
 Welches ANTIHYPERTENSIVUM ist wann indiziert? Martin Schumacher Abteilung für Innere Medizin Barmherzige Brüder Marschallgasse 12, 8020 Graz martin.schumacher@bbgraz.at Agenda Bedeutung der Hypertonie
Welches ANTIHYPERTENSIVUM ist wann indiziert? Martin Schumacher Abteilung für Innere Medizin Barmherzige Brüder Marschallgasse 12, 8020 Graz martin.schumacher@bbgraz.at Agenda Bedeutung der Hypertonie
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Bluthochdruck. (Hypertonie)
 (Hypertonie) Copyright by HEXAL AG 2008 Was ist der Blutdruck? Damit das Blut alle Organe und auch die kleinsten Kapillargefäße erreichen kann, muss es mit einem gewissen Druck aus dem Herzen gepumpt werden.
(Hypertonie) Copyright by HEXAL AG 2008 Was ist der Blutdruck? Damit das Blut alle Organe und auch die kleinsten Kapillargefäße erreichen kann, muss es mit einem gewissen Druck aus dem Herzen gepumpt werden.
Die Ergebnisse der ONTARGET Studie
 Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) Vorgestellt am American College of Cardiology, Chicago 31. März 2008 / Prof. Salim
Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) Vorgestellt am American College of Cardiology, Chicago 31. März 2008 / Prof. Salim
D ie Herzinsuffizienz gehört zu den führenden Todesursachen
 Kapitel 2 Herzinsuffizienz D ie Herzinsuffizienz gehört zu den führenden Todesursachen in der westlichen Welt. Während im Alter unter 55 Jahre noch weniger als 1% der Bevölkerung an einer Herzinsuffzienz
Kapitel 2 Herzinsuffizienz D ie Herzinsuffizienz gehört zu den führenden Todesursachen in der westlichen Welt. Während im Alter unter 55 Jahre noch weniger als 1% der Bevölkerung an einer Herzinsuffzienz
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
5.1.7 Anästhesie bei Herzinsuffizienz
 5.1.7 Anästhesie bei Herzinsuffizienz T. Möllhoff 1 Einleitung Die Herzinsuffizienz ist definiert als Zustand, bei der das Herz nicht mehr in der Lage ist, die Gewebe mit genügend Blut und Sauerstoff zu
5.1.7 Anästhesie bei Herzinsuffizienz T. Möllhoff 1 Einleitung Die Herzinsuffizienz ist definiert als Zustand, bei der das Herz nicht mehr in der Lage ist, die Gewebe mit genügend Blut und Sauerstoff zu
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Herzinsuffizienz. Was ist Herzinsuffizienz? Published on Novartis Austria (https://www.novartis.at)
 Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Nierenarterienstenose klinische Relevanz und Therapie
 Nierenarterienstenose klinische Relevanz und Therapie Philipp Eller Abteilung für Angiologie Graz 10. INNERE MEDIZIN UPDATE REFRESHER Nierenarterienstenose (NAST) Arteriosklerose FMD 90%, m>w, >55a 5a
Nierenarterienstenose klinische Relevanz und Therapie Philipp Eller Abteilung für Angiologie Graz 10. INNERE MEDIZIN UPDATE REFRESHER Nierenarterienstenose (NAST) Arteriosklerose FMD 90%, m>w, >55a 5a
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie
 Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Der Akute Herzinfarkt. R. Urbien, Arzt in Weiterbildung, Medizinische Klinik II, Katholisches Klinikum Essen, Philippusstift
 Der Akute Herzinfarkt R. Urbien, Arzt in Weiterbildung, Medizinische Klinik II, Katholisches Klinikum Essen, Philippusstift Koronare Herzerkrankung (KHK) Manifestation der Atherosklerose an den Herzkranzarterien
Der Akute Herzinfarkt R. Urbien, Arzt in Weiterbildung, Medizinische Klinik II, Katholisches Klinikum Essen, Philippusstift Koronare Herzerkrankung (KHK) Manifestation der Atherosklerose an den Herzkranzarterien
Metabolische Effekte des Alkohols
 Alkohol In Industrieländern trinken etwa 70% der Erwachsenen Alkohol, davon 10% exzessiv Tatsächlich alkoholabhängig sind ca. 1,3 1,8 Mio. Deutsche Bis zu 12 g Alkohol bei Frauen (140ml Wein oder 300ml
Alkohol In Industrieländern trinken etwa 70% der Erwachsenen Alkohol, davon 10% exzessiv Tatsächlich alkoholabhängig sind ca. 1,3 1,8 Mio. Deutsche Bis zu 12 g Alkohol bei Frauen (140ml Wein oder 300ml
Therapieresistente Hypertonie: Spironolacton als Zusatztherapie gut wirksam
 AMB 2015, 49, 73 Therapieresistente Hypertonie: als Zusatztherapie gut wirksam Zusammenfassung: Erstmals hat eine randomisierte kontrollierte Studie bei Patienten mit therapieresistenter Hypertonie (nicht
AMB 2015, 49, 73 Therapieresistente Hypertonie: als Zusatztherapie gut wirksam Zusammenfassung: Erstmals hat eine randomisierte kontrollierte Studie bei Patienten mit therapieresistenter Hypertonie (nicht
Neue medikamentöse Standards in der Therapie atherosklerotischer Gefäßerkrankungen
 Neue medikamentöse Standards in der Therapie atherosklerotischer Gefäßerkrankungen Dr. Walter Willgeroth Koronare Herzkrankheit Hauptsächliche Manifestation der Arteriosklerose hinsichtlich Inzidenz und
Neue medikamentöse Standards in der Therapie atherosklerotischer Gefäßerkrankungen Dr. Walter Willgeroth Koronare Herzkrankheit Hauptsächliche Manifestation der Arteriosklerose hinsichtlich Inzidenz und
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Behandlung der arteriellen Hypertonie Perspektiven und Pitfalls
 Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Entstehung und Verhinderung der Arteriosklerose
 Entstehung und Verhinderung der Arteriosklerose Gemeinschaftspraxis für Kardiologie Dr. med. Walter Willgeroth Dr. med. Thomas Wetzel Fachärzte für Innere Medizin -Kardiologie- Märkische Str. 86-88 44141
Entstehung und Verhinderung der Arteriosklerose Gemeinschaftspraxis für Kardiologie Dr. med. Walter Willgeroth Dr. med. Thomas Wetzel Fachärzte für Innere Medizin -Kardiologie- Märkische Str. 86-88 44141
Hypertonie und Niere
 Hypertonie und Niere Hypertonie und Niere Samstag, 17. September 2011 Loisium www.medconvent.at Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin Landesklinikum Tulln Univ.-Lekt.
Hypertonie und Niere Hypertonie und Niere Samstag, 17. September 2011 Loisium www.medconvent.at Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin Landesklinikum Tulln Univ.-Lekt.
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 U N I V E R S I T Ä T S M E D I Z I N B E R L I N Diabetes und Hypertonie Prof. Prof. h.c. Dr. med. Markus van der Giet Charité Universitätsmedizin Berlin Campus Benjamin Franklin Med. Klinik mit SP Nephrologie
U N I V E R S I T Ä T S M E D I Z I N B E R L I N Diabetes und Hypertonie Prof. Prof. h.c. Dr. med. Markus van der Giet Charité Universitätsmedizin Berlin Campus Benjamin Franklin Med. Klinik mit SP Nephrologie
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Anhang III. Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen
 Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Neue Hochdosis-Kombination von Blopress
 Deutsche Zulassung für neue Hochdosis-Kombination von Blopress zur Behandlung von Bluthochdruc Deutsche Zulassung Neue Hochdosis-Kombination von Blopress zur Behandlung von Bluthochdruck Frankfurt am Main
Deutsche Zulassung für neue Hochdosis-Kombination von Blopress zur Behandlung von Bluthochdruc Deutsche Zulassung Neue Hochdosis-Kombination von Blopress zur Behandlung von Bluthochdruck Frankfurt am Main
Diabetes mellitus Spätschäden früh erkennen und richtig behandeln
 Diabetes mellitus Spätschäden früh erkennen und richtig behandeln Dr. Roman Iakoubov - Diabetesambulanz - II. Medizinische Klinik Klinikum rechts der Isar Diabetes und Spätfolgen Diabetes mellitus Überblick
Diabetes mellitus Spätschäden früh erkennen und richtig behandeln Dr. Roman Iakoubov - Diabetesambulanz - II. Medizinische Klinik Klinikum rechts der Isar Diabetes und Spätfolgen Diabetes mellitus Überblick
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Koronare Herzerkrankung 2012
 Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
männlich 75,7% Abb.1: Geschlechtsverteilung der PAVK Patienten
 5. Ergebnisse 5.1. Alters- und Geschlechtsverteilung Das untersuchte Krankengut umfasste 325 Patienten. 246 (75,7 %) waren männlichen, 79 (24,3 %) weiblichen Geschlechts (Abb. 1). Das Durchschnittsalter
5. Ergebnisse 5.1. Alters- und Geschlechtsverteilung Das untersuchte Krankengut umfasste 325 Patienten. 246 (75,7 %) waren männlichen, 79 (24,3 %) weiblichen Geschlechts (Abb. 1). Das Durchschnittsalter
Sekundäre Hypertonie bei Nierenarterienstenose
 Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System
 Gruppe Korff Diese Seite benötigt JavaScript für volle Funktionalität. Gruppenmitglieder Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System Die Herz- und Kreislaufforschung gehört zu den am
Gruppe Korff Diese Seite benötigt JavaScript für volle Funktionalität. Gruppenmitglieder Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System Die Herz- und Kreislaufforschung gehört zu den am
Man ist so alt wie seine Gefäße Koronare Herzkrankheit Schlaganfall Prävention Diagnostik - Therapie
 Man ist so alt wie seine Gefäße Koronare Herzkrankheit Schlaganfall Prävention Diagnostik - Therapie Priv.-Doz.Dr.L.Pizzulli Innere Medizin Kardiologie Herz-und Gefäßzentrum Rhein-Ahr Gemeinschaftskrankenhaus
Man ist so alt wie seine Gefäße Koronare Herzkrankheit Schlaganfall Prävention Diagnostik - Therapie Priv.-Doz.Dr.L.Pizzulli Innere Medizin Kardiologie Herz-und Gefäßzentrum Rhein-Ahr Gemeinschaftskrankenhaus
SIGUP Fachtagung Christian Felix Institut für Anästhesiologie Universitätsspital Zürich
 SIGUP Fachtagung 2010 Christian Felix Institut für Anästhesiologie Universitätsspital Zürich Polymorbide Patienten aus Sicht der Anästhesie Definition (aus Wikipedia, der freien Enzyklopädie) Unter
SIGUP Fachtagung 2010 Christian Felix Institut für Anästhesiologie Universitätsspital Zürich Polymorbide Patienten aus Sicht der Anästhesie Definition (aus Wikipedia, der freien Enzyklopädie) Unter
Ich und sensibel? Höchstens auf Salz
 18 Salz das weiße Gold? Salz und Blutdruck Schon seit langem ist die Kochsalzzufuhr immer wieder in der Diskussion nicht zuletzt aufgrund der engen Verbindung zum Blutdruck. Es ist zwar wissenschaftlich
18 Salz das weiße Gold? Salz und Blutdruck Schon seit langem ist die Kochsalzzufuhr immer wieder in der Diskussion nicht zuletzt aufgrund der engen Verbindung zum Blutdruck. Es ist zwar wissenschaftlich
Perkutane renale Denervation (PRD)
 Perkutane renale Denervation (PRD) W. Schützenberger Th. Lambert 1. Interne Abteilung AKH Linz Eine neue Methode zur Behandlung der (therapieresistenten) arteriellen Hypertonie Hintergrund Arterielle Hypertonie
Perkutane renale Denervation (PRD) W. Schützenberger Th. Lambert 1. Interne Abteilung AKH Linz Eine neue Methode zur Behandlung der (therapieresistenten) arteriellen Hypertonie Hintergrund Arterielle Hypertonie
P a t i e n t W. S.,, 54 Jahre
 08.02.2012 P a t i e n t W. S.,, 54 Jahre 24 Std. Durchschnittswerte 163 mmhg 126 mmhg 94 mmhg Seite 1 08.02.2012 P a t i e n t W. S.,, 54 Jahre Ursachen einer sekundären Hypertonie, inklusive Schlafapnoe
08.02.2012 P a t i e n t W. S.,, 54 Jahre 24 Std. Durchschnittswerte 163 mmhg 126 mmhg 94 mmhg Seite 1 08.02.2012 P a t i e n t W. S.,, 54 Jahre Ursachen einer sekundären Hypertonie, inklusive Schlafapnoe
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Arterielle Gefäß-Steifigkeit und Vitamin K insuffizienz. CSO: Prof. Dr. S. Heymans, Cardiologist President R&D: Dr. P.
 Arterielle Gefäß-Steifigkeit und Vitamin K insuffizienz CSO: Prof. Dr. S. Heymans, Cardiologist President R&D: Dr. P. Kleikers, MD Feb_2018 Wass? Arterielle Gefäß-steifigkeit ist ein Hauptrisikofactor
Arterielle Gefäß-Steifigkeit und Vitamin K insuffizienz CSO: Prof. Dr. S. Heymans, Cardiologist President R&D: Dr. P. Kleikers, MD Feb_2018 Wass? Arterielle Gefäß-steifigkeit ist ein Hauptrisikofactor
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter
 Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arterielle Hypertonie Update 2012
 18. Engadiner Fortbildungstage Scuol / 09.09.2012 Arterielle Hypertonie Update 2012 Prof. P. Greminger Allgemeine Innere Medizin Kantonsspital St.Gallen BLUTDRUCKMESSUNG Bestätigung erhöhter Blutdruckwerte
18. Engadiner Fortbildungstage Scuol / 09.09.2012 Arterielle Hypertonie Update 2012 Prof. P. Greminger Allgemeine Innere Medizin Kantonsspital St.Gallen BLUTDRUCKMESSUNG Bestätigung erhöhter Blutdruckwerte
Indikationen zur gefäßeröffnenden DEUTSCHE. Behandlung der Carotisstenose
 Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
5. Prophylaxe-Seminar des KNS
 Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Sekundärprevention der KHK Standards und Trends
 Sekundärprevention der KHK Standards und Trends Christos Konstas Klinik für Herz- & Thoraxchirurgie, Friedrich-Schiller Schiller-Universität Jena Historisches Wenn Du einen Mann findest mit Herzbeschwerden,
Sekundärprevention der KHK Standards und Trends Christos Konstas Klinik für Herz- & Thoraxchirurgie, Friedrich-Schiller Schiller-Universität Jena Historisches Wenn Du einen Mann findest mit Herzbeschwerden,
Prinzipiell steht die konservative Therapie sowie die Carotis-Thrombendarteriektomie (CEA) und das Carotis-Stenting (CAS) zur Verfügung.
 Carotissonographie 1 Ein generelles Screening auf das Vorliegen einer Carotisstenose wird nicht empfohlen, aber eine Duplex-Carotissonographie kann sinnvoll sein wenn diese 3 Kriterien zutreffen: 1. klinisch
Carotissonographie 1 Ein generelles Screening auf das Vorliegen einer Carotisstenose wird nicht empfohlen, aber eine Duplex-Carotissonographie kann sinnvoll sein wenn diese 3 Kriterien zutreffen: 1. klinisch
Datum: Kontakt: Abteilung: Tel. / Fax: Unser Zeichen: Ihr Zeichen:
 BASG / AGES Institut LCM Traisengasse 5, A-1200 Wien Datum: Kontakt: Abteilung: Tel. / Fax: E-Mail: Unser Zeichen: Ihr Zeichen: 25.06.2015 Mag. pharm. Dr. Ulrike Rehberger REGA +43 (0) 505 55 36258 pv-implementation@ages.at
BASG / AGES Institut LCM Traisengasse 5, A-1200 Wien Datum: Kontakt: Abteilung: Tel. / Fax: E-Mail: Unser Zeichen: Ihr Zeichen: 25.06.2015 Mag. pharm. Dr. Ulrike Rehberger REGA +43 (0) 505 55 36258 pv-implementation@ages.at
Pressemitteilung (Langfassung)
 Pressemitteilung (Langfassung) 13. Tag des Cholesterins der DGFF (Lipid-Liga) e. V. Frauen sind bei Herzerkrankungen klar im Nachteil Frankfurt, 08. Juni 2015 Anlässlich des Tag des Cholesterins am 19.
Pressemitteilung (Langfassung) 13. Tag des Cholesterins der DGFF (Lipid-Liga) e. V. Frauen sind bei Herzerkrankungen klar im Nachteil Frankfurt, 08. Juni 2015 Anlässlich des Tag des Cholesterins am 19.
Nicht selektive β- Sympatholytika
 Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Herz-Kreislauf-Erkrankungen und Herzgesundheit.
 Herz-Kreislauf-Erkrankungen und Herzgesundheit 1 2 Was sind Herz-Kreislauf-Erkrankungen? Der Begriff Herz-Kreislauf-Erkrankungen (HKE) bezeichnet eine Reihe von Erkrankungen, die vom Herzen oder den Gefäßen
Herz-Kreislauf-Erkrankungen und Herzgesundheit 1 2 Was sind Herz-Kreislauf-Erkrankungen? Der Begriff Herz-Kreislauf-Erkrankungen (HKE) bezeichnet eine Reihe von Erkrankungen, die vom Herzen oder den Gefäßen
Mittwoch, 14 bis 18 Uhr: für Praxispersonal Lehrverhaltenstraining. Donnerstag, 9 bis 17 Uhr: für Praxispersonal Lehrverhaltenstraining
 Behandlungs- und Schulungsprogramm für Patienten mit Hypertonie Mittwoch, 14 bis 18 Uhr: für Ärzte und Praxispersonal Vorstellung des Behandlungs- und Schulungsprogramms, Diskussion über Therapie und Praxisorganisation
Behandlungs- und Schulungsprogramm für Patienten mit Hypertonie Mittwoch, 14 bis 18 Uhr: für Ärzte und Praxispersonal Vorstellung des Behandlungs- und Schulungsprogramms, Diskussion über Therapie und Praxisorganisation
Was kann ich gegen das Auftreten von Spätkomplikationen tun?
 Interdisziplinäres Stoffwechsel-Centrum Charité Campus Virchow Klinikum Was kann ich gegen das Auftreten von Spätkomplikationen tun? Bettina Otte Assistenzärztin Blutzuckereinstellung Ursache aller Spätkomplikationen
Interdisziplinäres Stoffwechsel-Centrum Charité Campus Virchow Klinikum Was kann ich gegen das Auftreten von Spätkomplikationen tun? Bettina Otte Assistenzärztin Blutzuckereinstellung Ursache aller Spätkomplikationen
Leitsympton Dyspnoe pulmonal oder doch kardial?
 48. kardiologisches Expertengespräch Leitsympton Dyspnoe pulmonal oder doch kardial? Samstag, 22. Februar 2014 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin
48. kardiologisches Expertengespräch Leitsympton Dyspnoe pulmonal oder doch kardial? Samstag, 22. Februar 2014 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Abteilung für Innere Medizin
AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE
 AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE Prim. Doz. DDr. Manfred Wonisch Ärztlicher Direktor des Franziskus Spitals, Abteilungsleiter der Internen Abteilung des Franziskus Spital Margareten. 2 FRANZISKUS
AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE Prim. Doz. DDr. Manfred Wonisch Ärztlicher Direktor des Franziskus Spitals, Abteilungsleiter der Internen Abteilung des Franziskus Spital Margareten. 2 FRANZISKUS
Dissertation zur Erlangung des akademischen Grades des Doktors der Naturwissenschaften (Dr. rer. nat.)
 Interaktion von Renin-Angiotensin- und NO-System/ Physiologische Untersuchungen zur Herz- und Nierenfunktion in AT 2 -Rezeptordefizienten Mäusen nach L-NAME und DOCA-Salz-Behandlung Dissertation zur Erlangung
Interaktion von Renin-Angiotensin- und NO-System/ Physiologische Untersuchungen zur Herz- und Nierenfunktion in AT 2 -Rezeptordefizienten Mäusen nach L-NAME und DOCA-Salz-Behandlung Dissertation zur Erlangung
Akute Dekompensation der Niere bei Herzinsuffizienz. Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München
 Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
Die neuen Leitlinien zur Hypertonie. S. Achenbach Keine Interessenskonflike
 Die neuen Leitlinien zur Hypertonie S. Achenbach Keine Interessenskonflike Robert Koch Institut, Gesundheitsberichterstattung des Bundes, Heft 43, 2008 Blutdruckbehandlung: 40% weniger Schlaganfall 20%
Die neuen Leitlinien zur Hypertonie S. Achenbach Keine Interessenskonflike Robert Koch Institut, Gesundheitsberichterstattung des Bundes, Heft 43, 2008 Blutdruckbehandlung: 40% weniger Schlaganfall 20%
KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie
 06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
Neues First-Line Therapiekonzept bei arterieller Hypertonie: Mit VIACORAM effektive und gut verträglich
 Neues First-Line Therapiekonzept bei arterieller Hypertonie Mit VIACORAM effektive und gut verträgliche Blutdruckkontrolle München (10. September 2015) - Ab dem 21. September 2015 steht mit VIACORAM (Perindopril/Amlodipin)
Neues First-Line Therapiekonzept bei arterieller Hypertonie Mit VIACORAM effektive und gut verträgliche Blutdruckkontrolle München (10. September 2015) - Ab dem 21. September 2015 steht mit VIACORAM (Perindopril/Amlodipin)
Herzinsuffizienz modernes Krankheitsmanagement
 PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
Anhang III Änderungen an den Zusammenfassungen der Merkmale des Arzneimittels und den Packungsbeilagen
 Anhang III Änderungen an den Zusammenfassungen der Merkmale des Arzneimittels und den Packungsbeilagen Hinweis: Diese Änderungen der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilage
Anhang III Änderungen an den Zusammenfassungen der Merkmale des Arzneimittels und den Packungsbeilagen Hinweis: Diese Änderungen der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilage
