Pneumonie und Pneumonieprävention
|
|
|
- Daniel Thomas
- vor 5 Jahren
- Abrufe
Transkript
1 Anästhesiewerkstatt Weiterbildungsnetzwerk Berlin Pneumonie und Pneumonieprävention T. Reinhart
2 Pneumonie Diagnose Prävention CAP HAP VAP VAT Therapie T. Reinhart Pneumonie 2
3 Ambulant erworbene Pneumonie (CAP)
4 Fall 1-1 Herr von Draussen, 64 Jahre ND: art. Hypertonus, sonst gesund, war noch nie im KH, berufstätig Seit 5 Tagen Husten, seit 2 Tagen eitrig, seit gestern: AZ-Verschlechterung, Fieber Krankenhausaufnahme via Hausarzt Untersuchung: Dyspnoe, AF 30/min, Verschärftes AG rechts HF 105/min, BD 110/85 mmhg, Temperatur 38,8 Labor: Leu 18/nl, CRP 182 mg/l, Krea 1.1 mg/dl, Q 88%, Tc 300/nl. Art. BGA: Raumluft: ph=7.44, po 2 =54 mmhg, pco 2 =30 mmhg 2l/min Sauerstoff: ph=7.42, po 2 =98 mmhg, pco 2 =36 mmhg Verdachtsdiagnose? Atemwegsinfektion/Pneumonie T. Reinhart Pneumonie 4
5 Fall 1-2 Was tun zur Diagnosesicherung? Bildgebende Diagnostik: Rö-Thorax Mikrobiologische Diagnostik? BK (mind. 2 Paar) Sputum (nur wenn Verarbeitung in 2-4 h) Bronchoskopie? Urinantigentest - empfohlen: Legionellen (Serotyp 1) Sens. 75%, Spez. 95% - eventuell: Pneumokokken Sensitivität schlechter Serologie/PCR auf Mykoplasmen/Chlamydien: nicht routinemäßig Saison: Influenza A/B-PCR (Schnelltest unsicher) T. Reinhart Pneumonie 5
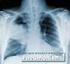
6 Fall 1-3 Röntgen-Thorax: Verschattung rechtes Unterfeld = Pneumonie? T. Reinhart Pneumonie 6
7 Pneumonie Defintionskriterien Klinische Pneumonie-Diagnosekriterien bei Erwachsenen (nach RKI 2017): 1. Neues/zunehmendes Infiltrat in der Bildgebung (Rö/CT) und 2. mindestens ein Kriterium aus: Fieber >38.0 ohne andere Ursache Leukozyten >12/nl oder <4/nl Verwirrtheit ohne andere Ursache bei Pat. >=70 Jahre und Klin. Diagnose: Pneumonie 3. mindestens zwei Kriterien aus: putrides oder vermehrtes Trachealsekret neuer oder zunehmender Husten/Dyspnoe/Tachypnoe Rasselgeräusche oder bronchiales AG Verschlechterung des Gasaustausches (Beatmung) T. Reinhart Pneumonie 7
8 Pneumonie Score CRB-65 Score Confusion Repiratory Rate > 30/min Blood Pressure < 90 mmhg syst oder < 60 mmhg diast Age > 65 Jahre Assoziierte Letalität 0 Punkte = Letalität 0-1% 1-2 Punkte = Letalität 6-13% 3-4 Punkte = Letalität 23-24% (Bauert Intern Med 2006, Ewig Thorax 2009) Behandlung 0 Punkte = Ambulant 1-2 Punkte = Normalstation 3-4 Punkte = Intensivstation T. Reinhart Pneumonie 8
9 Pneumonie Einteilung Pneumonie-Typ? CAP Einteilung nach Ort des Erwerbs und Immunkompetenz (Pneumonie-Triade): Unterschiede im Erregerspektrum und damit der initialen antibiotischen Therapie! T. Reinhart Pneumonie 9
10 CAP Epidemiologie Deutschland 5-10 Fälle/1000/Jahr 80 Fälle/1000 Pf.Heimb./Jahr KH-Einweisungen/Jahr Letalität ambulant <1% KH-Letalität 10-14% (unverändert): T. Reinhart Pneumonie 10
11 CAP - Erregerspekturm Ambulant Erworbene Pneumonie Erregerspektrum T. Reinhart Pneumonie 11
12 CAP - Leitlinie Kalkulierte Antibiotikatherapie: Was sagt die Leitlinie? T. Reinhart Pneumonie 12
13 CAP - Therapie Determinanten der kalkulierten Therapie (n. AWMF-S3-Leitlinie 2016): 1. Schweregrad der CAP Leichte Pneumonie (CRB-65: 0 Punkte) Mittelschwere Pneumonie (CRB-65: 1-2 Punkte) Schwere Pneumonie (CRB-65: 3-4 Punkte) Herr von Draussen? 2. Ko-Morbiditäten/Risikofaktoren Risiko für Pseudomonas spp (COPD GOLD IV, Bronchiektasien, Kolonisation)? Chron. Herzinsuffizienz, ZNS-Erkrankungen, Bettlägrigkeit, PEG-Sonde? Herr von Draussen? T. Reinhart Pneumonie 13
14 CAP - Therapie Therapieschema (n. AWMF-S3-Leitlinie 2016): Schweregrad Primärtherapie Letalität Leichte Pneumonie ohne Ko-Morbidität Leichte Pneumonie mit Ko-Morbidität Amoxicillin oral ca. 1-2% Amoxicillin/Clavulansäure oral Mittelschwere Pneumonie Ampicillin/Combactam +- Makrolid für 3 Tage Schwere Pneumonie Piperacillin/Tazobactam + Makrolid für 3 Tage ca. 30% Penicillinallergie: Moxifloxacin (Cave: Rote Hand Brief) nicht Ciprofloxacin T. Reinhart Pneumonie 14
15 CAP - Therapiedauer Endlich! Herr von Draussen erhält seine kalkulierte Antibiotika-Therapie: Ampicillin/Combactam + Klarithromycin! Therapiedauer? Therapiedauer: 5-7 Tage Ausnahme (14 Tage): S. aureus-bakteriämie Legionellen AWMF-S3-Leitline CAP 2016 Abdeckung von MRSA? zusätzlich Linezolid oder Vancomycin nicht: Daptomycin (kontraindiziert), Tigecyclin (erhöhte Mortalität) Abdeckung von Pseudomas spp? Piperacillin/Tazobactam + Klarithromycin Piperacillin/Tazobactam + Ciprofloxacin T. Reinhart Pneumonie 15
16 CAP - Sequenztherapie Herr von Draussen erhält seine Antibiotika-Therapie... Ampicillin/Combactam + Klarithromycin 3. Tag: Patient stabilisiert, leichte Dyspnoe, kein Fieber, CRP 80 mg/l Legionellen-AG: negativ, Mykoplasmen-Serologie: negativ Sputum-Befund Mikrobiologie: Massenhaft Pneumokokken (PENICILLIN: S) Quelle: Google Wie nutzen Sie diese Befunde? A B C D Weiter so läuft doch prima! Nur Klarithromycin beenden Umstellen auf Penicillin G iv Umstellen auf Amoxicillin po AWMF-S3-Leitline CAP 2016 T. Reinhart Pneumonie 16
17 CAP - Zusammenfassung CAP: Ambulant erworbene Pneumonie bzw. Pneumonie im KH < 48 h Verweildauer Mikrobiologie bei stationärer CAP: Routine: mind. 2 Blutkulturpärchen, Sputum, Legionellen-AG, PCR Influenza A/B Keine Routine: Pneumokokken-AG, Serologie/PCR auf Mykoplasmen/Chlamydien Kalkulierte Antibiotikatherapie richtet sich nach Schwere und Komorbidität Amoxicillin, Ampicillin-Clavulansäure +- Makrolid, Piperacillin/Tazobactam + Makrolid Penicillinallergie: Moxifloxacin Antibiotika-Therapiedauer: 5-7 Tage, Orale Sequenztherapie! Steroide aktuell nicht etabliert in der Therapie (ev. bei massiver Inflammation sinnvoll) T. Reinhart Pneumonie 17
18 Nosokomial erworbene Pneumonie (HAP/VAP)
19 Fall 2-1 Frau Imhaus, 75 Jahre NYHA III, COPD GOLD 3-4, Bekannte MRSA-Trägerin Seit 7 Tagen im Krankenhaus, vor 5 Tagen OP: Hüft-TEP links Jetzt verwirrt auf peripherer Station, AZ-Verschlechterung, Fieber 39,7 C Pulmo: Dyspnoe, AF 34/min, SpO2=85% unter Raumluft, rasselnde AG Labor: Leu 24/nl, CRP 280 mg/l, Krea 2.9 mg/dl, Quick 58%, Thro 120/nl Aufnahme auf ITS mit Beginn einer Beatmungs- und Vasopressortherapie (pneumogener septischer Schock) T. Reinhart Pneumonie 19
20 Fall 2-2 Thorax-CT: Infiltrate beidseits (li>re) Diagnose: Pneumonie TT. Reinhart Pneumonie 20
21 HAP/VAP - Definition Pneumonie-Triade: Nosokomial erworbene Pneumonie (hospital-acquired pneumonia, HAP) Jede Pneumonie im KH > 48h nach KH-Aufnahme Early-Onset Tag 3-5, Late-Onset ab Tag 5 (96. Stunde) Ventilator-assoziierte Pneumonie (VAP) besser Tubus-ass.-Pneumonie Pneumonie ab dem 3. Tag nach Intubation+Beatmung (ESICM/CDC) T. Reinhart Pneumonie 21
22 HAP/VAP - Epidemiologie Häufige Komplikation im KH 30-40% auf Intensivstationen erworben Absolut: HAP pro Jahr in D HAP/VAP: Häufigste nosokomiale Infektion auf ITS, v.a. auf operativer ITS ca. 3,7 auf 1000 Invasive Beatmungstage ca. 1,3 auf 1000 Nichtinvasive Beatmungstage ca VAP/Jahr auf deutschen Intensivstationen zuschreibbare Letalität 13% Verlängerung von Beatmung, ITS-/KH-Verweildauer, dadurch hohe Zusatzkosten T. Reinhart Pneumonie 22
23 HAP - Erregerspektrum Unterschied Erregerspektrum CAP/HAP Jones CID 2010 T. Reinhart Pneumonie 23
24 HAP - Pathogenese Tubus/Trachealkanu le sind die wichtigsten Risikofaktoren (Speichelpenetration, Husteninsuffizienz) Shift zu gramnegativen Erregern (Enterobacteriaceae, Darmkeime) Craven Int Care M Pathogenese: aufsteigende Pneumonie Orpharyngeale Kolonisation mit Darmkeimen, Mikroaspirationen Risikofaktor oropharyngeale Kolonisation T. Reinhart Pneumonie 24
25 VAP - Pathogenese Pathogenese: Orpharyngeale und gastrale Kolonisation mit Darmkeimen + Risikofaktor: Tubus/Trachealkanüle Biofilm am Tubus/TK Kontamination via Tubus/TK (Mikro-)Aspiration Regurgitation red. mukoziliäre Clearance fehlender Hustenstoß Kontamination (Vernebler, Bronchoskope,...) Mikroaspiration Abnahme der mukoziliären Clearance Tracheobronchitis Kolonisation des Oropharynx Regurgitation aus dem Magen Kolonisation des Magens Tubuswand- Biofilm Bronchiolotis Pneumonie Dembinski Anaesthesist 2008 T. Reinhart Pneumonie 25
26 HAP - Leitlinie Update 2017 T. Reinhart Pneumonie 26
27 HAP Mikrobiologische Diagnostik I Empfehlungen zur mikrobiologischen Diagnostik Blutkulturen (bakteriämische Pneumonie ca % aller VAP, andere Foci?) Tracheobronchiales Aspirat bzw BAL mit Grampräparat, Verfahren gleichwertig Influenza-PCR während der Saison, v.a. bei Intensivpatienten Legionellen-AG nur bei V.a. nosokomiale Akquisition Pneumokokken-AG nicht empfohlen Keine routinemäßige Diagnostik auf respiratorische Viren Keine gezielte Candida-Diagnostik Aspergillen-Diagnostik (Biopsie, Galaktomannan-AG BAL>Serum): bei Prädisposition (Immundefizit, strukturelle Lungenerkrankung, rheumatolog. Grunderkrankung, Leberzirrhose) und radiologischen Veränderungen hinweisend auf invasive Aspergillose AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 27
28 HAP Mikrobiologische Diagnostik II Verarbeitung von respiratorische Proben innerhalb von 4h oder Kühlung Einfluss der Transportzeiten auf das bakteriologische Ergebnis Krasemann, 1992 T. Reinhart Pneumonie 28
29 HAP Mikrobiologische Diagnostik III Keine Bedeutung als Pneumonie-Erreger, keine Therapierelevanz: Enterococcus spp. Koagulasenegative Staph. (KNS) Candida spp. Corynebacterium spp. Neisseria spp. Vergrünende Streptokkoken AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 29
30 HAP - Infektionserreger Patienten OHNE Risikofaktoren für MRE: Enterobacteriacea (E. coli, Klebsiella spp, Enterobacter spp.) S. aureus (MSSA), H. influenza, S. pneumoniae Patienten MIT Risikofaktoren für MRE Enterobacteriacea (E. coli, Klebsiella spp, Enterobacter spp.) S. aureus (MSSA), H. influenza, S. pneumoniae zusätzlich Problemkeimen : Nonfermenter (Pseudomonas spp., Acinetobacter spp.), Stenotrophomonas maltophilia, S. aureus (MRSA) ESBL-bildende Enterobactericea (3/4-MRGN) AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 30
31 HAP Risikofaktoren für MRE Risikofaktoren für Multiresistente Erreger: Antimikrobielle Therapie in den letzten 90d Hospitalisierung 5 Tage (late-onset) Kolonisation durch MRGN oder MRSA * Medizinische Versorgung in Süd- und Osteuropa, Afrika, Naher Osten, Asien Septischer Schock, sepsisassoziierte Organdysfunktion Zusätzliche Risikofaktoren für P. aeruginosa: Strukturelle Lungenerkrankung (fortgeschrittene COPD, Bronchiektasen) bekannte Kolonisation durch P. aeruginosa AWMF-S3-Leitline HAP 2017 * Aufnahme aus Langzeitpflegeheimen, Dialyse, Tracheostoma, chronische offene Wunden T. Reinhart Pneumonie 31
32 HAP Kalkulierte Therapie Ventilator-assoziierte Tracheobronchitis (VAT) Klinische Zeichen eines Atemweginfekts ohne neues Infiltrat in der radiologischen Bildgebung bei Patienten, die mindestens 48 h invasiv beatmet wurden Möglicherweise Risikofaktor für VAP Keine Empfehlung zur Antibiotika-Therapie, bei fehlender Evidenz! AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 32
33 HAP Kalkulierte Therapie Inadäquate Initialtherapie erhöht die Letalität (im septischen Schock) NNT=4 Figure 1. Bar graphs for pathogen prevalence associated with severe Vasquez-Guillamet CCM 2014 T. Reinhart Pneumonie 33
34 HAP Kalkulierte Therapie Kalkulierte Monotherapie oder Kombinationstherapie? Analysis 1.1. Comparison 1 Monotherapy versus combination therapy, Outcome 1 All-cause mortality. Review: Antibiotics for ventilator-associated pneumonia Comparison: 1 Monotherapy versus combination therapy Outcome: 1 All-cause mortality Study or subgroup Monotherapy Combination Odds Ratio Weight Odds Ratio n/n n/n M-H,Fixed,95% CI M-H,Fixed,95% CI Alvarez Lerma /69 20/ % 0.77 [ 0.36, 1.65 ] Awad /104 21/ % 1.49 [ 0.78, 2.84 ] Damas /24 8/ % 0.48 [ 0.09, 2.44 ] Heyland /370 71/ % 0.93 [ 0.64, 1.34 ] Total (95% CI) % 0.97 [ 0.73, 1.30 ] Total events: 113 (Monotherapy), 120 (Combination) Heterogeneity: Chi 2 =2.84,df=3(P=0.42);I 2 =0.0% Test for overall effect: Z = 0.20 (P = 0.84) Test for subgroup differences: Not applicable Favours monotherapy Favours combination Antibiotics for ventilator-associated pneumonia (Review) Arthur LE, Kizor RS, Selim AG, van Driel ML, Seoane L Cochrane Database of Systematic Reviews T. Reinhart Pneumonie 34
35 HAP Kalkulierte Therapie Monotherapie nur bei leichter HAP ohne sepsisassoziierter Organdysfunktion und/oder invasiver Beatmung gerechtfertigt ohne erhöhtes MRE-Risiko: Aminopenicilline/BLI oder Cephalosporine 3a, pneumokokkenwirks. Fluorchinolone (LEV/MOX) mit erhöhtem MRE-Risiko: Piperacillin/Tazobactam oder Cefepim, Imipenem, Meropenem, Ceftazidim (nur in Kombination) Bei V.a. MRSA-Infektion hinzufügen einer MRSA-wirksame Substanz (LIN/VAN) Berücksichtigung des lokalen Erregerspektrums und Resistenzlage AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 35
36 HAP Kalkulierte Therapie Initiale Kombinationstherapie bei HAP/VAP mit sepsisassoziierter Organdysfunktion und/oder invasiver Beatmung v.a. bei erhöhtem Risiko für multiresistente Erreger: Piperacillin/Tazobactam, Cefepim, Imipenem, Meropenem PLUS Amioglycoside ODER pseudomonaswirks. Fluorchinolone (CIP/LEV) Bei V.a. MRSA-Infektion hinzufügen einer MRSA-wirksame Substanz (LIN/VAN) Berücksichtigung des lokalen Erregerspektrums und Resistenzlage AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 36
37 HAP Therapiebeginn/-dauer Wann soll die antimikrobielle Therapie begonnen werden? Die antibiotische Therapie soll nach Entnahme von adäquatem Untersuchungsmaterial so früh wie möglich erfolgen. Bei Patienten mit sepsisassoziierter Organdysfunktion ist eine Antibiotikatherapie innerhalb der ersten Stunde anzustreben. Nicht sofort verfügbare diagnostische Maßnahmen sollen die Einleitung der Therapie nicht verzögern. Starke Empfehlung, Evidenz B AWMF-S3-Leitline HAP 2017 Wie lange soll antimikrobiell behandelt werden? E19: Die Therapiedauer soll im Regelfall sieben bis acht Tage betragen. Bei S. aureus Bakteriämie im Rahmen der HAP ist eine längere Therapiedauer von mindestens 14 Tagen erforderlich. Starke Empfehlung, Evidenz A AWMF-S3-Leitline HAP 2017 T. Reinhart Pneumonie 37
38 HAP Therapiedeeskalation/-versagen Deeskalation der antimikrobiellen Therapie Stunden nach Beginn: bei klinischer Besserung ohne Erregernachweis: Deeskalation auf Monotherapie mit dem in Initialkombination enthaltenem Betalaktamantibiotikum bei Erregernachweis gezielte Monotherapie eines Schmalspektrumantibiotikums Bei fehlendem MRSA-Nachweis Beendigung der kalkulierten Therapie gegen MRSA Bei Therapieversagen: erneute invasive Diagnostik (BAL) erweiterte bildgebende Diagnostik (BSK, Echokardiografie, Thorax-CT, Angio-CT) AWMF-S3-Leitline 2017 T. Reinhart Pneumonie 38
39 Fall 2-3 Frau Imhaus, 75 Jahre NYHA III, COPD GOLD 3-4, Bekannte MRSA-Trägerin Seit 7 Tagen im Krankenhaus, vor 5 Tagen OP: Hüft-TEP links Jetzt verwirrt auf peripherer Station, AZ-Verschlechterung, Fieber 39,7 C Pulmo: Dyspnoe, AF 34/min, SpO2=85% unter Raumluft, rasselnde AG Labor: Leu 24/nl, CRP 280 mg/l, Krea 2.9 mg/dl, Quick 58%, Thro 120/nl Aufnahme auf ITS mit Beginn einer Beatmungs- und Vasopressortherapie Nosokomiale Pneumonie mit septischem Schock und invasiver Beatmung T. Reinhart Pneumonie 39
40 Fall 2-4 Kalkulierte antimikrobielle Therapie? Erkankungsschwere? 1. Septischer Schock mit akutem Nierenversagen 2. Invasive Beatmungspflicht Risiko für MRE? Antimikrobielle Therapie in den letzten 90d Hospitalisierung 5 Tage (late-onset) Kolonisation durch MRGN oder MRSA * Medizinische Versorgung in Süd- und Osteuropa, Afrika, Naher Osten, Asien Septischer Schock, sepsisassoziierte Organdysfunktion 1. MRSA-Trägerin! 2. Risikofaktoren: Zusätzliche Risikofaktoren für P. aeruginosa: Strukturelle Lungenerkrankung (fortgeschrittene COPD, Bronchiektasen) bekannte Kolonisation durch P. aeruginosa Strukturelle Lungenerkrankung COPD3/4 Late-Onset nosokomiale Pneumonie (ab 5.Tag) T. Reinhart Pneumonie 40
41 Fall 2-5 Was sagt die Leitlinie? Nosokomiale Pneumonie mit septischem Schock mit invasiver Beatmung mit MRE-Risiko mit pos. MRSA-Status Pseudomonaswirksames Betalaktam plus Fluorchinolon oder Aminoglycosid plus Vancomycin oder Linezolid AWMF-S3-Leitline HAP2012 T. Reinhart Pneumonie 41
42 Fall 2-6 Womit behandeln Sie Frau Imhaus kalkuliert antibiotisch? A B C D E Ceftriaxon Ciprofloxacin + Ceftazidim Meropenem + Ciprofloxacin + Linezolid Ciprofloxacin + Gentamicin + Daptomycin Piperacillin/Tazobactam + Gentamicin + Vancomycin A B C D E zu schmal: kein MRE, keine Pseudomonas spp. kein MRSA sinnvoll Daptomycin kontraindiziert bei Pneumonie mikrobiologisch sinnvoll, aber hohe Nephrotoxizität, Lungengängigkeit Vancomycin? T. Reinhart Pneumonie 42
43 Fall 2-7 Initialtherapie: Meropenem + Ciprofloxacin + Linezolid Tag 3: Katecholaminfrei. FiO 2 =0,4 (CRP 150 mg/l, Leu 12/nl, Krea 1,7 mg/dl) Tag 3: Mikrobiol. Befund: 1. S. aureus in BK und BAL (+++) FLUCLOXACILLIN: R CLINDAMYCIN: I VANCOMYCIN: S LINEZOLID: S TIGECYCLIN: S 2. P. aeroginosa in BAL (++) PIPERACILLIN: S CIPROFLOXACIN: S GENTAMYCIN: R TOBRAMYCI: R CEFTAZIDIM: R CEFEPIM: S MEROPENEM: S Deeskalation auf? A Ceftriaxon B Ciprofloxacin + Clindamycin C Meropenem + Linezolid D Ciprofloxacin + Linezolid E Gentamicin F Keine Deeskalation A nicht MRSA-/Pseudomonas-wirksam B Clindamycin nur intermediär C sinnvoll D sinnvoller (Carbapenem sparen!) E keine Monotherapie mit AG! F Keim + klin. Besserung = Deeskalation T. Reinhart Pneumonie 43
44 Fall 2-8 Tag 7: Neue mikrobiol. Befunde: BK vom Tag 3 und Tag 5: kein Wachstum Erweiterung der Antibiose? A zusätzlich Fluconazol B zusätzlich Ampicillin C zusätzlich Ampicillin+Fluconazol Trachealsekret vom Tag 5: 1. Candida spp in BAL (++) 2. Enterokokken spp in BAL (+) AMPICILLIN: S CIPROFLOXACIN: R MEROPENEM: S D A B C D keine Erweiterung Candida ist Ersatzflora Enterokokken sind keine Pneumonieerreger (wie KNS) siehe A und B richtig T. Reinhart Pneumonie 44
45 HAP/VAP - Zusammenfassung HAP Pneumonie ab dem 3. KH Tag mit anderem Erregerspektrum als CAP (MRE) Mikrobiologische Diagnostik mit Fokus auf trachealem Sekret, Blutkultur und Influenza-PCR in Saison Auswahl des/der Antibiotika bestimmt durch Risiko für MRE, Organdysfunktion, Invasive Beatmung Beginn so früh als möglich (septischer Schock <1h) Deeskalation Stunden nach Therapiebeginn (Beta-Laktam bzw. nach AB) Therapiedauer in der Regel 8 Tage ausreichend (CAVE: mind. 14 Tage bei S. aureus, Aspergillen, Nonfermenter?) Antimikrobielle Therapie der Ventilator assoziierten Tracheobronchitis (VAT) nicht empfohlen Nachweis von Enterokokken, Candida, Koag-neg Staphylokokken im Trachealsekret nicht therapiedürftig T. Reinhart Pneumonie 45
46 Prävention
47 Prävention Ambulant erworbene Pneumonie Nikotinkarenz Impfungen nach STIKO-Empfehlung Influenza: (jährlich) Personen 60 Jahre + Risikogruppen Pneumokokken: (PCV-23/PCV-13) Personen 60 Jahre + Risikogruppen A Vaccine-Type CAP Cumulative No. of Episodes Years since Vaccination Placebo PCV13 Bonton NEJM 2015 Restriktiver Umgang mit PPI/H2-Blocker COPD-Patienten: Kritische Prüfung der Indikation für ICS AWMF-S3-Leitline CAP 2016 T. Reinhart Pneumonie 47
48 Prävention der nosokomialen Pneumonie Bundesgesundheitsbl : DOI /s Online publiziert: 16. Oktober 2013 Springer-Verlag Berlin Heidelberg 2013 Bekanntmachung Prävention der nosokomialen beatmungsassoziierten Pneumonie Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut T. Reinhart Pneumonie 48
49 Prävention VAP - Risikofaktoren Risikofaktoren für die Entstehung der VAP (RKI 2013) Alter Vorerkrankungen Neurologische Beeinträchtigungen mit fehlenden Schutzreflexen Schwere COPD (Mikro-)Aspiration Langzeitintubation und Beatmung Sedierung Operative Eingriffe Reintubation (Risiko für VAP 3-7-fach erhöht) Fan Gao HeartLung 2016; Ibrahim Chest 2001 T. Reinhart Pneumonie 49
50 Prävention VAP Maßnahmen I Empfehlung (RKI 2013): Händehygiene Keine routinemäßigen mikrobiologischen Kulturen von Trachealsekreten Wechsel Beatmungsschläuche 7 Tage bzw. bei Verschmutzung Cuffdruckmessung (20-30cm H 2 O) Endotrachealtuben mit subglottischer Absaugung bei Beatmung >72h Orotracheale ist der nasotrachealen Intubation vorzuziehen NIV-Therapie vor Intubation Regelmäßige Mundpflege mit antiseptischen Substanzen Enterale Ernährung ist der parenteralen Ernährung vorzuziehen Restriktiver Gebrauch von PPI (Verzicht bei enteraler Ernährung) Leitliniengerechtes Analgesie- und Sedierungsmonitoring (Aufwachversuche) T. Reinhart Pneumonie 50
51 Prävention VAP Maßnahmen II Keine Empfehlung/ Feststellungen (RKI 2013): Keine Überlegenheit eines Befeuchtersystems (aktiv vs. passiv) Nutzen silberbeschichteter Endotrachealtuben unklar Kein Vorteil für geschlossen Absaugsysteme Geschlossene Absaugsystem nur bei MRE (Umgebungskontamination) Kein Vorteil einer Frühtracheostomie (<7.Tag) Keine Vorteil einer Oberkörperhochlagerung SDD/SOD nur unter individualmedizinischer Abwägung Bedeutung von Probiotika unklar T. Reinhart Pneumonie 51
52 KONTAKT OA Dipl. Med. Inf. T. Reinhart Abteilung für Anästhesie und Intensivmedizin Sankt Gertrauden-Krankenhaus GmbH Paretzer Straße Berlin Tel.: (030)
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Ambulant erworbene Pneumonie
 Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Bedeutung der Pneumonie. Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum
 Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
DIAGNOSE: BEATMUNGSASSOZIIERTE PNEUMONIE WAS BRINGT UNS DIE NEUE EMPFEHLUNG DER KRINKO?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT DIAGNOSE: BEATMUNGSASSOZIIERTE PNEUMONIE WAS BRINGT UNS DIE NEUE EMPFEHLUNG DER KRINKO? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene
CAMPUS GROSSHADERN CAMPUS INNENSTADT DIAGNOSE: BEATMUNGSASSOZIIERTE PNEUMONIE WAS BRINGT UNS DIE NEUE EMPFEHLUNG DER KRINKO? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Resistenzbericht Manfred Fille
 Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
MRE-Netz Rhein-Main Prof. Dr. Ursel Heudorf Marlene Scherer
 EVA und WIM EVA: Einflussfaktoren auf die Verordnung von Antibiotika in der Praxis WIM: Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Daten und Erfahrungen aus Hessen MRE-Netz Rhein-Main Prof.
EVA und WIM EVA: Einflussfaktoren auf die Verordnung von Antibiotika in der Praxis WIM: Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Daten und Erfahrungen aus Hessen MRE-Netz Rhein-Main Prof.
Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls
 Kongress für Außerklinische Intensivpflege und Beatmung KAI Berlin 2017 Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls Achim Lies Ltd. Oberarzt Vivantes Klinikum Neukölln - Berlin
Kongress für Außerklinische Intensivpflege und Beatmung KAI Berlin 2017 Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls Achim Lies Ltd. Oberarzt Vivantes Klinikum Neukölln - Berlin
Ventilatorassoziierte Pneumonie
 UniversitätsSpital Zürich Klinik für Infektionskrankheiten und Spitalhygiene 51. Hygienekreis Ventilatorassoziierte Pneumonie Marie-Theres Meier, Fachexpertin Infektionsprävention Prävalenz Pneumonien
UniversitätsSpital Zürich Klinik für Infektionskrankheiten und Spitalhygiene 51. Hygienekreis Ventilatorassoziierte Pneumonie Marie-Theres Meier, Fachexpertin Infektionsprävention Prävalenz Pneumonien
S3-Leitlinie. Kurzfassung. 1. Auflage. S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG.
 S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
Narren atemlos. Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen. 22. St.Galler Infekttag Eva Lemmenmeier
 Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie?
 2. Hygienetag Köln: Pneumonien und Präventionsmaßnahmen Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie? Harald Seifert Institut für Medizinische Mikrobiologie, Immunologie und Hygiene,
2. Hygienetag Köln: Pneumonien und Präventionsmaßnahmen Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie? Harald Seifert Institut für Medizinische Mikrobiologie, Immunologie und Hygiene,
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 2016 für Urine
 Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE)
 Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CLINICAL PATHWAY Ambulant erworbene Pneumonie (CAP)
 Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
Ambulant erworbene Pneumonie (CAP) Von der Prophylaxe zur Therapie
 Ambulant erworbene Pneumonie (CAP) Von der Prophylaxe zur Therapie MRE-Netzwerk Rhein-Main Frankfurt - 02. November 2016 Peter Walger Johanniter Krankenhaus 1 AWMF Reg.-Nr. 082-001 2 Worüber reden wir?
Ambulant erworbene Pneumonie (CAP) Von der Prophylaxe zur Therapie MRE-Netzwerk Rhein-Main Frankfurt - 02. November 2016 Peter Walger Johanniter Krankenhaus 1 AWMF Reg.-Nr. 082-001 2 Worüber reden wir?
CAP. Wann u. Wieviel Diagnostik und Therapie
 CAP Wann u. Wieviel Diagnostik und Therapie Ao.Univ.Prof.Dr. Robert Krause Infektiologie Klinische Abteilung für Pulmonologie Universitätsklinik für Innere Medizin Graz CAP Ambulante Diagnostik/Therapie
CAP Wann u. Wieviel Diagnostik und Therapie Ao.Univ.Prof.Dr. Robert Krause Infektiologie Klinische Abteilung für Pulmonologie Universitätsklinik für Innere Medizin Graz CAP Ambulante Diagnostik/Therapie
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Hier ist eine Zusammenstellung der vom RKI ermittelten Daten der Keime, bei denen jeweils mindestes 50 Proben auf Resistenzen getestet wurden.
 Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim
 MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
Nosokomiale Pneumonie (HAP) und Beatmungspneumonie (VAP)
 Nosokomiale Pneumonie (HAP) und Beatmungspneumonie (VAP) Autoren: Dr. Klaus-Friedrich Bodmann Chefarzt, Klinik für Internistische Intensivmedizin und klinische Infektiologie Eberswalde Dr. Kora Huber Mikrobiologin
Nosokomiale Pneumonie (HAP) und Beatmungspneumonie (VAP) Autoren: Dr. Klaus-Friedrich Bodmann Chefarzt, Klinik für Internistische Intensivmedizin und klinische Infektiologie Eberswalde Dr. Kora Huber Mikrobiologin
Ambulant erworbene Pneumonie (CAP)
 Ambulant erworbene Pneumonie (CAP) Diagnostik und Therapie 10.02.2015 Dr. Thomas Mertes 1 Ambulant erworbene Pneumonie akute mikrobielle Infektion des Lungenparenchyms des erwachsenen Patienten ohne Abwehrschwäche
Ambulant erworbene Pneumonie (CAP) Diagnostik und Therapie 10.02.2015 Dr. Thomas Mertes 1 Ambulant erworbene Pneumonie akute mikrobielle Infektion des Lungenparenchyms des erwachsenen Patienten ohne Abwehrschwäche
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR?
 Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme
 TU-Dresden Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme Gert Höffken Universitätsklinikum Dresden Zentrum für Pneumologie und Thoraxchirurgie
TU-Dresden Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme Gert Höffken Universitätsklinikum Dresden Zentrum für Pneumologie und Thoraxchirurgie
«Dogmen» in der Infektiologie:
 «Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
«Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Management und Therapie der CAP
 Management und Therapie der CAP Martin Kolditz Universitätsklinikum Dresden Medizinische Klinik I (Dir. Prof. Ehninger) Pneumologie (Leiter Prof. Höffken) CAP 2008 in BQS: CAP: Bedeutung Häufigkeit 211
Management und Therapie der CAP Martin Kolditz Universitätsklinikum Dresden Medizinische Klinik I (Dir. Prof. Ehninger) Pneumologie (Leiter Prof. Höffken) CAP 2008 in BQS: CAP: Bedeutung Häufigkeit 211
Klebsiella pneumoniae
 Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Prävention der Ausbreitung von multiresistenten gramnegativen
 Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
Resistenzbericht Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck
 Resistenzbericht 2017 Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Inhalt Überblick über Vorkommen von Multiresistenten Keimen in Tirol in
Resistenzbericht 2017 Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Inhalt Überblick über Vorkommen von Multiresistenten Keimen in Tirol in
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
Ambulant erworbene Pneumonie (Modul PNEU)
 Externe Qualitätssicherung in der stationären Versorgung Ambulant erworbene Pneumonie (Modul PNEU) Jahresauswertung 2014 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter
Externe Qualitätssicherung in der stationären Versorgung Ambulant erworbene Pneumonie (Modul PNEU) Jahresauswertung 2014 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter
Zu unterscheiden ist zwischen Sepsis, schwerer Sepsis und septischem Schock.
 Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Problemkeime bei CF. Joachim Bargon Frankfurt
 Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Highlights der PEG- Resistenzstudie 2007
 Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung. (PALLINI Studie)
 8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika
 Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Klinischer Samstag Klinischer Samstag am 17. Nov. 2012: Vom banalen Infekt ins Krankenhausbett Dr. P. SOMMER: Die bakterielle Meningitis
 Bakterielle Meningitis Klinischer Samstag 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel Klinik Labor Fallbeispiel Labor: 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel
Bakterielle Meningitis Klinischer Samstag 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel Klinik Labor Fallbeispiel Labor: 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege
 Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Klinische Fälle. Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen
 Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Antibiotikatherapie im Kassenärztlichen Notdienst. Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www. mrsaplus.
 Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Einführung in die Mikrobiologie DR. KAREN-ANJA MODER
 Einführung in die Mikrobiologie DR. KAREN-ANJA MODER Inhalt Allgemeines Übertragung Resistenzen MRE Allgemeines Allgemeine Bakteriologie Bakterien Formen Aufbau Bakterien Prokaryonten Keinen echten, mit
Einführung in die Mikrobiologie DR. KAREN-ANJA MODER Inhalt Allgemeines Übertragung Resistenzen MRE Allgemeines Allgemeine Bakteriologie Bakterien Formen Aufbau Bakterien Prokaryonten Keinen echten, mit
49. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Inhaltsverzeichnis. Fragen und Antworten. 1 Allgemeines Allgemeine Hygiene- und Präventionsmaßnahmen... 31
 I Fragen und Antworten 1 Allgemeines................................. 3 1.1 Rechtliche Grundlagen........................... 3 1.2 Grundlagen der mikrobiologischen Diagnostik und Epidemiologie..............................
I Fragen und Antworten 1 Allgemeines................................. 3 1.1 Rechtliche Grundlagen........................... 3 1.2 Grundlagen der mikrobiologischen Diagnostik und Epidemiologie..............................
Nosokomiale Infektionen: Die Fakten
 Geffers U N I V E R S I T Ä T S M E D I Z I N B E R L I N Nosokomiale Infektionen: Die Fakten Christine Geffers Institut für Hygiene und Umweltmedizin, Charité-Universitätsmedizin Berlin Nationales Referenzzentrum
Geffers U N I V E R S I T Ä T S M E D I Z I N B E R L I N Nosokomiale Infektionen: Die Fakten Christine Geffers Institut für Hygiene und Umweltmedizin, Charité-Universitätsmedizin Berlin Nationales Referenzzentrum
Prävention postoperativer Infektionen Prof. Dr. med. Peter Rosenberger
 Prävention postoperativer Infektionen Prof. Dr. med. Peter Rosenberger Klinik für Anästhesiologie und Intensivmedizin Eberhard Karls Universität Tübingen Wundinfektionen Jährlich ca. 5 Mio operative Eingriffe
Prävention postoperativer Infektionen Prof. Dr. med. Peter Rosenberger Klinik für Anästhesiologie und Intensivmedizin Eberhard Karls Universität Tübingen Wundinfektionen Jährlich ca. 5 Mio operative Eingriffe
M. Mielke, N.-O. Hübner, RKI
 Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Resistenzsituation im Krankenhausbereich -
 2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
Update antimikrobielle Therapie
 Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
die medizinisch-wissenschaftlichen Informationen dieser Präsentation spiegeln ausschließlich meine eigene Meinung und/oder Erfahrung wider.
 preventdisease.com/images15/shutterstock_pneumonia5676.jpg 02.12.2017 14:56 HINWEIS Wertes Auditorium, die medizinisch-wissenschaftlichen Informationen dieser Präsentation spiegeln ausschließlich meine
preventdisease.com/images15/shutterstock_pneumonia5676.jpg 02.12.2017 14:56 HINWEIS Wertes Auditorium, die medizinisch-wissenschaftlichen Informationen dieser Präsentation spiegeln ausschließlich meine
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken. Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut
 (1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
Begriffsverwirrung ESBL KPC VRE MDR NDM XDR PDR
 M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang
 WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis?
 Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
DIE NEUE PEG-LEITLINIE PARENTERALE ANTIBIOTIKA
 CAMPUS GROSSHADERN CAMPUS INNENSTADT DIE NEUE PEG-LEITLINIE PARENTERALE ANTIBIOTIKA Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene S2K-LEITLINIE KALKULIERTE PARENTERALE
CAMPUS GROSSHADERN CAMPUS INNENSTADT DIE NEUE PEG-LEITLINIE PARENTERALE ANTIBIOTIKA Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene S2K-LEITLINIE KALKULIERTE PARENTERALE
Aktuelle Resistenzsituation in Klinik und Praxis
 Bad Honnef-Symposium 2014 15. April 2014, Königswinter Aktuelle Resistenzsituation in Klinik und Praxis Ines Noll Robert Koch-Institut Fachgebiet Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz
Bad Honnef-Symposium 2014 15. April 2014, Königswinter Aktuelle Resistenzsituation in Klinik und Praxis Ines Noll Robert Koch-Institut Fachgebiet Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz
Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN
 Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN Dr. Miriam Korte-Berwanger Nationales Referenzzentrum für gramnegative Krankenhauserreger Medizinische
Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN Dr. Miriam Korte-Berwanger Nationales Referenzzentrum für gramnegative Krankenhauserreger Medizinische
Selektives Antibiogramm in Regensburg
 8. November 0 Selektives Antibiogramm in egensburg Dr. med. Verena Greifenberg Dr. med. Thomas Holzmann Institut für klinische Mikrobiologie und Hygiene egensburg Selektives Antibiogramm: was ist das?
8. November 0 Selektives Antibiogramm in egensburg Dr. med. Verena Greifenberg Dr. med. Thomas Holzmann Institut für klinische Mikrobiologie und Hygiene egensburg Selektives Antibiogramm: was ist das?
EUCAST reloaded 4.0. Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien
 EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
Die Entwicklung der MRE-Meldepflicht in Hessen
 Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Fallbericht 2: Sepsis bei bronchopulmonalem Infekt. Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen
 Fallbericht 2: Sepsis bei bronchopulmonalem Infekt Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen Grund der Vorstellung Seit 2 Monaten Singultus, seit einer Woche zunehmende Dyspnoe, massive Verschlechterung
Fallbericht 2: Sepsis bei bronchopulmonalem Infekt Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen Grund der Vorstellung Seit 2 Monaten Singultus, seit einer Woche zunehmende Dyspnoe, massive Verschlechterung
Antibiotikaresistenz und -einsatz in der Humanmedizin
 Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Klassifizierung multiresistenter Keime. Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI
 Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen. Erregerspektrum
 Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene
 Multiresistente Erreger Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene Inhalte 1. Wo liegt das Problem? 2. MRSA 3. 3 und 4 MRGN Infektionsmedizin im 15. Jahrhundert im 21. Jahrhundert?
Multiresistente Erreger Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene Inhalte 1. Wo liegt das Problem? 2. MRSA 3. 3 und 4 MRGN Infektionsmedizin im 15. Jahrhundert im 21. Jahrhundert?
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie
 Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Kommentare zur Resistenztestung
 Kommentare zur Resistenztestung Axel Hamprecht 19.02.2018 Warum Kommentare? Unsicherheit, wie Ergebnisse der Resistenztestung nach EUCAST am besten kommuniziert werden Hinweis auf diagnostische/therapeut.
Kommentare zur Resistenztestung Axel Hamprecht 19.02.2018 Warum Kommentare? Unsicherheit, wie Ergebnisse der Resistenztestung nach EUCAST am besten kommuniziert werden Hinweis auf diagnostische/therapeut.
Kalkulierte antibiotische Therapie bei respiratorischen und Harnwegsinfektionen
 Kalkulierte antibiotische Therapie bei respiratorischen und Harnwegsinfektionen F. Hanses Zentrale Notaufnahme / Stabsstelle Infektiologie Uniklinikum Regensburg Harnwegsinfektionen Pneumonie Klinik! Urindiagnostik
Kalkulierte antibiotische Therapie bei respiratorischen und Harnwegsinfektionen F. Hanses Zentrale Notaufnahme / Stabsstelle Infektiologie Uniklinikum Regensburg Harnwegsinfektionen Pneumonie Klinik! Urindiagnostik
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten. Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention
 Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
Gliederung Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind
 Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind auf dem Vormarsch. Was tun? Gliederung Epidemiologische Entwicklung MRSA, ESBL, MRGN Maßnahmen
Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind auf dem Vormarsch. Was tun? Gliederung Epidemiologische Entwicklung MRSA, ESBL, MRGN Maßnahmen
Konventionelle Röntgendiagnostik des Thorax. Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Krankenhaus-Hygiene Aktuell
 Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Heinz Burgmann
 Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Nationales Referenzzentrum für gramnegative Krankenhauserreger. MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke
 Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern. Béatrice Grabein
 Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN
 SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN Gefördert als Projekt des MRE-Netzwerkes Sachsen gemäß RL Gesundheitsvorsorge und Gesundheitshilfe des Sächsischen Staatsministeriums für
SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN Gefördert als Projekt des MRE-Netzwerkes Sachsen gemäß RL Gesundheitsvorsorge und Gesundheitshilfe des Sächsischen Staatsministeriums für
Infektionserfassung -
 Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Definition der Multiresistenz
 Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
