Die Etablierung der laparoskopisch assistierten linksseitigen Hemikolektomie bei Divertikulitis
|
|
|
- Stanislaus Frei
- vor 7 Jahren
- Abrufe
Transkript
1 Aus der Chirurgischen Klinik mit Poliklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg Direktor: Prof. Dr. med. Dr. h. c. W. Hohenberger Durchgeführt in der Chirurgischen Klinik I am Klinikum Fürth Chefarzt: Prof. Dr. med. H. Rupprecht Die Etablierung der laparoskopisch assistierten linksseitigen Hemikolektomie bei Divertikulitis - eine retrospektive Evaluation der Startserie hinsichtlich OP-Zeit, intra- und postoperativer Komplikationen sowie des klinischen Ergebnisses Inaugural-Dissertation zur Erlangung der Doktorwürde der Chirurgischen Fakultät der Friedrich-Alexander-Universität Erlangen-Nürnberg vorgelegt von Marko Löbbert aus Essen
2 Gedruckt mit Erlaubnis der Medizinischen Fakultät der Friedrich-Alexander-Universität Erlangen-Nürnberg Dekan: Referent: Korreferent: Prof. Dr. med. Dr. h.c. J. Schüttler Prof. Dr. med. K. Günther Prof. Dr. med. Dr. med. h.c. W. Hohenberger Tag der mündlichen Prüfung: 01. August 2012
3 Meiner lieben Familie
4 Inhaltsverzeichnis 1. Zusammenfassung Hintergrund und Ziele Methoden Ergebnisse und Beobachtungen Praktische Schlussfolgerungen Abstract Background Methods Results Conclusions Einleitung Material und Methoden Studiendesign und statistische Auswertung Patientenpopulation Operationstechnik Lagerung Operationsablauf Perioperatives Management Operationsvorbereitung Anästhesie und Schmerztherapie Postoperative Mobilisation Kostaufbau Sonstige postoperative Maßnahmen Ergebnisse Daten des stationären Verlaufes... 15
5 5.1.1 Patientengut Operationsindikation Abdominale Voroperationen Intraoperativ erschwerende Befunde Intraoperative technische Schwierigkeiten Intraoperative Komplikationen Begleit-Operationen (OP-Erweiterungen) Zusatzmaßnahmen im Zusammenhang mit der Anastomose Zusatzmaßnahmen im Zusammenhang mit der Präparation Zusatzmaßnahmen wegen Komplikationen Zusatzmaßnahmen wegen der Ausdehnung des Befundes Geplante Zusatzoperationen Ungeplante Zusatzoperationen (unabhängig von der Präparation) Konversionen Änderungen des intraoperativen Vorgehens im Verlauf Operationsdauer (Hauptzielkriterium) Früh (= stationär) -postoperativer Verlauf Postoperativer Aufenthalt auf der Intensivstation Früh-postoperative Komplikationen Allgemeine postoperative Komplikationen Operationsspezifische Komplikationen Narkosespezifische Komplikationen Lagerungsspezifische Komplikationen Sonstige nicht chirurgische Komplikationen Gesamtüberblick früh-postoperativer Komplikationen Früh- (=stationär-) postoperatives Komplikationsmanagement Lokale Maßnahmen... 29
6 Interventionelle / nicht-chirurgische Maßnahmen Re-Operationen Postoperative Liegedauer Postoperative Letalität Entlassungszustand der Patienten Nachbefragung bezüglich des poststationären Verlaufes Rekonvaleszenszeit Nach Entlassung bestehende oder neue mit der Operation zusammenhängende Probleme Geplante Darmoperationen nach Entlassung Erneute Divertikulitis nach der Operation Stuhlgangsveränderungen postoperativ Vermehrte Durchfälle und deren Therapie Vermehrte Obstipationsneigung Vermehrte Blähungen seit der Operation Neu aufgetretene Kontinenzprobleme nach der Operation Sonstige die Stuhltätigkeit betreffende, postoperativ neu aufgetretene Probleme Neu aufgetretene oder verschlechterte Miktionsprobleme nach der Operation Sexualfunktion nach der Operation Sonstige seit der Operation aufgetretene Probleme Abheilungszustand zum Zeitpunkt der Befragung Zufriedenheit mit dem Operationsergebnis Korrelation bestimmter Ereignisse mit der Operationszeitkurve Diskussion Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Anhang... 58
7 12.1 Nachbefragungsbogen Abbildung 2 (Operationszeiten) Danksagung... 63
8 1 1. Zusammenfassung 1.1 Hintergrund und Ziele Im Bereich der Kolonchirurgie sind minimal-invasive Eingriffe aufgrund prospektiv randomisierter Studien und sogar Metaanalysen den offenen Verfahren gegenüber als qualitativ gleichwertig anerkannt. MIC stellt jedoch wegen fehlender visueller 3. Dimension und mangelnder Taktilität für den Chirurgen eine besondere Herausforderung dar. Hier soll die Lernkurve anhand der Startserie eines einzelnen laparoskopisch versierten Chirurgen bei einem minimal-invasiven Verfahren (laparoskopisch assistierte Hemikolektomie links) aufgrund nahezu identischer benigner und elektiver Indikation (Divertikelkrankheit des Kolon sigmoideum) untersucht werden. 1.2 Methoden In der vorliegenden Intention-to-treat-Studie wurden zwischen dem und dem insgesamt 97 Patienten erfaßt, wovon eine Patientin aufgrund eines reversiblen kardialen Stillstandes bei Anlage des Pneumoperitoneums mit Abbruch der Operation ausgeschlossen wurde. Die Datenerhebung erfolgte retrospektiv anhand der Patientenakten, die in Papierform vorlagen für den stationären Verlauf bzw. telefonisch mittels eines standardisierten Fragebogens für den poststationären Verlauf. Die Einteilung des präopoperativen Schweregrades der Erkrankung erfolgte nach Hansen und Stock. Sämtliche abdominalen Voroperationen, intraoperative Erschwernisse, Zusatzeingriffe und Konversionen mit Grundangabe und die jeweilige Operationszeit wurden erfaßt und ausgewertet, ebenso wie Aufenthaltsdauer auf der Intensivstation, gesamtstationäre Aufenthaltsdauer, postoperative Komplikationen, längerfristige poststationäre Komplikationen, Re-Operationen und persönliche Selbsteinschätzung des Ergebnisses. 1.3 Ergebnisse und Beobachtungen Im erfassten Zeitraum wurden 96 Operationen bei Divertikelkrankheit des Colon sigmoideum im Stadium III (56,3%), im Sadium IIb (42,7%) bzw. IIa (1%) nach Hansen-Stock durchgeführt. Die Konversionsrate betrug 11,5%. Die durchschnittliche OP-Zeit betrug 225,23 Minuten [Spanne 130 Minuten bis 373 Minuten]. Nach etwa 40 Eingriffen hatte die benötigte Operationszeit ein zunächst in etwa gleichbleibend niedriges Niveau von durchschnittlich 191,6 Minuten erreicht. Ab dem 75. Eingriff stieg die OP-Zeit wegen zunehmender Schwere der Fälle (teilweise mehrfache geplante und ungeplante Zusatzeingriffe wie Darmteilresektionen bei Meckel schem Divertikel, TUR-Blase, Uterusmyomresektion; Konversionen bei schweren Adhäsionen und teilweise diffuser Blutungsneigung) wieder auf durchschnittlich 231,5 Minuten an.
9 2 Im früh- (=stationär-) postoperativen Verlauf ergab sich eine Komplikationsrate von 14,6%, wobei die Hälfte aus Minorproblemen wie epifaszialen Wundinfekten (3,1%), Sensibilitätsdefiziten, einer Anastomosenblutung und initialer Stuhlinkontinenz (je 1%), die andere Hälfte aber aus Majorproblemen wie Anastomoseninsuffizienzen (3,1%), anastomosenunabhängigen Peritonealabszessen (2,1%) sowie einer intraabdominalen Nachblutung (1%) bestand. Die Minorkomplikationen konnten durch lokale Maßnahmen wie einer Wundrevision behandelt werden. Die Majorkomplikationen bedurften teilweise mehrfacher Revisionen, wobei zwei Mal eine Diskonnektion und ein Mal die Anlage einer Coecalfistel notwendig wurde. Die Letalität betrug 0%. Im poststationären Verlauf zeigte sich die Narbenhernienbildung an der Minilaparotomiestelle mit einer Häufigkeit von 7,7% als häufigste Komplikation, die auch zumeist der operativen Korrektur bedurfte. Weitere Komplikationen waren Anastomosenstenosen (6,6%, die Hälfte davon musste teilweise mehrfach dilatiert werden), passagere Wundheilungsstörungen (5,5%), fortbestehender Abdominalschmerz und Ileus (je 3,3%, 2 von 3 Ileus-Patienten mussten deshalb operiert werden). Andere Probleme wie Stuhlunregelmäßgkeiten konnten von den Patienten selbst befriedigend medikamentös oder diätetisch behandelt werden. Zum Zeitpunkt der Befragung waren sämtliche initial sowie im Rahmen einer Revision angelegten Stomata zurückverlegt bzw. wieder angeschlossen. Die Gesamtzufriedenheit mit dem Operationsergebnis lag seitens der Patienten bei 94,5%. 1.4 Praktische Schlussfolgerungen Die Lernkurve für die durch Divertikelkrankheit bedingte laparoskopisch assistierte Hemikolektomie links erstreckte sich für den laparoskopisch vorgebildeten Operateur über etwa 40 Eingriffe. Danach nahmen sowohl OP-Dauer als auch Konversionsrate nicht weiter ab bzw. sie nahmen aufgrund der Auswahl komplexerer Fälle wieder zu.
10 3 2. Abstract 2.1 Background In colonic surgery, minimally invasive operations are accepted equal in quality to conventional surgery due to prospective randomized studies and even metaanalyses. However, due to the lack of the visual third dimension and tactility these operations are a special challenge for every surgeon. This is the evaluation of the learning curve of one single surgeon, experienced in laparoscopy, doing always the same operation (laparoscopically assisted left sided hemicolectomy) for always the same benign indication (diverticular disease of the sigmoid colon). 2.2 Methods In this intention-to-treat-study between July 8th 2004 and April 20th patients where primarily enrolled. One of these was excluded from the evaluation because the operation was abandonned due to a reversible cardiac arrest during the installation of the pneumoperitoneum. The retrospective collection of data was done by examining the patient files in paper mold regarding the aspects of the stay in hospital. To gather the data for the time after discharge a standardized questionnaire was developed which was inquired in a phone call. The preoperative grading of severity of the disease was done according to the Hansen-Stock classification. Former abdominal surgery, conversions to open surgery including the reasons and the duration of surgery were evaluated, as well as the postoperative markers of quality like the length of stay at ICU, length of stay in hospital, complications until discharge and longterm adverse events, reoperations and personal judgement by the patients. 2.3 Results During the examined period 96 operations for diverticular disease of the sigmoid colon stadium III (56.3%), stadium IIb (42.7%) and stadium IIa (1%) according to the Hansen-Stock-classification where realized. The conversion rate was 11.5%. Mean operating time was minutes [range minutes]. After about 40 operations the duration of surgery (primary endpoint) reached a constant low level of minutes on average. After the 75 th operation, the duration of surgery rose again due to the increasing complexity of cases (expected or unexpected additional operations, such as resection of a Meckel s diverticula, TUR in the urinary bladder, resection of a uterine myoma; conversion in cases of multiple adhesions or diffuse bleeding) to an average of minutes. In the early (hospital) postoperative course, there was an overall complication rate of 14.6%, half of it where minor complications like epifascial wound infection (3.1%), deficit of sensibility, bleeding at the anastomosis or initial anal incontinence (each 1%). The rest were major complications like anastomotic insufficiency (3.1%), peritoneal abscess without anastomotic insufficiency (2.1%) and postoperative intraabdominal beeding (1%). The minor complications could be treated
11 4 by local procedures like wound revision. The major complications sometimes needed even multiple revisions of the abdominal situs. In two cases a disconnection of the bowel and in one case a cecal fistula were necessary. Overall letality was 0%. After discharge, the most frequent complication was the development of an incisional hernia at the location of the mini laparotomy (7.7%); 2/3 of them needed surgical intervention. Further complications were anastomotic stenosis (6.6%; half of them had to be dilatated), wound healing disturbances (5.5%), persisting abdominal pain and ileus (each 3.3%, 2 of the 3 patients with ileus needed an operation). Other problems such as bowel irregularities could be satisfyingly treated by the patients themselves (diet or selfmedication). At the time of the interview, all ileostomies and colostomies had been removed previously. 94.5% of the patients were satisfied with the result of the operation. 2.4 Conclusions The laparoscopically trained surgeon s learning curve for the laparoscopically assisted left sided hemicolectomy for diverticular disease of the sigmoid colon lasted about 40 operations. After that period, the duration of surgery as well as the conversion rate did not further decrease, but even increased due to the selection of cases of higher complexity.
12 5 3. Einleitung Nachdem ab Anfang der 1990er Jahre die minimal-invasive Chirurgie als neue Verfahrensweise abdominalchirurgischer Operationen breiteren Einzug hielt, wurden auch Koloneingriffe zunehmend laparoskopisch durchgeführt. Mittlerweile sind minimal-invasive Kolonresektionen bei benignen und malignen Erkrankungen im Vergleich zum offenen Vorgehen aufgrund prospektiv-randomisierter Studien und sogar Metaanalysen als qualitativ gleichwertig anerkannt (1, 7, 11, 14) Gleichwohl ist die laparoskopische Technik wie jede Operation in der Ausbildung oder auch in der Etablierung eines neuen Verfahrens einer gewissen Lernkurve unterlegen, wobei gerade für minimal-invasive Eingriffe noch besondere Kriterien gelten, denn neben guten fachlichen Kenntnissen wie der Anatomie, der Physiologie und prinzipieller chirurgischer Geschicklichkeit bestehen jeweils noch die bekannten Probleme mangelnder Taktilität und fehlender visueller 3. Dimension sowie eingeschränkte oder zumindest ungewohnte Möglichkeiten zur Behebung etwaiger intraoperativer Probleme. Bereits mehrfach wurden Lernkurven bezüglich laparoskopischer Koloneingriffe untersucht, aber stets handelte es sich um kleine Fallzahlen, wurden unterschiedliche Chirurgen oder Operationen miteinander verglichen oder war die Untersuchung auf Malignome beschränkt (2, 3, 6, 9, 10, 12, 16, 18, 20, 21). Die Untersuchung der Startserie eines einzigen Operationsverfahrens durch einen einzigen Chirurgen bei einer einzigen Grunderkrankung sollte den präzisesten und somit validesten Verlauf einer Lernkurve ergeben. Die vorliegende Studie stellt eine Intention-to-treat-Studie im Rahmen einer Neuetablierung des Operationsverfahrens dar, die alle unter der präoperativen Diagnose einer Divertikelkrankheit des Sigmas mit akuter, ein- oder mehrfach stattgehabter Entzündung (Hansen-Stock IIa, IIb und III [5]) laparoskopisch assistiert begonnenen linksseitigen Hemikolektomien eines einzigen minimal-invasiv erfahrenen Chirurgen bei elektiver Indikation enthält.
13 6 4. Material und Methoden 4.1 Studiendesign und statistische Auswertung Die vorliegende Studie stellt eine Intention-to-treat-Studie mit retrospektiver Datenevaluation dar, die alle zwischen dem und dem unter der präoperativen Diagnose einer Divertikelkrankheit des Sigmas mit akuter, ein- oder mehrfach stattgehabter Entzündung laparoskopisch bei elektiver Indikation begonnenen linksseitigen Hemikolektomien eines einzigen Chirurgen enthält. Dieser bereits laparoskopisch erfahrene Chirurg (Prof. Dr. Klaus Günther) etablierte dabei das Verfahren an der betreffenden Klinik. Assistiert wurden die Operationen anfangs durch einen weiteren laparoskopisch versierten Oberarzt (Dr. Hartmut Roth), später durch verschiedene Assistenten. Ausgewertet wurde retrospektiv nach Aktenlage. Bezüglich der Operation wurden folgende Parameter erfaßt: die Operationszeit (Hauptzielkriterium) eine eventuelle Konversion mit dem dazu gehörigen Grund intraoperative Besonderheiten / Schwierigkeiten / Komplikationen Begleiteingriffe bezüglich der Anastomose sonstige Begleiteingriffe die Anzahl der benötigten Staplermagazine beim laparoskopischen linearen Absetzen des Rektums die mögliche Einlage einer Robinsondrainage in das kleine Becken die mögliche Einlage einer Redondrainage subkutan im Bereiche der Minilaparotomie der Verschluß der Trokarinsertionen mit einer Berci-Naht etwaige Voroperationen beim Patienten. die präoperative Diagnose in der Hansen-Stock-Klassifikation (Tab. 1)
14 7 Im postoperativ-stationären Aufenthalt waren von Interesse: die Dauer eines möglichen Aufenthaltes auf der Intensivstation die Dauer des gesamten stationären Aufenthaltes etwaige früh-postoperative Komplikationen und deren Therapie Die Daten wurden nach Aktenlage erhoben und per Excel-Datei ausgewertet. Die Operationszeiten wurden auf gesondertem Diagramm (siehe Abb.2 im Anhang) einzeln aufgetragen unter jeweiliger Kennzeichnung von Problemen, Konversionen oder Zusatzeingriffen. Ansonsten wurden erfaßte Zahlenwerte wie Aufenthaltsdauern statistisch mit Mittelwert und Median ausgewertet und Indikationen, Probleme und Maßnahmen prozentual aufgearbeitet. Der postoperative Verlauf wurde mittels telefonisch abgefragtem einheitlichem Befragungsbogen (durch den Autor erstellt, siehe Anhang) erfaßt. Im poststationären Verlauf waren von Interesse: die Rekonvaleszenzzeit Reoperationen noch mit der Operation zusammenhängende Probleme evtl. weitere Colondivertikulitiden Änderung der Stuhlgewohnheiten oder der Kontinenz aufgetretene urogenitale Probleme andere Komplikationen Zufriedenheit mit dem Operationsergebnis Die Daten nach Entlassung wurden ebenfalls prozentual erfaßt und so aufgearbeitet. Die Operationsindikation wurde anhand der Hansen-Stock-Kriterien (Tab. 1) gestellt. Es wurden in elektiver Indikation phlegmonöse Divertikulitiden (Stad. IIa), gedeckt perforierte Divertikulitiden (Stad. IIb) und chronisch rezidivierende Divertikulitiden (Stad. III), im Verhältnis 1 : 41 : 54 operiert. Postoperativ (histologisch) stellte sich ein Fall als perforiertes Sigmakarzinom heraus.
15 8 Stadium Erkrankungsausmaß OP-Indikation 0 Kolondivertikulose keine I Akute unkomplizierte Divertikulitis keine IIa Phlegmonöse Divertikulitis konservative Behandlung, spätelektiv (nach 6 Wochen) OP IIb Gedeckt perforierte Divertikulitis konservative Behandlung, früh- (gleicher Aufenthalt) oder spätelektiv (nach 6 Wochen) OP IIc Frei perforierte Divertikulitis Not-OP (nicht laparoskopisch durchgeführt) III Chronisch rezidivierende Divertikulitis elektive OP mit Stenosierung u./o. Fistelbildung Tab. 1 Stadieneinteilung der Kolondivertikulose / -divertikulitis nach Hansen Stock (5) mit klinikinterner Indikationsstellung zur Operation Vom selben Operateur wurden im gleichen Zeitraum noch 12 weitere laparoskopische Koloneingriffe (8x Hemikolektomie links, 3x Rektumresektion, 1x Resektionsrektopexie) wegen anderer Diagnosen (Karzinome, sonstige Colontumore, Rektumprolaps) durchgeführt, die nicht in diese Studie eingingen. Darüber hinaus wurden vom hier untersuchten Operateur noch 33 laparoskopisch assistierte Hemikolektomien links bei Divertikelkrankheit zu Ausbildungszwecken assistiert. Diese wurden ebenso von der Studie ausgeschlossen. 4.2 Patientenpopulation Zur Auswertung kamen 96 laparoskopisch begonnene linksseitige Hemikolektomien. Ausgeschlossen wurde lediglich eine 97. Patientin, die nach Anlage des Pneumoperitoneums einen reversiblen kardialen Stillstand erlitt und deren Operation sofort abgebrochen wurde.
16 9 4.3 Operationstechnik Lagerung Die Operation erfolgte in abgewandelter Lloyd-Davis-(Rektum)-Lagerung, wobei die gespreizten Beine im Knie stärker etwa 80 Grad gebeugt wurden, um in Kopftieflage einem Rutschen entgegenzuwirken. Die Unterschenkel wurden auf den gepolsterten Beinschalen locker, jedoch breitflächig mit Idealbinden fixiert. Darüber hinaus wurden anfangs zwei Schulterstützen, später ein extra angefertigtes U-förmiges, an den Schultern ausgeformtes, weiches und am Tisch fest fixierbares Kunststoffkopfteil verwendet. Anfangs war der linke Arm ausgelagert, später beide Arme angelagert. Eine nur in der Anfangszeit verwendete Stütze am rechten Oberarm zur Sicherung des Patienten bei extremer Rechtskippung erwies sich als unnötig. Die Tatsache, dass der Operationstisch eine kombinierte, extreme rechtsgekippte Kopftieflage nicht gestattete, machte die Verwendung eines Schaumstoffkeils (effektiver Winkel von etwa 10 Grad), in der unteren Körperhälfte von links eingeschoben, notwendig Operationsablauf Das Anlegen des Pneumoperitoneums (obere Druckgrenze 15 mm Hg, Flow 7 l/min ) erfolgte in offener Technik über einen medianen epigastrischen Längsschnitt mit dem 12 mm Hasson-Trokar bei vorgelegter 2er Vicryl -Faszien-Haltenaht. Unter Kontrolle mit der konventionellen 10mm - 30 Grad Winkel-Optik wurden dann 3 weitere stumpfe 12 mm Trokare eingesetzt: rechts und links im Unterbauch mediokaudal der Spinae iliacae anteriores superiores kontrolliert lateral der epigastrischen Gefäße sowie im rechten Mittelbauch etwa in Nabelhöhe durch die Linea semilunaris. Bei ausgeprägten Verwachsungen im rechten Oberbauch und der Bursa omentalis bzw. bei sehr großen Personen wurde korrespondierend im linken Mittelbauch noch ein weiterer stumpfer (in der Regel 5mm-) Trokar gesetzt. Präpariert wurde fast ausschließlich mit der atraumatischen 10 mm Wellenzange nach Bärlehner sowie einer gebogenen 5mm Ultraschallschere (Harmonic Ace, Ethicon). Lediglich Adhäsionen zum Dünndarm wurden stets mit der Metzenbaumschere gelöst. Die Arteria und die Vena mesenterica inferior wurden anfangs unter Verwendung von PDS -Clipps und später bis zuletzt ausschließlich von 10mm-Titan-Clipps (Challenger, Braun-Aesculap) verschlossen und mit der Metzenbaumschere durchtrennt. An der Vene wurde beidseits und an der Arterie nur zentral doppelt geclippt. In einigen wenigen Fällen wurden die genannten Gefäße allein mit der Ultraschallschere abgesetzt.
17 10 Das Rektum wurde mit dem abwinkelbaren Linearcutter (Ethicon Endopath ETS- FLEX45 mit 3,5mm-Klammern 6-reihig) versorgt, die Doppelklammer- Nahtanastomose i.d.r mit dem 29mm Zircularstapler (Ethicon Proximate ILS) angefertigt, in seltenen Fällen kam bei ausreichend weitem After der entsprechende 33mm Stapler zum Einsatz. Eine 20er Robinson-Drainage wurde anfangs routinemäßig und später nur bei subjektiver Blutungsneigung bzw. bei Anastomosierungsproblemen wie z. B. geringem Luftaustritt oder alten Patienten mit vermuteter allgemein reduzierter Durchblutung platziert. Der Wundverschluß der Minilaparotomie erfolgte an der Faszie fortlaufend mit Vicryl- Nähten, 1er für das Peritoneum, 2er für die Faszie. Ab 2005 wurden fast immer alle 12mm-Trokarinsertionsstellen mit Berci-Nähten (2er Vicryl ) verschlossen. Die Faszie an der Optiktrokarinsertionsstelle wurde offen mit 2er Vicryl kurzstreckig fortlaufend übernäht. Anfangs wurden alle Wunden mit 3-0 Ethilon in Einzelknopf-Rückstichtechnik verschlossen, später wurden die Trokarinsertionstellen gut adaptierend subcorial mit versenkten Einzelknopfnähten resorbierbar (4-0 Monocryl ) genäht und zusätzlich mit Wundkleber (Dermabond, Ethicon)versorgt. In die Minilaparotomie wurde anfangs eine 10er Redon-Drainage für 2 Tage implantiert. Später wurde darauf verzichtet. Nach anfänglicher Einzelknopfhautnaht wurde später mit 4-0 Monocryl die Speckhautfaszie mit Einzelknopfnähten adaptiert und subcorial fortlaufend resorbierbar mit gleichem Material genäht. Bei Klebung wurde auf Pflaster verzichtet. Die operative Strategie zielte auf eine möglichst ausgedehnte Resektion des linken Hemikolons mit möglichst proximaler Absetzung nahe hin zum Stamm der Arteria colica media sowie einer Durchtrennung aboral im oberen, selten im mittleren Rektum. Um trotzdem absolute Spannungsfreiheit zu erreichen, wurde immer die linke Flexur mit Eingehen in die Bursa omentalis und Ablösung des Omentum majus bis Transversummitte mobilisiert. Das Querkolonmesenterium wurde dabei am Pankreasunterrand von links ausgehend nach rechts über den sichtbaren Stumpf der Vena mesenterica inferior hinaus bis nahe an die Arteria colica media abgetrennt. Um eine maximale Streckung zu erreichen, wurde das Mesenterium von medial Richtung linke Flexur bis zur Randarkade inzidiert. Während anfangs mit dem Ablösen des Omentum majus ab Querkolonmitte begonnen wurde, erwies es sich als günstiger, mit der Durchtrennung der Vena mesenterica inferior zu beginnen, von hier das Mesokolon nach laterokaudal möglichst weit von der Gerota schen Faszie stumpf abzuheben und erst danach unter Ablösung des Omentum majus in die Bursa omentalis einzugehen, Richtung linke Flexur zu präparieren und dann die Flexurmobilisierung nach lateralem Ablösen des Deszendens von caudal kommend wie oben beschrieben zu komplettieren. Anschließend wurde von links lateral streng vor der Gerota schen Faszie unter Schonung der vegetativen Nerven und des linken Ureters, welcher nie extra aufgesucht oder gar freilegt wurde vielmehr stellte er sich stets im Rahmen der schichtgerechten
18 11 Präparation automatisch dar das Kolon descendens und das Sigma bzw. ihre Mesenterien bis zur mesorektalen Hüllfaszie im oberen Rektumdrittel mobilisiert. Danach erfolgte von rechts das Kerben der Serosa an der Beckeneingangsebene, die Darstellung der mesorektalen Hüllfaszie, das Unterfahren der korrespondierend freigelegten Seite nach links, das Hochpräparieren hinter der mesorektalen Hüllfaszie bzw. der Arteria rectalis superior bis zum Hauptstamm der Arteria mesenterica inferior zentral des Abgangs der A. colica sinistra. Mit Durchtrennung der Arteria mesenterica inferior etwa 2-5cm distal des Abgangs aus der Aorta war somit eine die vegetativen Nervenplexus schonende Präparation im Sinne einer totalen mesokolischen Excision wie bei Vorliegen eines Karzinoms erfolgt. Nach Festlegen und Darstellen der Absetzungsstelle am oberen Rektum und Durchtrennung des Mesorektums sowie der Arteria rectalis superior jeweils mit der Ultraschallschere (selten Versorgung der Arterie mit Titanclipps) erfolgte das Absetzen des Rektums, die Erweiterung der linken unteren Trokarinsertionsstelle zur Minilaparotomie und das Ausleiten des Kolons unter Verwendung einer Ringfolie. Die Absetzungsstelle am oberen Kolon descendens wurde flexurnahe in einem möglichst divertikelfreien Bereich festgelegt. Entsprechend wurde das Mesenterium unter Ligatur des Ausläufers der Arteria colica sinistra meist unter Mitnahme des distalen Stumpfes der Vena mesenterica inferior durchtrennt. Vor der Ligatur der Randarkade wurde zur Kontrolle der Integrität der Durchblutung von proximal her kurz die Klemme entfernt. Bei nicht pulsierend spritzender Blutung wurde entsprechend nachreseziert. Nach Legen einer Tabaksbeutelnaht mit einer Tabaksbeutelklemme wurde der Darm abgesetzt. Das Resektat wurde nicht vermessen, sondern sofort zur Schnellschnittuntersuchung gegeben. Der Staplerkopf wurde mit der Tabaksbeutelnaht eingeknotet und es wurden gegebenenfalls Appendices epiploicae oder verbliebene Divertikel entsprechend abpräpariert oder zum Stapler-Dorn hingeknotet. Sodann erfolgte die Repostition des Darmes sowie der Faszienverschluß der Minilaparotomie und die Ausführung einer spannungsfreien und unverdrehten Anastomose. Nach Kontrolle beider ausgestanzter Ringe wurde eine Rektoskopie durchgeführt, wobei die Höhe, die Intaktheit und die Durchblutung der Anastomose geprüft wurden. Außerdem wurde dabei auf eine etwaige Blutung und Luftaustritt nach peranaler Insufflation aus der Anastomose nach intraabdominal geachtet. Bei Luftaustritt wurde versucht, die Anastomose zu übernähen und bei Bedarf ein protektives Loop-Ileostoma vorgeschaltet. Abschließend erfolgte gegebenenfalls die Einlage einer Robinsondrainage und der Wundverschluß wie oben beschrieben. Bei Vorfinden eines entzündlichen Konglomerattumors erfolgte eine teils scharfe, teils stumpfe Präparation gegebenenfalls unter Mitnahme der linken Adnexe.
19 Perioperatives Management Operationsvorbereitung Die Nüchternheitsgrenze sowie die Nikotinkarrenz betrugen 6 Stunden. Das Trinken klarer Flüssigkeiten war jedoch bis 2 Stunden vor geplantem Narkosebeginn erlaubt. Orale Abführmaßnahmen erfolgten nicht. Lediglich zur Entlastung des Rektosigmoids aus operationstechnischen Gründen erfolgte ein präoperativer Hebe-Senk-Einlauf. Das Abdomen wurde ab den Mamillen bis zur Symphyse rasiert. Die Thromboseprophylaxe erfolgte mit niedermolekularem Heparin (frühestens ab dem Abend des OP-Tages) sowie dem Anlegen von Antithrombosestrümpfen ab der Operation. Außerdem wurden die Patienten postoperativ früh-mobilisiert (s.u.). Für die Dauer der Operation wurden die Patienten mit einem Dauerkatheter (Einlage im Rahmen der Lagerung) sowie mit einer transnasalen Magensonde (Einlage im Rahmen der Intubation) versehen. Die Magensonde wurde am Ende der Operation, der Dauerkatheter am ersten postoperativen Tag wieder entfernt. Unmittelbar vor Beginn der Operation wurde eine Single-Shot-Antibiotika-Prophylaxe mit einem Cephalosporin der II. Generation (2g Cefuroxim) sowie 0,5g Metronidazol intravenös durchgeführt, die bei einer Operationsdauer von über 4 Stunden dann noch einmal wiederholt wurde. Postoperativ wurde die Antibiotikagabe nur bei ausgeprägten putriden Veränderungen sowie bei Anastomosenundichtigkeiten für maximal 5 Tage weitergeführt Anästhesie und Schmerztherapie Alle Operationen erfolgten in Intubationsnarkose. Bei Zustimmung und fehlender Kontraindikation wurde präoperativ ein thorakaler Peridural-Katheter (PDK) eingelegt und für die intra- und postoperative Analgesie genutzt. Begleitend erfolgte die postoperative Analgesie nach einem klinikintern definierten Schmerzstandard mit Metamizol und bei Bedarf Piritramid intravenös. Nach begonnenem Kostaufbau wurde Metamizol als Tropfen verabreicht. Mit Hilfe einer visuellen Schmerzskala, die von 1 bis 10 reichte und routinemäßig mindestens 3 mal täglich abgefragt wurde, dosierte das Pflegepersonal in festgelegtem Maß selbstständig die genannten Medikamente mit einem Schmerzskala-Zielwert von maximal 3.
20 13 Ein zentralvenöser Katheter (ZVK) wurde nur in der Anfangsphase routinemäßig eingelegt, später lediglich bei schlechten peripheren Venenverhältnissen oder bei zu erwartendem verzögerten postoperativen Kostaufbau. Im Falle einer frühelektiven Operation nach akuter Divertikulitis wurde natürlich der zurückliegend zur parenteralen Ernährung implantierte ZVK benützt. Nach der Operation wurden die Patienten in Absprache mit der Anästhesie entweder über den Aufwachraum wieder auf die allgemeinchirurgische Normalstation übernommen oder sie wurden - für zumeist nur eine Nacht - auf die Intensivstation verlegt. Die parenterale Flüssigkeitszufuhr wurde im Sinne eines Fast-Track-Regimes restriktiv gehandhabt. Bei Bedarf wurde zur Kreislaufstützung Norepinephrin bevorzugt Postoperative Mobilisation Falls es der Zustand der Patienten zuließ, erfolgte die erste Mobilisation durch das Pflegpersonal am Nachmittag oder Abend des Operationstages; die Patienten wurden für längere Zeit aufgesetzt, stellten sich kurz vor das Bett und gingen nach Möglichkeit im Zimmer umher. Die weitere Mobilisierung erfolgte ab dem 1. postoperativen Tag zusätzlich durch Krankengymnasten Kostaufbau Die Magensonde wurde wie bereits erwähnt - mit dem Ende der Operation entfernt. Zwei Stunden nach Narkoseende wurde bei entsprechender Vigilanz Trinken von Wasser sowie klarer, fett- und ballaststoffreier Trinknahrung erlaubt. Am 1. postoperativen Tag wurde Gastroenterologie-II-Kost (feste, ballaststoff- und fettarme Nahrung) verabreicht. Bei Bekömmlichkeit wurde dann unabhängig von der Stuhltätigkeit am 2. und 3. postoperativen Tag gastroenterologische Basiskost bzw. leichte Vollkost gegeben. Der Kostaufbau war also innerhalb von 3 Tagen geplant vollzogen. Laxantien wurden nicht routinemäßig verabreicht.
21 Sonstige postoperative Maßnahmen Der Dauerkatheter wurde am Morgen des 1. postoperativen Tages entfernt. Evtl. liegende Robinson-Drainagen (i. d. R. Ziel-Drainagen an der Anastomose; siehe Operationstechnik) wurden nach dem 1. Stuhlgang und bei fehlenden Hinweisen auf eine Insuffizienz gezogen. Ein Fadenzug war nicht notwendig (siehe Operationstechnik). Die Entlassung erfolgte bei komplettiertem Kostaufbau mit regelrechter Stuhltätigkeit sowie allgemeinem Wohlbefinden. Eine routinemäßige Wiedereinbestellung erfolgte nicht. Den Patienten wurde lediglich geraten, für 2 Wochen auf blähende Speisen zu verzichten und zur Prophylaxe einer Narbenhernie für 4 Wochen das Heben von Lasten über 10 kg zu unterlassen. Während kurzes Duschen bereits seit dem 2. postoperativen Tag bzw. nach Entfernung etwaiger Drainagen, PDK und ZVK) erlaubt war, wurde Baden zuhause ab dem 10. Tag gestattet.
22 15 5. Ergebnisse 5.1 Daten des stationären Verlaufes Ausgewertet wurden 96 Datensätze von 97 Operationen (1 Operation wurde unmittelbar nach Anlage des Pneumoperitoneums abgebrochen und deshalb nicht mit in die Statistik aufgenommen) Patientengut Die Patienten waren im Mittel 59,47 Jahre alt (Spanne Jahre), das Verhältnis männlich : weiblich betrug 1 : 1,62 (37 : 60) Operationsindikation Zum Operationszeitpunkt bestand bei 54 Patienten eine chronisch rezidivierende Sigmadivertikulitis (Hansen-Stock III, siehe Tab. 1), bei 41 Patienten Z.n. gedeckt perforierter Sigmadivertikulitis (Ha.-St. IIb) und bei einem Patienten Z. n. phlegmonöser Sigmadivertikulitis (Ha.-St. IIa). Stadium nach Hansen-Stock n Patienten % von 96 IIa 1 1 IIb 41 42,7 III 54 56,3 Gesamt Tab. 2 Schwere der Erkrankung nach Hansen-Stock zum Operationszeitpunkt
23 16 37 Patienten wurden elektiv, 31 Patienten frühelektiv (nach konservativer Anbehandlung bei gleichem Aufenthalt) und 28 Patienten spätelektiv (6 Wochen nach konservativer Therapie) operiert (siehe Tab. 3). OP-Indikation n Patienten % von 96 frühelektiv 31 32,3 spätelektiv 28 29,2 elektiv 37 38,5 Gesamt Tab. 3 OP-Indikation Abdominale Voroperationen Zum Zeitpunkt der Operation bestanden bei 35 Patienten (36,8%) teilweise multiple konventionelle und laparoskopische abdominale Voroperationen, zumeist (n=22) konventionelle Appendektomien, gefolgt von konventionellen Cholecystektomien (n=6), Unterleibsoperationen mit Pfannenstielschnitt (n=5) und je einer nicht näher bezeichneten Darmteilresektion, Ileusoperation, offenen Leistenhernienoperation rechts, Leberoperation nach Messerstichverletzung, Pyloromyotomie als Kind sowie einer diagnostischen Laparoskopie.
24 Intraoperativ erschwerende Befunde Bei 52 Patienten (54,2%) traten intraoperativ insgesamt 70 erschwerende Befunde, zumeist Adhäsionen (n=48) auf. Erschwerender Befund n Befunde % von 96 Adhäsionen Intraabdominale Adipositas (subjektive Einschätzung des Operateurs 8 8,3 Sigma elongatum 5 5,2 Diffuse Blutungsneigung 5 5,2 Cul-de-sac-Phänomen 1 1 Konglomerat aus Sigma und linker Adnexe mit der Bauchwand und dem Ureter verbacken ( Ureterschienung intraoperativ notwendig + Adnexektomie links) 1 1 Enger Sphinkter ani ( längere Bougierung notwendig) 1 1 Indir. Leistenhernie re. (eingewachsenes Omentum majus mußte herauspräpariert werden) 1 1 Gesamt (Mehrfachnennung möglich) 70 (bei 52 Pat.) 54,2 Tab. 4 intraoperativ erschwerende Befunde
25 Intraoperative technische Schwierigkeiten Bei 2 Patienten (2,1%) traten intraoperativ technische Schwierigkeiten auf. Technische Schwierigkeiten n Befunde % von 96 Nadelsuche intraabdominal 1 1 Technische Probleme mit dem Kaltlichtkabel 1 1 Gesamt (Mehrfachnennung möglich) 2 (bei 2 Pat.) 2,1 Tab. 5 intaoperative technische Schwierigkeiten
26 Intraoperative Komplikationen Bei 18 Patienten (18,8%) traten insgesamt 19 intraoperative Komplikationen auf. Führend hierbei war mit 7,3% insgesamt die Undichtigkeit der Stapleranastomose. Diese wurden mit Übernähungen und / oder dem Vorschalten einer Stomie angegangen (siehe Kap ) Intraoperative Komplikationen n Befunde % von 96 Undichtigkeit der Anastomose (allein oder in 7 7,3 Kombination) (Konsequenz: siehe Kapitel ) Probleme mit der linearen Klammernaht (Blutungen aus der Klammernaht, die per Clip oder Umstechung gestillt werden mussten) (allein oder in Kombination) 3 3,1 Iatrogene Milzläsion ¹ 2 2,1 Iatrogener Coecumserosadefekt ( Übernähung) 1 1 Insuffiziente Meckelresektionsklammernaht ( Übernähung) 1 1 Iatrogene Scheideneröffnung ( Übernähung) 1 1 Iatrogene Blasenwandausdünnung ( Übernähung) 1 1 Minderperfusion des Kolon transversum Minderperfusion des Kolon descendens Kleine arterielle Blutung am OP-Ende Gesamt (Mehrfachnennung möglich) 19 (bei 18 Pat.) 18,8 Tab. 6 intraoperative Komplikationen (¹ es erfolgte Blustillung durch Klebung; ²es erfolgte eine Nachresektion über eine quere Oberbauch-Minilaparotomie; ³es wurde konvertiert und es erfolgte eine Nachresektion über eine Medianlaparotomie (siehe Tab. 11); 4 am Rektumstumpf links am Mesorektum, die Blutung konnte mit Titanclips gestillt werden, außerdem Einlage einer Robinsondrainage). Sämtliche Erschwernisse (siehe Kap ), technische Schwierigkeiten (siehe Kap ) sowie intraoperative komplikationen (siehe Kap ) kamen allein oder in (teilweise mehrfacher) Kombination vor. Insgesamt traten bei 61 Patienten (63,5%) 93 intraoperativ erschwerende Befunde, technische Schwierigkeiten oder Komplikationen auf.
27 Begleit-Operationen (OP-Erweiterungen) Zusatzmaßnahmen im Zusammenhang mit der Anastomose Bei 12 Patienten (12,5%) waren Zusatzmaßnahmen wegen Komplikationen an der Anastomose notwendig, davon 7 Mal wegen Undichtigkeit (siehe Kapitel 5.1.5), 2 Mal wegen nicht spannungsfreier Anastomose und je einmal wegen lokaler Peritonitis im kleinen Becken (Ileostomaanlage), arterieller und venöser Blutung aus der Anastomose (jeweils Übernähung). Zusatzmaßnahme n Maßnahmen % von 96 Anastomosenübernähung 7 7,3 Anlage eines protektiven Loop-Ileostomas 3 3,1 Anastomosenübernähung + Anlage eines protektiven Loop-Ileostomas 2 2,1 Gesamt 12 12,5 Tab. 7 Zusatzmaßnahmen im Zusammenhang mit der Anastomose Angestrebt wurde bei Undichtigkeit eine Übernähung. Bei nicht überzeugender Naht wurde diese ggf. mit einem Ileostoma geschützt. War eine Naht technisch nicht möglich, wurde ein protektives Ileostoma vorgeschaltet. In einem Fall wurde dieses als endständiges Ileostoma ausgeführt, da bei starker Adipositas keine komplette Ileumschlinge durch die mächtige Bauchdecke hervorluxiert werden konnte. Alle 5 Ileostomata wurden im Mittel 2 Monate nach der Erstoperation zurückverlegt bzw. wieder angeschlossen. Bei einem der Loop-Ileostomata davon trat im weiteren Verlaufe eine Narbenhernie des Stomabereiches auf, die insgesamt 5 Monate nach der Erstoperation mit einer Netzimplantation versorgt wurde.
28 Zusatzmaßnahmen im Zusammenhang mit der Präparation Bei 49 Patienten (51%) waren insgesam aufgrund eines entzündlichen Konglomerattumors bzw. wegen Komplikationen insgesamt 63 Zusatzmaßnahmen im Zusammenhang mit der Präparation notwendig. Dies waren zumeist Adhäsiolysen Zusatzmaßnahmen wegen Komplikationen Zusatzmaßnahmen n Maßnahmen % von 96 Sonstige 2 2,1 Darmteilresektionen ¹ Blutstillung Milz (bei iatrogener Milzläsion) 2 2,1 Harnblasenübernähung ² 1 1 Scheidenübernähung (siehe Tab. 6) Übernähung eines Coecumserosadefektes (prophylaktisch bei Adhäson auf Sigmaperforation) Übernähung einer insuffizienten Meckelresektionsklammernahtreihe Gesamt (Mehrfachnennung möglich) (bei 6 Patienten) 6,3 Tab. 8 Zusatzmaßnahmen bei Komplikationen im Zusammenhang mit der Präparation ¹ 1x Transversumteilresektion bei segmentaler Minderperfusion, siehe Kap x Nachresektion des Kolon deszendens nach Konversion bei Minderperfusion, siehe Kap ² 1x nach iatrogener Harnblasenausdünnung, siehe Kap
29 Zusatzmaßnahmen wegen der Ausdehnung des Befundes Zusatzmaßnahmen n Maßnahmen % von 96 Adhäsiolyse Ovarektomie/Adnexektomie li. en bloc (im Konglomerat-TU ) Sonstige Darmteilresektionen ¹ 4 4,2 1 1 Harnblasenübernähung ² 1 1 Ovarektomie/Adnexektomie re. en bloc (im Konglomerat-TU ) Simultane Appendektomie (bei Auflagerung auf Sigmaperforation) Gesamt (Mehrfachnennung möglich) (bei 53 Patienten) 55,2 Tab. 9 Zusatzmaßnahmen bei der Präparation wegen der Ausdehnung des Befundes ¹ Ileumsegmentresektion bei Involvierung in Konglomerattumor ² Übernähung Sigma-Blasen-Fistel
30 Geplante Zusatzoperationen Bei 4 Patienten wurde jeweils eine geplante Zusatzoperation durchgeführt. Zusatzoperation n Zusatzoperationen % von 96 Uterusmyomresektion 1 1 TUR-Blase 1 1 Entfernung eines Intrauterinpessars Reparation einer Nabelhernie Gesamt Mehrfachnennung möglich) (bei 4 Patienten) 4,2 Tab. 10 Geplante Zusatzoperationen Ungeplante Zusatzoperationen (unabhängig von der Präparation) Bei 2 Patienten waren ungeplant Zusatzoperationen notwendig. Hierbei handelte es sich um Resektionen von Meckel schen Divertikeln. Zusatzoperation n Zusatzoperationen % von 96 Resektion eines 2 2,1 Meckel schen Divertikels Gesamt (Mehrfachnennung möglich) 2 (bei 2 Patienten) 2,1 Tab. 11 Ungeplante Zusatzoperationen
31 Konversionen Die Konversionsrate lag bei 11,5% (n=11 von 96) Konversionsgründe: Konversionsgrund n betroffene Patienten % von 96 Schwere Adhäsionen mit 10 10,4 Unübersichtlichkeit Hoher notwendiger Beatmungsdruck 1 1 Lokal starke Blutung 1 1 Diffuse Blutungsneigung 1 1 Minderperfusion des Colon descendens ( Nachresektion) Gesamt (Mehrfachnennung möglich) (bei 11 Patienten) 11,5 Tab. 12 Konversionsgründe Bei 11 Patienten fanden sich 14 Konversionsgründe. Zumeist handelte es sich um Adhäsionen bzw. eine Kombination mit Adhäsionen, die die sichere laparoskopische Präparation unmöglich machte Änderungen des intraoperativen Vorgehens im Verlauf Mit Zunahme der Operationszahl fanden wie bereits oben beschrieben einige Modifikationen im Vorgehen speziell am Operationsende statt. So wurden die 12mm- Trokarstellen ab der Operation Nr. 9 fast immer mit 2er Vicryl unter Benutzen der Berci-Nadel verschlossen. Ab der Operation Nr. 39 wurde in die Oerationswunde, die am linken Unterbauch zur Bergung des resezierten Darmabschnittes erweitert worden war, nur noch bei konkreter Blutungsneigung eine Redondrainage eingelegt. Ab Operation Nr. 55 wurde routinemäßig keine Robinsondrainage mehr ins kleine Becken eingelegt. Ab Operation Nr. 62 schließlich wurde der Präparations- und Absetzungszeitpunkt der V. mesenterica inferior an den Anfang der Operation vorverlegt.
32 Operationsdauer (Hauptzielkriterium) Die Operationsdauer (vgl. Abb. 2) reichte von 130 Minuten (Nr. 63) bis 373 Minuten (Nr. 11), im Mittel 225,23 Minuten, die Standardabweichung betrug +/- 41,16 Minuten. Der Median lag bei 216 Minuten. Dabei fällt ein triphasischer Verlauf der OP-Zeit-Kurve auf. Innerhalb der ersten 40 Fälle (1. Phase) zeigt sich bereits bei geringen Erschwernissen (z.b. Fälle 9, 11, 13, 17, 21, 23, 25, 37, 39) ein deutlicher Anstieg der OP-Zeiten auf 250 Minuten und darüber. Auch die höchste Konversiosrate (n=5; Nr. 1, 3, 11, 27, 35) fanden hier statt, oft (Nr. 1, 3, 11, 35) frühzeitig wegen Adhäsionen. Die OP-Dauer betrug hier im Durchschnitt 249 Minuten, wobei die durchschnittliche Dauer für die ersten 10 Fälle 267,5 Minuten, die der Fälle 11 bis ,5 Minuten betrug. In der 2. Phase (Fälle 41 bis 74) ist die OP-Dauer auf einem relativ konstant niedrigen durchschnittlichen Niveau von 191,6 Minuten. Lediglich 2 Fälle (Nr. 55 und 72) weisen Zeiten von über 250 Minuten auf, wobei hierfür einmal länger dauernde technische Probleme mit der Lichtquelle (Nr. 55) und zum Anderen eine aufwändige Blutstillung einer iatrogenen Milzläsion zusammen mit längerem Warten auf eine andere beteiligte Fachabteilung (Nr. 72: Gynäkologie zur geplanten Entfernung eines IUP) verantwortlich sind. In dieser Phase der OP-Zeitkurve fanden lediglich 2 Konversionen (Nr. 52 und 69) wegen schwerster Verwachsungen nach vorangegangenem Präparationsversuch statt. In der 3. Phase der Kurve schließlich (Fälle 75 bis 96) steigt die durchschnittliche OP- Dauer wieder etwas auf 231,5 Minuten an. Hier fällt jedoch auf, daß sich besonders die Anzahl der - teilweise multiplen - geplanten und ungeplanten Zusatzeingriffe deutlich erhöht (Nr. 75, 78, 81, 82, 88, 94, 95). In dieser Phase fanden 4 Konversionen wegen schwerer Adhäsionen (Nr. 76, 78, 82, 88), teilweise (Nr. 88) in Kombination mit diffuser Blutungsneigung statt.
33 Früh (= stationär) -postoperativer Verlauf Postoperativer Aufenthalt auf der Intensivstation Postoperativ wurden 34 Patienten (=35,8%) intensivmedizinisch betreut. Dabei wurden ältere Patienten bzw. solche mit erhöhter Komorbidität routinemäßig für die erste postoperative Nacht auf der Intensivstation überwacht. Die Dauer des Aufenthaltes betrug hier im Mittel 2,47 Tage [0-31 Tage] bei einem Median von 1 Tag. 1 Patient wurde im weiteren Verlaufe noch einmal für 30 Tage intensivpflichtig (es handelte sich um die erste Patientin der Serie, die wegen stattgehabter Anastomoseninsuffizienz mehrfach offen revidiert und lavagiert werden musste) Früh-postoperative Komplikationen Allgemeine postoperative Komplikationen Die Rate allgemeiner postoperativer Komplikationen betrug 3,1% (n=3). Komplikation n betroffene Patienten % von 96 Akuter Harnverhalt 1 1 (erneute Kathetereinlage) Pneumonie 1 1 Apoplex (keine weitere Therapie notwendig) 1 1 Gesamt 3 (bei 3 Patienten) 3,1 Tab. 13 allgemeine früh-postoperative Komplikationen Der aufgetretene akute Harnverhalt machte eine erneute - vorübergehende Katheterisierung notwendig. Die Pneumonie wurde suffizient antibiotisch therapiert. Der Apoplex war bereits am Folgetag fast nicht mehr nachweisbar und bedurfte keiner weiteren Therapie.
34 Operationsspezifische Komplikationen Majorkomplikationen Es traten bei 5 Fällen 6 früh- (= stationär-) postoperative Majorkomplikationen auf (Pat. Nr. 1, 7, 29, 68 und 2 mal 78). Diese machten teilweise mehrere abdominale Revisionen notwendig (siehe Kap ). Komplikation n betroffene Patienten % von 96 Anastomoseninsuffizienz 3 3,1 Intraabdominaler Abszeß / Peritonitis (anastomosenunabhängig) 2 2,1 Intraabdominale Blutung 1 1 Gesamt 6 (bei 5 Patienten) 5,2 Tab. 14 früh-postoperative Majorkomplikationen Die anastomosenunabhängigen intraabdominalen Abszedierungen traten nach insuffizienter Übernähung einer iatrogenen Dünndarmläsion bei der Erstoperation bzw. durch Dünndarmarosion durch einen Drainageschlauch auf. Beides konnte im Rahmen einer offenen Re-Operation übernäht werden.
35 Minorkomplikationen Es traten bei 5 Patienten 6 früh postoperative Minorkomplikationen auf (Pat. Nr. 1, 25, 2 mal 45, 53 und 86), die allenfalls der lokalen Revision, ggf. mit temporärer Anlage einer Vakuumversiegelung bedurften (siehe Kap ). Komplikation n betroffene Patienten % von 96 Epifasziale Wundinfektion 3 3,1 Blutung aus der Anastomose (Stillung durch endosk. Clipping) Stuhlinkontinenz I-II (keine Therapie) Sensibilitätsdefizit ventral li. Oberschenkel (keine Therapie) Gesamt (Mehrfachnennung möglich) (bei 5 Patienten) 5,2 Tab. 15 früh-postoperative Minorkomplikationen Narkosespezifische Komplikationen Es trat keine narkosespezifische früh postoperative Komplikation auf Lagerungsspezifische Komplikationen In einem Fall (Pat. Nr. 36) trat ein reversibler Lagerungsschaden (Rötung der rechten Schulter) auf. Durch krankengymnastische Beübung rasche Linderung der Beschwerden. Zum Entlassungszeitpunkt bestanden keine Beschwerden mehr Sonstige nicht chirurgische Komplikationen In einem Fall (Pat. Nr. 3) trat postoperativ ein Apoplex mit geringer einseitiger Symptomatik auf, die im weiteren Verlauf ohne weitere Therapie vollständig reversibel waren. In einem weiteren Fall (Pat. Nr. 62) machte ein postoperativer Harnverhalt eine nochmalige passagere Katheterisierung notwendig. Ein Patient entwickelte postoperativ eine PneumonieBeide Patienten waren zum Entlassungszeitpunkt bezüglich dieser Komplikationen beschwerdefrei.
36 Gesamtüberblick früh-postoperativer Komplikationen Insgesamt traten bei 12 von 96 Patienten 15 Komplikationen im früh- (=stationär-) postoperativen Verlauf auf. Komplikation n betroffene Patienten % von 96 OP-spezifische 9 9,4 Komplikationen Nicht-Chirurgische Komplikationen 3 3,1% Gesamt 12 12,5 Tab. 16 Gesamtüberblick früh postoperativer Komplikationen Früh- (=stationär-) postoperatives Komplikationsmanagement Lokale Maßnahmen Bei 4 Patienten waren lokale Maßnahmen zumeist wegen epifaszialer Wundinfekte notwendig. Diese konnten damit in allen Fällen beherrscht werden. Maßnahme n durchgeführte Maßnahmen % von 96 Erneute Einlage eines Dauerkatheters (bei akutem Harnverhalt) 1 Anlage eines Vakuumverbandes (Anlage + 2x Wechsel bei 1 Patient) Lokale Wundrevision am Bett Krankengymnastische Beübung Gesamt 6 (bei 4 Patienten) 4,2 Tab. 17 Lokale Maßnahmen zum früh-postoperativen Komplikationsmanagement
37 Interventionelle / nicht-chirurgische Maßnahmen Eine postoperative Blutung aus der Anastomose konnte endoskopisch per Clipping gestillt werden Re-Operationen Bei 5 Patienten waren komplikationsbedingt teilweise mehrfache Re-Operationen während des stationären Aufenthaltes notwendig. Bei 3 dieser Patienten (2 davon waren Konversionen wegen adhäsionsbedingter intraabdominaler Unübersichtlichkeit) war der Grund eine Anastomoseninsuffizienz (siehe Kap ). Diese führten am 2., 6. bzw. 7. postoperativen Tag zur Erst-Revision, wobei zwei Mal nach Nachresektion der Anastomose ein Descendostoma in Diskontinuität und einmal eine Coecalfistel (das Ileum war im kleinen Becken verwachsen und deckelte die insuffiziente Anastomose ab) angelegt wurde (alle drei Stomata wurden später zurückverlegt bzw. wieder angeschlossen). Maßnahme n durchgeführte Maßnahmen % von 96 Laparoskopische Revision (davon einmal mit Coecalfistelanlage) 2 Offene Revision mit Diskonnektion Offene Revision mit sonstigen Maßnahmen 2 6 Gesamt 11 ( bei 5 Patienten) 5,2 Tab. 18 früh-postoperativ durchgeführte komplikationsbedingte Re-Operationen Bei einem Patienten zeigte sich bei der Revision nur eine durch Arrosion eines Drainageschlauches hervorgerufene Dünndarm-Leckage, die suffizient offen übernäht werden konnte. Bei einem weiteren Patienten zeigte sich eine Nachblutung aus dem Mesorektum nach intraabdominal, welche laparoskopisch suffizient übernäht werden konnte.
Die komplizierte Sigmadivertikulitis:
 Die komplizierte Sigmadivertikulitis: Konzept der Notfallchirurgie A. Scheiwiller Einteilung Hansen und Stock 0 Divertikulose I akute unkomplizierte Divertikulitis II akute komplizierte Divertikulitis
Die komplizierte Sigmadivertikulitis: Konzept der Notfallchirurgie A. Scheiwiller Einteilung Hansen und Stock 0 Divertikulose I akute unkomplizierte Divertikulitis II akute komplizierte Divertikulitis
Sigmaresektion. Kolon-Divertikel treten vor allem im Sigma auf, wo der erhöhte Innendruck die Ausstülpung der Schleimhaut begünstigt
 Sigmaresektion Das Colon sigmoideum oder kurz das Sigma ist der letzte Abschnitt des Dickdarms, der bogenförmig in das Rektum (Enddarm) mündet. Man spricht hier auch von der Hochdruckzone des Dickdarms,
Sigmaresektion Das Colon sigmoideum oder kurz das Sigma ist der letzte Abschnitt des Dickdarms, der bogenförmig in das Rektum (Enddarm) mündet. Man spricht hier auch von der Hochdruckzone des Dickdarms,
Moderne Therapie der Sigmadivertikulitis
 KontaktKontakt-Tel.: 030 3264 1562 Stichwort: Divertikulitis Moderne Therapie der Sigmadivertikulitis T. Rost Vortrag für Interessierte u. Patienten Krummdarm = Colon Sigmoideum Aufsteigender Darm Querdarm
KontaktKontakt-Tel.: 030 3264 1562 Stichwort: Divertikulitis Moderne Therapie der Sigmadivertikulitis T. Rost Vortrag für Interessierte u. Patienten Krummdarm = Colon Sigmoideum Aufsteigender Darm Querdarm
Organverletzungen bei laparoskopischen Operationen 15 Jahres-Ergebnisse in der QS
 Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
CAMIC - Curriculum der Minimal Invasiven Chirurgie
 CAMIC - Curriculum der Minimal Invasiven Chirurgie Gegliederte Kursstruktur und deren Inhalte Expertengruppe Prof. Dr. med. Dr. h. c. mult. R. Bittner (Fürth) Dr. med. T. Carus (Cuxhaven) Prof. Dr. med.
CAMIC - Curriculum der Minimal Invasiven Chirurgie Gegliederte Kursstruktur und deren Inhalte Expertengruppe Prof. Dr. med. Dr. h. c. mult. R. Bittner (Fürth) Dr. med. T. Carus (Cuxhaven) Prof. Dr. med.
Crohnstenosen: dilatieren
 Crohnstenosen: dilatieren Endo Linz 2017 Arnulf Ferlitsch Abteilung für Gastroenterologie und Hepatologie Innere Medizin III Medizinische Universität Wien Tandemtalk Vienna/Montreal Classification 44
Crohnstenosen: dilatieren Endo Linz 2017 Arnulf Ferlitsch Abteilung für Gastroenterologie und Hepatologie Innere Medizin III Medizinische Universität Wien Tandemtalk Vienna/Montreal Classification 44
Minimal Invasive Chirurgie Operationen am Dickdarm und Mastdarm
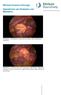 Minimal Invasive Chirurgie Operationen am Dickdarm und Mastdarm Abbildung 1: Entzündliche Perforation am Sigma, durch Dünndarm abgedeckt Abbildung 2: gleicher Situs nach Lösen der abdeckenden Dünndarmschlinge;
Minimal Invasive Chirurgie Operationen am Dickdarm und Mastdarm Abbildung 1: Entzündliche Perforation am Sigma, durch Dünndarm abgedeckt Abbildung 2: gleicher Situs nach Lösen der abdeckenden Dünndarmschlinge;
Die beste Anastomose
 Die beste Anastomose How I do it Prof. Dr. Matthias Behrend Donau-Isar-Klinikum Deggendorf Arbeitsgemeinschaft deutscher Darmkrebszentren e.v. 24. bis 25. Juni 2016 Fall-Auswahl Kennzahlenbogen 18: Anastomosen-Insuffizienzen
Die beste Anastomose How I do it Prof. Dr. Matthias Behrend Donau-Isar-Klinikum Deggendorf Arbeitsgemeinschaft deutscher Darmkrebszentren e.v. 24. bis 25. Juni 2016 Fall-Auswahl Kennzahlenbogen 18: Anastomosen-Insuffizienzen
Berichte über klinische Einsätze der CLINY Ileus Tube
 Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1 Ein mit einer CLINY Ileus Tube behandelter 66 Jahre alter Patient Der Patient wurde vom 22. Mai bis zum 16
Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1 Ein mit einer CLINY Ileus Tube behandelter 66 Jahre alter Patient Der Patient wurde vom 22. Mai bis zum 16
Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient
 Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Organverletzungen bei laparoskopischen Operationen QI1a+QI1b (alt QI9+QI10)
 Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Operative Gynäkologie (Modul 15/1)
 Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2010 BASISAUSWERTUNG Adnex-Eingriffe HE108 Geschäftsstelle Qualitätssicherung Hessen Krankenhaus
Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2010 BASISAUSWERTUNG Adnex-Eingriffe HE108 Geschäftsstelle Qualitätssicherung Hessen Krankenhaus
Trends der Komplikationen bei der Hysterektomie durch neue Operationsmethoden
 Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Operative Therapien der neurogenen Mastdarmentleerungsstörung als Ultima Ratio bei Querschittlähmung (QSL):
 Operative Therapien der neurogenen Mastdarmentleerungsstörung als Ultima Ratio bei Querschittlähmung (QSL): Indikation, Techniken und Ergebnisse Querschnittgelähmtenzentrum G. Wollny INDIKATIONEN Stufenschema
Operative Therapien der neurogenen Mastdarmentleerungsstörung als Ultima Ratio bei Querschittlähmung (QSL): Indikation, Techniken und Ergebnisse Querschnittgelähmtenzentrum G. Wollny INDIKATIONEN Stufenschema
Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED
 Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED Was ist das, wann kommt es in Frage? Dr. med. Jörn Gröne Definition Unter Fast Track fasst man ein Therapiekonzept
Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED Was ist das, wann kommt es in Frage? Dr. med. Jörn Gröne Definition Unter Fast Track fasst man ein Therapiekonzept
Chirurgische Herdsanierung. Ernst Klar Chirurgische Universitätsklinik Rostock Hauptvorlesung Chirurgie
 Chirurgische Herdsanierung Ernst Klar Hauptvorlesung Chirurgie Notfallaparotomie bei diffuser Peritonitis Chir. Univ. Klinik Rostock 9/03-12/04; n=31 einschließlich Zuweisungen 2 6% 6% Divertikulitis perforata
Chirurgische Herdsanierung Ernst Klar Hauptvorlesung Chirurgie Notfallaparotomie bei diffuser Peritonitis Chir. Univ. Klinik Rostock 9/03-12/04; n=31 einschließlich Zuweisungen 2 6% 6% Divertikulitis perforata
Fast-track -Rehabilitation in der operativen Medizin
 Fast-track -Rehabilitation in der operativen Medizin Wolfgang Schwenk Universitätsklinik für Allgemein-, Visceral-, Gefäß- und Thoraxchirurgie (Klinikdirektor: Univ.-Professor Dr. J. M. Müller) Universitäre
Fast-track -Rehabilitation in der operativen Medizin Wolfgang Schwenk Universitätsklinik für Allgemein-, Visceral-, Gefäß- und Thoraxchirurgie (Klinikdirektor: Univ.-Professor Dr. J. M. Müller) Universitäre
Seminar Darm Teil I: Akutes Abdomen
 Seminar Darm Teil I: Akutes Abdomen Prof. Dr. Matthias Bollow Institut für f r Radiologie, Nuklearmedizin und Radioonkologie Augusta-Kranken Kranken-Anstalt Bochum Akademisches Lehrkrankenhaus der Ruhr-Universit
Seminar Darm Teil I: Akutes Abdomen Prof. Dr. Matthias Bollow Institut für f r Radiologie, Nuklearmedizin und Radioonkologie Augusta-Kranken Kranken-Anstalt Bochum Akademisches Lehrkrankenhaus der Ruhr-Universit
Operative Gynäkologie (Modul 15/1)
 Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2007 Adnex-Eingriffe Sachsenhausen - Hessler Schulstr. 31 60594 Frankfurt Geschäftsstelle Qualitätssicherung
Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2007 Adnex-Eingriffe Sachsenhausen - Hessler Schulstr. 31 60594 Frankfurt Geschäftsstelle Qualitätssicherung
Dickdarmentfernung (Kolonresektion)
 Dickdarmentfernung (Kolonresektion) Der häufigste Grund für eine Teilentfernung des Dickdarms (Kolonresektion) ist nebst der Divertikulose des Dickdarms Polypen oder Karzinome, die nicht endoskopisch entfernt
Dickdarmentfernung (Kolonresektion) Der häufigste Grund für eine Teilentfernung des Dickdarms (Kolonresektion) ist nebst der Divertikulose des Dickdarms Polypen oder Karzinome, die nicht endoskopisch entfernt
Definition der Eingriffe:
 Adnex-Eingriffe 11406 100,0 630 100,0 davon isolierte Adnex-Eingriffe (Gruppen 1-3) 7885 69,1 334 53,0 1. Organerhaltende Adnex-Eingriffe (benigne Erkrankung) 5502 48,2 275 43,7 2. Ablative Adnex-Eingriffe
Adnex-Eingriffe 11406 100,0 630 100,0 davon isolierte Adnex-Eingriffe (Gruppen 1-3) 7885 69,1 334 53,0 1. Organerhaltende Adnex-Eingriffe (benigne Erkrankung) 5502 48,2 275 43,7 2. Ablative Adnex-Eingriffe
Minimal invasive Operationen bei malignen Erkrankungen
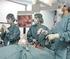 Minimal invasive Operationen bei malignen Erkrankungen 5. Tag der Organkrebszentren Dr. med. Ralf Nettersheim Chirurgische Klinik Klinikdirektor PD Dr. med. Hartel Klinikum Dortmund 29.11.2012 1 Onkologische
Minimal invasive Operationen bei malignen Erkrankungen 5. Tag der Organkrebszentren Dr. med. Ralf Nettersheim Chirurgische Klinik Klinikdirektor PD Dr. med. Hartel Klinikum Dortmund 29.11.2012 1 Onkologische
There is no greater force than an idea whose time has come.
 «Fast Track» in der Viszeralchirurgie Wird die minimalinvasive Chirurgie nach Einführung des Fast-Track-Konzeptes überflüssig? A. Scheiwiller There is no greater force than an idea whose time has come.
«Fast Track» in der Viszeralchirurgie Wird die minimalinvasive Chirurgie nach Einführung des Fast-Track-Konzeptes überflüssig? A. Scheiwiller There is no greater force than an idea whose time has come.
Jahresbilanz % 1: Sonographische Untersuchung der extremitätenver- und entsorgenden Gefäße mittels CW-Doppler
 Jahresbilanz 2013 Im Jahr 2013 haben wir 20.353 Patienten in unserer Praxis behandelt. Dabei wurden von diesen 29,9% an den Arterien und 70,1% an den Venen untersucht. Untersuchung der Patienten 1 2 1
Jahresbilanz 2013 Im Jahr 2013 haben wir 20.353 Patienten in unserer Praxis behandelt. Dabei wurden von diesen 29,9% an den Arterien und 70,1% an den Venen untersucht. Untersuchung der Patienten 1 2 1
Chirurgie des Dickdarms. Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016
 Chirurgie des Dickdarms Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016 Aufbau der Vorlesung 1. Grundlagen (Anatomie, Diagnostik) 2. Gutartige
Chirurgie des Dickdarms Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016 Aufbau der Vorlesung 1. Grundlagen (Anatomie, Diagnostik) 2. Gutartige
1. Organerhaltende Adnex-Operation, benigner Befund
 1. Organerhaltende Adnex-Operation, benigner Befund Eingriffe (laut OPS-301 Version 2.1) Gesamtzahl organerhaltender Operationen 11.585 (benigner Befund) Eingriffe (laut OPS-301 Version 2.1) (Mehrfachnennungen
1. Organerhaltende Adnex-Operation, benigner Befund Eingriffe (laut OPS-301 Version 2.1) Gesamtzahl organerhaltender Operationen 11.585 (benigner Befund) Eingriffe (laut OPS-301 Version 2.1) (Mehrfachnennungen
Ausschluß: 12 Patienten LAPKON-Studie. Ausschluß: 2 Patienten wegen enteralen Fisteln. Ausschluß: 3 Patienten wegen ausgedehnter Adhäsiolyse
 5. Ergebnisse 5.1 Patienten Insgesamt kamen im genannten Untersuchungszeitraum 118 Patienten für die vorliegende prospektive Beobachtungsstudie in Frage. Nach Überprüfung der Einschluß- und Ausschlußkriterien
5. Ergebnisse 5.1 Patienten Insgesamt kamen im genannten Untersuchungszeitraum 118 Patienten für die vorliegende prospektive Beobachtungsstudie in Frage. Nach Überprüfung der Einschluß- und Ausschlußkriterien
Operative Gynäkologie (Modul 15/1)
 Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2012 BASISAUSWERTUNG Uterus-Eingriffe HE108 Geschäftsstelle Qualitätssicherung Hessen Frankfurter
Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2012 BASISAUSWERTUNG Uterus-Eingriffe HE108 Geschäftsstelle Qualitätssicherung Hessen Frankfurter
Operative Therapie CED. Ernst Klar Chirurgische Universitätsklinik Rostock Hauptvorlesung Chirurgie
 Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Dissertation zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitätsklinik für Anästhesiologie und Operative Intensivmedizin an der Martin Luther Universität Halle Wittenberg (Direktor: Prof. Dr. med. J. Radke) Der Einfluss der perioperativen systemischen
Aus der Universitätsklinik für Anästhesiologie und Operative Intensivmedizin an der Martin Luther Universität Halle Wittenberg (Direktor: Prof. Dr. med. J. Radke) Der Einfluss der perioperativen systemischen
S. Vogel, 2003: Ergebnisse nach ventraler Fusion bei zervikalen Bandscheibenvorfällen
 7 Ergebnisse der Titangruppe Von den 46 Patienten, die ein Titancage als Distanzhalter erhielten, waren 26 männlich (56,5%) und 20 weiblich (43,5%). Auch bei diesen wurde eine Einteilung in 6 Altersgruppen
7 Ergebnisse der Titangruppe Von den 46 Patienten, die ein Titancage als Distanzhalter erhielten, waren 26 männlich (56,5%) und 20 weiblich (43,5%). Auch bei diesen wurde eine Einteilung in 6 Altersgruppen
Auslegungshinweise Kennzahlenbogen Darm (Stand ) - basierend auf dem Erhebungsbogen vom
 Allgemeine Anmerkungen In dem Dokument Auslegungshinweise Kennzahlenbogen Darm werden weitergehende ErlÄuterungen zu den einzelnen Kennzahlen gemacht. Dieses Dokument befindet sich im Moment in Diskussion
Allgemeine Anmerkungen In dem Dokument Auslegungshinweise Kennzahlenbogen Darm werden weitergehende ErlÄuterungen zu den einzelnen Kennzahlen gemacht. Dieses Dokument befindet sich im Moment in Diskussion
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H.
 Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Therapie der rezidivierenden Divertikulitis
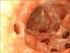 Therapie der rezidivierenden Divertikulitis ao Univ.Prof. Dr. Christoph Högenauer Theodor Escherich Labor für Mikrobiomforschung Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
Therapie der rezidivierenden Divertikulitis ao Univ.Prof. Dr. Christoph Högenauer Theodor Escherich Labor für Mikrobiomforschung Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
S. Vogel, 2003: Ergebnisse nach ventraler Fusion bei zervikalen Bandscheibenvorfällen
 8 Vergleich von - und gruppe 8.1 Postoperative Symptomatik In beiden Patientengruppen hatte der Haupteil der Patienten unmittelbar postoperativ noch leichte ( 57,1%; 47,8% ). Postoperativ vollständig waren
8 Vergleich von - und gruppe 8.1 Postoperative Symptomatik In beiden Patientengruppen hatte der Haupteil der Patienten unmittelbar postoperativ noch leichte ( 57,1%; 47,8% ). Postoperativ vollständig waren
Kath. Kliniken OM ggmbh - St. Josefs-Hospital, Krankenhausstraße 13, Cloppenburg
 Kath. Kliniken OM ggmbh - St. Josefs-Hospital, Krankenhausstraße 13, 49661 Cloppenburg Ihre WDC-Klinik-ID: 45 Koordinator Darmzentrum: Ansprechpartner WDC-Benchmarking: PD Dr. med. J. Bäsecke Dr. med.
Kath. Kliniken OM ggmbh - St. Josefs-Hospital, Krankenhausstraße 13, 49661 Cloppenburg Ihre WDC-Klinik-ID: 45 Koordinator Darmzentrum: Ansprechpartner WDC-Benchmarking: PD Dr. med. J. Bäsecke Dr. med.
TUT 3. Dr. Christoph Bichler
 TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
Fast-track-Management aus anästhesiologischer Sicht
 Fast-track-Management aus anästhesiologischer Sicht Prim. Univ. Doz. Günther Weber Krankenhaus der Barmherzigen Brüder Graz Fast Track (Schneller Pfad) multimodale interdisziplinäre Patientenpfade Optimierung
Fast-track-Management aus anästhesiologischer Sicht Prim. Univ. Doz. Günther Weber Krankenhaus der Barmherzigen Brüder Graz Fast Track (Schneller Pfad) multimodale interdisziplinäre Patientenpfade Optimierung
364. Tutorial der Deutschen Abteilung der Internationalen Akademie für Pathologie e.v. Kolorektale Polypen und Polyposen. am 30.
 364. Tutorial der Deutschen Abteilung der Internationalen Akademie für Pathologie e.v. Kolorektale Polypen und Polyposen am 30. Juni 2012 Prof. Dr. med. Thomas Günther, Prof. Dr. med. Albert Roessner und
364. Tutorial der Deutschen Abteilung der Internationalen Akademie für Pathologie e.v. Kolorektale Polypen und Polyposen am 30. Juni 2012 Prof. Dr. med. Thomas Günther, Prof. Dr. med. Albert Roessner und
RADIKALE PROSTATEKTOMIE
 JOURNAL CLUB RADIKALE PROSTATEKTOMIE Ziel des Vortrags: Mit Patienten Vor- und Nachteile der verschiedenen Operationsmethoden besprechen : Radikale retropubische Prostatektomie (RRP) Radikale perineale
JOURNAL CLUB RADIKALE PROSTATEKTOMIE Ziel des Vortrags: Mit Patienten Vor- und Nachteile der verschiedenen Operationsmethoden besprechen : Radikale retropubische Prostatektomie (RRP) Radikale perineale
Rektumprolaps - Wie weiter?
 Rektumprolaps - Wie weiter? Anatomie Pascal Herzog, Oberarzt Chirurgie Erik Grossen, Leitender Arzt Chirurgie Definitionen Mukosaprolaps (= Analprolaps): Analhaut prolabiert ganz oder teilweise und kann
Rektumprolaps - Wie weiter? Anatomie Pascal Herzog, Oberarzt Chirurgie Erik Grossen, Leitender Arzt Chirurgie Definitionen Mukosaprolaps (= Analprolaps): Analhaut prolabiert ganz oder teilweise und kann
Abteilung Chirurgie / Visceralchirurgie / Kinderchirurgie
 St.-Clemens-Hospital Geldern Medizin > Allgemein- und Visceralchirurgie, Kinderchirurgie Abteilung Chirurgie / Visceralchirurgie / Kinderchirurgie 68 Planbetten (Chirurgie gesamt) Behandlungsübersicht
St.-Clemens-Hospital Geldern Medizin > Allgemein- und Visceralchirurgie, Kinderchirurgie Abteilung Chirurgie / Visceralchirurgie / Kinderchirurgie 68 Planbetten (Chirurgie gesamt) Behandlungsübersicht
Trends und Komplikationen der Hysterektomie
 Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Abteilung für Gynäkologie und Geburtshilfe Zentrum für minimal-invasive Chirurgie in der Gynäkologie Krankenhaus Sachsenhausen Frankfurt am Main Akademisches Lehrkrankenhaus der Johann Wolfgang Goethe-Universität
Die Thrombin-Therapie beim Aneurysma spurium nach arterieller Punktion
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Klinik für Chirurgie der Universität zu Lübeck Direktor: Prof. Dr. med. Hans-Peter Bruch
 Aus der Klinik für Chirurgie der Universität zu Lübeck Direktor: Prof. Dr. med. Hans-Peter Bruch Die Mobilisation der linken Kolonflexur als Standard bei laparoskopischen Resektionen eine retrospektive
Aus der Klinik für Chirurgie der Universität zu Lübeck Direktor: Prof. Dr. med. Hans-Peter Bruch Die Mobilisation der linken Kolonflexur als Standard bei laparoskopischen Resektionen eine retrospektive
49. Spezielle Viszeralchirurgie (Zusätzliche Weiterbildung im Gebiet Chirurgie)
 Auszug aus der Weiterbildungsordnung der Ärztekammer Niedersachsen und Richtlinien vom 01.0.200, geändert zum 01.02.2012 (siehe jeweilige Fußnoten) 49. Spezielle Viszeralchirurgie (Zusätzliche Weiterbildung
Auszug aus der Weiterbildungsordnung der Ärztekammer Niedersachsen und Richtlinien vom 01.0.200, geändert zum 01.02.2012 (siehe jeweilige Fußnoten) 49. Spezielle Viszeralchirurgie (Zusätzliche Weiterbildung
Safety Serious Adverse Events. ADAMON Projekt
 Safety Serious Adverse Events ADAMON Projekt 1 Adverse Events Gute Nachrichten: Unerwünschte Ereignisse = Adverse events (AE) werden in der SYNCHRONOUS Studie nicht dokumentiert. Common Terminology Criteria
Safety Serious Adverse Events ADAMON Projekt 1 Adverse Events Gute Nachrichten: Unerwünschte Ereignisse = Adverse events (AE) werden in der SYNCHRONOUS Studie nicht dokumentiert. Common Terminology Criteria
Symposium Stadtspital Triemli Zürich, 20. September 2012
 Symposium Stadtspital Triemli Zürich, 20. September 2012 Ambulante Eingriffe Patientenzufriedenheit, Outcome und Komplikationen Das Qualitätssicherungs-System AQS1 Klaus Bäcker Was ist AQS1? 1 Seit 1999
Symposium Stadtspital Triemli Zürich, 20. September 2012 Ambulante Eingriffe Patientenzufriedenheit, Outcome und Komplikationen Das Qualitätssicherungs-System AQS1 Klaus Bäcker Was ist AQS1? 1 Seit 1999
Definition der Eingriffe:
 Uterus-Eingriffe gesamt 22508 100,0 963 100,0 davon bei Patientinnen mit Ovarialkarzinom 1 389 1,7 6 0,6 1. Organerhaltende Uterus-Eingriffe (benigne Erkrankung) 10959 49,5 651 68,0 2. Hysterektomie (benigne
Uterus-Eingriffe gesamt 22508 100,0 963 100,0 davon bei Patientinnen mit Ovarialkarzinom 1 389 1,7 6 0,6 1. Organerhaltende Uterus-Eingriffe (benigne Erkrankung) 10959 49,5 651 68,0 2. Hysterektomie (benigne
Das Fast Track Konzept
 Das Fast Track Konzept DGKS Maria Weiß, Innsbruck 1.Juni 2007 Unser Krankenhaus: Chirurgische Abteilung Schwerpunkt: Bauchchirurgie Interne Abteilung Schwerpunkt: Gastroenterologie, Onkologie, allgem.
Das Fast Track Konzept DGKS Maria Weiß, Innsbruck 1.Juni 2007 Unser Krankenhaus: Chirurgische Abteilung Schwerpunkt: Bauchchirurgie Interne Abteilung Schwerpunkt: Gastroenterologie, Onkologie, allgem.
Marien Gefäßzentrum. Patienteninformation. Ablauf einer operativen Behandlung der Bauchschlagadererweiterung
 Marien Gefäßzentrum Patienteninformation Ablauf einer operativen Behandlung der Bauchschlagadererweiterung Sehr geehrte Patientin, sehr geehrter Patient, bei Ihnen ist eine Operation wegen einer Erweiterung
Marien Gefäßzentrum Patienteninformation Ablauf einer operativen Behandlung der Bauchschlagadererweiterung Sehr geehrte Patientin, sehr geehrter Patient, bei Ihnen ist eine Operation wegen einer Erweiterung
Divertikulitis und Alter Ein Mythos neu aufgerollt. Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel
 Divertikulitis und Alter Ein Mythos neu aufgerollt Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel Divertikulitis und Alter Mythen? Divertikulitis und Alter Mythos? Fakten?
Divertikulitis und Alter Ein Mythos neu aufgerollt Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel Divertikulitis und Alter Mythen? Divertikulitis und Alter Mythos? Fakten?
1.1 Indikation zur Proktokolektomie Situation des Stomaträgers Überwindung des Stomas Einfährung 7
 Inhaltsverzeichnis 1 Kontinenzerhalt nach Proktokolektomie 1.1 Indikation zur Proktokolektomie 1 1.2 Situation des Stomaträgers 2 1.3 Überwindung des Stomas 3 2 Historischer Rückblick 2.1 Einfährung 7
Inhaltsverzeichnis 1 Kontinenzerhalt nach Proktokolektomie 1.1 Indikation zur Proktokolektomie 1 1.2 Situation des Stomaträgers 2 1.3 Überwindung des Stomas 3 2 Historischer Rückblick 2.1 Einfährung 7
konservativ oder operativ Anamnese (Stuhl/Wind; Vorop.) Klinik Diagnostik Thorax /Abdomen leer Sonographie CT KM-Passage Mechanisch Paralytisch
 Dünndarmileus Dünndarmileus Klinik und Diagnostik Take Home message Ursachen/Häufigkeit konservativ oder operativ Algorithmus Prophylaxe Konservative Therapie Operative Therapie -Offen -laparoskopisch
Dünndarmileus Dünndarmileus Klinik und Diagnostik Take Home message Ursachen/Häufigkeit konservativ oder operativ Algorithmus Prophylaxe Konservative Therapie Operative Therapie -Offen -laparoskopisch
Operative Gynäkologie (Modul 15/1)
 Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2015 BASISAUSWERTUNG Uterus-Eingriffe 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt
Externe Qualitätssicherung in der stationären Versorgung Operative Gynäkologie (Modul 15/1) Jahresauswertung 2015 BASISAUSWERTUNG Uterus-Eingriffe 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt
S. Vogel, 2003: Ergebnisse nach ventraler Fusion bei zervikalen Bandscheibenvorfällen
 5.5 Patientengruppen Von den 102 Patienten wurden 56 mittels Carboncage und 46 mit Hilfe von Titancages versorgt. Diese beiden Patientengruppen sollen nun erst getrennt voneinander betrachtet und später
5.5 Patientengruppen Von den 102 Patienten wurden 56 mittels Carboncage und 46 mit Hilfe von Titancages versorgt. Diese beiden Patientengruppen sollen nun erst getrennt voneinander betrachtet und später
1. Geräte und Instrumente Ausstattung eines Endoskopieturms Laparoskopische Instrumente 9
 I n h a l t 1. Geräte und Instrumente 7 1.1. Ausstattung eines Endoskopieturms 8 1.2. Laparoskopische Instrumente 9 2. Lagerung der Patientin und Anordnung des OP-Teams 19 3. Einführung der Trokare 23
I n h a l t 1. Geräte und Instrumente 7 1.1. Ausstattung eines Endoskopieturms 8 1.2. Laparoskopische Instrumente 9 2. Lagerung der Patientin und Anordnung des OP-Teams 19 3. Einführung der Trokare 23
Radikalität und Komplikationsraten bei Sanierung der tief-infiltierenden Darmendometriose GGGB,
 VERTRAULICH Radikalität und Komplikationsraten bei Sanierung der tief-infiltierenden Darmendometriose GGGB, 15.09.2010 Andreas D. Ebert Vivantes Humboldt-Klinikum Dieser Bericht ist ausschließlich für
VERTRAULICH Radikalität und Komplikationsraten bei Sanierung der tief-infiltierenden Darmendometriose GGGB, 15.09.2010 Andreas D. Ebert Vivantes Humboldt-Klinikum Dieser Bericht ist ausschließlich für
Innovative Gynäkologie
 Innovative Gynäkologie Robotic Surgery Unterschiede zur klassischen Laparoskopie Rainer Kimmig Universitätsfrauenklinik Essen, Westdeutsches Tumorzentrum Westdeutsches Robotic Zentrum Essen (WDRZ) 2015
Innovative Gynäkologie Robotic Surgery Unterschiede zur klassischen Laparoskopie Rainer Kimmig Universitätsfrauenklinik Essen, Westdeutsches Tumorzentrum Westdeutsches Robotic Zentrum Essen (WDRZ) 2015
Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse
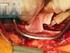 Klinik und Poliklinik für Urologie Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse Torsten Gruschwitz Klinik und Poliklinik für Urologie,
Klinik und Poliklinik für Urologie Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse Torsten Gruschwitz Klinik und Poliklinik für Urologie,
Mast- und Dickdarmkrebs
 Mast- und Dickdarmkrebs Dienstag 26. März 2013 www.magendarm-zentrum.ch 21.06.2015 2008 Luzerner Kantonsspital Inhalt: Chirurgie Operationen beim Dickdarmkrebs Schlüssellochchirurgie Operationen beim Mastdarmkrebs
Mast- und Dickdarmkrebs Dienstag 26. März 2013 www.magendarm-zentrum.ch 21.06.2015 2008 Luzerner Kantonsspital Inhalt: Chirurgie Operationen beim Dickdarmkrebs Schlüssellochchirurgie Operationen beim Mastdarmkrebs
Langzeitergebnisse nach LAUP / UPPP bei Patienten mit obstruktiver Schlafapnoe und primärem Schnarchen
 Medizinische Fakultät der Charité Universitätsmedizin Berlin Campus Benjamin Franklin aus der Klinik für Hals-Nasen-Ohren-Heilkunde Direktor: Univ.-Prof. Dr. med. Scherer Langzeitergebnisse nach LAUP /
Medizinische Fakultät der Charité Universitätsmedizin Berlin Campus Benjamin Franklin aus der Klinik für Hals-Nasen-Ohren-Heilkunde Direktor: Univ.-Prof. Dr. med. Scherer Langzeitergebnisse nach LAUP /
EINSATZ DER IABP IN DER HERZCHIRURGIE
 FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
Bauchwandhernien. Susanne Reschke. Klinik Mühldorf
 Vortrag Bauchwandhernien Immer eine OP-Indikation? Susanne Reschke Oberärztin Chirurgie Klinik Mühldorf Operieren wir zu viel? 8. Mai 2013 Bauchwandhernien Nabelhernie/Epigastrische Hernie Narbenhernie
Vortrag Bauchwandhernien Immer eine OP-Indikation? Susanne Reschke Oberärztin Chirurgie Klinik Mühldorf Operieren wir zu viel? 8. Mai 2013 Bauchwandhernien Nabelhernie/Epigastrische Hernie Narbenhernie
tskontrolle Aktuelle Ergebnisse Herniamed Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle
 Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle tskontrolle Aktuelle Ergebnisse Herniamed Prof. Dr. med. F. KöckerlingK Klinik für f r Chirurgie- Visceral- und Gefäß äßchirurgie Zentrum für
Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle tskontrolle Aktuelle Ergebnisse Herniamed Prof. Dr. med. F. KöckerlingK Klinik für f r Chirurgie- Visceral- und Gefäß äßchirurgie Zentrum für
Name des Weiterzubildenden: Geb.-Datum: Name der/des Weiterbildungsbefugten: Weiterbildungsstätte: Berichtszeitraum:
 Dieser Vordruck ist nur für ein Weiterbildungsjahr gültig und sollte kontinuierlich (z.b. alle 2 Monate) geführt werden. Bei Wechsel der/des Weiterbildungsbefugten, ist ebenfalls ein neuer Vordruck anzuwenden.
Dieser Vordruck ist nur für ein Weiterbildungsjahr gültig und sollte kontinuierlich (z.b. alle 2 Monate) geführt werden. Bei Wechsel der/des Weiterbildungsbefugten, ist ebenfalls ein neuer Vordruck anzuwenden.
Organspezifisches Modul Kolorektales Karzinom zum einheitlichen onkologischen Basisdatensatz von ADT/GEKID
 Organspezifisches Modul Kolorektales Karzinom zum einheitlichen onkologischen Basisdatensatz von ADT/GEKID Erstellt von der AG-Daten und Fachexperten: Prof. Dr. S. Benz, Dr. U. Altmann, Dr. H. Barlag,
Organspezifisches Modul Kolorektales Karzinom zum einheitlichen onkologischen Basisdatensatz von ADT/GEKID Erstellt von der AG-Daten und Fachexperten: Prof. Dr. S. Benz, Dr. U. Altmann, Dr. H. Barlag,
Bewerbung um eine Stelle als Assistenzarzt für Allgemeinchirurgie
 Alexey Khvashchevskiy Russland, 352630, Belorechensk, Polevaya Str., 102-1, E-mail: alexey_khvashchevskiy@yahoo.de Tel. +79181657681 Bewerbung um eine Stelle als Assistenzarzt für Allgemeinchirurgie Ich
Alexey Khvashchevskiy Russland, 352630, Belorechensk, Polevaya Str., 102-1, E-mail: alexey_khvashchevskiy@yahoo.de Tel. +79181657681 Bewerbung um eine Stelle als Assistenzarzt für Allgemeinchirurgie Ich
MIC = Minimalinvasive Chirurgie. Klinikum Lüdenscheid
 MIC = Minimalinvasive Chirurgie Klinikum Lüdenscheid Klinik für Allgemein- und Visceralchirurgie Zentrum für endokrine, onkologische und minimalinvasive Chirurgie Sehr geehrte Patientin, sehr geehrter
MIC = Minimalinvasive Chirurgie Klinikum Lüdenscheid Klinik für Allgemein- und Visceralchirurgie Zentrum für endokrine, onkologische und minimalinvasive Chirurgie Sehr geehrte Patientin, sehr geehrter
"Fast-track"-Rehabilitation Echter Nutzen für den Patienten oder Etikettenschwindel?
 Hamburger Arbeitsgemeinschaft für Gastroenterologie 18.6.2008 "Fast-track"-Rehabilitation Echter Nutzen für den Patienten oder Etikettenschwindel? Wolfgang Schwenk Universitätsklinik für Allgemein-, Visceral-,
Hamburger Arbeitsgemeinschaft für Gastroenterologie 18.6.2008 "Fast-track"-Rehabilitation Echter Nutzen für den Patienten oder Etikettenschwindel? Wolfgang Schwenk Universitätsklinik für Allgemein-, Visceral-,
Indikation zur operativen Therapie des Ileus. Ernst Klar Chirurgische Universitätsklinik Rostock Hauptvorlesung Chirurgie 3.11.
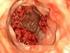 Indikation zur operativen Therapie des Ileus Ernst Klar Hauptvorlesung Chirurgie 3.11.2016 Über einem (Dünndarm-) Ileus darf die Sonne weder auf- noch untergehen! 2 Dünndarm (70-80% der Ileuserkrankungen)
Indikation zur operativen Therapie des Ileus Ernst Klar Hauptvorlesung Chirurgie 3.11.2016 Über einem (Dünndarm-) Ileus darf die Sonne weder auf- noch untergehen! 2 Dünndarm (70-80% der Ileuserkrankungen)
KLINIKUM WESTFALEN. Narbenhernie. Information für Patienten
 KLINIKUM WESTFALEN Narbenhernie (Narbenbruch) Information für Patienten Klinikum Westfalen GmbH Hellmig-Krankenhaus Kamen Chefarzt Dr. med. Andreas H. Ludwig www.klinikum-westfalen.de Sehr geehrte Patientin,
KLINIKUM WESTFALEN Narbenhernie (Narbenbruch) Information für Patienten Klinikum Westfalen GmbH Hellmig-Krankenhaus Kamen Chefarzt Dr. med. Andreas H. Ludwig www.klinikum-westfalen.de Sehr geehrte Patientin,
Ablauf einer Narkose in Bildern
 Ablauf einer Narkose in Bildern Hier möchten wir Ihnen den typischen Ablauf einer Narkose aus Patientensicht darstellen. Wenn Sie schon einmal eine Narkose bekommen haben, wird Ihnen sicherlich einiges
Ablauf einer Narkose in Bildern Hier möchten wir Ihnen den typischen Ablauf einer Narkose aus Patientensicht darstellen. Wenn Sie schon einmal eine Narkose bekommen haben, wird Ihnen sicherlich einiges
Techniken der Lebendspende
 22. Jahrestagung des Arbeitskreises Nierentransplantation der DGU 20.-22.11.2014 Rostock Techniken der Lebendspende Frank Friedersdorff, Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Hintergrund
22. Jahrestagung des Arbeitskreises Nierentransplantation der DGU 20.-22.11.2014 Rostock Techniken der Lebendspende Frank Friedersdorff, Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Hintergrund
Die chirurgische Therapie des Rektumkarzinoms
 Die chirurgische Therapie des Rektumkarzinoms Dr. med. Christoph Reuter Chefarzt der Abteilung für Allgemein- und Viszeralchirurgie, Coloproktologie 12. Dezember 2012 60000 Neuerkrankungen eines Kolorektalen
Die chirurgische Therapie des Rektumkarzinoms Dr. med. Christoph Reuter Chefarzt der Abteilung für Allgemein- und Viszeralchirurgie, Coloproktologie 12. Dezember 2012 60000 Neuerkrankungen eines Kolorektalen
Bei näherer Betrachtung des Diagramms Nr. 3 fällt folgendes auf:
 18 3 Ergebnisse In diesem Kapitel werden nun zunächst die Ergebnisse der Korrelationen dargelegt und anschließend die Bedingungen der Gruppenbildung sowie die Ergebnisse der weiteren Analysen. 3.1 Ergebnisse
18 3 Ergebnisse In diesem Kapitel werden nun zunächst die Ergebnisse der Korrelationen dargelegt und anschließend die Bedingungen der Gruppenbildung sowie die Ergebnisse der weiteren Analysen. 3.1 Ergebnisse
3. Ergebnisse Geschlechts- und Altersverteilung
 23 3. Ergebnisse 3.1. Geschlechts- und Altersverteilung In der vorliegenden Studie wurden 100 übergewichtige Patienten mittels Gastric Banding behandelt, wobei es sich um 22 männliche und 78 weibliche
23 3. Ergebnisse 3.1. Geschlechts- und Altersverteilung In der vorliegenden Studie wurden 100 übergewichtige Patienten mittels Gastric Banding behandelt, wobei es sich um 22 männliche und 78 weibliche
Evidenzbasierte Chirurgie. Evidenzbasierte Chirurgie - Wirksame Strategien zur Umsetzung in die Praxis
 Evidenzbasierte Chirurgie - Wirksame Strategien zur Umsetzung in die Praxis C. M. Seiler 5. EBM-Symposium 12.-14.02.2004 in Lübeck IKT Konsortium Evidenzbasierte Chirurgie Integration der besten externen
Evidenzbasierte Chirurgie - Wirksame Strategien zur Umsetzung in die Praxis C. M. Seiler 5. EBM-Symposium 12.-14.02.2004 in Lübeck IKT Konsortium Evidenzbasierte Chirurgie Integration der besten externen
Krummdarm (Ileum) 3Geschichte, Studien und anatomische Grundlagen. Lage Leerdarm (Jejunum) und
 3Geschichte, Studien und anatomische Grundlagen 60 3 Anatomische Grundlagen der Organe Abb. 3.34 Leber in situ, Sicht von ventral. 3.11 Leerdarm (Jejunum) und Krummdarm (Ileum)... Lage Anordnung des Dünndarms
3Geschichte, Studien und anatomische Grundlagen 60 3 Anatomische Grundlagen der Organe Abb. 3.34 Leber in situ, Sicht von ventral. 3.11 Leerdarm (Jejunum) und Krummdarm (Ileum)... Lage Anordnung des Dünndarms
Chirurgie des oberen Gastrointestinaltraktes W.H. REMINE W.S. PAYNE J. A. VAN HEERDEN
 Teil I Chirurgie des oberen Gastrointestinaltraktes W.H. REMINE W.S. PAYNE J. A. VAN HEERDEN 1 Speiseröhre und ösophagogastraler Übergang W. SPENCER PAYNE Anatomie 3 Physiologie 6 Das Karzinom am ösophagogastralen
Teil I Chirurgie des oberen Gastrointestinaltraktes W.H. REMINE W.S. PAYNE J. A. VAN HEERDEN 1 Speiseröhre und ösophagogastraler Übergang W. SPENCER PAYNE Anatomie 3 Physiologie 6 Das Karzinom am ösophagogastralen
Weshalb platzieren wir die Laparoskopietrokare so und nicht anders?
 19/4/2010 Prof. Michael K. Hohl Frauenklinik Kantonsspital Baden Weshalb platzieren wir die Laparoskopietrokare so und nicht anders? Ergonomische Aspekte erlangen mit zunehmender Komplexität endoskopischer
19/4/2010 Prof. Michael K. Hohl Frauenklinik Kantonsspital Baden Weshalb platzieren wir die Laparoskopietrokare so und nicht anders? Ergonomische Aspekte erlangen mit zunehmender Komplexität endoskopischer
Dissertation. zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitäts-Klinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. R. Spielmann) Vakuumbiopsie der Brust: Erste Erfahrungen
Aus der Universitäts-Klinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. R. Spielmann) Vakuumbiopsie der Brust: Erste Erfahrungen
ebm info.at ärzteinformationszentrum Nicht-resorbierbare orale Antibiotika-Prophylaxe bei elektiver Sigmaresektion
 ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
Chirurgie des Rektumkarzinoms
 Chirurgie des Rektumkarzinoms Prof. Dr. med. Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Chirurgie des Rektumkarzinoms Ziel: Komplette
Chirurgie des Rektumkarzinoms Prof. Dr. med. Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Chirurgie des Rektumkarzinoms Ziel: Komplette
Ergebnisübersicht. Kreisklinikum Siegen GmbH Siegen. WDC-Benchmarking Jahresauswertung 2016
 Kreisklinikum Siegen GmbH Siegen Klinik-ID: 99 Anonymcode: 96 Auswertungszeitraum: 01.01.2016-31.12.2016 Stadienverteilung nach UICC Anteilige Darstellung der UICC-Stadien 0 bis IV im Patientenkollektiv
Kreisklinikum Siegen GmbH Siegen Klinik-ID: 99 Anonymcode: 96 Auswertungszeitraum: 01.01.2016-31.12.2016 Stadienverteilung nach UICC Anteilige Darstellung der UICC-Stadien 0 bis IV im Patientenkollektiv
Qualitätssicherung bei Fallpauschalen und Sonderentgelten. Basisstatistik
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Basisstatistik ----------- Basisdaten ---------------------------------------------------------------------------- Angaben über Krankenhäuser und
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Basisstatistik ----------- Basisdaten ---------------------------------------------------------------------------- Angaben über Krankenhäuser und
Komplikationen der Transplantat-Nephrektomie
 Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen Jörg Schneider - AOZ Allgäu Kempten
 Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
Die periphere arterielle Verschlusskrankheit im höheren Lebensalter
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
Was tun, wenn der Darm dicht macht?
 Was tun, wenn der Darm dicht macht? Sinnvolle Behandlungsmaßnahmen bei chronischer Verstopfung. Patienteninformation Verstopfung. Und nun? Verstopfung ist eine weit verbreitete Krankheit, die hauptsächlich
Was tun, wenn der Darm dicht macht? Sinnvolle Behandlungsmaßnahmen bei chronischer Verstopfung. Patienteninformation Verstopfung. Und nun? Verstopfung ist eine weit verbreitete Krankheit, die hauptsächlich
Perioperative Volumentherapie: Less is more?
 Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
