Antimikrobielle Therapie von ungeklärtem Fieber bei Neutropenie
|
|
|
- Benjamin Adler
- vor 8 Jahren
- Abrufe
Transkript
1 Antimikrobielle Therapie von ungeklärtem Fieber bei Neutropenie Standardempfehlungen der Arbeitsgemeinschaft Infektionen in der Hämatologie und Onkologie (AGIHO) der Deutschen Gesellschaft für Hämatologie und Onkologie (DGHO), Arbeitsgruppe Interventionstherapie bei unerklärtem Fieber und der Arbeitsgemeinschaft Supportivtherapie (AK- SUPPO) der Deutschen Krebsgesellschaft (DKG); 2. aktualisierte Fassung Januar H. Link 1, K. Blumenstengel 2, A. Böhme 3, O. Cornely 4, O. Kellner 5, W.V.Kern 6, R. Mahlberg 7, G. Maschmeyer 8, M.R Nowrousian 9, H. Ostermann 10, M. Ruhnke 11, O.Sezer 11, X. Schiel 10, M. Wilhelm 12, H. W. Auner 13 1 Medizinische Klinik I (Chefarzt: Prof. Dr. H. Link), Westpfalz-Klinikum, Kaiserslautern 2 Klinik für Innere Medizin II (Direktor: Prof. Dr. K. Höffken), Friedrich-Schiller-Universität, Jena 3 Medizinische Klinik III (Direktor: Prof. Dr. D. Hoelzer), Universitätsklinikum, Frankfurt am Main 4 Klinik I für Innere Medizin (Direktor: Prof. Dr. V. Diehl), Universität zu Köln 5 Klinik für Innere Medizin IV (Direktor: Prof. Dr. H. Schmoll), Onkologie-Hämatologie, Martin-Luther-Universität, Halle 6 Medizinische Universitätsklinik und Poliklinik (Direktor: Prof. Dr. Hartmut Döhner), Ulm 7 Innere Medizin I, Mutterhaus der Borromäerinnen (Direktor: Prof. Dr. M. Clemens), Trier 8 Medizinische Klinik, Robert-Rössle-Klinik, (Direktor Prof. Dr. med. B. Dörken), Universitätsklinikum Charité, Humboldt Universität, Campus Berlin Buch, Berlin 9 Innere Klinik und Poliklinik (Direktor: Prof. Dr. S. Seeber), Universitäts-Klinikum, Essen 10 Medizinische Klinik III (Direktor: Prof. Dr. W. Hiddemann), Klinikum Großhadern, Ludwig- Maximilians-Universität, München 11 Medizinische Klinik II, Universitätsklinik Charité, (Direktor: Prof. Dr. K Possinger) Berlin 12 Medizinische Universitäts-Poliklinik (Direktor: Prof. Dr. K. Wilms), Würzburg 13 Klinische Abteilung für Hämatologie (Leiter: Prof. Dr. W. Linkesch), Karl-Franzens-Universität, Graz Zusammenfassung Die zytostatische Chemotherapie maligner Erkrankungen verursacht oft eine Neutropenie und erhöht dadurch das Infektionsrisiko, insbesondere wenn die Zahl der neutrophilen Granulozyten unter 500/µl liegt. Oft ist Fieber das erste und bei den meisten Patienten das einzige Zeichen einer Infektion. Unerklärtes Fieber ist wie folgt definiert: Fieber >=38,3ºC oder >=38,0ºC für mindestens eine Stunde oder zweimal innerhalb von 12h bei Neutrophilen <500/µl bzw. <1000/µl mit zu erwartendem Abfall unter 500/µl. Nach der Dauer der Neutropenie können verschiedene Risikogruppen eingeteilt werden: Niedrigrisiko <= 5 Tage, Standardrisiko 6-9 Tage, Hochrisiko >=10 Tage. Es muss unverzüglich eine empirische Pseudomonas- und Streptokokken-wirksame Mono- oder Duotherapie durchgeführt werden. Bei Niedrigrisikopatienten kann eine orale Therapie mit Cipro-,
2 Levo- oder Ofloxacin kombiniert mit Amoxicillin-Clavulansäure erfolgen. Bei Standard- und Hochrisiko können in der Monotherapie Ceftazidim, Cefepim, Piperacillin mit Tazobactam oder ein Carbapenem verwendet werden. In der Duotherapie wird ein einmal dosiertes Aminoglykosid mit einem Acylaminopenicillin oder einem Cephalosporin der dritten oder vierten Generation kombiniert. Glykopeptide sollten empirisch nur dann zusätzlich verwendet werden, wenn eine schwere Mukositis oder der Verdacht auf eine Katheter-assoziierte Infektion vorliegt. Bei persistierenden Fieber unter einer antibiotischen Primärtherapie sollte nach 72-96h eine Modifikation erfolgen (Ausnahme: z.b.: koagulasenegative Staphylokkokeninfektionen, da diese Infektionen langsamer ansprechen) Bei Standardrisikopatienten wird nach Monotherapie (Penicillin oder Cephalopsporin) ein Aminoglykosid ergänzt, nach der Monotherapie mit Carbapenem ist ein Chinolon mit einem Glykopeptid denkbar. Bei Hochrisikopatienten erfolgen die Modifikationen wie bei Standardrisiko, zusätzlich ist eine systemische antimykotische Therapie erforderlich. Diese kann unerklärtem Fieber zunächst aus Fluconazol bestehen und wird bei Therapieversagen auf Amphotericin B umgestellt. Nach Entfieberung unter 38ºC wird bei <1000 Neutrophilen/µl noch 7 Tage weiterbehandelt, bei >1000 Neutrophilen/µl noch für 2 Tage. Einleitung Die zytostatische Chemotherapie bösartiger Erkrankungen kann zur Neutropenie führen. Dadurch steigt das Risiko von Infektionen, die zu den häufigsten Komplikationen der zytostatischen Chemotherapie zählen. Die erhöhte Infektanfälligkeit gegenüber pathogenen Keimen und opportunistischen Krankheitserregern ist unterschiedlich stark ausgeprägt, abhängig von zusätzlich betroffenen Abwehrsystemen des Körpers. Zu beachten ist allerdings auch eine Schädigung der Haut und Schleimhäute des Oropharynx und des Gastrointestinaltraktes. Zur erhöhten Infektanfälligkeit tragen jedoch noch weitere Faktoren bei. Zu den wichtigsten gehören Schädigungen der Haut sowie der Schleimhäute des Oropharynx und Gastrointestinaltrakts, die durch toxische Effekte der Chemo- oder Strahlentherapie, aber auch durch die Neutropenie selbst entstehen. Fieber ist bei neutropenischen Patienten oft das einzige Zeichen einer Infektion. Fünfzig Prozent der neutropenischen Patienten mit Fieber haben initial eine dokumentierte Infektion, während bei den anderen Patienten keine Infektion lokalisierbar ist. Auch wenn es nicht gelingt, den Infektionsort zu lokalisieren, muß unverzüglich eine antibiotische Therapie eingeleitet werden, um die Entwicklung einer lebensbedrohlichen Infektion zu vermeiden. Die Therapie ist daher in den meisten Fällen empirisch und stützt sich auf Ergebnisse von Therapiestudien und die Erfahrungen bei Infektionen mit dokumentierten Erregern. Prognostische Parameter für den Infektverlauf sind vor allem die Dauer der Neutropenie (Surrogat-Parameter) sowie zusätzliche Faktoren wie z.b. Schleimhautschäden, Begleitkrankheiten oder Antikörpermangel.
3 Definitionen Neutropenie Neutrophile Granulozyten <500/µl, (neutrophile Granulozyten: Segment- und Stabkernige) oder <1000/µl mit zu erwartendem Abfall unter 500/µl innerhalb der nächsten zwei Tage Fieber Oral gemessene Temperatur ohne Hinweis auf nicht-infektiöse Ursachen - einmalig >=38,3 C oder - zweimalig >=38,0 C für mindestens eine Stunde anhaltend oder zweimal innerhalb von 12h. Cave: Im Zusammenhang mit Bluttransfusionen muß in bis zu 5% der Patienten mit einer Infektion gerechnet werden. Risikogruppen Risikozuordnung für den Verlauf der Infektion nach der zu erwartenden Gesamtdauer der Neutropenie Niedrigrisiko Neutropeniedauer <=5 Tage ohne einen der in Tabelle 1 aufgeführten Parameter für eine höhere Risikogruppe Standardrisiko Neutropeniedauer 6-9 Tage Hochrisiko Neutropeniedauer >=10 Tage Niedrigrisiko, Beschreibung Seit etwa 10 Jahren haben sich verschiedene Arbeitsgruppen bemüht, weitere, risikoadaptierte Konzepte in die empirischen Therapieentscheidungen einzuarbeiten. Im Bereich der sogenannten Niedrigrisikogruppe handelt es sich dabei um zwei Konzepte: Ambulante Betreuung und Therapie mit oralen Antibiotika. Die bisherigen Definitionen sind nicht befriedigend, können jedoch zur Orientierung dienen. Neben allgemeinen Kriterien beinhalten die bisher verwendeten Definitionen von Niedrigrisiko Kriterien für orale Therapie bzw. ambulante Therapie (Tabelle 1). Bei nicht ausgewähltem Krankengut können etwa 30-40% aller febrilen neutropenischen Episoden als Niedrigrisiko eingruppiert werden. Die Risikozuordnung kann im Verlauf der Infektion verändert werden. Ein Patient, der initial den Kriterien für Niedrigrisiko nicht genügt, könnte sich h nach Behandlungsbeginn soweit stabilisiert haben, daß eine ambulante, orale Weiterbehandlung vertretbar erscheint. Patienten mit hämatologischen Neoplasien werden von einigen Untersuchern grundsätzlich nicht der Niedrigrisikogruppe zugeordnet.
4 Die MASCC The Multinational Association for Supportive Care in Cancer (entwickelte einen Risiko-Index an unausgewählten, konsekutiven Patienten mit febriler Neutropenie, nach dem Niedrigrisikopatienten so definiert wurden, dass sie unter antibiotischer Therapie entfieberten, ohne eine der folgenden Komplikationen zu entwickeln: - Blutdruckabfall: systolisch unter 90mm Hg oder blutdruckstabilisierende Therapie - Ateminsuffizienz: pao2 unter 60mm Hg bei Raumluft oder Notwendigkeit der mechanischen Beatmung; - Verlegung auf eine Intensivstation; - disseminierte intravasale Koagulation (DIC); - Verwirrtheitszustand oder veränderter Mentalstatus; - behandlungsbedürftige Herzinsuffizienz; - Transfusionen bedürftige Blutungsneigung; - behandlungsbedürftige Arrhythmie oder EKG -Veränderungen; - Diagnose- oder Therapie-bedürftige Niereninsuffizienz; - andere schwerwiegende Komplikation nach Beurteilung des Untersuchers (außer dokumentierter Infektion). Die multivariate Analyse ergab aus sehr vielen untersuchten Faktoren, die folgenden Risikofaktoren, die nach einem Punktesystem gewichtet wurden, wobei eine höhere Punktzahl für geringes Risiko stand: a) Schweregrad der aktuellen Erkrankung einschließlich des Fiebers: gering*... 5 b) keine Hypotension:... 5 c) keine chronische obstruktive Lungenerkrankung... 4 d) Solider Tumor oder keine frühere Pilzinfektion... 4 e) Keine Dehydratation... 3 f) Wenige Symptome aktuelle Erkrankung*... 3 g) Ambulanter Patient... 3 h) Alter unter 60 Jahre... 2 *Punkte bezogen auf den Erkrankungsgrad (a und f) konnten nicht kumuliert werden Die Patienten mit 21 und mehr Punkten in diesem MASCC- Index konnten gut der Niedrigrisikogruppe zugeordnet werden. Der positive prädiktive Wert betrug 91%, die Spezifität 68% und die Sensitivität 71%. Die oft verwendete verbleibende Dauer der Neutropenie als Risikofaktor konnte in dem vorliegenden Modell aufgrund schlechter Korrelation zur tatsächlichen Neutropeniedauer nicht verwendet werden. Allgemeine Aspekte zur Risikozuordnung siehe Tabelle 1 Erregerspektrum bei Diagnosestellung Bei etwa einem Drittel der Patienten gelingt ein Erregernachweis im Rahmen der initialen Infektion. Bei weiteren etwa 20-30% der Fälle kann ein Keimnachweis zu einem späteren Zeitpunkt geführt werden. Die in Tab. 1 aufgeführten Spezies repräsentieren über 90% der nachgewiesenen Erreger, wobei initial Pilzinfektionen bei Lungeninfiltraten eine größere Rolle spielen können. Werden nach
5 mehr als 5 Tagen Erreger nachgewiesen, dann sind Pilze in etwa 30-40% der mikrobiologisch dokumentierten Infektionen nachzuweisen. Infektionen Die Infektionen in der febrilen Neutropenie lassen sich nach den Empfehlungen der Konsensuskonferenz der International Immunocompromised Host Society und der Infectious Diseases Society of America wie folgt einteilen: Unerklärtes Fieber: Als unerklärtes Fieber oder Fieber unbekannter Genese (»fever of unknown origin«, FUO) wird neu aufgetretenes Fieber ohne richtungweisende klinische oder mikrobiologische Infektionsbefunde gewertet: Fieber einmalig (oral), ohne erkennbare Ursache, von >=38,3ºC oder >=38,0ºC für mindestens eine Stunde anhaltend oder zweimal innerhalb von 12h. Klinisch gesicherte Infektion: Als klinisch gesicherte Infektion (»clinically documented/defined infection«, CDI) gilt Fieber in Verbindung mit einem diagnostisch eindeutigen lokalisierten Befund, beispielsweise einer Pneumonie oder einer Haut-Bindegewebe-Infektion, dessen mikrobiologische Pathogenese jedoch nicht bewiesen werden kann oder der einer Untersuchung nicht zugänglich ist. Mikrobiologisch gesicherte Infektion mit oder ohne Bakteriämie: Eine mikrobiologisch gesicherte Infektion (»microbiologically documented/defined infection«, MDI) liegt vor, wenn neben einem lokalisierbaren Infektionsbefund ein zeitlich und mikrobiologisch plausibler Erregernachweis gelingt oder wenn Infektionserreger in der Blutkultur auch ohne lokalisierten Infektionsherd nachweisbar sind. Für koagulasenegative Staphylokokken und Corynebacterium Species ist ein mindestens zweimaliger Nachweis aus separat entnommenen Blutkulturen erforderlich, während ein einmaliger Nachweis als Kontamination gewertet wird. Bei Lungeninfiltraten wird der Nachweis in der Blutkultur oder der bronchoalveolären Lavage als zuverlässig angesehen, während Rachenabstriche, Sputum, Speichel oder Mundspülflüssigkeit nur im Falle des Nachweises obligat pathogener Erreger im unmittelbaren zeitlichen Zusammenhang mit dem Auftreten von Lungeninfiltraten verwertbar sind. Bei abdominellen Infektionssymptomen wird der Nachweis von Clostridium difficile mit gleichzeitigem Toxinnachweis aus der Stuhlprobe als Erregersicherung akzeptiert, während andere potentiell pathogene Erreger in mindestens zwei konsekutiven Stuhlproben nachweisbar sein müssen. Bei katheterassoziierten Infektionen ist die positive Blutkultur in Verbindung mit dem Nachweis des gleichen Infektionserregers aus dem entfernten Kathetermaterial oder mit einem Abstrich von einer entzündeten Einstichstelle erforderlich. Bei Harnwegsinfektionen wird ein pathologisches Isolat in signifikanter Keimzahl gefordert, bei Wundinfektionen der Keimnachweis aus Abstrich- oder Punktionsmaterial.
6 Diagnostik obligat: Klinische Diagnostik bei initialer Manifestation einer Infektion: Vor Beginn der antimikrobiellen Therapie sorgfältige klinische Untersuchung: - Haut- und Schleimhautveränderungen; - Eintrittstellen zentraler oder peripherer Venenzugänge, Punktionsstellen; - obere und tiefe Atemwege; - Urogenitalsystem; - Abdomen und Perianalregion; Die o.g. Untersuchungen sind bei anhaltendem Fieber täglich zu wiederholen. - Messen von Blutdruck, Puls- und Atemfrequenz; - Röntgenaufnahme der Thoraxorgane in zwei Ebenen; - bei entsprechender Symptomatik: weitere gezielte Aufnahmen, beispielsweise - der Nasennebenhöhlen mit Computertomogramm oder - Magnetresonanztomogramm. Mikrobiologische Initialdiagnostik: Mindestens zwei separate Paare venöser Blutkulturen aus peripherem Blut für die kulturelle Untersuchung (aerob/anaerob) sofort nach Fieberanstieg, d.h. unmittelbar vor Beginn der antibiotischen Therapie, bei liegendem Venenkatheter zwei weitere Blutproben aus dem Katheter. Fakultativ: Mikrobiologische Diagnostik (nur bei entsprechender Infektionssymptomatik): - Urinkultur; - Stuhlkultur einschließlich Nachweis von Clostridium-difficile-Enterotoxin bei - Durchfällen oder Verdacht auf Enteritis oder Colitis; - Wundabstrich (Nasopharynx, Analregion); - Liquorkultur (Bakterien, Pilze); - Punktionsmaterial. Bei Nachweis von Mikroorganismen in der Blut-, Urin- oder Liquorkultur sollte auch bei klinischem Behandlungserfolg das gleiche Untersuchungsmaterial nochmals entnommen werden, um eine Kontrollkultur zur Sicherung der mikrobiologischen Wirksamkeit anzulegen. Obligat sind Empfindlichkeitstestung gegen die eingesetzten Medikamente bei allen Kulturen potentiell relevanter Erreger.
7 Klinisch-chemische Diagnostik Minimal erforderliche Diagnostik vor und während der Therapie mindestens zweimal wöchentlich. Leukozyten und Differentialblutbild, Hämoglobinspiegel, Thrombozytenzahl, SGOT, SGPT, LDH, alkalische Phosphatase, Gamma-GT, Bilirubin, Harnsäure, Kreatinin, Natrium, Kalium, Quick, partielle Thromboplastinzeit, C-reaktives Protein (CRP); bei Hinweisen auf Sepsis regelmäßige Lactatbestimmung. Bei Patienten, die mit Aminoglykosiden behandelt werden, wird mindestens zweimal pro Woche die Bestimmung der Plasma-Talspiegel unmittelbar vor erneuter Gabe des Aminoglykosides empfohlen (ggf. auch häufiger). Bei Patienten mit eingeschränkter Nierenfunktion, insbesondere unter gleichzeitiger Behandlung mit anderen potentiell nephrotoxischen Substanzen, sind die Intervalle zur Bestimmung der Plasmaspiegel entsprechend kürzer zu wählen, oder Aminoglykoside zu vermeiden. Bei Therapiebeginn ist es wegen der Dosierungen und potentiellen Nephrotoxizität sinnvoll, die endogene Kreatininclearance zu bestimmen, falls noch nicht vorher geschehen Diagnostik bei fehlendem Ansprechen auf die Therapie nach Stunden - Wiederholen der oben beschriebenen diagnostischen Maßnahmen; bei weiterhin negativem Röntgenbefund der Lungen: - hochauflösende Computertomographie der Lungen (siehe auch Diagnostik im Beitrag»Lungeninfiltrate«); - Sonographie der Abdominalorgane. Indikation zur antimikrobiellen Therapie Die Indikation zur sofortigen antimikrobiellen Therapie besteht bei a) Fieber und Neutropenie <500/µl oder <1000/µl mit zu erwartendem Abfall unter 500/µl. - Art des Fiebers: Einmalig (oral), ohne erkennbare Ursache, von >=38,3ºC oder >=38,0ºC für mindestens eine Stunde anhaltend oder zweimal innerhalb von 12h. Ausnahme: Fieber das sicher durch andere nicht infektiöse Ursachen bedingt ist. Auch bei Fieberreaktionen im Zusammenhang mit Bluttransfusionen muss in bis zu 5% der Patienten mit einer Infektion gerechnet werden. oder zusätzlich (siehe separate Protokolle) - mikrobiologisch dokumentierter Infektion oder zusätzlich - klinisch oder radiologisch dokumentierter Infektion oder b) Zeichen der Infektion in der Neutropenie ohne Fieber - Symptome oder Befunde einer Infektion oder - klinische Diagnose der Sepsis
8 Therapie bei unerklärtem Fieber Therapiebeginn Die Therapie ist empirisch, ein klinischer oder mikrobiologischer Infektionsnachweis kann nicht abgewartet werden. Entsprechend ist die Therapie sofort nach Abnahme der erforderlichen Blutkulturen zu beginnen, vor jeder weiteren Diagnostik! Es empfiehlt sich, für Patienten mit Neutropenie eine Bedarfsanordnung für den Fall von Fieber festzulegen, um im Tag- und Nachtdienst und auch am Wochenende eine adäquate Versorgung gewährleisten zu können. Therapiekonzepte Prinzipiell können Kombinations- und Monotherapiekonzepte verwendet werden. Es sollen gut untersuchte Substanzen oder Kombinationen mit Wirksamkeit gegen Enterobacteriaceae, Pseudomonas aeruginosa und Staphylokokken eingesetzt werden. Voraussetzung für die Verwendung einer Monotherapie ist ein Team, das langjährige Erfahrung im Umgang mit neutropenischen Patienten hat. Die Patienten müssen regelmäßig und engmaschig untersucht werden, um Therapieversagen, Zweitinfektionen, Nebenwirkungen und resistente Erreger diagnostizieren zu können. Die Erregerresistenzen im lokalen Krankenhaus, insbesondere bei vergleichbaren neutropenischen Patienten muß bei der Antibiotika-Auswahl berücksichtigt werden. Seit einigen Jahren werden 60-70% der dokumentierten Infektionen durch grampositive Erreger hervorgerufen. Sie sind durch koagulase-negative Staphylokokken oder Corynebakterium jeikeum bedingt, deren klinischer Verlauf im Gegensatz zu Infektionen durch gramnegative Erreger günstig ist, auch wenn die initiale Therapie auch wenn die empirische Therapie diese Erreger nicht umfassen sollte. Staphylokokkus aureus, Viridans-Streptokokken und Pneumokokken hingegen können rasch progrediente Infektionen hervorrufen, die ohne adäquate Therapie deletär verlaufen können. Problematisch ist die großzügige Verwendung von Vancomycin, weil die Selektion Vancomycin - resistenter Enterokokken droht. Von einer initialen Vancomycin oder Teicoplanin-Therapie wird daher abgeraten. Entscheidung über die Risikozuordnung (s.o.) a) Niedrigrisiko b) Standardrisiko c) Hochrisiko Therapie bei Niedrigrisiko Patienten mit Niedrigrisiko (siehe Tab. 1) und Eignung für eine orale antibiotische Therapie wird die Kombination Ciprofloxacin plus Amoxicillin-Clavulansäure empfohlen. Diese Kombination eignet sich auch für eine Sequenztherapie (eventuell auch erst nach initialer intravenöser Anbehandlung und Stabilisierung). Weniger gut untersucht ist eine Monotheraapie mit Ciprofloxacin oder Ofloxacin bzw. Levofloxacin. Bei Penicillinallergie kann Amoxicillin- Clavulansäure durch Clindamycin oder (wenig Erfahrung) durch Cefalexin oder Cefuroxim-Axetil ersetzt werden. Bei Patienten mit ungenügender Compliance oder Kontraindikationen für eine orale Therapie sollen die für Standard- und Hochrisikopatienten empfohlenen parenteralen Medikamente eingesetzt werden.
9 Therapie bei Standardrisiko und Hochrisiko Cave: Wirksamkeit gegen Pseudomonas aeruginoas und Streptokokken Monotherapie Ceftazidim, Cefepim, Carbapeneme: Imipenem/Cilastatin oder Meropenem, Piperacillin mit Tazobactam. Dosierungen siehe Tabelle 6. Duotherapie Folgende Substanzen können mit einem Aminoglykosid kombiniert werden: Ceftazidim, Cefepim, Cefotaxim, Ceftriaxon, Piperacillin mit und ohne Tazobactam oder Azlocillin. Die aufgeführten Cephalosporine können mit einem der Penicilline kombiniert werden (»Doppel-ß-Lactam- Therapie«), falls keine Aminoglykoside verwendet werden können. Dosierungen siehe Tabelle 6. Therapiemodifikationen Patienten mit systemischer oder tiefer Pilzinfektion in der Anamnese Initial zusätzlich das Antimykotikum Amphotericin B zur antibakteriellen Mono- oder Duotherapie (cave Aminoglykoside). Dosierungen siehe Tabelle 6. Modifikation nach Stunden bei fehlendem Ansprechen Folgende Gründe können persistierendes Fieber erklären: - eine nicht-bakterielle Infektion - eine bakterielle Infektion mit Resistenz gegenüber den verwendeten Antibiotika - eine neu aufgetretene Zweitinfektion - unzureichende Serum- und Gewebespiegel der Antibiotika, - Medikamentenfieber oder Infektion an nicht vaskularisierten Stellen (Katheter,»Abszesse«). - Infektionen mit vergrünenden Streptokokken Modifikation entsprechend der Primärtherapie Indikation: Die Therapie sollte modifiziert werden, wenn nach Stunden antibiotischer Therapie Fieber >38,3ºC besteht und eine länger anhaltende Neutropeniedauer zu erwarten ist. Bei klinischer Verschlechterung kann die Therapie auch früher modifiziert werden. Die Art der Modifikation richtet sich nach der Gesamtdauer der Neutropenie und ggf. zusätzlichen Faktoren wie dem Ausmaß der Schleimhautschädigung und einer eventuell vorausgegangenen systemischen Pilzinfektion. Die Datenlage für die Modifikation ist wesentlich schmäler als für die Primärtherapie und überwiegend auf die Ergebnisse der Studien der Paul- Ehrlich-Gesellschaft für Chemotherapie gestützt (PEG-Studien I und II).
10 Modifikation bei Neutropeniedauer 6-9 Tage (Standardrisiko) Mögliche Modifikationen a) Nach Monotherapie: zusätzlich Aminoglykosid b) Nach Duotherapie zum Beispiel Carbapeneme: Imipenem/Cilastatin oder Meropenem c) Nach Carbapenem (Chinolon: Ciprofloxacin oder Ofloxacin oder Levofloxacin plus Glykopeptid: Teicoplanin oder Vancomycin ; Hinweis: Diese Modifikation ist nicht Standard, es laufen Studien dazu, die bisher nicht publiziert sind (PEG III). Nach Entfieberung und wenn keine dokumentierte Infektion vorliegt, ist die orale Weiterführung der Chinolon-Therapie möglich mit Ciprofloxacin per os oder Ofloxacin bzw. Levofloxacin. Auch eine orale Therapie mit Cefixim oder die Kombination von Clindamycin mit Ciprofloxacin ist möglich. Zweite Modifikation Wenn 72h-96h nach der ersten Modifikation Fieber >38,3ºC persistiert und eine längere weitere Neutropeniedauer zu erwarten ist, sollte eine systemische antimykotische Therapie erwogen werden. Bei klinischer Verschlechterung kann die Therapie auch früher modifiziert werden. Es ist auch weiteres Warten gerechtfertigt, abhängig vom klinischen Zustand des Patienten, der noch erwartenden Panzytopenie und der Erfahrung des Behandlungsteams. Die Therapie kann bei Fehlen anderer klinischer Infektionszeichen aus Fluconazol bestehen, allerdings ist Amphotericin B intravenös mit breiterem Wirkspektrum die Standardtherapie. Modifikation bei Neutropeniedauer >10 Tage (Hochrisiko) Modifikation nach Stunden Therapie ohne Ansprechen, bei klinischer Verschlechterung kann die Therapie auch früher verändert werden. Die Sekundärtherapie sollte im gramnegativen Keimspektrum ggf. noch vorhandene Lücken schließen. Ein Glykopeptid-Antibiotikum (Teicoplanin oder Vancomycin) sollte empirisch nur dann zusätzlich verwendet werden, wenn eine schwere Mukositis oder der Verdacht auf eine katheterassoziierte Infektion besteht. Bei Patienten mit möglicherweise lang anhaltender restlicher Neutropenie sollte zusätzlich ein parenterales Antimykotikum eingesetzt werden.. Amphotericin-B scheint dabei höhere Ansprechraten als Fluconazol zu erzielen, andererseits kann nach erneuter Umstellung von Fluconazol auf AmphotericinB durchaus die gleiche Gesamtansprechrate erreicht werden. Mögliche Modifikationen a) antibakterielle Therapie: 1. Carbapenem: Imipenem/Cilastatin oder Meropenem. 2. Bei einer initialen Monotherapie ist die optimale Sequenztherapie nicht ausreichend untersucht. Die Erfahrungen der Sequenztherapie stammen überwiegend aus der Studie der Paul-Ehrlich- Gesellschaft für Chemotherapie, bei der in zwei Therapiestudien (I und II) immer von einer initialen Duotherapie ausgegangen wurde.
11 Nach initialer Carbapenemtherapie wird die Sequenztherapie mit Chinolonen (Ciprofloxacin, Levofloxacin oder Ofloxacin) und Vancomycin oder Teicoplanin und Fluconazol oder AmphotericinB untersucht (Studie III der Paul-Ehrlich-Gesellschaft -PEG). b) zusätzliche antimykotische Therapie Fluconazol oder Amphotericin B (entsprechend den lokalen Risikobedingungen); falls auf Fluconazol nach 72 Stunden kein Ansprechen erfolgt, dann sollte stattdessen Amphotericin B verwendet werden. Beurteilung des Therapieergebnisses und Dauer der Therapiefortführung Das Behandlungsergebnis wird a) jeweils innerhalb von 72 Stunden nach Beginn der antimikrobiellen Therapie (initiales Ansprechen), b) zum Zeitpunkt der Beendigung der antimikrobiellen Therapie (definitives Ansprechen) und c) nach Ablauf einer adäquaten Nachbeobachtungszeit (in der Regel 7 Tage) beurteilt. Den Bewertungskriterien sollten die Empfehlungen der Konsensuskonferenz der International Immunocompromised Host Society und der Infectious Diseases Society of America zugrunde gelegt werden. Therapiefortführung bei erfolgreicher Behandlung und Nachbeobachtung Werden bei der Erfolgsbeurteilung nach 72 Stunden der antimikrobiellen Therapie die aufgeführten Kriterien für eine erfolgreiche Behandlung erfüllt, wird das laufende Therapieregime bis zum Erreichen einer Fieberfreiheit von insgesamt 7 konsekutiven Tagen fortgeführt, sofern die Zahl der neutrophilen Granulozyten weiterhin <1,0 109/l bleibt. Tritt jedoch ein Wiederanstieg der neutrophilen Granulozyten >1,0 109/l ein, genügen 2 weitere fieberfreie Tage nach Eintritt der Entfieberung. Eine Therapiedauer unter 7 Tagen sollte nicht erfolgen. Nach Beendigung der antimikrobiellen Therapie ist eine Nachbeobachtung von 7 Tagen erforderlich, um ein Infektionsrezidiv oder eine Sekundärinfektion erfassen zu können. Manche Infektionsmanifestationen werden erst nach oder bei Neutrophilenanstieg nachweisbar, daher sind diese Nachkontrollen auch bei Patienten mit ausreichender Neutrophilenzahl und klinischer Erholung erforderlich und können auch ambulant erfolgen. Begleittherapien Die zusätzliche empirische Gabe von Immunglobulinpräparaten ist bei neutropenischen Patienten mit unerklärtem Fieber oder gesicherten Infektionen nicht indiziert. Sie ist zu begrenzen auf Patienten mit einem nachgewiesenen Immunglobulinmangel, welcher durch gezielte Substitution effektiv behandelbar ist. Die additive Gabe rekombinanter hämatopoetischer Wachstumsfaktoren (G-CSF oder GM-CSF) wird nicht als Regelmaßnahme befürwortet. Im Individualfall bei lebensbedrohlichen Infektionen wie invasiven pulmonalen Pilzinfektionen oder septisch verlaufenden Infektionen kann die Zugabe dieser Wachstumsfaktoren gerechtfertigt sein. Bei
12 Patienten, die bereits vor Eintritt der Infektion prophylaktisch G-CSF oder GM-CSF zur Verkürzung der Neutropeniedauer erhalten haben, sollte die Behandlung weitergeführt werden. Literatur Allgemein Behre,G., H.Link, G.Maschmeyer, P.Meyer, U.Paaz, M.Wilhelm, W. Hiddemann: Meropenem monotherapy versus combination therapy with ceftazidime and amikacin for empirical treatment of febrile neutropenic patients. Ann. Hematol.76 (1998), Bochud,P.-Y., T.Calandra, P.Francioli: Bacteremia due to viridans streptococci: a review. Amer. J. Med.97 (1994, Cometta,A., J.D.Baumgartner, D.Lew, W.Zimmerli, D.Pittet, P.Chopart, U.Schaad, C.Herter, P.Eggimann, O.Huber, etal.: Prospective randomized comparison of imipenem monotherapy with imipenem plus netilmicin for treatment off severe infections in nonneutropenic patients. Antimicrob. Agents Chemother.38 (1994), Cometta,A., T.Calandra, H.Gaya, S.H.Zinner, R.Debock, A.del Favero, G.Bucaneve, F.Crokaert, W.V.Kern, J.Klastersky, etal.: Monotherapy with meropenem versus combination therapy with ceftazidime plus amikacin as empiric therapy for fever in granulocytopenic patients with cancer. Antimicrob. Agents Chemother.40(5) (1996), Deaney ND & Tate H. A meta-analysis of clinical studies of imipenem-cilastatin for empirically treating febrile neutropenic patients. J Antimicrob Chemother 1996;37: De Pauw,B.E., S.C.Derensinski, R.Feld, E.F.Lane Allmann, J.P.Donelly: Ceftazidime compared with piperacillin and tobramycin for the empiric treatment of fever in neutropenic patients with cancer. A multicenter randomized trial. The Intercontinental Antimicrobial Study Group. Ann. Intern. Med.120 (1994), Edwards, J. E., J. P. Bodey, R. E. Bowden, T. Büchner, J. E. de Pauw, S. G. Fuler, M. A. Channoum, M. Glauser, R. Herbrecht, C. A. Kauffmann, S. Kohuo, P. Martino, F. Meunier, T. Mori, M. A. Pfaller, J. H. Reu, T. R. Rogers, R. H. Rubin, J. Solomkin, C. Visoli, T. J. Walsh, M. White: International Conference for the development of a consensus on the management and prevention of severe candidal infections. Clin. Infect. dis. 28 (1997), Freifeld AG, Walsh T, Marshall D, Gress J et al. Monotherapy for fever and neutropenia in cancer patients: a randomized comparison of ceftazidime versus imipenem. J Clin Oncol 1995;13: Hughes,W.T., D.Armstrong, G.Bodey, A.E.Brown, J.E.Edwards, R. Feld, P.Pizzo, K.V.I.Rolston, J.L.Shenep, L.S.Young: 1997 Guidelines for the use of antimicrobial agents in neutropenic patients with unexplained fever. Clin. Infect. Dis.25 (1997), Pizzo,P.A.: Management of fever in patients with cancer and treatment-induced neutropenia. New Engl. J. Med.328 (1993), Rolston KVI, Berkey P, Bodey GP, et al. A comparison of imipenem to ceftazidime with or without amikacin as empiric therapy in febrile neutropenic patients. Arch Intern Med 1992; 152: Cometta A, Zinner S, de Bock R, et al. Piperacillin/tazobactam plus amikacin versus ceftazidime plus amikacin as empiric therapy for fever in granulocytopenic patients with cancer. Antimicrob Agents Chemother 1995; 39:
13 EORTC International Antimicrobial Therapy Cooperative Group. Efficacy and toxicity of single daily doses of amikacin and ceftriaxone versus multiple daily doses of amikacin and ceftazidime for infection in patients with cancer and granulocytopenia. Ann Intern Med 1993; 119: EORTC International Antimicrobial Therapy Cooperative Group. Ceftazidime combined with a short or long course of amikacin for empirical therapy of gram-negative bacteremia in cancer patients with granulocytopenia. N Engl J Med 1987; 317: Schrank,J.H. jr., J.W.Kelly, C.K.Mcallister: Randomized comparison of cefepime and ceftazidime for treatment of hospitalized patients with gram-negative bacteremia. Clin. Infect. Dis.20(1) (1995), Dauer/Modifikationen: Del Favero A, Menichetti F, Micozzi A, et al. Double-blind, randomized, clinical trial comparing monotherapy with piperacillin-tazobactam vs. Piperacillin-tazaobactam plus amikacin as empiric therapy for febrile neutropenic cancer patients. Proceedings of the 39 th Interscience Conference on Antimicrobial Agents and Chemotherapy, San Francisco, 1999 (abstract# 1092, p. 722). Dompeling EC, Donnelly JP, Deresinski SC, Feld R, Lane-Allman EF, de Pauw BE, for the Intercontinental Antimicroboal Study Group. Early identification of neutropenic patients at risk of gram-positive bacteraemia and the impact of empirical administration of vancomycin. Eur J Cancer 32A (1996) EORTC International Antimicrobial Therapy Cooperative Group and National Cancer Institute of Canada Clinical trials Group. Vancomycin added to empirical combination therapy for fever in granulocytopenic cancer patients. J Infect Dis 163 (1991) EORTC International Antimicrobial Therapy Cooperative Group. Empiric antifungal therapy in febrile granulocytopenic patients. Am J Med 1989; 86: Erjavec Z, de Vries-Hospers HG, Laseur M, Halie RM, Daenen S. A prospective randomized double-blind placebo-controlled trial of empirical teicoplanin in febrile neutropenia with persistent fever after imipenem monotherapy. J Antimicrob Chemother 2000;45: Kaplan AH, Weber DJ, Davis L, Israel F, Wells RJ. Short courses of antibiotics in selected febrile neutropenic patients. Am J Med Sci 1991; 302: Link,H., G.Maschmeyer, P.Meyer, W.Hiddemann, W.Stille, M.Helmerking, D.Adam, for the study group of the Paul Ehrlich Society for Chemotherapy: Interventional antimicrobial therapy in febrile neutropenic patients. Ann. Hematol.69 (1994), Link,H., W.Hiddemann, G.Maschmeyer, etal.: Antimicrobial therapy in neutropenic patients with unexplained fever, PEG-StudyII. [Abstract] Onkologie20 (1997), S1: 132. Mullen CA, Buchanan GR. Early hospital discharge of children with cancer treated for fever and neutropenia: identification and management of the low-risk patient. J Clin Oncol 1990; 8: Pizzo PA, Ladisch S, Robichaud K. Treatment of gram-positive septicemia in cancer patients. Cancer 45 (1980) Pizzo PA, Robichaud KJ, Gill FA, Witebsky FG. Empiric antibiotic and antifungal therapy for cancer patients with prolonged fever and granulocytopenia. Am J Med 1982; 72: Pizzo PA, Robichaud KJ, Gill FA. Duration of empiric antibiotic therapy in granulocytopenic patients with cancer. Am J Med 1979; 67:
14 Recommendations for preventing the spread of vancomycin resistance. Hospital Infection Control Practices Advisory Committee (HICPAC). MMWR Morb Mortal Wkly Rep 1995;44:1-13 Tomiak AT, Yau JC, Huan SD, et al. Duration of intravenous antibiotics for patients with neutropenic fever. Ann Oncol 1994; 5: Viscoli C, Castagnola E, van Lint MT et al. Fluconazole versus amphotericin B as epirical antifungal therapy of unexplained fever in granulocytopenic cancer patients: a pragmatic multicentre prospective and randomized clinical trial. Eur J Cancer 996;32A : Walsh T, Finberg RW, Arndt C, et al. Liposomal amphotericin B for empirical therapy in patients with persistent fever and neutropenia. N Engl J Med 1999; 340: Niedrigrisiko: Anaissie EJ, Samonis G, Kalbakis K, Georgoulias V. Therapy for low-risk cancer patients with fever and neutropenia: results of a prospective, randomized trial with cost analysis. Proceedings of the 37 th Interscience Conference on Antimicrobial Agents and Chemotherapy, Toronto, 1997 (abstract# LM-51). Davis DD, Raebel MA. Ambulatory management of chemotherapy-induced fever and neutropenia in adult cancer patients. Ann Pharmacother 1998; 32: Frankard J, Chami JP, Dubreucq L, et al. Outpatient management of febrile neutropenia according to a prediction rule. Program and Abstracts of the 4 th International Symposium on Febrile Neutropenia, Brussels, 1999 (abstract# 55). Freifeld A, Marchigiani D, Walsh T, et al. A double-blind comparison of empirical oral and intravenous antibiotic therapy for low-risk febrile patients with neutropenia during cancer chemotherapy. N Engl J Med 1999, 341, Gilbert DN, Dworkin RJ, Raber SR, Leggett JE. Outpatient parenteral antimicrobial-drug therapy. N Engl J Med 1997; 337: Hidalgo M, Hornedo J, Lumbreras C, et al. Outpatient therapy with oral ofloxacin for patients with low risk neutropenia and fever. Cancer 1999; 85: Klastersky J, Paesmans M, Rubenszetin EB, et al. The Multinational Association for Supportive Care in Cancer Risk Index: A Multinational Scoring System for Identifying Low Risk Febrile Neutropenic Cancer Patients. J.Clin. Oncol. 18, 2000, Kern WV, Cometta A, de Bock R, et al. Oral versus intravenous empiric therapy for fever in patients with granulocytopenia who are receiving cancer chemotherapy. N Engl J Med 1999, 341, Paesmans M. A prediction model to identify cancer patients with febrile neutropenia at low risk to develop a serious medical complication. Proceedings of the 38 th Interscience Conference on Antimicrobial Agents and Chemotherapy, San Diego, Petrilli AS, Dantas LS, Tanaka C, Cypriano M. Alternative treatment for fever and neutropenia in children with cancer: oral ciprofloxacin vs. iv ceftriaxone delivered in an outpatient basis. Abstracts of the 9 th International Symposium on Infections in the immunocompromised Host, 1996, Assisi (abstract# 032). Rolston KVI, Rubenstein EB, Elting L et al. Ambulatory management of febrile episodes in lowrisk neutropenic cancer patients. Proceedings of the 35th Interscience Conference on Antimicrobial Agents and Chemotherapy, San Francisco, 1995 (abstract# 2235, p. 333).
15 Talcott JA, Siegel RD, Finberg R, Goldman L. Risk assessment in cancer patients with fever and neutropenia: a prospective, two-center validation of a prediction rule. J Clin Oncol 1992; 10: Talcott JA, Whalen A, Clark J, et al. Home antibiotic therapy for low-risk cancer patients with fever and neutropenia: a pilot study of 30 patients based on a validated prediction rule. J Clin Oncol 1994; 12: Uzun Ö, Anaissie EJ. Outpatient therapy for febrile neutropenia: who, when and how? J Antimicrob Chemother 1999; 43: Verwendung von hämatopoetischen Wachstumsfaktoren Update of Recommendations for the Use of Hematopoietic Colony Stimulating Factors: Evidencebased Clinical Practice Guidelines. J. Clin. Oncol.14 (1996), American Society of Clinical Oncology, American Society of Clinical Oncology Recommendations for the Use of Hematopoietic Colony-Stimulating Factors: Evidence-based, Clinical Practice Guidelines. J. Clin. Oncol.12(11) (1994), Link,H., F.Herrmann, K.Welte, W.W.Aulitzky, A.Ganser, W.Kern, P. Meyer, M.Schrappe, H.J.Schmoll, K.Werdan, etal.: Rationale Therapie mit G-CSF und GM-CSF. Med. Klin.89 (1994), Adressen Prof. Dr. Hartmut Link (federführende Koordination) Medizinische Klinik I Westpfalz-Klinikum Hellmut-Hartert-Str Kaiserslautern Tel.: 0631/ , Fax: 0631/ HLink@rhrk.uni-kl.de Dr. Holger W. Auner Klinische Abteilung für Hämatologie (Leiter: Prof. Dr. W. Linkesch) Karl-Franzens-Universität, Graz Dr. Kerstin Blumenstengel Klinik für Innere Medizin II der Friedrich-Schiller-Universität Jena Erlanger Allee Jena Tel.: 03641/ oder -100 Fax: 03641/ blumenstengel@polkim.med.uni-jena.de
16 Dr. Angelika Böhme Medizinische Klinik III Theodor-Stern-Kai Frankfurt am Main Tel.: 069/ Fax: 069/ Dr. Oliver Cornely Klinik I für Innere Medizin Universität zu Köln Köln Tel.: 0221/ Fax: 0221/ Oliver.cornely@uni-koeln.de Dipl. Med. Olaf Kellner Klinik für Innere Medizin IV Onkologie-Hämatologie Martin-Luther-Universität-Halle Ernst-Grube-Str Halle Tel.: 0345/ Fax: 0345/ Priv. Doz. Dr. Wilfried V. Kern Medizinische Universitätsklinik und Poliklinik Sektion Infektiologie und Klinische Immunologie Robert Koch Str Ulm Tel.: 0731 / Fax: 0731/ winfried.kern@medizin.uni-ulm.de Dr.R. Mahlberg Innere Medizin I Mutterhaus der Borromäerinnen Trier waladkha@uni-trier.de
17 Priv. Doz. Dr. Georg Maschmeyer Medizinische Klinik, Robert-Rössle-Klinik Universitätsklinikum Charité, Humboldt Universität, Campus Berlin Buch Lindenberger Weg 80 D Berlin Prof. Dr. Mohammad Resa Nowrousian Innere Klinik und Poliklinik (Tumorforschung) Westdeutsches Tumorzentrum Universitätsklinikum Hufelandstr Essen Tel.: 0201/ Fax: 0201/ Prof. Dr. Helmut Ostermann, Klinikum der Universität München Medizinische Klinik und Poliklinik III - Großhadern Marchioninistr MünchenTel.: 089/ Fax: 089/ Helmut.Ostermann@med3.med.uni-muenchen.de Priv. Doz. Dr. Markus Ruhnke Medizinische Klinik und Poliklinik II, Abteilung für Onkologie, Hämatologie Schumannstr. 20/ Berlin Tel: 030/ ; Fax: : 030/ markus.ruhnke@charite.de Dr. Xaver Schiel Klinikum der Universität München Medizinische Klinik und Poliklinik III Großhadern Marchioninistr MünchenTel.: 089/ Fax: 089/ Xaver.Schiel@med3.med.uni-muenchen.de Dr. Orhan Sezer Medizinische Klinik II, Abteilung für Onkologie, Hämatologie Universitätsklinik Charité Schumannstr. 20/ Berlin Tel.: 030/ ; Fax: 030/ sezer@charite.de
18 Privatdozent Dr. Martin Wilhelm Medizinische Universitäts-Poliklinik Klinikstr Würzburg Tel.: 0931/ Fax: 0931/ Tabellen Tabelle 1: In Therapiestudien verwendete Definitionen von Niedrigrisikogruppen. Ein/Auschlußkriterien für orale und ambulante Infektionstherapie Neutropeniedauer Insgesamt maximal 5 Tage zu erwarten Allgemein Orale Antibiotika Ambulante Behandlung Keine Hinweise auf ZNS-Infektion, schwere Pneumonie, Katheter- Infektion ECOG-Performance Scale 0, 1, 2 (3) Keine Zeichen einer Sepsis bzw. Schock Keine der folgenden Kontraindikationen: Begleiterkrankung,:ausgeprägte abdominelle Beschwerden (± Diarrhoen), intravenöse Supportivtherapie, Dehydratation, rezidivierendes Erbrechen, Notwenigkeit der ständigen oder engmaschigen Überwachung (z.b. entgleister Diabetes mellitus, Hyperkalzämie) Keine Chinolonprophylaxe, -therapie innerhalb der letzten 4(-7) Tage Orale Medikation vertretbar Compliance mit oraler Medikation zu erwarten Medizinische Betreuung sichergestellt (verschiedene Optionen) Patient lebt nicht allein Patient/Mitbewohner haben Telefon Patient kann innerhalb 1 Stunde eine Klinik erreichen, die Erfahrung in der Behandlung neutropenischer Patienten hat. Patient bewußtseinsklar, kennt und versteht die Risiken
19 Tabelle 2: Wahrscheinliches initiales Erregerspektrum bei Diagnosestellung häufig weniger häufig Koagulase-negative Staphylokokken Staphylococcus aureus Streptococcus species Enterococcus faecalis/faecium Corynebakterien E. coli Klebsiella Pseudomonas aeruginosa Clostridium difficile Candida species Aspergillus species Grampositive Bakterien Staphylokokkus aureus Gramnegative Bakterien Enterobacter species Proteus species Salmonella species Haemophilus influenzae Acinetobacter species Stenotrophomonas maltophilia Citrobacter species Anaerobier Bactroides species Clostridium species Fusobakterium species Propionibakterium species Pilze Mucor species Tabelle 3: Niedrigrisiko: Therapieprotokolle Bei geeigneten Patienten: Chinolon oral kombiniert mit Amoxicillin + Clavulansäure oral Alle anderen Patienten: Initialtherapie wie bei Standardrisiko (Tabelle 4)
20 Tabelle 4: Therapieprotokolle Standardrisiko: Stufenpläne der Therapieschemata Initialtherapie - alle Patienten Monotherapie mit Ceftazidim, Cefepim, Piperacillin mit Tazobactam oder Carbapenem oder Acylamino- Penicillin und Aminoglykosid oder Dritt-/Viert-Generations- Cephalosporin und Aminoglykosid Primäre Therapieversager oder sekundäre Therapieversager (erneutes Fieber bis 7 Tage nach initialem Ansprechen): 1. Modifikation Carbapenem oder Ceftazidim, Cefepim, Piperacillin mit Tazobactam und Aminoglykosid nach Vortherapie mit Carbapenem: Glykopeptid, Chinolon Therapieversager (auch bei erneutem) Fieber bis 7 Tage nach initialem Ansprechen 2. Modifikation Carbapenem, Glykopeptid, Fluconazol oder Amphotericin B nach Vortherapie mit Carbapenem: Glykopeptid, Chinolon, Fluconazol oder Amphotericin B Tabelle 5: Hochrisiko: die initialen Therapieprotokolle für Standard und Hochrisiko sind identisch, Stufenplan der Modifikationen bei Hochrisiko Initialtherapie - alle Patienten Monotherapie mit Ceftazidim, Cefepim, Piperacillin mit Tazobactam oder Carbapenem oder Acylamino- Penicillin und Aminoglykosid oder Dritt-/Viert Generations- Cephalosporin und Aminoglykosid Primäre Therapieversager oder sekundäre Therapieversager (erneutes Fieber bis 7 Tage nach initialem Ansprechen): Modifikation Carbapenem, Fluconazol* oder Carbapenem, Amphotericin B* Nach Vortherapie mit Carbapenem: Glykopeptid, Chinolon, plus Fluconazol oder Amphotericin B * zusätzliches Glykopeptid nur bei Mukositis und / oder katheterassoziierter Infektion
Nodales Marginalzonen Lymphom Leitlinie
 Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU - Kombination mit Sulfonylharnstoff n
 Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Infektionen bei Neutropenie nach Chemotherapie in den Jahren von 1996 bis 2003 am Klinikum Mutterhaus der Borromäerinnen
 Aus dem Klinikum Mutterhaus der Borromäerinnen Trier Abteilung Innere Medizin I Ärztlicher Direktor: Professor Dr. M. Clemens Infektionen bei Neutropenie nach Chemotherapie in den Jahren von 1996 bis 2003
Aus dem Klinikum Mutterhaus der Borromäerinnen Trier Abteilung Innere Medizin I Ärztlicher Direktor: Professor Dr. M. Clemens Infektionen bei Neutropenie nach Chemotherapie in den Jahren von 1996 bis 2003
Neue Patientenleitlinie zu Colitis Ulcerosa erschienen
 Entzündliche Darmerkrankung wirksam behandeln Neue Patientenleitlinie zu Colitis Ulcerosa erschienen Berlin (15. November 2012) Über den aktuellen Wissenstand rund um die chronisch-entzündliche Darmerkrankung
Entzündliche Darmerkrankung wirksam behandeln Neue Patientenleitlinie zu Colitis Ulcerosa erschienen Berlin (15. November 2012) Über den aktuellen Wissenstand rund um die chronisch-entzündliche Darmerkrankung
Primärer Endpunkt Fallzahlkalkulation...
 Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
Antimykotische Prophylaxe bei Patienten mit hämatologischen
 Antimykotische Prophylaxe bei Patienten mit hämatologischen Neoplasien oder nach allogener Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer
Antimykotische Prophylaxe bei Patienten mit hämatologischen Neoplasien oder nach allogener Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer
Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen.
 Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
Oberflächendesinfektion Die Erreger kommen rasch zurück
 Oberflächendesinfektion Die Erreger kommen rasch zurück Ruth Meinke Diplom-Biologin, Beraterin f. Infektprävention Klinik für Infektiologie & Spitalhygiene Unterschiede Desinfektionsmittel 2 10/9/2012
Oberflächendesinfektion Die Erreger kommen rasch zurück Ruth Meinke Diplom-Biologin, Beraterin f. Infektprävention Klinik für Infektiologie & Spitalhygiene Unterschiede Desinfektionsmittel 2 10/9/2012
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Monitoring adjuvanter Therapiekonzepte des Mammakarzinoms durch ein Klinisches Krebsregister
 Monitoring adjuvanter Therapiekonzepte des Mammakarzinoms durch ein G. Wegener 1, H. Umgelter 1, F. Papendorf 1, B. Günther 1, G. Unger 3, B. Dlugosch 3, H. Kühnle 2 1:, Tumorzentrum, 2:, Frauenklinik,
Monitoring adjuvanter Therapiekonzepte des Mammakarzinoms durch ein G. Wegener 1, H. Umgelter 1, F. Papendorf 1, B. Günther 1, G. Unger 3, B. Dlugosch 3, H. Kühnle 2 1:, Tumorzentrum, 2:, Frauenklinik,
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen
 Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Gefahren bei unsterilem Arbeiten. Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli
 Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
Monitoring von Resistenzen in der Humanmedizin. Tim Eckmanns Robert Koch-Institut
 Monitoring von Resistenzen in der Humanmedizin Tim Eckmanns Robert Koch-Institut Unterschied Monitoring und Surveillance von Antibiotikaresistenzdaten Another task of epidemiology is monitoring or surveillance
Monitoring von Resistenzen in der Humanmedizin Tim Eckmanns Robert Koch-Institut Unterschied Monitoring und Surveillance von Antibiotikaresistenzdaten Another task of epidemiology is monitoring or surveillance
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Faktenbox Kombinationsbehandlung (Antidepressiva und Psychotherapie) bei schweren Depressionen
 Faktenbox (Antidepressiva und Psychotherapie) bei schweren Depressionen Nutzen und Risiken im Überblick Was ist eine? Was passiert bei einer? Bei einer werden mehrere Therapien miteinander gekoppelt: Antidepressiva
Faktenbox (Antidepressiva und Psychotherapie) bei schweren Depressionen Nutzen und Risiken im Überblick Was ist eine? Was passiert bei einer? Bei einer werden mehrere Therapien miteinander gekoppelt: Antidepressiva
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
Labortests für Ihre Gesundheit. Therapie nach Maß 26
 Labortests für Ihre Gesundheit Therapie nach Maß 26 01IPF Labortests für Ihre Gesundheit Therapie nach Maß Die individuelle Dosis finden Jeder Mensch ist einzigartig. Keiner gleicht dem anderen nicht nur
Labortests für Ihre Gesundheit Therapie nach Maß 26 01IPF Labortests für Ihre Gesundheit Therapie nach Maß Die individuelle Dosis finden Jeder Mensch ist einzigartig. Keiner gleicht dem anderen nicht nur
Behandlung der febrilen Neutropenien bei niedrigem Komplikations-Risiko
 CURRICULUM Schweiz Med Forum Nr. 6 5. Februar 2003 124 Behandlung der febrilen Neutropenien bei niedrigem Komplikations-Risiko Alain Cometta, Oscar Marchetti, Thierry Calandra Korrespondenz: PD Dr Alain
CURRICULUM Schweiz Med Forum Nr. 6 5. Februar 2003 124 Behandlung der febrilen Neutropenien bei niedrigem Komplikations-Risiko Alain Cometta, Oscar Marchetti, Thierry Calandra Korrespondenz: PD Dr Alain
MS und Impfungen. DAS KLEINE IMPF-1x1. DAS KLEINE IMPF-1x1. Christian Lampl. Abteilung für Allgemeine Neurologie und Schmerzmedizin
 MS und Impfungen Christian Lampl Abteilung für Allgemeine Neurologie und Schmerzmedizin DAS KLEINE IMPF-1x1 Impfungen stellen sehr wirksame und wichtige präventivmedizinische Maßnahmen dar. Das unmittelbare
MS und Impfungen Christian Lampl Abteilung für Allgemeine Neurologie und Schmerzmedizin DAS KLEINE IMPF-1x1 Impfungen stellen sehr wirksame und wichtige präventivmedizinische Maßnahmen dar. Das unmittelbare
Behandlung von Krebsvorstufen. Dr. K. Röder Klinik für Frauenheilkunde und Geburtshilfe
 Behandlung von Krebsvorstufen Dr. K. Röder Klinik für Frauenheilkunde und Geburtshilfe Krebsvorstufen - Was sind Vorstufen von Brustkrebs? - Wie fallen die Krebsvorstufen in der Diagnostik auf? - Welche
Behandlung von Krebsvorstufen Dr. K. Röder Klinik für Frauenheilkunde und Geburtshilfe Krebsvorstufen - Was sind Vorstufen von Brustkrebs? - Wie fallen die Krebsvorstufen in der Diagnostik auf? - Welche
Richtlinie. des Gemeinsamen Bundesausschusses. zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie )
 Richtlinie des Gemeinsamen Bundesausschusses zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie ) in der Fassung vom 22. Januar 2004 veröffentlicht im Bundesanzeiger
Richtlinie des Gemeinsamen Bundesausschusses zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie ) in der Fassung vom 22. Januar 2004 veröffentlicht im Bundesanzeiger
24-STUNDEN-SAMMELURIN
 Blutfarbstoffs (Hämoglobin), wird normalerweise nicht mit dem Urin ausgeschieden. Erst bei einer erhöhten Konzentration im Blutserum enthält auch der Urin Bilirubin dies ist der Fall, wenn eine Funktionsstörung
Blutfarbstoffs (Hämoglobin), wird normalerweise nicht mit dem Urin ausgeschieden. Erst bei einer erhöhten Konzentration im Blutserum enthält auch der Urin Bilirubin dies ist der Fall, wenn eine Funktionsstörung
Rationaler Einsatz von Antibiotika in der Humanmedizin
 Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Lungenentzündung noch immer tödlich? Dr. Christian Pox. WAZ-Nachtforum Wenn die Luft wegbleibt...
 WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
Pädiatrische Antiinfektiva direkt
 Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
Diabetes. Zulassungserweiterung: Levemir (Insulin detemir) als Add-on Therapie zu Victoza (Liraglutid) bei Mens
 Zulassungserweiterung Levemir (Insulin detemir) als Add-on Therapie zu Victoza (Liraglutid) bei Menschen mit Typ 2 Diabetes Mainz (16. November 2011) Die Europäische Kommission hat die Zulassung des modernen
Zulassungserweiterung Levemir (Insulin detemir) als Add-on Therapie zu Victoza (Liraglutid) bei Menschen mit Typ 2 Diabetes Mainz (16. November 2011) Die Europäische Kommission hat die Zulassung des modernen
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie
 Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Vor- und Nachteile der Kastration
 Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
Antibiotikaresistenz - update
 Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich stefan.kuster@usz.ch Die
Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich stefan.kuster@usz.ch Die
Kommentare zur Resistenztestung
 Kommentare zur Resistenztestung Axel Hamprecht 19.02.2018 Warum Kommentare? Unsicherheit, wie Ergebnisse der Resistenztestung nach EUCAST am besten kommuniziert werden Hinweis auf diagnostische/therapeut.
Kommentare zur Resistenztestung Axel Hamprecht 19.02.2018 Warum Kommentare? Unsicherheit, wie Ergebnisse der Resistenztestung nach EUCAST am besten kommuniziert werden Hinweis auf diagnostische/therapeut.
Neue diagnostische Kriterien. Warum früh diagnostizieren? Wie sicher! - diagnostizieren?
 Neue diagnostische Kriterien Warum früh diagnostizieren? Wie sicher! - diagnostizieren? MS-Forum Buchholz 14.Juni 2008 Warum Früh? chronische Erkrankung bleibende Behinderungen Berufsunfähigkeit Psychische
Neue diagnostische Kriterien Warum früh diagnostizieren? Wie sicher! - diagnostizieren? MS-Forum Buchholz 14.Juni 2008 Warum Früh? chronische Erkrankung bleibende Behinderungen Berufsunfähigkeit Psychische
Avastin First-Line Überzeugendes Therapiekonzept bei fortgeschrittenem Nierenzellkarzinom
 Prof. Dr. Gerald Mickisch: Avastin First-Line - Überzeugendes Therapiekonzept bei fortgeschrittenem Ni Avastin First-Line Überzeugendes Therapiekonzept bei fortgeschrittenem Nierenzellkarzinom Von Prof.
Prof. Dr. Gerald Mickisch: Avastin First-Line - Überzeugendes Therapiekonzept bei fortgeschrittenem Ni Avastin First-Line Überzeugendes Therapiekonzept bei fortgeschrittenem Nierenzellkarzinom Von Prof.
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Ein neues System für die Allokation von Spenderlungen. LAS Information für Patienten in Deutschland
 Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Patientenverfügung. Was versteht man genau unter einer Patientenverfügung? Meine persönliche Patientenverfügung
 Patientenverfügung Erarbeitet vom Klinischen Ethikkomitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht
Patientenverfügung Erarbeitet vom Klinischen Ethikkomitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten)
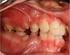 3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
Überblick über die Resistenzlage (insbesondere gramnegative Erreger)
 Überblick über die Resistenzlage (insbesondere gramnegative Erreger) Dr. med. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de MRSA MRSA (%) 40 35 30 25
Überblick über die Resistenzlage (insbesondere gramnegative Erreger) Dr. med. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de MRSA MRSA (%) 40 35 30 25
Ziele der Hepatitis C-Therapie
 Behandlung der Hepatitis C Zur Behandlung der Hepatitis C stehen heute neben pegyliertem Interferon alfa (PEG-INF) und Ribavirin auch Proteaseinhibitoren (direkt antiviral wirksame Substanzen) zur Verfügung.
Behandlung der Hepatitis C Zur Behandlung der Hepatitis C stehen heute neben pegyliertem Interferon alfa (PEG-INF) und Ribavirin auch Proteaseinhibitoren (direkt antiviral wirksame Substanzen) zur Verfügung.
!!! Folgeerkrankungen
 Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Gutachten. Labor Analysen. Berichte. ärztliche Bestätigungen
 Gutachten Labor Analysen Berichte ärztliche Bestätigungen Institut für Med. Mikrobiologie, Immunologie und Krankenhaushygiene mit Blutdepot Chefarzt: Prof. Dr. P. Emmerling Akademisches
Gutachten Labor Analysen Berichte ärztliche Bestätigungen Institut für Med. Mikrobiologie, Immunologie und Krankenhaushygiene mit Blutdepot Chefarzt: Prof. Dr. P. Emmerling Akademisches
Patienteninformationsbroschüre Valproat
 Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Implantate Anwendung in unserer Praxis
 PRAXIS DR. MED. DENT. SIEGFRIED MASLO, AUF DEM KLÜTERORT 20, 27798 HUDE Anwendung in unserer Praxis 20, 27798 Hude Seite 1 Lust auf schöne und natürliche Zähne? kommen der natürlichen Optik am nächsten.
PRAXIS DR. MED. DENT. SIEGFRIED MASLO, AUF DEM KLÜTERORT 20, 27798 HUDE Anwendung in unserer Praxis 20, 27798 Hude Seite 1 Lust auf schöne und natürliche Zähne? kommen der natürlichen Optik am nächsten.
trivum Multiroom System Konfigurations- Anleitung Erstellen eines RS232 Protokolls am Bespiel eines Marantz SR7005
 trivum Multiroom System Konfigurations- Anleitung Erstellen eines RS232 Protokolls am Bespiel eines Marantz SR7005 2 Inhalt 1. Anleitung zum Einbinden eines über RS232 zu steuernden Devices...3 1.2 Konfiguration
trivum Multiroom System Konfigurations- Anleitung Erstellen eines RS232 Protokolls am Bespiel eines Marantz SR7005 2 Inhalt 1. Anleitung zum Einbinden eines über RS232 zu steuernden Devices...3 1.2 Konfiguration
 Staphylococcus aureus o Häufiger Erreger bakterieller Infektionen. o Natürlicher Standort ist die Haut und Schleimhaut von Mensch und Tier, vor allem der Nasen-Rachenraum. o o Keine besondere Gefährdung
Staphylococcus aureus o Häufiger Erreger bakterieller Infektionen. o Natürlicher Standort ist die Haut und Schleimhaut von Mensch und Tier, vor allem der Nasen-Rachenraum. o o Keine besondere Gefährdung
Cytomegalie & Co. Häufige Virusinfektionen in der Schwangerschaft. Deutsches Grünes Kreuz e.v.
 Cytomegalie & Co Häufige Virusinfektionen in der Schwangerschaft Schwangerschaft Eine ganz besondere Zeit der Vorfreude Verantwortung Sorge Die werdenden Eltern möchten alles richtig machen für das Wohl
Cytomegalie & Co Häufige Virusinfektionen in der Schwangerschaft Schwangerschaft Eine ganz besondere Zeit der Vorfreude Verantwortung Sorge Die werdenden Eltern möchten alles richtig machen für das Wohl
Anwenderdokumentation Prüfung nach dem Heilmittelkatalog
 Ausgabe August 2008 Anwenderdokumentation Prüfung nach dem Heilmittelkatalog 1 Einleitung... 2 2 Stammdateneinstellungen... 3 2.1 Zuordnung der Heilmittel... 3 3 Prüfung einer Verordnung... 7 3.1 Vorgehensweise
Ausgabe August 2008 Anwenderdokumentation Prüfung nach dem Heilmittelkatalog 1 Einleitung... 2 2 Stammdateneinstellungen... 3 2.1 Zuordnung der Heilmittel... 3 3 Prüfung einer Verordnung... 7 3.1 Vorgehensweise
Das NEUE Leistungspaket der Sozialversicherung. Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr. Fragen und Antworten
 Das NEUE Leistungspaket der Sozialversicherung Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr Fragen und Antworten Stand: Juni 2015 1 Grundsatzfragen zum neuen Leistungspaket 1.1
Das NEUE Leistungspaket der Sozialversicherung Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr Fragen und Antworten Stand: Juni 2015 1 Grundsatzfragen zum neuen Leistungspaket 1.1
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie?
 11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
10.000 10.000. an Masern erkrankt. an Mumps erkrankt. mit Röteln infiziert
 Nutzen: Bei Viruskontakt ist mein geimpftes Kind auch künftig besser gegen Masern, Mumps und Röteln geschützt. Je mehr Menschen geimpft sind, desto unwahrscheinlicher werden Kontakte mit dem Virus. ohne
Nutzen: Bei Viruskontakt ist mein geimpftes Kind auch künftig besser gegen Masern, Mumps und Röteln geschützt. Je mehr Menschen geimpft sind, desto unwahrscheinlicher werden Kontakte mit dem Virus. ohne
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT
 Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
BLUTHOCHDRUCK UND NIERE
 BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
SGMO - Schweizerische Gesellschaft für medizinische Onkologie
 SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit
 Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit Johannes Liese Pädiatrische Infektiologie und Immunologie / Universitäts-Kinderklinik Würzburg Kinderklinik und Poliklinik Direktor: Prof.
Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit Johannes Liese Pädiatrische Infektiologie und Immunologie / Universitäts-Kinderklinik Würzburg Kinderklinik und Poliklinik Direktor: Prof.
Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit
 Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit politische Lage verlassen sich auf Familie persönliche, finanzielle Lage meinen, sich Vorsorge leisten zu können meinen, sie seien zu alt nicht mit
Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit politische Lage verlassen sich auf Familie persönliche, finanzielle Lage meinen, sich Vorsorge leisten zu können meinen, sie seien zu alt nicht mit
Methicillin Resistenter Staphylococcus Aureus (MRSA)
 Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Therapie von Infektionen beim alten Menschen
 Bad Honnef-Symposium 2011 Therapie von Infektionen beim alten Menschen 18./19. April 2011, Königswinter Resistenzsituation bei Harnwegsisolaten von älteren Patienten Ergebnisse aus der Resistenzstudie
Bad Honnef-Symposium 2011 Therapie von Infektionen beim alten Menschen 18./19. April 2011, Königswinter Resistenzsituation bei Harnwegsisolaten von älteren Patienten Ergebnisse aus der Resistenzstudie
Pilzpneumonie. CT Diagnostik
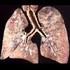 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Lungenentzündung gehören Sie zu einer Risikogruppe?
 copy 11pt Lungenentzündung gehören Sie zu einer Risikogruppe? Wo viele Menschen zusammenkommen, können sie besonders leicht übertragen werden: Die Erreger der Lungenentzündung. Niesen und Husten, ein Händedruck
copy 11pt Lungenentzündung gehören Sie zu einer Risikogruppe? Wo viele Menschen zusammenkommen, können sie besonders leicht übertragen werden: Die Erreger der Lungenentzündung. Niesen und Husten, ein Händedruck
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Brachytherapie Präzise bestrahlen
 Brachytherapie Präzise bestrahlen Prävention l Akut l Reha l Pflege MediClin Ein Unternehmen der Asklepios Gruppe Brachytherapie Präzise bestrahlen Eine effektive Form der Strahlentherapie ist die Behandlung
Brachytherapie Präzise bestrahlen Prävention l Akut l Reha l Pflege MediClin Ein Unternehmen der Asklepios Gruppe Brachytherapie Präzise bestrahlen Eine effektive Form der Strahlentherapie ist die Behandlung
Deutsches Rotes Kreuz. Kopfschmerztagebuch von:
 Deutsches Rotes Kreuz Kopfschmerztagebuch Kopfschmerztagebuch von: Hallo, heute hast Du von uns dieses Kopfschmerztagebuch bekommen. Mit dem Ausfüllen des Tagebuches kannst Du mehr über Deine Kopfschmerzen
Deutsches Rotes Kreuz Kopfschmerztagebuch Kopfschmerztagebuch von: Hallo, heute hast Du von uns dieses Kopfschmerztagebuch bekommen. Mit dem Ausfüllen des Tagebuches kannst Du mehr über Deine Kopfschmerzen
Die Post hat eine Umfrage gemacht
 Die Post hat eine Umfrage gemacht Bei der Umfrage ging es um das Thema: Inklusion Die Post hat Menschen mit Behinderung und Menschen ohne Behinderung gefragt: Wie zufrieden sie in dieser Gesellschaft sind.
Die Post hat eine Umfrage gemacht Bei der Umfrage ging es um das Thema: Inklusion Die Post hat Menschen mit Behinderung und Menschen ohne Behinderung gefragt: Wie zufrieden sie in dieser Gesellschaft sind.
Enterovirus/Parechovirus Infektionen. Daniela Huzly Institut für Virologie Freiburg
 Enterovirus/Parechovirus Infektionen Daniela Huzly Institut für Virologie Freiburg Virologie Beide gehören zur Familie der PICORNAVIRIDAE Enteroviren werden traditionell unterteilt in: Poliovirus 1 3 Echoviren
Enterovirus/Parechovirus Infektionen Daniela Huzly Institut für Virologie Freiburg Virologie Beide gehören zur Familie der PICORNAVIRIDAE Enteroviren werden traditionell unterteilt in: Poliovirus 1 3 Echoviren
Professionelle Seminare im Bereich MS-Office
 Der Name BEREICH.VERSCHIEBEN() ist etwas unglücklich gewählt. Man kann mit der Funktion Bereiche zwar verschieben, man kann Bereiche aber auch verkleinern oder vergrößern. Besser wäre es, die Funktion
Der Name BEREICH.VERSCHIEBEN() ist etwas unglücklich gewählt. Man kann mit der Funktion Bereiche zwar verschieben, man kann Bereiche aber auch verkleinern oder vergrößern. Besser wäre es, die Funktion
LEGIONELLEN in Trinkwasser-Installationen
 Wärmetechnik... weil Energie wertvoll ist! LEGIONELLEN in Trinkwasser-Installationen Verbraucherinformation Was sind Legionellen? Legionellen sind eine Gattung stäbchenförmiger Bakterien aus der Familie
Wärmetechnik... weil Energie wertvoll ist! LEGIONELLEN in Trinkwasser-Installationen Verbraucherinformation Was sind Legionellen? Legionellen sind eine Gattung stäbchenförmiger Bakterien aus der Familie
Antibiotika-Empfindlichkeit von HWI-Erregern
 Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Hygiene und Infektionsvorbeugung
 Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren
 Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
zum Vertrag zur hausarztzentrierten Versorgung gemäß 73 b SGB V - Vergütungsvereinbarung Hausärzte -
 Anlage 8 zum Vertrag zur hausarztzentrierten Versorgung gemäß 73 b SGB V - Vergütungsvereinbarung Hausärzte - 1 Leistungsbeschreibung und Vergütung 2 Inkrafttreten, Kündigung 3 Rechnungslegung 4 Verjährung
Anlage 8 zum Vertrag zur hausarztzentrierten Versorgung gemäß 73 b SGB V - Vergütungsvereinbarung Hausärzte - 1 Leistungsbeschreibung und Vergütung 2 Inkrafttreten, Kündigung 3 Rechnungslegung 4 Verjährung
Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR:
 München, den 08.01.2015 Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR: TRANSLARNA TM mit dem Wirkstoff Ataluren Liebe Patienten, liebe Eltern, In einem Schreiben
München, den 08.01.2015 Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR: TRANSLARNA TM mit dem Wirkstoff Ataluren Liebe Patienten, liebe Eltern, In einem Schreiben
Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON
 1 Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON Einleitung Bei der Rasse PON wurden im APH in der letzten Zeit auffällig viele Herzkrankheiten und Herzveränderungen unterschiedlicher
1 Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON Einleitung Bei der Rasse PON wurden im APH in der letzten Zeit auffällig viele Herzkrankheiten und Herzveränderungen unterschiedlicher
Für Patientinnen und Patienten. Blutdruckpass. Die mit dem Regenbogen
 Für Patientinnen und Patienten Blutdruckpass Die mit dem Regenbogen Patientendaten Vorname Name Geburtsdatum Adresse Strasse Hausnummer PLZ Stadt Tel. Nr. Allergien Medikamentenunverträglichkeit Andere
Für Patientinnen und Patienten Blutdruckpass Die mit dem Regenbogen Patientendaten Vorname Name Geburtsdatum Adresse Strasse Hausnummer PLZ Stadt Tel. Nr. Allergien Medikamentenunverträglichkeit Andere
Antibiotikaresistenz
 Unter versteht man die Eigenschaft von Mikroorganismen, die Wirkung antibiotisch aktiver Substanzen abschwächen oder gänzlich aufheben zu können. Grundsätzlich kann es in allen Bereichen, in denen Antibiotika
Unter versteht man die Eigenschaft von Mikroorganismen, die Wirkung antibiotisch aktiver Substanzen abschwächen oder gänzlich aufheben zu können. Grundsätzlich kann es in allen Bereichen, in denen Antibiotika
SKA ORTHOPÄDIE. Patienteninformation. Rechtsträger: Warmbader Krankenanstalten GmbH Ärtliche Leitung: Privatdozent Prim. Dr.
 SKA ORTHOPÄDIE Rechtsträger: Warmbader Krankenanstalten GmbH Ärtliche Leitung: Privatdozent Prim. Dr. Christian Aigner Tel. +43- (0) 4242-3006 Fax +43- (0) 4242-3006-6177 Mail orthopaedie@warmbad.at Web
SKA ORTHOPÄDIE Rechtsträger: Warmbader Krankenanstalten GmbH Ärtliche Leitung: Privatdozent Prim. Dr. Christian Aigner Tel. +43- (0) 4242-3006 Fax +43- (0) 4242-3006-6177 Mail orthopaedie@warmbad.at Web
Vorlesung - Medizinische Biometrie
 Vorlesung - Medizinische Biometrie Stefan Wagenpfeil Institut für Medizinische Biometrie, Epidemiologie und Medizinische Informatik Universität des Saarlandes, Homburg / Saar Vorlesung - Medizinische Biometrie
Vorlesung - Medizinische Biometrie Stefan Wagenpfeil Institut für Medizinische Biometrie, Epidemiologie und Medizinische Informatik Universität des Saarlandes, Homburg / Saar Vorlesung - Medizinische Biometrie
Gesundheitsvorsorge in der Schule
 Kanton Zürich Bildungsdirektion Volksschulamt Gesundheitsvorsorge in der Schule Elterninformation Liebe Eltern Die Gesundheit Ihres Kindes liegt auch der Schule am Herzen. Gut sehen und hören sind zum
Kanton Zürich Bildungsdirektion Volksschulamt Gesundheitsvorsorge in der Schule Elterninformation Liebe Eltern Die Gesundheit Ihres Kindes liegt auch der Schule am Herzen. Gut sehen und hören sind zum
Hygiene-Gutachten zur Medigenic TM Tastatur/Maus-Kombination der Firma Esterline Advanced Input Systems aus Coeur d Alene, USA
 Institut für Medizinische Mikrobiologie und Krankenhaushygiene Krankenhaushygiene Universitätsklinikum Giessen und Marburg GmbH Philipps-Universität Marburg Rein EDV GmbH Jakob-Krebs-Strasse 124 47877
Institut für Medizinische Mikrobiologie und Krankenhaushygiene Krankenhaushygiene Universitätsklinikum Giessen und Marburg GmbH Philipps-Universität Marburg Rein EDV GmbH Jakob-Krebs-Strasse 124 47877
Zu dieser Folie: Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz
 Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Einleitende Bemerkungen
 Einleitende Bemerkungen EU-FORMBLATT LENKFREIE TAGE / KONTROLLGERÄT MANUELLER NACHTRAG ENTSCHEIDUNGSHILFE FÜR FAHRPERSONAL VON VERORDNUNGS-FAHRZEUGEN 1 BEI TÄTIGKEITEN IM INNERSTAATLICHEN VERKEHR Zur Frage,
Einleitende Bemerkungen EU-FORMBLATT LENKFREIE TAGE / KONTROLLGERÄT MANUELLER NACHTRAG ENTSCHEIDUNGSHILFE FÜR FAHRPERSONAL VON VERORDNUNGS-FAHRZEUGEN 1 BEI TÄTIGKEITEN IM INNERSTAATLICHEN VERKEHR Zur Frage,
Der Pflegefall. -mich trifft das nicht?! Copyright Brigitte Tanneberger GmbH
 Der Pflegefall -mich trifft das nicht?! Auch Sie werden mit hoher Wahrscheinlichkeit im Alter zum Pflegefall Anzahl älterer Menschen nimmt gravierend zu: heute sind 20 % der Bevölkerung 65+ und 5 % der
Der Pflegefall -mich trifft das nicht?! Auch Sie werden mit hoher Wahrscheinlichkeit im Alter zum Pflegefall Anzahl älterer Menschen nimmt gravierend zu: heute sind 20 % der Bevölkerung 65+ und 5 % der
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Datensicherung. Beschreibung der Datensicherung
 Datensicherung Mit dem Datensicherungsprogramm können Sie Ihre persönlichen Daten problemlos Sichern. Es ist möglich eine komplette Datensicherung durchzuführen, aber auch nur die neuen und geänderten
Datensicherung Mit dem Datensicherungsprogramm können Sie Ihre persönlichen Daten problemlos Sichern. Es ist möglich eine komplette Datensicherung durchzuführen, aber auch nur die neuen und geänderten
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER. Viscosan - Augentropfen Wirkstoff: Hypromellose
 GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge
 Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge Der Grundgedanke Durch die gesetzlichen Krankenversicherungen erhalten Sie nach wie vor alle notwendigen ärztlichen Leistungen
Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge Der Grundgedanke Durch die gesetzlichen Krankenversicherungen erhalten Sie nach wie vor alle notwendigen ärztlichen Leistungen
Tutorium Klinische Psychologie I. Fragen zur Ausbildung und rechtlichen Grundlagen in der Klinischen Psychologie
 Tutorium Klinische Psychologie I Fragen zur Ausbildung und rechtlichen Grundlagen in der Klinischen Psychologie Fragen zur Ausbildung und rechtlichen Grundlagen in der Klinischen Psychologie Oswald David
Tutorium Klinische Psychologie I Fragen zur Ausbildung und rechtlichen Grundlagen in der Klinischen Psychologie Fragen zur Ausbildung und rechtlichen Grundlagen in der Klinischen Psychologie Oswald David
Moderne Behandlung des Grauen Stars
 Katarakt Moderne Behandlung des Grauen Stars Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen wurde eine Trübung der Augenlinse festgestellt, die umgangssprachlich auch Grauer Star genannt wird.
Katarakt Moderne Behandlung des Grauen Stars Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen wurde eine Trübung der Augenlinse festgestellt, die umgangssprachlich auch Grauer Star genannt wird.
zum Vertrag zur Integrierten Versorgung von Patienten mit der Diagnose Osteoporose im Rheinland gemäß 3 Abs. 5 Buchst. e
 Der Prozess der Ausschreibung eines Versicherten aus diesem Vertrag kann von zwei Akteuren vorgenommen werden. Zum einen vom Vertragsarzt zum anderen von der Krankenkasse. In beiden Fällen muss eine Mitteilung
Der Prozess der Ausschreibung eines Versicherten aus diesem Vertrag kann von zwei Akteuren vorgenommen werden. Zum einen vom Vertragsarzt zum anderen von der Krankenkasse. In beiden Fällen muss eine Mitteilung
Matthias Keidel Migräne Ursachen Formen Therapie
 Unverkäufliche Leseprobe Matthias Keidel Migräne Ursachen Formen Therapie 128 Seiten, Paperback ISBN: 978-3-406-53608-3 Verlag C.H.Beck ohg, München 3. Definition und Klassifikation Die Migräne ist eine
Unverkäufliche Leseprobe Matthias Keidel Migräne Ursachen Formen Therapie 128 Seiten, Paperback ISBN: 978-3-406-53608-3 Verlag C.H.Beck ohg, München 3. Definition und Klassifikation Die Migräne ist eine
Standardmaßnahmen zur Prävention nosokomialer Infektionen
 Standardmaßnahmen zur Prävention nosokomialer Infektionen CDC, 2007 Standard Precautions Siegel JD, Rhinehart E, Jackson M, Chiarello L; HICPAC. 2007 Guideline for isolation precautions: preventing transmission
Standardmaßnahmen zur Prävention nosokomialer Infektionen CDC, 2007 Standard Precautions Siegel JD, Rhinehart E, Jackson M, Chiarello L; HICPAC. 2007 Guideline for isolation precautions: preventing transmission
Mit. BKK MedPlus. einfach besser versorgt!
 Mit BKK MedPlus einfach besser versorgt! DMP - Was ist das? Das Disease Management Programm (kurz DMP) ist ein strukturiertes Behandlungsprogramm für Versicherte mit chronischen Erkrankungen. Chronisch
Mit BKK MedPlus einfach besser versorgt! DMP - Was ist das? Das Disease Management Programm (kurz DMP) ist ein strukturiertes Behandlungsprogramm für Versicherte mit chronischen Erkrankungen. Chronisch
Soja-Lebensmittel - Quelle von hochwertigem Eiweiß
 Soja-Lebensmittel - Quelle von hochwertigem Eiweiß Thesenpapier des wissenschaftlichen Beirats der ENSA Einleitung Eiweiß ist ein wichtiger Grundnährstoff, der für das Wachstum und die Reparatur aller
Soja-Lebensmittel - Quelle von hochwertigem Eiweiß Thesenpapier des wissenschaftlichen Beirats der ENSA Einleitung Eiweiß ist ein wichtiger Grundnährstoff, der für das Wachstum und die Reparatur aller
3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins
 3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins a) 12 Abs 3 FSG-GV (Führerscheingesetz-Gesundheitsverordnung) Personen, die unter epileptischen Anfällen oder
3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins a) 12 Abs 3 FSG-GV (Führerscheingesetz-Gesundheitsverordnung) Personen, die unter epileptischen Anfällen oder
