Kardiopulmonale Reanimation bei Kindern und Jugendlichen
|
|
|
- Erica Kästner
- vor 7 Jahren
- Abrufe
Transkript
1 Monatsschr Kinderheilkd : DOI /s Online publiziert: 6. Mai 2011 Springer-Verlag 2011 Redaktion S. Wirth, Wuppertal A. Borkhardt, Düsseldorf F. Hoffmann 1 E. Heimberg 2 J.-C. Schwindt 3 O. Heinzel 2 für die Arbeitsgruppe PAEDSIM 1 Pädiatrische Intensivstation (PIPS), Kinderklinik und Kinderpoliklinik, Dr. von Haunersches Kinderspital, Ludwig-Maximilians-Universität München 2 Klinik für Kinder- und Jugendmedizin, Universitätsklinikum Tübingen 3 Universitätsklinik für Kinder- und Jugendheilkunde, Medizinische Universität Wien Kardiopulmonale Reanimation bei Kindern und Jugendlichen Zusammenfassung der Leitlinien des European Resuscitation Council (ERC) 2010 Die Ätiologie kindlicher Atem-Kreislauf- Stillstände ist wesentlich inhomogener als die Erwachsener. Der primäre Herzstillstand ist im Kindesalter ein seltenes Ereignis. Als Hauptursachen finden sich v. a. respiratorische und zirkulatorische Störungen, die unbehandelt über eine Bradykardie letztlich in eine Asystolie münden. Damit unterscheidet sich der Herz-Kreislauf- Stillstand im Kindesalter wesentlich von dem im Erwachsenenalter. Da sich beim Kind somit deutlich seltener defibrillierbare Rhythmen finden, weicht auch das Management von dem bei Erwachsenen ab. Um eine irreversible neurologische Schädigung möglichst gering zu halten, muss auch im Kindesalter das Hauptaugenmerk auf der korrekten Durchführung der Basisreanimation ( basic life support, BLS) mit möglichst wenigen und kurzen Unterbrechungen liegen. Ein inhaltlicher Schwerpunkt der aktuellen Leitlinien liegt deshalb in der Vermeidung dieser so genannten no-flow -Phasen. BLS- und erweiterte Maßnahmen ( advanced life support, ALS) können nur durch eine koordinierte Zusammenarbeit im Team zum Erfolg führen. Nur wenn im Team die gleiche Sprache gesprochen wird, können lebensrettende Erstmaßnahmen koordiniert und zielorientiert ablaufen. Die vorliegende Übersichtsarbeit fasst die wesentlichen Punkte der pädiatrischen Leitlinien in praxisorientierter Form zusammen. Wesentliche Veränderungen in den Reanimationsleitlinien 2010 Das European Resuscitation Council (ERC) veröffentlicht seit 1994 in regelmäßigen Abständen aktualisierte Leitlinien zu den lebensrettenden Maßnahmen bei Kindern [2]. Auf der Basis eines interna tionalen wissenschaftlichen Konsensus erfolgte die Publikation der Leitlinien 2010 am Die wesentlichen Empfehlungen, wie das Kompressions-Ventilations-Verhältnis von 15:2, blieben unverändert. Im Detail ergaben sich im Vergleich zu den Empfehlungen von 2005 dennoch Änderungen, welche in. Infobox 1 zusammengefasst sind. ABC-Evaluation zur Beurteilung des Kindes und zum therapeutischen Vorgehen Das praktische Vorgehen bei Wiederbelebungsmaßnahmen gliedert sich nach folgendem ABC-Algorithmus: F A ( airway ): Atemwege freimachen und freihalten F B ( breathing ): Atmung überprüfen, ggf. beatmen F C ( circulation ) Kreislauf überprüfen und ggf. wiederherstellen Das ABC-Schema wird sukzessive abgearbeitet. Maßnahmen werden eingeleitet und deren Erfolg überprüft, bevor der nächste Beurteilungsschritt erfolgt. Der Algorithmus zu den Basismaßnahmen findet sich in. Abb. 1 im oberen Abschnitt. Beginn der Reanimation Wird ein bewusstloses Kind aufgefunden, muss vor dem Beginn lebensrettender Maßnahmen sichergestellt sein, dass sich Kind und Helfer in Sicherheit befinden (Straßenverkehr usw.). Anschließend muss das Bewusstsein des Kindes mittels lautem Ansprechen und Stimulation überprüft werden. Reagiert das Kind nicht, braucht es höchstwahrscheinlich weitere Hilfe. Ist nur ein Helfer anwesend, sollte die Reanimation zunächst für etwa 1 min (5 Zyklen) durchgeführt werden, bevor Hilfe geholt wird. Einzige Ausnahme von dieser Regel sind ein beobachtetes, plötzliches Zusammenbrechen eines bis dato gesunden Kindes und die Versorgung eines Kindes mit bekannter Herzerkrankung. In diesen Fällen muss auch im Kindesalter an eine primär defibrillierbare Herzrhythmusstörung gedacht werden. Selbst wenn nur ein Helfer anwesend ist, muss in diesen Der Originaltext der Leitlinien wurde im Dezember in deutscher Sprache in der Zeitschrift Notfall + Rettungsmedizin veröffentlicht (Notfall Rettungsmed 2010; 13: ). 479
2 Infobox 1 Neuerungen der EPLS-Leitlinien 2010 Erkennen des Herz-Kreislauf-Stillstandes F Identifikation des Pulses im Kindesalter auch für Profis extrem schwierig Achten auf Lebenszeichen wie Husten, Würgen oder Bewegungen bei Fehlen Indikation zur Herzdruckmassage F Sollte doch nach einem Puls getastet werden, darf dies nicht länger als 10 s dauern (<1. Lebensjahr: A. brachialis/a. femoralis, >1. Lebensjahr: A. carotis communis/a. femoralis). F Im Zweifelsfall immer Herzdruckmassage! Kompressions-Ventilations-Verhältnis F Beatmung bei kindlicher Reanimation von zentraler Bedeutung 5 initiale Beatmungen F Professionelle Helfer: Herzdruckmassage (HDM):Beatmung: weiterhin 15:2, Laien: nach 5 initialen Beatmungen 30:2 zur Vereinheitlichung mit dem Erwachsenenalgorithmus F Zumindest Herzdruckmassagen sollten immer durchgeführt werden. Qualität der kardiopulmonalen Reanimation F Adäquate Kompressionstiefe: 1/3 des Thoraxdurchmessers (4 cm bei <1. Lebensjahr, 5 cm bei >1. Lebensjahr) F Vollständige Entlastung des Thorax F Minimierung von Unterbrechungen der Herzdruckmassage (maximal 5 10 s) Defibrillation F >1. Lebensjahr sichere Anwendung von automatischen externen Defibrillatoren (AED), vorzugsweise Dosisreduktion auf J F Weiterhin Ein-Schock-Strategie mit 4 J/kg (danach direkt 2 min BLS), keine Serie, keine Dosissteigerung F Minimierung der no-flow -Zeit Fortführung der Herzdruckmassage direkt bis Defibrillator geladen ist Unterbrechung der Herzdruckmassage nur für kurze Schockabgabe F Generelle Empfehlung zur Verwendung von Klebeelektroden Titration von Sauerstoff F Während CPR ( cardiopulmonary resuscitation, kardiopulmonale Reanimation): höchstmögliche Sauerstoffkonzentration, wenn möglich 100% F Nach Wiedererlangen eines Spontankreislaufs Reduktion der F i O 2 (Fraktion des Sauerstoffs im Einatmungsgasgemisch) wegen potenzieller Toxizität, um S a O 2 (arterielle Sauerstoffsättigung) von 94 98% zu erreichen Innerklinische Notfallteams F Ziel: Reduktion der Inzidenz und Mortalität innerklinischer Notfallsituationen F Einsatz nicht nur bei Reanimation, sondern bei allen lebensbedrohlich erkrankten Kindern F Bestehend aus intensivmedizinisch erfahrener Pflegeperson und Arzt Terminologie F Ab Pubertät Einsatz der Erwachsenenleitlinien F Neugeborenenalgorithmus 3:1, danach vom Säugling bis zur Pubertät Kinderalgorithmus 15:2 Infobox 2 Atemwegs- und Atmungsmanagement F Bei ausreichender Spontanatmung und Zyanose: Sauerstoffinhalation über dicht sitzende Maske mit Reservoir! F Atemwege öffnen mittels Anheben des Kinns oder Esmarch-Handgriff F Kopfposition: Säuglinge: Neutralposition, >1 Jahr: zunehmende Reklination F sichtbare Fremdkörper entfernen, ggf. Mundraum absaugen F falls keine ausreichende Spontanatmung: sofort Beginn der Maskenbeatmung F Beatmungsbeutel mit Reservoir und Ventilen, wenn nicht verfügbar beim Kind >1 Jahr Mund-zu-Mund-Beatmung, beim Säug ling evtl. Mund-zu-Mund+Nase-Beatmung F Möglichst durchsichtige, gut abdichtende Beatmungsmasken verwenden F C-E-Griff ohne Kompression der Halsweichteile F 2-Personen-Technik anwenden! (eine Person hält Maske und modifiziert Kopfposition, eine zweite Person komprimiert den Beutel,. Abb. 2) F 5 initiale Beatmungen F Lebenszeichen? Falls keine vorhanden sofort zu C ( circulation : Kreislaufmanagement), s.. Infobox 3 Erweitertes Atemwegsmanagement F falls Maskenbeatmung schwierig und In tubation nicht möglich: Atemwegsalternativen anwenden: Larynxmaske, Larynxtubus (bei größeren Kindern) (. Abb. 3) F Notfallintubation, d. h. orale Intubation (einfacher, schneller, möglichst mit passendem Führungsstab) F Überprüfung der Tubuslage mittels Kap nographie oder CO 2 -Detektor (. Abb. 4) F Sichere Fixierung des Tubus und regelmäßige Überprüfung der Tubuslage Fällen sofort Hilfe (mit Defibrillator) angefordert werden. Sind mehrere Helfer anwesend, holt eine Person Hilfe, und die andere beginnt mit Reanimationsmaßnahmen. Dieses Vorgehen bietet sich auch für den Krankenhausalltag an. Rapid response -Teams Erstmalig erwähnt wird in den aktuellen ERC-Leitlinien die Einführung eines pädiatrischen innerklinischen Notfallteams, welches aus einem erfahrenen Pädiater und einer in Intensiv- und Notfallmedizin erfahrenen Person aus dem Pflegedienst bestehen sollte. Es sollte im Unterschied zu einem reinen Reanimationsteam nicht nur bei einem reanimationspflichtigen Kind, sondern bei allen lebensbedrohlichen pädiatrischen Notfällen alarmiert werden und rund um die Uhr verfügbar sein. A und B: Erkennen und Behandeln einer lebensbedrohlichen respiratorischen Störung Im Folgenden werden die wichtigsten Schritte für eine erfolgreiche Wiederbelebung eines Kindes entsprechend des ABC-Schemas erläutert. Die Beschreibung der manuellen Fertigkeiten findet sich in den jeweiligen Infoboxen. Im fortlaufenden Text werden die Abläufe und deren Hintergründe genauer beleuchtet. In den meisten Fällen sind bei Kindern eine respiratorische Insuffizienz oder eine Atemwegsverlegung mit Hypoxämie und konsekutiver Bradykardie ursächlich für einen Atem- und Kreislaufstillstand. Reagiert ein Kind weder auf Ansprache noch auf Stimulation, müssen deshalb zunächst die Atemwege geöffnet und die Atmung überprüft werden (. Infobox 2). Dies ist 480 Monatsschrift Kinderheilkunde
3 Zusammenfassung Abstract in der Realität nicht immer einfach. Die Atmung wird überprüft durch: F Sehen, ob sich der Brustkorb hebt und senkt, F Hören, ob ein Atemgeräusch zu hören ist, und F Fühlen, ob ein Atemstrom an der eigenen Wange zu spüren ist. Insgesamt soll diese Prüfung nicht mehr als 10 s in Anspruch nehmen, bis eine Entscheidung über notwendige Maßnahmen getroffen wird. Kann innerhalb der 10 s nicht sicher festgestellt werden, ob eine ausreichende Spontanatmung besteht, wird sofort mit der Beatmung begonnen. Zur Aufrechterhaltung eines geöffneten Atemwegs können oropharyngeale Guedel-Tuben oder nasopharyngeale Wendl-Tuben hilfreich sein. Initiales Atemwegsmanagement Die Maskenbeatmung bei einem ateminsuffizienten oder reanimationspflichtigen Kind jedes Lebensalters muss von jedem in der Kinderheilkunde Tätigen beherrscht werden. In jeder Kinderarzt praxis und pädiatrischen Einrichtung müssen funktionstüchtige Beatmungsbeutel mit Sauerstoffreservoir und verschiedenen Beatmungsmasken zur Verfügung stehen. Bei fehlender Spontanatmung oder Schnappatmung werden ggf. im Rachenraum sichtbare Fremdkörper entfernt (kein blindes Auswischen!) und anschließend 5 initiale Beatmungen durchgeführt (. Infobox 2). Während dieser 5 initialen Beatmungen sollte auf Würge- und Hustenreflexe des Kindes geachtet werden, da diese bereits zur Einschätzung der Lebenszeichen und damit der indirekten Kreislaufprüfung herangezogen werden können. Bei ineffektiver Maskenbeatmung eines ateminsuffizienten Patienten hat es sich in der Praxis bewährt, die Beatmungsmaske mit 2 Händen abzudichten, während eine 2. Person den Beutel komprimiert (. Infobox 2,. Abb. 2). Monatsschr Kinderheilkd : Springer-Verlag 2011 DOI /s F. Hoffmann E. Heimberg J.-C. Schwindt O. Heinzel für die Arbeitsgruppe PAEDSIM Kardiopulmonale Reanimation bei Kindern und Jugendlichen. Zusammenfassung der Leitlinien des European Resuscitation Council (ERC) 2010 Zusammenfassung Rechtzeitig begonnene und couragiert durchgeführte Ersthelfermaßnahmen bei kindlichen Atem- und Kreislaufstillständen können zu einer erheblichen Verbesserung der Mortalität und Morbidität führen. Nach Überprüfung der Vitalfunktionen (Bewusstsein, Atmung, Kreislauf) werden zunächst die Atemwege frei gemacht und mit 5 initialen Beatmungen begonnen. Eine suffiziente Herzdruckmassage ist für die kardiopulmonale Reanimation des Kindes essenziell (15-mal Herzdruckmassage:2-mal Beatmung). Diese einfachen Basismaßnahmen der Reanimation sollten von jedem beherrscht und ohne Verzögerung begonnen werden, um die Sauerstoffversorgung von Herz und Gehirn bis zum Eintreffen professioneller Hilfe zu gewährleisten. Die erweiterten Reanimationsmaßnahmen beinhalten die Gabe von Medikamenten, Herzrhythmusanalyse und ggf. eine Defibrillation. Reanimationssituationen sind in Cardiopulmonary resuscitation in children and adolescents. Summary of the 2010 Guidelines of the European Resuscitation Council (ERC) Abstract Timely and high-quality basic life support leads to a reduction of morbidity and mortality in cases of paediatric cardiac arrest. After assessing consciousness, breathing and circulation, the airway should be opened and secured and in the case of insufficient breathing five rescue breaths should be given. Effective chest compressions are a critical component of resuscitation and should be performed in conjunction with assisted ventilation in a compression to ventilation ratio of 15:2 in a patient without a secure airway. All paediatric care providers should master lifesaving skills. When a clear indication exists, basic life support should be started immediately and continued until professional help arrives in order to prevent further hypoxia and maintain cerebral perfusion. Advanced der Pädiatrie insgesamt selten und stellen für alle Beteiligten eine hohe kognitive Herausforderung und eine große emotionale Belastung dar. Daher sind ständige Schulungsmaßnahmen zum Erlernen und zur Auffrischung der BLS- ( basic life support ) und ALS-Maßnahmen ( advanced life support ) erforderlich. Hierfür werden spezielle Kinderreanimationskurse (European Paediatric Life Support, EPLS) des European Resuscitation Council ( angeboten. Außerdem finden teamorientierte Ausbildungskonzepte an hochmodernen Patientensimulatoren zunehmende Verbreitung (z. B. Schlüsselwörter Reanimation Basismaßnahmen der Reanimation Erweiterte Reanimation Reanimationsempfehlungen 2010 EPLS-Leitlinien 2010 paediatric life support consists of medications, rhythm analysis and defibrillation. Resuscitations in children are rare events and represent a high cognitive load and a significant emotional challenge. Therefore, recurrent training in paediatric basic and advanced life support is essential. European Paediatric Life Support courses (EPLS) are offered by the European Resuscitation Council (www. erc.edu) and simulation-based team-oriented approaches to training paediatric resuscitations are increasing in popularity (www. paedsim.org). Keywords Resuscitation Life support, basic cardiac Life support, advanced cardiac Resuscitation guidelines 2010 EPLS guidelines 2010 Erweitertes Atemwegsmanagement Eine akzeptierte Alternative zur Maskenbeatmung stellt die Larynxmaske (. Abb. 3) dar. Gerade bei supraglotti- 481
4 BLS ( basic life support ) Keine Reaktion? Um Hilfe rufen Atemwege freimachen Keine normale Atmung? 5 initiale Beatmungen Keine Lebenszeichen? 15 Thoraxkompressionen + 2 Beatmungen (CPR) bis Defibrillator/EKG angeschlossen Defibrillierbar Kammerflimmern / pulslose ventrikuläre Tachykardie EKG-Rhythmus beurteilen Nicht-defibrillierbar Asystolie /pulslose elektrische Aktivität 1. Schock 4 J/kg 2. Schock 4 J/kg 3. Schock 4 J/kg +Amiodaron 5 mg/kg 4. Schock 4 J/kg Während der CPR: Sorgen Sie für eine optimale CPR (Frequenz, Tiefe,Entlastung). Planen Sie Ihre Maßnahmen, bevor Sie die CPR unterbrechen Geben Sie Sauerstoff. Gefäßzugang (intravenös oder intraossär) Geben Sie alle 3 5 min Adrenalin. Erwägen Sie invasive Atemwegssicherung und Kapnographie. Durchgehende Herzdruckmassage, sobald deratemweg gesichert ist Beheben Sie reversible Ursachen. 5. Schock 4 J/kg +Amiodaron 5 mg/kg 6. Schock 4 J/kg 7. Schock 4 J/kg jeden 2. Zyklus ALS ( advanced life support ) Wiederherstellung eines Spontankreislaufs (ROSC) Sofortiger Beginn mit der Reanimationsnachsorge: Verwenden Sie das ABCDE-Schema. Kontrollierte Sauerstoffgabe und Beatmung Diagnostik Behandeln Sie die zugrunde liegende Ursache. Temperaturkontrolle Therapeutische Hypothermie? Reversible Ursachen (4H und HITS): Hypoxie Hypovolämie Hypo-/Hyperkalämie/metabolische Störungen Hypothermie Herzbeuteltamponade Intoxikationen Thromboembolie Spannungspneumothorax 482 Monatsschrift Kinderheilkunde
5 Abb. 2 7 Maskenbeatmung in 2-Personen- Technik schen Fehlbildungen oder bei nicht möglicher Beutelmaskenbeatmung kann dieses Hilfsmittel lebensrettend sein. Zum Einsatz anderer supraglottischer Atemhilfen wie dem Larynxtubus existieren für pädiatrische Notfallsituationen nur wenige Daten. Den sichersten Atemweg schafft zwar immer noch die orotracheale Intubation, ihre Durchführung durch in dieser Maßnahme Erstversorgende ohne ausreichende Expertise wird jedoch aufgrund der erheblichen Risiken zunehmend kritisch gesehen [3]. Der sofortigen Überprüfung der Tubuslage kommt daher fundamentale Bedeutung zu. In diesem Zusammenhang wurde der Stellenwert der endtidalen CO 2 -Messung ab einem Körpergewicht von 2 kg in den aktuellen Leitlinien nochmals hervorgehoben. Kalorimetrische Einmal-CO 2 -Detektoren haben sich in der Notfallmedizin bewährt und stellen eine preisgünstige Alternative zur elektronischen Haupt- oder Nebenstrommessung dar (. Infobox 3,. Abb. 4). Zu beachten ist, dass bei maximal reduziertem pulmonalem Blutfluss (z. B. während einer Reanimation) trotz korrekter Tubuslage kein CO 2 messbar sein kann. Im Falle einer fehlgeschlagenen Intubation sollte Equipment für ein alternatives Abb. 1 9 Algorithmen zu den Basismaß nahmen und erweiterten Maßnahmen des paediatric life support, ABCDE Absichern und Eigensicherung/Beatmen bzw. Atemwege freimachen/ Kreislauf ( circulation ) sichern/drogenreste oder Erbrochenes sichern/entfernen des Giftes, CPR cardiopulmonary resuscitation, kardiopulmonale Reanimation, EKG Elektrokardiographie, 4H hypovolemia/hypoxemia/hypothermia/hyperkalemia, HITS Hyper-/Hypokaliämie/Hypothermie/Hypovolämie/Hypoxie Intoxikation Thrombembolie Säure-/Basenstörung, ROSC return of spontanous circulation Abb. 4 7 Überprüfung der Tubuslage mittels CO 2 -Detektor, a kein CO 2, b CO 2 -Austritt, d. h. Tubus korrekt Vorgehen zur Atemwegssicherung bereitgehalten werden. Das tief komatöse Kind benötigt zur Intubation keine Medikamente, alle anderen Kinder müssen zunächst präoxygeniert werden und erhalten dann in kurzer Abfolge Sedierung, Analgesie und Muskelrelaxierung (so genannte rapid sequence induction and intubation, RSI). Blockbare Tuben sind für Kleinkinder und Säuglinge genau so sicher wie die traditionell bis zum 8. Lebensjahr verwendeten ungeblockten Tuben, vorausgesetzt, man achtet auf die richtige Größe, Lage und überprüft regelmäßig den Cuffdruck (<25 mmhg). Während einer Reanimation sollte eine Beatmung mit der maximal hohen inspiratorischen Sauerstoffkonzentration (z. B. 100%) erfolgen. Nach Wiedererlangen eines Spontankreislaufs ( return of spontanous circulation, ROSC) soll die inspiratorische Sauerstoffkonzentration wegen potenzieller Abb. 3 8 Verwendung einer Larynxmaske negativer Einflüsse einer Hyperoxämie soweit reduziert werden, dass periphere Sättigungen von 94 98% erreicht werden (Ausnahmen: Rauchgasintoxikation, schwere Anämie). Nach Intubation ist keine zeitliche Koordination von Herzdruckmassage und Beatmungen mehr erforderlich, beide Maßnahmen können parallel weitergeführt werden. In diesem Fall sollte mit einer Atemfrequenz von Beatmungen/min ohne Unterbrechung der Herzdruckmassage beatmet werden. Nach Wiederherstellung eines Spontankreislaufs sollte mit einer Atemfrequenz von Beatmungen/min beatmet werden, um eine Hyperventilation zu vermeiden. Diese führt zu zerebralen Perfusionsstörungen mit potenziell negativen Auswirkungen auf das neurologische Outcome. Bei plötzlicher Verschlechterung der respiratorischen Situation eines intubierten Kindes mit Hypoxie und konsekutiver 483
6 Infobox 3 Kreislaufmanagement: Herzdruckmassage und Defibrillation Herzdruckmassage F Druckpunkt: bei allen Kindern untere Sternumhälfte (1 Fingerbreite oberhalb der Brustbeinspitze,. Abb. 5) F Frequenz: mindestens 100 bis maximal 120/min (etwa 2/s) F Drucktiefe: mindestens 1/3 des Thoraxdurchmessers, je nach Alter 4 5 cm F Auf komplette Entlastung des Thorax achten F Kein Druck auf Rippen des Kindes, Finger anheben F Unterbrechungen minimieren, maximal 5 10 s! F Häufiger Wechsel bei HDM, um Übermüdung mit insuffizienter Kompression vorzubeugen F Profis: 15-mal HDM:2 Beatmungen, Laien oder ein Helfer: 30-mal HDM:2 Beatmungen Defibrillation F Möglichst Klebepaddles verwenden (. Abb. 6) F Das eine Paddle unterhalb der rechten Klavikula, das andere in der linken Axilla (. Abb. 7) F Falls Paddle zu groß: Paddle in a.-p. Position kleben (. Abb. 6) Bradykardie müssen folgende Ursachen bedacht und therapiert werden (Merkhilfe: Akronym DOPES): F Dislokation des Tubus, F Obstruktion, F Pneumothorax, F Probleme mit dem Equipment oder F eine Insufflation des Magens ( Stomach ). C: Erkennen und Behandeln einer lebensbedrohlichen zirkulatorischen Störung Selbst professionellen Helfern bereitet es Schwierigkeiten, innerhalb von 10 s sicher über das Vorliegen oder Fehlens eines Pulses zu entscheiden. Deshalb sollte schon während der initialen Beatmungshübe (s. oben) auf Lebenszeichen wie Spontanbewegungen, Husten- oder Würgereflexe oder normale Atmung als indirekte Hinweise auf das Vorliegen eines suffizienten Kreislaufs geachtet werden. Professionelle Helfer können zusätzlich versuchen, einen Infobox 4 Intraossärer Zugang F Intraossärer Zugang nach maximal 1 min bei kritisch krankem Kind F Punktionsort: 2 3 cm distal und medial der Tuberositas tibiae, alternativ: distale Tibia 1 cm über Malleolus medialis F Dreiwegehahn an kurze dicke Verlängerung für Medikamentenapplikation [4] F Bezüglich Wirkungseintritt der Medikamente mit ZVK (zentraler Venenkatheter) vergleichbar F Alle Medikamente können appliziert werden. F Niedrige Komplikationsrate F Vor und nach jeder Medikamentengabe mit Bolus (3 10 ml) nachspülen, um gute Verteilung des Medikaments in zentraler Zirkulation zu erreichen F Manuelle Injektion von Volumenersatz über 50-ml-Perfusorspritze (aus der Hand spritzen), da nur extrem langsame schwerkraftabhängige Infusion F Hohe Erfolgsrate bei halbautomatischen Systemen wie EZ-IO (. Abb. 8) F Alternativ klassische Cook-Nadel (. Abb. 9) F Aspiration von Blut/Knochenmark nur bei etwa 50% erfolgreich zentralen Puls zu tasten (<1. Lebensjahr: A. brachialis/a. femoralis, >1. Lebensjahr: A. carotis communis/a. femoralis), um die Indikation zur Herzdruckmassage zu bestätigen oder zu verwerfen. Die Bedeutung dieser Maßnahme wird jedoch in den aktuellen Leitlinien drastisch herabgestuft. Auf keinen Fall dürfen das Überprüfen auf Lebenszeichen und/oder die Pulsprüfung länger als 10 s dauern. Sind keine Lebenszeichen vorhanden und/oder besteht eine Bradykardie (Herzfrequenz unter 60/min bei gleichzeitig schlechter Perfusion), wird nach den ersten 5 Beatmungshüben beim kleinsten Zweifel immer mit der Herzdruckmassage begonnen. Die Wertigkeit einer rechtzeitig begonnenen, suffizienten und mit möglichst kurzen Unterbrechungen durchgeführten Herzdruckmassage wird in den Leitlinien mehrfach hervorgehoben. Hinweise zu ihrer Durchführung finden sich in. Infobox 3 und 5. Erweitertes Kreislaufmanagement Gefäßzugang Ein sicherer Gefäßzugang ist für die Gabe von Medikamenten und Volumenersatzmitteln essenziell. Das Legen eines peripheren Zugangs sollte maximal 1 min in Anspruch nehmen. Gelingt es in dieser Zeit nicht, soll ein intraossärer Zugang gelegt werden. Im Atem- und Kreislaufstillstand ist dieser bei Kindern aller Altersklassen u. U. sogar der Zugang der ersten Wahl. Einzelheiten zur intraossären Infusion sind. Infobox 4 zu entnehmen. Ein zentralvenöser Zugang bietet während der CPR keine Vorteile gegenüber einem periphervenösen oder intraossären Zugang. Erweiterte Maßnahmen: Herzrhythmusanalyse Nach Durchführung der lebensrettenden Basismaßnahmen, d. h. durch 5 effektive initiale Beatmungen und Beginn einer suffizienten Herzdruckmassage, sollte im Rahmen der erweiterten lebensrettenden Maßnahmen schnell eine Herzrhythmusanalyse über Defibrillatorpaddles, EKG- Monitor (EKG: Elektrokardiogramm) oder AED (automatischer externer Defibrillator) erfolgen. Beim Kind werden sich häufiger nicht defibrillierbare Rhythmen wie Asystolie oder eine pulslose elektrische Aktivität (PEA) finden. Die defibrillierbaren Rhythmen, wie Kammerflimmern oder pulslose ventrikuläre Tachykardie, sind jedoch ebenfalls im Kindesalter möglich und erfordern auch hier eine sofortige Defibrillation. Bei erfolglosen Reanimationsmaßnahmen sollten rasch nach behandelbaren rever siblen Ursachen (4 H und HITS,. Abb. 1 mittlere Spalte) gesucht und diese behandelt werden. Zum Erkennen potenziell behandelbarer Ursachen (z. B. Herzbeuteltamponade) kann im klinischen Alltag die Echokardiographie hilfreich sein. Diese wurde in den aktuellen Leitlinien erstmalig erwähnt, sollte jedoch nicht zu einer Unterbrechung der Herzdruckmassage führen. Asystolie und pulslose elektrische Aktivität (PEA) Sie sind die häufigsten Manifestationen eines Herz-Kreislauf-Stillstandes im Kindesalter. Eine sofortige kardiopulmo- 484 Monatsschrift Kinderheilkunde
7 nale Reanimation ist für das Überleben entscheidend. Zusätzlich sollte Adrenalin i.v. oder intraossär (i.o.) in einer Dosierung von 0,01 mg/kg (0,1 ml/kg einer 1: Lösung) verabreicht werden, sobald ein Zugang verfügbar ist. Bei weiter bestehendem Herz-Kreislauf-Stillstand folgen eine kontinuierliche CPR und repetitive Gaben von Adrenalin in oben genannter Dosierung alle 3 5 min (. Abb. 1 rechte Spalte). Kammerflimmern/pulslose ventrikuläre Tachykardie Diese Konstellation ist bei Kindern deutlich seltener, zeigt aber mit zunehmendem Alter eine höhere Inzidenz. Der entscheidende Faktor für das Überleben bei diesen Rhythmusstörungen ist die Zeit bis zur ersten Defibrillation. Daher muss ohne jede Zeitverzögerung einmalig mit 4 J/kg defibrilliert werden. Anschließend wird die kardiopulmonale Reanimation ohne Puls- oder Rhythmuskontrolle für 2 min fortgesetzt, bevor erneut der Rhythmus analysiert und im Falle eines mit einem Puls vereinbaren Rhythmus der Kreislauf überprüft werden. Um die no-flow -Zeit zu minimieren, wird empfohlen, auch während des Ladens des Defibrillators die Herzdruckmassage fortzuführen. Da diese Empfehlung bei der Verwendung von Hardpaddles schwierig umzusetzen ist, sollten auch im Kindesalter bevorzugt Klebeelektroden (Softpads) für die Defibrillation verwendet werden. Findet sich nach 2 min Reanimationsmaßnahmen weiterhin ein defibrillierbarer Rhythmus, wird eine weitere Defibrillation durchgeführt, erneut gefolgt von 2 min Reanimationsmaßnahmen. Nach dem 3. Schock werden Adrenalin und Amiodaron verabreicht. Der genaue Ablauf ist im linken Ast des Algorithmus in. Abb. 1 aufgeführt. Volumen und Medikamente Flüssigkeitstherapie. Bei jeder Form des Kreislaufversagens werden für Kinder aller Altersstufen kristalloide Vollelektrolytlösungen als Therapie der ersten Wahl empfohlen. Bei schlechter Perfusion (kalte Peripherie, verlängerte Rekapillarisierungszeit >3 s über dem Sternum) sollte ein Volumenbolus von 20 ml/kg aus der Abb. 5 8 Herzdruckmassage beim Säugling, a Thorax umgreifende Technik bei 2-Helfer-Methode (Zangengriff), b 2-Finger-Technik bei 1-Helfer-Methode Abb. 6 7 a.-p.-position der Klebeelektroden bei der Defibrillation Hand verabreicht werden, auch wenn der Blutdruck noch normal ist. Nach jedem Volumenbolus erfolgt eine, ob weitere Bolusgaben notwendig sind (Verbesserung der Warm-kalt-Grenze, Verkürzung der Rekapillarisierungszeit). Glukosehaltige Lösungen mit geringerem Natriumgehalt als 140 mmol/l (z. B. spezielle pädiatrische Infusionslösungen wie PÄD1 usw.) sind wegen der Gefahr eines Hirnödems als Volumenersatzmittel ungeeignet und gefährlich. Adrenalin (Epinephrin). Die empfohlene Dosierung (i.v. oder i.o.) von Adrenalin beträgt 0,01 mg/kg. Hierzu werden 1 ml Suprarenin mit 9 ml NaCl 0,9% verdünnt. Von dieser 1:10 verdünnten Lösung werden dann pro Einzelgabe 0,1 ml/kg verabreicht. Es gibt Hinweise, dass sich die Dosissteigerung von Adrenalin nachteilig auf das Überleben oder das neurologische Outcome auswirken kann, weshalb eine Eskalation der Dosierung nicht empfohlen wird. Wenn notwendig, können weitere Gaben von Adrenalin in der Dosierung von 0,01 mg/kg alle 3 5 min erfolgen. Abb. 7 8 CPR-Handballen-Technik bei größeren Kindern (auch mit 2 Händen möglich), gleichzeitiges Laden des Defibrillators bei manueller Defibrillation Amiodaron. Es ist das Mittel der Wahl bei schockrefraktärem Kammerflimmern und pulsloser ventrikulärer Tachykardie. Die Dosierung beträgt 5 mg/kg und wird hier ausnahmsweise als i.v. Bolus aus der Hand verabreicht. Zur Behandlung ande- 485
8 Abb. 8 8 Halbautomatisches System zur intraossären Punktion (EZ-IO, Firma Vidacare, rer Rhythmusstörungen wird Amiodaron wegen der Gefahr einer arteriellen Hypotonie langsam über 20 min appliziert. Atropin. Es wird zwar bei vagal bedingter Bradykardie empfohlen (0,02 mg/kg, minimal 0,1 mg), ist jedoch ausdrücklich kein Medikament der kardiopulmonalen Reanimation. Bei Bradykardie mit schlechter Perfusion, die sich auf adäquate Oxygenierung nicht bessert, sollte Adrenalin verabreicht werden. Niedrige Dosierungen von Atropin (<100 µg) können zu paradoxen Bradykardien führen. Magnesium. Seine Gabe ist nur bei nachgewiesener Hypomagnesiämie oder torsades de pointes (50 mg/kg=0,5 ml/kg der 10%igen Magnesiumlösung) indiziert. Bikarbonat. Die routinemäßige Verabreichung von Natriumbikarbonat während einer laufenden oder nach einer erfolgreichen Reanimation wird nicht mehr empfohlen. Im Falle einer prolongierten kardiopulmonalen Reanimation mit nachgewiesener metabolischer Azidose, bei Hyperkaliämie oder Überdosierung von trizyklischen Antidepressiva kann der Einsatz erwogen werden. Lidocain. Es ist weniger effektiv als Amiodaron, bleibt aber eine akzeptable Alternative bei schockrefraktärem Kammerflimmern und pulsloser ventrikulärer Tachykardie. Im Gegensatz zu Amiodaron kann Lidocain notfalls endotracheal appliziert werden. Vasopressin. Es gibt momentan zu wenig Evidenz, um den Einsatz von Vasopressin oder seines Analogons Terlipressin als Alternative oder in Kombination mit Adrenalin im Falle lebensbedrohlicher kardialer Rhythmen bei Kindern zu empfehlen. Es existieren positive Effekte von Terlipressin bei Kindern mit therapierefraktärem septischem Schock. Sollten wiederholte Gaben von Adrenalin keinen Effekt zeigen, können deshalb Vasopressin und Terlipressin auch beim kindlichen Herz- Kreislauf-Stillstand als Ultima Ratio eingesetzt werden. Defibrillation Hierfür sollten bei Kindern <10 kg spezielle Paddles mit 4,5 cm Durchmesser verwendet werden, bei >10 kg schweren (oder mehr als 1 Jahr alten) Kindern Standardpaddles mit 8 12 cm Durchmesser. Bevorzugt sollten selbstklebende Elektroden oder vorgefertigte Gelpads zum Einsatz kommen. Die korrekte Positionierung der Paddles zeigen. Abb. 6 und 7 (. Infobox 3). Die empfohlene Energiedosis beträgt 4 J/kg (biphasisch oder monophasisch) für den ersten und alle folgenden Schocks, wobei biphasische Schocks wegen der reduzierten myokardialen Dysfunktion nach der Stromabgabe zu bevorzugen sind. Um die No-flow-Zeiten möglichst gering zu halten, wird empfohlen, die Herzdruckmassage so lange fortzuführen, bis die Paddles oder die selbstklebenden Defibrillationselektroden platziert und geladen sind sofern es die Größe des kindlichen Thorax erlaubt. Die Thoraxkompressionen sollen erst unmittelbar vor der Schockabgabe kurzzeitig unterbrochen werden. Automatische Defibrillatoren (AED) Falls kein manueller Defibrillator verfügbar ist, sollte ein AED benutzt werden. Für Kinder zwischen 1 und 8 Jahren sollten spezielle Kinderpads verwendet werden. Bei ihrem Einsatz reduziert sich die Energiedosis automatisch auf J. Steht kein Defibrillator mit Kinderpads zur Verfügung, kann ein normaler Erwachsenen-AED verwendet werden. Postreanimationsbehandlung Der positive Effekt einer milden therapeutischen Hypothermie nach erfolgreicher Reanimation konnte bei Erwachsenen und Neugeborenen nachgewiesen werden. Bisher existieren bei Kindern aufgrund des heterogenen Ursachenspektrums keine eindeutigen Daten für oder gegen eine therapeutische Hypothermie. Ein Kind, welches nach erfolgreicher Reanimation komatös bleibt, kann von einer milden therapeutischen Hypothermie mit C über 24 h profitieren. Ein erfolgreich reanimiertes, hypothermes Kind sollte nicht aktiv wiedererwärmt werden, außer die Temperatur fällt unter 32 C. Fieber in der Postreanimationsphase muss aggressiv behandelt werden. Außerdem soll in der Postreanimationsphase auf eine strikte Normoglykämie geachtet werden. Der Blutzucker sollte deshalb engmaschig überwacht werden. Fazit für die Praxis Abb. 9 9 Cook-Nadel Die Notfallversorgung von Kindern und Jugendlichen stellt höchste Ansprüche an das Behandlungsteam. Umso wichtiger ist es, dass alle Beteiligten die gleiche Sprache sprechen und die aktuellen 486 Monatsschrift Kinderheilkunde
9 Erratum Leitlinien zu den lebensrettenden Maßnahmen bei Kindern anwenden können. Neben diesen schriftlich vorliegenden Leitlinien können auch spezielle Kurse zur Notfallversorgung im Kindesalter zur besseren Vorbereitung auf diese seltenen, aber im Einzelfall oft dramatisch verlaufenden Fälle beitragen. Dabei zeigen immer mehr Studien, dass eine regelmäßige Wiederholung der erworbenen Fähigkeiten in Abständen von etwa 6 Monaten notwendig ist, um einem Wissensverlust entgegenzuwirken. Die Autoren hoffen, dass auch der vorliegende Beitrag zu einer hohen Akzeptanz und einer weiteren Verbreitung der aktuellen ERC-Leitlinien für die lebensrettenden Maßnahmen bei Kindern und Jugendlichen beiträgt. Korrespondenzadresse Dr. F. Hoffmann Pädiatrische Intensivstation (PIPS), Kinderklinik und Kinderpoliklinik, Dr. von Haunersches Kinderspital, Ludwig-Maximilians-Universität München Lindwurmstraße 4, München florian.hoffmann@med.uni-muenchen.de Monatsschr Kinderheilkd : DOI /s Springer-Verlag 2011 H. Schroten T. Tenenbaum Universitätsklinik für Kinder- und Jugendmedizin, Universitätsmedizin Mannheim, Mannheim Erratum zu: Bakterielle Pneumonien Monatsschrift Kinderheilkunde (2011) 159: Bei. Abb. 1 (S. 210) handelt es sich nicht wie in der Abbildungslegende angegeben um eine Lobärpneumonie. Diese Abbildung ist fälschlicherweise identisch mit. Abb. 2 (Bronchopneumonie). Wir bitten diesen technischen Fehler zu entschuldigen und die korrekte. Abb. 1 unten zu beachten. Korrespondenzadresse Prof. Dr. H. Schroten Universitätsklinik für Kinder- und Jugendmedizin, Universitätsmedizin Mannheim Theodor-Kutzer-Ufer 1 3, Mannheim horst.schroten@umm.de Interessenkonflikt. Der korrespondierende Autor gibt an, dass kein Interessenkonflikt besteht. Literatur 1. Biarent D, Bingham R, Eich C (2010) Lebensrettende Maßnahmen bei Kindern ( paediatric life support ). Notfall Rettungsmed 13: European Resuscitation Council (2010) Guidelines for resuscitation. Section 6. Paediatric life support. Resuscitation 81: Gausche M, Lewis RJ, Stratton et al (2000) Effect of out-of-hospital pediatric endotracheal intubation on survival and neurologic outcome. JAMA 283: Heinzel O, Eppich WJ, Schwindt JC, Hoffmann F (2011) Der lebensbedrohliche Kindernotfall im Notarztdienst. Notfall Rettungsmed 14: Abb. 1 8 Lobärpneumonie, Röntgenaufnahme des Thorax: homogene Konsolidierung des rechten Operlappens, mit freundl. Genehmigung von T. Diehm und A.K. Kilian 487
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Kardiopulmonale Reanimation (ERC-Leitlinien 2010)
 30 Kapitel 5 Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Alarmierungsbild: Zumeist respiratorische, selten zirkulatorische Ursachen (Schock) mit
30 Kapitel 5 Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Alarmierungsbild: Zumeist respiratorische, selten zirkulatorische Ursachen (Schock) mit
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation
 UNIKLINIK KÖLN Klinik und Poliklinik für Kinder- und Jugendmedizin Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation Stand Februar 2013 Erläuterungen zur OSCE-Prüfung Säuglings-Reanimation
UNIKLINIK KÖLN Klinik und Poliklinik für Kinder- und Jugendmedizin Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation Stand Februar 2013 Erläuterungen zur OSCE-Prüfung Säuglings-Reanimation
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
Reanimationsalgorithmus im Kindesalter. Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie
 Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010
 Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Wesentliche Änderungen beim Basic Life Support (Basismaßnahmen)
 Eckpunkte der Bundesärztekammer für die Reanimation 2010 im Vergleich zu den Eckpunkten 2006, basierend auf den ERC-Leitlinien für die Wiederbelebung vom 18.10.2010, Stand 10.11.2010 1 Im Oktober 2010
Eckpunkte der Bundesärztekammer für die Reanimation 2010 im Vergleich zu den Eckpunkten 2006, basierend auf den ERC-Leitlinien für die Wiederbelebung vom 18.10.2010, Stand 10.11.2010 1 Im Oktober 2010
Epidemiologie. Epidemiologie. Häufigste Ursachen. Re-Evaluierung Gibt es Gemeinsamkeiten?
 HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
REANIMATION VON KINDERN NACH DEN ERC LEITLINIEN 2015 JULIA KEIL CAMPUS INNENSTADT
 CAMPUS INNENSTADT REANIMATION VON KINDERN NACH DEN ERC LEITLINIEN 2015 JULIA KEIL INZIDENZ DER CPR BEI KINDERN Präklinisch Göttingen (NEF & RTH): (= 2,4% aller Kindernotfälle) ca. 6/a Melbourne (nur MET,
CAMPUS INNENSTADT REANIMATION VON KINDERN NACH DEN ERC LEITLINIEN 2015 JULIA KEIL INZIDENZ DER CPR BEI KINDERN Präklinisch Göttingen (NEF & RTH): (= 2,4% aller Kindernotfälle) ca. 6/a Melbourne (nur MET,
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Störung vitaler Funktionen Herz-Kreislauf. Herzkreislaufstillstand
 Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Kinder - Reanimation by J. Hucke - Göttingen im April 2013
 Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
Klausur Akute Notfälle Sommersemester 2013
 Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Sven-P. Augustin. OV Rendsburg. Neuer Reanimationsallgorithmus - ein Update? Facharzt für Anästhesiologie. Augustin Handout Betriebsärztetag 2006
 Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
BAGEH FORUM Kinderreanimation paediatric life support. Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung
 BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
Kinderreanimation. Eine Einführung nach den Richtlinien des ERC 2005
 Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
ERC Guidelines CPR 2010
 ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung
 Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen
 Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck
 Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
PALS Basic Life Support
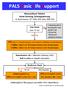 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Anlage 2 - SOP Reanimation
 a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
Die neuen Reanimations-Leitlinien Dr. med. S. Wiese
 schon wieder? Die neuen Reanimations-Leitlinien Dr. med. S. Wiese Was sind eigentlich Leitlinien systematisch entwickelte Entscheidungshilfen über die angemessene Vorgehensweise bei speziellen gesundheitlichen
schon wieder? Die neuen Reanimations-Leitlinien Dr. med. S. Wiese Was sind eigentlich Leitlinien systematisch entwickelte Entscheidungshilfen über die angemessene Vorgehensweise bei speziellen gesundheitlichen
Der akute Notfall in der Arbeitsmedizin
 Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Erweiterte Reanimationsmaßnahmen. Uwe Kreimeier, München
 Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Die Reanimationsleitlinien 2010 Kinder
 Die Reanimationsleitlinien 2010 Kinder M. P. Müller Im Jahr 2005 wurden durch den European Resuscitation Council (ERC) Leitlinien für die Reanimation veröffentlicht, die auf einem internationalen Konsens
Die Reanimationsleitlinien 2010 Kinder M. P. Müller Im Jahr 2005 wurden durch den European Resuscitation Council (ERC) Leitlinien für die Reanimation veröffentlicht, die auf einem internationalen Konsens
Update 2010 Reanimationsrichtlinien
 Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
Dr. Gerhard Kusolitsch FA f. Kinder- und Jugendheilkunde 4300 St. Valentin, Hauptstraße 1 1
 Allgemeines Leitlinien des ERC 2015 einfache Algorithmen Allgemeines Warum haben wir vor der Reanimation Angst? Notfälle sind im Kindesalter selten psychische Belastung Angst, etwas falsch zu machen Anlehnung
Allgemeines Leitlinien des ERC 2015 einfache Algorithmen Allgemeines Warum haben wir vor der Reanimation Angst? Notfälle sind im Kindesalter selten psychische Belastung Angst, etwas falsch zu machen Anlehnung
Reanimationsguidelines 2015 Update
 FA Dr Stefan Pötz Reanimationsguidelines 2015 Update Fortbildung im Bezirk Abteilung für Innere Medizin, LKH Hochsteiermark, Standort Bruck To Do. Der Außerklinische pötzliche Herztod Algorithmus Medikamente
FA Dr Stefan Pötz Reanimationsguidelines 2015 Update Fortbildung im Bezirk Abteilung für Innere Medizin, LKH Hochsteiermark, Standort Bruck To Do. Der Außerklinische pötzliche Herztod Algorithmus Medikamente
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten. Michael Sasse, Hannover
 Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Neue Reanimationsleitlinien des ERC
 Neue Reanimationsleitlinien des ERC Andreas Bertsch, Facharzt für Anästhesiologie, ERC-Instructor, Städtisches Klinikum Karlsruhe 20. März 2006 VOL. 67 SUPPLEMENT 1 DECEMBER 2005 ISSN 0300-9572 European
Neue Reanimationsleitlinien des ERC Andreas Bertsch, Facharzt für Anästhesiologie, ERC-Instructor, Städtisches Klinikum Karlsruhe 20. März 2006 VOL. 67 SUPPLEMENT 1 DECEMBER 2005 ISSN 0300-9572 European
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support)
 Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Reanimation. Hintergrund und Basismaßnahmen. Die Reanimationsleitlinien 2010 auf: ww.erc.edu und
 UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Aktuelle Guidelines der kardiopulmonalen Reanimation
 Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
y Schnell: y Organisiert: y Strukturiert: y Puls suchen, y Druckpunkt suchen,
 1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
Teil 2. Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen. Basismaßnahmen der Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen.
 Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen Basismaßnahmen der Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen In diesem Kapitel werden die Basismaßnahmen der Herz-Lungen-Wiederbelebung bei
Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen Basismaßnahmen der Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen In diesem Kapitel werden die Basismaßnahmen der Herz-Lungen-Wiederbelebung bei
Reanimation. Stephan Marsch Universitätsspital Basel
 Reanimation Stephan Marsch Universitätsspital Basel Ziel Sie werden zu einem Einsatz gerufen. Sie treffen auf einen ca. 60 jährigen Patienten, der bewusstlos ist und nicht atmet? Was tun sie? BLS Algorithmus
Reanimation Stephan Marsch Universitätsspital Basel Ziel Sie werden zu einem Einsatz gerufen. Sie treffen auf einen ca. 60 jährigen Patienten, der bewusstlos ist und nicht atmet? Was tun sie? BLS Algorithmus
Advanced Life Support (ALS)
 Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Vitalfunktionen. Bewusstsein. Atmung. Kreislauf. Gehirn. Lunge. Herz
 GRUNDLAGEN Vitalfunktionen Bewusstsein Gehirn Atmung Lunge Kreislauf Herz Abbildung aus: Karutz / von Buttlar: Kursbuch Erste Hilfe 2. Auflage 2008, dtv-verlag München Störungen der Vitalfunktionen Bei
GRUNDLAGEN Vitalfunktionen Bewusstsein Gehirn Atmung Lunge Kreislauf Herz Abbildung aus: Karutz / von Buttlar: Kursbuch Erste Hilfe 2. Auflage 2008, dtv-verlag München Störungen der Vitalfunktionen Bei
Aktualisierungsservice (Mai 2006)
 Aktualisierungsservice (Mai 2006) B. Gorgaß, F.W. Ahnefeld, R. Rossi, H.-D. Lippert, W. Krell, G. Weber: Rettungsassistent und Rettungssanitäter, 7. Auflage (ISBN3-40-487-9) Bitte legen Sie diese Hinweise
Aktualisierungsservice (Mai 2006) B. Gorgaß, F.W. Ahnefeld, R. Rossi, H.-D. Lippert, W. Krell, G. Weber: Rettungsassistent und Rettungssanitäter, 7. Auflage (ISBN3-40-487-9) Bitte legen Sie diese Hinweise
Hypothermie nach Reanimation
 Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Automatische Externe Defibrillation
 Automatische Externe Defibrillation Skriptum zur Vorlesung Erste Hilfe Dr. Thorsten Haas Der Inhalt bezieht sich auf die Stellungnahmen des Basic Life Support and Automated External Defibrillation Working
Automatische Externe Defibrillation Skriptum zur Vorlesung Erste Hilfe Dr. Thorsten Haas Der Inhalt bezieht sich auf die Stellungnahmen des Basic Life Support and Automated External Defibrillation Working
Teil 1 Allgemeine Hinweise 1
 Inhalt Teil 1 Allgemeine Hinweise 1 Einführung 1 Zweck dieses Handbuchs Farbig unterlegte Felder und Algorithmen Hinweise für internationale Leser Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen
Inhalt Teil 1 Allgemeine Hinweise 1 Einführung 1 Zweck dieses Handbuchs Farbig unterlegte Felder und Algorithmen Hinweise für internationale Leser Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen
European Paediatric Life Support
 European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
Reanimation im Kindesalter
 Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 IST - Zustand NEF 3 NACA Score 2011:164 Kinder 2010:144
Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 IST - Zustand NEF 3 NACA Score 2011:164 Kinder 2010:144
Reanimation. Stephan Marsch Intensivmedizin
 Reanimation Stephan Marsch Intensivmedizin Die aktuellen Richtlinien für die Kardiopulmonale Reanimation on 2010 empfehlen folgende Massnahmen ausser? A) Beginn der Reanimation mit 2 Atemstössen B) Herzmassage
Reanimation Stephan Marsch Intensivmedizin Die aktuellen Richtlinien für die Kardiopulmonale Reanimation on 2010 empfehlen folgende Massnahmen ausser? A) Beginn der Reanimation mit 2 Atemstössen B) Herzmassage
Beatmung. Medikamentenapplikation
 Cardio-pulmonale Reanimation 11.7.2.1 Beim beobachteten Herz-Kreislaufstillstand wird die Defibrillation nach wie vor als erste Maßnahme empfohlen. Ist die Dauer des Stillstandes unklar oder länger als
Cardio-pulmonale Reanimation 11.7.2.1 Beim beobachteten Herz-Kreislaufstillstand wird die Defibrillation nach wie vor als erste Maßnahme empfohlen. Ist die Dauer des Stillstandes unklar oder länger als
SAA Reanimation Kind
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich reanimationspflichtig aufgefunden werden, ein standardisiertes sowie leitlinienkonformes Vorgehen gewährleisten.
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich reanimationspflichtig aufgefunden werden, ein standardisiertes sowie leitlinienkonformes Vorgehen gewährleisten.
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
Basismaßnahmen der Cardio-Pulmonalen Reanimation. gemäß ERC-Guidelines 2005 Konsens der ÄLRD OWL 2006
 Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Basic Life Support bei Erwachsenen modifiziert für Professionals. Nach den SRC- Richtlinien (Swiss Resuscitation Council)
 Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Herz-Lungen- Wiederbelebung (CPR)
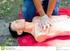 HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
Im Notfall richtig handeln
 Im Notfall richtig handeln Jede Sekunde zählt Die Erste Hilfe vor Ort kann Leben retten Nach den ERC (European Resuscitation Council) Richtlinien von 2010 Warum ist es so wichtig bei einer bewusstlosen
Im Notfall richtig handeln Jede Sekunde zählt Die Erste Hilfe vor Ort kann Leben retten Nach den ERC (European Resuscitation Council) Richtlinien von 2010 Warum ist es so wichtig bei einer bewusstlosen
Übersicht. Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen
 Übersicht Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen Was ist sicher? Kinder erholen sich gut von eine sek. CPR Bradykardie ist führende
Übersicht Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen Was ist sicher? Kinder erholen sich gut von eine sek. CPR Bradykardie ist führende
Wissenschaftliche Leitung. Referententeam.
 Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
BASIC LIFE SUPPORT Die Erste Hilfe
 BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
Notfallmaßnahmen. 2.1 Kardiopulmonale Reanimation Zentraler Venenkatheter Zentraler Venendruck Arterienpunktion 38
 25 2 Notfallmaßnahmen 2.1 Kardiopulmonale Reanimation 26 2.2 Zentraler Venenkatheter 35 2.3 Zentraler Venendruck 37 2.4 Arterienpunktion 38 2.5 Pleurapunktion 38 2.6 Aszitespunktion 39 2.7 Harnblasenpunktion
25 2 Notfallmaßnahmen 2.1 Kardiopulmonale Reanimation 26 2.2 Zentraler Venenkatheter 35 2.3 Zentraler Venendruck 37 2.4 Arterienpunktion 38 2.5 Pleurapunktion 38 2.6 Aszitespunktion 39 2.7 Harnblasenpunktion
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
WIEDERBELEBUNG. Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005
 WIEDERBELEBUNG Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005 European Resuscitation Council Guidelines for Resuscitation 2005. Resuscitation (2005) 67 S1:1-146 Sicherheit
WIEDERBELEBUNG Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005 European Resuscitation Council Guidelines for Resuscitation 2005. Resuscitation (2005) 67 S1:1-146 Sicherheit
Reanimation im Kindesalter
 Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Notfälle in der Praxis - Kardiopulmonale Reanimation
 Notfälle in der Praxis - Kardiopulmonale Reanimation Theorie und praktische Übungen Bochum, 16.2.2011 in Zusammenarbeit mit der Akademie für f ärztliche Fortbildung der ÄKWL der Medizinischen Klinik II,
Notfälle in der Praxis - Kardiopulmonale Reanimation Theorie und praktische Übungen Bochum, 16.2.2011 in Zusammenarbeit mit der Akademie für f ärztliche Fortbildung der ÄKWL der Medizinischen Klinik II,
Kontrolle der Lebensfunktionen (Notfallcheck Kind und Säugling) 1 Erste Hilfe. Datum:
 Kontrolle der Lebensfunktionen (Notfallcheck Kind und Säugling) In der Vergangenheit ist es leider immer wieder dazu gekommen, dass Kinder und Säuglinge nicht wiederbelebt wurden, da die Helfer auf Grund
Kontrolle der Lebensfunktionen (Notfallcheck Kind und Säugling) In der Vergangenheit ist es leider immer wieder dazu gekommen, dass Kinder und Säuglinge nicht wiederbelebt wurden, da die Helfer auf Grund
Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen)
 Leitlinie 16/2003 24.07.03 H. Stopfkuchen Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen) Klassifikationsschema der Empfehlungen 2000 : I. Einhellige
Leitlinie 16/2003 24.07.03 H. Stopfkuchen Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen) Klassifikationsschema der Empfehlungen 2000 : I. Einhellige
Notfall ABC für Betriebsärzte
 Notfall ABC für Betriebsärzte Alex Lechleuthner Institut für Notfallmedizin der Berufsfeuerwehr Köln 1 Notfälle in der Praxis des Betriebsarztes Betriebsspezifische Notfälle: Besonderheiten des Betriebes
Notfall ABC für Betriebsärzte Alex Lechleuthner Institut für Notfallmedizin der Berufsfeuerwehr Köln 1 Notfälle in der Praxis des Betriebsarztes Betriebsspezifische Notfälle: Besonderheiten des Betriebes
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
Die neuen Leitlinien der Reanimation
 Die neuen Leitlinien der Reanimation Müssen wir alles neu Lernen?? Dr. med. Sebastian Russo Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Reanimation bei Erwachsenen:
Die neuen Leitlinien der Reanimation Müssen wir alles neu Lernen?? Dr. med. Sebastian Russo Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Reanimation bei Erwachsenen:
Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, Oliver Heinzel
 Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, 2011 Übersicht 1. Erkennen des kranken Kindes 2. Hypoxie und Hypovolämie 3. Reanimation und Leitlinien 4. Pause 5. Fallbeispiele
Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, 2011 Übersicht 1. Erkennen des kranken Kindes 2. Hypoxie und Hypovolämie 3. Reanimation und Leitlinien 4. Pause 5. Fallbeispiele
BLS & AED. Basic Life Support & Automatische Externe Defibrillation. S. Heer, Prof. M. Heesen, E. Meier, Dr. G. Voney
 Basic Life Support & Automatische Externe Defibrillation S. Heer, Prof. M. Heesen, E. Meier, Dr. G. Voney Contents Einführung... i Theorie... 2 1 Überlebenskette... 3 2 Erster Kontakt... 5 3 Alarmierung...
Basic Life Support & Automatische Externe Defibrillation S. Heer, Prof. M. Heesen, E. Meier, Dr. G. Voney Contents Einführung... i Theorie... 2 1 Überlebenskette... 3 2 Erster Kontakt... 5 3 Alarmierung...
TMF Paravicini 1. Airway management Möglichkeiten und Grenzen. Airway management Definition. Airway management - Agenda
 Airway management Möglichkeiten und Grenzen Prof. Dr. med. Dietrich Paravicini Facharzt für Anästhesiologie Zusatzbezeichnungen: Intensivmedizin, Notfallmedizin, Sportmedizin, Transfusionsmedizin Taucherarzt
Airway management Möglichkeiten und Grenzen Prof. Dr. med. Dietrich Paravicini Facharzt für Anästhesiologie Zusatzbezeichnungen: Intensivmedizin, Notfallmedizin, Sportmedizin, Transfusionsmedizin Taucherarzt
Reanimation - Empfehlungen für die Wiederbelebung
 Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
European Paediatric Life Support
 European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support Paediatric Basic Life Support SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF
European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support Paediatric Basic Life Support SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Update Reanimationsrichtlinien Nayan Paul, Kardiologie & Angiologie / BLS Tutor
 Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
ERC Leitlinien 2010 Kardiopulmonale Reanimation
 ERC Leitlinien 2010 Kardiopulmonale Reanimation Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren Jan. 2011 Seite 1 1 Jan. 2011 Seite 2 2 Überlebenskette
ERC Leitlinien 2010 Kardiopulmonale Reanimation Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren Jan. 2011 Seite 1 1 Jan. 2011 Seite 2 2 Überlebenskette
Ausbilderinformation Reanimationsrichtlinien 2010
 Ausbilderinformation Reanimationsrichtlinien 2010 Sehr geehrte Ausbilderin, sehr geehrter Ausbilder, der European Resuscitation Council (ERC) gab am 18. Oktober 2010 die neuen, aktualisierten Leitlinien
Ausbilderinformation Reanimationsrichtlinien 2010 Sehr geehrte Ausbilderin, sehr geehrter Ausbilder, der European Resuscitation Council (ERC) gab am 18. Oktober 2010 die neuen, aktualisierten Leitlinien
Die Herz-Lungen-Wiederbelebung
 Die Herz-Lungen-Wiederbelebung Unter einer Herz-Lungen-Wiederbelebung (HLW) oder Kardiopulmonalen Reanimation (CPR), auch Wiederbelebung oder Reanimation genannt, versteht sich die Durchführung von Maßnahmen,
Die Herz-Lungen-Wiederbelebung Unter einer Herz-Lungen-Wiederbelebung (HLW) oder Kardiopulmonalen Reanimation (CPR), auch Wiederbelebung oder Reanimation genannt, versteht sich die Durchführung von Maßnahmen,
Besonderheiten bei Kindern
 Was ist sicher? Retter vermeiden aus Angst Reanimation Kinder erholen sich gut von einer sek. CPR Überleben bei resp. Stillstand ist gut (circa 70% sind normal nach 1 Jahr) Bradykardie ist führende Arrhythmie
Was ist sicher? Retter vermeiden aus Angst Reanimation Kinder erholen sich gut von einer sek. CPR Überleben bei resp. Stillstand ist gut (circa 70% sind normal nach 1 Jahr) Bradykardie ist führende Arrhythmie
ERC Leitlinien 2015 Innerklinische Reanimation
 ERC Leitlinien 2015 Innerklinische Reanimation Dr. Monika Watzak-Helmer ÖNK 2015 Zoll Symposium Inhalt ILCOR Wissenschaftlicher Konsens Handlungsempfehlung Erkenntnisse ERC Leitlinie Prävention des innerklinischen
ERC Leitlinien 2015 Innerklinische Reanimation Dr. Monika Watzak-Helmer ÖNK 2015 Zoll Symposium Inhalt ILCOR Wissenschaftlicher Konsens Handlungsempfehlung Erkenntnisse ERC Leitlinie Prävention des innerklinischen
Paediatric Basic Life Support
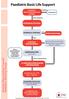 Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Kardiopulmonale Reanimation unter Einsatz des Larynxtubus
 Reanimation mit Larynxtubus Seite 1 Kardiopulmonale Reanimation unter Einsatz des Larynxtubus Beschreibung Der Larynxtubus (LT) ist ein Hilfsmittel zur Atemwegsicherung und Beatmung bei schwieriger Intubation.
Reanimation mit Larynxtubus Seite 1 Kardiopulmonale Reanimation unter Einsatz des Larynxtubus Beschreibung Der Larynxtubus (LT) ist ein Hilfsmittel zur Atemwegsicherung und Beatmung bei schwieriger Intubation.
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
Wiederbelebungs-Leitlinien 2006
 Wiederbelebungs-Leitlinien 2006 Erste Hilfe am Kind Stellen Sie sicher, dass für die Helfer und das Kind keine weiteren Gefahren bestehen Bewusstseinskontrolle: Kind laut Ansprechen, Körperkontakt durch
Wiederbelebungs-Leitlinien 2006 Erste Hilfe am Kind Stellen Sie sicher, dass für die Helfer und das Kind keine weiteren Gefahren bestehen Bewusstseinskontrolle: Kind laut Ansprechen, Körperkontakt durch
Postreanimationsbehandlung
 Postreanimationsbehandlung Die Reanimation ist geglückt, was nun? Dr. Thomas Gufler, FA für Anästhesie und Intensivmedizin, Krankenhaus Zams keine Interessenskonflikte Postreanimationsbehandlung früher
Postreanimationsbehandlung Die Reanimation ist geglückt, was nun? Dr. Thomas Gufler, FA für Anästhesie und Intensivmedizin, Krankenhaus Zams keine Interessenskonflikte Postreanimationsbehandlung früher
