Ependymome im Kindes- und Jugendalter AWMF 025/025 12/2010. Ependymome
|
|
|
- Anna Wagner
- vor 7 Jahren
- Abrufe
Transkript
1 publiziert von: AWMF-Register Nr. 025/025 Klasse: S1 + IDA Ependymome 1. Definition und Basisinformation Die Ependymome setzen sich vorwiegend zusammen aus neoplastischen Ependymzellen. Sie treten am häufigsten in der ersten Lebensdekade auf. Unter den primären intrakraniellen Tumoren sind die Ependymome mit einer Häufigkeit von 10 % im Kindesalter vertreten. Die Inzidenz beträgt zirka 0,2/ Kinder jährlich. Für spinale Ependymome besteht eine Assoziation zur Neurofibromatose Typ NF2. Die Ependymome entstehen überwiegend im Bereich der Wand der Ventrikel oder des Spinalkanals. Sie sind in allen Hirnkammern, dem Aquädukt und dem Spinalkanal anzutreffen. Sie sind aber besonders bei Kindern supratentoriell häufiger außerhalb der Ventrikel zu finden. Annähernd zwei Drittel sind infratentoriell lokalisiert. Prädilektionsstelle ist die hintere Schädelgrube im IV. Ventrikel häufig mit Ausbreitung in den Kleinhirnbrückenwinkel, den Hirnstamm und bis zum oberen Halsmark. Eine Ausbreitung kann innerhalb des ZNS entlang der Liquorwege erfolgen. Die Häufigkeit einer primären Metastasierung wird sehr unterschiedlich angegeben und lag zwischen 2% und 30%. Im Rezidiv wurde sie in bis zu 45% der Patienten gesehen. 2. Klassifikation und Stadieneinteilung Die Malignitätsskala erstreckt sich von differenzierten, langsam, wachsenden Tumoren der WHO-Grade I und II bis hin zur anaplastischen Variante (WHO-Grad III). Eine TMN-Stadieneinteilung ist in Deutschland nur eingeschränkt gebräuchlich und wurde von Chang et al. für Hirntumore angepasst (1). Prognostisch bedeutsam sind der Nachweis eines Resttumors nach der Primäroperation mittels MRT/CT und der Nachweis von Metastasen als Tumorzellen im Liquor (M1) oder als makroskopischer Tumor im ZNS (M2 oder M3) oder selten auch ausserhalb des ZNS (M4) Klassifikation gemäß WHO, ICD 10 Code und ICD-O-3-M Code - Subependymom (Grad I) D43.2 M9383/1 - Myxopapilläres Ependymom (Grad I) D43.2 M9394/1 - Ependymom (Grad II) C71.9 M9391/3 - Anaplastisches Ependymom (Grad III) C71.9 M9392/3 3. Leitsymptome Siehe Kapitel Diagnostik der Hirntumoren. 1
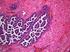
2 4. Diagnostik Siehe Kapitel Diagnostik der Hirntumoren (AWMF 025/022) Histopathologische Diagnostik Makroskopisch imponieren Ependymome als gräuliches, weiches Gewebe mit oder auch ohne Zysten, Nekrosen oder Einblutungen. Die histopathologische Diagnose wird vom lokalen Neuropathologen oder Pathologen gestellt. Es werden die Richtlinien der WHO- Klassifikation und Gradierung von Tumoren des Zentralen Nervensystems zugrunde gelegt (10). Ependymome von niedriger Malignität (WHO Grad II) sind differenziert und regulär aufgebaut. Ein histologisches Charakteristikum stellen perivaskuläre Pseudorosetten dar. Beim anaplastischen Ependymom (WHO Grad III) sind Zelldichte und Mitoseaktivität deutlich erhöht. Eine zentrale Beurteilung durch das Hirntumorreferenzzentrum der Deutschen Gesellschaft für Neuropathologie ist nützlich und in den Therapiestudien notwendig! 5. Therapie 5.1. Grundsätze Ependymome wachsen meist lokal invasiv. Eine Metastasierung erfolgt abhängig von der Primärlokalisation und der Beziehung zum Ventrikelsystem über die Liquorwege. Vor allem bei infratentoriellem Sitz und bei Anaplasie konnte bei zirka 5-10% der Kinder eine initiale ZNS-Metastasierung nachgewiesen werden. Der Rückfallort nach Therapie war aber in über 90% der Fälle die primäre Tumorregion. Daher kommt der lokalen Tumorkontrolle eine besondere Rolle zu. Ein postoperativ verbliebener Tumorrest war neben einer initialen Metastasierung ein hochsignifikant negativ prädiktiver Faktor (6). Grundsätzlich sollten Kinder mit Ependymomen im Rahmen von Therapieoptimierungsstudien behandelt werden. Dieses ermöglicht flächendeckend und qualitätskontrolliert die Behandlung nach aktuellem Standard und eine schnelle Kooperation mit erfahrenen Referenzzentren Neurochirurgische Tumorresektion Aufgrund der äußerst schlechten Prognose nach inkompletter Tumorresektion sollte, wenn vertretbar, eine komplette Resektion angestrebt werden. Wie bei allen Hirntumoren gilt der Grundsatz, so aggressiv wie nötig und so schonend wie möglich vorzugehen, um Langzeit- Schäden zu vermeiden. Falls sich in der früh-postoperativen MRT-Kontrolle ein relevanter und resektabler Resttumor zeigt, sollte eine Nachresektion vor Beginn der adjuvanten Therapiemaßnahmen erwogen werden. Wegen der prognostisch ungünstigen Bedeutung eines posttherapeutischen Tumorrestes ist eine erneute Tumorresektion nach inkompletter Response auf die Strahlentherapie und Chemotherapie im Einzelfall sinnvoll. Eine operationsmikroskopisch vollständige Resektion ist beim Ependymom seltener möglich als beim Medulloblastom. Insbesondere Ependymome, die infratentoriell im IV. Ventrikel mit Ausbreitung in den Kleinhirnbrückenwinkel wachsen, können häufig nur unvollständig reseziert werden. Die Lokalrezidivrate ist aber auch nach einer vollständigen Resektion so hoch, dass bei Ependymomen vom WHO-Grad II und III immer eine lokale Nachbestrahlung durchgeführt wird. Bei den spinalen Ependymomen wird nach zunehmenden Verfeinerungen der Operationstechniken mittlerweile meist eine vollständige Resektion auch bei intramedullären Tumoren angestrebt und erreicht. Inwieweit eine Nachbehandlung erfolgen sollte, ist umstritten. Je nach Resektions- und Malignitätsgrad sollte aber eine adjuvante Bestrahlung erwogen werden. Vollständig resezierte myxopapilläre Ependymome sollten primär beobachtet werden (7). 2
3 5.3. Nicht-chirugische Therapie Grundsätze nicht-chirurgischer Therapie Die vor den 60er Jahren ausschließlich operative Therapie ergab nur unbefriedigende Therapieergebnisse mit maximal 20% überlebenden Kindern nach 3 Jahren. Die alleinige Resektion war nur selten kurativ, insbesondere bei niedriggradigen, in den Großhirnhemisphären gelegenen Tumoren. Die Einführung der postoperativen Strahlentherapie ergab ein progressionsfreies Überleben (PFS) von 30% - 40% nach zehn Jahren. Mit einer kompletten Resektion und Nachbestrahlung wurden PFS zwischen 60% und 75% nach fünf Jahren und zwischen 50% und 60 % nach zehn Jahren erzielt. Seither gehört die Strahlenbehandlung unverzichtbar zur adjuvanten Therapie der Ependymome. Die Chemotherapie hat in der Vergangenheit in klinischen Studien keinen sicheren Überlebensvorteil gezeigt, aber eine Response ist belegt für junge Kinder sowie in der Rezidivsituation (4). Eine Schwäche in der Bewertung der Chemotherapie besteht darin, dass der Anteil an anaplastischen Ependymomen in den einzelnen Studien sehr gering ist, jedoch vor allem bei der anaplastischen Variante ein signifikanter Effekt zu erwarten ist. Anaplastische Ependymome mit erhöhter Mitoseaktivität rezidivieren häufiger und schneller als Ependymome von niedriger Malignität. Der Anteil an WHO-Grad-III-Tumoren variiert in den Studien, da die histopathologische Differenzierung der niedrigmalignen (WHO Grad II) zu anaplastischen (WHO Grad III) Ependymom erschwert sein und unterschiedlich vorgenommen werden kann. Kinder mit Ependymomen WHO-Grad II werden ausschließlich operiert und nachbestrahlt; sie erhalten keine Chemotherapie mit der Ausnahme der Kinder in den ersten Lebensjahren Strahlentherapie Zielvolumen Früher wurden wegen der vermuteten Gefahr der ZNS-Disseminierung sowohl Kranium als auch Spinalkanal bestrahlt (die sog. kraniospinale Achse ). Später wurden nur anaplastische Ependymome infratentorieller Lokalisation kraniospinal bestrahlt, wobei ein Vorteil gegenüber der lokalen Strahlentherapie nicht belegt werden konnte (3). Heute wird bei allen nicht-metastasierten Ependymomen eine Lokalbehandlung durchgeführt, nachdem unabhängig von Histologie, Lokalisation und Bestrahlungsvolumen nahezu ausschließlich Lokalrezidive auftraten (6, 8). Die damit verbundene Senkung von Spätfolgen der Behandlung bezüglich physischer, mentaler und psychosozialer Entwicklung ermutigt zusätzlich (11). Dosis Bei den Ependymomen ist in der Vergangenheit eine eindeutige Dosisabhängigkeit der Therapieergebnisse festgestellt worden. Tumordosen von über 50 Gy ergaben dabei signifikant bessere Überlebensraten als niedrigere Tumordosen. Meist werden heute Tumordosen von ca. 60 Gy empfohlen (9). Im Kleinkindesalter wurde in der Vergangenheit die Dosis meist auf 54 Gy beschränkt, wobei in aktuellen Konzepten wegen der besseren Ergebnisse auch bei Kindern ab 1 Lebensjahr höhere Dosen gegeben werden. Eine Neuroachsenbehandlung bei metastasierten Tumoren erfordert altersabhängig wahrscheinlich Dosen um Gy. Die Bestrahlung erfolgt meist einmal täglich mit Einzeldosen zwischen 1,6 Gy und 1,8 Gy. Spinale Metastasen sollten aufgesättigt werden. Eine hyperfraktionierte Bestrahlung mit 2 x tgl. 1,0 Gy Einzeldosis ist Gegenstand von Studien (z.b. HIT 2000). Ihr Stellenwert ist für die Ependymome zurzeit noch unklar. Konzept der lokalen Tumoraufsättigung Aktuell wird daher bei allen nicht-metastasierten Tumoren eine lokale Strahlentherapie empfohlen unter Einbeziehung des Tumors bzw. des postoperativen Tumorbetts und eines Sicherheitssaumes von ca. 1,0 cm. Die Strahlentherapie sollte konformal unter den 3
4 Bedingungen einer 3-D-Planung mit modernen Lagerungstechniken und Bestrahlungsgeräten durchgeführt werden. Untersuchungen konnten zeigen, dass bei einem lokalisierten Ependymom durch die Bestrahlung ausschließlich des Tumorbettes (ohne die Neuroachsenbehandlung) keine erhöhten Rückfallraten entstehen. Die Verträglichkeit der Tumorbettbehandlung und die Entwicklung der Intelligenz hat sich dabei auch bei jungen Kindern als sehr erfreulich erwiesen (9). Bei der konventionellen Therapie mit einmal täglich Applikation von 1,8 oder 2,0 Gy Einzeldosis sollte in Abhängigkeit vom Lebensalter eine Gesamtdosis von 54,0 bis 60 Gy angestrebt werden. Bei persistierendem Resttumor, der gegen Ende der Radiatio mittels MR oder CT evaluiert werden kann, sollte neben der Re- Operation auch eine Dosissteigerung im Restgewebe gegebenenfalls durch eine stereotaktische Aufsättigung erwogen werden. Hierbei ist die Behandlung in erfahrenen Zentren vorzuziehen. Ein einheitliches Konzept und dessen Untersuchung im Rahmen einer prospektiven Studie auf europäischer Ebene ist in Planung Chemotherapie Eine Chemotherapie sollte bei Kindern mit anaplastischem Ependymom nur im Rahmen von Therapiestudien erfolgen, da sie weiterhin nicht als Standardtherapie gelten kann. Mit intensiver Chemotherapie nach einer hyperfraktionierten Bestrahlung konnte bei 19 Kindern, von denen neun ein anaplastisches Ependymom hatten, ein PFS von 74% nach fünf Jahren erzielt werden (5). Eingesetzte Zytostatikakombinationen sind Cisplatin/Vincristin, Carboplatin/Etoposid und Cyclophosphamid/VCR. Bei jüngeren Kindern soll durch eine intensivere postoperative Chemotherapie der Beginn der Strahlentherapie verzögert werden. Dadurch konnte die früher infauste Prognose von Kindern unter drei Jahren, bei denen die Bestrahlung nicht länger als ein Jahr verzögert wurde, auf eine 5-Jahre Überlebenswahrscheinlichkeit von 63,3 % verbessert werden (2). Metastasierte Erkrankungen zwingen zu intensiveren Schemata. Ein Vorteil einer Hochdosischemotherapie mit autologer Stammzelltransplantation konnte bei kleinen publizierten Fallzahlen bisher weder in der Primär- noch Rezidivtherapie gezeigt werden Begleittherapien Die Begleitmedikation erfolgt überwiegend symptomorientiert. Häufiger wird eine Steroidtherapie bei initialen, postoperativen oder die Bestrahlung begleitenden Zeichen eines erhöhten Hirndruckes durchgeführt. 5.5 Nachsorge s. Leitlinie AWMF 025/003 Nachsorge von krebskranken Kindern, Jugendlichen und jungen Erwachsenen und 6. Prognose In Abhängigkeit vom initialen Stadium der Metastasierung (M0 versus M+), der Tumorlokalisation, einem postoperativen Tumorrest und dem Lebensalter unterscheidet sich die Prognose erheblich. In der Analyse der HIT 88/89 und HIT 91 Therapiestudien, in denen alle Kinder eine postoperative kombinierte Strahlentherapie und Chemotherapie erhielten, ergab sich eine Überlebensrate für die gesamte Gruppe der über Dreijährigen von 75,6% nach drei Jahren, bei einem progressionsfreien Überleben von 59,7%. Alle Kinder mit Metastasen verstarben innerhalb von zwei Jahren. Nach kompletter Resektion wurde ein progressionsfreies Überleben nach drei Jahren von 91,5% erreicht, hingegen nur 56,1% nach inkompletter Resektion. Eine Beteiligung des Hirnstamms oder von Hirnnerven ist prognostisch ungünstig, da sich eine komplette Resektion verbietet. Anaplastische Ependymome mit erhöhter Mitoseaktivität rezidivieren häufiger und schneller als niedrigmaligne Ependymome. Durch eine intensive Chemotherapie gefolgt von einer Bestrahlung konnte die früher infauste Prognose von Kindern unter drei Jahren verbessert 4
5 werden. Auch bei älteren Kindern konnte mit intensiver Chemotherapie nach einer hyperfraktionierten Bestrahlung eine PFS von 74% nach fünf Jahren erzielt werden. Sehr gut ist die Prognose des im Kindesalter seltenen myxopapillären Ependymoms, das ausschließlich im Bereich des Conus medullaris vorkommt. Es genügt die alleinige Resektion des Tumors. Lokalrezidive sind aber möglich und auch eine sekundäre kraniale Metastasierung wurde beschrieben, so dass auch diese Kinder längerfristig in Nachsorge bleiben sollten. Auch die anderen spinalen Ependymome, meist niedriggradig, haben eine ausgezeichnete Prognose mit Überlebensraten von teilweise bis zu 90% (7). Dies gilt auch für das seltene, intraventrikulär wachsende und immer benigne Subependymom. Das meist supratentoriell lokalisierte Ependymoblastom ist ein sehr seltener embryonaler Tumor, der in den ersten Lebensjahren auftritt. Er wird nicht den ependymalen Tumoren zugeordnet, sondern gehört zu der Gruppe der seltenen primitiven neuroektodermalen Tumoren des ZNS (CNS PNET). Es wächst aggressiv zu enormer Größe und hat eine sehr schlechte Prognose. 5
6 7. Fragestellungen für die Zukunft Kann durch eine Eskalation der lokalen Radiotherapiedosis die Tumorkontrolle und das Gesamtüberleben erhöht werden? Wie groß ist der Nutzen einer adjuvanten Chemotherapie insbesondere im Vergleich mit ausländischen Studien, in denen keine Chemotherapie durchgeführt wird und moderne Bestrahlungstechniken eingesetzt werden? Kann durch die Einführung einer intensivierten Chemotherapie und Strahlentherapie bei den metastasierten Erkrankungen und bei sehr jungen Kindern eine Heilung erzielt werden? 6
7 8. Literatur 1. Chang CH, Housepian EM, Herbert C (1969) An operative staging system and a megavoltage radiotherapeutic technic for cerebellar medulloblastomas. Radiology 93: Duffner PK, Krischer JP, Sandford RA, Horowitz ME, Burger PC, Cohen ME, Friedman HS, Kun LE (1998) Prognostic Factors in Infants and very Young Children with Intracranial Ependymomas. Pediatr Neurosurg 28 (4): Goldwein J, Corn BW, Finlay JL, Packer RJ, Rorke LB, Schut L (1991) Is Craniospinal Irradiation Required to Cure Children with Malignant Intracranial Ependymomas? Cancer 67 (11): Kühl J, Müller HL, Berthold F, Kortmann RD, Deinlein F, Maas E, Graf N, Gnekow A, Scheurlen W, Wolff JE, Bamberg M, Kaatsch P, Kleihues P, Rating D, Sorensen N, Wiestler OD (1998) Preradiation Chemotherapy of Children and Young Adults with Malignant Brain Tumors: Results of the German Pilot Trial HIT 88/89. Klin Pädiatr 210: Needle MN, Goldwein JW, Grass J, Cnaan A, Bergman I, Molloy P, Sutton L, Zhao H, Garvin JH Jr, Phillips PC (1997) Adjuvant Chemotherapy for the Treatment of Intracranial Ependymoma of Childhood. Cancer 80 (2): Timmermann B, Kortmann RD, Kühl J, Meisner C, Slavc I, Pietsch TM, Bamberg M (2000) Combined Postoperative Irradiation and Chemotherapy for Anaplastic Ependymomas in Childhood: Results of the German Prospective Trials HIT 88/89 and HIT 91. Int J Radiat Oncol Biol Phys 46 (2): Volpp PB, Han K, Kagan AR, Tome M (2007) Outcomes in Treatment for Intradural Spinal Cord Ependymomas. Int J Radiat Oncol Biol Phys 69 (4) : Timmermann B, Kortmann RD, Kühl J, Rutkowski S, Dieckmann K, Meisner C, Bamberg M (2005) Role of Radiotherapy in Anaplastic Ependymoma in children under 3 years of age: Results of the Prospective German Brain Tumor Trials HIT-SKK87 and 92. Radiother Oncol 77: Merchant T, Mulhern RK, Krasin MJ, Kun LE, Willimas T, Li C, Xiong X, Khan RB, Lustig RH, Boop FA, Sanford R (2004) Preliminary Results from a Phase II Trial of Conformal Radiation Therapy and Evaluation of Radiation-Related CNS effects for Pediatric Patients with Localized Ependymoma. J Clin 22 (15): Louis DN, Ohgaki H, Wiestler OD, Cavanee WK. WHO classification of the central nervous system. IARC Press, Lyon, Conklin HM, Li C, Xiong X, Ogg RJ, Merchant TE (2008) Predicting change in academic abilities after conformal radiation therapy for localized ependymoma. J Clin Oncol 26 (24):
8 Verfahren der Konsensbildung Im Auftrag der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ) und der Deutschen Krebsgesellschaft (DKG) erstellt durch die Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH) unter der Federführung der Arbeitsgemeinschaft Pädiatrische Radioonkologie (APRO) Autor: Beate Timmermann, Essen Expertengruppe: Gabriele Calaminus, Münster (Pädiatrische Hämatologie und Onkologie); Gudrun Fleischhack, Bonn (Pädiatrische Hämatologie und Onkologie); Astrid Gnekow, Augsburg (Pädiatrische Hämatologie und Onkologie); Rolf-Dieter Kortmann, Leipzig (Strahlentherapie); Hermann L. Müller, Oldenburg (Pädiatrische Hämatologie und Onkologie); Fabian Pohl, Regensburg (Strahlentherapie); Stefan Rutkowski, Hamburg (Pädiatrische Hämatologie und Onkologie); Beate Timmermann, Essen (Strahlentherapie); Monika Warmuth-Metz, Würzburg (Neuroradiologie); Torsten Pietsch, Bonn (Neuropathologie); Normann Willich, Münster (Strahlentherapie). Leitlinienkoordinatoren: Ursula Creutzig, Münster; Thomas Lehrnbecher, Frankfurt Die Leitlinie wurde mit folgenden Fachgesellschaften, Arbeitsgemeinschaften und kooperierenden Institutionen abgestimmt: APRO (Arbeitsgemeinschaft Pädiatrische Radioonkologie) DEGRO (Deutsche Gesellschaft für Radioonkologie) DGNN (Deutsche Gesellschaft für Neuropathologie und Neuroanatomie) DGNC (Deutsche Gesellschaft für Neurochirurgie) GPOH (Gesellschaft für Pädiatrische Onkologie und Hämatologie) NOA (Neuroonkologische Arbeitsgemeinschaft der Deutschen Krebsgesellschaft e.v.) Ersterstellung: 01/1997 Letzte Aktualisierung: 12/2010 Nächste Aktualisierung geplant: 12/2015 Die "Leitlinien" der Wissenschaftlichen Medizinischen Fachgesellschaften sind systematisch entwickelte Hilfen für Ärzte zur Entscheidungsfindung in spezifischen Situationen. Sie beruhen auf aktuellen wissenschaftlichen Erkenntnissen und in der Praxis bewährten Verfahren und sorgen für mehr Sicherheit in der Medizin, sollen aber auch ökonomische Aspekte berücksichtigen. Die "Leitlinien" sind für Ärzte rechtlich nicht bindend und haben daher weder haftungsbegründende noch haftungsbefreiende Wirkung. Die AWMF erfasst und publiziert die Leitlinien der Fachgesellschaften mit größtmöglicher Sorgfalt - dennoch kann die AWMF für die Richtigkeit des Inhalts keine Verantwortung übernehmen. Insbesondere für Dosierungsangaben sind stets die Angaben der Hersteller zu beachten! 8
HIT 2000/ Ependymome/ Radiotherapie
 Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Ependymome im Kindes- und Jugendalter, S1-Leitlinie 025/025 aktueller Stand: 04/2018. AWMF-Register Nr. 025/025 Klasse: S1
 publiziert bei: AWMF-Register Nr. 025/025 Klasse: S1 Ependymome 1. Definition und Basisinformation Ependymome setzen sich vorwiegend aus neoplastischen Ependymzellen zusammen. Diese gehen nach heutigem
publiziert bei: AWMF-Register Nr. 025/025 Klasse: S1 Ependymome 1. Definition und Basisinformation Ependymome setzen sich vorwiegend aus neoplastischen Ependymzellen zusammen. Diese gehen nach heutigem
Therapie von Ependymomen im Kindesalter
 Projektförderung der Deutschen Kinderkrebsstiftung DKS 2001.03 HIT 2000, Studienleitung: Dr. J. Kühl, Würzburg DKS 2001.05 Referenzzentrum Neuroradiologie HIT, Würzburg DKS 2001.06 Referenzzentrum Biometrie
Projektförderung der Deutschen Kinderkrebsstiftung DKS 2001.03 HIT 2000, Studienleitung: Dr. J. Kühl, Würzburg DKS 2001.05 Referenzzentrum Neuroradiologie HIT, Würzburg DKS 2001.06 Referenzzentrum Biometrie
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von
 Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim
 1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Wintersemester 2014/2015
 Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Chance auf kurative Resektion und hohe 2-Jahres-Gesamtüberlebensrate
 Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab: Kolorektale Lebermetasta Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab Chance auf kurative Resektion
Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab: Kolorektale Lebermetasta Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab Chance auf kurative Resektion
Intraoperative Strahlentherapie bei Brustkrebs. Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost)
 Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt
Studiendaten Studienart Therapiestudie Studientyp TOP = Therapieoptimierungsprüfung
 StudienID: 411, Studienkennung: DKG 05-05, UTRN: Grunddaten Kurztitel HIT REZ 2005 Titel Fragestellung Auszeichnungen HIT-REZ 2005 Multizentrische, kooperative Therapieoptimierungsstudie und Phase
StudienID: 411, Studienkennung: DKG 05-05, UTRN: Grunddaten Kurztitel HIT REZ 2005 Titel Fragestellung Auszeichnungen HIT-REZ 2005 Multizentrische, kooperative Therapieoptimierungsstudie und Phase
Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen
 Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
4.Behandlungsnetzwerk für Kinder mit Hirntumoren
 4.Behandlungsnetzwerk für Kinder mit Hirntumoren Die aktuelle Therapie-Optimierungs-Studie HIT 2000 sowie die dafür notwendigen Einrichtungen für die neuroradiologische Referenzbeurteilung, die strahlentherapeutische
4.Behandlungsnetzwerk für Kinder mit Hirntumoren Die aktuelle Therapie-Optimierungs-Studie HIT 2000 sowie die dafür notwendigen Einrichtungen für die neuroradiologische Referenzbeurteilung, die strahlentherapeutische
Kooperative multizentrische Studie für Kinder und Jugendliche mit einem Gliom niedrigen Malignitätsgrades
 1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
Thomas G. Wendt. Universitäts- Klinikum Jena
 Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Krebs bei Kindern Leukämien ZNS-Tumoren
 Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Sommersemester 2018 Vorlesung Neuropathologie Tumoren
 Sommersemester 2018 Vorlesung Neuropathologie Tumoren Werner Paulus Institut für Neuropathologie Facharzt für Neuropathologie in Deutschland Pathologie Neuropathologie 6 2 1976-1987 Pathologie Klinik Neuropathologie
Sommersemester 2018 Vorlesung Neuropathologie Tumoren Werner Paulus Institut für Neuropathologie Facharzt für Neuropathologie in Deutschland Pathologie Neuropathologie 6 2 1976-1987 Pathologie Klinik Neuropathologie
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN. Norbert Graf
 DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
SRH Wald-Klinikum Gera ggmbh
 SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Therapie von fortgeschrittenen Hodenkarzinomen. Annette Dieing
 Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
Therapeutische Strategien
 Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren
 Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Postoperative Bestrahlung nach Mastektomie und brusterhaltender Operation: Vergleich prognostischer Faktoren und Bedeutung des Lokalrezidivs.
 Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten
 DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-05 Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten Tobias Bölling 1, Iris Ernst 1, Hildegard Pape 2,
DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-05 Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten Tobias Bölling 1, Iris Ernst 1, Hildegard Pape 2,
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms. O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg
 Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Was ist Strahlentherapie?
 Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome
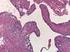 Tumorentitäten Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome Unterschiede Kinder // Erwachsene Biologisches Verhalten, Obwohl histologisch identisch
Tumorentitäten Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome Unterschiede Kinder // Erwachsene Biologisches Verhalten, Obwohl histologisch identisch
Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten.
 DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-06 Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten. Tobias Bölling 1, Alina Geisenheiser 1, Hildegard Pape 2, Carmen
DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-06 Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten. Tobias Bölling 1, Alina Geisenheiser 1, Hildegard Pape 2, Carmen
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio
 Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
Intraoperative Strahlentherapie bei Brustkrebs. Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost)
 Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird,
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird,
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da
 Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Strahlentherapie des Endometriumkarzinoms. Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg
 Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Originalarbeit: James et al., N Engl J Med 2012; 366:
 Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom
 Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Knochenmetastasen und Osteoporose
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Knochenmetastasen und Osteoporose
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Wir schaffen Wissen heute für morgen. Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI
 Wir schaffen Wissen heute für morgen Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI PSI, 21. Februar 2015 Kinder und Krebserkrankungen: Obschon
Wir schaffen Wissen heute für morgen Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI PSI, 21. Februar 2015 Kinder und Krebserkrankungen: Obschon
027/026 Pubertas praecox Version: 01/2011. Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ),
 publiziert von: Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ), erarbeitet von der Arbeitsgemeinschaft Pädiatrische Endokrinologie (APE) als Sektion der der Deutschen
publiziert von: Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ), erarbeitet von der Arbeitsgemeinschaft Pädiatrische Endokrinologie (APE) als Sektion der der Deutschen
Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine?
 Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine? Daten aus einem klinischen Krebsregister Elisabeth C. Inwald, Regensburg Offenlegung potentieller
Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine? Daten aus einem klinischen Krebsregister Elisabeth C. Inwald, Regensburg Offenlegung potentieller
Mit neuen Methoden gegen Glioblastome
 Neuroonkologie Mit neuen Methoden gegen Glioblastome München (17. September 2014) Jedes Jahr wird bei 7000 Menschen in Deutschland ein bösartiger primärer Hirntumor diagnostiziert, Tendenz steigend. Diese
Neuroonkologie Mit neuen Methoden gegen Glioblastome München (17. September 2014) Jedes Jahr wird bei 7000 Menschen in Deutschland ein bösartiger primärer Hirntumor diagnostiziert, Tendenz steigend. Diese
Radio-(Chemo)-Therapie. des Rektumkarzinoms
 Radio-(Chemo)-Therapie des Rektumkarzinoms A. Liebmann 17.01.2012 Häufigkeitsverteilung Tumorausbreitung CT : tiefsitzendes Rektumkarzinom mit pararektaler LK-Metastase Chirurgie des Mesorektums Indikationen
Radio-(Chemo)-Therapie des Rektumkarzinoms A. Liebmann 17.01.2012 Häufigkeitsverteilung Tumorausbreitung CT : tiefsitzendes Rektumkarzinom mit pararektaler LK-Metastase Chirurgie des Mesorektums Indikationen
Hirntumoren im Kindes- und Jugendalter
 Hirntumoren im Kindes- und Jugendalter 15. Tagung des bundesweiten Behandlungsnetzwerks HIT Studientagung / Prüfarzttreffen 31. März / 1. April 2017 Charité Campus Virchow Klinikum (CVK) Audimax, Lehrgebäude
Hirntumoren im Kindes- und Jugendalter 15. Tagung des bundesweiten Behandlungsnetzwerks HIT Studientagung / Prüfarzttreffen 31. März / 1. April 2017 Charité Campus Virchow Klinikum (CVK) Audimax, Lehrgebäude
Rezidivmuster bei Kindern mit Medulloblastom
 Aus der Abteilung für Neuroradiologie des Instituts für Röntgendiagnostik der Universität Würzburg Leiter: Professor Dr. med. L. Solymosi Rezidivmuster bei Kindern mit Medulloblastom Inaugural - Dissertation
Aus der Abteilung für Neuroradiologie des Instituts für Röntgendiagnostik der Universität Würzburg Leiter: Professor Dr. med. L. Solymosi Rezidivmuster bei Kindern mit Medulloblastom Inaugural - Dissertation
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung. Universitäts- Klinikum Jena
 Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
Uterine Sarkome. S2k Leitlinie AWMF-Nummer 015/074
 S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
APRO ARBEITSGEMEINSCHAFT PÄDIATRISCHE RADIOONKOLOGIE
 Protokoll -Sitzung am 12.12.2018 Datum: Mittwoch, 12.12.2018 Zeit: 11:00 15:00 Uhr Tagungsort: Westdeutsches Protonentherapiezentrum Essen Am Mühlenbach 1, 45147 Essen, Deutschland Vorsitz: Karin Dieckmann
Protokoll -Sitzung am 12.12.2018 Datum: Mittwoch, 12.12.2018 Zeit: 11:00 15:00 Uhr Tagungsort: Westdeutsches Protonentherapiezentrum Essen Am Mühlenbach 1, 45147 Essen, Deutschland Vorsitz: Karin Dieckmann
Die stereotaktische Bestrahlung von Lungentumoren
 Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Gliatumoren WHO-Klassifikation Malignitätsgrad III IV. Astrozytäre Tumoren Anaplastisches Astrozytom + Oligodendrogliom.
 Maligne Gliome Autor: Berthold Steinke 1. Definition und Basisinformation Als primäre Hirntumoren werden benigne und maligne Tumoren bezeichnet, die von Zellen des Gehirns oder der Meningen ausgehen, nicht
Maligne Gliome Autor: Berthold Steinke 1. Definition und Basisinformation Als primäre Hirntumoren werden benigne und maligne Tumoren bezeichnet, die von Zellen des Gehirns oder der Meningen ausgehen, nicht
Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs. Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm
 Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm Rolle der Radiotherapie Rolle der Radiotherapie Rolle der Radiotherapie Zusammenfassung:
Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm Rolle der Radiotherapie Rolle der Radiotherapie Rolle der Radiotherapie Zusammenfassung:
3.1 Vergleich des Gesamtüberlebens beider Gruppen. 5-JÜLR 10-JÜLR Tod p 89,2% 81,1%
 3 Ergebnisse 3.1 Vergleich des Gesamtüberlebens beider Gruppen 83,2% des Kollektivs wurden mastektomiert, 16,8% der Patientinnen wurden brusterhaltend operiert. Der Vergleich der Überlebensrate bei Patientinnen
3 Ergebnisse 3.1 Vergleich des Gesamtüberlebens beider Gruppen 83,2% des Kollektivs wurden mastektomiert, 16,8% der Patientinnen wurden brusterhaltend operiert. Der Vergleich der Überlebensrate bei Patientinnen
3 Ergebnisse 3.1 Klinische Befunde Alter und Geschlecht in Abhängigkeit von der Überlebenszeit
 13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
Einfluss der Niedrigdosisbelastung (V10) auf das Pneumonitisrisiko bei thorakaler Bestrahlung
 Einfluss der Niedrigdosisbelastung (V10) auf das Pneumonitisrisiko bei thorakaler Bestrahlung M. Becker-Schiebe 1, M. Renz 1, H. Christiansen 2, W. Hoffmann 1 1 Klinik für Radioonkologie und Strahlentherapie
Einfluss der Niedrigdosisbelastung (V10) auf das Pneumonitisrisiko bei thorakaler Bestrahlung M. Becker-Schiebe 1, M. Renz 1, H. Christiansen 2, W. Hoffmann 1 1 Klinik für Radioonkologie und Strahlentherapie
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gliederung. Diagnostik Therapie/Behandlung
 Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Aspekte zur Indikation und Auswahl der Radiotherapie
 Aspekte zur Indikation und Auswahl der Radiotherapie Kurative oder palliative Therapie (medianes Überleben 1 2 Jahre) Zielvolumen Sequenz Neoadjuvant (vor OP) Postoperativ adjuvant Definitiv bei Inoperabilität
Aspekte zur Indikation und Auswahl der Radiotherapie Kurative oder palliative Therapie (medianes Überleben 1 2 Jahre) Zielvolumen Sequenz Neoadjuvant (vor OP) Postoperativ adjuvant Definitiv bei Inoperabilität
Beobachtungsstudie und Biobank für Rezidive einer akuten lymphoblastischen Leukämie im Kinders und Jugendalter
 ALL AIEOP-BFM-ALL 2009 zur Erfassung akuter lymphoblastischer Leukämien bei Kindern und Jugendlichen Kinder und Jugendliche mit akuter lymphoblastischer Leukämie ALL-Rezidive IntReALL SR 2010 International
ALL AIEOP-BFM-ALL 2009 zur Erfassung akuter lymphoblastischer Leukämien bei Kindern und Jugendlichen Kinder und Jugendliche mit akuter lymphoblastischer Leukämie ALL-Rezidive IntReALL SR 2010 International
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca
 seit 350 Jahren ganz weit oben Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca Prof. Dr. Jürgen Dunst & Dr. René Baumann Klinik für Strahlentherapie,
seit 350 Jahren ganz weit oben Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca Prof. Dr. Jürgen Dunst & Dr. René Baumann Klinik für Strahlentherapie,
AWMF-Register Nr. 025/009 Klasse: S1
 publiziert bei: AWMF-Register Nr. 025/009 Klasse: S1 Medulloblastom im Kindes- und Jugendalter 1 Definition und Basisinformation Häufigster maligner Hirntumor im Kindes- und Jugendalter Häufigkeitsgipfel
publiziert bei: AWMF-Register Nr. 025/009 Klasse: S1 Medulloblastom im Kindes- und Jugendalter 1 Definition und Basisinformation Häufigster maligner Hirntumor im Kindes- und Jugendalter Häufigkeitsgipfel
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Medulloblastome. Molekulare Klassifizierung und risikoadaptierte Therapie
 Molekulare Klassifizierung und risikoadaptierte Therapie Quelle: PathoPic Jährlich erkranken in Deutschland rund 80 Kinder und Jugendliche neu an einem Medulloblastom. Es ist mit einem Anteil von etwa
Molekulare Klassifizierung und risikoadaptierte Therapie Quelle: PathoPic Jährlich erkranken in Deutschland rund 80 Kinder und Jugendliche neu an einem Medulloblastom. Es ist mit einem Anteil von etwa
Strahlentherapie bei Lungenkrebs
 Basiskurs Krebswissen Sommer 2018 Strahlentherapie bei Lungenkrebs 1 Joachim Widder, UK Strahlentherapie Lungenkrebs (Bronchuskarzinom) Ursachen, Häufigkeit Histologische (feingewebliche) Typen Stadieneinteilung
Basiskurs Krebswissen Sommer 2018 Strahlentherapie bei Lungenkrebs 1 Joachim Widder, UK Strahlentherapie Lungenkrebs (Bronchuskarzinom) Ursachen, Häufigkeit Histologische (feingewebliche) Typen Stadieneinteilung
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Radiotherapie (IORT-Boost)
 Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Radiotherapie (IORT-Boost) Behandlung mit konventioneller Strahlentherapie Kein Grund für Verzweiflung Wenn die Diagnose
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Radiotherapie (IORT-Boost) Behandlung mit konventioneller Strahlentherapie Kein Grund für Verzweiflung Wenn die Diagnose
Management von Hirnmetastasen beim Lungenkarzinom
 Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
Vaginalkarzinom: Radio(chemo)therapie
 AGO State of the Art 2017 Vaginalkarzinom: Radio(chemo)therapie Prof. Dr. med. Simone Marnitz Klinik für Strahlentherapie und CyberKnife Centrum Sitzung der AGO-Kommission Freitag, 07.04.2017 Einleitung
AGO State of the Art 2017 Vaginalkarzinom: Radio(chemo)therapie Prof. Dr. med. Simone Marnitz Klinik für Strahlentherapie und CyberKnife Centrum Sitzung der AGO-Kommission Freitag, 07.04.2017 Einleitung
Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen
 Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen Von der Arbeit als PP in der Kinderonkologie eines Universitätsklinikums Hintergrund Krebs im Kindesalter: Behandlungszentren
Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen Von der Arbeit als PP in der Kinderonkologie eines Universitätsklinikums Hintergrund Krebs im Kindesalter: Behandlungszentren
Thema. Hodenkarzinom. Aufbaukurs Krebswissen WS 2015.16. Gero Kramer. Urologie. Autor, Einrichtung, Abteilung...
 Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Orthopädische Klinik König Ludwig Haus
 ZMF Problematik meist erst späte Diagnosestelllung Erschwerte Resektabilität * Problematik R0 Resektion schwierig / unmöglich Postoperative Strahlentherapie indiziert * Indikation zur adjuvanten Radiotherapie
ZMF Problematik meist erst späte Diagnosestelllung Erschwerte Resektabilität * Problematik R0 Resektion schwierig / unmöglich Postoperative Strahlentherapie indiziert * Indikation zur adjuvanten Radiotherapie
Erhebungsbogen Neuroonkologische Zentren in Onkologischen Zentren
 zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Uwe Schlegel, Prof. Dr. W. Stummer Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Uwe Schlegel, Prof. Dr. W. Stummer Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
Radioonkologie ( ) Therapieoptionen gegen den Krebs. Frank Zimmermann und Mitarbeiter
 Radioonkologie ( 13.1.4.15 ) Therapieoptionen gegen den Krebs Frank Zimmermann und Mitarbeiter Institut für Radioonkologie, Universitätsspital Basel Petersgraben 4, CH 4031 Basel radioonkologie basel Was
Radioonkologie ( 13.1.4.15 ) Therapieoptionen gegen den Krebs Frank Zimmermann und Mitarbeiter Institut für Radioonkologie, Universitätsspital Basel Petersgraben 4, CH 4031 Basel radioonkologie basel Was
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde?
 Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Tumor des Zentralen Nervensystems (ZNS) (1)
 Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
Adjuvante Strahlentherapie
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2014.1.D Adjuvante Strahlentherapie Adjuvante Radiotherapie (RT) Versionen 2002 2013: Souchon / Blohmer / Friedrichs / Göhring
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2014.1.D Adjuvante Strahlentherapie Adjuvante Radiotherapie (RT) Versionen 2002 2013: Souchon / Blohmer / Friedrichs / Göhring
Lokalisiertes Prostatakarzinom: high risk Prostatakarzinom, nodal positives Prostatakarzinom. aus radioonkologischer Sicht
 November 2013 St.Gallen Lokalisiertes Prostatakarzinom: high risk Prostatakarzinom, nodal positives Prostatakarzinom aus radioonkologischer Sicht Gregor Goldner Medizinische Universität Wien lokalisiertes
November 2013 St.Gallen Lokalisiertes Prostatakarzinom: high risk Prostatakarzinom, nodal positives Prostatakarzinom aus radioonkologischer Sicht Gregor Goldner Medizinische Universität Wien lokalisiertes
HIRNTUMORPROTOKOLL DER ARBEITSGRUPPE FÜR HIRNTUMOREN HIT 2000
 GESELLSCHAFT FÜR PÄDIATRISCHE ONKOLOGIE UND HÄMATOLOGIE (GPOH) in Zusammenarbeit mit Arbeitsgemeinschaft für PÄDIATRISCHE RADIO-ONKOLOGIE (APRO) Arbeitsgemeinschaft für PÄDIATRISCHE NEUROCHIRURGIE Gesellschaft
GESELLSCHAFT FÜR PÄDIATRISCHE ONKOLOGIE UND HÄMATOLOGIE (GPOH) in Zusammenarbeit mit Arbeitsgemeinschaft für PÄDIATRISCHE RADIO-ONKOLOGIE (APRO) Arbeitsgemeinschaft für PÄDIATRISCHE NEUROCHIRURGIE Gesellschaft
2. Bundesweite onkologische Qualitätskonferenz Kooperationsverbund Qualitätssicherung durch klinische Krebsregister
 2. Bundesweite onkologische Qualitätskonferenz Kooperationsverbund Qualitätssicherung durch klinische Krebsregister Dr. Monika Klinkhammer-Schalke, Tumorzentrum Regensburg (E-Mail: zentrum.tumor@klinik.uni-regensburg.de)
2. Bundesweite onkologische Qualitätskonferenz Kooperationsverbund Qualitätssicherung durch klinische Krebsregister Dr. Monika Klinkhammer-Schalke, Tumorzentrum Regensburg (E-Mail: zentrum.tumor@klinik.uni-regensburg.de)
Matthias Richter Klinik für Herz-,Thorax-und Gefäßchirurgie Klinikum Braunschweig MODERNE THORAXCHIRURGIE
 Matthias Richter Klinik für Herz-,Thorax-und Gefäßchirurgie Klinikum Braunschweig MODERNE THORAXCHIRURGIE 250. Interdisziplinäres thoraxonkologisches Tumorboard in der Wolfsburger Lungenfacharztpraxis
Matthias Richter Klinik für Herz-,Thorax-und Gefäßchirurgie Klinikum Braunschweig MODERNE THORAXCHIRURGIE 250. Interdisziplinäres thoraxonkologisches Tumorboard in der Wolfsburger Lungenfacharztpraxis
Brustkrebs. Patientenratgeber zu den AGO-Empfehlungen 2015 III
 II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
Anwendung von Beschleunigern in der medizinischen Therapie
 Anwendung von Beschleunigern in der medizinischen Therapie Behördenkurs Strahlenschutz an Beschleunigern R. Baumann Strahlentherapie Indikationen Maligne (bösartige) Tumoren = Krebs => Radioonkologie Benigne
Anwendung von Beschleunigern in der medizinischen Therapie Behördenkurs Strahlenschutz an Beschleunigern R. Baumann Strahlentherapie Indikationen Maligne (bösartige) Tumoren = Krebs => Radioonkologie Benigne
HIT 2000 Aktualisierte Version - Stand 01. Januar 2008 (Vorangegangene Versionen dieses Protokolls verlieren hiermit ihre Gültigkeit)
 GESELLSCHAFT FÜR PÄDIATRISCHE ONKOLOGIE UND HÄMATOLOGIE (GPOH) in Zusammenarbeit mit Arbeitsgemeinschaft für PÄDIATRISCHE RADIO-ONKOLOGIE (APRO) Arbeitsgemeinschaft für PÄDIATRISCHE NEUROCHIRURGIE Gesellschaft
GESELLSCHAFT FÜR PÄDIATRISCHE ONKOLOGIE UND HÄMATOLOGIE (GPOH) in Zusammenarbeit mit Arbeitsgemeinschaft für PÄDIATRISCHE RADIO-ONKOLOGIE (APRO) Arbeitsgemeinschaft für PÄDIATRISCHE NEUROCHIRURGIE Gesellschaft
Was tun, wenn der Tumor wieder ausbricht
 Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
internationalen SAiL Studie, in der die Sicherheit und Wirksamkeit des VEGF Antikörpers in der täglichen Routine analysiert werden.
 DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
State of the Art Therapie bei Rezidiv und Metastasen. Peter Mallmann. Köln
 State of the Art 2017 Zervixkarzinom Therapie bei Rezidiv und Metastasen Peter Mallmann Köln Lokalrezidiv Die Lokalrezidivrate ist abhängig vom primären Tumorstadium Stadium Ib 10% Stadium IIa 17% Stadium
State of the Art 2017 Zervixkarzinom Therapie bei Rezidiv und Metastasen Peter Mallmann Köln Lokalrezidiv Die Lokalrezidivrate ist abhängig vom primären Tumorstadium Stadium Ib 10% Stadium IIa 17% Stadium
Strahlentherapieplanung
 FDG-PET/CT in der Strahlentherapieplanung Viola Duncker-Rohr Klinik für Strahlenheilkunde Universitätsklinikum Freiburg PET in der Strahlentherapie-Planung - Diagnostisch zuverlässige(re) Darstellung der
FDG-PET/CT in der Strahlentherapieplanung Viola Duncker-Rohr Klinik für Strahlenheilkunde Universitätsklinikum Freiburg PET in der Strahlentherapie-Planung - Diagnostisch zuverlässige(re) Darstellung der
QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014
 QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014 Oliver Heese HELIOS Klinken Schwerin W. Tönnis u. W. Walter Bericht über 2611 Fälle, Zürich 1958 1 2014 perfekte Patient: 20 Monate Durchschnitt:
QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014 Oliver Heese HELIOS Klinken Schwerin W. Tönnis u. W. Walter Bericht über 2611 Fälle, Zürich 1958 1 2014 perfekte Patient: 20 Monate Durchschnitt:
Molekulare Neuropathologie 2.0. zur Erhöhung der diagnostischen Genauigkeit bei Hirntumoren im Kindesalter
 Molekulare Neuropathologie 2.0 zur Erhöhung der diagnostischen Genauigkeit bei Hirntumoren im Kindesalter EINWILLIGUNGSERKLÄRUNG FÜR ERZIEHUNGSBERECHTIGTE Studienleiter: Prof. Dr. Stefan Pfister Deutsches
Molekulare Neuropathologie 2.0 zur Erhöhung der diagnostischen Genauigkeit bei Hirntumoren im Kindesalter EINWILLIGUNGSERKLÄRUNG FÜR ERZIEHUNGSBERECHTIGTE Studienleiter: Prof. Dr. Stefan Pfister Deutsches
Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC
 SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
Therapiestandards im Rahmen tertiärer Referenzzentren
 Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher
 Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Strahlentherapie des Schilddrüsenkarzinom. R. Mayer. Univ. Klinik für Strahlentherapie-Radioonkologie. Medizinische Universität Graz
 Strahlentherapie des Schilddrüsenkarzinom R. Mayer Univ. Klinik für Strahlentherapie-Radioonkologie Medizinische Universität Graz Therapiemöglichkeiten Operation Radiojodtherapie Externe Strahlentherapie
Strahlentherapie des Schilddrüsenkarzinom R. Mayer Univ. Klinik für Strahlentherapie-Radioonkologie Medizinische Universität Graz Therapiemöglichkeiten Operation Radiojodtherapie Externe Strahlentherapie
V. Grünwald 1, T. Steiner 2, L. Bergmann 3, B. Eberhardt 4, A. Hartmann 5. Onkologie und Stammzelltransplantation, Hannover.
 V. Grünwald 1, T. Steiner 2, L. Bergmann 3, B. Eberhardt 4, A. Hartmann 5 1 Medizinische Hochschule Hannover, Klinik für Hämatologie, Hämostaseologie, Onkologie und Stammzelltransplantation, 30625 Hannover.
V. Grünwald 1, T. Steiner 2, L. Bergmann 3, B. Eberhardt 4, A. Hartmann 5 1 Medizinische Hochschule Hannover, Klinik für Hämatologie, Hämostaseologie, Onkologie und Stammzelltransplantation, 30625 Hannover.
Rückmeldungen der klinischen Krebsregister an ihre meldenden Ärzte und Institutionen
 Rückmeldungen der klinischen Krebsregister an ihre meldenden Ärzte und Institutionen Klinische Beispiele Modul Kolorektales Karzinom klinikspezifische Rückmeldung regionale Rückmeldung (Benchmarking) bundesweite
Rückmeldungen der klinischen Krebsregister an ihre meldenden Ärzte und Institutionen Klinische Beispiele Modul Kolorektales Karzinom klinikspezifische Rückmeldung regionale Rückmeldung (Benchmarking) bundesweite
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Erhaltungstherapie mit Rituximab beim follikulären Lymphom
 Prof. Dr. med. Wolfgang Hiddemann: Non-Hodgkin-Lymphom - Erhaltungstherapie mit Rituximab beim fol Non-Hodgkin-Lymphom Erhaltungstherapie mit Rituximab beim follikulären Lymphom Prof. Dr. med. Wolfgang
Prof. Dr. med. Wolfgang Hiddemann: Non-Hodgkin-Lymphom - Erhaltungstherapie mit Rituximab beim fol Non-Hodgkin-Lymphom Erhaltungstherapie mit Rituximab beim follikulären Lymphom Prof. Dr. med. Wolfgang
4 Krebs bei Kindern. Inzidenz kindlicher Krebserkrankungen in Deutschland
 102 4 Das Deutsche Kinderkrebsregister (DKKR) ist seit Beginn seiner Arbeit im Jahre 1980 am Institut für Medizinische Biometrie, Epidemiologie und Informatik der Johannes Gutenberg-Universität Mainz angesiedelt.
102 4 Das Deutsche Kinderkrebsregister (DKKR) ist seit Beginn seiner Arbeit im Jahre 1980 am Institut für Medizinische Biometrie, Epidemiologie und Informatik der Johannes Gutenberg-Universität Mainz angesiedelt.
