Schock und Schockformen
|
|
|
- Hella Lichtenberg
- vor 7 Jahren
- Abrufe
Transkript
1 Schock und Schockformen.1 Überblick Kardiogener Schock 23.3 Hypovolämischer Schock Anaphylaktischer Schock Neurogener Schock SIRS, Sepsis und septischer Schock 247
2 236 Kapitel Schock und Schockformen > > Lerninhalte Alle Schockformen zeichnen sich durch unzureichende Sauerstoffversorgung der Organe aus. Man kann prinzipiell zwischen kardiogenen, obstruktiven, hypovolämischen und distributiven Schockformen unterscheiden, zu den letzteren gehören der septische, anaphylaktische und neurogene Schock. Die symptomatische Therapie besteht bei den meisten Schockformen im Volumenersatz, kombiniert mit vasopressorischen, inotropen und ggf. auch vasodilatierenden Katecholaminen. Der kardiogene Schock ist die schwerste Form der akuten Herzinsuffizienz. Häufigste Ursachen sind Myokardinfarkt und dekompensierte chronische Herzinsuffizienz. Zur Steigerung von Herzzeitvolumen und Perfusionsdruck werden therapeutisch heute oft Dobutamin plus Noradrenalin eingesetzt. Die obstruktiven Schockformen Lungenembolie, Herzbeuteltamponade und Spannungspneumothorax werden oft ebenfalls als Unterformen des kardiogenen Schocks aufgefasst. Meist ist hier nur eine kausale Therapie (Lyse, Perikardiozentese, Pleuradrainage) erfolgreich. Beim hypovolämischen Schock durch Blutung, Ileus oder Verbrennung liegt der therapeutische Schwerpunkt auf der Zufuhr von Vollelektrolytlösungen, ggf. kombiniert mit Kolloiden. Zu den distributiven Schockformen zählen septischer, anaphylaktischer und neurogener Schock. Therapeutisch sind stets Volumengabe und vasopressorisch wirkende Katecholamine indiziert. Beim septischen Schock muss zusätzlich so früh wie möglich die Antibiotikatherapie beginnen, und beim anaphylaktischen Schock ist eine hochdosierte Kortikoidgabe wichtig..1 Überblick Definition. Als Schock wird ein Versagen des kardiozirkulatorischen Systems bezeichnet, das mit einem kritischen Abfall der globalen Sauerstoffversorgung einhergeht. Oft liegt zusätzlich auch eine Sauerstoffverwertungsstörung vor, sodass der angebotene Sauerstoff nicht adäquat oxidativ verwertet werden kann. Der Sauerstoffbedarf der Organe kann nicht mehr vollständig gedeckt werden. > Unter Schock versteht man ein durch Zirkulationsversagen hervorgerufenes Missverhältnis zwischen Sauerstoffangebot und Sauerstoffbedarf. Pathophysiologie. Eine verminderte Organdurchblutung führt zu hypoxischen Zellschäden. Daneben werden aus verschiedenen Zellen des Immunsystems (Makrophagen, Leukozyten) und anderen Zellen (Endothelzellen, Enterozyten) sog. Schockmediatoren (z. B. Zytokine, Sauerstoffradikale) freigesetzt, die eine generalisierte Entzündungsreaktion (»Systemic Inflammatory Response Syndrome«: SIRS; 7 Kap..6) mit Membranschädigungen, Erhöhungen der kapillaren Permeabilität und Zellfunktionsstörungen bis zum Multiorganversagen in Gang setzen können.
3 .1 Überblick 237 Symptome. Typische klinische Zeichen eines Schocks sind: 4 Blutdruckabfall 4 Tachykardie (bei einigen kardiogenen Schockformen sowie terminal auch Bradykardie) 4 blasse, kaltschweißige Haut (im hyperdynamen septischen Schock: rote, warme Haut) 4 Bewusstseinsstörungen (Somnolenz, Verwirrtheit) 4 verzögerte oder fehlende kapillare Reperfusion 4 verminderte Urinproduktion. Kompensierter und dekompensierter Schock. Sind die beschriebenen klinischen Symptome deutlich ausgeprägt und ist der Patient hypotensiv, so liegt ein voll entwickelter, dekompensierter Schock vor; meist wird hierfür ein willkürlicher Blutdruckgrenzwert von 0 mmhg systolisch festgelegt. Körpereigene Kompensationsmechanismen oder exogen zugeführte Katecholamine können jedoch zur ausgeprägten Vasokonstriktion führen und den Blutdruck vorübergehend in normalen oder sogar erhöhten Bereichen halten, dann spricht man vom kompensierten Schock. Eine ausreichende globale Organdurchblutung liegt jedoch auch hier nicht vor. Grundsätzlich gilt daher: > Eine Hypotension (< 0 mmhg systolisch) ist Zeichen eines voll entwickelten Schocks. Ein ausreichender Blutdruck ist jedoch nicht gleichbedeutend mit einer ausreichenden Durchblutung, es kann durchaus ein kompensierter Schockzustand vorliegen. Laborchemische Zeichen eines Schocks sind Azidose, ausgeprägtes Basendefizit (= negativer Base-Exzess) und Laktazidose (7 Kap ). Diese Zeichen entwickeln sich innerhalb von Minuten bis Stunden, können jedoch zurzeit präklinisch nicht nachgewiesen werden, sondern frühestens in der Notaufnahme der Klinik. Ursachen und Terminologie. Die prinzipiellen Ursachen eines Schocks sind Herzversagen (kardiogener Schock), Obstruktion der Blutbahn (obstruktiver Schock), Volumenmangel (hypovolämischer Schock) und unkontrollierte Vasodilatation (distributiver Schock,. Abb..1). Mehrere Ursachen können zusammenkommen, z. B. ein obstruktiver und hypovolämischer Schock beim schweren Thoraxtrauma mit Herzbeuteltamponade und hohem Blutverlust. Die Terminologie der einzelnen Schockformen ist jedoch nicht einheitlich. Im klinischen Alltag werden meist folgende Schockformen unterschieden: kardiogener, hypovolämischer, anaphylaktischer, neurogener und septischer Schock. Die 3 letztgenannten sind im Wesentlichen Unterformen des distributiven Schocks, und die obstruktiven Schockformen werden meist dem kardiogen Schock zugerechnet.
4 238 Kapitel Schock und Schockformen. Abb..1. Pathophysiologisch orientierte Einteilung der Schockformen nach Weil. Wichtige Ursachen: Kardiogener Schock 5 Myokardinfarkt 5 Dekomp. Herzinsuffizienz 5 Myokarditis Obstruktiver Schock 5 Lungenembolie 5 Herzbeuteltamp. 5 Spannungspneumothorax Distributiver Schock 5 Sepsis 5 Anaphylaxie 5 Neutrauma Hypovolämischer Schock 5 Blutung 5 Ileus 5 Verbrennung Generelle Therapie. Jede Schocktherapie hat die Beseitigung der Schockursache und die Wiederherstellung eines ausreichenden Blutflusses (Herzminutenvolumens), Sauerstoffangebots und Blutdrucks zum Ziel. Eine definitive kausale Thera pie ist präklinisch meist nicht möglich, deshalb ist die Therapie hier oft nur symptomatisch. Obwohl letztlich der Blutfluss für die Organdurchblutung entscheidend ist, muss immer auch ein ausreichender Blutdruck aufgebaut werden, da Koronar- und Gehirndurchblutung entscheidend vom arteriellen Druck abhängen. Die Sauerstoffzufuhr als therapeutische Routinemaßnahme reicht zur adäquaten Oxygenierungsverbesserung oft nicht aus, da ein schwerer Schock über eine kritische Durchblutungsverminderung der Atemmuskulatur auch zum Ventilationsversagen führen kann. Dann muss intubiert und künstlich beatmet werden. Die mit jedem Schock einhergehende metabolische Azidose ist eher Symptom der Organschädigung als deren Ursache; ihre Therapie hat keinen gesicherten Einfluss auf den Therapieerfolg.! Eine präklinische Blindpufferung der vermuteten Azidose ist nicht indiziert!
5 .2 Kardiogener Schock 23.2 Kardiogener Schock Symptomatik. Der kardiogene Schock ist die schwerste Verlaufsform des akuten Herzversagens (7 Kap ). Deutlich hörbare Rasselgeräusche über allen Lungenpartien, Atemnot, Tachypnoe, Orthopnoe, Zyanose (alles Zeichen eines schweren Lungenödems) und ein erniedrigter Blutdruck kennzeichnen einen ausgeprägten kardiogenen Schock. Gestaute Halsvenen sind wichtige klinische Zeichen zur differentialdiagnostischen Abgrenzung gegenüber dem hypovolämischen Schock mit niedrigem zentralen Venendruck und dementsprechend auch kollabierten Halsvenen: 4 kardiogener Schock Halsvenen gestaut 4 hypovolämischer Schock Halsvenen kollabiert. Ursachen. Die möglichen Ursachen eines kardiogenen Schocks sind identisch mit denen eines akuten Herzversagens (7 Kap ). Meist liegt eine koronare Herzerkrankung oder eine chronische Herzinsuffizienz zugrunde. Schwere Kontraktilitätsstörungen (akute Myokardinsuffizienz) oder Rhythmusstörungen führen zu einem unzureichenden Herzzeitvolumen, das oft in einen tödlichen Circulus vitiosus aus Gewebehypoxie und Myokardschaden mündet. Die Prognose ist insgesamt schlecht. Der kardiogene Schock kann in eine der 3 Arten des Kreislaufstillstands übergehen, die somit gewissermaßen dessen Maximalvarianten darstellen: 4 Kontraktilitätsstörungen pulslose elektrische Aktivität, PEA 4 bradykarde Rhythmusstörungen Asystolie 4 tachykarde Rhythmusstörungen pulslose Kammertachykardie und Kammerflimmern (VF/VT). Therapie. Die symptomatische Therapie entspricht der des schweren akuten Herzversagens (7 Kap ). Präklinisch wichtig ist neben der Anxiolyse und respiratorischen Unterstützung in erster Linie die Gabe von Katecholaminen (7 Kap. 6.4). Meist wird das überwiegend inotrop wirkende Dobutamin eingesetzt, das im dekompensierten Schock zur Blutdruckstabilisierung oft mit Noradrenalin kombiniert wird. Alternativ kann auch Dopamin zum Einsatz kommen. Es konnte bislang für kein spezifisches Katecholaminregime gezeigt werden, dass es die Prognose des kardiogenen Schocks verbessern kann. Nitroglycerin und Diuretika tragen bei ausreichendem Blutdruck durch Vorlastsenkung zur Optimierung der myokardialen Funktion bei (7 Kap und 8.2.1). Intubation und Beatmung sind im kardiogenen Schock oft nicht zu umgehen. Herzrhythmusstörungen. Ein vermindertes Herzzeitvolumen kann auch durch eine zu niedrige oder zu hohe Herzfrequenz hervorgerufen werden. Wenn möglich sollte die Grunderkrankung therapiert werden. Ansonsten werden symptomatisch
6 240 Kapitel Schock und Schockformen Antiarrhythmika oder elektrische Therapieverfahren (Defibrillation, Kardioversion, Herzschrittmacher) angewendet (7 Kap. 10). s Praktisches Vorgehen Therapie des kardiogenen Schocks: 5 Spezifische Therapie der zugrunde liegenden Erkrankungen: Myokardinfarkt Wiedereröffnung des obstruierten Koronarastes durch Lyse oder PCI Lungenembolie Lyse, ggf. operative Thrombektomie Herzbeuteltamponade Perikardpunktion, Perikardiozentese Überdosierung mit Kalziumantagonisten Kalziumgabe 5 Sauerstoffzufuhr; bei persistierender Hypoxie oder im schweren Schock Intubation und Beatmung 5 Flachlagerung bei sehr niedrigem Blutdruck (dekompensierter Schock), ansonsten Oberkörperhoch- oder sitzende Lagerung (kompensierter Schock) 5 Therapie schwerer Rhythmusstörungen mit Antiarrhythmika (v. a. Amiodaron) und/oder elektrischer Kardioversion (7 Kap. 10.4) 5 Differenzierte Therapie der Herzinsuffizienz mit Katecholaminen, Vasodilatatoren und/oder Diuretika in Abhängigkeit vom Blutdruck, beispielsweise (modifiziert und vereinfacht nach ESC-Guidelines 2005): systolischer Druck 100 mmhg: Nitroglycerin ± Furosemid (bei Lungenödem) systolischer Druck mmhg: Nitroglycerin ± Dobutamin ±. Furosemid (bei Lungenödem) systolischer Druck < 85 mmhg: Dobutamin plus Noradrenalin; oder Dopamin ± Dobutamin.3 Hypovolämischer Schock Ätiologie und Pathophysiologie. Ein Volumenmangelschock liegt vor, wenn das Herz aufgrund eines zu geringen intravasalen Volumens nicht in der Lage ist, ein ausreichendes Herzzeitvolumen aufzubauen. Man spricht vom hypovolämischen Schock, wenn Volumen aus dem Gefäßsystem verloren gegangen ist (absoluter Volumenmangel). Darüber hinaus können intravasale Volumenprobleme jedoch auch entstehen, wenn das Gefäßsystem für das vorhandene Volumen plötzlich zu groß wird (relativer Volumenmangel). Dies ist der Fall bei den distributiven Schockformen. Wird der hypovolämische Schock durch eine akute Blutung ausgelöst, so spricht man vom hämorrhagischen Schock; dies ist die notfallmedizinisch wichtigste hypovolämische Schockform. Zusätzlich zur Hypovolämie/Blutung liegt oft noch eine Gewebetraumatisierung vor, die den Krankheitsverlauf erheblich
7 .3 Hypovolämischer Schock 241. Tab..1. Sonderformen des hypovolämischen Schocks (Terminologie der interdisziplinären DIVI-Arbeitsgruppe Schock 2005) Bezeichnung Definition Beispiele Hypovolämischer Schock im engeren Sinne Hämorrhagischer Schock Traumatisch-hämorrhagischer Schock Traumatisch-hypovolämischer Schock Kritische Abnahme des zirkulierenden Plasmavolumens ohne akute Blutung Akute Blutung ohne wesentliche Gewebeschädigung Akute Blutung mit ausgedehnter Gewebeschädigung Kritische Abnahme des zirkulierenden Plasmavolumens ohne akute Blutung mit ausgedehnter Gewebeschädigung Exsikkose, Diarrhoe, Erbrechen, Fieber, mangelnde Flüssigkeitszufuhr Schnittverletzung einer Arterie Stumpfes Trauma, Polytrauma Großflächige Verbrennung erschweren kann. Dementsprechend werden mehrere Unterformen des hypovolämischen Schocks unterschieden (. Tab..1). Hämorrhagischer Schock. Der hämorrhagische Schock ist dadurch gekennzeichnet, dass neben einem Plasmaverlust auch zelluläre Blutbestandteile und Sauerstoffträger verloren gehen. Er kann traumatischer oder nichttraumatischer Genese sein (. Tab..2). Die Blutungen können nach außen oder nach innen ins Gewebe, in eine Körperhöhle (Schädel, Thorax oder Abdomen) oder in den Magen-Darm- Trakt erfolgen. Blutungen nach außen sind gut zu erkennen, Blutungen nach innen sind präklinisch oft nur zu vermuten. > Auch ohne sichtbares Blut kann ein schwerer hämorrhagischer Schock vorliegen! Abschätzung des Blutverlusts Schockindex. Der Schockindex nach Allgöwer ist definiert als Quotient aus Herzfrequenz (HF) und systolischem Blutdruck: Schockindex = HF pro Minute / RR syst [mmhg] Er gibt einen gewissen, allerdings aufgrund der vielfältigen medikamentösen und nichtmedikamentösen Einflussmöglichkeiten auf Blutdruck und Herzfrequenz sehr ungenauen Anhalt für die Schwere des hypovolämischen Schocks. Der Normalwert liegt bei 60/120 = 0,5. Wird der Schockindex größer als 1, d. h. ist die Herzfrequenz größer als der systolische Blutdruck, so deutet dies auf einen intravasalen Volumenverlust von mehr als 30 % hin (also bei Erwachsenen mehr als
8 242 Kapitel Schock und Schockformen. Tab..2. Ursachen eines hämorrhagischen Schocks Traumatische Ursachen 5 Thoraxtrauma 5 Bauchtrauma 5 Beckentrauma 5 Extremitätenfrakturen 5 Gefäßverletzungen 5 Polytrauma Nichttraumatische Ursachen 5 gastrointestinale Blutung 5 Gefäßarrosionen durch Tumore 5 Ruptur eines Bauchaortenaneurysmas 5 Ruptur eines thorakalen Aortenaneurysmas 5 postpartale Blutungen 5 intraabdominelle Blutung durch Organruptur. Tab..3. Abschätzung des Blutverlustes (nach American College of Surgeons 18) Grad I Grad II Grad III Grad IV Herzfrequenz < 100 > 100 > 120 > 140 Blutdruck normal normal niedrig sehr niedrig Puls kräftig schwach schwach fadenförmig Atemfrequenz/min > 35 Kapillare Reperfusion normal verlängert verlängert verlängert Bewusstsein normal ängstlich ängstlich, verwirrt verwirrt, lethargisch Blutverlust < 750 ml (15 %) ml (15 30 %) ml (30 40 %) 2000 ml (> 40 %) ca ml). Eine bessere Abschätzung des Blutverlustes kann anhand der Beurteilung mehrerer Parameter erfolgen (. Tab..3). Therapie. Zur Schocktherapie muss die Ursache des Volumenverlustes identifiziert und möglichst behoben werden (Kompression der Blutungsquelle). Die Sauerstoffzufuhr ist zwar keine kausale Therapie, kann jedoch bei gegebener Reduktion des Herzzeitvolumens und gegebenem Blutverlust den Sauerstoffgehalt des Blutes erhöhen und somit auch die Oxygenierung der Organe verbessern. Faustregel nach Zander: Durch Hyperoxie mit 100 % O 2 -Atmung kann kurzfristig ein Hb-Defizit von
9 .4 Anaphylaktischer Schock 243 1,5 g/dl entsprechend einer Transfusion von 2 Erythrozytenkonzentraten ersetzt werden. Zur Vermeidung schockbedingter sekundärer Organschädigungen ist weiterhin eine adäquate Volumenersatztherapie wichtig, unterstützt durch Autotransfusion (Schocklagerung). Ziel ist zumeist die Anhebung des systolischen Blutdrucks auf mmhg. Allerdings ist präklinisch beim unkontrollierten hämorrhagischen Schock ein zu starker Blutdruckanstieg zu vermeiden, da ansonsten die Blutung bis hin zum Ausbluten verstärkt und die Letalität schwerer Traumen (besonders penetrierender Thoraxtraumen) gesteigert werden kann (7 Kap. 18.1). Katecholamine (Vasopressoren) können bei schweren hypovolämischen Schock zuständen begleitend zur Infusionstherapie indiziert sein, wenn durch Volumenzufuhr allein kein ausreichender Blutdruck erzielt werden kann. In der Klinik muss die Infusionstherapie ggf. durch chirurgische Maßnahmen und eine Transfusionstherapie ergänzt werden. s Praktisches Vorgehen Therapie des hypovolämischen Schocks: 5 Schocklagerung 5 Sauerstoffzufuhr; im schweren Schock Intubation und Beatmung 5 Volumenersatztherapie mit kristalloiden und/oder kolloidalen Lösungen 5 beim hämorrhagischen Schock: Kompression und Kontrolle der Blutungsquelle, wenn möglich 5 im schweren Schock ggf. zusätzlich Vasopressoren wie Noradrenalin oder Dopamin 5 Analgesie mit Opioiden und/oder Ketamin.4 Anaphylaktischer Schock Ätiologie und Pathophysiologie. Ein anaphylaktischer Schock ist die Maximalvariante einer Unverträglichkeitsreaktion auf Medikamente (z. B. kolloidale Volumenersatzmittel, Röntgenkontrastmittel), tierische Gifte (vor allem Insektenstiche) oder Nahrungsmittel (z. B. Nüsse, Meeresfrüchte, Weizen). Zugrunde liegt eine unkontrollierte Freisetzung von Mediatoren wie Histamin und Leukotrienen aus Zellen des Immunsystems. Etwa die Hälfte aller anaphylaktischer Reaktionen sind echte allergische Reaktionen unter Beteiligung von IgE, deren Schwere weitgehend unabhängig von der Menge des Allergens ist. Der anderen Hälfte liegt eine nichtallergische Freisetzung von Mediatoren zugrunde, deren Schwere wesentlich von der Menge des auslösenden Agens abhängt. Beide Formen sind anhand ihrer klinischen Symptome nicht zu unterscheiden. Früher wurden nicht-allergische anaphylaktische Reaktionen als»anaphylaktoid«bezeichnet (also»anaphylaktoider Schock«); dieser Begriff sollte jedoch nach aktueller terminologischer Empfehlung des ERC nicht mehr verwendet werden.
10 244 Kapitel Schock und Schockformen Symptome. Die klinischen Auswirkungen betreffen viele Organsysteme und entwickeln sich meist innerhalb von wenigen Minuten nach der Allergenexposition: 4 Haut und Schleimhaut: Erythem, Urtikaria, Ödem 4 Magen-Darm-Trakt: Übelkeit, Erbrechen 4 Atmungssystem: Bronchospastik, Hustenreiz, Glottisödem 4 Kreislauf: Periphere Vasodilatation (Vasoplegie), Tachykardie, Hypotension. Die kardiozirkulatorischen Veränderungen lassen sich weitgehend auch als relativer Volumenmangelschock beschreiben: Das Gefäßsystem ist für das vorhandene Volumen plötzlich zu groß geworden (distributiver Schock).. Tab..4. Anaphylaktische Reaktion Stadien und Therapie Stadium Symptome Maßnahmen I II III IV Ödeme Erythem Juckreiz Übelkeit Erbrechen Tachykardie Blutdruckabfall Atemnot beginnende Bronchospastik Schock schwere Bronchospastik Bewusstlosigkeit Kreislauf- und Atemstillstand 5 Stoppen der Allergenexposition (wenn möglich) 5 Antihistaminika, z. B. Clemastin 2 4 mg i.v. plus Cimetidin mg oder 50 mg Ranitidin i.v. 5 Sauerstoffzufuhr 5 Infusionstherapie, mit Kristalloiden oder Kolloiden, z. B. RL ml i.v. 5 Kortikoide, z. B. Methylprednisolon 250 mg i.v. 5 bei Bronchospastik: inhalative β 2 -Mimetika, z. B. Fenoterol 2 Hübe repetitiv p.i. 5 Infusionstherapie mit Kristalloiden (z. B. RL bis zu 5000 ml oder mehr) und/oder Kolloiden (z. B. HAES bis zu 2000 ml i.v. oder mehr*) 5 Adrenalin 0,5 mg i.m. oder 0,05 0,1 mg repetitiv im Abstand von 1 3 min i.v. 5 Kortikoide in hoher Dosis, z. B. Methylprednisolon 1000 mg i.v. 5 bei schwerer Bronchospastik evtl. zusätzlich: Theophyllin mg (5 mg/kg) i.v. 5 bei schwerer Ateminsuffizienz und Bewusstlosigkeit: Intubation und Beatmung 5 kardiopulmonale Reanimation Die Maßnahmen bei fortgeschrittenen Stadien bauen auf den Maßnahmen bei leichteren Stadien auf. * Bei anaphylaktischen Reaktionen auf ein Volumenersatzmittel muss dieses sofort gestoppt werden und ein andersartiges Volumenersatzmittel gegeben werden.
11 .4 Anaphylaktischer Schock 245 Die anaphylaktische Reaktion wird üblicherweise in 4 Stadien eingeteilt, die rasch ineinander übergehen, aber auch auf jeder Stufe spontan zum Stillstand kommen können (. Tab..4). Stadium III entspricht dem anaphylaktischen Schock. Therapie. Wenn immer möglich, muss sofort die Allergenexposition beendet werden (bei Insektenstichen sollen sämtliche Insektenteile, die sich evtl. noch in der Einstichstelle befinden, entfernt werden). Mit Antihistaminika (H 1 - und H 2 -Rezeptorenblocker) und Kortikosteroiden soll die anaphylaktische Reaktion begrenzt werden.die schweregradabhängigen therapeutischen Maßnahmen sind in. Tab..4 zusammengefasst. Eine besonders wichtige Rolle in der Akuttherapie des anaphylaktischen Schocks spielt neben der Volumentherapie die frühzeitige Gabe von Adrenalin aufgrund seiner vasokonstriktiven, bronchodilatierenden und abschwellenden Eigenschaften. Adrenalin. Viele Allergiker tragen Adrenalin-Notfall-Fertigspritzen mit sich. Die i.v. Gabe von Adrenalin kann jedoch bei zu großzügiger Indikationsstellung auch schwerwiegende Folgen haben (hypertensive Krise, Myokardinfarkt). Die i.m. Gabe gilt dagegen als sicher und dennoch effektiv. Daher wird vom ERC 2005 empfohlen, allen Patienten mit klinischen Zeichen eines Schocks, Schwellungen der Luftwege oder Atemschwierigkeiten Adrenalin i.m. zu verabreichen. Als Dosis wird beim Erwachsenen 0,5 mg angegeben. Im schweren Schock und durch im Umgang mit Katecholaminen geübte Notfallmediziner ist jedoch auch die (vorsichtige!) i.v. Gabe indiziert. Hierfür sollte Adrenalin, das normalerweise 1:1000 vorliegt, auf 1: oder 1: verdünnt werden, um fein titrieren zu können. Eine 1: Verdünnung wird erreicht, indem 1 Amp. Adrenalin 1:1.000 (1 mg in 1 ml) in 100 ml NaCl 0, % gegeben wird; hiervon werden dann jeweils etwa 5-ml-Boli bis zum gewünschten Effekt verabreicht. Im Stadium IV jedoch, d. h. in einer Reanimationssituation, sind 1-mg-Boli alle 3 5 min indiziert (7 Kap. 7). ä Aus der Notfallpraxis Während eines Grillfestes an einem heißen Sommertag wird ein 30-jähriger Gast von einem Insekt, vermutlich einer Wespe, in die Schulter gestochen. Nach einer Weile wird ihm etwas komisch zumute, er wird blass und muss sich hinlegen. Die anderen Partygäste sind beunruhigt und rufen den Notarzt. Dieser trifft einen wachen, hypotensiven, tachykarden Patienten an: Blutdruck 80 mmhg systolisch, Herzfrequenz 140/min. Der Notarzt vermutet einen anaphylaktischen Schock und legt einen venösen Zugang. Noch während dieses Vorgangs wird der Patient plötzlich bewusstlos. Er entwickelt zudem einen generalisierten rötlichen Ausschlag am ganzen Körper. Der Notarzt lässt die Beine anheben, infundiert insgesamt 1000 ml Ringerlösung und 1000 ml HAES 10 % und injiziert 2 0,1 mg Adrenalin, 250 mg Methylprednisolon und 5 mg Clemastin i.v. Der Patient kommt rasch wieder zu sich und wird mit stabilen Vitalfunktionen in die Klinik transportiert.
12 246 Kapitel Schock und Schockformen s Praktisches Vorgehen Therapie des anaphylaktischen Schocks: 5 Unterbrechung der Exposition des auslösenden Agens 5 Atemwegssicherung, Sauerstoffzufuhr, ggf. Intubation und Beatmung 5 Schocklagerung 5 ausreichende,»aggressive«infusionstherapie (Kristalloide, Kolloide); oft sind mehrere Liter erforderlich. 5 Adrenalin (i.m oder im schweren Schock i.v.) bis zum Verschwinden von Hypotension und Bronchospastik 5 hochdosiert Glukokortikosteroide wie Methylprednisolon und evtl. zusätzlich Antihistaminika (deren zusätzlicher Nutzen im Schock umstritten ist)..5 Neurogener Schock Pathophysiologie. Schwere Traumen oder akute Erkrankungen des zentralen Nervensystems (Gehirn, Rückenmark) können über Störungen der peripheren Vasomotion aufgrund einer Imbalance zwischen sympathischer und parasympathischer Regulation zum Schock führen. Ähnlich wie beim anaphylaktischen Schock kommt es zum akuten, relativen Volumenmangel (distributiver Schock). Hinzu kommt offenbar bei schweren zerebralen Läsionen oft eine negativ inotrope Wirkung auf das Myokard und eventuell auch die Induktion eines sog.»neurogenen Lungenödems«. Symptomatik. Ein neurogener Schock zeichnet sich durch folgende Symptomkonstellation aus: Plötzlicher Blutdruckabfall mit Bradykardie (im Gegensatz zu den meisten anderen Schockformen), blasse, warme, trockene Haut und neurologische Ausfälle entsprechend der Schädigungsebene des ZNS. Der Bergiff des»spinalen Schocks«bezieht sich übrigens nicht auf die kardiozirkulatorischen Veränderungen, sondern wurde geprägt für die akut auftretenden neurologischen Veränderungen nach Rückenmarktrauma wie Paresen, schlaffe Paresen, Areflexie und Sensibilitätsverlust. Therapie. Die Therapie des neurogenen Schocks besteht in der sofortigen Gabe von Volumen und Vasopressoren (Adrenalin, Noradrenalin ± Dobutamin, oder Dopamin, in leichteren Fällen reicht auch Akrinor). Bei Traumen oder Erkrankungen des ZNS ist die ausreichende Anhebung des Blutdrucks (RR syst um 140 mmhg) zur adäquaten Perfusion besonders wichtig. Natürlich muss parallel zur kardiozirkulatorischen Therapie die neurologische Grunderkrankung diagnostiziert und behandelt werden. Beim Rückenmarktrauma ist der Einsatz von hochdosierten Glukokortikosteroiden zu erwägen (Methylprednisolon; 7 Kap. 18.5).
13 .6 SIRS, Sepsis und septischer Schock 247 s Praktisches Vorgehen Therapie des neurogenen Schocks: 5 Infusionstherapie mit Kristalloiden und/oder Kolloiden 5 zusätzlich Akrinor oder andere Vasopressoren bis zum Verschwinden der Hypotension 5 Atemwegssicherung, Sauerstoffzufuhr, ggf. Intubation und Beatmung 5 Therapie der neurologischen Grunderkrankung.6 SIRS, Sepsis und septischer Schock Sepsis und SIRS. Unter Sepsis versteht man die Entzündungsreaktion des Körpers auf Mikroorganismen oder deren Toxine (meist Bak terien, seltener auch Pilze oder Viren). Klinisch entwickelt sich ein sog. Systemic Inflammatory Response Syndrome (SIRS). Dieses kann außerdem durch nichtinfektiöse Ursachen wie schwere Pankreatitis, Polytrauma, Verbrennung oder andere Schockformen ausgelöst werden. Die Sepsis ist somit eine infektiöse Sonderform des SIRS, die sich klinisch nicht von einem SIRS anderer Ursache unterscheidet. SIRS und Sepsis können in schweren Fällen durch unkontrollierte Aktivierung verschiedenster Mediatoren zum Schock führen. Folgende Pathomechanismen sind daran beteiligt: 4 periphere Vasodilatation (Vasoplegie) 4 Extravasation von Flüssigkeit aus den entzündeten Kapillaren (Volumenverlust) 4 Störung der myokardialen Kontraktilität. Somit spielen im septischen Schock Komponenten des distributiven, hypovolämischen und kardiogenen Schocks eine Rolle. Der septische Schock ist eines der wichtigsten intensivmedizinischen Krankheitsbilder, spielt aber in der Notfallmedizin eine geringere Rolle. Die Letalität ist immer noch sehr hoch und liegt um 50 %. Diagnosekriterien. Ein SIRS wird definitionsgemäß diagnostiziert bei Vorliegen von mind. 2 der folgenden Kriterien: 4 Fieber ( 38 C) oder Hypothermie ( 36 C) 4 Tachykardie: Herzfrequenz 0/min 4 Tachypnoe (Frequenz 20/min) oder Hyperventilation (paco 2 33 mmhg) 4 Leukozytose ( /ml) oder Leukopenie ( 4000/ml) oder 10 % unreife Neutrophile Von Sepsis spricht man dann, wenn die Ursache das SIRS eine Infektion ist. Eine schwere Sepsis liegt vor, wenn mindestens eine Organdysfunktion nachzuweisen ist, z. B.:
14 248 Kapitel Schock und Schockformen 4 akute Enzephalopathie: eingeschränkte Vigilanz, Desorientiertheit, Unruhe, Delirium 4 Thrombozytopenie: Thrombozytenabfall auf unter /ml 4 arterielle Hypoxämie: pao 2 75 mmhg unter Raumluft 4 renale Dysfunktion: Diurese von 0,5 ml/kg/h 4 metabolische Azidose: Base Excess 5 mmol/l Fällt der Blutdruck zusätzlich auf unter 0 mmhg systolisch und müssen trotz Volumentherapie Vasopressoren eingesetzt werden, um den Blutdruck zu stabilisieren, so liegt ein septischer Schock vor. > Sepsis = SIRS aufgrund einer Infektion Schwere Sepsis = Sepsis plus akute Organdysfunktion Septischer Schock = Sepsis plus Hypotonie trotz Volumengabe Hyperdynamer und hypodynamer Schock. Der septische Schock tritt in 2 klinischen Ausprägungen auf: 4 Hyperdynamer Schock (»warmer Schock«;»roter Schock«): Der hyperdyname Schock unterscheidet sich klinisch erheblich von anderen Schockformen. Die Patienten sind tachykard und hypotensiv, jedoch häufig mit gut durchbluteter, warmer Haut und sofern in der Klink gemessen erhöhtem Herzzeitvolumen (präklinisches Zeichen: normale kapillare Reperfusionszeit). Voraussetzung für einen hyperdynamen Schock sind eine ausreichende Volumenfüllung des Gefäßsystems und eine ausreichende Herzfunktion. Ohne adäquate Volumentherapie oder bei schwerer Herzinsuffizienz kann eine hyperdyname Kreislaufsituation nicht lange aufrechterhalten werden. 4 Hypodynamer Schock (»kalter Schock«;»weißer Schock«): Ohne Volumensubstitution oder bei mangelnden körpereigenen Kompensationsmechenismen entwickelt sich der prognostisch erheblich ungünstigere hypodyname Schock mit niedrigem Herzzeitvolumen und blasser, kalter Haut. Die Letalität des hypodynamen Schocks ist sehr hoch. > Der septische Schock verläuft heute in der Klinik unter adäquater Therapie zunächst meist als hyperdynamer Schock. Präklinische Therapie. Die allgemeine notfallmedizinische Therapie besteht vor allem in der Aufrechterhaltung eines ausreichenden arteriellen Drucks durch Volumentherapie und vasopressorische Katecholamine. Im schweren Schock sind in initial aufgrund der ausgeprägten Vasoplegie und mikrovaskulären Permeabilitätsstörung oft große Mengen an Volumenersatzlösungen und sehr hohe Katecholamindosen notwendig. Hierbei gilt Noradrenalin heute als Katecholamin der Wahl.
15 .6 SIRS, Sepsis und septischer Schock 24 Therapie in der Klinik. Die frühzeitige adäquate Sepsistherapie hat entscheidenden Einfluss auf die Prognose des Patienten. Aktuell gibt es von der Deutschen Sepsisgesellschaft (DSG) geförderte Bestrebungen, die erwiesenermaßen wirksamen Therapiemaßnahmen in sog.»sepsisbündeln«zusammenzufassen; für die Akuttherapie ist das»frühe Sepsis-Bündel«entscheidend (. Tab..5). Die initiale Laktatkonzentration im Blut korreliert mit der Schwere der Sepsis und sollte daher frühmöglichst bestimmt werden. Nach Abnahme von Blutkulturen ist dann zügig eine hochdosierte Antibiotikatherapie erforderlich. Diese muss zunächst ohne Kenntnis des auslösenden Erregers erfolgen, d. h. als sog. kalkulierte Interventionstherapie. Hierfür reicht nach den DSG-Empfehlungen 2005 in den meisten Fällen eine Monotherapie mit einem der folgenden Breitspektrum-β-Laktamantibiotika aus: Piperacillin/Tazobactam, Ceftazidim, Cefepim, Imipenem/Cilastatin oder Meropenem; die Kombination mit einem Aminoglykosid, wie früher empfohlen, ist offenbar nicht effektiver als eine Monotherapie, und für die beliebte Kombination mit einem Chinolon (z. B. Ciprofloxacin) gibt es keine Daten. Zur genaueren Steuerung der hämodynamischen Therapie in der Frühphase der Sepsis hat sich heute die zentralvenöse Sättigung (scvo 2 ) etabliert, d.h. die in einer aus einem zentralen Venenkatheter gewonnenen Blutprobe gemesene Sauerstoffsättigung (Normwert: 70 75%). Ziel der frühen hämodynamischen Therapie ist eine scvo 2 > 70 % (sog.»early Goal Directed Therapy«). Außerdem hat sich gezeigt, dass durch weitere adjunktive Therapiemaßnahmen die Prognose des Patienten im septischen Schock verbessert werden kann (späteres Sepsis Bündel,. Tab..5).. Tab..5. Therapiemaßnahmen bei Sepsis nach den Empfehlungen des Institute for Healthcare Improvement 2006 (IHI) Frühes Sepsis-Bündel (sepsis resuscitation bundle) 5 Serumlaktat messen 5 Blutkulturen vor der Antibiotikagabe 5 Breitspektrumantibiotika innerhalb von 1 h nach Aufnahme auf die Intensivstation 5 bei Hypotension und/oder Laktat > 4 mmol/l: Volumentherapie (Kristalloide oder Kolloide, mind. 20 bzw. 10 ml/kg) und Vasopressoren bis zu einem MAP > 65 mmhg 5 bei trotz Flüssigkeitsgabe weiterhin per sistierender Hypotension (= septischer Schock) oder Laktazidose (Laktat > 4 mmol/l): ZVD > 8 mmhg und ScvO 2 > 70 % erzielen durch Volumengabe ± Dobutamin ± Bluttransfusion Späteres Sepsis Bündel (sepsis management bundle) 5 Low-dose Steroidgabe für Patienten im septischen Schock (z. B. 250 mg Hydrokortison pro Tag) 5 aktiviertes Protein C (Drotrecogin alfa) bei schwerem Verlauf (24 µg/kg/h über 6 h) 5 Blutglukose < 150 mg/dl (8,3 mmol/l) einstellen, ggf. durch Insulingabe 5 inspiratorischen Atemwegsdruck < 30 mbar bei beatmeten Pa tienten
16 250 Kapitel Schock und Schockformen s Praktisches Vorgehen Therapie des septischen Schocks: 5 Infusionstherapie mit Kristalloiden und/oder Kolloiden (oft sind im schweren Schock initial mehrere Liter erforderlich) 5 bei persistierender Hypotension zusätzlich Vasopressoren wie Noradrenalin oder Dopamin, im schweren Schock oft in hoher Dosierung 5 Atemwegssicherung, Sauerstoffzufuhr, ggf. Intubation und Beatmung. 5 Zusätzliche Therapie in der Klinik: 5 sofortige Gabe von Breitspektrum-β-Laktamantibiotika (nach Abnahmen von 1 2 Blutkulturen); die Gabe von zunächst z. B. 1 g Meropenem ist in den meisten Fällen effektiv und ausreichend (Meropenem 3 1 g/die i.v.) 5 Volumentherapie (Anhalt: ml RL rasch i.v.), ggf. plus Dobutamin (Anhalt: 5 10 µg/kg/min), ggf. + Transfusionstherapie (»Early Goal Directed Therapy«) 5 zügige chirurgische Herdsanierung, wenn möglich 5 Kortikosterioidsubstitution: ca. 250 mg Hydrokortison pro Tag 5 ggf. aktiviertes Protein C (APC, Drotrecogin) 24 µg/kg/h über 6 h
Ute Gritzka. Hämatologisch- Onkologisches. Speziallabor
 Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
QSB Notfallmedizin - 3. Klinisches Jahr 2006/2007, mittwochs Uhr / HS Chirurgie. Das Akute Abdomen
 Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Notfallpharmakotherapie bei Anaphylaxie. Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München
 Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Sono-Grundkurs für Tiermediziner
 Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Notfallmedizin. Bearbeitet von Thomas Ziegenfuß
 Notfallmedizin Bearbeitet von Thomas Ziegenfuß 7., überarbeitete Auflage 2016. Buch. XX, 572 S. Softcover ISBN 978 3 662 52774 0 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische
Notfallmedizin Bearbeitet von Thomas Ziegenfuß 7., überarbeitete Auflage 2016. Buch. XX, 572 S. Softcover ISBN 978 3 662 52774 0 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische
Schock. Veranstaltungen des Bildungsinstituts. Folie 1
 Schock 1 Folie 1 Definition Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit permanentem Sauerstoffmangel an lebenswichtigen Organen, die zur Störung des Zellstoffwechsels
Schock 1 Folie 1 Definition Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit permanentem Sauerstoffmangel an lebenswichtigen Organen, die zur Störung des Zellstoffwechsels
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock. Pharmakologische Therapie und Mikrozirkulation
 Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Anaphylaktischer Schock
 Anaphylaktischer Schock PD Dr. med. J. P. Roesner Klinik für Anästhesiologie Südstadtklinikum Klinik & Poliklinik für Anästhesiologie und Intensivtherapie Direktorin: Frau Prof. Dr. med. G. Nöldge-Schomburg
Anaphylaktischer Schock PD Dr. med. J. P. Roesner Klinik für Anästhesiologie Südstadtklinikum Klinik & Poliklinik für Anästhesiologie und Intensivtherapie Direktorin: Frau Prof. Dr. med. G. Nöldge-Schomburg
Allgemeine Pathologie Kreislaufstörungen
 Allgemeine Pathologie Kreislaufstörungen 11. Teil Kreislauf-Schock Kreislauf-Schock (1): Definition: akutes, generalisiertes Kreislaufversagen mit Mangeldurchblutung der Enstrombahn lebenwichtiger Organe
Allgemeine Pathologie Kreislaufstörungen 11. Teil Kreislauf-Schock Kreislauf-Schock (1): Definition: akutes, generalisiertes Kreislaufversagen mit Mangeldurchblutung der Enstrombahn lebenwichtiger Organe
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Conflict of interest. Anaphylaktischer Schock. Nach diesem Vortrag Maßnahmen. Effekt 20% 80% 80% 20%
 Conflict of interest European Resuscuitation Council (ERC) Anaphylaktischer Schock Dr. Katrin Schwerdtfeger, DESA Klinikum Traunstein Anästhesie, Intensivmedizin und Schmerztherapie Nach diesem Vortrag......erkennen
Conflict of interest European Resuscuitation Council (ERC) Anaphylaktischer Schock Dr. Katrin Schwerdtfeger, DESA Klinikum Traunstein Anästhesie, Intensivmedizin und Schmerztherapie Nach diesem Vortrag......erkennen
Zu unterscheiden ist zwischen Sepsis, schwerer Sepsis und septischem Schock.
 Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Katecholamine in der Intensivmedizin
 Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
4.3 Anaphylaxie (anaphylaktischer Schock)
 4 Notfälle in Anaphylaxie 4.3 4.3 Anaphylaxie Definition Die Anaphylaxie wird definiert als eine schwere, lebensbedrohliche und generalisierte Hypersensitivitätsreaktion. Wenngleich pathophysiologisch
4 Notfälle in Anaphylaxie 4.3 4.3 Anaphylaxie Definition Die Anaphylaxie wird definiert als eine schwere, lebensbedrohliche und generalisierte Hypersensitivitätsreaktion. Wenngleich pathophysiologisch
Hämodynamisches Monitoring. Theoretische und praktische Aspekte
 Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
TRAUMA EPIDEMIOLOGIE: TRAUMA. 3-gipfelige Letalitätskurve. Letalität: Trauma NOTARZT REFRESHERKURS 2017
 MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
Sepsis aus der Sicht des Klinikers
 Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen Konsequenzen aus der Prüfung der Vitalfunktionen 18
 Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
Der akute Notfall in der Arbeitsmedizin
 Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Logbuch der Notfallmedizin
 W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
Volumenzufuhr beim. Notfallpatienten
 Volumenzufuhr beim W. Mottl Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Wann Wie Wie viel Womit Flüssigkeitsräume Plasmawasser : Interstitium = 1 :
Volumenzufuhr beim W. Mottl Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Wann Wie Wie viel Womit Flüssigkeitsräume Plasmawasser : Interstitium = 1 :
COOH. Katecholamine. Dopa. Adrenalin. Decarboxylase. Transferase NH 2 HO H N. Dopamin. Noradrenalin. Dobutamin
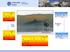 OH HO COOH HO HO Adrenalin HN Katecholamine HO Dopa NH 2 Transferase Decarboxylase OH HO HO NH 2 HO Noradrenalin NH 2 HO H N OH HO Dopamin HO Dobutamin Sympathomimetika Katcholaminrezeptoren: In Haut-
OH HO COOH HO HO Adrenalin HN Katecholamine HO Dopa NH 2 Transferase Decarboxylase OH HO HO NH 2 HO Noradrenalin NH 2 HO H N OH HO Dopamin HO Dobutamin Sympathomimetika Katcholaminrezeptoren: In Haut-
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung. Katecholamine im kardiogenen Schock: hilfreich, nutzlos oder gefährlich?
 Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Störung vitaler Funktionen Herz-Kreislauf. Herzkreislaufstillstand
 Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
Reanimation des Polytraumatisierten vergebene Liebesmühe?
 Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
Notfälle im Kindesalter
 Maren Tomaske Klinik für Kinder und Jugendliche, Stadtspital Triemli 1. Respiratorische Notfälle 2. Schock 3. Fieberkrampf 4. Be alert 1 Besonderheiten beim Kind Atemwege Zunge grösser in Relation zum
Maren Tomaske Klinik für Kinder und Jugendliche, Stadtspital Triemli 1. Respiratorische Notfälle 2. Schock 3. Fieberkrampf 4. Be alert 1 Besonderheiten beim Kind Atemwege Zunge grösser in Relation zum
Hypothermie nach Reanimation
 Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Anaphylaxie bei Kindern. T Nicolai, Univ. Kinderklinik München
 Anaphylaxie bei Kindern T Nicolai, Univ. Kinderklinik München Anaphylaxie: Definition Akute IgE-vermittelte Reaktion auf Antigen vorbestehende Sensibilisierung Fern- bzw. generalisierte Reaktion Wirkung
Anaphylaxie bei Kindern T Nicolai, Univ. Kinderklinik München Anaphylaxie: Definition Akute IgE-vermittelte Reaktion auf Antigen vorbestehende Sensibilisierung Fern- bzw. generalisierte Reaktion Wirkung
Schwere Blutungen. Allgemein:
 Schwere Blutungen Allgemein: Eine Blutung ist das Austreten von Blut aus einem beliebigen Bereich der Blutbahn bzw. des Blutkreislaufs. Blutungen können nach außen aus dem Körper austreten oder nach innen
Schwere Blutungen Allgemein: Eine Blutung ist das Austreten von Blut aus einem beliebigen Bereich der Blutbahn bzw. des Blutkreislaufs. Blutungen können nach außen aus dem Körper austreten oder nach innen
Anästhesie bei Bauchaortenaneurysma
 Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Hämodynamische Stabilisierung praxisnah umgesetzt
 DAC 2006 Leipzig, 17. bis 20. Mai 2006 Hämodynamische Stabilisierung praxisnah umgesetzt Andreas Meier-Hellmann Hämodynamische Stabilisierung praxisnah umgesetzt Welche Werkzeuge haben wir? Volumen zur
DAC 2006 Leipzig, 17. bis 20. Mai 2006 Hämodynamische Stabilisierung praxisnah umgesetzt Andreas Meier-Hellmann Hämodynamische Stabilisierung praxisnah umgesetzt Welche Werkzeuge haben wir? Volumen zur
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Paclitaxel Gemcitabin
 135 16 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2.1 Paclitaxel Gemcitabin Paclitaxel Gemcitabin Fortgeschrittenes Urothelkarzinom
135 16 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2.1 Paclitaxel Gemcitabin Paclitaxel Gemcitabin Fortgeschrittenes Urothelkarzinom
Aspekte der hämodynamischen Stabilisierung im septischen Schock
 Aspekte der hämodynamischen Stabilisierung im septischen Schock Stefan John Medizinische Klinik 4 Nephrologie / Intensivmedizin Klinikum Nürnberg Universität Erlangen - Nürnberg Klinikum Nürnberg 20.04.2010
Aspekte der hämodynamischen Stabilisierung im septischen Schock Stefan John Medizinische Klinik 4 Nephrologie / Intensivmedizin Klinikum Nürnberg Universität Erlangen - Nürnberg Klinikum Nürnberg 20.04.2010
9.6 Atemstörungen bei Intoxikationen. 9.7 Kreislaufstörungen bei Intoxikationen. 9.8 Thermische Störung (Hypothermie, Hyperpyrexie) bei Intoxikationen
 9 Intoxikationen 9.6 Atemstörungen bei Intoxikationen Atemstörungen können in Form von Hyperventilation sowie Atemdepression auftreten und werden symptomatisch behandelt (siehe nachfolgendes Kapitel 10
9 Intoxikationen 9.6 Atemstörungen bei Intoxikationen Atemstörungen können in Form von Hyperventilation sowie Atemdepression auftreten und werden symptomatisch behandelt (siehe nachfolgendes Kapitel 10
Akute Störungen des Gastrointestinalsystems
 Akute Störungen des Gastrointestinalsystems C. F. Dietrich Supplementband zu Aktuelle Notfallmedizin in der Praxis Hrsg. W. F. Dick, P. Lemburg, H.-P. Schuster spitta Inhalt Einleitung 9 Leitsymptom: Übelkeit
Akute Störungen des Gastrointestinalsystems C. F. Dietrich Supplementband zu Aktuelle Notfallmedizin in der Praxis Hrsg. W. F. Dick, P. Lemburg, H.-P. Schuster spitta Inhalt Einleitung 9 Leitsymptom: Übelkeit
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Allergie und Anaphylaxie Schulung für Pflegepersonal Allergische Reaktion/Anaphylaxie Definition: Eine Allergie ist eine überschießende
U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Allergie und Anaphylaxie Schulung für Pflegepersonal Allergische Reaktion/Anaphylaxie Definition: Eine Allergie ist eine überschießende
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Störungen der Herzfunktionen
 Störungen der Herzfunktionen Angina Pectoris Definition: vorübergehender Sauerstoffmangel am Herzmuskel durch eine verengte oder spastische Koronararterie ohne Gewebsuntergang (reversible Myokardischämie)
Störungen der Herzfunktionen Angina Pectoris Definition: vorübergehender Sauerstoffmangel am Herzmuskel durch eine verengte oder spastische Koronararterie ohne Gewebsuntergang (reversible Myokardischämie)
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
y Schnell: y Organisiert: y Strukturiert: y Puls suchen, y Druckpunkt suchen,
 1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
Bestimmte infektiöse und parasitäre Krankheiten
 1 Enterokolitis durch Clostridium difficile 1.1 Medizin-Shortcuts 1.1.1 Medizinische Erläuterung Der Erreger Clostridium difficile kommt ubiquitär in der Umwelt und im Magen- Darm-Trakt von Mensch und
1 Enterokolitis durch Clostridium difficile 1.1 Medizin-Shortcuts 1.1.1 Medizinische Erläuterung Der Erreger Clostridium difficile kommt ubiquitär in der Umwelt und im Magen- Darm-Trakt von Mensch und
Pflege bei Erkrankungen der Niere
 ?... 13 1. a) Nennen Sie die Ursachen, Symptome und Therapie bei Hyperhydratation. b) Unterscheiden Sie Hyperkaliämie und Hypokaliämie hinsichtlich Ursachen, Symptome und Therapie voneinander. ...! 1.
?... 13 1. a) Nennen Sie die Ursachen, Symptome und Therapie bei Hyperhydratation. b) Unterscheiden Sie Hyperkaliämie und Hypokaliämie hinsichtlich Ursachen, Symptome und Therapie voneinander. ...! 1.
Katecholamine in der Intensivtherapie wannund welche?
 Katecholamine in der Intensivtherapie wannund welche? Physiologische Grundlagen I Synthese der Katecholamine: das NNM produziert Katecholamine im Verhältnis: 80% Adrenalin, 20% Noradrenalin das NNM ist
Katecholamine in der Intensivtherapie wannund welche? Physiologische Grundlagen I Synthese der Katecholamine: das NNM produziert Katecholamine im Verhältnis: 80% Adrenalin, 20% Noradrenalin das NNM ist
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Erkrankungen von Kehlkopf, Trachea und Bronchien. Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs
 Erkrankungen von Kehlkopf, Trachea und Bronchien Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Krupp UnterKrupp versteht man akute Erkrankungen des Respirationstraktes mit den Leitsymptomen Husten und
Erkrankungen von Kehlkopf, Trachea und Bronchien Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Krupp UnterKrupp versteht man akute Erkrankungen des Respirationstraktes mit den Leitsymptomen Husten und
Abfall des Herzzeitvolumens. Anstieg der Herzfrequenz Engstellung der Gefäße
 6. Schock Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit daraus resultierendem, permanenten Sauerstoffmangel (Hypoxie) lebenswichtiger Organe, die zum Zelltod führen
6. Schock Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit daraus resultierendem, permanenten Sauerstoffmangel (Hypoxie) lebenswichtiger Organe, die zum Zelltod führen
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Kardiogener Schock
 Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Delegation: IV Zugang, Infusion, verletzte Person
 Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen...16
 Inhaltsverzeichnis Vorwort zur 3. Auflage n 7 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.7 Diagnostik der vitalen Funktionsstörungen...16 3.1.1 Prüfung der Bewusstseinslage...
Inhaltsverzeichnis Vorwort zur 3. Auflage n 7 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.7 Diagnostik der vitalen Funktionsstörungen...16 3.1.1 Prüfung der Bewusstseinslage...
SEPSIS Therapie auf der Intensivstation
 SEPSIS Therapie auf der Intensivstation Sebastian Maier Schwerpunkt Internistische Notfall- und Intensivmedizin Universitätsklinikum Würzburg Einleitung Sepsis Definition: Invasion von Mikroorganismen
SEPSIS Therapie auf der Intensivstation Sebastian Maier Schwerpunkt Internistische Notfall- und Intensivmedizin Universitätsklinikum Würzburg Einleitung Sepsis Definition: Invasion von Mikroorganismen
NOTFALLMEDIKAMENTE. PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover
 NOTFALLMEDIKAMENTE PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover NOTFÄLLE Aufteilung nach Fachgebieten 5.019 NEF Einsätze ORTH AUG HNO GYN PSY PÄD NCH 0,1 0,2 0,2 0,8 2,2
NOTFALLMEDIKAMENTE PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover NOTFÄLLE Aufteilung nach Fachgebieten 5.019 NEF Einsätze ORTH AUG HNO GYN PSY PÄD NCH 0,1 0,2 0,2 0,8 2,2
TSS versus TRALI. Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden
 TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
Volumenzufuhr bei Notfallpatienten
 Volumenzufuhr bei Notfallpatienten W. Mottl Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Volumenzufuhr bei Notfallpatienten W. Mottl Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Bewährung im ewigen Eis Die Spur zu neuer Energie
 Karsivan Bewährung im ewigen Eis Die Spur zu neuer Energie Effizientere Herzleistung durch Karsivan Leistungstest unter extremen Bedingungen Rettungshunde wurden am Mont Blanc auf Höhe verschiedenen Belastungstests
Karsivan Bewährung im ewigen Eis Die Spur zu neuer Energie Effizientere Herzleistung durch Karsivan Leistungstest unter extremen Bedingungen Rettungshunde wurden am Mont Blanc auf Höhe verschiedenen Belastungstests
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Sepsis: Therapieleitlinien Thomas Staudinger Universitätsklinik für Innere Medizin I Intensivstation 13.i2 Wien
 Sepsis: Therapieleitlinien 2008 Thomas Staudinger Universitätsklinik für Innere Medizin I Intensivstation 13.i2 Wien SIRS Sepsis Schwere Sepsis Schock 2 Symptome: Temp >38 C / 90bpm AF >20bpm
Sepsis: Therapieleitlinien 2008 Thomas Staudinger Universitätsklinik für Innere Medizin I Intensivstation 13.i2 Wien SIRS Sepsis Schwere Sepsis Schock 2 Symptome: Temp >38 C / 90bpm AF >20bpm
Sepsis & septischer Schock
 Sepsis und septischer Schock Sepsis & septischer Schock Lukas Hunziker Med. Intensivstation Universitätsspital Basel Definition Epidemiologie Pathophysiologie Diagnostik Therapie Systemic Inflammatory
Sepsis und septischer Schock Sepsis & septischer Schock Lukas Hunziker Med. Intensivstation Universitätsspital Basel Definition Epidemiologie Pathophysiologie Diagnostik Therapie Systemic Inflammatory
SEPTISCHE ERKRANKUNGEN IM KINDES- UND JUGENDALTER. Uwe Klingkowski, Kinderklinik Innsbruck. Meinerseits bestehen keine Interessenskonflikte
 SEPTISCHE ERKRANKUNGEN IM KINDES- UND JUGENDALTER Uwe Klingkowski, Kinderklinik Innsbruck Meinerseits bestehen keine Interessenskonflikte DEFINITION Sepsis ist ein Krankheitsbild verursacht bzw. charakterisiert
SEPTISCHE ERKRANKUNGEN IM KINDES- UND JUGENDALTER Uwe Klingkowski, Kinderklinik Innsbruck Meinerseits bestehen keine Interessenskonflikte DEFINITION Sepsis ist ein Krankheitsbild verursacht bzw. charakterisiert
PHV-issue: Hydroxyethylstärke (HES) hältige Arzneispezialitäten (Infusionen) Änderungen der Fach- und Gebrauchsinformationen
 Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
FAQ HYPOTENS. Wie soll in diesem Fall bei der Dokumentation vorgehen? Antwort:
 FAQ HYPOTENS Nachdem ich eine arterielle Hypotension mit therapiert habe, beschwert sich der Chirurg bei einer Schulter Arthroskopie, dass ihm der Druck zu hoch sei. Ich gebe nach und senke den Blutdruck
FAQ HYPOTENS Nachdem ich eine arterielle Hypotension mit therapiert habe, beschwert sich der Chirurg bei einer Schulter Arthroskopie, dass ihm der Druck zu hoch sei. Ich gebe nach und senke den Blutdruck
Azidosen, Alkalosen. Störungen der Regulation des Säure-Basen-Haushalts führen zu Alkalosen oder Azidosen.
 Allgemeine Pathologie: Azidosen, Alkalosen Störungen der Regulation des Säure-Basen-Haushalts führen zu Alkalosen oder Azidosen. Sie beruhen im wesentlichen auf Erkrankungen oder Funktionsstörungen der
Allgemeine Pathologie: Azidosen, Alkalosen Störungen der Regulation des Säure-Basen-Haushalts führen zu Alkalosen oder Azidosen. Sie beruhen im wesentlichen auf Erkrankungen oder Funktionsstörungen der
Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3
 Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
Das Polytrauma. Erstversorgung & Management Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1
 Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Pulmonale Notfälle. Veranstaltungen des Bildungsinstituts. Folie 1
 Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Schockzustände können sehr unterschiedliche Ursachen haben. Ausschlaggebend ist, wie das Herz- Kreislauf-System gestört ist.
 Definition eines Schocks Der Schock ist für den Patienten ein lebensbedrohlicher Zustand, verursacht durch akutes Herz-Kreislauf- Versagen. Deshalb ist sofortige ärztliche Behandlung notwendig. Die Gewebedurchblutung
Definition eines Schocks Der Schock ist für den Patienten ein lebensbedrohlicher Zustand, verursacht durch akutes Herz-Kreislauf- Versagen. Deshalb ist sofortige ärztliche Behandlung notwendig. Die Gewebedurchblutung
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Akuttherapie anaphylaktischer Reaktionen
 Akuttherapie anaphylaktischer Reaktionen Notfallmanagement in der Heilpraktiker-Praxis Medikation und Therapiealgorithmus nach AWMF-Leitlinie Arzneimittelverschreibungsverordnung seit 01.03.2011 verschreibungsfrei
Akuttherapie anaphylaktischer Reaktionen Notfallmanagement in der Heilpraktiker-Praxis Medikation und Therapiealgorithmus nach AWMF-Leitlinie Arzneimittelverschreibungsverordnung seit 01.03.2011 verschreibungsfrei
