Zielgerichtete Kreislauftherapie
|
|
|
- Joseph Bäcker
- vor 6 Jahren
- Abrufe
Transkript
1 Internist : DOI /s x Online publiziert: 22. März 2006 Springer Medizin Verlag 2006 Schwerpunktherausgeber W. Seeger, Gießen A. Althoff, Gießen S. Kluge G. Kreymann Klinik für Intensivmedizin, Universitätsklinikum Hamburg-Eppendorf, Hamburg Zielgerichtete Kreislauftherapie Schockbehandlung in Notarztwagen, Notaufnahme und Intensivstation Schock ist ein Zustand verminderter Gewebsperfusion, der zu einem Missverhältnis zwischen Sauerstoffzufuhr und Sauerststoffbedarf führt und dadurch eine Hypoxie vitaler Organe bewirkt. Die Sterblichkeit beträgt bei den häufigsten Schockformen immer noch 50 60% [13, 14]. Da die Prognose von einer unverzüglichen und effizienten Therapie abhängt, sind die schnelle Diagnose des Schocks und das Erkennen der zu Grunde liegenden Ursache von elementarer Bedeutung. Die Minderperfusion kann bedingt sein durch [15]: F ein reduziertes Herzzeitvolumen (kardiogener und obstruktiver Schock), F eine Vasodilatation mit Fehlverteilung des Blutvolumens (distributiver Schock), F ein vermindertes intravasales Volumen (hypovolämischer Schock). Eine Zuordnung der wichtigsten klinischen Schockformen zu diesen der Pathogenese folgenden Hauptformen findet sich in. Tab. 1. Ziel der vorliegenden Arbeit ist es, einen praxisorientierten Gesamtüberblick über das Management des Schockpatienten von der präklinischen Versorgung bis zur Intensivstation zu geben. Zur differenzierten Therapie des hämorrhagischen Schocks sei auf die Übersicht von Voelckel [25] verwiesen, zur Therapie des septischen Schocks sowie des kardiogenen Schocks auf die entsprechenden Artikel in diesem Heft. Therapeutische Optionen Das wichtigste Therapieziel bei der Behandlung eines Patienten im Schock ist nicht das Wiederherstellen eines normalen Blutdrucks sondern einer ausreichenden Gewebeperfusion. Eine Orientierung des therapeutischen Handels allein an den Blutdruckwerten kann zu deletären Folgen für den Patienten führen, da dadurch die Gewebeperfusion u. U. noch weiter vermindert wird. Die wichtigsten therapeutischen Maßnahmen zur Erreichung dieses Ziels sind die Anhebung des intravasalen Volumens und/oder eine Steigerung der kardialen Kontraktilität. Da diese Maßnahmen bei allen Schockformen zum Einsatz kommen, sollen sie zuerst übergreifend beschrieben Der Einsatz von vasokonstriktiven Substanzen sollte nur als eine zusätzliche symptomatische und zeitlich begrenzte Maßnahme angesehen Volumentherapie Zur Volumentherapie werden weltweit Kristalloide, synthetische Kolloide und Albuminpräpärate eingesetzt. Beim hämorrhagischen Schock ist zusätzlich die Substitution zellulärer und plasmatischer Blutbestandteile mit Hilfe von Erythrozyten-, Frischplasma- oder Thrombozytenkonzentraten erforderlich. Kristalloide Als Kristalloide stehen u. a. Ringer-Lösung und NaCl 0,9% zur Verfügung. Glukose 5% sollte obwohl isoton nicht zur Volumentherapie eingesetzt werden, da nach der Verstoffwechselung der Glukose freies Wasser resultiert. Ringer-Laktat-Lösungen sollten bei Schockpatienten mit gestörtem Laktatmetabolismus oder Schädel-Hirn-Trauma ebenfalls nicht angewendet Kristalloide enthalten keine Makromoleküle, sodass sie sich relativ schnell zwischen Intravasalraum und Interstitium verteilen. Sie verbleiben nur zu ca. 30% intravasal, ihr Volumeneffekt ist daher gering und zeitlich sehr limitiert: Verglichen mit Kolloiden ist etwa die 4fache Menge zum Ausgleich eines identischen intravasalen Volumendefizits erforderlich. Kristalloide sind von daher weniger geeignet zur schnellen Kompensation eines großen intravasalen Volumendefizits, sie sind besonders geeignet zum Ausgleich eines generellen, auch das Interstitium betreffenden Flüssigkeitsmangels, z. B. bei Dehydratation. Kolloide Vorteile der kolloidalen Lösungen sind ein deutlich niedrigeres Substitutionsvolumen und eine längere Verweildauer im Intravasalraum. Die in Europa überwiegend verwendeten synthetischen Kolloide sind Hydroxyethylstärke (HES) und Gelantinelösungen [23]. Der Internist
2 Tab. 1 Einteilung der Schockformen 1. Kardiogener Schock Akuter Myokardinfarkt/Komplikationen Dekompensierte Herzinsuffizienz Akute Myokarditis Kardiomyopathie Herzklappenfehler Rhythmusstörungen 2. Obstruktiver Schock Lungenembolie Perikardtamponade Aortenstenose Spannungspneumothorax Hypertroph obstruktive Kardiomyopathie 3. Distributiver Schock Septischer Schock Toxisches Schocksyndrom Anaphylaktischer Schock Neurogener Schock 4. Hypovolämischer Schock Hämorrhagischer Schock Traumatisch Gastrointestinale Blutung Aortendissektion Nicht hämorrhagischer hypovolämischer Schock Renale Flüssigkeitsverluste Gastrointestinale Flüssigkeitsverluste Verlust in den extravasalen Raum Flüssigkeitsverluste über die Haut 5. Nicht eindeutig zuzuordnen Morbus Addison Myxödemkoma Intoxikatonen HES-Lösungen werden nach Konzentration (3%, 6%, 10%), Molekulargewicht (70, 130, 200, 450 kd) und Substitutionsgrad (0,4 0,7) unterschieden. Je höher die Konzentration desto ausgeprägter ist der Volumeneffekt, die Verweildauer wird durch den Substitutionsgrad und das Molekulargewicht bestimmt. HES-Lösungen können unterteilt werden in isoonkotische Lösungen wie 6% HES 200/0,5 oder 6% HES 130/0,4 oder hyperonkotische Lösungen wie 10% HES 200/05. Letztere kommen bei schwerstem hypovolämischem Schock zum Einsatz, da sie einen Einstrom von intrazellulärer Flüssigkeit nach intravasal und dadurch einen zusätzlichen Volumeneffekt bewirken. Zum Ausgleich dieser Verschiebung müssen hyperonkotische Lösungen allerdings im weiteren Verlauf durch kristalloide Lösungen ergänzt Vor allem ältere HES-Lösungen mit hohem Substitutionsgrad wurden mit Nierenfunktionsstörungen in Verbindung gebracht. Dagegen scheinen moderne mittelmolekulare HES-Lösungen (z. B. 6% 130/0,4) keinen negativen Einfluss auf eine vorbestehende Niereninsuffizienz zu haben [24]. Als natürliches Kolloid stehen isoonkotische (5%) oder hyperonkotische (20%) Humanalbuminlösungen zur Verfügung. Kristalloide vs. Kolloide Die Diskussion Kristalloide vs. Kolloide währt seit Jahrzehnten, ohne dass bis heute eine eindeutige Antwort erkennbar ist. Ein Problem der meisten zu diesem Thema erstellten Metaanalysen ist, dass in ihnen Studien mit völlig unterschiedlichen Fragestellungen und völlig unterschiedlicher Methodik zusammengefasst wurden. Zum Beispiel hatte eine 1998 veröffentlichte Metaanalyse der Cochrane-Library [7], die über ein erhöhtes Mortalitätsrisiko unter dem Einsatz von Humanalbumin berichtete, zu weitläufigen Reaktionen selbst in der Laienpresse geführt, die bis heute nicht korrigiert wurden, obwohl eine weitere 2001 veröffentlichte Metaanalyse [26] diese Aussage widerlegt hat. In der bisher größten zu diesem Thema veröffentlichen Einzelstudie, der SA- FE Study [12], wurden 6997 Patienten entweder mit einer 4%igen Albuminlösung oder mit einer 0,9%igen Kochsalzlösung therapiert. Die Kaplan-Meier-Analyse ergab einen nahezu identischen Verlauf der Überlebenswahrscheinlichkeit. Bemerkenswert ist allerdings, dass sich in der prädefinierten Untergruppe der Traumapatienten unter der Therapie mit Humanalbumin eine fast signifikante Tendenz zu einer höheren Sterblichkeit zeigte (relatives Risiko 1,36; 95%-Konfidenzintervall 0,99 1,86), während bei den Patienten mit einer schweren Sepsis unter Humanalbumin eine ebenfalls fast signifikante Tendenz zu einer niedrigeren Mortalität bestand (RR 0,87; 95%-CI 0,74 1,02). Ob eine solche differenzierte Art der Volumentherapie bei den einzelnen Schockformen indiziert ist, muss allerdings noch durch weitere Studien geklärt E Nach heutigem Kenntnistand ist der Zeitpunkt und die Geschwindigkeit der Volumensubstitution wichtiger als die Art des Volumenersatzes. Small-volume resuscitation Das Therapiekonzept der small-volume resuscitation, also die Infusion kleiner Volumina einer hyperosmolaren Lösung, wird von einigen Autoren insbesondere bei schwerem hämorrhagischen Schock und gleichzeitigem Schädel-Hirn-Trauma favorisiert [25]. Diese hypertonen Lösungen enthalten z. B. eine Mixtur aus 7,5% NaCl und 6% Dextran oder 7,2% NaCl und 6% HES. Hauptwirkmechanismus ist eine Mobilisierung von Flüssigkeit aus dem Interstitium in den Intravasalraum. Der Volumeneffekt beträgt hierbei ein Mehrfaches des Infusionsvolumens, sodass initial deutlich weniger Flüssigkeit notwendig ist. Primär werden 4 ml/kgkg in wenigen Minuten infundiert. Die Studienlage ist allerdings auch hier uneinheitlich [6]. Künstliche Sauerstoffträger Eine kausale präklinische Therapie des hämorrhagischen Schocks wäre die Infusion künstlicher Sauerstoffträger wie Perfluorocarbonemulsionen oder zellfreie modifizierte Hämoglobinlösungen. In zahlreichen tierexperimentellen Untersuchungen wurde für beide Substanzklassen ihre Effektivität beim Sauerstofftransport und der Gewebeoxygenierung nachgewiesen. Die bisher vorliegenden klinischen Studien sind jedoch nicht eindeutig, und haben z. T. sogar ein schlechteres Outcome unter einer solchen Therapie gezeigt. Aus diesem Grund sind beide Substanzklassen in Deutschland noch nicht zur Routinetherapie zugelassen [25]. Steigerung der kardialen Kontraktilität Dobutamin führt über die Stimulation der β 1 -Rezeptoren zu einer kardialen Kontraktionssteigerung und wird als primäres Katecholamin beim kardiogenen Schock mit nur geringer Hypotonie eingesetzt. Da die Stimulation der β 2 -Rezeptoren in der Peripherie eher zu einer Nachlastsenkung führt, kann Dobutamin jedoch bei Fäl- 390 Der Internist
3 Zusammenfassung Abstract len mit schwerer Hypotonie nicht allein eingesetzt Auch beim septischen Schock mit zusätzlich verminderter kardialer Auswurfleistung sollte Dobutamin additiv zum Noradrenalin gegeben Adrenalin mit seinen gleichzeitig β- und in höheren Dosen α-mimetischen Effekten ist das Katecholamin der ersten Wahl beim anaphylaktischen Schock. Des Weiteren wird es beim kardiogenen und septischen Schock als ultima ratio eingesetzt. Dopamin tritt in den neueren Empfehlungen mehr und mehr in den Hintergrund. Beim kardiogenen Schock wird statt Dopamin heute das besser steuerbare Dobutamin bevorzugt. Unserer Meinung nach kann bei Patienten im Schock auf den Einsatz von Dopamin verzichtet Für Dopexamin gibt es sowohl beim kardialen als auch beim septischen Schock keine klare Datenlage, ein Einsatz wird nicht empfohlen. Der Einsatz von Phosphodiesterasehemmern und Kalziumsensitizern bedarf eines differenzierten intensivmedizinischen Monitorings und spielt in der initialen Notfalltherapie des Schocks keine Rolle. Vasokonstriktion Das früher zur Behandlung leichter Hypotonien eingesetzte Akrinor (eine Mischung aus Cafedrin und Theodrenalin) ist seit dem nicht mehr im Handel. Noradrenalin hat eine ausgeprägte α- mimetische und nur geringe positiv inotrope Wirkung. Es gilt als das Katecholamin der ersten Wahl beim distributiven Schock, zudem wird es additiv zu Dobutamin bei therapierefraktärer Hypotonie im kardiogenen Schock eingesetzt. Weitere Anwendungsmöglichkeiten sind eine unter Adrenalin persistierende schwere Hypotonie im anaphylaktischen Schock oder der volumenrefraktäre hypovolämische Schock. In höheren Dosen wirkt Dopamin über eine Stimulation der α-rezeptoren wie Noradrenalin vasokonstriktorisch. Auf Grund der schlechteren Steuerbarkeit sollte unserer Meinung nach Dopamin auch bei dieser Indikation nicht mehr Internist : DOI / s x Springer Medizin Verlag 2006 S. Kluge G. Kreymann Zielgerichtete Kreislauftherapie Schockbehandlung in Notarztwagen, Notaufnahme und Intensivstation Zusammenfassung Bei allen Schockformen hängt die Prognose im Wesentlichen von einer unverzüglichen und effizienten Therapie ab. Deshalb sind die schnelle Diagnosestellung und das Erkennen der zu Grunde liegenden Ursache von elementarer Bedeutung für den weiteren Verlauf der Erkrankung. Mit Ausnahme des kardiogenen Schocks ist bei allen Schockformen eine frühzeitige und ausreichende Volumentherapie essenziell. Für den septischen Schock konnte gezeigt werden, dass eine an der zentralvenösen Sättigung orientierte Schocktherapie zu einer Mortalitätssenkung führen kann. Für die invasiveren, im Rahmen der Intensivtherapie angewandten Monitoringverfahren sind entsprechende Algorithmen in Entwicklung; ihr Wirksamkeitsnachweis steht allerdings noch aus. Neue Entwicklungen betreffen die adjunktive Sepsistherapie und den Einsatz von Vasopressin, der allerdings noch nicht abschließend beurteilt werden kann. Schlüsselwörter Schock Kardiogener Schock Septischer Schock Hypovolämischer Schock Anaphylaxie Targeted cardiovascular therapy: shock treatment in ambulance, emergency room and intensive care unit Abstract Since the prognosis for all forms of shock essentially depends on immediate and effective therapy, early diagnosis and determination of the underlying cause are of central importance to the disease course. Except for cardiogenic shock, all forms of shock require early and adequate fluid substitution. It has previously been shown that septic shock treatment guided by central venous oxygen saturation may lead to a reduction in mortality in patients with septic shock. Similar therapeutic strategies are currently being developed for the more invasive monitoring procedures used in intensive care, but their effectiveness has to yet to be proven. Novel therapeutic approaches for the treatment of septic shock include improved adjunctive sepsis therapy and the use of vasopressin. However, the effectiveness of the latter treatment option cannot yet be conclusively assessed. Keywords Shock Cardiogenic shock Septic shock Hypovolemic shock Anaphylactic shock Der Internist
4 Abb. 1 8 Hämodynamische Effekte von Vasopressin bei Patienten mit schwerem vasodilatatorischem Schock. (SS: septischer Schock, PS: Schock nach kardiochirurgischem Eingriff, SIRS: systemic inflammatory response syndrome, MAP: mittlerer arterieller Druck, SVR: systemischer Gefäßwiderstand, NE: Noradrenalinbedarf, PCWP: pulmonalkapillärer Verschlussdruck; aus [20]) 392 Der Internist eingesetzt und durch Noradrenalin ersetzt Beim volumenrefraktären hypovolämischen Schock, der sich unter Noradrenalin nicht ausreichend stabilisieren lässt, kann der Einsatz von Adrenalin erwogen Das körpereigene Hormon Vasopressin (antidiuretisches Hormon = ADH) und seine Analoga sind in den letzten Jahren in den Mittelpunkt des Interesses gerückt. Vasopressin wird bei Erhöhung der Plasmaosmolalität und Hypovolämie ausgeschüttet; es bewirkt eine ausgeprägte Vasokonstriktion und führt zu einer Wasserretention in der Niere. Die Anwendung von Vasopressin wurde bislang bei therapierefraktärem Kammerflimmern als Alternative zu Adrenalin (Dosis: 40 U i.v.) empfohlen. Neuere Daten belegen jedoch eine Wirksamkeit sowohl beim septischen als auch beim hämorrhagischen Schock [9, 18]. Mehrere Untersucher konnten zeigen, dass eine niedrig dosierte additive Vasopressingabe im septischen Schock zu einer Steigerung des mittleren arteriellen Drucks (MAD) und der Urinproduktion führt. Luckner et al. [20] untersuchten in der bisher größten Analyse retrospektiv 316 Patienten mit fortgeschrittenem vasodilatorischem Schock. Alle Patienten hatten eine fixe Dosis von 4 U/h Vasopressin zusätzlich zu Noradrenalin erhalten, um einen MAD >70 mmhg aufrechtzuerhalten. Nach Gabe von Vasopressin zeigten sich ein signifikanter Anstieg des MAD und des systemischen Gefäßwiderstands (SVR) sowie ein Abfall von Herzfrequenz und zentralvenösem Druck. Auch hier konnte beobachtet werden, dass die Noradrenalindosis bereits nach kurzer Zeit signifikant reduziert werden konnte (. Abb. 1). Allerdings fand sich bei 69% der Patienten ein Bilirubinanstieg und bei 73% ein Abfall der Thrombozyten. Auch beim unkontrollierten traumatischen hämorrhagischen Schock gibt es tierexperimentelle Daten und erste klinische Fallberichte, wonach Vasopressin als zusätzlicher Vasopressor zu einer Kreislaufstabilisierung führt. Die Datenlage zur Anwendung von Vasopressin bei diesen Schockformen ist allerdings noch sehr limitiert, zudem besteht ein potenziell nachteiliger Effekt auf die Mikrozirkulation, insbesondere auf den mesenterialen Blutfluss. Von den meisten Autoren wird deshalb Vasopressin zzt. nur als ultima ratio empfohlen, die aktuellen Leitlinien empfehlen den Einsatz bei unter Noradrenalin refraktärem septischem Schock in einer Dosis von 0,01 0,04 E/min i.v. [8]. Terlipressin hat im Vergleich zu Vasopressin eine deutlich längere Halbwertzeit (ca. 6 h). Zugelassen ist Terlipressin (wie auch Vasopressin) für die Therapie der Ösophagusvarizenblutung, des Weiteren wird es beim hepatorenalen Syndrom eingesetzt. Terlipressin führt zu einer Reduktion des Blutflusses im Splanchnikusgebiet mit konsekutiver Senkung des Pfortaderdrucks. Terlipressin führt außerdem ebenfalls zu einer Erhöhung des MAD im septischen Schock, die Studienlage ist hier allerdings sehr begrenzt. Das langwirksame synthetische Vasopressinderivat Desmopressin (Minirin ) wird zur Therapie des Diabetes insipidus sowie als Antihämorrhagikum (bewirkt eine Freisetzung des von Willebrand-Fak-
5 tors aus dem Endothelzellreservoir) eingesetzt. Es findet in der Schocktherapie keine Anwendung. Schlussfolgerungen Zusammenfassend lässt sich sagen, dass sowohl Vasopressin als auch Terlipressin bei einer katecholaminrefraktären arteriellen Hypotonie zu einer Stabilisierung hämodynamischer Parameter führen können. Bislang konnte jedoch noch keine Studie einen Überlebensvorteil im Vergleich zu einer alleinigen Therapie mit Noradrenalin zeigen. Präklinische Schockbehandlung Das dringlichste Ziel der präklinischen Behandlung ist die Wiederherstellung und Aufrechterhaltung der Vitalfunktionen und der rasche Transport in eine für die Behandlung der vermuteten Erkrankung geeignete Klinik. Diagnostische Maßnahmen und Monitoring Im präklinischen Bereich steht zur Diagnose des Schocks lediglich ein sehr eingeschränktes Repertoire apparativer Messverfahren zur Verfügung: Blutdruckmessgerät, Pulsoxymeter, EKG, Blutzuckermessgerät und Temperaturmessung. In Anbetracht dieser wenigen Messparameter sind eine kurze, aber präzise Anamnese oder Fremdanamnese sowie eine zielorientierte klinische Untersuchung von besonderer Bedeutung und bestimmen den weiteren Verlauf. Der wichtigste Schritt besteht darin, überhaupt zu erkennen, dass der Patient sich im Schock befindet. Leitparameter sind hierbei der systolische Blutdruck und der Schockindex, d. h. das Verhältnis der Herzfrequenz zum systolischen Blutdruck. Systolische Druckwerte <90 mm- Hg in Verbindung mit einem Schockindex >1, also einer Herzfrequenz >90 sind beweisend für die Diagnose Schock, höhere Druckwerte oder ein Index <1 schließen diesen aber nicht mit Sicherheit aus. Im Gegenteil: Auch Patienten mit noch normalen Blutdruckwerten können einen besonders schweren Schock haben. Sie sind in der Lage, den peripheren Widerstand soweit zu steigern, dass noch normale Blutdruckwerte bestehen, allerdings auf Kosten des Blutflusses, der soweit gedrosselt wird, dass nur noch eine absolut unzureichende Organperfusion besteht. > Patienten mit noch normalen Blutdruckwerten können einen besonders schweren Schock haben Aus diesem Grund müssen vor allen Dingen auch die klinischen Zeichen des Schocks beachtet werden: eine blasse, häufig kaltschweißige Haut sowie eine agitierte oder nur noch eingeschränkte Bewusstseinlage. Allerdings findet sich beim
6 als Ausdruck der Herzinsuffizienz geachtet Gestaute Halsvenen bei Oberkörperhochlagerung und periphere Ödeme weisen ebenfalls auf eine kardiale Insuffizienz hin. Mit Hilfe des EKG kann ein akutes Koronarsyndrom oder eine tachykarde Rhythmusstörung als Ursache des Schocks diagnostiziert Ein ebenfalls zwingendes Ziel der körperlichen Untersuchung ist der Ausschluss eines Spannungspneumothorax, der sowohl bei traumatisierten Patienten als auch allerdings sehr selten bei Patienten mit einem Spontanpneumothorax auftreten kann. Hinweise für einen anaphylaktischen Schock ergeben sich aus anamnestischen Angaben zu bekannten Allergien und zur Allergenexposition. Bei der körperlichen Untersuchung ist auf Hauterscheinungen, Atemwegsobstruktion und gastrointestinale Symptome zu achten. 90% aller systemischen allergischen Reaktionen gehen mit einem lokalisiertem oder generalisiertem Erythem, einem Flush oder Pruritus einher. In schweren Fällen kommt es zum Auftreten einer Urtikaria und/oder eines Angioödems. Diese letztere, auch als Quincke-Ödem bezeichnete Verlaufsform kann durch die Schwellung im Pharynx und Larynxbereich zu einer akuten respiratorischen Insuffizienz führen. Vorzeichen hierfür sind Heiserkeit und Stridor. Häufig kommt es auch zu einer bronchialen Obstruktion und/oder zum Auftreten von gastrointestinalen Symptomen wie Übelkeit, Erbrechen, Durchfall oder kolikartigen Besch Fieber, aber auch Hypothermie lassen einen septischen Schock vermuten. Bei gleichzeitigem Vorliegen von Bewusstseinsveränderungen und Petechien muss unbedingt an einen durch Meningokokken induzierten septischen Schock gedacht Die Diagnose eines traumatischen bzw. traumatisch-hämorrhagischen Schocks ergibt sich meist aus den äußeren Umständen (Cave: innere Blutungen bei äußerer Unversehrtheit!). Therapeutische Maßnahmen Abb. 2 8 Therapeutischer Algorithmus zur frühen zielorientierten Therapie bei Patienten mit schwerer Sepsis und septischem Schock in der Notaufnahme. (CVP: zentraler Venendruck, MAP: mittlerer arterieller Druck, S cv O 2 : zentralvenöse Sättigung; aus [21]) septischen Schock in der Frühphase wie auch bei der thyreotoxischen Krise eine warme offene Peripherie. Differenzialdiagnose der Schockformen Nach der Diagnose des Schocks ist das wichtigste Ziel der präklinischen Untersuchung der Ausschluss eines kardiogenen Schocks oder eines Spannungspneumothorax, da diese Zustände ein von allen anderen Schockformen unterschiedliches therapeutisches Vorgehen erfordern. Hinweise für einen kardiogenen Schock ergeben sich aus der Angabe von Angina pectoris oder einer vorbestehenden Herzinsuffizienz. Per Auskultation kann ein Ventrikelseptumdefekt, eine Mitral- oder Aorteninsuffizienz sowie eine höhergradige Aortenstenose diagnostiziert Bei einer kurzen Auskultation der Lungen sollte auf feinblasige Rasselgeräusche Allgemeine Therapiemaßnahmen umfassen die Sauerstoffgabe sowie Lagerung und Schutz vor Auskühlung. Zur Sicherstellung einer ausreichenden Oxygenierung ist die Indikation zur endotrachealen Intubation und kontrollierten Beatmung großzügig zu stellen. Ausreichende Gefäßzugänge zur Infusionstherapie und Medikamentenapplikation sind absolut notwendig: Jeder Patient sollte zumindest 2 großkalibrige periphere Venenzugänge erhalten. Generelle Schocktherapie (Ausnahme: kardiogener Schock!) Mit Ausnahme des kardiogenen Schocks ist bei allen anderen Schockformen eine frühzeitige und ausreichende Volumentherapie essenziell. Ziel des Volumenersatzes ist, ein ausreichendes zirkulierendes Blutvolumen herzustellen, den venösen Rückstrom zum Herzen zu erhöhen und dadurch ein adäquates Herzzeitvolumen (HZV) zu ermöglichen. Dieses trifft sowohl für die hypovolämischen als 394 Der Internist
7 auch für die distributiven und obstruktiven Schockformen zu. In der initialen zeitkritischen präklinischen Versorgung ist bei der Wahl des Volumenersatzmittels unserer Meinung nach eindeutig den Kolloiden der Vorrang zu geben, da diese eine schnellere Korrektur des intravasalen Volumenmangels und dadurch eine frühere Verbesserung der Hämodynamik bewirken. In der Regel kommen hier isoonkotische HES-Lösungen zum Einsatz, bei schweren Fällen kann auch eine hyperonkotische Lösung eingesetzt werden, allerdings muss diese im weiteren Verlauf durch kristalloide Lösungen ergänzt Die Menge der zu infundierenden Lösung richtet sich nach dem klinischen Erfolg: Ziel ist eine erkennbare Verbesserung der Durchblutung der Peripherie, eine Verbesserung der Bewusstseinslage und das Wiederherstellen eines systolischen Blutdruckes von mmhg. Initial sollten ml eines Kolloids gegeben werden, der weitere Volumenbedarf kann dann auch mit Kristalloiden abgedeckt So sehr allerdings bei diesen Schockformen das Primat der Volumentherapie gegenüber dem Einsatz von Katecholaminen gilt, so sollte darüber nicht die Zeitspanne vergessen werden, in der ein normaler Blutdruck wiederhergestellt werden muss. Ist dieses Ziel nicht innerhalb von wenigen Minuten erreicht, sollte zur Überbrückung Noradrenalin eingesetzt Konzept der permissiven Hypotonie Der hämorrhagische Schock stellt eine Sonderform des hypovolämischen Schocks dar, deren pathophysiologische Folgen noch ausgeprägter sind, da es durch den Verlust von Sauerstoffträgern zu einer zusätzlichen Verminderung der Sauerstoffzufuhr kommt. Beim Traumapatienten bewirkt die durch das Trauma induzierte Freisetzung von Mediatoren eine zusätzliche Störung der Makro- und Mikrozirkulation. Die Akutversorgung bedrohlicher Blutungen stellt somit ein besonderes Problem in der präklinischen Notfallmedizin dar. Die Infusion isotoner oder hypertoner HES-Lösungen (s. oben) ist auch der Hauptpfeiler der präklinischen Therapie des hämorrhagischen Schocks. Auch hier sollte bleibt eine rasche Rekompensation aus Noradrenalin zur überbrückenden Stabilisierung eingesetzt Ein wichtiger Unterschied findet sich allerdings in der Zielsetzung: Bei schwerster traumatischer Blutung wird anfangs die zurückhaltende Volumenzufuhr empfohlen, um den mit dem Blutdruck steigenden Volumenverlust sowie jeden Zeitverlust bis zur chirurgischen Versorgung zu vermeiden [2, 10, 17] Hierbei gilt ein MAD von 50 mm Hg bzw. ein systolischer arterieller Druck von mmhg als ausreichend.
8 Abb. 3 9 Mortalitätsdifferenz zwischen Protokoll und Kontrollgruppe bei kritisch kranken Patienten, die mit Hilfe eines pulmonalarteriellen Katheters hämodynamisch optimiert wurden. In den Studien mit einer Mortalität >20% (obere Sektion) wurde eine signifikante Reduktion der Mortalität beobachtet, wenn die hämodynamische Optimierung frühzeitig begonnen wurde. (Aus [16]) 396 Der Internist Auch bei Verdacht auf ein dissezierendes bzw. gedeckt perforiertes Aortenaneurysma sollte der systolische Blutdruck keinesfalls über mmhg angehoben werden [11]. Bei Hinweisen für ein Schädel-Hirn-Trauma sollte dieses Konzept dagegen nicht angewendet Anzumerken ist, dass es sowohl für das Konzept der permissiven Hypotension als auch für die Frage, wie viel und welche Infusionslösungen (Kolloide vs. Kristalloide) in welchen Situationen verabreichtet werden sollten, zurzeit keine ausreichend gesicherten Daten im Sinne der evidenzbasierten Medizin gibt [19]. Therapie des kardiogenen Schocks In der präklinischen Versorgung kommt der Auswahl des Zielkrankenhauses eine zentrale Bedeutung zu, der Transport sollte auf jeden Fall in eine Klinik mit der Möglichkeit zur Akutintervention erfolgen. Eine Voranmeldung über Telefon oder Funk, insbesondere bei Patienten mit kompliziertem Myokardinfarkt ist empfehlenswert, um den Behandlungsablauf zu beschleunigen. Bei fehlender oder nicht sofort erreichbarer Möglichkeit zur akuten Intervention sollte eine prähospitale Lysetherapie erwogen Primäre Therapieziele sind eine Steigerung des HZV durch Verbesserung der
9 Kontraktilität und/oder ein Abbau des pulmonalvenösen Rückstroms. Besteht keine ausgeprägte Hypotonie ist Dobutamin das Katecholamin der Wahl. Hypertone Blutdruckwerte sind keine Kontraindikation zur Dobutamintherapie, da über die Stimulation der β 2 - Rezeptoren in der Peripherie der systemische Widerstand gesenkt wird. Kommt es dennoch zu einem intolerablen Abfall des Blutdrucks, kann auch hier eine vorsichtige Noradrenalingabe erfolgen. Ist auch hierunter keine Stabilisierung zu erzielen, kann als ultima ratio Adrenalin eingesetzt Die Volumentherapie ist abhängig vom klinischen Bild: Bestehen bereits Zeichen der Herzinsuffizienz (Rasselgeräusche, gestaute Halsvenen) sollte primär keine Volumengabe erfolgen. Bestehen diese nicht, kann auch beim kardiogenen Schock mit einer vorsichtigen Volumentherapie begonnen werden, deren klinische Auswirkung allerdings laufend überprüft werden muss. Bei Nachweis von tachykarden Rhythmusstörungen mit konsekutivem Schock sollte umgehend eine elektrische Kardioversion durchgeführt werden, in bestimmten Situationen kann die intravenöse Gabe von Amiodaron sinnvoll sein. Bei bradykarden Herzrhythmusstörungen mit Schocksymptomatik erfolgt initial eine medikamentöse Therapie mit Atropin und/oder Orciprenalin, bei ausgeprägter Hypotension sollte Adrenalin eingesetzt Bleibt diese erfolglos, ist eine passagere Schrittmacheranlage oder externe transkutane Stimulation erforderlich. Therapie des anaphylaktischen Schocks Die wichtigste Initialmaßnahme ist das Stoppen der Allergenzufuhr. Bei allen Patienten mit einer Schwellung im Mund, Pharynx- oder Larynxbereich sollte die Indikation zur Intubation sehr großzügig gestellt werden, da es bei einem Angioödem innerhalb von kürzester Zeit zu einer totalen Verschwellung der Luftwege kommen kann und der Patient dann nur noch mit einer Notkoniotomie gerettet werden kann. Auch bei Patienten mit einem anaphylaktischen Schock besteht die initiale Therapie in der Volumengabe. Allerdings sollte diese nach Meinung der meisten Autoren nicht mit synthetischen Kolloiden sondern mit Kristalloiden durchgeführt werden, um eine eventuelle weitere Unverträglichkeitsreaktion zu vermeiden. Kann mit Hilfe der Volumentherapie kein normaler Blutdruck erzielt werden, ist Adrenalin das Katecholamin der Wahl. Neben der Vasokonstriktion über die α- Rezeptoren und der Kontraktilitätssteigerung über die β 1 -Rezeptoren bewirkt Adrenalin über die Stimulation der β 2 -Rezeptoren eine Weitstellung des Bronchialsystems und wirkt damit auch der allergisch bedingten Bronchokonstriktion entgegen. Zur weiteren Therapie des Bronchospasmus sowie zur Prophylaxe von Rezidivreaktionen und zur Therapie von Spätreaktionen werden zusätzlich Kortikosteroide (z. B mg Prednisolon i.v.) und Antihistaminika (kombinierte Gabe von H 1 - und H 2 -Antagonisten; z. B. 2 mg Clemastin i.v. und 50 mg Ranitidin i.v.) verabreicht [3]. Schockbehandlung in der Notaufnahme Die im vorigen Abschnitt beschriebenen diagnostischen und therapeutischen Schritte sind natürlich auch für die Behandlung in der Notaufnahme zwingend und müssen auch dort sollte dies präklinisch noch nicht geschehen sein primär durchgeführt Die entscheidende Frage bei der Behandlung von Patienten mit einem Schock ist, ob diese durch die in der Notaufnahme zur Verfügung stehenden Maßnahmen innerhalb von kurzer Zeit so stabilisiert werden können, dass die stationäre Weiterbehandlung auf einer Normalstation erfolgen kann, oder ob eine Verlegung auf die Intensivstation erforderlich ist. D. h. bei der Beurteilung des Patienten spielt auch das Tempo der klinischen Veränderung eine wichtige Rolle. Diagnostische Maßnahmen und Monitoring An dieser Stelle soll nicht die gesamte Palette der diagnostischen Maßnahmen diskutiert werden, die in einem Krankenhaus der Maximalversorgung von der Notaufnahme her abgerufen werden können, sondern lediglich Maßnahmen, die bei der zeitkritischen Behandlung von Schockpatienten in der Notaufnahme selbst zur Verfügung stehen. Zusätzlich zu den in bereits in der präklinischen Diagnostik zur Verfügung stehenden Parametern sollten in einer Notaufnahme die folgenden Untersuchungsmethoden möglich sein: ein 12-Kanal- EKG, eine orientierende Sonographie des Herzens und des Abdomens sowie die üblichen Notfalllaborparameter (inkl. Laktat). Zur Differenzialdiagnose der Schockformen in der Klinik eigen sich neben Troponin und D-Dimeren auch neuere Marker wie Procalcitonin (PCT) und die beiden natriuretischen Peptide Brain Natriuretic Peptide (BNP) und N-terminal-proBNP. Bei Verdacht auf einen septischen Schock sollten bakteriologische Untersuchungen wie Abstriche, Blut- und Urinkulturen erfolgen. Zur Kontrolle der Urinausscheidung sollten alle Patienten mit einem Blasenkatheter versorgt Eine Röntgenaufnahme des Thorax im Liegen gehört ebenfalls zur Routine, in den meisten Fällen kann hierdurch ein Pneumothorax oder Hämatothorax ausgeschlossen Aus der Konfiguration der Aorta können sich Hinweise auf ein Aneurysma, aus der Herzsilhouette Hinweise auf eine Tamponade oder ein Vitium ergeben. Eine wichtige differenzialdiagnostische Rolle kommt der transthorakalen Echokardiographie zu. Sie ermöglicht dem geübten Untersucher eine semiquantitative Abschätzung des Volumenstatus, zusätzlich sind Nachweis bzw. Ausschluss folgender Ursachen eines Schocks möglich: F Infarktbedingte Komplikationen wie Perikardtamponade, Papillarmuskelabriss, Ventrikelseptumdefekt, F Verminderte Pumpfunktion des linken und/oder rechten Ventrikels, F Klappenfehlfunktion, F rechtsventrikuläre Dysfunktion bei Lungenembolie, F Erkrankungen der Aorta. Die orientierende Sonographie des Abdomens ermöglicht den Nachweis einer intraabdominellen Blutung oder eines septischen Fokus. Der Internist
10 Zusätzlich sollte die Möglichkeit einer unverzüglich durchführbaren Endoskopie des oberen Gastrointestinaltrakts gegeben sein. Häufig kann eine Blutungsquelle so nicht nur diagnostiziert, sondern gleichzeitig auch interventionell therapiert Ziel der differenzierteren Diagnostik ist die Ursache des Schocks weiter einzugrenzen und den Patienten möglichst schnell einer kausalen Therapie zuleiten zu können. Therapeutische Maßnahmen Die therapeutischen Möglichkeiten in der Notaufnahme entsprechen bei üblicher Ausstattung im Wesentlichen den oben im Rahmen der präklinischen Versorgung aufgeführten therapeutischen Möglichkeiten. Allerdings besteht hier die Möglichkeit, beim hämorrhagischen Schock den Blutverlust durch die Gabe von Erythrozytenkonzentraten und Fresh Frozen Plasma adäquat zu substituieren. Entscheidend ist der klinische Verlauf: Alle Patienten, die nicht bereits durch die präklinischen Maßnahmen oder durch die unmittelbar in der Notaufnahme eingeleiteten Maßnahmen eine deutliche Tendenz zur hämodynamischen Stabilisierung d. h. Blutdruckanstieg, Herzfrequenzabfall und Verbesserung der Bewusstseinslage zeigen, sollten unverzüglich auf eine Intensivstation verlegt Zielgerichtete hämodynamische Therapie Dass eine Erweiterung des Monitorings in der Notaufnahme zu einer signifikanten Verbesserung der therapeutischen Ergebnisse führen kann, zeigt eindrucksvoll die viel zitierte Studie von Rivers [21]. In dieser Studie wurden alle Patienten mit einer schweren Sepsis oder einem septischen Schock mit einem zentralvenösen Katheter versorgt, über den gleichzeitig fiberoptisch die zentralvenöse Sättigung in der oberen Hohlvene gemessen wurde. Durch eine frühe, zielorientierte hämodynamische Therapie konnte die Mortalität von 46,5% auf 30,5% gesenkt Die Zielparameter waren: F zentraler Venendruck von 8 12 mm- Hg, 398 Der Internist F MAD zwischen 65 und 90 mmhg F zentralvenöse Sättigung (S cv O 2 ) >70%, F Hämatokrit >30%. Der therapeutische Algorithmus ist in. Abb. 2 dargestellt. In den ersten 6 h erhielten die Patienten der Early-goal-directed-therapy-Gruppe signifikant mehr Flüssigkeit (4981 ml vs ml), Bluttransfusionen und Dobutamin. Diese Studie unterstreicht exemplarisch die große Bedeutung einer frühzeitigen, aggressiven Kreislaufstabilisierung: Hat sich ein Multiorganversagen erst einmal entwickelt, ist es häufig irreversibel und die Prognose entsprechend schlecht. Die Übertragung dieser Studie auf deutsche Verhältnisse ist allerdings schwierig, da hier in den Notaufnahmen die Insertion eines zentralvenösen Katheters in der Regel nicht üblich ist und auch nicht die Ausstattung zur kontinuierlichen Messung der zentralvenösen Sättigung vorgehalten wird. Die Ergebnisse dieser Studie sind jedoch so beeindruckend, dass konsequenter Weise die Forderung erhoben werden muss, die Notaufnahmen entweder um diese diagnostische und therapeutische Möglichkeit zu erweitern, oder dass alle Patienten mit einem Schock oder zumindest mit einem septischen Schock umgehend auf eine Intensivstation verlegt und dort entsprechend therapiert werden sollten. Schockmanagement auf der Intensivstation Auch auf der Intensivstation sind natürlich die in den vorigen Abschnitten erörterten Punkte zwingend und gelten als durchgeführt. Im Nachfolgenden werden nur die auf der Intensivstation zusätzlich möglichen diagnostischen und therapeutischen Verfahren beschrieben. Diagnostische Maßnahmen und Monitoring Nach Aufnahme auf die Intensivstation sollten alle Patienten im Schock mit einer invasiven Blutdruckmessung über eine arterielle Verweilkanüle versorgt werden, die eine exakte Messung des Blutdrucks auch bei niedrigen Werten oder bei starker Zentralisation erlaubt. Atemabhängige Schwankungen der arteriellen Druckkurve deuten auf ein intravasales Flüssigkeitsdefizit hin. Zusätzlich hierzu stehen unter intensivmedizinischen Bedingungen im Vergleich zur präklinischen Versorgung und zur Notaufnahme 3 unterschiedliche Monitoringverfahren zur Verfügung, die zur Steuerung einer Volumentherapie genutzt werden können. Nach Insertion eines zentralvenösen Katheters können der zentrale Venendruck (ZVD) und die zentralvenöse Sauerstoffsättigung (S cv O 2 ) fiberoptisch kontinuierlich oder per Blutgasanalyse diskontinuierlich gemessen Die zentralvenöse Sättigung dient hier als indirekte Bestimmung des HZV, steigt das HZV, nimmt bei gleicher Sauerstoffaufnahme auch die zentralvenöse Sättigung zu. Über einen Pulmonaliskatheter kann zusätzlich hierzu die gemischt venöse Sauerstoffsättigung (S v O 2 ) sowie der pulmonale Kapillardruck (PCP) gemessen Bei gleichzeitiger Bestimmung kann die arteriovenöse Sauerstoffgehaltsdifferenz (C a v O 2 oder av DO 2 ) bestimmt Mit Hilfe der Injektion gekühlter NaCl-Lösung (Thermodilutionsverfahren) kann das Herzminutenvolumen (HZV) direkt gemessen Während der letzten Jahre wird zunehmend die Methode der transpulmonalen Thermodilution und Pulskonturanalyse (z. B. PiCCO -System) als Alternative zum Einsatz des pulmonalarteriellen Katheters diskutiert und auch praktiziert. Hierzu wird eine spezielle arterielle Kanüle, die ebenfalls über einen Temperatursensor verfügt, in die A. femoralis gelegt und nun an dieser Stelle die Abkühlung des Blutes durch einen in die obere Hohlvene applizierten Kältebolus gemessen und darüber das HZV bestimmt (transpulmonale Thermodilution). Das Verfahren hat gegenüber dem pulmonalarteriellen Katheter den Vorteil der geringeren Invasivität. Darüber hinaus verfügen diese Geräte über Algorithmen, die an Hand der Kontur der Druckkurve nach einer einmal durchgeführten Eichmessung das HZV im weiteren Verlauf kontinuierlich bestimmen können. Ebenso werden weitere,
11 für die Volumentherapie wichtigen Parameter bestimmt: das intrathorakale Blutvolumen (ITBV) und das globale enddiastolische Volumen (GEDV) als Maß des Preloads sowie das extravaskuläre Lungenwasser (EVLW) als Maß eines erhöhten Flüssigkeitsgehalts der Lungen, der entweder Folge einer kardialen Insuffizienz oder einer erhöhten Permeabilität der Lungengefäße sein kann. Die nachfolgend genannten Verfahren sind noch in klinischer Erprobung und werden noch nicht routinemäßig zur Steuerung einer Volumentherapie eingesetzt: F die digitale Analyse der Variabilität der Pulsamplitude in Abhängigkeit vom Respirationszyklus, F die dopplersonographische Bestimmung des HZV mit Hilfe der transösophagealen Echokardiographie (TEE), F die thorakale Impedanzanalyse. Weitere diagnostische Maßnahmen, durch die die Ursache des Schocks abgeklärt werden kann, wie ein CT von Thorax oder Abdomen zur Abklärung einer Lungenembolie oder einer intraabdominellen Blutungsquelle oder ein Linksherzkatheter zur Abklärung der Ursache eines kardiogenen Schocks, ergeben sich aus den individuellen Befunden und sollen an dieser Stelle nicht näher erörtert Therapeutische Maßnahmen Die auf der Intensivstation möglichen therapeutischen Strategien sind im Wesentlichen identisch mit den oben beschriebenen: der Volumenersatz mit Hilfe von Kolloiden oder Kristalloiden, der Einsatz von Katecholaminen zur Steigerung der Kontraktilität sowie die Gabe von Vasokonstritkoren. Allerdings erlauben die oben beschriebenen Monitoringmaßnahmen eine bessere Steuerung der Therapie. Die Ergebnisse der bereits oben dargestellten Studie von Rivers [21] belegen, dass bereits mit den beiden relativ einfach zu erhebenden Parametern ZVD und zentralvenöse Sättigung ein erfolgreiches Therapieregime zur Behandlung des septischen Schocks durchgeführt werden kann. Bemerkt sei noch, dass in dieser 400 Der Internist Studie sowohl Kolloide als auch Kristalloide zur Volumentherapie eingesetzt wurden und der Erfolg nicht von der Art des Volumenersatzes, sondern vielmehr vom Erreichen des Zielparameters abhing. Pathophysiologisch sind keine Gründe erkennbar, warum dieser bei Patienten im septischen Schock evaluierte Algorithmus nicht auch bei anderen Schockformen angewandt werden sollte, allerdings liegen hierzu bisher noch keine klinischen Ergebnisse vor. > Nicht nur das Ausmaß, sondern auch der Zeitpunkt der Volumentherapie sind von entscheidender prognostischer Bedeutung Im Gegensatz zu der heute vorherrschenden Meinung, dass die Therapiesteuerung mit Hilfe eines pulmonalarteriellen Katheters ineffektiv sei oder die Sterblichkeit durch den Einsatz eines solchen sogar gesteigert würde, konnte die Metaanalyse von Kern [16], in der 21 Studien ausgewertet wurden, eindeutig zeigen, dass bei Patienten, die frühzeitig, d. h. vor dem Beginn eines Multiorganversagen, mit Hilfe eines pulmonalarteriellen Katheters hämodynamisch optimiert wurden, eine Verbesserung der Mortalität von im Mittel 23% erzielt werden konnte (. Abb. 3). Zielparameter in diesen Studien war überwiegend eine Steigerung des HZV mit Hilfe einer Volumentherapie und/oder des Einsatzes von Katecholaminen. Das Ergebnis dieser Metaanalyse unterstützt damit die Aussage der Rivers-Studie [21], dass nicht nur das Ausmaß sondern vor allen Dingen auch der Zeitpunkt der Volumentherapie von entscheidender Bedeutung für die Prognose des Patienten mit einem Schock ist. Was die transpulmonale Thermodilution und Pulskonturanalyse anbetrifft konnte in vielen Beobachtungsstudien gezeigt werden, dass die daraus abgeleiteten Parameter ITBV und GEDV durchaus den pulmonalen Kapillardruck als Maß des Preloads ersetzen können und diesem sogar überlegen sind [22]. Allerdings existieren bis heute noch keine kontrollierten Studien, in denen ein auf diesen Parametern beruhender Algorithmus zur Therapie des Schocks in Bezug auf Mortalität oder Liegedauer untersucht worden wäre. Expertenmeinung ist heute dennoch und diese wird auch von der IAG-Schock der DIVI vertreten dass alle Patienten mit einem schweren katecholaminpflichtigen Schock mit einem erweiterten hämodynamischen Monitoring pulmonalarterieller Katheter oder z. B. PiCCO versorgt werden sollten, das auch die direkte Bestimmung des HZV erlaubt. Septischer Schock Patienten mit septischem Schock haben oft eine relative Nebenniereninsuffizienz. Es konnte gezeigt werden, dass mit Hilfe einer Low-dose-Hydrokortisontherapie mit mg Hydrocortison die Zeitdauer der Katecholamintherapie signifikant verkürzt werden konnte. Ob vor dieser Therapie wie von einigen Autoren empfohlen ein ACTH-Test (ACTH: adrenokortikotropes Hormon) durchgeführt werden sollte und positive Responder von der Hydrocortisongabe ausgeschlossen werden sollten, wird zzt. in einer Multicenterstudie geprüft. Aktiviertes Protein C (APC) hemmt die Thrombinbildung und besitzt profibrinolytische Wirksamkeit. Die typische Gerinnungsaktivierung bei schwerer Sepsis in der Mikrozirkulation wird dadurch vermindert. Rekombinantes humanes aktiviertes Protein C führte in der sog. PROWESS-Studie [5] bei Patienten mit schwerer Sepsis zu einer signifikanten Mortalitätsreduktion (24,7% vs. 30,8% in der Placebogruppe). Allerdings wurde dieser Effekt überwiegend in der Gruppe der Patienten mit einem APACHE- II-Score >25 beobachtet. Eine 2005 veröffentlichte Studie [1] zeigte keinen Benefit bei Patienten mit einem APACHE- II-Score <25 oder singulärem Organversagen, die Rate von schweren Blutungen war zudem erhöht. Von daher bleibt die Empfehlung zum Einsatz von APC auf Patienten mit einem entsprechenden APA- CHE-II-Wert oder einem Versagen von 2 oder mehr Organen beschränkt. Die Gabe von mit polyklonalem IgM angereicherten Immunglobulinen ist nach wie vor umstritten. Allerdings konnte in mehreren kleineren Studien eine tendenzielle, z. T. auch signifikante Reduktion der Mortalität erzielt Die Zusam-
12 menfassung dieser Studien in einer Metaanalyse ergab eine Reduktion der Sterblichkeit von 52%, das relative Risiko betrug 0,48 (95%-CI 0,30 0,76; [4]). Fazit für die Praxis Das entscheidende Ziel der Schocktherapie ist die Wiederherstellung einer ausreichenden Gewebeperfusion. Nach der Diagnosestellung und der Bestimmung der Schockursache ist für alle Schockformen außer dem kardiogenen Schock der entscheidende therapeutische Schritt die frühzeitige Einleitung einer ausreichenden Volumentherapie. Hierbei sind Zeitpunkt und Menge entscheidender als die Art des Volumenersatzes. Schon durch einfache Monitoringmaßnahmen wie die Bestimmung der zentralvenösen Sauerstoffsättigung kann die Therapie verbessert und die Überlebensrate signifikant gesteigert Korrespondierender Autor Prof. Dr. G. Kreymann Klinik für Intensivmedizin, Universitätsklinikum Hamburg-Eppendorf Martinistraße 52, Hamburg Interessenkonflikt. Es besteht kein Interessenkonflikt. Der korrespondierende Autor versichert, dass keine Verbindungen mit einer Firma, deren Produkt in dem Artikel genannt ist, oder einer Firma, die ein Konkurrenzprodukt vertreibt, bestehen. Die Präsentation des Themas ist unabhängig und die Darstellung der Inhalte produktneutral. Literatur 1. Abraham E, Laterre PF, Garg R et al. (2005) Drotrecogin alfa (activated) for adults with severe sepsis and a low risk of death. N Engl J Med 353: Adams HA, Baumann G, Cascorbi I et al. (2005) Empfehlungen zur Diagnostik und Therapie der Schockformen der IAG Schock der DIVI Teil 2: Hypovolämischer Schock. Intensivmedizin 42: Adams HA, Baumann G, Cascorbi I et al. (2005) Empfehlungen zur Diagnostik und Therapie der Schockformen der IAG Schock der DIVI Teil 4: Anaphylaktischer Schock. Intensivmed 42: Alejandria MM, Lansang MA, Dans LF, Mantaring JB (2002) Intravenous immunoglobulin for treating sepsis and septic shock. Cochrane Database Syst RevCD Bernard GR, Vincent JL, Laterre PF et al. (2001) Efficacy and safety of recombinant human activated protein C for severe sepsis. N Engl J Med 344: Bunn F, Roberts I, Tasker R, Akpa E (2004) Hypertonic versus near isotonic crystalloid for fluid resuscitation in critically ill patients. Cochrane Database Syst RevCD Cochrane Injuries Group Albumin Reviewers (1998) Human albumin administration in critically ill patients: systematic review of randomised controlled trials. BMJ 317: Dellinger RP, Carlet JM, Masur H et al. (2004) Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock. Crit Care Med 32: Dunser MW, Mayr AJ, Ulmer H et al. (2003) Arginine vasopressin in advanced vasodilatory shock: a prospective, randomized, controlled study. Circulation 107: Dutton RP, Mackenzie CF, Scalea TM (2002) Hypotensive resuscitation during active hemorrhage: impact on in-hospital mortality. J Trauma 52: Erbel R, Alfonso F, Boileau C et al. (2001) Diagnosis and management of aortic dissection. Eur Heart J 22: Finfer S, Bellomo R, Boyce N, French J, Myburgh J, Norton R (2004) A comparison of albumin and saline for fluid resuscitation in the intensive care unit. N Engl J Med 350: Friedman G, Silva E, Vincent JL (1998) Has the mortality of septic shock changed with time. Crit Care Med 26: Hochman JS, Buller CE, Sleeper LA et al. (2000) Cardiogenic shock complicating acute myocardial infarction etiologies, management and outcome: a report from the SHOCK Trial Registry. SHould we emergently revascularize Occluded Coronaries for cardiogenic shock? J Am Coll Cardiol 36: Janssens U, Hanrath P (1994) Schock. Internist 35: Kern JW, Shoemaker WC (2002) Meta-analysis of hemodynamic optimization in high-risk patients. Crit Care Med 30: Kreimeier U, Lackner CK, Pruckner S, Ruppert M, Peter K (2002) Permissive Hypotension beim schweren Trauma. Anaesthesist 51: Krismer AC, Wenzel V, Voelckel WG et al. (2005) Employing vasopressin as an adjunct vasopressor in uncontrolled traumatic hemorrhagic shock. Three cases and a brief analysis of the literature. Anaesthesist 54: Kwan I, Bunn F, Roberts I (2003) Timing and volume of fluid administration for patients with bleeding. Cochrane Database Syst RevCD Luckner G, Dunser MW, Jochberger S et al. (2005) Arginine vasopressin in 316 patients with advanced vasodilatory shock. Crit Care Med 33: Rivers E, Nguyen B, Havstad S et al. (2001) Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med 345: Sakka SG, Bredle DL, Reinhart K, Meier-Hellmann A (1999) Comparison between intrathoracic blood volume and cardiac filling pressures in the early phase of hemodynamic instability of patients with sepsis or septic shock. J Crit Care 14: Schortgen F, Deye N, Brochard L (2004) Preferred plasma volume expanders for critically ill patients: results of an international survey. Intensive Care Med 30: Suttner S, Boldt J (2004) Beeinflußt die Gabe von Hydroxyethylstärke die Nierenfunktion? Anasthesiol Intensivmed Notfallmed Schmerzther 39: Voelckel WG, von GA, Fries D, Krismer AC, Wenzel V, Lindner KH (2004) Die Behandlung des hämorrhagischen Schocks. Neue Therapieoptionen. Anaesthesist 53: Wilkes MM, Navickis RJ (2001) Patient survival after human albumin administration. A meta-analysis of randomized, controlled trials. Ann Intern Med 135: Sie suchen eine neue Stelle? Warum sich lange nach passenden Angeboten umschauen? Vielfältige Jobangebote gibt es online unter Die Vorteile: F nutzerfreundliches, übersichtliches Design F schnelle, komfortable, präzise Suchfunktionen F Erstellung persönlicher Suchprofile und Benachrichtigung über aktuelle, offene Angebote per Mail F fachspezifische Stellensuche Der Internist
QSB Notfallmedizin - 3. Klinisches Jahr 2006/2007, mittwochs Uhr / HS Chirurgie. Das Akute Abdomen
 Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Hämodynamisches Monitoring. Theoretische und praktische Aspekte
 Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
Management auf der Intensivstation
 Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Hydroxyethyl Stärke (HES) Referral nach Art. 31 der Direktive 2001/83/EC
 Hydroxyethyl Stärke (HES) Referral nach Art. 31 der Direktive 2001/83/EC 72. Routinesitzung 29.05.2013 HES Infusionslösungen Kolloidale Lösungen zur i.v. Therapie und Prophylaxe der Hypovolämie und zur
Hydroxyethyl Stärke (HES) Referral nach Art. 31 der Direktive 2001/83/EC 72. Routinesitzung 29.05.2013 HES Infusionslösungen Kolloidale Lösungen zur i.v. Therapie und Prophylaxe der Hypovolämie und zur
Kardiogener Schock Bruno Minotti, ZNA KSSG
 Kardiogener Schock Bruno Minotti, ZNA KSSG Kardiogener Schock? Duden Enzyklopädie 1. durch ein außergewöhnlich belastendes Ereignis bei jemandem ausgelöste seelische Erschütterung [aufgrund deren die Person
Kardiogener Schock Bruno Minotti, ZNA KSSG Kardiogener Schock? Duden Enzyklopädie 1. durch ein außergewöhnlich belastendes Ereignis bei jemandem ausgelöste seelische Erschütterung [aufgrund deren die Person
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein. Klinik für f r Anästhesiologie und Operative Intensivmedizin
 24. Bremer Symposium Intensivmedizin und Intensivpflege 19.-21.02.2014 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein Klinik
24. Bremer Symposium Intensivmedizin und Intensivpflege 19.-21.02.2014 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein Klinik
Aspekte der hämodynamischen Stabilisierung im septischen Schock
 Aspekte der hämodynamischen Stabilisierung im septischen Schock Stefan John Medizinische Klinik 4 Nephrologie / Intensivmedizin Klinikum Nürnberg Universität Erlangen - Nürnberg Klinikum Nürnberg 20.04.2010
Aspekte der hämodynamischen Stabilisierung im septischen Schock Stefan John Medizinische Klinik 4 Nephrologie / Intensivmedizin Klinikum Nürnberg Universität Erlangen - Nürnberg Klinikum Nürnberg 20.04.2010
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Hämodynamisches Monitoring nach Herzoperationen. PD Dr. J. Weipert
 Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung. Katecholamine im kardiogenen Schock: hilfreich, nutzlos oder gefährlich?
 Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Ute Gritzka. Hämatologisch- Onkologisches. Speziallabor
 Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Volumenzufuhr bei Notfallpatienten
 Volumenzufuhr bei Notfallpatienten W. Mottl Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Volumenzufuhr bei Notfallpatienten W. Mottl Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Kardiogener Schock
 Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock. Interventionelle und kreislaufunterstützende Therapie
 Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
Allgemeine Pathologie Kreislaufstörungen
 Allgemeine Pathologie Kreislaufstörungen 11. Teil Kreislauf-Schock Kreislauf-Schock (1): Definition: akutes, generalisiertes Kreislaufversagen mit Mangeldurchblutung der Enstrombahn lebenwichtiger Organe
Allgemeine Pathologie Kreislaufstörungen 11. Teil Kreislauf-Schock Kreislauf-Schock (1): Definition: akutes, generalisiertes Kreislaufversagen mit Mangeldurchblutung der Enstrombahn lebenwichtiger Organe
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter. März 2011
 ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
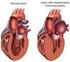 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Katecholamine in der Intensivtherapie wannund welche?
 Katecholamine in der Intensivtherapie wannund welche? Physiologische Grundlagen I Synthese der Katecholamine: das NNM produziert Katecholamine im Verhältnis: 80% Adrenalin, 20% Noradrenalin das NNM ist
Katecholamine in der Intensivtherapie wannund welche? Physiologische Grundlagen I Synthese der Katecholamine: das NNM produziert Katecholamine im Verhältnis: 80% Adrenalin, 20% Noradrenalin das NNM ist
Anästhesie spez. Monitoring PiCCO
 UniversitätsSpital Zürich u Bildungszentrum Schule für Anästhesie-, Intensiv-, Notfall- und Operationspflege Anästhesie spez. Monitoring PiCCO Lehrbeauftragte: Frau Margrit Wyss Bischofberger Fachmodule
UniversitätsSpital Zürich u Bildungszentrum Schule für Anästhesie-, Intensiv-, Notfall- und Operationspflege Anästhesie spez. Monitoring PiCCO Lehrbeauftragte: Frau Margrit Wyss Bischofberger Fachmodule
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Zyanose [35] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung mit dem Behandlungsanlass
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Zyanose [35] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung mit dem Behandlungsanlass
Sepsis aus der Sicht des Klinikers
 Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Titel: Hämodynamik Doc. No. 1 Datum: 06/07/2016 Revision No. Autor: Seite 1 von 6 Intensivstation, Lindenhofspital, Bern
 Autor: Barbara Affolter, Hans-Martin Vonwiller Seite 1 von 6 1/6 Autor: Barbara Affolter, Hans-Martin Vonwiller Seite 2 von 6 1.0 Einführung 1.1 Hämodynamik ist die strömungsphysikalische Beschreibung
Autor: Barbara Affolter, Hans-Martin Vonwiller Seite 1 von 6 1/6 Autor: Barbara Affolter, Hans-Martin Vonwiller Seite 2 von 6 1.0 Einführung 1.1 Hämodynamik ist die strömungsphysikalische Beschreibung
POC ctnt 50. Gefahr erkennen. Sofort handeln.
 Früh testen. Richtig behandeln. Leben retten. POC ctnt 50. Gefahr erkennen. Sofort handeln. Verbesserung der Versorgung durch früheres Erkennen und Behandeln von Patienten mit Verdacht auf AMI und hohem
Früh testen. Richtig behandeln. Leben retten. POC ctnt 50. Gefahr erkennen. Sofort handeln. Verbesserung der Versorgung durch früheres Erkennen und Behandeln von Patienten mit Verdacht auf AMI und hohem
Peer Review Verfahren Ergebnisse 2013
 Peer Review Verfahren Ergebnisse 2013 Erstmals fassen wir die Ergebnisse der Peer Review Verfahren eines Jahres in einem kurzen Handout zusammen, um Ihnen einen zusammenfassenden Überblick über die wesentlichen
Peer Review Verfahren Ergebnisse 2013 Erstmals fassen wir die Ergebnisse der Peer Review Verfahren eines Jahres in einem kurzen Handout zusammen, um Ihnen einen zusammenfassenden Überblick über die wesentlichen
Stufendiagnostik der KHK. Anamnese
 Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
mie: Kein Ziel mehr?
 Normoglykämie mie: Kein Ziel mehr? Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Umpierrez ; J Clin Endocrinol Metab 2002 Hyperglykämie
Normoglykämie mie: Kein Ziel mehr? Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Umpierrez ; J Clin Endocrinol Metab 2002 Hyperglykämie
Präklinische Stabilisierung im traumatisch-hämorrhagischen Schock
 Präklinische Stabilisierung im traumatisch-hämorrhagischen Schock Kristalloide, Kolloide, hypertone Lösungen Aktueller Stellenwert Thomas Standl Klinik für Anästhesie, Operative Intensiv- u. Palliativmedizin
Präklinische Stabilisierung im traumatisch-hämorrhagischen Schock Kristalloide, Kolloide, hypertone Lösungen Aktueller Stellenwert Thomas Standl Klinik für Anästhesie, Operative Intensiv- u. Palliativmedizin
Die besten Publikationen 2014 Intensivmedizin
 Die besten Publikationen 2014 Intensivmedizin Univ.-Prof. Dr. med. Gernot Marx, FRCA Conflict of Interest Koordinator S3 LL Volumentherapie BBraun Melsungen AG Edwards Life Science Philips CLS Behring
Die besten Publikationen 2014 Intensivmedizin Univ.-Prof. Dr. med. Gernot Marx, FRCA Conflict of Interest Koordinator S3 LL Volumentherapie BBraun Melsungen AG Edwards Life Science Philips CLS Behring
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier. Postresuscitation Care
 Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
TSS versus TRALI. Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden
 TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Dr. Christian Stock Institut für Medizinische Biometrie und Informatik (IMBI) Universitätsklinikum Heidelberg
 Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Logbuch der Notfallmedizin
 W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms
 Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten
 Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten Physiologische Aspekte: Der arterielle Blutdruck ist seit Jahrzehnten
Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten Physiologische Aspekte: Der arterielle Blutdruck ist seit Jahrzehnten
Zusammenfassung. Einleitung: Studienkollektiv und Methoden: Ergebnisse:
 Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement
 Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Atemnot (kardial) [52] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. B. Stanske Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Atemnot (kardial) [52] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. B. Stanske Version 02.10.2013
ernst-moritz-arndt-universität greifswald unfall- und wiederherstellungschirurgie Polytrauma
 Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
 Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Therapeutische Hypothermie nach Herz-Kreislauf-Stillstand Wann fangen wir an? Andreas Schneider
 Therapeutische Hypothermie nach Herz-Kreislauf-Stillstand Wann fangen wir an? Andreas Schneider 2009-06-20 CPR-Leitlinien 2005 Bewusstlose erwachsene Patienten mit einer Spontanzirkulation nach präklinischem
Therapeutische Hypothermie nach Herz-Kreislauf-Stillstand Wann fangen wir an? Andreas Schneider 2009-06-20 CPR-Leitlinien 2005 Bewusstlose erwachsene Patienten mit einer Spontanzirkulation nach präklinischem
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie?
 CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
3. Fortbildungstag Forum für klinische Notfallmedizin
 3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
PBM Patientenorientiertes Blut Management 3 Säulen Modell. Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien
 PBM Patientenorientiertes Blut Management 3 Säulen Modell Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien Wo stehen wir 2013? Klinische Hämotherapie Patientenperspektive
PBM Patientenorientiertes Blut Management 3 Säulen Modell Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien Wo stehen wir 2013? Klinische Hämotherapie Patientenperspektive
Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung
 Seite 1 / 6 Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung We should spend more time learning how to achieve an accurate diagnosis and less time searching
Seite 1 / 6 Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung We should spend more time learning how to achieve an accurate diagnosis and less time searching
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Der Typ 2 Diabetiker mit arterieller Hypertonie. 1. zu spät gehandelt. 2. zu spät behandelt. 3. zu ineffektiv therapiert.
 1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
PJ-Logbuch der Universität des Saarlandes Fach: Thorax- und Herz- Gefäßchirurgie
 Allgemeines: Am Ende des PJ Tertials in der THG-Chirurgie beherrscht der Student eine umfassende Anamneseerhebung und systematische körperliche Untersuchung inkl. korrekter Dokumentation Köperliche Untersuchung:
Allgemeines: Am Ende des PJ Tertials in der THG-Chirurgie beherrscht der Student eine umfassende Anamneseerhebung und systematische körperliche Untersuchung inkl. korrekter Dokumentation Köperliche Untersuchung:
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Wie können wir in Zukunft diese Fragen beantworten?
 Parkinson Krankheit: Diagnose kommt sie zu spät? Prof. Dr. med. Claudia Trenkwalder Mannheim (23. September 2010) - Die Frage, ob derzeit die Diagnosestellung einer Parkinson-Erkrankung zu spät kommt,
Parkinson Krankheit: Diagnose kommt sie zu spät? Prof. Dr. med. Claudia Trenkwalder Mannheim (23. September 2010) - Die Frage, ob derzeit die Diagnosestellung einer Parkinson-Erkrankung zu spät kommt,
CCTA-Technik. Dual-Source / Dual-Energy. Bedeutung der Koronar-CT-Angiographie (CCTA) für die Diagnostik des akuten Koronarsyndroms
 Bedeutung der Koronar-CT-Angiographie (CCTA) für die Diagnostik des akuten Koronarsyndroms 10. Symposium Zentrale Notaufnahme, Hamburg J. Grüttner Zentrale Notaufnahme Universitätsmedizin Mannheim CCTA-Technik
Bedeutung der Koronar-CT-Angiographie (CCTA) für die Diagnostik des akuten Koronarsyndroms 10. Symposium Zentrale Notaufnahme, Hamburg J. Grüttner Zentrale Notaufnahme Universitätsmedizin Mannheim CCTA-Technik
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016?
 Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Aktuelle Warnungen und Diskussion zum Einsatz von HAES
 Aktuelle Warnungen und Diskussion zum Einsatz von HAES Sitzung der DGTI-Sektion 3 in Frankfurt am 21.11.2013 Prof. Dr. med. Erwin Strasser Obmann der DGTI-Sektion 3 Präparative und therapeutische Hämapherese
Aktuelle Warnungen und Diskussion zum Einsatz von HAES Sitzung der DGTI-Sektion 3 in Frankfurt am 21.11.2013 Prof. Dr. med. Erwin Strasser Obmann der DGTI-Sektion 3 Präparative und therapeutische Hämapherese
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Cortison im Schock. Josef Briegel Klinik für Anästhesiologie Klinikum der Universität München
 Congress Innsbruck Freitag, 25.09.2010, 09:00 Uhr, Saal Grenoble Sitzung: Therapeutische Konzepte Cortison im Schock Josef Briegel Klinik für Anästhesiologie Klinikum der Universität München Nobelpreis
Congress Innsbruck Freitag, 25.09.2010, 09:00 Uhr, Saal Grenoble Sitzung: Therapeutische Konzepte Cortison im Schock Josef Briegel Klinik für Anästhesiologie Klinikum der Universität München Nobelpreis
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
OP-FREIGABE Operations-Freigabe. Gernot PAUL Ärztlicher Leiter Dialysezentrum Frauenkirchen
 OP-FREIGABE Operations-Freigabe Gernot PAUL Ärztlicher Leiter Dialysezentrum Frauenkirchen Blutbild, Thoraxröntgen EKG vielleicht auch noch eine Überprüfung der Lungenfunktion das gehört heute für viele
OP-FREIGABE Operations-Freigabe Gernot PAUL Ärztlicher Leiter Dialysezentrum Frauenkirchen Blutbild, Thoraxröntgen EKG vielleicht auch noch eine Überprüfung der Lungenfunktion das gehört heute für viele
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz
 Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Transplantatvaskulopathie Prävention und Therapie
 Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Sepsis & septischer Schock
 Sepsis und septischer Schock Sepsis & septischer Schock Lukas Hunziker Med. Intensivstation Universitätsspital Basel Definition Epidemiologie Pathophysiologie Diagnostik Therapie Systemic Inflammatory
Sepsis und septischer Schock Sepsis & septischer Schock Lukas Hunziker Med. Intensivstation Universitätsspital Basel Definition Epidemiologie Pathophysiologie Diagnostik Therapie Systemic Inflammatory
Hochdruck Mikrozirkulation
 Hochdruck Mikrozirkulation Teil I C.M. Schannwell Häufigkeit von Bluthochdruck in Deutschland ca. 16 Millionen insgesamt (20%) 11 Millionen bekannt 5 Millionen unbekannt 9 Millionen therapiert 2 Millionen
Hochdruck Mikrozirkulation Teil I C.M. Schannwell Häufigkeit von Bluthochdruck in Deutschland ca. 16 Millionen insgesamt (20%) 11 Millionen bekannt 5 Millionen unbekannt 9 Millionen therapiert 2 Millionen
Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen. Prof. Dr. Rolf R. Diehl, Essen
 Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen Prof. Dr. Rolf R. Diehl, Essen 7 Mrd. Steigerung pro Jahr Problem: unklarer Bewusstseinsverlust Rückbesinnung auf die Klinik High-Tech
Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen Prof. Dr. Rolf R. Diehl, Essen 7 Mrd. Steigerung pro Jahr Problem: unklarer Bewusstseinsverlust Rückbesinnung auf die Klinik High-Tech
Größere Blutung - Azidose verhindern!
 Größere Blutung - Azidose verhindern! Volumen- und Hämotherapie Die größere Blutung bis zur Massivblutung, insbesondere beim Traumaoder Polytrauma-Patienten, gilt als extremes Ereignis mit hoher Mortalität.
Größere Blutung - Azidose verhindern! Volumen- und Hämotherapie Die größere Blutung bis zur Massivblutung, insbesondere beim Traumaoder Polytrauma-Patienten, gilt als extremes Ereignis mit hoher Mortalität.
Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie
 Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung
 Seite 1 / 6 Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung We should spend more time learning how to achieve an accurate diagnosis and less time searching
Seite 1 / 6 Sepsis: Frühzeitige Diagnose statt Wundermittel Software SmartSonar Sepsis unterstützt bei Erkennung We should spend more time learning how to achieve an accurate diagnosis and less time searching
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
AORTENSTENOSE DIAGNOSTIK UND INTERVENTIONELLE THERAPIE
 AORTENSTENOSE DIAGNOSTIK UND INTERVENTIONELLE THERAPIE OA Dr. Eduard Zeindlhofer II.Interne Abteilung Kardiologie Krankenhaus der Barmherzigen Schwestern Linz Definition der Aortenstenose Einengung der
AORTENSTENOSE DIAGNOSTIK UND INTERVENTIONELLE THERAPIE OA Dr. Eduard Zeindlhofer II.Interne Abteilung Kardiologie Krankenhaus der Barmherzigen Schwestern Linz Definition der Aortenstenose Einengung der
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen
 KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen Prof. Dr. med. P. Sefrin Vorsitzender der Arbeitsgemeinschaft der in Bayern
KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen Prof. Dr. med. P. Sefrin Vorsitzender der Arbeitsgemeinschaft der in Bayern
1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation
 5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
Herausforderungen der kombinierten Transplantation von Leber und Niere
 Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Mammakarzinom AGO State of the Art 2015
 Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock: 2008
 Sepsistherapie Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock: 2008 Dellinger RP Intensive Care Med 2008; 34: 17-60 und Crit Care Med 2008; 36: 296-327
Sepsistherapie Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock: 2008 Dellinger RP Intensive Care Med 2008; 34: 17-60 und Crit Care Med 2008; 36: 296-327
Innovations for Human Care
 Innovations for Human Care Automatische Blutvolumen- mit der DBB-05 H A E M O - M A S T E R 1 Flüssigkeitsvolumen im menschlichen Körper Etwa 65 % des Körpergewichts besteht aus Wasser. Bei einem Körpergewicht
Innovations for Human Care Automatische Blutvolumen- mit der DBB-05 H A E M O - M A S T E R 1 Flüssigkeitsvolumen im menschlichen Körper Etwa 65 % des Körpergewichts besteht aus Wasser. Bei einem Körpergewicht
Abfall des Herzzeitvolumens. Anstieg der Herzfrequenz Engstellung der Gefäße
 6. Schock Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit daraus resultierendem, permanenten Sauerstoffmangel (Hypoxie) lebenswichtiger Organe, die zum Zelltod führen
6. Schock Der Schock ist eine akute, kritische Verminderung der peripheren Gewebedurchblutung mit daraus resultierendem, permanenten Sauerstoffmangel (Hypoxie) lebenswichtiger Organe, die zum Zelltod führen
Autopulse, Lucas & Co. Postreanimationsversorgung. J. Stiepak
 Autopulse, Lucas & Co Postreanimationsversorgung J. Stiepak Geschichte der HDM Qualität und Outcome Mechanische Reanimations-Devices Was sagen die Leitlinien und wie setzen wir es um? Postreanimationsbehandlung
Autopulse, Lucas & Co Postreanimationsversorgung J. Stiepak Geschichte der HDM Qualität und Outcome Mechanische Reanimations-Devices Was sagen die Leitlinien und wie setzen wir es um? Postreanimationsbehandlung
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Hydroxyethylstärke (HES), Verfahren nach Art. 31 und Art. 107i der RL 2001/83/EG 73. Routinesitzung, Bonn, 28.11.2013
 Hydroxyethylstärke (HES), Verfahren nach Art. 31 und Art. 107i der RL 2001/83/EG 73. Routinesitzung, Bonn, 28.11.2013 Betroffene Arzneimittel und Indikationen Kolloidale Volumenersatzmittel aus Kartoffel-
Hydroxyethylstärke (HES), Verfahren nach Art. 31 und Art. 107i der RL 2001/83/EG 73. Routinesitzung, Bonn, 28.11.2013 Betroffene Arzneimittel und Indikationen Kolloidale Volumenersatzmittel aus Kartoffel-
II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ
 Herz, Kreislauf, Gefässe II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ PERIKARD Aufbau Viszerales Blatt (=Epikard) Parietales Blatt (=Perikard) Funktion Schutzfunktion
Herz, Kreislauf, Gefässe II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ PERIKARD Aufbau Viszerales Blatt (=Epikard) Parietales Blatt (=Perikard) Funktion Schutzfunktion
Hypertonie. Prof. Dr. David Conen MPH Innere Medizin
 Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Ernährung des Intensivpatienten Wieviel darf es sein?
 Ernährung des Intensivpatienten Wieviel darf es sein? Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH Komplexität intensivmedizinischer
Ernährung des Intensivpatienten Wieviel darf es sein? Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH Komplexität intensivmedizinischer
