Plädoyer für eine Verbesserung der Versorgung von Patienten mit chronischer Herzinsuffizienz (chi)
|
|
|
- Marie Meinhardt
- vor 5 Jahren
- Abrufe
Transkript
1 Plädoyer für eine Verbesserung der Versorgung von Patienten mit chronischer Herzinsuffizienz (chi) Prof. Dr. med. Ulrich Laufs Universitätsklinikum Leipzig, Kardiologie
2 Herzinsuffizienz (HI) ist eine chronische, progrediente Erkrankung chi ist eine schwerwiegende Erkrankung Hohe Mortalität 1,2,3 Verkürzte Lebenserwartung 4 Hohe HI-bedingte Hospitalisierung 5 Reduzierte Lebensqualität 6 chi ist eine häufige Erkrankung Prävalenz weltweit: 1,3 6,7 % 7 chi ist behandelbar Evidenzbasierte, lebensverlängernde Therapien stehen zur Verfügung 8 1. Gerber Y et al. A contemporary appraisal of the heart failure epidemic in Olmsted County, Minnesota, 2000 to JAMA Intern Med 2015;175(6): Mamas MA et al. Do patients have worse outcomes in heart failure than in cancer? A primary care-based cohort study with 10-year follow-up in Scotland. European Journal of Heart Failure 2017;19(9): Roger VL et al. Trends in heart failure incidence and survival in a community-based population. JAMA 2004;292(3): Engelfriet PM et al. To die with or from heart failure: a difference that counts. Eur J Heart Fail 2011;13(4): Christ M et al. Heart failure epidemiology : insights from the German Federal Health Monitoring System. Eur J Heart Fail 2016;18(8): Hobbs FD et al. Impact of heart failure and left ventricular systolic dysfunction on quality of life: a cross-sectional study comparing common chronic cardiac and medical disorders and a representative adult population. Eur Heart J 2002;23(23): Ponikowski P et al. Heart failure: preventing disease and death worldwide. ESC Heart Fail 2014;1(1): Cole GD et al. Triple therapy of heart failure with angiotensin-converting enzyme inhibitor, beta-blocker, and aldosterone antagonist may triple survival time: shouldn t we tell patients? JACC Heart Fail 2014;2(5):
3 Inhalt 1. Epidemiologie und Prognose von HI-Patienten 2. Fehlwahrnehmung der Erkrankung 3. Identifikation von chi-patienten 4. Medikamentöse Therapiemaßnahmen 5. Herausforderungen im Versorgungsalltag von HI-Patienten 6. Fazit 5
4 1. Epidemiologie und Prognose von HI-Patienten
5 chi Eine zunehmende Herausforderung für das Gesundheitswesen Prävalenz weltweit Asien 1 Nordamerika 1 Kanada: 1,5 % USA: 1,9 % China: 1,3 % Japan: 1 % Malaysia: 6,7 % Singapore: 4,5 % Europa 1 Frankreich: 2,2 % UK: 1,3 % Australien 1 1,3 % Deutschland Prävalenz: 2 4 % 2,3,4 Inzidenz: 270/655 pro Einwohner 3,4 1. Ponikowski P et al. Heart failure: preventing disease and death worldwide. ESC Heart Fail 2014;1(1): Gerste B et al. Sektorenübergreifende Leistungsanalysen. Inanspruchnahme von Gesundheitsleistungen durch Patienten mit koronarer Herzkrankheit oder Herzinsuffizienz. Wissenschaftliches Institut der AOK (WIdO) Ohlmeier C et al. Incidence, prevalence and 1-year all-cause mortality of heart failure in Germany: a study based on electronic healthcare data of more than six million persons. Clin Res Cardiol 2015;104(8): Störk S et al. Epidemiology of heart failure in Germany: a retrospective database study. Clin Res Cardiol 2017;106(11):
6 Krankheitsbild chi 1,2 Definition der chi Myokardiale Dysfunktion mit Verlust der Förderleistung des Herzens Typische Symptome der chi Dyspnoe Müdigkeit und verminderte Belastungstoleranz Tachykardie Flüssigkeitsretention 1. Psychrembel online. Herzinsuffizienz abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
7 Ursachen und Risikofaktoren für eine chi-erkrankung 1,2 Vorboten der chi im Blick haben Arterielle Hypertonie Herz Koronare Herzkrankheit, Myokardinfarkt Herz-Rhythmus-Störungen, Herzklappenfehler Erkrankungen Diabetes mellitus Fettleibigkeit, Nierenerkrankung Lebensstil Alkohol-/Drogenmissbrauch, Rauchen, salzreiche Ernährung, bestimmte Medikamente 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
8 Lebenszeitrisiko an chi zu erkranken ist hoch Das Lebenszeitrisiko eines 45-Jährigen an chizu erkranken beträgt ~25 %. 1 Das Risiko ist über die weitere Lebensspanne unverändert. 1 Lebenszeitrisiko der chi-erkrankung ~25 % 1. Pandey A et al. Sex and Race Differences in Lifetime Risk of Heart Failure With Preserved Ejection Fraction and Heart Failure With Reduced Ejection Fraction. Circulation 2018;137(17):
9 Das Erkrankungsrisiko für chisteigt mit dem Alter an 1 40 Frauen 30 Prävalenz [%] Männer >90 Jahre 10 % der 70-Jährigen sind von einer chibetroffen Gerste B et al. Sektorenübergreifende Leistungsanalysen. Inanspruchnahme von Gesundheitsleistungen durch Patienten mit koronarer Herzkrankheit oder Herzinsuffizienz. Wissenschaftliches Institut der AOK (WIdO)
10 chi-patienten haben eine verkürzte Lebensspanne 1 Keine chi-erkrankung DURCHSCHNITTLICHE LEBENSERWARTUNG chi-erkrankung LEBENSERWARTUNG um 7 Jahre reduzierte Lebenserwartung 1. Engelfriet PM et al. To die with or from heart failure: a difference that counts. Eur J Heart Fail 2011;13(4):
11 chi-patienten haben ein hohes Mortalitätsrisiko Die 5-Jahres-Mortalitätsrate nach Neudiagnose beträgt 50 %. 1,2,3 Auch mild symptomatische chi-patienten sind gefährdet (Mortalitätsrisiko 6 20 % pro Jahr) Gerber Y et al. A contemporary appraisal of the heart failure epidemic in Olmsted County, Minnesota, 2000 to JAMA Intern Med 2015;175(6): Mamas MA et al. Do patients have worse outcomes in heart failure than in cancer? A primary care-based cohort study with 10-year follow-up in Scotland. European Journal of Heart Failure 2017;19(9): Roger VL et al. Trends in heart failure incidence and survival in a community-based population. JAMA 2004;292(3): Butler J et al. Moving away from symptoms-based heart failure treatment: misperceptions and real risks for patients with heart failure. Eur J Heart Fail 2016;18(4):
12 Das Mortalitätsrisiko ist vergleichbar mit dem von häufigen Krebserkrankungen 1,2 A 1,0 0,8 Überlebensrate (Männer) 1 Überlebensrate (Frauen) 1 B Prostatakrebs Brustkrebs Blasenkrebs Darmkrebs 1,0 Eierstockkrebs Darmkrebs Lungenkrebs Lungenkrebs Herzinsuffizienz 0,8 Herzinsuffizienz Überleben 0,6 Überleben 0,6 0,4 0,4 0,2 0,2 0, , Jahre seit Diagnose Jahre seit Diagnose 1. Mamas MA et al. Do patients have worse outcomes in heart failure than in cancer? A primary care-based cohort study with 10-year follow-up in Scotland. European Journal of Heart Failure 2017;19(9): Stewart S et al. More malignant than cancer? Five-year survival following a first admission for heart failure. Eur J Heart Fail 2001;3(3):
13 Hohe Mortalität und Rehospitalisierungnach erster HI-bedingter Hospitalisierung 1 Mortalität Anteil [%] Im Erstaufenthalt 9,29 Innerhalb von 30 Tagen nach Entlassung 4,82 Innerhalb von 90 Tagen nach Entlassung 10,84 Innerhalb eines Jahres nach Entlassung 25,69 Im Erstaufenthalt oder innerhalb eines Jahres nach Entlassung 34,98 Rehospitalisierung innerhalb eines Jahres Anteil [%] Wegen HI 29,71 Alle Gründe 71,86 Jeder dritte Patient verstirbt innerhalb eines Jahres nach Ersthospitalisierung Freund T et al. Qualität der poststationären Arzneimittelversorgung von Patienten mit Herzinsuffizienz. In: Klauber J, Geraedts M, Friedrich J, et al. (Hrsg.), Krankenhaus-Report Schattauer-Verlag (Stuttgart), 2016;
14 Hospitalisierung: Ein besonderes Warnzeichen für die Progression der Erkrankung Progression der Erkrankung kann zu lebensbedrohlichen akuten Dekompensationen und dadurch bedingter Hospitalisierung führen. 1,2 akute Dekompensation Herzfunktion und Lebensqualität 3 plötzlicher Herztod Hospitalisierung Folge der Progression: 1,2 Progression der Erkrankung 3 Irreversible Schäden am Herzmuskel und Nieren Dauerhafte Verschlechterung der Erkrankung Hospitalisierung als prognostischer Faktor der chi-erkrankung 1. Gheorghiade M et al. Pathophysiologic targets in the early phase of acute heart failure syndromes. Am J Cardiol 2005;96(6a):11g-7g. 2. Gheorghiade M, Pang PS. Acute heart failure syndromes. J Am Coll Cardiol 2009;53(7): Allen LA et al. Decision making in advanced heart failure: a scientific statement from the American Heart Association. Circulation 2012;125(15):
15 HI-bedingte Hospitalisierung in Deutschland: Zunahme um > 65 % ( ) 1 Fälle (indexiert auf Jahr 2000 = 100) ,4 112, Jahre Hospitalisierung, HI Hospitalisierung, alle Diagnosen 1. Christ M et al. Heart failure epidemiology : insights from the German Federal Health Monitoring System. Eur J Heart Fail 2016;18(8):
16 HI ist der häufigste Grund für krankheitsbedingte Hospitalisierungen in Deutschland Anzahl der stationären Aufnahmen (2013) HI Psychische und Verhaltensstörungen durch Alkohol Vorhofflattern und Vorhofflimmern Intrakranielle Verletzung 1. Christ M et al. Heart failure epidemiology : insights from the German Federal Health Monitoring System. Eur J Heart Fail 2016;18(8):
17 chi führt zum Verlust der Lebensqualität Gründe für den Verlust der Lebensqualität Hospitalisierung 1,2 Beharrliche Symptomatik, körperliche und soziale Aktivitätseinschränkungen 3,4 + Komorbiditäten 5 Hypertonie, Diabetes mellitus, Niereninsuffizienz, koronare Herzkrankheit, Depression, Angst 1. Brown R, Clark AL. Reducing the cost of heart failure while improving quality of life. BJC 2013;20: Lewis EF et al. Health-Related Quality of Life Outcomes in PARADIGM-HF. Circ Heart Fail 2017;10(8). 3. Hobbs FD et al. Impact of heart failure and left ventricular systolic dysfunction on quality of life: a cross-sectional study comparing common chronic cardiac and medical disorders and a representative adult population. Eur Heart J 2002;23(23): Chandra A et al. Effects of sacubitril/valsartan on physical and social activity limitations in patients with heart failure: a secondary analysis of the PARADIGM-HF trial. JAMA Cardiol 2018; /jamacardio Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am:
18 Fazit chi ist eine schwerwiegende und ernstzunehmende, progrediente Erkrankung. 1,2 chi-patienten haben eine schlechte Prognose mit reduzierter Lebenserwartung 3 Die Lebensqualität ist erheblich eingeschränkt. 4,5 Hohe HI-bedingte Hospitalisierungsrate 6 Hospitalisierung als prognostischer Faktor und Warnhinweis Ziele in der Versorgung von HI-Patienten: 2 Überleben sichern Mehr Lebensqualität und Aktivität im Alltag Optimale Therapie und Versorgung für HI-Patienten 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27): Mamas MA et al. Do patients have worse outcomes in heart failure than in cancer? A primary care-based cohort study with 10-year follow-up in Scotland. European Journal of Heart Failure 2017;19(9): Hobbs FD et al. Impact of heart failure and left ventricular systolic dysfunction on quality of life: a cross-sectional study comparing common chronic cardiac and medical disorders and a representative adult population. Eur Heart J 2002;23(23): Chandra A et al. Effects of sacubitril/valsartan on physical and social activity limitations in patients with heart failure: a secondary analysis of the PARADIGM-HF trial. JAMA Cardiol 2018; /jamacardio Christ M et al. Heart failure epidemiology : insights from the German Federal Health Monitoring System. Eur J Heart Fail 2016;18(8):
19 2. Fehlwahrnehmung der Erkrankung
20 (Fehl-)Wahrnehmung von chi-patienten in Deutschland chi-patienten NYHA I IV versus Wahrnehmung der Erkrankung bei Ärzten Alte, multimorbide Alte, Patienten Multimorbide Patienten Frequent- flyer- Patienten Hausarzt Kardiologe Frequent-flyer-Patient: Patient mit rezidivierender kardialer Dekompensation 22
21 Einteilung der HI-Patienten nach New York Heart Association(NYHA) 1 Zunehmender Funktionsausfall des Zentralorgans Herz NYHA Klasse I 1 NYHA Klasse II 1 NYHA Klasse III 1 NYHA Klasse IV 1 Körperliche Leistungsfähigkeit Keine Einschränkung Leichte Einschränkungen Deutliche Einschränkungen Ruhezustand Keine Symptome Keine Symptome Leichte Symptome Symptome bei körperlicher Aktivität Keine Symptome Symptome bei stärkerer Belastung Symptome bei geringer Belastung Jede Aktivität verstärkt Symptome Dauerhafte Symptome Symptome bei jeglicher Belastung und in Ruhe Symptome: Erschöpfung, Rhythmusstörungen, Luftnot Inzidenz [pro Personen] Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27): Störk S et al. Epidemiology of heart failure in Germany: a retrospective database study. Clin Res Cardiol 2017;106(11):
22 Milde Symptomatik bedeutet nicht milde Erkrankung 1 Fehlwahrnehmung NHYA Klasse-II-Patienten: Risikoarme Gruppe mit milder Symptomatik und stabiler Erkrankung 1 NHYA Klasse-II-Patienten sind gefährdet Klinisch inapparente Progression der Erkrankung durch kardiales Remodeling möglich 1 Mortalitätsrisiko 6 20 % pro Jahr 1 Auch mild symptomatische chi-patienten sind gefährdet 1 1. Butler J et al. Moving away from symptoms-based heart failure treatment: misperceptions and real risks for patients with heart failure. Eur J Heart Fail 2016;18(4):
23 Hohe Sterblichkeit von NYHA-Klasse-I/II- Patienten (PARADIGM-HF) 1 Studienpopulation Patienten ohne vorherige Hospitalisierung, 80 % NYHA- Klasse I/II mit Endpunkt 20 % der Patienten Patienten mit vorheriger Hospitalisierung Durchschnittlicher Beobachtungszeitraum: 27 Monate 49 % der Patienten: HI-bedingte Hospitalisierung 51 % der Patienten: Kardiovaskuläre Todesfälle ohne vorherige Hospitalisierung 1. Solomon SD et al. Efficacy of sacubitril/valsartan relative to a prior decompensation: the PARADIGM-HF trial. JACC Heart Fail 2016;4(10):
24 Verzögerung der optimalen Therapie erhöht das Mortalitätsrisiko von NYHA-Klasse-II-Patienten Jahres-Mortalitäsrisiko [%] ,8 4, Keine Verzögerung Verzögerung MRA Verzögerung MRA, Betablocker 4,4 Verzögerung MRA, Betablocker, ACE- Hemmer + 12,2 % Mortalitätsrisiko pro Jahr ohne optimale Therapie Basales Mortalitätsrisiko MRA Betablocker ACE-Hemmer Durch eine Verzögerung der optimalen Therapie erhöht sich das Mortalitätsrisiko um 1 % pro Monat. 1 ACE: Angiotensin Converting Enzyme; MRA: Mineralokortikoid-Rezeptor-Antagonisten 1. Zaman S et al. The mortality risk of deferring optimal medical therapy in heart failure: a systematic comparison against norms for surgical consent and patient information leaflets. Eur J Heart Fail 2017;19(11):
25 Mögliche Gründe für die Verzögerung der optimalen Therapie Unterschätzung des Überlebensvorteil einer optimalen Therapie 1 Unterschätzung des Risikos von mild symptomatischen Patienten 2 Angst vor Nebenwirkungen 2? Unwissenheit der Patienten über ihre Erkrankung 2 Z Z Z Inertia von Patient und behandelndem Arzt 2 1. Cole GD et al. Triple therapy of heart failure with angiotensin-converting enzyme inhibitor, beta-blocker, and aldosterone antagonist may triple survival time: shouldn t we tell patients? JACC Heart Fail 2014;2(5): Butler J et al. Moving away from symptoms-based heart failure treatment: misperceptions and real risks for patients with heart failure. Eur J Heart Fail 2016;18(4):
26 Das Patientengespräch: Kommunikation verbessern um das Überleben zu verlängern Ziele der Kommunikation zwischen Arzt und Patient Erläuterung der Grundprinzipien der Therapie (Patient/Angehörige) 1 Aufklärung über Risiken und Vorteile der optimalen Therapie (längeres Überleben, verbesserte Lebensqualität) 2 Sensibilisierung der Patienten für die Symptome der Erkrankung, damit bei symptomatischen Patienten rechtzeitig eine Therapieoptimierung erfolgen kann 3 Arzt Erläuterung des Nutzens eines chi-tagebuch 4 Patient 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Cole GD et al. Triple therapy of heart failure with angiotensin-converting enzyme inhibitor, beta-blocker, and aldosterone antagonist may triple survival time: shouldn t we tell patients? JACC Heart Fail 2014;2(5): Lee S, Riegel B. State of the science in heart failure symptom perception research: an integrative review. J Cardiovasc Nurs 2018;33(3): Park LG et al. Symptom diary use and improved survival for patients with heart failure. Circ Heart Fail 2017;10(11). 28
27 FAZIT NYHA-Klasse-II-Patienten sind besonders gefährdet: 1 Fehlwahrnehmung aufgrund milder Symptomatik Hohes Mortalitätsrisiko, häufig ohne vorherige Warnzeichen Verbesserte Kommunikation zwischen Arzt und Patient fördert die Therapieadhärenz und ermöglicht rechtzeitig die Therapie zu optimieren. 1 Rechtzeitiger Einsatz der optimalen Therapie verlängert das Überleben von chi-patienten. 1,2 1. Butler J et al. Moving away from symptoms-based heart failure treatment: misperceptions and real risks for patients with heart failure. Eur J Heart Fail 2016;18(4): Cole GD et al. Triple therapy of heart failure with angiotensin-converting enzyme inhibitor, beta-blocker, and aldosterone antagonist may triple survival time: shouldn t we tell patients? JACC Heart Fail 2014;2(5):
28 3. Identifikation von chi-patienten
29 Klassifikation der HI 1 HI mit reduzierter Pumpfunktion (heart failure with reduced ejection fraction, HFrEF) HI mit geringgradig eingeschränkter Pumpfunktion (heart failure with mid-range ejection fraction, HFmrEF) HI mit erhaltener Pumpfunktion (heart failure with preserved ejection fraction, HFpEF) Symptome +/-Zeichen a Symptome +/-Zeichen a Symptome +/-Zeichen a LVEF < 40% LVEF 40 49% LVEF 50% a Nicht zwingend bei frühen Stadien und bei Patienten unter Diuretika-Therapie Erhöhte natriuretisches Peptide (BNP > 35pg/ml und/oder NT-proBNP> 125pg/ml) Echokardiografisch objektivierte strukturelle oder funktionelle Störungen des linken Ventrikels LVEF: linksventrikuläre Ejektionsfraktion 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am:
30 Diagnose-Algorithmus der chi 1 Hausarzt/Kardiologe Kardiologe Abschätzung der chi-wahrscheinlichkeit 1. Anamnese: Koronare Herzkrankheit (Herzinfarkt, Revaskularisation) Arterielle Hypertonie Kontakt zu kardiotoxischen Substanzen oder Strahlung Diuretika-Gebrauch Orthopnoe, paroxysmale nächtliche Atemnot 2. Körperliche Untersuchung: Rasselgeräusche Beidseitige Knöchel-Ödeme Herzgeräusch Gefüllte Halsvenen Verlagerung/Verbreiterung des Herzspitzenstoßes 3. Elektrokardiogramm (EKG): Jegliche Abweichung sämtlich fehlend 1 vorhanden Natriuretische Peptide nt-probnp 125 pg/ml BNP 35 pg/ml Nein chi unwahrscheinlich andere Diagnose in Betracht ziehen Bestimmung der natriuretischen Peptide erfolgt in der klinischen Praxis nicht routinemäßig Ja Normal ECHOKARDIO- GRAPHIE Erstellung einer eindeutigen Diagnose (unter Angabe der Ejektionsfraktion) zur Einleitung einer evidenzbasierten Therapie NT-proBNP: N-terminales pro-b-typ natriuretisches Peptid 1. Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
31 Verlaufskontrolle bei Patienten mit diagnostizierter chi 1 Funktionale Kapazität (NYHA-Klasse) Psychosozialer Status und Lebensqualität Volumenstatus Herzrhythmus und -frequenz Erfassung und Kontrolle der eingenommenen Medikation Laborkontrolle (Natrium, Kalium, Kreatinin bzw. glomeruläre Filtrationsrate) Sofortige Therapieoptimierung bei Persistenz oder Verschlechterung der HI-Symptome 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am:
32 Das Patientengespräch: Folgende Fragen können bei der Erfassung des globalen Zustands des Patienten helfen Wie geht es Ihnen? Wie fühlen Sie sich? Gibt es Veränderungen zum Zustand vor einem halben Jahr? Kommen Sie zunehmend außer Atem in Alltagsituationen? Wird die Luft knapp oder müssen Sie häufig Pausen machen (z.b. beim Treppensteigen, Rasenmähen, beim Putzen)? Haben Sie in der letzten Zeit einen unregelmäßigen Herzschlag oder Herzrasen bemerkt? Wenn ja, in welcher Situation? Arzt Müssen Sie vermehrt nachts Aufstehen oder sind die Beine dicker? Nehmen Sie Ihre Medikamente regelmäßig ein? Patient 34
33 Fazit Identifikation von chi-patienten mittels Diagnose-Algorithmus der European Society of Cardiology 1 Erstellung einer eindeutigen Diagnose unter Angabe der Ejektionsfraktion Rechtzeitiges Einleitung einer evidenzbasierten Therapie 1 Regelmäßige Verlaufskontrolle 1,2 Sofortige Therapieoptimierung bei Persistenz und Verschlechterung der HI-Symptome 1,2 1. Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. 2. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am:
34 4. Medikamentöse Therapiemaßnahmen
35 Therapieder Herzinsuffizienz: Lebensstil 1 Anpassung der Flüssigkeitszufuhr Tägliche Gewichtskontrolle Begrenzte Kochsalzzufuhr (kein Nachsalzen) Reduktion koronarvaskulärer Risikofaktoren Tabakkarenz Gewichtsnormalisierung Begrenzung des Alkoholkonsums Kein Alkohol bei alkoholischer Kardiomyopathie Moderates körperliches Ausdauertraining Bei symptomatisch stabiler chronischer Herzinsuffizienz im NYHA- Stadium I III 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung 37
36 Medikamentöse Therapie bei Patienten mit HFpEFund HFmrEF 1,2 Keine evidenzbasierte Therapie zur Reduktion der Mortalität und Hospitalisierung bei HFpEF und HFmrEF verfügbar 1,2 Therapieempfehlungenbezüglich HFpEF 1,2 Symptomkontrollemittels Diuretika Therapie von prognostisch relevanten Komorbiditäten Therapieempfehlungenbezüglich HFmrEFsind uneinheitlich: Empfehlung ESC-Leitlinie: 2 Therapie analog der bei HFpEF 2 Empfehlung deutsche Leitlinie: 1 Therapie analog der bei HFrEF 1 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
37 Therapie bei Patienten mit HFrEF 1 Diuretika zur Linderung von Symptomen und Zeichen der Stauung Wenn LVEF 35% trotz OMT oder Anamnese von symptomatischer VT/VF ICD implantieren Patient verträgt ACE-Hemmer (oder AT1-Antagonist) ACE-Hemmer durch ARNI ersetzen Patienten mit symptomatischer HFrEF ab NYHA-Klasse II Therapie mit ACE-Hemmer und Betablocker Auftitrieren zur höchsten verträglichen evidenzbasierten Dosis Wenn ACE-Hemmer nicht verträglich/kontraindiziert AT1-Antagonist verwenden Weiterhin symptomatisch und LVEF 35% Zusätzlich MRA Auftitrieren zur höchsten verträglichen evidenzbasierten Dosis Wenn ACE-Hemmer nicht verträglich/kontraindiziert AT1-Antagonist verwenden Weiterhin symptomatisch und LVEF 35% ja ACE: Angiotensin Converting Enzyme; ARNI: Angiotensin-Rezeptor-Neprilysin-Inhibitor; AT1-Antagonist: Angiotensin-II-Rezeptor-Subtyp-1-Antagonisten; HFrEF: heart failure with reduced ejection fraction, HI mit reduzierter Pumpfunktion; ICD: implantable cardioverter-defibrillator, implantierbarer Kardioverter/Defibrillator; CRT: cardiac resynchronization therapy, kardiale Resynchronisationstherapie; HFrEF: heart failure with reduced ejection fraction, HI mit reduzierter Pumpfunktion; H-ISDN: Hydralazin-Isosorbiddinitrat; LVAD: left ventricular assist device, linksventrikuläres Unterstützungssystem; LVEF: linksventrikuläre Ejektionsfraktion; MRA: Mineralokortikoid-Rezeptor-Antagonisten; OMT: optimale medikamentöse Therapie; VT/VF: ventrikuläre Tachykardie/ventrikuläre Fibrillation 1. Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27): ja Sinusrhythmus, Herzfrequenz 70 bmp Indikation für CRT evaluieren Obige Therapien können kombiniert werden, sofern indiziert Therapierefraktäre Symptome Digoxin oder H-ISDN oder LVAD oder Herztransplantation erwägen ja Empfehlungsgrad I Empfehlungsgrad IIa nein nein Sinusrhythmus, QRS-Intervall 130 msec Ivabradin nein Keine weiteren Maßnahmen erforderlich Senkung der Diuretikadosis erwägen
38 Medikamentöse Therapie bei Patienten mit HFrEF 1,2 Zur Senkung der Hospitalisierung und Mortalität: Evidenzbasierte Therapie bei symptomatischen Patienten ab NHYA-Klasse-II: ACE-Hemmer Betablocker MRA Angiotensin-Rezeptor-Neprilysin-Inhibitor (ARNI) Sacubitril/Valsartan als Ersatz für den ACE-Hemmer ggf. Ivabradin (bei Sinusrhythmus und Herzfrequenz 70/min*) Bei bestehender HI-Symptomatik Intensivierung der Therapie (Auftitrieren alle 2-4 Wochen bzw. rechtzeitiges Ergänzen einer Medikation) ACE: Angiotensin Converting Enzyme; ARNI: Angiotensin-Rezeptor-Neprilysin-Inhibitor; AT1-Antagonist: Angiotensin-II-Rezeptor-Subtyp-1-Antagonisten; HFrEF: heart failure with reduced ejection fraction, HI mit reduzierter Pumpfunktion; MRA: Mineralokortikoid-Rezeptor-Antagonisten * Entsprechend der Empfehlung der ESC-Leitlinie abweichend von der europäischen Zulassung von Ivabradin, die eine Herzfrequenz von mindestens 75/min fordert 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
39 Weitere medikamentöse Therapieoptionen (ohne Mortalitätsbenefit) 1 Bei Patienten mit Stauungssymptomatik Kombination der o. g. evidenzbasierten Medikamente mit Diuretika Symptomatische Therapie kein Benefit auf Prognose/Outcome Einsatz von Diuretika orientiert sich am klinischen Zustand des Patienten Ziel: Erreichen von Euvolämie mit der geringstmöglichen Diuretika- Dosis Beim Auftreten von Hypotonien Diuretika-Dosis zugunsten der mortalitätssenkendentherapien reduzieren 1. Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
40 PARADIGM-HF: Primärer Endpunkt 1 Kumulative Wahrscheinlichkeit Kardiovaskulär-bedingter Tod oder erste stationäre Aufnahme aufgrund von Herzinsuffizienz 1,0 0,6 0,5 0,4 0,3 0,2 0,1 0,0 Hazard ratio: Risikoquotient Sacubitril/Valsartan Enalapril 914 (21,8%) (26,5%) Hazard ratio, 0,80 (95% CI, 0,73 0,87), p < 0, Tage seit der Randomisierung Absolute Risikoreduktion: - 4,7 % Relative Risikoreduktion: - 20 % Enalapril n = Anzahl der Risikopatienten Sacubitril/Valsartan 1. McMurray JJV et al. Angiotensin neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014;371(11):
41 Verbesserung der Prognose von chi-patienten durch Behandlung mit Sacubitril/Valsartan 1,2 Sacubitril/Valsartan (ARNI) vs. Enalapril(ACE-Hemmer) Kardiovaskuläre Mortalität 1 Gesamtmortalität 1 Erste HI-bedingte Hospitalisierung 1 HI-bedingte Hospitalisierung nach 30 Tagen 2 0 Relative Risikoreduktion [%] % -20% -21% p< 0,001 p< 0,001 p< 0, % -40 p = 0,027 ACE: Angiotensin Converting Enzyme; ARNI: Angiotensin-Rezeptor-Neprilysin-Inhibitor 1. McMurray JJV et al. Angiotensin neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014;371(11): Packer M et al. Angiotensin receptor neprilysin inhibition compared with enalapril on the risk of clinical progression in surviving patients with heart failure. Circulation 2015;131(1):
42 Sacubitril/Valsartan kann die Niere schützen: egfr fällt langsamer ab 1,2 Sacubitril/Valsartan (ARNI) vs. Enalapril(ACE-Hemmer) Änderung egfr seit Baseline Alle Patienten Mit Diabetes Ohne Diabetes Sacubitril/Valsartan - 1,3-1,7-1,0 Enalapril - 1,8-2,3-1,3 Differenz (Sacubitril/Valsartan- Enalapril) 0,5 0,6 0,3 p < 0,0001 p < 0,0001 p = 0,0001 Sacubitril/Valsartan kann dem Funktionsverlust der Niere entgegen wirken. 1,2 ACE: Angiotensin Converting Enzyme; ARNI: Angiotensin-Rezeptor-Neprilysin-Inhibitor 1. Damman K et al. Renal effects and associated outcomes during angiotensin-neprilysin inhibition in heart failure. JACC Heart Fail 2018;6(6): Packer M et al. Effect of neprilysin inhibition on renal function in patients with type 2 diabetes and chronic heart failure who are receiving target doses of inhibitors of the renin-angiotensin system: a secondary analysis of the PARADIGM-HF trial. Lancet Diabetes Endocrinol 2018; /S (18)
43 Sacubitril/Valsartan kann physische und soziale Aktivitäten verbessern 1 Verbesserung der Scores zu physischen und sozialen Aktivitäten (KCCQ) Sacubitril/Valsartan vs. Enalapril Bekleiden Duschen/Baden 100 m gehen Garten-/Hausarbeit/Einkäufe Treppen gehen Jogging/zum Bus rennen Hobbies Arbeiten/Putzen Freunde/Familie besuchen Sexuelle Beziehungen 0,00 0,50 1,00 1,50 2,00 2,50 3,00 8-Monats-Unterschied (p < 0,05) 8-Monats-Unterschied (p > 0,05; n.s.) 3-Jahres-Unterschied (p < 0,05) 3-Jahres-Unterschied (p > 0,05; n.s.) Positive Werte bezeichnen Vorteile unter Sacubitril/Valsartan im Vergleich zu Enalapril KCCQ: Kansas City Cardiomyopathy Questionnaire 1. Chandra A et al. Effects of sacubitril/valsartan on physical and social activity limitations in patients with heart failure: a secondary analysis of the PARADIGM-HF trial. JAMA Cardiol 2018; /jamacardio
44 Wirkmechanismus des ARNI Sacubitril/Valsartan (Sac/Val) 1,2,3,4,5 ANP, BNP, CNP, andere vasoaktive Peptide Sacubitril/ Valsartan (LCZ696) Sacubitril (AHU377; Prodrug) RAAS Angiotensinogen (Freisetzung in Leber) Angiotensin I Inaktive Fragmente Verstärkung Vasorelaxation Natriurese/Diurese Blutdruck Sympathikotonus Fibrose Hypertrophie Apoptose Sacubitrilat (LBQ657; Neprilysin-Inhibitor) Valsartan Angiotensin II AT 1 -Rezeptor Hemmung Vasokonstriktion Blutdruck Sympathikotonus Aldosteron Fibrose Hypertrophie ANP: atriales natriuretisches Peptid; ARNI: Angiotensin-Rezeptor-Neprilysin-Inhibitor, BNP: B-typ natriuretisches Peptid; CNP: C-typ natriuretisches Peptid; RAAS: Renin-Angiotensin-System 1. Kemp CD, Conte JV. The pathophysiology of heart failure. Cardiovasc Pathol 2012;21(5): Levin ER et al. Natriuretic peptides. N Engl J Med 1998;339(5): Nathisuwan S, Talbert RL. A review of vasopeptidase inhibitors: a new modality in the treatment of hypertension and chronic heart failure. Pharmacotherapy 2002;22(1): Schrier RW, Abraham WT. Hormones and hemodynamics in heart failure. N Engl J Med 1999;341(8): Wu B et al. Pretreatment with B-type natriuretic peptide protects the heart from ischemia-reperfusion injury by inhibiting myocardial apoptosis. Tohoku J Exp Med 2009;219(2):
45 PARADIGM-HF: Sicherheitsprofil 1 Patienten, die das Prüfpräparat absetzten (%) p = 0,03 10,7 12,3 Jegliches unerwünschtes Ereignis p = 0,38 p = 0,002 p = 0,56 0,9 0,7 0,7 Hypotonie 1,4 Eingeschränkte Nierenfunktion Sacubitril/Valsartan (n = 4.187) Enalapril (n = 4.212) 0,3 0,4 Hyperkalämie 1. McMurray JJV et al. Angiotensin neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014;371(11):
46 Verbesserungen im 6-Minuten-Gehtest unter einer Therapie mit Sacubitril/Valsartan 1 Gehstrecke im 6-Minuten-Gehtest [m] p < 0,001 p < 0, n=58 n=58 Gehstrecke im 6-Minuten-Gehtest [m] x 24/26 mg 2 x 49/51 mg n=58 n=41 n=17 vor Sacubitril/Valsartan-Therapie 30 Tage nach Sacubitril/Valsartan-Therapie vor Sacubitril/Valsartan-Therapie 30 Tage nach Sacubitril/Valsartan-Therapie Prospektive Beobachtungsstudie an 58 HFrEF-Patienten (unter ACE-Hemmer/AT1-Antagonist, LVEF < 40%, stabile NYHA-Klasse II) ACE: Angiotensin Converting Enzyme; AT1-Antagonist: Angiotensin-II-Rezeptor-Subtyp-1-Antagonisten; EF: linksventrikuläre Ejektionsfraktion; NYHA: New York Heart Association 1. Beltran P et al. Sacubitril/valsartan and short-term changes in the 6-minute walk test: A pilot study. Int J Cardiol 2018;252:136-9
47 Fazit Sicherung der optimalen medikamentösen Therapie bei HFrEFzur Reduktion der Hospitalisierung und Mortalität 1,2 Umgehende Therapieoptimierung bei Persistenz oder Verschlechterung oder HI-Symptome: 1,2 Basistherapie (ACE-Hemmer, Betablocker, MRA) Sacubitril/Valsartan als Ersatz für den ACE-Hemmer bei symptomatischen Patienten mit reduzierter Ejektionsfraktion unter Basistherapie ab NYHA Klasse II Therapieoptimierung in 2 4-wöchigen Abständen, sofern HI-Symptomatik besteht 1. Bundesärztekammer. Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz Langfassung, 2. Auflage. Version abgerufen am: Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27):
48 5. Herausforderungen im Versorgungsalltag von HI-Patienten
49 Erstdiagnose der chiim ambulanten Bereich erfolgt in Deutschland meist durch den Hausarzt 1 7% Erstdiagnose der chi 9,8% 6,8% 14,8 % 61,6 % Hausarzt Kardiologe Anderer innere Medizin Anderer Spezialist Keine Information Studienpopulation: n = Störk S et al. Treatment of chronic heart failure in Germany: a retrospective database study. Clin Res Cardiol 2017;106(11):
50 Versorgungsrealität: Unterversorgung von chi-patienten 20 % Nur 20 % der chi-patienten in Deutschland erhalten bei Erstdiagnose eine Einteilung ihrer Erkrankung nach NYHA % Nur 50 % der chi-patienten in Deutschland erhalten eine Echokardiographieauf der ambulanten vertragsärztlichen Ebene % Nur 70 % der chi-patienten in Deutschland erhalten einen ACE-Hemmer/Betablocker % 12 % 22 % bzw.12 % der chi-patienten in Europa erreichen die Zieldosierungder Pharmakotherapie mit ACE-Hemmer bzw. Betablocker. 3? HI-Patienten erhalten in Deutschland kein strukturiertes Entlassmanagementund keine sektorenübergreifende Versorgung. 4 ACE: Angiotensin Converting Enzyme 1. Störk S et al. Treatment of chronic heart failure in Germany: a retrospective database study. Clin Res Cardiol 2017;106(11): Riens B, Bätzing-Feigenbaum J. Leitliniengerechte Therapie bei Herzinsuffizienz (2009). Zentralinstitut für die kassenärztliche Versorgung in Deutschland (Zi), Berlin 2014, Ouwerkerk W et al. Determinants and clinical outcome of uptitration of ACE-inhibitors and beta-blockers in patients with heart failure: a prospective European study. Eur Heart J 2017;38(24): Ertl G et al. Empfehlung Aufbau und Organisation von Herzinsuffizienz-Netzwerken (HF-NETs) und Herzinsuffizienz-Einheiten ( Heart Failure Units, HFUs) zur Optimierung der Behandlung der akuten und chronischen Herzinsuffizienz. Kardiologe 2016;10(22). 52
51 Optimale Versorgung von chi-patienten Empfehlung der ESC-Leitlinie 1 Multidisziplinäre, sektorenübergreifende Betreuung von chi-patienten nach Hospitalisierung zur Reduktion weiterer Hospitalisierungen und Mortalität Förderung des Aufbaus qualitätsgesicherter integrierter Versorgungsstrukturen für chi-patienten in Deutschland durch DKG/DGTHG 2 HI-Netzwerke (Heart Failure Networks) HI-Einheiten (Heart Failure Units) DGK: Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung, DGTHG: Deutsche Gesellschaft für Thorax-, Herz- und Gefäßchirurgie 1. Ponikowski P et al ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016;37(27): Ertl G et al. Empfehlung Aufbau und Organisation von Herzinsuffizienz-Netzwerken (HF-NETs) und Herzinsuffizienz-Einheiten ( Heart Failure Units, HFUs) zur Optimierung der Behandlung der akuten und chronischen Herzinsuffizienz. Kardiologe 2016;10(22). 53
52 Mögliche Patientenpfade und poststationäre Betreuungsoptionen in HI-Netzwerken 1 Hausarzt/Notarzt Akute HI HI-Netzwerk HFU-Schwerpunktpraxis Kardiologe, spezialisierte MFA HFU-Schwerpunktklinik Kardiologe, HFU-Pflegepersonal Entlassmanagement HFU-Ambulanz Überregionale HFU-Zentren Kardiologe, HFU-Pflegepersonal Entlassmanagement HFU-Ambulanz Chronische HI Hausarzt in Kooperation mit HFU-Kardiologie Individualisiertes Konzept für Langzeitbetreuung Therapieoptimierung/Telemonitoring/Schulung/ Prävention/Palliativversorgung HFU: Heat Failure Unit, HI-Einheit, MFA: medizinischer Fachangestellter 1. Ertl G et al. Empfehlung Aufbau und Organisation von Herzinsuffizienz-Netzwerken (HF-NETs) und Herzinsuffizienz-Einheiten ( Heart Failure Units, HFUs) zur Optimierung der Behandlung der akuten und chronischen Herzinsuffizienz. Kardiologe 2016;10(22). 54
53 Konkrete Schritte für den einzelnen Arzt zur Verbesserung der Versorgung von chi-patienten Aufklärung der Patienten über Schwere der Erkrankung und Therapiemöglichkeiten Sensibilisierung der Patienten für die Symptome der Erkrankung Zeitnahe Therapieoptimierung bei Anhalten oder Verschlechterung der HI-Symptome Praxis-internes Recall-System Arzt 55
54 6. Fazit
55 Fazit chi schwerwiegende chronisch progrediente Erkrankung: Schlechte Prognose mit hoher Mortalität Deutlich eingeschränkte Lebensqualität Patienten sind im Alltag vielfach unterdiagnostiziert und -behandelt, obgleich lebensverlängernde Therapien vorhanden sind. 57
56 Fazit Ziel: Verbesserung von Lebenserwartung und -qualität: Rechtzeitige Identifikation von chi-patienten Zeitnahe Therapieoptimierung bei HI-Symptomatik oder Hospitalisierung Aufklärung über und Sensibilisierung des Patienten für seine Erkrankung Multidisziplinäre, sektorübergreifende Versorgung der Patienten mit strukturiertem Entlassmanagement bei Hospitalisierung 58
57 Interessenskonflikte Vertragshonorare der Firmen Amgen Boehringer Ingelheim Bayer Novartis Sanofi Servier 57
58 Impressum Autor Prof. med. Ulrich Laufs Universitätsklinikum Leipzig Redaktion Dr. Martina Reitz KW medipoint, Bonn Layout Stefanie Jungbluth KW medipoint, Bonn Veranstalter CME medipoint, Neusäß Mit freundlicher Unterstützung der Novartis Pharma GmbH, Nürnberg. Der Sponsor nimmt keinen Einfluss auf die zertifizierte Fortbildung. 58
59 Plädoyer für eine Verbesserung der Versorgung von Patienten mit chronischer Herzinsufizienz (chi) Lernkontrollfragen Bitte kreuzen Sie nur eine Antwort an. 1. Wie hoch ist die Prävalenz der Herzinsufizienz (HI) in Deutschland? a) 1,5 % b) 2 4 % c) 1 % d) 4,5 % e) 3 5 % 2. Was ist keine Ursache und kein Risikofaktor für eine chronische HI (chi)? a) Arterielle Hypertonie b) Koronare Herzkrankheit c) Migräne d) Myokardinfarkt e) Diabetes mellitus 3. Welche Aussage zur Prognose von chi-patienten ist falsch? a) Das Lebenszeitrisiko eines 45-Jährigen an chi zu erkranken beträgt ~25 %. b) Das Erkrankungsrisiko für chi steigt mit dem Alter an. c) chi-patienten haben eine um sieben Jahre verkürzte Lebensspanne. d) Die 5-Jahres-Mortalitätsrate nach Neudiagnose beträgt 20 %. e) Das Mortalitätsrisiko von chi-patienten ist vergleichbar mit dem von häuigen Krebserkrankungen. 4. Welche Aussage zur Hospitalisierung ist falsch? a) Jeder dritte Patient verstirbt innerhalb eines Jahres nach Ersthospitalisierung. b) Das Risiko für eine Rehospitalisierung innerhalb eines Jahrs nach HI-bedingter Hospitalisierung beträgt 12 %. c) Eine HI-bedingte Hospitalisierung ist ein Warnzeichen für eine mögliche Verschlechterung der Erkrankung. d) Zwischen den Jahren nahm die HI - bedingte Hospitalisierung um 65 % zu. e) Im Jahr 2013 war die HI-Erkrankung der mit Abstand häuigste Grund für krankheitsbedingte Hospitalisierungen in Deutschland. 5. Welche Aussage zu Patienten mit HI der NYHA-Klasse II ist falsch? a) Patienten der NYHA-Klasse II zeigen im Ruhezustand keine HI-Symptomatik und nur eine leichte Einschränkung der körperlichen Leistungsfähigkeit. b) Laut aktueller Versorgungsdaten stellen Patienten mit HI der NYHA-Klasse II die kleinste Patientengruppe in Deutschland dar. c) NYHA-Klasse-II-Patienten werden fälschlicher Weise als risikoarme Gruppe mit stabiler Erkrankung wahrgenommen. d) Patienten mit HI der NYHA-Klasse II sind durch klinisch inapparente Progression der Erkrankung (kardiales Remodeling) gefährdet. e) Viele Patienten dieser Gruppe versterben plötzlich auf Grund von kardiovaskulären Ereignissen.
60 6. Durch eine Verzögerung der optimalen medikamentösen Therapie erhöht sich das Mortalitätsrisiko von Patienten mit HI der NYHA-Klasse II jährlich um a) 12,2 % b) 9,6 % c) 3 % d) 0,7 % e) 0,01 % 7. Welcher Punkt ist bei der Kommunikation zwischen Arzt und chi-patient nicht relevant? a) Eine verbesserte Kommunikation könnte helfen, das Überleben der chi-patienten zu verlängern. b) Erläuterung der Grundprinzipien der Therapie (Patient/Angehörige) c) Aufklärung über Risiken und Vorteile der optimalen Therapie (längeres Überleben, Verbesserung der Lebensqualität) d) Sensibilisierung der Patienten für die Symptome der Erkrankung, damit eine rechtzeitige Therapieoptimierung erfolgen kann e) Erläuterung des besonderen Stellenwerts des Immunglobulin-E-Serumspiegels bei chi 8. Welche Pharmakotherapie wird zur Reduktion der HI-bedingten Hospitalisierung und Mortalität bei symptomatischen Patienten mit HFrEF (heart failure with reduced ejection fraction) empfohlen? a) Diuretika/MRA (Mineralokortikoid-Rezeptor-Antagonisten) b) Diuretika oder Betablocker c) AT1 (Angiotensin-II-Rezeptor-Subtyp-1)-Antagonist und ARNI (Angiotensin-Rezeptor-Neprilysin-Inhibitor) d) ACE (Angiotensin Converting Enzyme)-Hemmer oder ARNI/Betablocker/MRA e) AT1-Antagonist und ACE-Hemmer 9. Welche Aussage ist falsch? Im Vergleich mit Enalapril konnte Sacubitril/Valsartan a) die kardiovaskulären Todesfälle und die HI-bedingten Hospitalisierungen weiter reduzieren. b) die Gesamtmortalität von HI-Patienten weiter reduzieren. c) die HI-bedingte Hospitalisierung nach 30-Tagen nicht signiikant verbessern. d) dem Funktionsverlust der Niere verstärkt entgegenwirken. e) physische und soziale Aktivitäten der Patienten signiikant verbessern. 10. Welche Aussage zur Versorgungsrealität ist der chi-patienten ist richtig? a) 80 % der chi-patienten in Deutschland erhalten bei Erstdiagnose eine Einteilung ihrer Erkrankung nach NYHA. b) Nur 5 % der chi-patienten in Deutschland erhalten eine Echokardiographie auf der ambulanten vertragsärztlichen Ebene. c) Nur 30 % der chi-patienten in Deutschland erhalten einen ACE-Hemmer/Betablocker. d) 42 % bzw. 22 % der chi-patienten in Europa erreichen die Zieldosierung der Pharmakotherapie mit ACE-Hemmer bzw. Betablocker. e) HI-Patienten erhalten in Deutschland kein strukturiertes Entlassmanagement und keine umfangreiche sektorenübergreifende Versorgung.
61 Auswertung der Lernerfolgskontrolle Plädoyer für eine Verbesserung der Versorgung von Patienten mit chronischer Herzinsufizienz (chi) VNR: Gültigkeit: Vergabe eines Teilnahme-Zertiikates der Landesärztekammer Bayern: Ab 7 richtig beantworteten Fragen erhalten Sie 2 Fortbildungspunkte. Fax-Nr Bitte die Angaben zur Person leserlich ausfüllen: Frau Herr Außendienst-Stempel Titel, Vorname, Name Straße, Hausnummer EFN-Nummer eintragen oder Aufkleber aufkleben PLZ, Ort Zusätzliche Daten (Angabe ist freiwillig): niedergelassener Arzt angestellt Klinik angestellt sonstiger Arbeitgeber Fachgebiet Lernerfolgskontrolle a b c d e Evaluation (freiwillig): Bitte bewerten Sie nach dem Schulnoten-System (1 = ja, sehr; 6 = gar nicht) A Meine Erwartungen hinsichtlich der Fortbildung haben sich erfüllt. B Während des Durcharbeitens habe ich fachlich gelernt. C Der Text hat Relevanz für meine praktische Tätigkeit. D Die Didaktik, die Eingängigkeit und die Qualität des Textes sind sehr gut. E Der Aufwand für die Bearbeitung (zeitlich und organisatorisch) hat sich gelohnt. F In der Fortbildung wurde die Firmenund Produktneutralität gewahrt. G Diese Form der Fortbildung möchte ich auch zukünftig erhalten. Arzt-Stempel ja nein Erklärung: Ich versichere, dass ich die Beantwortung der Fragen selbstständig und ohne fremde Hilfe durchgeführt habe. Der Zustellung der Teilnahmebescheinigung durch den Sponsor stimme ich zu. Ort / Datum Unterschrift Datenschutz: Ihre Daten werden ausschließlich für die Auswertung der Antworten verwendet. Es erfolgt keine Speicherung der Ergebnisse über die für die Bearbeitung der Fortbildungseinheit notwendige Zeit hinaus. Namens- und Adressangaben dienen nur dem Versand der Teilnahmebescheinigungen. CME medipoint, Tel: / info@cme-medipoint.de
Entresto - Wirksamkeit und Sicherheit bei Patienten mit chronischer Herzinsuffizienz mit reduzierter Ejektionsfraktion: Die PARADIGM-HF- Studie
 Entresto - Wirksamkeit und Sicherheit bei Patienten mit chronischer Herzinsuffizienz mit reduzierter Ejektionsfraktion: Die PARADIGM-HF- Studie Diese Informationen dienen zur Beantwortung Ihrer spontanen
Entresto - Wirksamkeit und Sicherheit bei Patienten mit chronischer Herzinsuffizienz mit reduzierter Ejektionsfraktion: Die PARADIGM-HF- Studie Diese Informationen dienen zur Beantwortung Ihrer spontanen
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen. II. Herbsttagung Schkopau
 Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Herzinsuffizienz Update
 Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Update Herzinsuffizienz Therapie der chronischen HI - ein Lichtblick
 Update Herzinsuffizienz Therapie der chronischen HI - ein Lichtblick Dr. med. R. Brenner, OAmbF 2 Lichtblicke in der Herzinsuffizienztherapie Guidelines 2016 Sacubitril/Valsartan Devices Behandlung der
Update Herzinsuffizienz Therapie der chronischen HI - ein Lichtblick Dr. med. R. Brenner, OAmbF 2 Lichtblicke in der Herzinsuffizienztherapie Guidelines 2016 Sacubitril/Valsartan Devices Behandlung der
Herzinsuffizienz Sehen, worauf es ankommt
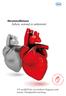 Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Atemnot. aus kardiologischer Sicht. Abenteuer
 Abenteuer Atemnot aus kardiologischer Sicht Zur Verfügung gestellt von Prof. Dr. med. Alexander Staudt Klinik für Kardiologie und Angiologie, Schwerin ABENTEUER ATEMNOT aus kardiologischer Sicht 1. Einleitung
Abenteuer Atemnot aus kardiologischer Sicht Zur Verfügung gestellt von Prof. Dr. med. Alexander Staudt Klinik für Kardiologie und Angiologie, Schwerin ABENTEUER ATEMNOT aus kardiologischer Sicht 1. Einleitung
HERZINSUFFIZIENZ UPDATE. Otmar Pfister Kardiologie USB
 HERZINSUFFIZIENZ UPDATE Otmar Pfister Kardiologie USB Diagnose Herzinsuffizienz in der Hausarzt- Praxis 1) Vorgeschichte Koronare Herzkrankheit St. n. Myokardinfarkt Arterielle Hypertonie St. n. Chemo-,
HERZINSUFFIZIENZ UPDATE Otmar Pfister Kardiologie USB Diagnose Herzinsuffizienz in der Hausarzt- Praxis 1) Vorgeschichte Koronare Herzkrankheit St. n. Myokardinfarkt Arterielle Hypertonie St. n. Chemo-,
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen?
 Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
SCHLECHTE PROGNOSE UND GERINGE LEBENSQUALITÄT: HERAUSFORDERUNGEN BEI DER VERSORGUNG VON PATIENTEN MIT CHRONISCHER HERZINSUFFIZIENZ
 SCHLECHTE PROGNOSE UND GERINGE LEBENSQUALITÄT: HERAUSFORDERUNGEN BEI DER VERSORGUNG VON PATIENTEN MIT CHRONISCHER HERZINSUFFIZIENZ Prof. Dr. med. Ulrich Laufs, Klinik und Poliklinik für Kardiologie, Universitätsklinikum
SCHLECHTE PROGNOSE UND GERINGE LEBENSQUALITÄT: HERAUSFORDERUNGEN BEI DER VERSORGUNG VON PATIENTEN MIT CHRONISCHER HERZINSUFFIZIENZ Prof. Dr. med. Ulrich Laufs, Klinik und Poliklinik für Kardiologie, Universitätsklinikum
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Auf schnellem Weg zur Diagnose
 HERZINSUFFIZIENZ BEI DIABETIKERN Auf schnellem Weg zur Diagnose Denken Sie bei Ihren Diabetes- Patienten an Symptome und Anzeichen einer Herzinsuffizienz. Wir lieben das Leben. Welche Ihrer Diabetes-Patienten
HERZINSUFFIZIENZ BEI DIABETIKERN Auf schnellem Weg zur Diagnose Denken Sie bei Ihren Diabetes- Patienten an Symptome und Anzeichen einer Herzinsuffizienz. Wir lieben das Leben. Welche Ihrer Diabetes-Patienten
Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen?
 MHHas Rhythm 02.12.2017 Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen? CRT Baroreflexaktivierung Linksschenkelblock Vorhofflimmern erhöhter Sympathikotonus Herzinsuffizienz (HFrEF)
MHHas Rhythm 02.12.2017 Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen? CRT Baroreflexaktivierung Linksschenkelblock Vorhofflimmern erhöhter Sympathikotonus Herzinsuffizienz (HFrEF)
Herzinsuffizienz und Depression was ist notwendig zu beachten
 Herzinsuffizienz und Depression was ist notwendig zu beachten 1 8. 1 1. 2 0 1 6 D R E S D E N H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe
Herzinsuffizienz und Depression was ist notwendig zu beachten 1 8. 1 1. 2 0 1 6 D R E S D E N H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Herzinsuffizienz. Was ist Herzinsuffizienz? Published on Novartis Austria (https://www.novartis.at)
 Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Herzinsuffizienz Update
 Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Rehabilitation von Patienten mit Herzinsuffizienz , Uhr 4. Gesundheitssymposium Mainfranken DZHI Würzburg P. Deeg
 Rehabilitation von Patienten mit Herzinsuffizienz 23.03.2017, 17.40 Uhr 4. Gesundheitssymposium Mainfranken DZHI Würzburg P. Deeg Häufigkeit der Herzinsuffizienz in Deutschland 2015 Herzinsuffizienz Verstorben
Rehabilitation von Patienten mit Herzinsuffizienz 23.03.2017, 17.40 Uhr 4. Gesundheitssymposium Mainfranken DZHI Würzburg P. Deeg Häufigkeit der Herzinsuffizienz in Deutschland 2015 Herzinsuffizienz Verstorben
Herzinsuffizienz Up-date 2016
 Herzinsuffizienz Up-date 2016 PD Dr. med. Micha T. Maeder Kardiologie Kantonsspital St. Gallen Micha.maeder@kssg.ch Warum ist Herzinsuffizienz ein Thema? häufig, 1-2% der Population >70 Jahre: 10% Prävalenz
Herzinsuffizienz Up-date 2016 PD Dr. med. Micha T. Maeder Kardiologie Kantonsspital St. Gallen Micha.maeder@kssg.ch Warum ist Herzinsuffizienz ein Thema? häufig, 1-2% der Population >70 Jahre: 10% Prävalenz
Entresto (Sacubitril/Valsartan) Wirkmechanismus
 Entresto (Sacubitril/Valsartan) Wirkmechanismus Diese Informationen dienen zur Beantwortung Ihrer spontanen medizinischen Anfrage. Bitte beachten Sie, dass die hier zur Verfügung gestellten Informationen
Entresto (Sacubitril/Valsartan) Wirkmechanismus Diese Informationen dienen zur Beantwortung Ihrer spontanen medizinischen Anfrage. Bitte beachten Sie, dass die hier zur Verfügung gestellten Informationen
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch , Uhr Klinikum Traunstein
 Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
Baden 04/2012 PD Dr. med. J-P Schmid 2
 Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Dossierbewertung A15-60 Version 1.0 Sacubitril/Valsartan Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner
 Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner Klinik und Poliklinik für Innere Medizin II Universitätsklinikum Regensburg Auf dem Weg zur modernen
Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner Klinik und Poliklinik für Innere Medizin II Universitätsklinikum Regensburg Auf dem Weg zur modernen
Herzinsuffizienz Update. Mortalitätssenkung durch HI Therapie. Aldosteron Antagonisten bei Herzinsuffizienz
 Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Herzinsuffizienz Aktuelle Therapieempfehlungen. Dran Denken Think HF! Dran Denken Think HF! Übersicht. Diagnose. Therapieempfehlung ESC
 Übersicht Herzinsuffizienz Aktuelle Therapieempfehlungen Diagnose Therapieempfehlung ESC Ian Russi Oberarzt Kardiologie Luzerner Kantonsspital Praktische Tipps Add-Ons 2 Dran Denken Think HF! Dran Denken
Übersicht Herzinsuffizienz Aktuelle Therapieempfehlungen Diagnose Therapieempfehlung ESC Ian Russi Oberarzt Kardiologie Luzerner Kantonsspital Praktische Tipps Add-Ons 2 Dran Denken Think HF! Dran Denken
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht
 Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung
 Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
Datenfelder mit Leitlinienbezug im Leistungsbereich Implantierbare Defibrillatoren Implantation (09/4) Erfassungsjahr 2019
 Datenfelder mit Leitlinienbezug im Leistungsbereich Implantierbare Defibrillatoren Implantation (09/4) Erfassungsjahr 2019 Erstellt im Auftrag des Gemeinsamen Bundesausschusses Stand: 31. Juli 2018 Impressum
Datenfelder mit Leitlinienbezug im Leistungsbereich Implantierbare Defibrillatoren Implantation (09/4) Erfassungsjahr 2019 Erstellt im Auftrag des Gemeinsamen Bundesausschusses Stand: 31. Juli 2018 Impressum
Neuigkeiten zur Herzinsuffizienz
 Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Herzinsuffizienz und Vorhofflimmern
 und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
Herzinsuffizienz Was ist neu?
 KHK DMP Was ist neu? Herzinsuffizienz, therapeutischer Algorithmus Komorbidität Vorhofflimmern Plasmatische Antikoagulation Duale Plättchenhemmung KHK diagnostischer Algorithmus KHK-Prävention, Medikation,
KHK DMP Was ist neu? Herzinsuffizienz, therapeutischer Algorithmus Komorbidität Vorhofflimmern Plasmatische Antikoagulation Duale Plättchenhemmung KHK diagnostischer Algorithmus KHK-Prävention, Medikation,
Medikation und apparative Therapie der Herz-/ Niereninsuffizienz. Prof. Dr. med. Michael Koch
 Medikation und apparative Therapie der Herz-/ Niereninsuffizienz Prof. Dr. med. Michael Koch Agenda Epidemiologie der Herzinsuffizienz Pathophysiologie der Herzinsuffizienz Pathophysiologie der Rechtsherzinsuffizienz
Medikation und apparative Therapie der Herz-/ Niereninsuffizienz Prof. Dr. med. Michael Koch Agenda Epidemiologie der Herzinsuffizienz Pathophysiologie der Herzinsuffizienz Pathophysiologie der Rechtsherzinsuffizienz
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten?
 Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
Ambulantes Management chronisch herzinsuffizienter Patienten. Die Würzburger INH-Studie
 Würzburger Pflegekongress 07. 08.10.2005 Ambulantes Management chronisch herzinsuffizienter Patienten Die Würzburger INH-Studie Susanne Muck Medizinische Klinik und Poliklinik II Herz-Kreislaufzentrum
Würzburger Pflegekongress 07. 08.10.2005 Ambulantes Management chronisch herzinsuffizienter Patienten Die Würzburger INH-Studie Susanne Muck Medizinische Klinik und Poliklinik II Herz-Kreislaufzentrum
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie
 Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Arbeitspakete 3 und 4: Evaluation des VERAH-Einsatzes Implementierung der Leitlinie Herzinsuffizienz
 Arbeitspakete 3 und 4: Evaluation des VERAH-Einsatzes Implementierung der Leitlinie Herzinsuffizienz Ferdinand M. Gerlach, Karola Mergenthal, Ina Roehl, Matthias Gondan, Martin Beyer Berlin, 15. Juni 2012
Arbeitspakete 3 und 4: Evaluation des VERAH-Einsatzes Implementierung der Leitlinie Herzinsuffizienz Ferdinand M. Gerlach, Karola Mergenthal, Ina Roehl, Matthias Gondan, Martin Beyer Berlin, 15. Juni 2012
Neue Therapien in der Herzinsuffizienz
 Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz und Depression optimale Betreuung
 Herzinsuffizienz und Depression optimale Betreuung 0 6. 0 5. 2 0 1 7 L E I P Z I G H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe Depressivität
Herzinsuffizienz und Depression optimale Betreuung 0 6. 0 5. 2 0 1 7 L E I P Z I G H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe Depressivität
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Herzinsuffizienztherapie Die neuen ESC-Leitlinien. Roman Pfister
 Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Evidenz in der Präventionsmedizin
 Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten
 Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten Simon Frey et al., Basel Hintergrund: Kardiale Resynchronisationstherapie (CRT) ist eine
Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten Simon Frey et al., Basel Hintergrund: Kardiale Resynchronisationstherapie (CRT) ist eine
Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag. Dr. med. Marc Buser OA mbf Klinik für Kardiologie
 Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag Dr. med. Marc Buser OA mbf Klinik für Kardiologie 2 Herr N.S., 1974 Anamnese aktuell Vorstellung wegen Anstrengungsdyspnoe NYHA II Keine Orthopnoe,
Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag Dr. med. Marc Buser OA mbf Klinik für Kardiologie 2 Herr N.S., 1974 Anamnese aktuell Vorstellung wegen Anstrengungsdyspnoe NYHA II Keine Orthopnoe,
Vorbeugen ist besser als wieder heilen
 Vorbeugen ist besser als wieder heilen Matthias Wilhelm Präventive Kardiologie & Sportmedizin, Universitätsklinik für Kardiologie Vorbeugen ist besser als wieder heilen Rehospitalisationen vermeiden bei
Vorbeugen ist besser als wieder heilen Matthias Wilhelm Präventive Kardiologie & Sportmedizin, Universitätsklinik für Kardiologie Vorbeugen ist besser als wieder heilen Rehospitalisationen vermeiden bei
Maßgeschneiderte Therapie verbessert die Prognose
 Herzinsuffizienz Maßgeschneiderte Therapie verbessert die Prognose mauritius images / Science Photo Library Micha T. Maeder, Marc Buser, Hans Rickli Die Diagnose der Herzinsuffizienz erfordert das Vorliegen
Herzinsuffizienz Maßgeschneiderte Therapie verbessert die Prognose mauritius images / Science Photo Library Micha T. Maeder, Marc Buser, Hans Rickli Die Diagnose der Herzinsuffizienz erfordert das Vorliegen
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz: Die Neue Leitlinien
 Herzinsuffizienz: Die Neue Leitlinien Carsten Tschöpe Kardiologie, Campus Virchow Klinikum Berlin 1 Stadiengerechte Basistherapie 2012 NYHA I NYHA II NYHA III NYHA IV ACE Hemmer (AT1 Blocker) Beta-Blocker
Herzinsuffizienz: Die Neue Leitlinien Carsten Tschöpe Kardiologie, Campus Virchow Klinikum Berlin 1 Stadiengerechte Basistherapie 2012 NYHA I NYHA II NYHA III NYHA IV ACE Hemmer (AT1 Blocker) Beta-Blocker
Der Beitrag der arteriellen Hypertonie für die Pathogenese der Herzinsuffizienz
 Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
Herzinsuffizienz. Modul 3: Medikamente
 Herzinsuffizienz Modul 3: Medikamente Einleitung -Funktion der Medikamente Herzfunktion stabilisieren Länger leben Einfacher atmen Mehr Energie haben Weniger Schwellungen haben Vom Krankenhaus fern bleiben
Herzinsuffizienz Modul 3: Medikamente Einleitung -Funktion der Medikamente Herzfunktion stabilisieren Länger leben Einfacher atmen Mehr Energie haben Weniger Schwellungen haben Vom Krankenhaus fern bleiben
Diabetes und Herzinsuffizienz. Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen
 Diabetes und Herzinsuffizienz Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen micha.maeder@kssg.ch T2DM und HF Klinische Relevanz von T2DM bei Herzinsuffizienz Pathophysiologie/Mechanismen
Diabetes und Herzinsuffizienz Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen micha.maeder@kssg.ch T2DM und HF Klinische Relevanz von T2DM bei Herzinsuffizienz Pathophysiologie/Mechanismen
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz
 Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Moderne Therapie in der Herzinsuffizienz - der Patient im Fokus. Dieter Pätzold
 Moderne Therapie in der Herzinsuffizienz - der Patient im Fokus Dieter Pätzold Das Saxophon (Entresto) ist ein Instrument, welches für den modernen Menschen geschaffen ist, der aus Erkenntnis und Freiheit
Moderne Therapie in der Herzinsuffizienz - der Patient im Fokus Dieter Pätzold Das Saxophon (Entresto) ist ein Instrument, welches für den modernen Menschen geschaffen ist, der aus Erkenntnis und Freiheit
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ. VAD-Therapie
 NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
Optimale Herzinsuffizienztherapie: Fazit für die Praxis
 Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
NT-proBNP Klarheit bei Herzinsuffizienz. Test early. Treat right. Save lives.
 NT-proBNP Klarheit bei Test early. Treat right. Save lives. Eine unterschätzte Krankheit Die Zahl der patienten nimmt zu Etwa 450 000 Patienten wurden in Deutschland im Jahr 2015 aufgrund einer stationär
NT-proBNP Klarheit bei Test early. Treat right. Save lives. Eine unterschätzte Krankheit Die Zahl der patienten nimmt zu Etwa 450 000 Patienten wurden in Deutschland im Jahr 2015 aufgrund einer stationär
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
Medikamentöse Therapie: Was brauche ich wirklich?
 Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC)
 PKO, Fortbildung Landhaus Donnerstag, 6.9.07 Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC) Die arterielle Hypertonie stellt heute in den Industrieländern einen häufig vorkommenden kardiovaskulären
PKO, Fortbildung Landhaus Donnerstag, 6.9.07 Arterielle Hypertonie neue Aspekte (Guidelines 2007 ESH-ESC) Die arterielle Hypertonie stellt heute in den Industrieländern einen häufig vorkommenden kardiovaskulären
Förderrichtlinien der Deutschen Stiftung für chronisch Kranke für den Aufbau von regionalen Herzinsuffizienz bezogenen Arztnetzwerken
 Deutsche Stiftung für chronisch Kranke Pariser Platz 6, 10117 Berlin Förderrichtlinien der Deutschen Stiftung für chronisch Kranke für den Aufbau von regionalen Herzinsuffizienz bezogenen Arztnetzwerken
Deutsche Stiftung für chronisch Kranke Pariser Platz 6, 10117 Berlin Förderrichtlinien der Deutschen Stiftung für chronisch Kranke für den Aufbau von regionalen Herzinsuffizienz bezogenen Arztnetzwerken
Sekundäre Hypertonie bei Nierenarterienstenose
 Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Ursachen und Therapie der Herzinsuffizienz. Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx
 Ursachen und Therapie der Herzinsuffizienz Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx Ursachen, Diagnose und Therapie der Herzinsuffizienz Richtlinien 2016 Dr. med. M. Martinelli, LA Kardiologie
Ursachen und Therapie der Herzinsuffizienz Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx Ursachen, Diagnose und Therapie der Herzinsuffizienz Richtlinien 2016 Dr. med. M. Martinelli, LA Kardiologie
Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis?
 Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis? PD Dr. Christoph M. Birner Universitäres Herzzentrum Regensburg Klinik und Poliklinik für Innere Medizin II Universitätsklinikum
Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis? PD Dr. Christoph M. Birner Universitäres Herzzentrum Regensburg Klinik und Poliklinik für Innere Medizin II Universitätsklinikum
KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie
 06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
DAS KARDIORENALE SYNDROM
 DAS KARDIORENALE SYNDROM Gert Mayer Universitätsklinik für Nephrologie und Hypertensiologie Department Innere Medizin Medizinische Universität Innsbruck gert.mayer@i-med.ac.at FALLVORSTELLUNG 52 Jahre
DAS KARDIORENALE SYNDROM Gert Mayer Universitätsklinik für Nephrologie und Hypertensiologie Department Innere Medizin Medizinische Universität Innsbruck gert.mayer@i-med.ac.at FALLVORSTELLUNG 52 Jahre
Ischämische Herzinsuffizienz Häufig übersehen, aber am besten therapierbar
 Ischämische Herzinsuffizienz Häufig übersehen, aber am besten therapierbar 22. Dresdner Symposium»Herz und Gefäße Innovationen 2016«18. 19. November 2016, Hotel Hilton Dresden Dr. Dörr, PRAXISKLINIK HERZ
Ischämische Herzinsuffizienz Häufig übersehen, aber am besten therapierbar 22. Dresdner Symposium»Herz und Gefäße Innovationen 2016«18. 19. November 2016, Hotel Hilton Dresden Dr. Dörr, PRAXISKLINIK HERZ
Stellenwert von körperlicher Aktivität bei Krebserkrankungen
 Stellenwert von körperlicher Aktivität bei Krebserkrankungen München Verena Freiberger Präventive und Rehabilitative Sportmedizin www.sport.med.tum.de Verena Freiberger- Präventive und Rehabilitative Sportmedizin-Technische
Stellenwert von körperlicher Aktivität bei Krebserkrankungen München Verena Freiberger Präventive und Rehabilitative Sportmedizin www.sport.med.tum.de Verena Freiberger- Präventive und Rehabilitative Sportmedizin-Technische
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Herz- Patient Welche Abklärungen sind präop.. wirklich notwendig?
 Herz- Patient Welche Abklärungen sind präop.. wirklich notwendig? Dr. med. H.U. Rieder Universitätsklinik für Anästhesiologie und Schmerztherapie KAS / RIED 1 Hospital Mortality [elective Surg (%)] vs
Herz- Patient Welche Abklärungen sind präop.. wirklich notwendig? Dr. med. H.U. Rieder Universitätsklinik für Anästhesiologie und Schmerztherapie KAS / RIED 1 Hospital Mortality [elective Surg (%)] vs
5. Prophylaxe-Seminar des KNS
 Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen. Prof. Dr. Peter Wenaweser, FEAPCI, FESC
 Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen Prof. Dr. Peter Wenaweser, FEAPCI, FESC PRÄVALENZ BEISPIELE KHK UND REMODELING PATHO PHYSIOLOGIE/ MEDIKAMENTE ARRHYTHMIEN
Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen Prof. Dr. Peter Wenaweser, FEAPCI, FESC PRÄVALENZ BEISPIELE KHK UND REMODELING PATHO PHYSIOLOGIE/ MEDIKAMENTE ARRHYTHMIEN
Chronic Congestive Heart Failure HERZINSUFFIZIENZ. A. Knez. Xxxxx
 Chronic Congestive Heart Failure HERZINSUFFIZIENZ A. Knez Xxxxx Chronic Congestive Heart Failure Epidemiologische Daten eine der häufigsten h Erkrankungen in den westlichen Industrieländern ndern weltweit
Chronic Congestive Heart Failure HERZINSUFFIZIENZ A. Knez Xxxxx Chronic Congestive Heart Failure Epidemiologische Daten eine der häufigsten h Erkrankungen in den westlichen Industrieländern ndern weltweit
Epidemiologie der chronischen Herzinsuffizienz
 Epidemiologie der chronischen Herzinsuffizienz Professor H.W. Hense Bereich Klinische Epidemiologie Institut für Epidemiologie & Sozialmedizin Universität Münster und Sprecher Teilprojekt Epidemiologie
Epidemiologie der chronischen Herzinsuffizienz Professor H.W. Hense Bereich Klinische Epidemiologie Institut für Epidemiologie & Sozialmedizin Universität Münster und Sprecher Teilprojekt Epidemiologie
Herz und Niereninsuffizienz
 Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Chris9an Veltmann Überblick. Guidelines ICD.
 Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Überblick Guidelines ICD Neue Studien Medikamentöse Therapie der Herzinsuffizienz Die Defibrillatorweste Alterna9ve elektrische Therapien
Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Überblick Guidelines ICD Neue Studien Medikamentöse Therapie der Herzinsuffizienz Die Defibrillatorweste Alterna9ve elektrische Therapien
Wie muss ich heute eine Hypertonie behandeln?
 Symposium vom 08.03.07 Vereinigung Zürcher Internisten Wie muss ich heute eine Hypertonie behandeln? Dr. Ch. Graf, Zürich Prof. P. Greminger, St.Gallen BETABLOCKER IN DER HYPERTONIETHERAPIE Zweifel an
Symposium vom 08.03.07 Vereinigung Zürcher Internisten Wie muss ich heute eine Hypertonie behandeln? Dr. Ch. Graf, Zürich Prof. P. Greminger, St.Gallen BETABLOCKER IN DER HYPERTONIETHERAPIE Zweifel an
CHF-intensiv- Transsektorales, interdisziplinäres Versorgungskonzept zur eigenverantwortlichen, Versorgung bei Herzinsuffizienz.
 CHF-intensiv- Transsektorales, interdisziplinäres Versorgungskonzept zur eigenverantwortlichen, personalisierten Versorgung bei Herzinsuffizienz. PD Dr. David M. Leistner Klinik für Kardiologie Campus
CHF-intensiv- Transsektorales, interdisziplinäres Versorgungskonzept zur eigenverantwortlichen, personalisierten Versorgung bei Herzinsuffizienz. PD Dr. David M. Leistner Klinik für Kardiologie Campus
Der herzinsuffiziente Diabetiker: Welche Therapie verbessert die Prognose?
 Der herzinsuffiziente Diabetiker: Welche Therapie verbessert die Prognose? 1. Herzinsuffizienz bei Diabetes 2. Diabetes bei Herzinsuffizienz 3. Welche Medikamente? 1. Kölner Kardio-Diabetes Symposium 10.
Der herzinsuffiziente Diabetiker: Welche Therapie verbessert die Prognose? 1. Herzinsuffizienz bei Diabetes 2. Diabetes bei Herzinsuffizienz 3. Welche Medikamente? 1. Kölner Kardio-Diabetes Symposium 10.
ABENTEUER ATEMNOT aus kardiologischer Sicht
 ABENTEUER ATEMNOT aus kardiologischer Sicht Prof. Dr. med. Alexander Staudt VNR: 2760909007745990014 Gültigkeitsdauer: 12.03.2018 12.03.2019 Einleitung Die chronische Herzinsuffizienz (chi) betrifft weltweit
ABENTEUER ATEMNOT aus kardiologischer Sicht Prof. Dr. med. Alexander Staudt VNR: 2760909007745990014 Gültigkeitsdauer: 12.03.2018 12.03.2019 Einleitung Die chronische Herzinsuffizienz (chi) betrifft weltweit
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Herzinsuffizienz (und Diabetes): Aktuelle Strategien in Diagnostik und Therapie
 Herzinsuffizienz (und Diabetes): Aktuelle Strategien in Diagnostik und Therapie Prof. Dr. med. C. A. Schneider Kardiologie - PAN Klinik Köln Herznetz Köln Medizinische Fakultät, Universität zu Köln Vortrag
Herzinsuffizienz (und Diabetes): Aktuelle Strategien in Diagnostik und Therapie Prof. Dr. med. C. A. Schneider Kardiologie - PAN Klinik Köln Herznetz Köln Medizinische Fakultät, Universität zu Köln Vortrag
Koronare Herzerkrankung Therapie der Angina pectoris
 27. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie und Angiologie
27. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie und Angiologie
Telemonitoring von Patienten mit chronischer Herzinsuffizienz - Stellenwert nicht-invasiv ermittelter Vitalparameter
 Aus dem Städtischen Klinikum Brandenburg Brandenburg an der Havel Klinik für Kardiologie, Pulmologie, Angiologie Abteilungsleiter: Prof. Dr. med. Oeff Telemonitoring von Patienten mit chronischer Herzinsuffizienz
Aus dem Städtischen Klinikum Brandenburg Brandenburg an der Havel Klinik für Kardiologie, Pulmologie, Angiologie Abteilungsleiter: Prof. Dr. med. Oeff Telemonitoring von Patienten mit chronischer Herzinsuffizienz
Diabetes mellitus Relevante Qualitätsdaten mit Blick auf Prävention und Therapie
 Diabetes mellitus Relevante Qualitätsdaten mit Blick auf Prävention und Therapie Qualitätsdaten im Gesundheitswesen allianzq- Stoos VIII 16. Juni, 2017 Prof. Dr. Michael Brändle, M.Sc. Chefarzt Allgemeine
Diabetes mellitus Relevante Qualitätsdaten mit Blick auf Prävention und Therapie Qualitätsdaten im Gesundheitswesen allianzq- Stoos VIII 16. Juni, 2017 Prof. Dr. Michael Brändle, M.Sc. Chefarzt Allgemeine
Lebensstilfaktoren und das Risiko
 Lebensstilfaktoren und das Risiko chronischer Erkrankungen Ute Nöthlings Sektion für Epidemiologie Institute für Experimentelle Medizin Christian-Albrechts-Universität zu Kiel SYMPOSIUM REHA 2020, Freiburg,
Lebensstilfaktoren und das Risiko chronischer Erkrankungen Ute Nöthlings Sektion für Epidemiologie Institute für Experimentelle Medizin Christian-Albrechts-Universität zu Kiel SYMPOSIUM REHA 2020, Freiburg,
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger
 Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Irene Lang, Günter Stix Kardiologie AKH-Wien Medizinische Universität Wien
 Vorhofflimmern Rhythmisierung, Ablation Irene Lang, Günter Stix Kardiologie AKH-Wien Medizinische Universität Wien Universitätsklinik für Innere Medizin II klinische Abteilung für Kardiologie Vorhofflimmern
Vorhofflimmern Rhythmisierung, Ablation Irene Lang, Günter Stix Kardiologie AKH-Wien Medizinische Universität Wien Universitätsklinik für Innere Medizin II klinische Abteilung für Kardiologie Vorhofflimmern
Niereninsuffizienz als kardiovaskulärer Risikofaktor
 Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
TOP Papers Innere Medizin / Intensivmedizin M. J. Hug. Infektiologie M. Fellhauer. Onkologie H.-P. Lipp
 TOP Papers 2015 Innere Medizin / Intensivmedizin M. J. Hug Infektiologie M. Fellhauer Onkologie H.-P. Lipp 40. Wissenschaftlicher Kongress ADKA, Mannheim 29. Mai 2015 TOP Papers 2015 Innere Medizin / Intensivmedizin
TOP Papers 2015 Innere Medizin / Intensivmedizin M. J. Hug Infektiologie M. Fellhauer Onkologie H.-P. Lipp 40. Wissenschaftlicher Kongress ADKA, Mannheim 29. Mai 2015 TOP Papers 2015 Innere Medizin / Intensivmedizin
Die Ergebnisse der ONTARGET Studie
 Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Welche Maßnahmen. Welche Maßnahmen verbessern die Lebensqualität?
 Welche Maßnahmen verbessern die Lebensqualität? Thomas Müller-Tasch Psychosomatische und Allgemeine Klinische Medizin Medizinische Universitätsklinik Heidelberg Welche Maßnahmen verbessern die Lebensqualität?
Welche Maßnahmen verbessern die Lebensqualität? Thomas Müller-Tasch Psychosomatische und Allgemeine Klinische Medizin Medizinische Universitätsklinik Heidelberg Welche Maßnahmen verbessern die Lebensqualität?
Herzinsuffizienz. 2 State of the art lectures. Epidemiologie. Definition der Herzinsuffizienz. Häufigste Aetiologien. Diagnostisches Vorgehen
 Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
