Kopf-Halskarzinome. Empfehlungen zu Diagnostik, Therapie und Nachsorgeuntersuchungen in Tirol
|
|
|
- Bernt Winkler
- vor 7 Jahren
- Abrufe
Transkript
1 Kopf-Halskarzinome Empfehlungen zu Diagnostik, Therapie und Nachsorgeuntersuchungen in Tirol
2
3 Vorwort Kopf-Halstumore umfassen Neubildungen von der Lippe bis zum Eingang der Speiseröhre sowie Neubildungen der Nase und Nasennebenhöhlen, der Kopfspeicheldrüsen und der Haut von Kopf, Gesicht und Hals. Malignome der Schilddrüse werden in diesen Empfehlungen nicht behandelt. Bei den bösartigen Neubildungen der Kopf-Halsregion handelt sich ganz überwiegend um Karzinome. Diese sind Gegenstand der vorliegenden Empfehlungen zu Diagnostik, Therapie und Nachsorgeuntersuchungen in Tirol des Tiroler Arbeitskreises für Onkologie (TAKO). Den rechtlichen Rahmen für Diagnostik, Therapie und Nachsorge von Kopf-Halskarzinomen bilden neben zivil-, straf- und berufsrechtlichen Bestimmungen unter anderem das Krankenanstalten- und Kuranstaltengesetz, das Tiroler Krankenanstaltengesetz, die Vereinbarung zur Sicherstellung der Patientenrechte (Patientencharta), das Gesundheitsqualitätsgesetz, der Österreichische Strukturplan Gesundheit 2010 sowie der Rehabilitationsplan 2009 der GÖG. Der Österreichische Strukturplan Gesundheit (ÖSG) enthält Empfehlungen zur abgestuften integrierten Versorgung mit speziellen Strukturen auf ambulanter und stationärer Ebene mit dem Ziel einer flächendeckenden Verbesserung der onkologischen Versorgung unter Einbeziehung der gesamten Behandlungskette von der Früherkennung über die Diagnostik und Behandlung bis hin zur Nachsorge mit messbaren Ergebnissen. Im intramuralen Bereich unterscheidet der ÖSG zwischen onkologischem Referenz zentrum (ONKZ), onkologischem Schwerpunkt (ONKS) und assoziier ter onkologischer Versorgung (ONKA). Kennzeichen von ONKZ und ONKS ist u.a. die Vorhaltung aller im interdisziplinären Team (Tumorboard) vorgesehenen Fachbereiche sowie weiterer zuständiger Sonderfächer und die Sicherstellung der Radioonkologie in räumlicher Nähe. Aufgaben der ONKA umfassen die Erbringung von Therapie und Übernahme weiterer Leistungen in Abstimmung mit kooperierenden ONKZ und/oder ONKS sowie Notfall versorgung. Dies erfolgt in Kooperation mit dem ONKZ und/oder dem ONKS und dem jeweiligen Tumorboard. Im extramuralen Bereich sieht der ÖSG die Aufgaben primär bei Früherkennung, Diagnostik, Nachsorge sowie supportiver Therapie. Kern der Versorgung in einem ONKZ und ONKS ist ein interdisziplinäres Tumorboard, dem neben dem Organfach Vertreter der Inneren Medizin/ Hämato-Onkologie, der Radiodiagnostik, der Radioonkologie und der Pathologie unter Gleichberechtigung der beteiligten Fachrichtungen angehören. Im Tumorboard ist jede Person mit einer malignen Neuerkrankung Kopf-Halskarzinome Vorwort 3
4 anzumelden. Dabei ist jene Abteilung zunächst zuständig (Case manager), die den Patienten dem Tumorboard vorstellt. Das Tumorboard stellt zunächst das verbindliche TNM-Stadium fest und erstellt oder ändert vorhandene Behandlungsvorschläge. Es besteht Dokumentationspflicht. Schilddrüsenkarzinome werden in diesen Empfehlungen nicht abgehandelt Für den intra- und extramuralen Bereich soll mit den vorliegenden Empfehlungen das rasch wachsende Wissen auf dem Gebiet der Kopf-Hals Onkologie zusammengefasst, bewertet und unter Berücksichtigung der hoch entwickelten medizinischen Infrastruktur allen onkologisch tätigen Ärzten in Tirol angeboten werden. Für die Erstellung dieser Empfehlungen wurden eine Reihe von Empfehlungen und Leitlinien unter anderem der European Society for Medical Oncology (1), der Österreichischen Gesellschaft für Chirurgische Onkologie (2), der Deutschen Krebsgesellschaft (3), der Arbeitsgruppe für Hals- und Gesichtschirurgie der Schweizerischen Gesellschaft für ORL, Hals- und Gesichtschirurgie, des National Cancer Institute der USA (4) sowie die Practice Guidelines des National Comprehensive Cancer Networks der USA (5) berücksichtigt. Neben diesen Leitlinien wurden Review- Artikel aus Core-Journalen herangezogen (1;6). Für Patienten mit fortgeschrittenem Tumorstadium liegen zwei umfangreiche prospektive Untersuchungen der Eastern Cooperative Oncology Group (ECOG) und der European Organisation for Research and Treatment of Cancer (EORTC) zur postoperativen Radio- und Radiochemotherapie vor, die erheblichen Einfluss auf die Therapie von PatientenInnen mit Kopf-Halskarzinomen genommen haben (7-9). Ich möchte mich bei allen Autoren für die ausgezeichnete Zusammenarbeit bei der Erstellung dieser TAKO-Empfehlungen, aber auch im klinischen Alltag und bei gemeinsamen wissenschaftlichen Projekten bedanken. Univ.-Prof. Dr. Herbert Riechelmann Leitung und Koordination 4 Kopf-Halskarzinome Vorwort
5 TAKO Vorstand und Mitwirkende TAKO Vorstand Univ.-Prof. DI Dr. Peter Lukas Strahlentherapie-Radioonkologie, Innsbruck Prim. Univ.-Prof. Dr. med. Klaus Gattringer Innere Medizin, Kufstein Univ.-Prof. Dr. Günther Gastl Hämatologie & Onkologie, Innsbruck Prim. Univ.-Doz. Dr. Ewald Wöll Innere Medizin, Zams ao. Univ.-Prof. Dr. Wolfgang Eisterer Innere Medizin, Innsbruck ao. Univ.-Prof. Dr. Reinhard Stauder Hämatologie & Onkologie, Innsbruck Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie, Innsbruck Dr. Stefan Kastner Ärztekammer Tirol Obmann 1. Obmann-Stv. 2. Obmann-Stv. Schriftführer 1. Schriftführer-Stv. 2. Schriftführer-Stv. Kassier Ärztekammervertreter Mitwirkende in der Arbeitsgruppe Kopf-Halskarzinome Dr. Ulrike Beier Zahnersatz und Zahnerhaltung, Innsbruck Dr. Silvia Brunold Mund-, Kiefer- und Gesichtschirurgie, Innsbruck Doz. Dr. Michael Fiegl Hämatologie & Onkologie, Innsbruck Dr. Oliver Galvan HNO, Innsbruck Prim. Dr. Paul Goller HNO, Brixen Lisa-Maria Griesser Hör-, Stimm- und Sprachstörungen, Innsbruck Prof. Dr. Ingrid Grunert Zahnersatz und Zahnerhaltung, Innsbruck Doz. Dr. Frank Kloss Mund-, Kiefer- und Gesichtschirurgie, Innsbruck Andrea Kofler HNO, Innsbruck Julia Lobenwein HNO, Innsbruck Dr. Susanne Maislinger Medizinische Psychologie, Innsbruck Prof. Dr. Hans Maier Pathologie, Innsbruck Dr. Roland Moschen Medizinische Psychologie, Innsbruck Dr. Wilhelm Oberaigner Klinische Epidemiologie, Innsbruck Primar Dr. Peter Ostertag HNO, Kufstein Dr. Georg Pall Innere Medizin, Onkologie, Innsbruck Prof. Dr. Gerhard Pierer Plastische, Rekonstruktive und Ästhetische Chirurgie, Innsbruck Dr. Andrea Posch Strahlentherapie-Radioonkologie, Innsbruck Prof. Dr. Michael Rasse Mund-, Kiefer- und Gesichtschirurgie, Innsbruck Prof. Dr. Thomas Rettenbacher Radiologie, Innsbruck Dr. Ursula Riccabona Anästhesie und Intensivmedizin, Innsbruck Prof. Dr. Herbert Riechelmann HNO, Innsbruck Koordinator Dr. Ulrich Rieger Plastische, Rekonstruktive und Ästhetische Chirurgie, Innsbruck Dr. Markus Rungger Hör-, Stimm- und Sprachstörungen, Innsbruck Prof. Dr. Matthias Schmuth Dermatologie und Venerologie, Innsbruck 5 Kopf-Halskarzinome TAKO Vorstand und Mitwirkende
6 Prof. Dr. Hans-Ulrich Strohmenger Anästhesie und Intensivmedizin, Innsbruck Dr. Arpad Sztankay Strahlentherapie-Radioonkologie, Innsbruck Dr. Hagen Thomas Hör-, Stimm- und Sprachstörungen, Innsbruck Dr. Christian Uprimny Nuklearmedizin, Innsbruck Prof. Dr. Irene Virgolini Nuklearmedizin, Innsbruck Doz. Dr. Gerlig Widmann Radiologie, Innsbruck Prim. Doz. Dr. Ewald Wöll Internistische Onkologie, Zams OA Dr. August Zabernigg Internistische Onkologie, Kufstein Prof. Dr. Patrick Zorowka Hör-, Stimm- und Sprachstörungen, Innsbruck Satz, Gestaltung und Version Dr. Eugen Preuß Version 1.0 Copyright: pdl 2011 pdl, Innsbruck 6 Kopf-Halskarzinome TAKO Vorstand und Mitwirkende
7 Inhaltsverzeichnis 1 Epidemiologie 1.1 Epidemiologische Daten in Tirol 1.2 Das Tumorregister des IET 1.3 Früherkennung und Prävention Populations-basiertes Screening (Massenscreening) Selektives (inzidentes risikoorientiertes) Screening Speichel-Screening 2 Ätiologie und Histopathologie 2.1 Ätiologie 2.2 Pathogenese Genetisches Progressionsmodell Tumorstammzellen Tumorimmunologie Tumorprogression Prognosefaktoren 2.3 Histopathologie Dysplasien, Carcinoma in situ, intraepitheliale Neoplasie Plattenepithelkarzinome Adenokarzinome Maligne Speicheldrüsentumore Andere Malignome 2.4 Häufige Lokalisation von Metastasen von Kopf-Hals-Tumoren 2.5 Bearbeitungsempfehlungen Pathologen 3 Tumor-Lokalisationen und Stadieneinteilungen 3.1 Tumor-Lokalisationen und T-Stadien nach UICC Lippen Mundhöhle Oropharynx Nasopharynx Hypopharynx Larynx Nasenhöhle und Nasennebenhöhlen Speicheldrüsen Kopf- und Gesichtshaut 3.2 N-Stadien N-Stadien außer Nasenrachen und Haut N-Stadien Nasenrachen N-Stadien Karzinome der Haut Kopf-Halskarzinome Inhaltsverzeichnis 7
8 M-Stadien 3.4 UICC-Stadiengruppierung UICC-Stadiengruppierung außer Nasenrachen und Haut UICC-Stadiengruppierung Nasenrachenkarzinom UICC-Stadiengruppierung Haut 3.5 R-Status (Residualtumor) 3.6 Fakultative Deskriptoren Lymphgefäßinvasion Veneninvasion Perineurale Invasion (ab 2010) 3.7 Abgeleitete und andere Klassifikationschemata Lokal begrenzt (limited), lokoregionär fortgeschritten (advanced) und rezidiviert oder metastatisch (recurrent or metastatic) Klassifikation nach Prognose des AJCC Cancer Staging Manual Klassifikation der Arbeitsgemeinschaft deutscher Tumorregister 3.8 Ersterkrankung, Rezidiv, Zweittumor 4 Diagnostisches Vorgehen 4.1 Diagnoseverzögerung 4.2 Komorbidität und Performance Status 4.3 Klinische Untersuchung 4.4 Bildgebende Verfahren Halssonographie Computertomographie Kopf-Hals Computertomographie Thorax Kernspintomographie 4.5 Sicherer Umgang mit CT, MR und US Kontrastmittel 4.6 Nuklearmedizinische Diagnostik PET/CT Knochenszintigraphie 4.7 Panendoskopie in Narkose 4.8 Sentinel-Lymphknotenbiopsie 4.9 Abklärung bei Verdacht auf Halslymphknotenmetastase bei unbekanntem Primärtumor (CUP Syndrom) 4.10 Zahnärztliche Diagnostik und Planung der dentalen Rehabilitation Maßnahmen prä radiationem Maßnahmen intra radiationem 4.11 Erheben des Ernährungsstatus, Ernährungstherapie, Perkutane endos ko pische Gastrostomie 8 Kopf-Halskarzinome Inhaltsverzeichnis
9 4.12 Diagnostik von Hören, Stimme, Sprechen, Schlucken Erstuntersuchung Stimmlosigkeit und Stimmersatz Besonderheiten bei einzelnen Tumorlokalisationen Chemotherapie/Radiochemotherapie Zusammenfassung 5 Therapie 5.1 Therapiegrundsätze bei Erstdiagnose 5.2 Chirurgische Therapie Indikation zur chirurgischen Therapie Resektabilität und Operationsrisiko Empfohlene chirurgische Verfahren unter kurativem Ansatz aufgeschlüsselt nach Tumorlokalisation Prinzipien der chirurgischen Therapie des Halses Präoperative anästhesiologische Untersuchung und gemeinsame perioperative Planung Indikation zur präliminaren Tracheotomie bei Kopf-Hals Eingriffen Palliative chirurgische Verfahren Empfehlung zur perioperativen Ernährung bei ausgedehnten tumorchirurgischen Eingriffen der Kopf-Halsregion 5.3 Radiotherapie, Radiochemotherapie und Radioimmuntherapie Radiotherapie Radiochemotherapie (RCT) Radioimmuntherapie 5.4 Systemische Therapie Palliative systemische Therapie Präoperative neoadjuvante Chemotherapie bei Erstbehandlung fortgeschrittener Tumorstadien Induktionschemotherapie vor kombinierter Radiochemotherapie bei Erstbehandlung fortgeschrittener Tumorstadien 5.5 Feststellung des Remissionsstatus 5.6 Phase I Rehabilitation 5.7 Therapiegrundsätze bei Rezidiv, Tumorpersistenz oder Fernmetastasierung Kopf-Halskarzinome Untertitel 9
10 Nachsorge und Rehabilitation 6.1 Nachsorgeuntersuchungen Erkennung von Rezidiven oder persistierender Tumorerkrankung Erkrankungsfolgen Laboruntersuchungen Ernährung, Körpergewicht, Leistungsfähigkeit Dentale Nachsorge Sozialmedizinische Betreuung in der Nachsorge 6.2 Phase II Rehabilitation Geeigneter Zeitpunkt und Dauer für Phase II Rehabilitation Erforderliches Behandlungsangebot 6.3 Ambulantes Behandlungsangebot und Home-Care 6.4 Selbsthilfegruppen 7 Psychosoziale Aspekte und Psychoonkologie 7.1 Begriffsdefinition Psychoonkologie 7.2 Grundprinzipien der psychoonkologischen Versorgung 7.3 Psychoonkologische Versorgungskonzepte und Interventionen 7.4 Behandlungsbedarf und Indikationsstellung in der Psychoonkologie 8 Literaturverweise 10 Kopf-Halskarzinome Untertitel
11 Abkürzungen AHB AJCC ASA CDDP CR CUP DCO ECOG EE EORTC GÖG HPV IET KHT mrnd NC ONKA ONKS ONKZ ORL ÖSG PD PE PR RCT RND SL SLB SND TAKO TILAK TIVA UICC Anschlussheilbehandlung American Joint Committee on Cancer American Association of Anesthsiologists Cis-Diaminodichloroplatin (Cisplatin) Vollständiges Ansprechen (complete response) Carcinoma of unknown primary Death Certificate Only Eastern Cooperative Oncology Group enterale Ernährung European Organisation for Research and Treatment of Cancer Gesundheit Österreich GmbH Humane Papillomaviren Institut für klinische Epidemiologie der TILAK Kopf-Hals-Tumorboard modifiziert radikale Halslymphknotendissektion Keine Veränderung (no change) assoziierte onkologische Versorgung onkologischer Schwerpunkt onkologisches Referenzzentrum Oto-Rhino-Laryngologie Österreichischer Strukturplan Gesundheit Progressive Erkrankung (progressive disease) parenterale Ernährung Partielles Ansprechen (partial response) Radiochemotherapie radikale Halslymphknotendissektion Sentinel Lymphknoten Sentinel-Lymphknotenbiopsie selektive Halslymphknotendissektion Tiroler Arbeitskreis für Onkologie Tiroler Landeskrankenanstalten GmbH Total intravenöse Anästhesie Union for International Cancer Control Abkürzungen Kopf-Halskarzinome Abkürzungen 11
12
13 1 Epidemiologie Der Kopf-Hals-Region werden der ICD-O3 folgend Malignome der Regionen Lippen und Mundhöhle, Pharynx, Larynx, Nasenhöhle und Nasennebenhöhlen, Große Speicheldrüsen und Schilddrüse zugerechnet. Weltweit erkranken pro Jahr um die Frauen und Männer und versterben Frauen und Männer an einem Karzinom im HNO-Bereich. Damit liegen die Karzinome im HNO-Bereich weltweit in der Häufigkeit der Tumorgruppen an vierter Stelle. Die altersstandardisierte Rate (pro ) ist bei den Frauen in Westeuropa mit 7 deutlich niedriger als in den weniger entwickelten Ländern (mit 12) und bei den Männern mit 37 etwas höher als in den weniger entwickelten Ländern (mit 30). In allen Regionen erkranken etwa drei Mal so viele Männer wie Frauen an einem Karzinom im HNO-Bereich. Das individuelle Risiko bis zum Alter 74 an einem HNO-Karzinom zu erkranken, liegt bei den Frauen bei 0.7% und bei den Männern bei 2.4%. Karzinome im HNO-Bereich weltweit an vierter Stelle 1.1 Epidemiologische Daten in Tirol In Tirol erkranken pro Jahr um die 140 Patienten (ca. 40 Frauen und 100 Männer) an einem Karzinom im HNO-Bereich, damit hat diese Karzinomgruppe einen Anteil von 4% an allen neudiagnostizierten bösartigen Erkrankungen und liegt an der siebten Stelle der Häufigkeit (10). Bezüglich der Krebsmortalität liegen die Karzinome im HNO-Bereich mit etwa 45 Todesfällen (ca. 10 Frauen und 35 Männer) pro Jahr und einem Anteil von 3% an der zehnten Stelle in der Häufigkeit der Krebstodesfälle. Das Verhältnis von Frauen zu Männern ist in Tirol 1:3. Den größten Anteil nehmen die Larynxkarzinome ein (27%), gefolgt von Tonsillen (8%), Mundboden (7%), restliche Mundhöhle, Hypopharynx, rest- In Tirol erkranken pro Jahr um die 140 Patienten an einem Karzinom im HNO-Bereich Abbildung 1: Vergleich Inzidenz- und Mortalitätsrate HNO außer Larynx mit EU-Ländern (altersstandardisierte Rate pro , rot: bei Frauen; blau: bei Männern ) Kopf-Halskarzinome Epidemiologie 13
14 Abbildung 2: Zeitliche Entwicklung altersstandardisierte Rate HNO (außer Larynx) in Tirol (pro ); 3-Jahres-Glättung licher Oropharynx und Lippen mit jeweils 6%. Im Vergleich zu den EU-Ländern liegen die altersstandardisierten Raten der Karzinome im HNO-Bereich ohne Larynx in Tirol bei den Frauen deutlich über dem EU-Durchschnitt (Inzidenz und Mortalität) und bei den Männern im EU-Durchschnitt (s. Abbildung 1), die Larynxkarzinome bei den Männern liegen unter dem EU-Durchschnitt. Knapp 1000 TirolerInnen haben ein Kopf-Halskarzinom (Prävalenz) Das durchschnittliche Alter bei Diagnose liegt bei 63 Jahren, 10% der weiblichen und 15% der männlichen Patienten sind jünger als 50. Die Anzahl der prävalenten Karzinome im HNO-Bereich beträgt in Tirol um die 250 Frauen und 700 Männer. Diese Schätzungen sind im Wesentlichen konsistent mit Prävalenzschätzung der Statistik Austria. 14 Kopf-Halskarzinome Die altersstandardisierte Inzidenzrate der Karzinomen im HNO-Bereich ohne Larynx zeigt bei den Frauen im letzten Jahrzehnt eine Zunahme der Inzidenz und Mortalität um 3% pro Jahr und bei den Männern ebenfalls eine Zunahme von 1% pro Jahr (jeweils statistisch signifikant, siehe Abbildung 2). Die Inzidenz der Larynxkarzinome hat bei den Männern 3% pro Jahr statistisch signifikant abgenommen. Die regionale Verteilung auf Bezirksebene zeigt Epidemiologie
15 bei einigen Schwankungen keine statistisch signifikant erhöhten oder erniedrigten Raten im Vergleich zum Landesdurchschnitt. Das relative Fünfjahresüberleben der Karzinome im HNO-Bereich ohne Larynx liegt bei den Frauen bei 65% und ist fast identisch zu den Vergleichsdaten aus den USA und bei den Männern mit 50% statistisch signifikant schlechter als die Vergleichsdaten aus den USA mit 60%. Bei den Larynxkarzinomen beobachten wir in Tirol ein relatives Fünfjahresüberleben von 70% (besser als die Vergleichsdaten aus den USA mit 60%, aber nicht statistisch signifikant). Diese Überlebensdaten beruhen auf den Diagnosejahren (wegen der fünfjährigen Nachbeobachtung bis 2010). In der Eurocare-4-Studie wurde basierend auf den Daten bei den Karzinomen im HNO-Bereich für Österreich ein relatives Fünfjahresüberleben von 37% berechnet, das unter dem EU-Durchschnitt mit 39% lag und bei den Larynxkarzinome ein relatives Fünfjahresüberleben von 63% und damit identisch mit dem EU-Durchschnitt. Die seit 2008 erhobenen 1-Jahresüberlebensraten liegen über dem EU- Durch schnitt und sind mit den Daten aus den USA vergleichbar. Das relative Fünfjahresüberleben liegt bei ca. 55% 1.2 Das Tumorregister des IET Das Tumorregister Tirol erhält Daten über neu auftretende Tumorfälle von den Tiroler Krankenhäusern und Sanatorien. Niedergelassene Fachärzte werden über die Sanatorien erfasst. Tumorfälle werden nur in Ausnahmefällen ausschließlich von Praktikern behandelt, über die Pathologie-Befunde werden auch solche Tumorfälle registriert (Basisdokumentation). Dies führt zu einem sehr hohen Grad an Vollständigkeit. Daneben führt das Tumorregister Tirol für einige Kliniken der Universitätsklinik Innsbruck ein Krankenhausregister für Tumoren mit einem wesentlich detaillierteren Dokumentationsumfang (Spezialdokumentation). Um einen möglichst hohen Grad an Vollständigkeit zu erreichen, werden Pathologiedaten, Krankenhausabgangsdiagnosen sowie Abteilungsdaten verwendet. Nach Abgleich mit der Datenbank werden solche Befunde, für die kein Tumor gemeldet wurde, nachrecherchiert. Schließ lich werden in einem relativ aufwändigen Verfahren für diejenigen Tumor todesfälle, für die keine Meldung eines Krankenhauses vorliegt, über Kranken häuser und niedergelassene Ärzte nach medizinischen Daten recherchiert und gegebenenfalls nachdokumentiert. Falls keine weiteren Informationen gefunden werden, wird der Tumorfall als DCO-Fall ausgewertet (Death Certificate Only). Zur möglichst vollständigen Erfassung in klinischen Registern eignen sich die ICD-10 Codes C00-C15, C30-C34, C39, C40, C41, C43, C44, C49, C69-C72, C76-C80, C97, D00-D04, D09, D37, D38 und D48 Kopf-Halskarzinome Epidemiologie 15
16 1.3 Früherkennung und Prävention Risikogruppe: Raucher über 45 mit erhöhtem Alkoholkonsum Die wichtigste Präventivmaßnahme sind allgemeine Programme gegen Nikotinkonsum. Es gibt nur wenige Daten zu Vorsorgeprogrammen speziell bei Kopf-Hals-Tumoren. Ungefähr 70% der Patienten mit Kopf-Hals- Tumoren der Innsbrucker Universitäts-HNO-Klinik stellen sich erstmals mit fortgeschrittenen Tumorstadien vor. Da das Tumorstadium eng mit dem Überleben korreliert, erscheint es plausibel, dass Früherkennung die Prognose von Kopf-Hals-Tumoren verbessert. Hierzu liegen allerdings keine gesicherten Daten vor. Die relevante Risikogruppe sind Männer über 45 mit erhöhtem Alkohol- und Nikotinkonsum, Immunsupprimierte und Menschen, die schon mal ein Kopf-Halskarzinom hatten. Populations-basierte Vorsorgeprogramme derzeit nicht zielführend Populations-basiertes Screening (Massenscreening) Unter anderem für Haut- Mamma- und Prostatakrebs gibt es in Tirol ein sehr erfolgreiches Populationsscreening durch das Angebot für gezielte Vorsorgeuntersuchungen. Das Department für Hals-Nasen-Ohrenheilkunde der Universität Baltimore führte im April 2008 ein populations-basiertes kostenloses Kopf-Hals-Tumor Screening im Rahmen der von der Yul Brynner Foundation gesponserten Oral, Head and Neck Cancer Awareness Week durch. Die Mehrzahl der Teilnehmer waren weibliche Nicht raucherinnen (70%). Bei immerhin 10% der Teilnehmer fanden sich Verdachts momente, die eine weiterführende Diagnostik auslösten. Dieses Ergebnis zeigt, dass die relevante Zielgruppe über Programme zur speziellen Vorsorgeunter suchung nur unzureichend erreicht wird. Außerdem sind gezielte Vorsorgeuntersuchungen wie Mamma- oder PSA-Screening bei Kopf-Hals- Tumoren ökonomisch kaum zu rechtfertigen. Es wurde kalkuliert, dass ca Bürgerinnen und Bürger gescreent werden müssten, um ein Leben zu retten. Dabei bezieht sich diese Zahl auf die leicht detektierbaren Mund - höhlen karzinome, nicht auf die schwieriger zu erfassenden Mund rachenkarzinome oder andere Kopf-Hals Tumorlokalisationen. Ein grundsätzliches Problem bei allen Screening-Untersuchungen ist, dass die oft zitierten 7 Warnsymptome (s. Tabelle) nicht Frühsymptome darstellen, sondern mit der Ausnahme der Heiserkeit bei Tumoren der Stimmlippe bereits ein fortgeschrittenes Tumorstadium anzeigen. Darüber hinaus sind diese Symptome unspezifisch, so dass eine hohe Fehldetektionsrate besteht. 16 Kopf-Halskarzinome Epidemiologie
17 Schluckbeschwerden Fremdkörper- und Kloßgefühl im Hals ins Ohr ausstrahlende Schmerzen Husten, manchmal mit Blutauswurf Heiserkeit Schmerzen oder Kratzen im Hals Knotenbildung am Hals Typische 7 Warnzeichen für Kopf-Halstumoren laut American Cancer Society Selektives (inzidentes risikoorientiertes) Screening Eine rezente Übersichtsarbeit kommt zu dem Ergebnis, dass eine sinnvolle Früherkennung von AllgemeinmedizinerInnen durchgeführt werden kann (incidental screening). Hierbei werden Patienten mit Risikofaktoren, die sich in der Regel aus Kopf-Hals unabhängigen Gründen vorstellen, einer standardisierten Untersuchung der Kopf-Hals-Region unterzogen. Weil Angehörige von Risikogruppen insgesamt eher selten zum Zahnarzt gehen, erfolgt inzidentes (also im Rahmen eines ohnehin stattfinden Arztbesuches) risikogruppen-orientiertes Screening am ehesten durch AllgemeinärzteInnen. Die Detektionsrate von Kopf-Hals-Tumoren bei Allgemeinärzten wird auf ca. 1:63000 Konsultationen geschätzt. Eine der umfangreichsten inzidenten risikogruppen-orientierten Screening Projekte wurde in Boston durchgeführt. Dabei wurden 4611 RaucherInnen über 40 Jahre von Allgemeinärzten (primary care physicians) in Stadtbezirken mit bekannt hoher Inzidenz von Kopf-Hals-Tumoren systematisch anhand eines Untersuchungsbogens erfasst. Der Untersuchungsbogen enthielt Fragen nach 4 von 7 Kopf-Halstumor-relevanten Warning-Signs der American Cancer Society, nämlich persistierende Halsschmerzen, Knoten am Hals, Schluck schwierigkeiten und persistierende Heiserkeit. Außerdem wurde nach Gewichtsverlust gefragt und die Mundhöhle auf tumorverdächtige Veränderungen untersucht. Von den 4611 PatientenInnen wurden 318 Patienten wegen pathologischer Befunde zur weiterführenden fachärztlichen Unter suchungen überwiesen. Von diesen 318 Patienten waren lediglich 4% auch wegen Kopf-Hals-Symptomen zum Allgemeinarzt gegangen. Die Fachuntersuchungen nahmen dann 208 Patienten auch tatsächlich in Anspruch. Zuletzt wurden 6 Krebsdiagnosen verifiziert, wobei 4 Diagnosen durch die Screening-Untersuchung festgestellt wurden und 2 Diagnosen erst 3 Jahre später. Somit ergibt sich in etwa eine Detektionsrate von ca. 1:1000 bei inzidentem, risikogruppen-orientiertem Screening. Dabei ist aber nicht bekannt, ob die 4 berichteten detektierten Tumore auch ein prognostisch günstiges, frühes Tumorstadium aufwiesen. Risikogruppen-orientiertes Screening durch AllgemeinärzteInnen Kopf-Halskarzinome Epidemiologie 17
18 1.3.3 Speichel-Screening Das Screening von Speichelproben wird in erster Linie bei Mund höhlenkarzinomen durchgeführt, gelingt aber möglicherweise auch für andere Kopf- Hals-Tumorlokalisationen. SolCD44 war bei Tumorpatienten im Speichel zwar hochsignifikant erhöht, zeigte aber keine ausreichende Diskrimination zwischen Tumorpatienten und Kontrollen. Bahar und Koautoren konnten bei der Untersuchung von Antioxidantien im Speichel ebenfalls keine ausreichende Diskrimination erreichen. Mittels Microarry-Analysen identifizierten Wong und Mitarbeiter 7 Transskripte im menschlichen Speichel (DUSP1, H3F3A, IL1B, IL8, OAZ1, SAT und S100P), die in Kombination mit einer Sensitivität und Spezifität von 90% Tumorpatienten von Kontrollen diskriminierten. Sethi und Koautoren konnten an Speichelproben von 27 Patienten mit Kopf-Hals-Tumoren und von 10 Kontrollen mittels multiplex ligation-dependent probe amplification (MPLA) an Hand der Genprodukte von 2 Genen (PMAIP1 und PTPN1) eine vollständige Diskrimination erreichen. Mittels quantitativer methylierungs-spezifischer PCR (Q-MSP) konnten Carvalho und Mitarbeiter Paneele hypermethylierter Promotersequenzen in Blutserum (CDH1, CCND2, TIMP3, HIC1 und PGP9.5) und Speichel (MINT31, CCNA1, DCC, p16) identifizieren, die Kopf-Tumorpatienten mit hoher Spezifität, allerdings geringer Sensitivität detektierten. 18 Kopf-Halskarzinome Epidemiologie
19 2 Ätiologie und Histopathologie 2.1 Ätiologie Risikofaktoren für die Entstehung von Plattenepithelkarzinomen der Kopf- Hals-Region sind chemische Noxen, in aller erster Linie Alkoholund Tabakkonsum. Über die fatale Rolle von Alkohol und Rauchen für Entstehung und Rezidiv von Kopf-Hals-Karzinomen wissen lediglich 15% der Betroffenen Bescheid. Eine Sicherungsaufklärung über diese Risiken dient der Gefahrenabwehr im Interesse des Patienten. Eine weitere wesentliche ätiologische Bedeutung haben Humane Papillomaviren (HPV). Sie spielen eine besondere Rolle in der Entstehung von Plattenepithelkarzinomen bei Nikotin- und Alkoholabstinenten. In 80-90% aller HPV-DNA-positiven Plattenepithelkarzinome wird HPV Typ 16 gefunden. Weiterhin spielen physikalische Noxen (radioaktive Strahlen und chronische mechanische Irritation, z.b. durch scharfkantige Zähne), berufliche Schadstoffexposition (Schwarzdeckenarbeiter, Maler, Schreiner, Asbestarbeiter) sowie Ernährungs - faktoren und familiäre sowie genetische Disposition eine Rolle. Arbeiter in der Holzindustrie haben ein erhöhtes Risiko für die Entwicklung von Adeno - karzinomen der Nasennebenhöhlen. Kopf-Hals-Karzinome treten bei immunsupprimierten Patienten gehäuft auf. Generell treten Platten epithel karzinome des oberen aerodigestiven Trakts häufiger bei Männern auf. Alkoholkonsum und Rauchen sind die wichtigsten Risikofaktoren für Kopf-Halskarzinome 2.2 Pathogenese Genetisches Progressionsmodell Nach dem genetischen Progressionsmodell entstehen Kopf-Hals-Karzinome aus präneoplastischen Veränderungen. Dabei führen epigenetische Mechanismen, Genamplifikationen und Gendeletionen zur Aktivierung von Onkogenen und zu Funktionsverlust von Tumorsuppressorgenen. Da häufig DNA- Reparaturmechanismen und apoptoseinduzierende Mechanismen funktionell beeinträchtigt sind, entsteht eine hohe genomische Instabilität, in deren Folge zahlreiche weitere Mutationen auftreten. Obwohl der Tumor initial aus einem Zellklon entsteht, kommt es durch die genomische Instabilität zu einer hohen Zellheterogenität im Tumor. Dies äußert sich auch in der hohen Aneuploidie, Polyploidie und einer Vielzahl chromosomaler Anomalien von Kopf-Hals- Tumoren. Insbesondere unter dem selektiven Druck einer Therapie können strahlen- oder chemotherapieresistente Zellklone entstehen. Kopf-Halskarzinome Ätiologie und Histopathologie 19
20 Abbildung: Genetisches Progressionsmodell von Kopf-Hals Karzinomen Tumorstammzellen Bei Tumorstammzellen handelt es sich um CD44 + Zellen in Kopf- Halskarzinomen, die extensiv proliferieren können und ca. 10% der Tumorzellen in Kopf-Hals-Tumoren ausmachen(11). Tumorstammzellen sind in der Lage, im Tiermodell Implantattumoren zu induzieren, während die übrigen Tumorzellen dies kaum vermögen. Es wird vermutet, dass diese Zellen für die Repopulation nach Strahlen- oder Chemotherapie ausschlaggebend sind. 20 Kopf-Halskarzinome Tumorimmunologie Kopf-Hals-Tumorzellen exprimieren einige weitgehend tumorspezifische Antikörper. Tumorantigene, die eine humorale Immunantwort induzieren, können mittels serologischer Analyse rekombinanter Expressions-Libraries (SEREX) und über Microarray-Analysen identifiziert werden. Zu den Kopf- Hals-Tumorenantigenen gehören unter anderem der EGF-Rezeptor, VEGF-Rezeptor, Ep-CAM, einige CD44 Splice-Varianten, p16 sowie die Somatostatinrezeptoren 2 und 5. Nasenrachenkarzinome exprimieren gehäuft EBV-Antigene. Trotz der Expression von Tumorantigenen gelingt es dem Immunsystem nicht, die Tumorzellen zu eliminieren. Zu den Faktoren, die die Abwehrlage von Kopf-Halstumorpatienten beeinträchtigen gehören Alkohol- und Tabakkonsum, HPV-Infektion und schlechter Ernährungszustand. Kopf-Hals-Tumorzellen entgehen der humoralen und zellulären Immunüberwachung zusätzlich gezielt über unterschiedliche Mechanismen. Sie verstecken sich vor dem Immunsystem, unter anderem durch geringe HLA-Klasse I Rezeptor-Expression. Andererseits Ätiologie und Histopathologie
21 supprimieren sie die Aktivität von Immunzellen systemisch und insbesondere lokal. Tumorinfiltrierende Lymphozyten (TIL) gehören überwiegend zu CD4+ CD25+ FoxP3+ regulatorischen T-Zellen, die Immuntoleranz induzieren. Darüber hinaus supprimieren Tumorzellen die Aktivität unterschiedlicher Immunzellen durch Freisetzung immunsupprimierender Faktoren wie IL-10, TGF-ß und PGE Tumorprogression Unter Tumorprogression versteht man die Ausbreitung maligne transformierter Zellen im Organismus. Zu den Mechanismen der Tumorprogression zählen Invasion, Destruktion, Angiogenese, Ausbildung eines bindegewebigen Stromas (Desmoplasie), Verlust der Zelladhäsion und Einbruch in Lymphund Blutgefäße, Extravasation und Metastasenbildung Prognosefaktoren Prognosefaktoren ermöglichen Aussagen über die Überlebens wahr scheinlichkeit. Relevante klinische Prognosefaktoren bei Platten epithelkarzinomen umfassen Tumorgröße, Tumorlokalisation, Halslymphknotenstatus, Fernmetastasierung, Performance-Status, und Erst- vs. Rezidiverkrankung. Alter und Geschlecht spielen eine untergeordnete Rolle. Nach chirurgischem Vorgehen sind R-Status und extrakapsuläres Lymphknotenwachstum als weitere prognostisch relevante Parameter verfügbar. Prognostisch relevant ist auch das Vorliegen einer ausgeprägten desmoplastischen Stromareaktion in den Lymphknotenmetastasen. Ein positiver Lymphknotenbefund erhöht signifikant die Wahrscheinlichkeit von hämatogenen Fernmetastasen, stärker noch bei extranodaler Tumorinfiltration. Daneben gibt es zahlreiche tumorbiologische Parameter mit prognostischer Bedeutung wie z.b. das Ausmaß der EGFR Expression oder der p16-status. Prädiktive Faktoren sollen Aussagen darüber ermöglichen, welche Therapieverfahren erfolgversprechend sind und eine individuell optimierte Therapieempfehlung ermöglichen. Die Datenlage zu prädiktiven Faktoren bei Kopf-Halstumoren ist inkonsistent. Klinische Prognosefaktoren: Tumorgröße, Tumorlokalisation, Halslymphknotenstatus, Fernmetastasierung Kopf-Halskarzinome Ätiologie und Histopathologie 21
22 2.3 Histopathologie Als Grundlage der histopathologischen Klassifikation von Kopf-Halstumoren wird die World Health Organization Classification of Tumours, Pathology & Genetics, Head and Neck Tumours, empfohlen (12) Dysplasien, Carcinoma in situ, intraepitheliale Neoplasie Zu den präneoplastischen Veränderungen werden die Leukoplakie mit den Unterformen verruköse Hyperplasie (früher: orale floride Papillomatose) und proliferative verruköse Hyperplasie sowie die Erythroplakie gezählt, aus der sich im Verlauf jeweils eine squamöse intraepitheliale Neoplasie (SIN) mit geringer (low grade) oder hochgradiger (high grade) Dysplasie (siehe Tabelle 1) und schließlich ein invasives Karzinom entwickeln können. Die Entartungsrate bei der Leukoplakie liegt abhängig vom Dysplasiegrad zwischen 3 und 10%, bei der Erythroplakie bei über 50%, wiederum variabel je nach Lokalisation der Präkanzerose (am höchsten an Mundboden, Zunge und Lippe). Tabelle WHO Classification Squamous cell hyperplasia In Tirol wird für intraepitheliale Läsionen die Klassifikation der WHO (siehe z.b. Barnes 2005) empfohlen (s. Tabelle 1, Spalte links). Squamous Intraepithelial Neoplasia (SIN) Ljubljana Classification Squamous Intraepithelial Lesions (SIL) Squamous cell (Simple) hyperplasia Mild dysplasia SIN 1 Basal/parabasal cell hyperplasia* Moderate dysplasia SIN 2 Atypical hyperplasia** Severe dysplasia SIN 3*** Atypical hyperplasia** Carcinoma in-situ SIN 3*** Carcinoma in-situ Plattenepithelkarzinome Die häufigsten malignen Neubildungen der Kopf-Halsregion sind Plattenepithel karzinome. Typische Merkmale sind ein unterschiedliches Ausmaß an Keratini sierung und invasives Wachstum. 22 Kopf-Halskarzinome Sonderformen des Plattenepithelkarzinoms Verruköses Karzinom Vorwiegend exophytisches Wachstum, seltener Tumor des älteren Menschen, lokalisiert meist in der Mundhöhle (Gingiva und Wangenschleimhaut) oder Ätiologie und Histopathologie
23 im Larynx. Der Tumor sitzt breitbasig auf, zeigt plumpzapfiges infiltratives Wachstum mit oft scharf gezogen erscheinender Abgrenzung gegenüber der Epithelunterlage und ist gekennzeichnet durch ein Epithel, das die üblichen zytologischen Malignitätskriterien vermissen lässt. Die Diagnosestellung kann besonders in der Abgrenzung zu nichtmalignen Läsionen wie einem Platten epithelpapillom, einer verrukösen Hyperplasie oder einer reaktiven inflamma torischen papillomatösen Plattenepithelhyperplasie schwierig sein. Die häufigsten malignen Neubildungen der Kopf-Halsregion sind Plattenepithelkarzinome Spindelzellkarzinom Biphasischer Tumor aus Zellen eines Plattenepithelkarzinoms und pleomor phen spindeligen Zellelementen, die als eine sekundär entwickelte sarkomatoide Tumorkomponente betrachtet werden. Wenn in einer Biopsie die Plattenepithelkomponente nicht erfasst ist, kann die Abgrenzung zu anderen Spindelzellsarkomen oder einer nodulären Fasziitis problematisch sein. Basaloides Plattenepithelkarzinom Seltene Variante, die bei hoher Tendenz zu einer lymphogenen und hämatogenen Metastasierung ein aggressives Verhalten aufweist. Lokalisation meist Zungenbasis, Sinus piriformis und supraglottischer Larynx. Der Tumor zeigt ein Nebeneinander eines konventionellen Plattenepithelkarzinoms und einer Komponente aus kleinen basaloiden Zellen in soliden läppchenartigen Komplexen. Adenoides Plattenepithelkarzinom (akantholytisches Plattenepithelkarzinom) Selten; entsteht meist im Bereich der (Unter-)Lippe. Der Tumor zeigt durch Akantholyse ausgebildete pseudoglanduläre Spaltbildungen ohne Ausbildung echter Drüsen und ohne Vorliegen von Mukozyten. Die vorhandene Keratinisierung hilft in der Abgrenzung zum adenoid-zystischen Karzinom und mukoepidermoiden Karzinom. Adenosquamöses Karzinom Kontroversieller gemischter Tumor, meist im Larynx bei Männern. Papilläres Plattenepithelkarzinom Seltene Variante. Nasopharyngeales Karzinom/Lymphoepitheliales Karzinom (Schmincke-Tumor) Undifferenziertes epidermoides Karzinom mit prominenter lymphatischer Reaktion, typischerweise des Nasopharynx, assoziiert mit Nachweis von Epstein-Barr-Virus mittels In-situ-Hybridisierung oder PCR am Tumorgewebe. 23 Kopf-Halskarzinome Ätiologie und Histopathologie
24 2.3.3 Adenokarzinome Ausgangsorte können die großen und kleinen Speicheldrüsen, seromuköse Drüsen der Nasenhöhle, der Nasennebenhöhlen und der oropharyngealen und laryngealen Schleimhaut sein. Die histologische Präsentation ist sehr unterschiedlich. Die Varianten der Speicheldrüsenkarzinome sind in Abschnitt Maligne Speicheldrüsentumore separat aufgelistet. Adenokarzinome des NNH-Systems treten gehäuft nach beruflicher Holzstaubexposition auf Adenokarzinom vom intestinalen Typ Zum Teil Assoziation mit Staubexposition in der Holzindustrie, in diesen Fällen meist Männer betroffen und meist lokalisiert im Sinus ethmoidalis. Bei Fällen ohne Staubexposition meist Frauen mit Lokalisation im maxillären Antrum. Sie gelten als aggressive Karzinome mit Rezidivneigung und Tendenz zu Lymphknoten- und Fernmetastasen. Low-grade Adenokarzinom/nasopharyngeales papilläres Adeno karzinom Seltene Tumore, meist in der Nasenhöhle. Als low-grade klassifizierte Karzinome haben eine gute Prognose Maligne Speicheldrüsentumore Sie entstehen de novo oder manchmal aus (den wesentlich häufigeren) gutartigen Speicheldrüsentumoren: Maligner Mischtumor Entsteht fast immer aus einem pleomorphen Adenom, meist Bild eines gering differenzierten Adenokarzinoms NOS. Minimal invasive Karzinome haben eine fast ebenso exzellente Prognose wie gutartige Tumore, breit invasive jedoch sind extrem aggressiv und zeigen bei Diagnosestellung oft bereits Lymphknoten- und Fernmetastasen. Die Invasionstiefe ist prognostisch relevant, über 1,5 mm extrakapsuläre Invasion ist mit signifikant schlechterer Prognose assoziiert. Myoepitheliales Karzinom Zu 50% Entstehung de novo, sehr variable Histologie mit meist typischem immunhistochemischen Profil, variable Prognose. Basalzell-Adenokarzinom Low-grade Adenokarzinom meist der Parotis mit aggressiv- infiltrativem Wachstum, Nekrosenbildung, perineuraler und/oder perivaskulärer Ausbreitung. 24 Kopf-Halskarzinome Ätiologie und Histopathologie
25 Mukoepidermoides Karzinom In vielen Serien der häufigste maligne Speicheldrüsentumor, meist der Parotis, mit typischer Histologie. Verhalten und Prognose variieren abhängig von Stadium und Tumordifferenzierung, wobei es kein international anerkanntes Grading-Schema gibt. High-grade Tumore zeigen meist schon Fernoder Lymphknotenmetastasen. Azinuszellkarzinom Lokalisiert in >90% der Fälle in der Parotis, äußerst variable und variantenreiche Histologie. Adenoid-zystisches Karzinom Nach WHO drei Varianten (tubulär, glandulär/kribriform, solid). Langsam wachsender, breit infiltrativer Tumor mit Tendenz zu perineuraler Ausbreitung. Unter allen lokalen malignen Tumoren höchste Rezidivrate (über 70%) auch nach 10 oder mehr Jahren. In bis zu 50% Fernmetastasen, Lymph knotenmetastasen eher selten. Prognostische Faktoren sind Lokalisation, Stadium, Grad, neurale Infiltration und Radikalität der Operation. Adenoid-zystische Karzinome: Nachsorge über mind. 10 Jahre Polymorphes low-grade Adenokarzinom Zweithäufigstes enorales Speicheldrüsenkarzinom, ca. 60% der Fälle am Gaumen lokalisiert. Histologisch und zytologisch monomorpher, aber infiltrativ wachsender Tumor mit sehr guter Prognose bei radikaler Entfernung, Rezidive auch nach Jahren kommen aber nicht so selten vor und liegen dann oft sinunasal, seltener im Bereich der Orbita oder sogar intrakraniell. Kribriformes Adenokarzinom der Zunge Erst 1999 beschriebene, seltene Entität, morphologisch Ähnlichkeiten mit polymorphem low-grade Adenokarzinom oder mit papillärem Schilddrüsenkarzinom (immunhistochemisch aber immer Thyreoglobulin-negativ). Bei Diagnose stellung immer bereits Lymphknotenmetastasen beschrieben. Epithelial-myoepitheliales Karzinom Seltener Tumor aus epithelialen und myoepithelialen Komponenten und duktaler Architektur, prognostisch als low-grade oder intermediate-grade- Karzinom einzustufen. Klarzellkarzinom Tumor der kleinen Speicheldrüsen an Gaumen, Zunge und Mundboden, bestehend aus monomorphen hellen Zellen ohne myoepitheliale Differenzierung, mit guter Prognose. 25 Kopf-Halskarzinome Ätiologie und Histopathologie
26 Speicheldrüsengangkarzinom Karzinom der Drüsenausführungsgänge mit einer Histologie, die dem duktalen Mammakarzinom ähnelt. Der klinische Verlauf ist abhängig vom Differenzierungsgrad und dem Stadium (intraduktal oder bereits invasiv). Mehrere histologische Varianten sind beschrieben. High-grade Karzinome gehören zu den aggressivsten Speicheldrüsenkarzinomen. Hohes Risiko der Lymphknotenmetastasierung, klinisch negative Halslymphknoten sind histologisch oft bereits befallen. Die prognostische Relevanz des her2/neu- Status ist bei diesem Karzinom noch unklar. Sebazäres Karzinom Sebazäre Drüsen kommen vor allem in der Glandula parotis vor. Die Prognose ist abhängig von Differenzierungsgrad und Ausdehnung und scheint etwas besser zu sein als bei gleichartigen Karzinomen der Haut. Sebazäres Lymphadenokarzinom Extrem seltene, publikationswürdige Entität. Zystadenokarzinom Multizystischer Tumor mit invasiver Ausbreitung, bei niedrigem Grad und Stadium mit guter Prognose. Muzinöses Adenokarzinom Subtypen: Kolloidkarzinom und Siegelringzellkarzinom, typische massive intra-/extrazelluläre Schleimbildung, als high-grade Tumore eingestuft. Adenokarzinom Not Otherwise Specified (NOS) Adenokarzinome duktaler oder glandulärer Differenzierung, die keine diagnostischen Kriterien für einen anderen Adenokarzinomtyp aufweisen. Kleinzelliges (neuroendokrines) Karzinom In dieser Lokalisation seltener Tumor, eine Metastase eines Lungenkarzinoms ist prinzipiell klinisch auszuschließen. Die Prognose ist besser als bei gleichartigen Tumoren der Lunge. Großzelliges (undifferenziertes) Karzinom Seltener, aggressiver, breit invasiv wachsender Tumor, der bei Diagnosestellung oft bereits inoperabel ist. Auch hier sollte eine Metastase ausgeschlossen werden. Tritt oft zusammen mit einem anderen gutartigen oder malignen Speicheldrüsentumor auf. 26 Kopf-Halskarzinome Ätiologie und Histopathologie
27 Primäres Plattenepithelkarzinom Wenn ausgehend von den Speicheldrüsen, immer ein aggressives Karzinom mit schlechter Prognose. Lymphoepitheliales Karzinom (siehe oben) Andere Malignome Olfaktorisches Neuroblastom (Ästhesioneuroblastom) Ausgehend von olfaktorischen Stammzellen der Riechschleimhaut, meist in Nasen- und Nasennebenhöhlen. Neuroendokriner Tumor mit hoher Rezidivund Metastasierungsneigung, auch nach über 20 Jahren, weshalb immer ein Langzeit-Follow-up angezeigt ist. Seltene maligne Tumoren des oberen aerodigestiven Trakts sind Sarkome, Lymphome und das maligne Melanom. 2.4 Häufige Lokalisation von Metastasen von Kopf-Hals-Tumoren Häufigste Absiedlungsorte von Kopf-Hals-Tumoren sind die Lymphknoten der oberen und tiefen Halsregion, vornehmlich auf der Seite des Primärtumors. Hauptsitz von Fernmetastasen sind die Lungen. Dieser Umstand führt zu der manchmal nicht klärbaren Frage, ob es sich bei einem epidermoid differenzierten Lungentumor um eine Metastase des bekannten Plattenepithel karzinoms des oberen aereodigestiven Systems oder um ein zweites Primum der Lunge handelt. 2.5 Bearbeitungsempfehlungen der Operationspräparate für Pathologen Die Aufgabe des Pathologen ist es, alle für den Kliniker möglicherweise bedeutsamen Informationen über den resezierten Tumor in seinen Befund einzuschließen. Dazu gehören Angaben über den histologischen Typ, den Differenzierungsgrad, die Tumorausdehnung, die Tumordicke, das Wachstums muster, Vorliegen oder Fehlen von perineuraler Ausbreitung und Gefäß invasion sowie die Evaluation der Resektionsgrenzen mit Angabe des Tumorabstandes zu definierten Absetzungsrändern. Letzteres setzt voraus, dass vom Chirurgen am Operationspräparat Richtungsangaben mit Faden- oder Nadelmarkierungen klar gekennzeichnet werden. Bei Schleim hautresektaten wird die Arbeit für den Pathologen erleichtert, 27 Kopf-Halskarzinome Ätiologie und Histopathologie
28 wenn sie auf einer Korkplatte aufgespannt werden. Wenn Neckresektate zur Beurteilung vorliegen, müssen die Anzahl der Tumorherde bzw. der befallenen Lymphknoten, ihre Größe, ihre Lokalisation und Seite in Bezug zum Sitz des Primärtumors und Angaben zu einer allfälligen extrakapsulären Tumorausbreitung aufgelistet werden. 28 Kopf-Halskarzinome Ätiologie und Histopathologie
29 3 Tumor-Lokalisationen und Stadieneinteilungen Die Festlegung und Dokumentation des Tumorbezirks sowie die klinische (prätherapeutische) TNM Klassifikation (ct, cn und cm Stadium) ist unerläßlich für die Auswahl und Bewertung der Therapie. Die verbindliche Festlegung des klinischen Tumorstadiums erfolgt im Rahmen einer interdisziplinären Konferenz (Tumorboard) unter Berücksichtigung der klinischen und bildgebenden Untersuchungsergebnisse. Bestehen im Einzelfall Zweifel bezüglich der korrekten Zuordnung zu der T-, N-und M-Kategorie, soll die niedrigere, d. h. weniger fortgeschrittene Kategorie gewählt werden. Overstaging ist für den Patienten möglicherweise nachteiliger als Understaging. Understaging führt dazu, dass eine Behandlung am Ende nicht wie geplant durchgeführt werden kann. Overstaging führt dazu, dass möglicher weise wirksamere oder schonendere Therapieverfahren gar nicht erst zum Zuge kommen. Das initiale TNM-Stadium bleibt unverändert und wird nicht durch den weiteren Krankheitsverlauf beeinflusst. Das klinische TNM-Stadium wird durch das pathologische TNM-Stadium (postoperative histopatho logische Klassifikation) ergänzt, nicht ersetzt. Das klinische Tumorstadium wird im Tumorboard unter Berücksichtigung der klinischen und bildgebenden Untersuchungsergebnisse festgestellt 3.1 Tumor-Lokalisationen und T-Stadien nach UICC 2010 In Anlehnung an die UICC-Klassifikation wird die Kopf-Hals Region in folgende Bezirke eingeteilt (13;14): Lippen, Mundhöhle, Oropharynx, Naso - pharynx, Hypopharynx, supraglottischer Larynx, glottischer Larynx, Subglottis, Nasenhöhle/Siebbeinzellen, Kieferhöhle, Speicheldrüsen und Kopfund Gesichtshaut. Die Orts-Bezeichnung des Tumors erfolgt nach dem Bezirk, in dem der gedachte Masseschwerpunkt des Tumors liegt. Es kann nur ein Bezirk namensgebend sein (es gibt demnach kein Oro-Hypopharynxkarzinom). Die Bezirke werden weiter aufgeschlüsselt und es werden ihnen mehr stufige Unterbezirke zugeordnet. Nach UICC gehören Schilddrüsenkarzinome zu den Kopf-Hals-Tumoren, sie werden jedoch in diesen Empfehlungen nicht abgehandelt Die Orts-Bezeichnung des Tumors erfolgt nach dem Bezirk, in dem der gedachte Masseschwerpunkt des Tumors liegt Lippen Häufiger ätiologischer Faktor in dieser Lokalisation ist die Sonneneinstrahlung. Die Tumorgröße bestimmt das T Stadium. Perineurales Wachstum kann zur Ausbreitung in die Mandibula führen, weshalb diese bei Staging und Followup immer mituntersucht werden sollte. Kopf-Halskarzinome Tumor-Lokalisationen und Stadieneinteilung 29
30 Unterbezirke der Lippe 1. Oberlippe, Lippenrot (C00.0) 2. Unterlippe, Lippenrot (C00.l) 3. Mundwinkel (C00.6) T-Stadien TX T0 Tis Tl T2 T3 T4a Lippe T4b Primärtumor kann nicht beurteilt werden Kein Anhalt für Primärtumor Carcinoma in situ Tumor 2 cm oder weniger in größter Ausdehnung Tumor mehr als 2 cm, aber nicht mehr als 4 cm in größter Ausdehnung Tumor mehr als 4 cm in größter Ausdehnung Tumor infiltriert durch kortikalen Knochen, den N. alveolaris inferior, in Mundhöhlenboden oder in Haut (Kinn oder Nase) Tumor infiltriert Spatium masticatorium, Processus pterygoideus oder Schädelbasis oder umschließt die A. carotis interna Mundhöhle Plattenepithelkarzinome der Zunge entwickeln sich meist seitlich, sind tief infitrativ und haben das höchste Metastasierungsrisiko unter allen epidermoiden Karzinomen der Mundhöhle. Wangenkarzinome können nach außen penetrieren. Im Bereich der Gingiva des Ober- und Unterkiefers können Karzinome mit entzündlich-reaktiven Schleimhautveränderungen verwechselt werden und umgekehrt. Karzinome haben bei Diagnosestellung meist einen radiologisch abzuklärenden Bezug zum Kieferknochen. Unterbezirke 1. Mundschleimhaut a) Schleimhaut der Ober- und Unterlippe (C00.3,4) b) Wangenschleimhaut (C06.0) c) Retromolargegend (C06.2) d) Sulcus buccomandibuiaris und -maxillaris (C06.1) 2. Oberer Alveolarfortsatz und Gingiva (C03.0) 3. Unterer Alveolarfortsatz und Gingiva (C03.1) 4. Harter Gaumen (C05.0) 5. Zunge a) Zungenrücken und Zungenrand vor den Papillae vallatae (C02.0,l) b) Zungenunterseite (C02.2) 6. Mundboden (C04) 30 Kopf-Halskarzinome Tumor-Lokalisationen und Stadieneinteilung
31 TX T0 Tis Tl T2 T3 T 4a T4b Primärtumor kann nicht beurteilt werden Kein Anhalt für Primärtumor Carcinoma in situ Tumor 2 cm oder weniger in größter Ausdehnung Tumor mehr als 2 cm, aber nicht mehr als 4 cm in größter Ausdehnung Tumor mehr als 4 cm in größter Ausdehnung Tumor infiltriert durch kortikalen Knochen in äußere Muskulatur der Zunge (M. genioglossus, M. hyoglossus, M. palatoglossus und M styloglossus), Kieferhöhle oder Gesichtshaut Tumor infiltriert Spatium masticatorium, Processus pterygoideus oder Schädelbasis oder umschließt die A. carotis interna T-Stadien Anmerkung: Eine nur oberflächliche Erosion des Knochens oder eines Zahnfaches durch einen Primärtumor der Gingiva berechtigt nicht zur Einordnung eines Tumor als T Oropharynx Plattenepithelkarzinome der Tonsillen neigen zu rascher Tiefeninfitration mit Ausbreitung in die Zungenbasis und die laterale Pharynxwand sowie zu Wachstum unter intakter Mukosa in Richtung Nasopharynx. Sie entwickeln sich oft multifokal aus einem ausgedehnten Carcinoma in situ. An der Zungenbasis entstandene Karzinome zeigen schon in frühen Stadien zu über 70% Lymphknotenmetastasen, eventuell auch bilateral. 1. Vorderwand a) Zungengrund (hinter den Papillae (glossoepiglottische Region) circumvallatae) b) Vallecula (C10.0) 2. Seitenwand (C10.2) a) Tonsillen (C09.9) b) Fossa tonsillaris (C09.0) und Gaumenbögen (C09.1) c) Glossotonsillarfurche (C10.2) 3. Hinterwand (C10.3) 1) 4. Obere Wand a) Orale Oberfläche des weichen Gaumens (C05.1) b) Uvula (C05.2) Unterbezirke Kopf-Halskarzinome Tumor-Lokalisationen und Stadieneinteilung 31
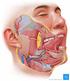
Kopf- und Halstumoren
 23 Kopf- und Halstumoren Einführende Bemerkungen Folgende anatomische Bezirke werden klassifiziert: Lippe, Mundhöhle Pharynx: Oropharynx, Nasopharynx, Hypopharynx Larynx: Supraglottis, Glottis, Subglottis
23 Kopf- und Halstumoren Einführende Bemerkungen Folgende anatomische Bezirke werden klassifiziert: Lippe, Mundhöhle Pharynx: Oropharynx, Nasopharynx, Hypopharynx Larynx: Supraglottis, Glottis, Subglottis
Tumoren der Lippen und Mundhöhle (ohne Speicheldrüsen) (1)
 Tumoren der Lippen und Mundhöhle (ohne Speicheldrüsen) (1) Epidemiologie: Karzinome an den Lippen treten in Westeuropa eher selten auf (2 / 100 000 Einwohner/Jahr). Karzinome der Mundhöhle machen den Großteil
Tumoren der Lippen und Mundhöhle (ohne Speicheldrüsen) (1) Epidemiologie: Karzinome an den Lippen treten in Westeuropa eher selten auf (2 / 100 000 Einwohner/Jahr). Karzinome der Mundhöhle machen den Großteil
Krebs der großen Speicheldrüsen (1)
 Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Erhebungsbogen Kopf-Hals-Tumor-Zentren in Onkologischen Zentren
 zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
Erhebungsbogen Kopf-Hals-Tumor-Zentren in Onkologischen Zentren
 zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
Krebs des Nasenrachens (Nasopharynx) (1)
 Krebs des Nasenrachens (Nasopharynx) (1) Epidemiologie: Malignome des Nasopharynx sind in Zentraleuropa und Nordamerika selten, mit einer Inzidenz von schätzungsweise 0,5 bis 1 auf 100 000 Einwohner, häufiger
Krebs des Nasenrachens (Nasopharynx) (1) Epidemiologie: Malignome des Nasopharynx sind in Zentraleuropa und Nordamerika selten, mit einer Inzidenz von schätzungsweise 0,5 bis 1 auf 100 000 Einwohner, häufiger
TNM -Atlas KOPIE S.HO. Illustrierter Leitfaden zur TNM/ ptnm -Klassifikation maligner Tumoren
 , r -. (, KOPE S.HO V C C nternational Union nternationale Union Against Contre Cancer le Cancer TNM -Atlas llustrierter Leitfaden zur TNM/ ptnm -Klassifikation maligner Tumoren Herausgegeben von B. Spiessl
, r -. (, KOPE S.HO V C C nternational Union nternationale Union Against Contre Cancer le Cancer TNM -Atlas llustrierter Leitfaden zur TNM/ ptnm -Klassifikation maligner Tumoren Herausgegeben von B. Spiessl
MUND UND RACHEN (C00-C14)
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN MUND UND RACHEN (C-C14) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN MUND UND RACHEN (C-C14) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz
4. Ergebnisse. Neuerkrankungen nach Diagnosejahr
 4. Ergebnisse Im folgenden Abschnitt sind die Ergebnisse der retrospektiven Analyse der Jahre 1995 2 für das Auftreten und die histopathologische Diagnostik des Mammakarzinoms im Klinikum Bad Saarow aufgeführt.
4. Ergebnisse Im folgenden Abschnitt sind die Ergebnisse der retrospektiven Analyse der Jahre 1995 2 für das Auftreten und die histopathologische Diagnostik des Mammakarzinoms im Klinikum Bad Saarow aufgeführt.
Regionales Klinisches Krebsregister Dresden
 Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Mamma Region des Regionalen Klinischen Krebsregisters Dresden 1996-2013 weiblich Inhaltsverzeichnis Inzidenz, Mortalität und DCO-Anteil
Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Mamma Region des Regionalen Klinischen Krebsregisters Dresden 1996-2013 weiblich Inhaltsverzeichnis Inzidenz, Mortalität und DCO-Anteil
Schilddrüsenkrebs (1)
 Schilddrüsenkrebs (1) Epidemiologie: Schilddrüsenkrebs gehört zu den seltenen Tumoren. Die Inzidenzzahlen werden vom Robert-Koch- Institut für Deutschland 4,0 bei Männern und 6,1 bei Frauen pro 100 000
Schilddrüsenkrebs (1) Epidemiologie: Schilddrüsenkrebs gehört zu den seltenen Tumoren. Die Inzidenzzahlen werden vom Robert-Koch- Institut für Deutschland 4,0 bei Männern und 6,1 bei Frauen pro 100 000
Chirurgische Therapieoptionen im Behandlungskonzept von Kopf- und Halskarzinomen
 Chirurgische Therapieoptionen im Behandlungskonzept von Kopf- und Halskarzinomen K. Sommer Niels-Stensen-Kliniken, Marienhospital Osnabrück Klinik für Hals-Nasen-Ohrenheilkunde Kopf- und Halschirurgie
Chirurgische Therapieoptionen im Behandlungskonzept von Kopf- und Halskarzinomen K. Sommer Niels-Stensen-Kliniken, Marienhospital Osnabrück Klinik für Hals-Nasen-Ohrenheilkunde Kopf- und Halschirurgie
3.17 Schilddrüse. Kernaussagen
 124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
3.1 Ergebnisse des endoskopischen Screenings. Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals-
 32 3. Ergebnisse 3.1 Ergebnisse des endoskopischen Screenings Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals- Tumorpatienten eine einmalige Videoösophagoskopie mit routinemäßigen
32 3. Ergebnisse 3.1 Ergebnisse des endoskopischen Screenings Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals- Tumorpatienten eine einmalige Videoösophagoskopie mit routinemäßigen
12. Gemeinsame Jahrestagung, September, Radebeul. Sächsische Radiologische Gesellschaft,
 12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Pankreas: Von der Morphe zur Funktion 1 Normales
12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Pankreas: Von der Morphe zur Funktion 1 Normales
3 Oropharyngeale Tumoren
 - 14-3 Oropharyngeale Tumoren 3.1 Epidemiologie Die Karzinome der Mundhöhle und des Pharynx standen 1996 weltweit mit geschätzten 575000 neu diagnostizierten Fällen und einem Anteil von rund 5.6 % an fünfter
- 14-3 Oropharyngeale Tumoren 3.1 Epidemiologie Die Karzinome der Mundhöhle und des Pharynx standen 1996 weltweit mit geschätzten 575000 neu diagnostizierten Fällen und einem Anteil von rund 5.6 % an fünfter
Lebensqualität von Patienten mit Oropharynxkarzinom
 Lebensqualität von Patienten mit Oropharynxkarzinom Mike Schimmer 1 Oropharynxkarzinom: Einleitung Gemeinsam mit Mundhöhle häufigste Lokalisation bei Kopf-Hals-Tumoren Weltweit an siebter bzw. sechzehnter
Lebensqualität von Patienten mit Oropharynxkarzinom Mike Schimmer 1 Oropharynxkarzinom: Einleitung Gemeinsam mit Mundhöhle häufigste Lokalisation bei Kopf-Hals-Tumoren Weltweit an siebter bzw. sechzehnter
Brustkrebs aktuell - OSP am Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms?
 Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
Analtumor (1) D01.3 Carcinoma in situ des Analkanals und des Anus (ohne Haut)
 Analtumor (1) Epidemiologie: Das Analkarzinom tritt eher selten auf. Insgesamt erkranken in Deutschland pro Jahr 0,5-1,5 pro 100.000 Einwohner daran, mit steigender Tendenz. Frauen sind etwa dreimal so
Analtumor (1) Epidemiologie: Das Analkarzinom tritt eher selten auf. Insgesamt erkranken in Deutschland pro Jahr 0,5-1,5 pro 100.000 Einwohner daran, mit steigender Tendenz. Frauen sind etwa dreimal so
Uterine Sarkome. S2k Leitlinie AWMF-Nummer 015/074
 S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter
 Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter Von Priv.- Doz.Dr. med. K.-M. Koeppen Facharzt für Innere Medizin, Hämatologie, Klinische Geriatrie, geriatrische Frührehabilitaion
Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter Von Priv.- Doz.Dr. med. K.-M. Koeppen Facharzt für Innere Medizin, Hämatologie, Klinische Geriatrie, geriatrische Frührehabilitaion
Erhebungsbogen für Kopf-Hals-Tumor-Zentren Modul im Onkologischen Zentrum
 zum Erhebungsbogen für Modul im Onkologischen Zentrum Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig
zum Erhebungsbogen für Modul im Onkologischen Zentrum Vorsitz der Zertifizierungskommission: Prof. Dr. Heinrich Iro, Prof. Dr. Dr. M. Ehrenfeld Im Rahmen der Zertifizierungsverfahren treten regelmäßig
Was steht in meinem Befund?
 Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Der Krebs nach dem Krebs
 Bundestagung 2010 der Frauenselbsthilfe nach Krebs 27.08.2010, 2010 Magdeburg Der Krebs nach dem Krebs Wie häufig ist die zweite Krebserkrankung? Prof. Dr. med. Institut für Krebsepidemiologie e.v. Universität
Bundestagung 2010 der Frauenselbsthilfe nach Krebs 27.08.2010, 2010 Magdeburg Der Krebs nach dem Krebs Wie häufig ist die zweite Krebserkrankung? Prof. Dr. med. Institut für Krebsepidemiologie e.v. Universität
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Krebskrankheit, Krebsregister und Tumorzentren
 197 Wegener Folien-04/11_FHS Dienstag 23.11.2004 13:39:37 Krebskrankheit, Krebsregister und Tumorzentren G. Wegener Medizinische Hochschule Hannover, Tumorzentrum Gestorbene nach Todesursachen Deutschland
197 Wegener Folien-04/11_FHS Dienstag 23.11.2004 13:39:37 Krebskrankheit, Krebsregister und Tumorzentren G. Wegener Medizinische Hochschule Hannover, Tumorzentrum Gestorbene nach Todesursachen Deutschland
Diagnose Brustkrebs. Informationen für Patientinnen
 Diagnose Brustkrebs Informationen für Patientinnen Für jede Patientin die individuelle Therapie In Deutschland erkranken jährlich rund 72.000 Frauen an Brustkrebs. Viel wichtiger aber für Sie: Brustkrebs
Diagnose Brustkrebs Informationen für Patientinnen Für jede Patientin die individuelle Therapie In Deutschland erkranken jährlich rund 72.000 Frauen an Brustkrebs. Viel wichtiger aber für Sie: Brustkrebs
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main
 Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Klinik für Hals-, Nasen-, Ohrenheilkunde Direktor. Prof. Dr. med. Timo Stöver Prävalenz der high-risk HP-Viren 16 und
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Klinik für Hals-, Nasen-, Ohrenheilkunde Direktor. Prof. Dr. med. Timo Stöver Prävalenz der high-risk HP-Viren 16 und
Lobuläre Neoplasie (LN) Definition n. WHO
 Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
3. Schwerpunkt: Kolorektales Karzinom aus klinisch-epidemiologischer Sicht
 5 3. Schwerpunkt: Kolorektales Karzinom aus klinisch-epidemiologischer Sicht 3.1 Epidemiologische Kenngrößen Parameter männl. weibl. Jährl. Neuerkrankungen 1 in Deutschland m/w n 34 298 Rohe Inzidenz (je
5 3. Schwerpunkt: Kolorektales Karzinom aus klinisch-epidemiologischer Sicht 3.1 Epidemiologische Kenngrößen Parameter männl. weibl. Jährl. Neuerkrankungen 1 in Deutschland m/w n 34 298 Rohe Inzidenz (je
Krebs des Kehlkopfs (Larynx) (1)
 Krebs des Kehlkopfs (Larynx) (1) Epidemiologie: Kehlkopfkrebs ist der häufigste Kopf-Hals-Tumor. Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Neuerkrankungen in Deutschland pro 100 000
Krebs des Kehlkopfs (Larynx) (1) Epidemiologie: Kehlkopfkrebs ist der häufigste Kopf-Hals-Tumor. Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Neuerkrankungen in Deutschland pro 100 000
PET/CT beim Prostatakarzinom. Stefan Dresel HELIOS Klinikum Berlin Klinik für Nuklearmedizin
 PET/CT beim Prostatakarzinom Stefan Dresel HELIOS Klinikum Berlin Ga-68 PSMA PET und CT CT Funktionell metabolische Funktion fehlt Reaktion morphologischer Strukturen auf Therapie spät Differenzierung
PET/CT beim Prostatakarzinom Stefan Dresel HELIOS Klinikum Berlin Ga-68 PSMA PET und CT CT Funktionell metabolische Funktion fehlt Reaktion morphologischer Strukturen auf Therapie spät Differenzierung
Neuerungen in der Klassifikation und Nachsorge des differenzierten Schilddrüsenkarzinoms W.Buchinger
 Neuerungen in der Klassifikation und Nachsorge des differenzierten Schilddrüsenkarzinoms W.Buchinger Interne Fortbildung der Internen Abteilung des Krankenhauses der Barmherzigen Brüder Graz Eggenberg
Neuerungen in der Klassifikation und Nachsorge des differenzierten Schilddrüsenkarzinoms W.Buchinger Interne Fortbildung der Internen Abteilung des Krankenhauses der Barmherzigen Brüder Graz Eggenberg
ALLGEMEIN ICD- C-C14,C-C32: HNO-Tumoren 2/16 ICD- C-C14,C-C32: Kopf-Halstumoren Diagnosezeitraum % Relatives Überleben N=
 Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C-C14,C-C32: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-215 Patienten 3 437 12 327 Erkrankungen 3 528 12 8 Fälle
Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C-C14,C-C32: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-215 Patienten 3 437 12 327 Erkrankungen 3 528 12 8 Fälle
Tumor des Gebärmutterhalses (Zervixtumor) (1)
 Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
HARNBLASE (C67, D09.0, D41.4)
 HARNBLASE (C67, D09.0, D41.4) BASISSTATISTIK LEISTUNGSJAHR 2016 ANZAHL DER MELDUNGEN NACH MELDUNGSTYP MELDEANLASS n % Erstdiagnose 1.385 25,7 Operation 1.029 19,1 Strahlentherapie 20 0,4 Systemtherapie
HARNBLASE (C67, D09.0, D41.4) BASISSTATISTIK LEISTUNGSJAHR 2016 ANZAHL DER MELDUNGEN NACH MELDUNGSTYP MELDEANLASS n % Erstdiagnose 1.385 25,7 Operation 1.029 19,1 Strahlentherapie 20 0,4 Systemtherapie
Unter- suchg.- zahl. Inhalte* Der Weiterbildungsinhalt umfaßt entsprechende Kenntnisse, Erfahrungen und Fertigkeiten bei:
 der Erkennung, Stadieneinteilung und systemischer, insbesondere chemotherapeutischer Behandlung der Erkrankungen des Blutes, der blutbildenden Organe und des lymphatischen Systems einschließlich der hämatologischen
der Erkennung, Stadieneinteilung und systemischer, insbesondere chemotherapeutischer Behandlung der Erkrankungen des Blutes, der blutbildenden Organe und des lymphatischen Systems einschließlich der hämatologischen
Regionales Klinisches Krebsregister Dresden
 Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Gesamt Inhaltsverzeichnis Daten des Gemeinsamen
Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Gesamt Inhaltsverzeichnis Daten des Gemeinsamen
Harnröhrentumor (1) D09.1 Carcinoma in situ sonstiger und nicht näher bezeichneter Harnorgane
 Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Dr. med. D. Helbling
 Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Regionales Klinisches Krebsregister Dresden
 Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Frauen Inhaltsverzeichnis Daten des Gemeinsamen
Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Frauen Inhaltsverzeichnis Daten des Gemeinsamen
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Krebs der Bauchspeicheldrüse
 Krebs der Bauchspeicheldrüse Ursachen Symptome Diagnose Behandlung Heilungschancen Eine Information der Krebsliga Krebs der Bauchspeicheldrü se Der Krebs der Bauchspeicheldrüse (Pankreaskarzinom) geht
Krebs der Bauchspeicheldrüse Ursachen Symptome Diagnose Behandlung Heilungschancen Eine Information der Krebsliga Krebs der Bauchspeicheldrü se Der Krebs der Bauchspeicheldrüse (Pankreaskarzinom) geht
Tumorregister München
 Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C5: Mammakarzinom (Frauen) Survival Diagnosejahr 1988-1997 1998-14 Patienten 11 838 53 128 Erkrankungen 12 318 55 5 Fälle
Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C5: Mammakarzinom (Frauen) Survival Diagnosejahr 1988-1997 1998-14 Patienten 11 838 53 128 Erkrankungen 12 318 55 5 Fälle
Regionales Klinisches Krebsregister Dresden
 Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Männer Inhaltsverzeichnis Daten des Gemeinsamen
Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Männer Inhaltsverzeichnis Daten des Gemeinsamen
Tumorregister München
 Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C-C14: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-16 Patienten 2 514 9 8 Erkrankungen 2 571 156 Fälle in Auswertung
Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD- C-C14: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-16 Patienten 2 514 9 8 Erkrankungen 2 571 156 Fälle in Auswertung
Metastasenchirurgie 13% 7% -
 Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom September 2016
 Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom September 2016 Beim CUP-Syndrom handelt es sich um ein relativ häufiges Krankheitsbild, das 3 bis 5 % aller Tumorerkrankungen
Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom September 2016 Beim CUP-Syndrom handelt es sich um ein relativ häufiges Krankheitsbild, das 3 bis 5 % aller Tumorerkrankungen
TNM Klassifikation maligner Tumoren
 UICC International Union Against Cancer TNM Klassifikation maligner Tumoren Bearbeitet von Ch Wittekind, H.-J Meyer, F Bootz, G Wagner Neuausgabe 2005. Taschenbuch. xxii, 225 S. Paperback ISBN 978 3 540
UICC International Union Against Cancer TNM Klassifikation maligner Tumoren Bearbeitet von Ch Wittekind, H.-J Meyer, F Bootz, G Wagner Neuausgabe 2005. Taschenbuch. xxii, 225 S. Paperback ISBN 978 3 540
Tumorregister München
 Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD-1 C-C14,C-C32: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-216 Patienten 3 447 12 889 Erkrankungen 3 541 13 445 Fälle
Tumorregister München Inzidenz und Mortalität Auswahlmatrix Homepage English ICD-1 C-C14,C-C32: HNO-Tumoren Survival Diagnosejahr 1988-1997 1998-216 Patienten 3 447 12 889 Erkrankungen 3 541 13 445 Fälle
GI-ONCOLOGY INTERDISZIPLINÄRES UPDATE. Die neue TNM-Klassifikation von Tumoren. des oberen Gastrointestinaltrakts
 GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
Extra: Schilddrüsenprobleme. Alle wichtigen Heilmethoden Das können Sie selbst tun. Gesunde Rezepte für die Schilddrüse. natürlich behandeln
 DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
Mundhöhlentumoren beim Hund
 Mundhöhlentumoren beim Hund Die Mundhöhle ist die vierthäufigste und gut versteckte Lokalisation für bösartige Tumoren. Die Gefahr, dass eine Umfangsvermehrung in der Mundhöhle des Hundes bösartig ist,
Mundhöhlentumoren beim Hund Die Mundhöhle ist die vierthäufigste und gut versteckte Lokalisation für bösartige Tumoren. Die Gefahr, dass eine Umfangsvermehrung in der Mundhöhle des Hundes bösartig ist,
3.13 Prostata. Kernaussagen
 98 Ergebnisse zur Prostata 3.13 Prostata Kernaussagen Inzidenz und Mortalität: Prostatakrebs ist inzwischen die häufigste Krebserkrankung bei n. Die altersstandardisierten Erkrankungsraten an Prostatakrebs
98 Ergebnisse zur Prostata 3.13 Prostata Kernaussagen Inzidenz und Mortalität: Prostatakrebs ist inzwischen die häufigste Krebserkrankung bei n. Die altersstandardisierten Erkrankungsraten an Prostatakrebs
Automatisierte Prüfung der Kodierung nach TNM 8
 Automatisierte Prüfung der Kodierung nach TNM 8 Klinische Landesregisterstelle des Krebsregisters Baden- Württemberg Hannah Ulrich 2. Frühjahrssymposium DVMD am 02.03.2018 Agenda 1. Das Krebsregister Baden-Württemberg
Automatisierte Prüfung der Kodierung nach TNM 8 Klinische Landesregisterstelle des Krebsregisters Baden- Württemberg Hannah Ulrich 2. Frühjahrssymposium DVMD am 02.03.2018 Agenda 1. Das Krebsregister Baden-Württemberg
Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom Januar 2015
 Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom Januar 2015 Beim CUP-Syndrom handelt es sich um ein relativ häufiges Krankheitsbild, das 3 bis 5 % aller Tumorerkrankungen
Informationsblatt für Überweiser Qualitätssicherungsbericht FDG-PET/CT bei CUP-Syndrom Januar 2015 Beim CUP-Syndrom handelt es sich um ein relativ häufiges Krankheitsbild, das 3 bis 5 % aller Tumorerkrankungen
2.7 15-Jahre Überleben zu häufigen Krebserkrankungen
 45 2.7 15-Jahre Überleben zu häufigen Krebserkrankungen Die krankheitsspezifische Mortalität - präziser Letalität - ist eine wichtige Kenngröße jeder Krebserkrankung. Auch wenn Aussagen wie "92% aller
45 2.7 15-Jahre Überleben zu häufigen Krebserkrankungen Die krankheitsspezifische Mortalität - präziser Letalität - ist eine wichtige Kenngröße jeder Krebserkrankung. Auch wenn Aussagen wie "92% aller
Alveoläres Weichteilsarkom- Metastasierung - Behandlung - Prognose
 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Analyse der klinischen und epidemiologischen Daten des Tumorregister München. Bronchialkarzinom. Datenquellen, Befundverteilung und Prognose
 Analyse der klinischen und epidemiologischen Daten des Tumorregister München Bronchialkarzinom Datenquellen, Befundverteilung und Prognose M.Schmidt, D.Hölzel Abb. 1: Titel und Autoren des Vortrags Neuerkrankungen
Analyse der klinischen und epidemiologischen Daten des Tumorregister München Bronchialkarzinom Datenquellen, Befundverteilung und Prognose M.Schmidt, D.Hölzel Abb. 1: Titel und Autoren des Vortrags Neuerkrankungen
HARNBLASE (C67, D09.0, D41.4)
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN HARNBLASE (C67, D9., D41.4) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN HARNBLASE (C67, D9., D41.4) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz
Prostata. Crash-Kurs: Gleason-Score für Radiologen
 12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Prostata Crash-Kurs: Gleason-Score für Radiologen
12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Prostata Crash-Kurs: Gleason-Score für Radiologen
2. Material und Methodik Eigenes Material Tumorausbreitung Tumorklassifikation Qualitätsindikatoren und Referenzbereiche 5
 Referat Ausgehend von der Feststellung des Gesundheitsprogramms des Ministeriums für Arbeit, Soziales und Gesundheit des Landes Sachsen-Anhalt 1997 Sachsen-Anhalt liegt beim Vergleich der allgemeinen Sterblichkeit
Referat Ausgehend von der Feststellung des Gesundheitsprogramms des Ministeriums für Arbeit, Soziales und Gesundheit des Landes Sachsen-Anhalt 1997 Sachsen-Anhalt liegt beim Vergleich der allgemeinen Sterblichkeit
Pathologie, Typisierung, Ausbreitungsstadien
 1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
Lungentumoren Frank Zimmermann Klinik für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.
 Lungentumoren Frank Zimmermann Klinik für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Heutige Lernziele C IM 240 lung carcinoma 2 C SU 94 C RN 4 types of
Lungentumoren Frank Zimmermann Klinik für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Heutige Lernziele C IM 240 lung carcinoma 2 C SU 94 C RN 4 types of
Epidemiologie des Brustkrebses beim Mann
 Epidemiologie des Brustkrebses beim Mann R. Stabenow der Länder Berlin, Brandenburg, Mecklenburg-Vorpommern, Sachsen-Anhalt und der Freistaaten Sachsen und Thüringen Epidemiologische Basisdaten 2003 für
Epidemiologie des Brustkrebses beim Mann R. Stabenow der Länder Berlin, Brandenburg, Mecklenburg-Vorpommern, Sachsen-Anhalt und der Freistaaten Sachsen und Thüringen Epidemiologische Basisdaten 2003 für
Krebs der Nasenhöhle und der Nasennebenhöhlen (1)
 Krebs der Nasenhöhle und der Nasennebenhöhlen (1) Epidemiologie: Das Münchner Tumorregister gab 1997 die Zahl der Neuerkrankungen in Deutschland pro 100 000 Einwohner mit 0,8 für Männer und 0,5 für Frauen
Krebs der Nasenhöhle und der Nasennebenhöhlen (1) Epidemiologie: Das Münchner Tumorregister gab 1997 die Zahl der Neuerkrankungen in Deutschland pro 100 000 Einwohner mit 0,8 für Männer und 0,5 für Frauen
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre median. Alter Jahre Vergleich median. Alter 2010-2014 männlich 378 25,4 15,4
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre median. Alter Jahre Vergleich median. Alter 2010-2014 männlich 378 25,4 15,4
Langzeit-follow-up Datenbanken bei Mammakarzinom unter besonderer Berücksichtigung der Therapiewahl
 Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
3 Ergebnisse 3.1 Klinische Befunde Alter und Geschlecht in Abhängigkeit von der Überlebenszeit
 13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
Datenkatalog für Regionale Krebsregister (Stand )
 ATO-AG Krebsregister Datenkatalog für Regionale Krebsregister (Stand 03.11.2004) Ziele der Datenerhebung: Verbesserung der Versorgung von Tumorpatienten durch Qualitätssicherung der Behandlung (Transparenz,
ATO-AG Krebsregister Datenkatalog für Regionale Krebsregister (Stand 03.11.2004) Ziele der Datenerhebung: Verbesserung der Versorgung von Tumorpatienten durch Qualitätssicherung der Behandlung (Transparenz,
Klassifikation Tumorstadium
 Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 52 3,5
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 52 3,5
Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms
 State of the Art: Vaginalkarzinom Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms Wolfgang Weikel Johannes Gutenberg - Universität Mainz Themenbereiche Operative Therapie der VAIN
State of the Art: Vaginalkarzinom Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms Wolfgang Weikel Johannes Gutenberg - Universität Mainz Themenbereiche Operative Therapie der VAIN
3 Ergebnisse zur Prävalenz nach ICD-10
 ICD-C10 C00 C14 Ergebnisse zur 13 3 Ergebnisse zur nach ICD-10 3.1 Mundhöhle und Rachen Kernaussagen Inzidenz und Mortalität: Seit der tausendwende erkrankten jährlich etwa 2.800 und etwa 7.600 an bösartigen
ICD-C10 C00 C14 Ergebnisse zur 13 3 Ergebnisse zur nach ICD-10 3.1 Mundhöhle und Rachen Kernaussagen Inzidenz und Mortalität: Seit der tausendwende erkrankten jährlich etwa 2.800 und etwa 7.600 an bösartigen
Deutsches Ärzteblatt Jg.102 Heft 26 1.Juli 2005
 Deutsches Ärzteblatt Jg.102 Heft 26 1.Juli 2005 Projekt Hautkrebsscreening in Schleswig-Holstein Konsequenzen für die Dermatologie Mit den Daten des Epidemiologischen Krebsregisters werden erstmalig
Deutsches Ärzteblatt Jg.102 Heft 26 1.Juli 2005 Projekt Hautkrebsscreening in Schleswig-Holstein Konsequenzen für die Dermatologie Mit den Daten des Epidemiologischen Krebsregisters werden erstmalig
Kopf- und Halstumoren
 23 Kopf- und Halstumoren Einführende Bemerkungen Folgende anatomische Bezirke werden klassifiziert: Lippe, Mundhöhle Pharynx: Oropharynx, Nasopharynx, Hypopharynx Larynx: Supraglottis, Glottis, Subglottis
23 Kopf- und Halstumoren Einführende Bemerkungen Folgende anatomische Bezirke werden klassifiziert: Lippe, Mundhöhle Pharynx: Oropharynx, Nasopharynx, Hypopharynx Larynx: Supraglottis, Glottis, Subglottis
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Brustkrebs. Patientenratgeber zu den AGO-Empfehlungen 2015 III
 II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
Anlage 1 DMP Brustkrebs. Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte
 DMP Brustkrebs Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte Allgemeine Anforderungen Teilnahmeberechtigt für den koordinierenden Versorgungssektor sind die als Vertragsärzte
DMP Brustkrebs Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte Allgemeine Anforderungen Teilnahmeberechtigt für den koordinierenden Versorgungssektor sind die als Vertragsärzte
Altersspezifische Rate Mortalitätsrate 137,2 124,2 111,8. und mehr. bis unter. bis unter 124,2 100,0 88,9. bis unter. bis unter 111,8 78,4 68,6
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/.) Europastandard Inzidenz Saarland
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/.) Europastandard Inzidenz Saarland
Statistische Untersuchungen zur onkologischen Qualitätskontrolle anhand von Daten des Brandenburgischen Tumorzentrums
 Aus dem Institut für Pathologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. S. Hauptmann) Statistische Untersuchungen zur onkologischen Qualitätskontrolle anhand von Daten
Aus dem Institut für Pathologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. S. Hauptmann) Statistische Untersuchungen zur onkologischen Qualitätskontrolle anhand von Daten
Jahresauswertung 2010 Mammachirurgie 18/1. Universitätsklinikum Jena und Thüringen Gesamt
 18/1 und Thüringen Gesamt Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze Gesamt: 2.699 Datensatzversion: 18/1 2010 13.0 Datenbankstand: 28. Februar 2011 2010 - D10568-L71150-P33384 Eine Auswertung
18/1 und Thüringen Gesamt Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze Gesamt: 2.699 Datensatzversion: 18/1 2010 13.0 Datenbankstand: 28. Februar 2011 2010 - D10568-L71150-P33384 Eine Auswertung
Universität zu Lübeck Institut für Krebsepidemiologie e.v.
 Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Mammakarzinom. Manual Diagnostik und Therapie. Bearbeitet von Anne Constanze Regierer, Kurt Possinger
 Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.05.2010
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.05.2010 Expertengespräch zum Thema CPU-Syndrom Ich begrüße Professor Hans-Joachim Schmoll, Direktor der Klinik für Innere Medizin am Universitätsklinikum
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.05.2010 Expertengespräch zum Thema CPU-Syndrom Ich begrüße Professor Hans-Joachim Schmoll, Direktor der Klinik für Innere Medizin am Universitätsklinikum
3.10 Gebärmutterhals. Kernaussagen. Inzidenz und Mortalität: Die altersstandardisierten
 ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
3.10 Gebärmutterhals. Kernaussagen. Inzidenz und Mortalität: Die altersstandardisierten
 ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
GEBÄRMUTTERHALS (C53)
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN GEBÄRMUTTERHALS (C53) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland 12 13,8
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN GEBÄRMUTTERHALS (C53) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland 12 13,8
Resektionstechniken: Extremitäten
 Ruprecht-Karls-Universität Heidelberg Resektionstechniken: Extremitäten Marcus Lehnhardt Hans U Steinau BG Universitätsklinikum Bergmannsheil, Klinik für Plastische Chirurgie und Schwerbrandverletzte,
Ruprecht-Karls-Universität Heidelberg Resektionstechniken: Extremitäten Marcus Lehnhardt Hans U Steinau BG Universitätsklinikum Bergmannsheil, Klinik für Plastische Chirurgie und Schwerbrandverletzte,
Aus der Klinik und Poliklinik für Strahlentherapie und Radioonkologie der Heinrich-Heine-Universität
 Aus der Klinik und Poliklinik für Strahlentherapie und Radioonkologie der Heinrich-Heine-Universität Direktor: Univ.-Prof. Dr. med. Wilfried Budach Quantitative Auswertung von histopathologischen Befunden
Aus der Klinik und Poliklinik für Strahlentherapie und Radioonkologie der Heinrich-Heine-Universität Direktor: Univ.-Prof. Dr. med. Wilfried Budach Quantitative Auswertung von histopathologischen Befunden
3.7 Lunge. Kernaussagen
 ICD-10 C33, C34 Ergebnisse zur 61 3.7 Lunge Kernaussagen Inzidenz und Mortalität: Im 2004 erkrankten ca. 13.200 und 33.000 an Lungenkrebs. Die Zahl der jährlichen Erkrankungsfälle hat sich bei den seit
ICD-10 C33, C34 Ergebnisse zur 61 3.7 Lunge Kernaussagen Inzidenz und Mortalität: Im 2004 erkrankten ca. 13.200 und 33.000 an Lungenkrebs. Die Zahl der jährlichen Erkrankungsfälle hat sich bei den seit
Antrag PET und PET/CT
 E-Mail genehmigung@kvhb.de Fax 0421/3404-347 Vereinbarung zur Strahlendiagnostik -therapie gemäß 135 Abs. 2 SGB V - Bitte beachten Sie, dass Sie die beantragten Leistungen erst ab dem Tag erbringen abrechnen
E-Mail genehmigung@kvhb.de Fax 0421/3404-347 Vereinbarung zur Strahlendiagnostik -therapie gemäß 135 Abs. 2 SGB V - Bitte beachten Sie, dass Sie die beantragten Leistungen erst ab dem Tag erbringen abrechnen
Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums
 Linz, 20.12.2011 Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums Bauchspeicheldrüsenkrebs ist eine Erkrankung mit einer sehr schlechten Prognose. 1446 jährlichen
Linz, 20.12.2011 Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums Bauchspeicheldrüsenkrebs ist eine Erkrankung mit einer sehr schlechten Prognose. 1446 jährlichen
0-14. Mortalitätsrate. und mehr 137,2 124,2 111,8. bis unter. bis unter 124,2 100,0 88,9. bis unter. bis unter 111,8 78,4 68,6
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland
Pathologie und Prognoseparameter. AGO e.v. in der DGGG e.v. sowie in der DKG e.v. Dietmar Schmidt Institut für Pathologie A2,2; Mannheim
 Pathologie und Prognoseparameter Dietmar Schmidt Institut für Pathologie A2,2; Mannheim Endometriales Adenokarzinom Histologische Typen (WHO 2003) Endometrioid Muzinös Serös Klarzellig Undifferenziert
Pathologie und Prognoseparameter Dietmar Schmidt Institut für Pathologie A2,2; Mannheim Endometriales Adenokarzinom Histologische Typen (WHO 2003) Endometrioid Muzinös Serös Klarzellig Undifferenziert
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Plattenepithelkarzinom des Ösophagus
 Plattenepithelkarzinom des Ösophagus Stand Juni 2017 Obligate Diagnostik Entscheidung Stadium Entscheidung Klinisches Stadium ct1 Seite 2 Anamnese/Klinische Untersuchung ÖGD mit Biopsie/Histologie Endoskopie/EUS
Plattenepithelkarzinom des Ösophagus Stand Juni 2017 Obligate Diagnostik Entscheidung Stadium Entscheidung Klinisches Stadium ct1 Seite 2 Anamnese/Klinische Untersuchung ÖGD mit Biopsie/Histologie Endoskopie/EUS
