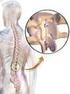
Distale Aortendissektion Typ Stanford B
|
|
|
- Nora Meissner
- vor 7 Jahren
- Abrufe
Transkript
1 19 2 Distale Aortendissektion Typ Stanford B E. Sebastian Debus, Reinhart T. Grundmann 2.1 Leitlinien American Heart Association (AHA) Expertengruppe der Society of Thoracic Surgeons Interdisziplinäres Experten-Konsensus-Dokument Ergebnisse Akute unkomplizierte Aortendissektion Typ B Akute komplizierte Aortendissektion Typ B Chronische Aortendissektion Typ B Register-Erhebungen bei gemischten Populationen Fazit für die Praxis 29 Literatur 29 E. S. Debus, R. T. Grundmann, Evidenzbasierte Gefäßchirurgie, DOI / _2, Springer-Verlag Berlin Heidelberg 2015
2 20 Kapitel 2 Distale Aortendissektion Typ Stanford B 2 Vorbemerkung: Bei der akuten Aortendissektion werden nach der Stanford-Klassifikation Typ A und B unterschieden. Eine Typ-A-Dissektion liegt vor, wenn isoliert oder in Kombination mit der übrigen Aorta die Aorta ascendens und/oder der Aortenbogen betroffen sind. Typ-A-Dissektionen müssen umgehend herzchirurgisch versorgt werden, da andernfalls die Prognose aufgrund verschiedenster Komplikationsmöglichkeiten extrem schlecht ist. Sie werden hier nicht besprochen. Betrifft die Dissektion die Aorta distal der A. subclavia links, handelt es sich um eine Typ-B-Dissektion (Eckstein et al. 2011). Angemerkt sei, dass die Leitlinien der American Heart Association (AHA) (Hiratzka et al. 2010) Typ-B-Dissektionen etwas anders definieren. Dort heißt es:»typ B: Alle Dissektionen, bei denen die aszendierende Aorta nicht beteiligt ist. Beachte, dass eine Dissektion im Aortenbogen, sofern die aszendierende Aorta nicht betroffen ist, als Typ B in der Stanford-Klassifikation bezeichnet wird«. Im Folgenden werden ausschließlich distale Aortendissektionen Typ B (Stanford) bzw. Typ III nach DeBakey abgehandelt. 2.1 Leitlinien American Heart Association (AHA) Die Leitlinien der American Heart Association (AHA) geben die Klasse-I-Empfehlung (Hiratzka et al. 2010): Die akute thorakale Aortendissektion im Bereich der deszendierenden Aorta sollte medikamentös behandelt werden, außer wenn sich lebensbedrohliche Komplikationen entwickeln (Malperfusionssyndrom, Progression der Dissektion, Aneurysmavergrößerung, Unmöglichkeit, Blutdruck oder Symptome kontrollieren zu können). Evidenzlevel B. Bei Typ-B-Dissektionen besteht der generelle Konsens, dass die medikamentöse Behandlung durch eine offene oder endovaskuläre Intervention ergänzt werden muss, wenn Hinweise auf eine Malperfusion bestehen (renal, mesenterisch, untere Extremitäten, Rückenmark). Es ist genereller Konsensus, die Aorta zuerst zu reparieren, da dies bei den meisten Patienten die Malperfusion korrigiert. In Fällen, die wegen einer akuten Typ-B- Dissektion mit einem Endograft versorgt werden, kann die Abdeckung der proximalen Eintrittsstelle in das falsche Lumen zum Abheilen des Einrisses stromabwärts führen, mit Wiederherstellung des Blutflusses vom wahren Lumen, ohne die Notwendigkeit zusätzlicher Fenestrations-Eingriffe. Für Patienten mit einer chronischen Dissektion, speziell wenn sie mit einer Bindegewebserkrankung einhergeht, aber ohne signifikante Komorbidität, und einem Durchmesser der deszendierenden Aorta, der 5,5 cm übersteigt, wird die offene Operation empfohlen. Evidenzlevel B Expertengruppe der Society of Thoracic Surgeons Neben der AHA-Leitlinie existiert ein Konsensus-Dokument einer Expertengruppe der Society of Thoracic Surgeons Endovascular Surgery Task Force (Svensson et al. 2008) zum Einsatz von endovaskulären Stentgrafts bei Aortendissektion. Dort heißt es: Die akute deszendierende Typ-B-Dissektion ist nicht so lebensbedrohlich wie die Typ- A-Dissektion. Das frühe Überleben ist bei alleiniger medikamentöser Behandlung zufriedenstellend, außer wenn distale ischämische Komplikationen (»Malperfusion«) oder eine Aortenruptur auftreten. Bei Patienten mit unkomplizierter Typ-B-Dissektion stellt dies eine Benchmark dar, die mit der endovaskulären Stentgraft-Behandlung schwer zu übersteigen oder nur zu erreichen ist. Patienten mit lebensbedrohlichen Komplikationen der akuten Typ-B-Dissektion benötigen eine notfallmäßige Behandlung mit einem thorakalen aortalen Stentgraft, einem offenen chirurgischen aortalen Prothesenersatz, interventioneller oder chirurgischer Fenestration der Dissektionsmembran oder Katheter- Reperfusion oder einen extraanatomischen Bypass oder beides.
3 2.1 Leitlinien 21 2 Wenn ein Patient 14 Tage nach Beginn einer akuten Dissektion überlebt hat, wird diese als chronisch bezeichnet. Die Definition beruht auf Autopsiestudien, die gezeigt haben, dass 74 % der Patienten, die an einer Dissektion versterben, dies in den ersten 14 Tagen tun. Die meisten Patienten mit chronischer Dissektion versterben aufgrund ihrer Komorbidität, aber in % der Fälle können Komplikationen aufgrund einer distalen aortalen Dissektion auftreten. Die Folgen sind neue Dissektionen, mit assoziierten neuen Komplikationen, Rupturen und am häufigsten die Entwicklung von sakkulären oder fusiformen Aneurysmen. Unabhängig von der Behandlungswahl besteht bei diesen Patienten, solange wie eine dissezierte Aorta noch vorhanden ist, das Risiko der späten aneurysmatischen Degeneration und Ruptur des falschen Lumens. Die Patienten benötigen entsprechend eine unbegrenzte bildgebende Überwachung, Blutdruckkontrollen und negative inotrope Therapie Interdisziplinäres Experten-Konsensus-Dokument Ein interdisziplinäres Experten-Konsensus-Dokument zur Typ-B-Aortendissektion wurde von Fattori und Cao et al. (2013) erstellt. Der Konsensus beschreibt den aktuell übersichtlichsten Ablaufpfad zur Therapie der Typ-B-Dissektion. Die Vorschläge dieser westeuropäischen Arbeitsgruppe lauten: zz Akute Aortendissektion Typ B (erste 2 Wochen nach Beginn der Symptomatik) Patienten mit unkomplizierter akuter Typ-B- Aortendissektion sollen medikamentös behandelt werden. Es besteht zurzeit keine Evidenz für einen Vorteil von endovaskulärem Vorgehen (endovascular repair, ER) oder offener Chirurgie (open repair, OR). ER sollte wenn möglich die First-Line-Therapie bei der komplizierten akuten Aortendissektion sein. Mit ER kann ein Überlebensvorteil im Vergleich zu OR erzielt werden. Auch bei fehlenden Warnsymptomen kann es zu der Ausbildung eines Aneurysmas und einer eventuellen Ruptur kommen, was eine regelmäßige bildgebende Überwachung erforderlich macht. MDCT oder MRI sollten zur Kontrolle unkomplizierter Dissektionen eingesetzt werden; sie sollten angewendet werden bei Patientenaufnahme, nach 7 Tagen, bei Entlassung und nach 6 Wochen, da das Instabilitätsrisiko in der frühen Phase höher ist. Trotz akzeptabler niedriger operativer Frühmorbidität und -letalität besteht nach ER die Wahrscheinlichkeit ungünstiger aortaler Ereignisse, was bei allen Patienten nach Behandlung die Nachuntersuchung mit bildgebender Technik erforderlich macht. Es gibt keine einheitliche Definition der komplizierten Dissektion. Die Diskussionsteilnehmer schlugen folgende Definition vor: 44 Malperfusion mit Abnahme der Perfusion in den aortalen Ästen (spinal, iliakal, Viszeralarterien, Nierenarterien) führt zu Paraparese, Paraplegie, Ischämie der unteren Extremitäten, Abdominalschmerz, Übelkeit, Diarrhö, Anstieg des Serumkreatinins. 44 Die Hypertension zeigt eine komplizierte akute Typ-B- Dissektion nur an, wenn sie zusammen mit einer Malperfusion auftritt oder trotz voller medikamentöser Behandlung mit unkontrollierten hohen Werten weiterbesteht. 44 Zunahme des periaortalen Hämatoms und des hämorrhagischen Pleuraergusses in zwei aufeinanderfolgenden CT-Untersuchungen bei abwartender medikamentöser Therapie. 44 Patienten mit schwerer Hypotension (Blutdruck systolisch < 90 mmhg) oder Schock sollten als stark lebensgefährdet angesehen werden. zz Subakute Aortendissektion Typ B Die subakute Phase der Aortendissektion (> 2 6 Wochen seit Beginn) kann manchmal Zeichen der Instabilität aufweisen, wie z. B. Veränderungen in der aortalen Morphologie (Durchmesserzunahme > 4 mm, neues Auftreten eines paraaortalen Hämatoms und/oder pleuraler hämorrhagischer Erguss), refraktäre Hypertension, wiederkehrender thorakaler Schmerz und wiederkehrende Malperfusion. In diesen Fällen kann eine ER in Betracht gezogen werden. Jedoch sind die Daten hinsichtlich Prognose und Komplikationsrate der subakuten Typ-B-Dissektion sehr eingeschränkt.
4 22 Kapitel 2 Distale Aortendissektion Typ Stanford B 2 zz Chronische Aortendissektion Typ B Definition der Komplikationen bei chronischer Typ-B-Aortendissektion: Bei Patienten unter medikamentöser Therapie nach der akuten Phase sind wiederkehrende Symptome, eine aneurysmatische Erweiterung (> mm) oder eine jährliche Zunahme des Aortendurchmessers > 4 mm Hinweise für eine hochgradig schlechtere Prognose ohne weitere Behandlung (chronische komplizierte Typ-B- Aortendissektionen). Die meisten chronischen Aortendissektionen Typ B werden medikamentös behandelt, bis Komplikationen auftreten. Eine enge Kontrolle des Blutdrucks mit bester medikamentöser Behandlung ist von höchster Wichtigkeit, die aneurysmatische Erweiterung des falschen Lumens über die Zeit zu begrenzen. Wiederkehrende Symptome, eine aneurysmatische Erweiterung (Aortendurchmesser > mm) oder eine jährliche Zunahme des Aortendurchmessers > 4 mm sollten als Zeichen der Instabilität in der chronischen Phase und als Indikation von ER oder, bei ungeeigneter Anatomie, als Indikation von OR angesehen werden. Die Frühletalität der komplizierten chronischen Typ-B-Dissektion ist bei ER geringer als bei OR. Bei unkomplizierter chronischer Typ-B- Aortendissektion wird ein jährliches klinisches und bildgebendes Follow-up empfohlen, unabhängig vom Durchmesser und der angewandten Therapie (ER/medikamentös/OR). 2.2 Ergebnisse Akute unkomplizierte Aortendissektion Typ B Konservative Behandlung Für die Analyse der konservativen Behandlung (»best medical treatment«, BMT) der unkomplizierten akuten Typ-B-Dissektion fanden Moulakakis et al. (2014) in einer systematischen Literaturübersicht 15 Studien mit 2347 Patienten. Die gepoolte 30-Tage-Letalität/Klinikletalität war 2,4 %. Die gepoolte Rate an zerebrovaskulären Zwischenfällen betrug 1 %, die an spinalen Ischämien 0,8 % und die Rate aller neurologischen Zwischenfälle 2 %. Die Überlebensraten reichten nach 1 Jahr von 86,2 100 % und nach 5 Jahren von 59 97,2 %. Die Freiheit von weiteren aortalen Ereignissen wurde nach 5 Jahren mit 34 83,9 % angegeben. Die unkomplizierte akute Typ-B-Aortendissektion soll zwar medikamentös behandelt werden, jedoch besteht im weiteren Verlauf die Gefahr der Aneurysmabildung mit nachfolgender Ruptur. Gibt es also Risikofaktoren, bei denen ein besonders engmaschiges Follow-up dieser Patienten oder sogar eine frühe (prophylaktische) endovaskuläre Therapie angezeigt ist? Dieser Frage gingen van Bogerijen et al. (2014) nach. In einer systematischen Literaturübersicht nannten sie unter anderen folgende Faktoren, die mit einem Wachstum des aortalen Durchmessers assoziiert sind: Patientenalter < 60 Jahre, Marfan-Syndrom, Aortendurchmesser > 40 mm bei der ersten bildgebenden Untersuchung, falsches Lumen in der proximalen Aorta descendens > 22 mm, offenes oder partiell thrombosiertes falsches Lumen, großer Eingangseinriss (> 10 mm), elliptische Form des wahren Lumens, sakkuläre Form des falschen Lumens. Ob bei Patienten mit unkomplizierter Aortendissektion Typ B und den genannten Risikofaktoren eine frühe endovaskuläre Therapie indiziert ist, wurde zur Diskussion gestellt. Risikofaktoren für ein Versagen der konservativen Behandlung bei akuter Typ-B-Dissektion wurden auch von Grommes et al. (2014) anhand einer retrospektiven Untersuchung von 104 Patienten dargestellt. Der maximale Aortendurchmesser machte bei Patientenaufnahme 41,2 ± 8,7 mm aus. In dieser Studie mussten im Lauf der Nachbeobachtung 20,2 % der Patienten zur chirurgischen Therapie konvertiert werden, 16 Patienten (15,4 %) verstarben nach im Mittel 845,5 ± 805,9 Tagen. Patientenalter und frühe aortale Dilatation erwiesen sich als Risikofaktor für eine erhöhte Sterblichkeit. Jonker et al. (2012) gingen der Expansion des Aortendurchmessers bei 191 Patienten mit akuter Typ-B-Aortendissektion nach, die in den Jahren 1996 bis 2010 medikamentös therapiert wurden. Bei 59 % der Patienten wurde eine Erweiterung des Durchmessers gesehen, mit einer jährlichen Wachstumsrate von 1,7 ± 7 mm/jahr. Ein initialer
5 2.2 Ergebnisse 23 2 Durchmesser der Aorta unter 4 cm war mit einer schnelleren Expansionsrate assoziiert. Umgekehrt war die Expansion bei Frauen, intramuralen Hämatomen und bei Gebrauch von Kalziumantagonisten verlangsamt. Die Daten belegen die Notwendigkeit einer regelmäßigen Überwachung medikamentös behandelter Patienten. Langzeitergebnisse nach initial medikamentös behandelter unkomplizierter Aortendissektion Typ B berichteten Durham et al. (2015) anhand von 298 Patienten. Die Patienten waren im Mittel 65,9 Jahre alt, 61,7 % waren männlich, die mittlere Nachbeobachtungszeit betrug 4,2 Jahre. In dieser Zeit verstarben 119 (39,9 %) Patienten. Bei 87 Patienten mussten endovaskuläre oder offene Interventionen vorgenommen werden, sodass sich nach 6 Jahren ein interventionsfreies Überleben von lediglich 41 % ergab. Die Autoren schlossen daraus, dass bei der Mehrzahl der Patienten mit akuter Aortendissektion Typ B die medikamentöse Behandlung auf Dauer versagt und dass Patienten, bei denen eine Intervention vorgenommen wird, einen Überlebensvorteil haben. In dieser Studie war das Überleben der Patienten, bei denen eine Intervention erfolgte, nach 6 Jahren mit 76 % signifikant höher als bei den übrigen Patienten ohne Intervention (dort 58 %). Konservative und endovaskuläre Therapie Die ADSORB(»acute dissection stent grafting or best medical treatment«)-studie (Brunkwall et al. 2012) ist die erste prospektive randomisierte Multizenterstudie, die bei akuter unkomplizierter Typ-B-Dissektion (DeBakey III) innerhalb 14 Tagen nach Beginn der Symptomatik die beste medizinische Behandlung (BMT) versus BMT und zusätzlicher Stentgraft-Implantation vergleicht. Ziel der Studie ist es, zu überprüfen, ob die Stentgraft-Implantation bei dieser Indikation zu einer Thrombose des falschen Lumens mit Remodelling führt, was auf längere Sicht einer Aneurysmabildung und Reinterventionen vorbeugen müsste. In die Studie wurden 31 Patienten mit BMT und 30 mit BMT + Stentgraft aufgenommen (Brunkwall et al. 2014). Die Klinikletalität war null in beiden Gruppen, 3 Patienten der BMT-Gruppe mussten in der ersten Woche nach Randomisierung aufgrund einer Progression der Erkrankung zusätzlich einen Stentgraft erhalten. Nach 1 Jahr wurde in der BMT- Gruppe eine Malperfusion und bei einem zweiten Patienten ein Aneurysma gesehen. In der Gruppe BMT + Stentgraft war 1 Patient verstorben. Eine inkomplette Thrombose des falschen Lumens wurde bei 97 % der BMT-Gruppe und bei 43 % der BMT+ Stentgraft-Gruppe beobachtet. Lediglich in letzterer Gruppe kam es zu einem Rückgang des Durchmessers des falschen Lumens und einer Zunahme des wahren Lumens. Über alles machte der Tansversal-Durchmesser der Aorta in beiden Gruppen zu Beginn 42,1 mm aus. Er blieb in der BMT-Gruppe über 1 Jahr konstant, in der Stentgraft-Gruppe nahm er auf 38,8 mm ab. Wie sich dieses verbesserte Remodelling auf längere Sicht klinisch auswirkt, ist abzuwarten. Für die Jahre 2009 und 2010 finden sich in der National Inpatient Sample (NIS) der USA 4706 Patienten mit unkomplizierter akuter Typ-B-Aortendissektion (Shah et al. 2014). 504 Patienten wurden mit ER versorgt, 4202 konservativ behandelt. Die Hospitalletalität war in beiden Kollektiven ähnlich (ER 8,5 % vs. 10,3 % bei den medikamentös behandelten Patienten). ER war aber mit einer höheren Schlaganfallrate und längerem Krankenhausaufenthalt assoziiert. Die Autoren befürworteten ER bei dieser Indikation. Ob die Daten dazu berechtigen, von der Leitlinienpraxis abzugehen, die für die unkomplizierte akute Dissektion die medikamentöse Behandlung vorsieht, muss offen bleiben, so lange längerfristige Ergebnisse von randomisierten Studien ausstehen Akute komplizierte Aortendissektion Typ B Endovaskuläre und offene Therapie Eine Metaanalyse der Literatur identifizierte 30 Studien mit 2531 Patienten mit akuter komplizierter Typ-B-Dissektion, die endovaskulär behandelt wurden (Moulakakis et al. 2014). Die gepoolte 30-Tage-Letalität/Klinikletalität war 7,3 %. Die gepoolte Rate an zerebrovaskulären Zwischenfällen betrug 3,9%, die an spinalen Ischämien 3,1 %. Die Überlebensraten reichten nach 1 Jahr von % und nach 5 Jahren von %. Die Freiheit von
6 24 Kapitel 2 Distale Aortendissektion Typ Stanford B 2 weiteren aortalen Ereignissen wurde nach 5 Jahren mit 45 % bis 77 % angegeben. Die Vergleichsdaten zur offenen Versorgung der akuten komplizierten Typ-B-Dissektion fielen in dieser Metaanalyse deutlich ungünstiger aus. 9 Studien berichteten über 1276 Patienten, die mit OR behandelt wurden. Hier machte die gepoolte 30-Tage-Letalität/Klinikletalität 19 % aus. Die gepoolte Rate an zerebrovaskulären Zwischenfällen war 6,8 %, die an spinalen Ischämien 3,3 %. Das Überleben reichte nach 1 Jahr von 74,1 86 %, nach 5 Jahren von 44 82,6 %. Die Freiheit von weiteren aortalen Ereignissen ließ sich aufgrund fehlender Daten nicht berechnen. Die Angaben von Moulakis et al. (2014) zur Klinikletalität nach ER der akuten Aortendissektion wurden durch eine weitere systematische Literaturübersicht bestätigt. Danach betrug die 30-Tage-Letalität nach ER der symptomatischen Stanford-B- Dissektion bei 1574 Patienten 8,07 %, die postinterventionelle Morbidität 30,8 % (Ramdass 2015). Umgekehrt demonstriert eine Auswertung der Medicare-Datenbank der USA für die Jahre 2000 bis 2011 (Mody et al. 2014) die hohe Letalität der offenen Versorgung der akuten Aortendissektion Typ B. Zwar nahm in diesem Zeitraum die 30-Tage-Letalität ab, von 24,9 % auf 21 %, war damit aber immer noch höher als für ER angegeben. Nach einem Jahr war ein Drittel der Patienten (32,5 %) nach OR verstorben. In den Jahren 2005 bis 2007 wurden in der Nationwide Inpatient Sample (NIS) der USA 3619 Patienten mit OR und 1381 mit ER wegen akuter Typ-B-Aortendissektion registriert (Sachs et al. 2010). Ob und in welchem Prozentsatz dabei auch unkomplizierte Dissektionen in die Untersuchung eingingen, muss offen bleiben. Es handelte sich um 1035 Patienten (20,7 %) mit thorakoabdomineller Dissektion (OR 71 %, ER 29 %) und 3965 Patienten (79,3 %) mit thorakaler Dissektion (OR 73 %, ER 27 %). Die Kliniksterblichkeit in diesem Register war hoch (OR 19,5 %, ER 10,3 %), wobei ER sowohl bei den Elektiveingriffen als auch bei den dringlichen/notfalleingriffen besser als OR abschnitt (Letalität elektiv OR 12 %, ER 5 %; Notfall OR 20 %, ER 13 %). Thorakoabdominelle Dissektionen hatten bei OR eine schlechtere Prognose als rein thorakale (Klinikletalität 26,6 % vs. 16,9 %). Dieser Unterschied war bei ER nicht in gleichem Umfang zu finden (Klinikletalität thorakoabdominell 13,1 %, thorakal 9,5 %). Bei den erheblichen Unterschieden in der Klinikletalität zwischen OR und ER ist es einsichtig, dass auch bei der Kosten-Nutzen-Analyse ER gegenüber OR besser abschneidet. ER ist die eindeutig dominante Therapiestrategie bei der Versorgung der akuten komplizierten Aortendissektion Typ B (Luebke u. Brunkwall 2014). OR sollte nur noch für Patienten reserviert bleiben, deren Anatomie für ER ungeeignet ist (Hogendoorn et al. 2014). Diese Aussage wird auch durch die Auswertung einer nationalen Datenbank aus Taiwan bestätigt, in die 1542 Patienten mit OR und 119 mit ER bei akuter Aortendissektion Typ B eingingen. In diesem Register betrug die 30-Tage-Letalität nach ER 4,2 %, nach OR 17,8 %. Nach 4 Jahren lebten noch nach OR 68 %, nach ER 79 % der Patienten (Chou et al. 2015). Fallserien Wie sehr die Prognose der akuten Aortendissektion Typ B davon abhängig ist, ob es sich um komplizierte oder unkomplizierte Dissektionen handelt, demonstrieren die Ergebnisse der IRAD-Datenbank (Trimarchi et al. 2012). Hier betrug die Klinikletalität der zwischen 1996 und 2004 behandelten komplizierten Fälle (n = 250) 20 %, nach OR 28,6 %, nach ER 10,1 %. Die Klinikletalität der unkomplizierten Dissektionen (n = 300) machte hingegen lediglich 6,1 % aus. Minami et al. (2013) berichteten über 30 Patienten mit einer rupturierten Aortendissektion Typ B, von denen 23 notfallmäßig versorgt werden konnten (9 ER, 14 OR). In der ER-Gruppe gelang die Blutungskontrolle in allen Fällen, ein Patient erlitt einen Hirninfarkt, kein Patient verstarb. In der OR- Gruppe verstarben 2 Patienten (14 %) und es wurden 4 Hirninfarkte beobachtet. Die Überlebensrate nach 1 Jahr wurde mit 71 % (ER) bzw. 86 % (OR) angegeben. Die Autoren favorisierten aufgrund dieser Ergebnisse das endovaskuläre Vorgehen. Steuer et al. (2011) bezeichneten ER als die First-Line-Therapie bei komplizierter akuter Typ- B-Aortendissektion. Bei 60 so behandelten Patienten sahen sie eine 30-Tage-Letalität von 3 %, eine Paraplegie (2 %) und drei (5 %) Schlaganfälle. Bei 13 Patienten musste neben ER zusätzlich ein Stenting
7 2.2 Ergebnisse 25 2 des wahren Lumens der Endorgan-Arterien vorgenommen werden. Reinterventionen erfolgten bei 19 Patienten (32 %). Bei einem mittleren Follow-up von 3,7 Jahren wurde die 5-Jahres-Überlebensrate der Patienten mit 87 ± 5 % berechnet. Eine Null-Klinik-Letalität bei endovaskulärer Versorgung von 50 konsekutiven Patienten mit akuter komplizierter Typ-B-Dissektion (10 Rupturen, 24 Malperfusionen und/oder 17 therapierefraktärer Schmerz/drohende Ruptur) gaben Hanna et al. (2014) an. Die Morbidität war relativ gering (1 Schlaganfall, 1 permanente Paraparese, 2 Dauerdialysen). Das Gesamtüberleben dieser Patienten betrug nach 5 Jahren 84 %, mit keinem Todesfall aufgrund aortaler Ursache. Die Ergebnisse demonstrieren die Wertigkeit von ER in dieser Situation, weisen aber auch auf die Notwendigkeit der Langzeitüberwachung dieser Patienten hin, da immerhin bei einem Viertel der Patienten (n = 13) insgesamt 17 Reinterventionen im Nachbeobachtungszeitraum erforderlich wurden. Dies waren die Ergebnisse eines einzelnen hochspezialisierten Zentrums. In Multizenterstudien wird eine höhere Letalität gesehen. Lombardi et al. (2014) beobachteten bei endovaskulärer Versorgung komplizierter Typ-B-Dissektionen innerhalb 90 Tagen nach Symptombeginn (akut n =, nichtakut n = 31) eine 30-Tage-Letalität von insgesamt 4,7 %, davon 5,5 % bei den akuten und 3,2 % bei den nichtakuten Patienten. Die Überlebensrate wurde nach 2 Jahren mit 84,7 % angegeben. Das Remodelling nach 2 Jahren wurde als günstig bezeichnet, nach 2 Jahren zeigten 73,9 % der Patienten in der thorakalen Aorta und 66,7 % in der abdominellen Aorta einen stabilen oder geschrumpften transaortalen Durchmesser. Eine höhere Klinikletalität bei komplizierter akuter Aortendissektion und ER bei allerdings sehr ungünstiger Ausgangslage beobachteten Wiedemann et al. (2014) in einer Multizenterstudie mit 110 Patienten. In dieser Untersuchung zeigten,5 % der Patienten eine Malperfusion, 53,6 % eine Aortenruptur. Die unmittelbare Klinikletalität machte 12 % aus, jedoch starben nach Entlassung weitere 14 Patienten. Das 5-Jahres-Überleben wurde aktuarisch mit 73 % errechnet. 73 Patienten mit komplizierter akuter (n = 53) und subakuter Aortendissektion (n = 20) Typ B, darunter 22 Patienten mit einer Ruptur, wurden von Wilkinson et al. (2013) vorgestellt. 24 Patienten wurden offen, 49 endovaskulär versorgt. Für das Gesamtkrankengut errechneten sich eine 30-Tage- Letalität von 12 % und eine 10-Jahres-Überlebensrate von 57,5 %. Freiheit von Revision und Ruptur waren zwischen ER (80 %) und OR (82,8 %) nach 5 Jahren nicht unterschiedlich. Aortale Fenestration Da mittlerweile ER als die First-Line-Therapie bei der komplizierten akuten Typ-B-Aortendissektion gilt, sind Berichte zur chirurgischen (offenen) aortalen Fenestration sehr rar. Trimarchi et al. (2010) beschrieben die derzeitig längsten Nachuntersuchungsergebnisse nach aortaler Fenestration. Von 18 Patienten waren 16 wegen einer Malperfusion notfallmäßig versorgt worden, 2 weitere Patienten wurden innerhalb von 48 h nach Aufnahme aufgrund refraktärer Schmerzen und Hypertension operiert. 4 Patienten verstarben, was eine Klinikletalität von 22 % bedeutet. Im Langzeitverlauf von 10 Jahren verstarben 3 Patienten an Ursachen, die mit dem operativen Eingriff nicht in Verbindung standen. Bei den übrigen Patienten war das Ergebnis zufriedenstellend, es kam zu keiner renalen oder viszeralen Ischämie oder ischämischen Komplikation in den unteren Extremitäten, und eine Reintervention aufgrund der aortalen Fenestration war in keinem Fall erforderlich. Die Autoren nannten die chirurgische Fenestration eine brauchbare Alternative für die Fälle, in denen ein endovaskuläres Prozedere nicht möglich ist oder versagt. Eine weitere nur noch wenig genutzte Alternative zur Stentgraft-Implantation bei akuter komplizierter Typ-B-Aortendissektion bietet die perkutane interventionelle Fenestration der Dissektionsmembran in Kombination mit einem Stenting der Endorganäste über das wahre Lumen, um so die aortalen viszeralen/renalen Abzweigungen oder auch die Beckenstrombahn offen zu halten. Patel et al. (2009) stellten hierzu die Ergebnisse bei 69 Patienten vor. Die 30-Tage-Letalität machte 17,4 % aus, das aktuarische mittlere Patientenüberleben 84,3 Monate. Im Follow-up entwickelten 14 der 57 überlebenden Patienten (ca. 25 %) eine Aortenruptur, die mittlere Zeit, bis es zu einer Aortenruptur kam oder ein Eingriff an der Aorta notwendig
8 26 Kapitel 2 Distale Aortendissektion Typ Stanford B 2 wurde, betrug 79,2 Monate. Damit impliziert dieses Vorgehen einen potenziellen Zweiteingriff an der Aorta, was die Indikation stark einschränkt. Über die technisch erfolgreiche endovaskuläre Fenestration der aortalen Dissektion und fakultatives Stenting berichtete auch eine französische Arbeitsgruppe anhand von 35 Patienten mit Malperfusionssyndrom (Midulla et al. 2011). In dieser Untersuchung wurden Dissektionen Typ A (n = 19) und Typ B (n = 16) zusammengefasst, die Klinikletalität betrug 12/35 (34 %). Die Autoren sahen ihr Vorgehen als für den Notfall berechtigt an, zumal im Langzeitverlauf über 48 Monate der Aortendurchmesser bei 12 von 17 Patienten stabil blieb, bei 5 Patienten hatte er zugenommen und 4 Patienten waren verstorben Chronische Aortendissektion Typ B Systematische Literaturübersichten Sowohl zur endovaskulären als auch zur offenen Versorgung der chronischen Typ-B-Dissektion liegt ein systematischer Überblick über die Literatur vor. Thrumurthy et al. (2011) identifizierten in ihrem Review 17 Publikationen mit 567 Patienten, die über ER bei chronischer Typ-B-Aortendissektion berichteten. Häufigste Indikation zum Eingriff (58,8 %) war eine Zunahme des Durchmessers der deszendierenden thorakalen Aorta auf > 50 mm. Weitere Indikationen waren eine rasche Zunahme des Durchmessers (> 10 mm/jahr), drohende oder stattgehabte Ruptur, refraktäre Hypertension oder Schmerzen und End-Organ-Ischämie. Die technische Erfolgsrate wurde mit 89,9 % angegeben, die mittlere Operationszeit mit 132,9 min. 4/17 Studien berichteten in 21,7 % der Fälle eine Revaskularisation supraaortaler Äste (z. B. Karotis-Subklavia-Bypass). Die 30-Tage-Letalität betrug 3,2 % (18/567). Die Inzidenz früher retrograder Dissektionen war 1,6 % (3/187) und die Inzidenz periprozeduraler Aortenrupturen 2,3 % (7/303). Die berichtete Schlaganfallrate war 0,8 % (4/489), die Paraplegie- oder Parapareserate 0,4 % (2/462). Mittlere Nachuntersuchungsergebnisse wurden bis zu 5 Jahre nach Intervention publiziert, im Mittel nach 26,1 Monaten, mit Überlebensraten von 59,1 100 %. Die Reinterventionsraten reichten von 0 60 %. Häufigste Spätkomplikation war ein Aneurysma der distalen Aorta oder eine fortgesetzte Perfusion des falschen Lumens mit aneurysmatischer Erweiterung (26/332, 7,8 %). Endoleaks wurden in 8,1 % der Fälle (25/309) gesehen. In 38,5 100 % der Fälle (im Mittel 85,7 %) kam es zu einer kompletten Thrombose des falschen Lumens. Eine späte Aortenruptur wurde bei 12/403 Patienten (3 %) berichtet. Insgesamt waren die Daten mit Vorsicht zu interpretieren, da die Studien sehr heterogen waren und keine Standards zur Berichterstattung der Ergebnisse vorlagen. Nach Ansicht der Autoren ist unter diesen Umständen ein robuster Vergleich von ER mit der medikamentösen Therapie oder OR im Langzeitverlauf nicht möglich. Die Übersicht von Tian et al. (2014) zu OR bei chronischer Dissektion basiert auf 19 Studien und 970 Patienten. Die Indikationen zum Eingriff waren in der Mehrzahl der Fälle die Größe der Aneurysmen, ein Aneurysmawachstum, eine Malperfusion, Symptome oder eine Ruptur. In 45,8 % der Fälle handelte es sich um thorakoabdominelle Ausdehnungen. Die 30-Tage-Letalität wurde für die gesamte Kohorte mit 11,1 % (Spanne 0 33 %) angegeben, in den zuletzt durchgeführten Studien lag sie aber bei nur noch 7,5 %. Ein Schlaganfall trat postoperativ bei 5,6 % der Patienten auf, eine Nierendysfunktion bei 11,9 %. 4,9 % der Patienten erlitten eine spinale Ischämie, und bei 9,9 % musste ein Reeingriff wegen Blutungskomplikationen vorgenommen werden. Die Überlebensraten wurden mit 82,1 % nach 1 Jahr und mit 66,3 % bzw. 50,8 % nach 5 und 10 Jahren berechnet. Die Spät-Interventionsrate wurde für die gesamte Kohorte mit 13,3 % aufgeführt. Die Ergebnisse beider Übersichten gegenübergestellt, fällt wiederum die geringere Klinikletalität bei ER im Vergleich zu OR auf. Randomisierte Studie In der randomisierten INSTEAD-XL-Studie wurden BMT (n = 68) vs. BMT + Stentgraft (n = 72) bei unkomplizierter Typ-B-Dissektion miteinander verglichen (Nienaber et al. 2013). Es handelte sich um subakute oder chronische Dissektionen in einer weiten Spanne von 2 52 Wochen (Cluster Wochen) nach Symptombeginn, was lediglich
9 2.2 Ergebnisse 27 2 Aussagen zur Behandlung in der frühen Phase der chronischen Dissektion erlaubt. Im Ergebnis waren nach 5 Jahren das Sterblichkeitsrisiko jeglicher Ursache (11,1 % versus 19,3 %), die aortaspezifische Letalität (6,9 % versus 19,3 %) und die Progression (27,0 % versus 46,1 %) bei BMT + Stentgraft niedriger als bei BMT allein. Dies lässt daran denken, asymptomatische Patienten bei unkomplizierter Dissektion frühzeitig endovaskulär zu behandeln, um so Spätkomplikationen der Erkrankung vorzubeugen. Als Indikationen für eine solche präemptive Stentgraft-Implantation wurden in dieser Untersuchung Patienten mit partieller Thrombose des falschen Lumens, kritischem Durchmesser des falschen Lumens oder Patienten mit einem großen Einriss an der Eintrittsstelle aufgeführt. Fallserien Conway et al. (2014) behandelten 86 Patienten mit chronischer Typ-B-Aortendissektion aufgrund eines thorakalen (n = 25, 29 %) bzw. thorakoabdominellen (n = 61, 71 %) Aortenaneurysmas. Bei 9 Patienten war es zur Ruptur gekommen. Die Eingriffe wurden offen chirurgisch ausgeführt, 97 % der Operationen erfolgten unter Einsatz eines kardiopulmonalen Bypass, 47 % unter Zirkulationsstillstand in tiefer Hypothermie. 5 Patienten (5,8 %) verstarben postoperativ. Jeweils zwei Patienten entwickelten eine Paraplegie, Schlaganfall und Nierenversagen mit permanenter Hämodialyse. Das 1-Jahres-Überleben wurde mit 92 %, das Überleben nach 7 Jahren mit 70 % aufgeführt. Freiheit von Reeingriffen wurde bei 99 % nach 1 Jahr und bei 86 % der Patienten nach 7 Jahren erzielt. Die Autoren betonten die niedrige Klinikletalität bei langer Haltbarkeit des offenen Vorgehens. Über die endovaskuläre Behandlung von 72 Patienten mit komplizierter chronischer Aortendissektion Typ B berichteten Andacheh et al. (2012). Die Indikation zur ER war in den meisten Fällen eine Expansion des Aortendurchmessers (n = 62) oder eine Perforation (n = 4). Die 30-Tage-Letalität betrug über alle 14 %, bei 11 Patienten (15 %) war ein Zweiteingriff wegen eines Endoleaks erforderlich, bei 4 Patienten ein solcher wegen einer distalen Perfusion des falschen Lumens. Die Autoren wiesen darauf hin, dass speziell Patienten mit einer initialen Extension der thorakalen Dissektion in die infrarenale abdominelle Aorta (was in diesem Krankengut bei 46 Patienten der Fall war) auch nach ER mit einer Expansion des Aortendurchmessers rechnen mussten. Die Ergebnisse der endovaskulären Versorgung von 58 konsekutiven Patienten mit einer chronischen Typ-B-Dissektion (49 Elektiveingriffe wegen asymptomatischer Aortendilatation, 9 dringliche wegen Ruptur [n = 3] bzw. symptomatischem Brustschmerz) stellten Mani et al. (2012) vor. Der Aortendurchmesser betrug im Mittel 6,4 cm, im Mittel waren zwischen akuter Dissektion und ER 29 Monate vergangen. Die perioperative Sterblichkeit lag bei 5,2 %, die wichtigste perioperative Komplikation war die retrograde Typ-A-Dissektion, die in 4 Fällen beobachtet wurde. Die Patienten-Überlebensrate nach 3 Jahren wurde mit 64 % errechnet. Die Reinterventionsrate war hoch, sie machte 29 % nach 3 Jahren aus. Im Nachbeobachtungszeitraum kam es bei 24/47 Patienten (51 %) zu einer Abnahme des Aortendurchmessers, eine vollständige Thrombose des falschen Lumens wurde nur bei 38 % der Patienten erzielt. Parsa et al. (2011) versorgten 51 Patienten mit chronischer Typ-B-Dissektion und assoziiertem Aneurysma, beschränkt auf die Aorta descendens, endovaskulär. Alle Patienten hatten zum Zeitpunkt der Intervention ein offenes falsches Lumen, der Aortendurchmesser betrug im Mittel 6,2 ± 1,4 cm. Das Intervall zwischen initialer Dissektion und Eingriff machte 46,2 ± 53,7 Monate aus. Klinikletalität, Schlaganfall- und Paraplegierate wurden mit 0 % angegeben. Das Follow-up war 27,0 ± 16,5 Monate, die aktuarische Überlebensrate der Patienten über alles 77,7 % nach 60 Monaten. Reinterventionsfrei waren nach 60 Monaten 77,3 % der Patienten. Nach dem Eingriff war in allen Fällen das primär offene falsche Lumen im Bereich des primären Einrisses thrombosiert. Der Durchmesser der Aorta ging auf im Mittel 5,0 ± 1,4 cm zurück. Die Autoren favorisierten das endovaskuläre Vorgehen und stellten ihre Daten den Langzeitergebnissen des Mount Sinai Hospitals nach OR der chronischen distalen Dissektion als Benchmark entgegen. Dort wurde bei 104 Patienten nach OR eine Klinikletalität von 9,6 % und eine Paraplegierate von 4,8 % berichtet (Zoli et al. 2010). Jedoch waren die Ausgangsbefunde nicht vergleichbar: Die Patienten waren bei
10 28 Kapitel 2 Distale Aortendissektion Typ Stanford B 2 Zoli et al. schwerer erkrankt, bei 11 % war es zu einer Ruptur gekommen und bei 29 % war eine Reimplantation der Viszeralarterien notwendig, was thorakoabdominelle Aortenaneurysmen (TAAA) einschließt. Die Überlebensraten betrugen hier nach 1 Jahr 78 % und nach 10 Jahren 59 %. Reinterventionsfrei waren nach 1 Jahr 99 % der Patienten, nach 10 Jahren 83 %. Ob demnach bei identischen Ausgangsbefunden mit ER Überlebensraten und niedrige Reinterventionsraten zu erzielen sind, die denen von OR vergleichbar sind, muss so lange als ungeklärt gelten, wie randomisierte Studien ausstehen. Parsa et al. (2011) selbst sahen OR lediglich noch bei chronischer Dissektion und chronischer Bindegewebserkrankung (Marfan- oder Loeys- Dietz-Syndrom) sowie TAAA als indiziert an. Eine Multizenterstudie aus China (Jia et al. 2013) berichtete über 303 konsekutive Patienten (keine randomisierte Studie!) mit chronischer Typ- B-Aortendissektion. 208 Patienten wurden mit ER, 95 Patienten medikamentös therapiert (BMT). Die Frühergebnisse waren exzellent: Bei der Ersthospitalisierung kam es zu keinem Todesfall in beiden Gruppen. In der ER-Gruppe waren 2 Notfalleingriffe wegen retrograder Typ-A-Dissektion notwendig, und 2 Patienten (0,9 %) entwickelten eine Paraparese/Paraplegie. Die Langzeitergebnisse sprachen für ER, da die Kaplan-Meier-geschätzte Freiheit von aortenbezogenem Tod nach 4 Jahren bei ER 88,1 %, bei BMT aber nur 73,8 % betrug. Den Aortendurchmesser nahm bei ER ab (von im Mittel 42,4 mm auf 37,3 mm), während er bei BMT zunahm (von 40,7 mm auf 48,1 mm). Gleichwohl konnte diese Erhebung für das Gesamtüberleben nicht den statistisch signifikanten Beweis erbringen, dass ER besser als BMT war (Gesamtüberleben nach 4 Jahren ER 82,7 %, BMT 69,1 %, p = 0,67) Register-Erhebungen bei gemischten Populationen Bei dem VIRTUE-Register handelt es sich um eine multizentrische prospektive Datenerfassung von Patienten mit akuter komplizierter (n = 50), subakuter (n = 24) und chronischer (n = 26) Typ-B- Aortendissektion, die mit einem Stentgraft versorgt wurden (The VIRTUE Registry Investigators 2014). Die Sterblichkeit an jeglicher Ursache wurde nach 3 Jahren für die drei Gruppen mit 18 %, 4 % und 24 % angegeben, die dissektionsbezogene Letalität mit 12 %, 4 % und 9 %. Die Untersucher schlossen aus letzteren Daten, dass ER gut vor dem aortalbedingten Tod schützt, bei einer allerdings hohen aortalen Reinterventionsrate (akut: 20 %; subakut: 22 %; chronisch: 39 %). Jones et al. (2014) analysierten die Medicare- Daten der USA für die Jahre 2000 bis 2010 bezüglich der Ergebnisse von OR und ER bei Versorgung von Typ-B-Aortendissektionen. In dieser Zeit kam es zu einem Anstieg der Interventionen wegen Typ- B-Dissektion um 21 %, von 2,5 auf 3 pro Medicare-Patienten jährlich, was der Einführung von ER zuzuschreiben war (zuletzt 0,8 pro Medicare-Patienten, 27 % aller Interventionen). Die Komorbiditäten waren bei ER-Patienten signifikant höher als bei OR-Patienten. Insgesamt (OR und ER zusammengefasst) wurde in den 10 Jahren ein signifikanter Rückgang der Klinikletalität beobachtet, von 47 % auf 23 %. Als IRAD (International Registry of Acute Aortic Dissection) wird ein multizentrisches Register bezeichnet, in das bisher (von 1995 bis 2012) 1129 konsekutive Patienten mit akuter Aortendissektion Typ B eingeschlossen wurden (Fattori et al. 2013). 75,6 % der Patienten wurden medikamentös, 24,4 % mit ER behandelt. Die Gruppen waren nicht vergleichbar, da bei ER 61,7 % der Patienten, in der medikamentösen Therapiegruppe aber nur 37,2 % eine komplizierte akute Dissektion aufwiesen (komplizierte Dissektion definiert als Schock, periaortales Hämatom, Malperfusion, Schlaganfall, spinale Ischämie, mesenterielle Ischämie, Nierenversagen). Keine signifikanten Unterschiede fanden sich bei Klinikletalität (ER 10,9 %, medikamentös 8,7 %) und 1-Jahres-Sterblichkeit (ER 8,1 % vs. 9,8 % medikamentös). Eine Größenzunahme der Aorta/neue Aneurysmabildung wurde bei 73,3 % der medikamentös behandelten Patienten und in 62,7 % der Fälle bei ER gesehen (5-Jahres-Kaplan- Meier-Schätzung). Nach 5 Jahren ergab sich bei ER ein signifikant besseres Überleben (Sterblichkeit ER 15,5 %, medikamentös 29 %). Nach diesen Daten wäre hinsichtlich des Langzeitüberlebens ER der medikamentösen Therapie überlegen, was in randomisierten Studien zu prüfen wäre.
11
Das akute Aortensyndrom
 Das akute Aortensyndrom Akuter Thoraxschmerz - Verteilung der Diagnosen - andere Diagnosen 56% Akutes Aorten Syndrom 0,3% Lungenembolie 2% instabile Angina 18% Q-Zacken Infarkt 8% nicht- Q-Zacken Infarkt
Das akute Aortensyndrom Akuter Thoraxschmerz - Verteilung der Diagnosen - andere Diagnosen 56% Akutes Aorten Syndrom 0,3% Lungenembolie 2% instabile Angina 18% Q-Zacken Infarkt 8% nicht- Q-Zacken Infarkt
Aortendissektion. M. Ulrich, MD Department of Angiology Heart Center & Park Hospital Leipzig, Germany
 Aortendissektion M. Ulrich, MD Department of Angiology Heart Center & Park Hospital Leipzig, Germany Aortendissektion Differenzialdiagnosen -Akute Lungenembolie -Aortendissektion -Perikarditis -Pleuritis
Aortendissektion M. Ulrich, MD Department of Angiology Heart Center & Park Hospital Leipzig, Germany Aortendissektion Differenzialdiagnosen -Akute Lungenembolie -Aortendissektion -Perikarditis -Pleuritis
Thorakale Aortenchirurgie
 Prof. Dr. med. H. Jakob Dept. of Thoracic- and Cardiovascular Surgery West German Heart Centre, University Hospital Essen heinz.jakob@uk-essen.de www.whze.de Thorakale Aortenchirurgie Thorakale Aortendissektion
Prof. Dr. med. H. Jakob Dept. of Thoracic- and Cardiovascular Surgery West German Heart Centre, University Hospital Essen heinz.jakob@uk-essen.de www.whze.de Thorakale Aortenchirurgie Thorakale Aortendissektion
Diagnostik und Planung, aus der Sicht des interventionellen Radiologen
 Diagnostik und Planung, aus der Sicht des interventionellen Radiologen beim Akuten Aortensyndrom Akutes Aorten Syndrom Aorten Dissektion Intramurales Hämatom Penetrierendes Ulcus 3 Krankheitsbilder mit
Diagnostik und Planung, aus der Sicht des interventionellen Radiologen beim Akuten Aortensyndrom Akutes Aorten Syndrom Aorten Dissektion Intramurales Hämatom Penetrierendes Ulcus 3 Krankheitsbilder mit
VORLESUNGEN HERZCHIRURGIE
 Klinik für Herz-, Thorax- und Gefäßchirurgie Universitätsklinikum Ulm VORLESUNGEN HERZCHIRURGIE THORAKALE AORTENCHIRURGIE Ulm, Hauptvorlesung Chirurgie, 25.10.2011 Patientenvorstellung I 2 Aszendens-Aneurysma
Klinik für Herz-, Thorax- und Gefäßchirurgie Universitätsklinikum Ulm VORLESUNGEN HERZCHIRURGIE THORAKALE AORTENCHIRURGIE Ulm, Hauptvorlesung Chirurgie, 25.10.2011 Patientenvorstellung I 2 Aszendens-Aneurysma
AORTENCHIRURGIE. Kerstin Bauer Jürgen Ennker EIN PATIENTENRATGEBER STEINKOPFF DARM STA DT
 Kerstin Bauer Jürgen Ennker AORTENCHIRURGIE EIN PATIENTENRATGEBER Mit 40 überwiegend 2-farbigen Abbildungen in 68 Einzeldarstellungen STEINKOPFF DARM STA DT Inhaltsverzeichnis Zur Biologie des Herzens
Kerstin Bauer Jürgen Ennker AORTENCHIRURGIE EIN PATIENTENRATGEBER Mit 40 überwiegend 2-farbigen Abbildungen in 68 Einzeldarstellungen STEINKOPFF DARM STA DT Inhaltsverzeichnis Zur Biologie des Herzens
Abb. 1: Krankenhaussterblichkeit unterteilt in Geschlechter und Altersklassen
 Vor dem Herzinfarkt sind nicht alle gleich: Zu Geschlechterdifferenzen in der Sterblichkeit und Behandlung von Patientinnen und Patienten mit akutem Herzinfarkt im Krankenhaus - Daten des Berliner Herzinfarktregisters
Vor dem Herzinfarkt sind nicht alle gleich: Zu Geschlechterdifferenzen in der Sterblichkeit und Behandlung von Patientinnen und Patienten mit akutem Herzinfarkt im Krankenhaus - Daten des Berliner Herzinfarktregisters
Akute Notfälle der thorakalen Aorta. Steffen Desch Herzzentrum Leipzig
 Akute Notfälle der thorakalen Aorta Steffen Desch Herzzentrum Leipzig Stanford-Klassifikation ESC-Guidelines. Eur Heart J. 2014;35(41):2873-926. Aortendissektion Risikofaktoren Atherosklerose Rauchen
Akute Notfälle der thorakalen Aorta Steffen Desch Herzzentrum Leipzig Stanford-Klassifikation ESC-Guidelines. Eur Heart J. 2014;35(41):2873-926. Aortendissektion Risikofaktoren Atherosklerose Rauchen
Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation?
 Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation? Edin Mujagic, Thomas Wolff, Lorenz Gürke, Peter Stierli Universitäres Zentrum für endovaskuläre und vaskuläre Chirurgie Aarau-Basel
Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation? Edin Mujagic, Thomas Wolff, Lorenz Gürke, Peter Stierli Universitäres Zentrum für endovaskuläre und vaskuläre Chirurgie Aarau-Basel
Max. Sauerstoffaufnahme im Altersgang
 Max. Sauerstoffaufnahme im Altersgang Motorische Hauptbeanspruchungsformen im Alter Anteil chronischer Erkrankungen an den Gesamtkosten in Abhängigkeit vom Alter AOK Bundesverband, Bonn, 2002 Prävalenz
Max. Sauerstoffaufnahme im Altersgang Motorische Hauptbeanspruchungsformen im Alter Anteil chronischer Erkrankungen an den Gesamtkosten in Abhängigkeit vom Alter AOK Bundesverband, Bonn, 2002 Prävalenz
Aneurysmatische. Erkrankungen der Arterien. Durchmesser thorakale Aorta 3-3,5 cm. Durchmesser abdominelle Aorta 2-2,9 cm
 Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Herausforderungen in der thorakalen Aorta Was würden Sie tun?
 Herausforderungen in der thorakalen Aorta Was würden Sie tun? Dr. L. Kock Klinik für Gefäß- und endovaskuläre Chirurgie, Herz- und Gefäßzentrum, Albertinen-Krankenhaus Hamburg Gore Lunchsymposium 24.06.2017
Herausforderungen in der thorakalen Aorta Was würden Sie tun? Dr. L. Kock Klinik für Gefäß- und endovaskuläre Chirurgie, Herz- und Gefäßzentrum, Albertinen-Krankenhaus Hamburg Gore Lunchsymposium 24.06.2017
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Aortenerkrankungen Teil 1: Typ-A Dissektion
 Aortenerkrankungen Teil 1: Typ-A Dissektion Prof. Dr. med. H. Jakob Klinik für Thorax- und Kardiovaskuläre Chirurgie heinz.jakob@uk-essen.de www.whze.de Do Fr Mo Di Do Fr Mo 22.10.09 23.10.09 26.10.09
Aortenerkrankungen Teil 1: Typ-A Dissektion Prof. Dr. med. H. Jakob Klinik für Thorax- und Kardiovaskuläre Chirurgie heinz.jakob@uk-essen.de www.whze.de Do Fr Mo Di Do Fr Mo 22.10.09 23.10.09 26.10.09
Die Analyse der Nachbarsegmente ergab lediglich eine Tendenz zur Abnahme der Bandscheibenhöhe. Vorhandene Osteophyten nahmen im Grad ihrer Ausprägung
 21 Diskussion Die vorliegende prospektive Studie der ventralen zervikalen Diskektomie mit anschließender Fusion zeigte im 7-Jahres-Verlauf gute klinische Ergebnisse. Die Schmerzen waren postoperativ signifikant
21 Diskussion Die vorliegende prospektive Studie der ventralen zervikalen Diskektomie mit anschließender Fusion zeigte im 7-Jahres-Verlauf gute klinische Ergebnisse. Die Schmerzen waren postoperativ signifikant
Vorstellung des GORE TAG Conformable Thorakalen Stent Grafts mit ACTIVE CONTROL System
 Vorstellung des GORE TAG Conformable Thorakalen Stent Grafts mit ACTIVE CONTROL System Auch Patienten mit komplexen anatomischen Herausforderungen, z. B. einem abgewinkelten Aortenbogen, können von dem
Vorstellung des GORE TAG Conformable Thorakalen Stent Grafts mit ACTIVE CONTROL System Auch Patienten mit komplexen anatomischen Herausforderungen, z. B. einem abgewinkelten Aortenbogen, können von dem
SCHLAGANFALL RATGEBER
 SCHLAGANFALL RATGEBER 0 Impressum Zarenga GmbH, Bonn 2015 Zarenga GmbH, Pfaffenweg 15, 53227 Bonn Alle Rechte sind vorbehalten. Dieses Buch, einschließlich seiner einzelnen Teile ist urheberrechtlich geschützt.
SCHLAGANFALL RATGEBER 0 Impressum Zarenga GmbH, Bonn 2015 Zarenga GmbH, Pfaffenweg 15, 53227 Bonn Alle Rechte sind vorbehalten. Dieses Buch, einschließlich seiner einzelnen Teile ist urheberrechtlich geschützt.
Akutes Aortensyndrom (AAS)
 Akutes Aortensyndrom (AAS) Westdeutsches Herz- und Gefäßzentrum Essen Akutes Aortensyndrom: Klinik für Kardiologie und Angiologie Umfasst verschiedene Erkrankungen der thorakalen Aorta verschiedener Ursache.
Akutes Aortensyndrom (AAS) Westdeutsches Herz- und Gefäßzentrum Essen Akutes Aortensyndrom: Klinik für Kardiologie und Angiologie Umfasst verschiedene Erkrankungen der thorakalen Aorta verschiedener Ursache.
LVLD Gruppe 1 (alle Patienten) 8,8 8,6. Abbildung: 30: Zeitlicher Verlauf des LVLD (Median + Perzentile 25/75) bei allen Patienten (Gruppe 1)
 Linksventrikuläre enddiastolische lange Achse (LVLD) Die enddiastolisch von der Herzbasis bis zur Herzspitze gemessene Länge des linken Ventrikels wies im Zeitverlauf keine statistisch signifikante Veränderung
Linksventrikuläre enddiastolische lange Achse (LVLD) Die enddiastolisch von der Herzbasis bis zur Herzspitze gemessene Länge des linken Ventrikels wies im Zeitverlauf keine statistisch signifikante Veränderung
Divertikulitis und Alter Ein Mythos neu aufgerollt. Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel
 Divertikulitis und Alter Ein Mythos neu aufgerollt Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel Divertikulitis und Alter Mythen? Divertikulitis und Alter Mythos? Fakten?
Divertikulitis und Alter Ein Mythos neu aufgerollt Prof. Ch. Kettelhack Allgemein- und Viszeralchirurgie Universitätsspital Basel Divertikulitis und Alter Mythen? Divertikulitis und Alter Mythos? Fakten?
1. Prophylaxe-Seminar des KNS. Christian Nolte. Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin
 Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Nach Endo kommt Offen. Komplikationsmanagement in der TAAA-Chirurgie. K.T. von Trotha, Aachen
 Nach Endo kommt Offen Komplikationsmanagement in der TAAA-Chirurgie K.T. von Trotha, Aachen 4. Heidelberger Assistententreffen im Rahmen des 21. Heidelberger Heißen Eisen Disclosure None Seite 2 Das Problem
Nach Endo kommt Offen Komplikationsmanagement in der TAAA-Chirurgie K.T. von Trotha, Aachen 4. Heidelberger Assistententreffen im Rahmen des 21. Heidelberger Heißen Eisen Disclosure None Seite 2 Das Problem
Thorakale Aortenchirurgie B. Voss
 Thorakale Aortenchirurgie B. Voss Anatomie Perikardiale Umschlagsfalte Aortendurchmesser
Thorakale Aortenchirurgie B. Voss Anatomie Perikardiale Umschlagsfalte Aortendurchmesser
3.17 Schilddrüse. Kernaussagen
 124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
TEVAR in Aorta Ascendens und Aortenbogen
 TEVAR in Aorta Ascendens und Aortenbogen Voraussetzungen, Techniken, Pitfalls U. Herold Deutsches Herzzentrum München ECHO KARDIOGRAPHIE UPDATE 25. 26.11.2017 Circulation August 23, 2005 Aorta Ascendens
TEVAR in Aorta Ascendens und Aortenbogen Voraussetzungen, Techniken, Pitfalls U. Herold Deutsches Herzzentrum München ECHO KARDIOGRAPHIE UPDATE 25. 26.11.2017 Circulation August 23, 2005 Aorta Ascendens
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß?
 AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
3.13 Prostata. Kernaussagen
 98 Ergebnisse zur Prostata 3.13 Prostata Kernaussagen Inzidenz und Mortalität: Prostatakrebs ist inzwischen die häufigste Krebserkrankung bei n. Die altersstandardisierten Erkrankungsraten an Prostatakrebs
98 Ergebnisse zur Prostata 3.13 Prostata Kernaussagen Inzidenz und Mortalität: Prostatakrebs ist inzwischen die häufigste Krebserkrankung bei n. Die altersstandardisierten Erkrankungsraten an Prostatakrebs
Schlaganfall-Patienten zuerst medikamentös behandeln
 Schlaganfall-Patienten zuerst medikamentös behandeln Berlin (19. Januar 2012) Im Zuge der aktuellen Debatte um fehlerhafte Medizinprodukte werden auch kritische Stimmen zur Sicherheit von Gefäßstützen,
Schlaganfall-Patienten zuerst medikamentös behandeln Berlin (19. Januar 2012) Im Zuge der aktuellen Debatte um fehlerhafte Medizinprodukte werden auch kritische Stimmen zur Sicherheit von Gefäßstützen,
Diabetisches Fußsyndrom Was muss ich dazu unbedingt wissen? Waltraud Haas
 Diabetisches Fußsyndrom Was muss ich dazu unbedingt wissen? Netzwerk Pflege 2016 Waltraud Haas Ambulanz für Diabetes und Stoffwechsel Agenda Diabetisches Fußsyndrom (DFS) Pathophysiologie periphere diabetische
Diabetisches Fußsyndrom Was muss ich dazu unbedingt wissen? Netzwerk Pflege 2016 Waltraud Haas Ambulanz für Diabetes und Stoffwechsel Agenda Diabetisches Fußsyndrom (DFS) Pathophysiologie periphere diabetische
Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums
 Linz, 20.12.2011 Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums Bauchspeicheldrüsenkrebs ist eine Erkrankung mit einer sehr schlechten Prognose. 1446 jährlichen
Linz, 20.12.2011 Neue Hoffnung bei Bauchspeicheldrüsenkrebs durch Gründung eines Pankreas-Leber- Zentrums Bauchspeicheldrüsenkrebs ist eine Erkrankung mit einer sehr schlechten Prognose. 1446 jährlichen
Erweiterung der Bauchschlagader. Die tickende Zeitbombe im Bauch?
 Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
Bewährte Therapien, neue Optionen
 Behandlung der Migräne Bewährte Therapien, neue Optionen Hamburg/Berlin (27. September 2012) In Deutschland leiden über 10 Millionen Menschen unter Migräne. Somit gehört die Migräne zu den häufigsten Gesundheitsproblemen,
Behandlung der Migräne Bewährte Therapien, neue Optionen Hamburg/Berlin (27. September 2012) In Deutschland leiden über 10 Millionen Menschen unter Migräne. Somit gehört die Migräne zu den häufigsten Gesundheitsproblemen,
Jahrestagung der Deutschen Gesellschaft für Kardiologie: Kardiogener Schock: Überlebenschancen werd
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Metastasenchirurgie 13% 7% -
 Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE
 4. DISKUSSION 18 4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE Drei vom Krankheitsverlauf bestimmte Indikationen zur operativen Therapie müssen abgegrenzt werden. Unbestritten ist die Indicatio vitalis bei
4. DISKUSSION 18 4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE Drei vom Krankheitsverlauf bestimmte Indikationen zur operativen Therapie müssen abgegrenzt werden. Unbestritten ist die Indicatio vitalis bei
Homepage: Online-Datenbank mit Autoren- und Stichwortsuche
 Aneurysmen und Dissektionen der thorakalen Aorten: Definition und Pathologie Oberwalder PJ Journal für Kardiologie - Austrian Journal of Cardiology 2001; 8 (1-2), 2-4 Homepage: www.kup.at/kardiologie Online-Datenbank
Aneurysmen und Dissektionen der thorakalen Aorten: Definition und Pathologie Oberwalder PJ Journal für Kardiologie - Austrian Journal of Cardiology 2001; 8 (1-2), 2-4 Homepage: www.kup.at/kardiologie Online-Datenbank
Monate Präop Tabelle 20: Verteilung der NYHA-Klassen in Gruppe 1 (alle Patienten)
 Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome
 Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Akute Komplikation einer Carotis OP. M. Elzien
 Akute Komplikation einer Carotis OP M. Elzien Interessenkonflikte Ich gebe folgende wirtschaftliche Beziehungen mit Unternehmen der Gesundheitswirtschaft (Arzneimittel-/Medizinproduktindustrie) an: Berater/Gutachter
Akute Komplikation einer Carotis OP M. Elzien Interessenkonflikte Ich gebe folgende wirtschaftliche Beziehungen mit Unternehmen der Gesundheitswirtschaft (Arzneimittel-/Medizinproduktindustrie) an: Berater/Gutachter
Externe stationäre Qualitätssicherung (Gefäßchirurgie)
 8. Qualitätssicherungskonferenz des G-BA Berlin, 29. September 2016 Prof. Dr. med. Joachim Berkefeld Externe stationäre Qualitätssicherung (Gefäßchirurgie) 1 Qualität Karotis-Revaskularisation: Strukturierter
8. Qualitätssicherungskonferenz des G-BA Berlin, 29. September 2016 Prof. Dr. med. Joachim Berkefeld Externe stationäre Qualitätssicherung (Gefäßchirurgie) 1 Qualität Karotis-Revaskularisation: Strukturierter
Thorakale Epiduralanästhesie - Pflicht oder Kür?
 Thorakale Epiduralanästhesie - Pflicht oder Kür? Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie thomas.hachenberg@med.ovgu.de g Thorakale Epiduralanalgesie Perioperative Komplikationen
Thorakale Epiduralanästhesie - Pflicht oder Kür? Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie thomas.hachenberg@med.ovgu.de g Thorakale Epiduralanalgesie Perioperative Komplikationen
Internistische Hausarztpraxis.
 Internistische Hausarztpraxis www.innere-in-lank.de Das Bauch-Aorteneneurysma Zeitbombe im Bauch? Thomas Mann Albert Einstein Charles de Gaulle Johannes Rau litten an einem Bauchaortenaneurysm. Definition
Internistische Hausarztpraxis www.innere-in-lank.de Das Bauch-Aorteneneurysma Zeitbombe im Bauch? Thomas Mann Albert Einstein Charles de Gaulle Johannes Rau litten an einem Bauchaortenaneurysm. Definition
Kann man die Therapie thorakoabd. Aortenpathologien bei soviel Methodenvielfalt überhaupt noch standardisieren? M. Austermann
 Kann man die Therapie thorakoabd. Aortenpathologien bei soviel Methodenvielfalt überhaupt noch standardisieren? M. Austermann Department of Vascular Surgery St. Franziskus Hospital Münster Head: Univ.-
Kann man die Therapie thorakoabd. Aortenpathologien bei soviel Methodenvielfalt überhaupt noch standardisieren? M. Austermann Department of Vascular Surgery St. Franziskus Hospital Münster Head: Univ.-
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
VAC eine neue Therapieoption bei enteralen Fisteln?
 VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
JAHRES-VERLAUF NACH AUSSCHALTUNGSOPERATION
 3. ERGEBNISSE 12 3. ERGEBNISSE 3.1. 10-JAHRES-VERLAUF NACH AUSSCHALTUNGSOPERATION Unter Berücksichtigung einer Hospitalletalität von 6,2% betrug die kumulative Überlebensrate 5 Jahre nach elektivem Eingriff
3. ERGEBNISSE 12 3. ERGEBNISSE 3.1. 10-JAHRES-VERLAUF NACH AUSSCHALTUNGSOPERATION Unter Berücksichtigung einer Hospitalletalität von 6,2% betrug die kumulative Überlebensrate 5 Jahre nach elektivem Eingriff
Bluthochdruck trotz Behandlung? Frauen und Männer mit niedrigen Einkommen sind häufiger betroffen
 Bluthochdruck trotz Behandlung? Frauen und Männer mit niedrigen Einkommen sind häufiger betroffen Dragano* N, Moebus S, Stang A, Möhlenkamp S, Mann K, Erbel R, Jöckel KH, Siegrist J, für die Heinz Nixdorf
Bluthochdruck trotz Behandlung? Frauen und Männer mit niedrigen Einkommen sind häufiger betroffen Dragano* N, Moebus S, Stang A, Möhlenkamp S, Mann K, Erbel R, Jöckel KH, Siegrist J, für die Heinz Nixdorf
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Komplizierte Aortendissektion - interdisziplinäre Behandlung bei verschiedenen Komplikationen -
 Komplizierte Aortendissektion - interdisziplinäre Behandlung bei verschiedenen Komplikationen - G. Rothenbacher Klinik für Gefäß- und Thoraxchirurgie Städtisches Klinikum Karlsruhe Aortendissektion Definition:
Komplizierte Aortendissektion - interdisziplinäre Behandlung bei verschiedenen Komplikationen - G. Rothenbacher Klinik für Gefäß- und Thoraxchirurgie Städtisches Klinikum Karlsruhe Aortendissektion Definition:
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Rapid Report N14-01 Version 1.0 Intrakranielle Stents
 Kurzfassung Der Gemeinsame Bundesausschuss (G-BA) hat mit Schreiben vom 28.02.2014 das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) mit der Bewertung von Stents zur Behandlung
Kurzfassung Der Gemeinsame Bundesausschuss (G-BA) hat mit Schreiben vom 28.02.2014 das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) mit der Bewertung von Stents zur Behandlung
Advanced Life Support (ALS)
 Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
UNIVERSITÄTSKLINIKUM Schleswig-Holstein. Klinik für Neurologie
 Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Stellenwert der operativen Therapie bei kritischer Extremitätenischämie
 Stellenwert der operativen Therapie bei kritischer Extremitätenischämie A. Neufang Klinik für Gefäßmedizin Helios Dr. Horst Schmidt Klinik Wiesbaden Darmstadt 10.11.2017 Ursachen Akute Embolie Akute arterielle
Stellenwert der operativen Therapie bei kritischer Extremitätenischämie A. Neufang Klinik für Gefäßmedizin Helios Dr. Horst Schmidt Klinik Wiesbaden Darmstadt 10.11.2017 Ursachen Akute Embolie Akute arterielle
Chirurgisch-endovaskuläres Hybridverfahren bei Pathologien der thorakalen Aorta: Chirurgisches Vorgehen und Outcome
 Aus der Klinik für Innere Medizin, Abteilung für Kardiologie der Medizinischen Fakultät der Universität Rostock Direktor: Professor Dr. med. Christoph A. Nienaber Chirurgisch-endovaskuläres Hybridverfahren
Aus der Klinik für Innere Medizin, Abteilung für Kardiologie der Medizinischen Fakultät der Universität Rostock Direktor: Professor Dr. med. Christoph A. Nienaber Chirurgisch-endovaskuläres Hybridverfahren
Extra: Schilddrüsenprobleme. Alle wichtigen Heilmethoden Das können Sie selbst tun. Gesunde Rezepte für die Schilddrüse. natürlich behandeln
 DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
Kardiovaskuläre Radiologie. Prof. Thorsten Bley
 Kardiovaskuläre Radiologie Prof. Thorsten Bley Case of the week Wie lautet Ihre Diagnose? 1. Pneumothorax 2. Weichteilemphysem 3. Aortendissektion 4. Zentrale Lungenembolie 5. Rippenfraktur Case of the
Kardiovaskuläre Radiologie Prof. Thorsten Bley Case of the week Wie lautet Ihre Diagnose? 1. Pneumothorax 2. Weichteilemphysem 3. Aortendissektion 4. Zentrale Lungenembolie 5. Rippenfraktur Case of the
Prinzipiell steht die konservative Therapie sowie die Carotis-Thrombendarteriektomie (CEA) und das Carotis-Stenting (CAS) zur Verfügung.
 Carotissonographie 1 Ein generelles Screening auf das Vorliegen einer Carotisstenose wird nicht empfohlen, aber eine Duplex-Carotissonographie kann sinnvoll sein wenn diese 3 Kriterien zutreffen: 1. klinisch
Carotissonographie 1 Ein generelles Screening auf das Vorliegen einer Carotisstenose wird nicht empfohlen, aber eine Duplex-Carotissonographie kann sinnvoll sein wenn diese 3 Kriterien zutreffen: 1. klinisch
1. EINLEITUNG 1.1. DEFINITION
 1. EINLEITUNG 4 1. EINLEITUNG 1.1. DEFINITION Arterielle Aneurysmen sind seit über 3000 Jahren bis ins 19. Jahrhundert vereinzelt erwähnt worden. Eines der frühesten Zeugnisse fand sich im Papyrus Eber
1. EINLEITUNG 4 1. EINLEITUNG 1.1. DEFINITION Arterielle Aneurysmen sind seit über 3000 Jahren bis ins 19. Jahrhundert vereinzelt erwähnt worden. Eines der frühesten Zeugnisse fand sich im Papyrus Eber
Zwischen Schädelindex und Pneumatisationsindex des Schläfen- und Stirnbeins ist ein Zusammenhang statistisch nicht feststellbar.
 7. Zusammenfassung Anhand der vermessenen Röntgenschädelaufnahmen in zwei Ebenen von 130 Patienten mit chronischer Mittelohrentzündung und 130 Patienten aus der chirurgischen Ambulanz (einem Vergleichskollektiv
7. Zusammenfassung Anhand der vermessenen Röntgenschädelaufnahmen in zwei Ebenen von 130 Patienten mit chronischer Mittelohrentzündung und 130 Patienten aus der chirurgischen Ambulanz (einem Vergleichskollektiv
Das akute Aortensyndrom
 Das akute Aortensyndrom Definition: Aortensyndrom Umfasst verschiedene Krankheitsbilder, die direkt oder indirekt über eine Aortendissektion zu einer Ruptur führen können. Höchste Letalität unter den Erkrankungen
Das akute Aortensyndrom Definition: Aortensyndrom Umfasst verschiedene Krankheitsbilder, die direkt oder indirekt über eine Aortendissektion zu einer Ruptur führen können. Höchste Letalität unter den Erkrankungen
Extremitätenischämie Mehr als nur schwarz und weiß
 Extremitätenischämie Mehr als nur schwarz und weiß HHE Pflegefachtag 19.06.2015 Andreas Bender Stationsleitung Klinik für Gefäßchirurgie und Endovaskuläre Chirurgie Chirurgische Universitätsklinik Heidelberg
Extremitätenischämie Mehr als nur schwarz und weiß HHE Pflegefachtag 19.06.2015 Andreas Bender Stationsleitung Klinik für Gefäßchirurgie und Endovaskuläre Chirurgie Chirurgische Universitätsklinik Heidelberg
3.4 Darm. Hintergrund. Kernaussagen
 ICD-10 C18 C21 Ergebnisse zur 37 3.4 Darm Kernaussagen Inzidenz und Mortalität: Bösartige Neubildungen des Dickdarms und des Mastdarms sind für wie inzwischen die zweithäufigste Krebserkrankung und Krebstodesursache.
ICD-10 C18 C21 Ergebnisse zur 37 3.4 Darm Kernaussagen Inzidenz und Mortalität: Bösartige Neubildungen des Dickdarms und des Mastdarms sind für wie inzwischen die zweithäufigste Krebserkrankung und Krebstodesursache.
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society. Achenbachstraße Düsseldorf
 Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
2.7 15-Jahre Überleben zu häufigen Krebserkrankungen
 45 2.7 15-Jahre Überleben zu häufigen Krebserkrankungen Die krankheitsspezifische Mortalität - präziser Letalität - ist eine wichtige Kenngröße jeder Krebserkrankung. Auch wenn Aussagen wie "92% aller
45 2.7 15-Jahre Überleben zu häufigen Krebserkrankungen Die krankheitsspezifische Mortalität - präziser Letalität - ist eine wichtige Kenngröße jeder Krebserkrankung. Auch wenn Aussagen wie "92% aller
Arterielle Durchblutungsstörungen und ihre Bedeutung für den diabetischen Fuß
 Arterielle Durchblutungsstörungen und ihre Bedeutung für den diabetischen Fuß Dr. med. Ulrich Frank Leitender Arzt der Angiologie Kantonsspital Graubünden in Chur Der diabetische Fuss ist eine typische,
Arterielle Durchblutungsstörungen und ihre Bedeutung für den diabetischen Fuß Dr. med. Ulrich Frank Leitender Arzt der Angiologie Kantonsspital Graubünden in Chur Der diabetische Fuss ist eine typische,
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Bundesauswertung zum Erfassungsjahr Karotis-Revaskularisation. Qualitätsindikatoren
 Bundesauswertung zum Erfassungsjahr 2015 Karotis-Revaskularisation Qualitätsindikatoren Erstellt am: 07.07.2016 Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz im Gesundheitswesen
Bundesauswertung zum Erfassungsjahr 2015 Karotis-Revaskularisation Qualitätsindikatoren Erstellt am: 07.07.2016 Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz im Gesundheitswesen
EINSATZ DER IABP IN DER HERZCHIRURGIE
 FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz
 Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz Dr. Mark Hünlich, Göttingen Die Mitralklappeninsuffizienz ist nach
Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz Dr. Mark Hünlich, Göttingen Die Mitralklappeninsuffizienz ist nach
Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren
 Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Ernährung bei aggressiver Tumortherapie
 128 7 Ernährung bei aggressiver Tumortherapie Das Wichtigste in Kürze Wenn die Auswirkungen der künstlichen Ernährung bei Patienten unter aggressiver Tumortherapie differenziert beurteilt werden sollen,
128 7 Ernährung bei aggressiver Tumortherapie Das Wichtigste in Kürze Wenn die Auswirkungen der künstlichen Ernährung bei Patienten unter aggressiver Tumortherapie differenziert beurteilt werden sollen,
Alveoläres Weichteilsarkom- Metastasierung - Behandlung - Prognose
 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation
 Ablation bei Vorhofflimmern Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation Münster (26. Juni 2013) - Bei einer Katheterablation von Vorhofflimmern werden die Pulmonalvenen durch lineare
Ablation bei Vorhofflimmern Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation Münster (26. Juni 2013) - Bei einer Katheterablation von Vorhofflimmern werden die Pulmonalvenen durch lineare
27. September Das thorakale / abdominelle Aortenaneurysma Screening, Therapie und Fliegertauglichkeit
 Dr. Ilse Janicke Kardiologie/Angiologie/AME I+II Herzzentrum Duisburg Ilse.janicke@evkln.de MEDIZIN SCANNER 27. September 2012 Definition und Epidemiologie: Aufweitung der Bauchaorta 30 mm (oft zu lesen
Dr. Ilse Janicke Kardiologie/Angiologie/AME I+II Herzzentrum Duisburg Ilse.janicke@evkln.de MEDIZIN SCANNER 27. September 2012 Definition und Epidemiologie: Aufweitung der Bauchaorta 30 mm (oft zu lesen
MEDIZIN ÜBERSICHTSARBEIT
 ÜBERSICHTSARBEIT Management von Patienten mit Aortendissektion Ernst Weigang, Christoph A. Nienaber, Tim C. Rehders, Hüseyin Ince, Christian-Friedrich Vahl, Friedhelm Beyersdorf ZUSAMMENFASSUNG Einleitung:
ÜBERSICHTSARBEIT Management von Patienten mit Aortendissektion Ernst Weigang, Christoph A. Nienaber, Tim C. Rehders, Hüseyin Ince, Christian-Friedrich Vahl, Friedhelm Beyersdorf ZUSAMMENFASSUNG Einleitung:
Für Aneurysmata der deszendierenden
 157/21 2004 Schattauer GmbH Indikationen und Ergebnisse A. Thalhammer, J. Balzer, M. Doss, V. Jacobi, T. Vogl Schlüsselwörter Thorakale Aorta, endoluminale Therapie, Stentgraft, Aortenaneurysma, Aortendissektion
157/21 2004 Schattauer GmbH Indikationen und Ergebnisse A. Thalhammer, J. Balzer, M. Doss, V. Jacobi, T. Vogl Schlüsselwörter Thorakale Aorta, endoluminale Therapie, Stentgraft, Aortenaneurysma, Aortendissektion
Quälenden Rückenschmerzen auf den Grund gehen
 Quälenden Rückenschmerzen auf den Grund gehen Schmerztherapie bei Wirbelsäulenbeschwerden im Medizinischen Versorgungszentrum Berlin-Hellersdorf / Helle Mitte Herr Dr. Saballus, was muss man sich unter
Quälenden Rückenschmerzen auf den Grund gehen Schmerztherapie bei Wirbelsäulenbeschwerden im Medizinischen Versorgungszentrum Berlin-Hellersdorf / Helle Mitte Herr Dr. Saballus, was muss man sich unter
Polypharmazie im Alter: Eine Einführung
 Polypharmazie im Alter: Eine Einführung Prof. Dr. Roland Radziwill Apotheke und Patienten- Beratungs-Zentrum Nürnberg, 16.06.2012 Seite 1 Gliederung Wer ist von Polypharmazie hauptsächlich betroffen? Welche
Polypharmazie im Alter: Eine Einführung Prof. Dr. Roland Radziwill Apotheke und Patienten- Beratungs-Zentrum Nürnberg, 16.06.2012 Seite 1 Gliederung Wer ist von Polypharmazie hauptsächlich betroffen? Welche
Evidenz der koronaren Revaskularisation
 Universitätsherzzentrum Thüringen Evidenz der koronaren Revaskularisation PD Dr. T. Pörner und Prof. Dr. T. Doenst Universitätsherzzentrum Thüringen Koronare Herzkrankheit - Anatomie LCA (Hauptstamm) RCA
Universitätsherzzentrum Thüringen Evidenz der koronaren Revaskularisation PD Dr. T. Pörner und Prof. Dr. T. Doenst Universitätsherzzentrum Thüringen Koronare Herzkrankheit - Anatomie LCA (Hauptstamm) RCA
!!!! !!!!!! Blutdruckwerte
 Das Herz pumpt das Blut mit Druck durch die Arterien in den Körper. Es zieht sich zusammen, wenn es pumpt und danach entspannt es sich wieder um dann erneut zu pumpen. Den Druck, der durch das Blut in
Das Herz pumpt das Blut mit Druck durch die Arterien in den Körper. Es zieht sich zusammen, wenn es pumpt und danach entspannt es sich wieder um dann erneut zu pumpen. Den Druck, der durch das Blut in
Atemwegserkrankungen in NRW
 Atemwegserkrankungen in NRW Atemwegserkrankungen gehören in Deutschland zu den häufigsten Krankheiten. Ursachen für Atemwegserkrankungen können unter anderem Infektionen mit Bakterien, Viren und Pilzen
Atemwegserkrankungen in NRW Atemwegserkrankungen gehören in Deutschland zu den häufigsten Krankheiten. Ursachen für Atemwegserkrankungen können unter anderem Infektionen mit Bakterien, Viren und Pilzen
Crohnstenosen: dilatieren
 Crohnstenosen: dilatieren Endo Linz 2017 Arnulf Ferlitsch Abteilung für Gastroenterologie und Hepatologie Innere Medizin III Medizinische Universität Wien Tandemtalk Vienna/Montreal Classification 44
Crohnstenosen: dilatieren Endo Linz 2017 Arnulf Ferlitsch Abteilung für Gastroenterologie und Hepatologie Innere Medizin III Medizinische Universität Wien Tandemtalk Vienna/Montreal Classification 44
Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007
 Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007 Prof. Dr. Torsten Strohmeyer NIS haben hohe medizinische Bedeutung Nicht-interventionelle Studien
Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007 Prof. Dr. Torsten Strohmeyer NIS haben hohe medizinische Bedeutung Nicht-interventionelle Studien
Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation
 Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation Prof. Dr. Hermann Haller Klinik für Nieren- und Hochdruckerkrankungen Hypertonie Systolischer Blutdruck 140 mmhg
Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation Prof. Dr. Hermann Haller Klinik für Nieren- und Hochdruckerkrankungen Hypertonie Systolischer Blutdruck 140 mmhg
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016?
 Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen.
 Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen. Dr. Sabine Zundel Oberärztin Kinderchirurgie Definition Varikose des
Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen. Dr. Sabine Zundel Oberärztin Kinderchirurgie Definition Varikose des
Kapitel 2. Fehlerrechnung
 Fehlerrechnung 1 Messungen => quantitative Aussagen Messungen müssen zu jeder Zeit und an jedem Ort zu den gleichen Ergebnissen führen Messungen sind immer mit Fehler behaftet. => Angabe des Fehlers! Bespiel
Fehlerrechnung 1 Messungen => quantitative Aussagen Messungen müssen zu jeder Zeit und an jedem Ort zu den gleichen Ergebnissen führen Messungen sind immer mit Fehler behaftet. => Angabe des Fehlers! Bespiel
Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen
 Monotherapie bipolar affektiver Störung Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen Bonn (8. März 2010) Mit der Zulassung von Seroquel Prolong (Quetiapin) zur Phasenprophylaxe
Monotherapie bipolar affektiver Störung Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen Bonn (8. März 2010) Mit der Zulassung von Seroquel Prolong (Quetiapin) zur Phasenprophylaxe
Kritische Bewertung der Evidenz von ernährungsmedizinischen Metaanalysen am Beispiel der perioperativen Immunonutrition.
 Kritische Bewertung der Evidenz von ernährungsmedizinischen Metaanalysen am Beispiel der perioperativen Immunonutrition Monika Nothacker AWMF-Institut für Medizinisches Wissensmanagement c/o Philipps-Universität
Kritische Bewertung der Evidenz von ernährungsmedizinischen Metaanalysen am Beispiel der perioperativen Immunonutrition Monika Nothacker AWMF-Institut für Medizinisches Wissensmanagement c/o Philipps-Universität
Aortenklappenstenose. Prof. Raban Jeger Kardiologie USB
 Aortenklappenstenose Prof. Raban Jeger Kardiologie USB Wir werden immer älter.! Source: Swiss Federal Bureau of Statistics aber unsere Herzklappen auch! Nkomo VT, et al. Lancet. 2006;368:1005-11 Primär-degenerative
Aortenklappenstenose Prof. Raban Jeger Kardiologie USB Wir werden immer älter.! Source: Swiss Federal Bureau of Statistics aber unsere Herzklappen auch! Nkomo VT, et al. Lancet. 2006;368:1005-11 Primär-degenerative
EVIDENZ KOMPAKT. PSA-Test zur Früherkennung von Prostata-Krebs
 EVIDENZ KOMPAKT PSA-Test zur Früherkennung von Prostata-Krebs Stand: 04.04.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
EVIDENZ KOMPAKT PSA-Test zur Früherkennung von Prostata-Krebs Stand: 04.04.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
Alexandra Lang, Gabriele Ellsäßer
 INFAKTUM Depression (12-Monatsprävalenz) in der Brandenburger Bevölkerung - Ergebnisse des telefonischen Gesundheitssurveys Gesundheit in Deutschland aktuell (GEDA) I. Datengrundlage Alexandra Lang, Gabriele
INFAKTUM Depression (12-Monatsprävalenz) in der Brandenburger Bevölkerung - Ergebnisse des telefonischen Gesundheitssurveys Gesundheit in Deutschland aktuell (GEDA) I. Datengrundlage Alexandra Lang, Gabriele
Aliskiren-haltige Arzneimittel sind jetzt in Kombination mit ACE-Hemmern oder Angiotensin-Rezeptor-Blockern (ARB) kontraindiziert bei Patienten mit:
 GmbH Novartis Pharma Postfachadresse 90327 Nürnberg Tel 0911/273-0 Fax 0911/273-12653 www.novartis.de 27. Februar 2012 Wichtige Informationen zu neuen Gegenanzeigen und Warnhinweisen bei der Anwendung
GmbH Novartis Pharma Postfachadresse 90327 Nürnberg Tel 0911/273-0 Fax 0911/273-12653 www.novartis.de 27. Februar 2012 Wichtige Informationen zu neuen Gegenanzeigen und Warnhinweisen bei der Anwendung
Hallux valgus TMT-I Arthrodese
 Hallux valgus TMT-I Arthrodese Hallux valgus TMT-I Arthrodese Sprechstunde Fuss-Team Dienstag und Donnerstag Telefon Sekretariat +41 44 386 12 82 Fax Sekretariat +41 44 386 12 79 E-Mail fuss@balgrist.ch
Hallux valgus TMT-I Arthrodese Hallux valgus TMT-I Arthrodese Sprechstunde Fuss-Team Dienstag und Donnerstag Telefon Sekretariat +41 44 386 12 82 Fax Sekretariat +41 44 386 12 79 E-Mail fuss@balgrist.ch
Institut für Medizinische Biometrie, Epidemiologie und Informatik WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN
 WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN 1 Gliederung Wieso EbM? Was ist EbM? Organisatorisches Wieso EbM? Frau Müller, 37y inflammatorisches MammaCa nach 1y: Progress wünscht sich Zellkernklärung
WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN 1 Gliederung Wieso EbM? Was ist EbM? Organisatorisches Wieso EbM? Frau Müller, 37y inflammatorisches MammaCa nach 1y: Progress wünscht sich Zellkernklärung
Schwangerschaft und Chirurgie bei CED
 Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen Hilfe, ich bin schwanger und muss operiert werden! - Chirurgie in der Schwangerschaft - was muss ich beachten? Jörn Gröne 1 OP-Indikationen
Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen Hilfe, ich bin schwanger und muss operiert werden! - Chirurgie in der Schwangerschaft - was muss ich beachten? Jörn Gröne 1 OP-Indikationen
