Endokrinologische. Autoimmunthyreoiditis und Morbus Basedow im Kindes- und Jugendalter
|
|
|
- Nelly Abel
- vor 5 Jahren
- Abrufe
Transkript
1 Endokrinologische Therapien Autoimmunthyreoiditis und Morbus Basedow im Kindes- und Jugendalter von Beate Karges Herausgeber: P. M. Holterhus R. Schmedemann
2 Impressum Herausgeber: Prof. Dr. P. M. Holterhus, Dr. R. Schmedemann Copyright: Herausgeber, alle Rechte vorbehalten Gesamtherstellung: biomedpark Medien GmbH Sofienstr. 5 7, Heidelberg Tel / ISBN-Nr.: Auflage, Heidelberg 2012
3 Endokrinologische Therapien Autoimmunthyreoiditis und Morbus Basedow im Kindes- und Jugendalter Beate Karges Herausgeber: P. M. Holterhus R. Schmedemann
4
5 Vorwort zum dritten Band der Reihe Endokrinologische Therapien Der dritte Band der Reihe Endokrinologische Therapien befasst sich mit der Autoimmunthyreoiditis und dem Morbus Basedow bei Kindern und Jugendlichen. Als Klassiker unter den kinderendokrinologischen Diagnosen mag dieses Thema auf den ersten Blick eher einfach und uninteressant erscheinen. Bei genauerem Hinsehen entdeckt man jedoch viele Fragestellungen im Detail, insbesondere was Therapieempfehlungen und Verlaufskontrollen bei unterschiedlichen klinischen Konstellationen angeht. Der vorliegende dritte Band Endokrinologische Therapien konzentriert sich deshalb wie die vorherigen Bände auf diese Schwerpunkte. Ein kurzes Kapitel geht auch auf das perinatale Management ein. Als Autorin konnte eine klinisch wie wissenschaftlich seit vielen Jahren ausgewiesene Kinderendokrinologin und Diabetologin gewonnen werden, Frau Prof. Dr. med. Beate Karges. Nach ihrem Medizinstudium an der RWTH Aachen absolvierte sie ihre Facharztausbildung und Weiterbildung zur Kinderendokrinologin an der Vestischen Kinderklinik Datteln (Direktor Prof. Dr. med. W. Andler). Von 1999 bis 2001 arbeitete Frau Karges als Forschungsstipendiatin der European Society for Paediatric Endocrinology (ESPE Research Fellowship) in der Arbeitsgruppe von Prof. Milgrom, INSERM U135, Paris, über die Struktur- und Funktionsanalyse heptahelikaler G-Protein-gekoppelter Rezeptoren (LH/CG-, TSH- und GnRH-Rezeptor). Nach ihrer Rückkehr nach Deutschland war Frau Karges von 2002 bis 2008 klinisch und wissenschaftlich im Bereich Pädiatrische Endokrinologie und Diabetologie an der Universitätsklinik für Kinder- 3
6 und Jugendmedizin in Ulm tätig (Direktor Prof. Dr. med. K.M. Debatin), seit 2005 als Oberärztin. Sie habilitierte sich 2004 und wurde 2007 zur außerplanmäßigen Professorin ernannt. Seit 2009 ist Frau Prof. Dr. med. Karges als Oberärztin für Pädiatrische Endokrinologie und Diabetologie an der Klinik für Kinder- und Jugendmedizin, Bethlehem Krankenhaus Stolberg, und als Wissenschaftlerin in der Sektion Endokrinologie und Diabetologie des Universitätsklinikums Aachen, RWTH Aachen, tätig. Neben molekularen und funktionellen Ursachen endokriner Erkrankungen gehören klinische Studien bei Kindern und Jugendlichen mit Diabetes und anderen Endokrinopathien zu ihrem wissenschaftlichen Schwerpunkt. So publizierte sie eine im Journal of Clinical Endocrinology and Metabolism erschienene und viel beachtete prospektive, randomisierte Therapiestudie zur Behandlung der Autoimmunthyreoiditis bei Diabetes, die auch in die Empfehlungen dieses Büchleins eingegangen ist. Sie ist Kapitelautorin für die Empfehlungen zur Autoimmunthyreoiditis in der AWMF-S3-Leitlinie Diagnostik, Therapie und Verlaufskontrolle des Diabetes im Kindes- und Jugendalter. Im vorliegenden Büchlein stellt Frau Karges evidenzbasierte Empfehlungen, Literaturhinweise und viele persönliche klinische Erfahrungen in der Behandlung der Autoimmunthyreoiditis und des Morbus Basedow zusammen. Paul-Martin Holterhus Wichtiger Hinweis: Die in diesem Buch aufgeführten Angaben zur Medikation wurden sorgfältig geprüft. Dennoch können Herausgeber, Autor und Verlag keine Gewähr für die Richtigkeit der Angaben übernehmen. In jedem Fall und insbesondere auch bei Abweichungen von den Empfehlungen erfolgen das therapeutische Vorgehen und auch die Verschreibung von Medikamenten in eigener Verantwortung des Arztes. 4
7 Vorwort Die Autoimmunthyreoiditis (Hashimoto Thyreoiditis) ist nach Rückgang des Jodmangels die häufigste Ursache der erworbenen Hypothyreose und der Struma im Kindes- und Jugendalter geworden. Während es für die Behandlung der manifesten Hypothyreose eindeutige Therapieempfehlungen gibt, sind Definition und Therapie einer isolierten TSH-Erhöhung (latente Hypothyreose) und der Struma im Kindesalter Gegenstand anhaltender Diskussionen. Auch für das Vorgehen bei euthyreoter Autoimmunthyreoiditis gibt es bisher kaum evidenzbasierte Empfehlungen. Der Morbus Basedow ist die häufigste Ursache einer persistierenden Hyperthyreose im Kindes- und Jugendalter. Dabei handelt es sich in vielen Fällen um ein schwerwiegendes Krankheitsbild. Sowohl das Management der akuten Hyperthyreose als auch die Langzeitbetreuung dieser Patienten sind eine große Herausforderung. Wegen der hohen Rezidivrate stellt sich die Frage nach der optimalen Therapiestrategie, die grundsätzlich medikamentös, chirurgisch oder als Radiojodtherapie erfolgen kann. Aufgrund der Seltenheit des Morbus Basedow und des Fehlens evidenzbasierter Therapieempfehlungen für das Kindesalter richtet sich die Therapie vielfach nach individuellen Gesichtspunkten. In dem vorliegenden Kompendium werden aktuelle Leitlinien und Empfehlungen, Ergebnisse wissenschaftlicher Studien und persönliche Erfahrungen aus der pädiatrisch-endokrinologischen Praxis zusammengefasst und daraus Vorschläge für das therapeutische Vorgehen abgeleitet. Beate Karges 5
8 6
9 Inhaltsverzeichnis 1. Autoimmunerkrankungen der Schilddrüse im Kindesund Jugendalter 1.1 Ursachen und Pathogenese Häufigkeit von Autoimmunthyreoiditis und Morbus Basedow Diagnostik 2.1 Klinische Zeichen der Autoimmunthyreoiditis und des Morbus Basedow Laboruntersuchungen Schilddrüsensonographie Weitere diagnostische Maßnahmen Therapie 3.1 Euthyreote Autoimmunthyreoiditis Hypothyreose Medikamentöse Therapie der Hyperthyreose Thyreoidektomie und Radiojodtherapie Jodid, Selen und Nikotin Verlaufskontrollen 4.1 Ambulante Untersuchungen bei Autoimmunthyreoiditis Ambulante Untersuchungen bei Morbus Basedow Assoziierte Erkrankungen Verlauf und Prognose 5.1 Autoimmunthyreoiditis Morbus Basedow Perinatales Management Referenzen
10 1. Autoimmunerkrankungen der Schilddrüse im Kindes- und Jugendalter 1.1 Ursachen und Pathogenese Die Autoimmunthyreoiditis (Hashimoto-Thyreoiditis) und der Morbus Basedow sind T-Zell-abhängige Autoimmunerkrankungen der Schilddrüse. Als Ursachen werden eine genetische Prädisposition und verschiedene Umweltfaktoren (z.b. Jodexzess, Nikotin) angenommen, die die Manifestation der Erkrankungen begünstigen. Während die immunologischen Veränderungen der Autoimmunthyreoiditis zur allmählichen Zerstörung der thyreoidalen Follikelzelle und damit zur Hypothyreose führen (Abbildung 1), bleibt die Schilddrüsenzelle beim Morbus Basedow funktionell intakt (1). Spezifische Krankheits-assoziierte Auto- Antikörper gegen den TSH-Rezeptor (TRAK) stimulieren beim Morbus Basedow die Schilddrüse zur unkontrollierten Synthese von Schilddrüsenhormon und führen damit zur Hyperthyreose. Abbildung 1: Natürlicher Verlauf der Autoimmunthyreoiditis (A) und des Morbus Basedow (B). TPO-Ak: Antikörper gegen thyreoidale Peroxidase TG-Ak: Antikörper gegen Thyreoglobulin TRAK: Antikörper gegen TSH-Rezeptor SD-Funktion: Schilddrüsenfunktion 8
11 1.2 Häufigkeit von Autoimmunthyreoiditis und Morbus Basedow Die Diagnose der Autoimmunthyreoiditis wird in den letzten 20 Jahren zunehmend häufiger gestellt (2, 3). Dabei können sowohl eine echte Zunahme der Prävalenz als auch die häufigere Untersuchung auf eine Autoimmunthyreoiditis angenommen werden. Ca. 3 bis 4% der Kinder und Jugendlichen haben positive Auto-Antikörper gegen thyreoidale Antigene (4, 5). Die Autoimmunthyreoiditis ist bei Mädchen 3-mal häufiger als bei Jungen, sie kann in jedem Alter auftreten, ihre Häufigkeit steigt mit zunehmendem Alter und wird daher meistens bei Jugendlichen diagnostiziert. Die Autoimmunthyreoiditis kann mit einer euthyreoten Schilddrüsenfunktion, einer Hypothyreose oder selten einer (transienten) Hyperthyreose einhergehen. Nach Verbesserung der Jodversorgung in Deutschland ist die Autoimmunthyreoiditis die häufigste Ursache einer erworbenen Hypothyreose und einer Struma. Der Morbus Basedow tritt mit 0,02% bei Kindern wesentlich seltener auf und ist die häufigste Ursache einer persistierenden Hyperthyreose im Kindes- und Jugendalter (6). Der M. Basedow tritt ebenfalls bei Mädchen häufiger auf als bei Jungen. Die Inzidenz der Erkrankung nimmt generell zu (6), sie wird mit zunehmendem Alter am häufigsten bei Jugendlichen diagnostiziert. 9
12 2. Diagnostik 2.1 Klinische Zeichen der Autoimmunthyreoiditis und des Morbus Basedow Klinische Hinweise auf eine Autoimmunthyreoiditis können eine Schilddrüsenvergrößerung oder Beschwerden einer Hypothyreose sein, oft wird die Diagnose bei asymptomatischen Patienten auch im Rahmen von Vorsorgeuntersuchungen gestellt (7, 8). Typische Beschwerden und Zeichen einer Hypothyreose sind Müdigkeit, Adynamie, Gewichtszunahme, Obstipation, Kälteempfinden, Wachstumsstörung oder eine verzögerte Pubertätsentwicklung. Selten wird eine frühe Pubertät beobachtet, in diesen Fällen sind neben TSH auch Prolaktin und FSH erhöht. Klinische Zeichen einer Hyperthyreose sind gelegentlich vorübergehend nachweisbar. Der Morbus Basedow wird hingegen über die klinischen Zeichen einer Hyperthyreose erkannt. Symptome einer Hyperthyreose sind typischerweise Nervosität, Unruhe, Konzentrationsstörungen, Schlaflosigkeit, Gewichtsabnahme bei gesteigertem Appetit, gesteigerte Stuhlfrequenz und Enuresis. Typische Befunde sind Ruhetremor, Tachykardie und Struma. Fakultativ besteht eine endokrine Orbitopathie, die im Kindes- und Jugendalter in bis zu 59% der Fälle auftritt (9, 10). Zu den möglichen Krankheitszeichen der endokrinen Orbitopathie zählen Exophthalmus (auch asymmetrisch), periorbitale Schwellung, Sicca-Syndrom und in schweren Fällen Doppelbilder und Visusminderung. 2.2 Laboruntersuchungen Zur Beurteilung der Schilddrüsenfunktion sind neben der Anamnese und detaillierten klinischen Untersuchung die Bestimmung der Schilddrüsenhormone TSH, freies T3 und freies T4 erforderlich (Tabelle 1). Im Falle einer Hypothyreose sind TSH erhöht und ft4 erniedrigt. Bei einer Hyperthyreose ist TSH supprimiert, ft3 und ft4 sind erhöht (Abbildung 1). Ein diagnostisches Kriterium der Autoimmunthyreoiditis ist der Nachweis positiver Auto-Antikörper gegen thyreoidale Peroxidase (TPO-Ak) und/oder Thyreoglobulin (TG-Ak). Diagnostisches Kriterium des Morbus Basedow ist der zusätzliche Nachweis positiver Antikörper gegen den TSH-Rezeptor (TRAK). 10
13 Tabelle 1: Altersabhängige Normalwerte für die Schilddrüsenhormone im Kindes- und Jugendalter, angegeben sind die altersabhängigen 2,5%- und 97,5%-Referenzlimits (43). Alter TSH [miu/l] ft3 [pmol/l] ft4 [pmol/l] 0 6 Tage 0,70 15,2 2,65 9,68 11,0 32,0 >6 Tage 3 Monate 0,72 11,0 3,00 9,28 11,5 28,3 >3 12 Monate 0,73 8,35 3,30 8,95 11,9 25,6 >1 6 Jahre 0,70 5,97 3,69 8,46 12,3 22,8 >6 11 Jahre 0,60 4,84 3,88 8,02 12,5 21,5 > Jahre 0,51 4,30 3,93 7,70 12,6 21,0 Umrechnungsfaktoren für ft4: pmol/l x 0,078 = ng/dl, ft3: pmol/l x 0,651 = pg/ml 2.3 Schilddrüsensonographie Der sonographische Befund einer inhomogenen, echoarmen Struktur des Schilddrüsenparenchyms ist ein weiteres diagnostisches Kriterium der Autoimmunthyreoiditis und des M. Basedow. Beim Morbus Basedow mit Hyperthyreose besteht zusätzlich eine gesteigerte Perfusion der Schilddrüse (11). Die Ultraschalluntersuchung der Schilddrüse dient auch der Bestimmung der Schilddrüsengröße, wobei alters- und geschlechtsabhängige Normwerte des Schilddrüsenvolumens berücksichtigt werden müssen (Tabelle 2). Für die Berechnung des Schilddrüsenvolumens werden jeweils Breite, Tiefe und Länge der beiden Schilddrüsenlappen mit einem Hochfrequenz-Linearschallkopf (10 15 MHz) mit einer Auflösung von 0,7 1,0 mm in 2 Ebenen (parasagittaler und transverser Schnitt) dargestellt. Das Volumen der einzelnen Schilddrüsenlappen wird unter Verwendung der Methode von Brunn nach der Formel Tiefe x Breite x Länge x 0,479 berechnet. Das Schilddrüsenvolumen ergibt sich aus der Summe des Volumens der einzelnen Schilddrüsenlappen, die Größe des Schilddrüsenisthmus wird nicht berücksichtigt. Die Diagnose einer Struma wird gestellt, wenn das Schilddrüsenvolumen oberhalb des 97. Perzentils für das Alter und Geschlecht liegt. Sowohl M. Basedow wie auch die Autoimmunthyreoiditis können mit einer kleinen, normal großen oder vergrößerten Schilddrüse einhergehen. 11
14 Tabelle 2: Normale alters- und geschlechtsspezifische Schilddrüsenvolumina (in ml) bei Kindern und Jugendlichen mit ausreichender Jodversorgung, nach WHO 2004 (44). Jungen Mädchen Alter P50 P97 P50 P97 6 1,60 2,91 1,57 2,84 7 1,80 3,29 1,81 3,26 8 2,03 3,71 2,08 3,76 9 2,30 4,19 2,40 4, ,59 4,73 2,76 4, ,92 5,34 3,17 5, ,30 6,03 3,65 6,59 Für Jugendliche im Alter von 13 Jahren werden Mittelwerte (MW) und obere Grenzwerte (MW +2 SD) der Schilddrüsenvolumina mit 4,5 ml und 9,1 ml angegeben, im Alter von 14 Jahren mit 4,6 ml und 10,0 ml (45). 2.4 Weitere diagnostische Maßnahmen Eine szintigraphische Untersuchung der Schilddrüse ist zur Diagnosestellung einer Autoimmunthyreoiditis oder eines Morbus Basedow nicht erforderlich. Sie ist bei sonographischem Nachweis eines Schilddrüsenknotens ab einem Durchmesser von 10 mm ( 5mm bei Schilddrüsenvolumen unter 10ml) sinnvoll. Hiermit kann ein hyperfunktioneller Knoten, der bei autonomen Adenomen beobachtet wird, von normooder hypofunktionellen Knoten abgegrenzt werden. Nicht speichernde hypofunktionelle ( kalte ) Knoten sind potentiell malignitätsverdächtig und bedürfen weiterer Abklärung (12). Bei ausgeprägten Funktionsstörungen der Schilddrüse sind kardiologische Untersuchungen wie EKG und Echokardiographie sinnvoll. Eine schwere Hypothyreose mit generalisiertem Myxödem kann zu Erregungsrückbildungsstörungen und Perikarderguss führen (13), die erst nach ausreichend langer Substitution mit Thyroxin reversibel sind. Eine Hyperthyreose führt zu Tachykardie und (systolischer) arterieller Hypertonie, selten tritt eine Herzinsuffizienz auf. 12
15 3. Therapie 3.1 Euthyreote Autoimmunthyreoiditis Bei euthyreoten Patienten mit Autoimmunthyreoiditis und sonographisch normal großer Schilddrüse ist eine Behandlung mit Thyroxin nicht indiziert (Abbildung 2). Der alleinige Nachweis positiver Auto-Antikörper gegen Schilddrüsengewebe ist keine Indikation für eine Therapie mit Thyroxin. Die präventive Behandlung mit Thyroxin bei euthyreoten Patienten hat keinen Effekt auf die Entwicklung einer Hypothyreose (14). Im Falle einer euthyreoten Struma kann die Behandlung mit Thyroxin bei Patienten mit Autoimmunthyreoiditis zu einer Reduktion des Schilddrüsenvolumens führen (14 16). Die Behandlung mit Jodid ist in diesen Fällen ungünstig, da Jodid den Funktionsverlust der Schilddrüse bei prädisponierten Individuen mit Autoimmunthyreoiditis begünstigen kann (17). Die Verwendung von jodiertem Speisesalz oder Konsum von Meeresfisch gilt dagegen als unbedenklich. 3.2 Hypothyreose Patienten mit Autoimmunthyreoiditis und klinischen Zeichen der Hypothyreose, erhöhtem TSH und erniedrigtem ft4 werden mit Thyroxin oral behandelt (Abbildung 2). Thyroxin ist als Tablette (in je 25 µg Intervalldosierung) oder als Tropfen (1 Tropfen entspricht 5 µg) verfügbar, eine Substitutionsdosis von 100 µg/m 2 /Tag ist meist ausreichend. Mit der Substitution von Thyroxin soll eine Normalisierung von ft4 und TSH erreicht werden, wobei ft4 idealerweise in der oberen Hälfte des Normalbereichs für das entsprechende Alter liegt. Thyroxin wird morgens ca. 20 bis 30 Minuten vor dem Frühstück eingenommen, um eine optimale Resorption zu erreichen. Gleichzeitig sollen keine Sojaproteine, kalzium- oder eisenhaltigen Präparate eingenommen werden, die die Resorption von Thyroxin stören können. Eine laborchemische Kontrolle der Schilddrüsenhormone erfolgt zunächst alle 4 Wochen bis zum Erreichen einer euthyreoten Stoffwechsellage, danach altersabhängig alle 3 bis 6 Monate. 13
16 Abbildung 2: Behandlung der Autoimmunthyreoiditis mit Thyroxin. Modifiziert nach Holterhus et al. (21) Bei Patienten mit isolierter Erhöhung von TSH (typischerweise 5 10 miu/ ml) und Normalbefunden für ft4 und ft3 (latente oder subklinische Hypothyreose) kann nicht generell eine Indikation zur Therapie mit Thyroxin abgeleitet werden, da sich diese Befunde spontan normalisieren können (18, 19). In diesen Fällen wird vielmehr eine Kontrolle der Schilddrüsenfunktion nach 3 bis 6 Monaten empfohlen (Abbildung 2). Nur bei progredienter Hypothyreose mit weiter ansteigendem TSH und Absinken von ft4 ist eine Thyroxin-Therapie erforderlich (18, 20, 21). Bei latenter Hypothyreose und Struma führt die Behandlung mit Thyroxin zu einer Reduktion des Schilddrüsenvolumens. 3.3 Medikamentöse Therapie der Hyperthyreose Die medikamentöse Behandlung der Hyperthyreose beim Morbus Basedow erfolgt durch den Einsatz der Thyreostatika Carbimazol oder Methimazol (Thiamazol), die die Synthese von Schilddrüsenhormon durch Blockade der thyreoidalen Peroxidase selektiv hemmen. Carbimazol wird nach Resorption im Blut zu Methimazol umgewandelt. Propylthiouracil wird aufgrund seines ungünstigen Nebenwirkungsprofils im Kindes- und Jugendalter nicht mehr empfohlen. Das Ziel der thyreo- 14
17 statischen Behandlung ist zunächst das Erreichen einer euthyreoten Stoffwechsellage und dann die Aufrechterhaltung der Euthyreose mit Verhinderung von Rezidiven. Aufgrund der hohen Rezidivrate des M. Basedow im Kindesalter ist eine thyreostatische Therapie über mindestens 2 Jahre erforderlich. Die thyreostatische Therapie erfolgt initial mit Methimazol in einer Dosis von 0,3 bis 0,5 (bis 1,0) mg/kg/tag oder 15 bis 20 mg/m 2 /Tag oder Carbimazol 0,5 bis 0,7 mg/kg/tag, maximal 30 mg/tag (6, 22, 23). Zu Beginn der thyreostatischen Therapie kann die Dosis über den Tag auf 2 bis 3 Dosen verteilt werden. Aufgrund der langen Halbwertszeit von Thyroxin (7 Tage) ist ein Ansprechen auf die thyreostatische Therapie erst nach einigen Tagen zu erwarten. Nach Erreichen der euthyreoten Stoffwechsellage innerhalb von 2 bis 4 Wochen wird die Dosis der Thyreostatika schrittweise um 30 bis 50% reduziert, so dass die Erhaltungsdosis von Carbimazol oder Methimazol zwischen 0,1 und 0,5 mg/kg/tag beträgt. Aufgrund ihrer langen Halbwertszeit brauchen Carbimazol und Methimazol dann nur noch 1-mal täglich gegeben werden. Die Fortsetzung der Therapie mit der niedrigsten effektiven Dosierung wird empfohlen, um Nebenwirkungen zu vermeiden, die dosisabhängig auftreten (Tabelle 3). Leichte Nebenwirkungen wie Hautveränderungen, Arthralgien oder gastrointestinale Beschwerden werden in 5 bis 25% der Fälle beobachtet, schwere Nebenwirkungen wie eine Agranulozytose sind mit einer Häufigkeit von 0,2 bis 0,5% wesentlich seltener (6). Tabelle 3: Mögliche Nebenwirkungen der Thyreostatika Methimazol und Carbimazol, modifiziert nach Bauer et al. (22). leicht Exanthem Juckreiz Arthralgie Übelkeit Haarausfall verminderter Geschmackssinn schwer Granulozytopenie Agranulozytose Thrombozytopenie Cholestase Transaminasenanstieg Leberversagen Steven-Johnson-Syndrom systemische Vaskulitis 15
18 Um die schweren dosisabhängigen Nebenwirkungen rechtzeitig zu erkennen, werden während der thyreostatischen Therapie Kontrollen des Blutbildes und der Leberwerte durchgeführt. Eine Granulozytopenie und ein akutes toxisches Leberversagen treten meistens innerhalb von 4 bis 8 Wochen nach Therapiebeginn auf, können aber auch zu einem späteren Zeitpunkt noch eintreten. Bei Fieber, Halsschmerzen oder Gingivostomatitis müssen daher unverzüglich Blutbildkontrollen erfolgen, bei einer Granulozytopenie <1000/mm 3 wird die thyreostatische Therapie beendet (24). Ikterus, Bauchschmerzen, Müdigkeit, Übelkeit und Erbrechen können auf ein beginnendes Leberversagen hinweisen und erfordern daher eine Kontrolle der Transaminasen. Aufgrund des höheren Risikos von Propylthiouracil gegenüber Methimazol für die Induktion eines Leberversagens bei Kindern (25, 26) wird diese Therapie in dieser Altersgruppe nicht mehr empfohlen (27). Bei ausgeprägten klinischen Beschwerden der Hyperthyreose (z. B. Tachykardie, Unruhe) kann bis zum Erreichen der Euthyreose eine Therapie mit nicht kardio-selektiven β-blockern (z.b. Propanolol 0,5 2 mg/kg/tag verteilt alle 8 Stunden) durchgeführt werden, sofern keine Kontraindikationen bestehen. Bei Patienten mit Typ-1-Diabetes mellitus kann es während der Therapie mit β-blockern zu einer reduzierten Wahrnehmung von Hypoglykämien kommen, so dass häufigere Kontrollen der Blutzuckerwerte insbesondere auch nachts erforderlich sind. Während einer Hyperthyreose besteht ein erhöhter Insulinbedarf, der mit Erreichen der euthyreoten Stoffwechsellage rückläufig ist, so dass rechtzeitig die Insulindosis reduziert werden sollte, um Hypoglykämien zu vermeiden. Mit der thyreostatischen Therapie normalisieren sich ft3 und ft4 meist innerhalb von 2 bis 4 Wochen, TSH bleibt jedoch oft über Monate supprimiert und ist daher zur Therapiekontrolle nicht geeignet. Die Anpassung der Thyreostatika-Dosis richtet sich daher nach der Höhe der freien Schilddrüsenhormone (insbesondere ft3) im Serum. Um eine weitere Schilddrüsenvergrößerung unter thyreostatischer Therapie zu verhindern und die Anzahl von Kontrolluntersuchungen gering zu halten, kann nach Erreichen der euthyreoten Stoffwechsellage unter Fortsetzung einer niedrig dosierten Behandlung mit Thyreostatika individuell Thyroxin in niedriger Dosierung (z.b. 25 µg, im Verlauf manchmal auch höher) substituiert werden (9, 10). Die Thyroxin-Therapie wird begonnen, wenn die TSH-Werte wieder ansteigen, für diese Therapie gibt es jedoch kein einheitliches, evidenzbasiertes Vorgehen (6, 9, 23). 16
19 3.4 Thyreoidektomie und Radiojodtherapie Eine Alternative zur langfristigen thyreostatischen Behandlung des Morbus Basedow ist die totale Thyreoidektomie. Weitere mögliche Indikationen für die chirurgische Therapie sind wiederholte Rezidive der Hyperthyreose, Unverträglichkeit von Thyreostatika oder suspekte Knoten (6, 23). Nur in einem Zentrum mit ausreichend Erfahrung in der endokrinen Chirurgie ist die totale Thyreoidektomie bei Kindern und Jugendlichen ein sicheres Verfahren mit niedriger Komplikationsrate (28). Potentielle Komplikationen sind eine Verletzung des Nervus recurrens und ein Hypoparathyreoidismus. Eine weitere therapeutische Alternative des Morbus Basedow ist die ablative Radiojodtherapie bei Jugendlichen Jahren. Obwohl die Radiojodtherapie im Kindesalter seit 6 Jahrzehnten ein sicheres und effektives Therapieverfahren ist (6, 23), wird sie in Deutschland in dieser Altersgruppe nur selten durchgeführt. Aufgrund der Seltenheit des Morbus Basedow im Kindesalter und des Fehlens evidenzbasierter Strategien zum langfristigen Management der Hyperthyreose werden die medikamentöse Therapie, die chirurgische Therapie und die Radiojodtherapie im Kindes- und Jugendalter kontrovers diskutiert (6, 22, 23). Das Risiko für das Auftreten oder eine Progression der endokrinen Orbitopathie ist bei Radiojodtherapie erhöht. Bei sehr jungen Kindern (<5 Jahre) wird die Radiojodtherapie aufgrund eines potentiell erhöhten Risikos für Neoplasien vermieden (6, 23). Nach operativer Thyreoidektomie oder Radiojodtherapie ist in vielen Fällen eine dauerhafte Therapie mit Thyroxin zum Ausgleich der Hypothyreose erforderlich. 3.5 Jodid, Selen und Nikotin Rauchen (auch passiv) stellt bei Patienten mit M. Basedow einen signifikanten Risikofaktor für das Auftreten und die Progression einer endokrinen Orbitopathie dar. Eine Nikotinkarenz ist daher unbedingt anzuraten. Eine exzessive Jodzufuhr (>500 µg/ Tag) kann die Manifestation einer Autoimmunthyreopathie bei genetisch prädisponierten Individuen begünstigen (29) und soll daher vermieden werden. Diese Dosis kann bei Verwendung jodhaltiger Medikamente (z.b. Amiodaron, jodhaltige Kontrastmittel) oder Desinfektionsmittel und bei Verzehr be- 17
20 stimmter Lebensmittel, z.b. von getrockneten Meeresalgen, deutlich überschritten werden (30). Die Verwendung von jodiertem Speisesalz im Haushalt und der Verzehr von Fisch gelten jedoch als unbedenklich. Eine zusätzliche Behandlung mit Selen wird für Patienten mit Autoimmunthyreoiditis gegenwärtig nicht empfohlen, da keine ausreichenden Studien insbesondere für das Kindesalter vorliegen. Die Supplementierung von Selen hat bei Patienten mit Autoimmunthyreoiditis keinen Einfluss auf die Schilddrüsenfunktion (31). 18
21 4. Verlaufskontrollen Die Kontrolluntersuchungen umfassen Fragen nach Beschwerdefreiheit, eine komplette körperliche Untersuchung und die Überprüfung der Schilddrüsenfunktion. Die aktuelle Therapie wird bezüglich regelmäßiger Einnahme, Dosierung, Verträglichkeit und möglicher Nebenwirkungen dokumentiert. 4.1 Ambulante Untersuchungen bei Autoimmunthyreoiditis Die Häufigkeit ambulanter Untersuchungen bei Autoimmunthyreoiditis ist abhängig vom Alter des Kindes und der Schilddrüsenfunktion. Bei Säuglingen und Kleinkindern mit Hypothyreose sind Kontrolluntersuchungen alle 3 Monate sinnvoll, während bei Schulkindern und Jugendlichen ambulante Untersuchungen alle 6 Monate ausreichen. Bei initialer Hypothyreose sollte bis zum Erreichen einer euthyreoten Stoffwechsellage alle 4 Wochen eine Kontrolle der Schilddrüsenfunktion erfolgen und die Thyroxindosis entsprechend angepasst werden (Tabelle 4). Jeweils 4 Wochen nach Änderung der Thyroxindosis wird eine Kontrolle der Schilddrüsenhormonwerte empfohlen. Tabelle 4: Ambulante Untersuchungsfrequenz bei Autoimmunthyreoiditis. Autoimmunthyreoiditis klinische Untersuchung SD-Funktion (TSH, ft3, ft4) Auto-Ak (TPO-, TG- Ak) Schilddrüsen- Sonographie euthyreot alle 6 Monate alle 6 Monate bei Diagnose monatlich hypothyreot 4-wöchentlich bis euthyreot 4-wöchentlich bis euthyreot bei Diagnose monatlich 19
22 Die Schilddrüsenfunktion sollte auch bei euthyreoter Autoimmunthyreoiditis alle 6 Monate kontrolliert werden, ggf. früher bei klinischen Beschwerden oder Zeichen einer Funktionsstörung. Die sonographische Untersuchung der Schilddrüse erfolgt alle 6 bis 12 Monate, um die Entwicklung einer Struma zu erkennen bzw. deren Therapie zu dokumentieren. Schilddrüsenknoten treten bei Patienten mit Autoimmunthyreoiditis häufiger auf (32) und sollten systematisch und sorgfältig abgeklärt werden, um potentiell maligne Schilddrüsentumoren (z.b. Lymphom) rechtzeitig zu erkennen und die chirurgische Therapie zu planen (12). 4.2 Ambulante Untersuchungen bei Morbus Basedow Bei Hyperthyreose erfolgen bis zum Erreichen der Euthyreose klinische Untersuchungen und laborchemische Kontrollen mindestens alle 2 bis 3 Tage, danach 1- bis 2-wöchentlich, bis die Erhaltungsdosis der Thyreostatika erreicht ist (Tabelle 5). Bei euthyreoter Stoffwechsellage werden alle 3 Monate eine klinische Untersuchung, eine Analyse der Schilddrüsenfunktion, des Blutbildes und der Transaminasen durchgeführt. Sonographische Untersuchungen der Schilddrüse erfolgen alle 6 Monate. Zur Diagnostik und Therapie einer endokrinen Orbitopathie werden bei klinischem Verdacht ophthalmologische Kontrollen durch einen erfahrenen Augenarzt empfohlen. Die thyreostatische Therapie wird bei klinisch und laborchemisch euthyreoter Stoffwechselfunktion frühestens nach 24 Monaten beendet. Kontrollen der Schildrüsenfunktion erfolgen zunächst nach 3 Monaten, bei Remission der Hyperthyreose und konstanter Euthyreose danach alle 6 Monate. 4.3 Assoziierte Erkrankungen Bei Vorliegen einer Autoimmunthyreoiditis oder eines Morbus Basedow ist das Risiko für das Auftreten weiterer Autoimmunerkrankungen erhöht. Im Rahmen des polyendokrinen Autoimmunsyndroms Typ 2 (Schmidt-Syndrom) können zusätzlich u. a. ein Morbus Addison, ein Typ- 1-Diabetes mellitus, eine Vitiligo, Alopezie, perniziöse Anämie oder Myasthenie vorkommen (20). Nach diesen Erkrankungen sollte bei der Erstdiagnose und im Rahmen der ambulanten Kontrolluntersuchungen gezielt mittels Anamnese, körperlicher Untersuchung und ggf. Bestimmung von Blutzucker, HbA1c, ACTH und Cortisol gesucht werden. Bei 20
23 Tabelle 5 Ambulante Untersuchungsfrequenz bei Morbus Basedow. Morbus Basedow klinische Untersuchung SD-Funktion (TSH, ft3, ft4) Auto-Ak (TRAK) Schilddrüsen- Sonographie hyperthyreot mindestens alle 2 3 Tage bis euthyreot alle 2 3 Tage bis euthyreot bei Diagnose alle 3 Monate euthyreot alle 1 2 Wochen bis zur Erhaltungsdosis der Thyreostatika, dann alle 3 Monate alle 1 2 Wochen bis zur Erhaltungsdosis der Thyreostatika, dann alle 3 Monate bei Diagnose alle 6 Monate Weitere Kontrolluntersuchungen: Blutbild, Transaminasen 2-wöchentlich, bis Erhaltungsdosis der Thyreostatika erreicht, dann 3-monatlich oder bei Beschwerden (z.b. Fieber, Halsschmerzen oder Ikterus, Übelkeit). manifester Hypothyreose darf eine Thyroxin-Therapie erst begonnen werden, wenn eine Nebennierenrinden-Insuffizienz klinisch oder laborchemisch ausgeschlossen wurde, da sonst eine Addison-Krise ausgelöst werden kann (33). Kinder und Jugendliche mit Typ-1-Diabetes haben in bis zu 25% eine Autoimmunthyreoiditis und sollten daher bei Erstdiagnose sowie alle 1 bis 2 Jahre oder bei verdächtigen Symptomen auf eine Schilddrüsenfunktionsstörung untersucht werden (21). Neben den typischen Beschwerden einer Hypo- oder Hyperthyreose können bei diesen Patienten zunehmende Hypoglykämien auf eine Hypothyreose und Hyperglykämien auf eine Hyperthyreose hinweisen. Patienten mit Morbus Down und Turner-Syndrom sind häufiger von einer Autoimmunerkrankung der Schilddrüse betroffen und sollten daher diesbezüglich regelmäßig untersucht werden. 21
24 5. Verlauf und Prognose 5.1 Autoimmunthyreoiditis Für den natürlichen Verlauf der Autoimmunthyreoiditis bei Kindern und Jugendlichen und die Dauer der Thyroxintherapie gibt es wenig longitudinale Untersuchungen größerer Kollektive. Die Schilddrüsenfunktion kann bei Kindern mit Autoimmunthyreoiditis über viele Jahre uneingeschränkt sein, Funktionsstörungen können sich spontan normalisieren, unverändert über Jahre persistieren oder mit einem progredienten Verlust der Schilddrüsenfunktion einhergehen (7,8,34,35). Bei der Mehrzahl der Patienten, die wegen Hypothyreose eine Behandlung mit Thyroxin erhalten, bleibt diese langfristig notwendig (36). Während des Wachstums und der Pubertät sind Auslassversuche von Thyroxin daher tendenziell ungünstig. Nach abgeschlossener Entwicklung kann ein kontrollierter Auslassversuch durchgeführt werden, um zu überprüfen, ob eine dauerhafte Substitution mit Thyroxin erforderlich ist. Auch nach Beendigung einer Therapie mit Thyroxin sollte regelmäßig, d.h. alle 6 Monate, die Schilddrüsenfunktion überprüft werden, insbesondere bei geplanter Schwangerschaft und postpartal. 5.2 Morbus Basedow Die thyreostatische Therapie des Morbus Basedow führt in den meisten Fällen innerhalb eines Monats zu einer deutlichen Besserung der klinischen Symptome. Nach Erreichen einer euthyreoten Stoffwechsellage wird die thyreostatische Behandlung über mindestens 2 Jahre durchgeführt, oft ist abhängig von bestimmten Risikofaktoren (s. u.) eine wesentlich längere Therapiedauer erforderlich, die in den meisten Fällen gut vertragen wird (10). Eine anhaltende Remission wird jedoch nur bei ca. 30% der Kinder und Jugendlichen erreicht (6). Die Rückfallrate für eine erneute Hyperthyreose liegt bei 70% (10). Migrationshintergrund, hohe serologische Spiegel für freies T4 und hohe TRAK-Titer bei Diagnose sind Variablen, die das Risiko für ein Rezidiv erhöhen (9, 10). Höheres Alter bei Erstdiagnose (> 12 Jahre) und initiale thyreostatische Behandlung über mehr als 2 Jahre sind mit einer niedrigeren Rezidivrate assoziiert (9, 10). Das Erreichen einer längeren 22
25 initialen Dauer in Euthyreose scheint daher eine beeinflussbare Möglichkeit, um die Rezidivrate der Hyperthyreose zu senken (10). Die gewählte Behandlungsstrategie (medikamentös, chirurgisch oder Radiojodtherapie) hatte in einer randomisierten Studie wenig Einfluss auf die Lebensqualität bei Erwachsenen mit Morbus Basedow, dennoch bestand nach 14 bis 21 Jahren eine reduzierte Lebensqualität insbesondere in den Bereichen Vitalität und geistig-seelische Funktionen (37). Diese Ergebnisse waren unabhängig von der Schilddrüsenfunktion (38). Entsprechende Nachuntersuchungen von Kindern und Jugendlichen mit Morbus Basedow liegen bisher nicht vor. 5.3 Perinatales Management Eine adäquate Therapie ist in der Schwangerschaft unbedingt erforderlich, da eine mütterliche Hypo- oder Hyperthyreose den Schwangerschaftsverlauf und den Fetus gefährdet. Bei substituierter Hypothyreose sind in der Schwangerschaft oft höhere L-Thyroxin-Dosen notwendig und daher regelmäßige TSH-Kontrollen auch postpartal erforderlich. Um eine ausreichende Jodversorgung des Fetus zu gewährleisten, wird auch bei bekannter Autoimmunthyreoiditis mit Hypothyreose der Mutter zusätzlich zur L-Thyroxin-Substitution eine Jodprophylaxe mit 150 bis 200 µg/ Tag während der Schwangerschaft und Laktation empfohlen (33). In der Schwangerschaft können Auto-Antikörper gegen Schilddrüsengewebe von der Mutter auf den Fetus übertragen werden und potentiell zur Hypo- oder Hyperthyreose beim Neugeborenen führen. Die Hypothyreose wird im TSH-Screening des Neugeborenen erkannt. Es ist gegenwärtig unklar, ob weitere Kontrolluntersuchungen bei Säuglingen von Müttern mit Autoimmunthyreoiditis sinnvoll sind, um eine potentiell später auftretende Hypothyreose (z. B. nach 2, 4 oder 8 Wochen) durch blockierende Antikörper rechtzeitig zu erkennen (39, 40). Neugeborene von Müttern mit Autoimmunthyreoiditis haben häufiger eine transiente leichte TSH-Erhöhung, jedoch ist eine persistierende Hypothyreose, die eine Thyroxin-Therapie erfordert, mit 2,2% wesentlich seltener (41). Bei Neugeborenen von Müttern mit M. Basedow kann der transplazentare Übertritt von TRAK eine fetale und neonatale Hyperthyreose induzieren. Die fetale Hyperthyreose, die zu einer Wachstumsretardie- 23
26 rung und Tachykardie führen kann, wird durch Thyreostatika-Gabe an die Mutter (z. B. Propylthiouracil mg/ Tag) behandelt, da Thyreostatika die Plazenta passieren und die fetale Schilddrüsenhormonsynthese hemmen. Die Dosis wird alle 1 bis 2 Wochen angepasst, so dass die fetale Herzfrequenz bei 140/Minute liegt (42). Um eine fetale Hypothyreose zu erkennen, werden regelmäßige Kontrollen des fetalen Wachstums, der fetalen Herzfrequenz und der Schilddrüsengröße durchgeführt. Mittels Cordozentese können die Schilddrüsenhormonkonzentrationen beim Fetus direkt gemessen werden (42). Wird die Mutter thyreostatisch behandelt, ist das Neugeborene direkt nach der Geburt durch den Übertritt der thyreostatischen Substanzen oft zunächst hypothyreot. Mit dem Abbau der mütterlichen Thyreostatika innerhalb von ca. 10 Tagen entwickelt sich infolge der Persistenz mütterlicher TRAK eine neonatale Hyperthyreose, die sich u. a. durch Hyperexzitabilität, Tachykardie, Gedeihstörung, Struma, Hyperbilirubinämie manifestiert. Innerhalb von 4 bis 8 (bis 20) Wochen werden die mütterlichen Immunglobuline abgebaut, so dass jetzt eine euthyreote Schilddrüsenfunktion eintritt. Neugeborene von Müttern mit M. Basedow brauchen daher initial oft Thyroxin zum Ausgleich der transienten Hypothyreose, entwickeln in der 2. Lebenswoche eine schwere transiente Hyperthyreose, die thyreostatisch (z.b. Methimazol 0,5 1 mg/kg einmal täglich) und ggf. mit β-blockern (z.b. Propanolol 0,27 0,75 mg/kg alle 8 Stunden) und Digitalisierung behandelt wird (40, 42). Bei nicht ausreichendem Effekt der thyreostatischen Therapie kann 1- bis 3-mal täglich 1 Tropfen Lugolsche Lösung (5% Jod und 10% Kaliumjodid) gegeben werden, die die neonatale Schilddrüsenhormonsynthese zusätzlich über den Wolff-Chaikoff-Effekt hemmt. Bei schwerer Thyreotoxikose können auch Glukokortikoide verabreicht werden. Im Verlauf kommt es zu einer spontanen Normalisierung der Schilddrüsenfunktion, die keine weitere Therapie erfordert. 24
27 6. Referenzen 1. Stassi G, De Maria R. Autoimmune thyroid disease: new models of cell death in autoimmunity. Nat Rev Immunol. 2002;2: Hunter I, Greene SA, MacDonald TM, Morris AD. Prevalence and aetiology of hypothyroidism in the young. Arch Dis Child. 2000; 83: Zois C et al. High prevalence of autoimmune thyroiditis in schoolchildren after elimination of iodine deficiency in northwestern Greece. Thyroid. 2003;13: Kabelitz M et al. The prevalence of anti-thyroid peroxidase antibodies and autoimmune thyroiditis in children and adolescents in an iodine replete area. Eur J Endocrinol. 2003;148: Kaloumenou I et al. Thyroid autoimmunity in schoolchildren in an area with long-standing iodine sufficiency: correlation with gender, pubertal stage, and maternal thyroid autoimmunity. Thyroid. 2008;18: Kaguelidou F, Carel JC, Leger J. Graves disease in childhood: advances in management with antithyroid drug therapy. Horm Res. 2009;71: de Vries L, Bulvik S, Phillip M. Chronic autoimmune thyroiditis in children and adolescents: at presentation and during long-term follow-up. Arch Dis Child. 2009;94: Radetti G et al. The natural history of the normal/mild elevated TSH serum levels in children and adolescents with Hashimoto s thyroiditis and isolated hyperthyrotropinaemia: a three year follow-up. Clin Endocrinol (Oxf) Mar;76(3): Glaser NS, Styne DM. Predicting the likelihood of remission in children with Graves disease: a prospective, multicenter study. Pediatrics. 2008;121:e Kaguelidou F et al. Predictors of autoimmune hyperthyroidism relapse in children after discontinuation of antithyroid drug treatment. J Clin Endocrinol Metab. 2008;93: Babcock DS. Thyroid disease in the pediatric patient: emphasizing imaging with sonography. Pediatr Radiol. 2006;36: , quiz Karges B, Mottaghy F, Karges W. Ist der kalte Knoten bei Kindern und Jugendlichen immer eine Operationsindikation? Klinisches Management des potentiell malignen Schilddrüsenknotens im Kindes- und Jugendalter. Schilddrüse 2009 (Hrsg. H. Dralle), Lehmanns Media. 2010;
28 13. Doeker B, Hussein A, Meyer M, Trowitzsch E, Andler W. Myxödem und Kardiomyopathie mit Erregungsleitungs- und Rückbildungsstörungen. Monatsschr Kinderheilk. 2000;148: Karges B et al. Levothyroxine in euthyroid autoimmune thyroiditis and type 1 diabetes: a randomized, controlled trial. J Clin Endocrinol Metab. 2007;92: Scarpa V et al. Treatment with thyroxine reduces thyroid volume in euthyroid children and adolescents with chronic autoimmune thyroiditis. Horm Res Paediatr. 2012;73: Svensson J et al. Levothyroxine treatment reduces thyroid size in children and adolescents with chronic autoimmune thyroiditis. J Clin Endocrinol Metab. 2006;91: Reinhardt W et al. Effect of small doses of iodine on thyroid function in patients with Hashimoto s thyroiditis residing in an area of mild iodine deficiency. Eur J Endocrinol. 1998;139: Kaplowitz PB. Subclinical hypothyroidism in children: normal variation or sign of a failing thyroid gland? Int J Pediatr Endocrinol. 2010: Epub 2010 Jun Wasniewska M et al. Prospective evaluation of the natural course of idiopathic subclinical hypothyroidism in childhood and adolescence. Eur J Endocrinol. 2009;160: Fava A et al. Clinical evolution of autoimmune thyroiditis in children and adolescents. Thyroid. 2009;19: Holterhus P et al. Diagnostik, Therapie und Verlaufskontrolle des Diabetes mellitus im Kindes- und Jugendalter. S3-Leitlinie. (2010). 22. Bauer AJ. Approach to the pediatric patient with Graves disease: when is definitive therapy warranted? J Clin Endocrinol Metab. 2011;96: Rivkees SA. Pediatric Graves disease: controversies in management. Horm Res Paediatr. 2010;74: Brown R. The Thyroid. in: Brook s Clinical Pediatric Endocrinology (editors: Brook CGD, Clayton P, Brown RS), 6th edition, Wiley-Blackwell. 2009; Malozowski S, Chiesa A. Propylthiouracil-induced hepatotoxicity and death. Hopefully, never more. J Clin Endocrinol Metab. 2010;95:
29 26. Rivkees SA, Szarfman A. Dissimilar hepatotoxicity profiles of propylthiouracil and methimazole in children. J Clin Endocrinol Metab. 2010;95: Rivkees SA, Mattison DR. Ending propylthiouracil-induced liver failure in children. N Engl J Med. 2009;360: Chiapponi C et al. The Surgical Treatment of Graves Disease in Children and Adolescents. World J Surg Nov;35(11): Duarte GC et al. Excessive iodine intake and ultrasonographic thyroid abnormalities in schoolchildren. J Pediatr Endocrinol Metab. 2009;22: B.f.R. Gesundheitliche Risiken durch hohen Jodgehalt in getrockneten Algen. hohen_jodgehalt_in_getrockneten_algen.pdf Aktualisierte Stellungnahme Nr. 026/ ; Nacamulli D et al. Influence of physiological dietary selenium supplementation on the natural course of autoimmune thyroiditis. Clin Endocrinol (Oxf). 2010;73: Corrias A et al. Thyroid nodules and cancer in children and adolescents affected by autoimmune thyroiditis. Arch Pediatr Adolesc Med. 2008;162: Kahaly G, Dralle H, Mann K, Reiners C. Autoimmunopathien. In: Rationelle Diagnostik und Therapie in Endokrinologie, Diabetologie und Stoffwechsel, Hrsg.: Lehnert H., Thieme Verlag. 2010; Radetti G et al. The natural history of euthyroid Hashimoto s thyroiditis in children. J Pediatr. 2006;149: Zois C, Stavrou I, Svarna E, Seferiadis K, Tsatsoulis A. Natural course of autoimmune thyroiditis after elimination of iodine deficiency in northwestern Greece. Thyroid. 2006;16: Demirbilek H, Kandemir N, Gonc EN, Ozon A, Alikasifoglu A. Assessment of thyroid function during the long course of Hashimoto s thyroiditis in children and adolescents. Clin Endocrinol (Oxf). 2009;71: Abraham-Nordling M et al. Graves disease: a long-term quality-of-life follow up of patients randomized to treatment with antithyroid drugs, radioiodine, or surgery. Thyroid. 2005;15: Abraham-Nordling M, Wallin G, Lundell G, Torring O. Thyroid hormone state and quality of life at long-term follow-up after randomized treatment of Graves disease. Eur J Endocrinol. 2007;156:
30 39. Habeb AM, Zubier M, Pairaudeau P, Mathew V. Do we need to assess the thyroid function in the infants of mothers with Hashimoto s thyroiditis? Arch Dis Child Fetal Neonatal Ed. 2003;88:F Ogilvy-Stuart AL. Neonatal thyroid disorders. Arch Dis Child Fetal Neonatal Ed. 2002;87:F Rovelli R et al. Newborn of mothers affected by autoimmune thyroiditis: the importance of thyroid function monitoring in the first months of life. Ital J Pediatr. 2010;36: Grüters-Kieslich A, Karges W, Schmid KW. Kongenitale Schilddrüsenerkrankungen. In: Rationelle Diagnostik und Therapie in Endokrinologie, Diabetologie und Stoffwechsel, Hrsg.: Lehnert H., Thieme Verlag. 2010; Cobas Roche. Referenzbereiche für Kinder und Erwachsene. Elecsys Schilddrüsentests. Elecsys systems 1010/2010. Modular Analytics E170. Cobas e 411 und cobas e 601 Analysegeräte. 2009; Zimmermann MB et al. New reference values for thyroid volume by ultrasound in iodine-sufficient schoolchildren: a World Health Organization/Nutrition for Health and Development Iodine Deficiency Study Group Report. Am J Clin Nutr. 2004;79: Liesenkotter KP, Kiebler A, Stach B, Willgerodt H, Gruters A. Small thyroid volumes and normal iodine excretion in Berlin schoolchildren indicate full normalization of iodine supply. Exp Clin Endocrinol Diabetes. 1997;105(4):
31 29
32 Notizen
33 Notizen
34
35 Professor Dr. med. Beate Karges Klinik für Kinder- und Jugendmedizin, Bethlehem Krankenhaus, Stolberg, und Sektion Endokrinologie und Diabetologie, Universitätsklinikum Aachen, RWTH Aachen Korrespondenzadresse: Klinik für Kinder- und Jugendmedizin Bethlehem Krankenhaus Steinfeldstr Stolberg Tel: Fax: karges@bethlehem.de
36 biomedpark Medien GmbH, Heidelberg ISBN
Autoimmunthyreoiditis (AIT) bei Kindern und Jugendlichen
 Autoimmunthyreoiditis (AIT) bei Kindern und Jugendlichen 37.Pädiatreff 2014 Dr. med. S. Fricke-Otto, Pädiatrische Endokrinologie, Helios-Klinikum Krefeld Köln 5.4.2014 Autoimmunthyreoiditis Einleitung
Autoimmunthyreoiditis (AIT) bei Kindern und Jugendlichen 37.Pädiatreff 2014 Dr. med. S. Fricke-Otto, Pädiatrische Endokrinologie, Helios-Klinikum Krefeld Köln 5.4.2014 Autoimmunthyreoiditis Einleitung
027/041 Hyperthyreose aktueller Stand: 01/2011. Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ),
 publiziert von: Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ), erarbeitet von der Arbeitsgemeinschaft Pädiatrische Endokrinologie (APE) als Sektion der der Deutschen
publiziert von: Leitlinie der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (DGKJ), erarbeitet von der Arbeitsgemeinschaft Pädiatrische Endokrinologie (APE) als Sektion der der Deutschen
Immunogene und nicht immunogene Thyreopathien in der Gravidität. Georg Zettinig
 Immunogene und nicht immunogene Thyreopathien in der Gravidität Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden Erkrankung Therapie
Immunogene und nicht immunogene Thyreopathien in der Gravidität Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden Erkrankung Therapie
Rationale Diagnostik ik von Autoimmunthyreopathien
 2. Mühldo orfer Schild ddrüs sensym mposium Rationale Diagnostik ik von Autoimmunthyreopathien Dr. Christos Koutsampelas Facharzt für Nuklearmedizin dia.log Diagnostische Radiologie Altötting Nuklearmedizinische
2. Mühldo orfer Schild ddrüs sensym mposium Rationale Diagnostik ik von Autoimmunthyreopathien Dr. Christos Koutsampelas Facharzt für Nuklearmedizin dia.log Diagnostische Radiologie Altötting Nuklearmedizinische
Schilddrüse und Schwangerschaft. Susanne Kaser Universitätsklinik für Innere Medizin I Medizinische Universität Innsbruck
 Schilddrüse und Schwangerschaft Susanne Kaser Universitätsklinik für Innere Medizin I Medizinische Universität Innsbruck Stimulierender Effekt von βhcg Renale Jodausscheidung Thyroxin-bindende Proteine
Schilddrüse und Schwangerschaft Susanne Kaser Universitätsklinik für Innere Medizin I Medizinische Universität Innsbruck Stimulierender Effekt von βhcg Renale Jodausscheidung Thyroxin-bindende Proteine
Nuklearmedizinische Klinik Chefarzt Dr. Niesen Anna-Kristina Linnemann. Schwangerschaft und Schilddrüsenhormone
 Nuklearmedizinische Klinik Chefarzt Dr. Niesen Anna-Kristina Linnemann Schwangerschaft und Schilddrüsenhormone Physiologische Veränderungen während Schwangerschaft Durch Zunahme der Östrogenkonzentration
Nuklearmedizinische Klinik Chefarzt Dr. Niesen Anna-Kristina Linnemann Schwangerschaft und Schilddrüsenhormone Physiologische Veränderungen während Schwangerschaft Durch Zunahme der Östrogenkonzentration
Autoimmunerkrankungen der Schilddrüse im Kindes- und Jugendalter B. Karges 1, 2 ; H. Kentrup 2 ; W. Karges 1 1
 Endokrinologie Autoimmunerkrankungen der Schilddrüse im Kindes- und Jugendalter B. Karges 1, 2 ; H. Kentrup 2 ; W. Karges 1 1 Sektion Endokrinologie und Diabetologie, Universitätsklinikum Aachen, RWTH
Endokrinologie Autoimmunerkrankungen der Schilddrüse im Kindes- und Jugendalter B. Karges 1, 2 ; H. Kentrup 2 ; W. Karges 1 1 Sektion Endokrinologie und Diabetologie, Universitätsklinikum Aachen, RWTH
AUFFÄLLIGES SCHILDDRÜSEN-LABOR - WAS NUN?
 AUFFÄLLIGES SCHILDDRÜSEN-LABOR - WAS NUN? Mini-Symposium pädiatrische Endokrinologie/Diabetologie, Dr. med. Stefanie Graf ÜBERSICHT 1. Fallvignette aus der Praxis 2. Kurze Vorstellung neuer interner Richtlinie
AUFFÄLLIGES SCHILDDRÜSEN-LABOR - WAS NUN? Mini-Symposium pädiatrische Endokrinologie/Diabetologie, Dr. med. Stefanie Graf ÜBERSICHT 1. Fallvignette aus der Praxis 2. Kurze Vorstellung neuer interner Richtlinie
Autoimmune Schilddrüsenerkrankungen
 Autoimmune Schilddrüsenerkrankungen 17.4.2018 in Bochum Prof. Dr. med. B. L. Herrmann Endokrinologie /// Diabetologie /// Innere Medizin Facharztpraxis und Labor Springorumallee 2 44795 Bochum www.endo-bochum.de
Autoimmune Schilddrüsenerkrankungen 17.4.2018 in Bochum Prof. Dr. med. B. L. Herrmann Endokrinologie /// Diabetologie /// Innere Medizin Facharztpraxis und Labor Springorumallee 2 44795 Bochum www.endo-bochum.de
Schilddrüsenkonsens. Schilddrüse & Schwangerschaft
 Schilddrüsenkonsens Wien-NÖ-OÖ-Stmk-Ktn Praxisnahe und evidenzbasierte Diagnostik und Therapie Schilddrüse & Schwangerschaft PROBLEMBEREICHE SD Erkrankungen häufig: 1% hypothyreote AIT Hashimoto 2:1000
Schilddrüsenkonsens Wien-NÖ-OÖ-Stmk-Ktn Praxisnahe und evidenzbasierte Diagnostik und Therapie Schilddrüse & Schwangerschaft PROBLEMBEREICHE SD Erkrankungen häufig: 1% hypothyreote AIT Hashimoto 2:1000
Diagnose und Therapie von Hypothyreose
 Diagnose und Therapie von Hypothyreose Prof. Henryk Zulewski Abteilung Endokrinologie & Diabetologie Stadtspital Triemli Wie sollte man die Schilddrüsenfunktion bestimmen? Im ambulanten Bereich ist die
Diagnose und Therapie von Hypothyreose Prof. Henryk Zulewski Abteilung Endokrinologie & Diabetologie Stadtspital Triemli Wie sollte man die Schilddrüsenfunktion bestimmen? Im ambulanten Bereich ist die
Schilddrüsenfunktionsstörungen in verschiedenen Lebensabschnitten
 Schilddrüsenfunktionsstörungen in verschiedenen Lebensabschnitten Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen Brüder Graz- Eggenberg 20. Jahrhundert: Jodmangel,
Schilddrüsenfunktionsstörungen in verschiedenen Lebensabschnitten Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen Brüder Graz- Eggenberg 20. Jahrhundert: Jodmangel,
Kapitel 3 Therapiemöglichkeiten
 Kapitel 3 Therapiemöglichkeiten 23 Kapitel 3: Therapiemöglichkeiten Medikamentöse Therapie Schilddrüsenhormon Schilddrüsenhormon wird zur Substitution einer hypothyreoten Funktionslage sowie zur strumaprotektiven
Kapitel 3 Therapiemöglichkeiten 23 Kapitel 3: Therapiemöglichkeiten Medikamentöse Therapie Schilddrüsenhormon Schilddrüsenhormon wird zur Substitution einer hypothyreoten Funktionslage sowie zur strumaprotektiven
Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten
 Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten 65 Kapitel 6: Die Schilddrüse in besonderen Lebensabschnitten Schwangerschaft und Stillperiode Allgemeines Während der Schwangerschaft kommt es
Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten 65 Kapitel 6: Die Schilddrüse in besonderen Lebensabschnitten Schwangerschaft und Stillperiode Allgemeines Während der Schwangerschaft kommt es
Schilddrüse und Schwangerschaft
 Schilddrüse und Schwangerschaft Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin, Gleisdorf Schilddrüsenordination Graz Erkrankungen der Schilddrüse Gestörte Funktion Gestörte
Schilddrüse und Schwangerschaft Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin, Gleisdorf Schilddrüsenordination Graz Erkrankungen der Schilddrüse Gestörte Funktion Gestörte
Kasuistiken Wie würden Sie entscheiden?
 2. Mühldo orfer Schild ddrüs sensym mposium Kasuistiken Wie würden Sie entscheiden? Dr. Nelli Achajew Fachärztin für Nuklearmedizin dia.log Diagnostische Radiologie Mühldorf Klinik Mühldorf a. Inn 6. März
2. Mühldo orfer Schild ddrüs sensym mposium Kasuistiken Wie würden Sie entscheiden? Dr. Nelli Achajew Fachärztin für Nuklearmedizin dia.log Diagnostische Radiologie Mühldorf Klinik Mühldorf a. Inn 6. März
Amiodaron-induzierte Fehlfunktionen der Schilddrüse
 AMB 2015, 49, 17 Amiodaron-induzierte Fehlfunktionen der Schilddrüse Zusammenfassung: Im Verlauf einer Behandlung mit Amiodaron, das mit den Schilddrüsenhormonen strukturverwandt ist, entwickeln 15-20%
AMB 2015, 49, 17 Amiodaron-induzierte Fehlfunktionen der Schilddrüse Zusammenfassung: Im Verlauf einer Behandlung mit Amiodaron, das mit den Schilddrüsenhormonen strukturverwandt ist, entwickeln 15-20%
Autoimmunthyreopathien Konservative Therapie aus internistischer Sicht
 2. Mühldo orfer Schild ddrüs sensym mposium Autoimmunthyreopathien Konservative Therapie aus internistischer Sicht Dr. Helmut Rochlitz Endokrinologe Diabetische Schwerpunktpraxis Waldkraiburg 6. März 2013
2. Mühldo orfer Schild ddrüs sensym mposium Autoimmunthyreopathien Konservative Therapie aus internistischer Sicht Dr. Helmut Rochlitz Endokrinologe Diabetische Schwerpunktpraxis Waldkraiburg 6. März 2013
Thyreoststische Therapie des Morbus Basedow. Abteilung Nuklearmedizin Georg-August-Universität Göttingen
 Thyreoststische Therapie des Morbus Basedow Abteilung Nuklearmedizin Georg-August-Universität Göttingen Schilddrüse Aus: Antithyroid drugs. Copper, D. N Engl J Med 2005;352:905-17 Thyreozyt Basale Membran
Thyreoststische Therapie des Morbus Basedow Abteilung Nuklearmedizin Georg-August-Universität Göttingen Schilddrüse Aus: Antithyroid drugs. Copper, D. N Engl J Med 2005;352:905-17 Thyreozyt Basale Membran
SCHILDDRÜSENÜBER- ODER UNTERFUNKTION: SYMPTOME ERKENNEN UND BEHANDELN
 SCHILDDRÜSENÜBER- ODER UNTERFUNKTION: SYMPTOME ERKENNEN UND BEHANDELN Prof. Dr. med. Bernd Schultes eswiss Medical & Surgical Center ALS PATIENT IN DIE KLINIK STEPHANSHORN Behandlung von Patienten aller
SCHILDDRÜSENÜBER- ODER UNTERFUNKTION: SYMPTOME ERKENNEN UND BEHANDELN Prof. Dr. med. Bernd Schultes eswiss Medical & Surgical Center ALS PATIENT IN DIE KLINIK STEPHANSHORN Behandlung von Patienten aller
Endokrinopathien bei Typ 1 Diabetes mellitus
 Endokrinopathien bei Typ 1 Diabetes mellitus Walter Bonfig Kinderklinik München Schwabing Klinik und Poliklinik für Kinder- und Jugendmedizin Klinikum Rechts der Isar Technische Universität München Überblick
Endokrinopathien bei Typ 1 Diabetes mellitus Walter Bonfig Kinderklinik München Schwabing Klinik und Poliklinik für Kinder- und Jugendmedizin Klinikum Rechts der Isar Technische Universität München Überblick
Medizin im Museum. Laborparameter bei Schilddrüsenfunktionsstörungen was gibt es Neues? 31. Mai 2014 W. Buchinger
 Medizin im Museum www.schilddrueseninstitut.at Laborparameter bei Schilddrüsenfunktionsstörungen was gibt es Neues? 31. Mai 2014 W. Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin, Gleisdorf
Medizin im Museum www.schilddrueseninstitut.at Laborparameter bei Schilddrüsenfunktionsstörungen was gibt es Neues? 31. Mai 2014 W. Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin, Gleisdorf
Schilddrüsenerkrankungen - Radiojodtherapie, Thyreostatika. Wann ist ein Pilot tauglich?
 Schilddrüsenerkrankungen - Radiojodtherapie, Thyreostatika Wann ist ein Pilot tauglich? Michael Neininger Leitender Arzt Nuklearmedizin Klinikum Kulmbach Normales TSH und normaler Ultraschall: Schilddrüse
Schilddrüsenerkrankungen - Radiojodtherapie, Thyreostatika Wann ist ein Pilot tauglich? Michael Neininger Leitender Arzt Nuklearmedizin Klinikum Kulmbach Normales TSH und normaler Ultraschall: Schilddrüse
Die Schilddrüse in der Schwangerschaft und post-partum Periode. Univ. Doz. Dr. Georg Zettinig
 Die Schilddrüse in der Schwangerschaft und post-partum Periode Univ. Doz. Dr. Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
Die Schilddrüse in der Schwangerschaft und post-partum Periode Univ. Doz. Dr. Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
Krankheiten der Schilddrüse
 Krankheiten der Schilddrüse --Ratgeber Schilddrüse-- Bearbeitet von Gynter Mödder, W Schützler Neuausgabe 2003. Taschenbuch. viii, 176 S. Paperback ISBN 978 3 540 43423 8 Format (B x L): 15,5 x 23,5 cm
Krankheiten der Schilddrüse --Ratgeber Schilddrüse-- Bearbeitet von Gynter Mödder, W Schützler Neuausgabe 2003. Taschenbuch. viii, 176 S. Paperback ISBN 978 3 540 43423 8 Format (B x L): 15,5 x 23,5 cm
Schilddrüse und Fertilität. Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien
 Schilddrüse und Fertilität Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
Schilddrüse und Fertilität Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
DOI /
 G. Mödder Krankheiten der Schilddrüse Springer-Verlag Berlin Heidelberg GmbH G. Mödder Krankheiten der Schilddrüse 3., aktualisierte und erweiterte Auflage mit 40 Abbildungen und 2 Tabellen Mit Illustrationen
G. Mödder Krankheiten der Schilddrüse Springer-Verlag Berlin Heidelberg GmbH G. Mödder Krankheiten der Schilddrüse 3., aktualisierte und erweiterte Auflage mit 40 Abbildungen und 2 Tabellen Mit Illustrationen
Jod - essentiell nicht nur für die Schilddrüse! Klinische Bedeutung und Labordiagnostik. Dr. rer. nat. Katrin Huesker, IMD Berlin
 Jod - essentiell nicht nur für die Schilddrüse! Klinische Bedeutung und Labordiagnostik Dr. rer. nat. Katrin Huesker, IMD Berlin Geringere Jodzufuhr Herzkreislauf-Erkrankungen erhöhtes Risiko bei normaler
Jod - essentiell nicht nur für die Schilddrüse! Klinische Bedeutung und Labordiagnostik Dr. rer. nat. Katrin Huesker, IMD Berlin Geringere Jodzufuhr Herzkreislauf-Erkrankungen erhöhtes Risiko bei normaler
Eckpfeiler Schilddrüse & Schwangerschaft
 Eckpfeiler Schilddrüse & Schwangerschaft 1. vermehrte Synthese von TBG (Transportproteinen) führt f zu einer Erhöhung hung der Gesamthormonproduktion 2. TSH steigt im Verlauf der Schwangerschaft innerhalb
Eckpfeiler Schilddrüse & Schwangerschaft 1. vermehrte Synthese von TBG (Transportproteinen) führt f zu einer Erhöhung hung der Gesamthormonproduktion 2. TSH steigt im Verlauf der Schwangerschaft innerhalb
Schilddrüse Mehr wissen - besser verstehen
 Schilddrüse Mehr wissen - besser verstehen Der Weg zur sicheren Diagnose und den besten Therapien von Anneli Hainel, Marcel Ermer, Lothar-Andreas Hotze 1. Auflage Enke 2008 Verlag C.H. Beck im Internet:
Schilddrüse Mehr wissen - besser verstehen Der Weg zur sicheren Diagnose und den besten Therapien von Anneli Hainel, Marcel Ermer, Lothar-Andreas Hotze 1. Auflage Enke 2008 Verlag C.H. Beck im Internet:
Konnatale Hypothyreose. Leitlinie November P. Blümel, G. Köstl
 Konnatale Hypothyreose Leitlinie November 2004 P. Blümel, G. Köstl Literatur- Hauptquellen 1.) Foley Th P,Peter F: Congential hypothyroidism, 1999 2.) Lafanchi S: Newborn Screening and Thyroid disease
Konnatale Hypothyreose Leitlinie November 2004 P. Blümel, G. Köstl Literatur- Hauptquellen 1.) Foley Th P,Peter F: Congential hypothyroidism, 1999 2.) Lafanchi S: Newborn Screening and Thyroid disease
Schilddrüsenerkrankungen und Schwangerschaft
 Schilddrüsenerkrankungen und Schwangerschaft U. Plöckinger Charité, Universitätsmedizin Berlin Interdisziplinäres Stoffwechsel-Centrum Endokrinologie, Diabetes und Stoffwechsel U. Plöckinger Berlin Juli
Schilddrüsenerkrankungen und Schwangerschaft U. Plöckinger Charité, Universitätsmedizin Berlin Interdisziplinäres Stoffwechsel-Centrum Endokrinologie, Diabetes und Stoffwechsel U. Plöckinger Berlin Juli
DOI /
 G. Mödder Krankheiten der Schilddrüse Springer-Verlag Berlin Heidelberg GmbH G. Mödder Krankheiten der Schilddrüse 3., aktualisierte und erweiterte Auflage mit 40 Abbildungen und 2 Tabellen Mit Illustrationen
G. Mödder Krankheiten der Schilddrüse Springer-Verlag Berlin Heidelberg GmbH G. Mödder Krankheiten der Schilddrüse 3., aktualisierte und erweiterte Auflage mit 40 Abbildungen und 2 Tabellen Mit Illustrationen
Amiodaron und Schilddrüse
 Kardiologischer Gesprächskreis 05.10.2011 Amiodaron und Schilddrüse Alexander Lammert V. Medizinische Klinik Amiodaron und Iodstoffwechsel Iodgehalt: 37% des Molekulargewichts Iodbeladung pro Tag: n 75
Kardiologischer Gesprächskreis 05.10.2011 Amiodaron und Schilddrüse Alexander Lammert V. Medizinische Klinik Amiodaron und Iodstoffwechsel Iodgehalt: 37% des Molekulargewichts Iodbeladung pro Tag: n 75
Kasuistik: Definitive Therapie des Morbus Basedow
 Kasuistik: Definitive Therapie des Morbus Basedow Dr. med. Thomas Rink Gemeinschaftspraxis Nuklearmedizin, Klinikum Hanau Vorgeschichte Die 1965 geborene Patientin stellte sich im April 1998 erstmals zu
Kasuistik: Definitive Therapie des Morbus Basedow Dr. med. Thomas Rink Gemeinschaftspraxis Nuklearmedizin, Klinikum Hanau Vorgeschichte Die 1965 geborene Patientin stellte sich im April 1998 erstmals zu
Amiodaron und Schilddrüse
 Amiodaron und Schilddrüse Stefan Bilz Endokrinologie, Diabetologie, Osteologie Kantonsspital St. Gallen Amiodaron- Nebenwirkungen Cornea - Ablagerungen > 90 % Photosensitivität 25 75 % Blau-grau Verfärbung
Amiodaron und Schilddrüse Stefan Bilz Endokrinologie, Diabetologie, Osteologie Kantonsspital St. Gallen Amiodaron- Nebenwirkungen Cornea - Ablagerungen > 90 % Photosensitivität 25 75 % Blau-grau Verfärbung
Die Schilddrüse. Herzlich willkommen
 Herzlich willkommen Hast du Über oder Unterfunktion? Woran die Schilddrüse alles schuld sein soll. Missverständnisse über die Schilddrüse Referent: Ansgar Hantke Facharzt für Allgemeinmedizin Steckbrief
Herzlich willkommen Hast du Über oder Unterfunktion? Woran die Schilddrüse alles schuld sein soll. Missverständnisse über die Schilddrüse Referent: Ansgar Hantke Facharzt für Allgemeinmedizin Steckbrief
Wolfgang Zechmann, Wörgl. Institut für Nuklearmedizin und Schilddrüsendiagnostik des Landeskrankenhauses (Universitätskliniken) Innsbruck in Wörgl
 Wolfgang Zechmann, Wörgl Institut für Nuklearmedizin und Schilddrüsendiagnostik des Landeskrankenhauses (Universitätskliniken) Innsbruck in Wörgl Institut für Nuklearmedizin Wörgl interner Normbereich
Wolfgang Zechmann, Wörgl Institut für Nuklearmedizin und Schilddrüsendiagnostik des Landeskrankenhauses (Universitätskliniken) Innsbruck in Wörgl Institut für Nuklearmedizin Wörgl interner Normbereich
Uebersicht. Hyperthyreose: Diagnose. Laborkonstellation Hyperthyreose. Euthyroid Sick Syndrome. Uebersicht. - Diagnose und Differentialdiagnose
 Uebersicht Mirjam Christ-Crain, Endokrinologie mirjam.christ-crain@unibas.ch - Subklinische Laborkonstellation : Diagnose Hypothyreose > TSH subklinische Hypothyreose subklinische Bestätigung:
Uebersicht Mirjam Christ-Crain, Endokrinologie mirjam.christ-crain@unibas.ch - Subklinische Laborkonstellation : Diagnose Hypothyreose > TSH subklinische Hypothyreose subklinische Bestätigung:
Schilddrüse, Kinderwunsch und Schwangerschaft
 Schilddrüse, Kinderwunsch und Schwangerschaft Bernhard Ludvik Klin. Abteilung f. Endokrinologie Univ. Klinik f. Innere Medizin III Regulation der Sekretion von Schilddrüsenhormonen Zettinig G. u. Buchinger
Schilddrüse, Kinderwunsch und Schwangerschaft Bernhard Ludvik Klin. Abteilung f. Endokrinologie Univ. Klinik f. Innere Medizin III Regulation der Sekretion von Schilddrüsenhormonen Zettinig G. u. Buchinger
Latente Hyperthyreose und Kontrastmittelgabe: Rolle der Schilddrüsenszintigraphie
 33. Jahrestagung der Rheinisch-Westfälischen Gesellschaft für Nuklearmedizin Latente Hyperthyreose und Kontrastmittelgabe: Rolle der Schilddrüsenszintigraphie E. Fricke Röntgenkontrastmittel und Schilddrüsenfunktion
33. Jahrestagung der Rheinisch-Westfälischen Gesellschaft für Nuklearmedizin Latente Hyperthyreose und Kontrastmittelgabe: Rolle der Schilddrüsenszintigraphie E. Fricke Röntgenkontrastmittel und Schilddrüsenfunktion
Behandlung der manifesten und subklinischen Hypothyreose in der Schwangerschaft
 AMB 2015, 49, 01 Behandlung der manifesten und subklinischen Hypothyreose in der Schwangerschaft Zusammenfassung: Die sorgfältige Substitution einer bekannten Hypothyreose mit Thyroxin ist vor und während
AMB 2015, 49, 01 Behandlung der manifesten und subklinischen Hypothyreose in der Schwangerschaft Zusammenfassung: Die sorgfältige Substitution einer bekannten Hypothyreose mit Thyroxin ist vor und während
Schilddrüsenstörungen
 Schilddrüsenstörungen Diagnostik und Therapie von Schilddrüsenerkrankungen 15. März 2016 W. Buchinger www.schilddruesenordination.at Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur
Schilddrüsenstörungen Diagnostik und Therapie von Schilddrüsenerkrankungen 15. März 2016 W. Buchinger www.schilddruesenordination.at Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur
Schilddrüse in der Schwangerschaft März 2005
 Schilddrüse in der Schwangerschaft März 2005 Prof. Dr. med. Karin Hengst Med. Klinik und Poliklinik B - Endokrinologie - Referenzbereiche TSH Schilddrüsengesunde Normalpersonen Euthyreose Subklinische
Schilddrüse in der Schwangerschaft März 2005 Prof. Dr. med. Karin Hengst Med. Klinik und Poliklinik B - Endokrinologie - Referenzbereiche TSH Schilddrüsengesunde Normalpersonen Euthyreose Subklinische
Schilddrüsenerkrankungen im Kindes- und Jugendalter Elke Fröhlich-Reiterer, MH Borkenstein
 Schilddrüsenerkrankungen im Kindes- und Jugendalter Elke Fröhlich-Reiterer, MH Borkenstein Universitätsklinik für Kinder - und Jugendheilkunde Graz Bereich Diabetes und Endokrinologie Fetale SD Entwicklung
Schilddrüsenerkrankungen im Kindes- und Jugendalter Elke Fröhlich-Reiterer, MH Borkenstein Universitätsklinik für Kinder - und Jugendheilkunde Graz Bereich Diabetes und Endokrinologie Fetale SD Entwicklung
Milde Formen des Hypothyreoidismus beim Neugeborenen
 Cnopf sche Kinderklinik Kinder- und Jugendmedizin Milde Formen des Hypothyreoidismus beim Neugeborenen Dr. Egbert Voß Milder Hypothyreoidismus Definition:...wenn die Serum-TSH Konzentration oberhalb des
Cnopf sche Kinderklinik Kinder- und Jugendmedizin Milde Formen des Hypothyreoidismus beim Neugeborenen Dr. Egbert Voß Milder Hypothyreoidismus Definition:...wenn die Serum-TSH Konzentration oberhalb des
Schilddrüse und Schwangerschaft. Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien
 Schilddrüse und Schwangerschaft Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
Schilddrüse und Schwangerschaft Univ. Doz. Dr. Georg Zettinig Schilddrüsenpraxis Josefstadt, 1080 Wien Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur DIAGNOSE der zugrundeliegenden
G. Mödder Erkrankungen der Schilddrüse
 G. Mödder Erkrankungen der Schilddrüse 3 Berlin Heidelberg New York Barcelona Budapest Hongkong London Mailand Paris Santa Clara Singapur Tokio Gynter Mödder Erkrankungen der Schilddrüse Ein Ratgeber für
G. Mödder Erkrankungen der Schilddrüse 3 Berlin Heidelberg New York Barcelona Budapest Hongkong London Mailand Paris Santa Clara Singapur Tokio Gynter Mödder Erkrankungen der Schilddrüse Ein Ratgeber für
Inhaltsverzeichnis. Einführung zum Update. Thyreologische Diagnostik. Der kalte Knoten. I.A. Anamnese: 22
 Inhaltsverzeichnis Einführung zum Update Thyreologische Diagnostik I. Definitionen: I. Anamnese: I. Klinische/physikalische Untersuchung: 13 14 14 I.A. Anamnese: 22 I.B. Klinische/physikalische Untersuchung:
Inhaltsverzeichnis Einführung zum Update Thyreologische Diagnostik I. Definitionen: I. Anamnese: I. Klinische/physikalische Untersuchung: 13 14 14 I.A. Anamnese: 22 I.B. Klinische/physikalische Untersuchung:
Schilddrüse (Glandula thyroidea)
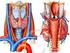 Katharina Monz Schilddrüse (Glandula thyroidea) am Hals unter dem Kehlkopf liegende Drüse Funktionen: Produktion von Schilddrüsenhormonen in den Follikelepithelzellen: Triiodthyronin (T3) Tetraiodthyronin
Katharina Monz Schilddrüse (Glandula thyroidea) am Hals unter dem Kehlkopf liegende Drüse Funktionen: Produktion von Schilddrüsenhormonen in den Follikelepithelzellen: Triiodthyronin (T3) Tetraiodthyronin
Die gesamte Schilddrüse betreffende Veränderungen
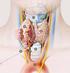 Die gesamte Schilddrüse betreffende Veränderungen Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen Brüder Graz- Eggenberg Schilddrüsenvolumen Obere Normgrenze
Die gesamte Schilddrüse betreffende Veränderungen Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen Brüder Graz- Eggenberg Schilddrüsenvolumen Obere Normgrenze
Schilddrüsenhormone alles nur L-Thyroxin?
 Adam Wille, Schlehen-Apotheke Leipzig 01.09.2009 Schilddrüsenhormone alles nur L-Thyroxin? Schilddrüsendysfunktionen im klinischen Alltag Auszug der Kasuistik eines Patienten... Anamnese und Diagnostik:
Adam Wille, Schlehen-Apotheke Leipzig 01.09.2009 Schilddrüsenhormone alles nur L-Thyroxin? Schilddrüsendysfunktionen im klinischen Alltag Auszug der Kasuistik eines Patienten... Anamnese und Diagnostik:
SCHILDDRÜSE. Fabian Meienberg
 SCHILDDRÜSE Fabian Meienberg 43-j. Patientin vor 3 Wo Schwellung zervikal links festgestellt keine Dysphagie, Dyspnoe o. Heiserkeit PA + FA: bland Status: Raumforderung gut verschieblich, DM 2-3cm keine
SCHILDDRÜSE Fabian Meienberg 43-j. Patientin vor 3 Wo Schwellung zervikal links festgestellt keine Dysphagie, Dyspnoe o. Heiserkeit PA + FA: bland Status: Raumforderung gut verschieblich, DM 2-3cm keine
Thyreoglobulin. Wichtige Werte in der Thyreologie Schilddrüsendialog 2018 Markus Exner
 Gruppenpraxis FachärztInnen für Medizinische und Chemische Labordiagnostik Thyreoglobulin Wichtige Werte in der Thyreologie Schilddrüsendialog 2018 Markus Exner Seefeld in Tirol, 16.3.2018 Was ist Thyreoglobulin?
Gruppenpraxis FachärztInnen für Medizinische und Chemische Labordiagnostik Thyreoglobulin Wichtige Werte in der Thyreologie Schilddrüsendialog 2018 Markus Exner Seefeld in Tirol, 16.3.2018 Was ist Thyreoglobulin?
Kortisontherapie. o Subakute Thyreoditis de Quervain o Amiodaron induzierte Thyreoiditis o Strahlenthyreoiditis. Georg Zettinig
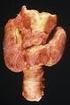 Kortisontherapie o Subakute Thyreoditis de Quervain o Amiodaron induzierte Thyreoiditis o Strahlenthyreoiditis Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur
Kortisontherapie o Subakute Thyreoditis de Quervain o Amiodaron induzierte Thyreoiditis o Strahlenthyreoiditis Georg Zettinig Erkrankungen der Schilddrüse Gestörte Funktion Gestörte Morphologie/Struktur
Ist die Jodtherapie sowie die Therapie mit T3 noch sinnvoll?
 Die optimale Therapie bei Schilddrüsenerkrankungen Ist die Jodtherapie sowie die Therapie mit T3 noch sinnvoll? 10. Seminare im März 24. März 2010 W. Buchinger Schilddrüsenambulanz der Internen Abteilung
Die optimale Therapie bei Schilddrüsenerkrankungen Ist die Jodtherapie sowie die Therapie mit T3 noch sinnvoll? 10. Seminare im März 24. März 2010 W. Buchinger Schilddrüsenambulanz der Internen Abteilung
TSH. ao.univ.prof.dr. Michael Krebs. Klin. Abteilung für Endokrinologie und Stoffwechsel, Univ. Klinik für Innere Medizin III, Med. Univ.
 TSH ao.univ.prof.dr. Michael Krebs Klin., Univ. Klinik für Innere Medizin III, Med. Univ. Wien 1 Definitionen 2.5 mu/l TSH (mu/l) manifest Latente Hypothyreose 0.5 mu/l normales TSH Euthyreose Latente
TSH ao.univ.prof.dr. Michael Krebs Klin., Univ. Klinik für Innere Medizin III, Med. Univ. Wien 1 Definitionen 2.5 mu/l TSH (mu/l) manifest Latente Hypothyreose 0.5 mu/l normales TSH Euthyreose Latente
Kurs 100 Schilddrüse: Teil 1 Hypo- und Hyperthyreose Mythen, Fakten, Wissen
 Kurs 100 Schilddrüse: Teil 1 Hypo- und Hyperthyreose Mythen, Fakten, Wissen Dr. med. Til Uebel / Dr. med. Hannes Blankenfeld Interessenkonflikte: keine 12. IHF-Fortbildungskongress, Mannheim, 2018 Wer
Kurs 100 Schilddrüse: Teil 1 Hypo- und Hyperthyreose Mythen, Fakten, Wissen Dr. med. Til Uebel / Dr. med. Hannes Blankenfeld Interessenkonflikte: keine 12. IHF-Fortbildungskongress, Mannheim, 2018 Wer
Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten
 Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten 59 Kapitel 6: Die Schilddrüse in besonderen Lebensabschnitten Schwangerschaft und Stillperiode Allgemeines Während der Schwangerschaft kommt es
Kapitel 6 Die Schilddrüse in besonderen Lebensabschnitten 59 Kapitel 6: Die Schilddrüse in besonderen Lebensabschnitten Schwangerschaft und Stillperiode Allgemeines Während der Schwangerschaft kommt es
Schilddrüse aus der Sicht des Fertilitätsmediziners. W. Feichtinger
 Schilddrüse aus der Sicht des Fertilitätsmediziners W. Feichtinger Schilddrüse und Gynäkologie In zehn Prozent aller Zyklusprobleme finden sich Schilddrüsenstörungen Unter der Pille (& Hormonersatztherapie)
Schilddrüse aus der Sicht des Fertilitätsmediziners W. Feichtinger Schilddrüse und Gynäkologie In zehn Prozent aller Zyklusprobleme finden sich Schilddrüsenstörungen Unter der Pille (& Hormonersatztherapie)
Diagnostik des kalten Schilddrüsenknotens aus internistischer Sicht
 4. Endokrines Tumorsymposium 2009 Universitätsklinikum Düsseldorf Düsseldorf, 2. Dezember 2009 Diagnostik des kalten Schilddrüsenknotens aus internistischer Sicht Matthias Schott Klinik für Endokrinologie,
4. Endokrines Tumorsymposium 2009 Universitätsklinikum Düsseldorf Düsseldorf, 2. Dezember 2009 Diagnostik des kalten Schilddrüsenknotens aus internistischer Sicht Matthias Schott Klinik für Endokrinologie,
Schilddrüse und Schwangerschaft. Wilhelm Krone Zentrum für Endokrinologie, Diabetologie und Präventivmedizin Universität zu Köln
 Schilddrüse und Schwangerschaft Wilhelm Krone Zentrum für Endokrinologie, Diabetologie und Präventivmedizin Universität zu Köln Physiologische Veränderungen in der Schwangerschaft und fetale Entwicklung
Schilddrüse und Schwangerschaft Wilhelm Krone Zentrum für Endokrinologie, Diabetologie und Präventivmedizin Universität zu Köln Physiologische Veränderungen in der Schwangerschaft und fetale Entwicklung
Diagnostik autoimmuner Schilddrüsenerkrankungen im Fokus
 Diagnostik autoimmuner Schilddrüsenerkrankungen im Fokus Vollautomatische Tests für die Schilddrüsen-Autoantikörper EliA anti-tsh-r, EliA anti-tpo und EliA anti-tg Auf einen Blick EliA anti-tsh-r Der erste
Diagnostik autoimmuner Schilddrüsenerkrankungen im Fokus Vollautomatische Tests für die Schilddrüsen-Autoantikörper EliA anti-tsh-r, EliA anti-tpo und EliA anti-tg Auf einen Blick EliA anti-tsh-r Der erste
Schilddrüse Mehr wissen - besser verstehen
 Schilddrüse Mehr wissen - besser verstehen Der Weg zur sicheren Diagnose und den besten Therapien von Anneli Hainel, Marcel Ermer, Lothar-Andreas Hotze 1. Auflage Enke 2008 Verlag C.H. Beck im Internet:
Schilddrüse Mehr wissen - besser verstehen Der Weg zur sicheren Diagnose und den besten Therapien von Anneli Hainel, Marcel Ermer, Lothar-Andreas Hotze 1. Auflage Enke 2008 Verlag C.H. Beck im Internet:
Evaluationsbogen Endokrinologie und Schwangerschaft am mit Lösungen
 [Frage 1] Eine Schilddrüsenunterfunktion kann führen zu 1. Haarausfall 2. Zyklusstörungen 3. höherer Abortrate nach IVF 4. Intelligenzdefekten beim Feten C: nur 1 ist richtig [Frage 2] In der Schwangerschaft
[Frage 1] Eine Schilddrüsenunterfunktion kann führen zu 1. Haarausfall 2. Zyklusstörungen 3. höherer Abortrate nach IVF 4. Intelligenzdefekten beim Feten C: nur 1 ist richtig [Frage 2] In der Schwangerschaft
Jod als Spurenelement in der Nahrung. Jodmangel und Jodversorgung in Deutschland. Speicherfähigkeit der Schilddrüse. Jod in der Schilddrüse
 Jod als Spurenelement in der Nahrung Jodmangel und Jodversorgung in Deutschland Dr. Mathias Beyer, November 2007 wird im Dünndarm resorbiert und an Plasmaproteine gebunden transportiert Aufnahme in die
Jod als Spurenelement in der Nahrung Jodmangel und Jodversorgung in Deutschland Dr. Mathias Beyer, November 2007 wird im Dünndarm resorbiert und an Plasmaproteine gebunden transportiert Aufnahme in die
Informationen Weiter- und Fortbildung
 Wer wir sind.. 2018 - Kurs 218 Schilddrüse: Teil 1 Hypo- und Hyperthyreose Mythen, Fakten, Wissen Dr. med. Til Uebel / Dr. med. Hannes Blankenfeld Interessenkonflikte: keine Til Uebel Niedergelassener
Wer wir sind.. 2018 - Kurs 218 Schilddrüse: Teil 1 Hypo- und Hyperthyreose Mythen, Fakten, Wissen Dr. med. Til Uebel / Dr. med. Hannes Blankenfeld Interessenkonflikte: keine Til Uebel Niedergelassener
Autoimmunthyreoiditis und Hypothyreose Durch Jod ausgelöste Neuerkrankungen in Deutschland
 Autoimmunthyreoiditis und Hypothyreose Durch Jod ausgelöste Neuerkrankungen in Deutschland Helmut Reuters Im Folgenden wird dargelegt, wie aus den Ergebnissen der im Juni 26 veröffentlichten Studie "Effect
Autoimmunthyreoiditis und Hypothyreose Durch Jod ausgelöste Neuerkrankungen in Deutschland Helmut Reuters Im Folgenden wird dargelegt, wie aus den Ergebnissen der im Juni 26 veröffentlichten Studie "Effect
Diagnostik und Therapie von Schilddrüsenerkrankungen Update 2010
 Diagnostik und Therapie von Schilddrüsenerkrankungen Update 2010 49. Bayerischer Internisten-Kongress Prof. Dr. Christof Schöfl Schwerpunkt Endokrinologie und Diabetologie Medizinische Klinik 1 Universitätsklinikum
Diagnostik und Therapie von Schilddrüsenerkrankungen Update 2010 49. Bayerischer Internisten-Kongress Prof. Dr. Christof Schöfl Schwerpunkt Endokrinologie und Diabetologie Medizinische Klinik 1 Universitätsklinikum
Gültigkeit: MH ABT Klinik für Allgemein-, Viszeral- und Kinderchirurgie Marienhospital Abteilung
 Die Schilddrüse ist ein kleines Organ mit großer Wirkung. Sie produziert Hormone, die über die Blutbahn im ganzen Körper verteilt werden und an nahezu allen biologischen Prozessen beteiligt sind. Schilddrüsenerkrankungen
Die Schilddrüse ist ein kleines Organ mit großer Wirkung. Sie produziert Hormone, die über die Blutbahn im ganzen Körper verteilt werden und an nahezu allen biologischen Prozessen beteiligt sind. Schilddrüsenerkrankungen
Subklinische Schilddrüsenkrankheiten in der Psychiatrie - Beeinträchtigungen der Psyche?
 Subklinische Schilddrüsenkrankheiten in der Psychiatrie - Beeinträchtigungen der Psyche? Jürgen Deckert Klinik und Poliklinik für Psychiatrie und Psychotherapie Münster, 11.12.2004 Subklinische Schilddrüsenkrankheiten
Subklinische Schilddrüsenkrankheiten in der Psychiatrie - Beeinträchtigungen der Psyche? Jürgen Deckert Klinik und Poliklinik für Psychiatrie und Psychotherapie Münster, 11.12.2004 Subklinische Schilddrüsenkrankheiten
Was ist normal? ao.univ.prof.dr. Michael Krebs
 Was ist normal? ao.univ.prof.dr. Michael Krebs Klin. Abteilung für Endokrinologie und Stoffwechsel, Univ. Klinik für Innere Medizin III, Med. Univ. Wien Was ist normal? Statistik TSH Individuelle Variation
Was ist normal? ao.univ.prof.dr. Michael Krebs Klin. Abteilung für Endokrinologie und Stoffwechsel, Univ. Klinik für Innere Medizin III, Med. Univ. Wien Was ist normal? Statistik TSH Individuelle Variation
Praktische Tipps: Schilddrüsenhormonsubstitution & Thyreostatika
 Praktische Tipps: Schilddrüsenhormonsubstitution & Thyreostatika Georg Zettinig Klinische Endokrinologie und Schilddrüsen-Ultraschall-Kurs 7. 11. 2014, Hohenems Das Wichtigste zuerst Völlig unterschiedliche
Praktische Tipps: Schilddrüsenhormonsubstitution & Thyreostatika Georg Zettinig Klinische Endokrinologie und Schilddrüsen-Ultraschall-Kurs 7. 11. 2014, Hohenems Das Wichtigste zuerst Völlig unterschiedliche
Hormonanalytik bei Schilddrüsenerkrankungen
 Hormonanalytik bei Schilddrüsenerkrankungen Potsdam 24. Juni 2011 Prof. Dr. med. B.L. Herrmann Endokrinologie /// Diabetologie Facharztpraxis und Labor Bochum PubMed U.S. National Library of Medicine National
Hormonanalytik bei Schilddrüsenerkrankungen Potsdam 24. Juni 2011 Prof. Dr. med. B.L. Herrmann Endokrinologie /// Diabetologie Facharztpraxis und Labor Bochum PubMed U.S. National Library of Medicine National
Schilddrüsenerkrankungen
 Vorlesung Studienblock / Endokrinologie Schilddrüsenerkrankungen Prof. M. Schott Kinik für Endokrinologie und Diabetologie Funktionsbereich Spezielle Endokrinologie Universitätsklinikum Düsseldorf Vorlesungsmaterial:
Vorlesung Studienblock / Endokrinologie Schilddrüsenerkrankungen Prof. M. Schott Kinik für Endokrinologie und Diabetologie Funktionsbereich Spezielle Endokrinologie Universitätsklinikum Düsseldorf Vorlesungsmaterial:
Basiswissen bei Hashimoto
 Basiswissen bei Hashimoto Vieles was wir weitergeben ist wissenschaftlich/medizinisch bewiesen. Erfahrungswerte finden sich bei dem Wohlfühlbereich der SD- Einstellung. Erklärung Die Hashimoto-Thyreoiditis
Basiswissen bei Hashimoto Vieles was wir weitergeben ist wissenschaftlich/medizinisch bewiesen. Erfahrungswerte finden sich bei dem Wohlfühlbereich der SD- Einstellung. Erklärung Die Hashimoto-Thyreoiditis
Schilddrüsenerkrankungen im Kindesalter
 Schilddrüsenerkrankungen im Kindesalter Journée de la médicine scolaire 21.12.16 Dr. Marianne Becker DECCP, Kannerklinik, Centre hospitalier de Luxembourg DECCP//CHL Hypothalamus TRH Adenohypophyse Schilddrüse
Schilddrüsenerkrankungen im Kindesalter Journée de la médicine scolaire 21.12.16 Dr. Marianne Becker DECCP, Kannerklinik, Centre hospitalier de Luxembourg DECCP//CHL Hypothalamus TRH Adenohypophyse Schilddrüse
Laborkatalog des Zentrallabors
 Freigegeben Seite 1 von 8 Stand: 19.10.2012 Bearbeiter: J. Böhm Fachbereich: Hormone Änderungen: sänderung bei AntiTPO, AntiTG erhöhte Werte niedrige Werte AFP Alpha1 Fetoprotein Fruchtwasser Elektrochemilumineszenz
Freigegeben Seite 1 von 8 Stand: 19.10.2012 Bearbeiter: J. Böhm Fachbereich: Hormone Änderungen: sänderung bei AntiTPO, AntiTG erhöhte Werte niedrige Werte AFP Alpha1 Fetoprotein Fruchtwasser Elektrochemilumineszenz
Kapitel 7: Anhang. Nützliche Internetadressen. Österreich. International
 Kapitel 7 Anhang 71 Kapitel 7: Anhang Nützliche Internetadressen Österreich www.schilddruesenforum.at Im von den beiden Autoren dieses Buches initiierten Internet-Diskussionsforum haben Patienten die Möglichkeit,
Kapitel 7 Anhang 71 Kapitel 7: Anhang Nützliche Internetadressen Österreich www.schilddruesenforum.at Im von den beiden Autoren dieses Buches initiierten Internet-Diskussionsforum haben Patienten die Möglichkeit,
Erkrankungen der Schilddrüse während der Schwangerschaft
 Risiko für Mutter und ungeborenes Kind Erkrankungen der Schilddrüse während der Schwangerschaft Regenstauf (23. März 2009) - Leiden Frauen unter einer nicht erkannten Erkrankung der Schilddrüse haben sie
Risiko für Mutter und ungeborenes Kind Erkrankungen der Schilddrüse während der Schwangerschaft Regenstauf (23. März 2009) - Leiden Frauen unter einer nicht erkannten Erkrankung der Schilddrüse haben sie
Die Rolle der Schilddrüse bei Hypophysen- und Nebennierenerkrankungen München, 15. September 2005 Schumm-Draeger
 Die Rolle der Schilddrüse bei Hypophysen- und Nebennierenerkrankungen München, 15. September 2005 Petra-Maria Städtisches Klinikum München GmbH Krankenhaus München-Bogenhausen 3. Medizinische Abteilung
Die Rolle der Schilddrüse bei Hypophysen- und Nebennierenerkrankungen München, 15. September 2005 Petra-Maria Städtisches Klinikum München GmbH Krankenhaus München-Bogenhausen 3. Medizinische Abteilung
Medikamente. und. Schilddrüsenfunktionsstörungen. Rahel Sahli Poliklinik für Endokrinologie Diabetologie und klin.ernährung Inselspital
 Medikamente und Schilddrüsenfunktionsstörungen Rahel Sahli Poliklinik für Endokrinologie Diabetologie und klin.ernährung Inselspital Einleitung Medikamente für nichtthyroidale Krankheiten beeinflussen
Medikamente und Schilddrüsenfunktionsstörungen Rahel Sahli Poliklinik für Endokrinologie Diabetologie und klin.ernährung Inselspital Einleitung Medikamente für nichtthyroidale Krankheiten beeinflussen
Hyperthyreose Abklärung und Therapie
 CURRICULUM Schweiz Med Forum Nr. 5 29. Januar 2003 103 Hyperthyreose Abklärung und Therapie Radko Fajfr, Bruno Müller, Peter Diem Korrespondenz: Dr. Radko Fajfr Abteilung für Endokrinologie und Diabetologie
CURRICULUM Schweiz Med Forum Nr. 5 29. Januar 2003 103 Hyperthyreose Abklärung und Therapie Radko Fajfr, Bruno Müller, Peter Diem Korrespondenz: Dr. Radko Fajfr Abteilung für Endokrinologie und Diabetologie
Urania, Diagnostik und operative Therapie von gutartigen Schilddrüsenerkrankungen
 Diagnostik und operative Therapie von gutartigen Schilddrüsenerkrankungen Urania, 9.11.2011 OÄ Dr. med. Katrin Schultz Schilddrüsenzentrum Klinik für Viszeral- und Gefäßchirurgie St. Hedwig-Krankenhaus,
Diagnostik und operative Therapie von gutartigen Schilddrüsenerkrankungen Urania, 9.11.2011 OÄ Dr. med. Katrin Schultz Schilddrüsenzentrum Klinik für Viszeral- und Gefäßchirurgie St. Hedwig-Krankenhaus,
Physiologie der Wechselbeziehung zwischen Schilddrüse und Reproduktion
 Physiologie der Wechselbeziehung zwischen Schilddrüse und Reproduktion 18.2.2009 Schilddrüse und Schwangerschaft Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen
Physiologie der Wechselbeziehung zwischen Schilddrüse und Reproduktion 18.2.2009 Schilddrüse und Schwangerschaft Wolfgang Buchinger Schilddrüsenambulanz der Internen Abteilung Krankenhaus der Barmherzigen
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Historische Entwicklung der Betreuung von Patienten mit
 Historische Entwicklung der Betreuung von Patienten mit Schilddrüsenerkrankungen in Österreich Univ. Doz. Dr. Wolfgang Zechmann 1938 99mTc erstmals künstlich hergestellt 1938 radioaktives Jod 131 erstmals
Historische Entwicklung der Betreuung von Patienten mit Schilddrüsenerkrankungen in Österreich Univ. Doz. Dr. Wolfgang Zechmann 1938 99mTc erstmals künstlich hergestellt 1938 radioaktives Jod 131 erstmals
ebm info.at ärzteinformationszentrum Kontrastmittel-induzierte Hyperthyreose
 ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
Schilddrüsendiagnostik. bei Kinderwunsch & Schwangerschaft
 Schilddrüsendiagnostik bei Kinderwunsch & Schwangerschaft Sehr geehrte Patientin, jeder kennt das Organ die Schilddrüse, viele Erkrankungen und viele Beschwerden werden der Schilddrüse zugeordnet, häufig
Schilddrüsendiagnostik bei Kinderwunsch & Schwangerschaft Sehr geehrte Patientin, jeder kennt das Organ die Schilddrüse, viele Erkrankungen und viele Beschwerden werden der Schilddrüse zugeordnet, häufig
Diagnosik und Therapie der Autoimmunthyreoiditis
 Diagnosik und Therapie der Autoimmunthyreoiditis 50. Bayerischer Internistenkongress 2011 Roland Gärtner Medizinische Klinik Innenstadt Universität München 35% Schilddrüsenknoten 16 % AIT mit Euthyreose
Diagnosik und Therapie der Autoimmunthyreoiditis 50. Bayerischer Internistenkongress 2011 Roland Gärtner Medizinische Klinik Innenstadt Universität München 35% Schilddrüsenknoten 16 % AIT mit Euthyreose
Supprimiertes TSH: Was tun? Abteilung Nuklearmedizin Universität, Göttingen
 Supprimiertes TSH: Was tun? Abteilung Nuklearmedizin Universität, Göttingen Supprimiertes TSH Epidemiologie Von 1210 Patienten (>60 Jahre) einer allgemeinmedizinischen Praxis (UK) hatten 16 Patienten (1,3%)
Supprimiertes TSH: Was tun? Abteilung Nuklearmedizin Universität, Göttingen Supprimiertes TSH Epidemiologie Von 1210 Patienten (>60 Jahre) einer allgemeinmedizinischen Praxis (UK) hatten 16 Patienten (1,3%)
3a. Radiojodtherapie bei Hyperthyreose
 Tiroler Landeskrankenanstalten Ges.m.b.H. Landeskrankenhaus - Universitätskliniken - Innsbruck Universitätsklinik für Nuklearmedizin Anichstraße 35, A-6020 Innsbruck Vorstand: O. Univ.-Prof. Dr. Irene
Tiroler Landeskrankenanstalten Ges.m.b.H. Landeskrankenhaus - Universitätskliniken - Innsbruck Universitätsklinik für Nuklearmedizin Anichstraße 35, A-6020 Innsbruck Vorstand: O. Univ.-Prof. Dr. Irene
Steuert die Schilddrüse den Körper?
 Steuert die Schilddrüse den Körper? Die Schilddrüse ist ein hormonproduzierendes Organ, besteht aus einem rechten und linken Lappen und sitzt unterhalb des Kehlkopfes. Aufgaben: für den Energie- und Wärmehaushalt
Steuert die Schilddrüse den Körper? Die Schilddrüse ist ein hormonproduzierendes Organ, besteht aus einem rechten und linken Lappen und sitzt unterhalb des Kehlkopfes. Aufgaben: für den Energie- und Wärmehaushalt
Corinne I. Heitz Die Schilddrüse
 Corinne I. Heitz Die Schilddrüse Funktion, Erkrankungen, Diagnostik und alternativ-medizinische Therapie 2 Wichtiger Hinweis: Die Autorin hat grösste Sorgfalt auf die therapeutischen Angaben verwendet.
Corinne I. Heitz Die Schilddrüse Funktion, Erkrankungen, Diagnostik und alternativ-medizinische Therapie 2 Wichtiger Hinweis: Die Autorin hat grösste Sorgfalt auf die therapeutischen Angaben verwendet.
Schmetterlinge fangen Schilddrüsenfunktionsstörungen und ihre Symptome bei Kindern erkennen. Broschüre für Eltern
 Schmetterlinge fangen Schilddrüsenfunktionsstörungen und ihre Symptome bei Kindern erkennen. Broschüre für Eltern Schmetterlinge fangen Symptome von Schilddrüsenfunktionsstörungen bei Kindern erkennen
Schmetterlinge fangen Schilddrüsenfunktionsstörungen und ihre Symptome bei Kindern erkennen. Broschüre für Eltern Schmetterlinge fangen Symptome von Schilddrüsenfunktionsstörungen bei Kindern erkennen
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
