1. Einführung 1.1. Epidemiologie des Vorhofflimmerns
|
|
|
- Louisa Hofmeister
- vor 6 Jahren
- Abrufe
Transkript
1 1. Einführung 1.1. Epidemiologie des Vorhofflimmerns Das Vorhofflimmern gilt nicht nur als die bereits am längsten bekannteste Herzrhythmusstörung und wird daher auch als der Großvater der Arrhythmien bezeichnet [86], sondern zählt neben der ventrikulären Extrasystolie auch zu den häufigsten Herzrhythmusstörungen, mit denen sich sowohl Krankenhausärzte wie ambulant tätige Ärzte auseinandersetzen müssen. Das VHF ist bei etwa 0,4 % der Gesamtbevölkerung nachzuweisen [69]. Detailiertere Daten zu Prävalenz und Inzidenz des VHF aus einer nichtselektierten Kohorte liefert die Framingham-Studie, in der in den letzten 45 Jahren routinemäßig alle zwei Jahre ein EKG von den Teilnehmern angefertigt wurde und alle Daten von Patienten erfaßt werden konnten, die in das einzige Krankenhaus der Stadt aufgenommen worden sind. Es konnten kardiovaskuläre Risikofaktoren und der kardiovaskuläre Status ebenso erhoben werden wie der weitere Verlauf des VHF. In einem Zeitraum von 30 Jahren wurden 5209 Männer und Frauen, die sich bei Studienbeginn im Alter von 30 bis 62 Jahren befanden, untersucht. Von denen entwickelten 376 Teilnehmer, entsprechend einer Prävalenz von 7,2 %, ein VHF. Die Prävalenz betrug zwischen dem 25. und 35. Lebensjahr 0,2 0,3 %, zwischen dem 55. und 64. Lebensjahr 3 4 % und zwischen dem 62. und 90. Lebensjahr sogar 5 9 %. Auch die Inzidenz stieg deutlich mit dem Alter der Patienten. Dabei waren Männer auffallend häufiger betroffen als Frauen [41]. Demnach ist das VHF nicht nur der Großvater der Arrhythmien, sondern auch die Arrhythmie der Großväter [68]. Ebenfalls durch die Framingham-Studie konnte die Korrelation von Risikofaktoren und der damit einhergehenden Wahrscheinlichkeit, ein VHF zu entwickeln, verifiziert werden. So haben Männer mit einer koronaren Herzkrankheit ein etwa doppelt so hohes Risiko (2,2-fach), ein VHF zu entwickeln. Patienten mit einer hypertensiven Herzkrankheit, die durch elektrokardiographische Hypertrophiezeichen definiert wurde, haben geschlechtsabhängig eine 4 bis 5-fach höhere Inzidenz von VHF. Das deutlich höchste Risiko aber weisen Patienten mit einem rheumatischen Mitralvitium auf. Sie sind im Vergleich zur Normalpopulation zwischen 10 bis 27,5 mal höher gefährdet, ein VHF zu entwickeln. Andere 1
2 Grunderkrankungen, wie zum Beispiel Hyperthyreosen, chronische Lungen- oder Herzmuskelerkrankungen spielen in dieser Kohorte ein quantitativ untergeordnete Rolle [42]. Indirekt bestätigt werden diese Daten durch die Cardiovascular Health Study, in der bei ambulanten Alterspatienten mit VHF eine Koinzidenz kardiovaskulärer Erkrankungen bei 92 % nachweisbar waren [26, 70] Antiarrhythmische Differentialtherapie Die antiarrhythmische Therapie hat sich im Verlauf der letzten 50 Jahre erheblich verändert. Dem behandelnden Arzt standen in den 50-er Jahren nur Chinidin, Digitalisglykoside und Procainamid zur Verfügung [89]. In den nachfolgenden 40 Jahren nahm die Entwicklung von antiarrhythmisch wirksamen Substanzen einen großen Aufschwung, so daß heute mehr als 40 Arzneimittel der Klassifikation der Antiarrhythmika nach Vaughan Wiliams zugeordnet werden können. Nachdem in den 80-er Jahren viele klinische Studien publiziert wurden, in denen die Wirksamkeit der verschiedenen Substanzen bestätigt wurden, stellte die Veröffentlichung der vorläufigen Ergebnisse der CAST-Studie am 30. März 1989 und der anschließende Abbruch der CAST-Studie am 25. April 1989 einen deutlichen Einschnitt in die Bewertung antiarrhythmischer Strategien dar. Trotz vorhandener Mängel im Studiendesign und ohne exakte Analyse der erhobenen Daten, worauf in der Diskussion noch näher eingegangen wird, wurde die antiarrhythmische Therapie als gefährlich und sogar als fahrlässig gewertet und der breiten Öffentlichkeit dargestellt. Da dieses überhastete Procedere zu einer erheblichen Verunsicherung der Patienten führte und viele die Medikation ohne ärztliche Betreuung abbrachen, kam es infolge des Abbruchs wahrscheinlich zu mehr Todesfällen als in der Studie selbst [79]. Auch heute noch zeigen die Auswirkungen der CAST-Studie und der anschließenden Kampagne gegen Antiarrhythmika nicht nur der Klasse I ihre Folgen, so daß die Indikation zur antiarrhythmischen Therapie zurückhaltender gestellt wird, wie auch die Ergebnisse dieser Untersuchung deutlich zeigen. 2
3 Klassifikation der Antiarrhythmika Die allgemein gebräuchlichste Einteilung stammt aus dem Jahre 1969 und wurde von VAUGHAN WILLIAMS inauguriert [103]. Sie basiert im Wesentlichen auf der unterschiedlichen Wirkung der Substanzen auf die transmembranären Ionenströme. Durch HARRISON wurde 1985 die Klasse I der Antiarrhythmika subklassifiziert, da die verschiedenen Substanzen differente Effekte auf die Erregungsleitung und Refraktärität zeigten [31]. Anfang der neunziger Jahre entwickelte eine Arbeitsgruppe der European Society of Cardiology eine neue Einteilung der Antiarrhythmika, basierend auf den Wirkungen der Substanzen bei Arrhythmien [100]. Klinisch konnte diese Einteilung die von VAUGHAN WILLIAMS noch nicht ersetzen. Interessant aber ist der Ansatz, Antiarrhythmika erstens nach ihrer Indikation zu klassifizieren und zweitens eine Vielzahl von antiarrhythmisch wirksamen Substanzen in die Einteilung hinein zu bekommen, wie Digitalis, alpha-adrenerge Blocker, cholinerge Agonisten und Adenosin, die bislang nicht in der VAUGHAN WILLIAMS-Klassifikation Berücksichtigung finden. Klasse I Na + -Kanal-Blocker I A - leitungsverzögernd - automatiehemmend - Zunahme des QT-Intervalls, des Aktionspotentials und der Refraktärzeit Chinidin Procainamid Disopyramid Ajmalin I B - geringe Wirkung auf QRS-Breite und Erregungsleitung - Verkürzung der Repolarisation, der Refraktärität und des QT-Intervalls der Ventrikel - Anhebung der Flimmerschwelle Lidocain Mexiletin Tocainid Phenytoin I C - QRS-Komplex-Verbreiterung und Verlängerung der Erregungsleitung - geringe Effekte auf Repolarisation und Refraktärzeit Flecainid Lorcainid Propafenon 3
4 Klasse II β-rezeptoren-blocker - membranstabilisierende Wirkung - Kardioprotektion durch Hemmung der Katecholamin-induzierten Effekte - elektrophysiologische Wirkung unabhängig von Kardioselektivität und intrinsischer Sympathomimetik Propranolol (unselektiv) Metoprolol (β 1 -selektiv, PAA) Celiprolol (β 1 -selektiv + PAA) Klasse III K + -Kanal-Blocker Klasse IV - Hemmung der schnellen Komponente des K + -Ausstromes - selektive Verlängerung des Aktionspotentials und damit der Refraktärzeit - Wirkung auf alle kardiale Zelltypen Ca ++ -Kanal-Blocker Amiodaron Bretylium* Sotalol (mit β-blockierenden Eigenschaften) - Hemmung des langsamen Ca ++ -Einstromes am Sinus- und AV-Knoten - keine Wirkung auf die Aktionspotentialdauer Verapamil Diltiazem Tabelle 1: Klassifikation der Antiarrhythmika nach VAUGHAN WILLIAMS, Wirkprinzipien und gebräuchlichste Vertreter * Bretylium ist ein quartärnäres Ammoniumsalz; es ist in Deutschland nicht zugelassen und wird in den USA zur Konversion maligner ventrikulärer Tachykardien eingesetzt [4] 4
5 Prognostische Aspekte der Therapie des Vorhofflimmerns Zur Beurteilung der Prognose des VHF ist zunächst die Frage der Ätiologie zu klären. Bei Vorhandensein einer extrakardialen Ursache ist nach deren Beseitigung die Prognose gut. Bei kardialer Ursache hat der Erfolg einer kausalen Therapie großen Einfluß auf die Prognose [2, 43]. Weiterhin von prognostischer Bedeutsamkeit ist die Dauer des Bestehens des VHF, da gerade diese den Erfolg einer Konversion in den Sinusrhythmus und die Wahrscheinlichkeit eines Rezidivs wesentlich mitbestimmt. DITTRICH et al. [20] zeigten anhand von Untersuchungen an Patienten mit einem permanenten VHF, wie stark die Stabilität des Sinusrhythmus nach Konversion von der vorangegangenen Dauer des VHF abhängig ist, wie folgende Grafik zeigt: % < 3 Monate 3-12 Monate > 12 Monate Abbildung 1: Stabilität des Sinusrhythmus nach Konversion von VHF nach 6 Monaten in Abhängigkeit von der Bestehensdauer (nach Dittrich et al. [20], 1989) Von ebenfalls eminenter prognostischer Bedeutung ist die Größe des linken Vorhofes, wobei die kritische Größe bei 55 mm liegt [5, 92]. Zusammenfassend sind nach der aktuellen Literatur die idealen Prädiktoren für eine erfolgreiche Konversion in den Sinusrhythmus: kurze Dauer des VHF, Fehlen einer kardialen 5
6 Grundkrankheit, ein kleiner linker Vorhof und ein jüngerer Patient [102]. Besteht jedoch das VHF länger als ein Jahr oder besteht ein fortgeschrittenes Vitium, eine ischämische oder dilatative Kardiomyopathie oder ist der linke Vorhof größer als 55 mm, so ist langfristig nicht mit einem stabilen Sinusrhythmus zu rechnen [91] Medikamentöse Therapie des Vorhofflimmerns Ist in Abwägung der individuellen prognostischen Parameter des zu therapierenden Patienten das Therapieziel klar definiert, stellt sich nun die Frage, wie man das Ziel am besten erreichen kann. Sprechen die prognostischen Faktoren für einen Konversionsversuch, sollte zunächst geklärt werden, inwieweit die Arrhythmie hämodynamisch wirksam wird und wie stark der Patient durch die Wiederherstellung des Sinusrhythmus hämodynamisch profitiert. Hier sollte auch bedacht werden, daß gerade bei länger bestehendem VHF die Erholung der mechanischen Vorhofkontraktion der Wiederherstellung des Sinusrhythmus mit einer Latenz von einigen Wochen folgt und somit die hämodynamische Verbesserung nach Kardioversion erst nach einigen Wochen im vollem Umfang zum Tragen kommt [34]. Besteht primär keine Einschränkung der kardialen Pumpfunktion, kann ein medikamentöser Rhythmisierungsversuch unternommen werden. Zur medikamentösen Konversion stehen heute Antiarrhythmika der Klasse IA, wie das Chinidin und das Disopyramid, neuere Antiarrhythmika der Klasse IC, wie das Flecainid und das Propafenon und der Klasse III, wie das Amiodaron und das Sotalol zur Verfügung. Modifiziert nach Steinbeck [91] gibt Abbildung 2 einen Überblick über die Effektivität der genannten antiarrhythmisch wirksamen Substanzen bei der Konversion von Vorhofflimmern. Ein Vergleich der verschiedenen Studien ist jedoch nur eingeschränkt möglich, da sich die einzelnen Untersuchungen hinsichtlich der Patientenpopulationen, der Studiendauer, der Kriterien für die Wirksamkeit bzw. Unwirksamkeit und der Studienanlage (retrospektiv, prospektiv, kontrolliert oder unkontrolliert) unterscheiden. Es wurden Konversionsraten bis über 90 % unter der oralen Gabe von Chinidin und Flecainid beobachtet. Die orale Gabe von Chinidin scheint dabei etwas wirksamer zu sein, wobei die kombinierte orale Gabe von Chinidin und Verapamil eine höhere Wirksamkeit besitzen soll [8, 40]. Die Wirksamkeit der 6
7 fixen Arzneimittelkombination Chinidin/Verapamil (Cordichin ) wird zwar durch eine Arbeit von TRAPPE und PFITZNER [101] wahrscheinlich gemacht, jedoch sind seitens der Arzneimittelkommission der deutschen Ärzteschaft und des BfArM schwerwiegende Bedenken bezüglich der Sicherheit von Cordichin geäußert worden. Letztlich muß der Stellenwert dieser Kombination durch neue prospektive, randomisierte Studien belegt werden, die wohl bereits initiiert sind, deren Ergebnisse aber noch nicht vorliegen. Bei dringendlicher Indikation für die kombinierte Anwendung von Chinidin und Verapamil sollten die beiden Komponenten gezielt als Einzelsubstanzen eingesetzt werden, wie z. B. bei neu aufgetretenem VHF mit rascher Kammerüberleitung Verapamil und dann zur Konversion Verapamil. Sowohl Kalziumantagonisten als auch Herzglykoside und Betarezeptorenblocker sollen zur Terminierung des VHF ineffektiv sein [8]. Amiodaron Sotalol Propafenon Flecainid Disopyramid Chinidin Konversionsraten in % Abbildung 2: Übersicht über die Effektivität der oralen Antiarrhythmika zur Konversion von VHF. Angegeben sind die Streubereiche der Konversionsraten der vorhandenen Studien zu den einzelnen Antiarrhythmika (Mod. nach Steinbeck [91]) Ein viel größeres Problem als die Konversion des VHF in den Sinusrhythmus stellt die Aufrechterhaltung desselben dar. Eine empfehlende Reihung der verschiedenen Antiarrhythmika ist mangels kontrollierter Studien bisher nicht möglich. Die Entscheidung zur Verwendung der jeweiligen Substanz ist gerade bei der Rezidivprophylaxe abhängig von 7
8 der Ätiologie des VHF. Bei Patienten ohne strukturelle Herzkrankheit sollen die neueren Klasse IC Antiarrhythmika Mittel der Wahl sein, insbesondere das Flecainid, das zur Sekundärprävention eher niedrig dosiert werden kann [5]. Bei Vorliegen struktureller Herzkrankheiten sind die Klasse-III-Antiarrhythmika indiziert. Sotalol ist wegen seiner betablockierenden Eigenschaften vor allem bei Postinfarktpatienten und Amiodaron auf Grund seiner geringen negativ inotropen Wirkung bei herzinsuffizienten Patienten einsetzbar. Zur sekundärpräventiven Therapie mit dem Klasse IA-Arrhythmikum Chinidin liegen traditionell die meisten Erfahrungen und demzufolge die meisten Studien mit hohen Fallzahlen vor. Die mannigfaltigen unerwünschten Effekte schränken aber die Anwendung von Chinidin ein. Insbesondere die proarrhythmische Potenz infolge Generierung von Torsade-de-pointes-Tachykardien stellt ein gravierendes Risiko dar [5]. Vor einer Konversion sollte anamnestisch immer geklärt werden, wie lange das VHF bereits existiert. Besteht die Rhythmusstörung bereits länger als zwei Tage oder läßt sich der Beginn mangels klinischer Sensationen nicht genau eruieren, sollte vor einem Konversionsversuch, sei es elektrisch oder medikamentös, eine effektive Antikoagulation über einen Zeitraum von mindestens drei Wochen erfolgen [5, 51]. Die antikoagulative Therapie soll nach der Konversion über mindestens vier Wochen fortgeführt werden [54]. Die Frage, ob durch den Ausschluß eines intrakardialen Thrombus mittels transoesophagealer Echokardiographie auf eine Antikoagulation vor Konversion verzichtet werden kann, ist gegenwärtig noch Gegenstand der Diskussion [37, 68, 70]. Die Entscheidung zur Langzeitantikoagulation muß in Abwägung der individuellen Risikofaktoren der einzelnen Patienten sowohl hinsichtlich des Auftretens eines embolischen Geschehens als auch für das Auftreten hämorrhagischer Zwischenfälle, insbesondere der zerebralen Massenblutung erfolgen. Patienten mit einer malignen oder schwer einstellbaren Hypertonie, mit Diabetes mellitus und Patienten höheren Alters (> 65 Jahren) haben ein erhöhtes Embolierisiko [3]. Voraussetzung für eine sichere Antikoagulationstherapie ist eine gute ärztliche Führung mit engmaschigen, regelmäßigen Kontrollen der Prothrombinzeit nach QUICK oder nach der INR [107]. Frühere Annahmen, daß auch eine low-dose -Antikoagulation ausreichenden Schutz vor thromboembolischen Ereignissen bietet, konnten nicht bestätigt werden. Demnach wird für die Intensität der Antikoagulation heute empfohlen, den INR-Wert auf 2,0-3,0 anzuheben [46, 107]. Die Effektivität der Antikoagulation war nach den fünf primären 8
9 Präventionsstudien (AFASAK [71], BAATAF [88], CAFA [13], SPAF 1 [95], SPINAF [22]) bezüglich der Risikoreduktion für Schlaganfälle bzw. systemischer Embolien von 5,0 % auf 1,7 % pro Jahr hochsignifikant. Isoliert betrachtet scheint das Ergebnis geringfügig, wenn man 100 Patienten über ein Jahr behandeln muß, um 3 von 5 Thromboembolien zu verhindern. Die Sichtweise ändert sich jedoch, wenn man diese Zahlen auf eine ganze Bevölkerung hochrechnet. So beträgt beispielsweise die Prävalenz von VHF in den USA 0,89 % der Gesamtbevölkerung. Das sind absolut betrachtet ca. 2,2 Millionen Erkrankte, von denen man bei Fällen pro Jahr eine Embolie verhindern könnte [107]. Für Deutschland dürfte die Relation ähnlich gelagert sein. Somit sollte der individuelle Nutzen einerseits und der ökonomisch-gesundheitspolitische Aspekt andererseits den Aufwand der Antikoagulation bei Patienten mit VHF rechtfertigen. Sind im Versuch, den Sinusrhythmus wiederherzustellen bzw. zu erhalten, die durchgeführten Maßnahmen gescheitert oder ist die Wiederherstellung bzw. Aufrechterhaltung des Sinusrhythmus nicht möglich, sollte das Ziel einer medikamentös antiarrhythmischen Therapie die Normalisierung der Kammerfrequenz sein. Differentialtherapeutisch stehen bei Vorliegen einer Tachyarrhythmie verschiedene Substanzen zur Verfügung, die eine negativ dromotrope Wirkung auf den AV-Knoten haben. Dazu zählen Kalziumantagonisten vom Verapamil-Typ, Herzglykoside und Betarezeptorenblocker. Die Wahl des entsprechenden Pharmakons ist abhängig von der Akuität bzw. der hämodynamischen Stabilität zum einem, und zum anderen von den Begleiterkrankungen der Rhythmusstörung. Besteht eine schnelle atrioventrikuläre Überleitung mit hohen Kammerfrequenzen, wird die kontrolliert langsame intravenöse Applikation von 5 10 mg Verapamil empfohlen. Ebenfalls gut geeignet soll die Kombination aus Verapamil und Digitalis sein, wobei der verzögerte Wirkungseintritt des Digitalis durch das Verapamil ausgeglichen wird. Die Kombination von Verapamil und Betarezeptorenblockern soll Ausnahmefällen vorbehalten sein und bedarf einer strengen Blutdruck- und Frequenzkontrolle, da es nicht selten zu starken Blutdruckabfällen und hochgradigen AV-Blockierungen kommen kann [5, 27, 74, 91]. Bei Patienten mit einer Herzinsuffizienz ist Digitalis Mittel der Wahl. Es kann jedoch hierunter, insbesondere unter Belastung, zu inadäquat hohen Frequenzanstiegen kommen [91], die sich durch die Kombination mit einem retardierten Verapamil-Präparat vermeiden lassen. Im besonderen Maße werden Betarezeptorenblocker für die Frequenzkontrolle sowohl 9
10 in Ruhe als auch unter Belastung eingesetzt. Ihr Hauptindikationsgebiet sind die arterielle Hypertonie, die koronare Herzkrankheit und die Hyperthyreose [5]. Sind die pharmakologischen Rhythmisierungsversuche gescheitert, sind unter Umständen nicht-medikamentöse Behandlungsmethoden angezeigt, auf die im folgenden Kapitel eingegangen werden soll Nicht-medikamentöse Therapie des Vorhofflimmerns Die wichtigste nicht-medikamentöse Therapieform ist die externe elektrische R-Zackengetriggerte Kardioversion [57]. Sie kann bei neu aufgetretenem VHF (< 3 Tagen) und bei antikoagulierten Patienten (> 3 Wochen) eingesetzt werden [29] und führt in etwa 90 % der Fälle zur Konversion in den Sinusrhythmus [37, 51]. Bei Erfolglosigkeit kann als ultima ratio eine interne elektrische Konversion erfolgen, beispielsweise im Rahmen einer elektophysiologischen Untersuchung. Diese soll in nahezu 100 % einen Sinusrhythmus wiederherstellen [37, 38]. Die klinische Bedeutung der implantierbaren atrialen Defibrillatoren ist zur Zeit noch nicht absehbar. Ihr Einsatz beschränkt sich auf Studienpopulationen spezieller kardiologischer Zentren [36, 38, 39, 55]. Die Möglichkeiten der Schrittmachertherapie bei Patienten mit VHF sind vielfältig. Sie sollen zum einem indiziert sein bei Patienten mit dauerhaft oder intermittierenden höhergradigen AV-Blockierungen und bei Sinusknotenfunktionsstörungen, um Synkopen oder Schwindelanfälle zu beseitigen [12, 19, 50, 80]. Dieses symptomatische Verfahren beeinflußt die Prognose nicht. Demgegenüber steht die sekundärprophylaktische Schrittmachertherapie. Durch eine permanente überphysiologische atriale Stimulation (80-90/min) soll die atriale Leitungszeit so verkürzt werden, daß die Entstehung von Mikro-Reentry-Mechanismen supprimiert wird. Über ähnliche Prinzipien versucht die bifokale und die biatriale Stimulation das Wiederauftreten von VHF zu verhindern. Diese Verfahren sollen der Generierung von intermittierendem VHF in permanentes oder chronisches VHF entgegenwirken und damit die Prognose der Stabilität des Sinusrhythmus verbessern [83, 84]. Ebenfalls eine Indikation findet der Schrittmacher mit ventrikulärer Stimulation nach Radiofrequenz-Ablation des AV-Knotens. Sie ist indiziert bei Patienten mit 10
11 therapieresistentem VHF und schneller atrioventrikulärer Überleitung und konsekutiven Kammertachykardien. Aufgrund der Irreversibilität und des verstümmelnden Charakters dieser Methode [80] und der Weiterentwicklung moderner Ablationstechniken wird zunehmend eine AV-Knoten-Modulation versucht, wobei die effektive Refraktärzeit des AV- Knotens um mindestens 50 ms verlängert wird. Dadurch sollen Kammertachykardien infolge schneller atrioventrikulärer Überleitung verhindert werden [73]. Eine kurative Ablation von VHF hat sich trotz intensiver Bemühungen noch nicht etablieren können [106]. Auch arrhythmiechirurgische Methoden zur Beseitigung des VHF, wie z.b. die Cox-Maze- Operation, konnten sich bisher nicht durchsetzen, da sie nur in Verbindung mit Klappenersatzoperationen durchgeführt werden [14, 15, 16, 67] Fragestellung Das VHF beruht auf sehr komplexen und damit komplizierten Mechanismen, deren elektrophysiologischen Grundlagen bisher nicht vollständig aufgeklärt werden konnten [1]. Angesichts der vielfältigen therapeutischen Ansätze mit nicht immer eindeutigen Vorteilen des einen oder anderen Verfahrens, wird die Therapie oft problematisch sein müssen. Somit verwundert es nicht, daß nach unserer Recherche bislang keine offizielle Leitlinie zur Therapie des VHF existiert. Von einer Leitlinie kann dann gesprochen werden, wenn die gegebenen Therapieanleitungen sich an Kriterien der evidence based medicine ausrichten und entsprechend aus Metaanalysen, kontrollierten klinischen Prüfungen oder Delphianalysen stammen. Auf Konsensuskonferenzen beruhende Empfehlungen haben dagegen eine vergleichsweise niedrigere Validität [33, 9]. Mangels derartiger Leitlinien ist die Ärzteschaft weiterhin auf Publikationen einzelner Expertenmeinungen angewiesen. Zwar existieren solche, wie in der Einleitung und später in der Diskussion aufgezeigt, vielfältige; dennoch dürfte die Verbindlichkeit dieser Empfehlungen nicht allzu hoch sein, zumal es nicht selten schwer fällt, nachzuvollziehen, auf welchen Grundlagen sie beruhen [33]. 11
12 Zielstellung dieser Dissertationsarbeit war es, durch eine direkte Befragung von niedergelassenen Allgemeinmedizinern, Internisten und Kardiologen zu ergründen, wie im ambulanten Bereich die Therapie des VHF durchgeführt wird und in welchem Maße sich die Ärzteschaft durch die Ergebnisse besonders der CAST-Studie in ihren Verschreibungsgewohnheiten von Antiarrhythmika hat beeinflussen bzw. verunsichern lassen und in welchem Umfang sie den Ergebnissen moderner Studien Rechnung trägt. Dazu sollte insbesondere untersucht werden: - wie häufig ambulant medikamentöse Konversionen von VHF durchgeführt werden (Frage 1) - welche Vorbedingungen des Patienten hinsichtlich der Dauer der Arrhythmieanamnese (Frage 2), dem Grad der Herzinsuffizienz (Frage 4) und der Stabilität des Sinusrhythmus (Frage 5) akzeptiert werden und welche Sicherheitsvorkehrungen zur Vermeidung von Komplikationen getroffen werden (Fragen 3 und 6) - ferner sollte geprüft werden, warum (Fragen 9.1. und 12.1.) welche Antiarrhythmika zur Konversion (Frage 8), zur Rezidivprophylaxe (Frage 14), und welche Substanzen zur Bremsung der atrioventrikulären Überleitung bei Tachyarrhythmien genutzt werden (Frage 8) - ferner schien die Klärung der Frage nach der Zeitdauer bis zum Abbruch eines erfolglosen medikamentösen Konversionsversuches (Frage 10) und die Planung von alternativen Behandlungsverfahren, wie eine Elektrokonversion (Fragen 11 und 12) und deren Vorbereitung (Frage 11.1.) bzw. alternativen aggressiven Verfahren (Frage 16) interessant - es sollte weiterhin geprüft werden, wie im ambulanten Bereich auf das Embolierisiko bei chronischem VHF reagiert wird (Fragen 13 und 14) - als ergänzende Information wurde gefragt, nach welchem Meinungsbildner das Therapiekonzept ausgerichtet wird - schließlich sollte die letzte Frage (Frage 18) nach der geschätzten Häufigkeit der zugrunde liegenden Erkrankung des VHF Aufschluß geben, in welchem Maß in den vergangenen Jahren ein Wandel der Ätiologie der Erkrankung eingetreten ist. 12
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Die Bedeutung der Kardioversion bei Vorhofflimmern
 AMB 2003, 37, 65 Die Bedeutung der Kardioversion bei Vorhofflimmern Zusammenfassung: Bei kardiopulmonal stabilen Patienten mit neu aufgetretenem Vorhofflimmern (VF) muß nicht in jedem Fall ein Sinusrhythmus
AMB 2003, 37, 65 Die Bedeutung der Kardioversion bei Vorhofflimmern Zusammenfassung: Bei kardiopulmonal stabilen Patienten mit neu aufgetretenem Vorhofflimmern (VF) muß nicht in jedem Fall ein Sinusrhythmus
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer
 Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
4. Diskussion Einleitung
 4. Diskussion 4.1. Einleitung Die Strategien in der Behandlung von Herzrhythmusstörungen, insbesondere von supraventrikulären Tachyarrhythmien, haben sich in den letzten 15 Jahren gewandelt. Wie bereits
4. Diskussion 4.1. Einleitung Die Strategien in der Behandlung von Herzrhythmusstörungen, insbesondere von supraventrikulären Tachyarrhythmien, haben sich in den letzten 15 Jahren gewandelt. Wie bereits
Inhaltsverzeichnis. 2.1 Epidemiologie Prognose Literatur... 14
 Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE
 HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen?
 AMB 2000, 34, 89 Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen? Zusammenfassung: Patienten mit stabilem Vorhofflimmern haben unter adäquater Kontrolle der Herzfrequenz und unter effektiver Thromboembolie-
AMB 2000, 34, 89 Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen? Zusammenfassung: Patienten mit stabilem Vorhofflimmern haben unter adäquater Kontrolle der Herzfrequenz und unter effektiver Thromboembolie-
Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer
 Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
INHALT ABBILDUNGSLISTE 11 VORWORT 13
 INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
Arbeitsblatt Metaanalyse von Therapiestudien
 Arbeitsblatt Metaanalyse von Therapiestudien Was ist die Studienfrage? Sind die Ergebnisse der Studie gültig? 1. Wird eine genaue klinische Frage formuliert? Patienten? Risikofaktoren/Expositionen? Endpunkte?
Arbeitsblatt Metaanalyse von Therapiestudien Was ist die Studienfrage? Sind die Ergebnisse der Studie gültig? 1. Wird eine genaue klinische Frage formuliert? Patienten? Risikofaktoren/Expositionen? Endpunkte?
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK
 Vorhofflimmern Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK Vorhofflimmern (VHF) ist die häufigste supraventrikuläre Rhythmusstörung und kann paroxysmal oder chronisch auftreten. Insbesondere
Vorhofflimmern Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK Vorhofflimmern (VHF) ist die häufigste supraventrikuläre Rhythmusstörung und kann paroxysmal oder chronisch auftreten. Insbesondere
Vorhofflimmern 2014 Zürcher Update Innere Medizin
 Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Vorwort 13. Auftakt 15. »Arbeitsplatz«Herz 21
 Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt
 ! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Vorhofflimmern Wann Katheterablation?
 Vorhofflimmern Wann Katheterablation? Georgios Evangelidis Kardiologie-Elektrophysiologie Martha-Maria KH-Nürnberg Vorhofflimmern Supraventrikuläre Tachykardie mit unkoordinierter atrialen Erregung und
Vorhofflimmern Wann Katheterablation? Georgios Evangelidis Kardiologie-Elektrophysiologie Martha-Maria KH-Nürnberg Vorhofflimmern Supraventrikuläre Tachykardie mit unkoordinierter atrialen Erregung und
4.1 AV-Zeitverlängerung nach atrialer Stimulation
 41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
Schmal-QRS-Komplex Tachykardien. Prof. Dr. med Stefan Weber
 Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Antiarrhythmika. Dr. med. Frank Scherff
 Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Vorhofflimmern und seine Behandlung. A. Schuchert, Med. Klinik, Neumünster
 Vorhofflimmern und seine Behandlung A. Schuchert, Med. Klinik, Neumünster Was ist Vorhofflimmern? Was ist Vorhofflimmern? Sehr rasch aufeinander folgende, nicht geordnete Vorhofimpulse, die unregelmäßig
Vorhofflimmern und seine Behandlung A. Schuchert, Med. Klinik, Neumünster Was ist Vorhofflimmern? Was ist Vorhofflimmern? Sehr rasch aufeinander folgende, nicht geordnete Vorhofimpulse, die unregelmäßig
Vorhofflimmern Vorhofflattern
 Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie Bearbeitet von J Neuzner, H.F Pitschner erweitert, überarbeitet 2006. Buch. xxi, 430 S. Hardcover ISBN 978 3 7985 1506 2 Format (B x L): 20,3
Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie Bearbeitet von J Neuzner, H.F Pitschner erweitert, überarbeitet 2006. Buch. xxi, 430 S. Hardcover ISBN 978 3 7985 1506 2 Format (B x L): 20,3
Bradykarde Herzrhythmusstörungen. Reizbildung im Sinusknoten. Reizbildung und Erregungsleitung: Sinusknoten
 Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Der Notfall-Patient mit Rhythmusstörungen. Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz
 Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation
 Ablation bei Vorhofflimmern Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation Münster (26. Juni 2013) - Bei einer Katheterablation von Vorhofflimmern werden die Pulmonalvenen durch lineare
Ablation bei Vorhofflimmern Gap-AF Studie hilft bei Optimierung der Pulmonalvenenisolation Münster (26. Juni 2013) - Bei einer Katheterablation von Vorhofflimmern werden die Pulmonalvenen durch lineare
Update. Behandlung des Vorhofflimmerns. AZA 9500 Wil ISSN
 AZA 9500 Wil ISSN 1010-5409 Jahrgang 24 Nummer 11/2002 Behandlung des Vorhofflimmerns (P. Ritzmann)... 41 Bei der Behandlung eines Vorhofflimmerns ist es wichtig, die Kammerfrequenz unter Kontrolle zu
AZA 9500 Wil ISSN 1010-5409 Jahrgang 24 Nummer 11/2002 Behandlung des Vorhofflimmerns (P. Ritzmann)... 41 Bei der Behandlung eines Vorhofflimmerns ist es wichtig, die Kammerfrequenz unter Kontrolle zu
SV Rhythmusstörungen-Definitionen. Vorhof-Frequenz. Vorhoftachykardie 140-280 min
 SV Rhythmusstörungen-Definitionen Vorhof-Frequenz Vorhofflimmern Vorhofflattern 350-600 min 220-350 min Vorhoftachykardie 140-280 min paroxysmales VHF persistierendes VHF permanentes VHF lone fibrillation
SV Rhythmusstörungen-Definitionen Vorhof-Frequenz Vorhofflimmern Vorhofflattern 350-600 min 220-350 min Vorhoftachykardie 140-280 min paroxysmales VHF persistierendes VHF permanentes VHF lone fibrillation
Herzrhythmusstörungen
 Herzrhythmusstörungen Die Bedeutung der Pharmakotherapie 4. Zentralschweizer Kardiologie Symposium 11.05.2017 Yves Suter, Leitender Arzt Medizin, LUKS Wolhusen Die beruhigende Nachricht zu Beginn heavy
Herzrhythmusstörungen Die Bedeutung der Pharmakotherapie 4. Zentralschweizer Kardiologie Symposium 11.05.2017 Yves Suter, Leitender Arzt Medizin, LUKS Wolhusen Die beruhigende Nachricht zu Beginn heavy
Tabelle 1. Ursachen des Vorhofflimmerns (VHF).
 Primary 2003;3:785 789 Vorhofflimmern Juan Sztajzel, Hans Stalder Einleitung Das Vorhofflimmern (VHF) ist eine häufige supraventrikuläre Arrhythmie. Ihre Prävalenz in der erwachsenen Bevölkerung liegt
Primary 2003;3:785 789 Vorhofflimmern Juan Sztajzel, Hans Stalder Einleitung Das Vorhofflimmern (VHF) ist eine häufige supraventrikuläre Arrhythmie. Ihre Prävalenz in der erwachsenen Bevölkerung liegt
Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie
 Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie Fritz Freihoff Kaiser Franz Josef-Spital Wien VT oder SVT mit Faszikelblock? Nomenklatur Systematik der Kammertachykardie Notfalltherapie
Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie Fritz Freihoff Kaiser Franz Josef-Spital Wien VT oder SVT mit Faszikelblock? Nomenklatur Systematik der Kammertachykardie Notfalltherapie
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2)
 Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz
 Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
2. Patienten und Methoden
 Seite 13 2. Patienten und Methoden 2.1. Behandlungsablauf Das Studienprotokoll wurde durch die Ethikkommission der Freien Universität Berlin genehmigt. Jeder Patient erhielt innerhalb von 4 Wochen vor
Seite 13 2. Patienten und Methoden 2.1. Behandlungsablauf Das Studienprotokoll wurde durch die Ethikkommission der Freien Universität Berlin genehmigt. Jeder Patient erhielt innerhalb von 4 Wochen vor
SPORT und VHFlimmern. EKG und Spirometrie
 SPORT und VHFlimmern 54 jähriger Patient ehemaliger Radprofi (Leistungs- und Trainingsumfang) Ruhepuls 55/min; maximaler Puls 184/min seit Dezember 2016 bei Ergometertraining um 200 Watt Frequenzsprung
SPORT und VHFlimmern 54 jähriger Patient ehemaliger Radprofi (Leistungs- und Trainingsumfang) Ruhepuls 55/min; maximaler Puls 184/min seit Dezember 2016 bei Ergometertraining um 200 Watt Frequenzsprung
Nicht selektive β- Sympatholytika
 Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Vorhofflimmern - Schlaganfall. 24. Salzburger Herztag
 Vorhofflimmern - Schlaganfall 24. Salzburger Herztag 01.10.2011 Erregungsleitung im Herzen Der normale Herzrhythmus Vorhofflimmern Sinusknoten AV- Knoten Vorhöfe rechter Vorhof linker Vorhof Kammern rechte
Vorhofflimmern - Schlaganfall 24. Salzburger Herztag 01.10.2011 Erregungsleitung im Herzen Der normale Herzrhythmus Vorhofflimmern Sinusknoten AV- Knoten Vorhöfe rechter Vorhof linker Vorhof Kammern rechte
Neu aufgetretenes Vorhofflimmern in der Notaufnahme. Markus Wehler Zentrale Notaufnahme Klinikum Augsburg
 Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld
 Herzrhythmusstörungen auf der Intensivstation Wie gehe ich vor? 6.12.2017 Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld Häufigkeit von
Herzrhythmusstörungen auf der Intensivstation Wie gehe ich vor? 6.12.2017 Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld Häufigkeit von
Herzstolpern. Christian Sticherling Kardiologie USB. medart basel `15
 Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT B4
 Edoxaban Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT 23.02.2016 B4 Zugelassenes Anwendungsgebiet 1 : Prophylaxe von Schlaganfällen und systemischen
Edoxaban Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT 23.02.2016 B4 Zugelassenes Anwendungsgebiet 1 : Prophylaxe von Schlaganfällen und systemischen
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen?
 MHHas Rhythm 02.12.2017 Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen? CRT Baroreflexaktivierung Linksschenkelblock Vorhofflimmern erhöhter Sympathikotonus Herzinsuffizienz (HFrEF)
MHHas Rhythm 02.12.2017 Möglichkeiten der Devicetherapie bei Herzinsuffizienz Was für wen? CRT Baroreflexaktivierung Linksschenkelblock Vorhofflimmern erhöhter Sympathikotonus Herzinsuffizienz (HFrEF)
Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren
 Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren Prof. Dr. Bernhard Zrenner Medizinische Klinik I Krankenhaus Landshut-Achdorf Lehrkrankenhaus der Technischen Universität München
Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren Prof. Dr. Bernhard Zrenner Medizinische Klinik I Krankenhaus Landshut-Achdorf Lehrkrankenhaus der Technischen Universität München
Vorhofflimmern : Neue Behandlungsmöglichkeiten?
 Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Vorhofflimmern
 Vorhofflimmern Definition: Vorhofflimmern (VHF) Häufigste supraventrikuläre Herzrhythmusstörung im Erwachsenenalter (20-30%) Hämodynamisch gesehen bedeutet Vorhofflimmern = Vorhofstillstand Bei Patienten
Vorhofflimmern Definition: Vorhofflimmern (VHF) Häufigste supraventrikuläre Herzrhythmusstörung im Erwachsenenalter (20-30%) Hämodynamisch gesehen bedeutet Vorhofflimmern = Vorhofstillstand Bei Patienten
Neue Aspekte des Vorhofflimmerns ffli Dienstagabend Dienstagaben -Fortbildung Fortbildung Spital Wil 21. Oktober 2003
 Neue Aspekte des Vorhofflimmerns Dienstagabend-Fortbildung Spital Wil 21. Oktober 2003 Prävalenz: 1% im Alter von über 60 Jahren 5% im Alter von über 69 Jahren Frauen häufiger betroffen Im Alter von über
Neue Aspekte des Vorhofflimmerns Dienstagabend-Fortbildung Spital Wil 21. Oktober 2003 Prävalenz: 1% im Alter von über 60 Jahren 5% im Alter von über 69 Jahren Frauen häufiger betroffen Im Alter von über
Moderne Antikoagulations - Behandlung
 Kardiologie in Klinik und Praxis 17. Bielefelder Seminar über aktuelle Fragen in der Kardiologie Moderne Antikoagulations - Behandlung Autor: Dr. med. Christian Leuner 5. Februar 2000 Stadthalle Bielefeld
Kardiologie in Klinik und Praxis 17. Bielefelder Seminar über aktuelle Fragen in der Kardiologie Moderne Antikoagulations - Behandlung Autor: Dr. med. Christian Leuner 5. Februar 2000 Stadthalle Bielefeld
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007
 Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007 Prof. Dr. Torsten Strohmeyer NIS haben hohe medizinische Bedeutung Nicht-interventionelle Studien
Erkenntnisse aus nicht-interventionellen Studien (NIS) und Transparenz Pressekonferenz des VFA 23. April 2007 Prof. Dr. Torsten Strohmeyer NIS haben hohe medizinische Bedeutung Nicht-interventionelle Studien
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen. Pathophysiologie. Tachykardie Pathophysiologie: Reentry
 Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
EKG Bradykardie AV Blockierungen
 EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
Überblick Katheterablation: Was geht, was geht nicht?
 Überblick Katheterablation: Was geht, was geht nicht? Burghard Schumacher Westpfalz-Klinikum Kaiserslautern 1 Wir können...(1) uns mit Kathetern im gesamten Herzen bewegen nacheinander das elektrische
Überblick Katheterablation: Was geht, was geht nicht? Burghard Schumacher Westpfalz-Klinikum Kaiserslautern 1 Wir können...(1) uns mit Kathetern im gesamten Herzen bewegen nacheinander das elektrische
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Dossierbewertung A14-26 Version 1.0 Empagliflozin Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Empagliflozin gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Empagliflozin gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
Dresden. Bezirksgeschäftsstelleninformation 01/ Informationen aus dem Bereich Abrechnung 2 Organisation Mitteilungen und Festlegungen 2
 Beilage zu den Mitteilungen Heft 02/2007 Bezirksgeschäftsstelleninformation 01/2007 Inhalt Seite 1 Informationen aus dem Bereich Abrechnung 2 Organisation Mitteilungen und Festlegungen 2 2 Informationen
Beilage zu den Mitteilungen Heft 02/2007 Bezirksgeschäftsstelleninformation 01/2007 Inhalt Seite 1 Informationen aus dem Bereich Abrechnung 2 Organisation Mitteilungen und Festlegungen 2 2 Informationen
Zusammenfassung. 5 Zusammenfassung
 5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz
 Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz I. Einführung Die Herzinsuffizienz ist ein Krankheitsbild, das in den letzten Jahrzehnten immer häufiger festgestellt
Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz I. Einführung Die Herzinsuffizienz ist ein Krankheitsbild, das in den letzten Jahrzehnten immer häufiger festgestellt
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof
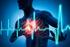 Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Grenzen und Möglichkeiten der AV-Knoten-Ablation Neue Aspekte im Zeitalter der kurativen Vorhofflimmer-Ablation und der biventrikulären Stimulation
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 600692-0 Fax: 0211 600692-10 mail : info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 600692-0 Fax: 0211 600692-10 mail : info@dgk.org Pressestelle:
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN
 MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
Vorhofflimmern. Florian Hintringer Tiroler Ärztetage 2018
 Vorhofflimmern Florian Hintringer Tiroler Ärztetage 2018 Benjamin EJ et al.; Circulation 1998; 98: 946 Vorhofflimmern Mortalität Vorhofflimmern to do list Schutz vor Kardioembolie Rhythmus- oder Frequenzkontrolle
Vorhofflimmern Florian Hintringer Tiroler Ärztetage 2018 Benjamin EJ et al.; Circulation 1998; 98: 946 Vorhofflimmern Mortalität Vorhofflimmern to do list Schutz vor Kardioembolie Rhythmus- oder Frequenzkontrolle
AMB 2014, 48, 35. Neues zur Therapie bei Vorhofflimmern
 AMB 2014, 48, 35 Neues zur Therapie bei Vorhofflimmern Die US-amerikanischen kardiologischen Fachgesellschaften haben kürzlich auf 123 Seiten neue Richtlinien zur Behandlung des Vorhofflimmerns (VHF) publiziert
AMB 2014, 48, 35 Neues zur Therapie bei Vorhofflimmern Die US-amerikanischen kardiologischen Fachgesellschaften haben kürzlich auf 123 Seiten neue Richtlinien zur Behandlung des Vorhofflimmerns (VHF) publiziert
Wenn das Herz galoppiert: Die absolute Arrhythmie bei Vorhofflimmern (VHF)
 G. Werner Wenn das Herz galoppiert: Die absolute Arrhythmie bei Vorhofflimmern (VHF) Update 2012 der Leitlinien der Europäischen Gesellschaft der Kardiologie (ES) Empfehlungsgrad, Evidenzgrad Typen von
G. Werner Wenn das Herz galoppiert: Die absolute Arrhythmie bei Vorhofflimmern (VHF) Update 2012 der Leitlinien der Europäischen Gesellschaft der Kardiologie (ES) Empfehlungsgrad, Evidenzgrad Typen von
Atriale und ventrikuläre Arrhythmie Wann an Ablation denken?
 Bayerischer Internisten Kongress 20.-21.Oktober 2018, München Atriale und ventrikuläre Arrhythmie Wann an Ablation denken? Christopher Reithmann Medizinische Klinik I Kardiologie und Intern. Intensivmedizin
Bayerischer Internisten Kongress 20.-21.Oktober 2018, München Atriale und ventrikuläre Arrhythmie Wann an Ablation denken? Christopher Reithmann Medizinische Klinik I Kardiologie und Intern. Intensivmedizin
Haben wir denn Rhythmusstörungen auf der Intenisivsta7on? Häufigkeit. Ursachen für Arrhythmien
 Haben wir denn Rhythmusstörungen auf der Intenisivsta7on? georg.delle-karth@wienkav.at Häufigkeit Bei 5-30% aller kri7sch Kranken treten bedeutsame Herzrhythmusstörungen auf Ursachen für Arrhythmien 1
Haben wir denn Rhythmusstörungen auf der Intenisivsta7on? georg.delle-karth@wienkav.at Häufigkeit Bei 5-30% aller kri7sch Kranken treten bedeutsame Herzrhythmusstörungen auf Ursachen für Arrhythmien 1
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
4 Grundlagen der elektrischen Vorgänge am Herzen
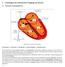 4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen.
 Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
KURS - SEMINAR. Pharmakologie und Toxikologie für Pharmazeuten
 KURS - SEMINAR Pharmakologie und Toxikologie für Pharmazeuten - ANTIARRHYTHMIKA - Dieter J. Hafner ( SS 2008 ) hafner@uni-duesseldorf.de 21.05.2008 KURS: Antiarrhythmika (D.Hafner) 1 Download HHU - Homepage
KURS - SEMINAR Pharmakologie und Toxikologie für Pharmazeuten - ANTIARRHYTHMIKA - Dieter J. Hafner ( SS 2008 ) hafner@uni-duesseldorf.de 21.05.2008 KURS: Antiarrhythmika (D.Hafner) 1 Download HHU - Homepage
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Fälle aus dem Rhythmologischen Alltag. Firat Duru Universitäres Herzzentrum Zürich
 Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Der Patient mit akuter Herzrhythmusstörung. Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie
 Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Herzrhythmusstörungen. Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs
 Herzrhythmusstörungen Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs 39 Herzrhythmusstörungen Vorhofflimmern Vorhofflattern Vorhoftachykardien Kammerarrhythmien
Herzrhythmusstörungen Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs 39 Herzrhythmusstörungen Vorhofflimmern Vorhofflattern Vorhoftachykardien Kammerarrhythmien
2. Methoden 2.1. Erstellung des Fragebogens
 2. Methoden 2.1. Erstellung des Fragebogens Den Anforderungen an einen Fragebogen zur Evaluation medizinischer Fragestellungen gerecht zu werden, ist hinsichtlich der Abstimmung zwischen Aufwand für den
2. Methoden 2.1. Erstellung des Fragebogens Den Anforderungen an einen Fragebogen zur Evaluation medizinischer Fragestellungen gerecht zu werden, ist hinsichtlich der Abstimmung zwischen Aufwand für den
Vorhofflimmern Vorhofflattern
 J. NEUZNER H.R PiTSCHNER (Hrsg.) Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie 2., ÜBERARBEITETE UND ERWEITERTE AUFLAGE, MIT 97 ABBILDUNGEN UND 35 TABELLEN STEINKOPFF DARMSTADT Inhaltsverzeichnis
J. NEUZNER H.R PiTSCHNER (Hrsg.) Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie 2., ÜBERARBEITETE UND ERWEITERTE AUFLAGE, MIT 97 ABBILDUNGEN UND 35 TABELLEN STEINKOPFF DARMSTADT Inhaltsverzeichnis
Neue Aspekte bei der Behandlung ventrikulärer Tachykardien
 AMB 1998, 32, 27 Neue Aspekte bei der Behandlung ventrikulärer Tachykardien Dem Plötzlichen Herztod liegt in vielen Fällen Kammerflimmern oder eine anhaltende ventrikuläre Tachykardie zu Grunde. Über den
AMB 1998, 32, 27 Neue Aspekte bei der Behandlung ventrikulärer Tachykardien Dem Plötzlichen Herztod liegt in vielen Fällen Kammerflimmern oder eine anhaltende ventrikuläre Tachykardie zu Grunde. Über den
Berliner Gesundheitspreis 2006
 Berliner Gesundheitspreis 2006 Im hohen Alter zu Hause leben Herausforderung für die ambulante medizinische Versorgung Herausforderung für die Ärzte Ärztekammer Berlin Basierend auf: Vortrag Dr. Gulich,
Berliner Gesundheitspreis 2006 Im hohen Alter zu Hause leben Herausforderung für die ambulante medizinische Versorgung Herausforderung für die Ärzte Ärztekammer Berlin Basierend auf: Vortrag Dr. Gulich,
Innere Quick. Der Fakten-Turbo für Station und Praxis. von Philippe Furger. 2. vollst. überarb. Auflage
 Innere Quick Der Fakten-Turbo für Station und Praxis von Philippe Furger 2. vollst. überarb. Auflage Innere Quick Furger schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme Verlag
Innere Quick Der Fakten-Turbo für Station und Praxis von Philippe Furger 2. vollst. überarb. Auflage Innere Quick Furger schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme Verlag
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Vorhofflimmern. rungen
 Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz
 Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
EKG Rhythmusinterpretation Lektion 2
 EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
Rhythmusstörungen im Notarztdienst. Daniel Scherer Internistischer Notfallmedizinkongress 2017
 Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht
 Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Chronisches Vorhofflimmern ist eine biatriale Arrhythmie: Ergebnisse der Katheterablation mit Terminierung von chronischem Vorhofflimmern
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Update Vorhofflimmern auf der Intensivstation
 Update Vorhofflimmern auf der Intensivstation DIVI 2014 05.12.2014 PD Dr. Boris A. Hoffmann Universitäres Herzzentrum Hamburg Klinik für Kardiologie mit Schwerpunkt Elektrophysiologie Direktor: Prof. Dr.
Update Vorhofflimmern auf der Intensivstation DIVI 2014 05.12.2014 PD Dr. Boris A. Hoffmann Universitäres Herzzentrum Hamburg Klinik für Kardiologie mit Schwerpunkt Elektrophysiologie Direktor: Prof. Dr.
