Stellenwert des Hevylite -Assay in der Diagnose sowie der Rezidiv- bzw. Verlaufsbeurteilung beim Multiplen Myelom
|
|
|
- Paul Sternberg
- vor 7 Jahren
- Abrufe
Transkript
1 I Aus dem Department Innere Medizin und dem Institut für Klinische Chemie und Laboratoriumsmedizin, Klinik für Innere Medizin I, Schwerpunkt Hämatologie, Onkologie und Stammzelltransplantation der Albert-Ludwigs-Universität Freiburg im Breisgau - Ärztl. Direktor: Prof. Dr. K. Winkler - - Ärztl. Direktor: Prof. Dr. J. Duyster - Stellenwert des Hevylite -Assay in der Diagnose sowie der Rezidiv- bzw. Verlaufsbeurteilung beim Multiplen Myelom INAUGURAL-DISSERTATION zur Erlangung des Medizinischen Doktorgrades der Medizinischen Fakultät der Albert-Ludwigs-Universität Freiburg im Breisgau vorgelegt 2014 von Felix Alexander Gaiser geboren in Freiburg im Breisgau
2 II Dekanin der Medizinischen Fakultät: Prof. Dr. K. Kriegelstein Erstgutachter: Prof. Dr. E. Bissé Zweitgutachter: Prof. Dr. M. Engelhardt Jahr der Promotion: 2014
3 III Meiner Familie
4 Inhaltsverzeichnis IV INHALTSVERZEICHNIS Inhaltsverzeichnis... IV Abkürzungen... VI 1. Einleitung Das Multiple Myelom Definition Epidemiologie Ätiologie und Risikofaktoren Pathogenese Klassifikation Stadieneinteilung Klinik Diagnostik Prognose Therapie Remissionskriterien Hintergrund zu Freelite und Hevylite Ziel der Arbeit Patienten, Material und Methoden Patientenkollektiv Datenerhebung Labordiagnostische Untersuchung Klinische Chemie und Hämatologie Serumproteine Freie Leichtketten Hevylite Statistik Ergebnisse Charakteristika des Patientenkollektives Deskriptive Auswertungen Sensitivität von Hevylite gegenüber anderen Methoden (Immunfixation, Freelite-Assay) Sensitivität im Vergleich zur Immunfixation Sensitivität im Vergleich zum Freelite-Assay Serum HLC Konzentrationen bei Patienten mit monoklonalem Paraprotein Zusammenhang zwischen Hevylite und dem Stadium nach D&S bzw. nach ISS Vergleich zwischen Hevylite und Stadium bei IgG-MM Patienten Vergleich zwischen Hevylite und Stadium bei IgA-MM Patienten Zusammenhang von Hevylite und dem Remissionsstand nach EBMT Vergleich zwischen Hevylite und Remissionsstand bei IgG-MM Patienten Vergleich zwischen Hevylite und Remissionsstand bei IgA-MM Patienten Analyse des Zusammenhanges zwischen Hevylite und Standard MM- Remissionsparametern (Gesamteiweiß, Y-Globulinfraktion, M-Paraprotein, Gesamt-Ig Paraproteinwerte) Progressionsfreies- und Gesamtüberleben Gruppe 1.1: Mediane HLC-Ratio bei allen Patienten Gruppe 2.1: HLC-Ratio 0, bei allen Patienten... 59
5 V Gruppe 3.1: HLC-Ratio 0,5-50 bei allen Patienten Gruppe 1.2: Mediane HLC-Ratio bei IgG- und IgA-MM Patienten Gruppe 2.2: HLC-Ratio 0, bei IgG- und IgA-MM Patienten Gruppe 3.2: HLC-Ratio 0,5-50 bei IgG- und IgA-MM Patienten Morbus Waldenström, IgM-MGUS Patienten und Hevylite Ergebnisse Diskussion Zusammenfassung Literaturverzeichnis Danksagung Lebenslauf Veröffentlichungen... 82
6 Abkürzungen VI ABKÜRZUNGEN α alpha β beta β 2 -MG β 2 -Microglobulin BSG Blutsenkungsgeschwindigkeit bzw beziehungsweise CLL Chronisch lymphatische Leukämie CR Complete Remission CRAB Hypercalcemia, renal impairment, anemia, bone disease CRP C-reaktives Protein CT Computertomographie DGHO Deutsche Gesellschaft für Hämatologie und Onkologie dl Deziliter EBMT European Group for Blood and Marrow Transplantation ED Erstdiagnose FDG-PET Positronen Emissionstomographie FGFR3 Fibroblasten-Wachstumsfaktor-Rezeptor 3 FISH Fluoreszenz in-situ Hybridisierung FLC Freelite -Assay γ gamma g Gramm h Stunde HLC Hevylite -Assay HR Hazard Ratio IFE Immunfixations Elektrophorese Ig Immunglobulin(e) IL Interleukin IMWG International Myeloma Working Group ISS International Staging System Κ Kappa KM Knochenmark λ Lambda l Liter LCDD light chain deposition disease LCMM light chain Multiples Myelom LDH Laktatdehydrogenase mg Milligramm MGRS Monoklonale Gammopathie renaler Signifikanz MGUS Monoklonale Gammopathie unklarer Signifikanz ml Milliliter MM Multiples Myelom MRT Magnet-Resonanz-Tomographie MW Morbus Waldenström OS overall survival PD Progressive Disease PFS Progression-free survival PR Partial Response RANKL Receptor Activator of NF-κB Ligand scr Stringent complete Response SD Stable Disease SMGUS Sympthomatisches MGUS SMM Smoldering Multiples Myelom TNF Tumornekrosefaktor vgpr very good Partial Response
7 1. Einleitung 1 1. EINLEITUNG 1.1 DAS MULTIPLE MYELOM DEFINITION Beim Multiplen Myelom (Plasmozytom) handelt es sich um die zweithäufigste B-Zell- Neoplasien in Deutschland beim Erwachsenen, nach der CLL. Es gehört zu der Gruppe der niedrig malignen Non-Hodgkin Lymphome, bei der es zu einer unkontrollierten monoklonalen Expansion terminal differenzierter B-Lymphozyten (Plasmazellen) kommt. Charakteristisch für das Multiple Myelom ist eine übermäßige Bildung funktionsunfähiger Immunglobuline oder Immunglobulinbruchstücke, sogenannten Leichtketten. Diese sind im Serum und/oder im Urin als monoklonales Paraproteinen oder M-Proteine nachweisbar (Berger et al. 2013; Kortüm et al. 2013) EPIDEMIOLOGIE Die Inzidenz in Europa und Nordamerika liegt bei ca. 5,6 Fälle/ /Jahr mit steigender Tendenz im zunehmenden Lebensalter. Dabei macht das Multiple Myelom ca. 1% aller malignen Neoplasien und 13% der malignen hämatologischen Erkrankungen aus. Das mediane Erkrankungsalter liegt zum Zeitpunkt der Diagnosestellung bei 70 Jahren; 35% der Patienten sind jünger als 65 Jahre, 28% zwischen 65 und 74 Jahre alt und 37% älter als 75 Jahre. Männer sind häufiger betroffen als Frauen (Berger et al. 2013; Kortüm et al. 2013) ÄTIOLOGIE UND RISIKOFAKTOREN Die Ätiologie des Multiplen Myeloms ist unbekannt. Allerdings werden verschiedene Risikofaktoren, wie ionisierende Strahlung, die Verwendung von Pestiziden in der Landwirtschaft, der Kontakt mit Schwermetallen, Benzolen und organischen Lösungsmitteln sowie chronische Antigenexposition und Viren (Kaposi-Sarkom-assoziiertes Herpesvirus) sowie eine familiäre Disposition diskutiert, welche für die Entstehung des Multiplen Myeloms mitverantwortlich sein könnten bzw. dieses begünstigen können (Berger et al. 2013; Kortüm et al. 2013) PATHOGENESE Nach bisherigem Kenntnisstand und auf der Grundlage von klinischen und genetischen Daten geht man heute davon aus, dass jeder MM-Erkrankung eine monoklonale Gammopathie unklarer Signifikanz vorausgeht (Landgren et al. 2009; Harousseau und Moreau 2009).
8 1. Einleitung 2 Im Verlauf dieser komplexen Reifung der Plasmazellen kann es zu verschiedenen primären chromosomalen Aberrationen kommen, welche bereits bei der Monoklonalen Gammopathie unklarer Signifikanz zu finden sind und eine entscheidende Rolle bei der Myelomentstehung zu spielen scheinen. Dabei werden verschiedene pathogenetische Veränderungen unterschieden: bei nicht-hyperdiploiden Veränderungen (50%), liegen häufig primäre Translokationen des IgH-Lokus auf Chromosom 14q32 (t(11;14), t(4;14)) vor und werden bereits früh in der Myelompathogenese detektiert. Bei hyperdiploiden Veränderungen liegen zusätzliche Chromosomen, wie der Trisomie der Chromosomen 3, 5, 7, 9, 11, 15, 19 und 21 vor und werden in wesentlich geringerer Prävalenz IgH-Translokationen und Monosomien von Chromosom 13, im Vergleich zu nicht-hyperdiploiden Tumoren, beobachtet. Zusätzlich konnten weitere molekulare Abweichungen, wie eine erhöhte Expression der Onkogene Cyclin D1, D2 und D3 gezeigt werden (Harousseau und Moreau 2009; Bergsagel 2005; Ngo et al. 2010). Im weiteren Verlauf der Erkrankung kommen sekundäre Translokationen, Mutationen in den Onkogenen NRAS, KRAS, FGFR3 und im Tumorsuppressorgen TP53 und MYC-Dysregulationen vor, welche zur Progression der Krankheit beitragen. In Abbildung 1.1 ist dieser Prozess schematisch dargestellt (Palumbo und Anderson 2011). Erklärungen und Abkürzungen: Cycline= Proteine, welche die phasenspezifische Genexpression während des Zellzyklus steuern; RAS= Protoonkogen; FGFR3= Fibroblasten-Wachstumsfaktor-Rezeptor 3; Myc= Protoonkogens, das für das Protein C-Myc kodiert, welches die Expression anderer Gene verstärkt; TP53= Tumorprotein 53, welches bei Mutation zur unkontrollierten Tumorbildung führt. Abbildung 1.1. Mehrstufenprozess der Myelomentstehung. Modifiziert nach Palumbo und Anderson 2011.
9 1. Einleitung KLASSIFIKATION Neben dem Multiplen Myelom gibt es eine Reihe anderer Erkrankungen, welche zum Formenkreis der monoklonalen Gammopathien gezählt werden. Eine Zusammenfassung der Klassifikation der Plasmazellerkrankungen anhand der Diagnosekriterien der International Myeloma Working Group ist in Abbildung 1.2 dargestellt (Criteria for the classification of monoclonal gammopathies, multiple myeloma and related disorders: a report of the International Myeloma Working Group 2003). Die monoklonale Gammopathie unklarer Signifikanz ist charakterisiert durch ein monoklonales Paraprotein im Serum von < 30 g/l, einer klonalen Plasmazellinfiltration des Knochenmarks von <10% sowie fehlenden myelomassoziierten Organfunktionsstörungen und Osteolysen. Das Risiko eines MGUS in ein MM überzugehen liegt bei ca. 1% pro Jahr (Landgren et al. 2009; Harousseau und Moreau 2009; Rajkumar 2013). Bei manchen Patienten kann ein ebenfalls asymptomatisches, aber weiter fortgeschrittenes prämalignes Stadium, das sogenannte Smoldering Multiples Myelom, beobachtet werden. Dies ist durch ein monoklonales Paraprotein im Serum von > 30 g/l, mehr als 10% Plasmazellen im Knochenmark, aber keinen End-Organschäden charakterisiert. Beim Smoldering Multiplen Myelom selbst liegt das Risiko in ein MM überzugehen bei ca. 10%/Jahr, wobei dieses in den ersten 5 Jahren bei 10%/Jahr liegt, für die nachfolgenden 5 Jahre bei 3%/Jahr und für die letzten 10 Jahre bei 1,5%/Jahr abnimmt (Rajkumar 2013). Das symptomatische Multiple Myelom ist durch den Nachweis eines monoklonalen Immunglobulins im Serum und/oder im Urin (Immunglobulin-Leichtketten eines Typs auch Bence-Jones-Proteine genannt) charakterisiert, einer Plasmazellinfiltration des Knochenmarks von 10% und dem Nachweis einer Endorganschädigung in Form der CRAB-Kriterien = C: Hyperkalzämie, R: Niereninsuffizienz (Kreatinin > 1,4 mg/dl), A: Anämie (Hb < 10 g/dl oder 2 g/dl < Norm), B: Osteolyse(n) oder Osteoporose (Berger et al. 2013). Des Weiteren bestehen bestimmte Sonderformen, wie das solitäre Plasmozytom, bei dem singuläre oder multiple ossäre oder extraossäre Plasmazelltumore, ohne systemische Beteiligung, auftreten können und die Plasmazellleukämie, die durch die Ausschwemmung der Myelomzellen ins periphere Blut charakterisiert ist.
10 1. Einleitung 4 Erklärungen und Abkürzungen: MGUS= Monoklonale Gammopathie unklarer Signifikanz, CRAB-Kriterien: Hyperkalzämie ( hypercalcemia ), Niereninsuffizienz ( renal insufficiency ), Anämie ( anemia ), Knochendestruktion ( bone lesions ) Abbildung 1.2. Klassifikation der Plasmazellerkrankungen anhand der Diagnosekriterien modifiziert nach der International Myeloma Working Group (Criteria for the classification of monoclonal gammopathies, multiple myeloma and related disorders: a report of the International Myeloma Working Group 2003). Nach ihrer Paraproteinbildung lassen sich sekretorische Myelome (IgG-, IgA-, IgD-, IgE-, IgM-MM), κ-/λ-leichtketten-mm (Bence-Jones-Myelom) und asekretorisch Myelome unterscheiden (Tabelle 1.1). Tabelle 1.1. Einteilung der Häufigkeiten nach Paraproteinbildung Myelomtyp Häufigkeit IgG-MM 55 % IgA-MM 25 % IgD-, IgE-, IgM-MM 1 % κ-/λ-leichtketten-mm (Bence-Jones-MM) 20 % Asekretorisches MM 1-2 % STADIENEINTEILUNG Bereits im Jahre 1975 wurde von Brian G. M. Durie, M.D. und Sydney E. Salmon, M.D. das bis heute verwendete Staging System nach Durie & Salmon eingeführt, welches das Multiple Myelom in 3 Stadien einteilt und eine grobe Abschätzung der Tumorzellmasse erlaubt (Tabelle 1.2; (Durie und Salmon 1975).
11 1. Einleitung 5 Tabelle 1.2. Stadieneinteilung nach Durie & Salmon (1975) Stadium I (alle Kriterien müssen erfüllt sein) Stadium II Stadium III (mind. 1 Kriterium muss erfüllt sein) Hämoglobin > 10 g/dl < 8,5 g/dl Serumkalzium < 12 mg/dl (normal) > 12 mg/dl Knochen 1 Osteolyse 2 Osteolysen Paraproteinsynthese (M-Gradient) IgG < 5 g/dl IgA < 3 g/dl Bence-Jones-Protein im Urin < 4 g/24 h Weder Stadium I noch III IgG > 7 g/dl IgA > 5 g/dl Bence-Jones-Protein im Urin > 12 g/24 h Zusatzbezeichnung A B Nierenfunktion Normal Eingeschränkt (Kreatinin > 2 mg/dl) Dadurch, dass heutzutage häufig eine genauere Knochenbildgebung mittels CT, MRT oder FDG-PET erfolgt, ist zur richtigen Einschätzung nach Durie & Salmon bzw. für den früheren Therapiebeginn die Durie/Salmon-Plus-Klassifikation nach Durie et al. vorgeschlagen worden (Tabelle 1.3; (Durie et al. 2003). Tabelle 1.3. Durie/Salmon-plus-Klassifikation nach Durie et al Klassifikation Plus Neuere Bildgebung: MRT und/oder FDG PET MGUS Negativ I A Maximal einzelner Myelomherd I B < 5 fokale Läsionen; geringe diffuse Infiltration II A/B 5-20 fokale Läsionen; moderate diffuse Infiltration III A/B > 20 fokale Läsionen; schwerer diffuser Befall Zusatzbezeichnung A B Nierenfunktion Kreatinin < 2 mg/dl, keine extramedulläre Erkrankung Kreatinin 2 mg/dl, extramedullärer Befall Greipp P. R. et al. konnte im Jahr 2005 zeigen, dass die Kombination aus Serum-β2-MG und Serum-Albumin als prognostische Marker genutzt werden können und entwickelte daraus die Internationale Staging System (ISS) Klassifikation, welche das Multiple Myelom, ähnlich dem Staging System nach Durie & Salmon, in 3 verschiedene Stadien einteilt, wobei ausschließlich das Serum-β2-Mikroglobulin und das Serum Albumin verwendet werden (Tabelle 1.4) (Greipp 2005). Im Gegensatz zum Staging System nach Durie & Salmon, welches die Myelomlast wiederspiegelt, ist das ISS eine eher prognostische Klassifikation. Aus diesem Grund werden heutzutage beide Klassifikationssysteme parallel angewendet.
12 1. Einleitung 6 Tabelle 1.4. Stadieneinteilung nach Internationale Staging System (ISS 2005) Stadium Definition Medianes Überleben (Monaten) I β 2 -Mikroglobulin < 3,5 mg/l und Albumin 3,5 g/l 62 II weder Stadium I noch Stadium III 44 III β 2 -Mikroglobulin 5,5 mg/l KLINIK Bei den meisten Myelom-Patienten ist die Erkrankung initial eher asymptomatisch bzw. äußert sich mit unspezifischen Symptomen wie Müdigkeit und Knochen- / Rückenschmerzen. Im weiteren Krankheitsverlauf treten zum Teil sehr unterschiedliche Symptome auf. Mit bis zu 70% zählen Knochen- und Rückenschmerzen der Wirbelsäule und den Rippen, sowie Spontanfrakturen zu den häufigsten Symptomen, welche auf eine Expression von Osteoklasten aktivierenden Faktoren (IL-1β, TNF-β, IL-6, RANKL) und somit auf eine erhöhte Osteoklastenaktivität zurückzuführen sind (Sirohi und Powles 2004). Bedingt durch die hohe Osteoklastenaktivität kann es zur Hyperkalzämie kommen. Weitere Symptome sind durch Anämie bedingte Blässe, Müdigkeit und Leistungsminderung, welche bei 40 60% der Patienten zu beobachten sind. Durch die Infiltration der Plasmazellen ins Knochenmark kommt es zur Verdrängung der Hämatopoese. Hierdurch können neben der Anämie auch Thrombopenien und Leukopenien auftreten. Durch die Leukopenie bzw. Immunglobulinmangel kann es zu vermehrt rezidivierenden bakteriellen Infekten kommen. Weitere klinische Manifestationen und ihre Häufigkeit sind in Tabelle 1.5 dargestellt. Tabelle 1.5. Symptomatik des Multiplen Myeloms (Berger et al. 2013) Klinische Manifestation Häufigkeit Osteolysen, Knochenschmerzen, Spontanfrakturen 70% Anämie, Blässe, Müdigkeit, Leistungsminderung 40-60% Nierenfunktionsstörungen, Oligurie, Anurie 20-50% Thrombozytopenie, Blutungen (petechialer Blutungstyp) 15% Granulozytopenie, Antikörpermangel, Infektneigung 15% Herzinsuffizienz (Amyloidose) 10% Sehstörungen, Krampfanfälle, periphere Neuropathie 5-10% Hyperviskositäts-Syndrom, Perfusionsstörungen < 5% Gewichtsverlust, selten Fieber, Nachtschweiß < 5%
13 1. Einleitung DIAGNOSTIK Nach den Leitlinien der Deutschen Gesellschaft für Hämatologie und Onkologie (DGHO) wird bei einem Verdacht auf ein Multiples Myelom als erster Schritt eine ausführliche Anamnese sowie eine körperliche Untersuchung erhoben. Die folgenden diagnostischen Schritte beinhalten neben einigen Laboruntersuchungen auch eine Knochenmarksdiagnostik sowie bildgebende Verfahren. Bei den Laboruntersuchungen handelt es sich im Einzelnen um folgende: Blutbild einschließlich Differentialblutbild, Routinelabor mit Elektrolyten, Nierenretentionswerten, Harnsäure, Albumin, LDH,CRP, BSG, β 2 -Mikroglobulin, Serum-Gesamteiweiß, Serum-Eiweißelektrophorese mit Bestimmung des M-Gradienten, Serum-Immunfixations-Elektrophorese, Urineiweiß, Urin-Eiweißelektrophorese mit Bestimmung des M-Gradienten, Urin-Immunfixations-Elektrophorese, Nachweis von Leichtketten im Urin ( Bence-Jones-Proteinurie ), Immunglobuline (IgG, IgA, IgM) quantitativ und Freie Kappa- und Lambda-Leichtketten im Serum quantitativ incl. Berechnung des Quotienten. Mit Hilfe der Eiweißelektrophorese können die Eiweiße im Serum bzw. im Urin in ihre einzelnen Bestandteile aufgetrennt werden und somit die einzelnen Gruppen genauer betrachtet werden. Abbildung 1.3A zeigt eine normale Eiweißelektrophorese eines Gesunden ohne Multiple Myelom Paraproteinveränderung, mit der typischen Aufteilung in die Albuminfraktion, welche im Blut den größten Anteil am Gesamtproteinen ausmacht und in die 4 verschiedenen Globulinfraktionen, mit α1-, α2-, β- und γ-globulinen. In Abbildung 1.3B ist die Eiweißelektrophorese eines IgGκ-MM-Patienten zu sehen, wie sie typischerweise bei der Diagnose des MM vorkommt. Auffällig sind dabei die verminderte Albuminfraktion sowie die deutliche Erhöhung der γ-globulin-fraktion, welche auch als M-Gradient bezeichnet wird. Grund hierfür ist die gesteigerte Paraproteinsynthese, in diesem Fall des Immunglobulins IgG und Kappa. Probleme bei der Paraproteinbestimmung mit Hilfe der Eiweißelektrophorese entstehen immer wieder, da die Bestimmung des pathologischen Peaks (M-Gradienten) in der γ-globulin-fraktion nicht einheitlich ist und somit stark vom Untersucher abhängt. Außerdem kommt es teilweise vor, dass Paraproteine nicht in der γ-globulin-fraktion, sondern in einer anderen Fraktion zu finden sind oder von anderen Serumkomponenten überlagert werden, was eine genaue Bestimmung des M-Gradienten erschwert oder sogar unmöglich macht. Die Knochenmarkdiagnostik wird zur Bestimmung der Plasmazellinfiltration eingesetzt, welche ein wichtiger Bestandteil der Diagnosekriterien nach IMWG darstellt. Ebenso wichtig,
14 1. Einleitung 8 wie die zytologische und histologische Beurteilung der Plasmazellen, ist in den letzten Jahren die zytogenetische Untersuchung mit Hilfe von konventionelle Chromosomenanalysen und Fluoreszenz in-situ Hybridisierung (FISH) geworden. Mit ihrer Hilfe lässt sich das MM in verschiedene Risikogruppen aufteilen. Zur Beurteilung von Osteolysen oder diffusen Osteoporosen wird heutzutage als Standardverfahren eine Projektionsradiographie des Stammskeletts, Schädel und Röhrenknochen nach Pariser Schema durchgeführt. Diese beinhaltet die Untersuchung folgender Regionen: Schädel in zwei Ebenen, Wirbelsäule in zwei Ebenen, Thorax mit Rippendarstellung, Beckenübersicht und proximale Extremitätenabschnitte in zwei Ebenen. Die Computertomographie (CT), ohne Kontrastmittelgabe in sogenannter low dose Technik, bietet eine im Vergleich zur klassischen Projektionsradiographie bessere Spezifität und Sensitivität für den Nachweis von Knochenläsionen bei vergleichbarer Strahlendosis. Bei Verdacht auf extramedulläre Manifestation und neurologischer Symptomatik mit Wurzelkompressionssyndrom können zusätzlich der Einsatz von Magnet-Resonanz- Tomographie (MRT) und (FDG)-Positronen Emissionstomographie (PET) sinnvoll sein. Hierbei handelt es sich allerdings nicht um Standardverfahren, sondern diese sind Gegenstand klinischer Studien. Abbildung 1.3. Serum-Eiweißelektrophorese: A) Gesunder. B) Patient mit IgG-Kappa-Multiplen Myelom.
15 1. Einleitung PROGNOSE In verschiedenen Studien konnte gezeigt werden, dass definierte chromosomale Aberrationen mit einer schlechteren Prognose assoziiert sind. Mit Hilfe der FISH-Untersuchung (Fluoreszenz-in-situ-Hybridisierung) kann das Multiple Myelom nach z.b. der Mayo Clinic, im Hinblick auf die Prognose und einer risikoadaptierten Therapie in 3 verschiedene Risikogruppen eingeteilt werden (Tabelle 1.6; (Rajkumar 2013). Tabelle 1.6. Zytogenetische Risikoklassifikation beim Multiplen Myelom Standard-Risiko Intermediär-Risiko Hoch-Risiko Trisomie (Hyperdiploidie) t(4;14) Deletion 17pt(11;14) t(14;16) t(6;14) t(14;20) 1q + 1p Veränderungen Hoch-Risiko Genexpressionsprofil adaptiert nach Rajkumar 2013 Neben der Zytogenetik können weitere Prognosefaktoren, wie das Alter, Karnofsky Performance Status, die Anzahl an Komorbiditäten, die Nierenfunktion, das ISS und D&S Stadium, die erhöhte Laktatdehydrogenase sowie der Plasmazell-Labeling-Index und das Therapieansprechen für eine Risikoeinschätzung verwendet werden (Rajkumar 2013; Bergsagel et al. 2013; Kleber et al. 2009; Kleber et al. 2011; Kleber et al. 2012; Kleber et al. 2013). In den letzten Jahren wurde von verschiedenen Arbeitsgruppen der Einfluss von bestimmten Komorbiditäten auf die Prognose und eine patientenspezifische Therapie untersucht. So konnte unsere Arbeitsgruppe zeigen, dass die Integration verschiedener Komorbiditäten bestimmte prognostische Relevanz im Gesamtüberleben von Myelompatienten darstellen. Mit dem Freiburger Komorbiditäts-Index (FCI), in dem die Beurteilung des Karnofsky Performance Status, Lungen- und Nierenfunktion eingehen, konnte somit ein leicht erhebbarer Score entwickelt werden, in dem patientenspezifische Risikofaktoren einfach erfasst werden und eine Abschätzung von Risikogruppen erlaubt. Die Erfassung solcher Scores wird grade bei der Auswahl von zunehmend speziellerer und diversifizierterer Myelomtherapie als wichtiger Faktor für eine patientenindividuelle und bestmöglich verträgliche Therapie gesehen (Kleber et al. 2011; Kleber et al. 2013).
16 1. Einleitung THERAPIE Die Therapie des MM ist bei symptomatischen Myelomen und/oder Endorganschäden nach den CRAB-Kriterien: C = hypercalcemia (Hyperkalziämie), R = renal impairment (Niereninsuffizienz (Krea > 1,4 mg/dl)), A = anemia (Anämie (Hb < 10 g/dl od. 2 g/dl < Norm)), B = bone disease (Osteolyse(n) oder Osteoporose) indiziert. Ein MGUS oder ein asymptomatisches Myelom haben keine Behandlungsindikation, da sich bei der Einleitung einer sofortigen Therapie für diese in den meisten Studien kein Überlebensvorteil gezeigt hat. Aus diesem Grunde wird derzeit empfohlen, die Erkrankung engmaschig zu kontrollieren und bei Auftreten von ersten Symptomen eine Therapie einzuleiten (Reinhardt et al. 2012). Unspezifische Symptome durch eine Infektneigung, AL- Amyloidose oder Polyneuropathie, sollten allerdings bereits im Stadium des MGUS bzw. SMM therapiert werden (Kortüm et al. 2013). Bei jüngeren und fitten Patienten sollte nach Möglichkeit eine Hochdosischemotherapie mit anschließender autologer Stammzelltransplantation angestrebt werden, da für dieses Vorgehen in Studien ein verlängertes progressionsfreies und Gesamtüberleben belegt werden konnte (Kortüm et al. 2013). Nach dem Behandlungskonzept der European Myeloma Network, wie es auch aktuell an der Universitätsklinik Freiburg Anwendung findet und in modifizierter Form in Abbildung 1.4 dargestellt ist, wird anhand von verschiedenen Kriterien wie dem Alter, dem Vorhandensein von Komorbiditäten, dem Stadium nach ISS, der Zytogenetik und dem Vorhandensein anderer extramedullärer Erkrankungen oder Knochenerkrankungen entschieden, ob der Patient für eine autologe Stammzelltransplantation in Frage kommt. Daraufhin erfolgt dann die Induktionschemotherapie, gefolgt von einer Konsolidierung mit autologer Stammzelltransplantation und ggf. anschließender Erhaltungschemotherapie. Für die einzelnen Stufen der Chemotherapie stehen diverse Medikamentenkombinationen zur Verfügung. Patienten, welche nicht für eine Stammzelltransplantation geeignet sind, erhalten eine entsprechende Therapie mit einer Kombination aus Alkylantien, Steroiden und neuen Substanzen (Engelhardt et al. 2013).
17 1. Einleitung 11 Abkürzungen: MM= Multiples Myelom, ASZT= autologe Stammzelltransplantation, CR= komplette Remission, vgpr= sehr gute partielle Remission, SD= stabile Erkrankung, MR= minimale Respons, ISS= International Staging System, VCD= Bortezomib, Cyclophosphamid, Dexamethason, CTD= Cyclophosphamid, Thalidomid, Dexamethason, VTD= Bortezomib, Thalidomid, Dexamethason, RVD= Lenalidomid, Bortezomib, Dexamethason, RAD= Lenalidomid, Adramycin, Dexamethason, VMP= Bortezomib, Melphalan, Prednison, MPT= Melphalan, Prednison, Thalidomid, VMPT-VT= Bortezomib, Melphalan, Prednison,Thalidomid gefolgt von Bortezomib, Thalidomid, MPR-R= Melphalan, Prednison, Lenalidomid gefolgt von Lenalidomid, Rd= Lenalidomid, low-dose Dexamethason, IMID s= Immunomodulatory drugs, PBSCT= periphere Stammzelltransplantation Abbildung 1.4. Behandlungskonzept für neu diagnostizierte Multiple Myelome, Modifiziert nach Engelhardt M. et al. 2014
18 1. Einleitung 12 Leider kommt es bei fast allen Patienten nach initialer Erstlinientherapie zum Rezidiv der Erkrankung. Für die Behandlung von Rezidiven und refraktären Myelomen liegen verschiedene Therapieoptionen vor (Rajkumar 2013): Patienten, bei denen in einem frühen Krankheitsstadium Stammzellen kryokonserviert wurden, können beim ersten Rezidiv und Profit der ersten Stammzelltransplantation eine weitere autologe Stammzelltransplantation erhalten. Wenn das Rezidiv mehr als 6 Monate nach Beendigung der Therapie auftritt, so kann die Erstlinientherapie, welche zur initialen Remission des MM geführt hat, wiederholt werden. Patienten mit indolentem Rezidiv, welche durch eine asymptomatische Erhöhung der M-Proteine im Serum und Urin, progressiver Anämie oder einigen kleinen Osteolysen auffallen, können meist mit Lenalidomid, Bortezomib oder Alkylantien plus niedrig dosierten Kortikosteroiden gut behandelt werden. Patienten, welche nicht auf Bortezomib oder Lenalidomid ansprechen, können im Rahmen von klinischen Studien, z.b. von einer Therapie mit Carfilzomib, Pomalidomid oder anderen in klinischer Prüfung befindlichen neuen Medikamenten profitieren. Bei besonders aggressiven Rezidiven wird zur Therapie oft eine Kombination aus mind. 3 oder 4 Substanzen, wie Bortezomib, Dexamethason und Cyclophosphamid, Thalidomid oder Lenalidomid benötigt. Bei manchen Regimen kann eine frühzeitige Unterbrechung der Therapie bereits beim Erreichen einer stabilen Plateauphase sinnvoll sein, um das Risiko toxische Nebenwirkungen so gering wie möglich zu halten. Die Therapie des solitären ossären Plasmozytoms sieht eine Strahlentherapie vor. Eine zusätzliche chemotherapeutische Therapie sollte nur bei Persistenz des Paraproteins oder Rezidiven begonnen werden. Primär extraossäre Plasmozytome, mit Lokalisation im Nasopharynx, Nasennebenhöhlen, Lunge, Milz, Niere und Magen, sollten ebenfalls mit einer Strahlentherapie behandelt werden (Berger et al. 2014). Parallel zur Behandlung des Multiplen Myeloms stehen eine Reihe an supportiven Therapien zur Verfügung, mit dessen Hilfe, bei frühzeitiger Anwendung, Komplikationen reduziert und die Lebensqualität des Patienten verbessert werden können (Tabelle 1.7; (Berger et al. 2014). Trotz der beachtlichen Fortschritte in der Behandlung des Multiplen Myeloms ist dies mit konventionellen Therapieverfahren heutzutage meist nicht heilbar. Ziel jeder Myelomtherapie sollte deshalb eine rasche Kontrolle der Krankheit mit Normalisierung myelombedingter Komplikationen, sowie die Symptomkontrolle und die Lebenszeitverlängerung unter bestmöglicher Lebensqualität sein (Kortüm et al. 2013).
19 1. Einleitung 13 Tabelle 1.7. Möglichkeiten zur supportive Therapie Indikation Therapie Osteolysen, Osteoporose, pathologischen Frakturen Hyperkalzämie Infektbehandlung Hyperviskositätssyndrom Anämie, Eisenmangel Hyperurikämie Schmerztherapie, lokale Radiatio, orthopädische Therapie mit eventueller operativer Stabilisierung Hydratation, Bisphosphonate, Steroide, ggf. Calcitonin, Dialyse frühzeitiger Einsatz von Antibiotika, Antimykotika, Impfungen, ggf. Immunglobuline Plasmapherese Eisen- / Erythropoetinsubstitution, Transfusion Alkalisierung des Urins, Allopurinol REMISSIONSKRITERIEN Zur Klassifikation des Therapieansprechens wurden von der European Group for Blood and Marrow Transplantation (EBMT) bestimmte Remissionskriterien erarbeitet (Tabelle 1.8) (Bladé et al. 1998). Tabelle 1.8. EBMT Response Kriterien. Modifiziert nach Bladé et al. 1998, (Bladé et al. 1998). Remissionskategorie Komplette Remission (CR) Partielle Remission (PR) Minimale Respons (MR) No Change (NC) Progressive Erkrankung (PD) Kriterien - M-Protein in Serum oder Urin > 6 Wochen nicht nachweisbar (Immunfixation, Elektrophorese) - Im Knochenmark (KM) < 5 % Plasmazellen - M-Protein im Serum 50 % reduziert - Leichtketten im Urin 90 % reduziert (oder < 200 mg/24h) für > 6 Wochen - Beim nichtsekretorischen Myelom 50 % Reduktion der Plasmazellen im KM für > 6 Wochen - M-Protein im Serum % reduziert - Leichtketten im Urin % reduziert für > 6 Wochen - Beim nichtsekretorischen Myelom % Reduktion der Plasmazellen im KM für > 6 Wochen - Kriterien für PR oder MR sind nicht erfüllt - Veränderung von M-Protein und Leichtketten um < 25 % für mindestens 3 Monate - Anstieg von M-Protein im Serum bzw. Leichtketten im Urin um > 25 % - Zunahme der Plasmazellen im KM > 25 % (oder KM- Infiltration > 10 % absolut) - Neue Osteolysen oder definitive Größenzunahme - Neue Weichteilmanifestation oder definitive Größenzunahme
20 1. Einleitung 14 Diese Kriterien wurden 2006 von Durie et al. überarbeitet und erweitert. Die Klassifikation nach der International Myeloma Working Group (IMWG) definiert zusätzlich Kriterien (Tabelle 1.9) (Durie et al. 2006). Tabelle 1.9. International Myeloma Working Group (IMWG) Response Kriterien. Modifiziert nach Durie et al. 2006, (Durie et al. 2006). Remissionskategorie Stringent komplette Remission (scr) Komplette Remission (CR) Sehr gute partielle Remission (vgpr) Partielle Remission (PR) Stabile Erkrankung (SD) Kriterien - Wie CR + - Normale Serum Freie Leichtketten Ratio + - Fehlen von klonalen Plasmazellen im Knochenmark mittels immunphänotypischer Analyse - Fehlender Nachweis eines Paraproteins in Serum und Urin + - negative Immunfixation + - Reduktion der Plasmazellinfiltration im Knochenmark auf unter 5% - Positive Immunfixation in Serum und/oder Urin oder - 90% Reduktion des Serum Paraproteins + - Bence-Jones Proteinurie < 100mg/24 h - 50% Reduktion des Serum Paraproteins % Reduktion der Bence-Jones Proteinurie oder Bence-Jones Proteinurie < 200mg/24 h - Kriterien für CR, vgpr, PR oder progrediente Erkrankung nicht erfüllt
21 1. Einleitung HINTERGRUND ZU FREELITE UND HEVYLITE Intakte Immunglobuline sind aus jeweils zwei identischen leichten und schweren Ketten aufgebaut, welche über Disulfidbrücken miteinander verbunden sind (Abbildung 1.6). Von den leichten Ketten gibt es 2 unterschiedliche Isotypen, welche als Kappa (κ) bzw. Lambda (λ) bezeichnet werden. Neben den an Immunglobuline gebundenen leichten Ketten liegen im menschlichen Körper zusätzlich ungebundene leichte Ketten vor, die sogenannten freie Leichtketten (FLC). Bei monoklonalen Gammopathien können entweder komplette, intakte monoklonale Immunglobuline und/oder monoklonale freie Leichtketten im Übermaß produziert werden. Zur Diagnostik und Verlaufskontrolle des Paraproteinspiegels von monoklonalen Gammopathien standen bisher die Immunfixation von Serum und Urin und die Gesamtimmunglobulinbestimmung im Serum zur Verfügung. Mit Hilfe der Immunfixation konnte die Qualität des jeweiligen Paraproteins bestimmt werden. Die quantitative Messung der intakten Immunglobuline im Serum erfolgte, bis zur Einführung des Freelite -Assay, lediglich als Gesamtmessung der einzelnen Kappa- und Lambda-Subtypen zusammen. Eine Aussage über die Quantität des jeweilligen Kappa- und Lambda-Subtyps war bis dahin nur im Urin als Bence-Jones-Protein möglich. Im Jahr 2001 entwickelte Bradwell et al. einen Immunoassay (Freelite ), mit dem es gelang, spezifisch die freien Leichtketten im Serum, welche nicht an ein Immunglobulin gebunden sind, getrennt nach Kappa- und Lambda-Subtypen zu messen (Bradwell et al. 2001). Der Freelite -Assay ermöglichte damit die Quantifizierung von freien Leichtketten im Serum bei LCMM Patienten oder die deutlich bessere Sensitivität gegenüber der Leichkettenmessung im Urin, wodurch die Anzahl an asekretorischen Myelomen weiter verringert werden konnte (Bradwell et al. 2003; Drayson 2001). Des Weiteren bietet der Freelite -Assay eine ausgezeichnete Methode zur Beurteilung des Therapieansprechens und des Krankheitsverlaufes bei MM Patienten, da freie Leichtketten mit 2-6 Stunden eine sehr viel kürzere Halbwertszeit als intakte Immunglobuline (IgG mit 21 Tagen) besitzen (Bradwell 2010). Die Vorteile des Freelite -Assay führten dazu, dass dieser bereits 2003 Eingang in die internationalen Richtlinien zur Diagnostik und Therapie von monoklonalen Gammopathien gefunden hat (Durie et al. 2003). Mit dem Immunglobulin heavy chain/light chain Immunoassay, kurz Hevylite, stellte Bradwell et al einen weiteren Immunoassay vor, der es ermöglicht, die verschiedenen Leichtkettentypen jeder einzelnen Immunglobulinklasse also IgGκ, IgGλ, IgAκ, IgAλ, IgMκ und IgMλ separat voneinander hochspezifisch zu erkennen und zu quantifizieren (Abbildung 1.5).
22 1. Einleitung 16 Abbildung 1.5. Schwer- und Leichtkettenpaare von IgG-, IgA- und IgM-Molekülen mit der Darstellung der Zielepitope für Hevylite in rot. Intakte Immunglobuline verfügen über einmalige Epitope innerhalb der konstanten Region, an der Bindungsstelle zwischen schwerer und leichter Kette (Abbildung 1.6). Der Hevylite Assay macht sich diese Eigenschaft zu Nutzen und bindet mit Hilfe der polyklonalen Hevylite Antikörper hochspezifisch an diese Epitope und ermöglichen damit die Identifikation und Quantifizierung des Leichtketten-spezifischen Immunglobulins. Somit kann mit Hilfe der Hevylite Bestimmung erstmals der Anteil an monoklonalem intakten Immunglobulin quantitativ gemessen werden. Zur Berechnung des Konzentrationsverhältnisses von involviertem monoklonalen zu nicht involviertem polyklonalen Immunglobulin werden Ig- Moleküle paarweise gemessen und die Werte zueinander ins Verhältnis gesetzt (HLC Ratio) (Bradwell et al. 2009). Abbildung 1.6. Schematische Darstellung eines Immunglobulins mit der Hevylite Bindungsstelle innerhalb der konstanten Region zwischen Schwer- und Leicht-Kette. Durch die quantitative Messung der Leichtketten-spezifischen Immunglobuline kann man unter anderem genauere Aussagen bei Patienten mit teilweise schwer zu quantifizierbarem Paraprotein in der Eiweißelektrophorese machen. Die Berechnung der HLC-Ratio (Verhältnis von monoklonalem zu nicht involviertem Immunglobulin) erlaubt es außerdem, Aussagen über die Klonalität zu machen. Dadurch könnten fragliche Resterkrankungen und Rezidive,
23 1. Einleitung 17 welche durch die Immunfixation nicht erfasst werden können, möglicherweise früher quantifiziert werden (Ludwig et al. 2012). Zudem ist die Detektion einer auch geringfügigen Resterkrankung damit leichter möglich. Die genauere Verlaufskontrolle stellt somit eine interessante Option der HLC-Ratio dar. Durch Schwankungen des Hämatokrits und des Plasmavolumens während des Krankheitsverlaufes und durch die extrem verkürzte Halbwertszeit von IgG im Stoffwechsel bei ansteigenden IgG-Konzentrationen, unterliegen auch die Messungen des Paraproteins extremen Schwankungen. Die HLC-Ratio ist unabhängig von diesen Schwankungen und könnte daher ein besserer Marker bei der Verlaufskontrolle darstellen (Bradwell et al. 2013). Des Weiteren konnte in mehreren Studien eine Korrelation zwischen der HLC-Ratio und dem progressionsfreien Überleben gezeigt werden, so dass geringeren vs. höheren HLC-Werten bzw. definierter HLC-Ratio Grenzen ein verlängertes bzw. verkürztes Überleben vorhersagbar wäre und HLC-Werte in die Prognosefaktoren bei MM-Patienten eingehen könnten (Bradwell et al. 2013; Avet-Loiseau H 2010). 1.3 ZIEL DER ARBEIT Ziel der Arbeit war es, den neuartigen Hevylite Assay auf seinen Nutzen in der Anwendung, der Diagnostik und der Verlaufskontrolle bei monoklonalen Gammopathien zu überprüfen und festzustellen, ob eine Implementierung des Hevylite-Kit in die Routinediagnostik von Multiplen Myelom Patienten für sinnvoll zu erachten ist. Auf der Grundlage dieses Zieles entwickelten wir 5 Hauptfragestellungen, die im Rahmen unserer Analyse beantwortet werden sollten: 1. Besteht eine Korrelation der Hevylite mit den herkömmlichen Myelom- Verlaufsparametern, wie Gesamteiweiß, γ-globulin, M-Gradient, Gesamtimmunglobulin und freien Leichtketten im Serum? 2. Besteht ein Zusammenhang zwischen der Hevylite und dem Stadium nach Durie & Salmon bzw. dem Internationale Staging System? 3. Besteht ein Zusammenhang zwischen der Hevylite und dem aktuellen Remissionsstand? 4. Gibt es eventuell Patientengruppen, bei denen der Hevylite Kit Vorteile gegenüber den Standardmethoden bietet? 5. Lassen sich mithilfe der Hevylite prognostische Aussagen über den Krankheitsverlauf der Patienten, zum progressionsfreien Überleben (PFS) und Gesamtüberleben (OS) machen?
24 2. Patienten, Material und Methoden PATIENTEN, MATERIAL UND METHODEN 2.1 PATIENTENKOLLEKTIV Im Rahmen dieser Kohortenstudie wurden insgesamt 146 konsekutive Multiple Myelom und Morbus Waldenstöm Patienten mit verfügbaren Serumproteinen untersucht. Die Auswahl der Patienten erfolgte über das Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikums Freiburg für solche, bei denen Serumproben seriell für die HLC Untersuchung zur Verfügung standen. Über einen Zeitraum von 15 Monaten wurden dabei solche konsekutive Patientenseren gesammelt, welche im Rahmen der Routinelaboruntersuchung in der Eiweißelektrophorese einen auffälligen M-Gradienten aufwiesen. Die Seren wurde bis zur weiteren Verarbeitung bei -20 Celsius archiviert. Ausgeschlossen wurden Patienten, welche als Krankheitsdiagnose kein Multiples Myelom, SMM, LCMM, MGUS oder Morbus Waldenström aufwiesen. 2.2 DATENERHEBUNG Mit Hilfe des klinikinternen Dokumentationssystems Medoc und der Tumorbasisdokumentation (TBD) wurden aus vorbestehenden Arztbriefen und Untersuchungsergebnissen alle krankheitsrelevanten Daten, wie Diagnose, Geburtsdatum, Zeitpunkt der Erstdiagnose, letzter Besuch, ggf. Zeitpunkt einer Progression bzw. Todesdatum, Zytologie, Stadium nach Durie und Salmon sowie nach ISS, Remissionsstand nach EBMT und Grad der Knochenmarkinfiltration jeweils zum Zeitpunkt der Blutentnahme, erfasst. Des Weiteren wurden folgende krankheitsspezifischen Laborparameter erfasst, welche bereits im Rahmen der Routinelabordiagnostik bestimmt wurden: Hämoglobin, Kreatinin, Albumin, Gesamteiweiß, Immunglobuline A, Immunglobulin G, Immunglobulin M, Alpha-1-Globulin, Alpha-2-Globulin, Beta-Globulin, Gamma-Globulin, M-Gradient, β-2-mikroglobulin, Serum freie Leichtketten Kappa, Serum freie Leichtketten Lambda und Ratio freie Leichtketten. 2.3 LABORDIAGNOSTISCHE UNTERSUCHUNG KLINISCHE CHEMIE UND HÄMATOLOGIE Die Immunglobuline stellen wichtige Parameter bei der Diagnose und der Verlaufskontrolle von monoklonalen Gammopathien dar. Bei steigenden Immunglobulinen des jeweils spezifischen Myelom-Isotyps kann von einer Proliferation des monoklonalen Klons ausgegangen werden. Des Weiteren signalisieren sinkende Immunglobuline des nicht involvierten Isotyps eine Verdrängung der normalen Hämatopoese im Konchenmark durch die Myelomzellen und ein damit verbundenes sekundäres Antikörpermangelsyndrom.
25 2. Patienten, Material und Methoden 19 Zudem wurde von der spanischen Myelomgruppe um Mateos et al. erst kürzlich ein Artikel veröffentlicht, in dem die frühzeitige Therapie von Patienten mit Hochrisiko-SMM untersucht wurde. In dieser Studie wurde ein Hochrisiko-SMM definiert, wenn mindestens eine Plasmazellinfiltration von 10%, ein M-Protein im Serum von 30 g/l oder Bence-Jones-Proteine im Urin von > 1g/24h, plus 95% phänotypisch aberrante Plasmazellen im Knochenmark oder eine Reduktion von ein oder zwei nicht-involvierten Immunglobulintypen von mehr als 25% gegenüber den Normwerten vorlagen. Hierbei konnte gezeigt werden, dass eine frühzeitige Therapie mit Lenalidomid und Dexamethason bei Patienten mit Hochrisiko-SMM ein deutlich verlängertes progressionsfreis Überleben und ein erhöhtes Gesamtüberleben gegenüber einer watch and wait -Strategie induziert (Mateos et al. 2013), spannende Ergebnisse, die aber von weiteren Studien dupliziert werden müssen. Albumin spielt für die ISS Klassifikation eine bedeutende Rolle bei der Stadieneinteilung und der Prognose der Krankheit. Greipp konnte zeigen, dass die Parameter β2-mikroglobulin und Albumin zusammen die besten und einfachsten Parameter sind, um eine Aussage über die Prognose des Multiplen Myeloms zu erlauben (Greipp 2005). Der Nierenretentionsparameter Kreatinin dient der Beurteilung der Nierenfunktion. Dabei liegt meist eine CAST-Nephropathie, AL-Amyloidose oder LCDD als Grundlage der verschlechterten Nierenfunktion zugrunde. Diese kann mit Hilfe des Kreatinins und der egfr kontrolliert werden. Des Weiteren konnte unsere Arbeitsgruppe zeigen, dass die Nierenfunktion neben dem Karnofsky Performance Status und der Lungenfunktion ein entscheidender Faktor für die Prognose von Myelomerkrankungen darstellt (Kleber et al. 2011; Kleber et al. 2013). Die Bestimmung des Hämoglobins als eisenhaltiger roter Blutfarbstoff der Erythrozyten, lässt Rückschlüsse auf eine mögliche Anämie zu. Bei Patienten mit Multiplen Myelom kann es durch die Ausbreitung der malignen Plasmazellen im Knochenmark zu einer Verdrängung der blutbildenden Zellen und damit der Hämatopoese kommen, welches sich in einer Anämie äußert (König et al. 2013). Die Messungen der Laborparameter der klinischen Chemie erfolgten mit dem Analysegerät Cobas 8000 von Roche (Wu 2006). Die Messungen des Hämoglobin erfolgte mit dem Gerät XE2100 der Firma Sysmex. Die Referenzwerte wurden laut dem Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikums Freiburg wie folgt angegeben:
26 2. Patienten, Material und Methoden 20 Tabelle 2.1. Referenzbereiche für die Parameter der Klinischen Chemie und des Hämoglobin nach dem Institut für Klinische Chemie und Laboratoriumsmedizin Universitätsklinikums Freiburg Parameter (Einheit) Referenzbereich Immunglobulin A (mg/dl) Immunglobulin G (mg/dl) Immunglobulin M (mg/dl) Albumin (g/dl) 3,5-5,2 Gesamteiweiß (g/dl) 5,1-7,3 Kreatinin (mg/dl) : 0,67-1,17 : 0,51-0,95 Hämoglobin (g/dl) SERUMPROTEINE Von essentieller Bedeutung bei der Diagnose von Paraproteinämien ist bis heute die Serum-Eiweißelektrophorese. Mit der Elektrophorese können die einzelnen Serumproteine aufgetrennt werden und somit in der γ-globulin-fraktion die Immunglobuline (M-Gradient) dargestellt werden. Dadurch lässt sich die Erhöhung eines monoklonalen Paraproteins sehr gut nachweisen und mit Hilfe der Berechnung der Fläche unterhalb der Kurve der γ-globulin-fraktion, die Menge an Paraprotein näherungsweise abschätzen. Die Messung der Serumproteine sowie des M-Gradienten erfolgte mit dem Analysegerät Capillarys Protein(E)6 von Sebia (Chen et al. 1991; Bossuyt 2003). Die Referenzwerte für die verschiedenen Parameter der Eiweißelektrophorese wurden laut dem Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikums Freiburg wie folgt angegeben: Tabelle 2.2. Referenzbereich der Eiweißelektrophorese nach dem Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikum Freiburg Parameter Referenzbereich in % Albumin 55,8-66,1 Alpha-1-Globulin 2,9-4,9 Alpha-2-Globulin 7,1-11,8 Beta-Globulin 7,9-13,1 Gamma-Globulin 11,1-18, FREIE LEICHTKETTEN Die Quantifizierung der freien Leichtketten im Serum bietet dazu Vorteile, bei der Diagnose, der Therapie- und der Verlaufskontrolle von monoklonalen Gammopathien, die Leichtketten-Parameter zu kontrollieren und damit das Therapieansprechen rasch zu erfassen, so dass diese in die internationalen Diagnose- und Therapierichtlinien aufgenommen wurden (Durie et al. 2003).
27 2. Patienten, Material und Methoden 21 Um den Hevylite - und den Freelite -Assay miteinander zu vergleichen und feststellen zu können, ob mit dem Hevylite -Assay ähnliche Vorteile verbunden sind, bestimmten wir die Parameter der freien Leichtketten bei allen Patienten. Beim β2-mikroglobulin handelt es sich um ein Plasmaprotein, welches als Tumormarker und Prognoseparameter bei Lymphomen und Myelomen eingesetzt wird. Die Messung der freien Leichtketten im Serum sowie des β2-mikroglobulin erfolgte mit Hilfe des Analysegerätes Immage von Beckman (Bradwell et al. 2001). Die Referenzwerte wurden laut dem Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikums Freiburg wie folgt angegeben: Tabelle 2.3. Referenzbereiche für die Freien Leichtketten und β2-mikroglobulin nach dem Institut für Klinische Chemie und Laboratoriumsmedizin des Universitätsklinikums Freiburg Parameter (Einheit) Referenzbereich Serum freie Leichtketten Kappa (mg/l) 3,30-19,4 Serum freie Leichtketten Lambda (mg/l) 5,71-26,3 Freie Leichtketten Quotient Serum 0,26-1,65 β2-mikroglobulin (mg/l) 0,8-2, HEVYLITE Die labordiagnostische Untersuchung der Hevylite erfolgte mit Hilfe des Hevylite -Assay und des Analysegerätes SPAplus, beides von der Firma Bindingsite, Birmingham, UK. Bei allen 146 gesammelten Patientenseren wurden die Ig-Subtypen der jeweils involvierten Immunglobulinklasse paarweise gemessen. Das heißt bei Patienten mit IgG-MM, -SMM, LCMM, oder MGUS wurde die IgG-Hevylite, bei Patienten mit IgA-MM, -SMM, -LCMM, - MGUS wurde die IgA-Hevylite und bei IgM-MM, -SMM, -LCMM, -MGUS und Waldenströms Makroglobulinämie Patienten die IgM-Hevylite gemessen. Bei dem Gerät SPAplus handelt es sich um einen Proteinanalysator, der mit Hilfe der Turbidimetriemethode eine durch Antigen-Antikörper-Komplexe hervorgerufene Trübung photometrisch misst. Der verwendete Hevylite Kit der Firma Bindingsite beinhaltet folgende Reagenzien: 1) Antiserum: Besteht aus einem polyklonalen monospezifischen Schaf - Antikörper 2) Enthaltene Konservierungsmittel: 0,099% Natriumazid 0,1% E-aminocapronsäure (EACA) 0,01% Benzamidin 1mM Ethylendiamin-tetraessigsäure (EDTA)
28 2. Patienten, Material und Methoden 22 Die Referenzwerte für die einzelnen Hevylite-Subtypen wurden von Katzmann et al. anhand der Seren von 129 gesunden Blutspendern bestimmt. Tabelle 2.4: Referenzbereich für Hevylite nach Katzmann et al. (Katzmann et al. 2013) Parameter (Einheit) Referenzbereich (95% Range) Median Hevylite IgG IgGκ (g/l) 4,34-10,80 6,45 IgGλ (g/l) 1,77-5,31 3,27 IgGκ/IgGλ Ratio 1,3-3,7 2,0 Hevylite IgA IgAκ (g/l) 0,53-2,62 1,22 IgAλ (g/l) 0,38-1,81 0,92 IgAκ/IgAλ Ratio 0,7-2,2 1,4 Hevylite IgM IgMκ (g/l) 0,22-1,43 0,64 IgMλ (g/l) 0,10-0,94 0,41 IgMκ/IgMλ Ratio 1,0-2,4 1,6 2.3 STATISTIK Die statistische Auswertung der erfassten Daten erfolgte in Kooperation mit Frau Dr. G. Ihorst der Clinical Trails Unit (Studienzentrum) des Universitätsklinikums Freiburg. Für die statistische Datenanalyse wurden die Statistikprogramme SAS statistical software version 9.4 (SASInstitute Inc, Cary, NC), sowie IBM SPSS Statistics 21 verwendet. Die deskriptive Analyse aller erhobenen Parameter erfolgte unter Angabe von Häufigkeiten, Medianen sowie Minimum / Maximum Werten. Die Berechnung der Korrelationen der einzelnen Hevylite Ergebnisse mit den Standard Methoden, welche zur Diagnose und zur Verlaufskontrolle von monoklonalen Gammopathien eingesetzt werden, erfolgten mit Hilfe der Spearman-Rangkorrelationen. Bei dem Spearman- Korrelationskoeffizient handelt es sich um ein parameterfreies Maß für Korrelationen, mit dessen Hilfe Zusammenhänge zwischen zwei verschiedenen Variablen analysiert werden können. Der Wertebereich liegt dabei zwischen +1 für einen positiven und -1, für einen negativen Zusammenhang. Umso näher der Korrelationskoeffizient an Null liegt, umso weniger Zusammenhang besteht, und andersherum, umso näher er bei 1 liegt, desto perfekter ist der Zusammenhang. Des Weiteren wurde untersucht, ob ein Zusammenhang zwischen den gemessenen Hevylite Parametern und dem Remissionsstand, welcher nach den Kriterien der European Group for Blood and Marrow Transplantation erhoben wurde (Bladé et al. 1998) sowie dem
29 2. Patienten, Material und Methoden 23 Krankheitsstadium nach Durie & Salmon (Durie und Salmon 1975) bzw. nach International Staging System (Greipp 2005), besteht. Da bei der statistischen Auswertung der Daten von einer nicht-symmetrischen Verteilung der Parameter ausgegangen wurde, erfolgten die Vergleiche zwischen den Gruppen mit dem U-Test (Wilcoxon-Mann-Whitney-Test) für zwei unabhängige Stichproben und dem Kruskall-Wallis-Test für mehrere unabhängige Stichproben. Beim U-Test handelt es sich um einen Rangsummentest, bei dem die Mediane zweier unabhängiger Gruppen miteinander verglichen werden. Dasselbe gilt für den Kruskall-Wallis-Test, wobei hier jedoch mehr als zwei unabhängige Gruppen miteinander verglichen werden können. Um beurteilen zu können, ob eine pathologische HLC Ratio mit einem verkürzten progressionsfreien Überleben (PFS) bzw. verkürzten Gesamtüberleben (OS) einhergeht, wurde das PFS und das OS der Hevylite Parameter mit Hilfe des Kaplan-Meier-Schätzers und log-rank Tests, die Signifikanz, die Hazard ratio und das 95% Konfidenzintervall mit der Cox-Regression berechnet (Cox 1972). Hierzu wurden alle Patienten über einen Zeitraum von insgesamt 34 Monaten vom Zeitpunkt der Serenarchivierung an nachbeobachtet. In der Auswertung wurde nur Patienten berücksichtigt, welche mindestens über einen Zeitraum von 6 Monaten seit dem Zeitpunkt der Erstdiagnose der Erkrankung beobachtet wurden. Dabei wurde das progressionsfreie Überleben (PFS) als die Zeit von der Erstdiagnose bzw. Erstvorstellung bis zum Eintreten eines Krankheitsprogresses, bis zum Tod oder bis zum letzten follow-up definiert. Das Gesamtüberleben (OS) wurde ab dem Zeitpunkt der Erstdiagnose bzw. Erstvorstellung bis zum Tod oder bis zum letzten follow-up definiert. Bei allen statistischen Tests wurde ein p-wert von <0.05 als statistisch signifikant definiert.
Diagnostik und Prognose des multiplen Myeloms
 Diagnostik und Prognose des multiplen Myeloms Priv.-Doz. Dr. med. Christian Straka Chefarzt Abteilung Hämatologie H und Onkologie Argirov Klinik Starnberger See Multiples Myelom: Epidemiologie Inzidenz
Diagnostik und Prognose des multiplen Myeloms Priv.-Doz. Dr. med. Christian Straka Chefarzt Abteilung Hämatologie H und Onkologie Argirov Klinik Starnberger See Multiples Myelom: Epidemiologie Inzidenz
Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom
 Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom H. Ludwig I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital,
Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom H. Ludwig I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital,
Diagnostische Abklärung des multiplen Myeloms
 Diagnostische Abklärung des multiplen Myeloms Heinz Gisslinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Abt. f. Hämatologie u. Hämostaseologie Wichtigste Herausforderung Differentialdiagnose
Diagnostische Abklärung des multiplen Myeloms Heinz Gisslinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Abt. f. Hämatologie u. Hämostaseologie Wichtigste Herausforderung Differentialdiagnose
Kleine Laborkunde. Prof. Dr. Bernhard Wörmann. Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019
 Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
Diagnostik bei multiplem Myelom
 Diagnostik bei multiplem Myelom OÄ Dr.Daniela Voskova, PhD Klinik für Interne 3 Schwerpunkt Hämatologie und Onkologie 31.1.2017 20.01.2017 Hier können Sie unter dem Reiter "Einfügen" bei "Kopf- und Fußzeile"
Diagnostik bei multiplem Myelom OÄ Dr.Daniela Voskova, PhD Klinik für Interne 3 Schwerpunkt Hämatologie und Onkologie 31.1.2017 20.01.2017 Hier können Sie unter dem Reiter "Einfügen" bei "Kopf- und Fußzeile"
Das Multiple Myelom (Plasmozytom)
 Das Multiple Myelom (Plasmozytom) Diagnose und Therapie UNI-MED Verlag AG Bremen - London - Boston Inhaltsverzeichnis Inhaltsverzeichnis ^J Terminologie und Historie 12 1.1. Terminologie 12 1.2. Historie
Das Multiple Myelom (Plasmozytom) Diagnose und Therapie UNI-MED Verlag AG Bremen - London - Boston Inhaltsverzeichnis Inhaltsverzeichnis ^J Terminologie und Historie 12 1.1. Terminologie 12 1.2. Historie
(C) Hypercalcämie. (R) Niereninsuffizienz. (A) Unklare Anämie (meist normochrom, normozytär) (B) Knochenschmerzen (Osteopenie, pathologische
 Steckbrief Paraprotein 2. Pilatus-Symposium 9. November 2017 Diagnostik von Paraproteinämien Dr. Kornelius Arn, Oberarzt m.b.f. Abteilung Hämatologie und Hämatologisches Zentrallabor, Luzern Abnormes Immunglobulin
Steckbrief Paraprotein 2. Pilatus-Symposium 9. November 2017 Diagnostik von Paraproteinämien Dr. Kornelius Arn, Oberarzt m.b.f. Abteilung Hämatologie und Hämatologisches Zentrallabor, Luzern Abnormes Immunglobulin
Monoklonale Gammopathien: Paraproteindiagnos5k. Dr. Janina Hintze Frankfurt am Main, 16.09.2014 Janina.Hintze@bindingsite.de
 Monoklonale Gammopathien: Paraproteindiagnos5k Dr. Janina Hintze Frankfurt am Main, 16.09.2014 Janina.Hintze@bindingsite.de Übersicht ProdukAon der Immunglobuline (Ig) Nachweis monoklonaler Ig und Freier
Monoklonale Gammopathien: Paraproteindiagnos5k Dr. Janina Hintze Frankfurt am Main, 16.09.2014 Janina.Hintze@bindingsite.de Übersicht ProdukAon der Immunglobuline (Ig) Nachweis monoklonaler Ig und Freier
Kontrolluntersuchungen Welche und wie oft?
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Monoklonale Gammopathien: Diagnostik und Verlaufskontrolle
 Monoklonale Gammopathien: Diagnostik und Verlaufskontrolle Dr. Nicolas Graf Hämatologie-Onkologie, Schwerpunkt Multiples Myelom Schön-Klinik Starnberger See, Berg Übersicht Einleitung Nachweis monoklonaler
Monoklonale Gammopathien: Diagnostik und Verlaufskontrolle Dr. Nicolas Graf Hämatologie-Onkologie, Schwerpunkt Multiples Myelom Schön-Klinik Starnberger See, Berg Übersicht Einleitung Nachweis monoklonaler
Neues bei Multiplem Myelom und Nierenbeteiligung
 Neues bei Multiplem Myelom und Nierenbeteiligung 9. Oberbayrische Nephrologietagung 15. Juni 2013 Dr. T. Unterweger Nomenklatur Multiples Myelom - Akkumulation eines Plasmazellklons (meist im KM) mit Bildung
Neues bei Multiplem Myelom und Nierenbeteiligung 9. Oberbayrische Nephrologietagung 15. Juni 2013 Dr. T. Unterweger Nomenklatur Multiples Myelom - Akkumulation eines Plasmazellklons (meist im KM) mit Bildung
KliChi. Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie. Dr. med. Bernhard Schlüter. Sommersemester
 Sommersemester 2009 Sommersemester 2012-1 - Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie Dr. med. Bernhard Schlüter Centrum für Laboratoriumsmedizin Zentrallaboratorium
Sommersemester 2009 Sommersemester 2012-1 - Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie Dr. med. Bernhard Schlüter Centrum für Laboratoriumsmedizin Zentrallaboratorium
5. Entlebucher Hausärztetage. Von der EW-Elektrophorese zum Multiplen Myelom. 42. jährige Frau. Elektrophorese-Anwendung
 5. Entlebucher Hausärztetage Elektrophorese-Anwendung Von der EW-Elektrophorese zum Multiplen Myelom Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung Hämatologie und Hämatologisches Zentrallabor
5. Entlebucher Hausärztetage Elektrophorese-Anwendung Von der EW-Elektrophorese zum Multiplen Myelom Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung Hämatologie und Hämatologisches Zentrallabor
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Multiples Myelom Stand Dezember 2017
 Multiples Myelom Stand Dezember 2017 Multiples Myelom: Diagnosesicherung Klinische Untersuchung Geriatrisches Assessment bei 70 J. Verdachtsdiagnose Myelom Labor-Untersuchung (Blut): Blutbild mit Differentialblutbild
Multiples Myelom Stand Dezember 2017 Multiples Myelom: Diagnosesicherung Klinische Untersuchung Geriatrisches Assessment bei 70 J. Verdachtsdiagnose Myelom Labor-Untersuchung (Blut): Blutbild mit Differentialblutbild
Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie
 Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie Dr. med. Christian Taverna Leitender Arzt Onkologie Kantonsspital
Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie Dr. med. Christian Taverna Leitender Arzt Onkologie Kantonsspital
Workshop. Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co. 42. Aerztekongress Arosa
 Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 bernhard.gerber@eoc.ch Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 bernhard.gerber@eoc.ch Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
Das multiple Myelom Allgemeine Grundlagen. Dr. med. Christian Taverna Leitender Arzt Onkologie
 Das multiple Myelom Allgemeine Grundlagen Dr. med. Christian Taverna Leitender Arzt Onkologie Inhalt Was ist ein multiples Myelom? Welches sind mögliche Symptome? Welche Untersuchungen sind notwendig?
Das multiple Myelom Allgemeine Grundlagen Dr. med. Christian Taverna Leitender Arzt Onkologie Inhalt Was ist ein multiples Myelom? Welches sind mögliche Symptome? Welche Untersuchungen sind notwendig?
Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter
 Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter Definition Der Begriff Monoklonale Gammopathie beschreibt die Vermehrung eines durch Entartung eines B- Zell-Klones gebildeten monoklonalen
Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter Definition Der Begriff Monoklonale Gammopathie beschreibt die Vermehrung eines durch Entartung eines B- Zell-Klones gebildeten monoklonalen
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Johann Perné. Monoklonale Gammopathien MGUS Smoldering Myelom Multiples Myelom
 Monoklonale Gammopathien Smoldering Myelom Multiples Myelom Das Vorhandensein eines M-Gradienten in der Serum-Elektrophorese wird als monoklonale Gammopathie bezeichnet. Die Ursache ist eine maligne Proliferation
Monoklonale Gammopathien Smoldering Myelom Multiples Myelom Das Vorhandensein eines M-Gradienten in der Serum-Elektrophorese wird als monoklonale Gammopathie bezeichnet. Die Ursache ist eine maligne Proliferation
Monoklonale Gammopathie unklarer Signifikanz. was tun?
 Monoklonale Gammopathie unklarer Signifikanz was tun? eberhard.gunsilius@i-med.ac.at Immunglobuline benefiziell vs. Autoaggression. Einfachster Test: Serumelektrophorese Indikation zur Serumelektrophorese
Monoklonale Gammopathie unklarer Signifikanz was tun? eberhard.gunsilius@i-med.ac.at Immunglobuline benefiziell vs. Autoaggression. Einfachster Test: Serumelektrophorese Indikation zur Serumelektrophorese
Monoklonale Gammopathie Unklarer Signifikanz (MGUS)
 Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie
 Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN. Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet
 MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet PLASMAZELLEN Zentrale Zellen der humorale Immunabwehrsystem B-Zellen Ursprung Spezielle
MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet PLASMAZELLEN Zentrale Zellen der humorale Immunabwehrsystem B-Zellen Ursprung Spezielle
Responsbeurteilung beim Myelom
 Responsbeurteilung beim Myelom Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien Myelom- und Lymphom-Symposium 26. Juni 2009 Monoklonales Paraprotein
Responsbeurteilung beim Myelom Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien Myelom- und Lymphom-Symposium 26. Juni 2009 Monoklonales Paraprotein
CME-Labor 47: Monoklonale Gammopathien
 Zurich Open Repository and Archive University of Zurich Main Library Strickhofstrasse 39 CH-8057 Zurich www.zora.uzh.ch Year: 2016 CME-Labor 47: Monoklonale Gammopathien Annema, Wijtske; von Eckardstein,
Zurich Open Repository and Archive University of Zurich Main Library Strickhofstrasse 39 CH-8057 Zurich www.zora.uzh.ch Year: 2016 CME-Labor 47: Monoklonale Gammopathien Annema, Wijtske; von Eckardstein,
Morbus Waldenström. Diagnostische Empfehlung. Methode Antikoagulans Empfehlung. Zytomorphologie EDTA obligat
 1/7 Morbus Waldenström Diagnostische Empfehlung Methode Antikoagulans Empfehlung Zytomorphologie EDTA obligat Immunphänotypisierung EDTA oder Heparin obligat Chromosomenanalyse Heparin fakultativ FISH
1/7 Morbus Waldenström Diagnostische Empfehlung Methode Antikoagulans Empfehlung Zytomorphologie EDTA obligat Immunphänotypisierung EDTA oder Heparin obligat Chromosomenanalyse Heparin fakultativ FISH
Multiples Myelom. Dr. med. Matthias Grube. Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg
 Multiples Myelom Dr. med. Matthias Grube Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg Allgemeines Multiples Myelom (MM, Plasmozytom, Morbus Kahler) in Mitteleuropa ca.
Multiples Myelom Dr. med. Matthias Grube Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg Allgemeines Multiples Myelom (MM, Plasmozytom, Morbus Kahler) in Mitteleuropa ca.
Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung
 Prof. Dr. med. Peter Reimer Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung 32. Patienten - und Angehörigenseminar Essen, 9. November 2013 Multiples Myelom - Definition Maligne (bösartige)
Prof. Dr. med. Peter Reimer Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung 32. Patienten - und Angehörigenseminar Essen, 9. November 2013 Multiples Myelom - Definition Maligne (bösartige)
Multiples Myelomeine chronische Erkrankung?
 Multiples Myelomeine chronische Erkrankung? Dr. med. Gabriela Totok Medizinische Klinik und Poliklinik III Klinikum der Universität München - Großhadern 08.11.2009 Monoklonale Gammopathien Osteolysen B
Multiples Myelomeine chronische Erkrankung? Dr. med. Gabriela Totok Medizinische Klinik und Poliklinik III Klinikum der Universität München - Großhadern 08.11.2009 Monoklonale Gammopathien Osteolysen B
Aktueller Stand zur Therapie des MM
 KEM. Kompetenz. Exzellenz. Menschlichkeit. Patiententag Multiples Myelom Aktueller Stand zur Therapie des MM Prof. Dr. med. Peter Reimer Direktor der Klinik für Hämatologie, Intern. Onkologie und Stammzelltransplantation
KEM. Kompetenz. Exzellenz. Menschlichkeit. Patiententag Multiples Myelom Aktueller Stand zur Therapie des MM Prof. Dr. med. Peter Reimer Direktor der Klinik für Hämatologie, Intern. Onkologie und Stammzelltransplantation
Multiples Myelom. Neues zu Diagnostik und Therapie. MKgS/Luzern PD Dr. med. Andreas Himmelmann. Zentrum Zug & OnkoZentrum Luzern
 Multiples Myelom Neues zu Diagnostik und Therapie MKgS/Luzern 22.10.2009 PD Dr. med. Andreas Himmelmann OHZ Onko-Hämatologisches Zentrum Zug & OnkoZentrum Luzern Übersicht: Allgemeine Einführung Neues
Multiples Myelom Neues zu Diagnostik und Therapie MKgS/Luzern 22.10.2009 PD Dr. med. Andreas Himmelmann OHZ Onko-Hämatologisches Zentrum Zug & OnkoZentrum Luzern Übersicht: Allgemeine Einführung Neues
Multiples Myelom
 Multiples Myelom - 2013 Rudolf Weide Praxisklinik für Hämatologie und Onkologie Neversstrasse 5 56068 Koblenz Stammbaum der Blutbildung Myelomzelle Kaushansky K. N Engl J Med 2006;354:2034-2045 1 Entstehung
Multiples Myelom - 2013 Rudolf Weide Praxisklinik für Hämatologie und Onkologie Neversstrasse 5 56068 Koblenz Stammbaum der Blutbildung Myelomzelle Kaushansky K. N Engl J Med 2006;354:2034-2045 1 Entstehung
Multiples Myelom (Plasmozytom) (1)
 Multiples Myelom (Plasmozytom) (1) Definition: Das Multiple Myelom (MM) gehört zu den Non-Hodgkin-Lymphomen, ist eine Erkrankung des Knochenmarks und ist gekennzeichnet durch eine bösartige Vermehrung
Multiples Myelom (Plasmozytom) (1) Definition: Das Multiple Myelom (MM) gehört zu den Non-Hodgkin-Lymphomen, ist eine Erkrankung des Knochenmarks und ist gekennzeichnet durch eine bösartige Vermehrung
Multiples Myelom. Therapie älterer, nichttransplantierbarer Patienten. Christoph Renner
 Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Morbus Waldenström. PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg
 Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
Plasma-Zell Myelom. Prof Jakob R Passweg
 Plasma-Zell Myelom Prof Jakob R Passweg Normale B-Lymphozyten Ausreifung und Entsprechungen der B-Zell Neoplasien Plasma-Zell Myelom Neoplasie der terminal differenzierten Zelle Klonale Evolution MGUS
Plasma-Zell Myelom Prof Jakob R Passweg Normale B-Lymphozyten Ausreifung und Entsprechungen der B-Zell Neoplasien Plasma-Zell Myelom Neoplasie der terminal differenzierten Zelle Klonale Evolution MGUS
Inhalt. Manual Multiples Myelom
 Manual Multiples Myelom 2012 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Geschichte des multiplen Myeloms... 1 H. Dietzfelbinger, C. Straka Erste Fallberichte... 1 Bence Jones
Manual Multiples Myelom 2012 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Geschichte des multiplen Myeloms... 1 H. Dietzfelbinger, C. Straka Erste Fallberichte... 1 Bence Jones
Wann ist der richtige Zeitpunkt für den Beginn der Myelomtherapie?
 Wann ist der richtige Zeitpunkt für den Beginn der Myelomtherapie? Erklärungen und Zusammenfassung der Fragen und Antworten von Herrn DI Dr. Busch (Myelompatient), korrigiert und überarbeitet von Prof.
Wann ist der richtige Zeitpunkt für den Beginn der Myelomtherapie? Erklärungen und Zusammenfassung der Fragen und Antworten von Herrn DI Dr. Busch (Myelompatient), korrigiert und überarbeitet von Prof.
Aktuelle Therapiestrategien bei Patienten mit multiplem Myelom
 Aktuelle strategien bei Patienten mit multiplem Myelom Univ. Prof. Dr. Heinz Ludwig I. Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wer benötigt eine Behandlung? Patienten
Aktuelle strategien bei Patienten mit multiplem Myelom Univ. Prof. Dr. Heinz Ludwig I. Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wer benötigt eine Behandlung? Patienten
Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen. Braille Haus 18. Februar 2016
 Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen OA Priv. Doz. Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie & Palliativmedizin
Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen OA Priv. Doz. Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie & Palliativmedizin
UNIVERSITÄTSKLINIKUM HAMBURG- EPPENDORF
 UNIVERSITÄTSKLINIKUM HAMBURG- EPPENDORF Interdisziplinäre Klinik und Poliklinik für Stammzelltransplantation Onkologisches Zentrum Direktor: Prof. Dr. Nicolaus Kröger Polyklonale Erhöhung der freien Leichtketten
UNIVERSITÄTSKLINIKUM HAMBURG- EPPENDORF Interdisziplinäre Klinik und Poliklinik für Stammzelltransplantation Onkologisches Zentrum Direktor: Prof. Dr. Nicolaus Kröger Polyklonale Erhöhung der freien Leichtketten
Diagnose des Multiplen Myloms
 Diagnose des Multiplen Myloms Die Diagnose des Multiplen Myeloms erfolgt in manchen Fällen im Rahmen einer Routine- Blutuntersuchung. So legen zum Beispiel eine Anämie und ein hoher Proteinspiegel im Serum
Diagnose des Multiplen Myloms Die Diagnose des Multiplen Myeloms erfolgt in manchen Fällen im Rahmen einer Routine- Blutuntersuchung. So legen zum Beispiel eine Anämie und ein hoher Proteinspiegel im Serum
Die Hoffnung ruht auf der Früherkennung.
 Heidelberger Myelomtage 2012: Die Hoffnung ruht auf der Früherkennung. Vor 20 Jahren, am 6. Juni 1992, wurde an der Medizinischen Universitätsklinik Heidelberg der erste Heidelberger Patient mit Multiplem
Heidelberger Myelomtage 2012: Die Hoffnung ruht auf der Früherkennung. Vor 20 Jahren, am 6. Juni 1992, wurde an der Medizinischen Universitätsklinik Heidelberg der erste Heidelberger Patient mit Multiplem
Wichtige Laborparameter beim Myelom
 Wichtige Laborparameter beim Myelom OA Dr. Adalbert Weißmann 1. Medizinische Abteilung mit Onkologie Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien exposed surface hidden surface Kappa exposed
Wichtige Laborparameter beim Myelom OA Dr. Adalbert Weißmann 1. Medizinische Abteilung mit Onkologie Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien exposed surface hidden surface Kappa exposed
2 State of the art lectures
 Plasma-Zell Myelom Prof Jakob R Passweg Normale B-Lymphozyten Ausreifung und Entsprechungen der B-Zell Neoplasien Plasma-Zell Myelom Neoplasie der terminal differenzierten Zelle MGUS Smoldering Myelom
Plasma-Zell Myelom Prof Jakob R Passweg Normale B-Lymphozyten Ausreifung und Entsprechungen der B-Zell Neoplasien Plasma-Zell Myelom Neoplasie der terminal differenzierten Zelle MGUS Smoldering Myelom
Definition modifiziert nach IMWG; Br J Haematol ; 2003
 Definition modifiziert nach IMWG; Br J Haematol; 2003 MGUS/SMM das Muttermal der Hämatologie? Myelomagenesis - Genetischer Hintergrund Foundermutationen bereits im F MGUS Stadium detektierbar Morgan et
Definition modifiziert nach IMWG; Br J Haematol; 2003 MGUS/SMM das Muttermal der Hämatologie? Myelomagenesis - Genetischer Hintergrund Foundermutationen bereits im F MGUS Stadium detektierbar Morgan et
Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß
 Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß Sektion Multiples Myelom Medizinische Universitätsklinik Heidelberg und Abteilung E010 Radiologie Deutsches Krebsforschungszentrum
Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß Sektion Multiples Myelom Medizinische Universitätsklinik Heidelberg und Abteilung E010 Radiologie Deutsches Krebsforschungszentrum
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML
 Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Dr. med. Jeroen Goede FMH Innere Medizin, Medizinische Onkologie, Hämatologie FAMH Hämatologie Chefarzt Hämatologie Kantonsspital Winterthur
 Dr. med. Jeroen Goede FMH Innere Medizin, Medizinische Onkologie, Hämatologie FAMH Hämatologie Chefarzt Hämatologie Kantonsspital Winterthur Überblick Diagnostik Therapie 2 3 Hämatologische Neoplasien
Dr. med. Jeroen Goede FMH Innere Medizin, Medizinische Onkologie, Hämatologie FAMH Hämatologie Chefarzt Hämatologie Kantonsspital Winterthur Überblick Diagnostik Therapie 2 3 Hämatologische Neoplasien
XXIV. Intensivkurs Innere Medizin
 XXIV. Intensivkurs Innere Medizin Dr. med. Christian Bogner (MM) und Chronisch Lymphatische Leukämie (CLL) Dr. med. Christian Bogner XXIV. Intensivkurs Innere Medizin Pathophysiologie Fallbeispiel Patient
XXIV. Intensivkurs Innere Medizin Dr. med. Christian Bogner (MM) und Chronisch Lymphatische Leukämie (CLL) Dr. med. Christian Bogner XXIV. Intensivkurs Innere Medizin Pathophysiologie Fallbeispiel Patient
Autoren: PD Dr. Kai Neben, Dr. med. Marc-S. Raab, Dr. med. Jens Hillengass
 Kongressbericht vom ASH 2009 aus New Orleans Autoren: PD Dr. Kai Neben, Dr. med. Marc-S. Raab, Dr. med. Jens Hillengass Dieses Jahr stand der Kongress ganz im Fokus des Multiplen Myeloms. Zeitweise fanden
Kongressbericht vom ASH 2009 aus New Orleans Autoren: PD Dr. Kai Neben, Dr. med. Marc-S. Raab, Dr. med. Jens Hillengass Dieses Jahr stand der Kongress ganz im Fokus des Multiplen Myeloms. Zeitweise fanden
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
DGHO 2010 Geriatrische Onkologie
 DGHO 2010 Geriatrische Onkologie Besonderheiten bei hämatologischen Neoplasien Prof. Dr. Ernst Späth-Schwalbe Vivantes Klinikum Spandau Klinik für Innere Medizin - Hämatologie, Onkologie alt bei hämatologischen
DGHO 2010 Geriatrische Onkologie Besonderheiten bei hämatologischen Neoplasien Prof. Dr. Ernst Späth-Schwalbe Vivantes Klinikum Spandau Klinik für Innere Medizin - Hämatologie, Onkologie alt bei hämatologischen
Laborhandbuch. Monoklonale Gammopathien. Einführung
 Laborhandbuch Monoklonale Gammopathien Einführung Monoklonale Gammopathien sind charakterisiert durch eine übermässige Produktion von monoklonalem Immunglobulin, das in derartigem Überschuss gebildet wird,
Laborhandbuch Monoklonale Gammopathien Einführung Monoklonale Gammopathien sind charakterisiert durch eine übermässige Produktion von monoklonalem Immunglobulin, das in derartigem Überschuss gebildet wird,
Aktuelle Aspekte bei der Diagnostik und Therapie des Plasmazellmyeloms Current Aspects in Diagnosis and Therapy of Plasma Cell Myeloma
 Aktuelle Aspekte bei der Diagnostik und Therapie des Plasmazellmyeloms Current Aspects in Diagnosis and Therapy of Plasma Cell Myeloma Autoren Marc-Andrea Bärtsch 1, Hartmut Goldschmidt 1, 2 Institut 1
Aktuelle Aspekte bei der Diagnostik und Therapie des Plasmazellmyeloms Current Aspects in Diagnosis and Therapy of Plasma Cell Myeloma Autoren Marc-Andrea Bärtsch 1, Hartmut Goldschmidt 1, 2 Institut 1
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Therapieeinleitung ja oder nein?
 Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015
 HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation bei Patienten mit Multiplem Myelom.
 Aus der Klinik für Hämatologie, Onkologie und Klinische Immunologie Direktor: Univ.-Prof. Dr. med. Rainer Haas Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation
Aus der Klinik für Hämatologie, Onkologie und Klinische Immunologie Direktor: Univ.-Prof. Dr. med. Rainer Haas Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation
Das Multiple Myelom. Erkrankung, Diagnose und Therapie. Unser Service für Menschen mit Krebs und ihre Angehörigen
 Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Das Multiple Myelom. Erkrankung, Diagnose und Therapie. Unser Service für Menschen mit Krebs und ihre Angehörigen
 Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien. Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom I. Medizinische Abteilung, Zentrum für
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom I. Medizinische Abteilung, Zentrum für
Multiples Myelom Leitlinie
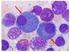 Multiples Myelom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Multiples Myelom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Onkologische Therapieoptionen bei Niereninsuffizienz. Stellenwert der High Cut Off Dialyse beim multiplen Myelom
 Onkologische Therapieoptionen bei Niereninsuffizienz Stellenwert der High Cut Off Dialyse beim multiplen Myelom 3. Brandenburger Nephrologie Kolleg 6. 7. Juni 2013 Dr. med. Annegret Kunitz Innere Medizin
Onkologische Therapieoptionen bei Niereninsuffizienz Stellenwert der High Cut Off Dialyse beim multiplen Myelom 3. Brandenburger Nephrologie Kolleg 6. 7. Juni 2013 Dr. med. Annegret Kunitz Innere Medizin
Behandlung des Rezidives
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Die Behandlung des Myeloms: Heilung oder Kontrolle S. VINCENT RAJKUMAR, MD Abteilung für Hämatologie, Mayo Clinic, Rochester, MN, USA
 Arbeitsgemeinschaft Plasmozytom/Multiples Myelom (APMM) Ein Zusammenschluss deutschsprachiger Selbsthilfegruppen in Belgien, Deutschland, Österreich, Schweiz www.myelom.org Die Behandlung des Myeloms:
Arbeitsgemeinschaft Plasmozytom/Multiples Myelom (APMM) Ein Zusammenschluss deutschsprachiger Selbsthilfegruppen in Belgien, Deutschland, Österreich, Schweiz www.myelom.org Die Behandlung des Myeloms:
Multiples Myelom aktuelle Therapiestudien
 Multiples Myelom aktuelle Therapiestudien Martin Schreder 1.Med. Abteilung Zentrum für Onkologie und Hämatologie, Wilhelminenspital Wien Wien, 16.Oktober 2010 Klinische Studien Ablauf kontrollierte Behandlung
Multiples Myelom aktuelle Therapiestudien Martin Schreder 1.Med. Abteilung Zentrum für Onkologie und Hämatologie, Wilhelminenspital Wien Wien, 16.Oktober 2010 Klinische Studien Ablauf kontrollierte Behandlung
TECHNISCHE UNIVERSITÄT MÜNCHEN
 TECHNISCHE UNIVERSITÄT MÜNCHEN III. Medizinische Klinik des Klinikums rechts der Isar (Direktor: Univ.-Prof. Dr. Chr. Peschel) Effektivität einer späten Hochdosischemotherapie mit autologer Stammzelltransplantation
TECHNISCHE UNIVERSITÄT MÜNCHEN III. Medizinische Klinik des Klinikums rechts der Isar (Direktor: Univ.-Prof. Dr. Chr. Peschel) Effektivität einer späten Hochdosischemotherapie mit autologer Stammzelltransplantation
Stellungnahme zum Abschlussbericht des IQWiG Stammzelltransplantation bei Multiplem Myelom N05-03C
 Hauptstadtbüro der DGHO Alexanderplatz 1 10178 Berlin An das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen IQWiG Stellungnahme zum Absclussbericht N05-03C Prof. Dr. med. Jürgen Windeler
Hauptstadtbüro der DGHO Alexanderplatz 1 10178 Berlin An das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen IQWiG Stellungnahme zum Absclussbericht N05-03C Prof. Dr. med. Jürgen Windeler
Zweigbibliothek Medizin
 Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
Behandlungstrategien bei älteren Patienten
 Behandlungstrategien bei älteren Patienten H. Ludwig Wilheminkrebsforschungsinstitut c/o I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital, Wien Chronologisches
Behandlungstrategien bei älteren Patienten H. Ludwig Wilheminkrebsforschungsinstitut c/o I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital, Wien Chronologisches
Chronisch Lymphatische Leukämie
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Dr. Andrea Steiner Univ. Klinik f. Innere Medizin III Mit Hämatologie, internistischer Onkologie, Hämostaseologie,
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Dr. Andrea Steiner Univ. Klinik f. Innere Medizin III Mit Hämatologie, internistischer Onkologie, Hämostaseologie,
Referat Blut Teil 3: Leukämien
 n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
Aufbau 01.04.2010. Leukozyten - Differentialblutbild
 Erklärung der wichtigsten Laborparameter und der bildgebenden Diagnostik beim und bei Lymphomen Doz. Dr. Michael Fiegl Hämato-Onkologie (Direktor: Prof. Dr. G. Gastl) Programm für PatientInnen Innsbruck,
Erklärung der wichtigsten Laborparameter und der bildgebenden Diagnostik beim und bei Lymphomen Doz. Dr. Michael Fiegl Hämato-Onkologie (Direktor: Prof. Dr. G. Gastl) Programm für PatientInnen Innsbruck,
Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
 46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
Multiples Myelom: Diagnostik und therapeutische Perspektiven
 Multiples Myelom: Diagnostik und therapeutische Perspektiven Anne Cairoli, Michel André Duchosal Service et Laboratoire Central d Hématologie, Centre Hospitalier Universitaire Vaudois, Lausanne Quintessenz
Multiples Myelom: Diagnostik und therapeutische Perspektiven Anne Cairoli, Michel André Duchosal Service et Laboratoire Central d Hématologie, Centre Hospitalier Universitaire Vaudois, Lausanne Quintessenz
Leukämie. weißes Blut, Blutkrebs. bösartige Erkrankung der weißen Blutkörperchen
 Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Ergänzende Stichpunkte vom 29. Deutschen Krebskongress der Deutschen Krebsgesellschaft ( Februar 2010 in Berlin)
 Verfasserin: Dr. med. Sabine Schock, PMM Mittelhessen Ergänzende Stichpunkte vom 29. Deutschen Krebskongress der Deutschen Krebsgesellschaft (24. 27. Februar 2010 in Berlin) Erstlinientherapie junger Patient
Verfasserin: Dr. med. Sabine Schock, PMM Mittelhessen Ergänzende Stichpunkte vom 29. Deutschen Krebskongress der Deutschen Krebsgesellschaft (24. 27. Februar 2010 in Berlin) Erstlinientherapie junger Patient
Neuigkeiten beim Multiplen Myelom Bericht vom ASH Kongress 2014 aus San Francisco
 Neuigkeiten beim Multiplen Myelom Bericht vom ASH Kongress 2014 aus San Francisco Autoren: PD Dr. med. Marc Steffen Raab, PD Dr. med. Jens Hillengaß, Dr. Anja Seckinger, Prof. Dr. med. Hartmut Goldschmidt
Neuigkeiten beim Multiplen Myelom Bericht vom ASH Kongress 2014 aus San Francisco Autoren: PD Dr. med. Marc Steffen Raab, PD Dr. med. Jens Hillengaß, Dr. Anja Seckinger, Prof. Dr. med. Hartmut Goldschmidt
Fallvorstellung 8. Mai 2007
 Fallvorstellung 8. Mai 2007 67jährige Patientin mit CLL und Fieber 5 Süd Anamnese Aktuelle Anamnese: Aufnahme 13.3.2007 bei Fieber bis 38.8 C, Müdigkeit, Nachtschweiß Bisherige Anamnese: CLL ED 1997 Z.n.
Fallvorstellung 8. Mai 2007 67jährige Patientin mit CLL und Fieber 5 Süd Anamnese Aktuelle Anamnese: Aufnahme 13.3.2007 bei Fieber bis 38.8 C, Müdigkeit, Nachtschweiß Bisherige Anamnese: CLL ED 1997 Z.n.
Multiples Myelom für Anfänger
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom für
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom für
Hodgkin-Lymphom. Dr. med. Christoph Engel. Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig
 Hodgkin-Lymphom Dr. med. Christoph Engel Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig Hodgkin-Lymphom: Definition und klinische Symptomatik Definition:
Hodgkin-Lymphom Dr. med. Christoph Engel Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig Hodgkin-Lymphom: Definition und klinische Symptomatik Definition:
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Beurteilungen von Veränderungen in der Protein-Elektrophorese
 1 Beurteilungen von Veränderungen in der Protein-Elektrophorese Darstellung - Kurvenbild (Pherogramm) - Quantitative Veränderungen Interpretation - Bewertung der Relevanz - Kommentierung Protein-Elektrophorese
1 Beurteilungen von Veränderungen in der Protein-Elektrophorese Darstellung - Kurvenbild (Pherogramm) - Quantitative Veränderungen Interpretation - Bewertung der Relevanz - Kommentierung Protein-Elektrophorese
Autologe und allogene Stammzelltransplantation beim Multiplen Myelom. Sandra Sauer / Ute Hegenbart Medizinische Klinik V Universität t Heidelberg
 Autologe und allogene Stammzelltransplantation beim Multiplen Myelom Sandra Sauer / Ute Hegenbart Medizinische Klinik V Universität t Heidelberg Entwicklung der Therapien beim Multiplen Myelom Hoch-Dosis
Autologe und allogene Stammzelltransplantation beim Multiplen Myelom Sandra Sauer / Ute Hegenbart Medizinische Klinik V Universität t Heidelberg Entwicklung der Therapien beim Multiplen Myelom Hoch-Dosis
Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms
 AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
Kurzprotokoll. GMMG-HD4 / HOVON-65 Studie
 Kurzprotokoll GMMG-HD4 / HOVON-65 Studie 2.1 Titel Hochdosistherapie und autologe Stammzelltransplantation gefolgt von einer Thalidomid-Erhaltungstherapie vs. Bortezomib plus Hochdosistherapie und autologe
Kurzprotokoll GMMG-HD4 / HOVON-65 Studie 2.1 Titel Hochdosistherapie und autologe Stammzelltransplantation gefolgt von einer Thalidomid-Erhaltungstherapie vs. Bortezomib plus Hochdosistherapie und autologe
Neue Substanzen beim Multiplen Myelom
 Neue Substanzen beim Multiplen Myelom A. Weltermann Abteilung für Innere Medizin I Zentrum für Hämatologie und Stammzelltransplantation, Hämostaseologie und medizinische Onkologie Krankenhaus der Elisabethinen
Neue Substanzen beim Multiplen Myelom A. Weltermann Abteilung für Innere Medizin I Zentrum für Hämatologie und Stammzelltransplantation, Hämostaseologie und medizinische Onkologie Krankenhaus der Elisabethinen
Vom Myeloma Beacon Team, übersetzt von Sabine Schock vom 20. April 2015
 Subkutane Gabe von Velcade führt zu ähnlichen Ansprechraten, aber weniger Nebenwirkungen im Vergleich zur i.v.-gabe bei neu diagnostiziertem multiplem Myelom Vom Myeloma Beacon Team, übersetzt von Sabine
Subkutane Gabe von Velcade führt zu ähnlichen Ansprechraten, aber weniger Nebenwirkungen im Vergleich zur i.v.-gabe bei neu diagnostiziertem multiplem Myelom Vom Myeloma Beacon Team, übersetzt von Sabine
Information hilft und macht kompetent!
 Multiples Myelom & Lymphome Einführung & Überblick Günther Gastl Information hilft und macht kompetent! Patient & Doktor Patientenseminare Patientenakademie ( Minimed ) Medien Internet 1 Maligne Lymphome
Multiples Myelom & Lymphome Einführung & Überblick Günther Gastl Information hilft und macht kompetent! Patient & Doktor Patientenseminare Patientenakademie ( Minimed ) Medien Internet 1 Maligne Lymphome
Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid
 10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
AUS DEM LEHRSTUHL FÜR INNERE MEDIZIN III PROF. DR. WOLFGANG HERR DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG
 AUS DEM LEHRSTUHL FÜR INNERE MEDIZIN III PROF. DR. WOLFGANG HERR DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG ERGEBNISSE DER ALLOGENEN BLUTSTAMMZELLTRANSPLANTATION ZUR THERAPIE DES MULTIPLEN MYELOMS
AUS DEM LEHRSTUHL FÜR INNERE MEDIZIN III PROF. DR. WOLFGANG HERR DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG ERGEBNISSE DER ALLOGENEN BLUTSTAMMZELLTRANSPLANTATION ZUR THERAPIE DES MULTIPLEN MYELOMS
Akute myeloische Leukämie
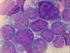 Reihe Onkologie Akute myeloische Leukämie Pathophysiologie, Diagnostik, Therapie, Prognose von Gerhard Ehninger, Hartmut Link, Wolfgang E. Berdel 1. Auflage Akute myeloische Leukämie Ehninger / Link /
Reihe Onkologie Akute myeloische Leukämie Pathophysiologie, Diagnostik, Therapie, Prognose von Gerhard Ehninger, Hartmut Link, Wolfgang E. Berdel 1. Auflage Akute myeloische Leukämie Ehninger / Link /
Dacogen zur Therapie der Akuten Myeloischen Leukämie
 Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
Definition. Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen
 Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Therapiebegleiter zum Multiplen Myelom/ Plasmozytom. Informationen zu Laborwerten, Therapieoptionen, Alltag und Reisen
 Therapiebegleiter zum Multiplen Myelom/ Plasmozytom Informationen zu Laborwerten, Therapieoptionen, Alltag und Reisen Herausgeber Leukämiehilfe RHEIN-MAIN e.v. Anita Waldmann Falltorweg 6 65428 Rüsselsheim
Therapiebegleiter zum Multiplen Myelom/ Plasmozytom Informationen zu Laborwerten, Therapieoptionen, Alltag und Reisen Herausgeber Leukämiehilfe RHEIN-MAIN e.v. Anita Waldmann Falltorweg 6 65428 Rüsselsheim
