Ausfüllhinweise Schlaganfall-Akutbehandlung Hessen (SA_HE)
|
|
|
- Dominik Lang
- vor 7 Jahren
- Abrufe
Transkript
1 Ausfüllhinweise Schlaganfall-Akutbehandlung Hessen (SA_HE) Stand: (Spezifikation 2016 V01) Copyright GQH, Eschborn Zeile Bezeichnung Allgemeiner Hinweis Ausfüllhinweis Teildatensatz Basis 1 Institutionskennzeichen Gemäß 293 SGB V wird bei der Datenübermittlung zwischen den gesetzlichen Krankenkassen und den Leistungserbringern ein Institutionskennzeichen (IK) als eindeutige Identifizierung verwendet. Mit diesem IK sind auch die für die Vergütung der Leistungen maßgeblichen Kontoverbindungen verknüpft. Die IK werden durch die "Sammelund Vergabestelle Institutionskennzeichen (SVI)" der Arbeitsgemeinschaft Institutionskennzeichen in Sankt Augustin (SVI, Alte Heerstraße 111, Sankt Augustin) vergeben und gepflegt. Hier ist das bei der Registrierung für die Qualitätssicherung angegebene IK zu verwenden. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 2 Entlassender Standort Bei einem nach 108 SGB V zugelassenen Krankenhaus mit mehreren Standorten ist der entlassende Standort mit einer eindeutigen laufenden Nummer, beginnend mit "01", anzugeben. Liegt keine Differenzierung vor, ist der Wert "00" zu übermitteln. Die Aufschlüsselung ist nur erforderlich, wenn ein Krankenhaus über mehrere Standorte verfügt und unter einem einheitlichen Institutionskennzeichen abrechnet. In Bezug auf den Standort hat an dieser Stelle die gleiche inhaltliche Angabe wie bei der Datenlieferung nach 21 KHEntgG zu erfolgen. Dabei muss es sich um die Standortnummer handeln, die auch für die Identifikation bei der Annahmestelle sowie spätestens ab dem Berichtsjahr 2015 bei den mit der Durchführung der einrichtungs- und sektorenübergreifenden Qualitätssicherung beauftragten Stellen verwendet wird. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 3 Betriebsstätten-Nummer Gültige Angabe: >= 1 Diese Betriebsstätten-Nummer dient zur Unterscheidung organisatorisch getrennter Bereiche bei gleichem Institutionskennzeichen und gleicher Fachabteilungsnummer. Die Betriebsstätten-Nummer ist standardmäßig 1. Ihre Verwendung oder Nicht-Verwendung kann durch das Krankenhaus bzw. den Träger frei festgesetzt werden, wenn es keine landeseinheitliche Empfehlung bzw. Festlegung für die bestimmte Verwendungsform gibt. Die Betriebstättennummern eines Krankenhauses sollen jahrgangsübergreifend in der gleichen Weise vergeben werden, falls keine organisatorischen Veränderungen stattgefunden haben. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 4 Fachabteilung Siehe Schlüssel 1 Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 5 Identifikationsnummer des Patienten - Die Identifikationsnummer erhält der Patient im Krankenhaus bei der Aufnahme. Die Identifikationsnummer verbleibt im Krankenhaus und wird nicht an die LQS übermittelt. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 6 Geburtsdatum Format: TT.MM.JJJJ Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 7 Geschlecht 1 = männlich 2 = weiblich Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 8 Initialen Erster Buchstabe des Vor- und Nachnamens Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 9 Postleitzahl Verpflichtend ist die vierstellige PLZ des Patienten-Wohnortes anzugeben; die Erfassung der 5. Stelle ist fakultativ. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 10 Aufnahmedatum Krankenhaus Format: TT.MM.JJJJ Tag der stationären Aufnahme
2 11 Aufnahmezeit Krankenhaus Format: HH:MM Uhrzeit der stationären Aufnahme Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. 12 Hauptdiagnose ICD-10-Code des akuten Schlaganfalles G45 Transitorisch ischämische Attacke I60 Subarchnoidalblutungen I61 Intrazerebrale Blutungen I63 Hirninfarkte I64 Schlaganfall nicht näher als Hirninfarkt oder Blutung bezeichnet 13 Minimaldatensatz (MDS) 0 = Bogen STROKE vorhanden (keine MDS) 1 = Ereignis älter als 7 Tage 2 = Weiterverlegung in andere Einrichtung innerhalb 2 Stunden nach Aufnahme 9 = sonstiger Grund Achtung: Dieses Datenfeld darf von der QS-Software vorbelegt werden. Bei Zutreffen eines der Gründe (1, 2 oder 9) ist die Erhebung mit dem Ausfüllen des Basisbogens abgeschlossen. Bei sonstiger Grund ist im folgenden Feld Erläuterung der Grund ausführlich darzustellen. 14 Erläuterung zum Grund für MDS Wenn im Feld 13 (Minimaldatensatz) sonstiger Grund eingetragen ist, ist hier eine entsprechende Erläuterung zu hinterlegen. 15 Entlassungsdatum Krankenhaus Format: TT.MM.JJJJ 16 Entlassungsgrund Siehe Schlüssel 2 Teildatensatz Hirninfarkt / TIA 17 Zeitintervall Ereignis bis Aufnahme 1 = 1 Std. 2 = > 1 2 Std. 3 = > 2 3 Std. 4 = > 3 3,5 Std. 5 = > 3,5 4 Std. 6 = > 4 6 Std. 7 = > 6 24 Std. 8 = > Std. 9 = > 48 Std. 7 Tage 0 = unbekannt Die Angabe der Kategorien erfolgt in Intervallen. Ist der exakte Zeitpunkt erster Symptome nicht sicher bestimmbar, soll das Intervall bestmöglich geschätzt werden; bei nachts aufgetretenem Insult wird der letzte bekannte Zeitpunkt angegeben, an dem der Patient wach und ohne Symptome war. Sollte keinerlei Information verfügbar sein, ist die Kategorie " unbekannt" anzukreuzen. 18 Versorgungssituation vor Akutereignis 1 = unabhängig zu Hause 2 = Pflege zu Hause 3 = Pflege in Institution Bisherige Lebenssituation: unabhängig zu Hause Pat. war bisher in der Lage, Dinge des täglichen Lebens selbständig auszuführen, zu Hause oder in einer Seniorenwohnanlage. Pflege zu Hause Pat. wurde durch Angehörige bzw. Pflegedienst in der eigenen Wohnung (oder in einer Seniorenwohnanlage) betreut Pflege in Institution Pflegerische Betreuung in einer Einrichtung (betreutes Wohnen, Altenheim, Pflegeheim, Behindertenwohnheim) 19 Einlieferung 1 = selbst 2 = Vertragsarzt 3 = Rettungsdienst 4 = Übernahme aus anderem Krankenhaus selbst eigenständige Vorstellung im primär behandelnden Zentrum Vertragsarzt - Falls der Vorstellung im primär behandelnden Zentrum eine Konsultation des Hausarztes, ärztlichen Bereitschaftsdienstes etc. vorgeschaltet war bzw. von dieser Seite das Transportsystem alarmiert wurde. - Zuweisung aus einem Pflegeheim Rettungsdienst Falls Alarmierung direkt durch Patient oder Angehörige erfolgte. Übernahme aus anderem Krankenhaus Zuweisung aus einer anderen stationären Einrichtung.
3 20 Vorbehandlung mit Thrombozytenaggregationshemmern 0 = nein Medikamentöse Vorbehandlung mit Thrombozytenaggregationshemmern (z. B. ASS) 21 Vorbehandlung mit Antikoagulanzien 0 = nein 1 = Vitamin K-Antagonisten 2 = NOAK (neue orale Antikoagulanzien) 22 NIH-Stroke Scale bei Aufnahme 0-42 In diesem Feld wird der Summenscore der NIH-Stroke Scale (NIH-SS) bei der Aufnahmeunter-suchung eingetragen. 23 Bewusstseinslage bei Aufnahme 1 = Wachheit 2 = Somnolenz / Sopor 3 = Koma Wachheit adäquate Reaktion auf Ansprache und Aufforderungen Somnolenz / Sopor abnorme Schläfrigkeit, auf Ansprache jederzeit weckbar bis hin zu tiefschlafähnlichem Zustand, aus dem der Betroffene nur durch starke Schmerzreize kurzfristig geweckt werden kann. 24 Motorische Ausfälle bei Aufnahme 1 = Monoparese/-plegie 2 = Hemiparese/-plegie 3 = Tetraparese/-plegie 4 = keine Parese/Plegie 5 = nicht beurteilbar Koma Bewusstlosigkeit, auch auf starke Schmerzreize keine Reaktion Monoparese/-plegie Schwäche/Lähmung einzelner Gliedmaßen (nach ICD-10-GM-2015) G83.1 Monoparese und -plegie einer unteren Extremität (z.b. Lähmung eines Beines) G83.2 Monoparese und -plegie einer oberen Extremität (z.b. Lähmung eines Armes ) G83.3 Monoparese und -plegie, nicht näher bezeichnet Dysphagie/Aphasie/Dysarthrie Hemiparese/-plegie Schwäche/Lähmung einer Körperseite (nach ICD-10-GM-2015) G81.0 Schlaffe Hemiparese und Hemiplegie G81.1 Spastische Hemiparese und Hemiplegie G81.9 Hemiparese und Hemiplegie, nicht näher bezeichnet Tetraparese/-plegie Schwäche/Lähmung aller vier Extremitäten (nach ICD-10-GM-2015) G82.3- Schlaffe Tetraparese und Tetraplegie G82.4- Spastische Tetraparese und Tetraplegie G82.5- Tetraparese und Tetraplegie, nicht näher bezeichnet nicht beurteilbar (z.b. bei komatösen Patienten) Es muss entweder das Feld 28 oder mindestens eines der Felder 25, 26, 27 ausgefüllt sein. 25 Dysphagie bei Aufnahme Bei Bewusstseinsstörung und mangelnder Kopfhaltung wird immer eine Schluckstörung angenommen und ist so zu dokumentieren. Schluckstörung (nach ICD-10-GM-2015) R13.0 Dysphagie mit Beaufsichtigungspflicht während der Nahrungsaufnahme R13.1 Dysphagie bei absaugpflichtigem Tracheostoma mit (teilweise) geblockter Trachealkanüle R13.9 Sonstige und nicht näher bezeichnete Dysphagie (Schluckbeschwerden o.n.a.) 26 Aphasie bei Aufnahme Wortfindungsstörung bei erhaltenem Begriffs- und Sprachverständnis, Sprachbeschränkung auf Lautautomatismen (nach ICD-10-GM-2015) R47.0 Dysphasie und Aphasie 27 Dysarthrie bei Aufnahme Störung der Aussprache (z.b.: verwaschene Aussprache) (nach ICD-10-GM-2015) R47.1 Dysarthrie und Anarthrie 28 bei Aufnahme keine Aphasie/Dysarthrie/Dysphagie bzw. nicht beurteilbar 1 = keine 2 = nicht beurteilbar Bei komatösen Patienten nicht beurteilbar eingeben 29 Schlucktest nach Protokoll 0 = nein 2 = nicht durchführbar Kann nur als durchgeführtes diagnostisches Verfahren angekreuzt werden, wenn ein standardisiertes Dysphagiescreening nach Protokoll aktiv durchgeführt wurde. Eine Schätzung der Schluckfähigkeit, die sich allein auf Beobachtung oder die Angaben Dritter stützt, ist hierfür unzureichend. Hierzu kann bei der GQH eine Checkliste zur
4 Dysphagie angefordert werden. 30 Modified Rankin Scale vor Insult 0 = Kein Symptome 1 = Keine wesentliche Funktionseinschränkung 2 = Geringgradige Funktionseinschränkung 3 = Mäßiggradige Funktionseinschränkung 4 = Mittelschwere Funktionseinschränkung 5 = Schwere Funktionseinschränkung 9 = nicht bekannt Funktionszustand des Patienten vor dem aktuellen Insult. Sollte keinerlei Information vorliegen bzw. erfragbar sein, ist dieses Item mit unbekannt zu verschlüsseln. Keine wesentliche Funktionseinschränkung trotz Symptome (kann alle gewohnten Aufgaben und Aktivitäten verrichten) Geringgradige Funktionseinschränkung (unfähig alle früheren Aktivitäten zu verrichten, ist aber in der Lage, die eigenen Angelegenheiten ohne Hilfe zu erledigen) Mäßiggradige Funktionseinschränkung (bedarf einiger Unterstützung, ist aber in der Lage, ohne Hilfe zu gehen) Mittelschwere Funktionseinschränkung (unfähig ohne Hilfe zu gehen, ohne Hilfe für die eigenen körperlichen Bedürfnisse zu sorgen) Schwere Funktionseinschränkung (bettlägerig, inkontinent, bedarf ständiger Pflege und Aufmerksamkeit) unbekannt (keinerlei Informationen zum Zustand des Patienten vor Ereignis liegen vor bzw. sind auch nicht erfragbar) 31 Modified Rankin Scale 1. Tage nach Aufnahme 0 = Kein Symptome 1 = Keine wesentliche Funktionseinschränkung 2 = Geringgradige Funktionseinschränkung 3 = Mäßiggradige Funktionseinschränkung 4 = Mittelschwere Funktionseinschränkung 5 = Schwere Funktionseinschränkung 6 = Tod Keine wesentliche Funktionseinschränkung trotz Symptome (kann alle gewohnten Aufgaben und Aktivitäten verrichten) Geringgradige Funktionseinschränkung (unfähig alle früheren Aktivitäten zu verrichten, ist aber in der Lage, die eigenen Angelegenheiten ohne Hilfe zu erledigen) Mäßiggradige Funktionseinschränkung (bedarf einiger Unterstützung, ist aber in der Lage, ohne Hilfe zu gehen) Mittelschwere Funktionseinschränkung (unfähig ohne Hilfe zu gehen, ohne Hilfe für die eigenen körperlichen Bedürfnisse zu sorgen) Schwere Funktionseinschränkung (bettlägerig, inkontinent, bedarf ständiger Pflege und Aufmerksamkeit) 32 Barthel-Index - Blasenkontrolle 1. Tag nach Aufnahme 0 = inkontinent 5 = gelengentlicher Verlust 10 = kontinent kontinent (10 Punkte) Pat. ist harnkontinent Pat. kompensiert seine Harninkontinenz selbst, ohne Einnässen von Kleidung oder Bettwäsche Pat. versorgt Harnkathetersystem komplett selbstständig 33 Barthel-Index - Lagewechsel Bett-Stuhl 1. Tag nach Aufnahme 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig gelegentlicher Verlust (5 Punkte) Pat. kompensiert seine Harninkontinenz selbst, Einnässen der Kleidung oder Bettwäsche nicht mehr als 1x tgl.) Pat. benötigt geringe Unterstützung bei der Versorgung seines Harnkathetersystems inkontinent (0 Punkte) Pat. ist mehr als 1x tgl. harninkontinent Pat. ist nicht in der Lage, einen liegenden Blasenkatheter selbst zu versorgen vollständig selbstständig (15 Punkte) Pat. bewegt sich unabhängig von Bett zu Stuhl und zurück geringe Unterstützung (10 Punkte) Benötigt geringe körperliche oder verbale Unterstützung. Eine Person ist in der Lage, den Pat. problemlos zu unterstützen oder steht lediglich aus Sicherheitsgründen dabei. große Unterstützung (5 Punkte) Benötigt große körperliche Unterstützung (von einer oder zwei Personen), kann sitzen. Pat. benötigt Unterstützung durch eine starke bzw. ausgebildete Person oder durch zwei nicht speziell trainierte Personen. Der Patient kann sich
5 aufrichten. vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, sich von der Liege- in die Sitzposition zu begeben, kein Gleichgewicht beim Sitzen. Es sind zwei Personen zum Heben des Patienten erforderlich. Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert. 34 Barthel-Index - Fortbewegung 1. Tag nach Aufnahme 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig vollständig selbstständig (15 Punkte) Pat. kann min. 50 Meter Gehen (ggf. mit Gehstützen, aber ohne Gehwagen), jedoch ohne Hilfestellung oder Beaufsichtigung einer Laien- oder professionellen Hilfe geringe Unterstützung (10 Punkte) Pat. geht 50 Meter mit geringer Hilfestellung oder Gehwagen große Unterstützung (5 Punkte) Pat. kann komplett selbständig einen Rollstuhl bedienen (einschließlich Öffnen von Türen und Manövrieren um Ecken) vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, ohne Unterstützung einen Rollstuhl zu benutzten Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert 35 Risikofaktoren vorhanden 0 = nein Vorliegen von anamnestisch oder neu diagnostizierten Risikofaktoren. wenn Feld 35 = 1 36 Hypercholesterinämie Erhöhte Gesamtcholesterinwerte (>190 mg/dl), anamnestisch vorbestehend u./o. medikamentös behandelt. 37 Früherer Schlaganfall Angabe in vorliegendem, alten Arztbrief oder Ergebnis aktueller Diagnostik für in der Vergangenheit abgelaufenen Hirninfarkt, Hirnblutung (aber keine traumatisch bedingte Blutung z.b. nach einem Unfall), Subarachnoidalblutung oder Sinusvenen thrombose, deren Symptome länger als 24 Stunden andauerten. 38 Vorhofflimmern, vorbekannt 2 = ja, neu diagnostiziert In dieser Kategorie wird ein Vorhofflimmern kodiert, das im EKG oder LZ EKG nachweisbar ist oder anamnestisch dokumentiert und medikamentös behandelt wird. Ein anamnestisch bekanntes paroxysmales VH-Flimmern, das im EKG während des stationären Aufenthaltes nicht nachweisbar ist wird ebenfalls als Vorhofflimmern kodiert. 39 Diabetes mellitus Pathologischer Glucosebelastungstest oder erhöhter zweimaliger Nüchtern-Blutzucker oder vorbestehende medikamentöse Behandlung oder anamnestische Selbstangabe eines vorbestehenden Diabetes durch den Patienten. 40 Arterielle Hypertonie Nach WHO-Definition systolischer Wert > 160 mmhg und/oder diastolischer Wert > 95 mmhg Quecksilbersäule (=^ 21,3 bzw. 12,7 kpa) 41 andere(r) Risikofaktor(en) Sonstige hier nicht aufgeführte Risikofaktoren 42 Bildgebung cct durchgeführt 0 = nein Cranielle Computertomographie (auch Spiral-Computertomographien) Ist eine cct nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist ja und im Feld Zeitintervall 1. Bildgebung vor Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken. 43 Bildgebung MRT durchgeführt 0 = nein Magnetresonanztomographie Ist ein MRT nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist ja und im Feld Zeitintervall 1. Bildgebung vor Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken- wenn Feld 42 oder 43 = 1 dann (44 oder (45 und 46)) und Zeitintervall Aufnahme bis erste Bildgebung 1 = 0,5 h 2 = > 0,5-1 h 3 = > 1-3 h 4 = > 3-6 h Zeitpunkt der Bildgebung, welche für die aktuelle diagnostische und therapeutische Entscheidung als relevant betrachtete wird. Ist ein cct / MRT nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist 1. Bildgebung vor
6 5 = > 6 h 6 = 1. Bildgebung vor Aufnahme Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken Bildgebung nach Ereignis im Haus am TT.MM.JJJJ Bildgebung nach Ereignis im Haus um HH:MM 47 Frische Läsion in Bildgebung 0 = nein 48 Extrakranielle Gefäßdiagnostik nach Ereignis 0 = nein 1 = 12 h 2 = >12-48 h 3 = > 48 h Nachweis einer frischen Läsion, die zum akuten Ereignis korrespondiert, in der aussagekräftigsten Bildgebung. Das Item Hirngefäßdiagnostik ist eine Sammelvariable und beinhaltet die Durchführung einer Extrakraniellen Dopplersonographie und/oder einer Transcraniellen Dopplersonographie und/oder einer Duplexsonographie und/oder einer Digitalen Subtraktionsangiographie und/oder einer Magnetresonanz- oder einer Computertomographischen Angiographie während des Aufenthaltes im Akutkrankenhaus. Hierbei wird zwischen extrakranieller und intrakranieller Gefäßdiagnostik mittels einer der oben genannten Verfahren unterschieden. 49 Intrakranielle Gefäßdiagnostik 0 = nein 1 = 12 h 2 = >12-48 h 3 = > 48 h Das Item Hirngefäßdiagnostik ist eine Sammelvariable und beinhaltet die Durchführung einer Extrakraniellen Dopplersonographie und/oder einer Transcraniellen Dopplersonographie und/oder einer Duplexsonographie und/oder einer Digitalen Subtraktionsangiographie und/oder einer Magnetresonanz- oder einer Computertomographischen Angiographie während des Aufenthaltes im Akutkrankenhaus. 50 Langzeit-EKG/-Monitoring über mindestens 24 h mit spezifischer Vorhoflimmer-Dedektion 0 = nein Hierbei wird zwischen extrakranieller und intrakranieller Gefäßdiagnostik mittels einer der oben genannten Verfahren unterschieden. Diese Feld ist mit ja zu beantworten, wenn: eine spezifische Vorhofflimmer-Dedektion betrieben wurde bei Monitoring das EKG auch bzgl. Auftreten von Vorhofflimmern (VHF) ausgewertet wurde bei implantiertem Schrittmacher, auch über Auslesen der vom Schrittmacher registrierten EKG s eine Auswertung dieser bzgl. VHF erfolgte 51 Rekanalisation durchgeführt 0 = nein Durchführung einer i. a.oder i.v. Thrombolyse oder einer mechanischen Rekanalisation Es sind ausschließlich Maßnahmen zu dokumentieren, welche auch in der eigenen Klinik erbracht wurden. wenn Feld 51 = 1 52 Thrombolyse i. v. Intravenös applizierte Thrombolysebehandlung beim Hirninfarkt 53 Thrombolyse i. a. Intraarteriell applizierte Thrombolysebehandlung beim Hirninfarkt, unabhängig davon, ob sie hochselektiv (d.h. über bis zum Verschluss vorgeschobenen Katheter) oder selektiv (Gefäßgebiet) durchgeführt wurde 54 Mechanische Rekanalisation Mechanische Entfernung eines Blutgerinnsels mittels Katheter. Wird vor/während/nach der Thrombektomie zusätzlich ein Thrombolytikum über den liegenden Katheter gegeben, ist zusätzlich Lyse i.a. ja anzukreuzen. wenn Feld 52, 53 oder 54 = 1 55 Zeitintervall Aufnahme bis Beginn Thrombolyse 1 = 0,5 h 2 = > 0,5-1 h 3 = > 1-2 h 4 = > 2-3 h 5 = > 3-4 h 6 = > 4-6 h 7 = > 6 h Die Zeit vom Eintreffen des Patienten im Krankenhaus bis zum tatsächlichen Beginn bei durchgeführter i. a. oder i.v. Lyse ist in den Kategorien anzugeben. Wenn die Felder 52 oder 53 (Thrombolyse) mit ja beantwortet wurden, dann ist entweder das Feld 55 (Zeitintervall oder die Felder 56 und 57 (genaues Datum) auszufüllen. Sollte eine mechanische Rekanalisatiion in Verbindung mit einer Thrombolyse erfolgen, dann ist der Zeitpunkt der Thrombolyse zu dokumentieren. Wenn ausschließlich eine mechanische Rekanalisation durchgeführt wurde, ist Angabe zum Zeitpunkt nicht verpflichtend. 56 Beginn der Thrombolyse am TT.MM.JJJJ Zeitpunkt des Beginns der Thrombolyse. Bei Erfassung des Datums ist auch die genaue Uhrzeit (Feld 57) zu erfassen.
7 Wenn die Felder 52 oder 53 (Thrombolyse) mit ja beantwortet wurden, dann ist entweder das Feld 55 (Zeitintervall oder die Felder 56 und 57 (genaues Datum) auszufüllen. Sollte eine mechanische Rekanalisatiion in Verbindung mit einer Thrombolyse erfolgen, dann ist der Zeitpunkt der Thrombolyse zu dokumentieren. Wenn ausschließlich eine mechanische Rekanalisation durchgeführt wurde, ist Angabe zum Zeitpunkt nicht verpflichtend. 57 Beginn der Thrombolyse um HH:MM Zeitpunkt des Beginns der Thrombolyse. Bei Erfassung der Uhrzeit ist auch das genaue Datum (Feld 56) zu erfassen. Wenn die Felder 52 oder 53 (Thrombolyse) mit ja beantwortet wurden, dann ist entweder das Feld 55 (Zeitintervall oder die Felder 56 und 57 (genaues Datum) auszufüllen. Sollte eine mechanische Rekanalisatiion in Verbindung mit einer Thrombolyse erfolgen, dann ist der Zeitpunkt der Thrombolyse zu dokumentieren. Wenn ausschließlich eine mechanische Rekanalisation durchgeführt wurde, ist Angabe zum Zeitpunkt nicht verpflichtend. 58 Operative Dekompression 0 = nein Jede zur Druckentlastung durchgeführte Kraniektomie (z.b. bei malignem Mediainfarkt oder Kleinhirninfarkt) 59 Thrombozytenaggregationshemmer innerhalb 48 Stunden nach Aufnahme 0 = nein Diese Kategorie wird mit ja beantwortet, wenn dem Patienten innerhalb der ersten 48 Stunden nach Ereignis ein Thrombozytenaggregationshemmer verabreicht wird. In dieser Gruppe werden alle verordneten Thrombozytenaggregationshemmer zusammengefaßt, hierunter fallen Clopidogrel, ASS oder Dipyramidol etc. 60 Heparinisierung 0 = keine 1 = Therapeutische Antikoagulation 2 = Thromboseprophylaxe Therapeutische Antikoagulation (high-dose) (Marcumar/Heparin) Wenn bei dem Patienten eine therapeutische Antikoagulation mit Heparin i.v. (ptt wirksam) oder s.c. (ptt oder Anti-Xa wirksam) während des Aufenthaltes eingeleitet wurde. Thromboseprophylaxe (low-dose) Regelmäßige, subkutane Applikation von niedermolekularem oder anderem Heparin, nicht ptt oder Anti-Xa wirksam. 61 Physiotherapie 0 = nein 1 = Beginn 2 Tage nach Aufnahme 2 = Beginn > 2 Tage nach Aufnahme 62 Logopädie 0 = nein 1 = Beginn 2 Tage nach Aufnahme 2 = Beginn > 2 Tage nach Aufnahme 63 Mobilisierung 0 = nein 1 = Beginn 2 Tage nach Aufnahme 2 = Beginn > 2 Tage nach Aufnahme 64 Komplikationen (nur im Verlauf erworben) 0 = nein Patient(in) während des Krankenhausaufenthaltes von einem Physiotherapeuten/in u./o. Ergotherapeuten/in untersucht u./o. behandelt. Zudem ist der Zeitpunkt der ersten rehabilitativen Maßnahmen zu kodieren. Patient(in) wird während des Krankenhausaufenthaltes von einem Logopäden/in untersucht u./o. behandelt wurde. Zudem ist der Zeitpunkt der ersten rehabilitativen Maßnahmen zu kodieren. Patient(in) wird während des Krankenhausaufenthaltes von der Physiotherapie oder dem Pflegedienst mobilisiert. Mobilisation wird dabei wie folgt definiert als Mobilisation außerhalb des Bettes für mindestens 20 Minuten des Krankenhausaufenthaltes und kontinuierliche täglich weiter aufbauende Mobilisation. Es werden nur Komplikationen erfasst, die im Verlauf des jetzigen stationären Aufenthaltes entwickelt wurden und diagnostik- und/oder behandlungspflichtig sind. Sind keine Komplikationen aufgetreten, bitte nein eingeben. wenn Feld 64 = 1 65 Intrakanielle Blutung 66 Extrakranielle Blutung Alle klinisch relevanten auf den extrakraniellen Raum bezogenen Blutungsereignisse z.b. Weichteileinblutung oder retroperitoneale Blutungen, die zur Änderung der in die Gerinnungsphysiologie eingreifenden Therapieschemata zwingen. 67 Epileptischer Anfall Klinisch gesicherter zerebraler Krampfanfall 68 Hirndruck Hinweise für einen symptomatischen erhöhten Hirndruck in bildgebenden Verfahren, z.b. Hirnödem oder Mittellinienverlagerung, plus klinische Symptome.
8 69 Sepsis Systematische Antwort auf eine Infektion, manifestiert durch mindestens zwei der folgenden Bedingungen: Temp. > 38 C oder < 36 C oder Leucocytose >12000 Zellen/mm³ bzw. 10 % unreife Formen oder Herzfrequenz > 90 Schläge/min oder Infektion mit methicillinresistentem staphylococcus aureus 70 Hydrozephalus Klinische Symptome mit radiologisch gesichertem Befund 71 Pneumonie Es sollen nur Pat. dokumentiert werden, die ihre Pneumonie im Krankenhaus entwickelt haben (d.h., die nicht den Kriterien für das bundesweite QS-Modul Ambulant erworbene Pneumonie entsprechen). Eine Pneumonie liegt dann vor (RKI Definition 2008) wenn: Eine Röntgenuntersuchung des Thorax entweder ein neues oder ein progressives und persistierendes Infiltrat aufweist, eine Verdichtung, Kavitation oder einen pleuralen Erguss und mindestens eines der folgenden Kriterien: Fieber (>= 38,3 C) ohne andere mögliche Ursachen Leukopenie (< Leukozyten/mm3) oder Leukozytose (> Leukozyten/mm3) Für Erwachsene > 70 Jahre: veränderter mentaler Status, der keine anderen Ursachen haben kann (pneumoniebedingte Desorientierung) und mindestens zwei der folgenden Kriterien: neues Auftreten von eitrigem Sputum oder Veränderung der Charakteristika des Sputums neu aufgetretener oder verschlimmerter Husten, Dyspnoe oder Tachypnoe Rasselgeräusche oder bronchiale Atemgeräusche Verschlechterung des Gasaustausches (PaO2/FiO2 <= 240), gesteigerter Sauerstoffbedarf Beatmungsnotwendigkeit oder D.h. Nur wenn ein entsprechender Röntgenbefund vorliegt und insgesamt 3 der zusätzlichen Kriterien aus den o.a. Listen positiv sind, ist eine Pneumonie zu kodieren. 72 Thrombose/Lungenembolie Klinische Symptome/Untersuchungsbefund und/oder bildgebender Nachweis des Thrombus/Embolus 73 Dekubitus Klinischer Untersuchungsbefund (Hautdefekt ab Grad II) 74 Herz-Kreislauf-Dekompensation Klinischer Untersuchungsbefund 75 Re-Infarkt Klinisch und evtl. bildmorphologisch gesicherter (erneuter) Hirninfarkt 76 MRE-Infektion 77 Harnwegsinfektion 78 Andere Komplikation(en) sonstige nicht aufgeführte Komplikationen 79 Klinischer Verlauf: Symptomdauer 1 = < 1 h 2 = 1 bis 24 h 3 = 24 h 80 Kardioembolische Genese 0 = nein 9 = unbekannt Angabe der genauen Dauer der Symptomatik, die durch das aktuelle akute Ereignis hervorgerufen wurde. Hierbei ist unabhängig von den Ergebnissen diagnostischer Verfahren die Zeitdauer bis zur kompletten Rückbildung der klinischen Symptome zu dokumentieren. 81 Symptomatische ipsilaterale Stenose der Arteria carotis interna (nach NASCET) 82 Sekundärprophylaxe bei Entlassung durchgeführt (einschließlich Empfehlung im Entlassungsbrief) 0 = nein 1 = < 50 % 2 = 50 - < 70 % 3 = % 4 = 100 % 9 = nicht untersucht 0 = nein Wenn keine medikamentöse bzw. interventionelle Sekundärprophylaxe verordnet und im Entlassungsbrief aufgeführt wurde, dann "nein" vermerken. Wenn eine entsprechende Prophylaxe bereits eingeleitet oder im Entlassungsbrief empfohlen wurde, wird diese Kategorie mit ja dokumentiert. Bei verstorbenen Patienten sind selbstverständlich keine Angaben zur Sekundärprophylaxe zu leisten. wenn Feld 82 = 1 83 Thrombozytenaggregationshemmer In dieser Gruppe werden alle verordneten Thrombozytenaggregationshemmer zusammengefasst, hierunter fallen
9 Clopidogrel, ASS oder Dipyramidol etc. 84 Antihypertensiva Diese Gruppe schließt alle Medikamente ein mit Indikation zur Senkung des erhöhten Blutdruckes. 85 Statine Diese Gruppe bezeichnet alle HMG-CoA-Reduktase-Hemmer, mit der Indikation der Senkung eines erhöhten Cholesterinspiegels. 86 Antikoagulanzien 1 = Vitamin K-Antagonisten 2 = NOAK (neue orale Antikoagulanzien) Sollte hier keine genaue Differenzierung zum aktuellen Zeitpunkt möglich sein ist 1 einzutragen. 87 Antidiabetika Hierzu zählen orale Medikation sowie Insulingabe. Rein diätetische Maßnahmen zur Behandlung des Diabetes fallen nicht darunter 88 andere Sekundärprophylaxe sonstige nicht aufgeführte Sekundärprophylaxe 89 Operative Revaskularisierung der ACI veranlasst 0 = nein 1 = verlegt zur Operation 2 = verlegt zum Stenting 3 = Operation während des dokumentierten Aufenthaltes 4 = Stenting während des dokumentierten Aufenthaltes 9 = sonstiges Hier ist eine Verlegung (zur OP oder zum Stenting) nur anzugeben, wenn der/die Pat. tatsächlich verlegt und die Dokumentation dieses Falles damit abgeschlossen wird. Wird der Eingriff im selben Krankenhaus bei fortgeführter Dokumentation vorgenommen, ist Ziffer 3 Operation oder 4 - Stenting während des dokumentierten Aufenthaltes anzugeben. Wurde ein fester Termin für einen revaskularisierenden Eingriff vereinbart, der/die Pat. aber vorübergehend entlassen, ist sonstiges anzugeben. 90 Bewusstseinslage bei Behandlungsende 1 = Wachheit 2 = Somnolenz / Sopor 3 = Koma Wachheit adäquate Reaktion auf Ansprache und Aufforderungen Somnolenz / Sopor abnorme Schläfrigkeit, auf Ansprache jederzeit weckbar bis hin zu tiefschlafähnlichem Zustand, aus dem der Betroffene nur durch starke Schmerzreize kurzfristig geweckt werden kann. Koma Bewusstlosigkeit, auch auf starke Schmerzreize keine Reaktion 91 Motorische Ausfälle bei Behandlungsende 1 = Monoparese/-plegie 2 = Hemiparese/-plegie 3 = Tetraparese/-plegie 4 = keine Parese/Plegie 5 = nicht beurteilbar Monoparese/-plegie Schwäche/Lähmung einzelner Gliedmaßen (nach ICD-10-GM-2015) G83.1 Monoparese und -plegie einer unteren Extremität (z.b. Lähmung eines Beines) G83.2 Monoparese und -plegie einer oberen Extremität (z.b. Lähmung eines Armes ) G83.3 Monoparese und -plegie, nicht näher bezeichnet Dysphagie/Aphasie/Dysarthrie bei Behandlungsende Hemiparese/-plegie Schwäche/Lähmung einer Körperseite (nach ICD-10-GM-2015) G81.0 Schlaffe Hemiparese und Hemiplegie G81.1 Spastische Hemiparese und Hemiplegie G81.9 Hemiparese und Hemiplegie, nicht näher bezeichnet Tetraparese/-plegie Schwäche/Lähmung aller vier Extremitäten (nach ICD-10-GM-2015) G82.3- Schlaffe Tetraparese und Tetraplegie G82.4- Spastische Tetraparese und Tetraplegie G82.5- Tetraparese und Tetraplegie, nicht näher bezeichnet nicht beurteilbar (z.b. bei komatösen Patienten) Es muss entweder das Feld 95 oder mindestens eines der Felder 92, 93, 94 ausgefüllt sein (ausgenommen sind verstorbene Patienten). 92 Dysphagie bei Behandlungsende Bei Bewusstseinsstörung und mangelnder Kopfhaltung wird immer eine Schluckstörung angenommen und ist so zu dokumentieren. Schluckstörung (nach ICD-10-GM-2015) R13.0 Dysphagie mit Beaufsichtigungspflicht während der Nahrungsaufnahme R13.1 Dysphagie bei absaugpflichtigem Tracheostoma mit (teilweise) geblockter Trachealkanüle
10 R13.9 Sonstige und nicht näher bezeichnete Dysphagie (Schluckbeschwerden o.n.a.) 93 Aphasie bei Behandlungsende Wortfindungsstörung bei erhaltenem Begriffs- und Sprachverständnis, Sprachbeschränkung auf Lautautomatismen (nach ICD-10-GM-2015) R47.0 Dysphasie und Aphasie 94 Dysarthrie bei Behandlungsende Störung der Aussprache (z.b.: verwaschene Aussprache) (nach ICD-10-GM-2015) R47.1 Dysarthrie und Anarthrie 95 bei Behandlungsende keine Aphasie/Dysarthrie/Dysphagie bzw. nicht beurteilbar 1 = keine 2 = nicht beurteilbar Bei komatösen Patienten nicht beurteilbar eingeben 96 Modified Rankin Scale bei Behandlungsende 0 = Kein Symptome 1 = Keine wesentliche Funktionseinschränkung 2 = Geringgradige Funktionseinschränkung 3 = Mäßiggradige Funktionseinschränkung 4 = Mittelschwere Funktionseinschränkung 5 = Schwere Funktionseinschränkung 6 = Tod Keine wesentliche Funktionseinschränkung trotz Symptome (kann alle gewohnten Aufgaben und Aktivitäten verrichten) Geringgradige Funktionseinschränkung (unfähig alle früheren Aktivitäten zu verrichten, ist aber in der Lage, die eigenen Angelegenheiten ohne Hilfe zu erledigen) Mäßiggradige Funktionseinschränkung (bedarf einiger Unterstützung, ist aber in der Lage, ohne Hilfe zu gehen) Mittelschwere Funktionseinschränkung (unfähig ohne Hilfe zu gehen, ohne Hilfe für die eigenen körperlichen Bedürfnisse zu sorgen) Schwere Funktionseinschränkung (bettlägerig, inkontinent, bedarf ständiger Pflege und Aufmerksamkeit) 97 Barthel-Index - Blasenkontrolle bei Behandlungsende 0 = inkontinent 5 = gelengentlicher Verlust 10 = kontinent kontinent (10 Punkte) Pat. ist harnkontinent Pat. kompensiert seine Harninkontinenz selbst, ohne Einnässen von Kleidung oder Bettwäsche Pat. versorgt Harnkathetersystem komplett selbstständig 98 Barthel-Index - Lagewechsel Bett-Stuhl bei Behandlungsende 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig gelegentlicher Verlust (5 Punkte) Pat. kompensiert seine Harninkontinenz selbst, Einnässen der Kleidung oder Bettwäsche nicht mehr als 1x tgl.) Pat. benötigt geringe Unterstützung bei der Versorgung seines Harnkathetersystems inkontinent (0 Punkte) Pat. ist mehr als 1x tgl. harninkontinent Pat. ist nicht in der Lage, einen liegenden Blasenkatheter selbst zu versorgen Bei verstorbenen Patienten sind keine Angaben zum Barthel-Index zu leisten. vollständig selbstständig (15 Punkte) Pat. bewegt sich unabhängig von Bett zu Stuhl und zurück geringe Unterstützung (10 Punkte) Benötigt geringe körperliche oder verbale Unterstützung. Eine Person ist in der Lage, den Pat. problemlos zu unterstützen oder steht lediglich aus Sicherheitsgründen dabei. große Unterstützung (5 Punkte) Benötigt große körperliche Unterstützung (von einer oder zwei Personen), kann sitzen. Pat. benötigt Unterstützung durch eine starke bzw. ausgebildete Person oder durch zwei nicht speziell trainierte Personen. Der Patient kann sich aufrichten. vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, sich von der Liege- in die Sitzposition zu begeben, kein Gleichgewicht beim Sitzen. Es sind zwei Personen zum Heben des Patienten erforderlich. Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert. Bei verstorbenen Patienten sind keine Angaben zum Barthel-Index zu leisten.
11 99 Barthel-Index - Fortbewegung bei Behandlungsende 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig vollständig selbstständig (15 Punkte) Pat. kann min. 50 Meter Gehen (ggf. mit Gehstützen, aber ohne Gehwagen), jedoch ohne Hilfestellung oder Beaufsichtigung einer Laien- oder professionellen Hilfe geringe Unterstützung (10 Punkte) Pat. geht 50 Meter mit geringer Hilfestellung oder Gehwagen 100 Information durch Sozial-/Pflegedienst zu Unterstützungsangeboten 0 = nein große Unterstützung (5 Punkte) Pat. kann komplett selbständig einen Rollstuhl bedienen (einschließlich Öffnen von Türen und Manövrieren um Ecken) vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, ohne Unterstützung einen Rollstuhl zu benutzten Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert Bei verstorbenen Patienten sind keine Angaben zum Barthel-Index zu leisten. Diese Kategorie wird mit "ja" beantwortet, wenn der Patient u./o. sein soziales Umfeld vor Entlassung aus dem Krankenhaus durch den Sozial- oder Pflegedienst strukturiert zu Rehabilitationsmöglichkeiten und Unterstützungsangeboten nach Entlassung aus dem Krankenhaus informiert wurde. 101 Bei Verlegung Nummer der Folgeeinrichtung Siehe Schlüssel 3 Bei Verlegung eines Patienten in ein anderes Krankenhaus der Akutversorgung bzw. in eine Rehabilitationseinrichtung ist hier der zugehörige Nummern-Code einzutragen (siehe Schlüssel 3). 102 Ambulante oder stationäre Rehabilitation veranlasst 0 = nein 103 Liegt eine schriftliche Patientenverfügung vor? 0 = nein Hier ist ja anzugeben, wenn eine Verlegung in eine Reha-Klinik erfolgte oder für die/den Pat. die stationäre Aufnahme in eine Reha-Klinik bereits arrangiert wurde und der Aufnahmetermin nicht länger als 14 Tage nach der Entlassung liegt. Außerdem ist ja anzugeben, wenn eine ambulante Rehabilitationsmaßnahme verordnet oder veranlasst (z.b. im Arztbrief empfohlen) wurde. Vorliegen einer gültigen Patientenverfügung oder Vorsorgevollmacht, die das diagnostische und/oder therapeutische Vorgehen beeinflusst bzw. Vorliegen einer Willenserklärung des Patienten zur Therapiebegrenzung. 104 Behandlung auf Stroke Unit 0 = nein Patient wurde während des stationären Aufenthaltes auf der Stroke Unit behandelt. wenn Feld 104 = Dauer der Behandlung auf der Stroke Unit (Tage) Angabe in Tagen Wenn eine Behandlung auf der Stroke Unit erfolgte, ist zu hier die Dauer der Liegezeit auf der Stroke Unit in Tagen anzugeben. Lag der Patient weniger als 24 Stunden auf der Stroke Unit ist 1 einzutragen. 106 Beatmung während des stationären Aufenthaltes 0 = nein Maschinelle Beatmung durch Maske (auch nicht-invasive Beatmung, z.b. Masken-CPAP) oder endotracheale Intubation. Die Intubation zur Durchführung einer Operation wird nicht mitgerechnet. wenn Feld 106 = Beatmungsdauer (Tage) Angabe in Tagen Bei mehreren Beatmungsperioden sind diese aufzusummieren, die Periode der Entwöhnung wird ebenfalls mitgezählt. Die Beatmung zur Durchführung einer OP ist nicht mit einbezogen. Teildatensatz Blutung (ICB / SAB) 108 Zeitintervall Ereignis bis Aufnahme 1 = 1 Std. 2 = > 1 2 Std. 3 = > 2 3 Std. 4 = > 3 3,5 Std. 5 = > 3,5 4 Std. 6 = > 4 6 Std. 7 = > 6 24 Std. 8 = > Std. 9 = > 48 Std. 7 Tage 0 = unbekannt 109 Versorgungssituation vor Akutereignis 1 = unabhängig zu Hause 2 = Pflege zu Hause 3 = Pflege in Institution Die Angabe der Kategorien erfolgt in Intervallen. Ist der exakte Zeitpunkt erster Symptome nicht sicher bestimmbar, soll das Intervall bestmöglich geschätzt werden; bei nachts aufgetretenem Insult wird der letzte bekannte Zeitpunkt angegeben, an dem der Patient wach und ohne Symptome war. Sollte keinerlei Information verfügbar sein, ist die Kategorie " unbekannt" anzukreuzen. Bisherige Lebenssituation: unabhängig zu Hause Pat. war bisher in der Lage, Dinge des täglichen Lebens selbständig auszuführen, zu Hause oder in einer Seniorenwohnanlage.
12 Pflege zu Hause Pat. wurde durch Angehörige bzw. Pflegedienst in der eigenen Wohnung (oder in einer Seniorenwohnanlage) betreut Pflege in Institution Pflegerische Betreuung in einer Einrichtung (betreutes Wohnen, Altenheim, Pflegeheim, Behindertenwohnheim) 110 Einlieferung 1 = selbst 2 = Vertragsarzt 3 = Rettungsdienst 4 = Übernahme aus anderem Krankenhaus selbst eigenständige Vorstellung im primär behandelnden Zentrum Vertragsarzt - Falls der Vorstellung im primär behandelnden Zentrum eine Konsultation des Hausarztes, ärztlichen Bereitschaftsdienstes etc. vorgeschaltet war bzw. von dieser Seite das Transportsystem alarmiert wurde. - Zuweisung aus einem Pflegeheim Rettungsdienst Falls Alarmierung direkt durch Patient oder Angehörige erfolgte. Übernahme aus anderem Krankenhaus Zuweisung aus einer anderen stationären Einrichtung. 111 Vorbehandlung mit Thrombozytenaggregationshemmern 0 = nein Medikamentöse Vorbehandlung mit Thrombozytenaggregationshemmern (z. B. ASS) 112 Vorbehandlung mit Antikoagulanzien 0 = nein 1 = Vitamin K-Antagonisten 2 = NOAK (neue orale Antikoagulanzien) 113 Glasgow Coma Scale - Summenscore 3-15 Angabe des Summernscores (3 bis 15 Punkte) 114 Glasgow Coma Scale - Augenöffnung 4 = spontan 3 = auf Ansprache 2 = auf Schmerzreiz 1 = keine 115 Glasgow Coma Scale - Beste verbale Reaktion 5 = orientiert 4 = desorientiert 3 = inadäquat 2 = unartikuliert 1 = keine 116 Glasgow Coma Scale - Beste motorische Reaktion 6 = befolgt Aufforderungen 5 = gezielte Schmerzabwehr 4 = ungezielte Schmerzabwehr 3 = Beugereaktion 2 = Streckreaktion 1 = keine 117 WFNS (nur bei Subarachnoidalblutungen) 118 Motorische Ausfälle bei Aufnahme 1 = Monoparese/-plegie 2 = Hemiparese/-plegie 3 = Tetraparese/-plegie 4 = keine Parese/Plegie 5 = nicht beurteilbar Monoparese/-plegie Schwäche/Lähmung einzelner Gliedmaßen (nach ICD-10-GM-2015) G83.1 Monoparese und -plegie einer unteren Extremität (z.b. Lähmung eines Beines) G83.2 Monoparese und -plegie einer oberen Extremität (z.b. Lähmung eines Armes ) G83.3 Monoparese und -plegie, nicht näher bezeichnet Hemiparese/-plegie Schwäche/Lähmung einer Körperseite (nach ICD-10-GM-2015) G81.0 Schlaffe Hemiparese und Hemiplegie G81.1 Spastische Hemiparese und Hemiplegie G81.9 Hemiparese und Hemiplegie, nicht näher bezeichnet Tetraparese/-plegie Schwäche/Lähmung aller vier Extremitäten (nach ICD-10-GM-2015)
13 Dysphagie/Aphasie/Dysarthrie G82.3- G82.4- G82.5- Schlaffe Tetraparese und Tetraplegie Spastische Tetraparese und Tetraplegie Tetraparese und Tetraplegie, nicht näher bezeichnet nicht beurteilbar (z.b. bei komatösen Patienten) Es muss entweder das Feld 122 oder mindestens eines der Felder 119, 120, 121 ausgefüllt sein. 119 Dysphagie bei Aufnahme Bei Bewusstseinsstörung und mangelnder Kopfhaltung wird immer eine Schluckstörung angenommen und ist so zu dokumentieren. Schluckstörung (nach ICD-10-GM-2015) R13.0 Dysphagie mit Beaufsichtigungspflicht während der Nahrungsaufnahme R13.1 Dysphagie bei absaugpflichtigem Tracheostoma mit (teilweise) geblockter Trachealkanüle R13.9 Sonstige und nicht näher bezeichnete Dysphagie (Schluckbeschwerden o.n.a.) 120 Aphasie bei Aufnahme Wortfindungsstörung bei erhaltenem Begriffs- und Sprachverständnis, Sprachbeschränkung auf Lautautomatismen (nach ICD-10-GM-2015) R47.0 Dysphasie und Aphasie 121 Dysarthrie bei Aufnahme Störung der Aussprache (z.b.: verwaschene Aussprache) (nach ICD-10-GM-2015) R47.1 Dysarthrie und Anarthrie 122 bei Aufnahme keine Aphasie/Dysarthrie/Dysphagie bzw. nicht beurteilbar 1 = keine 2 = nicht beurteilbar Bei komatösen Patienten nicht beurteilbar eingeben 123 Schlucktest nach Protokoll 0 = nein 2 = nicht durchführbar 124 Modified Rankin Scale vor Insult 0 = Kein Symptome 1 = Keine wesentliche Funktionseinschränkung 2 = Geringgradige Funktionseinschränkung 3 = Mäßiggradige Funktionseinschränkung 4 = Mittelschwere Funktionseinschränkung 5 = Schwere Funktionseinschränkung 9 = nicht bekannt Kann nur als durchgeführtes diagnostisches Verfahren angekreuzt werden, wenn ein standardisiertes Dysphagiescreening nach Protokoll aktiv durchgeführt wurde. Eine Schätzung der Schluckfähigkeit, die sich allein auf Beobachtung oder die Angaben Dritter stützt, ist hierfür unzureichend. Hierzu kann bei der GQH eine Checkliste zur Dysphagie angefordert werden. Funktionszustand des Patienten vor dem aktuellen Insult. Sollte keinerlei Information vorliegen bzw. erfragbar sein, ist dieses Item mit unbekannt zu verschlüsseln. Keine wesentliche Funktionseinschränkung trotz Symptome (kann alle gewohnten Aufgaben und Aktivitäten verrichten) Geringgradige Funktionseinschränkung (unfähig alle früheren Aktivitäten zu verrichten, ist aber in der Lage, die eigenen Angelegenheiten ohne Hilfe zu erledigen) Mäßiggradige Funktionseinschränkung (bedarf einiger Unterstützung, ist aber in der Lage, ohne Hilfe zu gehen) Mittelschwere Funktionseinschränkung (unfähig ohne Hilfe zu gehen, ohne Hilfe für die eigenen körperlichen Bedürfnisse zu sorgen) Schwere Funktionseinschränkung (bettlägerig, inkontinent, bedarf ständiger Pflege und Aufmerksamkeit) unbekannt (keinerlei Informationen zum Zustand des Patienten vor Ereignis liegen vor bzw. sind auch nicht erfragbar) 125 Modified Rankin Scale 1. Tage nach Aufnahme 0 = Kein Symptome 1 = Keine wesentliche Funktionseinschränkung 2 = Geringgradige Funktionseinschränkung 3 = Mäßiggradige Funktionseinschränkung 4 = Mittelschwere Funktionseinschränkung 5 = Schwere Funktionseinschränkung 6 = Tod Keine wesentliche Funktionseinschränkung trotz Symptome (kann alle gewohnten Aufgaben und Aktivitäten verrichten) Geringgradige Funktionseinschränkung (unfähig alle früheren Aktivitäten zu verrichten, ist aber in der Lage, die eigenen Angelegenheiten ohne Hilfe zu erledigen) Mäßiggradige Funktionseinschränkung
14 (bedarf einiger Unterstützung, ist aber in der Lage, ohne Hilfe zu gehen) Mittelschwere Funktionseinschränkung (unfähig ohne Hilfe zu gehen, ohne Hilfe für die eigenen körperlichen Bedürfnisse zu sorgen) Schwere Funktionseinschränkung (bettlägerig, inkontinent, bedarf ständiger Pflege und Aufmerksamkeit) 126 Barthel-Index - Blasenkontrolle 1. Tag nach Aufnahme 0 = inkontinent 5 = gelengentlicher Verlust 10 = kontinent kontinent (10 Punkte) Pat. ist harnkontinent Pat. kompensiert seine Harninkontinenz selbst, ohne Einnässen von Kleidung oder Bettwäsche Pat. versorgt Harnkathetersystem komplett selbstständig 127 Barthel-Index - Lagewechsel Bett-Stuhl 1. Tag nach Aufnahme 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig gelegentlicher Verlust (5 Punkte) Pat. kompensiert seine Harninkontinenz selbst, Einnässen der Kleidung oder Bettwäsche nicht mehr als 1x tgl.) Pat. benötigt geringe Unterstützung bei der Versorgung seines Harnkathetersystems inkontinent (0 Punkte) Pat. ist mehr als 1x tgl. harninkontinent Pat. ist nicht in der Lage, einen liegenden Blasenkatheter selbst zu versorgen vollständig selbstständig (15 Punkte) Pat. bewegt sich unabhängig von Bett zu Stuhl und zurück geringe Unterstützung (10 Punkte) Benötigt geringe körperliche oder verbale Unterstützung. Eine Person ist in der Lage, den Pat. problemlos zu unterstützen oder steht lediglich aus Sicherheitsgründen dabei. große Unterstützung (5 Punkte) Benötigt große körperliche Unterstützung (von einer oder zwei Personen), kann sitzen. Pat. benötigt Unterstützung durch eine starke bzw. ausgebildete Person oder durch zwei nicht speziell trainierte Personen. Der Patient kann sich aufrichten. vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, sich von der Liege- in die Sitzposition zu begeben, kein Gleichgewicht beim Sitzen. Es sind zwei Personen zum Heben des Patienten erforderlich. Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert. 128 Barthel-Index - Fortbewegung 1. Tag nach Aufnahme 0 = vollständig abhängig 5 = große Unterstützung 10 = geringe Unterstützung 15 = vollständig selbstständig vollständig selbstständig (15 Punkte) Pat. kann min. 50 Meter Gehen (ggf. mit Gehstützen, aber ohne Gehwagen), jedoch ohne Hilfestellung oder Beaufsichtigung einer Laien- oder professionellen Hilfe geringe Unterstützung (10 Punkte) Pat. geht 50 Meter mit geringer Hilfestellung oder Gehwagen große Unterstützung (5 Punkte) Pat. kann komplett selbständig einen Rollstuhl bedienen (einschließlich Öffnen von Türen und Manövrieren um Ecken) vollständig abhängig (0 Punkte) Pat. ist nicht in der Lage, ohne Unterstützung einen Rollstuhl zu benutzten Pat. wird auf Grund seiner körperlichen Befindlichkeit nicht transferiert 129 Risikofaktoren vorhanden 0 = nein Erhöhte Gesamtcholesterinwerte (>190 mg/dl), anamnestisch vorbestehend u./o. medikamentös behandelt. wenn Feld 129 = 130 Hypercholesterinämie Angabe in vorliegendem, alten Arztbrief oder Ergebnis aktueller Diagnostik für in der Vergangenheit abgelaufenen Hirninfarkt, Hirnblutung (aber keine traumatisch bedingte Blutung z.b. nach einem Unfall), Subarachnoidalblutung oder Sinusvenen thrombose, deren Symptome länger als 24 Stunden andauerten. 131 Früherer Schlaganfall In dieser Kategorie wird ein Vorhofflimmern kodiert, das im EKG oder LZ EKG nachweisbar ist oder anamnestisch dokumentiert und medikamentös behandelt wird. Ein anamnestisch bekanntes paroxysmales VH-Flimmern, das im EKG
15 während des stationären Aufenthaltes nicht nachweisbar ist wird ebenfalls als Vorhofflimmern kodiert. 132 Vorhofflimmern Pathologischer Glucosebelastungstest oder erhöhter zweimaliger Nüchtern-Blutzucker oder vorbestehende medikamentöse Behandlung oder anamnestische Selbstangabe eines vorbestehenden Diabetes durch den Patienten. 133 Diabetes mellitus Nach WHO-Definition systolischer Wert > 160 mmhg und/oder diastolischer Wert > 95 mmhg Quecksilbersäule (=^ 21,3 bzw. 12,7 kpa) 134 Arterielle Hypertonie Sonstige hier nicht aufgeführte Risikofaktoren 135 andere(r) Risikofaktor(en) Erhöhte Gesamtcholesterinwerte (>190 mg/dl), anamnestisch vorbestehend u./o. medikamentös behandelt. 136 Bildgebung cct durchgeführt 0 = nein Cranielle Computertomographie (auch Spiral-Computertomographien) Ist eine cct nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist ja und im Feld Zeitintervall 1. Bildgebung vor Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken. 137 Bildgebung MRT durchgeführt 0 = nein Magnetresonanztomographie Ist ein MRT nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist ja und im Feld Zeitintervall 1. Bildgebung vor Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken. wenn Feld 136 oder 137 = Zeitintervall Aufnahme bis erste Bildgebung 0 = 1. Bildgebung vor Aufnahme 1 = 3 h 2 = > 3 h Zeitpunkt der Bildgebung, welche für die aktuelle diagnostische und therapeutische Entscheidung als relevant betrachtete wird. Ist ein cct / MRT nach dem Ereignis in einer vorbehandelnden Einrichtung durchgefüht worden, ist 1. Bildgebung vor Aufnahme zu dokumentieren. Betrifft ausschließlich das aktuelle akute Ereignis, die Bildgebung eines vorangegangen Schlaganfalls ist hier nicht zu vermerken- 139 Extrakranielle Gefäßdiagnostik nach Ereignis 0 = nein 1 = 12 h 2 = >12-48 h 3 = > 48 h Das Item Hirngefäßdiagnostik ist eine Sammelvariable und beinhaltet die Durchführung einer Extrakraniellen Dopplersonographie und/oder einer Transcraniellen Dopplersonographie und/oder einer Duplexsonographie und/oder einer Digitalen Subtraktionsangiographie und/oder einer Magnetresonanz- oder einer Computertomographischen Angiographie während des Aufenthaltes im Akutkrankenhaus. Hierbei wird zwischen extrakranieller und intrakranieller Gefäßdiagnostik mittels einer der oben genannten Verfahren unterschieden. 140 Intrakranielle Gefäßdiagnostik 0 = nein 1 = 12 h 2 = >12-48 h 3 = > 48 h Das Item Hirngefäßdiagnostik ist eine Sammelvariable und beinhaltet die Durchführung einer Extrakraniellen Dopplersonographie und/oder einer Transcraniellen Dopplersonographie und/oder einer Duplexsonographie und/oder einer Digitalen Subtraktionsangiographie und/oder einer Magnetresonanz- oder einer Computertomographischen Angiographie während des Aufenthaltes im Akutkrankenhaus. 141 Langzeit-EKG/-Monitoring über mindestens 24 h mit spezifischer Vorhoflimmer-Dedektion 0 = nein Hierbei wird zwischen extrakranieller und intrakranieller Gefäßdiagnostik mittels einer der oben genannten Verfahren unterschieden. Diese Feld ist mit ja zu beantworten, wenn: eine spezifische Vorhofflimmer-Dedektion betrieben wurde bei Monitoring das EKG auch bzgl. Auftreten von Vorhofflimmern (VHF) ausgewertet wurde bei implantiertem Schrittmacher, auch über Auslesen der vom Schrittmacher registrierten EKG s eine Auswertung dieser bzgl. VHF erfolgte Es muss mindestens eines der Felder 142, 143, 144, 145, (hier sind auch Mehrfachangaben möglich) oder das Feld 146 ausgefüllt sein. 142 EVD - externe Ventrikeldrainage 143 Operation an Blutung oder Blutungsquelle Entfernung einer Blutung oder Verschluss einer vaskulären Malformation (Aneurysma, Angiom, Durafistel etc.)
Schlaganfall-Akutbehandlung
 Externe Qualitätssicherung in der stationären Versorgung Schlaganfall-Akutbehandlung Jahresauswertung 2015 HIRNINFARKT 0 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760 Eschborn
Externe Qualitätssicherung in der stationären Versorgung Schlaganfall-Akutbehandlung Jahresauswertung 2015 HIRNINFARKT 0 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760 Eschborn
ADSR Qualitätsindikatoren/Kennzahlen 2017
 ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
Schlaganfallbehandlung Neurologische Rehabilitation
 Externe Qualitätssicherung in der stationären Versorgung Schlaganfallbehandlung Neurologische Rehabilitation Jahresauswertung 2010 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760
Externe Qualitätssicherung in der stationären Versorgung Schlaganfallbehandlung Neurologische Rehabilitation Jahresauswertung 2010 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760
Ausfüllanleitung zur Spezifikation Nordrhein 2017
 Ausfüllanleitung zur Spezifikation Nordrhein 2017 Allgemeines Erfasst werden alle stationären Patienten >= 18 Jahre mit den Hauptdiagnosen TIA, Hirninfarkt, intrazerebrale (Massen-)Blutung oder nicht-traumatische
Ausfüllanleitung zur Spezifikation Nordrhein 2017 Allgemeines Erfasst werden alle stationären Patienten >= 18 Jahre mit den Hauptdiagnosen TIA, Hirninfarkt, intrazerebrale (Massen-)Blutung oder nicht-traumatische
Qualitätsindikatoren für die stationäre Behandlung des akuten Schlaganfalls in Hamburg. Beschreibung der patientenbezogenen Qualitätsindikatoren
 Fachgremium Externe Qualitätssicherung in der Schlaganfallversorgung () Hamburg Qualitätsindikatoren für die stationäre Behandlung des akuten Schlaganfalls in Hamburg Beschreibung der patientenbezogenen
Fachgremium Externe Qualitätssicherung in der Schlaganfallversorgung () Hamburg Qualitätsindikatoren für die stationäre Behandlung des akuten Schlaganfalls in Hamburg Beschreibung der patientenbezogenen
Schlaganfallprojekt Rheinland-Pfalz. Rheinland-Pfalz Gesamt. Jahresauswertung Geschäftsstelle Qualitätssicherung nach 137 SGB V
 Rheinland-Pfalz Teilnehmende Kliniken in Rheinland-Pfalz: 85 Druckdatum: Geschäftsstelle Qualitätssicherung nach 137 SGB V SQMed GmbH 2016 Inhaltsverzeichnis Inhaltsverzeichnis DtInh_Bez DtInh_SeitenN
Rheinland-Pfalz Teilnehmende Kliniken in Rheinland-Pfalz: 85 Druckdatum: Geschäftsstelle Qualitätssicherung nach 137 SGB V SQMed GmbH 2016 Inhaltsverzeichnis Inhaltsverzeichnis DtInh_Bez DtInh_SeitenN
Ärztekammer Nordrhein
 Ärztekammer Nordrhein Körperschaft des öffentlichen Rechts Qualitätssicherung in der Schlaganfalltherapie Jahresauswertung 2013 Nordrhein Auswertungszeitraum: 2013-01-01 bis 2013-12-31 Teilnehmende Krankenhäuser:
Ärztekammer Nordrhein Körperschaft des öffentlichen Rechts Qualitätssicherung in der Schlaganfalltherapie Jahresauswertung 2013 Nordrhein Auswertungszeitraum: 2013-01-01 bis 2013-12-31 Teilnehmende Krankenhäuser:
Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
 Institut für Epidemiologie und Sozialmedizin Universität Münster In Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Institut für Epidemiologie und Sozialmedizin Universität Münster In Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Ausfüllhinweise Datensatz Schlaganfallversorgung (80/1)
 Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Ausfüllhinweise Datensatz Schlaganfallversorgung (80/1)
 Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Ausfüllhinweise BSR Spezifikation 2017
 Ausfüllhinweise - BSR-Datensatz Schlaganfall-Akutbehandlung Stand: 28. Oktober 2016 (Spezifikation ADSR 2017 V02) Copyright Arbeitsgemeinschaft Deutscher Schlaganfall-Register Zeile Bezeichnung Allgemeiner
Ausfüllhinweise - BSR-Datensatz Schlaganfall-Akutbehandlung Stand: 28. Oktober 2016 (Spezifikation ADSR 2017 V02) Copyright Arbeitsgemeinschaft Deutscher Schlaganfall-Register Zeile Bezeichnung Allgemeiner
QUALITÄTSSICHERUNG DOKUMENTATIONSANLEITUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL
 QUALITÄTSSICHERUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL DOKUMENTATIONSANLEITUNG GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40
QUALITÄTSSICHERUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL DOKUMENTATIONSANLEITUNG GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40
Ausfüllanleitung zur Spezifikation Nordrhein 2016
 Ausfüllanleitung zur Spezifikation Nordrhein 2016 Allgemeines Erfasst werden alle stationären Patienten >= 18 Jahre mit den Hauptdiagnosen TIA, Hirninfarkt, intrazerebrale (Massen-)Blutung oder nicht-traumatische
Ausfüllanleitung zur Spezifikation Nordrhein 2016 Allgemeines Erfasst werden alle stationären Patienten >= 18 Jahre mit den Hauptdiagnosen TIA, Hirninfarkt, intrazerebrale (Massen-)Blutung oder nicht-traumatische
Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR))
 1 Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR)) Qualitätsindikatoren in der Schlaganfallbehandlung Ausfüllanleitung Dokumentationsbogen
1 Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR)) Qualitätsindikatoren in der Schlaganfallbehandlung Ausfüllanleitung Dokumentationsbogen
Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR))
 Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR)) Qualitätsindikatoren in der Schlaganfallbehandlung Ausfüllanleitung Dokumentationsbogen
Berliner Schlaganfall Register (BSR) (in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall Register (ADSR)) Qualitätsindikatoren in der Schlaganfallbehandlung Ausfüllanleitung Dokumentationsbogen
Qualitätssicherung in der Schlaganfalltherapie in Nordrhein
 Qualitätssicherung in der Schlaganfalltherapie in Nordrhein Projekthandbuch 2017 Inhaltsverzeichnis Projektbeschreibung...4 Historie... 4 Kooperationsvereinbarung... 4 Datenmanagement... 4 Auswertungen...
Qualitätssicherung in der Schlaganfalltherapie in Nordrhein Projekthandbuch 2017 Inhaltsverzeichnis Projektbeschreibung...4 Historie... 4 Kooperationsvereinbarung... 4 Datenmanagement... 4 Auswertungen...
QUALITÄTSSICHERUNG DOKUMENTATIONSANLEITUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL
 QUALITÄTSSICHERUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL DOKUMENTATIONSANLEITUNG GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40
QUALITÄTSSICHERUNG IN DER NEUROLOGISCHEN FRÜHREHABILITATION NACH SCHLAGANFALL DOKUMENTATIONSANLEITUNG GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40
QUALITÄTSSICHERUNG DOKUMENTATIONSANLEITUNG ERFASSUNGSJAHR 2015 IN DER SCHLAGANFALL-AKUTBEHANDLUNG
 QUALITÄTSSICHERUNG IN DER SCHLAGANFALL-AKUTBEHANDLUNG DOKUMENTATIONSANLEITUNG ERFASSUNGSJAHR 2015 GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40 99
QUALITÄTSSICHERUNG IN DER SCHLAGANFALL-AKUTBEHANDLUNG DOKUMENTATIONSANLEITUNG ERFASSUNGSJAHR 2015 GESCHÄFTSSTELLE QUALITÄTSSICHERUNG HESSEN FRANKFURTER STRAßE 10 14 65760 ESCHBORN TELEFON (06196) 40 99
ADSR-Datensatz Schlaganfall-Akutbehandlung (Spezifikation 2017 V04) Basisdatensatz
 Basisdatensatz Genau ein Bogen muss ausgefüllt werden. 1-15 Basisdokumentation 1 Institutionskennzeichen 2 Entlassender Standort 3 Betriebsstätten-Nummer 4 Fachabteilung 301-Vereinbarung Schlüssel 1 5
Basisdatensatz Genau ein Bogen muss ausgefüllt werden. 1-15 Basisdokumentation 1 Institutionskennzeichen 2 Entlassender Standort 3 Betriebsstätten-Nummer 4 Fachabteilung 301-Vereinbarung Schlüssel 1 5
Wie kann die Qualität in der Frührehabilitation nach Schlaganfall gemessen werden? Dr. Inga H. Sünkeler BDH Klinik, Braunfels
 Wie kann die Qualität in der Frührehabilitation nach Schlaganfall gemessen werden? Dr. Inga H. Sünkeler BDH Klinik, Braunfels Erhebungsebenen akutes Ereignis Aufnahme Geriatrie nach Hause Stroke Unit,
Wie kann die Qualität in der Frührehabilitation nach Schlaganfall gemessen werden? Dr. Inga H. Sünkeler BDH Klinik, Braunfels Erhebungsebenen akutes Ereignis Aufnahme Geriatrie nach Hause Stroke Unit,
Ausfüllhinweise Schlaganfallakutbehandlung Rheinland-Pfalz (APO_RP)
 Ausfüllhinweise Schlaganfallakutbehandlung RheinlandPfalz (APO_RP) Stand: 15. Dezember 2017 (Spezifikation APO_RP 2017 V04) Copyright SQMed GmbH, Mainz und Arbeitsgemeinschaft Deutscher SchlaganfallRegister
Ausfüllhinweise Schlaganfallakutbehandlung RheinlandPfalz (APO_RP) Stand: 15. Dezember 2017 (Spezifikation APO_RP 2017 V04) Copyright SQMed GmbH, Mainz und Arbeitsgemeinschaft Deutscher SchlaganfallRegister
Schlaganfall-Frührehabilitation
 Externe Qualitätssicherung in der stationären Versorgung Schlaganfall-Frührehabilitation Jahresauswertung 212 - Intrazerebrale Blutung - Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 1-14
Externe Qualitätssicherung in der stationären Versorgung Schlaganfall-Frührehabilitation Jahresauswertung 212 - Intrazerebrale Blutung - Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 1-14
Zerebrale Gefäßversorgung
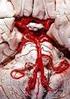 Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Erläuterungen zum Minimaldatensatz
 Erläuterungen zum Minimaldatensatz In der klinischen Praxis können im Ausnahmefall Konstellationen auftreten, in denen ein Behandlungsfall durch den QS-Filter als dokumentationspflichtig ausgelöst wird,
Erläuterungen zum Minimaldatensatz In der klinischen Praxis können im Ausnahmefall Konstellationen auftreten, in denen ein Behandlungsfall durch den QS-Filter als dokumentationspflichtig ausgelöst wird,
Koronare Herzkrankheit Ziffer 5 Dokumentation
 Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Ausfüllhinweise Datensatz Schlaganfallversorgung (80/1)
 Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Erläuterungen zum Minimaldatensatz
 In der klinischen Praxis können im Ausnahmefall Konstellationen auftreten, in denen ein Behandlungsfall durch den QS-Filter als dokumentationspflichtig ausgelöst wird, obwohl eine abschlussfähige Dokumentation
In der klinischen Praxis können im Ausnahmefall Konstellationen auftreten, in denen ein Behandlungsfall durch den QS-Filter als dokumentationspflichtig ausgelöst wird, obwohl eine abschlussfähige Dokumentation
AKTUELLERSTAND DER SCHLAGANFALLVERSORGUNG IN HESSEN
 AKTUELLERSTAND DER SCHLAGANFALLVERSORGUNG IN HESSEN Gibt es regionale Unterschiede und wie erklären diese sich? Dr. med. Björn Misselwitz MPH Geschäftsstelle Qualitätssicherung Hessen, Eschborn Das Schlaganfallprojekt
AKTUELLERSTAND DER SCHLAGANFALLVERSORGUNG IN HESSEN Gibt es regionale Unterschiede und wie erklären diese sich? Dr. med. Björn Misselwitz MPH Geschäftsstelle Qualitätssicherung Hessen, Eschborn Das Schlaganfallprojekt
Qualitätssicherung Schlaganfall Rheinland-Pfalz 2013. Ausfüllanleitung zum Datensatz
 Qualitätssicherung Schlaganfall Rheinland-Pfalz 2013 Ausfüllanleitung zum Datensatz Geschäftsstelle Qualitätssicherung in Rheinland-Pfalz bei der SQMed GmbH Ausfüllanleitung Seite 2 von 19 Vorbemerkung
Qualitätssicherung Schlaganfall Rheinland-Pfalz 2013 Ausfüllanleitung zum Datensatz Geschäftsstelle Qualitätssicherung in Rheinland-Pfalz bei der SQMed GmbH Ausfüllanleitung Seite 2 von 19 Vorbemerkung
Vorwort. 2 Epidemiologie Inzidenz Mortalität Prävalenz Prognose 7
 Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
ADSR-Datensatz Schlaganfall-Akutbehandlung (Spezifikation 2018 V01) Basisdatensatz
 Basisdatensatz Genau ein Bogen muss ausgefüllt werden. 16 Entlassungsgrund 301-Vereinbarung 1-16 Basisdokumentation Schlüssel 2 1 Institutionskennzeichen 2 Entlassender Standort Zweistellig ggf. mit führender
Basisdatensatz Genau ein Bogen muss ausgefüllt werden. 16 Entlassungsgrund 301-Vereinbarung 1-16 Basisdokumentation Schlüssel 2 1 Institutionskennzeichen 2 Entlassender Standort Zweistellig ggf. mit führender
G-AEP-Kriterien. Schwere der Erkrankung
 A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
Qualitätssicherung Schlaganfall Bayern 2017
 Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
Ausfüllhinweise Datensatz Schlaganfallversorgung (80/1)
 Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle/TIA gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Allgemein Dokumentationspflichtig sind alle akut behandelten Schlaganfälle/TIA gemäß Auslösekriterien: - Alter größer oder gleich 18 Jahre und - eine Einschlussdiagnose als Hauptdiagnose des vollstationären
Diabetes mellitus Typ 2 Erstdokumentation
 Diabetes mellitus Typ 2 Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Diabetes mellitus Typ 2 Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Sehr geehrte Damen und Herren, liebe Kolleginnen und Kollegen,
 Centrum für Schlaganfall-Forschung Berlin (CSB) Campus Virchow Klinikum Augustenburger Platz, 13353 Berlin Studienleiter: Prof. Dr. med. Eric Jüttler Tel: 030/450 560257, Fax: 030/ 450 560957 Centrum für
Centrum für Schlaganfall-Forschung Berlin (CSB) Campus Virchow Klinikum Augustenburger Platz, 13353 Berlin Studienleiter: Prof. Dr. med. Eric Jüttler Tel: 030/450 560257, Fax: 030/ 450 560957 Centrum für
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 07.04.2008 Version 3.1 Anamnese- und Befunddaten Angina pectoris Eine
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 07.04.2008 Version 3.1 Anamnese- und Befunddaten Angina pectoris Eine
Projekthandbuch Version , Stand 1. Januar 2015
 Institut für Epidemiologie und Sozialmedizin Universität Münster in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Institut für Epidemiologie und Sozialmedizin Universität Münster in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Schlaganfall. Autoren: Prof. Dr. med. Christoph Frank Dietrich Kerstin Siehr
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Schlaganfall Autoren: Prof. Dr. med. Christoph Frank Dietrich Kerstin Siehr Text- und Grafikbausteine für die patientengerechte Präsentation
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Schlaganfall Autoren: Prof. Dr. med. Christoph Frank Dietrich Kerstin Siehr Text- und Grafikbausteine für die patientengerechte Präsentation
Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit Diabetes mellitus"
 Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Akute Halbseitenlähmung / akute gekreuzte Symptomatik
 Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Antrag auf geriatrische tagesklinische Behandlung per Fax zu senden an:
 per Fax zu senden an: 0345 778-6442 Name, Vorname des Versicherten Krankenkasse Klinik für Geriatrie und Geriatrische Tagesklinik Chefärztin Dr. med. Christina Naumann geriatrie@diakoniewerk-halle.de Tel.:
per Fax zu senden an: 0345 778-6442 Name, Vorname des Versicherten Krankenkasse Klinik für Geriatrie und Geriatrische Tagesklinik Chefärztin Dr. med. Christina Naumann geriatrie@diakoniewerk-halle.de Tel.:
Qualitätssicherung Schlaganfall Bayern 2016
 Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
Dekubitusprophylaxe (Modul DEK)
 Externe Qualitätssicherung in der stationären Versorgung Dekubitusprophylaxe (Modul DEK) Jahresauswertung 215 BASISAUSWERTUG Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 1-14 6576 Eschborn
Externe Qualitätssicherung in der stationären Versorgung Dekubitusprophylaxe (Modul DEK) Jahresauswertung 215 BASISAUSWERTUG Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 1-14 6576 Eschborn
Schlaganfall eine Volkskrankheit
 Schlaganfall eine Volkskrankheit www.klinikum-msp.de Schlaganfall eine Volkskrankheit Wie erkennt man einen Schlaganfall? Jährlichen erleiden etwa 270.000 Menschen in Deutschland einen Schlaganfall. Statistiken
Schlaganfall eine Volkskrankheit www.klinikum-msp.de Schlaganfall eine Volkskrankheit Wie erkennt man einen Schlaganfall? Jährlichen erleiden etwa 270.000 Menschen in Deutschland einen Schlaganfall. Statistiken
Qualitätssicherung in der Schlaganfalltherapie in Nordrhein
 Qualitätssicherung in der Schlaganfalltherapie in Nordrhein Projekthandbuch 2016 Inhaltsverzeichnis Projektbeschreibung...4 Historie... 4 Kooperationsvereinbarung... 4 Datenmanagement... 4 Auswertungen...
Qualitätssicherung in der Schlaganfalltherapie in Nordrhein Projekthandbuch 2016 Inhaltsverzeichnis Projektbeschreibung...4 Historie... 4 Kooperationsvereinbarung... 4 Datenmanagement... 4 Auswertungen...
Qualitätssicherung Schlaganfall Bayern 2018
 Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung Westenriederstr.19 80331 München Bayerische Arbeitsgemeinschaft für Qualitätssicherung in der stationären Versorgung
T ransiente I schämische A ttacke
 T ransiente I schämische A ttacke Definition: TIA Eine TIA ist ein plötzlich auftretendes fokales neurologisches Defizit,
T ransiente I schämische A ttacke Definition: TIA Eine TIA ist ein plötzlich auftretendes fokales neurologisches Defizit,
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Projekthandbuch Version , Stand 19. Januar 2017
 Institut für Epidemiologie und Sozialmedizin Universität Münster in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Institut für Epidemiologie und Sozialmedizin Universität Münster in Kooperation mit der Arbeitsgemeinschaft Deutscher Schlaganfall-Register (ADSR) Qualitätssicherungsprojekt Schlaganfall Nordwestdeutschland
Diabetes mellitus Typ 1 Ziffer 5 Dokumentation
 Diabetes mellitus Typ 1 Ziffer 5 Dokumentation Diabetes mellitus Typ 1 Erstdokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name
Diabetes mellitus Typ 1 Ziffer 5 Dokumentation Diabetes mellitus Typ 1 Erstdokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name
Das Geschlecht des Patienten ist männlich Das Geschlecht des Patienten ist weiblich. Die Weite der rechten Pupille ist mittel
 PATIENTENINFORMATIONEN Patienten-ID: Name des Patienten: Anschrift: Telefon: Geburtsdatum: Versicherung: Geschlecht: Aufnahmedatum und Aufnahmezeit: VITALPARAMETER Atemfrequenz: Sauerstoffsättigung Systolischer
PATIENTENINFORMATIONEN Patienten-ID: Name des Patienten: Anschrift: Telefon: Geburtsdatum: Versicherung: Geschlecht: Aufnahmedatum und Aufnahmezeit: VITALPARAMETER Atemfrequenz: Sauerstoffsättigung Systolischer
Datensatz Schlaganfall-Akutbehandlung Hessen SA_HE (Spezifikation 2016 V02)
 Basis / Minimaldatensatz Genau ein Bogen muss ausgefüllt werden. 1-11 Basisdokumentation 16 Entlassungsgrund 301-Vereinbarung Schlüssel 2 1 2 3 4 5 6 7 8 9 10 11 12 13 Institutionskennzeichen Entlassender
Basis / Minimaldatensatz Genau ein Bogen muss ausgefüllt werden. 1-11 Basisdokumentation 16 Entlassungsgrund 301-Vereinbarung Schlüssel 2 1 2 3 4 5 6 7 8 9 10 11 12 13 Institutionskennzeichen Entlassender
Westfälische Wilhems-Uni versität Münster. Hauptvorlesung Radiologie. Neuroradiologie II
 Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten
 Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten Sehr geehrte Patientin, sehr geehrter Patient, Ihr Krankenhausarzt schlägt Ihre Weiterbehandlung in einer Rehabilitationseinrichtung
Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten Sehr geehrte Patientin, sehr geehrter Patient, Ihr Krankenhausarzt schlägt Ihre Weiterbehandlung in einer Rehabilitationseinrichtung
Anmeldung zur Neurologischen Frührehabilitation der Phase B in der Vitos Klinik für Neurologie Weilmünster
 Anmeldung zur Neurologischen Frührehabilitation der Phase B in der Vitos Klinik für Neurologie Weilmünster Vitos Weil-Lahn gemeinnützige GmbH Klinik für Neurologie Weilstraße 10 35789 Weilmünster Fax:
Anmeldung zur Neurologischen Frührehabilitation der Phase B in der Vitos Klinik für Neurologie Weilmünster Vitos Weil-Lahn gemeinnützige GmbH Klinik für Neurologie Weilstraße 10 35789 Weilmünster Fax:
Erläuterungen zum Minimaldatensatz
 Erläuterungen zum Minimaldatensatz In der klinischen Praxis können Konstellationen auftreten, in denen ein Fall durch den QS-Filter als dokumentationsverpflichtend ausgelöst wird, obwohl der Datensatz
Erläuterungen zum Minimaldatensatz In der klinischen Praxis können Konstellationen auftreten, in denen ein Fall durch den QS-Filter als dokumentationsverpflichtend ausgelöst wird, obwohl der Datensatz
BQS-Bundesauswertung 2008 Ambulant erworbene Pneumonie
 Teilnehmende Krankenhäuser (Bundesdaten): 1.374 Anzahl Datensätze Gesamt: 211.708 Datensatzversion: PNEU 2008 11.0 Datenbankstand: 15. März 2009 2008 - D7516-L59091-P25886 BQS Bundesgeschäftsstelle Qualitätssicherung
Teilnehmende Krankenhäuser (Bundesdaten): 1.374 Anzahl Datensätze Gesamt: 211.708 Datensatzversion: PNEU 2008 11.0 Datenbankstand: 15. März 2009 2008 - D7516-L59091-P25886 BQS Bundesgeschäftsstelle Qualitätssicherung
Jahresauswertung 2015 Ambulant erworbene Pneumonie PNEU. Sachsen-Anhalt Gesamt
 PNEU Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 46 Anzahl Datensätze : 9.326 Datensatzversion: PNEU 2015 Datenbankstand: 29. Februar 2016 2015 - D16151-L100417-P48221 Eine
PNEU Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 46 Anzahl Datensätze : 9.326 Datensatzversion: PNEU 2015 Datenbankstand: 29. Februar 2016 2015 - D16151-L100417-P48221 Eine
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag?
 Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Treffen der geriatrischen Zentren und Schwerpunkte
 Herzlich willkommen zum Treffen der geriatrischen Zentren und Schwerpunkte Rastatt, 25.04.2007 r Schwerpunkt Landkreis Rastatt Jahrestagung 2007 der Landesarbeitsgemeinschaft Schwerpunkte und Zentren in
Herzlich willkommen zum Treffen der geriatrischen Zentren und Schwerpunkte Rastatt, 25.04.2007 r Schwerpunkt Landkreis Rastatt Jahrestagung 2007 der Landesarbeitsgemeinschaft Schwerpunkte und Zentren in
Arbeitsauftrag 3. Praktikum Puls und Blutdruck
 Arbeitsauftrag 3. Praktikum Puls und Blutdruck Claudia Tischow HEP 9C Inhaltsverzeichnis Fachtermini 2 1 Vorstellung der Personen 3 1.1 Angaben zur Person 1 3 1.1.1 Krankengeschichte 3 1.1.2 Medikation
Arbeitsauftrag 3. Praktikum Puls und Blutdruck Claudia Tischow HEP 9C Inhaltsverzeichnis Fachtermini 2 1 Vorstellung der Personen 3 1.1 Angaben zur Person 1 3 1.1.1 Krankengeschichte 3 1.1.2 Medikation
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Caeiro, Sheng, 2006
 Tab. 3 Berichtete Risikofaktoren Faktor Melkas, 2012 Prädisponierende Faktoren Alter (75-63, 79-71, 72-70, 78-71, 78-70) sign sign* sign sign sign* sign* ns sign** sign** 9 Geschlecht ns ns ns ns ns ns
Tab. 3 Berichtete Risikofaktoren Faktor Melkas, 2012 Prädisponierende Faktoren Alter (75-63, 79-71, 72-70, 78-71, 78-70) sign sign* sign sign sign* sign* ns sign** sign** 9 Geschlecht ns ns ns ns ns ns
Jahresauswertung 2015 Ambulant erworbene Pneumonie PNEU. Rheinland-Pfalz Gesamt
 PNEU Rheinland-Pfalz Teilnehmende Krankenhäuser/Abteilungen (Rheinland-Pfalz): 85 Anzahl Datensätze : 16.122 Datensatzversion: PNEU 2015 Datenbankstand: 01. März 2016 2015 - D16089-L100391-P48211 Eine
PNEU Rheinland-Pfalz Teilnehmende Krankenhäuser/Abteilungen (Rheinland-Pfalz): 85 Anzahl Datensätze : 16.122 Datensatzversion: PNEU 2015 Datenbankstand: 01. März 2016 2015 - D16089-L100391-P48211 Eine
Name des Patienten:... Geb.:... Anmeldende Klinik:... Tel.:... Fax:
 Clemenshospital GmbH, Düesbergweg 124, 48153 Münster Neurochirurgische Klinik (Chefärztin Prof. Dr. med. U. Schick) Department für neurochirurgisch-neurotraumatologische Frührehabilitation (Departmentleiter:
Clemenshospital GmbH, Düesbergweg 124, 48153 Münster Neurochirurgische Klinik (Chefärztin Prof. Dr. med. U. Schick) Department für neurochirurgisch-neurotraumatologische Frührehabilitation (Departmentleiter:
vom 13. September 2007
 Beschluss des Gemeinsamen Bundesausschusses über die Empfehlung zur Neufassung der Dokumentation von strukturierten Behandlungsprogrammen nach 137f SGB V und zur Einschreibung von Versicherten vom 13.
Beschluss des Gemeinsamen Bundesausschusses über die Empfehlung zur Neufassung der Dokumentation von strukturierten Behandlungsprogrammen nach 137f SGB V und zur Einschreibung von Versicherten vom 13.
Fall x: - weiblich, 37 Jahre. Symptome: - Visusminderung, Gangunsicherheit. Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie
 Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Evaluation ( 137f Abs. 2 Satz 2 Nr. 6 des Fünften Buches Sozialgesetzbuch) Diabetes mellitus Typ 1 Erstdokumentation
 - 33-4.2 Schulungen der Versicherten Patientinnen und Patienten mit Diabetes mellitus Typ 1 profitieren in besonderem Maße von einer eigenständig durchgeführten Insulintherapie, einschließlich einer eigenständigen
- 33-4.2 Schulungen der Versicherten Patientinnen und Patienten mit Diabetes mellitus Typ 1 profitieren in besonderem Maße von einer eigenständig durchgeführten Insulintherapie, einschließlich einer eigenständigen
Anlage 3: Ein- und Ausschlussdiagnosen Datensatz Schlaganfallversorgung (80/1)
 Zuordnung zum Modul 80/1 Schlaganfallversorgung gemäß ICD-Schlüssel Es soll die relevante Entlassungs- / Verlegungsdiagnose (Haupt- oder Nebendiagnose) aus den Einschlussdiagnosen angegeben werden, die
Zuordnung zum Modul 80/1 Schlaganfallversorgung gemäß ICD-Schlüssel Es soll die relevante Entlassungs- / Verlegungsdiagnose (Haupt- oder Nebendiagnose) aus den Einschlussdiagnosen angegeben werden, die
Integrierter Behandlungspfad / Patientenpfad Schlaganfall Tirol
 Integrierter Behandlungspfad / Patientenpfad Schlaganfall Tirol 1 Inhalt 1. Integrierte Versorgung 2. Schlaganfall das Krankheitsbild 3. Behandlungspfad 4. Integrierte Versorgung für Schlaganfallpatienten
Integrierter Behandlungspfad / Patientenpfad Schlaganfall Tirol 1 Inhalt 1. Integrierte Versorgung 2. Schlaganfall das Krankheitsbild 3. Behandlungspfad 4. Integrierte Versorgung für Schlaganfallpatienten
Durchführung teleneurologischer Konsile an der Neurologischen Universitätsklinik Heidelberg
 Durchführung teleneurologischer Konsile an der Neurologischen Universitätsklinik Heidelberg Die vorliegende Zusammenfassung der Prozeduren bei Schlaganfallpatienten im Kontext teleneurologischer Konsile
Durchführung teleneurologischer Konsile an der Neurologischen Universitätsklinik Heidelberg Die vorliegende Zusammenfassung der Prozeduren bei Schlaganfallpatienten im Kontext teleneurologischer Konsile
3.1. Demographische Beschreibungen, Risikofaktoren der Atherosklerose und kardiale Erkrankungen
 25 3. Ergebnisse Im Zeitraum von Mai 1991 bis Oktober 1992 wurden 298 Patienten im zweiten Pilotprojekt zur Erstellung einer Berliner Schlaganfalldatenbank registriert. 242 (81%) Patienten hatten vollständige
25 3. Ergebnisse Im Zeitraum von Mai 1991 bis Oktober 1992 wurden 298 Patienten im zweiten Pilotprojekt zur Erstellung einer Berliner Schlaganfalldatenbank registriert. 242 (81%) Patienten hatten vollständige
Anlage 12 Qualitätssicherung. V Stand
 Anlage 12 Qualitätssicherung zur Vereinbarung zur Durchführung des strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) (mit integriertem Modul Chronische Herzinsuffizienz
Anlage 12 Qualitätssicherung zur Vereinbarung zur Durchführung des strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) (mit integriertem Modul Chronische Herzinsuffizienz
Externe Qualitätssicherung in der Schlaganfallversorgung Baden-Württemberg. Zuordnung zum Modul 80/1 Schlaganfallversorgung gemäß ICD-Schlüssel
 Zuordnung zum Modul 80/1 Schlaganfallversorgung gemäß ICD-Schlüssel Es soll die relevante Entlassungs-/Verlegungsdiagnose (Haupt- oder Nebendiagnose) aus den Einschlussdiagnosen angegeben werden, die in
Zuordnung zum Modul 80/1 Schlaganfallversorgung gemäß ICD-Schlüssel Es soll die relevante Entlassungs-/Verlegungsdiagnose (Haupt- oder Nebendiagnose) aus den Einschlussdiagnosen angegeben werden, die in
Der chronische Schlaganfall: eine Herausforderung für die ambulante sozialmedizinische Versorgung
 Symposium & Workshop Kognitiv-verhaltenstherapeutische Ansätze in der Pflegeberatung Der chronische Schlaganfall: eine Herausforderung für die ambulante sozialmedizinische Versorgung R.H. van Schayck Neurologisches
Symposium & Workshop Kognitiv-verhaltenstherapeutische Ansätze in der Pflegeberatung Der chronische Schlaganfall: eine Herausforderung für die ambulante sozialmedizinische Versorgung R.H. van Schayck Neurologisches
Auswertung 1. Halbjahr 2010 Pflege: Dekubitusprophylaxe
 Hamburg Teilnehmende Krankenhäuser (Hamburg): 61 Anzahl Datensätze : 46.760 Datensatzversion: DEK 2010.13.0 Datenbankstand: 05. August 2010 2010 - D9808-L66995-P31275 Eine Auswertung der BQS ggmbh Standort
Hamburg Teilnehmende Krankenhäuser (Hamburg): 61 Anzahl Datensätze : 46.760 Datensatzversion: DEK 2010.13.0 Datenbankstand: 05. August 2010 2010 - D9808-L66995-P31275 Eine Auswertung der BQS ggmbh Standort
DUQUE-DATENERHEBUNG ZUM AKUTEN SCHLAGANFALL
 Ja Ja Nein Definitionen Akuter Schlaganfall DUQUE-DATENERHEBUNG ZUM AKUTEN SCHLAGANFALL Als Schlaganfall werden plötzlich auftretende klinische Zeichen für eine fokale (oder globale) Störung der Gehirnfunktion
Ja Ja Nein Definitionen Akuter Schlaganfall DUQUE-DATENERHEBUNG ZUM AKUTEN SCHLAGANFALL Als Schlaganfall werden plötzlich auftretende klinische Zeichen für eine fokale (oder globale) Störung der Gehirnfunktion
Entwicklung und Etablierung der sektorenübergreifenden Versorgung älterer Menschen nach einem Krankenhausaufenthalt in Potsdam (SEVERAM)
 Entwicklung und Etablierung der sektorenübergreifenden Versorgung älterer Menschen nach einem Krankenhausaufenthalt in Potsdam (SEVERAM) 03.03.2011 Zweite Meilensteinkonferenz Fallanalyse Herr Paul 1 Fallspezifische
Entwicklung und Etablierung der sektorenübergreifenden Versorgung älterer Menschen nach einem Krankenhausaufenthalt in Potsdam (SEVERAM) 03.03.2011 Zweite Meilensteinkonferenz Fallanalyse Herr Paul 1 Fallspezifische
Anlage Qualitätssicherung
 Anlage Qualitätssicherung Version 4.0 Stand 15-08.2014 QUALITÄTSSICHERUNG DIABETES MELLITUS TYP 1 Auf Grundlage der Datensätze nach Anlage 2 und Anlage 8 der -DMP-A-RL Teil 1 Bestandteil des arztbezogenen
Anlage Qualitätssicherung Version 4.0 Stand 15-08.2014 QUALITÄTSSICHERUNG DIABETES MELLITUS TYP 1 Auf Grundlage der Datensätze nach Anlage 2 und Anlage 8 der -DMP-A-RL Teil 1 Bestandteil des arztbezogenen
Bewohner mit Diabetes mellitus
 Geriatrisches Zentrum Bewohner mit Diabetes mellitus Nachname und Vorname des Bewohners: Datum der Untersuchung: Geschlecht: m w Pflegeheim: Geburtsdatum: Alter: Jahre Hausarzt: Anzahl der Hausarztkontakte
Geriatrisches Zentrum Bewohner mit Diabetes mellitus Nachname und Vorname des Bewohners: Datum der Untersuchung: Geschlecht: m w Pflegeheim: Geburtsdatum: Alter: Jahre Hausarzt: Anzahl der Hausarztkontakte
Jahresauswertung 2012 Pflege: Dekubitusprophylaxe Hamburg DEK. Hamburg Gesamt
 DEK Hamburg Teilnehmende Krankenhäuser (Hamburg): 30 Anzahl Datensätze : 113.604 Datensatzversion: DEK 2012 15.0 Datenbankstand: 05. Februar 2013 2012 - D12351-L80584-P38366 Eine Auswertung des BQS-Instituts
DEK Hamburg Teilnehmende Krankenhäuser (Hamburg): 30 Anzahl Datensätze : 113.604 Datensatzversion: DEK 2012 15.0 Datenbankstand: 05. Februar 2013 2012 - D12351-L80584-P38366 Eine Auswertung des BQS-Instituts
Aktivitäts-Indikator MS AIMS-0n (Erstdiagnose < 6 Monate)
 Aktivitäts-Indikator MS AIMS-n (Erstdiagnose < 6 Monate) Erstdiagnose: Bisherige Therapie (Präparat): Aktivitätsfaktoren im Rahmen der Erstdiagnostik Oligoklonale Banden im Liquor 1 Insgesamt > 9 T2/FLAIR-Läsionen
Aktivitäts-Indikator MS AIMS-n (Erstdiagnose < 6 Monate) Erstdiagnose: Bisherige Therapie (Präparat): Aktivitätsfaktoren im Rahmen der Erstdiagnostik Oligoklonale Banden im Liquor 1 Insgesamt > 9 T2/FLAIR-Läsionen
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Jahresauswertung 2012 Pflege: Dekubitusprophylaxe Hamburg DEK. Israelitisches Krankenhaus in Hamburg und Hamburg Gesamt
 DEK und Hamburg Gesamt Teilnehmende Krankenhäuser (Hamburg): 30 Anzahl Datensätze Gesamt: 113.604 Datensatzversion: DEK 2012 15.0 Datenbankstand: 05. Februar 2013 2012 - D12351-L80589-P38367 Eine Auswertung
DEK und Hamburg Gesamt Teilnehmende Krankenhäuser (Hamburg): 30 Anzahl Datensätze Gesamt: 113.604 Datensatzversion: DEK 2012 15.0 Datenbankstand: 05. Februar 2013 2012 - D12351-L80589-P38367 Eine Auswertung
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
Checkliste zur Abfrage der Strukturmerkmale des OPS-Kodes Neurologische Komplexbehandlung des akuten Schlaganfalls 1
 Checkliste zur Abfrage der Strukturmerkmale des OPS-Kodes 8-981 Neurologische Komplexbehandlung des akuten Schlaganfalls 1 Version 2017 Das Krankenhaus Name Straße, Hausnummer PLZ Ort IK Ansprechpartner
Checkliste zur Abfrage der Strukturmerkmale des OPS-Kodes 8-981 Neurologische Komplexbehandlung des akuten Schlaganfalls 1 Version 2017 Das Krankenhaus Name Straße, Hausnummer PLZ Ort IK Ansprechpartner
Erfahrungen mit QS-Schlaganfall am Städtischen Klinikum Karlsruhe
 Erfahrungen mit QS-Schlaganfall am Städtischen Klinikum Karlsruhe Dr. Kerstin Tykocinski Oberärztin Neurologische Klinik fotolia 1 Überregionale Comprehensive Stroke Unit Städt. Klinikum Karlsruhe Bislang:
Erfahrungen mit QS-Schlaganfall am Städtischen Klinikum Karlsruhe Dr. Kerstin Tykocinski Oberärztin Neurologische Klinik fotolia 1 Überregionale Comprehensive Stroke Unit Städt. Klinikum Karlsruhe Bislang:
Berliner Herzinfarktregister e. V. Diagnostik und Therapie beim akuten Myokardinfarkt (1)
 Berliner Herzinfarktregister e. V. Diagnostik und Therapie beim akuten Myokardinfarkt (1) Qualität und Qualitätssicherung im Gesundheitswesen sind in aller Munde und haben 1998 zur Gründung des Berliner
Berliner Herzinfarktregister e. V. Diagnostik und Therapie beim akuten Myokardinfarkt (1) Qualität und Qualitätssicherung im Gesundheitswesen sind in aller Munde und haben 1998 zur Gründung des Berliner
Anlage 10 - Qualitätssicherung
 Anlage 10 - Qualitätssicherung Stand: 01.07.2015 Anlage 10 - Qualitätssicherung auf der Grundlage der abgestimmten Version V 4.0 - Stand 15.08.2014 QUALITÄTSSICHERUNG KORONARE HERZKRANKHEIT (KHK) UND MODUL
Anlage 10 - Qualitätssicherung Stand: 01.07.2015 Anlage 10 - Qualitätssicherung auf der Grundlage der abgestimmten Version V 4.0 - Stand 15.08.2014 QUALITÄTSSICHERUNG KORONARE HERZKRANKHEIT (KHK) UND MODUL
Jahresauswertung 2015 Ambulant erworbene Pneumonie PNEU
 PNEU Kath. Kliniken im Märkischen Kreis Iserlohn St. Elsabeth-Hospital Iserlohn und Nordrhein-Westfalen Gesamt Teilnehmende Krankenhäuser/Abteilungen (Nordrhein-Westfalen): 339 Anzahl Datensätze Gesamt:
PNEU Kath. Kliniken im Märkischen Kreis Iserlohn St. Elsabeth-Hospital Iserlohn und Nordrhein-Westfalen Gesamt Teilnehmende Krankenhäuser/Abteilungen (Nordrhein-Westfalen): 339 Anzahl Datensätze Gesamt:
Der Schlaganfall wenn jede Minute zählt. Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
 Der Schlaganfall wenn jede Minute zählt Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis Aufgaben des Großhirns Bewegung Sensibilität Sprachproduktion
Der Schlaganfall wenn jede Minute zählt Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis Aufgaben des Großhirns Bewegung Sensibilität Sprachproduktion
Fragebogen zur Erhebung empirischer Daten zur Erkrankung von Demenz Für Betroffene und Angehörige. Ihr Wohnort (mit Postleitzahl):
 Fragebogen zur Erhebung empirischer Daten zur Erkrankung von Demenz Für Betroffene und Angehörige Persönliche Daten Geschlecht: Männlich Weiblich Ihr Wohnort (mit Postleitzahl): Ihr Alter: Unter 20 Jahre
Fragebogen zur Erhebung empirischer Daten zur Erkrankung von Demenz Für Betroffene und Angehörige Persönliche Daten Geschlecht: Männlich Weiblich Ihr Wohnort (mit Postleitzahl): Ihr Alter: Unter 20 Jahre
Hinweise zur Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Hinweise zur Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Für Rückfragen: Frau Claudia Scherbath, Tel. (0391) 627 63 39 Hinweis zur zusätzlichen
Hinweise zur Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Für Rückfragen: Frau Claudia Scherbath, Tel. (0391) 627 63 39 Hinweis zur zusätzlichen
Informationen für Anfragende 1. Bescheinigung der Hospiznotwendigkeit 2. Erläuterungen zur Hospiznotwendigkeit 3. Antrag auf Hospizaufnahme 4
 Leitfaden zur Hospizaufnahme Hospiz Naila Inhalt Seite Informationen für Anfragende 1 Bescheinigung der Hospiznotwendigkeit 2 Erläuterungen zur Hospiznotwendigkeit 3 Antrag auf Hospizaufnahme 4 Ärztlicher
Leitfaden zur Hospizaufnahme Hospiz Naila Inhalt Seite Informationen für Anfragende 1 Bescheinigung der Hospiznotwendigkeit 2 Erläuterungen zur Hospiznotwendigkeit 3 Antrag auf Hospizaufnahme 4 Ärztlicher
Schlaganfalldiagnostik
 Schlaganfalldiagnostik Michael Kirsch Institut für Diagnostische Radiologie und Neuroradiologie Ernst-Moritz-Arndt-Universität Greifswald Schlaganfall Definition Als Schlaganfall bezeichnet man die Folge
Schlaganfalldiagnostik Michael Kirsch Institut für Diagnostische Radiologie und Neuroradiologie Ernst-Moritz-Arndt-Universität Greifswald Schlaganfall Definition Als Schlaganfall bezeichnet man die Folge
Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es?
 Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es? Prim. Univ. Prof. Dr. Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es? Prim. Univ. Prof. Dr. Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
Capio Elbe-Jeetzel-Klinik
 Capio Elbe-Jeetzel-Klinik Markieren Sie so: Korrektur: Bitte verwenden Sie einen Kugelschreiber oder nicht zu starken Filzstift. Dieser Fragebogen wird maschinell erfasst. Bitte beachten Sie im Interesse
Capio Elbe-Jeetzel-Klinik Markieren Sie so: Korrektur: Bitte verwenden Sie einen Kugelschreiber oder nicht zu starken Filzstift. Dieser Fragebogen wird maschinell erfasst. Bitte beachten Sie im Interesse
