Intraoperative Einlungenventilation
|
|
|
- Gerhard Klein
- vor 6 Jahren
- Abrufe
Transkript
1 Physiologische Veränderungen und Beatmungsstrategie Sarah Studer Luzernstrasse Derendingen Januar 2017 Mentor: Christoph Schori Universitätsspital Basel Solothurner Spitäler AG, Standort Olten Fachkurs 15_Juni
2 Inhaltsverzeichnis 1. Einleitung Kurze Hinführung zum Thema Begründung der Themenwahl und Motivation zur Arbeit Fragestellungen Zielsetzung der Diplomarbeit Ein- und Abgrenzungen Methodisches Vorgehen Grundlagen Doppellumentubus Lungenvolumina und Lungenkapazitäten Pulmonaler Gasaustausch Ventilation Diffusion Perfusion Ventilations-/ Perfusionsverhältnis Zonen-Modell nach West Physiologische Veränderungen Auswirkungen der Patientenlagerung Rückenlage Seitenlage Auswirkungen des offenen Thorax in Seitenlage Auswirkungen chirurgischer Manipulation an der oben liegenden Lunge Intrapulmonaler Rechts-Links-Shunt Lungenperfusion Hypoxische pulmonale Vasokonstriktion CO 2 -Elimination Rechtsventrikuläre Funktion Beatmungsstrategie Beatmungsmodus Inspiratorische Sauerstoff-Fraktion Tidalvolumen PEEP-Applikation Recruitment-Manöver Permissive Hyperkapnie Inspirations-/ Exspirations-Verhältnis Diskussion Schlussfolgerung Reflexion Schlusswort...19 Literaturverzeichnis.. Abbildungsverzeichnis... Anhang.
3 1. Einleitung Sarah Studer 1.1 Kurze Hinführung zum Thema Chirurgische Eingriffe an der Lunge finden mehrheitlich in Seitenlage statt und erfordern eine Einlungenventilation (ELV) mittels Doppellumentubus (DLT). Während nur eine Lunge ventiliert wird, werden beide Lungen weiterhin perfundiert. Somit bedarf die ELV im Anästhesiealltag eines speziellen Managements. Die Thematik bietet unzählige spannende Aspekte, welche bei der Durchführung der ELV von grosser Bedeutung sind. 1.2 Begründung der Themenwahl und Motivation zur Arbeit Den theoretischen Fachinput zur Thematik ELV habe ich im Anästhesie-Fachmodul 5 am Universitätsspital Basel erhalten. Im Anästhesiealltag wurde ich mittlerweile ebenfalls mit dem Management der ELV konfrontiert. Die Komplexität dieser Patientensituationen erlebe ich als interessant und herausfordernd. Damit ich die physiologischen Veränderungen besser nachvollziehen kann, möchte ich mich in die Materie vertiefen. Bereits während meiner Tätigkeit auf der Intensivstation hat mich das adaptierte Beatmungsmanagement fasziniert. Bei der Beatmungsstrategie der ELV erhalte ich nun Einblick in ein spezifisches Gebiet, in welchem ich meine vorhandenen Beatmungskenntnisse einbringen und weiterentwickeln kann. 1.3 Fragestellungen Die Fragestellungen der Diplomarbeit (DA) lauten: Welche physiologischen Veränderungen weist der erwachsene Patient 1 während der intraoperativen Einlungenventilation mittels Doppellumentubus auf? Welche Beatmungsstrategie wird beim erwachsenen Patienten unter der intraoperativen Einlungenventilation mittels Doppellumentubus als best practice erachtet? 1.4 Zielsetzung der Diplomarbeit Folgende konkrete Zielsetzungen liegen vor: Physiologische Veränderungen, zu welchen die ELV führt werden dargestellt und erläutert. Die best practice der Beatmungsstrategie unter der intraoperativen ELV mittels DLT wird aufgezeigt. Anhand einer gezielten Literaturauswahl wird im Rahmen dieser DA eine Literaturübersicht zur gewählten Thematik erstellt, auf welche das Anästhesiepflegefachpersonal im Berufsalltag zurückgreifen kann. 1 Die Verwendung der männlichen Form schliesst zugunsten der Lesefreundlichkeit das weibliche Geschlecht jeweils mit ein. 1
4 1.5 Ein- und Abgrenzungen Sarah Studer Die DA bezieht sich ausschliesslich auf erwachsene Personen, welche sich einer lungenchirurgischen Intervention unterziehen müssen. Diese Eingriffe werden in Seitenlage durchgeführt. Die ELV erfolgt kontrolliert und mandatorisch über den DLT. Weitere Indikationen der ELV sowie der Einsatz eines Bronchusblockers werden ausgeschlossen, damit die formalen Rahmenbedingungen der DA eingehalten werden können. 1.6 Methodisches Vorgehen Das methodische Vorgehen umfasste eine umfängliche Literaturrecherche sowie die anschliessende Bearbeitung vorhandener Quellen. Die Literaturrecherche erfolgte grösstenteils über die virtuelle Bibliothek der Solothurner Spitäler AG. Zusätzlich stellten mir ärztliche Dienste Übersichtsartikel, Richtlinien sowie Fachbücher zur Verfügung. Nach der Annahme der Disposition habe ich mich intensiv mit dem Verfassen der DA auseinandergesetzt und mich regelmässig mit meinem Mentor und der ärztlichen Ansprechperson abgesprochen. Zugunsten der Lesefreundlichkeit wird in der Arbeit mit dem Vancouver-Stil auf die Quellen verwiesen. 2. Grundlagen 2.1 Doppellumentubus Im Rahmen der ELV stellt der DLT mittlerweile den Goldstandard dar. In der Praxis stehen verschiedene DLT zur Verfügung. Jeder DLT hat einen kürzeren trachealen und einen längeren bronchialen Tubusschenkel. Der Robertshaw-Tubus ist der aktuell am häufigsten verwendete DLT. Diese Art von Tubus liegt für die rechtsseitige sowie die linksseitige endobronchiale Intubation vor. Ein hoher Stellenwert weist die korrekte Tubusgrösse auf. Nach Möglichkeit sollte jeweils der grösstmöglich zu platzierende Tubus gewählt werden. Dadurch wird die Resistance des Atemweges erniedrigt und die Entwicklung von Auto-PEEP reduziert. Der DLT wird über einen Cobb-Konnektor an das Beatmungsgerät angeschlossen (siehe Anhang III). Das bronchiale Lumen sollte theoretisch auf der nicht zu operierenden Seite liegen. Allerdings wird die Einlage des linksseiteigen DLT bevorzugt, da der rechtsseitige DLT aus anatomischen Gründen schwieriger zu platzieren ist. Der DLT wird mit Ausnahme von linksseitigen Oberlappenresektionen und linksseitigen Pneumektomien normalerweise linksseitig eingelegt. Die drei am häufigsten eingesetzten DLT sowie die Wahl der Tubusgrösse werden im Anhang aufgeführt (Anhang I und II). [1, 2, 3] 2
5 2.2 Lungenvolumina und Lungenkapazitäten Sarah Studer Als Lungenvolumen wird das in der Lunge vorhandene Gas bezeichnet. Das Gasvolumen, welches in- und exspiriert wird ergibt das Atemvolumen. Der Begriff Lungenvolumina unterscheidet zwischen statischen und dynamischen Volumina und differenziert zwischen mobilisierbaren sowie nicht mobilisierbaren Volumina. Dynamische Lungenvolumina Volumina-Grösse ist vom zeitlichen Verlauf bzw. von der Atemstromstärke abhängig. Statische Lungenvolumina Die Grösse der Volumina ist nicht von der Atemstromstärke abhängig. Mobilisierbare Lungenvolumina Durch die Aktivität der Atemmuskulatur können diese Volumina in- und exspiriert werden. Eine direkte Messung dieser Volumina ist mit einer Spirometrie möglich. Nichtmobilisierbare Lungenvolumina Es handelt sich um das Volumen, welche nach maximaler Exspiration in der Lunge verbleibt; Residualvolumen. [Abbildung 1: Lungenvolumina und Lungenkapazitäten] 3
6 Tidalvolumen Sarah Studer Als Tidalvolumen (TV) wird das Volumen bezeichnet, welches pro Atemzug in- und exspiriert wird. Beim Erwachsenen beträgt es etwa 500 ml. Dies entspricht einem Gasvolumen von ungefähr 7 ml/kgkg. Inspiratorisches Reservevolumen Beim inspiratorischen Reservevolumen (IRV) handelt es sich um das Volumen, welches nach einer normalen Inspiration zusätzlich inspiriert werden kann (ca ml). Exspiratorisches Reservevolumen Das exspiratorische Reservevolumen (ERV) kann nach einer normalen Exspiration zusätzlich exspiriert werden (ca ml). Residualvolumen Beim Residualvolumen (RV) handelt es sich um die Gasmenge, welche nach einer maximalen Exspiration in der Lunge zurückbleibt (ca ml). Dieses Volumen ist dafür verantwortlich, dass die Alveolen während der Exspiration nicht kollabieren. Obstruktive Lungenerkrankungen erhöhen- und restriktive Lungenerkrankungen verkleinern das Residualvolumen. Funktionelle Residualkapazität Die funktionelle Residualkapazität (functional residual capacity; FRC) setzt sich aus dem ERV und dem RV zusammen. Es handelt sich um das Volumen, welches nach einer normalen Exspiration in der Lunge zurückbleibt (ca ml). Diverse Situationen können die Grösse der FRC beeinflussen. Grosse Menschen weisen eine grössere FRC auf als kleine Personen. Bei adipösen und schwangeren Personen liegt eine verminderte FRC vor und in liegender Position ist die FRC kleiner als im Stehen. Durch diese Einflüsse sind entsprechende Schwankungen zu erwarten. Gegen zu starke Schwankungen der alveolären und arteriellen O 2 - und CO 2 -Partialdrücke im Verlauf des Atemzyklus wirkt normalerweise eine grosse FRC als Puffer. Eine starke Zunahme der FRC kann Nachteile aufweisen: Wird die inspiratorische O 2 - Konzentration erhöht, führt dies nicht so rasch zu einem Anstieg des alveolären O 2 - Partialdrucks wie bei normaler FRC. Grund dazu ist ein vergrössertes Volumen, in welchem das Gas stärker verdünnt wird. Die Alveolen sind bereits bei normaler Ruheatmung überbläht. Dies persistiert auch nach einer maximalen Exspiration, wenn das RV erhöht ist. Im 4
7 Sarah Studer weiteren Verlauf führt diese Überblähung zu einer Erhöhung des anatomischen Totraums bis zur Thorax-Weitstellung mit beeinträchtigter Atemmechanik. Kommt es hingegen zu einer Abnahme der FRC, schwankt der alveoläre O 2 -Partialdruck vermehrt. Dies bedeutet, dass sich der alveoläre O 2 -Partialdruck in der Inspiration dem der Inspirationsluft- und in der Exspiration dem O 2 -Partialdruck des venösen Mischblutes annähert. Inspirationskapazität Dieses Volumen setzt sich aus dem TV und dem IRV zusammen. Diese Kapazität beschreibt das Volumen, welches nach einer maximalen Exspiration maximal inspiriert werden kann (ca ml). Vitalkapazität Die Vitalkapazität (vital capacity; VC) beschreibt das Volumen, welches sich aus dem TV, dem IRV und dem ERV zusammensetzt und beträgt ca ml. Es handelt sich um die Luftmenge, welche nach einer maximalen Inspiration maximal exspiriert werden kann. Anhand der Spirometrie kann dieses Volumen bestimmt werden. Nebst dem Alter, der Körpergrösse und der Körperlage, können auch pulmonale Erkrankungen und extrapulmonale Gegebenheiten die VC beeinflussen. Bei pulmonalen Erkrankungen sind primär Veränderungen zu nennen, welche zu einem Verlust der Lungencompliance führen (z.b. Lungenfibrose, Atemwegsobstruktionen). Weiter kann die VC durch folgende extrapulmonale Einflüsse vermindert werden: - Ventilationsstörung durch Parese der Atemmuskulatur - Einschränkung der Thoraxbeweglichkeit, Deformität - Schonhaltung durch Schmerzen - Pleuraerguss und Pleuraverwachsung - Einschränkung der Diaphragma-Beweglichkeit Totalkapazität Das Volumen der Totalkapazität (total lung capacity; TLC) beschreibt die Gasmenge, welche sich nach einer maximalen Inspiration in der Lunge befindet (ca ml). Die beiden grossen Volumina VC und RV ergeben gemeinsam die TLC. [4, 5] 5
8 2.3 Pulmonaler Gasaustausch Sarah Studer Für den pulmonalen Gasaustausch sind die in der nachfolgenden Abbildung hervorgehobenen drei Komponenten von Bedeutung. [Abbildung 2: Komponente des Gasaustausches] Ventilation Die Ventilation beschreibt die In- und Exspiration der Atemluft. Das Aufrechterhalten der physiologischen O 2 - und CO 2 -Partialdrücke in der Alveolarluft und im arteriellen Blut stellt dabei die wichtigste Aufgabe dar. Zwischen Tidalvolumen und der alveolären Ventilation muss unterschieden werden. Die alveoläre Ventilation umfasst ausschliesslich den Anteil des Tidalvolumens, welcher bis in die Alveolen gelangt und dort am Gasaustausch zwischen Alveolen und Blut teilnimmt. Dies ist u.a. von der Lage des Körpers abhängig. In stehender Position sind die apikalen Lungenbezirke stärker gedehnt als die basalen Areale. Grund dazu ist folgende Tatsache: Von apikal nach basal nimmt der intrapleurale Druck gravitationsbedingt um 0,25 mbar pro Zentimeter zu. Mit -10 mbar ist der intrapleurale Druck apikal am stärksten negativ. Am wenigsten negativ ist dieser Druck mit -2,5 mbar in den basalen Lungenarealen. Aufgrund des transpulmonalen Druckes (Druckdifferenz zwischen Alveolardruck und Intrapleuraldruck) sind die Alveolen in den basalen Lungenarealen stärker komprimiert als in den apikalen Bezirken. Durch die Kompression ist der Alveolardurchmesser vergleichsweise basal kleiner als apikal. Aufgrund der unterschiedlichen Vordehnung nimmt die Ventilation von apikal nach basal hin zu. [4, 6] Diffusion Als Diffusion wird die O 2 -Abgabe von den Alveolen in das Blut bzw. die Aufnahme von CO 2 aus dem Blut in die Alveolen bezeichnet. Dabei handelt es sich um einen rein passiven Vor- 6
9 Sarah Studer gang. Die Gase strömen bei der Diffusion von einem Ort höherer Konzentration zum Ort niedrigerer Konzentration bis die Konzentrationen an beiden Orten gleich hoch sind. Die alveolo-kapilläre Membran, über welche die Diffusion stattfindet, ist folgendermassen aufgebaut: Surfactant, Alveolarepithel, Basalmembranen der Alveolarepithelzellen und der Kapillaren, Kapillarendothel. Die O 2 -Aufnahme durch die alveolo-kapilläre Membran ist von folgenden Faktoren abhängig: Diffusionsfläche ( m 2 ) Kontaktzeit der Erythrozyten mit der alveolo-kapillären Membran (0,5-1 Sekunde) Diffusionsstrecke [4, 6] Perfusion Vom rechten Ventrikel wird das gesamte Herzzeitvolumen über die A. pulmonalis in den Lungenkreislauf gepumpt wo auf einer Fläche von ca m 2 der Gasaustausch erfolgt. Im weiteren Verlauf fliesst das Blut über die V. pulmonalis in das linke Atrium und weiter in den linken Ventrikel, von welchem es anschliessend in den Körperkreislauf gepumpt wird. Für die Lungenperfusion ist nur ein geringer Perfusionsdruck erforderlich. Das Lumen der Lungenkapillaren wird durch den Lungenperfusionsdruck und den Alveolardruck bestimmt. Da die Lungenperfusion nicht homogen verteilt ist, sondern von der Schwerkraft abhängt, ist z.b. in aufrechter Position der Perfusionsdruck in den apikalen Lungenbezirken geringer als in den basalen Bezirken. In Rückenlage nimmt der Perfusionsdruck demzufolge von vorn nach hinten zu und in Linksseitenlage von rechts nach links. Dies bedeutet, dass die jeweils unten liegenden Lungenareale besser perfundiert werden. Der Perfusionsgradient ist in stehender Position am höchsten. [4, 6] 2.4 Ventilations-/ Perfusionsverhältnis Das Ventilations-/ Perfusionsverhältnis (V/P) stellt die Beziehung zwischen der Ventilation (V) und der Lungenkapillarperfusion (P) dar. Die alveoläre Ventilation beträgt etwa 4 l/min und die Lungenperfusion etwa 5 l/min. Werden diese beiden Grössen einander gegenübergestellt, so ergibt sich ein Ventilations-/ Perfusionsquotient. Da sich die Ventilation wie auch die Perfusion in der Lunge inhomogen verhalten, liegen in der Lunge von apikal nach basal unterschiedliche Ventilations-/ Perfusionsquotienten vor. Der optimale Ventilations-/ Perfusionsquotient von 0,8 befindet sich nach West in der Zone II (Zonen-Modell nach West wird im Kapitel beschrieben). Der Ventilations-/ Perfusionsquotient ist apikal grösser und basal kleiner. [4, 6] 7
10 2.4.1 Zonen-Modell nach West Sarah Studer Der Durchmesser der Lungenkapillaren wird durch den im Lungenkreislauf herrschenden Perfusionsdruck (Ppa) sowie den Alveolardruck (PA) bestimmt. [6] [Abbildung 3: 3-Zonenmodell nach West] Zone I (PA > Ppa > Ppv) In dieser apikalen Zone ist in aufrechter Position der pulmonalarterielle Perfusionsdruck (Ppa) in Abhängigkeit des Herzzyklus phasenweise niedriger als der alveoläre Druck (PA). Daraus resultiert eine phasenweise Kompression der Kapillaren. In der Diastole findet keine Perfusion statt. In der Systole hingegen ist der Ppa grösser als der PA, wodurch die Kapillarperfusion synchron mit dem Herzschlag erfolgt. Diese Zone erhält auch einen kleineren Anteil des Atemzugvolumens, da die Alveolen in diesem Bereich bereits mehr Luft enthalten und sozusagen bereits mehr gedehnt sind als in den unteren Zonen. Die Dehnbarkeit der Alveolen ist geringer, da sich die Alveolen im oberen Bereich der Druck-Volumen-Kurve (Details zur Druck-Volumen-Kurve werden im Anhang VIII erläutert) befinden. In der Zone I liegt eine relative Hyperventilation und Minderperfusion vor. Die Situation führt in diesem Bereich zu einer relativen Hyperoxie und Hypokapnie. Der Ventilations-/ Perfusionsquotient liegt in der Zone I bei 1,44. Zone II (Ppa > PA > Ppv) In dieser mittleren Zone ist der Ppa höher als der PA. Der PA ist allerdings höher als der pulmonal-venöse Druck (Ppv). Die Differenz zwischen dem Ppa und dem PA bestimmt die Lungenperfusion. In dieser Zone nimmt der Ppa linear von oben nach unten zu, wodurch die Perfusion ebenfalls linear ansteigt. Die Ventilation ist ebenfalls zunehmend, jedoch weniger stark als die Perfusion. Wird die Ventilation der Perfusion gegenübergestellt so wird ersichtlich, dass das V/P abnimmt. Der Ventilations-/ Perfusionsquotient liegt in der Zone II bei 0,83. 8
11 Zone III (Ppa > Ppv > PA) Sarah Studer In den basalen Lungenbezirken sind der Ppa sowie der Ppv höher als der PA. Aus der Druckdifferenz zwischen arteriellem und venösem Blutdruck resultiert die Lungenperfusion. Der Gefässradius nimmt zu und der Gefässwiderstand sinkt, wodurch die Perfusion weiter gesteigert wird. Die Alveolen in dieser Zone erhalten einen grösseren Anteil des Atemzugvolumens als die in den oberen Zonen. Die Alveolen in der Zone III sind aufgrund des weniger negativen intrapleuralen Drucks stärker komprimiert. Sie befinden sich auf dem mittleren Abschnitt der Druck-Volumen-Kurve und sind dadurch dehnbarer als die Alveolen der oberen Zonen. Der Ventilations-/ Perfusionsquotient liegt in der Zone III bei 0,67. [4, 6, 7] 3. Physiologische Veränderungen Bei Patienten in Seitenlage führt die ELV zu diversen physiologischen Veränderungen, welche nachfolgend beschrieben werden. Einerseits wird die pulmonale Gasaustauschfläche reduziert, was eine Anpassung der Beatmungsstrategie erforderlich macht und andererseits wird die pulmonale Hämodynamik beeinflusst, was konsekutiv zu einer Veränderung der Hämodynamik im systemischen Kreislauf führt. Diese Veränderungen werden von einem cardiopulmonal gesunden Patienten normalerweise problemlos toleriert. Cardiopulmonal vorerkrankte Patienten können während der ELV ausgeprägte Instabilitäten aufweisen. [8] 3.1 Auswirkungen der Patientenlagerung Rückenlage In der Einleitungsphase liegt der wache Patient auf dem Rücken. In Rückenlage wird das Diaphragma durch die Verlagerung der Eingweide des Abdomens, um etwa 4 cm nach cranial in den Thorax verschoben. Die FRC nimmt dadurch um etwa 800ml ab. Nach Induktion der Anästhesie wird die FRC um etwa weitere 400ml verkleinert. Beim wachen sowie anästhesierten Patienten bleibt das Verhältnis zwischen Ventilation und Perfusion jedoch in beiden Lungen unverändert. [7] Seitenlage Für die meisten Eingriffe im Thoraxbereich wird der Patient in Seitenlage gebracht. Dadurch wird dem Operateur ein optimaler Zugang zum Operationsgebiet ermöglicht. Diese Patientenpositionierung führt gemeinsam mit den Auswirkungen der Anästhesieinduktion sowie der Beatmung zu Veränderungen des V/P. 9
12 Wacher Patient unter Spontanatmung Sarah Studer Wenn ein wacher spontan atmender Patient auf der Seite liegt, wird die Kuppel des unteren Diaphragmas höher in den Thorax verschoben als die des oberen Diaphragmas. Dadurch wird die FRC der unten liegenden Lunge stärker reduziert. Aufgrund der stärkeren Wölbung kann sich das untere Diaphragma allerdings besser kontrahieren. Aus diesem Grund wird die unten liegende Lunge während der Spontanatmung immer besser ventiliert als die oben liegende Lunge. Aufgrund der Schwerkraft wird die unten liegende Lunge auch besser perfundiert, wodurch sich das V/P beider Lungen nicht nennenswert verändert. Anästhesierter Patient unter Spontanatmung Die Lungenperfusion ändert sich wie auch beim wachen spontan atmenden Patienten nicht. Die unten liegende Lunge wird stärker perfundiert als die oben liegende Lunge. Beim anästhesierten Patienten wird die oben liegende Lunge unter Spontanatmung jedoch besser ventiliert als die unten liegende Lunge. Folgende Begründung liegt vor: Beim anästhesierten Patienten nimmt die FRC weiter ab. Die untere Lunge, deren FRC bereits beim wachen spontan atmenden Patienten stärker vermindert ist, befindet sich nun auf dem unteren Abschnitt der Druck-Volumen-Kurve. Die Alveolen sind weniger dehnbar. Anästhesierter und relaxierter, kontrolliert beatmeter Patient Da sich das Diaphragma nicht mehr aktiv kontrahieren kann, wird die zuvor erwähnte positive Auswirkung der höher verschobenen Kuppel des Diaphragmas der unten liegenden Lunge aufgehoben. Ausserdem wird die ventilierte, unten liegende Lunge durch das Mediastinum mechanisch komprimiert. Die unten liegende Lunge weist nun eine geringere Compliance auf und verschiebt sich in eine ungünstigere Position auf der Druck-Volumen-Kurve. Die Compliance der oben liegenden Lunge nimmt zu. Durch die Thorakotomie wird dieser Effekt noch verstärkt. Diese Faktoren führen zu einer Verschlechterung des V/P mit daraus resultierender Hypoxämiegefahr. Eine länger dauernde Seitenlage kann zudem zu einer Zunahme des Lungenwassers führen, wodurch die Diffusionsstrecke länger wird, was den Gasaustausch ebenfalls verschlechtert. [2, 3, 7, 9] 3.2 Auswirkungen des offenen Thorax in Seitenlage Die Perfusion ändert sich nicht wesentlich, wenn der Thorax des anästhesierten und mandatorisch ventilierten Patienten eröffnet wird. Die Ventilationsverteilung der beiden Lungen wird hingegen erheblich beeinflusst. Die Inhomogenität von Ventilation und Perfusion ist bei eröffnetem Thorax höher als bei geschlossenem Thorax. Wenn der Patient mit eröffnetem Thorax spontan atmen würde, dann hätte dies eine Mediastinumverschiebung und eine paradoxe Atmung zur Folge. Diese Tatsache entsteht folgen- 10
13 Sarah Studer dermassen: Die Mediastinumverschiebung resultiert aus dem Einfluss des Atmosphärendruckes. Durch die spontane Inspiration wird diese Verschiebung verstärkt. Das Mediastinum wird während der Exspiration wieder auf die Gegenseite verschoben. Aufgrund ihrer Retraktionskraft kollabiert die Lunge der eröffneten Thoraxseite. Bei der Spontanatmung kann während der Inspiration, durch die Diaphragmabewegung nach unten, ein grösserer Anteil von Luft aus der Umgebung in die Pleurahöhle eintreten, was den Kollaps verstärken kann. Weil in der unten liegenden Lunge der negative Druck während der spontanen Inspiration grösser ist als bei der oben liegenden Lunge, strömt Atemgas aus der kollabierten Lunge in die ventilierte unten liegende Lunge hinüber (sogenannte Pendelluft). Dieser Mechanismus führt zur paradoxen Atmung. Während der Exspiration liegen umgekehrte Verhältnisse vor. Durch die kontrollierte mandatorische Ventilation können diese zwei Phänomene (Mediastinumverschiebung und paradoxe Atmung) aufgrund des inspiratorischen sowie exspiratorischen positiven Beatmungsdruckes beseitigt werden. Störungen des V/P treten jedoch auch unter mandatorischer Ventilation auf. Die oben liegende Lunge kann sich durch die Thoraxeröffnung ausdehnen und wird dadurch relativ hyperventiliert, während eine relative Minderperfusion dieser Lunge vorliegt. Die unten liegende Lunge hingegen wird relativ minderventiliert jedoch vermehrt perfundiert. Diese erwähnten Mechanismen können den pulmonalen Gasaustausch und daraus resultierend das V/P beeinträchtigen. [2, 3] 3.3 Auswirkungen chirurgischer Manipulation an der oben liegenden Lunge Durch chirurgische Kompression und Retraktion der oben liegenden Lunge wird die Perfusion im betroffenen Gebiet vermindert. Gleichzeitig werden durch die Traumatisierung des Lungengewebes lokal Prostaglandine freigesetzt, welche vasodilatierend wirken. Durch diese beiden gegensätzlichen Mechanismen kann die chirurgische Manipulation also sowohl zu einer verstärkten als auch zu einer verminderten hypoxischen Vasokonstriktion (siehe 3.5.1) führen. Das Ausmass ist nicht vorhersagbar. [2] 3.4 Intrapulmonaler Rechts-Links-Shunt Die ELV führt zu einer fehlenden Ventilation eines kompletten Lungenflügels mit daraus resultierenden Atelektasen in der gesamten betroffenen Lunge. Konsekutiv führt diese Situation zum intrapulmonalen Rechts-Links-Shunt, da die nicht-ventilierte Lunge weiterhin perfundiert wird. Das gesamte Blut der nicht-ventilierten Lunge fliesst zum linken Herzen zurück ohne mit Sauerstoff gesättigt zu werden. Diese Situation reduziert die arterielle Oxygenierung und es resultiert möglicherweise eine Hypoxämie. In der ventilierten Lunge treten zusätzlich auch bei lungengesunden Patienten minderventilierte Areale auf, welche mitunter durch Anästhetika und Muskelrelaxanzien verursacht werden. Diese minderventilierten Bereiche befinden sich primär im Bereich der basalen Regio- 11
14 Sarah Studer nen. Durch dieses Missverhältnis von Ventilation und Perfusion erhöht sich die Menge des Shunt-Blutes zusätzlich. Diese minderventilierten Areale machen während der ELV etwa 5-10% des gesamten Rechts-Links-Shunts aus. Der Funktionsstatus der nicht-ventilierten Lunge bestimmt unter anderem das Ausmass der Shunt-Fraktion. Liegt präoperativ bereits eine pulmonale Erkrankung vor, kann der Blutfluss bereits stark reduziert sein, wodurch nach Initiierung der ELV mit keiner ausgeprägten Zunahme der Shunt-Fraktion zu rechnen ist. Hingegen kann bei primär lungengesunden Patienten oder bei Patienten mit Funktionseinschränkungen der ventilierten Lunge, während der ELV ein ausgeprägter Rechts-Links-Shunt auftreten. An der Schwere der Hypoxämie sind diverse Faktoren beteiligt, welche ihrerseits die Perfusion der nicht-ventilierten Lunge bestimmen. Nebst dem Funktionszustand der unten liegenden ventilierten Lunge, spielen die hypoxische pulmonale Vasokonstriktion (siehe Kapitel 3.5.1), das Ausmass der chirurgischen Manipulation (siehe Kapitel 3.3) an der oben liegenden Lunge sowie das Beatmungsverfahren (siehe Kapitel 4) der unten liegenden Lunge eine wichtige Rolle. [1, 2, 8, 9] 3.5 Lungenperfusion Das pulmonal-arterielle Gefässsystem ist das einzige System im Organismus welches auf Hypoxie mit einer Vasokonstriktion und nicht mit einer Vasodilatation einhergeht. Durch diesen Mechanismus wird im betroffenen Gebiet die Perfusion reduziert. Die Perfusion der nicht-ventilierten Lunge reduziert sich normalerweise auf 20-35%. Durch diesen Mechanismus nimmt die Perfusion der ventilierten Lunge zu. Die Perfusion der nicht-ventilierten Lunge wird zusätzlich durch ein mechanisches Perfusionshindernis vermindert, welches aufgrund der Atelektasenbildung entsteht. Weiter können chirurgische Manipulationen an der nicht-ventilierten Lunge, ein relevanter Einfluss auf die Lungenperfusion aufweisen. [9] Hypoxische pulmonale Vasokonstriktion Bei der hypoxisch pulmonalen Vasokonstriktion (HPV) handelt es sich um einen physiologischen Mechanismus, welcher auch als Euler-Liljestrand-Reflex bekannt ist. Die HPV liegt als Hauptmechanismus zur Reduktion der gesamten Shunt-Fraktion vor. Dabei kommt es zur hypoxiegetriggerten pulmonalen Vasokonstriktion in den betroffenen Arealen. Dieser Vorgang hat zur Folge, dass die Lungenperfusion der Ventilation angepasst wird. Damit kann der pulmonale Gasaustausch optimiert werden. Der Blutfluss wird von schlecht ventilierten Lungenarealen in besser ventilierte Regionen umgeleitet, um das V/P zu optimieren. Die HPV setzt innerhalb von Sekunden ein und ist nach etwa 15 Minuten maximal ausgeprägt. Sie führt in den betroffenen Lungenbezirken zur reversiblen pulmonalen Vasokonstriktion sobald die alveoläre und/ oder die gemischt-venöse O 2 -Konzentration einen gewissen Wert 12
15 Sarah Studer unterschreitet. Zu 80% wird die HPV von der alveolären O 2 -Konzentration bestimmt und zu 20% von der gemischt-venösen O 2 -Konzentration. Es gibt diverse Annahmen wie dieser Mechanismus funktionieren solle, wobei der genaue Mechanismus der HPV nicht geklärt ist. Am ehesten etabliert sich folgende Vermutung. In den Muskelzellen der Pulmonalarterien befinden sich sauerstoff-sensitive Kaliumkanäle. Diese Kanäle werden durch den Abfall des Sauerstoffpartialdrucks blockiert. Dieser Mechanismus führt zur Membrandepolarisation wodurch spannungsabhängige L-Typ-Calciumkanäle aktiviert werden. Es kommt zum Einstrom von Calcium (Ca ++ ) über die Plasmamembran und zur Freisetzung von Ca ++ aus dem sarkoplasmatischen Retikulum. Durch den Anstieg der intrazellulären Ca ++ -Konzentration kommt es konsekutiv zur Kontraktion der glatten Gefässmuskelzellen. [8, 9] 3.6 CO 2 -Elimination Durch die ELV wird die CO 2 -Elimination kaum beeinträchtigt solange das Atemminutenvolumen unverändert bleibt. Zu Beginn der ELV kann es jedoch aufgrund der relativen Hyperventilation bei weniger stark veränderter Perfusion zu einer leichten Zunahme der CO 2 -Differenz zwischen arteriell- und endexspiratorisch gemessenen Werten kommen. Diese Differenz ist bei Patienten mit einer chronisch obstruktiven Lungenerkrankung (chronic obstructive pulmonary disease; COPD) deutlich ausgeprägter als bei Patienten mit einer normalen Lungenfunktion. Zugunsten tieferer Beatmungsdrücke wird situativ eine permissive Hyperkapnie angestrebt (siehe Kapitel 4.6). [3] 3.7 Rechtsventrikuläre Funktion Präoperativ kann anhand der rechtsventrikulären Funktion eingeschätzt werden, ob während der ELV die hämodynamische Stabilität gewahrt werden kann oder nicht. Die einsetzende HPV während der ELV führt zu einer akuten Afterload-Erhöhung des rechten Ventrikels. Zusätzlich wird die pulmonal-vasculäre Resistance (PVR) durch die permissive Hyperkapnie sowie die mandatorische Ventilation erhöht. Bei vorbestehender pulmonalarterieller Hypertonie (PAH) kann diese Situation zu einer Dekompensation des rechten Ventrikels führen. Konsekutiv kann das rechtsventrikuläre Pumpversagen durch mangelnde linksventrikuläre Füllung zu einem linksventrikulären Low-Output-Syndrom führen. Daraus resultiert eine systemische Hypotonie mit einer Minderperfusion u.a. der rechten Coronarien, wodurch die Kontraktilität des rechten Ventrikels zusätzlich beeinträchtigt wird. Es kann ein Circulus vitiosus entstehen. [8] 13
16 4. Beatmungsstrategie Sarah Studer Die Beatmungsstrategie während der ELV ist von grosser Bedeutung. Diverse Gegebenheiten, wie beispielsweise die Seitenlage des Patienten, der Wechsel von beidseitiger Lungenventilation auf die einseitige Ventilation sowie chirurgische Manipulationen können verschiedene Folgen mit sich bringen, welche beim Beatmungsmanagement berücksichtigt werden müssen. Zu nennen sind diesbezüglich der Abfall der Sauerstoffsättigung (< 92% oder p a O 2 < 70 mmhg), eine gestörte CO 2 -Elimination, die Erhöhung der Atemwegs-Resistance sowie eine Erhöhung der Shunt-Fraktion. [9] Wie bereits erwähnt, neigt die unten liegende ventilierte Lunge unter der Applikation von Anästhetika und Muskelrelaxanzien vermehrt zu Atelektasen. Die Atelektasen-Prophylaxe spielt im Management der ELV eine wichtige Rolle, damit ein sogenanntes Atelekttrauma vermieden werden kann. Liegt in einem Lungenbezirk eine Atelektase vor, so kann dies zu einem Volutrauma in einem anderen Lungenbezirk führen, falls die Beatmung nicht entsprechend angepasst wird. [1, 2] Die Beatmungsstrategie erfordert einen angemessenen Gasaustausch sowie eine lungenprotektive Ventilation, damit einem ventilatorassoziierten Lungenschaden (ventilator associated lung injury; VALI) vorgebeugt werden kann. In der Thoraxchirurgie liegt die Inzidenz einer postoperativen VALI bei etwa 4,3%, was in einer aktuellen Metaanalyse nachgewiesen wurde. Aktuell liegt noch nicht genügend Evidenz vor, um eine absolut einheitliche Strategie der intraoperativen mechanischen Ventilation aufzuzeigen. Beispielsweise können sich Empfehlungen für die Aufrechterhaltung der Oxygenierung sowie die Methoden der lungenprotektiven Beatmung widersprechen. [10] 4.1 Beatmungsmodus Die Literatur zeigt keine eindeutige Empfehlung zum Beatmungsmodus. Es gibt Studien, in welchen berichtet wird, dass während der ELV mit Pressure Control Ventilation (PCV) im Vergleich zur Volume Control Ventilation (VCV) dasselbe Tidalvolumen mit niedrigerem Druck appliziert werden konnte. Untersuchungen zeigen, dass der einzige Unterschied dieser beiden Beatmungsmodi wahrscheinlich dieser tiefere inspiratorische Spitzendruck ist, welcher weniger zur VALI beiträgt. Somit wird beschrieben, dass der zu verwendende Beatmungsmodus wahrscheinlich nicht äusserst relevant ist. Viel wichtiger scheint, den inspiratorischen Plateaudruck sowie den inspiratorischen Spitzendruck (je nach Beatmungsmodus) so gering wie möglich zu halten. Die Begriffe inspiratorischer Plateaudruck sowie inspiratorischer Spitzendruck werden im Anhang VII erläutert. [10] 14
17 4.2 Inspiratorische Sauerstoff-Fraktion Sarah Studer Die inspiratorische Sauerstoff-Fraktion (FiO 2 ) sollte auf einem möglichst niedrigen Level gehalten werden. Empfohlen wird bereits von Beginn an ein Level von < 1,0 FiO 2, welches b.b. erhöht werden kann. In den meisten Fällen wird während der ELV eine S a O 2 von > 92% als ausreichend erachtet und dadurch wird die FiO 2 primär zwischen 0,4-0,8 eingestellt. Ein hohes FiO 2 führt zwar zu einer grösseren Sicherheitsreserve und zu einer Vasodilatation in der ventilierten Lunge. Durch diese Vasodilatation in der ventilierten unten liegenden Lunge wird die Wirkung der HPV in der oben liegenden nicht-ventilierten Lunge konsekutiv begünstigt. Paradoxerweise kann sich jedoch die Oxygenierung trotzdem verschlechtern. Je höher die FiO 2 ist, desto mehr Stickstoff wird in den Alveolen verdrängt. Dieser Vorgang führt zur Bildung von Resorptionsatelektasen in der ventilierten Lunge. [1, 2, 10] 4.3 Tidalvolumen Die Applikation von niedrigen Tidalvolumen sind unbestritten. Eine randomisierte klinische Studie bestätigt, dass es während der ELV mit Tidalvolumen von 10 ml/kgkg im Vergleich zu einem Tidalvolumen von 5 ml/kgkg zu einer Entzündungsreaktion mit höheren Konzentrationen von entzündlichen Mediatoren kommt. Während der ELV wird ein Tidalvolumen von 5-6 ml/kgkg empfohlen. Bei Patienten mit einer verminderten Lungencompliance können für die Applikation dieser Tidalvolumen bereits hohe Drücke erforderlich sein. [10] 4.4 PEEP-Applikation Durch die Applikation von positiv endexspiratorischem Druck (positive endexspiratory pressure; PEEP) wird die Oxygenierung verbessert. Die Optimierung der Oxygenierung erfolgt durch das Vermeiden von endexspiratorischem Alveolarkollaps, Offenhalten von kollapsgefährdeten Lungenkompartimenten, Vergrösserung der FRC mit konsekutiver Vergrösserung der Gasaustauschfläche, Abnahme des intrapulmonalen Rechts-Links-Shunts und Verbesserung des V/Q. Während der mandatorischen Ventilation sollte immer eine PEEP-Gabe von 5-10 mbar appliziert werden, um die FRC aufrecht zu erhalten. Der Blutfluss der Pulmonalarterie wählt immer den Weg des geringsten Widerstandes. Übersteigt durch die PEEP-Applikation die PVR der ventilierten Lunge die PVR der nichtventilierten Lunge, so fliesst das Blut der Pulmonalarterie durch die nicht-ventilierte Lunge. Durch dieses Vorgehen nimmt die Shunt-Fraktion zu und die Oxygenierung kann sich verschlechtern. Damit die Differenz der durch die Beatmungsdrücke entstehende PVR der ventilierten Lunge gegenüber der nicht-ventilierten Lunge reduziert werden kann, besteht die Möglichkeit von 15
18 Sarah Studer einer kontinuierlichen Applikation eines positiven Atemwegdruckes (continuous positive airway pressure; CPAP) auf die nicht-ventilierte Lunge. Die Literatur zeigt, dass bezüglich der PEEP-Applikation kontroverse Ansichten vorliegen, was zur Folge hat, dass keine einheitliche Empfehlung gegeben werden kann. [6, 8] 4.5 Recruitment-Manöver Durch die PEEP-Applikation auf die ventilierte Lunge können die Alveolen offen gehalten-, bereits kollabierte Alveolen allerdings nicht beeinflusst werden. Für das Öffnen der Atelektasen wird das Recruitment-Manöver (RM) angewendet. Bei diesem Manöver werden kurzfristig hohe Beatmungsdrücke angewendet, um kollabierte Alveolen zu öffnen. Damit die zuvor kollabierten Alveolen nun offen gehalten werden können, ist konsekutiv die Anwendung eines adäquat hohen PEEP-Niveaus nötig. Dieses PEEP-Niveau muss oberhalb des unteren Inflektionspunktes liegen (siehe Anhang VIII). [6, 10] Eine Studie aus dem Jahr 2012 zeigt, dass vor der Initiierung und nach Beendigung der ELV ebenfalls ein solches Manöver durchgeführt werden sollte. Durch diese Intervention liegt eine signifikant bessere Oxygenierung vor, welche über das Ende der ELV hinaus besteht. [1] Es liegen verschiedene Methoden von RM vor, auf welche in dieser Arbeit aufgrund der formalen Einschränkungen nicht näher eingegangen werden kann. [6, 10] 4.6 Permissive Hyperkapnie Während der ELV sollten eine Hypoxämie, hohe inspiratorische Drücke, eine Lungenüberblähung sowie hoher Auto-PEEP vermieden werden. Aufgrund dieser genannten Ziele, kann die CO 2 -Elimination in gewissen Fällen untergeordnet- und eine permissive Hyperkapnie toleriert werden. [3] Die Höhe des CO 2 kann primär durch das Tidalvolumen sowie die Atemfrequenz beeinflusst werden. Da während der ELV ein VALI durch hohe Tidalvolumen vermieden werden muss, wird eine permissive Hyperkapnie oft toleriert. Die Mehrheit der Patienten verträgt diese Situation problemlos. Bei Patienten mit einer schweren pulmonalen Obstruktion wird dieses Verfahren nicht nur angewendet, um hohe Beatmungsdrücke zu vermeiden, sondern auch zur Reduktion respektive Vermeidung von Air-Trapping. Eine Erhöhung der Atemfrequenz würde die einzelnen Atemzyklen verkürzen, was zu höheren Beatmungsdrücken und einem intrinsischen PEEP führen kann. Es können allerdings auch Situationen vorliegen, in welchen eine Hyperkapnie kontraindiziert ist (z.b. erhöhter intrakranieller Druck, cardiovasculäre Instabilität, Cor pulmonale, schwere metabolische Azidose). [3, 8, 10] 16
19 4.7 Inspirations-/ Exspirations-Verhältnis Sarah Studer Um Auto-PEEP zu reduzieren respektive zu verhindern, kann das Inspirations-/ Exspirations- Verhältnis (I:E) optimiert werden. Wird das Ziel verfolgt, den intrinsischen PEEP zu verringern, so wird die Exspirationszeit verlängert. [3] 5. Diskussion Die Literatur zeigt eine Kongruenz der verschiedenen Autoren auf. Demzufolge kann davon ausgegangen werden, dass die Literatur wichtige Aspekte zur Thematik beschreibt. Die Tatsache, dass sich die theoretischen Inhalte im Berufsalltag widerspiegeln zeigt deren Relevanz. Es lässt sich diverse Literatur zur Thematik der intraoperativen ELV finden. Was für mich zu erwarten war, ist, dass eine Literaturübersicht zu den physiologischen Veränderungen, zu welchen die ELV führt, dargestellt und erläutert werden kann. Was mich allerdings erstaunte, ist, dass aktuell noch nicht genügend Evidenz vorliegt, um eine konkrete einheitliche Strategie des intraoperativen Beatmungsmanagements aufzuzeigen. Beispielsweise können sich Empfehlungen für die Aufrechterhaltung der Oxygenierung sowie die Methoden der lungenprotektiven Beatmung widersprechen. Durch die intensive und erweiterte Auseinandersetzung mit der Thematik konnte ich jedoch eine aus meiner Sicht hilfreiche Übersicht erarbeiten, welche Schwerpunkte zur best practice der Beatmungsstrategie unter der intraoperativen ELV aufzeigt. Für besonders wichtig halte ich die Erkenntnis, dass die Beatmungsstrategie während der ELV so gewählt werden muss, dass hauptsächlich zwei unterschiedliche Herausforderungen bewältigt werden können. Bei diesen beiden Herausforderungen handelt es sich um die adäquate Oxygenierung und die lungenprotektive Beatmung. Obschon die Oxygenation ein sehr wichtiger Faktor ist, sollte eine hohe FiO 2 -Applikation aufgrund der daraus resultierenden Resorptionsatelektasen vermieden werden. Die intraoperative protektive Beatmungsstrategie enthält primär drei wichtige Komponenten: niedriges Tidalvolumen, PEEP-Applikation und das Recruitment-Manöver. Die Literatur macht ersichtlich, dass durch die Kombination dieser Komponenten versucht wird, einer Hypoxämie vorzubeugen und ein VALI zu verhindern. Nur mit vorhandenem Verständnis über die physiologischen Veränderungen, welche die Seitenlage sowie die ELV mit sich bringen, kann die Beatmungsstrategie den individuellen Patientenerfordernissen angepasst werden. 17
20 6. Schlussfolgerung Sarah Studer Die beiden Fragestellungen konnten mit der Erarbeitung dieser Literaturübersicht beantwortet und erläutert werden. Welche physiologischen Veränderungen weist der erwachsene Patient während der intraoperativen Einlungenventilation mittels Doppellumentubus auf? Welche Beatmungsstrategie wird beim erwachsenen Patienten unter der intraoperativen Einlungenventilation mittels Doppellumentubus als best practice erachtet? Durch die Beantwortung respektive Erläuterung der oben genannten Fragestellungen sowie das Erstellen dieser Literaturübersicht, wurde die Zielsetzung der DA meines Erachtens erreicht. Mit diesem Dokument liegt eine Literaturübersicht vor, auf welche das Anästhesiepflegefachpersonal im Berufsalltag zurückgreifen kann. Ab sofort werde ich der Komplexität entsprechender Patientensituationen professioneller begegnen können. Den beschriebenen physiologischen Veränderungen, welche aus der ELV resultieren, bin ich mir mittlerweile bewusst und kann dadurch gezielt Interventionen einleiten. Bezüglich der Beatmungsstrategie stelle ich mir die Frage, ob zukünftig konkrete Empfehlungen in Hinsicht auf das Beatmungsmanagement in der Literatur erscheinen. Ausserdem erachtete ich es als praxisrelevant und unumgänglich, Interventionsmöglichkeiten zu kennen, welche bei auftretender Hypoxämie eingeleitet werden können. Dieser Thematik ging ich zusätzlich nach (siehe Anhang VI). Diesbezüglich kenne nun diverse Interventionsmöglichkeiten, welche mir theoretisch zur Verfügung stehen. Im Berufsalltag bin ich diesen mehrheitlich jedoch noch nie begegnet. Die Komplexität dieser Patientensituationen stellt für mich auch nach der Bearbeitung dieser Thematik und Verfassung der DA eine grosse Herausforderung im Anästhesiealltag dar. Da die Fallzahl der thoraxchirurgischen Interventionen in der Solothurner Spitäler AG relativ gering ist, zeigt sich die praktische Anwendung eher schwierig. Umso mehr bedingt dies eine pflichtbewusste Vorbereitung auf die entsprechende Anästhesieführung. 7. Reflexion Nachdem ich mich für die Thematik der DA entschieden hatte, konnte ich mit der Literaturrecherche beginnen. Diese erwies sich als sehr interessant, da die Thematik mit diversen Schwerpunkten und in unterschiedlichsten Einsatzgebieten zu finden ist. Vielfältige Literatur stand mir zur Verfügung. Relativ früh stellte ich fest, dass ich mich für ein sehr umfangreiches Thema entschieden habe. Bei der Literaturrecherche sowie deren Bearbeitung entdeckte ich äusserst viele interessante Aspekte. Diese machten es mir schwierig, mich in der DA auf die vorgegebene Seitenzahl zu beschränken. Ich habe hohe Ansprüche an mich. Ich 18
21 Sarah Studer verfolgte das Ziel, eine fachlich korrekte, fundierte und lesefreundliche Literaturübersicht zur gewählten Thematik zu erstellen. Mittels vielfältigen Fachbüchern, Übersichtsartikeln und Richtlinien des Universitätsspitals Basel vertiefte ich mich in die Thematik. Bevor ich mich für die definitive Literaturauswahl entschied, musste ich mich nebst der deutschsprachigen- auch mit englischsprachiger Literatur beschäftigen. Dies stellte für mich eine sehr zeitintensive Herausforderung dar, da meine Englischkenntnisse hierfür noch ungenügend sind. Einmal mehr wurde mir also bewusst, dass ich meine Englischkenntnisse im Anschluss an das NDS vertiefen will. Die zuvor verfasste Disposition erachtete ich als hilfreiches Instrument. Ich konnte mich stets an den Inhaltspunkten orientieren, um somit den roten Faden nicht zu verlieren. An den erstellten Zeitplan konnte ich mich problemlos halten. Meines Erachtens ist es mir gelungen, eine Literaturübersicht zu den deklarierten Fragestellungen zu erarbeiten, welche meinen Ansprüchen entspricht. Das Verständnis der physiologischen Veränderungen während der ELV sowie Kenntnisse bezüglich der Beatmungsstrategie erachte ich als eine Pflicht jenes Anästhesiepflegepersonals, welches intraoperativ solche Patienten betreut. Mit der intensiven Auseinandersetzung dieser Thematik konnte ich mein Fachwissen erweitern und unzählige spannende Aspekte erkennen, welche in der Betreuung solcher Patienten von grosser Bedeutung sind. Ich verfüge nun über evidenzbasiertes Wissen und kenne aktuelle Literatur zur Thematik. Meines Erachtens konnte ich mit dieser DA meine Zielsetzungen erfüllen. 8. Schlusswort Das Schlusswort nutze ich, um mich bei den Personen zu bedanken, welche mich beim Verfassen dieser DA auf diverse Arten unterstützten. In erster Linie möchte ich mich an dieser Stelle bei meinem Mentor Christoph Schori (Berufsbildungsverantwortlicher Universitätsspital Basel) und meiner ärztlichen Ansprechperson Sabine Moor (Fachärztin FMH für Anästhesiologie und Intensivmedizin, Solothurner Spitäler AG, Standort Olten) für ihre Unterstützung herzlich bedanken. Ich durfte von diesen beiden Personen eine äusserst kompetente und intensive Begleitung sowie Unterstützung erfahren. Dr. med. J. Habicht (Leiter Thoraxchirurgie, Solothurner Spitäler AG) stand mir für das Klären offener Fragen ebenfalls zur Verfügung, was ich sehr schätzte. Des Weiteren bedanke ich mich bei meinen Arbeitskollegen und -kolleginnen, welche mir bei Literaturrecherchen und Fachdiskussionen zur Seite standen. Für die gesamte moralische und sonstige Unterstützung gilt ein grosses Dankeschön meiner Partnerin, meiner Familie sowie diversen lieben Menschen aus meinem privaten Umfeld. Herzlichen Dank euch allen. 19
22 Literaturverzeichnis [1] Kammerer T, Speck E, von Dossow V. Anästhesie in der Thoraxchirurgie. Anaesthesist Mai 4; [2] Larsen R. Anästhesie. 10. Auflage. Elsevier GmbH München; 2013: [3] Lampart A. Richtlinien für das Anästhesiemanagement bei thoraxchirurgischen Eingriffen. Departement Anästhesie Universitätsspital Basel; 2014: [4] Larsen R, Ziegenfuss T. Beatmung Grundlagen und Praxis. 4. Auflage. Springer Medizin Verlag Heidelberg; 2009: [5] Larsen R. Anästhesie und Intensivmedizin für die Fachpflege. 7. Auflage. Springer Medizin Verlag Heidelberg; 2007: [6] Oczenski W. Atmen Atemhilfen. Atemphysiologie und Beatmungstechnik. 8. Auflage. Georg Thieme Verlag; 2008: [7] Larsen R. Thoraxchirurgie. Anästhesie und Intensivmedizin in der Herz-, Thorax- und Gefässchirurgie. 8. Auflage. Springer-Verlag Berlin Heidelberg New York; 2012: [8] Haas S, Kiefmann R, Eichhorn V, Goetz A.E, Reuter D.A. Hämodynamisches Monitoring bei Einlungenventilation. Anaesthesist November 15; [9] Motsch J, Wiedemann K, Roggenbach J. Atemwegsmanagement bei der Ein-Lungen- Ventilation. Anaesthesist Juni 3; [10] Sentürk M, Slinger P, Cohen E. Intraoperative mechanical ventilation strategies for o- ne-lung ventilation. Best Practice & Research Clinical Anaesthesiology. 2015; [11] Striebel H. Die Anästhesie. Band II. Nebenerkrankungen, Fachspezifische Anästhesie, Aufwachraum, Lebensrettende Sofortmassnahmen, Anhang. 3. Auflage. Schattauer GmbH; 2014:
23 Abbildungsverzeichnis [Abbildung 1] Larsen R, Ziegenfuss T. Beatmung Grundlagen und Praxis. 4. Auflage. Springer Medizin Verlag Heidelberg; 2009: Seite 21. [Abbildung 2] Oczenski W. Atmen Atemhilfen. Atemphysiologie und Beatmungstechnik. 8. Auflage. Georg Thieme Verlag; 2008: Seite 48. [Abbildung 3] Oczenski W. Atmen Atemhilfen. Atemphysiologie und Beatmungstechnik. 8. Auflage. Georg Thieme Verlag; 2008: Seite 59. [Abbildung 4] Larsen R. Thoraxchirurgie. Anästhesie und Intensivmedizin in der Herz-, Thorax- und Gefässchirurgie. 8. Auflage. Springer-Verlag Berlin Heidelberg New York; 2012: Seite 379. [Abbildung 5] Larsen R. Thoraxchirurgie. Anästhesie und Intensivmedizin in der Herz-, Thorax- und Gefässchirurgie. 8. Auflage. Springer-Verlag Berlin Heidelberg New York; 2012: Seite 378. [Abbildung 6] Larsen R. Thoraxchirurgie. Anästhesie und Intensivmedizin in der Herz-, Thorax- und Gefässchirurgie. 8. Auflage. Springer-Verlag Berlin Heidelberg New York; 2012: Seite 378. [Abbildung 7] Larsen R. Anästhesie. 10. Auflage. Elsevier GmbH München; 2013: Seite [Abbildung 8] Larsen R, Ziegenfuss T. Beatmung Grundlagen und Praxis. 4. Auflage. Springer Medizin Verlag Heidelberg; Seite 102. [Abbildung 9] von Hintzenstern U., Bein T. (Hrsg.). Praxisbuch Beatmung. 4. Auflage. Elsevier Urban & Fischer; 2007: Seite 3.
24 [Abbildung 10] Striebel H. Die Anästhesie. Band II. Nebenerkrankungen, Fachspezifische Anästhesie, Aufwachraum, Lebensrettende Sofortmassnahmen, Anhang. 3. Auflage. Schattauer GmbH; 2014: Seite [Abbildung 11] Oczenski W. Atmen Atemhilfen. Atemphysiologie und Beatmungstechnik. 8. Auflage. Georg Thieme Verlag; 2008: Seite 148. [Abbildung 12] Oczenski W. Atmen Atemhilfen. Atemphysiologie und Beatmungstechnik. 8. Auflage. Georg Thieme Verlag; 2008: Seite 35.
25 Anhang I. DLT-Sortiment II. Auswahl der Tubusgrösse III. Cobb-Konnektor IV. Tubusfehllage V. Lagekontrolle des DLT VI. Vorgehen bei Hypoxämie VII. Inspiratorischer Plateaudruck und Spitzendruck VIII. Druck-Volumen-Kurve IX. Selbständigkeitserklärung I. DLT-Sortiment An dieser Stelle erfolgt eine Übersicht der drei am häufigsten eingesetzten DLT im Anästhesiealltag. Robertshaw-Tubus [Abbildung 4: Robertshaw-DLT für die links- und rechtsseitige endobronchiale Intubation] häufigst verwendeter DLT liegt für die rechtsseitige und linksseitige endobronchiale Intubation vor Lumina sind D-förmig und liegen seitlich nebeneinander Lumina sind grösser als die des Carlens-Tubus für die Ventilation des rechten Oberlappens besitzt der rechtsseitige Tubus eine schlitzförmige Öffnung des distalen Cuffs Cuff ist so konstruiert, dass er seitlich über dem Schlitz stärker gecufft werden kann, was zu einer besseren Abdichtung führt medial wird die Blockung des Cuffs eingeschränkt, damit die Gefahr einer Cuff-Herniation über die Carina vermindert wird zwei Krümmungen vorhanden, um die endobronchiale Platzierung zu erleichtern besitzt keinen Carina-Haken folgende Grössen sind erhältlich : 35 F, 37 F, 39 F, 41 F (26 F, 29 F nur für linksseitige Intubation) Vorteil gegenüber den anderen DLT : leichter einzuführen, grösserer Durchmesser, Niederdruck-Cuff, weniger traumatisierend beim Platzieren Einlage: Konkavität der Tubusspitze liegt vorne. Sobald der bronchiale Cuff die Stimmbänder passiert hat, wird der Mandrin entfernt. Tubus wird nun um 90 Grad gedreht damit er in den gewählten Hauptbronchus vorgeschoben werden kann. DLT wird vorgeschoben bis ein mässiger Widerstand vorliegt. Dann liegt die Tubusspitze im Hauptbronchus. [2, 7]
26 Carlens-Tubus dient zur Intubation des linken Hauptbronchus Tubuslumina sind oval (Absaugkatheter kann nicht immer vorgeschoben werden) zwei Krümmungen und einen Carina-Haken vorhanden, um die Platzierung zu erleichtern wesentliche Nachteile : Verletzungsgefahr des Kehlkopfs, Abriss des Carina-Hakens, Behinderung bei der Pneumektomie folgende Grössen sind erhältlich : 35, 37, 39, 41 Charr äusserer Durchmesser Einlage: Bei der Einlage eines DLT mit Carina-Haken muss der DLT vorsichtig durch die Glottis geführt werden, während der Haken nach unten zeigt. Sobald die Tubusspitze die Stimmbänder passiert hat, wird der DLT so gedreht, dass der Haken vorne liegt. In dieser Position passiert der Haken die Glottis. Nachdem der Carina-Haken hinter den Stimmbändern verschwindet, wird der Tubus um 90 Grad gedreht, damit er weiter in den Hauptbronchus vorgeschoben werden kann. [2, 7] [Abbildung 5: Carlens-DLT für die Intubation des linken Hauptbronchus] White-Tubus modifizierter Carlens-Tubus dient zur Intubation des rechten Hauptbronchus für die Ventilation des rechten Oberlappens liegt eine schlitzförmige Öffnung des distalen (endobronchialen) Cuffs vor zwei Krümmungen und einen Carina-Haken vorhanden, um die Platzierung zu erleichtern [Abbildung 6: White-DLT für die Intubation des rechten Hauptbronchus] Nachteile : entsprechen denen des Carlens-Tubus gebräuchliche Grössen : 35, 37, 39, 41 Charr äusserer Durchmesser Einlage : entspricht deren des Carlens-Tubus [2, 7]
27 II. Auswahl der Tubusgrösse Für die Wahl der Tubusgrösse können folgende Anhaltspunkte (cm auf die Körpergrösse bezogen) berücksichtigt werden: Frauen Männer bis 150cm: 32 oder b.b. 28 Charr bis 160 cm : 37 Charr cm : 35 Charr cm : 39 Charr über 160 cm : 37 oder b.b. 39 Charr über 170 cm : 41 Charr [7] III. Cobb-Konnektor Um den DLT mit den Schläuchen des Beatmungsgerätes zu konnektieren wird der Cobb- Konnektor benötigt. [2] [Abbildung 7: Cobb-Konnektor für Doppellumen-Tuben]
28 IV. Tubusfehllage Diverse Autoren berichten, dass die Anwendung des DLT mit einem hohen Risiko an Fehlpositionierungen und intraoperativen Dislokationen einhergeht. Nach der blinden Einlage des DLT liegt die Häufigkeit der Fehlplatzierung bei etwa 40%. Der DLT kann auch sekundär (nach primär korrekter Lage) während dem Umpositionieren des Patienten in die Seitenlage oder intraoperativ durch Manipulationen durch den Chirurgen dislozieren. Die Häufigkeit der sekundären Fehllage liegt bei etwa 35%. Fehllagen des DLT treten v.a. beim Einsatz rechtsseitiger DLT auf. Dieses Phänomen basiert auf der Anatomie der rechten Lunge. Der rechte Oberlappenbronchus entspringt dem rechten Hauptstammbronchus nur etwa 1,5-2,5 cm von der Carina entfernt. Der Durchmesser des rechten Oberlappenbronchus beträgt etwa 1,5 cm. Der linke Hauptbronchus ist mit etwa 5,0 5,5 cm deutlich länger. Dies bedeutet, dass der Abgang des Oberlappenbronchus auf der linken Seite tiefer liegt (siehe Abbildung 8 und 9). Da eine grosse anatomische Variabilität im Abgang des rechten Oberlappenbronchus vorliegt besteht die Gefahr, dass der endobronchiale Cuff des rechtsseitigen DLT den rechten Oberlappenbronchus verlegt. Wird der rechtsseitige DLT jedoch nicht ausreichend vorgeschoben, kann der endobronchiale Cuff den Carinabereich und somit die linke Lunge obstruieren. Aus diesem Grund werden die linksseitigen DLT oft bevorzugt. Auch hier können Fehllagen auftreten, meist beim Umpositionieren des Patienten in die Seitenlage. [7, 9] [Abbildung 8: Bifurkation der Trachea] [Abbildung 9: Lungensegmente]
29 V. Lagekontrolle des DLT Nach der blinden Intubation sollte die beidseitige Ventilation auskultatorisch überprüft werden, während der tracheale Cuff geblockt ist. Um eine Herniation auszuschliessen, wird dasselbe Verfahren zusätzlich mit geblocktem bronchialen Cuff durchgeführt. Damit der bronchiale Cuff den Bronchus abdichtet, werden normalerweise nicht mehr als 2 ml Luft benötigt. Wird für die Abdichtung des Bronchus eine deutlich grössere Menge an Luft benötigt, liegt der proximale Anteil des Cuffs wahrscheinlich über der Carina. Des Weiteren wird das tracheale Lumen abgeklemmt, damit die endobronchiale Tubuslage überprüft werden kann. Eine einseitige Ventilation ist dadurch beim Auskultieren zu erwarten. Werden durch dieses Vorgehen weiterhin beide Lungen ventiliert, so liegt das bronchiale Lumen des DLT noch oberhalb von der Carina und muss tiefer platziert werden. Nach der genannten klinischen Überprüfung der Tubuslage wird die korrekte Lage zusätzlich mittels Fiberoptik verifiziert. [7, 9] Lagekontrolle des linksseitigen DLT durch Auskultation Kontrolle der trachealen Lage proximalen (trachealen) Cuff blocken manuelle Beatmung Lungen müssen bds. ventiliert sein falls Ventilation nicht bds.: DLT etwa 3 cm zurückziehen, erneut manuell ventilieren Kontrolle des linken distalen (endobronchialen) Cuffs Tubus-Zuleitung rechts abklemmen, damit hierüber keine Luft in die rechte Lunge gelangen kann. Linker Cuff blocken, bis rechts kein Atemgeräusch mehr auskultierbar ist. Bei korrekter Lage des DLT wird jetzt nur die linke Lunge ventiliert. Klemme von der rechten Tubus-Zuleitung wieder entfernen und Lungen bds. erneut auskultieren: Atemgeräusche müssen über beiden Lungen vorhanden sein. Ventilationskontrolle der rechten Lunge Tubus-Zuleitung links abklemmen, damit hierüber keine Luft in die linke Lunge gelangen kann. Lungen auskultieren. Bei korrekter Lage wird jetzt nur die rechte Lunge ventiliert. [7]
30 Lagekontrolle des rechtsseitigen DLT durch Auskultation Bei der Lagekontrolle des rechtsseitigen DLT wird die oben aufgeführte Weise umgekehrt durchgeführt. Dabei muss die Ventilation des rechten Oberlappens besonders beachtet werden. [7] Schwerpunkt der fiberoptischen Lagekontrolle des linksseitigen DLT Die Fiberoptik wird primär über das tracheale Lumen eingeführt, damit die Carina aufgesucht werden kann. Die Lage des bronchialen (blauen) Cuffs wird überprüft. Unmittelbar unter der Carina sollte der proximale Anteil des bronchialen Cuffs ersichtlich sein. Zwischen der Carina und dem proximalen Anteil des bronchialen Cuffs sollte einen Sicherheitsabstand von 5-10 mm vorhanden sein, da durch das Umpositionieren des Patienten und durch chirurgische Manipulationen eine proximale Dislokation des DLT häufiger vorkommt als eine distale Dislokation. Der obere Hauptbronchus muss frei zugänglich sein, was mittels Fiberoptik durch das bronchiale Lumen kontrolliert wird. [9] Schwerpunkt der fiberoptischen Lagekontrolle des rechtsseitigen DLT In der rechten Lunge liegt der Abgang des Oberlappenbronchus im Vergleich zur linken Lunge deutlich näher an der Bifurkation. Aus diesem Grund besteht bei der Anwendung des rechtsseitigen DLT die Gefahr der Okklusion. Deswegen ist die fiberoptische Verifizierung durch das bronchiale Lumen obligat. [9] VI. Vorgehen bei Hypoxämie In der Literatur werden diverse Vorgehensweisen beschrieben, welche bei auftretender Hypoxämie während der ELV durchgeführt werden. Anschliessend werden einige wichtige Strategien beschrieben. Lagekontrolle DLT Die Lagekontrolle des DLT erfolgt auskultatorisch und mittels Fiberoptik. [1] FiO 2 -Erhöhung und Recruitment-Manöver Wird ein Oxygenationsproblem beobachtet, so wird zunächst die FiO 2 erhöht. Gleichzeitig sollte ein Recruitment-Manöver mit allfälliger PEEP-Erhöhung der ventilierten Lunge erfolgen. Studien zeigen, dass diese Intervention zur raschen Verbesserung des p a O 2 führt. [1] CPAP und O 2 -Insufflation Eine weitere Empfehlung stellt die Intervention in der nicht-ventilierten Lunge dar. Mehrere Studien haben gezeigt, dass CPAP auf die nicht-ventilierte Lunge, zu einer Verbesserung
31 der Oxygenierung führen kann. Je nach Compliance der Lunge kann es allerdings bei dieser Massnahme zu einer erheblichen Ausdehnung der Lunge kommen, welche den Operateur bei der Arbeit behindern kann. Um diese Intervention durchzuführen liegen diverse Varianten respektive Hilfsmittel vor, welche jeweils dasselbe bewirken. Die nicht-ventilierte Lunge wird mit einem kontinuierlichen O 2 -Flow (2-6 l/min) leicht gebläht. Ein dünner Katheter kann z.b. in den bronchialen Schenkel eingeführt- und darüber O 2 insuffliert werden. Obwohl durch dieses Verfahren kein CPAP erzielt wird, kann dadurch der pao 2 gesteigert werden. Der Katheter darf nicht zu dick sein und nicht zu tief eingeführt werden, da dies zur Okklusion des Tubuslumen führen kann und das insufflierte Gas nicht mehr entweichen kann. Für die Anwendung von CPAP auf die nicht-ventilierte Lunge, kann in den bronchialen Schenkel des DLT ein Beatmungsbeutel sowie ein PEEP-Ventil eingebaut werden, worüber ein kontinuierlicher positiver Atemwegsdruck erzeugt werden kann. Die CPAP-Applikation stellt bei der ELV eine effektive Methode dar. Untersuchungen haben gezeigt, dass unter einem CPAP von 5 cmh 2 O und einer FiO 2 von 0,5, höhere pao 2 -Werte erreicht werden konnten als unter einer FiO 2 von 1,0 ohne zusätzlichen CPAP. [1, 10, 11] [Abbildung 10: Kommerziell erwerbbares Modell zur CPAP-Applikation auf die nicht-ventilierte Lunge] Hochfrequenzjetventilation Die Hochfrequenzjetventilation (HFJV) auf die nicht-ventilierte Lunge führt zur Verbesserung der Oxygenierung. Die HFJV ist diesbezüglich vergleichbar mit der CPAP-Applikation, wobei zusätzliche Vorteile festgestellt wurden. Durch die HFJV findet eine gewisse CO 2 -Elimination statt. Allerdings stellt die CO 2 -Elimination bei den meisten Patienten während der ELV kein relevantes Problem dar. [10]
32 Medikamentöse Therapie Inhalatives Stickstoffmonoxid (ino) kann bei drohender Hypoxämie appliziert werden. Dieses Medikament gelangt vor allem in die gut ventilierten Alveolen, reduziert dort die HPV und führt dadurch zur Verbesserung der Oxygenation. Das ino erreicht jedoch auch schlecht ventilierte Lungenbezirke und antagonisiert in diesen Bereichen den Euler-Liljestrand-Reflex, welcher dort aus pathophysiologischer Sicht hilfreich wäre, um die Shunt-Fraktion zu reduzieren. Die Applikation des ino wird kontrovers diskutiert. Die Indikation muss individuell abgeschätzt werden. Bei relevanter Hypoxämie kann der Therapieversuch mit ino in Erwägung gezogen werden, da die Nebenwirkungen gering sind. Häufig liegt zusätzlich eine Rechtsherzbelastung vor, welche durch ino zusätzlich positiv beeinflusst werden kann. Ebenfalls können während der ELV Prostazykline inhalativ verabreicht werden. Primär werden Prostazykline zur Senkung der Afterload im kleinen Kreislauf eingesetzt. Dieser Effekt kann als Prophylaxe oder Therapie einer rechtsventrikulären Dekompensation genutzt werden. Die Effektivität der Wirkung scheint deren der NO ähnlich, wobei die Halbwertszeit der Prostazykline deutlich länger ist. Prostazykline können laut Literatur bei Hypoxämie eingesetzt werden. Allerdings liegen bislang keine prospektiven Daten vor, welche den Einsatz von Prostazyklinen unter ELV beschreiben. [1] Liegt eine Obstruktion der ventilierten Lunge vor, so wird die inhalative Applikation eines Bronchodilatators empfohlen (Beta 2 -Sympathomimetikum). [3] Persistierende Hypoxämie Liegt trotz den oben genannten Interventionen eine anhaltende Hypoxämie vor, so kann der Operateur auf der operativen Seite ein Clamping der A. pulmonalis in Erwägung ziehen. Somit wird die nicht-ventilierte Lunge nicht mehr perfundiert und die intrapulmonale Shunt- Fraktion dadurch reduziert. Das Clamping der A. pulmonalis führt zur akuten Rechtsherzbelastung, was bei entsprechend cardial vorerkrankten Patienten zu einer rechtsventrikulären Dekompensation führen kann. Führen alle diese genannten Interventionen zu keiner Verbesserung der Oxygenierung, so muss ein Operationsabbruch diskutiert werden. Ebenfalls wird in seltenen Fällen der Einsatz eines venovenösen bzw. venoarteriellen extrakorporalen Verfahrens in Erwägung gezogen. Differentialdiagnostisch weist die Literatur auf den Pneumothorax der ventilierten Lunge hin, welcher ebenfalls zur Hypoxämie führen kann. Bei persistierender Hypoxämie muss möglichst rasch eine Zweilungenventilation mit 1,0 FiO 2 erfolgen. [1]
33 VII. Inspiratorischer Plateaudruck und Spitzendruck Inspiratorischer Plateaudruck Die Inspiration wird in eine Flowphase und in eine No-Flowphase unterteilt. Entsprechend dem transpulmonalen Druckgradienten fliesst das Gas-Volumen während der Flowphase mit der vom Beatmungsgerät erzeugten Geschwindigkeit in die Lunge ein. Anschliessend findet die No-Flowphase statt. In dieser Phase wird vom Beatmungsgerät keinen Flow mehr erzeugt wodurch eine inspiratorische Pause entsteht. Währen dieser Pause kommt es zum Druckausgleich zwischen dem Beatmungsgerät und den Atemwegen. Zeitgleich führt diese Pause zur Umverteilung des Tidalvolumens in der Lunge. Lungenbezirke mit hoher Zeitkonstante füllen sich durch die Umverteilung aus Lungenbezirken mit niedriger Zeitkonstante. Es bildet sich ein inspiratorischer Plateaudruck (Pplat) welcher auch endinspiratory pressure (EIP) genannt wird. Es handelt sich um den endinspiratorischen Druck in den Alveolen. Der Pplat ist ein Mass für die Compliance der Lunge. Dieser Druck ist entscheidend zum Öffnen kollabierter Alveolen. Ebenfalls ist er für die Entstehung eines Baro- respektive Volutraumas massgebend. Die No-Flowphase ist im Gegensatz zur Flowphase nicht obligat. Je nach Beatmungsmodus liegt eine solche Phase vor oder nicht. [4, 6] Inspiratorischer Spitzendruck Beim inspiratorischen Spitzendruck (Pmax) handelt es sich um den maximalen Druck in den oberen Atemwegen. Dieser Druck weist nur geringe Auswirkungen auf den Alveolardruck auf. Demnach ist der Pmax für die Entstehung eines Baro- respektive Volutrauma von untergeordneter Bedeutung. [6] [Abbildung 11: Druck-Zeit-Diagramm bei volumenkontrollierter Beatmung]
34 VIII. Druck-Volumen-Kurve Die statische Druck-Volumen-Kurve beschreibt die statische Compliance von Lunge und Thorax. Diese Kurve wird auch Ruhedehnungskurve genannt. Sie weist einen typischen S- förmigen Verlauf auf. Die beiden Knickpunkte der Kurve werden als Inflektionspunkte (Inflection points) bezeichnet. Auf der Kurve werden drei Abschnitte differenziert, welche im Anschluss erläutert werden. [Abbildung 12: Druck-Volumen-Diagramm] Unterer, flacher Kurvenabschnitt Wenn der untere Inflektionspunkt (lower inflection point) der Druck-Volumen-Kurve während der Exspiration unterschritten wird, liegt ein zu geringes endexspiratorisches Lungenvolumen vor. Diese Situation führt zu einem endexspiratorischen Verschluss der kleinen Atemwege mit konsekutiver Atelektasenbildung der nachgeschalteten Alveolarbezirken. Um diese kollabierten Lungenbezirke bei der Inspiration wieder zu eröffnen, muss der Alveolar- Öffnungsdruck aufgebracht werden. Dabei handelt es sich um den Druck welcher aufgebaut werden muss, um endexspiratorisch kollabierte Alveolen wieder zu eröffnen. Wird hingegen vom Alveolar-Verschlussdruck gesprochen ist damit der Druck gemeint, bei welchem die Alveolen endexspiratorisch kollabieren. Der Alveolar-Öffnungsdruck ist immer höher als der Alveolar-Verschlussdruck. Mittlerer, steiler (linearer) Kurvenabschnitt Im mittleren Abschnitt der Druck-Volumen-Kurve ist die Atemarbeit am geringsten. Die maximale Steigung ergibt die maximale statische Compliance.
Ein-Lungen-Anästhesie PEEP und Beatmungsformen. Dr. L. Fischler, Klinik für Anästhesie/ IPS, Kantonsspital Bruderholz
 Ein-Lungen-Anästhesie PEEP und Beatmungsformen Dr. L. Fischler, Klinik für Anästhesie/ IPS, Kantonsspital Bruderholz 1 Inhalt! Physiologie Einlungenventilation! Präoperative Beurteilung! Management des
Ein-Lungen-Anästhesie PEEP und Beatmungsformen Dr. L. Fischler, Klinik für Anästhesie/ IPS, Kantonsspital Bruderholz 1 Inhalt! Physiologie Einlungenventilation! Präoperative Beurteilung! Management des
Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung
 A Druck A Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung Synonyme nalveolo-arterielle Sauerstoffdruckdifferenz nalveolo-arterielle Sauerstoffdifferenz naad - (vereinfacht)
A Druck A Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung Synonyme nalveolo-arterielle Sauerstoffdruckdifferenz nalveolo-arterielle Sauerstoffdifferenz naad - (vereinfacht)
6 Nebenwirkungen der Beatmung
 344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
Ausbildung zum Rettungssanitäter. Seminarleiter. Geräte im Notarztwagen. Die Beatmungsformen Ausbildung zum Rettungssanitäter 1
 Ausbildung zum Rettungssanitäter Die Betamungsformen Der Resipirator im Notarztwagen 2008 Die Beatmung 1 Seminarleiter Dr. Helmut Pailer Arzt für Allgemeinmedizin 2008 Die Beatmung 2 Oxylog Medumat Geräte
Ausbildung zum Rettungssanitäter Die Betamungsformen Der Resipirator im Notarztwagen 2008 Die Beatmung 1 Seminarleiter Dr. Helmut Pailer Arzt für Allgemeinmedizin 2008 Die Beatmung 2 Oxylog Medumat Geräte
Physiologie der Atmung
 Beatmungstherapie Grundlagen der maschinellen Beatmung Ambulanter Pflegedienst Holzminden Nordstr. 23 37603 Holzminden 1 Physiologie der Atmung Ventilation (Belüftung der Alveolen) Inspiration (aktiv)
Beatmungstherapie Grundlagen der maschinellen Beatmung Ambulanter Pflegedienst Holzminden Nordstr. 23 37603 Holzminden 1 Physiologie der Atmung Ventilation (Belüftung der Alveolen) Inspiration (aktiv)
Evidenz der lungenprotektiven Beatmung in der Anästhesie. SIGA/FSIA Frühlingskongress. 18. April 2009 Kultur- und Kongresszentrum Luzern
 Evidenz der lungenprotektiven Beatmung in der Anästhesie SIGA/FSIA Frühlingskongress 18. April 2009 Kultur- und Kongresszentrum 2 Hintergrund I Atemzugsvolumina über die Jahre kontinuierlich reduziert
Evidenz der lungenprotektiven Beatmung in der Anästhesie SIGA/FSIA Frühlingskongress 18. April 2009 Kultur- und Kongresszentrum 2 Hintergrund I Atemzugsvolumina über die Jahre kontinuierlich reduziert
6.1.1 Intraoperative Beatmung
 Anästhesieverfahren Allgemeiner Teil 6.1.1 6.1.1 Intraoperative Beatmung F.M. KonRAD und J. REUTERshAn Weltweit werden jährlich derzeit etwa 220 Millionen Allgemeinanästhesien durchgeführt. Bei jedem Patienten,
Anästhesieverfahren Allgemeiner Teil 6.1.1 6.1.1 Intraoperative Beatmung F.M. KonRAD und J. REUTERshAn Weltweit werden jährlich derzeit etwa 220 Millionen Allgemeinanästhesien durchgeführt. Bei jedem Patienten,
Grundlagen Spirometrie
 Grundlagen Spirometrie Aufgaben des Atmungssystems Bestandteile des Atmungssystems: Luftwege Lungengefässe Lunge Atmungsmuskeln Aufgaben: Versorgung des Blutes mit Sauerstoff Entfernen von Kohlendioxid
Grundlagen Spirometrie Aufgaben des Atmungssystems Bestandteile des Atmungssystems: Luftwege Lungengefässe Lunge Atmungsmuskeln Aufgaben: Versorgung des Blutes mit Sauerstoff Entfernen von Kohlendioxid
Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP
 Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP M. Roessler Universitätsmedizin Göttingen Robert-Koch-Straße 40 37075 Göttingen Atmungskette Atemmechanik Ventilation Perfusion Diffusion Atmungskette
Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP M. Roessler Universitätsmedizin Göttingen Robert-Koch-Straße 40 37075 Göttingen Atmungskette Atemmechanik Ventilation Perfusion Diffusion Atmungskette
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Pulmologie 2 Hauptaufgaben der Lunge Sauerstoffaufnahme CO2-Abgabe Erhaltung des Säuren-Basen-Gleichgewichtes
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Pulmologie 2 Hauptaufgaben der Lunge Sauerstoffaufnahme CO2-Abgabe Erhaltung des Säuren-Basen-Gleichgewichtes
Anästhesiebeatmung von Säuglingen und Kindern. Michael U. Fischer Freiburg
 Anästhesiebeatmung von Säuglingen und Kindern Freiburg Kernkompetenzen Anästhesie Anästhesie Beatmung Applikation von Anästhetika Atemwegssicherung Patientengruppen unter Anästhesie krank ICU-Beatmung
Anästhesiebeatmung von Säuglingen und Kindern Freiburg Kernkompetenzen Anästhesie Anästhesie Beatmung Applikation von Anästhetika Atemwegssicherung Patientengruppen unter Anästhesie krank ICU-Beatmung
Ein-Lungen-Ventilation
 Ein-Lungen-Ventilation Propädeutik und Neuerungen Johann Motsch Pathophysiologie des offenen Thorax unter Spontanatmung Inspiration Mediastinalverlagerung Paradoxe Atmung, Pendelluft Mediastinalshift Verminderter
Ein-Lungen-Ventilation Propädeutik und Neuerungen Johann Motsch Pathophysiologie des offenen Thorax unter Spontanatmung Inspiration Mediastinalverlagerung Paradoxe Atmung, Pendelluft Mediastinalshift Verminderter
Physiologie der Atmung. Cem Ekmekcioglu
 Physiologie der Atmung Cem Ekmekcioglu Übersicht über den Transportweg des Sauerstoffes beim Menschen Schmidt/Thews: Physiologie des Menschen, 27.Auflage, Kap.25, Springer (1997) Klinke, Pape, Silbernagl,
Physiologie der Atmung Cem Ekmekcioglu Übersicht über den Transportweg des Sauerstoffes beim Menschen Schmidt/Thews: Physiologie des Menschen, 27.Auflage, Kap.25, Springer (1997) Klinke, Pape, Silbernagl,
https://cuvillier.de/de/shop/publications/2893
 Friedrich Hainbuch (Autor) Die Beitragsfähigkeit eines gezielten Ausdauertrainings zur Verbesserung der Alltagskompetenz 60-70-jähriger bislang untrainieter Menschen. Eine halbjährige Studie zur Geroprophylaxe
Friedrich Hainbuch (Autor) Die Beitragsfähigkeit eines gezielten Ausdauertrainings zur Verbesserung der Alltagskompetenz 60-70-jähriger bislang untrainieter Menschen. Eine halbjährige Studie zur Geroprophylaxe
Atmungsphysiologie I.
 Atmungsphysiologie I. Atmungsmechanik, Ventilation Lernziele: 27-28. prof. Gyula Sáry 1 Atmungsmuskulatur und Atmungsbewegungen Lungenvolumina Compliance von Lunge und Thorax Oberflächenspannung der Alveolen
Atmungsphysiologie I. Atmungsmechanik, Ventilation Lernziele: 27-28. prof. Gyula Sáry 1 Atmungsmuskulatur und Atmungsbewegungen Lungenvolumina Compliance von Lunge und Thorax Oberflächenspannung der Alveolen
ultraprotektive Beatmung?
 ultraprotektive Beatmung? traditionelles Tidalvolumen ARDSNet-Tidalvolumen lowest Tidalvolumen: noch protektiver? praktisch möglich? Nebeneffekte? Die Lunge besteht aus verschiedenen Komponenten (Fibrinnetz,
ultraprotektive Beatmung? traditionelles Tidalvolumen ARDSNet-Tidalvolumen lowest Tidalvolumen: noch protektiver? praktisch möglich? Nebeneffekte? Die Lunge besteht aus verschiedenen Komponenten (Fibrinnetz,
Beatmung bei Kindernarkosen
 Klinik für Anästhesie, Intensivmedizin, Rettungsmedizin und Schmerztherapie Beatmung bei Kindernarkosen PD Dr. med. Jacqueline Mauch jacqueline.mauch@luks.ch Agenda Ziele der Beatmung während Anästhesie
Klinik für Anästhesie, Intensivmedizin, Rettungsmedizin und Schmerztherapie Beatmung bei Kindernarkosen PD Dr. med. Jacqueline Mauch jacqueline.mauch@luks.ch Agenda Ziele der Beatmung während Anästhesie
Aufgaben der Beatmung
 WEINMANN GERÄTE FÜR MEDIZIN GMBH+CO.KG, Medizinische Schulung - Beatmung, Juni 2008 1 Aufgaben der Beatmung Beeinflussung des Gasaustauschs Übernahme von Atemarbeit Die Beatmungsform beschreibt die Wechselbeziehung
WEINMANN GERÄTE FÜR MEDIZIN GMBH+CO.KG, Medizinische Schulung - Beatmung, Juni 2008 1 Aufgaben der Beatmung Beeinflussung des Gasaustauschs Übernahme von Atemarbeit Die Beatmungsform beschreibt die Wechselbeziehung
Laplace-Gesetz Aufteilung des Bronchialbaums Pneumozyten Intrapleuraler Druck Alveolardruck Transpulmonaler Druck
 Laplace-Gesetz Aufteilung des Bronchialbaums Pneumozyten Intrapleuraler Druck Alveolardruck Transpulmonaler Druck Atemzugvolumen Inspiratorisches Reservevolumen insgesamt 23 Verzweigungen Konduktionszone:
Laplace-Gesetz Aufteilung des Bronchialbaums Pneumozyten Intrapleuraler Druck Alveolardruck Transpulmonaler Druck Atemzugvolumen Inspiratorisches Reservevolumen insgesamt 23 Verzweigungen Konduktionszone:
Facharbeit. Doppellumentubus (DLT)
 Facharbeit im Rahmen der Fachweiterbildung Anästhesie und Intensivpflege vom 01.04.2003 31.03.2005 am Klinikum Saarbrücken ggmbh Thema: Doppellumentubus (DLT) Autoren: Jasmin Kellermann Dirk Lambert Inhaltsverzeichnis
Facharbeit im Rahmen der Fachweiterbildung Anästhesie und Intensivpflege vom 01.04.2003 31.03.2005 am Klinikum Saarbrücken ggmbh Thema: Doppellumentubus (DLT) Autoren: Jasmin Kellermann Dirk Lambert Inhaltsverzeichnis
Thoraxanästhesie Dr. G. Schüpfer, MBA HSG, PhD
 Thoraxanästhesie 2016 Dr. G. Schüpfer, MBA HSG, PhD Anästhesie und Thoraxchirurgie Ventilator Care Bundle Ein-Lungen-Anästhesie Mediastinale Masse Dr. G. Schüpfer, PhD, MBA HSG Management von Oxygenationsproblemen
Thoraxanästhesie 2016 Dr. G. Schüpfer, MBA HSG, PhD Anästhesie und Thoraxchirurgie Ventilator Care Bundle Ein-Lungen-Anästhesie Mediastinale Masse Dr. G. Schüpfer, PhD, MBA HSG Management von Oxygenationsproblemen
Peter Kremeier, Christian Woll
 Peter Kremeier, Christian Woll überarbeitete Auflage 2. Erweiterte und Inhalt Vorwort... 3 Vergleichstabelle Parameter...6 Volumenkontrollierte Beatmungsmodi VCV...8 PLV... 10 VC-SIMV...12 Optionales VCV...14
Peter Kremeier, Christian Woll überarbeitete Auflage 2. Erweiterte und Inhalt Vorwort... 3 Vergleichstabelle Parameter...6 Volumenkontrollierte Beatmungsmodi VCV...8 PLV... 10 VC-SIMV...12 Optionales VCV...14
Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien
 Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien Georg-Christian Funk Wien Intensivstation Wie verändert sich das respiratorische System im Alter?
Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien Georg-Christian Funk Wien Intensivstation Wie verändert sich das respiratorische System im Alter?
Die Atmungsorgane. Erstellt von Ludger Emmerling, Christoph Schenk, Hans-Jürgen Diel, Ronny Helmer und Andreas Schiebelhut
 Die Atmungsorgane Arbeitsauftrag IV Erstellt von Ludger Emmerling, Christoph Schenk, Hans-Jürgen Diel, Ronny Helmer und Andreas Schiebelhut Erstellt am 20.04.2002, Fortbildungswochenende Mahlerts Anatomie
Die Atmungsorgane Arbeitsauftrag IV Erstellt von Ludger Emmerling, Christoph Schenk, Hans-Jürgen Diel, Ronny Helmer und Andreas Schiebelhut Erstellt am 20.04.2002, Fortbildungswochenende Mahlerts Anatomie
Sicherung des Atemweges während der Anästhesie... Wie lange habe ich denn eigentlich Zeit dafür... Präoxygenierung wie lange ist erforderlich?
 Schmidt: Praktische Lungenphysiologie Atemweg_Dresden, Seite 1 1 2 Sicherung des Atemweges während der Anästhesie... http://atemweg.uniklinikum-dresden.de Wie lange habe ich denn eigentlich Zeit dafür...
Schmidt: Praktische Lungenphysiologie Atemweg_Dresden, Seite 1 1 2 Sicherung des Atemweges während der Anästhesie... http://atemweg.uniklinikum-dresden.de Wie lange habe ich denn eigentlich Zeit dafür...
Einweisung auf das Medizinprodukt: Teil 3: Beatmungsfunktionen. Detlev Krohne LRA
 Einweisung auf das Medizinprodukt: Teil 3: Beatmungsfunktionen Detlev Krohne LRA Beatmungsmodus - Notfallmodi Für die Notfallbeatmung stehen drei Modi mit voreingestellten Beatmungsparametern zur Verfügung.
Einweisung auf das Medizinprodukt: Teil 3: Beatmungsfunktionen Detlev Krohne LRA Beatmungsmodus - Notfallmodi Für die Notfallbeatmung stehen drei Modi mit voreingestellten Beatmungsparametern zur Verfügung.
Lungenfunktionsteste. Dr. Birgit Becke Johanniter-Krankenhaus im Fläming GmbH Klinik III (Pneumologie)
 Lungenfunktionsteste Dr. Birgit Becke Johanniter-Krankenhaus im Fläming GmbH Klinik III (Pneumologie) Meßverfahren 1. einfache Methoden, geringer Aufwand - Peak Flow - Spirometrie - Blutgasanalyse 2. Methoden
Lungenfunktionsteste Dr. Birgit Becke Johanniter-Krankenhaus im Fläming GmbH Klinik III (Pneumologie) Meßverfahren 1. einfache Methoden, geringer Aufwand - Peak Flow - Spirometrie - Blutgasanalyse 2. Methoden
Kapnometrie. Georg Geister
 Kapnometrie 1 1 Kapnometrie 2 Der Begriff Kapnographie leitet sich von den griechischen Begriffen Capnos = Rauch und graphein = schreiben ab. Die notwendige Technik wurde bereits 1943 vom deutschen Physiker
Kapnometrie 1 1 Kapnometrie 2 Der Begriff Kapnographie leitet sich von den griechischen Begriffen Capnos = Rauch und graphein = schreiben ab. Die notwendige Technik wurde bereits 1943 vom deutschen Physiker
Ein- Lungen- Ventilation. Die Grundlagen
 Ein- Lungen- Ventilation Die Grundlagen Abbildung 1 Diplomarbeit im Rahmen des Nachdiplomstudiums Anästhesiepflege HF Aargauische Fachschule für Anästhesie-, Intensiv- und Notfallpflege Studiengang H14
Ein- Lungen- Ventilation Die Grundlagen Abbildung 1 Diplomarbeit im Rahmen des Nachdiplomstudiums Anästhesiepflege HF Aargauische Fachschule für Anästhesie-, Intensiv- und Notfallpflege Studiengang H14
Basics Beatmung. P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim
 Basics Beatmung P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim 1 Beatmung = Luft zum Leben Wenn ein Mensch nicht mehr ausreichend atmet, kann Beatmung das Leben erleichtern
Basics Beatmung P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim 1 Beatmung = Luft zum Leben Wenn ein Mensch nicht mehr ausreichend atmet, kann Beatmung das Leben erleichtern
Obere und untere Luftwege
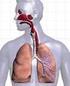 Folie 1 Atmung Obere und untere Luftwege Merke: Trennung zwischen oberen und unteren Luftwegen ist der Kehldeckel Folie 2 Anatomie des Kehlkopfes Zungenbein Kehldeckel Ligamentum conicum Schildknorpel
Folie 1 Atmung Obere und untere Luftwege Merke: Trennung zwischen oberen und unteren Luftwegen ist der Kehldeckel Folie 2 Anatomie des Kehlkopfes Zungenbein Kehldeckel Ligamentum conicum Schildknorpel
Pneumologische Funktionsdiagnostik. 6. Diffusionsmessung
 Pneumologische Funktionsdiagnostik 6. Diffusionsmessung Inhalt 6.1 physiologische Grundlagen 6.2 Indikationen 6.3 Prinzip 6.4 Durchführung 6.5 Interpretation der Parameter 6.6 Qualitätskriterien Abbildung
Pneumologische Funktionsdiagnostik 6. Diffusionsmessung Inhalt 6.1 physiologische Grundlagen 6.2 Indikationen 6.3 Prinzip 6.4 Durchführung 6.5 Interpretation der Parameter 6.6 Qualitätskriterien Abbildung
Kardiopulmonale Homöostase
 Kapitel 2 Kardiopulmonale Homöostase Primäre Funktion des Blutes im Rahmen der Atmung Transport von O 2 aus der Lunge zum peripheren Gewebe, CO 2 aus der Peripherie zu den Lungen, H + vom Gewebe zu den
Kapitel 2 Kardiopulmonale Homöostase Primäre Funktion des Blutes im Rahmen der Atmung Transport von O 2 aus der Lunge zum peripheren Gewebe, CO 2 aus der Peripherie zu den Lungen, H + vom Gewebe zu den
Atmung und Gasaustausch
 Atmung und Gasaustausch Transportweg des Sauerstoffs im menschlichen Körper Transportsystem der Atmung mit äußerer Atmung, Kreislauf und innerer Atmung Die Ventilation (=Atemminutenvolumen) ist abhängig
Atmung und Gasaustausch Transportweg des Sauerstoffs im menschlichen Körper Transportsystem der Atmung mit äußerer Atmung, Kreislauf und innerer Atmung Die Ventilation (=Atemminutenvolumen) ist abhängig
Gerätetechnik. Grundlagen der Beatmung Beatmung in der Narkose. Folie 1
 Gerätetechnik Grundlagen der Beatmung Beatmung in der Narkose Folie 1 Gerätetechnik Inhalt Grundbegriffe der Beatmung Einteilung der Beatmung (Klassifizierung/Modi) Beurteilung der Beatmung / Spontanatmung
Gerätetechnik Grundlagen der Beatmung Beatmung in der Narkose Folie 1 Gerätetechnik Inhalt Grundbegriffe der Beatmung Einteilung der Beatmung (Klassifizierung/Modi) Beurteilung der Beatmung / Spontanatmung
Abschätzung der Risiken für pulmonal erkrankte Patienten bei Hypoxie- Exposition
 Abschätzung der Risiken für pulmonal erkrankte Patienten bei Hypoxie- Exposition Donnerstags-Fortbildung 22.05.2003 ZIM II Pneumologie Wolfgang Gleiber Einführung Flugzeug als weltweit verbreitetes Transportmittel
Abschätzung der Risiken für pulmonal erkrankte Patienten bei Hypoxie- Exposition Donnerstags-Fortbildung 22.05.2003 ZIM II Pneumologie Wolfgang Gleiber Einführung Flugzeug als weltweit verbreitetes Transportmittel
Praxisrelevante Literaturempfehlungen
 Praxisrelevante Literaturempfehlungen 150 Praxisrelevante Literaturempfehlungen Nachfolgend finden Sie eine kleine Auswahl kürzlich veröffentlichter, praxisrelevanter Literaturquellen, deren Empfehlungen
Praxisrelevante Literaturempfehlungen 150 Praxisrelevante Literaturempfehlungen Nachfolgend finden Sie eine kleine Auswahl kürzlich veröffentlichter, praxisrelevanter Literaturquellen, deren Empfehlungen
Lungenfunktion intensiv. Verband des pneumologischen Assistenzpersonals in Deutschland 14. Juni 2016 Folie Nr. 1
 Lungenfunktion intensiv Verband des pneumologischen Assistenzpersonals in Deutschland 14. Juni 2016 Folie Nr. 1 1. Bodyplethysmografie Verband des pneumologischen Assistenzpersonals in Deutschland 14.
Lungenfunktion intensiv Verband des pneumologischen Assistenzpersonals in Deutschland 14. Juni 2016 Folie Nr. 1 1. Bodyplethysmografie Verband des pneumologischen Assistenzpersonals in Deutschland 14.
Kurzfristige Lösung: Erhöhung der Sauerstoff-Konzentration %
 PO 2 zu niedrig Kurzfristige Lösung: Erhöhung der SauerstoffKonzentration 60100% Optimierung der Beatmung Tidalvolumen ok => ca 500 ml/atemzug? Falls nicht => Inspirationsdruck bis Tidalvolumen Grenze
PO 2 zu niedrig Kurzfristige Lösung: Erhöhung der SauerstoffKonzentration 60100% Optimierung der Beatmung Tidalvolumen ok => ca 500 ml/atemzug? Falls nicht => Inspirationsdruck bis Tidalvolumen Grenze
Alternative Beatmungsstrategien. PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel
 Alternative Beatmungsstrategien PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel Steuerungselemente der Beatmung Steuerungselemente der Beatmung Stellgröße Kontrollgröße PEEP art.
Alternative Beatmungsstrategien PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel Steuerungselemente der Beatmung Steuerungselemente der Beatmung Stellgröße Kontrollgröße PEEP art.
Verzeichnis der Fallbeispiele
 Verzeichnis der Fallbeispiele D. Bösch, C.-P. Criée, Lungenfunktionsprüfung, DOI 10.1007/978-3-642-34942-3, Springer-Verlag Berlin Heidelberg 2013 190 Verzeichnis der Fallbeispiele 1 Normalbefund Spirometrie
Verzeichnis der Fallbeispiele D. Bösch, C.-P. Criée, Lungenfunktionsprüfung, DOI 10.1007/978-3-642-34942-3, Springer-Verlag Berlin Heidelberg 2013 190 Verzeichnis der Fallbeispiele 1 Normalbefund Spirometrie
Thoraxanästhesie Toggenburger Repe Dr. G. Schüpfer, MBA HSG, PhD
 Thoraxanästhesie Toggenburger Repe 2012 Dr. G. Schüpfer, MBA HSG, PhD Eine Lunge ventilieren Verlegte Luftwege Bronchopleurale Fistel Pulmonaler Abszess Endobronchiale Haemorhagie Bronchiektasen Bronchiales
Thoraxanästhesie Toggenburger Repe 2012 Dr. G. Schüpfer, MBA HSG, PhD Eine Lunge ventilieren Verlegte Luftwege Bronchopleurale Fistel Pulmonaler Abszess Endobronchiale Haemorhagie Bronchiektasen Bronchiales
Patientenleitfaden. Ventiltherapie für Patienten mit Emphysem
 Patientenleitfaden Ventiltherapie für Patienten mit Emphysem Das Emphysem gehört zu einer Gruppe von Erkrankungen, die chronisch-obstruktive Lungenerkrankung genannt wird, kurz COPD (abgeleitet vom engl.
Patientenleitfaden Ventiltherapie für Patienten mit Emphysem Das Emphysem gehört zu einer Gruppe von Erkrankungen, die chronisch-obstruktive Lungenerkrankung genannt wird, kurz COPD (abgeleitet vom engl.
Peter Kremeier, Christian Woll
 Peter Kremeier, Christian Woll überarbeitete Auflage 2. Erweiterte und Inhalt Vorwort... 3 Vergleichstabelle Parameter...6 Volumenkontrollierte Beatmungsmodi VCV...8 PLV... 10 VC-SIMV...12 Optionales VCV...14
Peter Kremeier, Christian Woll überarbeitete Auflage 2. Erweiterte und Inhalt Vorwort... 3 Vergleichstabelle Parameter...6 Volumenkontrollierte Beatmungsmodi VCV...8 PLV... 10 VC-SIMV...12 Optionales VCV...14
1 Respiratorische Insuffizienz 1 Reinhard Larsen, Thomas Ziegenfuß
 VII 1 Respiratorische Insuffizienz 1 1.1 Klassifizierung 2 1.2 Störungen der Ventilation 3 1.2.1 Störungen, die zur alveolären Hypoventilation führen können 4 1.2.2 Restriktive und obstruktive Ventilationsstörungen..
VII 1 Respiratorische Insuffizienz 1 1.1 Klassifizierung 2 1.2 Störungen der Ventilation 3 1.2.1 Störungen, die zur alveolären Hypoventilation führen können 4 1.2.2 Restriktive und obstruktive Ventilationsstörungen..
Modul 22: Physiologie der künstlichen Beatmung
 Modul 22: Physiologie der künstlichen Beatmung Stichworte: Atemvolumina - Atemkapazitäten Atemfrequenz - Compliance Atemwegswiderstand obstruktive/restriktive Ventilationsstörungen Druckverhältnisse während
Modul 22: Physiologie der künstlichen Beatmung Stichworte: Atemvolumina - Atemkapazitäten Atemfrequenz - Compliance Atemwegswiderstand obstruktive/restriktive Ventilationsstörungen Druckverhältnisse während
Extracorporeller Lungenersatz. Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel
 Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Diplomarbeit. Die Qualität der Beatmung im Notarztdienst. Datensatz Kärnten. eingereicht von. Andreas Gugl. Mat.Nr.:
 Diplomarbeit Die Qualität der Beatmung im Notarztdienst Datensatz Kärnten eingereicht von Andreas Gugl Mat.Nr.: 0014043 zur Erlangung des akademischen Grades Doktor der gesamten Heilkunde (Dr.med.univ.)
Diplomarbeit Die Qualität der Beatmung im Notarztdienst Datensatz Kärnten eingereicht von Andreas Gugl Mat.Nr.: 0014043 zur Erlangung des akademischen Grades Doktor der gesamten Heilkunde (Dr.med.univ.)
Die Nasenschleimhaut besteht aus mehrstufigem Epithelgewebe mit Becherzellen und Flimmerhärchen.
 Das Atmungssystem = atmen = äußere Atmung und innere Atmung (Zellatmung): obere Atemwege: untere Atemwege: 1. Die Nase: Die Nasenschleimhaut besteht aus mehrstufigem Epithelgewebe mit Becherzellen und
Das Atmungssystem = atmen = äußere Atmung und innere Atmung (Zellatmung): obere Atemwege: untere Atemwege: 1. Die Nase: Die Nasenschleimhaut besteht aus mehrstufigem Epithelgewebe mit Becherzellen und
Intensivmedizin bei. adipositas
 Intensivmedizin bei adipositas BMI Normalgewicht 18.5 24.9 Übergewicht 25.0 29.9 Adipositas Grad I 30.0 34.9 Adipositas Grad II 35.0 39.9 Adipositas Grad III (permagna) 40 44 % 13 % 40 % 32 % weltweit:
Intensivmedizin bei adipositas BMI Normalgewicht 18.5 24.9 Übergewicht 25.0 29.9 Adipositas Grad I 30.0 34.9 Adipositas Grad II 35.0 39.9 Adipositas Grad III (permagna) 40 44 % 13 % 40 % 32 % weltweit:
Sectio caesarea. Indikationen ( Notfallsectio, geplante Sectio) pathophysiologische Besonderheiten physiologische Besonderheiten Anästhesieverfahren
 Sectio caesarea Indikationen ( Notfallsectio, geplante Sectio) pathophysiologische Besonderheiten physiologische Besonderheiten Anästhesieverfahren 1.Allgemeinanästhesie 2.Regionalanästhesie Indikationen
Sectio caesarea Indikationen ( Notfallsectio, geplante Sectio) pathophysiologische Besonderheiten physiologische Besonderheiten Anästhesieverfahren 1.Allgemeinanästhesie 2.Regionalanästhesie Indikationen
VORWORT MOTIVATION. Es wird in dieser Arbeit die männliche Form verwendet, die weibliche ist sinngemäss mitgemeint.
 VORWORT MOTIVATION Jeder Anästhesist kennt das Problem: Die Anästhesie ist eingeleitet, der Tubus fixiert, die Magensonde gelegt und die anderen Routinetätigkeiten erledigt. Der Transfer in den Operationssaal
VORWORT MOTIVATION Jeder Anästhesist kennt das Problem: Die Anästhesie ist eingeleitet, der Tubus fixiert, die Magensonde gelegt und die anderen Routinetätigkeiten erledigt. Der Transfer in den Operationssaal
12. Bremer Hausärztetag Frau Schluckebier
 12. Bremer Hausärztetag 17.11.2010 Spirometrie für die allgemeinmedizinische Praxis Frau Schluckebier 1 Was ist eine Spirometrie? Verfahren zur Lungen-Funktionsprüfung. Gemessen wird Lungen- und Atemvolumina
12. Bremer Hausärztetag 17.11.2010 Spirometrie für die allgemeinmedizinische Praxis Frau Schluckebier 1 Was ist eine Spirometrie? Verfahren zur Lungen-Funktionsprüfung. Gemessen wird Lungen- und Atemvolumina
Willkommen zum Gruppentreffen. Danke für den Sauerstofftank
 Willkommen zum Gruppentreffen Danke für den Sauerstofftank Aktuelles Wir betrauern den Tod von Ing. Herwig Arlt. Er verstarb am 28. Mai 2017. Herwig Arlt war Rechnungsprüfer unseres Vereins. Internationales
Willkommen zum Gruppentreffen Danke für den Sauerstofftank Aktuelles Wir betrauern den Tod von Ing. Herwig Arlt. Er verstarb am 28. Mai 2017. Herwig Arlt war Rechnungsprüfer unseres Vereins. Internationales
Seminar Lungensport COPD. Schweregrade, klinisches Bild und Cor Pulmonale. Referentin: Kristin Roelle Dozent: Dr. med. M. Schmitz
 Seminar Lungensport COPD Schweregrade, klinisches Bild und Cor Pulmonale Übersicht Definition Übersicht Chronic obstructive pulmonary disease (COPD) Definition Übersicht Chronic obstructive pulmonary disease
Seminar Lungensport COPD Schweregrade, klinisches Bild und Cor Pulmonale Übersicht Definition Übersicht Chronic obstructive pulmonary disease (COPD) Definition Übersicht Chronic obstructive pulmonary disease
Drittfach BSP Sportbiologie
 Drittfach BSP Sportbiologie 1 Themen Verdauung Frau und Sport Herz-Kreislaufsystem Blut Atmung Hochleistungs- und Gesundheitssport Akzeleration/ Redardation 2 Herz-Kreislauf Herz Gefäßsystem Pumpe Transportwege
Drittfach BSP Sportbiologie 1 Themen Verdauung Frau und Sport Herz-Kreislaufsystem Blut Atmung Hochleistungs- und Gesundheitssport Akzeleration/ Redardation 2 Herz-Kreislauf Herz Gefäßsystem Pumpe Transportwege
Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen
 Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie Agenda Thoraxchirurgie - Morbidität und Letalität Anästhesiologisches Management
Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie Agenda Thoraxchirurgie - Morbidität und Letalität Anästhesiologisches Management
Pneumologische Funktionsdiagnostik. Grundlagen I Anatomie und Physiologie
 Pneumologische Funktionsdiagnostik Grundlagen I Anatomie und Physiologie Inhalt 1.1 1.1.1 1.2.2 1.2 1.2.1 1.2.2 1.2.3 Anatomische Grundlagen obere Luftwege untere Luftwege Physiologische Grundlagen Atemmechanik
Pneumologische Funktionsdiagnostik Grundlagen I Anatomie und Physiologie Inhalt 1.1 1.1.1 1.2.2 1.2 1.2.1 1.2.2 1.2.3 Anatomische Grundlagen obere Luftwege untere Luftwege Physiologische Grundlagen Atemmechanik
Diffusionskapazität UNIVERSITÄT DES SAARLANDES. Indikation, Durchführung, Messergebnisse für MTAF-Schule. Jung R. 28. Juni 2013
 Indikation, Durchführung, Messergebnisse für MTAF-Schule Jung R. Institut für Arbeitsmedizin der UNIVERSITÄT DES SAARLANDES 28. Juni 2013 CO Diffusion Definition Die der Lunge, TLCOSB, ist definiert als
Indikation, Durchführung, Messergebnisse für MTAF-Schule Jung R. Institut für Arbeitsmedizin der UNIVERSITÄT DES SAARLANDES 28. Juni 2013 CO Diffusion Definition Die der Lunge, TLCOSB, ist definiert als
Recruitmentmanöver der Lunge
 White Paper Recruitmentmanöver der Lunge Beurteilung der Rekrutierbarkeit der Lunge und Durchführung von Recruitmentmanövern mit dem P/V Tool Pro Munir A Karjaghli RRT, Clinical Application Specialist,
White Paper Recruitmentmanöver der Lunge Beurteilung der Rekrutierbarkeit der Lunge und Durchführung von Recruitmentmanövern mit dem P/V Tool Pro Munir A Karjaghli RRT, Clinical Application Specialist,
Aus der Klinik für Anästhesiologie und Intensivmedizin Sektion für Experimentelle Anästhesiologie des Universitätsklinikums Freiburg im Breisgau
 Aus der Klinik für Anästhesiologie und Intensivmedizin Sektion für Experimentelle Anästhesiologie des Universitätsklinikums Freiburg im Breisgau Gasaustausch, regionale Ventilation und Atemmechanik bei
Aus der Klinik für Anästhesiologie und Intensivmedizin Sektion für Experimentelle Anästhesiologie des Universitätsklinikums Freiburg im Breisgau Gasaustausch, regionale Ventilation und Atemmechanik bei
Beatmung. Stundenplan. Offenes Narkosesystem: Schimmelbusch-Maske. Oberflächenspannung. Surfactant
 Stundenplan 4.4.06 Einführung, physiologische Grundlagen 11.4.06 Sicherung der Atemwege, Inhalationsanästhesie 18.4.06 Intubation, intravenöse Anästhesie, Sedierung 25.4.06 Voruntersuchungen, Aufklärung,
Stundenplan 4.4.06 Einführung, physiologische Grundlagen 11.4.06 Sicherung der Atemwege, Inhalationsanästhesie 18.4.06 Intubation, intravenöse Anästhesie, Sedierung 25.4.06 Voruntersuchungen, Aufklärung,
André Gerdes. BIPAP André Gerdes
 André Gerdes BIPAP Biphasic Positive Airway Pressure BIPAP André Gerdes - 1-2005 www.intensivcareunit.de André Gerdes BIPAP BIPAP (Biphasic Positive Airway Pressure, lizensiertes Warenzeichen der Firma
André Gerdes BIPAP Biphasic Positive Airway Pressure BIPAP André Gerdes - 1-2005 www.intensivcareunit.de André Gerdes BIPAP BIPAP (Biphasic Positive Airway Pressure, lizensiertes Warenzeichen der Firma
Klinik für Anästhesiologie des Universitätsklinikum Hamburg-Eppendorf Direktor Prof. Dr. med. habil. Alwin E. Goetz
 1 Klinik für Anästhesiologie des Universitätsklinikum Hamburg-Eppendorf Direktor Prof. Dr. med. habil. Alwin E. Goetz Verhalten der funktionellen Residualkapazität (FRC) bei Manövern zur Rekrutierung von
1 Klinik für Anästhesiologie des Universitätsklinikum Hamburg-Eppendorf Direktor Prof. Dr. med. habil. Alwin E. Goetz Verhalten der funktionellen Residualkapazität (FRC) bei Manövern zur Rekrutierung von
Luft rein, Luft raus Driving Pressure ein neues Konzept
 Luft rein, Luft raus Driving Pressure ein neues Konzept W. Oczenski Abteilung für Anästhesie und Intensivmedizin Krankenhaus der Stadt Wien Sozialmedizinisches Zentrum Floridsdorf Prävention, Diagnose,
Luft rein, Luft raus Driving Pressure ein neues Konzept W. Oczenski Abteilung für Anästhesie und Intensivmedizin Krankenhaus der Stadt Wien Sozialmedizinisches Zentrum Floridsdorf Prävention, Diagnose,
Nichtinvasive Notfallbeatmung. Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt
 Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Bodyplethysmographie Benutzerhandbuch Version 1.2.1
 Version 1.2.1 Ausgabedatum 28.02.2012 Inhaltsverzeichnis: 1... 3 1.1 Das Fenster... 5 1.2 Resistance Messung... 6 1.3 TGV Messung... 8 1.4 Fluss/Volumen Messung... 10 1.5 Nachbearbeitung der Messung...
Version 1.2.1 Ausgabedatum 28.02.2012 Inhaltsverzeichnis: 1... 3 1.1 Das Fenster... 5 1.2 Resistance Messung... 6 1.3 TGV Messung... 8 1.4 Fluss/Volumen Messung... 10 1.5 Nachbearbeitung der Messung...
Irreversible Überblähung der kleinsten luftgefüllten. Emphysem aus dem Griechischen bedeutet Aufblähung
 Das Lungenemphysem Irreversible Überblähung der kleinsten luftgefüllten Strukturen (Lungenbläschen, Alveolen) der Lunge. Emphysem aus dem Griechischen bedeutet Aufblähung Pathogenese Durch Entzündungsreaktionen,
Das Lungenemphysem Irreversible Überblähung der kleinsten luftgefüllten Strukturen (Lungenbläschen, Alveolen) der Lunge. Emphysem aus dem Griechischen bedeutet Aufblähung Pathogenese Durch Entzündungsreaktionen,
Pocket Guide Beatmung
 Pocket Guide Beatmung Reinhard Larsen Thomas Ziegenfuß Pocket Guide Beatmung Mit 25 Abbildungen 123 Reinhard Larsen Homburg/Saar Thomas Ziegenfuß Moers ISBN 978-3-662-46218-8 DOI 10.1007/978-3-662-46219-5
Pocket Guide Beatmung Reinhard Larsen Thomas Ziegenfuß Pocket Guide Beatmung Mit 25 Abbildungen 123 Reinhard Larsen Homburg/Saar Thomas Ziegenfuß Moers ISBN 978-3-662-46218-8 DOI 10.1007/978-3-662-46219-5
Indikationen und Ziele der Beatmung
 31 Indikationen und Ziele der Beatmung Hartmut Lang.1 Respiratorische Insuffizienz 3.1.1 Versagen der Atempumpe 3.1. Versagen des pulmonalen Gasaustausches 35.1.3 Störung des pulmonalen Gasaustausches
31 Indikationen und Ziele der Beatmung Hartmut Lang.1 Respiratorische Insuffizienz 3.1.1 Versagen der Atempumpe 3.1. Versagen des pulmonalen Gasaustausches 35.1.3 Störung des pulmonalen Gasaustausches
Beatmung bei erhöhtem intrakraniellem Druck
 Beatmung bei erhöhtem intrakraniellem Druck I 5.1 I 5.1 Beatmung bei erhöhtem intrakraniellem Druck P. Neumann Die Pathophysiologie des erhöhten intrakraniellen Druckes (ICP) wurde bereits ausführlich
Beatmung bei erhöhtem intrakraniellem Druck I 5.1 I 5.1 Beatmung bei erhöhtem intrakraniellem Druck P. Neumann Die Pathophysiologie des erhöhten intrakraniellen Druckes (ICP) wurde bereits ausführlich
Vergleich von invasiver und nichtinvasiver Beatmung
 1 1 Einleitung Hintergrund und Pathophysiologie Die maschinelle Beatmung ist als lebensrettende Therapie der akuten respiratorischen Insuffizienz (ARI) etabliert. Die mit einem invasiven Beatmungszugang
1 1 Einleitung Hintergrund und Pathophysiologie Die maschinelle Beatmung ist als lebensrettende Therapie der akuten respiratorischen Insuffizienz (ARI) etabliert. Die mit einem invasiven Beatmungszugang
Pocket Guide Beatmung
 Pocket Guide Beatmung Reinhard Larsen Thomas Ziegenfuß Pocket Guide Beatmung Mit 25 Abbildungen 123 Reinhard Larsen Homburg/Saar Thomas Ziegenfuß Moers ISBN 978-3-662-46218-8 DOI 10.1007/978-3-662-46219-5
Pocket Guide Beatmung Reinhard Larsen Thomas Ziegenfuß Pocket Guide Beatmung Mit 25 Abbildungen 123 Reinhard Larsen Homburg/Saar Thomas Ziegenfuß Moers ISBN 978-3-662-46218-8 DOI 10.1007/978-3-662-46219-5
EINFLUSS DES TEXTILEN EIT-GÜRTELS AUF DIE QUALITÄT DES THORAKALEN RÖNTGENBILDES SOWIE DER COMPUTERTOMOGRAPHIE
 EINFLUSS DES TEXTILEN EIT-GÜRTELS AUF DIE QUALITÄT DES THORAKALEN RÖNTGENILDES SOWIE DER OMPUTERTOMOGRAPHIE Hammermüller S. 1, Waldmann A. 1, öhm S.H. 1 1 Swisstom AG, Landquart, Switzerland The Effects
EINFLUSS DES TEXTILEN EIT-GÜRTELS AUF DIE QUALITÄT DES THORAKALEN RÖNTGENILDES SOWIE DER OMPUTERTOMOGRAPHIE Hammermüller S. 1, Waldmann A. 1, öhm S.H. 1 1 Swisstom AG, Landquart, Switzerland The Effects
Atmungsphysiologie II.
 Atmungsphysiologie II. 29. Gasaustausch in der Lunge. 30. Sauerstofftransport im Blut. 31. Kohlendioxidtransport im Blut. prof. Gyula Sáry Gasaustausch in der Lunge Gasdiffusion findet durch die Kapillarmembrane
Atmungsphysiologie II. 29. Gasaustausch in der Lunge. 30. Sauerstofftransport im Blut. 31. Kohlendioxidtransport im Blut. prof. Gyula Sáry Gasaustausch in der Lunge Gasdiffusion findet durch die Kapillarmembrane
Für die deutsche Ausgabe Claus Kroegel & VOLUMENABHÄNGIGE (STATISCHE) MECHANISCHE EIGENSCHAFTEN. Volumen. Passiver Atmungsapparat.
 306e Edward T. Naureckas, Julian Solway Störungen der Lungenfunktion Für die deutsche Ausgabe Claus Kroegel Die wichtigste Funktion des Respirationstrakts besteht darin, das Blut mit Sauerstoff anzureichern
306e Edward T. Naureckas, Julian Solway Störungen der Lungenfunktion Für die deutsche Ausgabe Claus Kroegel Die wichtigste Funktion des Respirationstrakts besteht darin, das Blut mit Sauerstoff anzureichern
Ventrain, für die Beatmung durch kleine Lumen
 Ventrain, für die Beatmung durch kleine Lumen Beatmungsprinzip Die einzigartige, proprietäre EVA -Technologie (Expiratory Ventilation Assistance) ermöglicht eine aktive Exspiration durch Saugunterstützung.
Ventrain, für die Beatmung durch kleine Lumen Beatmungsprinzip Die einzigartige, proprietäre EVA -Technologie (Expiratory Ventilation Assistance) ermöglicht eine aktive Exspiration durch Saugunterstützung.
NIRS Monitoring bei Schulterchirurgie in Beach Chair Position.
 NIRS Monitoring bei Schulterchirurgie in Beach Chair Position. Klinische Erfahrungen Oberndorfer Ulrich 26.11.2014 Exklusion Klinikleitfaden Regionalanästhesie + Workshop Regionalanästhesie in der Orthopädie
NIRS Monitoring bei Schulterchirurgie in Beach Chair Position. Klinische Erfahrungen Oberndorfer Ulrich 26.11.2014 Exklusion Klinikleitfaden Regionalanästhesie + Workshop Regionalanästhesie in der Orthopädie
Désiré Brendel Protokoll
 Protokoll 1. Messung von Atemvolumen und kapazität, 17.11.2005 2. Messen Sie wichtige Atemgrößen (IRV, ERV, RV, VC, TLC, FEV1, PEF, FEF 75, 50 25, R, ITGV, Diffusionskapazität) mithilfe geeigneter Messgeräte!
Protokoll 1. Messung von Atemvolumen und kapazität, 17.11.2005 2. Messen Sie wichtige Atemgrößen (IRV, ERV, RV, VC, TLC, FEV1, PEF, FEF 75, 50 25, R, ITGV, Diffusionskapazität) mithilfe geeigneter Messgeräte!
Beatmung. Offenes Narkosesystem: Schimmelbusch-Maske. Oberflächenspannung. Surfactant
 Stundenplan 22.11.11 Einführung, Geschichte, physiologische Grundlagen 24.11.11 Sicherung der Atemwege, Inhalationsanästhesie 29.11.11 Intubation, intravenöse Anästhesie, Sedierung 1.12.11 Beatmung, Blutgasanalyse
Stundenplan 22.11.11 Einführung, Geschichte, physiologische Grundlagen 24.11.11 Sicherung der Atemwege, Inhalationsanästhesie 29.11.11 Intubation, intravenöse Anästhesie, Sedierung 1.12.11 Beatmung, Blutgasanalyse
Pneumologische Funktionsdiagnostik. Interpretation der Lungenfunktionsprüfung
 Pneumologische Funktionsdiagnostik Interpretation der Lungenfunktionsprüfung Inhalt 4.1 Auswertschema 4.2 Obstruktion der intrathorakalen Atemwegen 4.3 Lungenemphysem 4.4 Lungenüberblähung 4.5 Obstruktion
Pneumologische Funktionsdiagnostik Interpretation der Lungenfunktionsprüfung Inhalt 4.1 Auswertschema 4.2 Obstruktion der intrathorakalen Atemwegen 4.3 Lungenemphysem 4.4 Lungenüberblähung 4.5 Obstruktion
1 Grundlagen von Ventilation, Perfusion und Diffusion
 1 Grundlagen von Ventilation, Perfusion und Diffusion Frank Reichenberger, Konstantin Mayer und Hans-Dieter Walmrath Die Hauptaufgabe der Lunge ist der Gasaustausch zwischen Luft und Blut mit Aufnahme
1 Grundlagen von Ventilation, Perfusion und Diffusion Frank Reichenberger, Konstantin Mayer und Hans-Dieter Walmrath Die Hauptaufgabe der Lunge ist der Gasaustausch zwischen Luft und Blut mit Aufnahme
Physiologische Grundlagen der Ausdauer
 Lisa Maria Hirschfelder Aus der Reihe: e-fellows.net stipendiaten-wissen e-fellows.net (Hrsg.) Band 340 Physiologische Grundlagen der Ausdauer Leistungssport - Ausdauer-Grundlagen Skript Physiologische
Lisa Maria Hirschfelder Aus der Reihe: e-fellows.net stipendiaten-wissen e-fellows.net (Hrsg.) Band 340 Physiologische Grundlagen der Ausdauer Leistungssport - Ausdauer-Grundlagen Skript Physiologische
Technische Umsetzung. Einstellungen der Geräte. Antriebsformen. Steuerung. Parameter. Folie 1
 Technische Umsetzung Einstellungen der Geräte Antriebsformen Steuerung Parameter Folie 1 Druck-Diagramm Einstellparameter: Tidalvolumen (VT) Frequenz (f) Flow (V) Atemzeitverhältnis (I:E) oder Inspirationszeit
Technische Umsetzung Einstellungen der Geräte Antriebsformen Steuerung Parameter Folie 1 Druck-Diagramm Einstellparameter: Tidalvolumen (VT) Frequenz (f) Flow (V) Atemzeitverhältnis (I:E) oder Inspirationszeit
Protektive maschinelle Beatmung bei Allgemeinanästhesien
 Protektive maschinelle Beatmung bei Allgemeinanästhesien Florian Keßler Anästhesie, Kantonsspital Baselland Standort Liestal Neuenburg, den 07. Dezember 2016 Diplomarbeit im Rahmen des Nachdiplomstudiums
Protektive maschinelle Beatmung bei Allgemeinanästhesien Florian Keßler Anästhesie, Kantonsspital Baselland Standort Liestal Neuenburg, den 07. Dezember 2016 Diplomarbeit im Rahmen des Nachdiplomstudiums
1 Anatomie, Physiologie und Pathophysiologie
 1 Anatomie, Physiologie und Pathophysiologie Anika Müller und Roland Francis 1.1 Anatomie 1.1.1 Äußerer Brustkorb Der knöcherne Thorax besteht aus zwölf Rippenpaaren (Costae), dem Brustbein (Sternum) und
1 Anatomie, Physiologie und Pathophysiologie Anika Müller und Roland Francis 1.1 Anatomie 1.1.1 Äußerer Brustkorb Der knöcherne Thorax besteht aus zwölf Rippenpaaren (Costae), dem Brustbein (Sternum) und
Kapitel 2.2 Kardiopulmonale Homöostase. Kohlendioxid
 Kapitel 2.2 Kardiopulmonale Homöostase Kohlendioxid Transport im Plasma Bei der Bildung von im Stoffwechsel ist sein Partialdruck höher als im Blut, diffundiert folglich ins Plasmawasser und löst sich
Kapitel 2.2 Kardiopulmonale Homöostase Kohlendioxid Transport im Plasma Bei der Bildung von im Stoffwechsel ist sein Partialdruck höher als im Blut, diffundiert folglich ins Plasmawasser und löst sich
Veränderung der Häufigkeit von Exazerbationen und stationären Notfallbehandlungen
 Zentralinstitut für die Kassenärztliche Versorgung in Deutschland Veränderung der Häufigkeit von Exazerbationen und stationären Notfallbehandlungen Ergebnisse aus dem DMP COPD in Nordrhein Jens Kretschmann
Zentralinstitut für die Kassenärztliche Versorgung in Deutschland Veränderung der Häufigkeit von Exazerbationen und stationären Notfallbehandlungen Ergebnisse aus dem DMP COPD in Nordrhein Jens Kretschmann
Driving Pressure: Das neue Allheilmittel?
 Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
Dissertation. zur Erlangung des akademischen Grades. doctor medicinae (Dr. med.)
 Vergleichende klinische Untersuchungen zur Oxygenierung bei Einlungenventilation in Narkose unter intravenöser Anästhesie mittels Propofol versus balancierter Anästhesie mittels Sevofluran Dissertation
Vergleichende klinische Untersuchungen zur Oxygenierung bei Einlungenventilation in Narkose unter intravenöser Anästhesie mittels Propofol versus balancierter Anästhesie mittels Sevofluran Dissertation
 Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Atmen - Atemhilfen. Atemphysiologie und Beatmungstechnik. Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba
 Atmen - Atemhilfen Atemphysiologie und Beatmungstechnik Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba erweitert, überarbeitet 2005. Sonstiges. 640 S. ISBN 978 3 13 137697 8 Format (B x L):
Atmen - Atemhilfen Atemphysiologie und Beatmungstechnik Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba erweitert, überarbeitet 2005. Sonstiges. 640 S. ISBN 978 3 13 137697 8 Format (B x L):
Lungenvolumen- Reduktion mit RePneu Coils
 Lungenvolumen- Reduktion mit RePneu Coils Eine neue Behandlung für das Emphysem Revive. Rebound. Renew. Der Atem des Lebens Beim Atmen nimmt Ihre Lunge Sauerstoff auf und gibt Kohlendioxid aus dem Körper
Lungenvolumen- Reduktion mit RePneu Coils Eine neue Behandlung für das Emphysem Revive. Rebound. Renew. Der Atem des Lebens Beim Atmen nimmt Ihre Lunge Sauerstoff auf und gibt Kohlendioxid aus dem Körper
Bodyplethysmographie. 4.1 Einleitung und Messprinzip Durchführung der Untersuchung Fallbeispiele 50
 4 Bodyplethysmographie 4.1 Einleitung und Messprinzip 46 4.2 Durchführung der Untersuchung 48 4.3 Fallbeispiele 50 46 Kapitel 4 Bodyplethysmographie 4 4.1 Einleitung und Messprinzip Die heutige Form der
4 Bodyplethysmographie 4.1 Einleitung und Messprinzip 46 4.2 Durchführung der Untersuchung 48 4.3 Fallbeispiele 50 46 Kapitel 4 Bodyplethysmographie 4 4.1 Einleitung und Messprinzip Die heutige Form der
Atmung & praktische Hilfen. Prof. Martin Brutsche
 Atmung & praktische Hilfen Prof. Martin Brutsche Einführung Die Mehrheit der Patienten mit ALS entwickelt im Laufe ihrer Erkrankung Symptome der Atem-Insuffizienz Atem-Insuffizienz ist die mit Abstand
Atmung & praktische Hilfen Prof. Martin Brutsche Einführung Die Mehrheit der Patienten mit ALS entwickelt im Laufe ihrer Erkrankung Symptome der Atem-Insuffizienz Atem-Insuffizienz ist die mit Abstand
Taucherkrankheit - SCUBA (1)
 Taucherkrankheit - SCUBA (1) Der Luftdruck an der Wasseroberfläche beträgt 1 bar, sofern sich das Tauchgewässer in Meereshöhe oder in einer Höhe bis 250 m darüber befindet. Die Druckzunahme im Wasser ist
Taucherkrankheit - SCUBA (1) Der Luftdruck an der Wasseroberfläche beträgt 1 bar, sofern sich das Tauchgewässer in Meereshöhe oder in einer Höhe bis 250 m darüber befindet. Die Druckzunahme im Wasser ist
Handbuch. Anatomie und Physiologie Atmung
 Klinik für Notfall- und Internistische Intensivmedizin güldig ab: 01.10.2012 güldig bis: 01.10.20140 Version: 1.0 Erstellt von: Andreas Ebert Geprüft: MC Freigabe durch: Prof. Christ/Hr. Stadelmeyer Handbuch
Klinik für Notfall- und Internistische Intensivmedizin güldig ab: 01.10.2012 güldig bis: 01.10.20140 Version: 1.0 Erstellt von: Andreas Ebert Geprüft: MC Freigabe durch: Prof. Christ/Hr. Stadelmeyer Handbuch
Stand der Bearbeitung: AUSBILDUNG ZUM ATEMSCHUTZGERÄTETRÄGER
 Stand der Bearbeitung: 08.01.2016 AUSBILDUNG ZUM ATEMSCHUTZGERÄTETRÄGER ATMUNG DES MENSCHEN ATMUNG DES MENSCHEN - NOTWENDIGKEIT UND BEDEUTUNG DES ATEMSCHUTZES - PHYSIOLOGISCHE GRUNDLAGEN DER ATMUNG - LUFTVERBRAUCH
Stand der Bearbeitung: 08.01.2016 AUSBILDUNG ZUM ATEMSCHUTZGERÄTETRÄGER ATMUNG DES MENSCHEN ATMUNG DES MENSCHEN - NOTWENDIGKEIT UND BEDEUTUNG DES ATEMSCHUTZES - PHYSIOLOGISCHE GRUNDLAGEN DER ATMUNG - LUFTVERBRAUCH
