Immunsuppressive Therapie und antivirale Prophylaxe nach Nierentransplantation im Kindes- und Jugendalter
|
|
|
- Georg Holst
- vor 6 Jahren
- Abrufe
Transkript
1 Transplantationsmedizin Schattauer GmbH Immunsuppressive Therapie und antivirale Prophylaxe nach Nierentransplantation im Kindes- und Jugendalter Susanne Rieger, Burkhard Tönshoff Zentrum für Kinder- und Jugendmedizin, Universität Heidelberg (Geschäftsführender Direktor: Prof. Dr. med., Prof. h. c. [RCH] Georg F. Hoffmann) Schlüsselwörter Individualisierte Immunsuppression, Calcineurininhibitoren, Mycophenolatmofetil, Steroide, therapeutisches Drug- Monitoring, antivirale Prophylaxe Zusammenfassung Die Ergebnisse nach Nierentransplantation im Kindes- und Jugendalter sind heutzutage gut, aber noch nicht optimal. Da die Induktion einer immunologischen donorspezifischen Toleranz noch nicht gelungen ist, muss zur Vermeidung akuter oder chronischer Abstoßungsreaktionen eine medikamentöse Immunsuppression erfolgen, solange das Transplantat funktionstüchtig ist. Um substanzspezifische Nebenwirkungen zu vermeiden, wird in der Regel eine Kombination verschiedener Immunsuppressiva mit unterschiedlichen Angriffspunkten in etwas niedrigerer Dosis eingesetzt. Die meisten Zentren verwenden derzeit im ersten Jahr nach Nierentransplantation eine Dreifach-Immunsuppression, bestehend aus einem Calcineurininhibitoren (Tacrolimus oder Cyclosporin A), einem Antimetaboliten (Mycophenolatmofetil oder Azathioprin) und einem Glukokortikoid. Die Schwierigkeit und Kunst der Transplantationsnachsorge besteht darin, eine Balance zwischen erforderlicher Immunsuppression zur Vermeidung von Abstoßungen und möglichst geringen Nebenwirkungen zu finden. Hierzu ist eine individualisierte Immunsuppression erforderlich, die das immunologische Risiko des Patienten, spezifische Nebenwirkungen und ein therapeutisches Drug- Monitoring zur Abschätzung der Medikamentenexposition umfasst sowie eine konsequente antiinfektiöse Prophylaxe. Die Nierentransplantation ist die optimale Nierenersatztherapie für Kinder und Jugendliche mit terminaler chronischer Niereninsuffizienz. Im Gegensatz zu den Dialyseverfahren Hämodialyse oder Peritonealdialyse ermöglicht sie ein weitgehend normales Leben und führt zu deutlich besserem (um den Faktor 4) Patientenüberleben (1). In Deutschland Keywords Individualized immunosuppression, calcineurin inhibitors, mycophenolate mofetil, steroids, therapeutic drug monitoring, antiviral prophylaxis Summary The results after renal transplantation in paediatric and adolescent patients nowadays are good, but not yet optimal. Because the induction of donor-specific tolerance has not yet been successful, long-term therapy with immunosuppressive drugs is required, as long the graft is functional. To avoid drug-specific side effects, a combination of several immunosuppressive drugs, each in lower doses, with different mode of actions is used. Most transplant centres use during the first year posttransplant a triple therapy consisting of a calcineurin inhibitor (cyclosporin A or tacrolimus), an antimetabolite (mycophenolate mofetil or azathioprine) and glucocorticoids. The difficulty and art of transplant medicine is to find a balance between sufficient immunosuppression for the prevention of acute or chronic rejection and a low incidence of side effects. Hence, an individualized immunosuppression is required, which takes into account the immunological risk of the patient, specific side effects of the immunosuppressants, therapeutic drug monitoring for estimation of drug exposure as well as consequent antiinfectious prophylaxis. Immunosuppressive therapy and antiviral prophylaxis after kidney transplantation in children and adolescents Kinder- und Jugendmedizin 2008; 8: werden insgesamt ca Nierentransplantationen pro Jahr durchgeführt, davon ca. 120 bei Kindern und Jugendlichen. Die Spendernieren stammen entweder von Verstorbenenspendern (75%) oder von lebenden Angehörigen (25%), in der Regel den Eltern. Spenderorgane nach Verstorbenenspende werden von der Stiftung Eurotransplant in Leiden, Niederlande, nach einem Punktesystem zugeteilt, in das die Wartezeit ab dem ersten Tag der chronischen Dialysebehandlung, das Ausmaß der HLA-Übereinstimmung und die Entfernung zwischen dem Ort der Organentnahme und dem Transplantationszentrum sowie bei Kindern bis zum 16. Geburtstag der sogenannte Kinderbonus einfließen. Die Ergebnisse nach Nierentransplantation im Kindes- und Jugendalter sind heutzutage gut, aber noch nicht optimal. Die 5-Jahres-Nierentransplantatüberlebensraten verbessern sich kontinuierlich und liegen derzeit bei 85% nach Lebendnierenspende und bei 78% nach Verstorbenenspende (Abb. 1), die entsprechenden mittleren Organüberlebensraten bei ca. 20 bzw. 15 Jahren. Ein schleichender Transplantatfunktionsverlust über viele Jahre ist oftmals nicht zu vermeiden. Entscheidend für das Langzeit-Transplantatüberleben sind u. a. das Spenderalter, Spender-bedingte Vorschädigungen des Organs, Zahl, Art und Reversibilität möglicher Abstoßungsreaktionen, die Blutdruckeinstellung und die chronische Nephrotoxizität der Immunsuppressiva Cyclosporin A und Tacrolimus, die zur Klasse der Calcineurininhibitoren gehören. Entscheidend für das Patientenüberleben sind im Kindesalter insbesondere Infektionen auch mit opportunistischen Erregern, im frühen Erwachsenenalter dann auch kardiovaskuläre Folgeerkrankungen der chronischen Nierenerkrankung. Schließlich besteht ein leicht erhöhtes Erkrankungsrisiko für Non-Hodgkin-Lymphome, die sogenannte posttransplant lymphoproliferative disease (PTLD), die bei ca. 2 4% der nierentransplantierten Kinder- und Jugendlichen auftritt, sowie im Erwachsenenalter eine erhöhte Inzidenz anderer Tumoren. Eingegangen: 21. Februar 2008; angenommen: 6. März 2008
2 286 Rieger, Tönshoff Da die Nachsorge nach Nierentransplantation im Kindes- und Jugendalter komplex ist und zahlreiche Faktoren berücksichtigen muss, sollte sie in der Führung und Verantwortung eines erfahrenen pädiatrischen Transplantationszentrums liegen. Dies ist insbesondere im Hinblick auf die Optimierung der immunsuppressiven Therapie und die frühzeitige Erfassung möglicher Komplikationen wichtig, aber auch im Hinblick auf die Eigenheiten des noch wachsenden kindlichen Organismus und die Notwendigkeit der psychosozialen Unterstützung im Sinne einer umfassenden Rehabilitation. Abb. 1 5-Jahres-Nierentransplantatüberleben bei pädiatrischen Patienten nach Verstorbenenspende und Lebendspende, stratifiziert nach den Zeiträumen und ; mit freundlicher Genehmigung der Collaborative Transplant Study (Prof. Opelz, Heidelberg) Immunologische Grundlagen Die Akzeptanz einer transplantierten Niere durch den Empfängerorganismus hängt wesentlich von der Blutgruppenkompatibilität und der Übereinstimmung der Gewebemerkmale, der sogenannten human leukocyte antigen (HLA)-Merkmale, ab. Auf jeder Körperzelle befinden sich verschiedene HLA-Merkmale, anhand derer das Immunsystem u. a. erkennt, ob diese Zelle körperfremd oder -eigen ist und folglich akzeptiert oder abgestoßen wird. In der Transplantationsmedizin spielen vor allem die HLA- Merkmale A, B und DR, die jeweils durch zwei Allele kodiert werden, eine wichtige Rolle; im günstigsten Fall weist ein Empfänger sechs HLA-Übereinstimmungen (Matches) mit dem Transplantat auf, im ungünstigsten Fall sechs Abweichungen (Mismatches). Bei einem Spenderorgan von einem Elternteil liegen i. d. R. mindestens drei Matches vor, da ein Allel von diesem Elternteil vererbt wurde. Bei Vorliegen von sechs Mismatches erfolgt keine Transplantation, bei fünf Mismatches nur bei deutlich erhöhter Dringlichkeit (high urgency), z. B. bei erheblichen Komplikationen der Dialysebehandlung. Neben der Zahl der Matches bzw. Mismatches sind für die Abschätzung des immunologischen Risikos auch sogenannte präformierte Antikörper gegen das Transplantat relevant, die z. B. durch vorausgegangene Transfusionen oder Transplantationen, bei Frauen auch durch vorausgegangene Schwangerschaften, entstanden sind. Diese präformierten Antikörper sind zum Teil spezifisch gegen HLA-Merkmale des Transplantats gerichtet und würden zur sofortigen Abstoßung des Organs (hyperakute Rejektion) führen. Das Vorliegen solcher präformierten Antikörper wird unmittelbar vor Transplantation durch die immunologische Kreuzprobe, den sogenannten Crossmatch, ausgeschlossen, bei dem Lymphozyten des Spenders und Serum des potenziellen Empfängers gekreuzt werden. Immunsuppressive Erhaltungstherapie nach Nierentransplantation Abb. 2 Balance zwischen Wirksamkeit und Sicherheit der medikamentösen Immunsuppression Der Traum der Transplantationsmedizin ist die Induktion einer immunologischen donorspezifischen Toleranz, d. h. ein spezifisches Ausbleiben einer Immunantwort auf die Transplantatantigene. Da dies derzeit noch nicht möglich ist, müssen immunsuppressiv wirksame Medikamente zur Vermeidung akuter oder chronischer Abstoßungsrektionen verabreicht werden, solange das Transplantat funktioniert. Da die derzeit verfügbaren Immunsuppressiva das Im-
3 287 Immunsuppressive Therapie nach Nierentransplantation Abb. 3 Wirkmechanismus verschiedener immunsuppressiver Medikamente in der Aktivierungskaskade der Lymphozyten (MMF = Mycophenolatmofetil, MHC = major histocompatibility, TCR = T-Zell-Rezeptor, DC = dendritische Zellen) munsystem nicht in der gewünschten Weise hochselektiv hemmen, liegt die Schwierigkeit und Kunst der Transplantationsnachsorge darin, eine Balance zwischen erforderlicher Immunsuppression zur Vermeidung von Abstoßungen und möglichst geringen Nebenwirkungen, d. h. guter Verträglichkeit zu finden (Abb. 2). Das höchste Risiko für akute Abstoßungen besteht in den ersten drei Monaten nach Nierentransplantation, weshalb die Immunsuppression in dieser Zeit relativ intensiv erfolgt. Danach werden die Dosis und/oder die Anzahl der eingesetzten Immunsuppressiva allmählich auf die Erhaltungstherapie 6 12 Monate nach Transplantation reduziert. Um substanzspezifische Nebenwirkungen zu vermeiden, wird in der Regel eine Kombination verschiedener Immunsuppressiva mit unterschiedlichen Angriffspunkten in etwas niedrigerer Dosis eingesetzt. Die Angriffspunkte heute gebräuchlicher Immunsuppressiva in der Kaskade der Lymphozytenaktivierung sind in Abb. 3 skizziert. Die meisten Zentren verwenden derzeit im ersten Jahr nach Nierentransplantation eine Dreifach-Immunsuppression, die aus einem Calcineurininhibitoren (Tacrolimus oder Cyclosporin A), einem Antimetaboliten (Mycophenolatmofetil oder Azathioprin) und einem Glukokortikoid (Prednison oder Methylprednisolon) besteht (2). Bei immunologischen Risikopatienten erfolgt auch eine Induktionstherapie, z. B. mit einem monoklonalen Interleukin-2-Rezeptor-Antikörper wie Basiliximab oder Daclizumab. Calcineurininhibitoren Als Calcineurininhibitoren werden derzeit Cyclosporin A (Sandimmun Optoral), das Anfang der 80er-Jahre in die Transplantationsmedizin eingeführt wurde, und Tacrolimus (Prograf ) seit Anfang der 90er-Jahre eingesetzt. Die gute Wirksamkeit der Calcineurininhibitoren hat die Transplantationsmedizin in großem Stil erst ermöglicht. Beide Substanzen hemmen das calciumabhängige Calcineurin, ein für die Produktion und Freisetzung von Interleukinen entscheidendes Protein. Interleukine induzieren T-ZellProliferation und klonale Expansion aktivierter T-Zellen. Als Quintessenz aus zahlreichen Vergleichsstudien hat sich ergeben, dass Tacrolimus insbesondere in niedriger Dosierung vermutlich ein etwas besseres Wirksamkeits-/Nebenwirkungsprofil als Cyclosporin A aufweist; dies wird jedoch nach wie vor kontrovers diskutiert (3, 4). Wegen des gesteigerten Metabolismus benötigen Kinder relativ höhere Cyclosporin-A-Dosen als Erwachsene. Initial werden in der Regel 10 mg/kg KG pro Tag in 2 Einzeldosen verabreicht, langfristig ca. 5 mg/ kg KG pro Tag. Calcineurininhibitoren sind Medikamente mit einer schmalen therapeutischen Breite, die Behandlung muss daher
4 288 Rieger, Tönshoff Medikamentengruppe Makrolid-Antibiotika Azol-Antimykotika Ca 2+ -Antagonisten HIV-Proteaseinhibitoren hoch dosierte Kortikosteroid-Pulstherapie Protonenpumpenhemmer Grapefruitsaft weitere durch regelmäßige Blutspiegelkontrollen überwacht werden. Die in den ersten drei bis sechs Monaten angestrebten Cyclosporin-A-Talspiegel (Blutentnahme ca. 12 Std. nach letzter Medikamentengabe) liegen bei µg/l, anschließend etwa bei µg/l (2). Ein zusätzliches Monitoring durch Blutspiegel zwei Stunden nach Einnahme (C 2 ) kann im Langzeitverlauf sinnvoll sein (5); Zielspiegel >6 Monate nach Transplantation sind µg/l. Tacrolimus wird initial in einer Dosis von 0,2 0,3 mg/kg KG pro Tag in zwei Einzeldosen verabreicht; die angestrebten Talspiegel liegen in den ersten 3 6 Monaten bei 5 15 µg/l, anschließend bei 5 10 µg/l, 12 Monate nach Transplantation bei ca. 3 8 mg/l in Abhängigkeit vom individuellen immunologischen Risiko (2). Relevante Nebenwirkungen der Calcineurininhibitoren sind insbesondere akute und chronische Nephrotoxizität. Die chronische Nephrotoxizität ist bei systematischen histologischen Untersuchungen in jedem Nierentransplantat nach spätestens 10 Jahren, häufig auch schon im ersten Jahr nach Transplantation zu beobachten (6). Weitere relevante Nebenwirkungen sind: (i) negative Beeinflussung des Glukosestoffwechsels mit einer ca. 4-prozentigen Inzidenz von Diabetes mellitus, der in der Regel nach Dosisreduktion bzw. Absetzen reversibel ist (erhöhtes Risiko unter Tacrolimus), (ii) arterielle Hypertonie, ca. 70% aller nierentransplantierten Kinder und Jugendlichen zeigen im ersten Jahr nach der Transplantation eine therapiepflichtige Hypertension, Wirkstoffe Clarithromycin, Erythromycin, Josamycin Clotrimazol, Fluconazol, Ketoconazol, Itraconazol, Voriconazol Diltiazem, Nicardipin, Nifedipin, Verapamil Ritonavir Omeprazol Naringenin Nefazodon, Danazol, Ethinylestradiol Tab. 1 Inhibitoren des CYP450 3A4-Enzymsystems, die über eine Inhibition des Metabolismus der Calcineurininhibitoren Cyclosporin A und Tacrolimus zu klinisch relevanten Blutspielanstiegen führen (iii) Hyperlipidämie, (iv) Hypertrichose (nur unter Therapie mit Cyclosporin A), (v) Gingivahyperplasie (nur unter Therapie mit Cylcosporin A v. a. in Kombination mit Nifedipin), (vi) Neurotoxizität, die sich häufig als Tremor, selten in Form einer peripheren Neuropathie oder eines Pseudotumor cerebri manifestiert, (vii) distale renal-tubuläre Azidose Typ IV infolge Aldosteronmangels oder häufiger einer Aldosteronresistenz mit konsekutiver Hyponatriämie, Hyperkaliämie und metabolischer Azidose, (viii) renaler Magnesium- und Phosphatverlust, (ix) selten gastrointestinale Nebenwirkungen wie Durchfall. Tab. 2 Induktoren des CYP450 3A4-Enzymsystems, die über eine Induktion des Metabolismus der Calcineurininhibitoren Cyclosporin A und Tacrolimus zu einer klinisch relevanten Erniedrigung der Blutspiegel führen Medikamentengruppe Antibiotika Antiepileptika Hypnotika/Sedativa pflanzliche Wirkstoffe Kortikosteroide in niedriger Dosierung Wirkstoffe Rifampicin Phenytoin Phenobarbital Johanniskraut Calcineurininhibitoren werden hauptsächlich über das Cytochrom P450 3A4-Enzymsystem in der Leber und auch in der Darmwand metabolisiert. Da 50% aller derzeit verfügbaren Medikamente über dieses Enzymsystem metabolisiert werden, besteht ein großes Potenzial für Arzneimittelinteraktionen. Dabei muss prinzipiell zwischen Inhibitoren (Tab. 1) und Induktoren (Tab. 2) des Cytochrom P450 3A4-Enzymsystem unterschieden werden. Für den Kinderarzt wichtige und klinisch relevante Inhibitoren, die zu erheblichen Anstiegen der Cyclosporin-A- oder Tacrolimus-Blutspiegel führen, sind Makrolid-Antibiotika wie Clarithromycin, Erythromycin und Josamycin. Diese Makrolid-Antibiotika dürfen daher nur bei zwingender klinischer Indikation und nach Rücksprache mit dem Transplantationszentrum unter Dosisreduktion und sorgfältiger Blutspiegelkontrolle der Calcineurininhibitoren eingesetzt werden. Auf den Genuss von Grapefruitsaft muss verzichtet werden, da die darin enthaltene Substanz Naringenin, als potenter Inhibitor des Cytochrom P450 3A4-Systems, zu erheblichen Blutspiegelanstiegen der Calcineurininhibitoren führt. Vor jeder neuen Medikation müssen mögliche Wechselwirkungen überprüft und ggf. muss die Dosis angepasst bzw. auf einen anderen Wirkstoff ohne Wechselwirkung zurückgegriffen werden. Mycophenolatmofetil Mycophenolatmofetil (MMF, CellCept ) mit seinem aktiven Metaboliten Mycophenolsäure (MPA) hemmt die Inosinmonophoshatdehydrogenase, das Schlüsselenzym der de novo Purinsynthese in Lymphozyten. Somit werden die Proliferation von T- und B-Lymphozyten, die klonale Expansion und konsekutiv die Antikörperproduktion sowie die Bildung zytotoxischer T-Zellen inhibiert (Abb. 3) (7). Da andere Zellen Purine über alternative Stoffwechselwege generieren können (salvage pathway), hemmt MPA relativ selektiv B- und T-Lymphozyten. Vergleichsstudien von MMF gegenüber Azathioprin bei Erwachsenen und Kindern nach Nierentransplantation haben für MMF ein besseres Wirksamkeits-/Nebenwirkungsprofil ergeben, weshalb MMF inzwischen Azathioprin weitgehend abgelöst hat. Insbesondere hilft MMF, andere Immunsuppressiva wie Calcineurininhibitoren und Steroide einzusparen (7). Die Standarddosis von MMF in Kom-
5 289 Immunsuppressive Therapie nach Nierentransplantation bination mit Cyclosporin A beträgt 1200 mg/m² pro Tag in 2 Einzeldosen, in Kombination mit Tacrolimus 800 mg/m² pro Tag in 2 Einzeldosen. Häufige Nebenwirkungen unter MMF sind gastrointestinale Beschwerden, insbesondere Durchfall. Hier kann eine Dosisreduktion um 30 50% und/oder eine vorübergehende Aufteilung der Tagesdosis auf drei Einzeldosen eine Besserung bringen. Eine weitere mögliche Nebenwirkung von MMF ist das Auftreten einer Leukopenie; bei Leukopenie <4000/ul und/oder Neutropenie <1600/ul wird eine passagere Dosisreduktion um 50% empfohlen, bei einer Leukopenie <2000/ul und/oder Neutropenie <1300/ul ein Pausieren von MMF. Gelegentlich ist eine milde Anämie zu beobachten. Es besteht ein erhöhtes Risiko für CMV-Infektionen und selten Haarausfall. MMF darf nicht in der Schwangerschaft angewendet werden. Um insbesondere in Steroid- oder Calcineurininhibitor-sparenden Regimen eine ausreichende Exposition mit MPA zu dokumentieren, hat sich in vielen Transplantationszentren eine gelegentliche Überwachung der MMF-Therapie mittels Spiegelmessungen des wirksamen Metaboliten MPA bewährt, da bei gleicher Körperoberflächen- oder Gewichts-adaptierter Dosis die MPA-AUC 0 12 um den Faktor 10 variieren kann (7, 8). Die Ziel-Talspiegel sollten zwischen 1,5 und 4,5 mg/l liegen (7, 9). Genauer, aber aufwendiger ist die Erfassung der MPA-Exposition mittels eines Kurzprofils mit Blutabnahmezeiten vor Gabe (C 0 ) sowie 30 min (C 30 ) und 2 Std. (C 2 ) nach Einnahme; die MPA-AUC kann dann mit einem validierten Algorithmus berechnet werden (10). Die angestrebte MPA-AUC liegt bei >40 mg x h/l. Glukokortikoide An Glukokortikoiden kommen insbesondere Methylprednisolon (z. B. Urbason ) oder Predníson (z. B. Decortin ) zum Einsatz. Glukokortikoide wirken antiinflammatorisch und immunsuppressiv (2). Sie hemmen Lymphozytenproliferation und -überleben, inhibieren die Produktion verschiedener Zytokine inklusive Interleukin-2, HLA-DR-Molekülen und Prostaglandinen und hemmen die Chemotaxis und Adhäsion neutrophiler Granulozyten. Die biologische Halbwertszeit von Methylprednisolon oder Prednison liegt bei Std., sodass sie in einer Einzeldosis morgens eingenommen werden. Die erste Dosis wird in der Regel intraoperativ intravenös verabreicht (z. B. 300 mg Methylprednisolon/m² über 30 min). In den ersten 6 Wochen wird die anfängliche orale Dosis von z. B. 48 mg Methylprednisolon/m² pro Tag auf eine Erhaltungsdosis von 3 4 mg Methylprednisolon/m² pro Tag reduziert. Eine Langzeitbehandlung mit Glukokortikoiden führt nahezu regelhaft zu zahlreichen Nebenwirkungen, insbesondere Hemmung des Wachstums, Cushing-Syndrom, arterielle Hypertonie, gestörter Glukosestoffwechsel, Dyslipidämie, Störung des Knochenstoffwechsels bis hin zur aseptischen Knochennekrose, Katarakt, Glaukom, Wundheilungsstörung, Akne, Hypertrichose und psychischen Nebenwirkungen wie Stimmungslabilität, dysphorische, depressive oder aggressive Stimmungslage. Daher wird derzeit in verschiedenen klinischen Studien versucht, Steroide bei stabilen Patienten im Langzeitverlauf auszuschleichen oder nach einer Induktionstherapie mit monoklonalen Antikörpern bereits frühzeitig auf Steroide zu verzichten (11). Individualisierte Immunsuppression Bei der individualisierten Immunsuppression wird versucht, die immunsuppressive Medikation an das individuelle immunologische Risikoprofil des einzelnen Patienten und individuell auftretende Nebenwirkungen der Immunsuppressiva anzupassen. Bei niedrigem immunologischem Risikoprofil (fehlende Abstoßungen, stabile Transplantatfunktion, wenig Mismatches) wird man 6 12 Monate nach Transplantation versuchen, entweder den Calcineurininhibitor wegen seiner bekannten nephrotoxischen und kardiovaskulären Nebenwirkungen zu minimieren oder alternativ die Steroide über 3 Monate auszuschleichen. Letzteres wird im Kindesalter von einigen Zentren bevorzugt, insbesondere wegen des wachstumshemmenden Einflusses der Steroide und des Cushing-Syndroms, aber auch wegen der ophthalmologischen, osteologischen und kardiovaskulären Nebenwirkungen. Bei der Minimierung der Calcineu - rininhibitoren wird die Cyclosporin-A-Dosis auf ca. 3 mg/kg KG pro Tag in zwei Einzeldosen reduziert; der Tal-Blutspiegel sollte dann zwischen ug/l liegen, der Blutspiegel 2 Std. nach Einnahme (C 2 ) bei ca. 400 ug/l. Tacrolimus wird auf Talspiegel zwischen 3 5 ug/l eingestellt. Die Minimierung der Calcineurininhibitoren bzw. das Ausschleichen der Steroide gelingt insbesondere dann, wenn das dritte Immunsuppressivum MMF in der Standarddosis verabreicht werden kann und eine ausreichende Exposition durch Spiegelmessungen dokumentiert ist. Diagnose und Therapie von Rejektionen Laborchemisch zeigen sich Rejektionen durch eine akute oder schleichende Verschlechterung der Transplantatfunktion, die durch regelmäßige Bestimmung des Serumkreatinins überwacht wird, gelegentlich auch durch eine neu aufgetretene Proteinurie und/oder Anstieg des Blutdruckes. Die früher beobachteten klinischen Zeichen einer akuten Rejektion, wie Schmerzen in der Transplantatloge oder Fieber, sind durch den heutzutage üblichen Einsatz potenterer und spezifischerer Immunsuppressiva sehr selten geworden. Dopplersonografisch lässt sich gelegentlich ein Anstieg der Resistance-Indizes allerdings als unspezifisches Zeichen dokumentieren. Heutzutage sollte bei Verdacht auf Rejektion in jedem Fall eine Transplantatbiopsie durchgeführt werden, um die Diagnose zu sichern und die Art der Rejektion nosologisch exakt einzuordnen; hierzu kommt die Klassifikation nach Banff 2005 zur Anwendung. Eine klare Diagnostik durch eine Transplantatnierenbiopsie trägt nicht zuletzt auch dazu bei, dem Patienten eine möglicherweise unnötige und potenziell belastende Antirejektionstherapie zu ersparen. Differenzialdiagnos-
6 290 Rieger, Tönshoff tisch müssen vor Biopsie andere Ursachen einer Transplantatfunktionsverschlechterung, wie Harntransportstörung, Nierenarterienstenose, Nierengefäßthrombose, urodynamisch oder hämodynamisch relevante Lymphozele, Infektionen insbesondere bakterielle Pyelonephritis und Polyoma- BK-Nephropathie, ausgeschlossen werden. Andere Differenzialdiagnosen, wie chronische Calcineurininhibitor-induzierte Nephrotoxizität, vorbestehende spenderbedingte Arteriosklerose oder ein Rezidiv der Grundkrankheit, lassen sich ebenfalls nur histologisch klären. Akute T-Zell-vermittelte interstitielle Rejektionen oder die Transplantatfunktion beeinträchtigende Borderline-Veränderungen werden in der Regel erfolgreich mittels einer hoch dosierten Methylprednisolonstoßtherapie behandelt, z. B mg Methylprednisolon/m² pro Tag über 30 min intravenös an vier aufeinanderfolgenden Tagen; anschließend werden die Steroide langsam über 3 Wochen auf die übliche Erhaltungsdosis von 3 4 mg Methylprednisolon/m² pro Tag reduziert. Bei der seltenen steroidresistenten Rejektion erfolgt entweder eine Umstellung auf Tacrolimus, ein Anheben der Tacrolimus-Zielspiegel auf 15 µg/l für 4 Wochen oder selten eine Therapie mit einem Lymphozyten-depletierenden Antikörper wie Thymoglobin. Es sollte stets versucht werden, die Ursache für eine Rejektion (z. B. immunsuppressive Lücke durch Unter- oder Fehldosierung, mangelnde Resorption bei Gastroenteritis, Non-Compliance) zu eruieren, wobei einschränkend anzumerken ist, dass auch bei regelmäßiger Einnahme der Medikamente und sorgfältiger Führung der Patienten ein ca. 15-prozentiges Risiko für eine akute Rejektion in den ersten 6 Monaten nach Transplantation nicht zu vermeiden ist. Im Anschluß an eine Rejektionstherapie muss im Sinne einer Metaphylaxe für einige Monate eine intensiviertere Basisimmunsuppression erfolgen zur Vermeidung von Rezidiven. Bei akuter oder chronischer humoraler Rejektion kommen antihumorale Protokolle mit Plasmapherese, hoch dosiertem intravenösem Immunglobulin G und dem monoklonalen Anti-B-Zell-Antikörper Rituximab zum Einsatz. Prophylaxe opportunistischer Infektionen Nach Transplantation sind unter medikamentöser Immunsuppression Infektionen mit opportunistischen Erregern gefürchtet, insbesondere eine Cytomegalovirus (CMV)-Infektion als primäre Infektion oder Reaktivierung und eine primäre Epstein- Barr-Virus (EBV)-Infektion. Eine CMV-Infektion kann klinisch asymptomatisch verlaufen, sich als grippaler Infekt mit Krankheitsgefühl, Fieber und Leukopenie manifestieren (CMV-Syndrom) oder selten zu schweren, potenziell lebensbedrohlichen Organmanifestationen führen wie interstitielle Pneumonie, Hepatitis oder Gastroenterokolitis. Das Risiko für eine aktive CMV- Infektion ist bei CMV-seropositivem Spender und negativem Empfänger am größten (20-fach erhöhtes Risiko) (13). Neben den direkten Auswirkungen einer CMV-Infektion sind sogenannte indirekte Effekte, beruhend auf einer niedrigen viralen Replikation über einen längeren Zeitraum, zu berücksichtigen (13); dazu gehören gesteigerte Transplantatabstoßungsrate, verminderte Transplantat- und Patientenüberlebensrate, erhöhtes Risiko für weitere opportunistische Infektionen und Malignome sowie erhöhte kardiovaskuläre Morbidität. Nach den Empfehlungen verschiedener Fachgesellschaften sollte daher bei CMV-seropositivem Spenderorgan unabhängig vom Serostatus des Empfängers eine medikamentöse Prophylaxe mit Valganciclovir (Valcyte ) in den ersten drei Monaten nach Transplantation erfolgen. Da die Erfahrungen mit diesem Medikament im Kindesalter jedoch noch begrenzt sind, sollte die Behandlung von einem in der Transplantationsmedizin erfahrenen Kinderarzt geführt werden. Die anfängliche Valganciclovir-Dosis kann nach der Formel: mg Tagesdosis = 7 x Körperoberfläche (m²) x Kreatininclearance (ml/min/1,73 m²) berechnet werden. Die Dosierung muss streng an die Nierenfunktion angepasst und bei möglichen Nebenwirkungen, insbesondere Leukopenie, reduziert werden. Da die Dosierungsempfehlungen für Valganciclovir für das Kindesalter noch vorläufig sind, besteht die Möglichkeit, über ein therapeutisches Drug-Monitoring eine mögliche Überdosierung frühzeitig zu erkennen. Die für die Umsetzung erforderlichen logistischen Details sind der Internet-Plattform zu entnehmen; diese Plattform ermöglicht auch eine systematische Erfassung der Behandlungserfahrungen im Sinne eines Registers. Die Chemoprophylaxe mit (Val)Ganciclovir senkt auch deutlich das Risiko für die Entwicklung einer PTLD bei primärer EBV-Infektion (14). Zur Prophylaxe der gefürchteten Pneumocystis-jirovecii-Pneumonie wird in den ersten 6 Monaten nach Transplantation eine Chemoprophylaxe mit Trimethoprim-Sulfamethoxazol (TMP-SMX) durchgeführt, die empfohlene Dosis beträgt bei einem Alter <13 Jahre 150 mg TMP/m² pro Tag mg SMX/m² pro Tag in 2 Einzeldosen, bei einem Alter >13 Jahre 160 mg TMP mg SMX in einer Einzeldosis pro Tag jeweils 3-mal wöchentlich an alternierenden Tagen. Bei einer GFR von ml/ min/1,73 m² muss die Dosis halbiert, bei <15 ml/min/1,73 m² abgesetzt werden. Auch nach Therapie einer akuten Rejektion mit Methylprednisolon-Pulsen oder Rituximab sollte für 4 Monate eine Chemoprophylaxe mit TMP-SMX erfolgen. Eine weitere opportunistische Infektion mit klinischer Relevanz ist die Polyoma- BK-Nephropathie, die sich klinisch als akute oder schleichende Transplantatfunktionsverschlechterung bis hin zum Transplantatverlust manifestieren kann (16). Zum Screening erfolgt in den ersten zwei Jahren nach Transplantation 3-monatlich, dann bis 5 Jahre nach Transplantation jährlich sowie zusätzlich bei unklarer Transplantatfunktionsverschlechterung der Nachweis von Polyoma-BK-Virus im Urin mittels der Polymerase-Kettenreaktion, bei erhöhten Werten auch im Blut. Bei drohender Polyoma- BK-Nephropathie muss die medikamentöse Immunsuppression reduziert werden; bei manifester Erkrankung ( 10 7 Kopien im Urin und 10 4 Kopien im Blut) ist die Immunsuppression weiter zu minimieren. Nachsorge Für den Erfolg einer Nierentransplantation ist nicht zuletzt eine intensive Nachsorge in
7 291 Immunsuppressive Therapie nach Nierentransplantation speziellen pädiatrischen Transplantationseinrichtungen in Zusammenarbeit mit dem betreuenden Kinderarzt oder Hausarzt entscheidend. Es ist empfehlenswert, bestimmte Untersuchungen in regelmäßigen Abständen routinemäßig durchzuführen, um Komplikationen frühzeitig zu erfassen. Ein wichtiger Punkt ist auch die Überprüfung der Medikamenten-Compliance insbesondere bei jugendlichen Patienten. Neben den medizinischen Problemen müssen auch psychosoziale Aspekte für eine umfassende familiäre, schulische und berufliche Rehabilitation adäquat berücksichtigt werden. Literatur 1. McDonald SP, Craig JC, Australian and New Zealand Paediatric Nephrology Association. Longterm survival of children with end-stage renal disease. N Engl J Med 2004; 350: Tönshoff B, Melk A. Immunosuppression in Pediatric Kidney Transplantation. In: Geary D, Schaefer F (eds). Comprehensive Pediatric Nephrology. Elsevier 2008, im Druck. 3. Webster AC, Woodroffe RC, Taylor RS et al. Tacrolimus versus ciclosporin as primary immunosuppression for kidney transplant recipients: meta-analysis and meta-regression of randomised trial data. BMJ 2005; 331: Filler G, Webb NJ, Milford DV et al. Four-year data after pediatric renal transplantation: a randomized trial of tacrolimus vs. cyclosporin microemulsion. Pediatr Transplant 2005; 9: Weber LT, Armstrong VW, Shipkova M et al. Cyclosporin A absorption profiles in pediatric renal transplant recipients predict the risk of acute rejection. Ther Drug Monit 2004; 26: Nankivell BJ, Borrows RJ, Fung CL et al. The natural history of chronic allograft nephropathy. N Engl J Med 2003; 349: Tönshoff B, Weber LT, Höcker B et al. Der Stellenwert des Immunsuppressivums Mycophenolatmofetil bei pädiatrischen Nierentransplantatempfängern. Transplantationsmedizin 2004; 16: Weber LT, Shipkova M, Armstrong VW et al. The pharmacokinetic-pharmacodynamic relationship for total and free mycophenolic Acid in pediatric renal transplant recipients: a report of the german study group on mycophenolate mofetil therapy. J Am Soc Nephrol 2002; 13: van Gelder T, Le Meur Y, Shaw LM et al. Therapeutic drug monitoring of mycophenolate mofetil in transplantation. Ther Drug Monit 2006; 28: Weber LT, Hoecker B, Armstrong VW et al.validation of an abbreviated pharmacokinetic profile for the estimation of mycophenolic acid exposure in pediatric renal transplant recipients. Ther Drug Monit 2006; 28: Tönshoff B, Höcker B, Weber LT. Steroid withdrawal in pediatric and adult renal transplant recipients. Pediatr Nephrol 2005; 20: Solez K, Colvin RB, Racusen LC et al. Banff '05 Meeting Report: differential diagnosis of chronic allograft injury and elimination of chronic allograft nephropathy ('CAN'). Am J Transplant 2007; 7: Fishman JA, Emery V, Freeman R et al. Cytomegalovirus in transplantation challenging the status quo. Clin Transplant 2007; 21: Funch DP, Walker AM, Schneider G et al. Ganciclovir and acyclovir reduce the risk of post-transplant lymphoproliferative disorder in renal transplant recipients. Am J Transplant 2005; 5: Opelz G, Daniel V, Naujokat C et al. Effect of cytomegalovirus prophylaxis with immunoglobulin or with antiviral drugs on post-transplant non- Hodgkin lymphoma: a multicentre retrospective analysis. Lancet Oncol 2007; 8: Acott PD, Hirsch HH. BK virus infection, replication, and diseases in pediatric kidney transplantation. Pediatr Nephrol 2007; 22: Korrespondenzadresse: Prof. Dr. med. Burkhard Tönshoff Klinik Kinderheilkunde I Zentrum für Kinder- und Jugendmedizin des Universitätsklinikums Im Neuenheimer Feld Heidelberg Tel.: / Fax: / Burkhard.Toenshoff@med.uni-heidelberg.de
Besonderheiten der Transplantation bei Kindern
 Besonderheiten der Transplantation bei Kindern native kidney transplant vascular anastomosis Lutz T. Weber anastomosis of ureter to bladder NTx in Deutschland 2006: 2776 QuaSi-Niere 2006/2007 Graft
Besonderheiten der Transplantation bei Kindern native kidney transplant vascular anastomosis Lutz T. Weber anastomosis of ureter to bladder NTx in Deutschland 2006: 2776 QuaSi-Niere 2006/2007 Graft
Informationsbroschüre zur ABO-inkompatiblen Nierenlebend-Transplantation am Transplantationszentrum Freiburg
 Informationsbroschüre zur -inkompatiblen Nierenlebend-Transplantation am Transplantationszentrum Freiburg Das Freiburger Transplantationszentrum hat eine lange Erfahrung in der Durchführung von Nierenlebend-Transplantationen.
Informationsbroschüre zur -inkompatiblen Nierenlebend-Transplantation am Transplantationszentrum Freiburg Das Freiburger Transplantationszentrum hat eine lange Erfahrung in der Durchführung von Nierenlebend-Transplantationen.
Warum noch eine Pille mehr? Patienteninformationstag 22. Juni 2013, Sabine Gerull, Universitätsspital Basel
 Warum noch eine Pille mehr? Patienteninformationstag 22. Juni 2013, Sabine Gerull, Universitätsspital Basel Agenda Die wichtigsten Medikamente Indikation, Dauer, Dosis Nebenwirkungen / Wechselwirkungen
Warum noch eine Pille mehr? Patienteninformationstag 22. Juni 2013, Sabine Gerull, Universitätsspital Basel Agenda Die wichtigsten Medikamente Indikation, Dauer, Dosis Nebenwirkungen / Wechselwirkungen
INHALTSVERZEICHNIS.
 INHALTSVERZEICHNIS 1. Einleitung 1 1.1. Geschichte der Nierentransplantation 1 1.2. Geschichte von Ciclosporin 3 1.3. Nomenklatur von Ciclosporin ' 4 1.4. Ciclosporin: chemische Struktur, physikalische
INHALTSVERZEICHNIS 1. Einleitung 1 1.1. Geschichte der Nierentransplantation 1 1.2. Geschichte von Ciclosporin 3 1.3. Nomenklatur von Ciclosporin ' 4 1.4. Ciclosporin: chemische Struktur, physikalische
Immunsuppressive Therapie nach Lebertransplantation. Familientag 23.08.2015 Bianca Hegen
 Immunsuppressive Therapie nach Lebertransplantation Familientag 23.08.2015 Bianca Hegen Überblick Was passiert nach der Transplantation? Wie funktioniert das Immunsystem? Wie wird einer Abstoßung vorgebeugt?
Immunsuppressive Therapie nach Lebertransplantation Familientag 23.08.2015 Bianca Hegen Überblick Was passiert nach der Transplantation? Wie funktioniert das Immunsystem? Wie wird einer Abstoßung vorgebeugt?
Sachverzeichnis. Stypmann J. Everolimus 80 Fragen zur Anwendung nach Herztransplantation (ISBN 9783131473820), 2013 Georg Thieme Verlag KG
 120 Sachverzeichnis A A2310-Studie 6 Abstoßung, rekurrierende zelluläre 62 f Ciclosporin-Spiegel 12 CMV-Infektion 27ff Design 12 Endpunkte 11 Ergebnis nach 2 Jahren 73ff Everolimus-CNI-Kombination 18f
120 Sachverzeichnis A A2310-Studie 6 Abstoßung, rekurrierende zelluläre 62 f Ciclosporin-Spiegel 12 CMV-Infektion 27ff Design 12 Endpunkte 11 Ergebnis nach 2 Jahren 73ff Everolimus-CNI-Kombination 18f
Pharmakokinetik der Immunsuppressiva Rainer Wacke
 Pharmakokinetik der Immunsuppressiva Rainer Wacke Institut für Klinische Pharmakologie im Zentrum für Pharmakologie und Toxikologie der Rostock, 22.11.2014 2 Critical Dose Drugs Therapie incl. Kontrolle
Pharmakokinetik der Immunsuppressiva Rainer Wacke Institut für Klinische Pharmakologie im Zentrum für Pharmakologie und Toxikologie der Rostock, 22.11.2014 2 Critical Dose Drugs Therapie incl. Kontrolle
Infektionsmonitorings
 Dr. J. Mihm, Klinik für Innere Medizin IV Klinische Bedeutung des Infektionsmonitorings 23. JAHRESTAGUNG des Arbeitskreises Nierentransplantation der Deutschen Gesellschaft für Urologie e.v. Infektionsmonitoring
Dr. J. Mihm, Klinik für Innere Medizin IV Klinische Bedeutung des Infektionsmonitorings 23. JAHRESTAGUNG des Arbeitskreises Nierentransplantation der Deutschen Gesellschaft für Urologie e.v. Infektionsmonitoring
Nierentransplantation
 Nierentransplantation Stefan Schaub Transplantation Immunology and Nephrology stefan.schaub@usb.ch Agenda 1) Vorteile der Nierentransplantation 2) Ergebnisse der Nierentransplantation 3) Indikation und
Nierentransplantation Stefan Schaub Transplantation Immunology and Nephrology stefan.schaub@usb.ch Agenda 1) Vorteile der Nierentransplantation 2) Ergebnisse der Nierentransplantation 3) Indikation und
Ciclosporin Bedeutung für Transplantationsmedizin
 Ciclosporin Bedeutung für Transplantationsmedizin Stefan Janik Wien 27.1.14 Tolypocladium inflatum = Schlauchpilz 1970 1976 Ciclosporin A Jean Francois Borel Vergleicht man die Immunantwort mit beißenden
Ciclosporin Bedeutung für Transplantationsmedizin Stefan Janik Wien 27.1.14 Tolypocladium inflatum = Schlauchpilz 1970 1976 Ciclosporin A Jean Francois Borel Vergleicht man die Immunantwort mit beißenden
Betreuung nach Herztransplantation
 Betreuung nach Herztransplantation Dr. med. Michele Martinelli Universitätsklinik für Kardiologie Inselspital Bern Universitätskliniken für Kardiologie Inselspital Bern Informationen für das tägliche Leben
Betreuung nach Herztransplantation Dr. med. Michele Martinelli Universitätsklinik für Kardiologie Inselspital Bern Universitätskliniken für Kardiologie Inselspital Bern Informationen für das tägliche Leben
Immunologische Aspekte der Nierentransplantation ABO-inkompatible Nierentransplantation. Patricia Hirt-Minkowski
 Immunologische Aspekte der Nierentransplantation ABO-inkompatible Nierentransplantation Patricia Hirt-Minkowski Klinik für Transplantationsimmunologie und Nephrologie Universitätsspital Basel Inhalt Highlights
Immunologische Aspekte der Nierentransplantation ABO-inkompatible Nierentransplantation Patricia Hirt-Minkowski Klinik für Transplantationsimmunologie und Nephrologie Universitätsspital Basel Inhalt Highlights
Nierenversagen: Dialyse oder Transplantation?
 Nierenversagen: Dialyse oder Transplantation? Priv.-Doz. Dr. med. Anna Mitchell Med. Klinik I Marienhospital Herne Projekt neues Leben: Organtransplantation 2012 WAZ-Nachtforum Medizin 21.6.2012 1 Patienten
Nierenversagen: Dialyse oder Transplantation? Priv.-Doz. Dr. med. Anna Mitchell Med. Klinik I Marienhospital Herne Projekt neues Leben: Organtransplantation 2012 WAZ-Nachtforum Medizin 21.6.2012 1 Patienten
Hämaturie, Proteinurie und Niereninsuffizienz...
 Fallvorstellung Nephrologie Hämaturie, Proteinurie und Niereninsuffizienz... Georg Georges Fall 1 22jähriger BWL-Student Praktikum in Singapur Routineuntersuchung: Mikrohämaturie + Proteinurie Vorstellung
Fallvorstellung Nephrologie Hämaturie, Proteinurie und Niereninsuffizienz... Georg Georges Fall 1 22jähriger BWL-Student Praktikum in Singapur Routineuntersuchung: Mikrohämaturie + Proteinurie Vorstellung
H.-J. Müller Klinikum Fulda gag Medizinische Klinik III
 Haben die Immunsuppressiva das Immunsystem sicher im Griff? H.-J. Müller Klinikum Fulda gag Medizinische Klinik III 1 Im Prinzip ja, aber... 2 Immunsystem Immunkompetente Zellen (weiße Blutkörperchen)
Haben die Immunsuppressiva das Immunsystem sicher im Griff? H.-J. Müller Klinikum Fulda gag Medizinische Klinik III 1 Im Prinzip ja, aber... 2 Immunsystem Immunkompetente Zellen (weiße Blutkörperchen)
Merkblatt zur Nachsorge von lebertransplantierten Patienten
 Ambulanzzentrum des UKE GmbH (MVZ) MVZ Fachbereich Lebertransplantation Frau Prof. Dr. Martina Sterneck Ärztliche Leitung Telefon: +49 (0) 40 7410-27908 Fax: +49 (0) 40 7410-40100 Sekretariat: Telefon:
Ambulanzzentrum des UKE GmbH (MVZ) MVZ Fachbereich Lebertransplantation Frau Prof. Dr. Martina Sterneck Ärztliche Leitung Telefon: +49 (0) 40 7410-27908 Fax: +49 (0) 40 7410-40100 Sekretariat: Telefon:
DIE BLUTGRUPPENÜBERSCHREITENDE NIERENTRANSPLANTATION
 DIE BLUTGRUPPENÜBERSCHREITENDE NIERENTRANSPLANTATION M. Dickenmann Transplantationsimmunologie und Nephrologie Universitätsspital Basel Blut Blutgruppen und Blutgruppen Antikörper Karl Landsteiner, 1868-1943
DIE BLUTGRUPPENÜBERSCHREITENDE NIERENTRANSPLANTATION M. Dickenmann Transplantationsimmunologie und Nephrologie Universitätsspital Basel Blut Blutgruppen und Blutgruppen Antikörper Karl Landsteiner, 1868-1943
Sexualität nach Nierentransplantation
 Sexualität nach Nierentransplantation Prof. Dr. Thomas Steiner HELIOS Klinikum Erfurt Symposium 25 Jahre Transplantationszentrum Stuttgart 21.05.2011, Rathaus der Landeshauptstadt Stuttgart Allgemeines
Sexualität nach Nierentransplantation Prof. Dr. Thomas Steiner HELIOS Klinikum Erfurt Symposium 25 Jahre Transplantationszentrum Stuttgart 21.05.2011, Rathaus der Landeshauptstadt Stuttgart Allgemeines
Transplantationszentrum Stuttgart Jahresbericht 2011. Dr. med. Jens Wilhelm Klinik für Nieren und Hochdruckkrankheiten Stuttgart
 Transplantationszentrum Stuttgart Jahresbericht 2011 Dr. med. Jens Wilhelm Klinik für Nieren und Hochdruckkrankheiten Stuttgart Organspende 2011 Jahresbericht 2011 Leistungen des Transplantationszentrums
Transplantationszentrum Stuttgart Jahresbericht 2011 Dr. med. Jens Wilhelm Klinik für Nieren und Hochdruckkrankheiten Stuttgart Organspende 2011 Jahresbericht 2011 Leistungen des Transplantationszentrums
Nierentransplantation individualisierte immunsuppressive Konzepte im Visier
 2010, 22. Jahrg., S. 99 B. Suwelack, V. Malyar, S. Reierman, H. Wolters, H. Pavenstädt, U. Hillebrand Nierentransplantation individualisierte immunsuppressive Konzepte im Visier Während früher darum gekämpft
2010, 22. Jahrg., S. 99 B. Suwelack, V. Malyar, S. Reierman, H. Wolters, H. Pavenstädt, U. Hillebrand Nierentransplantation individualisierte immunsuppressive Konzepte im Visier Während früher darum gekämpft
Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie
 GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
Dialyse und Transplantation. Nephrologie / Transplantationsmedizin isabelle.binet@kssg.ch
 Dialyse und Transplantation Nephrologie / Transplantationsmedizin isabelle.binet@kssg.ch Was sind die Optionen? Dialyse vs Transplantation Peritonealdialyse Hämodialyse Nierentransplantation Was sind die
Dialyse und Transplantation Nephrologie / Transplantationsmedizin isabelle.binet@kssg.ch Was sind die Optionen? Dialyse vs Transplantation Peritonealdialyse Hämodialyse Nierentransplantation Was sind die
Familienplanung und Sexualität nach Transplantation: Schwangerschaften nach Transplantation
 6.Symposium für Transplantierte 14. März 2009 Inselspital Bern Familienplanung und Sexualität nach Transplantation: Schwangerschaften nach Transplantation PD Dr.med. Luigi Raio Universitätsfrauenklinik
6.Symposium für Transplantierte 14. März 2009 Inselspital Bern Familienplanung und Sexualität nach Transplantation: Schwangerschaften nach Transplantation PD Dr.med. Luigi Raio Universitätsfrauenklinik
Target-Therapie mit dem mtor-inhibitor Temsirolimus (Torisel )
 212 Kapitel Nierentumor.2 Erstlinientherapie bei Poor-risk-Patienten.2.1 Target-Therapie mit dem mtor-inhibitor Temsirolimus (Torisel ) Target-Therapie mit dem mtor-inhibitor Temsirolimus (Torisel ) Wochenschema
212 Kapitel Nierentumor.2 Erstlinientherapie bei Poor-risk-Patienten.2.1 Target-Therapie mit dem mtor-inhibitor Temsirolimus (Torisel ) Target-Therapie mit dem mtor-inhibitor Temsirolimus (Torisel ) Wochenschema
GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2. Δ Serum Kreatinin Anstieg > 50% Niereninsuffizienz ja oder nein? Wie heisst der Referent?
 Quelle: youtube.com Wie heisst der Referent? Niereninsuffizienz ja oder nein? GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2 Soll man die Kreatinin Clearance messen oder berechnen?? Δ Serum Kreatinin Anstieg
Quelle: youtube.com Wie heisst der Referent? Niereninsuffizienz ja oder nein? GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2 Soll man die Kreatinin Clearance messen oder berechnen?? Δ Serum Kreatinin Anstieg
Nierenschäden unter immunsuppressiver Therapie Referent: Dr. Georg Galvan
 Nierenschäden unter immunsuppressiver Therapie Referent: Dr. Georg Galvan Ein kurzer Blick in die Geschichte der Transplantation. 1902 A. Carrel & E. Ullmann: Entwicklung der Gefäßnaht und erste Transplantation
Nierenschäden unter immunsuppressiver Therapie Referent: Dr. Georg Galvan Ein kurzer Blick in die Geschichte der Transplantation. 1902 A. Carrel & E. Ullmann: Entwicklung der Gefäßnaht und erste Transplantation
Anhang III. Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen
 Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart
 Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Diagnostik und Behandlung des Morbus Crohn nach SONIC. PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster
 Diagnostik und Behandlung des Morbus Crohn nach SONIC PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster Klinische Wirkung von anti-tnf Der erste Fall 12 jährige Patientin
Diagnostik und Behandlung des Morbus Crohn nach SONIC PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster Klinische Wirkung von anti-tnf Der erste Fall 12 jährige Patientin
Immunsuppressiva. 5. Summerschool Transplantationsnephrologie. Lutz Renders Universitätsklinikum S-H. Campus Kiel
 5. Summerschool Transplantationsnephrologie Immunsuppressiva Lutz Renders Universitätsklinikum S-H Campus Kiel Immunsuppressiva Medikamentengruppen/ Therapieschemata Pharmakokinetik Wichtige Nebenwirkungen
5. Summerschool Transplantationsnephrologie Immunsuppressiva Lutz Renders Universitätsklinikum S-H Campus Kiel Immunsuppressiva Medikamentengruppen/ Therapieschemata Pharmakokinetik Wichtige Nebenwirkungen
Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse
 Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse M. Liebetrau - Blankenhain Helios Klinik Blankenhain Akutes Nierenversagen und chronische Nierenerkrankung in Industrienationen
Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse M. Liebetrau - Blankenhain Helios Klinik Blankenhain Akutes Nierenversagen und chronische Nierenerkrankung in Industrienationen
Merkblatt zur Nachsorge von lebertransplantierten Patienten. Bei Fragen wenden Sie sich jederzeit gerne an unsere Arzt-Hotline: 040/ 7410-23409
 Ambulanzzentrum des UKE GmbH Bereich Lebertransplantation Ärztliche Leitung Frau Prof. Dr. M. Sterneck Martinistraße 52 20246 Hamburg Telefon: (040) 7410-27908 Telefax: (040) 7410-40028 www.uke.uni-hamburg.de
Ambulanzzentrum des UKE GmbH Bereich Lebertransplantation Ärztliche Leitung Frau Prof. Dr. M. Sterneck Martinistraße 52 20246 Hamburg Telefon: (040) 7410-27908 Telefax: (040) 7410-40028 www.uke.uni-hamburg.de
Kinderwunsch aus nephrologischer Sicht. Dr. Klemens Budde Charité, Berlin
 Kinderwunsch aus nephrologischer Sicht Dr. Klemens Budde Charité, Berlin Das Ziel: Niereninsuffizienz und Schwangerschaft 1. chron. Niereninsuffizienz 2. Dialyse Hämodialyse Peritonealdialyse 2. Nierentransplantation
Kinderwunsch aus nephrologischer Sicht Dr. Klemens Budde Charité, Berlin Das Ziel: Niereninsuffizienz und Schwangerschaft 1. chron. Niereninsuffizienz 2. Dialyse Hämodialyse Peritonealdialyse 2. Nierentransplantation
Allgemeine Informationen zur Lebertransplantation im Kindesalter
 Allgemeine Informationen zur Lebertransplantation im Kindesalter Bei der Lebertransplantation wird dem Empfänger im Regelfall immer die gesamte Leber entfernt. Das transplantierte Organ kann dagegen entweder
Allgemeine Informationen zur Lebertransplantation im Kindesalter Bei der Lebertransplantation wird dem Empfänger im Regelfall immer die gesamte Leber entfernt. Das transplantierte Organ kann dagegen entweder
Abklärung Niereninsuffizienz
 1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
Prof. Dr. med. Andreas Kribben
 Sektorenübergreifende Qualitätssicherung aus der Sicht der Deutschen Gesellschaft für Nephrologie (DGfN) Prof. Dr. med. Andreas Kribben Vizepräsident der DGfN Scoping-Workshop zum Thema Nierenersatztherapie
Sektorenübergreifende Qualitätssicherung aus der Sicht der Deutschen Gesellschaft für Nephrologie (DGfN) Prof. Dr. med. Andreas Kribben Vizepräsident der DGfN Scoping-Workshop zum Thema Nierenersatztherapie
Therapeutisches Drug Monitoring bei Antiepileptika
 Therapeutisches Drug Monitoring bei Antiepileptika Prof. Dr. med. Gerd Mikus Abteilung Innere Medizin VI Klinische Pharmakologie und Pharmakoepidemiologie Universitätsklinikum Heidelberg gerd.mikus@med.uni-heidelberg.de
Therapeutisches Drug Monitoring bei Antiepileptika Prof. Dr. med. Gerd Mikus Abteilung Innere Medizin VI Klinische Pharmakologie und Pharmakoepidemiologie Universitätsklinikum Heidelberg gerd.mikus@med.uni-heidelberg.de
Aktuelles aus der Herztransplantation. Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg
 Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Neue Immunsuppressiva
 Neue Immunsuppressiva Lutz Renders Universitätsklinikum Schleswig-Holstein, Campus Kiel Klinik für Nieren- und Hochdruckkrankheiten Neue Immunsuppressiva in der Entwicklung aktuelle Studien, Konsequenzen?
Neue Immunsuppressiva Lutz Renders Universitätsklinikum Schleswig-Holstein, Campus Kiel Klinik für Nieren- und Hochdruckkrankheiten Neue Immunsuppressiva in der Entwicklung aktuelle Studien, Konsequenzen?
- Immunsuppressiva - ein kleiner Überblick. Pneumologie Allergologie Dr. med C. v. Mallinckrodt
 - Immunsuppressiva - ein kleiner Überblick Pneumologie Allergologie Dr. med C. v. Mallinckrodt 1. Einleitung: Die meisten Studien beziehen sich auf Nieren Leber oder Pankreastransplantationen und weniger
- Immunsuppressiva - ein kleiner Überblick Pneumologie Allergologie Dr. med C. v. Mallinckrodt 1. Einleitung: Die meisten Studien beziehen sich auf Nieren Leber oder Pankreastransplantationen und weniger
Herausforderungen der kombinierten Transplantation von Leber und Niere
 Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Immunsuppression 2011: Was gibt es Neues?
 Immunsuppression 2011: Was gibt es Neues? Dr. K. Lopau Abteilung Nephrologie / Transplantationszentrum Medizinische Klinik und Poliklinik I Universitätsklinik Würzburg Was ist das Immunsystem? Warum muss
Immunsuppression 2011: Was gibt es Neues? Dr. K. Lopau Abteilung Nephrologie / Transplantationszentrum Medizinische Klinik und Poliklinik I Universitätsklinik Würzburg Was ist das Immunsystem? Warum muss
Terminale Niereninsuffizienz
 Terminale Niereninsuffizienz 1 Fallbeispiel 69 Jahre alter Patient, allein stehend, im Pflegeheim, bettlägerig, dementielles Syndrom, keine Angehörigen Bekannte chronisch progrediente Niereninsuffizienz
Terminale Niereninsuffizienz 1 Fallbeispiel 69 Jahre alter Patient, allein stehend, im Pflegeheim, bettlägerig, dementielles Syndrom, keine Angehörigen Bekannte chronisch progrediente Niereninsuffizienz
Die Nierentransplantation Voraussetzung, Verfahren, Risiken, Erfolge. Peter Weithofer. Weimar, 01.12.2012
 Zertifiziert nach KTQ, DIN EN ISO 9001, 14001 Die Nierentransplantation Voraussetzung, Verfahren, Risiken, Erfolge. Weimar, 01.12.2012 Eine Einrichtung der Peter Weithofer Arbeiterwohlfahrt Gesundheitsdienste
Zertifiziert nach KTQ, DIN EN ISO 9001, 14001 Die Nierentransplantation Voraussetzung, Verfahren, Risiken, Erfolge. Weimar, 01.12.2012 Eine Einrichtung der Peter Weithofer Arbeiterwohlfahrt Gesundheitsdienste
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Die Transplantation. Dr. med. Michael Bartels Universität Leipzig
 Die Transplantation Dr. med. Michael Bartels Universität Leipzig Voraussetzungen Grundsätzlich alle Patienten mit dialysepflichtiger Niereninsuffizienz Ausschluss von Kontraindikationen Schwere Begleiterkrankungen
Die Transplantation Dr. med. Michael Bartels Universität Leipzig Voraussetzungen Grundsätzlich alle Patienten mit dialysepflichtiger Niereninsuffizienz Ausschluss von Kontraindikationen Schwere Begleiterkrankungen
Jahre Tx-Zentrum Stuttgart Organverteilung durch Eurotransplant Wie funktioniert das? Ist es gerecht?
 21.05.2011 25 Jahre Tx-Zentrum Stuttgart Organverteilung durch Eurotransplant Wie funktioniert das? Ist es gerecht? Bernhard Banas Klinik und Poliklinik für Innere Medizin II Nephrologie/Transplantation
21.05.2011 25 Jahre Tx-Zentrum Stuttgart Organverteilung durch Eurotransplant Wie funktioniert das? Ist es gerecht? Bernhard Banas Klinik und Poliklinik für Innere Medizin II Nephrologie/Transplantation
Aktuelles aus der Nierentransplantation
 Aktuelles aus der Nierentransplantation Prof. Thomas Fehr Klinik für Nephrologie Universitätsspital Zürich Transplantationszahlen in der Schweiz Quelle: Swisstransplant Jahresbericht 2011 Mittlere Wartezeit
Aktuelles aus der Nierentransplantation Prof. Thomas Fehr Klinik für Nephrologie Universitätsspital Zürich Transplantationszahlen in der Schweiz Quelle: Swisstransplant Jahresbericht 2011 Mittlere Wartezeit
Impfungen bei Mukoviszidose. Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main
 Impfungen bei Mukoviszidose Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main Viele Untersuchungen haben gezeigt, daß CF- Patienten eine Gesunden vergleichbare
Impfungen bei Mukoviszidose Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main Viele Untersuchungen haben gezeigt, daß CF- Patienten eine Gesunden vergleichbare
Wintersemester 2012 / 13 - Thema Nieren und Harnwege Teil IV
 Wintersemester 2012 / 13 - Thema Nieren und Harnwege Teil IV Nierenersatz- Therapie Nierenersatz-Therapie Dialyse Peritoneal-Dialyse Hämodialyse Nierentransplantation Nieren- Transplantation Nieren-Transplantation
Wintersemester 2012 / 13 - Thema Nieren und Harnwege Teil IV Nierenersatz- Therapie Nierenersatz-Therapie Dialyse Peritoneal-Dialyse Hämodialyse Nierentransplantation Nieren- Transplantation Nieren-Transplantation
Transplantatvaskulopathie Prävention und Therapie
 Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Nierenfunktion nach Herztransplantation. Dr. Sven Teschner Transplantationszentrum Köln Innere Medizin IV - Nephrologie
 Nierenfunktion nach Herztransplantation Dr. Sven Teschner Transplantationszentrum Köln Innere Medizin IV - Nephrologie Die Funktionen der Nieren 1. Entgiftung 2. Regulation des Volumenhaushalts (Hypo-/Hypervolämie)
Nierenfunktion nach Herztransplantation Dr. Sven Teschner Transplantationszentrum Köln Innere Medizin IV - Nephrologie Die Funktionen der Nieren 1. Entgiftung 2. Regulation des Volumenhaushalts (Hypo-/Hypervolämie)
Standard: Immunsuppression nach Nierentransplantation
 Standard: Immunsuppression nach Nierentransplantation I. Einleitung: II. Grundprinzipien Immunsuppression: III. Immunsuppressiva zugelassenen Medikamente: IV. Aktuelle immunsuppressive Strategie BRD US
Standard: Immunsuppression nach Nierentransplantation I. Einleitung: II. Grundprinzipien Immunsuppression: III. Immunsuppressiva zugelassenen Medikamente: IV. Aktuelle immunsuppressive Strategie BRD US
Diarrhoe nach Nierentransplantationstrukturiertes
 Diarrhoe nach Nierentransplantationstrukturiertes Vorgehen Symposium 25 Jahre Transplantationszentrum Stuttgart Alena Richter Definition Stuhlentleerungen >3x/Tag Stuhlkonsistenz vermindert oder flüssig
Diarrhoe nach Nierentransplantationstrukturiertes Vorgehen Symposium 25 Jahre Transplantationszentrum Stuttgart Alena Richter Definition Stuhlentleerungen >3x/Tag Stuhlkonsistenz vermindert oder flüssig
Dipl.-Ing. Uwe K. H. Korst
 Dipl.-Ing. Uwe K. H. Korst 1. Jahrestagung der IAD im Rahmen Des 6. Symposiums Dialyseshuntchirurgie der HELIOS Klinik Blankenhain 29.-30.11.2013 - Weimar Uwe Korst / Folie 1 Warum sind Lebendspenden notwendig?
Dipl.-Ing. Uwe K. H. Korst 1. Jahrestagung der IAD im Rahmen Des 6. Symposiums Dialyseshuntchirurgie der HELIOS Klinik Blankenhain 29.-30.11.2013 - Weimar Uwe Korst / Folie 1 Warum sind Lebendspenden notwendig?
Nierentransplantation: Individualisierte Immunsuppression
 Nephrologisches Jahresgespräch 2014 Mannheim, 22. November 2014 Nierentransplantation: Individualisierte Immunsuppression Univ.-Prof. Dr. med. Bernhard Krämer V. Medizinische Klinik (Nephrologie, Hypertensiologie,
Nephrologisches Jahresgespräch 2014 Mannheim, 22. November 2014 Nierentransplantation: Individualisierte Immunsuppression Univ.-Prof. Dr. med. Bernhard Krämer V. Medizinische Klinik (Nephrologie, Hypertensiologie,
Herz- und Niereninsuffizienz
 Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Morgens vor der ersten Medikamenteneinnahme (d.h. im Talspiegel).
 Medikamente Levetiracetam (Keppra ) Antiepileptikum Carbamazepin (Tegretol) Aufgrund der erheblichen individuellen Unterschiede in der Halbwertszeit und der langsamen und unvollständigen Resorption, ist
Medikamente Levetiracetam (Keppra ) Antiepileptikum Carbamazepin (Tegretol) Aufgrund der erheblichen individuellen Unterschiede in der Halbwertszeit und der langsamen und unvollständigen Resorption, ist
Immunsuppression nach Nierentransplantation - Therapieleitlinien -
 Universitätsklinikum Münster Medizinische Klinik und Poliklinik D Allgemeine Innere Medizin sowie Nieren- und Hochdruckkrankheiten Nierentransplantationsambulanz Direktor: Univ. Prof. Dr. med. H. Pavenstädt
Universitätsklinikum Münster Medizinische Klinik und Poliklinik D Allgemeine Innere Medizin sowie Nieren- und Hochdruckkrankheiten Nierentransplantationsambulanz Direktor: Univ. Prof. Dr. med. H. Pavenstädt
Ambulante Nachsorge nach Herztransplantation. Universitätsherzzentrum Thüringen Klinik für Herz und Thoraxchirurgie
 Ambulante Nachsorge nach Herztransplantation Herbstreffen der Transplantierten 2009 T.Steinke Die Nachsorge unserer herztransplantierten Patienten erfolgt in der Ambulanz für Herztransplantation. Als großes
Ambulante Nachsorge nach Herztransplantation Herbstreffen der Transplantierten 2009 T.Steinke Die Nachsorge unserer herztransplantierten Patienten erfolgt in der Ambulanz für Herztransplantation. Als großes
Herzlich Willkommen zum
 Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
Aus: Terbinafin Schäfer-Korting/Schmid-Wendtner Copyright 2006 ABW Wissenschaftsverlag GmbH, Kurfürstendamm 57, Berlin
 10 Verträglichkeit Bis heute haben weltweit mehr als 18 Millionen Patienten Terbinafin systemisch eingenommen. Das Auftreten unerwünschter Wirkungen sowie Interaktionen mit anderen Arzneimitteln wurden
10 Verträglichkeit Bis heute haben weltweit mehr als 18 Millionen Patienten Terbinafin systemisch eingenommen. Das Auftreten unerwünschter Wirkungen sowie Interaktionen mit anderen Arzneimitteln wurden
Terminale Niereninsuffizienz
 Terminale Niereninsuffizienz Jürg Steiger Transplantationsimmunologie und Nephrologie USB Terminale Niereninsuffizienz 1. Terminologie 2. Fallbeispiel a. Was tun b. Prognose 3. Konkretes Vorgehen bei Niereninsuffizienz
Terminale Niereninsuffizienz Jürg Steiger Transplantationsimmunologie und Nephrologie USB Terminale Niereninsuffizienz 1. Terminologie 2. Fallbeispiel a. Was tun b. Prognose 3. Konkretes Vorgehen bei Niereninsuffizienz
Einfluss von Immunsuppressiva auf die antivirale T-Zellantwort ex vivo
 Aus der Universitätsklinik für Kinder- und Jugendmedizin Tübingen Abteilung Kinderheilkunde I mit Poliklinik Ärztlicher Direktor: Professor Dr. R. Handgretinger Einfluss von Immunsuppressiva auf die antivirale
Aus der Universitätsklinik für Kinder- und Jugendmedizin Tübingen Abteilung Kinderheilkunde I mit Poliklinik Ärztlicher Direktor: Professor Dr. R. Handgretinger Einfluss von Immunsuppressiva auf die antivirale
NIERENTRANSPLANTATION
 NIERENTRANSPLANTATION PD Dr. Thomas Fehr Klinik für Nephrologie UniversitätsSpital Zürich Vorbedingungen Vorabklärungen Nierentransplantation der Beginn Boston 1954 Transplantatabstossung Fra Angelico
NIERENTRANSPLANTATION PD Dr. Thomas Fehr Klinik für Nephrologie UniversitätsSpital Zürich Vorbedingungen Vorabklärungen Nierentransplantation der Beginn Boston 1954 Transplantatabstossung Fra Angelico
Orale Antikoagulation
 A. Plehn? Orale Antikoagulation NOAC Rivaroxaban (Xarelto) // Faktor-Xa-Hemmung Dabigatran (Pradaxa) // Faktor-IIa-Hemmung (Thrombin) Apixaban (Eliquis) // Faktor-Xa-Hemmung (Edoxaban // Faktor-Xa-Hemmung)
A. Plehn? Orale Antikoagulation NOAC Rivaroxaban (Xarelto) // Faktor-Xa-Hemmung Dabigatran (Pradaxa) // Faktor-IIa-Hemmung (Thrombin) Apixaban (Eliquis) // Faktor-Xa-Hemmung (Edoxaban // Faktor-Xa-Hemmung)
Der Typ 2 Diabetiker mit arterieller Hypertonie. 1. zu spät gehandelt. 2. zu spät behandelt. 3. zu ineffektiv therapiert.
 1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
Nierentransplantation bei Kindern. Gisela Offner Prof. em. MHH Kinderklinik
 Nierentransplantation bei Kindern Gisela Offner Prof. em. MHH Kinderklinik Pädiatrische Aspekte Häufigkeit und Ursache Allokation und Wartezeit Lebendspende und präemptive NTx Immunsuppression und PTLD
Nierentransplantation bei Kindern Gisela Offner Prof. em. MHH Kinderklinik Pädiatrische Aspekte Häufigkeit und Ursache Allokation und Wartezeit Lebendspende und präemptive NTx Immunsuppression und PTLD
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Herztransplantation Interdisz. Vorlesung Prof. Albert Schütz, Deutsches Herzzentrum München
 Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
Block 11 Seminar Pharmakologie Pharmakotherapie Blutgerinnung
 1 Block 11 Seminar Pharmakologie Pharmakotherapie Blutgerinnung H. Todt, Pharmakologisches Institut; hannes.todt@ meduniwien.ac.at 04.2012 B11-Pharma-Blutgerinnung-0412-Ergänzungen 2 Rivaroxaban Selektiver
1 Block 11 Seminar Pharmakologie Pharmakotherapie Blutgerinnung H. Todt, Pharmakologisches Institut; hannes.todt@ meduniwien.ac.at 04.2012 B11-Pharma-Blutgerinnung-0412-Ergänzungen 2 Rivaroxaban Selektiver
01.12.2014. Nierenersatztherapie. Zeitachse des Mortalitätsrisiko nach gegenüber allen ESRD-Patienten. Hämodialyse
 01.12.2014 Nierenersatztherapie Hämodialyse Peritonealdialyse NTx - Lebendspende 1789 Nieren Jetzt 1948 30 Jahre NTX in Lübeck Zeitachse des Mortalitätsrisiko nach NTx gegenüber allen ESRD-Patienten Wheeler,
01.12.2014 Nierenersatztherapie Hämodialyse Peritonealdialyse NTx - Lebendspende 1789 Nieren Jetzt 1948 30 Jahre NTX in Lübeck Zeitachse des Mortalitätsrisiko nach NTx gegenüber allen ESRD-Patienten Wheeler,
Nierentransplantation A. Königsrainer
 Nierentransplantation A. Königsrainer Eberhard-Karls-Universität Universitätsklinikum Tübingen Transplantierbare Organe/Gewebe Niere Leber Herz Pankreas/Inselzellen Lunge Darm Hände Gewebe Tx Programme
Nierentransplantation A. Königsrainer Eberhard-Karls-Universität Universitätsklinikum Tübingen Transplantierbare Organe/Gewebe Niere Leber Herz Pankreas/Inselzellen Lunge Darm Hände Gewebe Tx Programme
ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden
 Zur Anzeige wird der QuickTime Dekompressor TIFF (Unkomprimiert) benötigt. KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I ASKLEPIOS KLINIKUM BAD ABBACH ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden Dr.
Zur Anzeige wird der QuickTime Dekompressor TIFF (Unkomprimiert) benötigt. KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I ASKLEPIOS KLINIKUM BAD ABBACH ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden Dr.
Definition des akuten Leberversagens
 Definition des akuten Leberversagens Plötzlicher Beginn eines Leberversagens bei einem Patienten ohne Hinweis für eine chronische Lebererkrankung Ursachen des akuten Leberversagens virale Hepatitis A,
Definition des akuten Leberversagens Plötzlicher Beginn eines Leberversagens bei einem Patienten ohne Hinweis für eine chronische Lebererkrankung Ursachen des akuten Leberversagens virale Hepatitis A,
Chronisches Transplantatversagen - Einfluss der arteriellen Hypertonie auf die Langzeitfunktion nach Nierentransplantation
 Aus der Medizinischen Universitätsklinik und Poliklinik Tübingen Abteilung Innere Medizin IV Ärztlicher Direktor: Professor Dr. H. U. Häring Chronisches Transplantatversagen - Einfluss der arteriellen
Aus der Medizinischen Universitätsklinik und Poliklinik Tübingen Abteilung Innere Medizin IV Ärztlicher Direktor: Professor Dr. H. U. Häring Chronisches Transplantatversagen - Einfluss der arteriellen
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Generika oder Originalpräparate bei Immunsuppressiva? Pa#entenseminar Dr. med. J. Sparwel Uniklinik Köln
 Generika oder Originalpräparate bei Immunsuppressiva? Übersicht Immunsuppressiva Übersicht Cri#cal Dose Drugs Generika Bioäquivalenz Vor- und Nachteile der Generika Fazit Immunsuppressiva Cyclosporin A
Generika oder Originalpräparate bei Immunsuppressiva? Übersicht Immunsuppressiva Übersicht Cri#cal Dose Drugs Generika Bioäquivalenz Vor- und Nachteile der Generika Fazit Immunsuppressiva Cyclosporin A
Definition. Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen
 Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Herz und Niereninsuffizienz
 Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Inhalt 1 Das Immunsystem Rezeptoren des Immunsystems
 Inhalt 1 Das Immunsystem 1.1 Bedeutung des Immunsystems..................................... 1 1.2 Das Immunsystem unterscheidet zwischen körpereigen und körperfremd.................................................
Inhalt 1 Das Immunsystem 1.1 Bedeutung des Immunsystems..................................... 1 1.2 Das Immunsystem unterscheidet zwischen körpereigen und körperfremd.................................................
UniversitätsKlinikum Heidelberg. Information für nierentransplantierte Kinder und ihre Eltern
 UniversitätsKlinikum Heidelberg Information für nierentransplantierte Kinder und ihre Eltern Inhaltsverzeichnis Einführung 4 Checkliste 5 Medikamente 6 Laborwerte 10 Abstoßungsreaktionen und Infektionen
UniversitätsKlinikum Heidelberg Information für nierentransplantierte Kinder und ihre Eltern Inhaltsverzeichnis Einführung 4 Checkliste 5 Medikamente 6 Laborwerte 10 Abstoßungsreaktionen und Infektionen
Gebrauchsinformation: Information für den Anwender
 Gebrauchsinformation: Information für den Anwender ANGOCIN Anti-Infekt N Filmtabletten Wirkstoffe: Kapuzinerkressenkrautpulver und Meerrettichwurzelpulver Bitte lesen Sie die gesamte Packungsbeilage sorgfältig
Gebrauchsinformation: Information für den Anwender ANGOCIN Anti-Infekt N Filmtabletten Wirkstoffe: Kapuzinerkressenkrautpulver und Meerrettichwurzelpulver Bitte lesen Sie die gesamte Packungsbeilage sorgfältig
Die Niere. Aufgaben der Niere
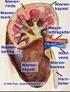 Die Niere Aufgaben der Niere Ausscheidung von Abbauprodukten Ausscheidung und Biotransformation körperfremder Stoffe Kontrolle des Wasser- und Elektrolythaushalts und des Säure-Basen- Gleichgewichts Regulation
Die Niere Aufgaben der Niere Ausscheidung von Abbauprodukten Ausscheidung und Biotransformation körperfremder Stoffe Kontrolle des Wasser- und Elektrolythaushalts und des Säure-Basen- Gleichgewichts Regulation
Pädiatrische Lebertransplantation 2011
 4 2011, 23. Jahrgang Rainer Ganschow R. Ganschow Pädiatrische Hepatologie und Lebertransplantation, Zentrum für Innere Medizin, Universitätsklinikum Hamburg-Eppendorf Seit mehr als 20 Jahren werden Lebertransplantationen
4 2011, 23. Jahrgang Rainer Ganschow R. Ganschow Pädiatrische Hepatologie und Lebertransplantation, Zentrum für Innere Medizin, Universitätsklinikum Hamburg-Eppendorf Seit mehr als 20 Jahren werden Lebertransplantationen
Sekundärprävention von TVT/LE
 Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL
 Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Niereninsuffizienz als kardiovaskulärer Risikofaktor
 Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien
 Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien Univ. Prof. Dr. med. Jochen Seufert, FRCPE, Freiburg Dreseden (1. Juni 2011) - Die diabetischen Neuropathien können neben den Veränderungen
Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien Univ. Prof. Dr. med. Jochen Seufert, FRCPE, Freiburg Dreseden (1. Juni 2011) - Die diabetischen Neuropathien können neben den Veränderungen
Allogene Stammzelltransplantation bei MDS. PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln
 Allogene Stammzelltransplantation bei MDS PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln (Hochdosis)chemotherapie/ Konditionierung -Aplasiogen -Myeloablativ Autologe Stammzelltransplantation
Allogene Stammzelltransplantation bei MDS PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln (Hochdosis)chemotherapie/ Konditionierung -Aplasiogen -Myeloablativ Autologe Stammzelltransplantation
Calcineurininhibitoren zur topischen Anwendung: Pimecrolimus und Tacrolimus (Elidel, Douglan und Protopic )
 Calcineurininhibitoren zur topischen Anwendung: Pimecrolimus und Tacrolimus (Elidel, Douglan und Protopic ) Ergebnisse der europäischen Risiko- Bewertungs-Verfahren Anlass für die Risikobewertungsverfahren
Calcineurininhibitoren zur topischen Anwendung: Pimecrolimus und Tacrolimus (Elidel, Douglan und Protopic ) Ergebnisse der europäischen Risiko- Bewertungs-Verfahren Anlass für die Risikobewertungsverfahren
Antrag auf Aufhebung der Verschreibungspflicht ( 48 und 53 AMG) Racecadotril 30 mg Granulat zur sympt. Behandlung der akuten Diarrhoe bei Kindern ab
 Antrag auf Aufhebung der Verschreibungspflicht ( 48 und 53 AMG) Racecadotril 30 mg Granulat zur sympt. Behandlung der akuten Diarrhoe bei Kindern ab 5 Jahren und Jugendlichen Voraussetzungen für Selbstmedikation
Antrag auf Aufhebung der Verschreibungspflicht ( 48 und 53 AMG) Racecadotril 30 mg Granulat zur sympt. Behandlung der akuten Diarrhoe bei Kindern ab 5 Jahren und Jugendlichen Voraussetzungen für Selbstmedikation
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten
 Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Autoimmunhämolytische Anämien (AIHA) Pathophysiologie und Therapie
 Autoimmunhämolytische Anämien (AIHA) Pathophysiologie und Therapie Hämatologie Heute Dr. B. Mayer 19.April 2013 1 Autoimmunhämolytische Anämie (AIHA) Inzidenz ca. 1-3:100 000 AIHA vom Wärmetyp (ca. 70%)
Autoimmunhämolytische Anämien (AIHA) Pathophysiologie und Therapie Hämatologie Heute Dr. B. Mayer 19.April 2013 1 Autoimmunhämolytische Anämie (AIHA) Inzidenz ca. 1-3:100 000 AIHA vom Wärmetyp (ca. 70%)
Und was kommt danach? Therapie der AA und PNH bei unzureichendem Ansprechen oder. Rückfall. Dr. med. Sixten Körper
 Und was kommt danach? Therapie der AA und PNH bei unzureichendem Ansprechen oder Dr. med. Sixten Körper Rückfall Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin
Und was kommt danach? Therapie der AA und PNH bei unzureichendem Ansprechen oder Dr. med. Sixten Körper Rückfall Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin
