Bridge to Bridge to Transplantation or Recovery Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock
|
|
|
- Beate Eberhardt
- vor 7 Jahren
- Abrufe
Transkript
1 Transplantationsmedizin 2004, 16. Jahrg., S. 194 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock D. Höfer 1, G. Pölzl 2, J. Kilo 1, O. Bernecker 1, J. Margreiter 3, Ch. Hörmann 3, R. Margreiter 4, G. Laufer 1, H. Antretter 1 Bridge to Bridge to Transplantation or Recovery Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock 1 Klinische Abteilung für Herzchirurgie der Universitätsklinik für Chirurgie; 2 Klinische Abteilung für Kardiologie der Universitätsklinik für Innere Medizin; 3 Klinische Abteilung für Anästhesie und Intensivmedizin; 4 Klinische Abteilung für Transplantationschirurgie der Universitätsklinik für Chirurgie; Medizinische Universität Innsbruck, Österreich Höfer D, Pölzl G, Kilo J, Bernecker O, Margreiter J, Hörmann C, Margreiter R, Laufer G, Antretter H (2004) Bridge to Bridge to Transplantation or Recovery Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock. Tx Med 16: Hintergrund und Fragestellung: Patienten in kardial lebensbedrohlichen Situationen können durch eine perkutan femoral implantierte, extracorporale Membranoxygenierung (ECMO) rasch stabilisiert werden. Ist eine Entwöhnung vom System unmöglich, muss auf ein ventrikuläres Assistenzsystem (VAD) gewechselt werden. Damit kann eine längere Periode bis zum Vorliegen eines passenden Spenderorgans überbrückt oder dem erkrankten Herz die Rekonvaleszenz (recovery) ermöglicht werden. Patienten und Methodik: Zwischen März 1995 und August 2004 wurden 43 Patienten mittels VAD therapiert (Thoratec, Berlin Heart), wovon 23 Patienten über ECMO an das Kunstherz (bridge to bridge) kamen. 69,6% der Patienten waren männlich (n=16), 30,4% weiblich (n=7). Das mittlere Alter betrug zum Zeitpunkt der Operation 47,1±14,6 Jahre. Die häufigste Grunderkrankung war mit 47,8% die ischämische Kardiomyopathie gefolgt von der dilatativen Kardiomyopathie (26,4%). Die ECMO wurde immer perkutan femoral mit distaler Beinperfusion angelegt. Das VAD war bei allen Patienten ein parakorporales pulsatiles System. Ergebnisse: Bei den 23 bridge to bridge-patienten wurde nach 2,4 ± 1,8 Tagen ECMO-Unterstützung ein VAD implantiert; im Mittel waren die Patienten 49 Tage an den Unterstützungssystemen. 12 Patienten (52,2%) haben überlebt, 10 wurden transplantiert, bei zwei war eine Entwöhnung vom VAD möglich. Die Verstorbenen hatten sowohl vor ECMO- als auch vor VAD-Implantation signifikant höhere Leberwerte und Lactatwerte. Teilt man das untersuchte Kollektiv in Subpopulationen auf, zeigen sich folgende Ergebnisse: Bridging zur HTX: n=13: 9 Überlebende (erfolgreiche HTX), Mortalität: 30,7%. Bridging zur Erholung (Weaning vom VAD): n=4: 2 Überlebende, Mortalität: 50%. Bridging nach extensiver Reanimation: n=6: 1 Überlebender, Mortalität: 83,3%. Folgerungen: Das Konzept, bei schwerster kardialer Dekompensation Patienten zuerst an die ECMO zu nehmen, ehe ein Kunstherz implantiert wird, bietet mehrere Vorteile: 1. rasche Stabilisierung, 2. Beurteilung verschiedener Organfunktionen (Gehirn, Leber, Niere) innerhalb von Stunden, 3. Kostenreduktion. Profitiert haben vom bridge to bridge- Konzept nur jene, die bereits zur HTX gelistet bzw. in Abklärung waren oder an einer fulminanten Myocarditis litten. Geringsten Benefit hatten jene, die erst nach extensiver Reanimation gebridged wurden oder die bereits im Mehrfachorganversagen waren. Schlüsselwörter: kardiogener Schock, Myokarditis, ECMO, VAD, Herztransplantation, bridge to bridge
2 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Transplantationsmedizin 2004, 16. Jahrg., S. 195 Bridge to Bridge to Transplantation or Recovery Successful Treatment for Patients with Refractory Cardiogenic Shock Background: Patients in cardiogenic shock can be stabilized via percutaneous implantation of extracorporeal membrane oxygenation (ECMO). If weaning from ECMO is not possible the implantation of a ventricular assist device (VAD) is required. After implantation patients either go for recovery of myocardial function and weaning from VAD support (bridge to recovery) or for heart transplantation (bridge to transplant, HTX). Patients and Methods: Forty three patients with acute or chronic heart failure underwent VAD implantation between March 1995 and August 2004; in 23 patients (7 female, 16 male) an ECMO had been placed prior to VAD implantation. Mean age was 47.1±14.6 years. Etiology for heart failure was ischemic cardiomyopathy in 47.8% and dilative cardiomyopathy in 26.4%. ECMO cannulation was attempted percutaneously in all patients including distal limb perfusion. In all patients a paracorporeal pulsatile VAD was implanted. Results: Mean ECMO support lasted 2.5 days, mean VAD support time was 46.5 days. Twelve patients (52.2%) are long-term survivors with a mean follow-up of 35 months: 10 underwent successful heart transplantation and weaning from VAD was possible in 2 patients. Deceased patients showed significantly elevated liver function tests and blood lactate levels before ECMO implantation as well as before VAD implantation. The analysis of 3 subgroups shows the following results: Bridge to transplant (n=13): 9 survivors (HTX), mortality 30.7% Bridge to recovery (n=2): 2 survivors (weaning from VAD), mortality 50% Bridging after cardiopulmonary resuscitation (n=6): 1 survivor (HTX), mortality 83.3%. Discussion: Immediate ECMO implantation before VAD implantation in patients with cardiogenic shock has several advantages:1. it provides both cardiac and pulmonary support for hypoxic patients and can be inserted percutaneously; 2. it provides time to evaluate potential transplant candidates; and 3. it is relatively less costly than other forms of mechanical circulatory support. Best results could be achieved in patients who were already put on the HTX waiting list or who suffered from myocarditis. Patients from the Bridging after CPR subgroup receiving mechanical support as ultima ratio who have been resuscitated extensively before ECMO implantation showed disillusioning mortality rates. Key words: cardiogenic shock, myocarditis, ECMO, VAD, heart transplantation, bridge to bridge Einleitung Die venoarterielle (va) extrakorporale Membranoxygenierung (ECMO) ist ein Notfallunterstützungssystem, mit dem Patienten im kardiogenen Schock oder nach kardiopulmonaler Reanimation (CPR) rasch stabilisiert werden können. (1, 4, 8, 11, 12, 14) Die perkutane, femorale Implantation der für Drainage und Perfusion nötigen Kanülen in Arteria und Vena femoralis kann parallel zur CPR durchgeführt werden und ermöglicht eine sofortige optimale Organperfusion. (14) Damit kann eine Lactatazidose bei schwer dekompensierten oder längerdauernd reanimierten Patienten rasch beseitigt werden, Perfusionsvolumina von bis zu 7 Litern pro Minute sind über die Kanülen möglich. Der Einsatz der ECMO ist allerdings zeitlich limitiert: Meist treten nach mehreren Tagen gravierende Gerinnungsstörungen auf. Muss zusätzlich mit starkem Sog abdrainiert werden (kleiner Querschnitt der implantierten Kanülen), kann die dann auftretende Hämolyse zum zeitlich limitierenden Faktor werden. Schließlich ist eine Mobilisierung der Patienten an der ECMO unmöglich. (1, 8, 11, 12). Kommt es zu keiner Erholung des Herzens nach ECMO-Implantation innerhalb weniger Tage und ist somit eine Entwöhnung vom Unterstützungssystem unmöglich oder treten die beschriebenen Komplikationen auf, muss auf ein Kunstherz (Ventricular Assist Device [VAD], uni- oder biventrikulär) gewechselt werden. Intra- oder parakorporale Kunstherzen, die in einer aufwendigen Operation implantiert werden müssen, ermöglichen jedoch postoperativ eine lange Verweildauer an der Pumpe und erlauben dem Patienten eine vollständige Mobilisation und Rehabilitation. (8, 15) Kommt es am VAD zur weitestgehenden Erholung des Herzmuskels, ist eine Entwöhnung vom Kunstherz und Explantation möglich (bridge to recovery). Erholt sich das Herz trotz mechanischer Kreislaufunterstützung nicht, muss der Patient einer Herztransplantation (HTX) zugeführt werden (bridge to HTX). In dieser Arbeit werden unsere Erfahrungen mit Patienten behandelt, die mit dem bridge-to-bridge-konzept (primäre Implantation einer ECMO mit nachfolgender Implantation eines VAD) behandelt wurden. Patienten und Methodik Von 1995 bis August 2004 wurde an unserer Abteilung 43 Patienten ein VAD implantiert, davon hatten 23 Patienten (7 weiblich, 16 männlich) zuvor eine ECMO implantiert bekommen (bridge to bridge). Das mittlere Alter betrug zum Zeitpunkt der Operation 47,1±14,6 Jahre. Die häufigste Grunderkrankung für das therapierefraktäre Herzversagen war mit 47,8% die ischämische Kardiomyopathie gefolgt von der dilatativen Kardiomyopathie (26,4%) (Tabelle 1).
3 Transplantationsmedizin 2004, 16. Jahrg., S. 196 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Tab. 1: Demographie n= /2004 Geschlecht weiblich 7 (30,4%) männlich 16 (69,6%) Alter (Jahre) Mean ± SD; Median 47,1 ± 14,6; 52 Range Gewicht (kg) Mean ± SD; Median 70,7 ± 13,9; 70 Range Größe (cm) Mean ± SD; Median 172,9 ± 9,5; 175 Range Ätiologie icmp 11 (47,8%) dcmp vcmp virale CMP Myokarditis HOCMP akute Aortendissektion 6 (26,4%) 1 (4,3%) 1 (4,3%) 2 (8,6%) 1 (4,3%) 1 (4,3%) icmp ischämische Kardiomyopathie, dcmp dilatative Kardiomyopathie, vcmp valvuläre Kardiomyopathie, HOCMP hypertroph obstruktive Kardiomyopathie Die ECMO wurde bei 23 Patienten als Notfallunterstützungssystem im medikamentös nicht mehr beherrschbaren kardiogenen Schock implantiert, bei zwei Patienten unter CPR. 6 Patienten hatten bereits zuvor eine intraaortale Ballonpumpe (IABP) implantiert bekommen und konnten auch mit dieser Form der Kreislaufunterstützung nicht stabilisiert werden. Die ECMO wurde perkutan femoral mittels Seldinger-Technik (arterielle Kanülen French, venöse Kanülen French) unter transoesophagealer Echokardiographie (TEE)-Kontrolle implantiert. Um eine deletäre Beinischämie zu verhindern wurde bei allen Patienten eine distale Beinperfusion entweder ebenfalls perkutan oder falls nötig unter Darstellung der Arteria femoralis angelegt. Vor der Kanülierung erhielten die Patienten einen Heparin- Bolus (40-80 U/kg), während der EC- MO-Unterstützung wurde mit Heparin im Perfusor die activated clotting time (ACT) auf über 250 Sekunden gehalten. An der ECMO wurde ein mittlerer Blutdruck zwischen 50 und 80 mmhg angestrebt und gegebenenfalls mit Vasopressoren aufrechterhalten. Die kontinuierliche arterielle Blutdruckmessung zeigte bei erhaltener Rest-Ventrikelfunktion einen pulsatilen Verlauf. Bei Sistieren der Pulsationen erhielt der Patient bei Volumenmangel entsprechende Infusionen, ansonsten positiv inotrope Unterstützung um eine Restfunktion des linken Ventrikels aufrechtzuerhalten. Dies ermöglichte eine suffiziente linksventrikuläre Drainage und verhindert die intrakavitäre Thrombusbildung. Nach der ECMO-Implantation wurde einerseits eine neurologische Evaluierung durchgeführt (cerebrale Computertomographie, Aufwachversuch, neurologischer Status), weiters wurden bei bis dato noch nicht länger bekannten Patienten (z.b. Akutzuweisung aus einem peripheren Krankenhaus) relevante Komorbiditäten, welche eine Kontraindikation zur Kunstherzimplantation oder späteren Herztransplantation darstellen würden, ausgeschlossen (Ganzkörper-CT, Infektionsserologie). Da die Entwöhnung von der ECMO bei den hier beschriebenen 23 Patienten nicht möglich war, wurde der Wechsel auf ein uni- oder biventrikuläres Unterstützungssystem (VAD) nötig. Bei allen Patienten wurde ein parakorporales pulsatiles System implantiert (Thoratec VAD oder Berlin Heart ). Die Drainage aus dem linken Herzen erfolgte immer über eine apikale Kanüle, aus dem rechten Herzen über eine atriale Kanüle. Die postoperative Antikoagulation bestand im Langzeitverlauf aus der Gabe eines Coumarin-Präparates in Kombination mit einem niedrigdosierten Thrombozytenaggregationshemmer (Acetysalicylsäure oder Clopidogrel). Nach initialer Stabilisierung am VAD wurde entweder eine Entwöhnung vom VAD (bridge to recovery) angestrebt oder der Patient auf eine Herztransplantation (bridge to transplant) vorbereitet. Statistik Die Daten wurden retrospektiv ausgewertet, Langzeitüberlebende wurden regelmäßig nachkontrolliert. Die Datenanalyse erfolgte mit dem Programm SPSS für Windows. Kontinuierliche Variablen wurden bei Normalverteilung mit dem Student-t-Test verglichen, ansonsten mit dem Mann- Whitney-U-Test. Der Vergleich kategorischer Variablen erfolgte mit dem Chi- Quadrat Test oder dem Fisher-Exact- Test. Von einer multivariaten Analyse wurde wegen der geringen Patientenzahl abgesehen. Das Überleben wurde mit der Life-Table-Analysis und dem Wilcoxon Rank-Test berechnet. Ein p- Wert <0,05 wurde als statistisch signifikant angesehen. Ergebnisse 12 Patienten (52,2%) haben überlebt und weisen einen mittleren Nachbeobachtungszeitraum von 38 Monaten auf. 10 davon wurden erfolgreich transplantiert (bridge to HTX), 2 konnten vom VAD entwöhnt werden (bridge to recovery). Im Mittel waren alle Patienten 49 Tage an allen Unterstützungssystemen, wobei die ECMO im Mittel 2,5 Tage implantiert war, bevor auf ein VAD gewechselt wurde (mittlere Verweildauer 46,5 Tage) (Tabelle 2). Während der ECMO-Unterstützung traten keine relevanten Probleme auf, insbesondere keine schweren Blutungskomplikationen, keine zusätzlichen neurologischen Ereignisse und keine persistierenden Beinischämien. Zwei Patienten hatten ein rechtsventrikuläres VAD (RVAD) implantiert bekommen, 4 ein linksventrikuläres VAD (LVAD), bei den übrigen 17 war eine biventrikuläre Unterstützung (BVAD) nötig. Elf Patienten (47,8%) sind am VAD verstorben, bei 9 war Multiorganversa-
4 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Transplantationsmedizin 2004, 16. Jahrg., S. 197 Tab. 2: Ergebnisse n= /2004 Gesamtzeit an allen Assists (Tage) (IABP + ECMO + VAD) Mean ± SD; Median 49 ± 41,8; 35 Range IABP-IMP.Zeit (Tage) Mean ± SD; Median 3,8 ± 4,7; 2 Range ECMO-IMP.Zeit (Tage) Mean ± SD; Median 2,5 ± 2; 2 Range 1-9 VAD-IMP.Zeit (Tage) Mean ± SD; Median 46,5 ± 45,9; 32 Range Mortalität 11 (47,8%) Überlebende 12 (52,2%) Follow-up (HTX oder RC ) (Monate) Mean ± SD; Median Range Klinischer Status der Überlebenden NYHA I NYHA II 38 ± 22; IABP- intraaortale Ballonpumpe, ECMO- extrakorporale Membranoxygenierung, VAD- ventrikuläres Assist device, HTX- Herztransplantation, RC- Recovery, NYHA- New York Heart Association 10 2 gen (MOF) die Todesursache, ein Patient verstarb an einer intrakraniellen Blutung, ein weiterer an Blutungskomplikationen während der Herztransplantation. Zehn der 12 Langzeitüberlebenden sind voll rehabilitiert und beschwerdefrei (NYHA I), 2 geringgradig eingeschränkt (NYHA II). In der Gesamtpopulation gab es im Vergleich relevanter Laborparameter vor der ECMO-Implantation zu unmittelbar vor der VAD-Implantation signifikante Unterschiede beim Hämoglobin- und Hämatokrit-Wert sowie beim C-reaktiven Protein. Hochsignifikant höher war das Lactat vor der ECMO- Implantation (Tabelle 3). Die Analyse der Laborwerte zwischen Überlebenden und Verstorbenen zeigt, dass Verstorbene sowohl vor der EC- MO-Implantation als auch vor der VAD-Implantation signifikant höhere Leberwerte (Bilirubin direkt und indirekt, GOT) aufwiesen. Das Lactat war vor ECMO-Implantation bei den Verstorbenen grenzwertig erhöht, jedoch unmittelbar vor VAD-Implantation hochsignifikant höher. Von hämodynamischer Seite war zudem der ZVD bei den Verstorbenen vor der ECMO- Implantation deutlich höher (Tabelle 4). Die Gesamtpopulation wurde noch nach klinischen Gesichtspunkten weiter unterteilt (Tabelle 5): Unter bridge to transplant (n=13) wurden jene Patien- Tab. 3: Labor und Hämodynamik der Gesamtpopulation Hämoglobin Hämatokrit Leucozyten Vor ECMO- Implantation (Mean ± SD, Median, Range) 11,4±2,5; 11,4; 7,5-17,3 34,4±7,6; 33,2; 22-50,3 15,6±6,1; 15,1; 6,8-25,3 Vor VAD- Implantation (Mean ± SD, Median, Range) 9,6±1; 9,4; 7, ±3,1; 27,8; 22, ,4±5,4; 11,1; 4,2-22,1 p-wert 0,021 0,003 0,083 Normwerte 13 17, G/l CRP 8±6,3; 6,2; 0,7-26,5 11,3±6,2; 10; 2,1-28,1 0,028 0,0-0,7 Harnstoff Creatinin 75,4±44,6; 74,8; 17, ,9±0,8; 1,8; 0,8-3,8 86,1±52,5; 85,2; 24, ,6±0,6; 1,4; 0,8-3,2 0,39 0, mg/dl 0,8-1,4mg/dl CK CKMB Troponin I 689±908; 303; ,9±89,9; 18; ,1±276,6; 46; 0, ,7±1457; 466; ,5±28,3; 16; ,6±288,8; 79,8; 0, ,44 0,79 0, U/l 0-24 U/l <0,8 µg/l GOT (ASAT) GPT (ALAT) γgt LDH Bilirubin gesamt Bilirubin direkt PT (Quicktest) 660,2±1809; 141; ,4±1292; 96; ,1±78,7; 25; ,9±2962,2; 875; ,2±2,8; 2,1; 0,2-9,3 2,2±2,3; 1,7; 0,1-8 47,1±21,9; 42; ±476; 95; ,2±438,3; 71; ,2±34,1; 23,5; ,3±1265; 1049; ±7,6; 4,4; 0,49-29,4 4,9±6,7; 0,8; 1-23,07 65,9±15,6; 66; ,45 0,18 0,79 0,53 0,054 0,6 0, U/l U/l 0,0-1,28 mg/dl 0,0-1,3 mg/dl % Lactat 47,6±35,9; 31; 14,4-134,6 20,3±20,9; 14,8; 4,7-107,6 <0,001 5,7-22 mg/dl Hämodynamik: Cardiac output Herzfrequenz ZVD 3,6±1,3; 3,7; 1,8-5,3 118±29,4; 118; ,5±6,3; 21; ,2±1; 4; 2,5-6,8 98,3±20,4; 96 ; CRP- C-reaktives Protein, CK- Creatininkinase, CKMB- MB-Fraktion der Creatininkinase, GOT- Glutamat Oxalacetat Transaminase, GPT- Glutamat- Pyruvat-Transaminase, γgt- gamma Glutamytranspeptidase, LDH- Lactatdehydrogenase, PT- plasma thromboplastin component, ZVD- zentral-venöser Blutdruck 0,29 0,17
5 Transplantationsmedizin 2004, 16. Jahrg., S. 198 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Tab. 4: Demographie, Labor und Hämodynamik Überlebende vs. Verstorbene ÜBERLEBENDE n=12 (52,2%) (Mean ± SD, Median, Range) VERSTORBENE n=11 (47,8%) (Mean ± SD, Median, Range) Alter 44,4±17; 50; ±11,5; 53; ,6 Vor ECMO: Hämoglobin Hämatokrit Leucozyten 11,4±2,9; 11,2; 7,5-17,3 34±8,9; 33,8; 22-50,3 17,5±5,2; 17,8; 8,4-25,3 11,4±1,8; 11,9; 8,8-14,1 35,5±5,9; 35,9; 26,5-43,5 12,8±6,1; 10,6; 6,8-23,1 p-wert 0,79 0,62 0,13 NORMWERTE 13 17, G/l CRP 9,2±7; 7,2; 0,7-26,5 6,1±4,1; 6; 0,7-14,6 0,52 0,0-0,7 Harnstoff Creatinin 62,3±38,3; 56,6; 17,9-157,5 1,7±0,8; 1,4; 0,8-3,6 95,2±46,6; 93,2; 29,2-154,7 2±0,8; 2,1; 0,8-3,1 0,13 0, mg/dl 0,8-1,4mg/dl CK CKMB 733±1047; 237,5; ,7±109,1; 18; ,7±592,4; 335; ,1±41,8; 18; ,6 0, U/l 0-24 U/l GOT (ASAT) GPT (ALAT) γgt LDH Bilirubin gesamt Bilirubin direkt PT(Quicktest) 112,3±100,3; 95; ,2±68,8; 69; ,2±66,1; 23; ,8±574,7; 682,5; ,8±1,9; 0,9; 0,2-6,2 0,7±1,3; 0,3; 0,1-3,7 50,3±20,4; 52; ,6±2753,6; 225; ,7±1973,5;145; ,7±93,4; 28; ,7±4466,4; 962; ,37±2,7; 5,42; 0,52-9,34 4±2; 3,5; 1, ,1±23; 36; ,025 0,098 0,38 0,23 0,016 0,004 0, U/l U/l 0,0-1,28 mg/dl 0,0-1,3 mg/dl % Lactat 36,5±23,1; 23,4; 14,4-91,3 67,7±46,6; 50,3; 26,3-134,6 0,098 5,7-22 mg/dl Cardiac output Herzfrequenz ZVD Vor VAD: Hämoglobin Hämatokrit Leucozyten 4,9±0,2; 4,8; 4,8-5,3 125,4±26; 125; ,7±4,5; 18,5; ,4±0,8; 9,4; 7, ,4±2,7; 27,5; ,6±3,9; 13,7; 8,4-22,3 1,4±0,3; 1,4; 1,2-1,8 108±31,7; 102; ±6; 27,5; ,8±1,1; 9,7; 7, ±3,1; 29; 22, ,75±4,4; 10,9; 4,2-22,1 0,5 0,28 0,065 0,379 0,211 0, , G/l CRP 12±4,6; 12,2; 6, ,9±6,9; 8,7; 2,1-28,1 0,115 0,0-0,7 Harnstoff Creatinin 80,4±47,8; 71,6; 24, ,4±0,5; 1,4; 0,7-2,4 93,1±61,5; 90,9; 24, ,8±0,6; 1,8; 0,7-3,2 0,65 0, mg/dl 0,8-1,4mg/dl CK CKMB 826±836; 449; ±30; 14; ,7±2061; 477; ,5±27,3; 22,5; ,97 0, U/l 0-24 U/l GOT (ASAT) GPT (ALAT) γgt LDH Bilirubin gesamt Bilirubin direkt PT(Quicktest) 105,2±101; 76; ±55; 72; ,1±34,7; 22; ,9±1135, 1130; ±3,91; 1,4; 0,5-14,8 1,7±3,9; 0,3; 0, ,1±11,9; 70; ±712; 171; ,2±667,3; 68; ,2±37,1; 23,5; ,3±1494; 761; ,9±8,6; 10,9; 3,2-29,7 8±7,2; 5,4; 1-23,2 60,9±20,6; 52; ,24 0,74 0,97 0,46 0,001 0,004 0, U/l U/l 0,0-1,28 mg/dl 0,0-1,3 mg/dl % Lactat 12±3,6; 12,3; 4, ,3±29,9; 21,5; 4,7-107,6 0,001 5,7-22 mg/dl Cardiac output Herzfrequenz 4,2±1,1; 3,9; 3-6,8 106±23,8; 115,5; ,1±1; 4; 2,5-6,8 95,3±19,4; 90; CRP- C-reaktives Protein, CK- Creatininkinase, CKMB- MB-Fraktion der Creatininkinase, GOT- Glutamat-Oxalacetat-Transaminase, GPT- Glutamat- Pyruvat-Transaminase, γgt- gamma Glutamytranspeptidase, LDH- Lactatdehydrogenase, PT- plasma thromboplastin component, ZVD- zentral venöser Blutdruck 0,78 0,51 ten zusammengefasst, die zum Zeitpunkt der kardialen Dekompensation bereits auf der Warteliste zur Herztransplantation standen oder sich in Abklärung zur HTX befanden. Schließlich wurden in diese Gruppe jene Patienten inkludiert, bei denen aufgrund der Vorinformationen aus peripheren Krankenhäusern keine wesentlichen Kontraindikationen gegen eine Transplantation bestanden und bei denen zum Zeitpunkt der ECMO-Implantation eine HTX als potentielle Therapieoption akzeptiert war. Zwei Patienten (15,4%) aus dieser Gruppe verstarben im Leberversagen mit nachfolgendem Multiorganversagen noch am VAD, ein Patient (7,7%) verstarb im Rahmen der Transplantation an Blutungskomplikationen, ein weiterer (7,7%) im Multiorganversagen drei Wochen nach HTX. Die perioperative Mortalität betrug somit 15,4%, 9 Patienten (69,2%) sind Langzeitüberlebende nach erfolgreicher HTX. Bei keinem dieser Patienten war eine high urgency Listung erfolgt. In der Subpopulation bridge to recovery (n=4) wurde jene heterogene Patientengruppe erfasst, die entweder nach einer Herzoperation nicht von der Herz- Lungen-Maschine entwöhnt werden konnte (post-cardiotomy heart failure) oder an einer fulminanten Myocarditis litt. Bei diesen Patienten wurde a priori eine Erholung der Herzfunktion angenommen. Zwei junge Patienten (25 und 17 Jahre) mit Myokarditis (in einem Fall eine Chlamydienmyokarditis, im anderen Fall eine Myokarditis toxischer Genese drogeninduziert?) konnten entwöhnt werden. Die zwei anderen Patienten mussten nach Mitralklappenersatz und Aortenklappenersatz (postcardiotomy heart failure) gebridged werden. Bei beiden kam es zu Infektionen mit nachfolgendem Multiorganversagen am VAD binnen 10 Tagen nach VAD-Implantation.
6 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Transplantationsmedizin 2004, 16. Jahrg., S. 199 Tab. 5 : Subpopulationen bridge to transplant bridge to recovery bridging after CPR Anzahl Geschlecht männlich/weiblich (%) 11/2 (85/15%) /3 (25/75%) 4/2 (66,7/33,3%) Alter (Jahre) Mean ± SD; Median 48,6 ± 15,6; ± 17.6; 39 49,8 ± 5,4; 50,5 Range IABP (n/%) 6/46,1% 0 0 ECMO-IMP. Zeit (Tage) Mean ± SD; Median 2,3 ± 1,6; 2 3 ± 1.6; 3 2,8 ± 2,8; 1,5 Range VAD-IMP. Zeit (days) Mean ± SD; Median 51,6 ± 39,8; ± 18.4; ,3 ± 46,3; 27,5 Range Zeit an allen Assists (Tage) (IABP+ECMO+VAD) Mean ± SD; Median Range 54,1 ± 41,3; ± 19.6; ,2 ± 45,4; 29, Mortalität (n/%) Todesursache Überlebende (n/%) (Monate) Mean ± SD; Median Range 4/30,7% 1x bleeding during OHT 3x MOF 9/69,3% 39,3 ± 21,9; /50% 2x MOF 2/50% 29 ± 11,3; IABP- intraaortale Ballonpumpe, ECMO- extrakorporale Membranoxygenierung, VAD- ventrikuläres Assist device 5/83,3% 4x MOF 1x brain death 1/16,7% 9 - Bridge to HTX Bridge to Recovery Bridging nach CPR Unter bridging after CPR (n=6) wurden jene Patienten zusammengefasst, die nach extensiver CPR mit einer EC- MO stabilisiert wurden und in weiterer Folge ein VAD implantiert bekamen. Bei diesen Patienten waren kaum Vorinformationen über Grunderkrankung und Komorbiditäten vorhanden, eine weitere Abklärung konnte erst nach Implantation des Unterstützungs- Systems erfolgen. Von dieser Gruppe wurde lediglich ein Patient transplantiert, die übrigen 5 (83,3%) verstarben. (Abb. 1). Diskussion Abb. 1: Überlebenskurven der drei Subpopulationen (Bridge to HTX, Bridge to Recovery, Bridging nach CPR) Die Stabilisierung medikamentös therapierefraktärer hämodynamisch instabiler Patienten mittels ECMO ist eine etablierte Therapie. (1-12, 15) Die ECMO kann meist mit relativ geringem Aufwand auch außerhalb eines Operationssaals (z.b. Schockraum) perkutan implantiert werden und gewährleistet eine rasche und ausreichende Organperfusion. (14) Nach kardiozirkulatorischer Stabilisierung ist somit vor der Implantation aufwändigerer Systeme (Kunst-
7 Transplantationsmedizin 2004, 16. Jahrg., S. 200 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock herz) eine weitere Evaluierung (neurologische Untersuchungen, Ganzkörper- Computertomographie, transoesophageale Echokardiographiekontrollen, Infektionsserologie) der Patienten möglich. (1, 11) Somit kann bei persistierendem, schweren Schock ohne Tendenz zur Besserung nach einigen Tagen ECMO-Perfusion von einer VAD- Implantation abgesehen werden, wenn die Prognose infaust erscheint. Weiters ist vor allem bei Post-Cardiotomy- Failure Patienten eine Entwöhnung von der ECMO binnen Stunden oder Tagen durchaus möglich. (3) Eine für den Patienten belastende und auch kostenintensive VAD-Implantation kann damit möglicherweise vermieden werden. So positiv eine rasche ECMO-Implantation für die sofortige hämodynamische Stabilisierung ist, zeigen sich jedoch bald die Grenzen dieser Therapie: Die Dauer des Einsatzes ist zeitlich limitiert, wobei Blutungskomplikationen und Hämolyse nach einigen Tagen im Vordergrund stehen. Weitere Komplikationen, wie Infektionen/Sepsis, Extremitätenischämien und technische Probleme (Oxygenator-Defekt) sind beschrieben. (1, 4, 8, 11, 12) Weiters ist mit einer ECMO eine direkte Drainage des linken Herzens nicht möglich, weswegen der Volumenstatus genau monitiert werden muss und gegebenenfalls eine Therapie mit Katecholaminen erforderlich ist. (8, 11, 12, 14) Das bridge-to-bridge Konzept wird in der Literatur konträr behandelt. Magliato et al. berichten über ein schlechtes Überleben bei bridge-to-bridge Patienten und favorisieren die primäre VAD- Implantation, während andere Autoren aufgrund der genannten Vorteile das bridge-to-bridge Konzept bevorzugen und in der primären ECMO-Implantation keinen Nachteil finden. (1, 2, 5, 6, 8-13, 15) Vor allem die rasche Stabilisierung der Patienten mit einem relativ kleinen Eingriff, die Möglichkeit der genauen Evaluierung der Patienten und somit eine mögliche Kostenersparnis werden hervorgehoben. (11, 12) Die Analyse der Daten unserer Patienten zeigt, dass mit der ECMO rasch eine gute Organperfusion erzielt werden konnte: Das Laktat vor VAD-Implantation war hochsignifikant niedriger als vor ECMO-Implantation. Die niedrigeren Hämoglobin- und Hämatokrit- Werte vor VAD-Implantation sind vor allem auf den Verdünnungseffekt durch Infusionen zur Kontrolle des Volumenstatus zurückzuführen. Bei den Verstorbenen waren als Ausdruck des schon weit fortgeschrittenen Links- und Rechtsherzversagens nicht nur die Laktatwerte höher als bei den Überlebenden, sondern auch die Leberfunktionsparameter und der zentral venöse Blutdruck (ZVD). Dies fand sich sowohl initial vor der ECMO-Implantation als auch vor der VAD-Implantation. Blutbild und Nierenfunktionsparameter unterschieden sich bei Überlebenden und Verstorbenen nicht, da bei Bedarf kontinuierlich Blutprodukte substituiert worden waren, bzw. bei Nierenversagen in beiden Kollektiven mit der kontinuierlichen Hämofiltration begonnen worden war. Auch von klinischer Seite her gab es Unterschiede zwischen den Patienten. So hatten jene, die bei uns bereits bekannt waren, zur HTX gelistet oder in Abklärung in Richtung HTX waren, vom bridge-to-bridge-konzept den größten Benefit. Obwohl eine Herztransplantation nach VAD-Implantation technisch anspruchsvoller und mit einer höheren Komplikationsrate und Mortalität assoziiert ist, war die perioperative Mortalität von15,4% erfreulich niedrig. Die mit 51,6 ± 39,8 Tagen kurze Wartezeit auf ein passendes Spenderorgan kam durch das noch ausreichende Spenderaufkommen in Österreich mit einem juristischen Unterschied im Vergleich zu Deutschland (Widerspruchsregelung) und einem anderen Organ- Allokationssystem zustande. Die Mortalität war bei jenen Patienten am höchsten, die akut dekompensiert von auswärts zur mechanischen Kreislaufstabilisierung notfallmäßig zugewiesen worden waren, die an unserem Zentrum also gänzlich unbekannt waren. Von den bridge to recovery -Patienten überlebten nur 50%. Dieser niedrige Prozentsatz ist am ehesten durch die geringe Zahl (n=4) an Patienten in diesem Kollektiv zu erklären. Somit führen die zwei Todesfälle bereits zu einer Halbierung der Erfolgsquote. Die Gesamtüberlebensrate von 52,2% ist im Vergleich mit anderen Zentren zufrieden stellend (1, 8, 11, 12). Aus den vorliegenden Daten kann für die klinische Routine folgender Schluss gezogen werden: Die initiale Stabilisierung mit einer ECMO sollte weiterhin für alle Patienten im schweren Herz- Kreislaufversagen zur Verfügung stehen. Dieser Eingriff kann kostengünstig mit geringer Komplikationsrate durchgeführt werden und etabliert eine optimale Perfusion des Patienten. Wichtig ist die frühzeitige Implantation, um ein Multiorganversagen zu vermeiden. Je schlechter der allgemeine Zustand der Patienten bereits vor der ECMO- Implantation war, desto höher war die Mortalität später am VAD. Die VAD-Implantation muss noch strengerer Selektion unterliegen: Die höchste Mortalität hatten jene Patienten, welche nach ECMO-Implantation signifikant erhöhte Laktat- und Leberfunktionswerte aufwiesen als Ausdruck der persistierenden Organminderperfusion und der bereits massiv geschädigten Leber. Patienten der Gruppe bridging after CPR, die also zum Zeitpunkt der ECMO-Implantation bereits extensiv reanimiert worden waren und bei denen die mechanische Kreislaufunterstützung als ultima ratio indiziert worden war, hatten mit 83,3% Mortalität ein ernüchterndes Behandlungsergebnis aufzuweisen. Daher muss in diesem Kollektiv jeder weitere Behandlungsschritt sorgfältig abgewogen werden, um Ressourcen nicht unnötig zu vergeuden: Maximale mechanische Kreislaufunterstützung mit einem VAD ist in diesem Stadium nicht mehr in der Lage, eine Stabilisierung zu erreichen und den Patienten am Leben zu erhalten. Zusammenfassend zeigen unsere Ergebnisse, dass die rasche Stabilisierung an der ECMO zwar für alle Patienten im therapierefraktären Schock möglich ist, jedoch bei persistierender Laktatazidose und deutlich erhöhtem Bilirubin auch nach VAD-Implantation mit hoher Mortalität und Morbidität zu rechnen ist. Literatur 1. Bowen FW, Carboni AF, O Hara ML et al. (2001) Application of Double Bridge Mechanical resuscitation for profound cardiogenic shock leading to transplantation. Ann Thorac Surg 72: Chen YS, Ko WJ, Lin FY et al. (2001) Preliminary result of an algorithm to select proper ventricular assist devices for high risk patients with extracorporeal membrane oxygenation support. J Heart Lung Transplant 20: Doll N, Kiaii B, Borger M et al. (2004) Fiveyear results of 219 consecutive patients treated with extracorporeal membrane oxygenation for refractory postoperative cardiogenic shock. Ann Thorac Surg 77: Hoy FBY, Mueller DK, Geiss DM et al. (2000) Bridge to recovery for postcardiotomy failure: Is there still a role for centrifugal pumps? Ann Thorac Surg 70:
8 D. Höfer et al.: Erfolgreiche Behandlung von Patienten im therapierefraktären kardiogenen Schock Transplantationsmedizin 2004, 16. Jahrg., S Kihara S, Kawai A, Endo M, Koyangi H, Kurosawa H (2002) Extracorporeal membrane oxygenation and left ventricular assist device: a case of double mechanical bridge. Heart Vessels 16: Levi D, Marelli D, Plunkett M et al. (2002) Use of assist devices and ECMO to bridge pediatric patients with cardiomyopathy to transplantation. J Heart Lung Transplant 21: Loebe M, Koerner MM, Lafuente JA, Noon GP (2003) Patient selection for assist devices: bridge to transplant. Curr Opin in Cardiol 18: Magliato KE, Kleisli T, Soukiasian HJ et al. (2003) Biventricular support in patients with profound cardiogenic shock: A single center experience. ASAIO Journal 49: McBride LR, Naunheim KS, Fiore AC et al. (2001) Risk analysis in patients bridged to transplantation. Ann Thorac Surg 71: Pagani FD, Aaronson KD, Dyke DB, Wright S, Swaniker F, Bartlett RH (2000) Assessment of an extracorporeal life support to LVAD bridge to heart transplantation strategy. Ann Thorac Surg 70: Pagani FD, Lynch W, Swaniker F et al. (1999) Extracorporeal life support to left ventricular assist device bridge to heart transplant A strategy to optimize survival and resource utilization. Circulation 100 (suppl II): Pagani FD, Aaronson KD, Swaniker F, Bartlett RH (2001) The use of extracorporeal life support in adult patients with primary cardiac failure as a bridge to implantable left ventricular assist device. Ann Thorac Surg 71: S Razzouk AJ, Cecere R, Gundry SR, Wang N, Bailey LL (2000) Emergency implantation of a left ventricular assist device in adolescents with biventricular failure. ASAIO Journal 46: Schwarz B, Mair P, Margreiter J et al. (2003) Experience with percutaneous venoarterial cardiopulmonary bypass for emergency circulatory support. Crit Care Med 31: Wang SS, Wen-Je K, Chen YS, Hsu RB, Chou NK, Chu SH (2001) Mechanical bridge with extracorporeal membrane oxygenation and ventricular assist device to heart transplantation. Artificial organs 25: Univ. Doz. Dr. Herwig Antretter Klinische Abteilung für Herzchirurgie, Medizinische Universität Innsbruck Anichstr. 35 A-6020 Innsbruck Österreich herwig.antretter@uibk.ac.at
Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz?
 KARDIOLOGIE UPDATE 2012 München 16.Dezember Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz? Bernhard Voss Deutsches Herzzentrum München Klinik für Herz- und Gefäßchirurgie
KARDIOLOGIE UPDATE 2012 München 16.Dezember Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz? Bernhard Voss Deutsches Herzzentrum München Klinik für Herz- und Gefäßchirurgie
EINSATZ DER IABP IN DER HERZCHIRURGIE
 FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
Sonstige Maßnahmen. S. Treskatsch. Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte
 Sonstige Maßnahmen S. Treskatsch Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte U N I V E R S I T Ä T S M E D I Z I N B E R L I N Richtlinien Ponikowski
Sonstige Maßnahmen S. Treskatsch Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte U N I V E R S I T Ä T S M E D I Z I N B E R L I N Richtlinien Ponikowski
HTTG TransMission
 ECMO HTTG TransMission 23.09.2011 Definition ECMO = extrakorporale Membranoxygenierung hoch invasives, temporäres Therapieverfahren zur Behandlung des akuten Lungenversagens und/oder des akuten Herz-Kreislauf-Versagens
ECMO HTTG TransMission 23.09.2011 Definition ECMO = extrakorporale Membranoxygenierung hoch invasives, temporäres Therapieverfahren zur Behandlung des akuten Lungenversagens und/oder des akuten Herz-Kreislauf-Versagens
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie?
 CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
Aktuelles aus der Herztransplantation. Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg
 Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Beating Heart Graft: Vorteile neuer Konservierungsmethoden bei Herztransplantation. Prof. Dr. Axel Haverich
 Beating Heart Graft: Vorteile neuer Konservierungsmethoden bei Herztransplantation Prof. Dr. Axel Haverich Oktober 2008 Entwicklung der Herztransplantation 1967 Erste Herztransplantation durch Prof. Ch.
Beating Heart Graft: Vorteile neuer Konservierungsmethoden bei Herztransplantation Prof. Dr. Axel Haverich Oktober 2008 Entwicklung der Herztransplantation 1967 Erste Herztransplantation durch Prof. Ch.
Herztransplantation und Herzersatzsysteme
 Herztransplantation und Herzersatzsysteme Dr. med. N. Pizanis Klinik für Thorax- und Kardiovaskuläre Chirurgie nikolaus.pizanis@uk-essen.de www.whze.de Do Fr Mo Di Fr 22.10.09 23.10.09 26.10.09 27.10.09
Herztransplantation und Herzersatzsysteme Dr. med. N. Pizanis Klinik für Thorax- und Kardiovaskuläre Chirurgie nikolaus.pizanis@uk-essen.de www.whze.de Do Fr Mo Di Fr 22.10.09 23.10.09 26.10.09 27.10.09
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
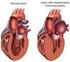 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz. Roman Pfister Herzzentrum, Uniklinik Köln
 Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz Roman Pfister Herzzentrum, Uniklinik Köln Akute Herzinsuffizienz European Heart Failure Survey II: Patienten hospitalisiert mit akuter HI (N=3580)
Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz Roman Pfister Herzzentrum, Uniklinik Köln Akute Herzinsuffizienz European Heart Failure Survey II: Patienten hospitalisiert mit akuter HI (N=3580)
6. Qualitätssicherungskonferenz
 6. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 23.09.2014 Prof. Dr. Martin Strüber Universität Leipzig, Herzzentrum 2014 AQUA-Institut GmbH
6. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 23.09.2014 Prof. Dr. Martin Strüber Universität Leipzig, Herzzentrum 2014 AQUA-Institut GmbH
Baden 04/2012 PD Dr. med. J-P Schmid 2
 Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Kardiogener Schock. Interventionelle und kreislaufunterstützende Therapie
 Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Mechanische Herz-Kreislauf- Unterstützung
 Udo Boeken Alexander Assmann Frank Born Christof Schmid (Hrsg.) Mechanische Herz-Kreislauf- Unterstützung Indikationen, Systeme, Implantationstechniken Mit 133 Abbildungen und 28Tabellen Springer IX Inhaltsverzeichnis
Udo Boeken Alexander Assmann Frank Born Christof Schmid (Hrsg.) Mechanische Herz-Kreislauf- Unterstützung Indikationen, Systeme, Implantationstechniken Mit 133 Abbildungen und 28Tabellen Springer IX Inhaltsverzeichnis
Wartezeit in Deutschland auf eine Nierentransplantation: Aktuelle Aspekte oder Das Blutgruppe 0-Problem
 Wartezeit in Deutschland auf eine Nierentransplantation: Aktuelle Aspekte oder Das Blutgruppe 0-Problem Wartezeit und Ergebnisse nach NTX USA Waiting time on dialysis as the strongest modifiable risk factor
Wartezeit in Deutschland auf eine Nierentransplantation: Aktuelle Aspekte oder Das Blutgruppe 0-Problem Wartezeit und Ergebnisse nach NTX USA Waiting time on dialysis as the strongest modifiable risk factor
Page 1. Kardiogener Schock was sind die nächsten Aufgaben? Inhalt/Überblick. Wo stehen wir?
 Kardiogener Schock was sind die nächsten Aufgaben? Gottfried Heinz Bereichsleiter kardiologische Intensivstation Univ.Klinik für Innere Med II Abteilung für Kardiologie Wien Inhalt/Überblick wo stehen
Kardiogener Schock was sind die nächsten Aufgaben? Gottfried Heinz Bereichsleiter kardiologische Intensivstation Univ.Klinik für Innere Med II Abteilung für Kardiologie Wien Inhalt/Überblick wo stehen
deltastream MDC Konsole
 AKTUELLE KARDIOCHIRURGISCHE BEHANDLUNGSSTRATEGIEN: INNOVATIVE PERFUSIONSTECHNIKEN deltastream MDC Konsole Kardiochirurgische Therapie des Post-Perfusion Low-Cardiac-Output sowie des kardiopulmonalen Versagens
AKTUELLE KARDIOCHIRURGISCHE BEHANDLUNGSSTRATEGIEN: INNOVATIVE PERFUSIONSTECHNIKEN deltastream MDC Konsole Kardiochirurgische Therapie des Post-Perfusion Low-Cardiac-Output sowie des kardiopulmonalen Versagens
Hämodynamisches Monitoring nach Herzoperationen. PD Dr. J. Weipert
 Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Herz-Unterstützungs-Systeme Kunstherz
 Herz-Unterstützungs-Systeme Kunstherz PD Dr. A. Rastan HKZ Rotenburg Jahrestagung des Bundesverbandes Defibrillator (ICD) Deutschland e.v. 08.03.2014 Unser Herz Minute 60 Stunde 3600 Tag 86,400 Monat 2,592,000
Herz-Unterstützungs-Systeme Kunstherz PD Dr. A. Rastan HKZ Rotenburg Jahrestagung des Bundesverbandes Defibrillator (ICD) Deutschland e.v. 08.03.2014 Unser Herz Minute 60 Stunde 3600 Tag 86,400 Monat 2,592,000
Herztransplantation Interdisz. Vorlesung Prof. Albert Schütz, Deutsches Herzzentrum München
 Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper
 Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper 01.06.2010 H1N1: Die neue Influenza ( Schweinegrippe ) Ca. 7% der deutschen Bevölkerung geimpft Von 34 Mio Impfdosen (284 Mio Euro) wurden 27 Mio nicht
Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper 01.06.2010 H1N1: Die neue Influenza ( Schweinegrippe ) Ca. 7% der deutschen Bevölkerung geimpft Von 34 Mio Impfdosen (284 Mio Euro) wurden 27 Mio nicht
Mechanische Herz-Kreislauf-Unterstützung
 Mechanische Herz-Kreislauf-Unterstützung Indikationen, Systeme, Implantationstechniken Bearbeitet von Udo Boeken, Alexander Assmann, Frank Born, Christof Schmid 1. Auflage 2012. Taschenbuch. xxii, 370
Mechanische Herz-Kreislauf-Unterstützung Indikationen, Systeme, Implantationstechniken Bearbeitet von Udo Boeken, Alexander Assmann, Frank Born, Christof Schmid 1. Auflage 2012. Taschenbuch. xxii, 370
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
LifeVest die Defi-Weste oder der tragbare Kardioverter-Defibrillator
 LifeVest die Defi-Weste oder der tragbare Kardioverter-Defibrillator von OA Dr. Hans Keller, 2. Medizinische Abteilung, Krankenanstalt Rudolfstiftung, Wien. In: Universum Innere Medizin, Fachzeitschrift
LifeVest die Defi-Weste oder der tragbare Kardioverter-Defibrillator von OA Dr. Hans Keller, 2. Medizinische Abteilung, Krankenanstalt Rudolfstiftung, Wien. In: Universum Innere Medizin, Fachzeitschrift
Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie
 1 Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie Torsten Slowinski Universitätsklinikum Charité Campus Mitte Klinik für Nephrologie Berlin 2 KDIGO (2012): Empfehlung zur Antikoagulation
1 Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie Torsten Slowinski Universitätsklinikum Charité Campus Mitte Klinik für Nephrologie Berlin 2 KDIGO (2012): Empfehlung zur Antikoagulation
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure
 The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ. VAD-Therapie
 NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
Aus der Herzchirurgischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München
 Aus der Herzchirurgischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. B. Reichart Vergleich der mechanischen Kreislaufunterstützungssysteme MEDOS-HIA und Berlin
Aus der Herzchirurgischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. B. Reichart Vergleich der mechanischen Kreislaufunterstützungssysteme MEDOS-HIA und Berlin
Management auf der Intensivstation
 Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter. März 2011
 ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
ARTCLINE GmbH BMBF-Innovationsforum Bioaktive Zellfilter März 2011 Aktueller Stand der Extrakorporalen Zelltherapie für Sepsis-Patienten SEPSIS 1,5 Mio. Tote in Industrieländern Definition: = Generalisierte
Perioperatives Management von Patienten mit VADs als Destination- Therapie bei nicht-herzchirurgischen Eingriffen
 Perioperatives Management von Patienten mit VADs als Destination- Therapie bei nicht-herzchirurgischen Eingriffen Jan Hirsch Klinik für Anästhesiologie und operative Intensivmedizin Direktor: Prof. Dr.
Perioperatives Management von Patienten mit VADs als Destination- Therapie bei nicht-herzchirurgischen Eingriffen Jan Hirsch Klinik für Anästhesiologie und operative Intensivmedizin Direktor: Prof. Dr.
MEDOS VAD III -System. mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge
 MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge Das MEDOS VAD III
MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge Das MEDOS VAD III
Chirurgische Revaskularisation im akuten Infarkt
 Chirurgische Revaskularisation im akuten Infarkt PD Dr. med. Ch. Hagl 11. Innovationsgipfel der MHH, 1. Juni 2010 300 Infarkte / 100.000 Einwohner Akutes Koronarsyndrom (ACS) Definition: Instabile Angina
Chirurgische Revaskularisation im akuten Infarkt PD Dr. med. Ch. Hagl 11. Innovationsgipfel der MHH, 1. Juni 2010 300 Infarkte / 100.000 Einwohner Akutes Koronarsyndrom (ACS) Definition: Instabile Angina
Macht HES Nierenversagen? Eine Analyse von VISEP
 Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Kunstherzeinsatz im Terminalstadium der dilatativen Kardiomyopathie im Kindesalter
 Z Kardiol 89:1039 1045 (2000) Steinkopff Verlag 2000 KARDIOMYOPATHIE B. Stiller I. Dähnert F. Berger Y. Weng M. Loebe V. Alexi-Meskhishvili R. Hetzer P. E. Lange Kunstherzeinsatz im Terminalstadium der
Z Kardiol 89:1039 1045 (2000) Steinkopff Verlag 2000 KARDIOMYOPATHIE B. Stiller I. Dähnert F. Berger Y. Weng M. Loebe V. Alexi-Meskhishvili R. Hetzer P. E. Lange Kunstherzeinsatz im Terminalstadium der
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Neue Entwicklungen in der Herzchirurgie. Prof. Dr. T. Carrel. www.insel.ch/herz www.cardiovascsurg.ch
 Neue Entwicklungen in der Herzchirurgie Prof. Dr. T. Carrel www.insel.ch/herz www.cardiovascsurg.ch Neue Technologien Zugänge Verfahren Entwicklung der Herzchirurgie Demographie Anästhesie Perfusion Monitoring
Neue Entwicklungen in der Herzchirurgie Prof. Dr. T. Carrel www.insel.ch/herz www.cardiovascsurg.ch Neue Technologien Zugänge Verfahren Entwicklung der Herzchirurgie Demographie Anästhesie Perfusion Monitoring
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Jahrestagung der Deutschen Gesellschaft für Kardiologie: Kardiogener Schock: Überlebenschancen werd
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Berliner Dialyse Seminar. Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht
 Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Extracorporeller Lungenersatz. Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel
 Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Klappenerkrankungen und Herzinsuffizienz. Hans Rickli St.Gallen
 Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
ICD Programmierung bei Kammertachykardie. Prof. Christian Sticherling Universitätsspital Basel
 ICD Programmierung bei Kammertachykardie Prof. Christian Sticherling Universitätsspital Basel ICD Implantations in Europe 2015 500 000 sudden cardiac deaths >100 000 implantations annually (costs>2 billion
ICD Programmierung bei Kammertachykardie Prof. Christian Sticherling Universitätsspital Basel ICD Implantations in Europe 2015 500 000 sudden cardiac deaths >100 000 implantations annually (costs>2 billion
Hämodynamische Stabilisierung praxisnah umgesetzt
 DAC 2006 Leipzig, 17. bis 20. Mai 2006 Hämodynamische Stabilisierung praxisnah umgesetzt Andreas Meier-Hellmann Hämodynamische Stabilisierung praxisnah umgesetzt Welche Werkzeuge haben wir? Volumen zur
DAC 2006 Leipzig, 17. bis 20. Mai 2006 Hämodynamische Stabilisierung praxisnah umgesetzt Andreas Meier-Hellmann Hämodynamische Stabilisierung praxisnah umgesetzt Welche Werkzeuge haben wir? Volumen zur
Was leisten interventionelle Verfahren heute in der Therapie der Klappenerkrankungen?
 Was leisten interventionelle Verfahren heute in der Therapie der Klappenerkrankungen? Prof. Dr. med. P. Boekstegers Chefarzt für Kardiologie und Angiologie Helios-Klinikum Siegburg Interventionelle Therapie
Was leisten interventionelle Verfahren heute in der Therapie der Klappenerkrankungen? Prof. Dr. med. P. Boekstegers Chefarzt für Kardiologie und Angiologie Helios-Klinikum Siegburg Interventionelle Therapie
Herausforderungen der kombinierten Transplantation von Leber und Niere
 Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Herausforderungen der kombinierten Transplantation von Leber und Niere N. Speidel Klinik und Poliklinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie Rheinische Friedrich-Wilhelms-Universität Bonn
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock. Pharmakologische Therapie und Mikrozirkulation
 Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Dissertation zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitätsklinik und Poliklinik für Herz- und Thoraxchirurgie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Herr Prof. Dr. med. R.-E. Silber) Analyse der Risikofaktoren für die
Aus der Universitätsklinik und Poliklinik für Herz- und Thoraxchirurgie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Herr Prof. Dr. med. R.-E. Silber) Analyse der Risikofaktoren für die
Lebensrettende Pumpen und Kunstherzen
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Lebensrettende Pumpen und Kunstherzen Mannheim (1. April 2016) Mechanische Pumpen, die die Funktion des Herzens ganz oder zumindest teilweise übernehmen,
Jahrestagung der Deutschen Gesellschaft für Kardiologie Lebensrettende Pumpen und Kunstherzen Mannheim (1. April 2016) Mechanische Pumpen, die die Funktion des Herzens ganz oder zumindest teilweise übernehmen,
ECLSSYMPOSIUM II. Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen PROGRAMM
 ECLSSYMPOSIUM II Chirurgie Perfusion Kardiologie Anästhesie Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen in Kooperation mit dem Universitären Herzzentrum Hamburg,
ECLSSYMPOSIUM II Chirurgie Perfusion Kardiologie Anästhesie Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen in Kooperation mit dem Universitären Herzzentrum Hamburg,
Herzschrittmacher und ICD WCC Barcelona 2006. Klinikum Bielefeld-Mitte
 Herzschrittmacher und ICD WCC Barcelona 2006 Randomisierte ICD-Studien in der Primär- und Sekundärprävention Patient selection for ICD/CRT-D device therapy 1 Main indications 2 for primary prevention (no
Herzschrittmacher und ICD WCC Barcelona 2006 Randomisierte ICD-Studien in der Primär- und Sekundärprävention Patient selection for ICD/CRT-D device therapy 1 Main indications 2 for primary prevention (no
Leitfaden Herztransplantation
 Leitfaden Herztransplantation Interdisziplinäre Betreuung vor, während und nach Herztransplantation Bearbeitet von Christof Schmid, Stephan Hirt, Hans Heinrich Scheld 3. Aufl. 2009. Taschenbuch. xi, 208
Leitfaden Herztransplantation Interdisziplinäre Betreuung vor, während und nach Herztransplantation Bearbeitet von Christof Schmid, Stephan Hirt, Hans Heinrich Scheld 3. Aufl. 2009. Taschenbuch. xi, 208
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Probleme? Mechanik. Ventilation. Medikation. Prognose. Lagerung, Transport, Punktion. Lagerung, Beatmungsdruck. Verteilungsräume, Resorption
 Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Wandern in der Höhe ein zu grosser Schritt für Herzpatienten?
 Wandern in der Höhe ein zu grosser Schritt für Herzpatienten? PD Dr. med. Jean-Paul Schmid Spital Netz Bern Kardiologie Tiefenau «Der Berg ruft»! 1 Grosse Schritte falsche Tritte! Angst des Herzpatienten
Wandern in der Höhe ein zu grosser Schritt für Herzpatienten? PD Dr. med. Jean-Paul Schmid Spital Netz Bern Kardiologie Tiefenau «Der Berg ruft»! 1 Grosse Schritte falsche Tritte! Angst des Herzpatienten
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Kardiogener Schock
 Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Seite 10. Die Erhebungsbögen sind der Doktorarbeit nicht beigelegt, aber die wesentlichen Inhalte zur Datenerhebung sind wie folgt genannt:
 Seite 10 3. Methodik Bei der Untersuchung von terminal niereninsuffizienten Patienten des Deutschen Herzzentrums Berlin (DHZB) handelt es sich um die Teilnahme an einer retrospektiven multizentrischen
Seite 10 3. Methodik Bei der Untersuchung von terminal niereninsuffizienten Patienten des Deutschen Herzzentrums Berlin (DHZB) handelt es sich um die Teilnahme an einer retrospektiven multizentrischen
Herzoperation beim betagten Patienten. M. Grimm Medizinische Universität Innsbruck
 Herzoperation beim betagten Patienten M. Grimm Medizinische Universität Innsbruck Realität Herzchirurgie 2010 Herzchirurgie heute Statistik Austria Problem - allgemein Lebenserwartung steigt Diagnostik
Herzoperation beim betagten Patienten M. Grimm Medizinische Universität Innsbruck Realität Herzchirurgie 2010 Herzchirurgie heute Statistik Austria Problem - allgemein Lebenserwartung steigt Diagnostik
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier. Postresuscitation Care
 Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Varizenchirurgie elektiver Eingriff mit Komplikationspotential. T. Noppeney
 Varizenchirurgie elektiver Eingriff mit Komplikationspotential T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria Nürnberg
Varizenchirurgie elektiver Eingriff mit Komplikationspotential T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria Nürnberg
Tabelle 1) Struktur der Herzkatheterversorgung in Österreich Koronarangiographie 1997/98/99. Anzahl der Zentren 26/27/28 20/22/22
 Tabelle 1) Struktur der Herzkatheterversorgung in Österreich 1997-1999 Koronarangiographie 1997/98/99 PTCA 1997/98/99 Anzahl der Zentren 26/27/28 20/22/22 Anzahl der Räume 32/34/36* 26/28/29 Anzahl der
Tabelle 1) Struktur der Herzkatheterversorgung in Österreich 1997-1999 Koronarangiographie 1997/98/99 PTCA 1997/98/99 Anzahl der Zentren 26/27/28 20/22/22 Anzahl der Räume 32/34/36* 26/28/29 Anzahl der
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Correlational analysis
 Correlational analysis Students performance on an exam are influenced by multiple factors. Two possible factors are (i) anxiety and (ii) study time. In order to test the effect of these two factors on
Correlational analysis Students performance on an exam are influenced by multiple factors. Two possible factors are (i) anxiety and (ii) study time. In order to test the effect of these two factors on
Unerklärliche Todesfälle und der Zusammenhang zu Hypoglykämien
 Unerklärliche Todesfälle und der Zusammenhang zu Hypoglykämien Ziel: Untersuchung von unerwarteten Todesfällen bei Patienten mit Typ-1-Diabetes im Alter unter 50 Jahre in Großbritannien. Methode / Klientel:
Unerklärliche Todesfälle und der Zusammenhang zu Hypoglykämien Ziel: Untersuchung von unerwarteten Todesfällen bei Patienten mit Typ-1-Diabetes im Alter unter 50 Jahre in Großbritannien. Methode / Klientel:
Hyperammoniämisches Koma durch Aminosäurenzufuhr 2 Fallbeispiele
 Hyperammoniämisches Koma durch Aminosäurenzufuhr 2 Fallbeispiele C. Wimmer Universitätsklinik für Anästhesie und Allgemeine Intensivmedizin Wien Klinische Abteilung für Herz- Thorax- Gefäßchirurgische
Hyperammoniämisches Koma durch Aminosäurenzufuhr 2 Fallbeispiele C. Wimmer Universitätsklinik für Anästhesie und Allgemeine Intensivmedizin Wien Klinische Abteilung für Herz- Thorax- Gefäßchirurgische
Kopfschmerzen beim Patienten oder beim Arzt?
 Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten
 Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Coolgard is cool: besseres Überleben nach Wiederbelebung
 Coolgard is cool: besseres Überleben nach Wiederbelebung Prof. Dr. med. H. Drexler Hintergrund 375.000 Menschen / Jahr erleiden einen Herzkreislaufstillstand in Europa Hypoxischer Hirnschaden ist das Hauptproblem
Coolgard is cool: besseres Überleben nach Wiederbelebung Prof. Dr. med. H. Drexler Hintergrund 375.000 Menschen / Jahr erleiden einen Herzkreislaufstillstand in Europa Hypoxischer Hirnschaden ist das Hauptproblem
Bundesauswertung zum Erfassungsjahr Herzunterstützungssysteme/Kunstherzen. Qualitätsindikatoren
 Bundesauswertung zum Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Qualitätsindikatoren Erstellt am: 25.05.2016 Impressum Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz
Bundesauswertung zum Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Qualitätsindikatoren Erstellt am: 25.05.2016 Impressum Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz
Hämodynamisches Monitoring. Theoretische und praktische Aspekte
 Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
7. Qualitätssicherungskonferenz
 7. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 02. Oktober 2015 PD Dr. Florian Wagner Universitäres Herzzentrum Hamburg 2015 AQUA-Institut
7. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 02. Oktober 2015 PD Dr. Florian Wagner Universitäres Herzzentrum Hamburg 2015 AQUA-Institut
Aortenisthmusstenose
 24 H Blutdruckmesssung Aortenisthmustenose Dr. U. Neudorf Universitätskinderklinik Essen Neu-Ulm 04 Okt.2008 Aortenisthmusstenose Hypertonie ist das Hauptproblem Mittlere Lebenserwartung ohne Therapie
24 H Blutdruckmesssung Aortenisthmustenose Dr. U. Neudorf Universitätskinderklinik Essen Neu-Ulm 04 Okt.2008 Aortenisthmusstenose Hypertonie ist das Hauptproblem Mittlere Lebenserwartung ohne Therapie
3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene
 3 Ergebnisse 3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene 3.1.1 Altersabhängige Genexpression der AGE-Rezeptoren Es wurde untersucht, ob es am menschlichen alternden Herzen
3 Ergebnisse 3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene 3.1.1 Altersabhängige Genexpression der AGE-Rezeptoren Es wurde untersucht, ob es am menschlichen alternden Herzen
Transplantatvaskulopathie Prävention und Therapie
 Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Was ist Neu in der Kardiologie?
 10. Januar 2015 Was ist Neu in der Kardiologie? Stephan Baldus Klinik III für Innere Medizin Herzzentrum der Universität zu Köln aus der Sprechstunde... 55 Jahre, männlich RR 140/90 mmhg LDL-Cholesterin
10. Januar 2015 Was ist Neu in der Kardiologie? Stephan Baldus Klinik III für Innere Medizin Herzzentrum der Universität zu Köln aus der Sprechstunde... 55 Jahre, männlich RR 140/90 mmhg LDL-Cholesterin
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Monate Präop Tabelle 20: Verteilung der NYHA-Klassen in Gruppe 1 (alle Patienten)
 Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Komplikationen der Transplantat-Nephrektomie
 Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Kardiogener Schock Bruno Minotti, ZNA KSSG
 Kardiogener Schock Bruno Minotti, ZNA KSSG Kardiogener Schock? Duden Enzyklopädie 1. durch ein außergewöhnlich belastendes Ereignis bei jemandem ausgelöste seelische Erschütterung [aufgrund deren die Person
Kardiogener Schock Bruno Minotti, ZNA KSSG Kardiogener Schock? Duden Enzyklopädie 1. durch ein außergewöhnlich belastendes Ereignis bei jemandem ausgelöste seelische Erschütterung [aufgrund deren die Person
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
Was wird aus Kindern mit angeborenen Herzfehlern?
 (ÖGKJ) 47. Jahrestagung, 1.-3. Oktober 2009, Graz Presse-Information Pädiatrische Kardiologie Angeborene Herzfehler Univ.-Prof. Dr. Andreas Gamillscheg Leiter der Klinischen Abteilung für Pädiatrische
(ÖGKJ) 47. Jahrestagung, 1.-3. Oktober 2009, Graz Presse-Information Pädiatrische Kardiologie Angeborene Herzfehler Univ.-Prof. Dr. Andreas Gamillscheg Leiter der Klinischen Abteilung für Pädiatrische
Überlegungen und Daten zum Herzkreislaufstillstand/der Reanimation in der Geriatrie Martin Frossard Universitätsklinik für Notfallmedizin
 Überlegungen und Daten zum Herzkreislaufstillstand/der Reanimation in der Geriatrie Martin Frossard Universitätsklinik für Notfallmedizin Einleitung Der plötzliche Herz-Kreislaufstillstand außerhalb des
Überlegungen und Daten zum Herzkreislaufstillstand/der Reanimation in der Geriatrie Martin Frossard Universitätsklinik für Notfallmedizin Einleitung Der plötzliche Herz-Kreislaufstillstand außerhalb des
Zusammenfassung. Einleitung: Studienkollektiv und Methoden: Ergebnisse:
 Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse?
 Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse? Christian Gratzke LMU Munich Disclosures Grants/research support from AMS, Astellas, Bayer HealthCare, Lilly,
Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse? Christian Gratzke LMU Munich Disclosures Grants/research support from AMS, Astellas, Bayer HealthCare, Lilly,
ernst-moritz-arndt-universität greifswald unfall- und wiederherstellungschirurgie Polytrauma
 Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
Hodgkin Lymphom bei jungen Patienten
 Hodgkin Lymphom bei jungen Patienten Peter Borchmann für die GHSG 25.03.2011 1 Hodgkin Lymphom bei jungen Patienten 1. Ist die Unterscheidung child adolescent - young adult physiologisch oder onkologisch
Hodgkin Lymphom bei jungen Patienten Peter Borchmann für die GHSG 25.03.2011 1 Hodgkin Lymphom bei jungen Patienten 1. Ist die Unterscheidung child adolescent - young adult physiologisch oder onkologisch
Die prognostische Aussagekraft der Indocyaningrün- Plasmaeliminationsrate (ICG-PDR) bei herzchirurgischen Patienten
 Aus der Klink für Anaesthesiologie der Ludwig-Maximilans-Universität München Direktor: Prof. Dr. med. Bernhard Zwißler Die prognostische Aussagekraft der Indocyaningrün- Plasmaeliminationsrate (ICG-PDR)
Aus der Klink für Anaesthesiologie der Ludwig-Maximilans-Universität München Direktor: Prof. Dr. med. Bernhard Zwißler Die prognostische Aussagekraft der Indocyaningrün- Plasmaeliminationsrate (ICG-PDR)
Non users after Cochlear Implantation in Single Sided Deafness
 Non users after Cochlear Implantation in Single Sided Deafness W. Pethe*, J. Langer*, S. Lissel**, K. Begall* *HNO-Klinik, AMEOS Klinikum Halberstadt **Cochlear Implant Rehabilitationszentrum Sachsen-Anhalt
Non users after Cochlear Implantation in Single Sided Deafness W. Pethe*, J. Langer*, S. Lissel**, K. Begall* *HNO-Klinik, AMEOS Klinikum Halberstadt **Cochlear Implant Rehabilitationszentrum Sachsen-Anhalt
Epidemiologische Entwicklungen und altersabhängige Besonderheiten
 Epidemiologische Entwicklungen und altersabhängige Besonderheiten Eine Analyse aus dem TraumaRegister DGU Rolf Lefering Institute for Research in Operative Medicine (IFOM) University Witten/Herdecke Cologne,
Epidemiologische Entwicklungen und altersabhängige Besonderheiten Eine Analyse aus dem TraumaRegister DGU Rolf Lefering Institute for Research in Operative Medicine (IFOM) University Witten/Herdecke Cologne,
Prof. Michael Tamm Chefarzt Klinik für Pneumologie
 Prof. Michael Tamm Chefarzt Klinik für Pneumologie Systemische Sklerose 5-6% (27% Int Med 27) MCT bis 5% (Anti-centromer-AK) Sjögren bis 2% SLE 15% (>5% Anticardiolipin-AK) Myositis, rheumatoide Arthritis
Prof. Michael Tamm Chefarzt Klinik für Pneumologie Systemische Sklerose 5-6% (27% Int Med 27) MCT bis 5% (Anti-centromer-AK) Sjögren bis 2% SLE 15% (>5% Anticardiolipin-AK) Myositis, rheumatoide Arthritis
Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis
 Kardiologie Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis Mannheim (31. März 2016) - Eine zeitweise mechanische Unterstützung der Herzventrikel durch perkutane
Kardiologie Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis Mannheim (31. März 2016) - Eine zeitweise mechanische Unterstützung der Herzventrikel durch perkutane
