Auftreten und Verbreitung von MRSA in Deutschland 2010
|
|
|
- Cornelia Meissner
- vor 6 Jahren
- Abrufe
Transkript
1 Blickpunkt Fachgebiet Nosokomiale Infektionen des Robert Koch-Instituts Auftreten und Verbreitung von MRSA in Deutschland 2010 Methicillin-resistente Staphylococcus aureus (MRSA) traten erstmals vor 50 Jahren und auch schon während der klinischen Erprobung von Methicillin in England auf. In den nachfolgenden Jahrzehnten entwickelten sich unterschiedliche MRSA-Prävalenzen weltweit. Bis Ende der 1990er Jahre waren MRSA nahezu ausschließlich Krankenhaus-assoziiert und wurden dort zu einem Problemkeim. Als nosokomiale Infektionserreger sind sie nicht nur resistent gegen alle b-laktamantibiotika, der wichtigsten Antibiotikagruppe für die Behandlung von Staphylokokken-Infektionen, sondern oft mehrfach resistent gegen verschiedene Antibiotika-Substanzklassen. Im Unterschied zu den noch in den 1990er Jahren in deutschen Krankenhäusern verbreiteten Stämmen zeigen die jetzigen Epidemiestämme einen weniger breiten Resistenzphänotyp. Infolge eingeschränkter Therapiemöglichkeiten sind schwere Infektionen, wie z. B. Sepsis, doppelt so häufig mit Todesfällen assoziiert, wie dies bei Sepsis mit empfindlichen Staphylococcus (S.) aureus der Fall ist [1]. Die verstärkt in Krankenhäusern und vergleichbaren anderen kurativen Einrichtungen verbreiteten hospital acquired MRSA (HA-MRSA) treten dabei als epidemische MRSA auf und gehören bestimmten klonalen Linien (Epidemiestämme) an. Bei einzelnen Patienten entstehen MRSA also nicht de novo, sondern gehen nach dem Erwerb von Resistenzgenen durch Selektion (Antibiotika) aus einer anfänglichen Mischflora als Leitkeime (dominante Flora) hervor. Das erklärt, warum sich MRSA bei hospitalisierten Patienten unter Selektionsdruck viel leichter und somit häufiger als permanente Haut- und Schleimhautbesiedler nachweisen lassen. Auf der Grundlage der modernen Genomforschung wurden Typisierverfahren entwickelt, mit denen man Auftreten und Verbreitung von MRSA nachweisen und verfolgen kann. Seit dem Auftreten von MRSA-Infektionen außerhalb von Krankenhäusern Mitte der 1990er Jahre sowie in verstärktem Maße bei Nutztieren seit 2005 ist es aus klinisch-epidemiologischer Sicht sinnvoll, Die Methicillin-Resistenz erwirbt S. aureus durch Aufnahme einer Genkassette (staphylococcal cassette chromosome mec), welche das meca-gen enthält, in die chromosomazwischen hospital acquired MRSA (HA- MRSA), community acquired MRSA (CA- MRSA) und mit der Tiermast assoziierten MRSA, livestock associated MRSA (LA- MRSA), zu unterscheiden [2]. Durch kürzere Krankenhausverweilzeiten können im Krankenhaus erworbene MRSA häufig erst nach der Entlassung als Besiedler oder Infektionserreger in Erscheinung treten, dies sind hospital associated community onset MRSA (HCA-MRSA) [3]. Mit dem Auftreten von HA-MRSA sind folgende Risikofaktoren assoziiert (s. a. Empfehlung KRINKO 4): 1. Patienten mit bekannter MRSA-Anamnese 2. Patienten aus Regionen/Einrichtungen mit bekannt hoher MRSA-Prävalenz 3. Patienten mit einem stationären Krankenhausaufenthalt (> 3 Tage) in den zurückliegenden 12 Monaten 4. Patienten, die (beruflich) direkten Kontakt zu Tieren in der landwirtschaftlichen Tiermast (Schweine) haben 5. Patienten, die während eines stationären Aufenthaltes Kontakt zu MRSA-Trägern hatten (z. B. bei Unterbringung im selben Zimmer) 6. Patienten mit zwei oder mehr der nachfolgenden Risikofaktoren: a. chronische Pflegebedürftigkeit, b. Antibiotikatherapie in den zurückliegenden 6 Monaten, c. liegende Katheter (z. B. Harnblasenkatheter, PEG-Sonde), d. Dialysepflichtigkeit, e. Hautulcus, Gangrän, chronische Wunden, tiefe Weichteilinfektionen, f. Brandverletzungen. CA-MRSA treten unabhängig von den o. g. Risikofaktoren auf. Vielmehr tragen eine unzureichende Standardhygiene (soziale Randgruppen), enge körperliche Kontakte (Schulen, Saunabesuche, Sportclubs, MSM Männer, die Sex mit Männern haben) sowie ein Erwerb im Rahmen von Auslandsaufenthalten zur Verbreitung bei [5]. Moderne molekulare Typisiermethoden erfassen Bakterienstämme auf der Grundlage ihrer genetischen Diversität, d. h. Polymorphismen infolge von Mutationen, Deletion, Insertion oder Translokation. Dies macht eine Unterscheidung zwischen verschiedenen Stämmen innerhalb der gleichen Erregerspezies möglich. Die klonale Gruppierung innerhalb der S.-aureus-Population ermöglicht das Erkennen epidemiologischer sowie evolutionärer Zusammenhänge. Mit Hilfe der molekularen Typisierung ist es möglich, innerhalb der Spezies S. aureus einzelne Stämme (klonale Linien) und davon abgeleitet Subklone zu unterscheiden. Die Einführung einer Sequenz-basierten Typisierung (beruhend auf dem Polymorphismus der X-Region des spa-gens) bedeutet einen erheblichen Fortschritt im Hinblick auf die Vergleichbarkeit von Typisierdaten und den Aufbau eines europäischen Netzwerks [6, 7, 8]. Die spa-typisierung wird dabei als Basismethode angewendet, die je nach Situation und Fragestellung durch weitere Verfahren (z. B. Multi-Locus-Sequenz-Typisierung, MLST) als Gold-Standard für die Definition von klonalen Linien ergänzt wird. Die Zuordnung von Isolaten zu klonalen Linien (ST) und klonalen Komplexen (CC) nur aufgrund des spa-typs ist bei epidemiologischen Analysen über begrenzte Zeiträume oder für geografische Regionen zwar möglich, darüber hinaus sind jedoch tiefergehende Analysen erforderlich. Dies ist dadurch zu erklären, dass bei MRSA bestimmte klonale Linien offenbar unabhängig voneinander aus weitverbreiteten und empfindlichen Vorläufern hervorgehen können (z. B. MRSA ST225 [9]). Auftreten von epidemischen MRSA in Deutschland mit überregionaler Verbreitung in Krankenhäusern 353
2 Blickpunkt Tabelle 1: Dynamik des Auftretens von epidemischen MRSA in Deutschland mit überregionaler Verbreitung in Krankenhäusern, 2005 und ; Datenbank NRZ für Staphylokokken, CC klonale Linie 2005 CC8 CC8 CC398 CC5 CC22 CC45 CC30 ST8; t008 ( MRSA der klonalen Gruppe III ) ST247; t052 ( Norddeutscher Epidemiestamm ) ST239, t037 ( Wiener Epidemiestamm ) ST398 LA-MRSA ST228; t001 ( Süddeutscher Epidemiestamm ) ST5; t002 ( Rhein-Hessen-Epidemiestamm ) ST225; t003 ( Rhein-Hessen-Epidemiestamm ) ST22; t005, t002, t032 ( Barnim-Epidemiestamm ) ST45; t004, t038, t065 ( Berliner Epidemiestamm ) ST36; t018 ( Epidemiestamm EMRSA-16 ), UK Anzahl Krankenhäuser mit Epidemiestämmen Resistenzphänotyp , ,4 PEN, OXA, ERY, CLI, CIP, MFL 0,2 0,7 1,6 0 0 PEN, OXA, ERY, CLI, CIP, MFL, GEN, SXT, RAM 0 2,0 2,6 1,8 0,6 PEN, OXA, ERY, CLI, CIP, MFL, GEN, SXT, TET, RAM (PHO, LIN) 0 2,6 1,6 1,8 2 PEN, OXA (CIP), ERY, CLI, TET (SXT) 6,2 9,0 5,0 9 4 PEN, OXA, ERY, CLI, CIP, MFL, GEN, TET 21 10,2 2,6 6 6 PEN, OXA, ERY, CLI, CIP, MFL PEN, OXA, ERY, CLI, CIP, MFL, 35, PEN, OXA, ERY, CLI, CIP, MFL 8, , PEN, OXA, CIP, MFL, (ERY,CLI) 0,3 0,7 3,1 2,3 0 PEN, OXA, ERY, CLI, CIP, MFL Abkürzungen: ST = Sequenztyp, t = spa-typ; CC = Klonaler Komplex; PEN = Benzylpenicillin, OXA = Oxacillin, TET = Tetrazyklin, GEN = Gentamicin, SXT = Trimethoprim/Sulfamethoxazol, ERY = Erythromycin, CLI = Clindamycin, FUS = Fusidinsäure, CIP = Ciprofloxacin, MFL = Moxifloxacin, RAM = Rifampicin, PHO = Fosfomycin, LIN = Linezolid, OXA/SU = Oxacillin/Sulbactam (im Röhrchentest). (Angaben der Antibiotika-Substanzklassen in Klammern wurden nur bei einem Teil der Isolate nachgewiesen). Im Jahr 2010 selten aufgetretene klonale Linien: ST7, n = 6; ST8, t024, n = 11; ST125, t067, n = 2 on MRSA-Epidemiestämmen aus Krankenhausinfektionen im Jahr 2010; Datenbank NRZ für Staphylokokken Abbildung 1: Verbreitung von MRSA-Epidemiestämmen aus Abbildung 2: Verbreitung verschiedener klonaler Linien von CA-MRSA in Krankenhausinfektionen im Jahr 2010; Datenbank NRZ für Staphylokokken, Deutschland im Jahr 2010; Datenbank NRZ für Staphylokokken,
3 Blickpunkt Tabelle 2: Auftreten von Infektionen mit HA-MRSA in Gesundheitseinrichtungen, aufgeschlüsselt nach klinischen Disziplinen, 2009 und 2010; Datenbank NRZ für Staphylokokken, Klinische Disziplin Anzahl 2009 Anzahl 2010 Altenheim 3 7 ambulant * Chirurgie Dermatologie 8 7 Dialyse 12 2 Gynäkologie 8 11 Herzchirurgie 1 0 HNO 1 18 Innere Medizin ITS, allgemein ITS, Chirurgie ITS, Innere ITS, Neugeborene 4 0 ITS, Neurologie 12 9 NEinatologie 6 62 Neurochirurgie 9 7 Neurologie Onkologie 4 14 Ophtalmologie 1 0 Orthopädie Pädiatrie Psychiatrie 2 1 Rehabilitation 14 5 Urologie andere Summe * ambulant: bereits bei Aufnahme bestehende Infektion le DNA. Bisher sind mindestens acht verschiedene Grundtypen (SCCmec-Elemente I VIII) bekannt; Isolate der gleichen klonalen Linie können verschiedene SCCmec-Elemente erworben haben [9]. Dabei werden bei den HA-MRSA bestimmte klonale Linien häufiger nachgewiesen. Dies führte zum Konzept des Auftretens und der Verbreitung von ganz bestimmten Epidemiestämmen, wobei diese epidemischen MRSA in Mitteleuropa zunächst nach der geografischen Region ihres ersten Auftretens benannt wurden. Für MRSA ST225 ( Rhein-Hessen-Epidemiestamm ) und ST239 ( Wiener Epidemiestamm ) wurde dies durch genomische Analysen sehr gut bestätigt [10,11]. Wie bereits seit mehr als 10 Jahren in Deutschland beobachtet, gibt es eine Dynamik innerhalb dieser HA-Epidemiestämme [12]. Einen Überblick der Daten des NRZ für die Jahre 2005 und gibt Tabelle 1. Noch immer sind in den Krankenhäusern (76 %) am häufigsten Isolate der klonalen Linie ST22 ( Barnim-Epidemiestamm ) verbreitet. Zweithäufigster Epidemiestamm in deutschen Krankenhäusern (59 %) ist die klonale Linie ST225 ( Rhein-Hessen-Epidemiestamm ), wobei sich beide Epidemiestämme gleichmäßig über Deutschland ausbreiten (Abbildung 1). Im Jahr 2010 hat die Häufigkeit des Auftretens des Berliner Epidemiestammes ST45 wieder deutlich zugenommen. Krankenhäuser mit Nachweisen für MRSA ST8 (PVL-negativ, arca-, nicht CA-MRSA USA300!) assoziierten Infektionen waren zu 15,4 % vertreten. Die in Großbritannien am zweithäufigsten und damit nirgends sonst in Europa verbreiteten MRSA ST36 (Epidemiestamm EMRSA-16 ; CC30) traten in den Vorjahren insbesondere in der Region Bremen in Erscheinung. Für das Jahr 2009 erfolgten Einzelnachweise (keine Infektketten!), im Jahr 2010 gab es keine Nachweise. Es ist zu vermuten, dass die Herkunft dieses HA- MRSA bei den nördlich von Bremen stationierten Truppen der British Air Force lag. MRSA ST239 ( Wiener Epidemiestamm ) ist eine offenbar weltweit verbreitete klonale Linie, in Deutschland 2010 aber nur in einem Krankenhaus nachgewiesen. Dieser MRSA-Stamm kommt noch immer häufig in Südosteuropa (Türkei) sowie in Russland vor und war bis Ende der 1990er Jahre auch in Tschechien und Österreich verbreitet. Bisher sind der in Spanien weit verbreitete MRSA ST125, spa t067 und der in Dänemark auf insgesamt niedrigem Niveau häufige MRSA ST8, spa t024 in Deutschland selten. MRSA-Infektionen in unterschiedlichen klinischen Disziplinen stationärer Gesundheitseinrichtungen Tabelle 2 zeigt eine Aufstellung bezüglich der Herkunft der eingesandten MRSA-Isolate, für die entsprechende Angaben mitgeteilt wurden (Datenbank NRZ für Staphylokokken, 2010). Wie in den Vorjahren gab es die höchsten Infektionsraten in den Abteilungen der Inneren Medizin und im ITS-Bereich sowie in der Chirurgie; hier standen Wundinfektionen im Vordergrund. In der Inneren Medizin und im ITS-Bereich hingegen überwogen die Nachweise aus Septikämien und Beatmungspneumonien. Überraschend sind 101 Einsendungen aus urologischen Stationen mit Harnwegsinfektionen, wo MRSA bisher eher selten auf traten. Klinische Herkunft von MRSA aus nosokomialen Infektionen und ihre Zuordnung zu klonalen Komplexen Der überwiegende Anteil dieser Einsendungen stammt aus Wundinfektionen (18 %), gefolgt von Harnwegsinfektionen (6 %), Beatmungspneumonien (6 %) und Sepsis (5,6 %). Bei den Isolaten aus Sepsis sind anteilsmäßig die klonalen Komplexe CC5 (vorwiegend ST225) und CC22 (nahezu ausschließlich ST22) deutlich höher vertreten als die klonalen Komplexe CC8, 355
4 Blickpunkt Tabelle 3: Häufigkeit verschiedener Arten von Besiedlungen und Infektionen mit HA-MRSA für das Jahr 2010; Datenbank NRZ für Staphylokokken, Art der Infektion CC5 CC8 CC22 CC30 CC45 ST398 nicht bestimmbar Summme Abszess (Haut- und Weichgewebe) Bakteriämie, Sepsis Bronchitis Dekubitus Endokarditis Furunkel/Karbunkel Gangrän Harnwegsinfektion Impetigo Konjunktivitis Meningitis Osteomyelitis/Ostitis Otitis Panaritium Beatmungspneumonie Peritonitis Pneumonie Tonsillitis/Pharyngitis Toxic Shock Syndrom Ulcus Ulcus cruris Verbrennung Wundinfektion Sonstige Besiedlung Summe CC30, CC45 und CC398. Diese Daten sind in Tabelle 3 zusammengestellt (Datenbank NRZ für Staphylokokken, 2010). Unempfindlichkeit gegen weitere Antibiotika-Substanzklassen bei MRSA aus 191 deutschen Krankenhäusern Die Häufigkeiten des Auftretens von Resistenzen gegen Indikator-Substanzen verschiedener Substanzklassen von Antibiotika zusätzlich zur Resistenz gegen b-laktamantibiotika sind in Tabelle 4 zusammengestellt, bei der sich der Trend der Vorjahre fortgesetzt hat (Datenbank NRZ für Staphylokokken, 2010). 90 % aller MRSA aus Krankenhausinfektionen sind resistent gegen Ciprofloxacin. 88 % sind auch gegen Moxifloxacin resistent. Für eine Reihe von Antibiotika liegen die Häufigkeiten deutlich unter 5 %. Für die wichtige Substanz Rifampicin liegen die Häufigkeiten bei 0,8 %. Auch für potenzielle Kombinationspartner (Cotrimoxazol, Fusidinsäure-Natrium, Fosfomycin) liegen noch günstige Werte vor. Es gab nur ein MRSA-Isolat (ST225, t003) mit Resistenz gegen Glykopeptide (MHK für Vancomycin 4 mg/l, für Teicoplanin 8 mg/l, entsprechend dem EUCAST-Standard resistent, früher und nach dem CLSI- Standard intermediär), welches auch gegen Daptomycin (MHK 2 mg/l) resistent war. Dass gleiche Resistenzmutationen, die im Verlauf einer antibiotischen Behandlung auftreten, Resistenz gegen Glykopeptide und Daptomycin verursachen können, wurde durch die Genomanalyse aufeinanderfolgender im Verlauf der Behandlung gewonnener Isolate bestätigt [13]. Ein weiteres Isolat war resistent gegen Tigezyklin. Ausgehend von bei Tieren vorkommenden Staphylokokken können zwischen Bakterien übertragbare neue Antibiotika-Resistenzen ausgetauscht werden und über MRSA mit wenig ausgeprägter Wirtsspezifität den Menschen erreichen. Ein aktuelles Beispiel dafür ist der cfr- Gen-vermittelte Erwerb eines Resistenzmechanismus, der eine Kreuzresistenz gegen Linezolid (Reserveantibiotikum in der Humanmedizin), Clindamycin und Dalfopristin sowie Chloramphenikol, Florphenikol, Tiamuline und Streptogramine (Antibiotika-Substanzklassen aus der Veterinärmedizin) bewirkt. Das cfr-gen kodiert für eine Methylase, die zu einer Methylierung von Adenin an der Position A2503 der 23S rrna führt und somit die Bindung von Linezolid verhindert. Zuerst in Koagulase-negativen Staphylokokken (KNS) von Tieren nachgewiesen, wurde erstmalig 2008 der Gen-Nachweis für MRSA ST398 bei einem vom Schwein 356
5 Blickpunkt Tabelle 4: Resistenz gegen weitere Antibiotika (zusätzlich zur Resistenz gegen b-laktamantibiotika) bei HA-MRSA, ; Datenbank NRZ für Staphylokokken, Antibiotika Oxacillin Ciprofloxacin 93,8 95, Moxifloxacin 96,3 94,4 89, Erythromycin 72, , Clindamycin 65, , Gentamicin 13,3 9,8 10,5 9,5 5,3 Oxytetrazyklin 7,4 6,8 7,3 8 6 Rifampicin 2,5 1,07 0,4 1,6 0,8 Cotrimoxazol 3,1 2 10,8 5,3 0,8 Fusidinsäure-Natrium 6,4 3,8 2 5,2 4 Fosfomycin 3,3 0,56 1,1 0,15 0,6 Linezolid 0,04 0,11 0,1 0,1 0,08 Tigezyklin ,12 Daptomycin 0 0 0,65 1,3 1,6 Mupirocin 2,6 3,3 5,3 4 4,6 Vancomycin ,08 Teicoplanin ,2 stammenden Isolat beschrieben [14]. Im Jahr 2010 trat ein solcher Stamm bei einem Isolat eines Landwirts (Trachealsekret) mit Schweinezucht auf, der in einem süddeutschen Krankenhaus behandelt werden musste (NRZ für Staphylokokken, unveröffentlicht, 2010). Die Verbreitung derartiger Isolate bedarf einer sorgfältigen Aufmerksamkeit. Die Linezolidresistenz beruhte bei einem der CA-MRSA traten in den 1990er Jahren vor allem in Südostasien und in Kalifornien auf und sind jetzt offensichtlich weltweit verbreitet [17]. Die verschiedenen bei CA- MRSA nachgewiesenen klonalen Linien sowie die verschiedenen Arten von Infektionen, aus denen CA-MRSA isoliert wurden, zeigt Tabelle 5. Im Vordergrund stehen dabei tiefgehende Haut-Weichgewebe-Infektionen (Abszesse, Furunkel, Karbunkel) im Zusammenhang mit den klonalen Linien ST8 ( USA300 ; lukpv +, arca +), ST80 (lukpv +, etd +) und überraschenderweise ST30 (lukpv +). Von besonderem Interesse sind die unabhängig von Krankenhäusern aufgetretenen MRSA ST8 (t008, PVL +, arca ). Zuaufgetretenen Isolate von MRSA ST225 auf einer Mutation in der 23S rrna, bei einem LA-MRSA ST398 auf einer cfr-gen-vermittelten übertragbaren Resistenz. Aus Spanien wurde allerdings über einen Ausbruch mit einem HA-MRSA in einem Krankenhaus mit cfr-kodierter Linezolidresistenz berichtet, bei dem 5 Menschen starben [15]. Auch die im Jahr 2010 nachgewiesenen MRSA mit Daptomycinresistenz waren mehrfachresistente Isolate, die überwiegend den weit verbreiteten klonalen Linien ST22 und ST225 angehörten. Die Resistenz gegen Mupirocin stieg nicht weiter an, obgleich angesichts des in Deutschland verstärkt durchgeführten MRSA-Aufnahmescreenings von einem im Vergleich zu den Vorjahren häufigeren Einsatz auszugehen ist. Es gibt allerdings Berichte über zunehmende Mupirocin-resistenz bei MRSA aus asiatischen Ländern und einem europäischen Universitätsklinikum [16]. Auftreten und Verbreitung von CA-MRSA in Deutschland im Jahr 2010 Tabelle 5: Klinische Herkunft und Zuordnung zu klonalen Gruppen bei CA-MRSA im Jahr 2010; Datenbank NRZ für Staphylokokken, 2010Im Jahr 2010 selten aufgetretene klonale Linien (lukpv +): ST72, t791 (n = 1); ST88, t692 (n = 3); ST154, t667 (n = 1); ST1091, t1576 (n = 1). Klinische Herkunft Isolate (n) ST1 CC5 CC8 arca + USA 300 Klonale Linien/Klonale Komplexe CC8 arca ST80 ST152 CC22 ST30 CC398 LA-MRSA Abszesse Furunkel, Karbunkel Wundinfektionen Follikulitis; Besiedlung verschiedener Epitope ST Phlegmone Gelenkersatz-Osteosynthese Septikämie Harnwegsinfektion Pneumonie Panaritium, Hautinfektionen (Ekzem, Mastitis, Otitis, exfoliative Dermatitis) Summe (n)
6 Blickpunkt Tabelle 6: Häufigkeit der Resistenz gegen weitere Antibiotika bei CA-MRSA; Datenbank NRZ für Staphylokokken, Antibiotika Häufigkeiten vorwiegend betroffene klonale Linie Oxacillin 100 Clindamycin 4,7 ST8 Gentamicin 10 Oxytetrazyklin 28 ST80 Ciprofloxacin 21 ST8, ST22 Moxifloxacin 26 ST8 Fusidinsäure-Natrium 22 ST80 Cotrimoxazol 2,7 Tigezyklin 0,7 Tabelle 7 a: Untersuchungen zur Verbreitung von LA-MRSA in Alten- und Pflegeheimen, Punktprävalenzerhebung ; Datenbank NRZ für Staphylokokken, Anzahl Familien Heimbewohner Pflegekräfte Altenheim I 56 Probanden, 2 MRSA-positiv 44 Probanden, 2 MRSA-positiv Altenheim II 36 Probanden, 1 MRSA-positiv 31 Probanden, kein MRSA Tabelle 7 b: Nachweise von LA-MRSA bei Menschen und Schweinen aus alternativen Haltungsformen sowie bei Jägern und Wildschweinen, Pilotstudie; Datenbank NRZ für Staphylokokken, Anzahl Farmen Menschen mit Exposition Tiere 16 Privathalter 18 Exponierte, kein MRSA 30 Schweine, kein MRSA 24 Farmen von 58 Exponierte, 1 MRSA 176 Schweine, kein MRSA NEULAND e.v. 4 Jagdgebiete in Deutschland 50 Jäger, kein MRSA 119 Wildschweine, kein MRSA nächst wurde vermutet, dass diese Isolate das unmittelbar mit SCCmec gekoppelte ACME-Element verloren haben (= degenerierte USA300 ). Die weitere genomische Charakterisierung zeigte aber, dass dies nicht der Fall ist: lysr-fosb intergenic repeat von 152bp, Besitz von sek und seq, SCCmec IVc anstelle IVa. Wahrscheinlich ist hier eine konvergente Evolution! Wie Abbildung 2 zeigt, traten Infektionen mit CA-MRSA ST8 nahezu im gesamten Bundesgebiet auf, hier auch weiterhin insbesondere bei MSM. Cluster von Infektionen mit MRSA ST8 (t008, PVL +, arca ) waren in einem familiären Umfeld zu verzeichnen. CA-MRSA ST1 ist der zweithäufigste Stamm in den USA ( USA400 ) und wurde im Jahr 2010 in Deutschland 10-mal nachgewiesen. Für die Fälle des Auftretens von CA-MRSA ST1 (seh +) konnte kein Zusammenhang mit Bürgern der USA oder Reisetätigkeit in dieses Land ermittelt werden. Nur zwei der 5 Fälle von Infektionen mit CA-MRSA ST22 betrafen Bayern, seit einem Ausbruch in Niederbayern im Jahr 2005 wird diese klonale Linie dort häufig nachgewiesen. Die weiteren Fälle traten in Nordrhein-Westfalen auf. Der Nachweis von CA-MRSA ST5 lässt ein Einschleppen aus anderen Ländern vermuten, in denen diese MLST-Typen häufig vorkommen, wie ST5 (Südosteuropa) und ST152 (Kosovo, Serbien, Kroatien). CA-MRSA ST30 ist vor allem aus Südostasien bekannt, gelegentlich gibt es Nachweise in Europa. Ein Nachweis im Jahr 2010 in Norddeutschland (t021, ST30, lukpv +) betraf einen Asylbewerber aus Somalia, welcher von einer tiefgehenden Haut-Weichgewebe-Infektion betroffen war. Insgesamt wurde in der Folge bei 232 Personen dieses Asylbewerberheims ein MRSA-Screening durchgeführt und zwei weitere lukpv-positive CA-MRSA detektiert (t044, ST80, lukpv +, etd +, Geschwister aus Serbien) [18]. CA-MRSA ST8 ( USA300 ) sind immer auch resistent gegen Erythromycin, inzwischen zu etwa 60 % gegen Ciprofloxacin und zu 50 % gegen Moxifloxacin. Vereinzelt kamen zusätzliche Resistenzen gegen Gentamicin, Oxytetrazyklin und/oder Fusidinsäure-Natrium hinzu. CA-MRSA ST80 sind resistent gegen Oxytetrazyklin und gegen Fusidinsäure- Natrium. Resistenzen gegen Antibiotika, die für die systemische Behandlung von Infektionen mit CA-MRSA wegen guter Konzentrationsspiegel in Haut-Weichgewebe eingesetzt werden, wie z. B. Rifampicin/Cotrimoxazol oder Linezolid, traten bisher nicht auf [19]. Es wurde auch keine Resistenz gegen Mupirocin festgestellt. Eine Übersicht zur Resistenz gegen weitere Antibiotika neben der Oxacillinresistenz bei CA-MRSA gibt Tabelle 6. Bedeutung von LA-MRSA für die Bevölkerung Der anteilige Nachweis für LA-MRSA ST398 als Ursache von Infektionen außerhalb der Krankenhäuser für die Jahre lag bei 17,4 %. Damit tritt LA-MRSA ST398 neben CA-MRSA ST8 (anteiliger Nachweis 45,7 %) und ST80 (anteiliger Nachweis 37 %) auch als Verursacher von Haut-Weichgewebe-Infektionen mit gleichen klinischen Krankheitsbildern wie CA- MRSA in Erscheinung. Ähnliche Daten sind auch aus Dänemark bekannt [20]. Die Verbreitung derartiger Isolate bedarf sorgfältiger Aufmerksamkeit. Dabei ist ein wichtiger Aspekt der Erwerb weiterer Virulenzeigenschaften. In den Jahren 2010/11 konnten wir erstmals bei zwei MS- SA-ST398-Isolaten aus rezidivierender Furunkulose die genetische Determinante für PVL (luks-lukf) nachweisen. Die Frage nach bestehenden Tierkontakten blieb in beiden Fällen offen. Für MRSA dieser klonalen Linie sind PVL-positive Isolate aus China bekannt [21] und verschiedene Sepsisfälle sowie Endokarditis und nekrotisierende Fasziitis für MRSA/MSSA ST398 aus Europa [22]. Die Ausstattung mit zusätzlichen Virulenz-assoziierten Genen deutet auf die Adaptation an den Menschen hin, denn bisher sind PVL-positive S. aureus von Tieren sehr selten. Die weitere Genom-basierte Analyse derartiger Isolate wird zeigen, ob hier eine Evolution in Richtung eines PVL-positiven Pathovars der klonalen Linie ST398 mit besonderer Bedeutung für Infektionen beim Menschen erfolgt und die bisher selten beobachtete Ausbreitung über exponierte Personen hinausgehend [23] sich ggf. ändern wird. 358
7 Blickpunkt Ergebnisse weiterer Untersuchungen zum Auftreten und zur Verbreitung von MRSA bei Tieren unter besonderer Berücksichtigung von LA-MRSA Untersuchungen zu MRSA ST130 und dessen ggf. zoonotischer Herkunft: S. aureus der klonalen Linie ST130 waren bisher nur vereinzelt aus Fällen boviner Mastitis in Großbritannien bekannt. Im Jahr 2009 traten in diesem Zusammenhang auch MRSA in Erscheinung. In Deutschland gab es in den vergangenen 3 Jahren 7 Nachweise aus klinisch relevanten Infektionen beim Menschen. Die untersuchten Isolate zeigen die spa-typen t843, t1736, t1773 und sind phänotypisch nur resistent gegen Oxacillin und Oxacillin/Sulbactam. Die MHK für Cefoxitin liegt bei 4 (8) mg/l, womit ein Nachweis mittels Chromagar-Screening-Platten problematisch ist. MRSA ST130 besitzen ein alternatives mec-gen mit partieller Homologie zu meca, das sich durch eine separate PCR nachweisen lässt. Aktuelle Untersuchungen zur Übertragung von LA-MRSA ST398 von Tieren auf Menschen, explizit im Zusammenhang mit der Geflügelhaltung und Verarbeitung: Bisherige Probenentnahmen auf einem Geflügelhof im Harz bei Hühnern, Puten, Fleisch aus der eigenen Produktionsstrecke, von dem Landwirt sowie vom Personal, das in der Fleischverarbeitung tätig ist, waren ohne MRSA-Nachweise, wie auch in einer Anlage mit Legehennenhaltung und deren Kontaktpersonen mit alternativer Haltungsform. Des Weiteren erfolgten Untersuchungen zum Nachweis von LA-MRSA auf einer Putenfarm in Nordrhein-Westfalen sowie einer Gänsefarm in Sachsen-Anhalt. Hier gab es lediglich 2 Nachweise für LA-MRSA ST398 bei Gänsen ohne MRSA-Nachweise bei den Kontaktpersonen. Punktprävalenzerhebung in zwei Altenund Pflegeheimen im Gebiet Reken (hohe Schweinedichte ): In dieser Region erfolgten bereits Untersuchungen zum Auftreten und zur Transmission von LA-MRSA (Tabelle 7 a).23 Unter den gescreenten 92 Heimbewohnern gab es drei Träger von MRSA. Die molekulare Typisierung ordnete die Iso- late den klonalen Linien ST22 und ST225 zu. Bei zwei von 75 untersuchten Pflegekräften gab es einen Nachweis für HA- MRSA ST225 und einen Nachweis für LA- MRSA ST398, letzterer bei einer Altenpflegerin, die zuhause im Schweinemastbetrieb des Ehemanns mitwirkt. Eine Übertragung von LA-MRSA auf die Heimbewohner hatte offensichtlich nicht stattgefunden. Es erfolgte bei der Pflegekraft und deren Familienangehörigen eine MRSA-Sanierung. Ein Wiederholungsscreening bestätigte den Sanierungserfolg; für die weitere Tätigkeit im familiären Schweinemastbetrieb wurde das Tragen einer Schutzmaske empfohlen. Wie bereits bei Schülern einer Sekundarschule in Reken gezeigt werden konnte, findet eine Weiterverbreitung von LA-MRSA über den unmittelbaren Bereich der Tiermast hinausgehend offensichtlich sehr selten statt. Pilotstudie zum Auftreten von LA-MRSA bei Landwirtfamilien sowie deren Schweinen in Betrieben mit alternativer Haltungsform (bisherige Studien erfolgten ausschließlich in konventionellen Mastbetrieben): Dass Staphylococcus aureus sehr wahrscheinlich kein natürlicher Besiedler von Schweinen ist, zeigen Untersuchungen an 119 erlegten Wildschweinen mit nur einem Nachweis. Die Untersuchungen in 24 alternativen Schweinemastbetrieben (Neuland e. V.) in drei norddeutschen Bundesländern sowie bei 16 Privathaltern mit Kleinhaltung ergaben, dass bei Tieren in alternativen Haltungsformen keine MRSA nachweisbar waren. Bei den exponierten Menschen gelang der Nachweis von LA-MRSA ST398 nur bei einem Landwirt, der sich zum Zeitpunkt der Probenentnahme im Ausbildungsverhältnis eines konventionellen Schweinezuchtbetriebes befand. Die vorliegenden Daten zeigen, dass die Übertragung von LA-MRSA ST398 auf Menschen im Wesentlichen mit Anlagen der konventionellen Nutztierhaltung assoziiert ist, d. h. sehr eng mit der Tätigkeit in diesen Anlagen und in geringem Maße mit dem unmittelbaren Wohnumfeld (Übersicht in Tabelle 7 b). Es gibt bisher keine Anhaltspunkte für den Erwerb von LA-MRSA ST398 über den Verzehr von Fleischprodukten oder über die Inhalation von Stallstaub im weiteren Wohnumfeld. Literatur 1. Lodise M, McKinnon P: Clinical and economic impact of methicillin resistance in patients with Staphylococcus aureus bacteremia. Diagn Microbiol Infect Dis 2005; 52: Morgan M: Methicillin-resistant Staphylococcus aureus and animals: zoonosis or humanosis? J Antimicrob Chemother 2008; 62: Bartels MD, Boye K, Rhod Larsen A, Skov R, Westh H: Rapid increase of genetically diverse methicillin-resistant Staphylococcus aureus. Copenhagen Denmark. Emerg Infect Dis 2007; 13: Robert Koch-Institut: Kommentar zu den Empfehlungen zur Prävention und Kontrolle von MRSA-Stämmen in Krankenhäusern und anderen medizinischen Einrichtungen. Epid Bull 2008; 42: Witte W: Community-acquired methicillin-resistant Staphylococcus aureus: what do to know? Clin Microbiol Infect 2009; Suppl 7: 17 25, Review. 6. Strommenger B, Braulke C, Heuck D, Schmidt C, Pasemann B, Nübel U, Witte W: spa-typing of Staphylococcus aureus as a frontline tool in epidemiological typing. J Clin Microbiol 2008; 46: Friedrich AW, Witte W, de Lencastre H, Hryniewicz W, Scheres J, Westh H: SeqNet. Org participants. A European laboratory network for sequencebased typing of methicillin-resistant Staphylococcus aureus (MRSA) as a communication platform between human and veterinary medicine an update on SeqNet.org. Euro Surveill 2008; 13(19). pii: Grundmann H, Aanensen DM, van den Wijngaard CC, Spratt BG, Harmsen D, Friedrich AW: Geographic distribution of Staphylococcus aureus causing invasive infections in Europe: a molecular-epidemiological analysis. PLoS Med 2010; 7(1): e Witte W, Cuny C, Klare I, Nübel U, Strommenger B, Werner G: Emergence and spread of antibiotic-resistant Gram-positive bacterial pathogens. Int J Med Microbiol 2008; 298: Nübel U, Dordel J, Kurt K, Strommenger B, Westh H, Shukla SK, Zemlicková H, Leblois R, Wirth T, Jombart T, Balloux F, Witte W: A timescale for evolution, population expansion, and spatial spread of an emerging clone of methicillin-resistant Staphylococcus aureus. PLoS Pathog 2010; 6(4): e Harris SR, Feil EJ, Holden MT, Quail MA, Nickerson EK, Chantratita N, Gardete S, Tavares A, Day N, Lindsay JA, Edgeworth JD, de Lencastre H, Parkhill J, Peacock SJ, Bentley SD: Evolution of MRSA during hospital transmission and intercontinental spread. Science 2010; 327(5964): Witte W, Braulke C, Cuny C, Heuck D, Kresken M: Changing pattern of antibiotic resistance in methicillin-resistant Staphylococcus aureus from German hospitals. Infect Control Hosp Epidemiol 2001; 22: Boyle-Vavra S, Jones M, Gourley BL, Holmes M, Ruf R, Balsam AR, Boulware DR, Kline S, Jawahir S, Devries A, Peterson SN, Daum RS: Comparative Genome Sequencing of an Isogenic Pair of USA800 Clinical MRSA Isolates Obtained Before and After Daptomycin Treatment Failure. Antimicrob Agents Chemother. 2011; doi: /aac
8 Blickpunkt 14. Kehrenberg C, Cuny C, Strommenger B, Schwarz S, Witte W: Methicillin-resistant and -susceptible Staphylococcus aureus strains of clonal lineages ST398 and ST9 from swine carry the multidrug resistance gene cfr. Antimicrob Agents Chemother 2009; 53(2): Sánchez García M, De la Torre MA, Morales G, Peláez B, Tolón MJ, Domingo S, Candel FJ, Andrade R, Arribi A, García N, Martínez Sagasti F, Fereres J, Picazo J: Clinical outbreak of linezolidresistant Staphylococcus aureus in an intensive care unit. JAMA 2010; 303(22): Lee AS, Macedo-Vinas M, François P, Renzi G, Vernaz N, Schrenzel J, Pittet D, Harbarth S: Trends in mupirocin resistance in meticillinresistant Staphylococcus aureus and mupirocin consumption at a tertiary care hospital. J Hosp Infect 2011; 77(4): David MZ, Daum RS: Community-associated methicillin-resistant Staphylococcus aureus: epidemiology and clinical consequences of anemerging epidemic. Clin Microbiol Rev 2010; 23(3): Dudareva S, Barth A, Paeth K, Krenz-Weinreich A, Layer F, Deleré Y, Eckmanns T: Cases of community-acquired meticillin-resistant Staphylococcus aureus in an asylum seekers centre in Germany, November Euro Surveill 2011; 16(4). pii: Le J, Lieberman JM: Management of community-associated methicillin-resistant Staphylococcus aureus infections in children. Pharmacotherapy 2006; 26(12): Lewis HC, Mølbak K, Reese C, Aarestrup FM, Selchau M, Sørum M, Skov RL: Pigs as source of methicillin-resistant Staphylococcus aureus CC398 infections in humans, Denmark. Emerg Infect Dis 2008; 14(9): Yu F, Chen Z, Liu C, Zhang X, Lin X, Chi S, Zhou T, Chen Z, Chen X: Prevalence of Staphylococcus aureus carrying Panton-Valentine leukocidin genes among isolates from hospitalised patients in China. Clin Microbiol Infect 2008; 14: Soavi L, Stellini R, Signorini L, Antonini B, Pedroni P, Zanetti L, Milanesi B, Pantosti A, Matteelli A, Pan A, Carosi G: Methicillin-Resistant Staphylococcus aureus ST398, Italy. Emerg Infect Dis 2010; 16(2): Cuny C, Nathaus R, Layer F, Strommenger B, Altmann D, Witte W: Nasal colonization of humans with methicillin-resistant Staphylococcus aureus (MRSA) CC398 with and without exposure to pigs. PLoS One 2009; 4(8): e6800 Bericht aus dem FG Nosokomiale Infektionen des Robert Koch-Instituts. Ansprechpartnerinnen sind Dr. Christiane Cuny und Dr. Franziska Layer, Nationales Referenzzentrum für Staphylokokken am RKI, Bereich Wernigerode ( CunyCh@ rki.de und LayerF@rki.de). Epidemiologisches Bulletin Nr. 26, 2010 Edith Fischnaller Haiti: Im Einsatz für den Wiederaufbau Ein Erfahrungsbericht Unmittelbar nach dem verheerenden Erdbeben im Januar 2010 schickte die Hilfsorganisation Cap Anamur ( ein Team mit Ärzten, Krankenpflegern und Technikern nach Haiti. Während meines fast vierwöchigen Einsatzes im Februar und März 2010 stand die Planung des Krankenhausaufbaus in Petit- Goâve im Mittelpunkt. Jetzt, mehr als ein Jahr danach, hat sich vor Ort viel getan, doch die Lage ist immer noch sehr schwierig. Haiti Hilfe für das Armenhaus Amerikas Als uns am 12. Januar 2010 die ersten Nachrichten über das Erdbeben in Haiti erreichten, war das Ausmaß der Katastrophe nicht annähernd abschätzbar. Doch bald stellte sich heraus, dass das Beben nahe der haitianischen Hauptstadt Port-au-Prince unvorstellbar viele Tote und Verletzte gefordert hatte. Große Teile der Hauptstadt sowie der umliegenden Städte und Dörfer waren zusammengestürzt, teilweise sogar vollständig zerstört worden. Rund neun Millionen Einwohner hat der Karibikstaat. In Portau-Prince lebten vor der Katastrophe etwa zweieinhalb Millionen Menschen. Laut Schätzungen kamen durch das Erdbeben mehr als Menschen um ihr Leben, über eine Million wurden obdachlos. Bereits am Wochenende nach dem Erdbeben trafen die ersten Mitarbeiter von Cap Anamur in Haiti ein. Sie kannten das Land bereits von früheren Einsätzen. Dieses erste Team leistete zunächst medizinische Nothilfe. Auch fast eine Woche nach dem Beben waren unzählige Opfer noch nicht versorgt. Die Zerstörung war größer, als man es sich durch die Medienberichte vorgestellt hatte. Schnell wurde deutlich: Die akute Nothilfe kann nur ein Anfang sein. Das Land wiederaufzubauen, den Menschen neue Hoffnung zu geben, das wird Jahre dauern. Haiti gehörte schon vor dem Beben zu den ärmsten Ländern der Welt. Politische Instabilität und korrupte Machthaber haben das Land nah an einen Zusammenbruch getrieben. Das zeigt sich nicht zuletzt an dem äußerst maroden Gesundheitssystem: Bereits vor der Katastrophe musste das medizinische Personal häufig auf sein ohnehin geringes Gehalt verzichten. Durch Medikamentenverkäufe und bezahlte Therapien wurden Zusatzeinnahmen geschaffen. Leider stellt der Gesundheitssektor hier keine Ausnahme dar, in vielen anderen Bereichen muss ebenso umgedacht werden. Deswegen engagieren wir uns nach der Soforthilfe beim Wiederaufbau und versuchen, das Ereignis auch als Chance auf Verbesserung zu betrachten. So ist der Aufbau von Schulen und der damit verbundene Zugang für die Kinder der ärmsten Familien auch ohne Schulgebühren ein wichtiger Teil unserer Arbeit. Erste Orientierung Meine Reise nach Haiti begann am 13. Februar 2010, gemeinsam mit einem pensionierten Pädiater und Allgemeinmediziner aus München und einer Krankenschwester aus Bonn. In den Wochen zuvor hatten wir von unserem Büro in Köln aus die Projektarbeit geplant und mehrere Hilfsgütertransporte organisiert. 360
Zur MRSA-Situation in Deutschland im Jahr 2004: Bericht aus dem Nationalen Referenzzentrum für Staphylokokken
 376 Robert Koch-Institut Epidemiologisches Bulletin Nr. 41 14. Oktober 2005 Zur MRSA-Situation in Deutschland im Jahr 2004: Bericht aus dem Nationalen Referenzzentrum für Staphylokokken Die nachstehend
376 Robert Koch-Institut Epidemiologisches Bulletin Nr. 41 14. Oktober 2005 Zur MRSA-Situation in Deutschland im Jahr 2004: Bericht aus dem Nationalen Referenzzentrum für Staphylokokken Die nachstehend
Aktuelle Daten und Trends zu Methicillin-resistenten Staphylococcus aureus (MRSA)
 Bundesgesundheitsbl 2012 55:1377 1386 DOI 10.1007/s00103-012-1560-x Online publiziert: 21. Oktober 2012 Springer-Verlag 2012 F. Layer C. Cuny B. Strommenger G. Werner W. Witte Nationales Referenzzentrum
Bundesgesundheitsbl 2012 55:1377 1386 DOI 10.1007/s00103-012-1560-x Online publiziert: 21. Oktober 2012 Springer-Verlag 2012 F. Layer C. Cuny B. Strommenger G. Werner W. Witte Nationales Referenzzentrum
Übersicht. Definitionen MRSA, ca-mrsa,... Epidemiologie von ca-mrsa. Beschreibung von Virulenz, Klinik, Therapie von ca-mrsa.
 1 Übersicht Definitionen MRSA, ca-mrsa,... Epidemiologie von ca-mrsa Beschreibung von Virulenz, Klinik, Therapie von ca-mrsa Ca-MRSA Ausbrüche Prävention von Erkrankungen und Ausbrüchen 2 Staphylococcus
1 Übersicht Definitionen MRSA, ca-mrsa,... Epidemiologie von ca-mrsa Beschreibung von Virulenz, Klinik, Therapie von ca-mrsa Ca-MRSA Ausbrüche Prävention von Erkrankungen und Ausbrüchen 2 Staphylococcus
Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose
 Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose S. Besier, C. Smaczny, C. von Mallinckodt, A. Krahl, H.
Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose S. Besier, C. Smaczny, C. von Mallinckodt, A. Krahl, H.
Epidemiologisches Bulletin
 ROBERT KOCH INSTITUT Epidemiologisches Bulletin 27. April 2009 / Nr. 17 aktuelle daten und informationen zu infektionskrankheiten und public health Auftreten und Verbreitung von MRSA in Deutschland Bericht
ROBERT KOCH INSTITUT Epidemiologisches Bulletin 27. April 2009 / Nr. 17 aktuelle daten und informationen zu infektionskrankheiten und public health Auftreten und Verbreitung von MRSA in Deutschland Bericht
MRSA Typisierungen
 EUREGIO Gronau/Enschede MRSA Typisierungen 2012-2013 Ansprechpartner Dr. med. R. Köck Institut für Hygiene Universitätsklinikum Münster robin.koeck@ukmuenster.de Tel. 0251-83-55348 0 Inhaltsverzeichnis
EUREGIO Gronau/Enschede MRSA Typisierungen 2012-2013 Ansprechpartner Dr. med. R. Köck Institut für Hygiene Universitätsklinikum Münster robin.koeck@ukmuenster.de Tel. 0251-83-55348 0 Inhaltsverzeichnis
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim
 MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
LA-MRSA CC398- One World, One Health Kolonisation und Infektion bei Menschen ohne direkte Exposition zu Masttieren
 LA-MRSA CC398- One World, One Health Kolonisation und Infektion bei Menschen ohne direkte Exposition zu Masttieren Dr. Christiane Cuny 11.04.2016, Berlin Anteil von LA-MRSA CC398 unter allen MRSA bei Patienten
LA-MRSA CC398- One World, One Health Kolonisation und Infektion bei Menschen ohne direkte Exposition zu Masttieren Dr. Christiane Cuny 11.04.2016, Berlin Anteil von LA-MRSA CC398 unter allen MRSA bei Patienten
MRSA. Ist der Kampf noch zu gewinnen?
 MRSA Ist der Kampf noch zu gewinnen? (MR)SA-Steckbrief Staphylokokkus aureus bekannt seit 1874 (Billroth) verursacht vorwiegend: - Wundinfektionen - Harnwegsinfektionen - Atemwegsinfektionen Komplikationen:
MRSA Ist der Kampf noch zu gewinnen? (MR)SA-Steckbrief Staphylokokkus aureus bekannt seit 1874 (Billroth) verursacht vorwiegend: - Wundinfektionen - Harnwegsinfektionen - Atemwegsinfektionen Komplikationen:
Agenda. Antibiotikaverbrauch und Resistenzsituation im ambulanten Versorgungsbereich. Antibiotikaverbrauch in der Humanmedizin Deutschland,
 Regionale Fortbildung Apothekerverband Nordrhein / Apothekerkammer Nordrhein 23. April 2012, Köln Antibiotikaverbrauch und Resistenzsituation im ambulanten Versorgungsbereich Michael Kresken Wissenschaftlicher
Regionale Fortbildung Apothekerverband Nordrhein / Apothekerkammer Nordrhein 23. April 2012, Köln Antibiotikaverbrauch und Resistenzsituation im ambulanten Versorgungsbereich Michael Kresken Wissenschaftlicher
Interdisziplinärer rer Workshop MRSA. Keime beim DFS. Dr. Thomas Mertes MVZ Labor Koblenz
 Interdisziplinärer rer Workshop Keime beim DFS MRSA Dr. Thomas Mertes MVZ Labor Koblenz 1 Erregerstatistik der Abstriche beim Diabetischen Fußsyndrom Erreger Nachweishäufigkeit bei 519 Materialien Nachweishäufigkeit
Interdisziplinärer rer Workshop Keime beim DFS MRSA Dr. Thomas Mertes MVZ Labor Koblenz 1 Erregerstatistik der Abstriche beim Diabetischen Fußsyndrom Erreger Nachweishäufigkeit bei 519 Materialien Nachweishäufigkeit
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae
 Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
MRSA und c-mrsa. Die alte und neue Herausforderung. Dr. med. Thomas Mertes MVZ Labor Koblenz
 MRSA und c-mrsa Die alte und neue Herausforderung Dr. med. Thomas Mertes MVZ Labor Koblenz Staphylococcus aureus Besiedelt beim Menschen Vestibulum nasi Stirn-Haar-Grenze Axillen Perineum Vorderen Vaginalbereich
MRSA und c-mrsa Die alte und neue Herausforderung Dr. med. Thomas Mertes MVZ Labor Koblenz Staphylococcus aureus Besiedelt beim Menschen Vestibulum nasi Stirn-Haar-Grenze Axillen Perineum Vorderen Vaginalbereich
MRE Netzwerke: Hintergründe und Erfordernisse
 MRE Netzwerke: Hintergründe und Erfordernisse Prof. Dr. Wolfgang Witte Multiresistente Erreger von Krankenhausinfektionen fallen nicht vom Himmel, sie entstehen auch nicht durch Urzeugung : Krankenhäuser
MRE Netzwerke: Hintergründe und Erfordernisse Prof. Dr. Wolfgang Witte Multiresistente Erreger von Krankenhausinfektionen fallen nicht vom Himmel, sie entstehen auch nicht durch Urzeugung : Krankenhäuser
Agenda. Methicillin-resistente Staphylokokken in der Lebensmittelproduktionskette in der Schweiz
 Methicillin-resistente Staphylokokken in der Lebensmittelproduktionskette in der Schweiz H. Huber, S. Koller, N. Giezendanner, R. Stephan, C. Zweifel Institut für Lebensmittelsicherheit und -Hygiene Vetsuisse
Methicillin-resistente Staphylokokken in der Lebensmittelproduktionskette in der Schweiz H. Huber, S. Koller, N. Giezendanner, R. Stephan, C. Zweifel Institut für Lebensmittelsicherheit und -Hygiene Vetsuisse
MRSA & VRE weiterhin eine Bedrohung oder Entspannung in Sicht?
 MRSA & VRE weiterhin eine Bedrohung oder Entspannung in Sicht? Guido Werner Natl. Referenzzentrum für Staphylokokken & Enterokokken Robert Koch Institut, Bereich Wernigerode Königswinter, 25.3.2013 MRE
MRSA & VRE weiterhin eine Bedrohung oder Entspannung in Sicht? Guido Werner Natl. Referenzzentrum für Staphylokokken & Enterokokken Robert Koch Institut, Bereich Wernigerode Königswinter, 25.3.2013 MRE
Resistenzentwicklung -international, national, regional
 Infektiologie Update 2014 24. Jahrestagung der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Workshop der Sektion Grundlagen: Antibiotikaresistenz - Epidemiologie, Detektion & Therapiestrategie 17.
Infektiologie Update 2014 24. Jahrestagung der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Workshop der Sektion Grundlagen: Antibiotikaresistenz - Epidemiologie, Detektion & Therapiestrategie 17.
Epidemiologisches Bulletin
 ROBERT KOCH INSTITUT Epidemiologisches Bulletin 9. Februar 2007 /Nr. 6 aktuelle daten und informationen zu infektionskrankheiten und public health Zur MRSA-Situation in Deutschland 2005 und 2006 Situationsbericht
ROBERT KOCH INSTITUT Epidemiologisches Bulletin 9. Februar 2007 /Nr. 6 aktuelle daten und informationen zu infektionskrankheiten und public health Zur MRSA-Situation in Deutschland 2005 und 2006 Situationsbericht
Rekonstruktion von Ausbreitungswegen resistenter Bakterien und. ihrer Resistenzgene anhand von Ganzgenomdaten. Guido Werner Robert Koch Institut,
 Rekonstruktion von Ausbreitungswegen resistenter Bakterien und ihrer Resistenzgene anhand von Ganzgenomdaten Robert Koch Institut, Berlin, BfR-Symposium, 08.-9.11.2018 1 Gliederung Einleitung Genom-basierte
Rekonstruktion von Ausbreitungswegen resistenter Bakterien und ihrer Resistenzgene anhand von Ganzgenomdaten Robert Koch Institut, Berlin, BfR-Symposium, 08.-9.11.2018 1 Gliederung Einleitung Genom-basierte
MRSA (Methicillin-Resistenter- Staphylococcus-Aureus)
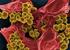 MRSA (Methicillin-Resistenter- Staphylococcus-Aureus) Dr. Bettina Tiemer Staphylococcus aureus grampositive Haufenkokken (Staphylos gr.= Traube) wachsen auf Blutagar gold-gelb gelb (lat. aureum=gold gold)
MRSA (Methicillin-Resistenter- Staphylococcus-Aureus) Dr. Bettina Tiemer Staphylococcus aureus grampositive Haufenkokken (Staphylos gr.= Traube) wachsen auf Blutagar gold-gelb gelb (lat. aureum=gold gold)
Die zoonotische Komponente des MRSA-Komplexes
 Die zoonotische Komponente des MRSA-Komplexes Methicillin-resistente Staphylococcus aureus bei beruflich mit dem Schwein exponierten Personen Meemken, D.; Jansen, A.; Kleinkauf, N.; Eckmanns, T.; Blaha,
Die zoonotische Komponente des MRSA-Komplexes Methicillin-resistente Staphylococcus aureus bei beruflich mit dem Schwein exponierten Personen Meemken, D.; Jansen, A.; Kleinkauf, N.; Eckmanns, T.; Blaha,
Epidemiologisches Bulletin
 Epidemiologisches Bulletin 27. Mai 2013 / Nr. 21 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2011/2012
Epidemiologisches Bulletin 27. Mai 2013 / Nr. 21 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2011/2012
Übertragbare Linezolid resistenz cfr
 Übertragbare Linezolid resistenz cfr Franziska Layer, Jennifer Bender, Birgit Strommenger, Christiane Cuny, Ingo Klare, Guido Werner FG Nosokomiale Infektionserreger und Antibiotikaresistenzen Abt. Infektionskrankheiten
Übertragbare Linezolid resistenz cfr Franziska Layer, Jennifer Bender, Birgit Strommenger, Christiane Cuny, Ingo Klare, Guido Werner FG Nosokomiale Infektionserreger und Antibiotikaresistenzen Abt. Infektionskrankheiten
Multiresistenz Erfahrungen aus der PEG-Studie
 Multiresistenz Erfahrungen aus der PEG-Studie Bad Honnef- Symposium 2001 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation, Bonn Bad Honnef
Multiresistenz Erfahrungen aus der PEG-Studie Bad Honnef- Symposium 2001 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation, Bonn Bad Honnef
Epidemiologie multiresistenter Erreger
 Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
INFORMATIONEN FÜR DIE PRAXIS
 INFORMATIONEN FÜR DIE PRAXIS Vergütungsvereinbarung zu MRSA Februar 2012 Maßnahmen gegen MRSA: Neue Regelung zur Untersuchung und Behandlung gefährdeter Patienten ab 1. April 2012 Resistente Keime sind
INFORMATIONEN FÜR DIE PRAXIS Vergütungsvereinbarung zu MRSA Februar 2012 Maßnahmen gegen MRSA: Neue Regelung zur Untersuchung und Behandlung gefährdeter Patienten ab 1. April 2012 Resistente Keime sind
Epidemiologisches Bulletin
 Epidemiologisches Bulletin 1. Februar 2018 / Nr. 5 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2015/2016
Epidemiologisches Bulletin 1. Februar 2018 / Nr. 5 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2015/2016
Tier- assoziierte MRSA - Besiedlung und Infektion beim Menschen?
 Nationales Referenzzentrum für Staphylokokken Robert Koch-Institut, Bereich Wernigerode Tier- assoziierte MRSA - Besiedlung und Infektion beim Menschen? Eine Wissenschaft, die nicht so einfach ist, dass
Nationales Referenzzentrum für Staphylokokken Robert Koch-Institut, Bereich Wernigerode Tier- assoziierte MRSA - Besiedlung und Infektion beim Menschen? Eine Wissenschaft, die nicht so einfach ist, dass
GERMAP-Ergebnisse: Antibiotikaverbrauch und Resistenzsituation im Humanbereich. Michael Kresken
 GERMAP-Ergebnisse: Antibiotikaverbrauch und Resistenzsituation im Humanbereich Michael Kresken Antiinfectives Intelligence GmbH Campus FH Bonn-Rhein-Sieg, Rheinbach GERMAP Humanbereich / 1 Verbrauch Antibiotikaverbrauch
GERMAP-Ergebnisse: Antibiotikaverbrauch und Resistenzsituation im Humanbereich Michael Kresken Antiinfectives Intelligence GmbH Campus FH Bonn-Rhein-Sieg, Rheinbach GERMAP Humanbereich / 1 Verbrauch Antibiotikaverbrauch
Umgang mit MRSA in der Arztpraxis
 Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Fallbeispiele aus dem Alltag zur MRE Prävention. Dr. Giuseppe Valenza
 Fallbeispiele aus dem Alltag zur MRE Prävention Dr. Giuseppe Valenza Fallbeispiel 1: Management eines 4MRGN-Ausbruchsgeschehens Fallbeispiel 2: MRE, Screening und Sanierung www.lgl.bayern.de Deggendorfer
Fallbeispiele aus dem Alltag zur MRE Prävention Dr. Giuseppe Valenza Fallbeispiel 1: Management eines 4MRGN-Ausbruchsgeschehens Fallbeispiel 2: MRE, Screening und Sanierung www.lgl.bayern.de Deggendorfer
Vancomycin-resistente Enterokokken (VRE): Was ist aus Public Health Sicht notwendig, um die Verbreitung zu bekämpfen?
 Vancomycin-resistente Enterokokken (VRE): Was ist aus Public Health Sicht notwendig, um die Verbreitung zu bekämpfen? Tim Eckmanns, Robert Koch-Institut Fortbildung für den Öffentlichen Gesundheitsdienst
Vancomycin-resistente Enterokokken (VRE): Was ist aus Public Health Sicht notwendig, um die Verbreitung zu bekämpfen? Tim Eckmanns, Robert Koch-Institut Fortbildung für den Öffentlichen Gesundheitsdienst
Tätigkeitsbericht des Nationalen Referenzzentrums für Staphylokokken im Jahr 1999
 Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2000 43:633 638 Springer-Verlag 2000 Tätigkeitsberichte W.Witte D. Heuck C. Braulke Robert Koch-Institut, Bereich Wernigerode, Berlin Tätigkeitsbericht
Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2000 43:633 638 Springer-Verlag 2000 Tätigkeitsberichte W.Witte D. Heuck C. Braulke Robert Koch-Institut, Bereich Wernigerode, Berlin Tätigkeitsbericht
Allgemeine Informationen zum Thema MRSA
 Allgemeine Informationen zum Thema MRSA 25.03.2014 Ambulante MRSA-Versorgung 1 Eigenschaften des Bakteriums Staphylococcus aureus gehört zu den häufigsten Erregern bakterieller Infektionen kommt natürlicherweise
Allgemeine Informationen zum Thema MRSA 25.03.2014 Ambulante MRSA-Versorgung 1 Eigenschaften des Bakteriums Staphylococcus aureus gehört zu den häufigsten Erregern bakterieller Infektionen kommt natürlicherweise
MRSA-Screening. Screening am Israelitischen Krankenhaus. Abteilung Innere Medizin, IKH A. Friedrich
 MRSA-Screening Screening am Israelitischen Krankenhaus P. Schlömer Abteilung Innere Medizin, IKH A. Friedrich Institut für f r Hygiene, Universitätsklinikum tsklinikum MünsterM Notwendigkeit eines MRSA-Screenings
MRSA-Screening Screening am Israelitischen Krankenhaus P. Schlömer Abteilung Innere Medizin, IKH A. Friedrich Institut für f r Hygiene, Universitätsklinikum tsklinikum MünsterM Notwendigkeit eines MRSA-Screenings
Nosokomiale Infektionen
 Definitionen Nosokomiale Infektion Infektion, die bei Aufnahme ins Krankenhaus weder vorhanden noch in Inkubation war Healthcare-associated Infektionen werden nicht nur im Krankenhaus, sondern auch außerhalb
Definitionen Nosokomiale Infektion Infektion, die bei Aufnahme ins Krankenhaus weder vorhanden noch in Inkubation war Healthcare-associated Infektionen werden nicht nur im Krankenhaus, sondern auch außerhalb
Nationales Referenzzentrum (NRZ) für Staphylokokken und Enterokokken
 Version-Nr.: 2 Seite 1 von 14 Zielsetzung: Dokumentation und Kommunikation der spezifischen Anweisungen für die ordnungsgemäße Entnahme und Handhabung von Primärproben bzw. Proben/Stämmen mit dem Ziel
Version-Nr.: 2 Seite 1 von 14 Zielsetzung: Dokumentation und Kommunikation der spezifischen Anweisungen für die ordnungsgemäße Entnahme und Handhabung von Primärproben bzw. Proben/Stämmen mit dem Ziel
Zentralinstitut für Klinische Chemie und Laboratoriumsmedizin Ärztlicher Direktor Prof. Dr. med. Eberhard Wieland
 LabTOPs Wissenswertes aus der Laboratoriumsmedizin Ausgabe 5 Januar 2009 Redaktion Elke Schernikau Hepatitis B Serologische Diagnostik Die serologische Diagnostik der Hepatitis B stützt sich auf den gleichzeitigen
LabTOPs Wissenswertes aus der Laboratoriumsmedizin Ausgabe 5 Januar 2009 Redaktion Elke Schernikau Hepatitis B Serologische Diagnostik Die serologische Diagnostik der Hepatitis B stützt sich auf den gleichzeitigen
Was bringt das MRSA Screening? Datenauswertung der Abfrage zu den Screeningraten Friederike Lemm 3. Konferenz Modellregion Hygiene Ruhrgebiet
 Was bringt das MRSA Screening? Datenauswertung der Abfrage zu den Screeningraten Friederike Lemm 3. Konferenz Modellregion Hygiene Ruhrgebiet 24-06-2015 Gibt es in ihrer Klinik ein MRSA Aufnahmescreening?
Was bringt das MRSA Screening? Datenauswertung der Abfrage zu den Screeningraten Friederike Lemm 3. Konferenz Modellregion Hygiene Ruhrgebiet 24-06-2015 Gibt es in ihrer Klinik ein MRSA Aufnahmescreening?
Vancomycin-resistente Enterokokken ein Problem in Deutschland? Guido Werner, Robert Koch Institut Wernigerode PEG Tagung 2008, Bonn,
 Vancomycinresistente Enterokokken ein Problem in Deutschland? Guido Werner, Robert Koch Institut Wernigerode PEG Tagung 2008, Bonn, 9. 11.10.08 Enterokokken / VRE Intestinale Besiedler in Mensch und Tier
Vancomycinresistente Enterokokken ein Problem in Deutschland? Guido Werner, Robert Koch Institut Wernigerode PEG Tagung 2008, Bonn, 9. 11.10.08 Enterokokken / VRE Intestinale Besiedler in Mensch und Tier
Bedeutung von LA-MRSA und ESBLbildenden Enterobacteriaceae bei Masttieren für den Menschen
 Bedeutung von LA-MRSA und ESBLbildenden Enterobacteriaceae bei Masttieren für den Menschen LA-MRSA bei Mensch und Tier o Vorkommen von LA-MRSA bei Masttieren o Übertragung von LA-MRSA auf den Menschen
Bedeutung von LA-MRSA und ESBLbildenden Enterobacteriaceae bei Masttieren für den Menschen LA-MRSA bei Mensch und Tier o Vorkommen von LA-MRSA bei Masttieren o Übertragung von LA-MRSA auf den Menschen
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Die Bedeutung der Pneumokokken-Resistenz bei ambulant erworbenen Pneumonie
 Die Bedeutung der Pneumokokken-Resistenz bei ambulant erworbenen Pneumonie Ralf René Reinert, ark van der Linden Nationales Referenzzentrum für Streptokokken (NRZS) www.pneumococcus.de Anzahl der Einsendungen
Die Bedeutung der Pneumokokken-Resistenz bei ambulant erworbenen Pneumonie Ralf René Reinert, ark van der Linden Nationales Referenzzentrum für Streptokokken (NRZS) www.pneumococcus.de Anzahl der Einsendungen
Arbeitsgruppensitzung der Kliniken am 08.Juni 2011
 Arbeitsgruppensitzung der Kliniken am 08.Juni 2011 Tagesordnung 1. Begrüßung 2. Einführung eines MRSA-Sanierungs/ MRE-Übergabebogens 3. MRSA-Prävalenzscreening 4. Mitwirkungserklärungen 5. Sonstiges 1.
Arbeitsgruppensitzung der Kliniken am 08.Juni 2011 Tagesordnung 1. Begrüßung 2. Einführung eines MRSA-Sanierungs/ MRE-Übergabebogens 3. MRSA-Prävalenzscreening 4. Mitwirkungserklärungen 5. Sonstiges 1.
MRSA in verschiedenen Lebensmittelketten
 BUNDESINSTITUT FÜR RISIKOBEWERTUNG MRSA in verschiedenen Lebensmittelketten B.-A. Tenhagen, B. Vossenkuhl, A. Fetsch, A. Käsbohrer Fachgruppe Epidemiologie und Zoonosen NRL für koagulase positive Staphylokokken
BUNDESINSTITUT FÜR RISIKOBEWERTUNG MRSA in verschiedenen Lebensmittelketten B.-A. Tenhagen, B. Vossenkuhl, A. Fetsch, A. Käsbohrer Fachgruppe Epidemiologie und Zoonosen NRL für koagulase positive Staphylokokken
Abrechnung und Vergütung
 19.03.2012 Ambulante MRSA-Versorgung 1 Bisherige Versorgung von MRSA im amb. Bereich Bisherige Versorgung von MRSA im ambulanten Bereich Die kurative Behandlung von Patienten mit MRSA-Infektion ist Bestandteil
19.03.2012 Ambulante MRSA-Versorgung 1 Bisherige Versorgung von MRSA im amb. Bereich Bisherige Versorgung von MRSA im ambulanten Bereich Die kurative Behandlung von Patienten mit MRSA-Infektion ist Bestandteil
Epidemiologisches Bulletin
 Epidemiologisches Bulletin 3. August 2015 / Nr. 31 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2013/2014
Epidemiologisches Bulletin 3. August 2015 / Nr. 31 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2013/2014
MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar
 MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar Warum sind wir hier? Wir möchten Ihnen eine Untersuchung vorstellen, die zeigt dass die Zahl der von multiresistenten
MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar Warum sind wir hier? Wir möchten Ihnen eine Untersuchung vorstellen, die zeigt dass die Zahl der von multiresistenten
Schnitzel mit Beilage Antibiotika und multiresistente Erreger in der Tiermast
 Robert Koch-Institut, Nationales Referenzzentrum für Staphylokokken und Enterokokken Dr. Chr. Cuny und Prof. Dr. W. Witte Schnitzel mit Beilage Antibiotika und multiresistente Erreger in der Tiermast Wo
Robert Koch-Institut, Nationales Referenzzentrum für Staphylokokken und Enterokokken Dr. Chr. Cuny und Prof. Dr. W. Witte Schnitzel mit Beilage Antibiotika und multiresistente Erreger in der Tiermast Wo
Weitere berufliche Risikogruppen für eine Kolonisierung mit multiresistenten Erregern (MRSA)
 Weitere berufliche Risikogruppen für eine Kolonisierung mit multiresistenten Erregern (MRSA) Carmen Dahms Institut für Hygiene und Umweltmedizin, Universitätsmedizin Greifswald 24.09.2014 Risikogruppen
Weitere berufliche Risikogruppen für eine Kolonisierung mit multiresistenten Erregern (MRSA) Carmen Dahms Institut für Hygiene und Umweltmedizin, Universitätsmedizin Greifswald 24.09.2014 Risikogruppen
Antibiotikaresistenz und -einsatz in der Humanmedizin
 Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung. Constanze Wendt Hygiene-Institut Heidelberg
 MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der
 Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der Schnittstelle Hausarztpraxis/stationäre und ambulante Pflege Dörte Lübke -Hygienefachkraft - Gesundheitsamt StädteRegion Aachen 1 Dörte Lübke
Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der Schnittstelle Hausarztpraxis/stationäre und ambulante Pflege Dörte Lübke -Hygienefachkraft - Gesundheitsamt StädteRegion Aachen 1 Dörte Lübke
Epidemiologisches Bulletin
 ROBERT KOCH INSTITUT Epidemiologisches Bulletin 2. Mai 2008 / Nr. 18 aktuelle daten und informationen zu infektionskrankheiten und public health MRSA: Führt die weite Verbreitung der nasalen Besiedlung
ROBERT KOCH INSTITUT Epidemiologisches Bulletin 2. Mai 2008 / Nr. 18 aktuelle daten und informationen zu infektionskrankheiten und public health MRSA: Führt die weite Verbreitung der nasalen Besiedlung
Aufbau des Vortrags. Antibiotikaresistenz beim Menschen - Welche Rolle spielt die Tierhaltung? Im Fokus: MRSA und ESBL. Grundsätzliche Anmerkungen
 Im Fokus: MRSA und ESBL MRSA ESBL- E. coli BUNDESINSTITUT FÜR RISIKOBEWERTUNG Antibiotikaresistenz beim Menschen - Welche Rolle spielt die Tierhaltung? B.-A. Tenhagen FG Epidemiologie, Zoonosen und Antibiotikaresistenz
Im Fokus: MRSA und ESBL MRSA ESBL- E. coli BUNDESINSTITUT FÜR RISIKOBEWERTUNG Antibiotikaresistenz beim Menschen - Welche Rolle spielt die Tierhaltung? B.-A. Tenhagen FG Epidemiologie, Zoonosen und Antibiotikaresistenz
BESCHLUSS. des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011
 BESCHLUSS des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011 mit Wirkung zum 1. April 2012 bis zum 31. März 2014 Vergütungsvereinbarung für ärztliche Leistungen
BESCHLUSS des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011 mit Wirkung zum 1. April 2012 bis zum 31. März 2014 Vergütungsvereinbarung für ärztliche Leistungen
ESBL in Altenheimen: Ergebnisse einer LGL-Studie. Dr. Giuseppe Valenza
 ESBL in Altenheimen: Ergebnisse einer LGL-Studie Dr. Giuseppe Valenza MRE-Prävalenz Deutschland MRSA ESBL Prävalenz in der Allgemeinbevölkerung 1,6-3,1% 1 6,3% (E. coli) 2 Prävalenz in Pflegeheim-Bewohnern
ESBL in Altenheimen: Ergebnisse einer LGL-Studie Dr. Giuseppe Valenza MRE-Prävalenz Deutschland MRSA ESBL Prävalenz in der Allgemeinbevölkerung 1,6-3,1% 1 6,3% (E. coli) 2 Prävalenz in Pflegeheim-Bewohnern
Erratum BESCHLUSS. des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011
 Erratum zum Beschluss des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011 mit Wirkung zum 1. April 2012 bis zum 31. März 2014 In dem Beschluss des Bewertungsausschusses
Erratum zum Beschluss des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 266. Sitzung am 14. Dezember 2011 mit Wirkung zum 1. April 2012 bis zum 31. März 2014 In dem Beschluss des Bewertungsausschusses
MRSA Aufnahme-Screening:
 MRSA Aufnahme-Screening: ein rheinland-pfälzisches Konzept mit bundesweitem Modellcharakter Dr. med. Maren Messinger DRK Krankenhaus Neuwied Laboratoriumsmedizin 9. April 2014 Mainz DRK Trägergesellschaft
MRSA Aufnahme-Screening: ein rheinland-pfälzisches Konzept mit bundesweitem Modellcharakter Dr. med. Maren Messinger DRK Krankenhaus Neuwied Laboratoriumsmedizin 9. April 2014 Mainz DRK Trägergesellschaft
Antibiotikaresistenz und Surveillance
 Antibiotikaresistenz und Surveillance Ingo Klare, Wolfgang Witte Robert Koch-Institut, Bereich Wernigerode Klare, I., RKI, Bereich Wernigerode 1 Einführung von Antibiotika und Resistenzentwicklung: Gegenüber
Antibiotikaresistenz und Surveillance Ingo Klare, Wolfgang Witte Robert Koch-Institut, Bereich Wernigerode Klare, I., RKI, Bereich Wernigerode 1 Einführung von Antibiotika und Resistenzentwicklung: Gegenüber
Staphylococcus aureus und MRSA. eine allgemeine Übersicht. Alles, was im Weltall existiert, ist die Frucht aus Zufall und Notwendigkeit.
 Nationales Referenzzentrum für Staphylokokken Robert Koch-Institut, Bereich Wernigerode Staphylococcus aureus und MRSA eine allgemeine Übersicht Die Evolution resistenter Bakterien: Alles, was im Weltall
Nationales Referenzzentrum für Staphylokokken Robert Koch-Institut, Bereich Wernigerode Staphylococcus aureus und MRSA eine allgemeine Übersicht Die Evolution resistenter Bakterien: Alles, was im Weltall
Begriffsverwirrung ESBL KPC VRE MDR NDM XDR PDR
 M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
EUREGIO-Projekt MRSA-net Twente/Münsterland
 EUREGIO-Projekt MRSA-net Twente/Münsterland Grenzüberschreitende Netzwerkbildung zur Bekämpfung von MRSA 50 40 Klinische Bedeutung von Krankenhaus assoziierten HA-MRSA Risikopatienten (Hauterkrankung,
EUREGIO-Projekt MRSA-net Twente/Münsterland Grenzüberschreitende Netzwerkbildung zur Bekämpfung von MRSA 50 40 Klinische Bedeutung von Krankenhaus assoziierten HA-MRSA Risikopatienten (Hauterkrankung,
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
MRSA in Niedersachsen
 Niedersächsisches Landesgesundheitsamt MRSA in Niedersachsen Staphylococcus (S.) aureus ist ein häufig vorkommendes Bakterium der menschlichen Haut und Schleimhaut. MRSA sind Methicillin resistente S.
Niedersächsisches Landesgesundheitsamt MRSA in Niedersachsen Staphylococcus (S.) aureus ist ein häufig vorkommendes Bakterium der menschlichen Haut und Schleimhaut. MRSA sind Methicillin resistente S.
Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege
 Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege Dr. med. Stefanie Kampmeier Institut für Hygiene Universitätsklinikum Münster Definition MRE = multiresistente
Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege Dr. med. Stefanie Kampmeier Institut für Hygiene Universitätsklinikum Münster Definition MRE = multiresistente
MRSA im ambulanten Bereich
 MRSA im ambulanten Bereich Dr. Silvia Fanghänel nel Praxis für f r Hygienemanagement Halle/ S. Krankenhaushygiene MRSA hospital acquired MRSA (ha MRSA) stationäre u. ambulante med. Einrichtungen community
MRSA im ambulanten Bereich Dr. Silvia Fanghänel nel Praxis für f r Hygienemanagement Halle/ S. Krankenhaushygiene MRSA hospital acquired MRSA (ha MRSA) stationäre u. ambulante med. Einrichtungen community
Dr. med. Dr. PH Frank Kipp
 Dr. med. Dr. PH Frank Kipp Leiter Infektiologie/Mikrobiologie/Hygiene Niedersachsen RHÖN-Klinikum AG Gefördert durch das INTERREGIIIA Programm der Europäischen Union und dem Wirtschaftsministerium des
Dr. med. Dr. PH Frank Kipp Leiter Infektiologie/Mikrobiologie/Hygiene Niedersachsen RHÖN-Klinikum AG Gefördert durch das INTERREGIIIA Programm der Europäischen Union und dem Wirtschaftsministerium des
Thema: Vergütungsvereinbarung MRSA März Regionale Sonderleistungen ab 4. Quartal 2007 nicht mehr für alle Kassenpatienten
 Maßnahmen gegen MRSA: Neue Regelung zur Untersuchung und Behandlung gefährdeter Patienten ab 1. April 2012 Resistente Keime sind nicht nur ein Problem von Krankenhäusern und Pflegeheimen. Durch die zunehmende
Maßnahmen gegen MRSA: Neue Regelung zur Untersuchung und Behandlung gefährdeter Patienten ab 1. April 2012 Resistente Keime sind nicht nur ein Problem von Krankenhäusern und Pflegeheimen. Durch die zunehmende
Epidemiologische Analyse von S. Infantis-Isolaten aus Mensch, Tier sowie Lebensmitteln
 Epidemiologische Analyse von S Infantis-Isolaten aus Mensch, Tier sowie Lebensmitteln 50 Arbeitstagung des Arbeitsgebietes Lebensmittelhygiene der DVG 300909, Garmisch-Partenkirchen Tatjana Miller Salmonella
Epidemiologische Analyse von S Infantis-Isolaten aus Mensch, Tier sowie Lebensmitteln 50 Arbeitstagung des Arbeitsgebietes Lebensmittelhygiene der DVG 300909, Garmisch-Partenkirchen Tatjana Miller Salmonella
Hygiene in der Hausarztpraxis. Birgit Ross Krankenhaushygiene Westdeutsches Zentrum für Infektiologie
 Hygiene in der Hausarztpraxis Birgit Ross Krankenhaushygiene Westdeutsches Zentrum für Infektiologie Antibiotikaresistente Bakterien MRSA (Methicillinresistenter Staphylococcus aureus) VRE (vancomycinresistenter
Hygiene in der Hausarztpraxis Birgit Ross Krankenhaushygiene Westdeutsches Zentrum für Infektiologie Antibiotikaresistente Bakterien MRSA (Methicillinresistenter Staphylococcus aureus) VRE (vancomycinresistenter
MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER. Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien
 MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien WARUM SIND ERREGER GEGEN ANTIBIOTIKA RESISTENT? Meropenem as predictive risk
MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien WARUM SIND ERREGER GEGEN ANTIBIOTIKA RESISTENT? Meropenem as predictive risk
ANeoPedS (ANeoS/APedS) Infektiossurveillance in pädiatrischen & neonatologischen Intensivstationen
 ANeoPedS (ANeoS/APedS) Infektiossurveillance in pädiatrischen & neonatologischen Intensivstationen Nationales Referenzzentrum für Nosokomiale Infektionen des BMG Univ. Klinik für Krankenhaushygiene und
ANeoPedS (ANeoS/APedS) Infektiossurveillance in pädiatrischen & neonatologischen Intensivstationen Nationales Referenzzentrum für Nosokomiale Infektionen des BMG Univ. Klinik für Krankenhaushygiene und
Dr. med. Andreas F. Wendel Institut für Hygiene. Carbapenemasen - search and detect
 Carbapenemasen - search and detect Dr. med. Andreas F. Wendel Institut für Hygiene Klinisch relevante Carbapenemase-bildende gramnegative Bakterien (CDC) Carbapenemaseproduzierende Enterobakterien (VERY)
Carbapenemasen - search and detect Dr. med. Andreas F. Wendel Institut für Hygiene Klinisch relevante Carbapenemase-bildende gramnegative Bakterien (CDC) Carbapenemaseproduzierende Enterobakterien (VERY)
MRSA im ambulanten Bereich Prävalenz und Handlungsstrategien
 MRSA im ambulanten Bereich Prävalenz und Handlungsstrategien PD Dr. med. Ursel Heudorf Abteilung Medizinische Dienste und Hygiene Gesundheitsamt der Stadt Frankfurt am Main e-mail: : ursel.heudorf@stadt-frankfurt.de
MRSA im ambulanten Bereich Prävalenz und Handlungsstrategien PD Dr. med. Ursel Heudorf Abteilung Medizinische Dienste und Hygiene Gesundheitsamt der Stadt Frankfurt am Main e-mail: : ursel.heudorf@stadt-frankfurt.de
SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN
 SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN Gefördert als Projekt des MRE-Netzwerkes Sachsen gemäß RL Gesundheitsvorsorge und Gesundheitshilfe des Sächsischen Staatsministeriums für
SURVEILLANCE VON MULTIRESISTENTEN ERREGERN AUF INTENSIVSTATIONEN Gefördert als Projekt des MRE-Netzwerkes Sachsen gemäß RL Gesundheitsvorsorge und Gesundheitshilfe des Sächsischen Staatsministeriums für
MRSA Alles im Griff, Alles klar, Alles unter Kontrolle? 17. Dezember 2014
 MRSA Alles im Griff, Alles klar, Alles unter Kontrolle? Aktuelle Daten, Zahlen und die neue KRINKO-MRSA-Empfehlung 6/2014 17. Dezember 2014 Jürgen Krahn der Stadt Darmstadt und des Landkreises Themen 1.
MRSA Alles im Griff, Alles klar, Alles unter Kontrolle? Aktuelle Daten, Zahlen und die neue KRINKO-MRSA-Empfehlung 6/2014 17. Dezember 2014 Jürgen Krahn der Stadt Darmstadt und des Landkreises Themen 1.
Untersuchungen zum Vorkommen von MRSA bei Haus- und Wildschweinen
 Untersuchungen zum Vorkommen von MRSA bei Haus- und Wildschweinen Meemken, D.; Tegeler, R. und Th. Blaha Außenstelle für Epidemiologie Stiftung Tierärztliche Hochschule Hannover Welche Fragen wir beleuchten
Untersuchungen zum Vorkommen von MRSA bei Haus- und Wildschweinen Meemken, D.; Tegeler, R. und Th. Blaha Außenstelle für Epidemiologie Stiftung Tierärztliche Hochschule Hannover Welche Fragen wir beleuchten
Rund um multiresistente Erreger bei Kindern Wann und wie sanieren?
 Leitliniengerechter Antibiotikaeinsatz und Umgang mit MRSA und anderen multiresistenten Erregern bei Kindern Gesundheitsamt Frankfurt am Main 09.11.2016 Rund um multiresistente Erreger bei Kindern Wann
Leitliniengerechter Antibiotikaeinsatz und Umgang mit MRSA und anderen multiresistenten Erregern bei Kindern Gesundheitsamt Frankfurt am Main 09.11.2016 Rund um multiresistente Erreger bei Kindern Wann
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
49. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Hygienekonzepte. Nationale und internationale Empfehlungen. Dr. Margret Seewald
 Nationale und internationale Empfehlungen Dr. Margret Seewald FÄ f. Mikrobiologie u. Infektionsepidemiologie Umweltmedizin / Ärztliches Qualitätsmanagement Praxis Center Nord Berlin Drontheimer Str. 7
Nationale und internationale Empfehlungen Dr. Margret Seewald FÄ f. Mikrobiologie u. Infektionsepidemiologie Umweltmedizin / Ärztliches Qualitätsmanagement Praxis Center Nord Berlin Drontheimer Str. 7
Vorstellung des MRSA-Netzwerkes Brandenburg
 Landesgesundheitsamt des Landes Brandenburg Vorstellung des MRSA-Netzwerkes Brandenburg Frau Dr. M. Seewald Frau A. Schmidt 07.01.2010 MRSA-Netzwerk Land Brandenburg Auftrag des MASGF Erarbeitung eines
Landesgesundheitsamt des Landes Brandenburg Vorstellung des MRSA-Netzwerkes Brandenburg Frau Dr. M. Seewald Frau A. Schmidt 07.01.2010 MRSA-Netzwerk Land Brandenburg Auftrag des MASGF Erarbeitung eines
MRE in der Arztpraxis
 MRE in der Arztpraxis Rettungsdienst und Krankentransport Alten- und Pflegeheim Reha-Einrichtung Krankenhaus Hausarzt Hospiz 2 amb.facharzt Ambulante Pflege Abrechnung MRSA-Abstriche, Sanierungsberatung
MRE in der Arztpraxis Rettungsdienst und Krankentransport Alten- und Pflegeheim Reha-Einrichtung Krankenhaus Hausarzt Hospiz 2 amb.facharzt Ambulante Pflege Abrechnung MRSA-Abstriche, Sanierungsberatung
Multiresistente Erreger und Antibiotikaresistenzen
 Rationaler Antibiotikaeinsatz durch Information und Kommunikation Multiresistente Erreger und Antibiotikaresistenzen Professor Petra Gastmeier Dr. med. Tobias Kramer Dr. med. Florian Salm Institut für
Rationaler Antibiotikaeinsatz durch Information und Kommunikation Multiresistente Erreger und Antibiotikaresistenzen Professor Petra Gastmeier Dr. med. Tobias Kramer Dr. med. Florian Salm Institut für
Epidemiologisches Bulletin
 Epidemiologisches Bulletin 3. August 2015 / Nr. 31 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2013/2014
Epidemiologisches Bulletin 3. August 2015 / Nr. 31 aktuelle daten und informationen zu infektionskrankheiten und public health Eigenschaften, Häufigkeit und Verbreitung von MRSA in Deutschland Update 2013/2014
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Heinz Burgmann
 Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Klebsiella pneumoniae
 Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Multiresistente gramnegative Erreger Herausforderung für die Mikrobiologie? PD Dr. Reinhard Hoffmann Institut für Labormedizin und Mikrobiologie
 Multiresistente gramnegative Erreger Herausforderung für die Mikrobiologie? PD Dr. Reinhard Hoffmann Institut für Labormedizin und Mikrobiologie 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012
Multiresistente gramnegative Erreger Herausforderung für die Mikrobiologie? PD Dr. Reinhard Hoffmann Institut für Labormedizin und Mikrobiologie 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012
Winterschool Obergurgl. Molekulare Typisierung CF-relevanter Erreger
 Winterschool Obergurgl Molekulare Typisierung CF-relevanter Erreger Barbara C. Kahl Institut für Medizinische Mikrobiologie Universitätsklinikum Münster Warum Typisierung? Individueller Patient Persistierende
Winterschool Obergurgl Molekulare Typisierung CF-relevanter Erreger Barbara C. Kahl Institut für Medizinische Mikrobiologie Universitätsklinikum Münster Warum Typisierung? Individueller Patient Persistierende
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE)
 Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
ARMIN Info. MRSA in Niedersachsen. 1. Einführung. Allgemeine Hinweise zur statistischen Auswertung: Niedersächsisches Landesgesundheitsamt
 Niedersächsisches Landesgesundheitsamt MRSA in Niedersachsen Staphylococcus (S.) aureus ist ein häufig vorkommendes Bakterium der menschlichen Haut und Schleimhaut. MRSA sind Methicillin resistente S.
Niedersächsisches Landesgesundheitsamt MRSA in Niedersachsen Staphylococcus (S.) aureus ist ein häufig vorkommendes Bakterium der menschlichen Haut und Schleimhaut. MRSA sind Methicillin resistente S.
ESBL PEG Rheinland 2014
 ESBL PEG Rheinland 2014 ESBL = Extended-Spectrum Beta- Laktamase Keime aus der Familie der Enterobakterien (z.b. E. coli, Salmonella, Klebsiella, Enterobacter, Proteus, Shigella, Yersinia u.a.) erzeugen
ESBL PEG Rheinland 2014 ESBL = Extended-Spectrum Beta- Laktamase Keime aus der Familie der Enterobakterien (z.b. E. coli, Salmonella, Klebsiella, Enterobacter, Proteus, Shigella, Yersinia u.a.) erzeugen
BfR stuft den massiven Einsatz von Antibiotika in der Tierproduktion als bedenklich ein
 Antibiotikaresistente Keime auf Hähnchenfleisch-Proben sind nichts Neues BfR stuft den massiven Einsatz von Antibiotika in der Tierproduktion als bedenklich ein Berlin (10. Januar 2012) - Eine Stichprobe
Antibiotikaresistente Keime auf Hähnchenfleisch-Proben sind nichts Neues BfR stuft den massiven Einsatz von Antibiotika in der Tierproduktion als bedenklich ein Berlin (10. Januar 2012) - Eine Stichprobe
Einziger Forschungsverbund zur Resistenzentwicklung von Erregern in Deutschland
 Pressemitteilung Universitätsklinikum Heidelberg Dr. Annette Tuffs 15.11.2004 http://idw-online.de/de/news90204 Forschungsergebnisse, Forschungsprojekte Ernährung / Gesundheit / Pflege, Medizin überregional
Pressemitteilung Universitätsklinikum Heidelberg Dr. Annette Tuffs 15.11.2004 http://idw-online.de/de/news90204 Forschungsergebnisse, Forschungsprojekte Ernährung / Gesundheit / Pflege, Medizin überregional
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime in der Praxis von Dr. Ute Helke Dobermann Autorin: Dr. Ute Helke Dobermann, Universitätsklinikum Jena, Erlanger Allee 101, 07740 Jena, Helke.Dobermann@med.uni-jena.de Einleitung:
Multiresistente Keime in der Praxis von Dr. Ute Helke Dobermann Autorin: Dr. Ute Helke Dobermann, Universitätsklinikum Jena, Erlanger Allee 101, 07740 Jena, Helke.Dobermann@med.uni-jena.de Einleitung:
185. Anpassung der Meldepflichten nach dem Infektionsschutzgesetz (IfSG) durch eine Rechtsverordnung (Aktenzeichen: /05)
 DGGG e.v. Hausvogteiplatz 12 10117 Berlin Referat 323 Gesundheitssicherstellung, Infektionsschutzrecht Bundesministerium für Gesundheit Friedrichstr. 108 10117 Berlin Präsident Prof. Dr. med. Thomas Dimpfl
DGGG e.v. Hausvogteiplatz 12 10117 Berlin Referat 323 Gesundheitssicherstellung, Infektionsschutzrecht Bundesministerium für Gesundheit Friedrichstr. 108 10117 Berlin Präsident Prof. Dr. med. Thomas Dimpfl
