Fortbildung. In Deutschland leben etwa 2 3 Millionen Menschen mit einer. Leitlinienkonforme Therapie der akuten und chronischen Herzinsuffizienz CME
|
|
|
- Anton Grosser
- vor 6 Jahren
- Abrufe
Transkript
1 Eine Kooperation mit Fortbildung Leitlinienkonforme Therapie der akuten und chronischen Herzinsuffizienz Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum St. Antonius Krankenhaus Köln-Bayenthal In Deutschland leben etwa 2 3 Millionen Menschen mit einer Herzinsuffizienz. Die Prävalenz liegt bei 1 2 Prozent der Bevölkerung und wird weiter deutlich zunehmen. Dies ist der zunehmenden Alterung der Bevölkerung sowie der verbesserten Überlebensrate nach Myokardinfarkten und anderen kardialen Erkrankungen geschuldet. Mit Krankenhausbehandlungen stellt die Herzinsuffizienz die häufigste Indikation zur stationären Krankenhausbehandlung dar. Trotz erheblicher Fortschritte im pathophysiologischen Verständnis konnten in Bezug auf die langfristige Prognose in der Vergangenheit lediglich marginale Behandlungserfolge bei persistierend hoher Sterblichkeit mit jährlich ca Todesfällen erzielt werden. Die vorliegende Übersicht basiert auf den von der Europäischen Gesellschaft für Kardiologie (ESC) im Mai 2016 publizierten Leitlinien 1, dem 2017 publizierten Kommentar der Deutschen Gesellschaft für Kardiologie 2 und aktuellen Studien zu Innovationen in der Herzinsuffizienztherapie 3. Die 2016er-Leitlinien unterscheiden sich von der Version 2012 in einer Reihe von wesentlichen Punkten. Dazu gehört die Einteilung der Herzinsuffizienz in drei Gruppen und Empfehlungen zu neuen medikamentösen Therapiestrategien und zur kardialen Resynchronisationstherapie. Definition Die Herzinsuffizienz wird definiert als ein Syndrom mit typischen klinischen Symptomen und Krankheitszeichen die aus einer Störung der kardialen Funktion und/oder Struktur resultieren 1 (Tab. 1). Entscheidend für das Verständnis der pathophysiologischen Veränderungen und die Wahl der optimalen Therapiestrategie der Herzinsuffizienz ist die Kenntnis und richtige Einordnung der zugrunde liegenden Ursachen. Sie können auch online teilnehmen unter Bei Online-Teilnahme werden Ihre Punkte direkt an die Ärztekammer gemeldet. 80 der niedergelassene arzt 08/2017
2 Die Herzinsuffizienz kann akut erstmalig auftreten (z.b. im Rahmen eines Herzinfarktes) oder akut dekompensieren auf dem Boden einer chronischen Herzinsuffizienz (z.b. im Rahmen eines Klappenvitiums). Die akute Herzinsuffizienz ist grundsätzlich ein lebensbedrohendes Krankheitsbild, das einer sofortigen stationären, meist intensivmedizinischen Therapie bedarf. Von einer stabilen (kompensierten) Herzinsuffizienz ist vier Wochen nach einer Rekompensation bei stabilisierter klinischer Symptomatik auszugehen. Häufig wird die Diagnose Herzinsuffizienz gedanklich nur mit einer systolischen Pumpfunktionsstörung des linken Ventrikels und daraus resultierender Einschränkung des Herzzeitvolumens verbunden (HF-rEF = Heart Failure with reduced Ejection Fraction). Dies trifft aber nur auf etwa die Hälfte aller Patienten mit Herzinsuffizienz zu. Die andere Hälfte leidet entweder an einer Kombination aus systolischer und diastolischer Funktionsstörung (HFmrEF = Heart Failure with mid range Ejection Fraction) oder hat eine ausschließliche Füllungsbehinderung des linken Ventrikels im Sinne einer isolierten diastolischen Herzinsuffizienz (HF-pEF = Heart Failure with preserved Ejection Fraction). Hämodynamisch gesehen ist bei der HF-rEF die Kontraktionskraft des Herzmuskels reduziert, was sich in einer Reduktion der Ejektionsfraktion (EF < 40 %) äußert. Bei Vorliegen einer HF-pEF ist der linke Ventrikel trotz weitgehend normaler Ejektionsfraktion (EF > 50 %) nicht mehr in der Lage, ein adäquates Blutvolumen aufzunehmen, um bei normalen diastolischen Drücken ein ausreichendes Schlagvolumen aufzubauen. Die Klassifizierung HF-mrEF wurde in den 2016er Leitlinien der ESC 1 neu eingeführt und definiert eine Grauzone von herzinsuffizienten Patienten mit einer EF zwischen 40 und 49 % und erhöhten natriuretischen Peptiden oder einer strukturellen Herzerkrankung bzw. Nachweis einer diastolischen Dysfunktion. Die Differenzialdiagnostik der systolischen, diastolischen und kombinierten Formen der Herzinsuffizienz ist aus therapeutischer und prognostischer Sicht von Bedeutung. Im Gegensatz zur evidenzbasierten Therapie der HF-rEF, ist die Therapie der HF-pEF und HF-mrEF immer noch weitgehend empirisch. Andererseits ist die jährliche Letalität der isolierten HFpEF mit 8 % im Vergleich zu einer Letalität von 19 % bei Patienten mit HF-rEF zwar geringer, aber im Vergleich zu einem Patientenkollektiv ohne Herzinsuffizienz mehr als doppelt so hoch 4. Klasse I Klasse II Klasse III Klasse IV Keine Einschränkung der körperlichen Aktivität. Normale körperliche Aktivität führt nicht zu Luftnot, Müdigkeit oder Palpitationen. Leichte Einschränkung der körperlichen Aktivität. Beschwerdefreiheit unter Ruhebedingungen; aber bei normaler körperlicher Aktivität kommt es zu Luftnot, Müdigkeit oder Palpitationen. Deutliche Einschränkung der körperlichen Aktivität. Beschwerde freiheit unter Ruhebedingungen; aber bereits bei geringer physischer körperlicher Aktivität Auftreten von Luftnot, Müdigkeit oder Palpitationen. Unfähigkeit, körperliche Aktivität ohne Beschwerden auszuüben. Symptome unter Ruhebedingungen können vorhanden sein. Jegliche körperliche Aktivität führt zur Zunahme der Beschwerden. Tab. 1: Die symptomatische Einschränkung der Patienten wird anhand der Schweregrade der New York Heart Association (NYHA) eingestuft, die zusammen mit der linksventrikulären Ejektionsfraktion ein entscheidendes Einschlusskriterium für fast alle Herzinsuffizienz-Studien war (modifiziert nach [2]). Merke: Der Herzinsuffizienz liegt eine akute oder chronische Störung der kardialen Funktion und/oder Struktur zugrunde. Unterschieden wird zwischen systolischer Herzinsuffizienz (HF-rEF) mit reduzierter linksventrikulärer Ejektionsfraktion (< 40 %) durch Verlust kontraktilen Myokards und der diastolischen Herzinsuffizienz (HF-pEF) mit weitgehend normaler EF ( > 50 %) aber einer strukturell bedingten Relaxationsstörung und/oder Compliancestörung. Neu ist die Definition von Mischformen der Herzinsuffizienz (HF-mrEF) mit mittelgradig eingeschränkter EF (40 49 %) und erhöhten natriuretischen Peptiden oder Zeichen einer diastolischen Funktionsstörung. Symptomatik und Basisdiagnostik Der Verdacht auf eine Herzinsuffizienz besteht wenn typische klinische Symptome und Zeichen vorliegen (Tab. 1). Durch eine Anamnese, die auch wichtige Vorerkrankungen und Differenzialdiagnosen erfragt sowie eine gründliche klinische Untersuchung sollte der Herzinsuffizienzverdacht zunächst weiter erhärtet oder entkräftet werden. Zur weiterführenden Basisdiagnostik gehört ein Routinelabor, ein 12-Kanal Ruhe-EKG und eine Röntgen-Thoraxaufnahme um andere Ursachen für Luftnot und Flüssigkeitsretention auszuschließen und die Herzinsuffizienzdiagnose zu verifizieren. Im Routinelabor sind Blutbild, Serumelektrolyte, Kreatinin, geschätzte glomeruläre Filtrationsrate, Harnstoff, Nüchternblutzucker, Leberenzyme, Bilirubin, Ferritin, Schilddrüsenfunktion und Urinstatus zu bestimmen. Mit diesem Laborspektrum lassen sich reversible Ursachen der Herzinsuffizienz (Hypokalcämie, Schilddrüsenfunktionsstörungen), Komorbiditäten (Anämie, Eisenmangel, Diabetes) aufdecken und die Eignung der Patienten für eine Therapie mit Diuretika, Renin-Angiotensin-Aldosteronantagonisten und Antikoagulanzien abschätzen. Die Bestimmung der natriuretischen Peptide (z. B. B-Typ natriuretisches Peptid (BNP) und N-Terminales-proB-Typ natriuretisches Peptid (NT-proBNP)) kann in Betracht gezogen werden, um alternative Ursachen für eine Luftnotsymptomatik bei normaler EF zu eruieren, bzw. eine Herzinsuffizienz mit erhaltener oder leicht reduzierter Pumpfunktion (HF-pEF, HF-mRF) auszuschließen. Wegweisend für die weitere diagnostische Abklärung von Patienten mit Verdacht auf eine Herzinsuffizienz ist die 2-dimensionale transthorakale Echokardiographie einschließlich Doppleruntersuchungen zur Objektivierung und Quantifizierung einer kardialen Dysfunktion sowie zur ursächlichen Abklärung der Herzinsuffizienz. Ganz im Vordergrund steht dabei die Bestimmung der linksventrikulären EF zur Differenzierung zwischen systolischer und diastolischer Herzinsuffizienz sowie deren Mischformen. Daneben wird die Echokardiographie benötigt zur Beurteilung von regionalen Wandbewegungsstörungen, Messung der linksventrikulären Wanddicke, Abschätzung des pulmonalarteriellen Drucks, der dopplergestützten Untersuchung auf funktionell bedeutsame Vitien und dem Nachweis oder Ausschluss intrakardialer Thromben. Weitere bildgebende Verfahren werden selektiv eingesetzt in Abhängigkeit von Indikation, Verfügbarkeit und Expertise. Dies sind transösophageale Echokardiographie (z. B. bei Herzklappenerkrankungen), Stressechokardiographie (z. B. zur Ischämie bzw. Vitalitätsdiagnostik), kardiale Magnetresonanztomographie (z. B. bei Verdacht auf infiltrative Myokard erkrankung 81 der niedergelassene arzt 08/2017
3 oder kongenitale Herz erkrankung, Goldstandard für die Bestimmung von Volumen, Masse und EF beider Ventrikel) und Koro narangiographie bei Patienten, die für Revaskularisationsmaßnahmen in Frage kommen. Zum speziellen Untersuchungsspektrum gehören auch: Endomyokardbiopsie (z. B. bei Verdacht auf Myokardinfiltration), Belastungsuntersuchungen, genetische Untersuchungen und Langzeit-EKG. Merke: Bestätigt sich nach gründlicher Anamnese und klinischer Untersuchung der Verdacht auf eine Herzinsuffizienz so ist diese durch eine laborchemische und apparative Basisdiagnostik einschließlich einer echokardiographischen Untersuchung zu verifizieren. Bei nichtdiagnostischer Echokardiographie stellt die kardiale Magnetresonanztomographie die beste alternative Bildgebung dar. Ziele der Therapie Therapieziele bei chronischer Herzinsuffizienz sind 1. eine Verbesserung der Symptome/ Lebensqualität, 2. eine Reduktion der Hospitalisierungsrate und 3. eine Hemmung der Krankheitsprogression bzw. Verbesserung der Prognose. Zur Erreichung dieser Therapieziele kommen kausale Therapiestrategien (z.b. Revaskularisation, Klappenersatz), pharmakologische (ACE-Hemmer, Beta-Blocker, Diuretika, Aldosteronantagonisten, AT 1 -Blocker, Herzglykoside, Ivabradin) und nicht-pharmakologische Therapiestrategien (Änderung des Lebensstils, Schulung, Rehabilitation) sowie operative (Bridging-Verfahren, HTX) und apparative Therapiestrategien (Schrittmachertherapie, Resynchronisationstherapie) in Betracht. Der Einsatz der verschiedenen Therapieformen allein oder in Kombination richtet sich nach dem Stadium der Herzinsuffizienz (Tab. 1) und dem Ausmaß der linksventrikulären Pumpfunktionsstörung. Behandlung der HF-rEF Bei chronischer Herzinsuffizienz mit klinischer Symptomatik (EF<40%) empfiehlt die ESC primär den Einsatz von Diuretika um die Patienten in eine asymptomatische klinische Situation zu bringen 1. Gefolgt wird die Diuretikagabe von einer neuroendokrinen Blockade als Basis der Herzinsuffizienztherapie mit Angiotensin-Converting-Enzym (ACE)-Hemmern, vasoaktive Peptide (ANP, BNP) Verstärkung kardioprotektiver Effekte Vasorelaxation Blutdruck Sympathikotonus Aldosteronspiegel Fibrose Hypertrophie Natriurese/Diurese Neprilysin Inhibition Betablockern und Mineralokortikoidrezeptorantagonisten (MRA). Angiotensinrezeptorblocker (ARB) werden nur dann empfohlen, wenn ACE-Hemmer wegen eines ACE-Hemmer-Hustens nicht toleriert werden oder wenn Patienten MRA nicht tolerieren. Für letzteren Fall wird bei Persistenz von Symptomen die Kombination von ACE-Hemmern, ARB und Betablockern empfohlen. Als Klasse-IIb/B-Empfehlung wird die Kombination von Hydralazin-Isosorbitdinitrat (H-ISDN/in Deutschland Dihydralazin) als Alternative zu ACE-Hemmern oder ARB (falls beide nicht toleriert werden) bei symptomatischen Patienten angegeben. Die Triple-Hemmung des Renin-Angiotensin-Aldosteron-Systems (RAAS) mit ACE-Hemmern, ARB und MRA wird ausdrücklich nicht empfohlen um Hyperkaliämien zu vermeiden. Merke: Bei Auftreten von Symptomen und Zeichen einer Herzinsuffizienz sollen initial Diuretika eingesetzt werden, um die Patienten in eine asymptomatische Situation zu überführen, gefolgt von einer neuroendokrinen Blockade. Mineralokortikoidantagonisten LCZ696 ARNI Sacubitril (AHU377, Vorstufe) LBQ657 (Neprilysin Inhibitor) Valsartan Renin Angiotensin Aldosteron System Angiotensinogen (Freisetzung in Leber) Angiotensin I Angiotensin II AT 1 -Rezeptor Hemmung des überaktivierten RAAS Vasokonstriktion Blutdruck Sympathikotonus Aldosteron Fibrose Hypertrophie Abb. 1: Kombinierte Wirkung des Angiotensinrezeptor-Neprilysininhibitors LCZ696 (ARNI) auf das RAAS (hemmender Einfluss auf die Überaktivierung des RAAS durch AT 1 -Rezeptorblockade) und die vasoaktiven Peptide (verstärkende Wirkung durch Hemmung des Peptidabbaus durch Neprilysin mit Hilfe von LBQ657). In der PARADIGM-Studie zeigte sich die Wirkung des ARNI einer ACE-Hemmer-Therapie überlegen (modifiziert nach [11]). In den 2012er Leitlinien wurde die Erweiterung des Behandlungsspektrums für MRAs bei herzinsuffizienten Patienten empfohlen. Eine Therapieindikation besteht bereits im NYHA-Stadium II und einer EF < 35 %, d. h. bei Patienten mit milder Symptomatik, aber ausgeprägter Funktionseinschränkung des linken Ventrikels. Diese IA-Empfehlung resultiert aus der Ephesus-Studie 5. Eine Gabe von 50 mg Eplerenon täglich führte zu einer 37%igen Risikoreduktion für kardiovaskulären Tod oder stationärer Behandlung bei dekompensierter Herzinsuffizienz sowie zu einer 24%igen Reduktion der Gesamtmortalität. Der Effekt von Eple renon konnte als unabhängig von einer Medikation mit Beta-Blockern und/oder ACE-Hemmern nachgewiesen werden. Bei guter Verträglichkeit kann die Therapie auch mit Spironolacton erfolgen. Eine Metaanalyse großer Studien konnte keinen signifikanten Unterschied zwischen Eplerenon und Spironolacton nachweisen. 6 Merke: Mineralokortikoidantagonisten sind indiziert zur Therapie der Herzinsuffizienz ab NYHA Stadium II und einer EF < 35 % und führen zu einer Reduktion der Sterblichkeit und Morbidität. Herzfrequenzreduktion Die Ruheherzfrequenz im Sinusrhythmus ist ein Prädiktor für kardiovaskuläre Ereignisse bei Patienten mit HF-rEF. Mit Ivabradin, einem Inhibitor des If-Kanals, der im Sinusknoten für die Herzfrequenzregulation von Bedeutung ist, konnte in der SHIFT-Studie der primäre Endpunkt aus kardiovaskulärem Tod und Herzinsuffizienzhospitalisierung um 18 % signifikant reduziert werden 7. Ivabradin, das auch zu 82 der niedergelassene arzt 08/2017
4 einer Verbesserung der linksventrikulären Funktion und der Lebensqualität führte, wird als IIa/B-Indikation bei Patienten mit einer EF 35 % und einer Herzfrequenz über 70 Schläge/min additiv zu einer Betablockertherapie empfohlen. Für Patienten mit Betablocker-Unverträglichkeit besteht eine Klasse IIb/C-Indikation bei einer Herzfrequenz über 70 Schläge/min. Merke: Liegt trotz einer optimierten Basistherapie der Herzinsuffizienz die Herzfrequenz > 70/min führt die additive Gabe von Ivabradin zur Abnahme von Hospitalisierungen und kardiovaskulären Todesfällen. Kardiale Resynchronisationstherapie Ähnlich wie bei den MRA hat sich auch bei der kardialen Resynchronisationstherapie eine Indikationsausweitung auf weniger symptomatische Formen der Herzinsuffizienz ergeben. Die MADIT-CRT Studie wurde bei Patienten mit HFrEF (EF 30 % und einer QRS-Dauer 130 ms; 15 % NYHA-Klasse I und 85 % NYHA-Klasse II) durchgeführt 8. Nachgewiesen wurde eine Senkung des kombinierten Endpunktes (Tod oder Herzinsuffizienz bedingte Hospitalisierung) um 34 % entsprechend einer Number Needed to Treat (NNT) von zwölf Patienten über 2,4 Jahre in der Gruppe mit implantierbarem Kardioverter + Defibrillator (ICD) und einem Schrittmacher-System zur kardialen Resynchronisationstherapie (CRT). Die RAFT-Studie sollte untersuchen, ob auch Patienten mit stabiler Herzinsuffizienz (NYHA-Klasse II), einer EF 30% und einer QRS-Dauer 120 ms von einem Schrittmacher-System zur kardialen Resynchronisationstherapie profitieren 9. Es konnte eine Reduktion des Endpunkts Tod oder Herzinsuffizienz bedingte Hospitalisierung von 25 % (NNT 14) gezeigt werden sowie eine signifikante, 25%ige Reduktion der Gesamtmortalität zugunsten der ICD/CRT-versorgten Gruppe. Die aktuellen Leitlinien sprechen vor diesem Hintergrund eine IA-Empfehlung für die Implantation eines ICD/CRT-Systems bei Patienten (NYHA II) im Sinusrhythmus mit einer QRS-Dauer 130 ms und einer EF 30% aus (HF-rEF). Merke: Von der Resynchronisationstherapie mit ICD/CRT profitieren auch Patienten mit klinisch stabiler Herzinsuffizienz (NYHA II) bei Sinusrhythmus, breitem QRS-Komplex und einer EF < 30 %. Behandlung von HF-pEF und HF-mrEF Die medikamentöse Therapie von Patienten mit HF-pEF und HF-mrEF ist im Gegensatz zur systolischen Herzinsuffizienz bislang nur durch wenige Studien untersucht. Auch ist nicht belegt, ob eine asymptomatische diastolische Dysfunktion behandlungsbedürftig ist. Die kausale Therapie besteht aus der konsequenten Behandlung einer Hypertonie, einer KHK oder einer Klappenrekonstruktion/Ersatz bei Aortenstenose. Die symptomatische Therapie hat die Senkung der ventrikulären Füllungsdrücke und der Vorlast mit konsekutiver Verminderung der pulmonalvenösen Stauung zum Ziel. Dies gelingt durch eine Volumen- und Salzrestriktion, Erhaltung der Vorhofkontraktion (Sinusrhythmus) und durch eine Vermeidung von tachykarden Rhythmusstörungen. Definitive Empfehlungen werden in den aktuellen Leitlinien nicht gegeben, da bisher alle Studien mit ACE-Hemmern (PEP-CHF) und ARB (I-Preserve, CHARM-Preserved trial) negativ ausgefallen sind. Gleiches gilt auch für Spironolacton (TOPCAT) und den Betablocker Nebivolol (SENIORS-Studie). Für die neu eingeführte Klassifikation HFmrEF liegen noch keine Studiendaten vor. Dieses Patientenkollektiv wurde bisher in den Studien zur HF-pEF mit abgebildet. Merke: Die Therapie der diastolischen Herzinsuffizienz (HF-pEF) und Mischformen der Herzinsuffizienz (HF-mrEF) ist abgesehen von kausalen Aspekten (KHK, Hypertonie, Aortenstenose) weitgehend empirisch. Vorsichtige Vorlastsenkung, Frequenzstabilisierung und eine Blockade des RAAS erscheinen aus pathophysiologischer Sicht sinnvoll. Komorbiditäten und Prävention Komorbiditäten können die Prognose der Herzinsuffizienz wesentlich beeinflussen. Neu in der 2016er Leitlinie ist die sehr weitreichende Empfehlung von Empagliflozin (Hemmer des renalen Natrium-Glukose-Co-Transporters, SGLT2-Inhibitor) bei Patienten mit Diabetes Typ 2 basierend auf den Ergebnissen der EMPA-REG OUTCOME Studie (IIa-B-Empfehlung). 10 Im Unterschied zu anderen Antidiabetika wurde für Empagliflozin eine Reduktion der Sterblichkeit (NNT 39 in drei Jahren) sowie der Krankenhausaufnahmen wegen Herzinsuffizienz (35 % relative Risikoreduktion) beobachtet. Kausal scheint dabei die geringe Senkung des HbA 1c von 8,16 auf 7,81 von untergeordneter Bedeutung zu sein. Überlegungen zur Wirksamkeit des Empagliflozin bei Herzinsuffizienz beziehen sich auf seine diuretische Wirkung, die nephroprotektive Funktion, eine signifikante Blutdrucksenkung um 4 mmhg sowie die begleitende Reduktion von viszeraler Adipositas und eine durch die Glukoseausscheidung bedingte Gewichtsreduktion. Ob sich die guten Ergebnisse dieser bisher singulären Studie in weiteren Herzinsuffizienzkollektiven reproduzieren lassen und ob andere SGLT2-Inhibitoren ähnliche Effekte zeigen, werden die Ergebnisse bereits laufender Studien zeigen. Auch die Behandlung des Eisenmangels mittels intravenöser Verabreichung von Eisencarboxymaltose gewinnt mit einer IIa-A Empfehlung in der 2016er Leitlinie an Bedeutung. Diese stützt sich vorwiegend auf die Ergebnisse der FAIR HF-Studie, welche nach Behandlung mittels intravenöser Eisencarboxymaltose eine Verbesserung von klinischen und funktionellen Parametern nachweist. Bisher ist nur die Wirkung einer intravenösen, nicht aber einer oralen Eisensubstitution belegt. Merke: Für Empagliflozin konnte bei Patienten mit Diabetes Typ 2 eine Senkung der Sterblichkeit und der Hospitalisierungshäufigkeit wegen Herzinsuffizienz gezeigt werden. Bei Eisenmangel führt die intravenöse Eisensubstitution zu einer klinischen und funktionellen Besserung der Herzinsuffizienz. Neue Therapieoptionen bei HF-rEF Der Überaktivierung des RAAS bei chronischer Herzinsuffizienz wirken natriuretische Peptide (z. B. ANP und BNP) durch Vermittlung einer klinisch relevanten Vasodilatation und vermehrten Natriumausscheidung kardioprotektiv entgegen. Der Abbau der natriuretischen Peptide erfolgt über Neprilysin, welches durch den Neprilysin-Inhibitor Sacubitril gehemmt werden kann. In der Folge kommt es zu erhöhten ANP- und BNP-Spiegeln mit entsprechenden kardioprotektiven Effekten (Abb. 1). Mit der Kopplung des Angiotensinrezeptorblockers Valsartan und dem Neprilysin-Inhibitor Sacubitril in Form des Hybridmoleküls LCZ696 (ARNI) gelang eine kombinierte Wirkung basierend auf der konventionellen Hemmung des RAAS und einer zusätzlichen Steigerung natriuretischer Peptide durch Inhibition von Neprilysin. Die PARADIGM-Studie untersuchte die Gabe von LCZ696 im Vergleich zum ACE-Hemmer Enalapril bei Patienten mit leichter bis schwerer Herzinsuffizienz der niedergelassene arzt 08/2017
5 JA (95 % aller AHI-Patienten) Feuchter Patient Flüssigkeitsumverteilung vom vaskulären Typ Hypertonie vorherrschend Vasodilator Diuretikum Flüssigkeitsumverteilung vom kardialen Typ Stauung vorherrschend Patient mit akuter Herzinsuffizienz (AHI) Einschätzung am Krankenbett zur Identifizierung des hämodynamischen Profils Ja Nein Feuchter und warmer Patient (typischerweise erhöhter oder normaler systolischer Blutdruck) Diuretikum Vasodilator Ultrafiltration (erwägen bei Diuretika- Resistenz) Stauung vorhanden? Adäquate periphere Perfusion? Trocken und warm Adäquate Perfusion = kompensiert Ja Orale Therapie anpassen NEIN Trockener Patient Feuchter und kalter Patient Systolischer Blutdruck < 90 mmhg Ja Nein Positiv inotrope Substanz Vasopressor erwägen, w enn refraktär Diuretikum (wenn Perfusion korrigiert) Mechanische Kreislaufunterstützung erwägen, wenn kein Ansprechen auf Medikation (5 % aller AHI-Patienten) Nein Trocken und kalt minderperfundiert, hypovolämisch Flüssigkeitsersatz erwägen Positiv inotrope Substanz erw ägen, wenn noch minderperfundiert Vasodilatoren Diuret ika Positiv inotrope Substanz erw ägen w enn refraktär Abb. 2: Algorithmus zur schnellen Diagnose und Therapie der akuten Herzinsuffizienz (modifiziert nach [1, 2]) Primärer Endpunkt war die Kombination aus kardiovaskulärem Tod und Hospitalisierung aufgrund von Symptomen der chronischen Herzinsuffizienz. Unter Sacubitril/Valsartan konnte im Vergleich zur ACE-Hemmer-Therapie eine signifikante 20%ige Abnahme des primären Endpunktes sowie seiner Einzelkomponenten gezeigt werden. Eine weiterführende Analyse zeigte darüber hinaus reduzierte Hospitalisierungen wegen dekompensierter Herzinsuffizienz. In der PARADIGM-Studie konnte erstmals die Überlegenheit der ARNI-Therapie gegenüber der Standardtherapie mit ACE-Hemmern nachgewiesen werden. In den aktuell publizierten Leitlinien der ESC zur Herzinsuffizienz erhält die Therapie mit ARNI eine Klasse IB Empfehlung für die Behandlung bei HF-rEF, wenn trotz optimaler Therapie mit ACE-Hemmer, Beta- Bocker und MRA die Herzinsuffizienzsymptomatik persistiert. Zur Reduktion des Risikos eines Angioödems oder einer Hypotonie muss der ACE-Hemmer im Gegensatz zum Angiotensinrezeptorblocker für 36 Stunden vor Initiierung von ARNI abgesetzt werden. Erst danach kann die Behandlung mit ARNI beginnen. Wurde der Patient zuvor mit einer niedrigen Dosis eines ACE-Hemmers behandelt, soll der Patient auftitriert werden. Die Kombination von ACE-Hemmer oder Angiotensinrezeptorblocker mit ARNI ist kontraindiziert. Merke: Die neue Substanzklasse bestehend aus einer Kombination von Angiotensinrezeptorblocker und Neprilysin-Inhibitor (ARNI) zeigte in einem selektierten Patientenkollektiv eine statistisch signifikante und klinisch relevante überlegene Wirkung gegenüber der Standardtherapie mit ACE-Hemmern und ist in den aktuellen Leitlinien zur Therapie der chronischen Herzinsuffizeinz (HF-rEF) mit einer Klasse IB Empfehlung berücksichtigt. Diagnostischer Algorithmus und Therapie der akuten Herzinsuffizienz Eine akute Herzinsuffizienz ist ein vital bedrohliches Ereignis, das eine rasche diagnostische Abklärung und eine sofortige Therapieeinleitung erfordert. Die häufigsten Ursachen einer akuten kardialen Dekompensation sind das akute Koronarsyndrom, die hypertensive Entgleisung, Arrhythmien, mechanische Komplikationen wie Klappenfehler oder Perikarderguss und die Lungenembolie. Soweit möglich sollte primär die Grunderkrankung zielgerichtet angegangen werden, etwa durch eine sofortige perkutane Koronarintervention (PCI) beim akuten Koronarsyndrom. Entscheidend für das weitere Vorgehen ist auch, ob eine akute Herzinsuffizienz ohne vorbekannte Herzerkrankung erstmals auftritt, oder ob es sich um eine akute Verschlechterung einer bereits bekannten chronischen Herzinsuffizienz handelt. Die allgemeinen Handlungsempfehlungen bei akuter Herzinsuffizienz der aktualisierten ESC-Leitlinie orientieren sich am hämodynamischen Status des Patienten 1. Der von der ESC vorgeschlagene Algorithmus ist in Abb. 2 dargestellt. Dabei hat die Beurteilung der Stauung und der peripheren Perfusion eine zentrale Bedeutung. Mehr als 90 % aller akut dekompensierten Herzinsuffizienzpatienten sind gestaut, man spricht dann von feuchten Patienten. Die nicht gestauten, trockenen Patienten sind eher die Ausnahme. Besteht eine Hypoperfusion, spricht man von einem kalten Patienten, bei adäquater Perfusion dagegen von einem warmen Patienten. Aus dieser Klassifizierung ergeben sich vier hämodynamische Patientenprofile: trocken/warm, feucht/warm, trocken/kalt und feucht/kalt. In der trocken/warm Konstellation bedarf der Patient zunächst einer Volumengabe. Bei trocken/kalten Patienten besteht die Indikation für eine zusätzliche Inotropika-Therapie, wenn nach Volumensubstitution weiterhin eine Hypoperfusion besteht. Die Konstellation feucht/kalt sollte wenn der systolische Blutdruck < 90 mmhg beträgt zunächst mit Inotropika und Diuretika behandelt werden. Solche Patienten erfordern oft eine zusätzliche mechanische Kreislaufunterstützung. Bei einem Blutdruckwert > 90 mmhg kommen primär Vasodilatatoren und Diuretika zum Einsatz. Patienten mit der Konstellation feucht/warm werden mit Vasodilatatoren und Diuretika behandelt, vor allem wenn sie hyperton sind. Bei ausgeprägter therapierefraktärer Stauung besteht dann die Indikation für eine Ultrafiltration. Grundsätzlich ist zur Überwachung der Therapie bei akuter Herzinsuffizienz ein hämodynamisches Monitoring und damit eine intensivmedizinische Überwachung zwingend erforderlich. Merke: Die akute Herzinsuffizienz ist ein vital bedrohliches Ereignis, das eine rasche diagnostische Abklärung, sofortige Therapieeinleitung und ein hämodynamisches Monitoring erfordert. Literatur beim Verfasser 84 der niedergelassene arzt 08/2017
6 Lernerfolg Frau Arztadresse / Stempel Titel/akademischer Grad Herr Interne Codierung Barcode-Etikett (oder EFN-Nummer) Vor- und Nachname Straße cmi Institut für certifizierte medizinische Information und Fortbildung e. V. Alte Ziegelei Overath PLZ/Ort Praxis-Telefon -Adresse -Fax Ich versichere, alle Fragen ohne fremde Hilfe beantwortet zu haben. Bitte ausgefüllt faxen an: 02204/ oder per Post zurücksenden. Datum/Unterschrift Stempel bei Postversand bitte an der blauen Linie falzen Fragen zum CME-Modul Akute und chronische Herz insuffizienz Es ist immer nur eine Antwort richtig. Schicken oder faxen Sie bitte nur den ausgefüllten Fragenbogen an die oben genannte Adresse. Bei 7, 8, 9 oder 10 richtigen Antworten schicken wir Ihnen das Fortbildungszertifikat Akute und chronische Herz insuffizienz mit 1cme-Punkt, welches Sie bitte an Ihre Kammer senden. 1. Welche Therapieformen können zur Therapie der chronischen Herzinsuffizienz gehören? a) ACE-Hemmer b) Infusion von Eisencarboxymaltose c) Diuretika b) Nur b und d sind richtig d) ARNI c) Nur c und e sind richtig e) Aldosteronantagonisten e) Nur a, b und d sind richtig 2. Welche medikamentöse Therapie empfehlen die Leitlinien bei einem Patienten im Sinusrhythmus mit mittelgradig eingeschränkter Pumpfunktion, einer Herzfrequenz von 100/min und Unverträglichkeit einer Beta-Blockertherapie? a) Verapamil b) Digitoxin c) Ivabradin d) Amiodaron e) Ranolazin 3. Zu den Diagnosekriterien einer gemischten Herzinsuffizienz (HF-mrEF) gehört: a) Eine hochgradige Mitralklappeninsuffizienz b) Eine echokardiographisch bestimmte Ejektionsfraktion von 45 % c) Ein erhöhter BNP-Spiegel d) Das Vorliegen eines Bigeminus e) Der Nachweis einer ausgeprägten Relaxationsstörung 4. Welche der folgenden Medikamentenkombinationen ist bei einem Patienten mit Herzinsuffizienz (NYHA II, EF 35 %, Beinödeme) und ACE-Hemmer-Unverträglichkeit nicht leitlinienkonform? a) Enalapril, Furosemid, Metoprolol, Spironolacton b) ARNI, Bisoprolol, Spironolacton, Furosemid c) Torasemid, Ramipril, Eplerenon, Bisoprolol d) Irbesartan, Bisoprolol, Furosemid, Eplerenon e) Digitoxin, Candesartan, Ranolazin, Ephedrin e) Nur a, c und e sind richtig 5. Welche Aussagen zur akuten Herzinsuffizienz sind richtig? a) Patienten mit akuter Herzinsuffizienz sollten einem hämodynamischen Monitoring unterzogen werden. b) Das akute Koronarsyndrom ist eine häufige Ursache für die akute Herzinsuffizienz. c) Durch die klinische Einschätzung von Volumenstatus und Perfusion lassen sich die hämodynamischen Patientenprofile trocken/kalt, trocken/warm, feucht/kalt und feucht/warm ableiten. d) Patienten mit der Konstellation feucht/warm werden mit Vasodilatatoren und Diuretika behandelt. e) Patienten mit der Konstellation trocken/warm werden zunächst mit einer Volumengabe stabilisiert. e) Nur b, c und e sind richtig b) Nur a und c sind richtig c) Nur b und e sind richtig d) Nur a, c und e sind richtig e) Nur a, b und e sind richtig Lernerfolgskontrolle gültig bis August Zur Zertifizierung eingereicht bei der Ärztekammer Westfalen-Lippe
7 Lernerfolg zum Thema Akute und chronische Herz insuffizienz im August Welche Aussage(n) zur diastolischen Herzinsuffizienz (HF-pEF) sind nicht richtig? a) Zur Sicherung der Diagnose HF-pEF gehört der Nachweis eines positiven Troponinwertes. b) Die Prognose der HF-pEF ist schlechter als die der HF-rEF. c) Zur Definition der Erkrankung gehört eine normale oder nur gering eingeschränkte EF. d) Die medikamentöse Therapie ist weitgehend empirisch und ist auf eine Verbesserung der klinischen Symptomatik ausgerichtet. e) Für die Diagnosestellung diastolische Herzinsuffizienz muss eine Herzkatheteruntersuchung durchgeführt werden. b) Nur c und d sind richtig e) Nur a, b und e sind richtig 7. Welche Aussage(n) zur systolischen Herzinsuffizienz (HF-rEF) sind richtig? a) Die systolische Herzinsuffizienz ist gekennzeichnet durch eine deutlich reduzierte EF (< 40 %). b) Die Ruheherzfrequenz im Sinusrhythmus ist ein Prädiktor für kardiovaskuläre Ereignisse. c) Aldosteronantagonisten sind zur Reduktion der Sterblichkeit und Morbidität nur bei hochgradig eingeschränkter Nierenfunktion indiziert. d) Die neue Substanzklasse der ARNI zeigt eine überlegene Wirkung gegenüber der Standardtherapie mit ACE-Hemmern. e) Bei Auftreten von Symptomen oder Zeichen einer Herzinsuffizienz müssen nach den Europäischen Leitlinien initial Kalziumantagonisten eingesetzt werden. b) Nur b und e sind richtig c) Nur a und e sind richtig d) Nur a, d und e sind richtig e) Nur a, b und d sind richtig 8. Welche Aussage(n) zur kardialen Resynchronisationstherapie (CRT) sind falsch? a) Für die Entscheidung, ob eine CRT in Betracht kommt ist die QRS-Breite nicht relevant. b) Die aktuellen Leitlinien empfehlen (Klasse IA) bei Herzinsuffizienz NYHA I, EF > 45 % und QRS-Breite >100 ms die Implantation eines ICD/CRT-Systems. c) Patienten mit einer HF-pEF profitieren auch bei einer QRS-Breite < 100 ms von der Implantation eines CRT-Systems. d) Die aktuellen Leitlinien empfehlen die prophylaktische Implantation eines ICD/CRT-Systems auch bei persistierendem Vorhofflimmern mit erhaltener Pumpfunktion (EF > 50 %). e) Mit der frühzeitigen Implantation eines ICD/CRT-Systems lässt sich die Prognose der HF-mrEF auch bei schmalem QRS-Komplex (< 120 ms) verbessern. 9. Zu den primären Zielen der Herzinsuffizienztherapie gehört: a) Vorbereitung auf die Herztransplantation (HTx) b) Verbesserung der Prognose c) Die Senkung des BMI unter 25 d) Senkung der Hospitalisierungsrate e) Die Konversion einer systolischen in eine prognostisch günstigere diastolische Herzinsuffizienz. 10. Welche Aussagen zur Herzinsuffizienztherapie sind richtig? a) Die Therapie mit Spironolacton führt bei HF-rEF zu einer signifikanten Senkung der Sterblichkeit. b) Empagliflozin wird zur antidiabetischen Therapie bei Patienten mit Typ-2-Diabetes und Herzinsuffizienz empfohlen. c) ARNI sind für die Therapie der HF-rEF bereits zugelassen. d) Unter Therapie mit Spironolacton oder Eplerenon sollte bei eingeschränkter Nierenfunktion der Kaliumspiegel kontrolliert werden. e) Für Patienten mit HF-mrEF liegen noch keine Meilensteinstudien für eine prognostisch relevante medikamentöse Therapie vor. e) Nur a, d und e sind richtig c) Nur b und d sind richtig d) Nur b, c und e sind richtig e) Nur c, d und e sind richtig e) Nur a, c und e sind richtig Strukturierte interaktive Fortbildung (Neutralitätserklärung des Autors liegt vor.) Bitte kreuzen Sie folgende Zahlen zur Bewertung an: 1=sehr gut, 2=gut, 3=befriedigend, 4=ausreichend, 5=mangelhaft, 6=ungenügend 1. Meine Erwartungen hinsichtlich der Lernziele und Inhalte des Fortbildungsbeitrags haben sich erfüllt. 2. Die Bearbeitung des Fortbildungsbeitrags hat sich für mich gelohnt, weil ich etwas dazugelernt habe. 3. Der Fortbildungsbeitrag hat Relevanz für meine praktische ärztliche Tätigkeit. 4. Bitte beurteilen Sie die didaktische Aufbereitung und die Güte der präsentierten Inhalte des Fortbildungsbeitrags. 5. Durch die Lernerfolgskontrolle wurde das erworbene Wissen in angemessener Weise abgefragt. 6. Bitte beurteilen Sie, ob produkt- oder firmenbezogene Werbung den Inhalt des Fortbildungsbeitrags beeinflusst hat. Beeinflussung feststellbar Keine Beeinflussung feststellbar 7. Wie sind Sie auf diesen Fortbildungsbeitrag aufmerksam geworden? 8. Wie viel Zeit in Minuten haben Sie für die Bearbeitung des Fortbildungsbeitrags benötigt? bis über Weitere Bemerkungen: cmi e.v. verpflichtet sich, die Bestimmungen des Bundesdatenschutz-Gesetzes einzuhalten.
Fortbildung. In Deutschland leben etwa 2 3 Millionen Menschen mit einer. Leitlinienkonforme Therapie der akuten und chronischen Herzinsuffizienz CME
 Eine Kooperation mit Fortbildung Leitlinienkonforme Therapie der akuten und chronischen Herzinsuffizienz Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum St. Antonius
Eine Kooperation mit Fortbildung Leitlinienkonforme Therapie der akuten und chronischen Herzinsuffizienz Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum St. Antonius
Fortbildung. In Deutschland leben etwa 2 3 Millionen Menschen mit einer. Herzinsuffizienz: Definition, Diagnostik und leitlinienkonforme Therapie CME
 Eine Kooperation mit Fortbildung Herzinsuffizienz: Definition, Diagnostik und leitlinienkonforme Therapie Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum St. Antonius
Eine Kooperation mit Fortbildung Herzinsuffizienz: Definition, Diagnostik und leitlinienkonforme Therapie Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum St. Antonius
Herzinsuffizienz Update
 Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen. II. Herbsttagung Schkopau
 Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner
 Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner Klinik und Poliklinik für Innere Medizin II Universitätsklinikum Regensburg Auf dem Weg zur modernen
Herzinsuffizienz- Neue pharmakologische Optionen: für wen und wie? Priv.-Doz. Dr. Christoph M. Birner Klinik und Poliklinik für Innere Medizin II Universitätsklinikum Regensburg Auf dem Weg zur modernen
Herzinsuffizienz Update
 Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
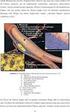 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Herzinsuffizienz Aktuelle Therapieempfehlungen. Dran Denken Think HF! Dran Denken Think HF! Übersicht. Diagnose. Therapieempfehlung ESC
 Übersicht Herzinsuffizienz Aktuelle Therapieempfehlungen Diagnose Therapieempfehlung ESC Ian Russi Oberarzt Kardiologie Luzerner Kantonsspital Praktische Tipps Add-Ons 2 Dran Denken Think HF! Dran Denken
Übersicht Herzinsuffizienz Aktuelle Therapieempfehlungen Diagnose Therapieempfehlung ESC Ian Russi Oberarzt Kardiologie Luzerner Kantonsspital Praktische Tipps Add-Ons 2 Dran Denken Think HF! Dran Denken
Herzinsuffizienztherapie Die neuen ESC-Leitlinien. Roman Pfister
 Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz ESC-Leitlinien 2016
 Herzinsuffizienz ESC-Leitlinien 2016 Gregor Simonis Name der Veranstaltung Ort, Datum Muster heller HG Was ist neu: HFmrEF neu definierte Gruppe zwischen HFpEF und HFrEF Klare diagnostische Kriterien für
Herzinsuffizienz ESC-Leitlinien 2016 Gregor Simonis Name der Veranstaltung Ort, Datum Muster heller HG Was ist neu: HFmrEF neu definierte Gruppe zwischen HFpEF und HFrEF Klare diagnostische Kriterien für
Teilnahme Ärzte - Medizinische Versorgungsinhalte
 Vorgaben gemäß Anlage 5 der Risikostrukturausgleichsverordnung Medizinische Versorgungsinhalte Behandlung nach evidenzbasierten Leitlinien Qualitätssichernde Maßnahmen Einschreibung/Teilnahme von Patienten
Vorgaben gemäß Anlage 5 der Risikostrukturausgleichsverordnung Medizinische Versorgungsinhalte Behandlung nach evidenzbasierten Leitlinien Qualitätssichernde Maßnahmen Einschreibung/Teilnahme von Patienten
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen?
 Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
GO-LU: Gesundheitsmesse Internist mit Tätigkeitsschwerpunkt Kardiologie
 GO-LU: Gesundheitsmesse 21.10.17 Internist mit Tätigkeitsschwerpunkt Kardiologie www.internisten-im-netz.de/lechtken nicht-steroidale Antirheumatika (z.b. Ibuprofen oder Diclofenonac) Verapamil / Diltiazem
GO-LU: Gesundheitsmesse 21.10.17 Internist mit Tätigkeitsschwerpunkt Kardiologie www.internisten-im-netz.de/lechtken nicht-steroidale Antirheumatika (z.b. Ibuprofen oder Diclofenonac) Verapamil / Diltiazem
Herzinsuffizienz Update. Mortalitätssenkung durch HI Therapie. Aldosteron Antagonisten bei Herzinsuffizienz
 Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Maßgeschneiderte Therapie verbessert die Prognose
 Herzinsuffizienz Maßgeschneiderte Therapie verbessert die Prognose mauritius images / Science Photo Library Micha T. Maeder, Marc Buser, Hans Rickli Die Diagnose der Herzinsuffizienz erfordert das Vorliegen
Herzinsuffizienz Maßgeschneiderte Therapie verbessert die Prognose mauritius images / Science Photo Library Micha T. Maeder, Marc Buser, Hans Rickli Die Diagnose der Herzinsuffizienz erfordert das Vorliegen
Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung
 Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Neuigkeiten zur Herzinsuffizienz
 Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
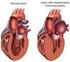 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Fortbildung. Chronische Herzinsuffizienz. In Deutschland leben etwa 2 3 Millionen Menschen mit einer
 Eine Kooperation mit Fortbildung Chronische Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum, St. Antonius Krankenhaus, Köln-Bayenthal Definition, Diagnostik und leitlinienkonforme
Eine Kooperation mit Fortbildung Chronische Prof. Dr. med. Frank M. Baer Medizinische Klinik und Kölner Kardio-Diabetes Zentrum, St. Antonius Krankenhaus, Köln-Bayenthal Definition, Diagnostik und leitlinienkonforme
Herz- und Niereninsuffizienz
 Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Ursachen und Therapie der Herzinsuffizienz. Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx
 Ursachen und Therapie der Herzinsuffizienz Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx Ursachen, Diagnose und Therapie der Herzinsuffizienz Richtlinien 2016 Dr. med. M. Martinelli, LA Kardiologie
Ursachen und Therapie der Herzinsuffizienz Michele Martinelli, LA Kardiologie Bereich CHF/VAD/HTx Ursachen, Diagnose und Therapie der Herzinsuffizienz Richtlinien 2016 Dr. med. M. Martinelli, LA Kardiologie
Herz und Niereninsuffizienz
 Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Dossierbewertung A15-60 Version 1.0 Sacubitril/Valsartan Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
T. Neumann. Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen. Jahressymposium Kompetenznetzwerk Herzinsuffizienz
 Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf
 60. kardiologisches Expertengespräch Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf Samstag, 24. September 2016 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Universitätsklinik
60. kardiologisches Expertengespräch Ventrikuläre Dysfunktion und der Blick auf den kleinen Kreislauf Samstag, 24. September 2016 Loisium, Langenlois Faculty Prim. Univ.-Prof. Dr. Herbert Frank Universitätsklinik
Grosse Bedeutung der linksventrikulären Auswurffraktion
 Therapie der chronischen Herzinsuffizienz Grosse Bedeutung der linksventrikulären Auswurffraktion Die Herzinsuffizienz ist ein im klinischen Alltag sehr häufiges Syndrom, welches durch die Auswirkungen
Therapie der chronischen Herzinsuffizienz Grosse Bedeutung der linksventrikulären Auswurffraktion Die Herzinsuffizienz ist ein im klinischen Alltag sehr häufiges Syndrom, welches durch die Auswirkungen
Diagnostik und Therapie der Herzinsuffizienz Aktualisierte europäische Leitlinie
 AMB 2012, 46, 73 Diagnostik und Therapie der Herzinsuffizienz 2012. Aktualisierte europäische Leitlinie Zusammenfassung: Diagnostik und Therapie bei systolischer Herzinsuffizienz, die sich an Leitlinien
AMB 2012, 46, 73 Diagnostik und Therapie der Herzinsuffizienz 2012. Aktualisierte europäische Leitlinie Zusammenfassung: Diagnostik und Therapie bei systolischer Herzinsuffizienz, die sich an Leitlinien
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Herzinsuffizienz. 2 State of the art lectures. Epidemiologie. Definition der Herzinsuffizienz. Häufigste Aetiologien. Diagnostisches Vorgehen
 Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Optimale Herzinsuffizienztherapie: Fazit für die Praxis
 Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Wie muss ich heute eine Hypertonie behandeln?
 Symposium vom 08.03.07 Vereinigung Zürcher Internisten Wie muss ich heute eine Hypertonie behandeln? Dr. Ch. Graf, Zürich Prof. P. Greminger, St.Gallen BETABLOCKER IN DER HYPERTONIETHERAPIE Zweifel an
Symposium vom 08.03.07 Vereinigung Zürcher Internisten Wie muss ich heute eine Hypertonie behandeln? Dr. Ch. Graf, Zürich Prof. P. Greminger, St.Gallen BETABLOCKER IN DER HYPERTONIETHERAPIE Zweifel an
Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis?
 Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis? PD Dr. Christoph M. Birner Universitäres Herzzentrum Regensburg Klinik und Poliklinik für Innere Medizin II Universitätsklinikum
Der Patient mit Herzinsuffizienz Was ist wichtig für die tägliche Praxis? PD Dr. Christoph M. Birner Universitäres Herzzentrum Regensburg Klinik und Poliklinik für Innere Medizin II Universitätsklinikum
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Herzinsuffizienz. Otmar Pfister Klinik für Kardiologie
 Herzinsuffizienz Otmar Pfister Klinik für Kardiologie Prävalenz: 14 12 2004 Bevölkerung: 2-3% 70-80- jährige: 10-20% Prävalenz (%) 10 8 6 4 80er Jahre 70er Jahre Mortalität: 50% innerhalb 4 Jahren 2 0
Herzinsuffizienz Otmar Pfister Klinik für Kardiologie Prävalenz: 14 12 2004 Bevölkerung: 2-3% 70-80- jährige: 10-20% Prävalenz (%) 10 8 6 4 80er Jahre 70er Jahre Mortalität: 50% innerhalb 4 Jahren 2 0
Herzinsuffizienz modernes Krankheitsmanagement
 PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2
 Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch , Uhr Klinikum Traunstein
 Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Herzinsuffizienz. Was ist Herzinsuffizienz? Published on Novartis Austria (https://www.novartis.at)
 Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Anlage 7a Versorgungsinhalte - Modul chronische Herzinsuffizienz
 Anlage 7a Versorgungsinhalte - Modul chronische Herzinsuffizienz zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V KHK zwischen der AOK Sachsen-Anhalt, der IKK gesund
Anlage 7a Versorgungsinhalte - Modul chronische Herzinsuffizienz zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V KHK zwischen der AOK Sachsen-Anhalt, der IKK gesund
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag. Dr. med. Marc Buser OA mbf Klinik für Kardiologie
 Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag Dr. med. Marc Buser OA mbf Klinik für Kardiologie 2 Herr N.S., 1974 Anamnese aktuell Vorstellung wegen Anstrengungsdyspnoe NYHA II Keine Orthopnoe,
Neuer Therapiealgorithmus bei HFrEF Erfahrungen im Alltag Dr. med. Marc Buser OA mbf Klinik für Kardiologie 2 Herr N.S., 1974 Anamnese aktuell Vorstellung wegen Anstrengungsdyspnoe NYHA II Keine Orthopnoe,
Informationsveranstaltung 7.11./ Angina pectoris. Wann medikamentös, wann Ballon/Stent, wann Bypass-OP? Dr. med. D.
 Informationsveranstaltung 7.11./14.11.2012 Angina pectoris Wann medikamentös, wann Ballon/Stent, wann Bypass-OP? Dr. med. D. Enayat Rechte Kranzarterie (RCA - Hinterwand) Gesundes Herz mit Herzkranzgefäßen
Informationsveranstaltung 7.11./14.11.2012 Angina pectoris Wann medikamentös, wann Ballon/Stent, wann Bypass-OP? Dr. med. D. Enayat Rechte Kranzarterie (RCA - Hinterwand) Gesundes Herz mit Herzkranzgefäßen
Herzinsuffizienz und Vorhofflimmern
 und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
Neue Therapien in der Herzinsuffizienz
 Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie
 Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz
 Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss hat die Inhalte des Disease-Management-Programms
Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss hat die Inhalte des Disease-Management-Programms
Mukherjee. EKG Fälle. pocket. Börm Bruckmeier Verlag
 Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Thema: DMP Koronare Herzkrankheit Juni 2010
 DMP Koronare Herzkrankheit aktualisiert: Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) hat die Anforderungen an das Disease-Management-Programm
DMP Koronare Herzkrankheit aktualisiert: Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) hat die Anforderungen an das Disease-Management-Programm
Arzneimittel im Blickpunkt 43
 LANR : «LANR» istockphoto.com/davidf Arzneimittel im Blickpunkt 43 Eine Information der Kassenärztlichen Vereinigung Bayerns Verordnungsberatung@kvb.de www.kvb.de/verordnungen Stand: Neuer Wirkansatz in
LANR : «LANR» istockphoto.com/davidf Arzneimittel im Blickpunkt 43 Eine Information der Kassenärztlichen Vereinigung Bayerns Verordnungsberatung@kvb.de www.kvb.de/verordnungen Stand: Neuer Wirkansatz in
Anlage - Versorgungsinhalte Herzinsuffizienz
 Anlage - Versorgungsinhalte Herzinsuffizienz zu dem Vertrag zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung
Anlage - Versorgungsinhalte Herzinsuffizienz zu dem Vertrag zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung
V I N VerordnungsInfo Nordrhein
 V I N VerordnungsInfo Nordrhein Sacubitril/ Valsartan (Entresto) zur Behandlung der Herzinsuffizienz nach ESC-Leitlinie eine Alternative in der Therapie-Eskalation Die Wirkstoffkombination Sacubitril/
V I N VerordnungsInfo Nordrhein Sacubitril/ Valsartan (Entresto) zur Behandlung der Herzinsuffizienz nach ESC-Leitlinie eine Alternative in der Therapie-Eskalation Die Wirkstoffkombination Sacubitril/
Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer
 Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Herzinsuffizienz. R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend
 Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Chris9an Veltmann Überblick. Guidelines ICD.
 Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Überblick Guidelines ICD Neue Studien Medikamentöse Therapie der Herzinsuffizienz Die Defibrillatorweste Alterna9ve elektrische Therapien
Herzinsuffizienztherapie braucht Zeit! Wann ist der ICD indiziert? Überblick Guidelines ICD Neue Studien Medikamentöse Therapie der Herzinsuffizienz Die Defibrillatorweste Alterna9ve elektrische Therapien
Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft
 Herbsttagung der Deutschen Gesellschaft für Kardiologie Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft Hamburg (12. Oktober 2012) - Vergleicht man die Sterblichkeit
Herbsttagung der Deutschen Gesellschaft für Kardiologie Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft Hamburg (12. Oktober 2012) - Vergleicht man die Sterblichkeit
KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie
 06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
Echokardiographie. Definition: Verschiedene Verfahren: Lernhilfen zur Blockpraktikum Kardiologie WS 2015/2016 Mahabadi/Schmidt/Baars
 Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz
 Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Wie stelle ich eine Herzinsuffizienz fest. Ein Diagnostikvortrag
 Herzinsuffizienz fest Ein Diagnostikvortrag Die Vortragsordnung Definition Klinik Elektrokardiogramm Bildgebung Labor Invasive Funktionsuntersuchungen Definition Eine Herzinsuffizienz ist Folge einer verringerten
Herzinsuffizienz fest Ein Diagnostikvortrag Die Vortragsordnung Definition Klinik Elektrokardiogramm Bildgebung Labor Invasive Funktionsuntersuchungen Definition Eine Herzinsuffizienz ist Folge einer verringerten
Pharmakotherapie der chron. Herzinsuffizienz
 Pharmakotherapie der chron. Herzinsuffizienz T. Hohlfeld SS 07 Institut für Pharmakologie und Klinische Pharmakologie HHU Düsseldorf Herzinsuffizienz Definition: Klinisches Syndrom, das durch spez. Symptome(Dyspnoe,
Pharmakotherapie der chron. Herzinsuffizienz T. Hohlfeld SS 07 Institut für Pharmakologie und Klinische Pharmakologie HHU Düsseldorf Herzinsuffizienz Definition: Klinisches Syndrom, das durch spez. Symptome(Dyspnoe,
Thema: Gaps in Evidence in der medikamentösen Behandlung der Herzinsuffizienz
 OmniaMed AKADEMIE Thema: Gaps in Evidence in der medikamentösen Behandlung der Herzinsuffizienz Autor: Univ.-Prof. Dr. med. Burkert Pieske Stand: Dezember 2016 Sponsor: Novartis AG Univ.-Prof. Dr. med.
OmniaMed AKADEMIE Thema: Gaps in Evidence in der medikamentösen Behandlung der Herzinsuffizienz Autor: Univ.-Prof. Dr. med. Burkert Pieske Stand: Dezember 2016 Sponsor: Novartis AG Univ.-Prof. Dr. med.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Herzinsuffizienz Sehen, worauf es ankommt
 Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Chronische Herzinsuffizienz: Was hilft wirklich und was ist bestenfalls nutzlos?
 Chronische Herzinsuffizienz: Was hilft wirklich und was ist bestenfalls nutzlos? Gregor Simonis Symposium Herz und Gefäße Dresden, 18. November 2016 Patientenbeispiel: W. G., *1943 - Ischämische Kardiomyopathie
Chronische Herzinsuffizienz: Was hilft wirklich und was ist bestenfalls nutzlos? Gregor Simonis Symposium Herz und Gefäße Dresden, 18. November 2016 Patientenbeispiel: W. G., *1943 - Ischämische Kardiomyopathie
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Therapieresistente Hypertonie: Spironolacton als Zusatztherapie gut wirksam
 AMB 2015, 49, 73 Therapieresistente Hypertonie: als Zusatztherapie gut wirksam Zusammenfassung: Erstmals hat eine randomisierte kontrollierte Studie bei Patienten mit therapieresistenter Hypertonie (nicht
AMB 2015, 49, 73 Therapieresistente Hypertonie: als Zusatztherapie gut wirksam Zusammenfassung: Erstmals hat eine randomisierte kontrollierte Studie bei Patienten mit therapieresistenter Hypertonie (nicht
Herzinsuffizienz. Diagnostik und moderne Therapie. Dr. med. Walter Willgeroth Facharzt für Innere Medizin - Kardiologie -
 Herzinsuffizienz Diagnostik und moderne Therapie Dr. med. Walter Willgeroth Facharzt für Innere Medizin - Kardiologie - Progredienz kardiovaskulärer Erkrankungen Hypertonie linksventrikuläre Hypertrophie
Herzinsuffizienz Diagnostik und moderne Therapie Dr. med. Walter Willgeroth Facharzt für Innere Medizin - Kardiologie - Progredienz kardiovaskulärer Erkrankungen Hypertonie linksventrikuläre Hypertrophie
Vom 28. Mai I. Die Anlage IV wird um den folgenden Therapiehinweis ergänzt:
 Beschluss des Gemeinsamen Bundesausschusses über die Einleitung eines Stellungnahmeverfahrens zur Änderung der Arzneimittel-Richtlinie (AM-RL) in Anlage IV: Therapiehinweise zu Aliskiren Vom 28. Mai 2009
Beschluss des Gemeinsamen Bundesausschusses über die Einleitung eines Stellungnahmeverfahrens zur Änderung der Arzneimittel-Richtlinie (AM-RL) in Anlage IV: Therapiehinweise zu Aliskiren Vom 28. Mai 2009
4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern
 4. Diskussion 4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern Es konnten mehrere Faktoren bestimmt werden, die mit einer ungünstigen Prognose
4. Diskussion 4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern Es konnten mehrere Faktoren bestimmt werden, die mit einer ungünstigen Prognose
Die Ergebnisse der ONTARGET Studie
 Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Die Ergebnisse der ONTARGET Studie (the ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial) vorgestellt am American College of Cardiology Chicago 31. März 2008 Prof. Salim
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Teilnahmekontinuität und Qualitätszielerreichung
 Zentralinstitut für die Kassenärztliche Versorgung in Deutschland Teilnahmekontinuität und Qualitätszielerreichung Befunde aus dem Disease Management Programm (DMP) Koronare Herzkrankheit in der Region
Zentralinstitut für die Kassenärztliche Versorgung in Deutschland Teilnahmekontinuität und Qualitätszielerreichung Befunde aus dem Disease Management Programm (DMP) Koronare Herzkrankheit in der Region
Empfehlungen zur Therapie der chronischen Herzinsuffizienz
 Therapie-Symposium am 14.11.2007 in Köln Empfehlungen zur Therapie der chronischen Herzinsuffizienz Die Therapieempfehlungen wurden inhaltlich abgestimmt mit der Deutschen Gesellschaft für Kardiologie
Therapie-Symposium am 14.11.2007 in Köln Empfehlungen zur Therapie der chronischen Herzinsuffizienz Die Therapieempfehlungen wurden inhaltlich abgestimmt mit der Deutschen Gesellschaft für Kardiologie
HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN
 HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN M.Lukat Ltd. Oberarzt MKII Kardiologie Was bedeutet Herzinsuffizienz? Welche Ursachen gibt es? Welche Behandlungsmöglichkeiten gibt es? Was gibt es Neues in der Behandlung
HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN M.Lukat Ltd. Oberarzt MKII Kardiologie Was bedeutet Herzinsuffizienz? Welche Ursachen gibt es? Welche Behandlungsmöglichkeiten gibt es? Was gibt es Neues in der Behandlung
Koronare Herzerkrankung 2012
 Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure
 The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz
 DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) 1 hat die Anforderungen an das Disease- Management-Programm
DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) 1 hat die Anforderungen an das Disease- Management-Programm
Therapierevolution Herzinsuffizienz
 Herzzentrum Therapierevolution Herzinsuffizienz Welche Patienten profitieren von Sacubitril/Valsartan? 14, Zürcher Review Kurs in Klinischer Kardiologie, Donnerstag 14 April 2016 PD Dr. med. Otmar Pfister
Herzzentrum Therapierevolution Herzinsuffizienz Welche Patienten profitieren von Sacubitril/Valsartan? 14, Zürcher Review Kurs in Klinischer Kardiologie, Donnerstag 14 April 2016 PD Dr. med. Otmar Pfister
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin
 KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin Weimar (15. Mai 2009) - Eine Herzfrequenz über 70 Schläge pro Minute verschlechtert die Prognose von KHK-Patien ten. Leitliniengerecht
KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin Weimar (15. Mai 2009) - Eine Herzfrequenz über 70 Schläge pro Minute verschlechtert die Prognose von KHK-Patien ten. Leitliniengerecht
