EKG endlich verständlich
|
|
|
- Hede Dresdner
- vor 5 Jahren
- Abrufe
Transkript
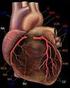
1 Albrecht Ohly Marion Kiening EKG endlich verständlich 3. Auflage Mit EKG- Lineal
2 Inhaltsverzeichnis A Grundlagen und normales EKG 1 Elektrophysiologische Grundlagen Anatomie des Herzmuskels, des Reizbildungs- und Reizleitungs systems Verlauf des Aktionsstroms Die Ableitungssysteme Der Cabrera-Kreis Technik der EKG- Registrierung Der EKG-Befund Das normale EKG Die elektrische Herzachse Erregungsleitungsstörungen Der Herzinfarkt Erregungsrückbildungsstörungen Rhythmusstörungen Das Schrittmacher-EKG C Zusammenfassung und Übungs-EKGs 16 Das Wichtigste auf einen Blick EKGs zum Üben Beurteilung der Übungs-EKGs Die Übungs-EKGs auf einen Blick B Pathologien Register Hypertrophiezeichen Der Vektorpeiler
3 Der EKG-Befund Systematischer Aufbau des EKG-Befunds Nomenklatur der EKG-Kurve Bestimmung der Herzfrequenz Die wichtigsten Herzzeitwerte Pathologische Veränderungen des ST-Segments Pathologische Veränderungen der T-Welle Zur automatischen EKG-Befundung Wir alle unterliegen dem Phänomen der selektiven Wahrnehmung : Wenn wir etwas Wichtiges wahrnehmen, werden wir geradezu blind für Dinge, die sich am Rand unseres Wahrnehmungsfeldes abspielen. Zwei Beispiele: Sie bekommen ein EKG zur Befundung vorgelegt und sehen auf den ersten Blick, dass ein akuter Hinterwandinfarkt vorliegt. Dann ist die Gefahr groß, z. B. eine zusätzliche AV-Blockierung zu übersehen. Oder: Der erste Blick sagt Ihnen, dass das EKG einen kompletten Rechtsschenkelblock zeigt, Sie übersehen aber, dass in der Ableitung V1 die auch beim Rechtsschenkelblock zu fordernde positive Anfangsschwankung fehlt. Und schon haben Sie übersehen, dass neben dem Rechtsschenkelblock womöglich als dessen Ursache ein akuter Vorderwandinfarkt vorliegt. Um die Fehlerquelle der selektiven Wahrnehmung möglichst auszuschalten, muss man bei der EKG-Befundung systematisch vorgehen und zwar in mehrfacher Hinsicht. 7.1 Systematischer Aufbau des EKG-Befunds Wenn man ein EKG zur Beurteilung vorgelegt bekommt, muss man sich zunächst über die Zuordnung zu einem Patienten und über die technischen Daten der Registrierung informieren. Auf jedem EKG finden sich diese Angaben als Kopf- oder Fußzeile. Merke Vor Beginn der Beurteilung eines EKG muss man sich über vier Dinge informieren: 1. Zuordnung des EKG zu einem Patienten (inkl. Datum, Uhrzeit der Aufzeichnung) 2. Geschwindigkeit (Standard 50 mm/s) 3. Eichung (Standard 1 mv = 10 mm) 4. Sind Filter aktiviert? (z. B. 50 Hz und/oder 35 Hz) Bei der eigentlichen Befundung ist es wichtig, eine strikte Trennung von Beschreibung und Beurteilung einzuhalten. Der erste Teil des EKG-Befunds soll sich auf die wertfreie Beschreibung beschränken. Die Beschreibung soll chronologisch erfolgen: Erst die P- Wellen, dann der QRS-Komplex und schließlich das ST-Segment und die T-Welle. Dabei muss man alle zwölf Ableitungen betrachten. Für die Praxis empfehle ich, den EKG-Befund folgendermaßen aufzubauen: 1. (Sinus?) Rhythmus: EINE P-Welle vor jedem QRS-Komplex?, Vektor in II (und avf) positiv? PQ-Zeit konstant ( 0,2 s)? Anomalien? 2. Herzfrequenz (EKG-Lineal) 3. Lagetyp (= elektrische Herzachse) 4. Herzzeitwerte: P-Welle: 0,1 s?, PQ-Zeit konstant (Normwert 0,12 0,2 s)? verkürzt? (Präexzitation?), verlängert? (AV-Block I?) QRS-Komplex: 0,12 s? QT-Zeit: 0,38 s ± 15 % bei normaler Herzfrequenz (EKG-Lineal) 5. Erregungsausbreitung: P-Wellen-Morphologie (P-pulmonale/mitrale?) QRS-Komplex (r in V1 und III vorhanden? R-Progression ungestört? Pathologische Q-Zacken? Hypervoltage? Niedervoltage? Delta-Welle? 6. Erregungsrückbildung (ST-Konkordanz/Diskordanz, terminale/präterminale T-Negativität, Epsilon-Welle)? 31
4 Der EKG-Befund 7. Von der Beschreibung getrennt erfolgt dann die Beurteilung des Beschriebenen. Findet man keine morphologischen Besonderheiten und normale Zeitwerte, lautet die Beurteilung: Sinusrhythmus, ungestörter Erregungsablauf. Zeigt das EKG aber ungewöhnliche Zeitwerte und/ oder morphologische Auffälligkeiten, besteht die Beurteilung in deren Zuordnung zu einer oder mehreren EKG-Diagnosen (z. B. Rechtsschenkelblock, Vorhofflimmern, Herzhinterwandinfarkt im Stadium I). Die Beurteilung muss sich strikt auf das Beschriebene beschränken und die Grenzen der Elektrokardiografie respektieren! Funktionelle Begriffe wie Herzinsuffizienz oder Koronarinsuffizienz sind hier fehl am Platz. Im Extremfall (elektro-mechanische Entkoppelung, Herzbeuteltamponade etc.) können Sie annähernd normale EKG- Kurven bei funktioneller Asystolie registrieren! Ein Tipp: Bei der Beurteilung pathologischer Veränderungen des EKG empfiehlt es sich, in einem Dialog mit sich selbst die Beurteilung zu begründen und sich zu fragen: Warum beurteile ich das EKG so und nicht anders? Sind alle Kriterien z. B. eines Rechtsschenkelblocks oder eines Infarkts wirklich erfüllt? Mit dieser Technik erhalten Sie Sicherheit und können Zweifler an der von Ihnen gestellten Diagnose überzeugen. Jedes EKG muss schriftlich befundet werden. Nur damit gibt man sich selbst Rechenschaft und legt sich fest. Jeder EKG-Befund ist eine Art Gutachten, das mitunter weitreichende, auch juristische Konsequenzen hat (Narkoseführung, Therapieoptionen etc.). Ich gehe so weit zu sagen, dass ein EKG als diagnostische Maßnahme erst mit dem schriftlichen, signierten Befund Bedeutung bekommt. Die Signatur: Mit der leserlichen Unterschrift oder einem Namensstempel gibt der Befunder zu erkennen, dass er zu seinem Befund steht, dass er gerne zu einer Diskussion seines Befunds bereit ist. Er gibt zu erkennen, dass er sich für fehlbar hält, vielleicht etwas übersehen hat und aus einem Fehler lernen möchte. Die Bereitschaft, aus Fehlern zu lernen, kennzeichnet den gewissenhaften Befunder. Das gilt nicht nur für das EKG, das gilt für die ärztliche Tätigkeit allgemein und das gilt auch für das alltägliche Leben. Umgekehrt wissen Sie jetzt, was Sie von einer fehlenden oder unleserlichen Signatur unter einem EKG-Befund zu halten haben. Merke Der EKG-Befund beurteilt den Stromkurvenverlauf des Herzens. Die Zuordnung des EKG-Befunds zu einem Patienten verlangt Kenntnisse zu Klinik und Anamnese des Patienten! Ein Beispiel: Ein kompletter Linksschenkelblock kann, wie wir noch lernen werden, das Bild eines akuten Vorderwandinfarkts täuschend imitieren. Die endgültige Beurteilung verlangt zusätzliche Informationen zu Anamnese, klinischem Befund und Labor etc. 7.2 Nomenklatur der EKG-Kurve Zunächst möchte ich an dieser Stelle die Nomenklatur der EKG-Kurve rekapitulieren. Dazu betrachten wir den Erregungsablauf des Herzens aus der annähernd idealen Position II ( Abb.7.1). Einthoven hatte für die Nomenklatur der EKG- Kurve willkürlich die Buchstaben P, Q, R, S, T vorgeschlagen. Die Depolarisation der Vorhöfe erkennen wir an der P-Welle. Das ist eine vergleichsweise träge Welle mit geringer Amplitude, die in II positiv registriert wird. Es folgt eine kurze isoelektrische Strecke (Ausdruck der vollständigen Vorhofdepolarisation). Die Repolarisation der Vorhöfe können wir im konventionell abgeleiteten EKG nicht erkennen, da sie a) eine niedrige Amplitude aufweist und b) zeitgleich mit der Ventrikeldepolarisation erfolgt und somit vom Kammerkomplex überlagert wird. P QRS T 0,10 < 0,12 PQ 0,20 QT 0,38 ± 15% Abb. 7.1 Nomenklatur und Zeitwerte der EKG-Kurve (Zeitangabe in Sekunden). [L106] 32
5 7.4 Die wichtigsten Herzzeitwerte QRS RS RR S rsr Abb. 7.2 Bezeichnung verschiedener Kammerkomplexformen. [L106] Die Depolarisation der Herzkammern erkennt man am QRS-Komplex. Die positiven Ausschläge werden mit R, negative Ausschläge werden mit Q bezeichnet, wenn keine Positivität vorausgeht. Negative Ausschläge werden mit S bezeichnet, wenn sie einem positiven Ausschlag folgen. Anders ausgedrückt: Positive Ausschläge bezeichnet man immer mit R. Negative Ausschläge heißen Q, wenn der Kammerkomplex mit einer Negativität beginnt oder S, wenn die Negativität im Kammerkomplex einem positiven Ausschlag folgt. Gibt es mehr als eine Positivität, so wird die erste mit R, die folgende(n) mit R' bzw. R'' usw. bezeichnet. Die Amplitude des Ausschlags wird in der schriftlichen Beschreibung durch Groß- bzw. Kleinbuchstaben zum Ausdruck gebracht ( Abb.7.2). Leider hat es sich eingebürgert, auch dann vom QRS-Komplex zu sprechen, wenn z. B. die Q-Zacke oder die S-Zacke fehlt. Es wäre besser, nur vom Kammerkomplex als Ausdruck der Kammerdepolarisation zu sprechen. Dem Kammerkomplex folgt als Ausdruck der vollständigen Depolarisation mit gleichmäßiger Verteilung von Elektronegativität die kurze isoelektrische ST-Strecke. Ausdruck der Repolarisation der Herzkammern ist die T-Welle. Da die Repolarisation Zeit benötigt und Energie verbraucht, ist die Basis der T-Welle entsprechend breit. 7.3 Bestimmung der Herzfrequenz In der Regel wird die Herzfrequenz bei den heute gängigen EKG-Geräten mit digitaler Aufzeichnung automatisch berechnet und angegeben. Dennoch empfiehlt es sich, die Herzfrequenz selbst zu messen, um nicht ggf. eine technische Fehlmessung (z. B. artefaktbedingt) zu übersehen. Dazu wird üblicherweise ein EKG-Lineal verwendet. Für die Schreibgeschwindigkeiten 25 mm/s und 50 mm/s sind Messskalen aufgedruckt, die die Herzfrequenzbestimmung wie folgt ermöglichen: Legen Sie die Pfeilspitze an die R-Zacke eines Kammerkomplexes und zählen Sie danach in der gleichen Ableitung die angegebene Zahl der RR-Abstände nach rechts (z. B. 3 RR = 4. R-Zacke). Die über dieser R-Zacke angegebene Zahl entspricht der Herzfrequenz (z. B. 75/Min.). Voraussetzungen für die korrekte Messung sind zum einen die Beachtung der korrekten Schreibgeschwindigkeit und zum anderen ein regelmäßiger RR-Abstand. Bei unregelmäßigem RR-Abstand (z.b. bei Vorhofflimmern) kann die Herzfrequenz nur annähernd angegeben werden. Ohne EKG-Lineal kann die Herzfrequenz mit folgender Überlegung annähernd abgeschätzt werden: Ein DIN-A4-Blatt misst in der Länge 297 mm gerundet 30 cm und benötigt bei einer Schreibgeschwindigkeit von 50 mm/s daher 6 Sekunden, bis es vollständig beschrieben wurde. Zählt man nun die Kammerkomplexe, die sich auf dem DIN-A4-Ausschrieb befinden (z. B. 7) und multipliziert sie mit 10 (1 Minute = 10 6 Sekunden), so erhält man annähernd die Herzfrequenz (in diesem Fall 70/Min.). 7.4 Die wichtigsten Herzzeitwerte Bei normaler Herzfrequenz gelten folgende Zeitwerte als normal ( Abb. 7.1): Atrioventrikuläres Überleitungsintervall (PQ- Zeit): 0,12 0,2 s. Dauer des QRS-Komplexes 0,12 s. Die Zeit vom Beginn der Depolarisation bis zum Ende der Repolarisation der Kammer (QTc- Zeit) ist erheblich von der Herzfrequenz abhängig: 0,38 s ± 15 % bei 60/min ( Kap ). Am einfachsten kann sie an einem Nomogramm auf dem EKG-Lineal abgelesen werden. Auch für die Messung der Herzzeitwerte kann das EKG-Lineal verwendet werden, da sich entsprechende Messskalen für 50 mm/s- und 25 mm/s- Schreibgeschwindigkeit darauf befinden. Wird das EKG auf Millimeterpapier geschrieben, können die Herzzeitwerte auch ohne EKG-Lineal über die Millimeterkästchen gemessen werden: bei 50 mm/s gilt: 50 mm = 1,0 s, somit entspricht 1 mm = 0,02 s. Da wir immer in Betracht ziehen müssen, dass sich Anteile der EKG-Kurve, z. B. der Beginn der P- Welle, auf die eine oder andere Ableitungsstrecke schlecht oder überhaupt nicht projizieren, gilt bezüglich der Herzzeitwerte der Grundsatz, dass sie 33
6 Der EKG-Befund in derjenigen Ableitung gemessen werden, in der sie am längsten sind. Mitunter ist sogar eine ableitungsübergreifende Messung erforderlich (z. B. bei sehr breiten Schenkelblöcken). Merke V 1 V 6 Die Herzzeitwerte werden in der Ableitung gemessen, in der sie am längsten sind. Abb. 7.3 Konkordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Hauptrichtung des Kammervektors (rot), bei einer Außenschichtstörung, z. B.: akuter Infarkt, akute Perikarditis. [L106] 7.5 Pathologische Veränderungen des ST-Segments Wir haben bei der Beschreibung morphologischer Auffälligkeiten der ST-Strecke und der T- Welle Begriffe verwendet, die ich noch nicht erklärt habe: Wie Sie wissen, ist die normalerweise isoelektrische ST-Strecke Ausdruck der vollständigen, gleichmäßigen Depolarisation des Herzmuskels. Störungen der Depolarisation haben zur Folge, dass die ST-Strecke nicht mehr isoelektrisch verläuft, sondern nach oben oder unten ausgelenkt ist. Zur Beschreibung pathologischer ST-Strecken werden die Begriffe konkordant (in die gleiche Richtung wie ) und diskordant (in die Gegenrichtung von ) gebraucht. Merke ST-Konkordanz zum Kammerkomplex gilt als Zeichen einer Störung der Außenschichten (subepikardial) des Herzens. ST-Diskordanz zum Kammerkomplex gilt als Zeichen einer Störung der Innenschichten (subendokardial) des Herzens. V 1 V 6 Abb. 7.4 Diskordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Hauptrichtung des Kammervektors (rot), bei einer Innenschichtstörung, z. B.: chronische koronare Herzkrankheit, (Linksherz-)Hypertrophie. [L106] V 1 V 6 Abb. 7.5 Diskordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Richtung des verspäteten Potenzials (rot) bei Linksschenkelblock. [L106] V 1 V 6 Die besondere Bedeutung und Schwierigkeit bei der Beurteilung des ST-Segments liegt darin, dass dessen pathologische Veränderungen Ausdruck eines sehr breiten Spektrums unterschiedlicher kardialer Gegebenheiten sein können mit entsprechend verschiedenen therapeutischen Konsequenzen. Dieses Spektrum reicht von einem akuten Infarkt über eine chronische KHK bis hin zur Schenkelblockierung ( Abb. 7.3, Abb. 7.4, Abb. 7.5, Abb. 7.6, Abb. 7.7, Abb. 7.8). Die ST-Streckenveränderungen werden in Kap. 13 und im praktischen Teil des Buches noch genauer besprochen. Abb. 7.6 Diskordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Richtung des verspäteten Potenzials (rot) bei Rechtsschenkelblock. [L106] V 1 Abb. 7.7 Diskordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Richtung der Deltawelle (rot) bei sternal-positivem WPW-Syndrom. [L106] 34
7 7.7 Zur automatischen EKG-Befundung V 1 Abb. 7.8 Diskordanz der Nachschwankung (ST-T-Segment) im Bezug auf die Richtung der Deltawelle (rot) bei sternal-negativem WPW-Syndrom. [L106] normal Für pathologische Veränderungen der T-Welle haben sich die Begriffe präterminal-negativ und terminal-negativ eingebürgert ( Abb. 7.9): Präterminal-negativ bezeichnen wir T-Wellen, die zum Ende hin wieder positiv sind. Diese sind z. B. typisch für eine Links- oder Rechtshypertrophie. Als terminal-negativ bezeichnen wir T-Wellen, die bis zum Ende negativ bleiben. Sie sind ein typisches Zeichen einer subakuten Außenschichtschädigung wie z. B. in den subakuten Stadien eines Herzinfarkts oder bei einer Perikarditis. V 6 V 1 präterminale T-Negativität V 6 V 1 terminale T-Negativität V 6 V 1 Erstickungs-T V 6 V 1 Hyperkaliämie V 6 V 1 Abb. 7.9 Veränderungen der T-Welle. [L106] 7.6 Pathologische Veränderungen der T-Welle Oben haben wir gelernt, dass der Vektor der T- Welle (Ausdruck der Repolarisation) in etwa die Richtung des Kammer-Komplexes (Ausdruck der Depolarisation) hat. 7.7 Zur automatischen EKG-Befundung Jedes moderne EKG-Gerät verfügt heute über die Option der automatischen EKG-Befundung. Es ist unbestreitbar, dass sich die Qualität der Befundungsprogramme in den letzten Jahren verbessert hat. Gleichwohl stellen sie gerade für den Anfänger aus zwei Gründen ein großes Problem dar: 1. Die Hersteller können natürlich keine Garantie für den ausgedruckten Befund übernehmen und verlangen dessen Überprüfung durch den Arzt. Geradezu gefährliche Fehlinterpretationen der Software sind durchaus keine Ausnahme. Vor allem Herzrhythmusstörungen werden oft verkannt. 2. Ein gedruckter, von einem Computer erstellter Befund vermittelt einen starken Eindruck von Richtigkeit. Es verlangt sehr fundierte Kenntnisse und große Erfahrung, dem zu widersprechen. Wer also noch unsicher in der EKG-Befundung ist, neigt dazu, dem Computerbefund zu vertrauen und auf die systematische, eigene Befund erhebung zu verzichten. Und das ist eine sichere Methode, zu vergessen, was man einmal gelernt hat. Deshalb ist meine Empfehlung, die Option der automatischen Befundung wenn überhaupt erst dann zu verwenden, wenn man über stabile EKG- Kenntnisse und Erfahrung verfügt und sich in der Lage fühlt, den Computerbefund ggf. zu korrigieren. Damit sind wir am Ende des theoretischen Teils dieses etwas anderen EKG-Lehrbuchs angelangt. Die Mühe, die Sie aufgewendet haben, soll nun belohnt werden. Der zweite Teil des Buches wird nichts anderes sein, als die Pathophysiologie der wichtigsten Herzkrankheiten mit dem bisher Gelernten in Verbindung zu bringen. Sie werden vorhersagen können und verstehen, welche EKG-Veränderungen bei welcher Herzkrankheit zu erwarten sind. 35
8 Der EKG-Befund Zusammenfassung Wichtig ist ein systematisches Vorgehen bei der EKG- Befundung. Vor der Befundung sollte man den Patienten kennen, sowie die technischen Daten der Registrierung. Bei der Befundung selbst müssen Beschreibung und Beurteilung strikt voneinander getrennt erfolgen. Bei der Beschreibung der EKG-Kurve verwendet man die von Einthoven vorgeschlagene Nomenklatur: P-Welle für die Vorhoferregung, QRS-Komplex für Kammerdepolarisation, die ST-Strecke für die Zeit der vollständigen Kammererregung und T-Welle für die Kammerrepolarisation. Die Beschreibung eines EKG sollte chronologisch sein in folgender Reihenfolge: a. Rhythmus b. Herzfrequenz c. Elektrische Herzachse d. Herzzeitwerte e. Erregungsausbreitung f. Erregungsrückbildung Eine besondere Bedeutung kommt der Beschreibung und Beurteilung des ST-Segments und der T-Welle, also der Phase der Erregungsrückbildung des Ventrikels zu. Morphologische Auffälligkeiten dieser Segmente sind Bestandteil einer Vielzahl von pathologischen Veränderungen am Herzen mit sehr unterschiedlichen diagnostischen und therapeutischen Konsequenzen. 36
9 Der Herzinfarkt Allgemeine Veränderungen und Stadien Morphologie der EKG-Veränderungen beim Infarkt Stadien des Infarktverlaufs Lokalisation des Infarktgeschehens Hinterwandinfarkt Besondere Infarktformen Besonderheiten der Infarktdiagnostik Vorderwandinfarkt Allgemeine Veränderungen und Stadien Die Vektortheorie ist auch die Grundlage der Erklärung der EKG-Veränderungen beim Infarkt Morphologie der EKG- Veränderungen beim Infarkt Drei morphologische Veränderungen bestimmen die EKG-Kurve im Verlauf eines Myokardinfarkts: Als Erstes: ST-Hebung als Ausdruck eines Verletzungsstroms Gefolgt von: R-Verlust bzw. pathologische Q- Zacken als Folge von Myokardnekrose Schließlich: Terminale T-Negativierung in der subakuten Phase ST-Hebung Ursache eines Herzinfarkts ist der Verschluss einer Koronararterie. Dies führt innerhalb weniger Minuten in den subepikardialen Schichten zu einer Verzögerung der Depolarisation, also zu einem Haften von Elektropositivität sub epi kar dial. Ableitungen, die über dem infarzierten Areal liegen (sog. direkte Beobachter ), sehen statt der erwarteten isoelektrischen ST- Strecke einen Verletzungsstrom auf sich zu laufen, also eine ST-Hebung. Normalisiert sich die Durchblutung sehr rasch, z. B. durch Spontanlyse einer Koronarembolie bzw. einer Koronarthrombose oder nach rascher Lösung eines Koronarspasmus, kann sich auch die ST-Hebung in wenigen Minuten normalisieren. Bleibt die Koronararterie verschlossen, bleibt auch die ST-Hebung zunächst bestehen. Beim unkomplizierten Infarktverlauf bildet sie sich innerhalb von etwa 10 Tagen zur Isoelektrischen zurück. Ein Persistieren der ST-Hebung gilt als Hinweis auf die Bildung eines Herzwand aneurysmas. Eine rasche Rückbildung der ST-Hebung gilt als prognostisch günstiges Zeichen. Ergänzend erwähnt werden soll auch das Phänomen des Erstickungs-T. Hierbei handelt es sich um eine überhöhte und spitze T-Welle, die unmittelbar nach Beginn der akuten Myokard ischämie auftritt und daher zum Zeitpunkt der klinischen EKG-Diagnostik bei Brustschmerz und Infarktverdacht häufig bereits wieder verschwunden ist. R-Verlust Bleibt der Verschluss der Koronararterie bestehen, wird der zugehörige Muskelbezirk nekrotisch, d. h., er verliert alle elektrischen Eigenschaften, er ist weder elektropositiv noch elektronegativ. Man könnte den Nekrosebezirk als elektrisches Loch bezeichnen. Alle elektrischen Aktivitäten, alle Vektoren der benachbarten vitalen Muskelbezirke weisen weg von dem nekrotischen Areal. Handelt es sich um einen transmuralen Infarkt, sehen die direkten Beobachter als Folge des Potenzialverlusts einen R-Verlust bzw. pathologische Q-Zacken über dem infarzierten Muskelbezirk. Pathologische Q-Zacken sind verbreitert und vertieft, wobei die Breite (> 0,04 s) das wichtigere Kriterium ist ( Q-Pardee ). Handelt es sich um einen intramuralen Infarkt, registrieren die direkten Beobachter nur eine mehr oder weniger ausgeprägte R-Reduktion. Wie lange es dauert, bis nach dem Verschluss einer Koronararterie im EKG Nekrosezeichen auftreten, ist unter anderem abhängig von der Größe des verschlossenen Gefäßes und vom Vorhandensein von Kollateralen. Der stärkste Anreiz zur Bildung von 69
10 Der Herzinfarkt Kollateralen sind passagere Myokardischämien z. B. im Rahmen einer stabilen Angina pectoris. Dies erklärt die scheinbar paradoxe Beobachtung, dass Patienten, die über lange Zeit an einer stabilen Angina pectoris unter Belastung oder bei Kälteexposition leiden, eine gewisse Ischämietoleranz entwickeln und nach einem kompletten Gefäßverschluss oftmals nur intramurale oder umschriebene transmurale Infarkte entwickeln. Gelegentlich zeigt die Koronarangiografie bei Patienten mit einer langen Vorgeschichte von stabiler Angina pectoris sogar den Verschluss einer Koronararterie ohne Hinweis auf ein Infarktgeschehen! Im Gegensatz dazu führt der Verschluss einer Koronararterie bei bisher völlig beschwerdefreien Patienten oft zu ausgedehnten Infarkten mit Neigung zu fatalen Herzrhythmusstörungen. Wenn es sich um einen ausgedehnten Infarkt handelt, bleiben die Nekrosezeichen im EKG über viele Jahre nachweisbar. Bei umschriebenen Infarkten können sich die Nekrosezeichen im Verlauf von Monaten zurückbilden. Terminale T-Negativierung Im Rahmen der Reparationsvorgänge nach einem akuten Myokardinfarkt bleibt in den subepikardialen Schichten die Repolarisation für längere Zeit verzögert. Es tritt während der Repolarisation ein Vektor von den noch elektronegativen Außenschichten in Richtung der schon wieder elektropositiven Innenschichten auf. Die Ableitungen der direkten Beobachter zeigen eine T-Negativierung, die auch das Ende der T-Welle umfasst und deshalb terminale T-Negativität genannt wird. Sie tritt Stunden bis Tage nach Beginn des Infarktgeschehens auf und zeigt den Beginn des subakuten oder reaktiven Folgestadiums an. Sie kann über viele Wochen bestehen bleiben Stadien des Infarktverlaufs Nach den EKG-Veränderungen im Verlauf eines transmuralen Infarkts kann man das Stadium 0 mitgezählt fünf Stadien unterscheiden ( Abb. 12.1): 1. Stadium 0 oder perakutes Stadium: Das EKG zeigt ausgeprägte ST-Elevationen, gelegentlich als/mit Erstickungs-T, aber keine Nekrosezeichen. Bei rascher Normalisierung der Durchblutung normalisiert sich auch das EKG. 2. Stadium 1 oder akutes Stadium: Das EKG zeigt ST-Elevationen und Nekrosezeichen (R-Reduktion und/oder pathologische Q-Zacken) 3. Stadium 2 oder subakutes Stadium: Das EKG zeigt ST-Elevation, Nekrosezeichen und beginnende terminale T-Negativierung. 4. Stadium 3 oder reaktives Folgestadium: Das EKG zeigt Nekrosezeichen, isoelektrische ST- Strecke und terminale T-Negativierung. 5. Stadium 4 oder chronisches Stadium: Das EKG zeigt Nekrosezeichen bei isoelektrischer ST- Strecke und positiver T-Welle. Bei umschriebenen Infarkten können nach Monaten auch die Nekrosezeichen verschwinden. Je rascher die Infarktstadien durchlaufen werden, umso günstiger ist die Prognose. Merke Durch die Einführung der Troponinbestimmung, einem hochsensiblen und spezifischen Biomarker für Myokardschäden, sind die Kriterien für die Diagnose Myokardinfarkt geändert geworden. Galt früher das Auftreten von Nekrosezeichen im EKG (R-Reduktion, R-Verlust, pathologische Q-Zacken) als notwendiges Kriterium für die Diagnose Myokardinfarkt, wird jetzt bei akutem Brustschmerz zwischen akutem Koronarsyndrom (ACS) mit ST-Hebung (STE-ACS) und ohne persistierende ST-Hebung (NSTE-ACS) unterschieden. Je nach Troponinwerten wird Letzteres weiter unterschieden in Nicht-ST- Hebungs-Myokardinfarkt (NSTEMI, positiver Troponinnachweis) und instabile Angina pectoris (normaler Troponinwert). Eine Sonderform der Angina pectoris ist die Prinzmetal Angina, bei der es durch einen Spasmus einer Koronararterie zu ausgeprägten ST-Hebungen (Erstickungs-T) ohne R-Verlust oder pathologische Q-Zacken kommt. Nach Abklingen des Anfalls spontan oder nach Gabe von Nitroglyzerin normalisiert sich das EKG innerhalb weniger Minuten. 70
11 12.1 Allgemeine Veränderungen und Stadien Lokalisation indirekter Beobachter direkter Beobachter ST-Senkung ST-Hebung Stad. 0 Stad. 0 a Zunahme der R-Amplitude + ST-Senkung a R-Verlust + ST-Hebung b Stad. I + + Nekrose b Stad. I c Zunahme der R-Amplitude + ST-Senkung, hohe T-Welle Stad. II c R-Verlust, ST-Hebung + beginnende terminale T-Negativität Stad. II Zunahme der R-Amplitude + isoelektrische ST-Strecke, hohe T-Welle R-Verlust + isoelektrische ST-Strecke, terminale T-Negativität d Stad. III d Stad. III hohe R-Amplitude, isoelektrische ST-Strecke, positive T-Welle R-Reduktion/pathol. Q, chronisches Stadium e Stad. IV e Stad. IV Abb Schema der morphologischen EKG-Veränderungen im Verlauf eines transmuralen Infarkts. [L106] Lokalisation des Infarktgeschehens Wir haben die drei morphologischen Veränderungen des Infarkt-EKG aus der Sicht der direkten Beobachter beschrieben. Das sind die Ableitungen, die direkt über dem Infarktgeschehen sitzen. Mit Ihren Kenntnissen der topografischen Beziehungen der 12 Ableitungen zueinander verstehen Sie, dass die indirekten Beobachter, die Ableitungen also, die gegenüber dem Infarktgeschehen sitzen, die drei morphologischen Infarktzeichen annähernd spiegelbildlich sehen: Die ST-Hebung als ST-Senkung, das pathologische Q bzw. die R-Reduktion als Zunahme der R-Amplitude und die terminale T-Negativität als spitz-positive T-Welle. Wenn Sie sich jetzt anhand des Cabrera-Kreises bzw. der Cabrera-Kugel überlegen, welche Ableitungen einen direkten und welche einen indirekten Blick auf die Herzvorderwand bzw. Herzhinter- 71
12 Der Herzinfarkt wand haben, wissen Sie, in welchen Ableitungen sich welcher Infarkt mit direkten bzw. indirekten Zeichen zu erkennen gibt ( Abb. 12.2). Vor allem beim Hinterwandinfarkt sind die indirekten Zeichen eine wertvolle diagnostische Hilfe. avl V 1 V 2 V 3 I V 4 V 5 V 6 avr Herzvorderwand Herzhinterwand III II avf Vorderwandinfarkt Hinterwandinfarkt (avr) 30 (avl) 150 (avr) 30 (avl) 180 RCX 0 (I) 180 RCX 0 (I) RCA RIVA RCA ( avr) RIVA + 30 ( avr) (III) + 90 (avf) + 60 (II) (III) + 90 (avf) + 60 (II) Abb Welche Ableitungen sehen welche Herzregionen als direkte bzw. als indirekte Beobachter? Vorderwandinfarkt bei Verschluss des Ramus interventricularis anterior (RIVA bzw. LAD). Hinterwandinfarkt bei Verschluss der rechten Koronararterie (RCA). [L106] 72
13 12.3 Hinterwandinfarkt 12.2 Vorderwandinfarkt Die häufigste Ursache ist ein Verschluss des Ramus interventrikularis anterior (RIVA bzw. LAD) der linken Koronararterie ( Abb. 12.2). Direkte Infarktzeichen zeigen die Ableitungen avl, I, V 2 V 4, evtl. auch die Ableitungen avr, V 1 und V 5. Indirekte Infarktzeichen zeigen die Ableitungen avf und III, evtl. auch Ableitung II und V 6 ( Abb. 12.3a, Abb. 12.3b) Hinterwandinfarkt Die häufigste Ursache ist ein Verschluss der rechten Koronararterie (RCA) ( Abb. 12.2). Direkte Infarktzeichen zeigen die Ableitungen II, avf und III, evtl. auch V 6. Indirekte Infarktzeichen zeigen avl, I und V 1 V 3, evtl. auch avr und V 4 ( Abb. 12.4a, Abb. 12.4b). Hinterwandinfarkt mit rechtsventrikulärer Beteiligung Sie ist eher selten, stellt aber eine ernsthafte Komplikation des Hinterwandinfarkts dar. Es droht akute Rechtsherzdekompensation und bedarf eines speziellen Volumenmanagements. Deshalb gilt die Regel: Bei jedem Hinterwandinfarkt Stad. O Stad. I Stad. II Stad. III Stad. IV avl I avr II avf III Mittellage Steillage Abb. 12.3a Stadien des ausgedehnten transmuralen Vorderwandinfarkts mit Vektordrehung (schematisch nach einer Originalkurve): Die Extremitätenableitungen. [L106] 73
14 Der Herzinfarkt Stad. O Stad. I Stad. II Stad. III Stad. IV V 1 V 2 V 3 V 4 V 5 V 6 Abb. 12.3b Stadien des ausgedehnten transmuralen Vorderwandinfarkts mit Vektordrehung (schematisch nach einer Originalkurve): Die Brustwandableitungen. [L106] 74 muss eine rechtsventrikuläre Beteiligung nachgewiesen bzw. ausgeschlossen werden. Dies geschieht durch Registrierung der rechtsthorakalen Brustwandableitungen. Hierbei werden die Elektroden spiegelbildlich zu den üblichen linksthorakalen Ableitungen angebracht. Zeigen sich in rv 3 rv 4 direkte Infarktzeichen, muss man von einer rechtsventrikulären Beteiligung ausgehen ( Abb. 12.5). Hinterwandinfarkt und Rhythmusstörungen Die rechte Koronararterie versorgt rechten Vorhof, rechten Ventrikel, die Herzhinterwand und den AV-Knoten. Deshalb gehören AV-Blockierungen aller Grade ( Kap ) häufig zum Bild des akuten Hinterwandinfarkts. Sie sind in der Regel flüchtig und bedürfen nur bei hämodynamischer Auswirkung therapeutischer Intervention, z. B. einer temporären Schrittmachersonde Besondere Infarktformen Lateralwandinfarkt Ein lateraler, eher kleiner Infarkt bereitet nicht selten diagnostische Probleme. Hier fehlen oft deutliche direkte Infarktzeichen in den Brustwandableitungen. Zuverlässiger sind hier ST-Hebungen in avl (I) und ST-Senkungen in III und evtl. in avf ( Abb. 12.6). Auch die zusätzliche Registrierung der zwei ICR höher angebrachten Brustwandableitungen bzw. Anwendung von V 7 V 9 kann bei der Suche nach einem lateralen Infarkt wichtige Informationen liefern.
15 12.4 Besondere Infarktformen Stad. O Stad. I Stad. II Stad. III Stad. IV avl I avr II avf III Steillage Linkslage Abb. 12.4a Stadien eines ausgedehnten Hinterwandinfarkts mit Vektordrehung (schematisch nach einer Originalkurve): Die Extremitätenableitungen. [L106] Schwierigkeiten kann die Infarktdiagnostik vor allem bei bereits vorbestehenden EKG-Veränderungen bereiten. Herzinfarkt und Linksschenkelblock (LSB) Ein kompletter LSB imitiert das Bild eines Vorderwandinfarkts ( Kap ). Bei verdächtiger Klinik sind auch hier zusätzliche diagnostische Maßnahmen erforderlich. Ein Hinterwandinfarkt kann dagegen trotz LSB in der Regel erkannt werden: Hier zeigen sich in den rechtspräkordialen Ableitungen fehlende Diskordanz, und in den Ableitungen avf und III Q-Zacken und eine ausgeprägte ST-Hebung ( Abb. 12.7). Herzinfarkt und Rechtsschenkelblock (RSB) Fehlen bei einem kompletten RSB in V 1 /V 2 die positive Anfangsschwankung und die Diskordanz der Nachschwankung, besteht zusätzlich ein Vorderwandinfarkt. Da der Ramus interventrikularis anterior der linken Koronararterie sowohl die Herzvorderwand als auch das rechte Tawara-Bündel und das linksanteriore Faszikel des linken Tawara-Bündels versorgt, tritt beim Vorderwandinfarkt nicht selten ein kompletter RSB oder gar ein RSB + LAH auf! Dies gilt als 75
16 Der Herzinfarkt Stad. O Stad. I Stad. II Stad. III Stad. IV V 1 V 2 V 3 V 4 V 5 V 6 Abb. 12.4b Stadien eines ausgedehnten Hinterwandinfarkts mit Vektordrehung (schematisch nach einer Originalkurve): Die Brustwandableitungen. [L106] ein prognostisch ungünstiges Zeichen. Ein Hinterwandinfarkt ist bei vorbestehendem RSB meist problemlos zu erkennen an einem Q und ausgeprägter ST-Hebung in avf und III ( Abb. 12.8). Herzinfarkt und Vektordrehung Durch den Potenzialverlust des infarzierten Muskelbezirks kommt es vor allem bei ausgedehnten Infarkten zu einer signifikanten Drehung des QRS-Vektors: Beim Vorderwandinfarkt in Richtung Steiltyp, beim Hinterwandinfarkt in Richtung Linkstyp bis hin zum überdrehten Linkstyp den man natürlich nicht als LAH interpretieren darf ( Abb. 12.3a, Abb. 12.3b und Abb. 12.4a, Abb. 12.4b) Besonderheiten der Infarktdiagnostik Die EKG-Veränderungen beim akuten Myokardinfarkt weisen eine ausgeprägte zeitliche Dynamik auf. Ein normales EKG schließt bei infarktverdächtiger klinischer Symptomatik einen akuten Infarkt nicht aus. Hier empfehlen sich kurzfristige Kontroll-EKGs und zusätzliche diagnostische Maßnahmen wie Echokardiografie und Troponintests. 76
17 12.5 Besonderheiten der Infarktdiagnostik avl V 1 rv 1 I V 2 rv 2 avr V 3 rv 3 II V 4 rv 4 avf V 5 rv 5 III V 6 rv 6 Nekrosezeichen ST-Elevation bzw. korrespondierende ST-Senkung rv 6 rv 5 rv 4 rv 3 rv 2 rv 1 Abb Hinterwandinfarkt Stadium I mit rechtsventrikulärer Beteiligung. [L106] Merke Ein anscheinend normales EKG schließt einen akuten Infarkt nicht aus! Zusammenfassung Infarktzeichen im EKG Stadium 0 oder perakutes Stadium: ausgeprägte ST-Elevationen gelegentlich als/mit Erstickungs-T Stadium 1 oder akutes Stadium: ST-Elevationen und Nekrosezeichen (R-Reduktion und/oder pathologische Q-Zacken) Stadium 2 oder subakutes Stadium: ST-Elevation, Nekrosezeichen und beginnende terminale T-Negativierung Stadium 3 oder reaktives Folgestadium: Nekrosezeichen, isoelektrische ST-Strecke und terminale T-Negativierung Stadium 4 oder chronisches Stadium: Nekrosezeichen bei isoelektrischer ST-Strecke und positiver T-Welle 77
18 Der Herzinfarkt avl V 1 I V 2 avr V 3 II V 4 avf V 5 III V 6 Abb Kleiner lateraler Vorderwandinfarkt Stadium I. [L106] Infarktlokalisation Vorderwandinfarkt Direkte Infarktzeichen in avl, I, V 2 V 4, evtl. auch avr, V 1 und V 5 Indirekte Infarktzeichen in avf und III, evtl. auch II und V 6 Hinterwandinfarkt Direkte Infarktzeichen in Ableitung II, avf und III, evtl. auch V 6 Indirekte Infarktzeichen in avl, I und V 1 V 3, evtl. auch avr und V 4 Besonderheiten Hinter einem kompletten LSB kann sich ein akuter Vorderwandinfarkt verbergen. Besteht ein kompletter RSB, aber in V 1 fehlen die positive Anfangsschwankung und die ST-Senkung, besteht Verdacht auf einen akuten Vorderwandinfarkt. Differenzialdiagnosen Perikarditis Lungenembolie WPW-Syndrom Von der Theorie zur Praxis Wollen Sie Ihr neues Wissen gleich ausprobieren? Dann nehmen Sie sich die Übungs-EKGs Nr. 5 und vor. 78
19 12.5 Besonderheiten der Infarktdiagnostik avl V 1 I V 2 avr V 3 II V 4 avf V 5 III V 6 QRS 016 QRS 016 Nekrosezeichen: path. Q bzw. Erhöhung der R-Ampl. ST-Elevation bzw. fehlende Diskordanz Abb Hinterwandinfarkt Stadium I bei LSB. [L106] 79
20 Der Herzinfarkt avl V 1 I V 2 avr V 3 II V 4 avf V 5 III V 6 QRS 016 QRS 016 Nekrosezeichen ST-Elevation bzw. fehlende Diskordanz Abb Vorderwandinfarkt Stadium I bei komplettem RSB. [L106] 80
21 EKG kann Spaß machen! Kurze, schaffbare Lektionen erklären Ihnen endlich verständlich: Wie kommen die Kurven zustande? Wie werte ich EKGs korrekt aus? Welche Krankheitsbilder stecken dahinter? Wie erkenne ich Notfälle? Mit ca. 70 Übungs-EKGs trainierten Sie das komplette Know-how und werden fit für Prüfung und Praxis. EKG endlich verständlich Seiten. ISBN [D] 33,- / [A] 34,- / SFr 45,- Irrtümer und Preisänderungen vorbehalten. Stand 11/2018 Erhältlich in jeder Buchhandlung oder im Elsevier Webshop
Die Bedeutung des Lagetyps
 Lektion 6 Zunächst muss man sich bei der Analyse des Elektrokardiogramms klarmachen, dass der Lagetyp (d. h. die Lage der elektrischen Herzachse) etwas anderes ist als die anatomische Herzachse bzw. die
Lektion 6 Zunächst muss man sich bei der Analyse des Elektrokardiogramms klarmachen, dass der Lagetyp (d. h. die Lage der elektrischen Herzachse) etwas anderes ist als die anatomische Herzachse bzw. die
EKG auf was muss ich achten? Dr. med. Ruth von Dahlen FMH Innere Medizin, Kardiologie
 auf was muss ich achten? Dr. med. Ruth von Dahlen FMH Innere Medizin, Kardiologie 31.05.2018 Ableitungen Extremitätenableitungen Einthoven Cabrera-Kreis Goldberger Extremitätenableitungen Eine EKG-Ableitung
auf was muss ich achten? Dr. med. Ruth von Dahlen FMH Innere Medizin, Kardiologie 31.05.2018 Ableitungen Extremitätenableitungen Einthoven Cabrera-Kreis Goldberger Extremitätenableitungen Eine EKG-Ableitung
EKG - Pearls and Pitfalls: Ischämie und Myokardinfarkt
 EKG - Pearls and Pitfalls: Ischämie und Myokardinfarkt W. Haverkamp Kardiologie im Spreebogen Berlin, Germany Division of Cardiology and Metabolism Department of Cardiology Campus Virchow Clinic and Berlin-Brandenburg
EKG - Pearls and Pitfalls: Ischämie und Myokardinfarkt W. Haverkamp Kardiologie im Spreebogen Berlin, Germany Division of Cardiology and Metabolism Department of Cardiology Campus Virchow Clinic and Berlin-Brandenburg
EKG-Grundlagen Standards in der Befundung
 EKG-Grundlagen Standards in der Befundung W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Standard 12-Kanal-EKG EKG-Standards 1954 EKG-Standards * Common Standards for Quantitative
EKG-Grundlagen Standards in der Befundung W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Standard 12-Kanal-EKG EKG-Standards 1954 EKG-Standards * Common Standards for Quantitative
Bemerkungen EKG Nr. 34
 Bemerkungen EKG Nr. 34 Typische Veränderungen für einen linksanterioren Hemiblock: über 30 hinaus gedrehte Herzachse, bis V 6 durchgehende große S-Zacken, langsamer R-Zuwachs in den BWA, deutlich nach
Bemerkungen EKG Nr. 34 Typische Veränderungen für einen linksanterioren Hemiblock: über 30 hinaus gedrehte Herzachse, bis V 6 durchgehende große S-Zacken, langsamer R-Zuwachs in den BWA, deutlich nach
EKG-Seminar 2016 Klinikum Regensburg - Kardiologie
 PD Dr. med. Stefan Weber Internistische Facharztpraxis im DEZ 1 Grundlagen EKG-Geräte und Technik Geschichte des EKG 2 Das normale Ruhe-EKG: Rhythmusanalyse und Reizleitungszeiten 3 Das normale Ruhe-EKG:
PD Dr. med. Stefan Weber Internistische Facharztpraxis im DEZ 1 Grundlagen EKG-Geräte und Technik Geschichte des EKG 2 Das normale Ruhe-EKG: Rhythmusanalyse und Reizleitungszeiten 3 Das normale Ruhe-EKG:
Diagnosekompaß EKG. Der schnelle Weg vom EKG zur Diagnose. Fritz Heinrich. unter Mitarbeit von Hans Günter Amberger
 Diagnosekompaß EKG i Der schnelle Weg vom EKG zur Diagnose i Fritz Heinrich unter Mitarbeit von Hans Günter Amberger Konzept: Andreas Dienerowitz, Burkhard Paetz 173 Abbildungen, 11 Tabellen 1998 Georg
Diagnosekompaß EKG i Der schnelle Weg vom EKG zur Diagnose i Fritz Heinrich unter Mitarbeit von Hans Günter Amberger Konzept: Andreas Dienerowitz, Burkhard Paetz 173 Abbildungen, 11 Tabellen 1998 Georg
Inhaltsverzeichnis. Grundlagen. 1 Die wesentlichen EKG-Veränderungen bei koronaren Durchblutungsstörungen
 Grundlagen 1 Die wesentlichen EKG-Veränderungen bei koronaren Durchblutungsstörungen 3 Myokardischämie 3 Veränderungen in der Form der T-Welle... 3 Zusätzliche Auswirkungen einer Myokardläsion 4 Veränderungen
Grundlagen 1 Die wesentlichen EKG-Veränderungen bei koronaren Durchblutungsstörungen 3 Myokardischämie 3 Veränderungen in der Form der T-Welle... 3 Zusätzliche Auswirkungen einer Myokardläsion 4 Veränderungen
EKG und Rhythmusstörungen
 EKG und Rhythmusstörungen Erregungsbildung und -weiterleitung Ablauf und Koordination der Herzmuskelkontraktion werden durch das Erregungsbildungs- und Erregungsleitungssystem gesteuert (= spezielle Herzmuskelzellen,
EKG und Rhythmusstörungen Erregungsbildung und -weiterleitung Ablauf und Koordination der Herzmuskelkontraktion werden durch das Erregungsbildungs- und Erregungsleitungssystem gesteuert (= spezielle Herzmuskelzellen,
12-Kanal-EKG: Technik, Interpretation,
 12-Kanal-EKG: Technik, Interpretation, Vorteile der prähospitalen Diagnostik Dr. med. Simon Kircher GmbH Grundlagen der EKG-Diagnostik Luigi Galvani (1737 1798) Vorstellung 2 Grundlagen der EKG-Diagnostik
12-Kanal-EKG: Technik, Interpretation, Vorteile der prähospitalen Diagnostik Dr. med. Simon Kircher GmbH Grundlagen der EKG-Diagnostik Luigi Galvani (1737 1798) Vorstellung 2 Grundlagen der EKG-Diagnostik
EKG TOGGENBURGER ANÄSTHESIE REPETITORIUM. Unter Verwendung vieler Darstellungen von M. Kisslin. Dr. med. Urs Pietsch DESA / EDIC
 TOGGENBURGER ANÄSTHESIE REPETITORIUM EKG Unter Verwendung vieler Darstellungen von M. Kisslin Lernziele Kennenlernen der elektrokardiographischen Grundlagen Erkennen der gängigsten Veränderungen resp.
TOGGENBURGER ANÄSTHESIE REPETITORIUM EKG Unter Verwendung vieler Darstellungen von M. Kisslin Lernziele Kennenlernen der elektrokardiographischen Grundlagen Erkennen der gängigsten Veränderungen resp.
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
EKG - Überwachungen 1 (2) Kanal Monitor. 12 Kanal EKG. Übersicht dieser Lerneinheit. Johannes Bereuther
 EKG Interpretation 2. Notfallpflegekongress, Solothurn 07. bis 08. März 2008 Interessensgruppe Notfallpflege Schweiz 1 EKG - Überwachungen 1 (2) Kanal Monitor 12 Kanal EKG Herzfrequenz (Alarm) Beurteilung
EKG Interpretation 2. Notfallpflegekongress, Solothurn 07. bis 08. März 2008 Interessensgruppe Notfallpflege Schweiz 1 EKG - Überwachungen 1 (2) Kanal Monitor 12 Kanal EKG Herzfrequenz (Alarm) Beurteilung
Nichtpathologische Befunde
 Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
Das EKG bei Infarkt und reversibler Ischämie
 Fortbildung der Medizinische Klinik und Poliklinik II Universität Bonn Mittwoch, den 23. Mai 2007 Das EKG bei Infarkt und reversibler Ischämie Klaus v. Olshausen III. Medizinische Abteilung Kardiologie,
Fortbildung der Medizinische Klinik und Poliklinik II Universität Bonn Mittwoch, den 23. Mai 2007 Das EKG bei Infarkt und reversibler Ischämie Klaus v. Olshausen III. Medizinische Abteilung Kardiologie,
Sachverzeichnis. GTV/So
 1 A AAI-Modus 160 AAI-Schrittmacher 162 Ableitung akute Perikarditis 101 f Aortenstenose 55 avl EKG, normales 30 Hinterwandinfarkt 86, linksventrikuläre 56 Vorderwandinfarkt 79 avr EKG, normales 31 Hinterwandinfarkt
1 A AAI-Modus 160 AAI-Schrittmacher 162 Ableitung akute Perikarditis 101 f Aortenstenose 55 avl EKG, normales 30 Hinterwandinfarkt 86, linksventrikuläre 56 Vorderwandinfarkt 79 avr EKG, normales 31 Hinterwandinfarkt
Inhaltsverzeichnis. 1 Einleitung... 12. 2 Elektrokardiografische Grundlagen... 14. 3 Normales Elektrokardiogramm... 33
 Inhaltsverzeichnis 1 Einleitung... 12 2 Elektrokardiografische Grundlagen... 14 2.1 Reizbildungs- und Erregungsleitungssystem... 14 2.1.1 Sinusknoten (Keith-Flack-Knoten)... 15 2.1.2 AV Knoten (Aschoff-Tawara-Knoten).......
Inhaltsverzeichnis 1 Einleitung... 12 2 Elektrokardiografische Grundlagen... 14 2.1 Reizbildungs- und Erregungsleitungssystem... 14 2.1.1 Sinusknoten (Keith-Flack-Knoten)... 15 2.1.2 AV Knoten (Aschoff-Tawara-Knoten).......
Das Elektrokardiogramm (EKG)
 Das Elektrokardiogramm (EKG) Inhalt Einführung: Der klinische Fall Lektion 1: Die Bedeutung der einzelnen EKG-Zacken Lektion 2: Ableitung des EKG Lektion 3: Analyse der EKG-Zacken Vorhoferregung und AV-Überleitung
Das Elektrokardiogramm (EKG) Inhalt Einführung: Der klinische Fall Lektion 1: Die Bedeutung der einzelnen EKG-Zacken Lektion 2: Ableitung des EKG Lektion 3: Analyse der EKG-Zacken Vorhoferregung und AV-Überleitung
EKG - Beobachtung der Erregungsbildung und - ausbreitung am Herzen
 EKG EKG - Beobachtung der Erregungsbildung und - ausbreitung am Herzen Gibt Auskunft über: -Herzfrequenz -Herzlagetyp -Erregungsrhytmus -Erregungsursprung -Erregungsausbreitung -Erregungsrückbildung -sowie
EKG EKG - Beobachtung der Erregungsbildung und - ausbreitung am Herzen Gibt Auskunft über: -Herzfrequenz -Herzlagetyp -Erregungsrhytmus -Erregungsursprung -Erregungsausbreitung -Erregungsrückbildung -sowie
EKG - Was Sie nicht übersehen sollten
 EKG - Was Sie nicht übersehen sollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Sherlock Holmes Watson You know my methods, Watson! You did not know where to look, and so you
EKG - Was Sie nicht übersehen sollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Sherlock Holmes Watson You know my methods, Watson! You did not know where to look, and so you
EKG-Grundlagen: W. Haverkamp. Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum
 EKG-Grundlagen: 2015 W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Wie gut kennen Sie sich mit dem EKG aus? 1. Ich bin Experte 2. Ich kenne mich gut aus 3. Ich kenne mich ausreichend
EKG-Grundlagen: 2015 W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Wie gut kennen Sie sich mit dem EKG aus? 1. Ich bin Experte 2. Ich kenne mich gut aus 3. Ich kenne mich ausreichend
Mukherjee. EKG Fälle. pocket. Börm Bruckmeier Verlag
 Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
4 Grundlagen der elektrischen Vorgänge am Herzen
 4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
3 Grundlagen der EKG-Registrierung
 Grundlagen der EKGRegistrierung 18 Grundlagen der EKGRegistrierung Grundlagen der EKGRegistrierung.1 Vorbereitung, Beschriftung Vorbereitungen Lagerung des Patienten: Wichtig ist die ruhige und entspannte
Grundlagen der EKGRegistrierung 18 Grundlagen der EKGRegistrierung Grundlagen der EKGRegistrierung.1 Vorbereitung, Beschriftung Vorbereitungen Lagerung des Patienten: Wichtig ist die ruhige und entspannte
Fortbildung EKG Tim Haase DRK Cuxhaven/ Hadeln
 Fortbildung EKG 03.05.2012 Tim Haase DRK Cuxhaven/ Hadeln Ablauf 3 Fälle technische und physiologische Grundlagen des EKG Grundlagen zur Interpretation verschiedene EKG Bilder Fall 1 Krankentransport;
Fortbildung EKG 03.05.2012 Tim Haase DRK Cuxhaven/ Hadeln Ablauf 3 Fälle technische und physiologische Grundlagen des EKG Grundlagen zur Interpretation verschiedene EKG Bilder Fall 1 Krankentransport;
Die Dauer der P-Welle
 24 Kapitel 3 Verschiedene abnorme Zeitintervalle In diesem Kapitel lernen Sie die verschiedenen normalen Werte der einzelnen Zeitintervalle kennen und was es bedeutet, wenn diese abweichen. Die Dauer der
24 Kapitel 3 Verschiedene abnorme Zeitintervalle In diesem Kapitel lernen Sie die verschiedenen normalen Werte der einzelnen Zeitintervalle kennen und was es bedeutet, wenn diese abweichen. Die Dauer der
EKG Bradykardie AV Blockierungen
 EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Schmal-QRS-Komplex Tachykardien. Prof. Dr. med Stefan Weber
 Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Messtechnik und Modellierung in der Kardiologie
 Messtechnik und Modellierung in der Kardiologie Elektrophysiologie EKG-Diagnostik und Messung Gliederung Wiederholung Erregungsausbreitung Zellulärer Automat Mono-/Bidomain-Modell Unidirektionaler Block
Messtechnik und Modellierung in der Kardiologie Elektrophysiologie EKG-Diagnostik und Messung Gliederung Wiederholung Erregungsausbreitung Zellulärer Automat Mono-/Bidomain-Modell Unidirektionaler Block
Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal. Kapitel 4. Atypische P-Wellen
 Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal 53 Kapitel 4 Atypische -Wellen EKG2_215x280_korr3.indd 53 Liegt ein Sinusrhythmus vor mit Herzfrequenz 50-100/min? Zusätzliche Frage Rasch
Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal 53 Kapitel 4 Atypische -Wellen EKG2_215x280_korr3.indd 53 Liegt ein Sinusrhythmus vor mit Herzfrequenz 50-100/min? Zusätzliche Frage Rasch
Bradykarde Herzrhythmusstörungen. Reizbildung im Sinusknoten. Reizbildung und Erregungsleitung: Sinusknoten
 Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Stolperfalle EKG. Mischa Kühne
 Stolperfalle EKG Mischa Kühne Umfrage: Top 4 Wunschthemen 1. ST-Hebungen Versus Frührepolarisation versus Perikarditis Bei LSB/RSB 2. Blockbilder Komplett/inkomplett Hemiblöcke Inkomplett trifaszikulärer
Stolperfalle EKG Mischa Kühne Umfrage: Top 4 Wunschthemen 1. ST-Hebungen Versus Frührepolarisation versus Perikarditis Bei LSB/RSB 2. Blockbilder Komplett/inkomplett Hemiblöcke Inkomplett trifaszikulärer
Arrhythmia Summit Basel
 Pearls and pitfalls Möglichkeiten und Grenzen des 12-Kanal EKG s PD Dr. Tobias Reichlin, 2016 Möglichkeiten und Grenzen des EKG s Möglichkeiten und Grenzen des EKG s Myokardinfarkt Linksschenkelblock Vorhofflattern
Pearls and pitfalls Möglichkeiten und Grenzen des 12-Kanal EKG s PD Dr. Tobias Reichlin, 2016 Möglichkeiten und Grenzen des EKG s Möglichkeiten und Grenzen des EKG s Myokardinfarkt Linksschenkelblock Vorhofflattern
106 EKG 40 KLINIK. EKG-Beurteilung? Worin unterscheiden sich die EKGs?
 106 EKG 40 KLINIK Gleiche Patientin wie in EKG 39, EKG vor Entlassung, ausgeglichener Kaliumhaushalt, Therapie mit Digitoxin und einem niedrig dosierten Betablocker. EKG-Beurteilung? Worin unterscheiden
106 EKG 40 KLINIK Gleiche Patientin wie in EKG 39, EKG vor Entlassung, ausgeglichener Kaliumhaushalt, Therapie mit Digitoxin und einem niedrig dosierten Betablocker. EKG-Beurteilung? Worin unterscheiden
Das EKG Grundlagen der Befundung
 2 Das EKG Grundlagen der Befundung Stefanie Jellinghaus Das Elektrokardiogramm (EKG) ist eine in der klinischen Praxis bewährte Messung, die schnell und einfach durchführbar ist und dabei einen großen
2 Das EKG Grundlagen der Befundung Stefanie Jellinghaus Das Elektrokardiogramm (EKG) ist eine in der klinischen Praxis bewährte Messung, die schnell und einfach durchführbar ist und dabei einen großen
In dieser Zeit ist die Zelle unempfindlich gegenüber erneuten Erregungen.
 Monitoring der Herz - Lungenfunktion EKG-Monitoring Pulsoxymetrie theoretische Grundlagen, praktische Anwendung und Grenzen der Überwachung Elektrophysiologische Grundlagen Elektrophysiologische Grundlagen
Monitoring der Herz - Lungenfunktion EKG-Monitoring Pulsoxymetrie theoretische Grundlagen, praktische Anwendung und Grenzen der Überwachung Elektrophysiologische Grundlagen Elektrophysiologische Grundlagen
EKG im Kindes- und Jugendalter
 im Kindes- und Jugendalter -Basisinformationen, Herzrhythmusstörungen, angeborene Herzfehler im Kindes-, Jugend- und Erwachsenenalter Bearbeitet von Angelika Lindinger, Thomas Paul, Hermann Gutheil, Matthias
im Kindes- und Jugendalter -Basisinformationen, Herzrhythmusstörungen, angeborene Herzfehler im Kindes-, Jugend- und Erwachsenenalter Bearbeitet von Angelika Lindinger, Thomas Paul, Hermann Gutheil, Matthias
3 Herz-Kreislauf-Monitoring
 .1 EKG Grundlagen H.-J. Trappe EKG-Ableitungen und Anlegen der Elektroden EKG-Ableitungen: Möglichst 12 Kanal-EKG-Gerät. 6 Extremitäten-Ableitungen nach Einthoven (Frontalebene), 6 Brustwandableitungen
.1 EKG Grundlagen H.-J. Trappe EKG-Ableitungen und Anlegen der Elektroden EKG-Ableitungen: Möglichst 12 Kanal-EKG-Gerät. 6 Extremitäten-Ableitungen nach Einthoven (Frontalebene), 6 Brustwandableitungen
Was Sie schon immer über das EKG wissen wollten
 Was Sie schon immer über das EKG wissen wollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Agenda Muster-Erkennung (Blickdiagnostik) Linksventrikuläre Hypertrophie Wegweisende
Was Sie schon immer über das EKG wissen wollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Agenda Muster-Erkennung (Blickdiagnostik) Linksventrikuläre Hypertrophie Wegweisende
Grundlagen der EKG Interpretation
 Grundlagen der EKG Interpretation Grundlage Die bei der Arbeit des Herzmuskels entstehenden Aktionsströme erzeugen im Körper ein elektrisches Feld und gelangen durch leitendes Gewebe an die Körperoberfläche.
Grundlagen der EKG Interpretation Grundlage Die bei der Arbeit des Herzmuskels entstehenden Aktionsströme erzeugen im Körper ein elektrisches Feld und gelangen durch leitendes Gewebe an die Körperoberfläche.
Modul 30: EKG: Auswertung
 Modul 30: EKG: Auswertung Stichworte: Wellen und Zacken des EKGs Strecken und Intervalle des EKGs elektrische Herzachse Lagetypbestimmung Rhythmusstörungen Repolarisationsstörungen Lern-Inhalte Das Lernziel
Modul 30: EKG: Auswertung Stichworte: Wellen und Zacken des EKGs Strecken und Intervalle des EKGs elektrische Herzachse Lagetypbestimmung Rhythmusstörungen Repolarisationsstörungen Lern-Inhalte Das Lernziel
Wie funktioniert unser Herz? Was passiert bei einem Herzinfarkt? Ursachen und Behandlungsmöglichkeiten
 Wie funktioniert unser Herz? Was passiert bei einem Herzinfarkt? Ursachen und Behandlungsmöglichkeiten Dr. med. Petra Kohler FMH Innere Medizin, Kardiologie 06.09.2018, Sankt Gallen Fall 1 68-jähriger
Wie funktioniert unser Herz? Was passiert bei einem Herzinfarkt? Ursachen und Behandlungsmöglichkeiten Dr. med. Petra Kohler FMH Innere Medizin, Kardiologie 06.09.2018, Sankt Gallen Fall 1 68-jähriger
Skala eignet sich nur für EKGs mit einer Schreibgeschwindigkeit
 a EKG-Lineal mit drei Skalen im Überblick: 1 Skala zur Bestimmung der Herzfrequenz (s. Teilabbildung b) 2 Skala zur Bestimmung von Zeitintervallen in Sekunden (s. Teilabbildung c) 3 Skala zur Bestimmung
a EKG-Lineal mit drei Skalen im Überblick: 1 Skala zur Bestimmung der Herzfrequenz (s. Teilabbildung b) 2 Skala zur Bestimmung von Zeitintervallen in Sekunden (s. Teilabbildung c) 3 Skala zur Bestimmung
2 Anatomie und Physiologie des Erregungsbildungs- und Erregungsleitungssystems
 Das normale EKG 1 Anatomische Grundlagen... 20 1.1 Lage des Herzens im Thorax... 20 1.2 Herzhöhlen und große herznahe Gefäße... 20 1.3 Regionen der Herzkammern... 22 1.4 Fragen/Übungen... 23 2 Anatomie
Das normale EKG 1 Anatomische Grundlagen... 20 1.1 Lage des Herzens im Thorax... 20 1.2 Herzhöhlen und große herznahe Gefäße... 20 1.3 Regionen der Herzkammern... 22 1.4 Fragen/Übungen... 23 2 Anatomie
lgemeines Definition Erregungsüberleitungsstörung zwischen Vorhöfen und Kammern. Formen
 Allgemeines lgemeines eines es 73 5. AV-Blockierung 5.1 Allgemeines Definition Erregungsüberleitungsstörung zwisch Vorhöf und Kammern. Form AV-Block Man unterscheidet folgde Typ: AV-Block. Grades: verzögerte
Allgemeines lgemeines eines es 73 5. AV-Blockierung 5.1 Allgemeines Definition Erregungsüberleitungsstörung zwisch Vorhöf und Kammern. Form AV-Block Man unterscheidet folgde Typ: AV-Block. Grades: verzögerte
Stufendiagnostik der KHK. Anamnese
 Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus
 EKG 1 vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus RR-Abstand beträgt 10,5 gr. Kästchen => HF 57/min Die Abl. II ist die höchste positive Zacke der Ableitungen nach Einthoven. Abl.
EKG 1 vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus RR-Abstand beträgt 10,5 gr. Kästchen => HF 57/min Die Abl. II ist die höchste positive Zacke der Ableitungen nach Einthoven. Abl.
EKG für Einsteiger MATTHIAS MÜLLER
 EKG für Einsteiger MATTHIAS MÜLLER Lehr-Notfallsanitäter (NKV), Medizinstudent, Tutor der Univ-Klinik für Notfallmedizin, MedUni Wien, Instruktor der Paracelsus MPU Salzburg VERSION FEBRUAR 2016 ...in
EKG für Einsteiger MATTHIAS MÜLLER Lehr-Notfallsanitäter (NKV), Medizinstudent, Tutor der Univ-Klinik für Notfallmedizin, MedUni Wien, Instruktor der Paracelsus MPU Salzburg VERSION FEBRUAR 2016 ...in
Inhalt. 1. Seminarteil: Grundlagen der Elektrokardiographie Morphologie des Elektrokardiogramms. Vorwort 11
 5 Inhalt Vorwort 11 1. Seminarteil: Grundlagen der Elektrokardiographie Morphologie des Elektrokardiogramms Physiologische Vorbemerkungen 14 Definition 14 Elementarprozesse an der Einzelmuskelfaser 14
5 Inhalt Vorwort 11 1. Seminarteil: Grundlagen der Elektrokardiographie Morphologie des Elektrokardiogramms Physiologische Vorbemerkungen 14 Definition 14 Elementarprozesse an der Einzelmuskelfaser 14
EKG-Kurs. Vom Anfänger zum Profi in 11 Lektionen. Wissensbroschüre. von Dr. Andreas Lauber
 D r. A n d r e a s L a u b e r Wissensbroschüre EKG-Kurs Vom Anfänger zum Profi in 11 Lektionen von Dr. Andreas Lauber Peter-Roos-Strasse 18 40547 Düsseldorf email: andreaslauber@mac.com Dieses zentrale
D r. A n d r e a s L a u b e r Wissensbroschüre EKG-Kurs Vom Anfänger zum Profi in 11 Lektionen von Dr. Andreas Lauber Peter-Roos-Strasse 18 40547 Düsseldorf email: andreaslauber@mac.com Dieses zentrale
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
EKG beim Myokardinfarkt
 schlestbilder.de EKG beim Myokardinfarkt «alte Zacken neu betrachtet» 17.03.2017 jo@j-osterwalder.ch joseph.osterwalder@kssg.ch 1 Warum wichtig? Hochrisikobereich ACS verkannt Mortalität 25 50% [f (Alter)]
schlestbilder.de EKG beim Myokardinfarkt «alte Zacken neu betrachtet» 17.03.2017 jo@j-osterwalder.ch joseph.osterwalder@kssg.ch 1 Warum wichtig? Hochrisikobereich ACS verkannt Mortalität 25 50% [f (Alter)]
Synkope? Keine Synkope Synkope TLOC nicht synkopal. - TLOC, seltene Ursachen (siehe Tabelle 4) einmalig oder selten. - Psychogener TLOC
 Leitfaden Synkope Seite von 5 Patient mit vermuteter transienter Bewusstlosigkeit Synkope? (Anamnese!) Keine Synkope Synkope TLOC nicht synkopal Angemessenes Handeln Initiale Synkopen-Evaluation (Anamnese
Leitfaden Synkope Seite von 5 Patient mit vermuteter transienter Bewusstlosigkeit Synkope? (Anamnese!) Keine Synkope Synkope TLOC nicht synkopal Angemessenes Handeln Initiale Synkopen-Evaluation (Anamnese
Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View,
 Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View, 05.11.2016 Prof. Dr. Gunnar Lund, Klinik und Poliklinik für diagnostische und interventionelle Radiologie, Universitätskrankenhaus
Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View, 05.11.2016 Prof. Dr. Gunnar Lund, Klinik und Poliklinik für diagnostische und interventionelle Radiologie, Universitätskrankenhaus
Hilfe SRAdoc /SRA24 Report. Der SRAdoc /SRA24 Report setzt sich aus folgenden Bereichen zusammen:
 Hilfe SRAdoc /SRA24 Report Der SRAdoc /SRA24 Report setzt sich aus folgenden Bereichen zusammen: 1. Adresse - kann über den persönlichen Bereich der SRA Plattform geändert werden. 2. Datums-Informationen
Hilfe SRAdoc /SRA24 Report Der SRAdoc /SRA24 Report setzt sich aus folgenden Bereichen zusammen: 1. Adresse - kann über den persönlichen Bereich der SRA Plattform geändert werden. 2. Datums-Informationen
Stolperfalle EKG. Mischa Kühne
 Stolperfalle EKG Mischa Kühne Zacken nach oben Zacken nach unten Keine Zacken Gerade erst passiert Schon länger da Alles OK! Internisten rufen! Anästhesisten rufen! Totenschein 1. ST-Hebungen Versus Frührepolarisation
Stolperfalle EKG Mischa Kühne Zacken nach oben Zacken nach unten Keine Zacken Gerade erst passiert Schon länger da Alles OK! Internisten rufen! Anästhesisten rufen! Totenschein 1. ST-Hebungen Versus Frührepolarisation
Erratum Harrisons Kardiologie (Hrsg. Martin Möckel, ISBN )
 ABW Wissenschaftsverlag GmbH Kurfürstendamm 57 D-10707 Berlin Telefon +49 30 308 316-0 Fax +49 30 308 316-79 zentrale@abw-verlag.de www.abw-verlag.de Erratum Harrisons Kardiologie (Hrsg. Martin Möckel,
ABW Wissenschaftsverlag GmbH Kurfürstendamm 57 D-10707 Berlin Telefon +49 30 308 316-0 Fax +49 30 308 316-79 zentrale@abw-verlag.de www.abw-verlag.de Erratum Harrisons Kardiologie (Hrsg. Martin Möckel,
Elektrokardiographie III. Gliederung. Herzfrequenz
 Elektrokardiographie III Das pathologische EKG 1 Gliederung 1. Störungen der Herzfrequenz 2. Störungen des Herzrhythmus 3. Störungen entlang des Reizleitungssystems 4. Störungen / Veränderungen der Herzwände
Elektrokardiographie III Das pathologische EKG 1 Gliederung 1. Störungen der Herzfrequenz 2. Störungen des Herzrhythmus 3. Störungen entlang des Reizleitungssystems 4. Störungen / Veränderungen der Herzwände
DEUTSCHE RÖNTGENGESELLSCHAFT
 Presseinformation zum 95. Deutschen Röntgenkongress / 7. Gemeinsamen Kongress der DRG und ÖRG, 28.05.-31.05.2014 im CCH Hamburg Die MRT sorgt für Klarheit bei unklaren Brustschmerzen Nicht bei allen Patienten
Presseinformation zum 95. Deutschen Röntgenkongress / 7. Gemeinsamen Kongress der DRG und ÖRG, 28.05.-31.05.2014 im CCH Hamburg Die MRT sorgt für Klarheit bei unklaren Brustschmerzen Nicht bei allen Patienten
Das Notfall-EKG. Dr. med. Alexander Pott
 23. Kardiologisches Seminar Süd 17./18.3.2016 Ulm/Neu-Ulm Das Notfall-EKG Dr. med. Alexander Pott Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie Angiologie Pneumologie Internistische
23. Kardiologisches Seminar Süd 17./18.3.2016 Ulm/Neu-Ulm Das Notfall-EKG Dr. med. Alexander Pott Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie Angiologie Pneumologie Internistische
Aufgabe III: Grundlagen der Elektrokardiographie
 Aufgabe III: Grundlagen der Elektrokardiographie 1. Aufgabenstellung In diesem Versuch sollen Sie sich mit den Grundlagen der Elektrokardiographie vertraut machen. Dazu werden sowohl EKGAufzeichnungen
Aufgabe III: Grundlagen der Elektrokardiographie 1. Aufgabenstellung In diesem Versuch sollen Sie sich mit den Grundlagen der Elektrokardiographie vertraut machen. Dazu werden sowohl EKGAufzeichnungen
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN
 MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
Grundlagen der EKG- Auswertung
 Grundlagen der EKG- Auswertung bvmd Bundeskongress Ziel der heutigen Übung(en) 1 Ziel der heutigen Übung(en) Was dürfen Sie erwarten? Vorbemerkungen Exkurs Physiologie Dipol, Vektor etc. Erregungsleitung
Grundlagen der EKG- Auswertung bvmd Bundeskongress Ziel der heutigen Übung(en) 1 Ziel der heutigen Übung(en) Was dürfen Sie erwarten? Vorbemerkungen Exkurs Physiologie Dipol, Vektor etc. Erregungsleitung
K.E. VON OLSHAUSEN. EKG-Information. Vom Anfänger zum Profi
 K.E. VON OLSHAUSEN EKG-Information Vom Anfänger zum Profi 1 Grundlagen 1 Morphologische EKG-Interpretation 1 Klinische Syndrome 1 Rhythmusstörungen 1 Schrittmacher- und ICD-EKG 1 Tipps und Tricks Mit 60
K.E. VON OLSHAUSEN EKG-Information Vom Anfänger zum Profi 1 Grundlagen 1 Morphologische EKG-Interpretation 1 Klinische Syndrome 1 Rhythmusstörungen 1 Schrittmacher- und ICD-EKG 1 Tipps und Tricks Mit 60
Symposium des HerzZentrum Saar
 Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 1 EKG Grundlagen Ruhe - EKG Langzeit - EKG Belastungs - EKG Susanne Herrmann Internistische
Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 1 EKG Grundlagen Ruhe - EKG Langzeit - EKG Belastungs - EKG Susanne Herrmann Internistische
Vorteile. Elektrokardiographie I. Einführung. Elektrophysiologische Grundlagen
 Vorteile Elektrokardiographie I Grundlagen schmerzfrei nichtinvasiv schnell, unkompliziert in der Handhabung sehr aussagefähig Anschaffungs und!unterhaltungskosten verhältnismäßig günstig 1 3 Einführung
Vorteile Elektrokardiographie I Grundlagen schmerzfrei nichtinvasiv schnell, unkompliziert in der Handhabung sehr aussagefähig Anschaffungs und!unterhaltungskosten verhältnismäßig günstig 1 3 Einführung
The propagation path of cardiac excitation in LBBB and RBBB
 The propagation path of cardiac excitation in LBBB and RBBB Wolfgang Herzberg 25.8.2016 Zunächst müssen für das Verständnis der folgenden Ausführungen Definitionen benutzter Bezeichnungen vorangestellt
The propagation path of cardiac excitation in LBBB and RBBB Wolfgang Herzberg 25.8.2016 Zunächst müssen für das Verständnis der folgenden Ausführungen Definitionen benutzter Bezeichnungen vorangestellt
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz
 Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
EKG-Kurs für Isabel. Bearbeitet von Hans-Joachim Trappe, Hans-Peter Schuster
 EKG-Kurs für Isabel Bearbeitet von Hans-Joachim Trappe, Hans-Peter Schuster 7., überarbeitete Auflage. 2017. Buch. 336 S. Inkl. Online-Version in der eref, EKG-Lineal und Online- Lernprogramm mit 150 EKGs.
EKG-Kurs für Isabel Bearbeitet von Hans-Joachim Trappe, Hans-Peter Schuster 7., überarbeitete Auflage. 2017. Buch. 336 S. Inkl. Online-Version in der eref, EKG-Lineal und Online- Lernprogramm mit 150 EKGs.
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat
 Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Meiner lieben Frau und meinen Kindern Chaeyoung und Chaehan gewidmet.
 Meiner lieben Frau und meinen Kindern Chaeyoung und Chaehan gewidmet. Praktische EKG Deutung Einführung in die Elektrokardiografie Cook-Sup So 4., vollständig überarbeitete und erweiterte Auflage 196 Abbildungen
Meiner lieben Frau und meinen Kindern Chaeyoung und Chaehan gewidmet. Praktische EKG Deutung Einführung in die Elektrokardiografie Cook-Sup So 4., vollständig überarbeitete und erweiterte Auflage 196 Abbildungen
fast pathway 86 slow pathway 86 AV-Reentry-Tachykardie. Siehe AV-Knoten-(Reentry-)Tachykardie
 Sachverzeichnis A AAI-Schrittmacher 105 Stimulation 215, 263 Aberranz. Siehe Leitungsabberanz Ableitung bipolare 4 Brustwand- 4 Extremitäten- 4 unipolare 4 Acquired long QT-syndrome. Siehe QT-Syndrom,
Sachverzeichnis A AAI-Schrittmacher 105 Stimulation 215, 263 Aberranz. Siehe Leitungsabberanz Ableitung bipolare 4 Brustwand- 4 Extremitäten- 4 unipolare 4 Acquired long QT-syndrome. Siehe QT-Syndrom,
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof
 Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Qualitätssicherung bei Fallpauschalen und Sonderentgelten. Basisstatistik
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Basisstatistik ----------- Basisdaten ------------------------------------------------------------------------- Angaben über Krankenhäuser und
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Basisstatistik ----------- Basisdaten ------------------------------------------------------------------------- Angaben über Krankenhäuser und
Elektrokardiographie
 Klini ktaschenbücher Gerhard Schley Elektrokardiographie Eine Einführung Mit 116 zum Teil farbigen Abbildungen und 22 Tabellen Springer-Verlag Berlin Heidelberg NewYork Tokyo Proressor Dr. Gerhard Schley
Klini ktaschenbücher Gerhard Schley Elektrokardiographie Eine Einführung Mit 116 zum Teil farbigen Abbildungen und 22 Tabellen Springer-Verlag Berlin Heidelberg NewYork Tokyo Proressor Dr. Gerhard Schley
EKG-Beispiele zur Deutung
 EKG-Beispiele zur Deutung Auf den darauffolgenden Seiten folgt eine Reihe von EKG-Beispielen. In den Beispielen findet man 1 sec als Zeit eingetragen. Besprechungen jeweils auf der Ruckseite. 59 Beispiel1
EKG-Beispiele zur Deutung Auf den darauffolgenden Seiten folgt eine Reihe von EKG-Beispielen. In den Beispielen findet man 1 sec als Zeit eingetragen. Besprechungen jeweils auf der Ruckseite. 59 Beispiel1
UNIVERSITÄT LEIPZIG H E R Z Z E N T R U M. EKG-Diagnostik Worauf muss man achten wenn man kein Experte ist?
 UNIVERSITÄT LEIPZIG H E R Z Z E N T R U M EKG-Diagnostik Worauf muss man achten wenn man kein Experte ist? 16. Leipzig Probstheidaer Notfalltag Samstag, 15. Oktober 2011 EKG-LIGHTfädchen Zacken nach oben
UNIVERSITÄT LEIPZIG H E R Z Z E N T R U M EKG-Diagnostik Worauf muss man achten wenn man kein Experte ist? 16. Leipzig Probstheidaer Notfalltag Samstag, 15. Oktober 2011 EKG-LIGHTfädchen Zacken nach oben
Koronare Herzkrankheit. Perspektiven der Magnetresonanztomographie
 Koronare Herzkrankheit Perspektiven der Magnetresonanztomographie PD Dr. Joachim Lotz PD Dr. Gerd P. Meyer Institut für Radiologie Abt.Kardiologie und Angiologie 6. Innovationsgipfel MHH 20. November 2007
Koronare Herzkrankheit Perspektiven der Magnetresonanztomographie PD Dr. Joachim Lotz PD Dr. Gerd P. Meyer Institut für Radiologie Abt.Kardiologie und Angiologie 6. Innovationsgipfel MHH 20. November 2007
Atemnot Herzinsuffizienz oder ACS?
 Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Das Elektrokardiogramm
 Das Elektrokardiogramm Leitfaden für Ausbildung und Praxis Rainer Klinge 10., aktualisierte und erweiterte Auflage 486 Abbildungen 4 Übungs-EKGs in Originalgröße 47 Tabellen 130 Merkkästen Georg Thieme
Das Elektrokardiogramm Leitfaden für Ausbildung und Praxis Rainer Klinge 10., aktualisierte und erweiterte Auflage 486 Abbildungen 4 Übungs-EKGs in Originalgröße 47 Tabellen 130 Merkkästen Georg Thieme
Jahresauswertung 2001 Modul 20/2: PTCA. Qualitätsmerkmale. Sachsen Gesamt. Qualitätssicherung bei Fallpauschalen und Sonderentgelten
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 20/2: Teiln. en in: Sachsen Auswertungsversion: 7. Mai 2002 Datensatzversionen 2001: 3.2 / 3.3 Datenbankstand: 16. Juni 2002 Druckdatum:
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 20/2: Teiln. en in: Sachsen Auswertungsversion: 7. Mai 2002 Datensatzversionen 2001: 3.2 / 3.3 Datenbankstand: 16. Juni 2002 Druckdatum:
Elektrokardiographie
 Elektrokardiographie Inhaltsverzeichnis Allgemeines EKG Entstehung Reizweiterleitung Natrium Kalium Pumpe Die EKG Kurve Ableitungen Ruhe EKG bei der Ergometrie Belastung EKG bei der Ergometrie Quellen
Elektrokardiographie Inhaltsverzeichnis Allgemeines EKG Entstehung Reizweiterleitung Natrium Kalium Pumpe Die EKG Kurve Ableitungen Ruhe EKG bei der Ergometrie Belastung EKG bei der Ergometrie Quellen
Qualitätssicherung bei Fallpauschalen und Sonderentgelten. Qualitätsmerkmale (Krankenhausvergleich)
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Qualitätsmerkmale (Krankenhausvergleich) Qualitätsmerkmal (1): Indikation zur Koronarangiographie/PTCA Qualitätsziel: Oft eine angemessene Indikationsstellung
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Qualitätsmerkmale (Krankenhausvergleich) Qualitätsmerkmal (1): Indikation zur Koronarangiographie/PTCA Qualitätsziel: Oft eine angemessene Indikationsstellung
Facharztprüfung Innere Medizin
 unversum InnereMedizin 4/2009 Österreichische Gesellschaft für Innere Medizin Vorbereitung zur Facharztprüfung Innere Medizin OA Dr. Miklos Rohla Das EKG beim akuten ST-Hebungs-Infarkt (STEMI) OA Dr. Franz
unversum InnereMedizin 4/2009 Österreichische Gesellschaft für Innere Medizin Vorbereitung zur Facharztprüfung Innere Medizin OA Dr. Miklos Rohla Das EKG beim akuten ST-Hebungs-Infarkt (STEMI) OA Dr. Franz
update Belastungs-EKG
 update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
Konsequenz: Die Stimulationsfrequenz ist nachts unterhalb der unteren Schrittmacherfrequenz.
 8.8 Durch Zusatzfunktionen vorgetäuschte Schrittmacher-Fehlfunktionen im EKG 8 Konsequenz: Die Stimulationsfrequenz ist nachts unterhalb der unteren Schrittmacherfrequenz. Automatischer Moduswechsel (
8.8 Durch Zusatzfunktionen vorgetäuschte Schrittmacher-Fehlfunktionen im EKG 8 Konsequenz: Die Stimulationsfrequenz ist nachts unterhalb der unteren Schrittmacherfrequenz. Automatischer Moduswechsel (
EKG BEI AKUTEM KORONARSYNDROM
 EKG BEI AKUTEM KORONARSYNDROM P. Siostrzonek KH Barmherzige Schwestern Linz EKG-ABLAUF bei ACS Akut Intermediär Intermediär Intermediär Chronisch 1. EKG BEI STEMI INFARKTLOKALISATION IM EKG Infarktlokalisation
EKG BEI AKUTEM KORONARSYNDROM P. Siostrzonek KH Barmherzige Schwestern Linz EKG-ABLAUF bei ACS Akut Intermediär Intermediär Intermediär Chronisch 1. EKG BEI STEMI INFARKTLOKALISATION IM EKG Infarktlokalisation
