Leitsymptom: Synkope. Frank Bode. 2 Pathophysiologie. 1 Definition. 2.1 Reflexsynkopen
|
|
|
- Nicolas Kerner
- vor 5 Jahren
- Abrufe
Transkript
1 Leitsymptom: Synkope Frank Bode 1 Definition Als Synkope wird der vorübergehende Bewusstseinsverlust durch eine transiente globale Minderperfusion des Gehirns bezeichnet. Er ist charakterisiert durch schnelles Eintreten, kurze Dauer (i. d. R. bis zu 20 s) und spontane, vollständige Erholung. Prodromi wie Übelkeit, Schwitzen, Schwindelgefühl oder Sehstörungen können auftreten. Nach Beendigung sind Orientierung und adäquates Verhalten unmittelbar wieder vorhanden. Eine retrograde Amnesie ist unüblich. Die Synkope grenzt sich damit ab von anderen Formen des Bewusstseinsverlustes wie z. B. Epilepsie, vertebrobasilärer TIA/Apoplex, Intoxikationen oder metabolischen Störungen (Hypoglykämie, Hypoxie, Hyperventilation), die nicht mit einer globalen zerebralen Ischämie einhergehen. Auch bei Kataplexie, Drop Attacks oder psychogenen Störungen ( psychogene Pseudosynkope ) liegt kein Verlust des Bewusstseins im Sinne einer Synkope vor. Als Präsynkope werden Symptome bezeichnet, die den Prodromi einer Synkope entsprechen, der vollständige Bewusstseinsverlust bleibt hier jedoch aus. F. Bode (*) Sana Klinikum Oldenburg in Holstein, Oldenburg in Holstein, Deutschland frank.bode@sana.de 2 Pathophysiologie Ursache einer Synkope ist ein Blutdruckabfall mit Verminderung der globalen Hirndurchblutung. Eine Stagnation des zerebralen Blutflusses für 6 8 s kann zum vollständigen Bewusstseinsverlust führen, ebenso ein Abfall des systolischen Blutdrucks unter 60 mmhg. Der systemische Blutdruck wird bestimmt durch den kardialen Auswurf einerseits und den peripheren vaskulären Gesamtwiderstand andererseits. Der Abfall eines Parameters kann eine Synkope bedingen oder die kombinierte Verringerung beider Parameter. Aufgrund unterschiedlicher Pathomechanismen werden Synkopen in drei übergeordnete Gruppen eingeteilt: Reflexsynkopen, orthostatische Hypotension und kardiale (kardiovaskuläre) Synkopen (Tab. 1). 2.1 Reflexsynkopen Reflexsynkopen werden durch das autonome Nervensystem über sympathische und parasympathische Efferenzen vermittelt und sind durch eine unangemessene Reaktion auf einen Auslöser gekennzeichnet, was zu einer Vasodilatation und/ oder Bradykardie führt. Eine Reaktion vom vasodepressorischen Typ liegt vor, wenn durch Verlust des vasokonstriktorischen Tonus eine Hypotonie entsteht. Als Reaktion vom kardioinhibitorischen Typ wird das Auftreten einer Bradykardie oder # Springer-Verlag GmbH Deutschland 2017 H. Lehnert et al. (Hrsg.), DGIM Innere Medizin, Springer Reference Medizin, DOI / _
2 2 F. Bode Tab. 1 Klassifikation der Synkopen. (Modifiziert nach: Moya et al. 2009) Klassifikation Pathophysiologie Reflexsynkope (nerval vermittelt) Orthostatische Hypotonie Kardiale (kardiovaskuläre) Synkope Vasovagal (emotionaler Stress: Angst, Schmerz, Phobie) Situativ (Husten, Miktion, Defäkation, nach Belastung, postprandial, viszeraler Schmerz) Karotissinussynkope Atypische Formen (ohne erkennbare Trigger) Primäres autonomes Versagen (Systematrophie, M. Parkinson) Sekundäre autonome Dysfunktion (Diabetes mellitus, Systematrophie) Medikamenteninduziert (Alkohol, vasoaktive Substanzen, Antihypertensiva, Diuretika, Antidepressiva) Volumenmangel (Erbrechen, Diarrhö, Blutung) Bradykardie: Sinusknotensyndrom, AV-Blockierung, Schrittmacherdysfunktion Tachykardie: ventrikulär (strukturelle Herzerkrankung, Ionenkanaldefekt), supraventrikulär Medikamentös induzierte Bradykardie oder Tachykardie (QT-Verlängerung) Kardiale strukturelle Erkrankung: akuter Myokardinfarkt/ Ischämie, Kardiomyopathie (dilatativ, hypertroph), Vitien (Aortenstenose), Myxom, Perikardtamponade Lungenembolie, pulmonale Hypertonie, Aortendissektion einer Asystolie bezeichnet. Oft kommt es durch die Wirkung beider Mechanismen zu einer Reaktion vom gemischten Typ. In Abhängigkeit vom Auslöser werden Reflexsynkopen weiter untergliedert. Vasovagale Synkopen werden durch emotionalen Stress oder längere orthostatische Belastung getriggert. Oft kündigen sie sich durch Prodromi wie Schwitzen, Blässe oder Übelkeit an. Eine akute emotionale Belastung kann durch Schreck, Angst oder Bedrohung eintreten. Die häufigste Form der vasovagalen Synkope ist die neurokardiogene Synkope. Sie tritt im Stehen auf, wenn die Anpassung an die Orthostase nach mehreren Minuten bis zu einer Stunde aufgehoben wird. Nach einer überschießenden Sympathikuserregung mit Hyperkontraktilität eines volumengeminderten Ventrikels kommt es zu einer überschießenden inhibitorischen Gegenregulation mit Reduktion des kardialen und peripheren Sympathikotonus. Begünstigend wirken überwärmte Räume, geringe Flüssigkeitsaufnahme und Infekte. Auch nach Beendigung einer körperlichen Anstrengung können vasovagale Synkopen als Ausdruck einer autonomen Fehlfunktion auftreten. Situative Synkopen sind durch ihr Auftreten in bestimmten Auslösesituationen gekennzeichnet. Zur Triggerung einer vagalen Reaktion können Miktion, Defäkation, Schlucken, Husten sowie ein postprandialer Zustand führen. Aufgrund der gut eruierbaren Auslösesituation sind situative Synkopen leicht abzuklären. Karotissinussynkopen im Rahmen eines hypersensitiven Karotissinus sind selten und werden durch mechanische Reizung der Karotisbarorezeptoren vermittelt. Auslösend wirken Kopfdrehung, beengende Hemdkragen oder Rasur. Nur bei derartigem spontanen Auftreten sollte die Diagnose einer Karotissinussynkope gestellt werden und nicht isoliert auf der Basis eines pathologischen Karotisdruckversuchs. Als atypische Synkopen werden Reflexsynkopen ohne eruierbaren Auslöser bezeichnet. Die Diagnose basiert auf dem Ausschluss anderer Synkopenursachen, der Abwesenheit struktureller Herzerkrankungen und der Symptomreproduktion mittels Kipptischuntersuchung. 2.2 Orthostatische Synkopen Orthostatische Hypotonie ist durch einen abnormen Abfall des systolischen Blutdrucks bei Lagewechsel ins Stehen definiert. Im Gegensatz zur Reflexsynkope ist die sympathische Efferenz im Rahmen einer autonomen Dysfunktion chronisch
3 Leitsymptom: Synkope 3 beeinträchtigt, was zu insuffizienter reaktiver Vasokonstriktion führt. Die Synkope tritt unmittelbar nach Lagewechsel auf und unterscheidet sich damit auch klinisch von der vasovagalen Reflexsynkope, die durch eine orthostatische Intoleranz nach längerem Stehen gekennzeichnet ist. Prädisponierend für eine orthostatische Hypotonie sind Erkrankungen mit autonomer Dysfunktion (primär, sekundär), eine medikamentös induzierte Hypotonie durch Behandlung mit vasoaktiven Substanzen oder Diuretika sowie ein Volumenmangel. 2.3 Kardiale (kardiovaskuläre) Synkopen Arrhythmien sind die häufigste kardiale Synkopenursache. Sie erzeugen eine kritische Reduktion des kardialen Auswurfs mit konsekutiver Einschränkung des zerebralen Blutflusses. Das Ausmaß der hämodynamischen Kompromittierung ist abhängig von Herzfrequenz, Art der Arrhythmie (supraventrikulär oder ventrikulär), linksventrikulärer Pumpfunktion und vaskulärer Kompensationsmöglichkeit. Bradykarde Herzrhythmusstörungen können durch sinu-atriale Blockierungen bzw. Sinusarrest bei fehlendem Ersatzrhythmus zu symptomatischen Pausen führen (Sick-Sinus-Syndrom). Im Rahmen einer Sinusknotenerkrankung kann es auch bei Beendigung eines intermittierenden Vorhofflimmerns zu relevanten präautomatischen Pausen kommen (Bradykardie-Tachykardie-Syndrom). Höhergradige AV-Blockierungen (AV-Block II. Grades Typ Mobitz II, AV-Block III. Grades) weisen klar auf eine rhythmogene Synkopenursache hin. Das Einsetzen infranodaler Ersatzrhythmen ist unsicher, ihre Frequenz ist oft sehr bradykard. Zudem begünstigt eine Bradykardie das Auftreten ventrikulärer Tachyarrhythmien bei Vorliegen struktureller Herzerkrankungen oder QT-Verlängerung. Das Einsetzen tachykarder Herzrhythmusstörungen kann über ein vermindertes Schlagvolumen zu (prä)synkopalen Ereignissen führen, bevor vaskuläre Kompensationsmechanismen greifen und das volle Bewusstsein wiedererlangt wird. Das Auftreten ventrikulärer Tachyarrhythmien auf dem Boden einer eingeschränkten linksventrikulären Funktion kann zu einer stärkeren hämodynamischen Kompromittierung mit höherer Synkopenwahrscheinlichkeit führen als das Auftreten einer supraventrikulären Tachykardie bei zumeist fehlender struktureller Herzerkrankung. Vor allem bei der rhythmogenen Synkope ist die Medikamentenanamnese sehr wichtig. Substanzen wie z. B. Betablocker oder Digitalis können im Rahmen einer Überdosierung oder durch Wirkungspotenzierung Bradykardien provozieren. Substanzen mit repolarisationsverlängernder Wirkung wie z. B. Antiarrhythmika, aber auch einige Neuroleptika, Antidepressiva und Antibiotika können insbesondere in Kombination eingesetzt ein langes QT-Syndrom mit polymorphen Ventrikelarrhythmien provozieren. Strukturelle Herzerkrankungen können die kardiale Kapazität einschränken, den kardialen Auswurf bedarfsgerecht zu erhöhen. Im Rahmen einer Aortenstenose oder hypertroph obstruktiven Kardiomyopathie können belastungsinduzierte Synkopen hämodynamisch über eine Obstruktion des linksventrikulären Ausflusstraktes oder durch ventrikuläre Tachyarrhythmien erklärt sein. Obstruierend für den kardiopulmonalen Blutfluss können auch atriale Myxome oder eine Thrombeneinschwemmung bei akuter Lungenembolie wirken. Synkopenverursachende ventrikuläre Tachyarrhythmien treten überwiegend bei ischämischer Herzerkrankung im Rahmen eines akuten Herzinfarktes oder bei Vorliegen einer chronischen Infarktnarbe auf, gehäuft auch bei dilatativer Kardiomyopathie. 3 Epidemiologie Synkopen kommen in der Allgemeinbevölkerung nicht selten vor. Überwiegend führen sie zu keiner Inanspruchnahme medizinischer Hilfe. Reflexsynkopen stellen die häufigste Ätiologie dar. Vasovagale Synkopen treten besonders bei jungen Menschen mit einem Gipfel zwischen dem 10. und 30. Lebensjahr auf, oft als isolierte Episode und bei Frauen etwas häufiger als bei Männern. In höherem Lebensalter kommt es zu einem erneuten Inzidenzanstieg von Synkopen. Diese sind dann
4 4 F. Bode öfter assoziiert mit kardiovaskulären Erkrankungen, der insgesamt zweithäufigsten Synkopenursache, sowie mit neurologischen Störungen. Auch zeigen sich vermehrt orthostatische und postprandiale Hypotension als Ausdruck einer autonomen Dysfunktion. Synkopen infolge orthostatischer Hypotonie sind bis zum mittleren Lebensalter selten und treten insbesondere bei sehr alten Patienten auf. 4 Klinik Vasovagale Reflexsynkopen kündigen sich oft prodromal an. Schwächegefühl, Benommenheit, kalter Schweißausbruch, Übelkeit oder Sehstörungen können über wenige Sekunden bis zu Minuten auftreten. Dadurch ergibt sich die Möglichkeit zu einem Vermeidungsverhalten, indem sich der Betroffene hinlegt und somit sturzbedingte Verletzungen oder sogar den Synkopeneintritt verhindert. Situative Reflexsynkopen, z. B. nach Miktion bei einem nächtlichen Toilettengang, sind anamnestisch leicht einzuordnen. Auch die orthostatische Hypotonie ist durch den Zusammenhang mit einem Lagewechsel bereits anamnestisch fassbar. Rhythmogene Synkopen treten typischerweise plötzlich ohne Prodromalphase ein. Der Bewusstseinsverlust erfolgt positionsunabhängig aus Ruhe oder Belastung. Während des kurzen Bewusstseins- und Tonusverlusts sind asymmetrische krampfartige Entäußerungen infolge zerebraler Hypoxie möglich. Anschließend kommt es zur raschen Wiedererlangung des vollen Bewusstseins ohne retrograde Amnesie. 5 Diagnostik Ziel der Diagnostik ist einerseits die genaue Ursachenfindung, um die Einleitung einer spezifischen Therapie zu ermöglichen. Andererseits dient die Diagnostik der Identifikation des Risikos, das für den Patienten aufgrund einer ggf. zugrunde liegenden Erkrankung besteht und somit das unmittelbar synkopenassoziierte Risiko (Verletzung) übersteigen kann. 5.1 Initiale Abklärung Die initiale Abklärung eines Patienten mit vorübergehendem Bewusstseinsverlust basiert auf einer gründlichen Anamneseerhebung, der körperlichen Untersuchung einschließlich Blutdruckmessung bei Orthostase sowie dem Elektrokardiogramm. Dabei sollen drei wesentlich Fragen beantwortet werden: 1. Handelt es sich bei der Bewusstseinsstörung um eine synkopale Episode? Ein kompletter, vorübergehender Bewusstseinsverlust mit raschem Beginn und kurzer Dauer, der mit Verlust des Haltetonus und kompletter Spontanerholung einhergeht, spricht für eine Synkope. Sind diese Charakteristika nicht erfüllt, müssen andere Ursachen einer Bewusstseinsstörung ausgeschlossen werden, bevor eine weitere Evaluation hinsichtlich einer Synkope erfolgt. 2. Lässt sich die Synkope ätiologisch zuordnen? Bis zu 50 % der Synkopenursachen werden im Rahmen der initialen Abklärung erfasst. Damit ist die initiale Abklärung das effizienteste Diagnostikum im Rahmen der Synkopenabklärung. Wichtige Fragen zur Anamnese sind in Tab. 2 aufgelistet. Tab. 3 stellt diagnostische Befunde dar, die eine Diagnose bereits aufgrund der Befunde der initialen Abklärung ermöglichen. Befunde, die nach der initialen Abklärung keine definitive Diagnose ermöglichen, aber eine Ätiologie vermuten lassen, sind ebenfalls in Tab. 3 wiedergegeben. 3. Gibt es eine Hochrisikokonstellation für kardiovaskuläre Ereignisse oder Tod? Bleibt die Ursache einer Synkope nach initialer Abklärung unklar, muss eine Risikostratifizierung erfolgen. Kriterien, die für ein hohes Risiko sprechen, sind in Tab. 4 aufgeführt. Ihr Vorliegen erfordert eine intensive Abklärung bzw. eine umgehende stationäre Aufnahme. Im Falle einzel-
5 Leitsymptom: Synkope 5 Tab. 2 Fragen zur Synkopenanamnese Anamnese Vor der Episode Körperposition: aufrecht, sitzend, liegend Aktivität: Ruhe, Lagewechsel, Belastung, Miktion, Defäkation, Husten, Schlucken Disposition: langes Stehen, überwärmter Ort, postprandialer Zustand, Furcht, Schmerz, Halsbewegung Episodenbeginn Übelkeit, Erbrechen, abdominelles Unwohlsein, Kälte-/Hitzegefühl, Aura, Sehstörung, Palpitation Während der Fall oder Hinsinken, Blässe, Episode Zyanose, Dauer der Bewusstlosigkeit, Atemmuster, Bewegungen (Beginn vor/nach Sturz, Dauer, tonisch, klonisch, Automatismen), Zungenbiss Ende der Episode Hintergrund Übelkeit, Erbrechen, Kälte-/ Hitzegefühl, Verwirrtheit, Palpitation, Muskelschmerzen, Thoraxschmerz, Verletzung, Harn-/ Stuhlabgang Bisherige Synkopen, bekannte Herzerkrankung, neurologische Erkrankung (Epilepsie, M. Parkinson), Familienanamnese für plötzlichen Herztod, Diabetes, Medikation (Antihypertensiva, Antiarrhythmika, Diuretika, Antidepressiva, QT-verlängernde Medikamente), Alkohol ner oder seltener Synkopen ohne Risikokriterien ist keine weitere Abklärung erforderlich. 5.2 Karotissinusmassage Eine Massage im Bereich der Karotisbifurkation führt zu einer reflektorischen Absenkung von Herzfrequenz und Blutdruck. Diese Reaktion kann übersteigert auftreten. Eine resultierende ventrikuläre Pause >3 s und/oder ein systolischer Blutdruckabfall >50 mmhg definiert einen hypersensitiven Karotissinus. Ein hypersensitiver Karotissinus ist jedoch ein häufiger Befund gerade bei älteren Männern und darf nicht überbewertet werden. Die Diagnose eines Karotissinussyndroms verlangt hierüber hinausgehend die Reproduktion der Synkope durch 10-sekündige, unilaterale Massage im Liegen und im Stehen. Dies erfolgt während kontinuierlichem EKG- Monitoring und wiederholter, idealerweise kontinuierlicher plethysmographischer Blutdruckmessung, um eine Dokumentation der kardioinhibitorischen und der vasodepressorischen Komponente zu ermöglichen. Wichtig ist diese Erfassung für die eventuelle Entscheidung zu einer Schrittmachertherapie bei kardioinhibitorischer Reaktion. Eine Karotisdruckmassage sollte bei Patienten ab dem 40. Lebensjahr erwogen werden, insbesondere wenn anamnestische Hinweise wie eine Provokation der Synkope durch Kopfdrehung oder Rasieren vorliegen. Während der ersten 3 Monate nach TIA oder Apoplex sowie bei Karotisströmungsgeräusch ist die Karotissinusmassage ohne vorausgehende Doppleruntersuchung kontraindiziert. 5.3 Schellong-Test Wenn eine Synkope nach dem Aufrichten in die Stehendposition aufgetreten ist und eine orthostatische Hypotonie im Rahmen der initialen Diagnostik vermutet wird, ist die Blutdruckmessung im Liegen und während 3 Minuten Stehen angezeigt. Eine wiederholte Manschettenmessung nach Riva Rocci kann ggf. durch eine kontinuierliche, nicht invasive Blutdruckmessung optimiert werden. Der Schellong-Test ist diagnostisch bei symptomatischem Abfall des systolischen Blutdrucks 20 mmhg oder des diastolischen Blutdrucks 10 mmhg oder einem systolischen Blutdruckabfall auf unter 90 mmhg. Bei fehlender Symptomatik unter den genannten Blutdruckveränderungen sollte dennoch eine orthostatische Synkopengenese erwogen werden. 5.4 Kipptischuntersuchung Die Kipptischuntersuchung dient dem Nachweis eines vasovagalen Reflexes, der typischerweise im Zusammenhang mit längerem Stehen eine Synkope auslösen kann. Unter Immobilisation und Verminderung des venösen Rückstroms während Orthostase triggert eine plötzliche Verminderung der Sympathikusaktivität mit vagaler Über-
6 6 F. Bode Tab. 3 Diagnose der Synkopenursache nach initialer Diagnostik. (Modifiziert nach: Moya et al. 2009) Synkope Ursache Reflexsynkope Kann diagnostiziert werden bei Auftreten bei emotionalem Stress (vgl. Tab. 1) und typischen Prodromi Auftreten bei situativen Triggern (vgl. Tab. 1) Kann vermutet werden bei Fehlender Herzerkrankung, längerer Synkopenanamnese, Auftreten nach unvorhergesehenen unangenehmen Körperwahrnehmungen, langem Stehen, Aufenthalt an überwärmten Orten, einhergehender Übelkeit oder Erbrechen, Zusammenhang mit Mahlzeiten, Kopfrotation oder Karotissinuskompression, Belastungsende Orthostatische Synkope Kann diagnostiziert werden bei Auftreten nach Aufstehen mit einhergehender Dokumentation der orthostatischen Hypotonie Kardiale Synkope Kann vermutet werden bei Kann diagnostiziert werden bei Kann vermutet werden bei Beginn einer antihypertensiven Therapie oder Dosissteigerung vasoaktiver Medikation, Volumendepletion, Aufstehen nach Anstrengung, autonomer Neuropathie oder M. Parkinson Sinusbradykardie <40/min im Wachzustand oder wiederholte SA-Blockierung/Sinuspausen 3s AV-Blockierung II. Grades vom Typ Mobitz II oder III Alternierendem Links- und Rechtsschenkelblock Ventrikulärer Tachykardie oder schneller supraventrikulärer Tachykardie Nicht anhaltenden polymorphen Tachykardien bei langem oder kurzem QT-Intervall Pausen bei Schrittmacher-/ICD-Dysfunktion Zeichen akuter myokardialer Ischämie im EKG Struktureller Herzerkrankung, familiäre Anamnese einer Ionenkanalerkrankung oder unklarer plötzlicher Herztode, Synkope im Liegen oder unter Belastung, vorausgehende Palpitation Abnormem EKG: Infarkt-Q Asymptomatische Sinusbradykardie <50/min oder SA-Blockierung/ Sinuspausen 3 s ohne bradykardisierende Medikation AV-Blockierung II. Grades vom Typ Mobitz I (Wenckebach), bifaszikulärer Block, QRS 120 ms Präexzitation, langes oder kurzes QT-Intervall, Brugada-Syndrom (RSB-Muster mit ST-Erhöhung in V1 V3) aktivität einen Frequenz- und/oder Blutdruckabfall. Verschiedene Protokolle wurden zur Durchführung einer Kipptischuntersuchung vorgeschlagen. Empfehlungen beinhalten eine 4-stündige Nüchternphase, eine Stabilisierungsphase im Liegen von mindestens 5 Minuten bzw. von mindestens 20 Minuten nach Legen eines i.v. Zugangs. Der Neigungswinkel der nachfolgenden Kippung sollte Grad betragen. Nach Aufrichtung sollte eine passive Phase von minimal 20 Minuten bis maximal 45 Minuten ohne Medikation erfolgen. Bei negativem Ausfall kann nach 20 Minuten eine pharmakologische Provokation mittels niedrig dosiertem Isoproterenol i.v. oder Nitroglycerin s.l μg durchgeführt werden. Während nach Nitroglycerinapplikation keine schwerwiegenden Komplikationen berichtet wurden, konnten unter Isoproterenol vereinzelt ventrikuläre Arrhythmien bei Patienten mit struktureller Herzerkrankung beobachtet werden. Eine Notfallausrüstung sollte verfügbar sein. Die Kipptischuntersuchung ist jedoch ein sehr sicheres Verfahren. Endpunkt einer Kipptischuntersuchung ist die Provokation einer Synkope oder Präsynkope in Verbindung mit einer reflektorischen Bradykardie und/oder Hypotension. Die Reflexantwort wird klassifiziert als kardioinhibitorisch bei führender Bradykardie, als vasodepressiv bei führendem Blutdruckabfall oder als gemischte Antwort. Evtl. wird auch die untypische Form einer orthostatischen Hypotension mit protrahiert auftretender Blutdruckverminderung dokumentiert.
7 Leitsymptom: Synkope 7 Tab. 4 Kriterien eines hohen Risikos mit Notwendigkeit zur umgehenden weiteren Abklärung oder der Krankenhausaufnahme. (Modifiziert nach: Moya et al. 2009) Ursache Zeichen Schwere strukturelle Herzerkrankung Anhalt für rhythmogene Synkope Begleiterkrankungen Herzinsuffizienz, reduzierte linksventrikuläre Ejektionsfraktion, stattgehabter Myokardinfarkt Auftreten während Belastung oder aus dem Liegen, einhergehende Palpitation, familiäre Anamnese für plötzlichen Herztod, nicht anhaltende Kammertachykardie, bifaszikulärer Block, QRS-Dauer >120 ms, unangemessene Sinusbradykardie <50/min oder sinu-atriale Blockierung ohne bradykardisierende Medikation, Präexzitation, QT-Verlängerung oder -Verkürzung, RSB-Muster mit ST-Erhöhung in V1 V3 (Brugada-Syndrom) Anämie, Elektrolytentgleisung Eine Kipptischuntersuchung ist i. d. R. nicht erforderlich, wenn eine Reflexsynkope bereits anamnestisch diagnostiziert werden kann. Auch einzelne bzw. seltene Synkopen sind nicht regelhaft mittels Kipptischuntersuchung abzuklären. Ausnahmen bilden Synkopen mit Verletzungsfolge oder Synkopen bei Patienten mit Risikokonstellationen (z. B. Maschinenführer, Dachdecker, Pilot). Nach Ausschluss einer strukturellen Herzerkrankung ist die Provokation einer Synkope mittels Kipptischuntersuchung beweisend für das Vorliegen einer Reflexsynkope. Aufgrund einer eingeschränkten Reproduzierbarkeit schließt eine negative Kipptischuntersuchung eine Reflexsynkope jedoch nicht aus. Auch zur Therapiekontrolle kann eine Kipptischuntersuchung daher nicht herangezogen werden. Weiterhin hat die Art der Reflexantwort keine klare therapeutische Implikation. Zwar geht die kardioinhibitorische Antwort mit einer erhöhten Wahrscheinlichkeit für eine Asystolie unter Synkope einher, eine vasodepressive oder gemischte Antwort schließt eine Asystolie während spontaner Synkope jedoch nicht aus. Krampfartige Entäußerungen während positiver Kipptischuntersuchung können die Differenzierung von einer Epilepsie ermöglichen. Ein Bewusstseinsverlust bei Abwesenheit von Bradykardie oder Hypotension kann eine psychogene Pseudosynkope nachweisen. Neben der Diagnosesicherung bei vermuteter Reflexsynkope dient eine positive Kipptischuntersuchung insbesondere auch der Demonstration einer prinzipiell harmlosen Synkopenentstehung für den Patienten, dessen Verhaltensanpassung wesentlich für die Verhinderung zukünftiger Synkopen ist. 5.5 Elektrokardiografie und Monitoring Die Diagnose einer Synkope gelingt idealerweise durch elektrokardiographische Dokumentation einer Arrhythmie, die mit den klinischen Symptomen korreliert. Die Dokumentation asymptomatischer Arrhythmien kann zur Diagnosefindung beitragen, wenn komplette AV-Blockierungen, AV-Blockierungen Typ Mobitz II, ventrikuläre Tachykardien, schnelle supraventrikuläre Tachykardien oder längere Asystolien (>3 s außerhalb von Schlafphasen, ohne Vorliegen von Vorhofflimmern, ohne bradykardisierende Medikation) vorliegen. Andere asymptomatische Arrhythmien oder eine Sinusbradykardie ohne Bewusstseinsverlust können nicht als ursächlich für eine Synkope gewertet werden. Eine Arrhythmie kann als Synkopenursache ausgeschlossen werden, wenn eine Synkope während eines unauffälligen EKG- Monitorings auftritt. Ein EKG-Monitoring ist angezeigt bei Verdacht auf eine arrhythmogene Synkope gemäß Tab. 3. Eine Hospitalisierung ist bei Verdacht auf eine lebensbedrohliche Arrhythmie indiziert. Trotz eines ggf. niedrigen diagnostischen Nutzens des Monitorings über wenige Tage steht hier die Risikovermeidung unmittelbar nach stattgehabter Synkope im Vordergrund. Bei geringem Risiko ist die weiterführende EKG-Diagnostik in Abhängigkeit von der Häufigkeit der Synkopen zu wählen.
8 8 F. Bode 5.6 Langzeit-EKG Eine Holter-Aufzeichnung wird typischerweise über 24 oder 48 Stunden bis zu 7 Tagen durchgeführt. Mittels Patientenprotokoll können EKG- Symptom-Korrelationen untersucht werden, die die Diagnose einer rhythmogenen Synkope oder auch einer psychogenen Pseudosynkope ermöglichen. Der diagnostische Nutzen ist bei wöchentlich auftretenden Synkopen gegeben, bei seltenen Ereignissen eher gering. 5.7 Ereignisrekorder Externe Rekorder, die vom Patienten aufgelegt werden, sind zur Synkopendiagnostik nicht sinnvoll einsetzbar. Externe Loop-Rekorder, die über kutane Klebeelektroden ein kontinuierliches EKG aufzeichnen, können nach Patientenaktivierung das vorangegangene EKG speichern, ohne es zu überschreiben. Die elektrokardiographische Synkopendiagnostik kann hierdurch auf wenige Wochen ausgedehnt werden. Synkopen sollten sich daher zumindest monatlich ereignen. Ein interner Loop-Rekorder wird in Lokalanästhesie subkutan implantiert und kann sowohl patientenaktiviert als auch automatisch vorangegangene EKGs abspeichern, wenn präspezifizierte Pausen, Bradykardien oder Tachykardien auftreten. Die Batterielaufzeit beträgt etwa 3 Jahre. Interne Loop-Rekorder wurden typischerweise nach unerklärten Synkopen bei negativem Ergebnis einer kompletten diagnostischen Abklärung eingesetzt. In einem Drittel der Patienten konnte hierdurch eine Symptom-EKG-Korrelation hergestellt werden. Reflexsynkopen mit Verletzungsfolgen oder häufigem Auftreten können mittels internem Loop-Rekorder hinsichtlich einer Bradykardiebeteiligung evaluiert werden, bevor ggf. eine Schrittmachertherapie erfolgt. Auch kann es notwendig sein, nach EKG-Dokumentation einer bradykarden Rhythmusstörung weitere Untersuchungen heranzuziehen, um zwischen einer intrinsischen kardialen Problematik und einer reflexbedingten Bradykardie zu unterscheiden. Eine plötzliche AV-Blockierung mit kompensatorischem Anstieg der Sinusfrequenz suggeriert eine intrinsische Genese, während eine progressive Sinusbradykardie mit konsekutivem Auftreten einer AV-Blockierung für einen vagalen Reflex spricht. 5.8 Elektrophysiologische Untersuchung Eine invasive Katheteruntersuchung kann zur Evaluation des Erregungsbildungs- und -leitungssystems sowie zur Frage der Induzierbarkeit von Reentrytachykardien auf Vorhof-, AV- und Ventrikelebene erfolgen. In den allermeisten Fällen ist eine solche elektrophysiologische Untersuchung (EPU) zur Synkopenabklärung nicht erforderlich. Dies bedingt sich durch eine überwiegend niedrige Sensitivität und Spezifität. Kontraindiziert ist die EPU bei normalem EKG, fehlender Herzerkrankung und Abwesenheit von Palpitationen. Bei Verdacht auf eine Bradykardie-assoziierte Synkope kann eine pathologische Sinusknotenerholungszeit (Intervall bis zum Wiedereinsetzen der Sinusautomatie nach Überstimulation; Normwert 525 ms nach Korrektur auf die Sinusfrequenz) eine Sinusknotenfunktionsstörung belegen, die mit einem erhöhten Risiko für Synkopen einhergeht. Mittels einer His-Ableitung kann die AV-Knoten- Leitungsfunktion näher charakterisiert werden. Liegt bereits eine Schenkelblockierung im EKG vor, ist eine Verlängerung des HV-Intervalls (Norm 55 ms) mit einer erhöhten Progressionsrate zum AV-Block assoziiert. Eine HV-Zeit 100 ms ist diagnostisch. Die Entwicklung oder das Fehlen einer Intra-His- oder Infra-His-Leitungsstörung unter schneller atrialer Stimulation kann die Entstehung eines spontanen AV-Blocks jedoch nicht sicher vorhersagen bzw. ausschließen. Bei vermuteter Tachykardie aufgrund von Palpitation vor Synkopeneintritt kann durch elektrophysiologische Untersuchung der Tachykardiemechanismus abgeklärt werden. Bei schneller supraventrikulärer Tachykardie, die spontane oder hypotensive Symptome reproduziert, ergibt sich häufig die Möglichkeit einer kurativen Katheterablation in gleicher Sitzung. Die Induktion einer
9 Leitsymptom: Synkope 9 ventrikulären Reentrytachykardie ist bei Patienten mit vorausgegangenem Myokardinfarkt und noch erhaltener linksventrikulärer Funktion prädiktiv für die Verursachung einer Synkope, während die Induktion von Kammerflimmern unspezifisch ist. Bei deutlich eingeschränkter linksventrikulärer Funktion und stattgehabter Synkope ist die Implantation eines ICD primär indiziert, ohne dass eine vermutete Kammertachykardie mittels EPU nachzuweisen ist. Bei Brugada-Syndrom und arrhythmogener rechtsventrikulärer Dysplasie kann die Induktion von polymorphen Kammertachykardien und Kammerflimmern diagnostisch berücksichtigt werden, bei ischämischer Herzerkrankung und dilatativer Kardiomyopathie ist diese unspezifisch. 5.9 Echokardiographie Bei Verdacht auf das Vorliegen einer strukturellen Herzerkrankung nimmt die Echokardiographie eine Schlüsselrolle in der Diagnostik ein. In wenigen Fällen wie bei Nachweis einer höhergradigen Aortenstenose, einer Perikardtamponade oder eines atrialen Myxoms ist die Echokardiographie bereits diagnostisch. Anderenfalls sind bei Vorliegen einer strukturellen Herzerkrankung weitere Untersuchungen zur Abklärung der Synkopenursache erforderlich. Durch Bestimmung der linksventrikulären Ejektionsfraktion trägt die Echokardiographie erheblich zur Risikostratifizierung bei. Echokardiographische Befunde können zur Abklärung spezieller Fragestellungen (z. B. Aortendissektion, Lungenarterienembolie) durch weitere Bildgebung mittels transösophagealer Echokardiographie (TEE), Computertomographie (CT) oder Magnetresonanztomographie (MRT) ergänzt werden Belastungs-EKG Ein Belastungs-EKG ist keine routinemäßige Untersuchung zur Synkopenabklärung. Ist eine Synkope während oder nach Belastung aufgetreten, kann das Belastungs-EKG diagnostisch hilfreich sein. Das Vorliegen einer strukturellen Herzerkrankung sollte vor der Belastung z. B. echokardiographisch ausgeschlossen werden. Eine durchgehende Blutdruckund EKG-Überwachung sind sicherzustellen. Die Entwicklung einer höhergradigen AV-Blockierung während Belastung spricht für eine Infra-His-Leitungsstörung und legt eine Herzschrittmachertherapie nahe. Auch die Reproduktion einer Synkope unter Entwicklung von EKG-Veränderungen oder einer schweren Hypotonie ist diagnostisch. Eine Synkope nach Ende der Belastung spricht für einen übersteigerten Reflex Linksherzkatheteruntersuchung Eine Koronarangiographie sollte bei Verdacht auf eine myokardiale Ischämie als Auslöser einer synkopenverursachenden Arrhythmie erfolgen. 6 Differenzialdiagnostik 6.1 Psychiatrische Abklärung Einem sog. funktionellen Bewusstseinsverlust liegt keine zerebrale Hypoperfusion zugrunde. Er hat keine somatische Erklärung und beruht auf einer psychologischen Ursache. Die Patienten sind nicht ansprechbar und zeigen keine normale motorische Kontrolle. Eine psychogene Pseudosynkope dauert i. d. R. länger an als eine Synkope und hat keinen fassbaren Trigger, die Augen sind meist geschlossen. Verletzungen sind nicht ungewöhnlich und schließen eine psychogene Ursache daher nicht aus. Herzfrequenz und Blutdruck zeigen während einer solchen Episode, z. B. bei Auftreten während einer Kipptischuntersuchung gemessen, keine Auffälligkeiten. Eine Pseudoepilepsie wird durch ein unauffälliges EEG während einer Episode mit grobmotorischen Entäußerungen belegt. Videoaufzeichnungen können die Einordnung des Bewusstseinsverlusts erleichtern. Bei der Aufarbeitung kann es hilfreich sein, von einer Ungewolltheit der Episoden auszugehen, um eine Stigmatisierung zu verhindern und die Akzeptanz einer psychologischen Aufarbeitung zu fördern.
10 10 F. Bode 6.2 Neurologische Abklärung Eine orthostatische Hypotonie kann medikamenteninduziert oder bei Erkrankungen mit autonomer Dysfunktion auftreten. Letzteren können neurologische Krankheitsbilder mit primärem autonomen Versagen zugrunde liegen, wie z. B. Systematrophien oder Parkinson-Krankheit. Sekundäre autonome Störungen können im Rahmen diabetischer oder anderer Polyneuropathien auftreten. Eine neurologische Evaluation ist daher indiziert bei Synkopen aufgrund von autonomen Störungen zur Abklärung der zugrunde liegenden Erkrankung. Ferner ist die neurologische Aufarbeitung angezeigt, wenn eine Epilepsie als Ursache des transienten Bewusstseinsverlustes vermutet wird. Generalisierte Krampfanfälle führen zu Bewusstseinsverlust mit Fall und Amnesie. Bei fokal komplexen Anfällen ist das Bewusstsein verändert ohne Fallneigung. Motorische Entäußerungen dauern bei Synkope nur Sekunden an, treten erst nach Bewusstseinsverlust und Fall auf, sind in der Regel asynchron, unrhythmisch und kleinschlägig. Bei Epilepsie halten sie etwa eine Minute an, sind eher grobschlägig, rhythmisch und synchron. Eine vollständige Schlaffheit im Anfall ist bei Epilepsie untypisch. Während sich für eine Synkope meist ein Trigger eruieren lässt, oft prodromales Schwitzen und Blässe vorangehen, findet sich zu Beginn eines epileptischen Anfalls typischerweise eine Aura, z. B. in Form einer abdominellen oder olfaktorischen Missempfindung. Während nach einer Synkope das volle Bewusstsein unmittelbar zurückerlangt wird, besteht nach epileptischem Anfall eine Bewusstseinstrübung bzw. postiktale Umdämmerung. Muskel-, Kopfschmerzen und Erhöhung der Kreatinkinase finden sich häufiger nach Krampfanfall. Ist eine vorübergehende Bewusstlosigkeit mit hoher Wahrscheinlichkeit durch eine Epilepsie bedingt, empfiehlt sich die Durchführung eines EEG. Bei einem Subclavian-Steal-Syndrom kommt es (zumeist linksseitig) durch Stenose oder Verschluss der A. subclavia während Armarbeit zu einer Flussumkehr in der A. vertebralis zur arteriellen Versorgung des Armes. Eine resultierende zerebrale Minderperfusion kann sich als vertebrobasiläre TIA manifestieren mit fokal neurologischem Defizit und möglichem Bewusstseinsverlust. Der Verdacht auf ein Steal-Syndrom kann nach beidseitig vergleichender RR-Messung durch eine Gefäßdoppleruntersuchung erhärtet werden. Kraniale CT- und MRT-Untersuchungen können zur weiteren Abklärung neurologischer Krankheitsbilder eingesetzt werden. Bei der Aufarbeitung einer typischen Synkope sind EEG, Gefäßdoppler und Schnittbildgebung jedoch nicht angezeigt. 7 Verlauf und Prognose Die Anzahl stattgehabter Synkopen ist der stärkste Prädiktor für ein Synkopenrezidiv. Etwa ein Drittel der Patienten erleiden ein Rezidiv binnen 3 Jahren. Während junge Patienten ohne strukturelle oder elektrische Herzerkrankung mit Reflexsynkopen eine sehr gute Prognose haben, liegt bei Patienten mit Nachweis von Herzerkrankungen ein erhöhtes Risiko für einen plötzlichen Herztod bzw. eine erhöhte Gesamtmortalität vor. Die Schwere der zugrunde liegenden Herzerkrankung ist dann meist prognosebestimmend und nicht das Auftreten von Synkopen per se. Zur Risikoabschätzung wurden verschiedene Scores entwickelt, die neben der kardiovaskulären Krankheitsanamnese u. a. Faktoren wie ein abnormes EKG, höheres Lebensalter oder das Fehlen von Prodromi einbeziehen (vgl. Tab. 4). Rezidivierende Synkopen können die Lebensqualität erheblich einschränken. Die Morbidität nach Synkope ist bei älteren Patienten höher, bedingt durch häufigere Verletzungen mit Hospitalisierung, aber auch durch gravierendere psychosoziale Auswirkungen wegen Fallangst oder Verunsicherung bis zu depressiver Störung. 8 Therapie 8.1 Reflexsynkope Die Aufklärung über die gutartige Natur der Synkopenentstehung sowie die auslösenden Umstände können das Bewusstsein des Patienten dahingehend beeinflussen, dass Trigger erkannt und vermieden
11 Leitsymptom: Synkope 11 werden. Vermeidungsverhalten (z. B. Hustenunterdrückung, kein längerer Aufenthalt in überwärmten Räumen) und frühzeitige Reaktion auf Prodromalsymptome (z. B. Hinlegen) stellen die wichtigsten Einflussmöglichkeiten dar. Physikalische Gegendruckmaßnahmen wie Kreuzen der Beine, Händedruck und Armanspannung senkten in Studien die Synkopeninzidenz. Maßnahmen wie Tilt-Training, d. h. progressiv verlängerte Phasen aufrechten Stehens, oder eine medikamentöse Therapie mit vasokonstriktorisch wirkenden Alpha-Agonisten zeigten inkonsistente Ergebnisse und können daher nicht generell empfohlen werden. Auch eine Schrittmacherstimulation beeinflusst nur die kardioinhibitorische Komponente eines vasovagalen Reflexes, bleibt aber ohne Wirkung auf die vasodepressive Komponente. Bei Patienten über 40 Jahre mit häufig rezidivierenden vasovagalen Synkopen und kardioinhibitorischer Antwort kann eine Schrittmachertherapie erwogen werden. Gleiches gilt bei einem Karotissinussyndrom mit dominant kardioinhibitorischer Reflexantwort. 8.2 Orthostatische Hypotension Einem orthostatischen Blutdruckabfall kann durch ausreichende Salz- und Flüssigkeitszufuhr, durch Vermeidung hypotoniefördernder Medikamente, Schlafen mit leicht erhöhtem Oberkörper und durch Tragen von Kompressionsstrümpfen entgegengewirkt werden. Physikalische Gegendruckmaßnahmen können auch hier zur Synkopenvermeidung beitragen. Im Gegensatz zur Reflexsynkope zeigte sich hier eine Blutdruckerhöhung durch Gabe des Alpha-Agonisten Midodrine bei einem Teil der untersuchten Patienten als effektiv und kann erwogen werden. Ebenso kann die mineralkortikoide Wirkung von Fludrocortison durch Natriumretention und Volumenexpansion erforderlichenfalls zur symptomatischen Therapie genutzt werden. 8.3 Arrhythmien Bradykardien, die nicht reflexvermittelt und nicht medikamenteninduziert auftreten, sondern aufgrund einer intrinsischen Dysfunktion von Sinusknoten oder AV-Knoten zu einer Synkope führen, stellen eine Indikation zur Schrittmachertherapie dar. Eine entsprechende EKG-Symptomkorrelation begründet die Implantation. Während bei Sinusknotensyndrom eine Symptomkupierung das Ziel ist, ist die Schrittmachertherapie bei höhergradiger AV-Leitungsstörung auch aus prognostischer Sicht von Bedeutung. Supraventrikuläre Tachykardien, die zu einer Synkope führen, stellen eine Indikation zur Katheterablation dar. Allerdings ist das Auftreten einer Synkope im Rahmen einer AV-Reentry- Tachykardie oder typischem Vorhofflatterns bei strukturell gesundem Herzen ungewöhnlich. Gleiches gilt für idiopathische ventrikuläre Tachykardien bei unauffälliger Herzfunktion. Im Gegensatz dazu sind ventrikuläre Tachykardien bei Vorliegen von strukturellen Herzerkrankungen praktisch immer prognostisch bedeutsam, wenn sie keine reversible Ursache haben. Reversible und damit lediglich temporäre Ursachen ventrikulärer Tachykardien sind z. B. akute Myokardischämien oder Intoxikationen. Irreversible Ursachen bilden hingegen ein fortgesetztes Risiko für Rezidivsynkopen bzw. den plötzlichen Herztod. Hierunter fallen die ischämische und dilatative Kardiomyopathie, wobei das Risiko eines plötzlichen Herztodes mit Verringerung der Ejektionsfunktion steigt. Ferner sind die hypertrophe Kardiomyopathie, die rechtsventrikuläre arrhythmogene Kardiomyopathie und genetisch bedingte Ionenkanaldefekte (nicht medikamentenassoziiertes Long-QT-Syndrom, Brugada-Syndrom) irreversible Ursachen maligner Kammerarrhythmien. Nach stattgehabter Synkope und Ausschluss anderer Synkopenursachen stellen diese Krankheitsbilder eine Indikation zur sekundärprophylaktischen Kardioverter-Defibillatorimplantation dar, wodurch das Risiko des plötzlichen Herztodes reduziert wird, auch wenn eine Rezidivsynkope nicht sicher verhindert werden kann. Detaillierte Empfehlungen zur Implantation von Herzschrittmachern und Kardioverter-Defibillatoren hinsichtlich Indikation und Systemwahl sind den aktuellen Leitlinien der Fachgesellschaften zu entnehmen.
12 12 F. Bode 8.4 Strukturelle Herzerkrankung Neben der Synkopenvermeidung und der Reduktion des Risikos für einen plötzlichen Herztod ist hier die Behandlung der zugrunde liegenden Erkrankung therapeutisches Ziel. Nach Synkope bei höhergradiger Aortenstenose oder atrialem Myxom ist der chirurgische Eingriff indiziert. Eine chronische Erkrankung wie z. B. eine ischämische Kardiomyopathie mit reduzierter linksventrikulärer Funktion lässt sich durch optimierte medikamentöse Einstellung und ggf. Revaskularisation beeinflussen, jedoch nicht beheben. Bei Synkope im Rahmen einer akuten Erkrankung wie einem Myokardinfarkt, einer Lungenarterienembolie oder einem Perikarderguss erfolgt die spezifisch hierauf gerichtete Therapie. 9 Besondere Aspekte Nach stattgehabter Synkope ist grundsätzlich die Fahrtauglichkeit in Frage zu stellen. Aufgrund unterschiedlicher zugrunde liegender Synkopenursachen erfolgt die Empfehlung differenziert nach individueller Konstellation. Für Privatkraftfahrer und Berufskraftfahrer können sich vor dem Hintergrund unterschiedlicher Risikokonstellationen abweichende Empfehlungen ergeben. Ein Positionspapier zur Fahreignung bei kardiovaskulären Erkrankungen ist in der Literaturangabe zitiert. Literatur Klein HH et al (2010) Fahreignung bei kardiovaskulären Erkrankungen. Kardiologe. doi: /s Moya A et al (2009) Guidelines for the diagnosis and management of syncope. Eur Heart J 30(21): Von Scheidt W et al (2011) Kommentar zu der Leitlinie zur Diagnostik und Therapie von Synkopen der Europäischen Gesellschaft für Kardiologie Kardiologie 5: Fahrtüchtigkeit
Lernen aus Fallbeispielen. Synkope. Prim. Univ.-Prof. Dr. J. Auer
 Lernen aus Fallbeispielen Synkope Prim. Univ.-Prof. Dr. J. Auer Abteilung für Innere Medizin 1 mit Kardiologie und Intensivmedizin Akademische Lehrabteilung der Medizinischen Universitäten Wien, Graz und
Lernen aus Fallbeispielen Synkope Prim. Univ.-Prof. Dr. J. Auer Abteilung für Innere Medizin 1 mit Kardiologie und Intensivmedizin Akademische Lehrabteilung der Medizinischen Universitäten Wien, Graz und
Synkope? Keine Synkope Synkope TLOC nicht synkopal. - TLOC, seltene Ursachen (siehe Tabelle 4) einmalig oder selten. - Psychogener TLOC
 Leitfaden Synkope Seite von 5 Patient mit vermuteter transienter Bewusstlosigkeit Synkope? (Anamnese!) Keine Synkope Synkope TLOC nicht synkopal Angemessenes Handeln Initiale Synkopen-Evaluation (Anamnese
Leitfaden Synkope Seite von 5 Patient mit vermuteter transienter Bewusstlosigkeit Synkope? (Anamnese!) Keine Synkope Synkope TLOC nicht synkopal Angemessenes Handeln Initiale Synkopen-Evaluation (Anamnese
Lernhilfen zum Blockpraktikum Kardiologie WS 2015/2016 Schmidt/Baars. Synkope
 Synkope Definition: Synkope Vorübergehender Bewusstseinsverlust infolge einer transienten globalen zerebralen Hypoperfusion, charakterisiert durch rasches Einsetzen, kurze Dauer und spontane, vollständige
Synkope Definition: Synkope Vorübergehender Bewusstseinsverlust infolge einer transienten globalen zerebralen Hypoperfusion, charakterisiert durch rasches Einsetzen, kurze Dauer und spontane, vollständige
Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen. Prof. Dr. Rolf R. Diehl, Essen
 Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen Prof. Dr. Rolf R. Diehl, Essen 7 Mrd. Steigerung pro Jahr Problem: unklarer Bewusstseinsverlust Rückbesinnung auf die Klinik High-Tech
Anamnese und einfache "Bedside" Tests liefern die meisten Diagnosen Prof. Dr. Rolf R. Diehl, Essen 7 Mrd. Steigerung pro Jahr Problem: unklarer Bewusstseinsverlust Rückbesinnung auf die Klinik High-Tech
Ich bin mal kurz weg!
 Ich bin mal kurz weg! -..... T. Götz Fallbeispiel 1 35jähriger Mann aus Sost auf der Reise in die Türkei zur Beerdigung seiner Mutter Im Flugzeug bereits von Beginn an Gefühl leichter Platzangst Plötzlich
Ich bin mal kurz weg! -..... T. Götz Fallbeispiel 1 35jähriger Mann aus Sost auf der Reise in die Türkei zur Beerdigung seiner Mutter Im Flugzeug bereits von Beginn an Gefühl leichter Platzangst Plötzlich
Rationale Abklärung von Synkopen
 Rationale Abklärung von Synkopen Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort Rottenmann Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort
Rationale Abklärung von Synkopen Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort Rottenmann Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort
Der Synkopenlotse. von Ebert, Ebert,, Volkmann, Volkmann,, Zelenák, Zelenák. 1. Auflage. Thieme 2009
 Der Synkopenlotse von Ebert, Ebert,, Volkmann, Volkmann,, Zelenák, Zelenák 1. Auflage Thieme 2009 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 145981 7 schnell und portofrei erhältlich bei beck-shop.de
Der Synkopenlotse von Ebert, Ebert,, Volkmann, Volkmann,, Zelenák, Zelenák 1. Auflage Thieme 2009 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 145981 7 schnell und portofrei erhältlich bei beck-shop.de
Kipptisch Untersuchung
 Kipptisch Untersuchung Allgemeines: Die Kipptisch Untersuchung ist eine aufwendige, ambulant durchführbare diagnostische Methode zur Erkennung von Reflexsynkopen (neurokardiogenen Synkopen) bei den wenigen
Kipptisch Untersuchung Allgemeines: Die Kipptisch Untersuchung ist eine aufwendige, ambulant durchführbare diagnostische Methode zur Erkennung von Reflexsynkopen (neurokardiogenen Synkopen) bei den wenigen
Synkope oder Anfall. Welche Fragen führen zum Ziel?
 Synkope oder Anfall Welche Fragen führen zum Ziel? Definition Synkope = ein vorübergehender Bewusstseinverlust augrund zerebraler Hypoperfusion mit Plötzlichem Beginn Kurzer Dauer Kompletter, spontaner
Synkope oder Anfall Welche Fragen führen zum Ziel? Definition Synkope = ein vorübergehender Bewusstseinverlust augrund zerebraler Hypoperfusion mit Plötzlichem Beginn Kurzer Dauer Kompletter, spontaner
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Synkopenabklärung mit modernsten Loop-Rekordern
 Herzschrittmacher- Frühlingsakademie, Teil 4 Berlin, 30. April 2010 Synkopenabklärung mit modernsten Loop-Rekordern Dr. Volker Leonhardt HERZSCHRITTMACHER- & ICD ZENTRUM Z E N T R A L E F Ü R T E L E M
Herzschrittmacher- Frühlingsakademie, Teil 4 Berlin, 30. April 2010 Synkopenabklärung mit modernsten Loop-Rekordern Dr. Volker Leonhardt HERZSCHRITTMACHER- & ICD ZENTRUM Z E N T R A L E F Ü R T E L E M
INHALT ABBILDUNGSLISTE 11 VORWORT 13
 INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
Sinn und Unsinn bei der Synkopendiagnostik G. Fröhlig
 Sinn und Unsinn bei der Synkopendiagnostik G. Fröhlig LL_Synkopen 1 Irrweg? 68-jährige Patientin Im letzten halben Jahr zunehmend Schwindel 2x Synkope Langzeit-EKG mit unklarer Symptomatik (am Nachmittag
Sinn und Unsinn bei der Synkopendiagnostik G. Fröhlig LL_Synkopen 1 Irrweg? 68-jährige Patientin Im letzten halben Jahr zunehmend Schwindel 2x Synkope Langzeit-EKG mit unklarer Symptomatik (am Nachmittag
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
25. Leipziger Notfalltag
 25. Leipziger Notfalltag Synkope differenzierte Vorgehensweise und Risikostratifizierung Katharina Schöne 0 Hintergrund 1.5% aller Notaufnahmevorstellungen bei Synkope 1 Hintergrund 1.5% aller Notaufnahmevorstellungen
25. Leipziger Notfalltag Synkope differenzierte Vorgehensweise und Risikostratifizierung Katharina Schöne 0 Hintergrund 1.5% aller Notaufnahmevorstellungen bei Synkope 1 Hintergrund 1.5% aller Notaufnahmevorstellungen
Synkopen im Kindes- und Jugendalter
 Synkopen im Kindes- und Jugendalter Raimund Kraschl Abt. für Kinder- und Jugendheilkunde Klinikum Klagenfurt 18. Kärntner Symposium über Notfälle im Kindes- und Jugendalter 6. 8. 10. 2016, St. Veit / Glan
Synkopen im Kindes- und Jugendalter Raimund Kraschl Abt. für Kinder- und Jugendheilkunde Klinikum Klagenfurt 18. Kärntner Symposium über Notfälle im Kindes- und Jugendalter 6. 8. 10. 2016, St. Veit / Glan
Die Delegationen erhalten in der Anlage das Dokument D043528/02 Annex.
 Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Synkopen. Univ.-Prof. Dr. Günter Breithardt. Universitätsklinikum Münster Medizinische Klinik und Poliklinik C (Kardiologie, Angiologie) Münster
 n Westfälische Wilhelms- Universität Münster Univ.-Prof. Dr. Günter Breithardt Universitätsklinikum Münster Medizinische Klinik und Poliklinik C (Kardiologie, Angiologie) Münster Definition der Synkope
n Westfälische Wilhelms- Universität Münster Univ.-Prof. Dr. Günter Breithardt Universitätsklinikum Münster Medizinische Klinik und Poliklinik C (Kardiologie, Angiologie) Münster Definition der Synkope
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Bezirksgeschäftsstelleninformation 04/2010
 Beilage zu den Mitteilungen Heft 6/2010 Bezirksgeschäftsstelleninformation 04/2010 Inhalt Seite 1 Informationen aus dem Bereich Abrechnung 2 Organisation, Mitteilungen und Festlegungen 2 2 Informationen
Beilage zu den Mitteilungen Heft 6/2010 Bezirksgeschäftsstelleninformation 04/2010 Inhalt Seite 1 Informationen aus dem Bereich Abrechnung 2 Organisation, Mitteilungen und Festlegungen 2 2 Informationen
Inzidenz und Prävalenz von Synkopen
 Inzidenz und Prävalenz von Synkopen 6% aller Krankenhauseinweisungen und 3% aller Notaufnahmen erfolgen aufgrund einer Synkope Bis zu 30% aller Menschen erleiden im Laufe ihres Lebens eine einmalige Synkope
Inzidenz und Prävalenz von Synkopen 6% aller Krankenhauseinweisungen und 3% aller Notaufnahmen erfolgen aufgrund einer Synkope Bis zu 30% aller Menschen erleiden im Laufe ihres Lebens eine einmalige Synkope
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
Die Spur führt nach Italien. Łukasz Szczanowicz
 Die Spur führt nach Italien Łukasz Szczanowicz Anamnese männlich, 42 Jahre alt keine chronische Erkrankungen keine dauerhafte Medikation kardiale Risikofaktoren: Nikotinabusus (15 py) Familienanamnese:
Die Spur führt nach Italien Łukasz Szczanowicz Anamnese männlich, 42 Jahre alt keine chronische Erkrankungen keine dauerhafte Medikation kardiale Risikofaktoren: Nikotinabusus (15 py) Familienanamnese:
EKG Bradykardie AV Blockierungen
 EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Rhythmusstörungen im Notarztdienst. Daniel Scherer Internistischer Notfallmedizinkongress 2017
 Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
Synkope. für NA Kurs Göttweig
 Synkope für NA Kurs 2016 Göttweig Ganz simple NA Variante Untersuchen RR messen EKG schreiben Monitor und Ab ins Spital Synkope Definition vorübergehender Bewusstseinsverlust (T-LOC) und Tonus Verlust
Synkope für NA Kurs 2016 Göttweig Ganz simple NA Variante Untersuchen RR messen EKG schreiben Monitor und Ab ins Spital Synkope Definition vorübergehender Bewusstseinsverlust (T-LOC) und Tonus Verlust
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Bradykarde Herzrhythmusstörungen. Reizbildung im Sinusknoten. Reizbildung und Erregungsleitung: Sinusknoten
 Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Synkope und H(O)CM Entstehen und Gefahren der Ohnmacht
 Synkope und H(O)CM Entstehen und Gefahren der Ohnmacht H. Seggewiß, A. Koljaja-Batzner Juliusspital Würzburg Dank an Prof Th. Lempert, Berlin Frankfurt, 24. März 2018 Grundsätzliche Fragen bei Bewußtlosigkeit
Synkope und H(O)CM Entstehen und Gefahren der Ohnmacht H. Seggewiß, A. Koljaja-Batzner Juliusspital Würzburg Dank an Prof Th. Lempert, Berlin Frankfurt, 24. März 2018 Grundsätzliche Fragen bei Bewußtlosigkeit
4 Grundlagen der elektrischen Vorgänge am Herzen
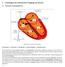 4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
Christian Veltmann. Plötzlicher Herztod plötzlicher Herztod. 73 Jahre Am Abend wie immer ins Bett Morgens tot
 Der plötzliche Herztod in der Familie Was nun? Plötzlicher Herztod plötzlicher Herztod 73 Jahre Am Abend wie immer ins Bett Morgens tot Bild Opa 31 Jahre Beim Sport zusammengebrochen VF, frustran reanimiert
Der plötzliche Herztod in der Familie Was nun? Plötzlicher Herztod plötzlicher Herztod 73 Jahre Am Abend wie immer ins Bett Morgens tot Bild Opa 31 Jahre Beim Sport zusammengebrochen VF, frustran reanimiert
Schmal-QRS-Komplex Tachykardien. Prof. Dr. med Stefan Weber
 Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Fälle aus dem Rhythmologischen Alltag. Firat Duru Universitäres Herzzentrum Zürich
 Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Jahresauswertung 2009 Herzschrittmacher-Implantation 09/1. Sachsen Gesamt
 09/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 55 Anzahl Datensätze : 5.097 Datensatzversion: 09/1 2009 12.0 Datenbankstand: 28. Februar 2010 2009 - D9358-L65181-P30318 Eine Auswertung der BQS ggmbh
09/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 55 Anzahl Datensätze : 5.097 Datensatzversion: 09/1 2009 12.0 Datenbankstand: 28. Februar 2010 2009 - D9358-L65181-P30318 Eine Auswertung der BQS ggmbh
Herzstolpern. Christian Sticherling Kardiologie USB. medart basel `15
 Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Kardiologische Notfallsituationen Rhythmusstörungen. SIN Notfallpflege Bettina Portocarrero
 Kardiologische Notfallsituationen Rhythmusstörungen SIN Notfallpflege 18.03.2016 Bettina Portocarrero Einführung Peri Arrest : Phase entweder kurz vor oder direkt nach einem Kreislaufstillstand. Der Zustand
Kardiologische Notfallsituationen Rhythmusstörungen SIN Notfallpflege 18.03.2016 Bettina Portocarrero Einführung Peri Arrest : Phase entweder kurz vor oder direkt nach einem Kreislaufstillstand. Der Zustand
qs-nrw Jahresauswertung 2012 Herzschrittmacher-Erstimplantation 09/1 Universitätsklinikum Aachen Aachen und Nordrhein-Westfalen Gesamt
 qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 09/1 Universitätsklinikum Aachen
qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 09/1 Universitätsklinikum Aachen
Jahresauswertung 2012 Herzschrittmacher-Erstimplantation 09/1. Sachsen Gesamt
 09/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 57 Anzahl Datensätze : 5.527 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12524-L82399-P39114 Eine Auswertung des BQS-Instituts
09/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 57 Anzahl Datensätze : 5.527 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12524-L82399-P39114 Eine Auswertung des BQS-Instituts
EKG Rhythmusinterpretation Lektion 2
 EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN
 MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
Herz- und Kreislaufforschung e.v. German Cardiac Society Kommentar zur ESC- Guideline: Diagnostik und Therapie von Synkopen (2001/2004)
 Herz- und Kreislaufforschung e.v. German Cardiac Society Kommentar zur ESC- Guideline: Diagnostik und Therapie von Synkopen (2001/2004) Mehr Infos unter: www.dgk.org Pocket-Leitlinien: Kommentar zur ESC-Guideline:
Herz- und Kreislaufforschung e.v. German Cardiac Society Kommentar zur ESC- Guideline: Diagnostik und Therapie von Synkopen (2001/2004) Mehr Infos unter: www.dgk.org Pocket-Leitlinien: Kommentar zur ESC-Guideline:
Symposium des HerzZentrum Saar
 Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 1 EKG Grundlagen Ruhe - EKG Langzeit - EKG Belastungs - EKG Susanne Herrmann Internistische
Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 1 EKG Grundlagen Ruhe - EKG Langzeit - EKG Belastungs - EKG Susanne Herrmann Internistische
Jahresauswertung 2012 Herzschrittmacher-Erstimplantation 09/1. Thüringen Gesamt
 09/1 Thüringen Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze : 2.679 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12613-L82409-P39116 Eine Auswertung des BQS-Instituts
09/1 Thüringen Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze : 2.679 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12613-L82409-P39116 Eine Auswertung des BQS-Instituts
Jahresauswertung 2012 Herzschrittmacher-Erstimplantation 09/1. Sachsen-Anhalt Gesamt
 09/1 Sachsen-Anhalt Teilnehmende Krankenhäuser (Sachsen-Anhalt): 33 Anzahl Datensätze : 2.602 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12595-L82403-P39118 Eine Auswertung
09/1 Sachsen-Anhalt Teilnehmende Krankenhäuser (Sachsen-Anhalt): 33 Anzahl Datensätze : 2.602 Datensatzversion: 09/1 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12595-L82403-P39118 Eine Auswertung
«Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie
 «Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie Hans Peter Kuen Kinderspital Luzern 27.9.2016 Kardiologische Alltagsfragen der päd. Praxis Herzgeräusche
«Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie Hans Peter Kuen Kinderspital Luzern 27.9.2016 Kardiologische Alltagsfragen der päd. Praxis Herzgeräusche
Bradykarde Herzrhythmusstörungen. Gesche Homfeldt
 Bradykarde Herzrhythmusstörungen Gesche Homfeldt Bradykarde Herzrhythmusstörungen Erregungsleitung des Herzens Definition Diagnostik Sinusknotenfunktionsstörungen SA-Block AV-Bock Sick-Sinus-Syndrom Karotissinus-Syndrom
Bradykarde Herzrhythmusstörungen Gesche Homfeldt Bradykarde Herzrhythmusstörungen Erregungsleitung des Herzens Definition Diagnostik Sinusknotenfunktionsstörungen SA-Block AV-Bock Sick-Sinus-Syndrom Karotissinus-Syndrom
Arbeitskreis Klinische Notfallmedizin Bayern, Synkope. Markus Wehler
 Arbeitskreis Klinische Notfallmedizin Bayern, 10.12.2009 Synkope Markus Wehler 12.11.2010 Der einzige Unterschied zwischen einer Synkope und dem plötzlichen Herztod besteht darin, daß man nur im ersten
Arbeitskreis Klinische Notfallmedizin Bayern, 10.12.2009 Synkope Markus Wehler 12.11.2010 Der einzige Unterschied zwischen einer Synkope und dem plötzlichen Herztod besteht darin, daß man nur im ersten
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
RICHTLINIEN. (Text von Bedeutung für den EWR)
 8.7.2016 L 183/59 RICHTLINIEN RICHTLINIE (EU) 2016/1106 R KOMMISSION vom 7. Juli 2016 zur Änderung der Richtlinie 2006/126/EG des Europäischen Parlaments und des Rates über den Führerschein (Text von Bedeutung
8.7.2016 L 183/59 RICHTLINIEN RICHTLINIE (EU) 2016/1106 R KOMMISSION vom 7. Juli 2016 zur Änderung der Richtlinie 2006/126/EG des Europäischen Parlaments und des Rates über den Führerschein (Text von Bedeutung
Kardiovaskuläre Abklärung einer Synkope
 : W. Siekmeyer Universitätskinderklinik Leipzig Definition der Synkope: -akute und spontan reversible Bewußtlosigkeit mit Tonusverlust der Haltemuskulatur -Folge regionaler (meist Hirnstamm) oder globaler
: W. Siekmeyer Universitätskinderklinik Leipzig Definition der Synkope: -akute und spontan reversible Bewußtlosigkeit mit Tonusverlust der Haltemuskulatur -Folge regionaler (meist Hirnstamm) oder globaler
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Rhythmologie 2006 Behandlung von Herzrhythmusstörungen. am Dienstag, den 26. Sept. 2006, 19 Uhr im Ärztehaus Weiden
 Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Ventrikuläre Extrasystolen - wann und wie behandeln?
 BIK Bayerischer Internisten Kongress München, 21.10.2017 Ventrikuläre Extrasystolen - wann und wie behandeln? Christopher Reithmann Medizinische Klinik I Kardiologie und Internistische Intensivmedizin
BIK Bayerischer Internisten Kongress München, 21.10.2017 Ventrikuläre Extrasystolen - wann und wie behandeln? Christopher Reithmann Medizinische Klinik I Kardiologie und Internistische Intensivmedizin
Synkopen und orthostatische Intoleranz
 M. Rosenkranz, S. Koeppen Synkopen und orthostatische Intoleranz ISBN 978-3-17-024533-4 Kapitel C3 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen 6., vollständig
M. Rosenkranz, S. Koeppen Synkopen und orthostatische Intoleranz ISBN 978-3-17-024533-4 Kapitel C3 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen 6., vollständig
Plötzlicher Herztod Typische Ursachen und Kolibris. Christopher Piorkowski
 Plötzlicher Herztod Typische Ursachen und Kolibris Christopher Piorkowski Universität Leipzig - Herzzentrum - Abteilung für Elektrophysiologie Fallbeispiel I: Anamnese 58-jähriger Steuerbeamter, paroxysmales
Plötzlicher Herztod Typische Ursachen und Kolibris Christopher Piorkowski Universität Leipzig - Herzzentrum - Abteilung für Elektrophysiologie Fallbeispiel I: Anamnese 58-jähriger Steuerbeamter, paroxysmales
Synkope Ursachen und Diagnostik
 Synkope Ursachen und Diagnostik Dr. med. Ruth von Dahlen FMH Innere Medizin, Kardiologie Definition Unter einer Synkope versteht man einen vorübergehenden, kurzzeitigen Bewusstseinsverlust mit Tonusverlust
Synkope Ursachen und Diagnostik Dr. med. Ruth von Dahlen FMH Innere Medizin, Kardiologie Definition Unter einer Synkope versteht man einen vorübergehenden, kurzzeitigen Bewusstseinsverlust mit Tonusverlust
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Powerpoint Vorlage EVKLN
 Kann ich den Piloten noch fliegen lassen? Dr. Ilse Janicke Kardiologie/Angiologie/AME I+II Herzzentrum Duisburg Ilse.janicke@evkln.de Powerpoint Vorlage EVKLN 27. September 2012 Definition Synkope: Vorübergehender
Kann ich den Piloten noch fliegen lassen? Dr. Ilse Janicke Kardiologie/Angiologie/AME I+II Herzzentrum Duisburg Ilse.janicke@evkln.de Powerpoint Vorlage EVKLN 27. September 2012 Definition Synkope: Vorübergehender
Kardiale Synkopen und deren Behandlung
 Synkopenabklärung Kardiale Synkopen und deren Behandlung Bis zu 40% der Bevölkerung erleidet mindestens einmal in ihrem Leben eine Synkope. Diese Ereignisse können zu leichten aber auch schwerwiegenden
Synkopenabklärung Kardiale Synkopen und deren Behandlung Bis zu 40% der Bevölkerung erleidet mindestens einmal in ihrem Leben eine Synkope. Diese Ereignisse können zu leichten aber auch schwerwiegenden
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
update Belastungs-EKG
 update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
Neue Leitlinien Herzschrittmacher und Defibrillator
 Ergebniskonferenz Kardiologie 2016 Düsseldorf, 26. Oktober 2016 Neue Leitlinien Herzschrittmacher und Defibrillator Uwe K. H. Wiegand Sana-Klinikum Remscheid Klinik für Kardiologie Neue Leitlinien 06/2013
Ergebniskonferenz Kardiologie 2016 Düsseldorf, 26. Oktober 2016 Neue Leitlinien Herzschrittmacher und Defibrillator Uwe K. H. Wiegand Sana-Klinikum Remscheid Klinik für Kardiologie Neue Leitlinien 06/2013
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Jahresauswertung 2013 Herzschrittmacher-Implantation 09/1. Sachsen-Anhalt Gesamt
 09/1 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 32 Anzahl Datensätze : 2.559 Datensatzversion: 09/1 2013 Datenbankstand: 28. Februar 2014 2013 - D14280-L89018-P43324 Eine Auswertung
09/1 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 32 Anzahl Datensätze : 2.559 Datensatzversion: 09/1 2013 Datenbankstand: 28. Februar 2014 2013 - D14280-L89018-P43324 Eine Auswertung
Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz
 Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz Dr. Mark Hünlich, Göttingen Die Mitralklappeninsuffizienz ist nach
Akute und langfristige hämodynamische Auswirkungen einer MitraClip-Implantation auf eine vorbestehende sekundäre Rechtsherzinsuffizienz Dr. Mark Hünlich, Göttingen Die Mitralklappeninsuffizienz ist nach
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt
 ! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2)
 Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Freitag, 07. Dezember Freitag, 27. Juni / Werner Eugster
 Verwirrende Synkopierungen... Kardiologisches i Kolloquium KSSG Freitag, 07. Dezember 2007 Fortbildung Spital Wil Freitag, 27. Juni 2008 Herr X, 44-jährig Persönliche Anamnese Unternehmer in Baubranche
Verwirrende Synkopierungen... Kardiologisches i Kolloquium KSSG Freitag, 07. Dezember 2007 Fortbildung Spital Wil Freitag, 27. Juni 2008 Herr X, 44-jährig Persönliche Anamnese Unternehmer in Baubranche
Bradykarde Herzrhythmusstörungen und Schrittmachertherapie
 Vorlesung 18.12.2014 Westfälische Wilhelms- Universität Münster Bradykarde Herzrhythmusstörungen und Schrittmachertherapie Christian Pott Abteilung für Rhythmologie Dept. Für Kardiologie und Angiologie
Vorlesung 18.12.2014 Westfälische Wilhelms- Universität Münster Bradykarde Herzrhythmusstörungen und Schrittmachertherapie Christian Pott Abteilung für Rhythmologie Dept. Für Kardiologie und Angiologie
Abbildungen...XIV Quellenangaben... XVI Abkürzungen...XVII Farbschema des Buches...XX
 Inhalt Abbildungen...XIV Quellenangaben... XVI Abkürzungen...XVII Farbschema des Buches...XX 1 Übersicht der supraventrikulären Tachyarrhythmien... 2 1.1 Klassifikation supraventrikulärer Tachyarrhythmien...2
Inhalt Abbildungen...XIV Quellenangaben... XVI Abkürzungen...XVII Farbschema des Buches...XX 1 Übersicht der supraventrikulären Tachyarrhythmien... 2 1.1 Klassifikation supraventrikulärer Tachyarrhythmien...2
G-AEP-Kriterien. Schwere der Erkrankung
 A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Der Notfall-Patient mit Rhythmusstörungen. Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz
 Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Synkopen: Vermeiden von Überdiagnostik
 München, 22.-23. Oktober 2011 Akut- und Notfälle in der Inneren Medizin Synkopen: Vermeiden von Überdiagnostik Professor Dr. Stefan Sack, FESC Klinik für Kardiologie, Pneumologie und Internistische Intensivmedizin
München, 22.-23. Oktober 2011 Akut- und Notfälle in der Inneren Medizin Synkopen: Vermeiden von Überdiagnostik Professor Dr. Stefan Sack, FESC Klinik für Kardiologie, Pneumologie und Internistische Intensivmedizin
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
Stufendiagnostik der KHK. Anamnese
 Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
5. Diskussion 81. Auskultationsbefund Ultraschallbefund Screning-EKG-Befund PC-EKG-Befund
 5. Diskussion 81 5.4. Ergebnisse 5.4.1. Ergebnisse der Gruppe A Die in der Gruppe A durchgeführte Studie hatte zum Ziel, durch eine verlängerte EKG- Überwachung von vier bis sechs Stunden bereits festgestellte
5. Diskussion 81 5.4. Ergebnisse 5.4.1. Ergebnisse der Gruppe A Die in der Gruppe A durchgeführte Studie hatte zum Ziel, durch eine verlängerte EKG- Überwachung von vier bis sechs Stunden bereits festgestellte
Synkope. für NA Kurs Göttweig
 Synkope für NA Kurs 2016 Göttweig Ganz simple NA Variante Untersuchen RR messen EKG schreiben Monitor und à Ab ins Spital Synkope Definition vorübergehender Bewusstseinsverlust (T-LOC) und Tonus Verlust
Synkope für NA Kurs 2016 Göttweig Ganz simple NA Variante Untersuchen RR messen EKG schreiben Monitor und à Ab ins Spital Synkope Definition vorübergehender Bewusstseinsverlust (T-LOC) und Tonus Verlust
Der Patient mit akuter Herzrhythmusstörung. Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie
 Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
STÄDTISCHE KLINIKEN MÖNCHENGLADBACH
 STÄDTISCHE KLINIKEN MÖNCHENGLADBACH Ein besonderer Schwerpunkt der Klinik sind Herzkathetheruntersuchungen zur Diagnostik und Therapie von Herzkranzgefäßverengungen und Herzrhythmusstörungen sowie die
STÄDTISCHE KLINIKEN MÖNCHENGLADBACH Ein besonderer Schwerpunkt der Klinik sind Herzkathetheruntersuchungen zur Diagnostik und Therapie von Herzkranzgefäßverengungen und Herzrhythmusstörungen sowie die
Synkope Diagnostik und Therapie Stand 2015
 Wiesbaden, 14.01.2015 Synkope Diagnostik und Therapie Stand 2015 Joachim R. Ehrlich Definition Die Synkope ist definiert als plötzlicher einsetzender, spontan reversibler Bewusstseins- und Tonusverlust
Wiesbaden, 14.01.2015 Synkope Diagnostik und Therapie Stand 2015 Joachim R. Ehrlich Definition Die Synkope ist definiert als plötzlicher einsetzender, spontan reversibler Bewusstseins- und Tonusverlust
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Synkopenmanagement Was ändert sich durch die neuen Leitlinien. K. Seidl Med. Klinik I Ingolstadt
 Synkopenmanagement Was ändert sich durch die neuen Leitlinien K. Seidl Med. Klinik I Ingolstadt Chiemgauer Kardiologietage 2018 Definition der Synkope Eine kurzzeitige Bewusstlosigkeit welche durch eine
Synkopenmanagement Was ändert sich durch die neuen Leitlinien K. Seidl Med. Klinik I Ingolstadt Chiemgauer Kardiologietage 2018 Definition der Synkope Eine kurzzeitige Bewusstlosigkeit welche durch eine
4.1 AV-Zeitverlängerung nach atrialer Stimulation
 41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
Fall x: - weiblich, 37 Jahre. Symptome: - Visusminderung, Gangunsicherheit. Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie
 Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Wie war das mit dem Baroreflex?
 Wie war das mit dem Baroreflex? Kurze Wiederholung von Physiologie & Pathophysiologie Max J. Hilz - Universität Erlangen-Nürnberg Blutvolumen-Verschiebung beim Aufstehen Abnahme des zirkulierenden Blutvolumens
Wie war das mit dem Baroreflex? Kurze Wiederholung von Physiologie & Pathophysiologie Max J. Hilz - Universität Erlangen-Nürnberg Blutvolumen-Verschiebung beim Aufstehen Abnahme des zirkulierenden Blutvolumens
Continuous professional development Primary Differentialdiagnose der Synkopen (bei gegen 50% der Synkopen bleibt die Diagnose unklar).
 Synkope S. Antonini Revaz, F. P. Sarasin, H. Stalder Einleitung Als Synkope bezeichnet man einen plötzlichen, reversiblen Bewussteinsverlust mit Einbusse des Haltungstonus, gefolgt von einer spontanen
Synkope S. Antonini Revaz, F. P. Sarasin, H. Stalder Einleitung Als Synkope bezeichnet man einen plötzlichen, reversiblen Bewussteinsverlust mit Einbusse des Haltungstonus, gefolgt von einer spontanen
Inhaltsverzeichnis. 2.1 Epidemiologie Prognose Literatur... 14
 Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
Angina pectoris: I. Angina pectoris bei koronarer Herzerkrankung
 Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Langzeit-Video-EEG-Monitoring. Patienteninformation
 Langzeit-Video-EEG-Monitoring Patienteninformation Sehr geehrte Damen und Herren, liebe Patienten, Epilepsie ist eine der häufigsten chronischen Erkrankungen des Nervensystems. Etwa zehn Prozent aller
Langzeit-Video-EEG-Monitoring Patienteninformation Sehr geehrte Damen und Herren, liebe Patienten, Epilepsie ist eine der häufigsten chronischen Erkrankungen des Nervensystems. Etwa zehn Prozent aller
