HERZRHYTHMUSSTÖRUNGEN
|
|
|
- Wilhelm Bäcker
- vor 7 Jahren
- Abrufe
Transkript
1 HERZRHYTHMUSSTÖRUNGEN Die Akutbehandlung von Herzrhythmusstörungen stellt eine besondere Herausforderung an den Notarzt dar. Selbst für den Kardiologen unter optimalen klinischen Bedingungen ist es nicht immer einfach, die richtigen therapeutischen Entscheidungen zu treffen. Die falsche Behandlung primär nicht oder nur wenig bedrohlicher Arrhythmien kann zu lebensbedrohlichen Zuständen führen. Publizierte Guidelines sind wenig hilfreich, da sie eine Vielzahl von Möglichkeiten und Eventualitäten aufzählen, und die notwendigerweise beschränkten personellen, diagnostischen und therapeutischen Möglichkeiten im NAW oder NAH zuwenig berücksichtigen. Die Vertretung unterschiedlicher Fachrichtungen im österreichischen Notarztsystem bedingt, daß die an sich komplexe Thematik Herzrhythmusstörungen zunächst möglichst einfach als diagnostische und therapeutische Leitlinie kochrezeptartig dargestellt wird, mit dem Ziel der optimalen Wirksamkeit, und möglichst geringem Risiko. Es kann so in vielen Fällen nicht die denkbar beste, auf jeden Fall aber eine gute Therapie mit geringem Risiko erfolgen. Zusätzlich soll diese Abhandlung aber auch eine Anleitung für eine differenziertere präklinische Behandlung von Herzrhythmusstörungen durch nicht speziell kardiologisch orientierte Ärzte bieten. Eine eingehende EKG- Diagnostik ist weder zu fordern, noch wirklich nötig. Auch unter optimalen klinischen Bedingungen ist es oft sinnvoll, zunächst nach einem einfachen, aber sicheren Schema zu therapieren, und erst dann die exakte EKG- Analyse durchzuführen. DIAGNOSTISCHE UND THERAPEUTISCHE MÖGLICHKEITEN ZUM MANAGEMENT VON ARRHYTHMIEN Diagnostik: Mindesterfordernis: Physikalische Untersuchung, Anamnese, Monitor EKG, Blutdruck nicht invasiv, Pulsoxymetrie Fakultativ: 12 Ableitungs- EKG Nicht sinnvoll/ nicht möglich (Auswahl): Intrakardiales EKG Therapie: Mindesterfordernis: limitierte Auswahl an Medikamenten, Magnet, Möglichkeit der Cardioversion und Defibrillation Fakultativ: Temporärer transvenöser Schrittmacher, transthoracaler Schrittmacher mittels Klebeelektroden Nicht sinnvoll/ nicht möglich (Auswahl): Vollständige Medikamentenauswahl, Overdrive- Stimulation, Schrittmacher- Programmiergeräte Medikamente: Welche Medikamente zur Behandlung von Arrhythmien im Notarztsystem Mindesterfordernis darstellen, fakultativ, oder entbehrlich sind, ist immer wieder Gegenstand heftiger Diskussionen. Folgende Einteilung beruht auf der aktuellen Literatur, sowie eigener Bewertung aufgrund Erfahrungen im österreichischen Notarztsystem: Essentielle Medikamente: Nutzen bewiesen, in Guidelines empfohlen. Beispiel: Lidocain, Adressantin, Alupent, etc. Neuere Medikamente, die gegenüber älteren, in den Guidelines empfohlenen Medikamenten entscheidende Vorteile aufweisen, werden bei entsprechender wissenschaftlicher Absicherung ebenfalls in diese Liste aufgenommen. Beispiel: Amiodarone versus Lidocain 1
2 Adrenalin, Atropin, Lidocain, Amiodarone (Sedacorone ), Adenosin, Esmolol (Brevibloc ), Verapamil (Isoptin ), Orciprenalin (Alupent ), Fakultativ zu verwendende Medikamente In Guidelines empfohlen, aber wissenschaftlich nicht gut abgesichert und/oder schlecht praktikabel Beispiel: Magnesium, Kalium Für jene, die eine differenziertere Differentialtherapie beherrschen; Klinischer Nutzen muß organisatorischen Mehraufwand rechtfertigen Beispiel: Phenytoin vs. Lidocain bei ventrikulären Tachycardien, und gleichzeitiger Digitaliswirkung Langjährig gebräuchlich mit gutem Erfolg, aber nicht mehr in allen Guidelines Beispiel: konventioneller Betablocker vs. Esmolol Medikamente, die von einzelnen Mitgliedern des Notarztwesens mit guten Argumenten eingefordert werden Beispiel: Bretylium für verzweifelte Fälle (in Österreich nicht gebräuchlich) Entbehrlich: Von Seiten der Guidelines nicht erforderlich organisatorischer Zusatzaufwand rechtfertigt nicht ev. kleine Vorteile hinsichtlich klinischem Nutzen Bemerkungen zu den Antiarrhythmika Zu Lidocain vs. Amiodarone vs. Ajmalin negative Inotropie: Ajmain >> Lidocain > Amiodarone Halbwertszeit: Ajmalin < Lidocain< Amiodarone, Wirksamkeit bei ventrikulären Tachycardien (Kammertachycardie, Kammerflimmern): Amiodarone vergleichbar mit Ajmalin, Lidocain schlechter Wirksamkeit bei supraventrikulären Tachycardien: Lidocain keine, Ajmalin, Amiodarone gut Wirkung auf akzessorische Bahnen (WPW- Syndrom): Wichtig während Vorhofflimmern und rascher antegrader Leitung über akzessorische Bahn ( FBI- Tachycardie ) Ajmalin: Supression der Leitung über akzessorische Bahn gut dokumentiert. Lidocain: keine Wirkung. (theoretisch bei FBI- Tachycardie wegen neg. Inotropie ungünstig, aber kaum dokumentierte klinische Katastrophen ) Amiodarone: Komplexe Wirkung: Trotz chronisch günstiger Wirkung akut während FBI- Tachycardie ungünstig (Einzelfälle dokumentiert). Die noch bis vor kurzem gültige Annahme, Amiodarone wäre das Universal- Notfallantiarrhythmicum, ist daher nur mit der wichtigen Ausnahme der FBI- Tachycardie gültig. Auch andere Antiarrhythmika könnten für Behandlung von Tachycardien eingefordert werden, Lidocain, Amiodarone, und Ajmain sind aber gut dokumentiert. zu Magnesium- und Kaliumsubstitution in den Guidelines Bei bekanntem Mangel empfohlen, Handhabung schlecht praktikabel zu Adenosin: Kann bei klinisch stabilen supraventrikulären Tachycardien mit schmalem Kammerkomplex angewendet werden. Extrem kurze Wirkdauer. Trotzdem im Gegensatz zu früheren Ansichten kein harmloses Antiarrhythmikum. Kontraindiziert beim klinisch instabilen (Koronar)patienten, Asthmatiker, und bei manifestem WPW-Syndrom. Als Mittel zur Differentialdiagnose von Tachycardien mit breiten Kammerkomplexen (supraventrikulär oder ventrikulär?) nur für Experten geeignet! 2
3 PRAKTISCHES VORGEHEN BEIM RHYTHMOLOGISCHEN NOTFALL Einleitung: Die Abhandlung der Therapie der Arrhythmien setzt voraus, daß extrakardiale reversible Ursachen, die Arrhythmien auslösen können, ausgeschlossen bzw. behoben sind, oder parallel mit der Arrhytmiebehandlung korrigiert werden. (z.b. Stromeinwirkung, Obstruktion der Luftwege, Spannungspneumothorax, etc.) Ein Algorithmus zur Akutbehandlung bedrohlicher rhythmologischer Notfälle ist im Task Force Report der Europäischen cardiologischen Gesellschaft nachzulesen: The pre-hospital management of acute heart attacks. Dieser Report teilt ein in bradycarde Rhythmusstörungen, Tachycardien mit breiten Kammerkomplexen und Tachycardien mit schmalen Kammerkomplexen. Der Vollständigkeit halber sei der Algorithmus wiedergegeben: Arrhythmie- Notfall: Sauerstoffgabe, Venöser Zugang Bradycardie Breitkomplextachycardie Schmalkomplextachycardie 3
4 4
5 5
6 Dieser Algorithmus hat mehrere Schwächen: Fehlende Berücksichtigung der Problematik der Digitalisüberdosierung, Torsade de Pointes, sowie des Vorhofflimmerns mit rascher antegrader Leitung über die akzessorische Bahn beim WPW- Syndrom. Teilweise unpraktikable, und/oder nicht ungefährliche Vorschläge: 1. Magnesium und Kalium sind in der im Handel erhältlichen Ampullengröße mit ausreichender Sicherheit nur über Infusion oder Perfusor zu verabreichen. Die Gefahr der falschen Anwendung überwiegt vermutlich den möglichen theoretischen aber nicht klinisch validierten Nutzen. 2. Empfehlung von Atropin beim klinisch stabilem AV- Block Mobitz II: Erhöhung der Sinusfrequenz kann AV- Überleitung weiter verschlechtern, und zur Asystolie führen!! 3. Adenosin- Kontraindikationen werden nicht beachtet EKG- Kenntnis nötig Es wird daher ein Algorithmus mit maximaler Praktikabilität, und guter Relation Sicherheit/ Wirksamkeit im Sinne eines Kochrezeptes dargestellt. Weiters wird die differenziertere Behandlung der wichtigsten arrhythmogen bedingten Notfälle so abgehandelt, daß sie auch ohne spezielle EKG- Kenntnis möglich ist. Folgender Algorithmus ist als einfaches Kochrezept gedacht. Er erfüllt obige Forderung. Obwohl nicht im Vergleich evaluiert, spricht die Datenlage eher für eine bessere Relation Sicherheit/ Wirksamkeit, als bei obigen Task Force Report. EINFACHES KOCHREZEPT ZUR NOTFALLBEHANDLUNG VON ARRHYTHMIEN Sauerstoff sofort, venöser Zugang sobald als möglich, EKG-Dokumentation und Monitor immer Bei Herz- Kreislaufstillstand Reanimation (siehe dort) Bei Klinisch instabiler Tachycardie Sedierung, Kardioversion oder Defibrillation, bei Unwirksamkeit bzw. danach Sedacorone Bei Klinisch instabiler Bradycardie Atropin, bei Unwirksamkeit Alupent; bei Unwirksamkeit Schrittmacher Bei klinisch stabiler Tachycardie Zuwarten unter Observanz, oder -bei struktureller Herzkrankheit Amiodarone -bei jungen, strukturell Herzgesunden, bekanntes WPW Ajmalin bei klinisch stabiler Bradycardie Zuwarten unter Observanz Klinische Instabilität bedeutet: Angina pectoris Atemnot (= pulmonale Stauung) Blutdruck <90 mm Hg systolisch (Richtlinie, bei Patienten mit konstitutionell niedrigem Blutdruck Zeichen der Minderperfusion) Verschlechterungstendenz Das Vorliegen auch nur eines dieser klinischen Faktoren bedeutet, daß der Patient als klinisch instabil zu betrachten ist! Strukturelle Herzkrankheit bedeutet: Vorliegen einer strukturellen Anomalie des Herzens. d.h. einer Grunderkrankung im Sinne einer KHK, Cardiomyopathie, etc.. Beim Patienten mit WPW liegt bis auf die akzess. Bahn keine strukturelle Herzerkrankung vor. 6
7 DIFFERENZIERTERE NOTFALLBEHANDLUNG VON ARRHYTHMIEN Diese beruht auf der Einteilung der Patienten in leicht erkennbare Gruppen: Einteilung in leicht erkennbare EKG- Kriterien 1. Tachycardien: Einteilung nach Breite des Kammerkomplexes Kammerflimmern, Kammerflattern Breitkomplextachycardie, rhythmisch Breitkomplextachycardie, arrhythmisch Schmalkomplextachycardie, rhythmisch Schmalkomplextachycardie, arrhythmisch 2. Bradycardien: Vorhofflimmern AV- Block Bradycardie mit zusätzlich bradycardiebedingter polymorpher VT/ Kammerflimmern andere 3. Schrittmacher- Notfälle, Notfälle bei Patienten mit implantiertem Defibrillator 4. Digitalis - induzierte Notfälle 5. Torsade de pointes EINTEILUNG NACH KLINISCHEN KRITEREIN 1. Zustand nach Synkope: Eine typische Synkopenanamnese, insbesondere typische Außenanamnese, kann ein Hinweis für eine intermittierende Rhythmusstörung, die zu kritischem Abfall des HZV führte und glücklicherweise spontan terminierte, sein. Diese Arrhythmie kann das nächste Mal persistieren! 2. Klinisch stabil siehe beim Kochrezept angeführte Kriterien 3. Klinisch instabil. A) Kammerflimmern, Kammerflattern TACHYCARDIEN Abb.1: Kammerflimmern, erfolgreiche Defibrillation (Keine Angst, die Asystolie danach bleibt üblicherweise nicht bestehen) Klinik: Kreislaufstillstand Therapie: Siehe Reanimation. Häufige Fehler / Tips: Spätes Erkennen des Kammerflimmerns, Verzögerung der Defibrillation durch Intubation, Venenzugang, etc..(ev. kann frühe Defibrillation die sonstigen Reanimationsmaßnahmen erübrigen!) Protrahiertes Flimmern: neben allgemeinen Reanimationsmaßnahmen: Versuch mit Antiarrhythmicum (Sedacorone) Andere Paddel- Position (anterior-posterior-position: links dorsal unter Scapula / präcordial) Mehrmalige Defibrillation mit max. Energie mehrmals kurz hintereinander ( Senkung des transthoracalen Widerstands) Acidoseausgleich: Erst nach langer Reanimation günstig, sparsam verwenden!!. Wenn vorhanden: Bretylium wenn vorhanden: Magnesium 7
8 B) Breitkomplextachycardie, rhythmisch Die differentialdiagnostischen Kriterien der rhythmischen Breitkomplextachycardie zur Unterscheidung zwischen ventrikulärer und supraventrikulärer Tachycardie sind präklinisch nicht wesentlich, weil: Eine Breitkomplextachycardie ist zu 70- > 90 % eine Kammertachycardie Wenn der Patient in die KHK- Risikogruppe fällt, ist eine rhythmische Breitkomplextachycardie fast in 100% eine VT! Differentialdiagnose schwierig, fatale Fehldeutung als SVT unterläuft auch Spezialisten Wird eine rhythmische Breitkomplextachycardie als VT behandelt, liegt man nie falsch Eine Differentialdiagnose wird auch in den Guidelines nicht gefordert. Im Falle einer rhythmischen Tachycardie mit breiten Kammerkomplexen sind zur Unterscheidung ventrikuläre/ supraventrikuläre Tachycardie zwei Fragen bezüglich Sensitivität/ Spezifität besser als eine EKG- Analyse durch Kardiologen: Hatten Sie jemals einen Herzinfarkt, bzw. leiden Sie an Angina pectoris? Hatten Sie dieses Herzrasen auch schon vor dem Infarkt? Wird die erste Frage mit ja, die zweite mit nein beantwortet, liegt mit Sicherheit eine Kammertyachycardie vor. Die beiden folgenden Beispiele sollen zeigen, daß die differenzierte Differentialdiagnose von Breitkomplextachycardien vom Notarzt nicht gefordert werden kann: Abb.2: Sinustachycardie, linksschenkelblockartig konfigurierte Kammerkomplexe, Form der Kammerkomplexe entspricht nach gängigen Kriterien einer VT (Ein LSB hat normalerweise keine Q V4-6!!), bei einem Patienten mit schwerer congestiver CMP (im Lungenödem) Abb.3: VT mit LSB- artigen QRS. 8
9 Klinik, Therapie: 1. klinisch instabil: a) EKG-Dokumentation so vollständig wie möglich (Monitorstreifen, wenn vorhanden 12- Ableitungs-EKG). b) Kardiovertieren d.h. mit synchronisiertem Defi unter Sedierung! Empfohlene Erstdosis sind 200J, dann 360J. Kardioversion mit EKG dokumentieren (auch wenn nur 3 Kanal-EKG) c) Wenn erfolgreich, weitere Therapie nach Grundkrankheit, Arrhythmieprophyaxe (z.b. Sedacorone ). d) Wenn nicht erfolgreich: mehrmals kurz hintereinander mit maximaler Energie kardiovertieren, Antiarrhythmicum applizieren (z.b. Sedacorone ). e) frühzeitige Intubation, Neubeginn bei optimierter O 2 Versorgung, und tiefer Sedierung 2. klinisch stabil: a) EKG so vollständig wie möglich b) Antiarrhythmicum: Sedacorone hat in dieser Situation die beste Relation Wirkung/ Risiko. Lidocain, und Gilurytmal sind ebenfalls erlaubt c) bei kurzem Transport oder fehlendem 12- Ableitungs-EKG auch Beobachtung ohne Therapie erlaubt; bei ersten Anzeichen für klinische Verschlechterung oder einem Frequenzanstieg auf > 150 ist ein Antiarrhythmicum indiziert. C) Breitkomplextachycardie, arrhythmisch Abb.4: Vorhofflimmern mit Schenkelblock ( wenn sehr tachycard oft pseudorhythmisch, und dann nicht leicht zu erkennen) s.u. Abb.5: FBI- Tachycardie (Fast, Broad, Irregular) Für den Notarzt sind nur von 2 Formen wichtig: Vorhofflimmern mit Schenkelblock: sehr häufig: Meist typische Schenkelblock- Morphologie des QRS, oft chronisch Kranke, oft paroxysmales Vorhofflimmern bekannt. Management siehe Vorhofflimmern. EKG: Geringe Variabilität der Form der QRS- Komplexe FBI- Tachycardie (Fast, Broad, Irregular): selten, aber wichtig: Vorhofflimmern bei rasch leitendem Bypasstrakt bei WPW. Dauernde exzentrische Ventrikelaktivierung kann Kammerflimmern auslösen. Je höher die Kammerfrequenz, desto gefährlicher. Alle Medikamente, die die Leitung über den AV- Knoten beeinträchtigen, ohne gleichzeitig massiv auch die Leitung über den Bypasstrakt zu hemmen, sind kontraindiziert! (Bevorzugung der Leitung über den Bypasstrakt 9
10 Trifft ansonst meist herzgesunde, kein chronisches Vorhofflimmern, ein WPW ist oft bekannt. EKG: starke Variabilität der Form der QRS- Komplexe Klinik, Therapie: 1. instabil: a) EKG-Dokumentation so vollständig wie möglich b) Kardiovertieren c) Wenn erfolgreich: Transport ins Krankenhaus, Prophylaxe mit: Sedacorone beim Patienten mit struktureller Herzerkrankung Gilurytmal beim Patienten ohne struktureller Herzerkrankung, bzw. bei WPW- Syndrom d) Wenn nicht erfolgreich: 2x kurz hintereinander mit maximaler Energie kardiovertieren, Sedacorone, oder Gilurhythmal applizieren. 2. stabil: a) EKG b) stabiles Vorhofflimmern braucht nicht behandelt werden, Frequenzsenkung wenn nötig mit Digitalis und/ oder Isoptin oder Beta- Blocker, wenn nötig. c) FBI- Tachycardie muß behandelt werden, auch wenn sie klinisch stabil ist: Gilurytmal. Sedacorone, Digitalis, Betablocker, Isoptin sind kontraindiziert! D) Schmalkomplextachycardie, rhythmisch Die Unterscheidung der verschiedenen Pathomechanismen (Vorhoftachycardie, Vorhofflattern mit regelmäßiger Überleitung, AV- Knoten- Reentrytachycardie, orthodrome AV- Reentrytachycardie) ist für den NA von untergeordneter Bedeutung, für den Nichtspezialisten auch nicht leicht. (siehe Beispiele) Abb.6: Vorhofflattern 2:1 Überleitung Abb.7: atrioventrikuläre reentry Tachykardie, Terminierung mit Adenosin Abb.8: Orthodrome atrioventrikuläre reentry Tachykardie, Terminierung spontan durch Block im AV-Knoten 10
11 Klinik Therapie: 1. instabil: a) EKG-Dokumentation so vollständig wie möglich b) Kardioversion c) Wenn erfolgreich: Transport ins KH d) Wenn nicht erfolgreich: mehrmals kurz hintereinander mit maximaler Energie kardiovertieren. 2. stabil: a) EKG b) Vagusmanöver: Carotisdruck nur, wenn gröbere Plaques auszuschließen (junger Patient) c) Adenosin unter laufendem EKG-Monitoring. Bei Kontraindikationen Isoptin (klassisch), aber auch -Blocker, Sedacorone, oder Gilurytmal erlaubt. d) Wenn als Grundrhythmus Vorhofflimmern/ Flattern demaskiert wird: siehe dort Zu Adenosin : risikoarm, wirkt nur einige Sekunden. KI: Asthma, schwere KHK, manifestes WPW) Wirkt durch kurzfristigen Block meist im AV-Knoten. Reentry-Tachycardien, die den AV-Knoten als Teil des Reentry-Kreises benötigen, werden daher beendet, Vorhofarrhythmien werden demaskiert (selten beendet). Bolusgabe nötig! (Praktisches Vorgehen: Rasches Spritzen der benötigten Adenosindosis, rasches Nachspülen mit NaCl 0,9%) Abb.9: Demaskierung von Vorhofflattern mit Adenosin E) Schmalkomplextachycardie, arrhythmisch immer tachycardes Vorhofflimmern Abb.10: Vorhofflimmern: beachte während sehr tachycarder Phasen die pseudorhythmische Herzaktion! Klinik, Therapie: 1. klinisch instabil: selten a) EKG-Dokumentation b) Kardioversion! Kardioversion mit EKG dokumentieren (auch wenn nur Monitor- EKG vorhanden) c) Wenn erfolgreich, Transport ins KH, d) Wenn nicht erfolgreich: mehrmals kurz hintereinander mit maximaler Energie kardiovertieren. e) Wenn immer noch nicht erfolgreich: Sedacorone, Digoxin, Betablocker oder Isoptin. (Isoptin darf mit einem Betablocker nicht kombiniert werden) 2. stabil: a) EKG b) nur Beobachtung, keine Therapie c) wenn gwünscht, Betablocker, Digoxin, Isoptin 11
12 BRADYCARDIEN Patienten mit Bradyarrhythmien sind dann gefährdet, wenn: a) sie hämodynamisch instabil sind (auch nur intermittierend, dann Synkopenanamnese) b) und/oder ein AV- Block Mobitz II oder höhergradig vorliegt. Therapie: a) Medikamentös: Atropin oder Alupent : Atropin wirkt nur auf Vorhof und supra-his- Anteile des AV-Überleitungssystems. Ein AV-Block Mobitz II oder höhergradig kann verschlechtert werden! Alupent hat neben dieser Atropin - ähnlichen Wirkung auf den Sinus- und AV- Knoten auch eine Erhöhung der Automatie untergeordneter Zentren zur Folge (günstig), als Nebenwirkung aber auch alle Arten von Tachyarrhythmien b) Schrittmacher- entweder transcutan (in vielen NA-Systemen möglich) oder über transvenöse Sonde. Erfahrungsgemäß selten nötig. A) Vorhofflimmern Abb.11: Bradycardes Vorhofflimmern Therapie: Wenn nötig Atropin B) AV- Block Das Schaffen von einem oder mehreren guten venösen Zugängen gehört zu den dringlichsten Aufgaben des Notarztes. Er schafft damit die Grundlage für jede medikamentöse Therapie. Ein rechtzeitig gelegter venöser Zugang kann lebensrettend sein. Abb.12: Wenckebach-Block (= Mobitz I) a) Mobitz II: Die PQ-Zeit ist vor und nach einem blockiertem P gleich lang. Diese Leitungsstörung liegt fast immer infrahissär und ist somit gefährlich. Abb.13: Mobitz II-Block 12
13 Höhergradiger AV- Block und AV- Block III Mehr als ein Sinus-P zwischen 2 QRS-Komplexen ist blockiert. Diese Leitungsstörung ist fast immer infrahissär und somit gefährlich! Abb.14: Hochgradiger AV- Block: Anfangs besteht AV- Block III mit ventrikulärem Ersatzrhythmus und AV-Dissoziation. Der schmale QRS-Komplex ist übergeleitet. C) Bradycardie mit zusätzlich bradycardiebedingter polymorpher VT/ Kammerflimmern Die Behandlung dieser Arrhythmien wird beim Kapitel Torsade de pointes /polymorphe VT besprochen (Wenn auch nicht alle diese Arrhythmien den gleichen Pathomechanismus wie die TdP aufweisen). D) andere Bradycardien Für Notarzt relativ unbedeutend. Meist handelt es sich um symptomatische Sinusbradycardie/ Sinusausfall. Diese spricht auf Atropin praktisch immer an. SCHRITTMACHER- NOTFÄLLE NOTFÄLLE BEI PATIENTEN MIT IMPLANTIERTEM DEFIBRILLATOR Ein Schrittmacher verfügt ausschließlich über die Funktion der Stimulation, ein implantierbarer Defibrillator verfügt über alle Schrittmacherfunktionen, und zusätzlich die Funktion der automatischen Erkennung maligner Tachyarrhythmien, und deren Terminierung mittels antitachycarder Stimulation, bzw. Defibrillation A) Stimulationsverlust Von den vielen möglichen Schrittmacher- Fehlfunktionen ist nur diese wirklich häufig, und gefährlich: Abb.15: Stimulationsverlust bei liegendem Zweikammer- Schrittmacher. Stimulationsverlust: Erkennbar durch nicht effektive SM- Spikes oder durch fehlende Spikes (meist Sondenbruch) bei bradycarder Herzaktion. Die eingestellte Mindeststimulationsfrequenz des Schrittmachers ist dem Patienten meist bekannt, bzw. dem Schrittmacher-Paß zu entnehmen. Der Patient ist entsprechend seinem Grundrhythmus zu behandeln. Er ist durch sein SM-System naturgemäß nicht geschützt B) Fehlentladungen eines imlantierten Defibrillators, bzw. sonstige Fehlfunktionen von Schrittmachern Es ist für den Nichtspezialisten unmöglich, die verschiedenen Fehlfunktionen zu kennen, und differenziert zu behandeln. Wichtig ist aber die Kenntnis, daß die Reaktion von allen Schrittmachern auf Magnetauflage uniform ist: Ausschalten der Sensingfunktion (das Gerät ignoriert die Eigenaktion des Herzens) Fixfrequente Stimulation Reaktion von allen Defibrillatoren auf Magnetauflage: 13
14 Ausschalten der Erkennungsfunktion zur Therapie von Tachycardien. Die Schrittmacherfunktion des Defis bleibt unverändert. Die Magnetauflage ist daher zur Vermeidung ungerechtfertigter Defibrillationen geeignet. Abb: 16: nicht gerechtfertigte Schockabgabe eines implantierten Defibrillators während einer Reizstromtherapie (intrakardiales EKG aus dem Speicher eines Defibrillators). Dies ist durch Magnetauflage zu verhindern (oder durch Vermeidung von Reizstrom) DIGITALIS- INDUZIERTE NOTFÄLLE Sind häufig, beschränken sich aber zum Glück meist auf gut toleriertes bradycardes Vorhofflimmern und AV- Blockierungen. Problematisch sind durch Digitalis hervorgerufene tachycarde Rhythmusstörungen, wo der Unerfahrene geneigt ist, Digitalis zu geben. Wichtige diagnostische Hinweise ist eine laufende Digitalis- Medikation sowie andere klinisch- anamnestische Hinweise für Überdigitalisierung. Abb.17: Vorhofflimmern und totaler AV-Block bei Digitalisintoxikation, junktionaler Escape-Rhythmus (Beachte: rhythmische QRS. Bei Vorhofflimmern und AV-Überleitung immer arrhythmische Herzaktion!) Seltener, aber wichtig, weil sie oft nicht als digitalisinduziert erkannt werden und meist falsch behandelt werden, sind die digitalisbedingten Tachycardien: Atriale Tachycardie mit AV-Block (meist 2:1 oder Wenckebach) AV-junktionale Tachycardie, heimtückischerweise gelegentlich kombiniert mit Vorhofflimmern/ Flattern! Faszikuläre Tachycardie (Ventrikuläre Tachycardie, vom Reizleitungssystem entspringend) Kennzeichnend sind: unpassende Regularität bei Grundrhythmus Flimmern oder Flattern (Auf die seltenere Wenckebach-Periodik kombiniert mit Tachycardien wird nicht eingegangen) Abb.18: Atriale Tachycardie bei Digitalisintoxikation Abb.19: Vorhofflimmern und junktionale Tachycardie bei Digitalisintoxikation. 14
15 Abb.20: Vorhofflattern und junktionale Tachycardie bei Digitalisintoxikation. Beachte die regelmäßigen QRS, und gleichzeitige AV-Dissoziation (im Gegensatz zu der häufigen 2:1 Überleitung, wo Flatterwellen und QRS nicht dissoziiert sind) Therapie: generell: Digitalis vermeiden, Bradycardien: klinisch stabil: Transport ins KH klinisch instabil: Atropin - Versuch, Pacing (s.o.), keine ß-Mimetica Tachyarrhythmien: klinisch stabil: Transport ins KH, do not touch klinisch instabil: Kardioversion, wenn nicht erfolgreich Phenytoin langsam i.v.. (nach Beendigung der Tachycardie gelegentlich Asystolie) Insgesamt sind durch den NA behandlungswürdige, d.h. klinisch instabile digitalisinduzierte Tachycardien selten. Wichtig ist, zu erkennen, daß möglicherweise eine digitalisinduzierte Tachycardie vorliegt und Digitalis zu vermeiden. Diese Gruppe umfaßt: Durch Medikamente, die die QT-Dauer verlängern (meist Klasse I Antiarrhythmica oder Sotalol) oder durch Elektrolytstörungen (meist Hypokaliämie, Hypomagnesiämie).hervorgerufene maligne ventrikuläre Arrhythmie Familiäres Long QT-Syndrom (selten). Durch Bradycardien ausgelöste polymorphe ventrik. Tachycardien/ Torsaden Kennzeichen/ Hinweise: Langes QT (ev. prominente U- Welle) bei Sinusrhythmus. Auslösung der Torsade meist nach einer Pause (long-short-sequenz) oder während bradycarder Phasen Polymorphe, schnelle VT, im Fall der Torsade mit Oszillierend wechselnder QRS- Höhe Abb.21: Torsade de pointes (nach Chinidin) 15
16 Abb.22: Extreme QT-Verlängerung nach Sotacor Bedeutung für den NA.: Meist präsentieren sich diese Patienten für den Notarzt als Zustand nach Synkope. Die lange QT- Dauer ist auch am Monitor meist erkennbar. Hinweisend ist häufig die Anamnese (meist erst seit kurzer Zeit eingenommenes Antiarrhythmicum) Vorgehen: Keine Antiarrhythmica! Klinisch stabil: Transport ins KH Kammerflimmern: Siehe Reanimation Rezidivierende Torsaden: Anhebung der Sinus- Grundfrequenz mit Alupent 16
HERZRHYTHMUSSTÖRUNGEN
 HERZRHYTHMUSSTÖRUNGEN Die Akutbehandlung von Herzrhythmusstörungen stellt eine besondere Herausforderung an den Notarzt dar. Selbst für den Kardiologen unter optimalen klinischen Bedingungen ist es nicht
HERZRHYTHMUSSTÖRUNGEN Die Akutbehandlung von Herzrhythmusstörungen stellt eine besondere Herausforderung an den Notarzt dar. Selbst für den Kardiologen unter optimalen klinischen Bedingungen ist es nicht
HERZRHYTHMUSSTÖRUNGEN
 HERZRHYTHMUSSTÖRUNGEN Die Akutbehandlung von Herzrhythmusstörungen stellt eine besondere Herausforderung an den Notarzt dar. Selbst für den Kardiologen unter optimalen klinischen Bedingungen ist es nicht
HERZRHYTHMUSSTÖRUNGEN Die Akutbehandlung von Herzrhythmusstörungen stellt eine besondere Herausforderung an den Notarzt dar. Selbst für den Kardiologen unter optimalen klinischen Bedingungen ist es nicht
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz
 Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie Barmherzige Schwestern Linz Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie BHS RIED
 Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie BHS RIED Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik 1.Bradykardien
Rhythmusstörung?? Kein Problem!!! Thomas Winter Kardiologie BHS RIED Welche Haie sind gefährlich?? Welche Arrhythmien sind gefährlich? Die 3 goldenen Regeln der präklinischen EKG Diagnostik 1.Bradykardien
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Herzrhythmusstörungen. Dr. Klaus Münzenrieder
 Herzrhythmusstörungen Dr. Klaus Münzenrieder Erregungsleitung am Herz EKG Bradykarde Herzrhythmusstörungen Bradykardie: : Herzfrequenz < 60/min. Sick-Sinus Sinus-SyndromSyndrom AV-Blockierungen Sick-Sinus
Herzrhythmusstörungen Dr. Klaus Münzenrieder Erregungsleitung am Herz EKG Bradykarde Herzrhythmusstörungen Bradykardie: : Herzfrequenz < 60/min. Sick-Sinus Sinus-SyndromSyndrom AV-Blockierungen Sick-Sinus
Rhythmusstörungen im Notarztdienst. Daniel Scherer Internistischer Notfallmedizinkongress 2017
 Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
Rhythmusstörungen im Notarztdienst Daniel Scherer Internistischer Notfallmedizinkongress 2017 Rhythmusstörungen im Rettungsdienst sind häufig Basisprogramm am Notfallort bei Rhythmusstörungen Anamnese
1 x 1 der Rhythmologie
 Pathophysiologie 1 x 1 der Rhythmologie Peter Lercher Klinische Abteilung für Kardiologie Univ. Klinik für Innere Medizin Graz Bradycardie Störung der Erregungsleitung Leitungsverzögerung Leitungsblock
Pathophysiologie 1 x 1 der Rhythmologie Peter Lercher Klinische Abteilung für Kardiologie Univ. Klinik für Innere Medizin Graz Bradycardie Störung der Erregungsleitung Leitungsverzögerung Leitungsblock
Der Notfall-Patient mit Rhythmusstörungen. Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz
 Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
4 Grundlagen der elektrischen Vorgänge am Herzen
 4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
4 Grundlagen der elektrischen Vorgänge am Herzen 4.1 Normaler Erregungsablauf Abbildung 10: Normaler Erregungsablauf Sinusknoten -> AV-Knoten -> His-Bündel -> Tawara-Schenkel -> Purkinje-Fasern Bei Sinusrhythmus
Der Patient mit akuter Herzrhythmusstörung. Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie
 Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren
 Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren Prof. Dr. Bernhard Zrenner Medizinische Klinik I Krankenhaus Landshut-Achdorf Lehrkrankenhaus der Technischen Universität München
Herzrhythmusstörungen Herzschrittmacher Implantierbare Defibrillatoren Prof. Dr. Bernhard Zrenner Medizinische Klinik I Krankenhaus Landshut-Achdorf Lehrkrankenhaus der Technischen Universität München
vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus
 EKG 1 vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus RR-Abstand beträgt 10,5 gr. Kästchen => HF 57/min Die Abl. II ist die höchste positive Zacke der Ableitungen nach Einthoven. Abl.
EKG 1 vor jedem QRS-Komplex ist eine P- Welle, regelmäßig => Sinusrhythmus RR-Abstand beträgt 10,5 gr. Kästchen => HF 57/min Die Abl. II ist die höchste positive Zacke der Ableitungen nach Einthoven. Abl.
Schmal-QRS-Komplex Tachykardien. Prof. Dr. med Stefan Weber
 Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Schmal-QRS-Komplex Tachykardien Prof. Dr. med Stefan Weber Schmal-QRS-Komplex Tachykardien Symptome Herzrasen Palpitationen Schwindel Synkopen Angina pectoris Lungenödem Tachykarde Herzrhythmusstörungen
Fälle aus dem Rhythmologischen Alltag. Firat Duru Universitäres Herzzentrum Zürich
 Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Fälle aus dem Rhythmologischen Alltag Firat Duru Universitäres Herzzentrum Zürich Notfallstation: 42j Patientin mit Herzrasen seit 3 Stunden Anamnestisch interm. Herzrasen seit 15 Jahren Keine grundliegende
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Antiarrhythmika. Dr. med. Frank Scherff
 Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Tachykarde Rhythmusstörungen
 Tachykarde Rhythmusstörungen Inhalt 1 SupraventikuläreTachykardien 2 1.1 Vorhoftachykardien 2 1.2 Sinustachykardie 3 2 AV-Reentry Tachykardie (AVRT) 4 3 Vorhofflattern 5 4 Vorhofflimmern (Tachyarrhythmia
Tachykarde Rhythmusstörungen Inhalt 1 SupraventikuläreTachykardien 2 1.1 Vorhoftachykardien 2 1.2 Sinustachykardie 3 2 AV-Reentry Tachykardie (AVRT) 4 3 Vorhofflattern 5 4 Vorhofflimmern (Tachyarrhythmia
Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten
 Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten Das Herz ist ein Muskel der kaum größer als eine geschlossene Faust ist. Es besteht aus zwei Vorhöfen und zwei Kammern. Über elektrische Impulse
Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten Das Herz ist ein Muskel der kaum größer als eine geschlossene Faust ist. Es besteht aus zwei Vorhöfen und zwei Kammern. Über elektrische Impulse
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Herzrhythmusstörungen
 unversum InnereMedizin www.oegim.at 7/2006 Facharztprüfung Innere Medizin Prim. Univ.-Doz. Dr. Franz Xaver Roithinger Vorstand der Internen Abteilung, Landesklinikum Thermenregion Mödling Herzrhythmusstörungen
unversum InnereMedizin www.oegim.at 7/2006 Facharztprüfung Innere Medizin Prim. Univ.-Doz. Dr. Franz Xaver Roithinger Vorstand der Internen Abteilung, Landesklinikum Thermenregion Mödling Herzrhythmusstörungen
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof
 Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie
 Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie Fritz Freihoff Kaiser Franz Josef-Spital Wien VT oder SVT mit Faszikelblock? Nomenklatur Systematik der Kammertachykardie Notfalltherapie
Breitkomplex - Tachykardie: Differentialdiagnostik und Therapie Fritz Freihoff Kaiser Franz Josef-Spital Wien VT oder SVT mit Faszikelblock? Nomenklatur Systematik der Kammertachykardie Notfalltherapie
INHALT ABBILDUNGSLISTE 11 VORWORT 13
 INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
INHALT ABBILDUNGSLISTE 11 VORWORT 13 1 DIE BEDEUTUNG DES PULSES 16 1.1 Der Puls bei Tieren 16 1.2 Geschichtliches zum Puls 17 1.3 Der Puls in der Musik 18 1.4 Puls und Zeitmessung 21 2 DER NORMALE HERZSCHLAG
Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt
 ! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
12-Kanal-EKG: Technik, Interpretation,
 12-Kanal-EKG: Technik, Interpretation, Vorteile der prähospitalen Diagnostik Dr. med. Simon Kircher GmbH Grundlagen der EKG-Diagnostik Luigi Galvani (1737 1798) Vorstellung 2 Grundlagen der EKG-Diagnostik
12-Kanal-EKG: Technik, Interpretation, Vorteile der prähospitalen Diagnostik Dr. med. Simon Kircher GmbH Grundlagen der EKG-Diagnostik Luigi Galvani (1737 1798) Vorstellung 2 Grundlagen der EKG-Diagnostik
AKUTTHERAPIE TACHYKARDER HERZRHYTHMUSSTÖRUNGEN. Akutbehandlung tachykarder Arrhythmien
 SOP: STANDARD OPERATING PROCEDURE DER INTENSIVSTATION II AKUTTHERAPIE TACHYKARDER HERZRHYTHMUSSTÖRUNGEN Dr. Lars Romfeld Akutbehandlung tachykarder Arrhythmien Hämodynamisch instabil Hämodynamisch stabil
SOP: STANDARD OPERATING PROCEDURE DER INTENSIVSTATION II AKUTTHERAPIE TACHYKARDER HERZRHYTHMUSSTÖRUNGEN Dr. Lars Romfeld Akutbehandlung tachykarder Arrhythmien Hämodynamisch instabil Hämodynamisch stabil
Herzschrittmacher. Grundlagen
 Herzschrittmacher Grundlagen Wozu Herzschrittmacher? Postoperative Indikation zum Schrittmacher Vor allem: bradykarde Herzrhythmusstörungen Sinusbradykardie Bradykarde AV-Blockierungen Bradyarrhythmie
Herzschrittmacher Grundlagen Wozu Herzschrittmacher? Postoperative Indikation zum Schrittmacher Vor allem: bradykarde Herzrhythmusstörungen Sinusbradykardie Bradykarde AV-Blockierungen Bradyarrhythmie
Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld
 Herzrhythmusstörungen auf der Intensivstation Wie gehe ich vor? 6.12.2017 Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld Häufigkeit von
Herzrhythmusstörungen auf der Intensivstation Wie gehe ich vor? 6.12.2017 Vorhofflimmern Christoph Stellbrink, Klinik für Kardiologie und Internistische Intensivmedizin, Klinikum Bielefeld Häufigkeit von
EKG bei Aufnahme. HF 200/min. Unbestätigt V1 III. avr. avl. avf. Ort # 1 Gerät # 4 ELI Link 3.04 Sequenz # mm/s 10mm/mV 0.
 Rhythmusstörungen Fall 1 44-jähriger männlicher Patient Global gute Pumpfunktion Arterielle Hypertonie Bereits in der Vergangenheit rez. Herzrasen mit Spontankonversion Jetzt: Bereits über 2 Std. anhaltendes
Rhythmusstörungen Fall 1 44-jähriger männlicher Patient Global gute Pumpfunktion Arterielle Hypertonie Bereits in der Vergangenheit rez. Herzrasen mit Spontankonversion Jetzt: Bereits über 2 Std. anhaltendes
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN
 MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
MODERNE THREAPIEVERFAHREN VON HERZRHYTHMUSSTÖRUNGEN M. Lukat Leitender Oberarzt MK II HERZRHYTHHMUSSTÖRUNGEN Was sind Herzrhythmusstörungen? Welche Formen von Rhythmusstörungen werden unterschieden? Wie
Vom EKG zur Therapie: Einleitung. Dietmar Bänsch
 Vom EKG zur Therapie: Einleitung Dietmar Bänsch 3 Ein 42-jähriger Mann stellt sich in der Sprechstunde vor und klagt über in der Nacht erstmalig aufgetretene stechende Schmerzen in der Brustgegend. Der
Vom EKG zur Therapie: Einleitung Dietmar Bänsch 3 Ein 42-jähriger Mann stellt sich in der Sprechstunde vor und klagt über in der Nacht erstmalig aufgetretene stechende Schmerzen in der Brustgegend. Der
Neu aufgetretenes Vorhofflimmern in der Notaufnahme. Markus Wehler Zentrale Notaufnahme Klinikum Augsburg
 Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
EKG-Beispiele zur Deutung
 EKG-Beispiele zur Deutung Auf den darauffolgenden Seiten folgt eine Reihe von EKG-Beispielen. In den Beispielen findet man 1 sec als Zeit eingetragen. Besprechungen jeweils auf der Ruckseite. 59 Beispiel1
EKG-Beispiele zur Deutung Auf den darauffolgenden Seiten folgt eine Reihe von EKG-Beispielen. In den Beispielen findet man 1 sec als Zeit eingetragen. Besprechungen jeweils auf der Ruckseite. 59 Beispiel1
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
Ekg des kardialen Notfalls
 Ein interaktives Ekg-Quiz in 13 Akten, in 4 Schwierigkeitsgraden: : leicht : mittel : schwer : unlösbar? Mit: - Klinik - Ekg - Ihren Vorschlägen zu Diagnose und Therapie - Auflösung 1 Klinik:, 64 Jahre,
Ein interaktives Ekg-Quiz in 13 Akten, in 4 Schwierigkeitsgraden: : leicht : mittel : schwer : unlösbar? Mit: - Klinik - Ekg - Ihren Vorschlägen zu Diagnose und Therapie - Auflösung 1 Klinik:, 64 Jahre,
O M V. Behandle den Patienten nicht das EKG! A B C D E
 Der Patient mit regelmäßigen Tachykardien in der Erstaufnahme Differentialdiagnose & Behandlungsalgorithmus Hans Domanovits Universitätsklinik für Notfallmedizin AKH-Wien Behandle den Patienten nicht das
Der Patient mit regelmäßigen Tachykardien in der Erstaufnahme Differentialdiagnose & Behandlungsalgorithmus Hans Domanovits Universitätsklinik für Notfallmedizin AKH-Wien Behandle den Patienten nicht das
Erweiterte Reanimationsmaßnahmen. Uwe Kreimeier, München
 Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
EKG-Workshop. Mitschreiben? UKL, 28.05.2015. Download unter. http://kardio.uniklinikum-leipzig.de -> Lehre -> EKG-Kurs. EKG - Workshop 2015
 EKG-Workshop UKL, 28.05.2015 Mitschreiben? Download unter http://kardio.uniklinikum-leipzig.de -> Lehre -> EKG-Kurs 1 Was dürfen Sie erwarten? Grundlagen der EKG-Ableitung Systematische EKG-Auswertung
EKG-Workshop UKL, 28.05.2015 Mitschreiben? Download unter http://kardio.uniklinikum-leipzig.de -> Lehre -> EKG-Kurs 1 Was dürfen Sie erwarten? Grundlagen der EKG-Ableitung Systematische EKG-Auswertung
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen. Pathophysiologie. Tachykardie Pathophysiologie: Reentry
 Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE
 HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
Diagnose und Therapie von Rhythmusstörungen
 Diagnose und Therapie von Rhythmusstörungen in der Intensivmedizin Patrick Schauerte Medizinische Klinik I -Universitätsklinikum Aachen Rheinisch-Westfälische Technische Hochschule pschauerte@ukaachen.de
Diagnose und Therapie von Rhythmusstörungen in der Intensivmedizin Patrick Schauerte Medizinische Klinik I -Universitätsklinikum Aachen Rheinisch-Westfälische Technische Hochschule pschauerte@ukaachen.de
Entsprechend dem Algorithmus zur Differenzialdiagnose
 Kardiovaskuläre Medizin 2008;11(10):321 325 Tatiana Ulrich a, Christian Steffen b a Rehabilitationsklinik Kneipphof, Dussnang b Klinik Medizin, Spital Lachen Vorhofflimmern bei Wolff- Parkinson-White-Syndrom
Kardiovaskuläre Medizin 2008;11(10):321 325 Tatiana Ulrich a, Christian Steffen b a Rehabilitationsklinik Kneipphof, Dussnang b Klinik Medizin, Spital Lachen Vorhofflimmern bei Wolff- Parkinson-White-Syndrom
Vorstellung in der ZNA der Uniklinik (März 2011, gegen 19.00Uhr) durch den Notarzt mit Rettungsdienst
 Auflösung des EKG Quiz: Männlicher Pat., Jg. 1939, reduzierter AZ, 78kg bei 176cm, Vorstellung in der ZNA der Uniklinik (März 2011, gegen 19.00Uhr) durch den Notarzt mit Rettungsdienst JA: zunehmende Luftnot
Auflösung des EKG Quiz: Männlicher Pat., Jg. 1939, reduzierter AZ, 78kg bei 176cm, Vorstellung in der ZNA der Uniklinik (März 2011, gegen 19.00Uhr) durch den Notarzt mit Rettungsdienst JA: zunehmende Luftnot
Breitkomplexige Tachykardie: Differentialdiagnostik und Therapie
 Breitkomplexige Tachykardie: Differentialdiagnostik und Therapie Th. Lewalter Medizinische Klinik und Poliklinik II Universitätsklinikum Bonn EKG-Diagnostik beim Internistischen Notfall: Myokardischämie
Breitkomplexige Tachykardie: Differentialdiagnostik und Therapie Th. Lewalter Medizinische Klinik und Poliklinik II Universitätsklinikum Bonn EKG-Diagnostik beim Internistischen Notfall: Myokardischämie
Innere Quick. Der Fakten-Turbo für Station und Praxis. von Philippe Furger. 2. vollst. überarb. Auflage
 Innere Quick Der Fakten-Turbo für Station und Praxis von Philippe Furger 2. vollst. überarb. Auflage Innere Quick Furger schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme Verlag
Innere Quick Der Fakten-Turbo für Station und Praxis von Philippe Furger 2. vollst. überarb. Auflage Innere Quick Furger schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme Verlag
Diagnosekompaß EKG. Der schnelle Weg vom EKG zur Diagnose. Fritz Heinrich. unter Mitarbeit von Hans Günter Amberger
 Diagnosekompaß EKG i Der schnelle Weg vom EKG zur Diagnose i Fritz Heinrich unter Mitarbeit von Hans Günter Amberger Konzept: Andreas Dienerowitz, Burkhard Paetz 173 Abbildungen, 11 Tabellen 1998 Georg
Diagnosekompaß EKG i Der schnelle Weg vom EKG zur Diagnose i Fritz Heinrich unter Mitarbeit von Hans Günter Amberger Konzept: Andreas Dienerowitz, Burkhard Paetz 173 Abbildungen, 11 Tabellen 1998 Georg
Bradykarde Herzrhythmusstörungen. Reizbildung im Sinusknoten. Reizbildung und Erregungsleitung: Sinusknoten
 Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
PALS Basic Life Support
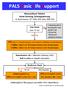 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Rationale Abklärung von Synkopen
 Rationale Abklärung von Synkopen Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort Rottenmann Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort
Rationale Abklärung von Synkopen Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort Rottenmann Dr. Reinhard Doppler Medizinische Abteilung LKH Rottenmann - Bad Aussee Standort
EKG Rhythmusinterpretation Lektion 2
 EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
EKG Rhythmusinterpretation Lektion 2 Rhythmusstörungen aus dem Sinusknoten 2014/ M.von Däniken/ Ch. Senn EKG- Interpretation Bradykarder Sinusrhythmus EKG- Interpretation Tachykarder Sinusrhythmus EKG-
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
SS 2008 Ventrikuläre Arrhythmien
 Hauptvorlesung Innere Medizin Hans-Joachim Trappe Medizinische Universitäts-Klinik II II (Kardiologie/Angiologie) Marienhospital Herne Ruhr-Universität Bochum SS 2008 Ventrikuläre Arrhythmien Herzrhythmusstörungen
Hauptvorlesung Innere Medizin Hans-Joachim Trappe Medizinische Universitäts-Klinik II II (Kardiologie/Angiologie) Marienhospital Herne Ruhr-Universität Bochum SS 2008 Ventrikuläre Arrhythmien Herzrhythmusstörungen
Angina pectoris: I. Angina pectoris bei koronarer Herzerkrankung
 Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal. Kapitel 4. Atypische P-Wellen
 Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal 53 Kapitel 4 Atypische -Wellen EKG2_215x280_korr3.indd 53 Liegt ein Sinusrhythmus vor mit Herzfrequenz 50-100/min? Zusätzliche Frage Rasch
Kapitel 3 Schmalkomplextachykardien: rasch + rhythmisch + schmal 53 Kapitel 4 Atypische -Wellen EKG2_215x280_korr3.indd 53 Liegt ein Sinusrhythmus vor mit Herzfrequenz 50-100/min? Zusätzliche Frage Rasch
EKG - Überwachungen 1 (2) Kanal Monitor. 12 Kanal EKG. Übersicht dieser Lerneinheit. Johannes Bereuther
 EKG Interpretation 2. Notfallpflegekongress, Solothurn 07. bis 08. März 2008 Interessensgruppe Notfallpflege Schweiz 1 EKG - Überwachungen 1 (2) Kanal Monitor 12 Kanal EKG Herzfrequenz (Alarm) Beurteilung
EKG Interpretation 2. Notfallpflegekongress, Solothurn 07. bis 08. März 2008 Interessensgruppe Notfallpflege Schweiz 1 EKG - Überwachungen 1 (2) Kanal Monitor 12 Kanal EKG Herzfrequenz (Alarm) Beurteilung
Inhalt. 1 Lage, Größe und Form des Herzens... 13. 2 Diagnostische Möglichkeiten... 15
 Inhalt 1 Lage, Größe und Form des Herzens.......... 13 2 Diagnostische Möglichkeiten................ 15 2.1 Inspektion.................................. 15 2.2 Palpation....................................
Inhalt 1 Lage, Größe und Form des Herzens.......... 13 2 Diagnostische Möglichkeiten................ 15 2.1 Inspektion.................................. 15 2.2 Palpation....................................
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Interaktives EKG-Seminar
 Interaktives EKG-Seminar Ärzteforum Davos 2014 Workshop vom 6.3.2014 Piero O. Bonetti Kardiologie Kantonsspital Graubünden Chur Tachykardien - Grundsätze Sofort 12-Ableitungs-EKG schreiben! Anamnese! Behandeln!
Interaktives EKG-Seminar Ärzteforum Davos 2014 Workshop vom 6.3.2014 Piero O. Bonetti Kardiologie Kantonsspital Graubünden Chur Tachykardien - Grundsätze Sofort 12-Ableitungs-EKG schreiben! Anamnese! Behandeln!
AKUTTHERAPIE VON RHYTHMUSSTÖRUNGEN
 AKUTTHERAPIE VON RHYTHMUSSTÖRUNGEN Ellen Hoffmann Klinik für Kardiologie und Internistische Intensivmedizin Herzzentrum Bogenhausen Klinikum Bogenhausen AKUTTHERAPIE VON ARRHYTHMIEN Bradykardie Supraventrikuläre
AKUTTHERAPIE VON RHYTHMUSSTÖRUNGEN Ellen Hoffmann Klinik für Kardiologie und Internistische Intensivmedizin Herzzentrum Bogenhausen Klinikum Bogenhausen AKUTTHERAPIE VON ARRHYTHMIEN Bradykardie Supraventrikuläre
Möglichkeiten und Grenzen der Katheterablation. Richard Kobza
 Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Advanced Life Support (ALS)
 Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Fortbildung EKG Tim Haase DRK Cuxhaven/ Hadeln
 Fortbildung EKG 03.05.2012 Tim Haase DRK Cuxhaven/ Hadeln Ablauf 3 Fälle technische und physiologische Grundlagen des EKG Grundlagen zur Interpretation verschiedene EKG Bilder Fall 1 Krankentransport;
Fortbildung EKG 03.05.2012 Tim Haase DRK Cuxhaven/ Hadeln Ablauf 3 Fälle technische und physiologische Grundlagen des EKG Grundlagen zur Interpretation verschiedene EKG Bilder Fall 1 Krankentransport;
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Herzrhythmusstörungen (HRST)
 IMCU-Kurs: Herzrhythmusstörungen, Seite 1 Herzrhythmusstörungen (HRST) Phys Der normale Herzrhythmus wird als Sinusrhythmus bezeichnet. Der Taktgeber, der Sinusknoten sitzt im rechten Vorhof und gibt elektrische
IMCU-Kurs: Herzrhythmusstörungen, Seite 1 Herzrhythmusstörungen (HRST) Phys Der normale Herzrhythmus wird als Sinusrhythmus bezeichnet. Der Taktgeber, der Sinusknoten sitzt im rechten Vorhof und gibt elektrische
Das Notfall-EKG. Dr. med. Alexander Pott
 23. Kardiologisches Seminar Süd 17./18.3.2016 Ulm/Neu-Ulm Das Notfall-EKG Dr. med. Alexander Pott Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie Angiologie Pneumologie Internistische
23. Kardiologisches Seminar Süd 17./18.3.2016 Ulm/Neu-Ulm Das Notfall-EKG Dr. med. Alexander Pott Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie Angiologie Pneumologie Internistische
NOTFALLMEDIZIN EKG & Defibrillation
 NOTFALLMEDIZIN EKG & Defibrillation Version 1.0 - Stand 10.10.2010 1 Holger Harbs Klinik für Anästhesiologie und Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor: Prof. Dr. M. Steinfath
NOTFALLMEDIZIN EKG & Defibrillation Version 1.0 - Stand 10.10.2010 1 Holger Harbs Klinik für Anästhesiologie und Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor: Prof. Dr. M. Steinfath
Elektrokardiographie tachykarder Rhythmusstorungen
 Elektrokardiographie tachykarder Rhythmusstorungen Springer Berlin Heidelberg New York Barcelona Budapest Hongkong London Mailand Paris Santa Clara Singapur Tokio w. Grimm Elektrokardiographie tachykarder
Elektrokardiographie tachykarder Rhythmusstorungen Springer Berlin Heidelberg New York Barcelona Budapest Hongkong London Mailand Paris Santa Clara Singapur Tokio w. Grimm Elektrokardiographie tachykarder
Vorwort 13. Auftakt 15. »Arbeitsplatz«Herz 21
 Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Kardiologische Notfallsituationen Rhythmusstörungen. SIN Notfallpflege Bettina Portocarrero
 Kardiologische Notfallsituationen Rhythmusstörungen SIN Notfallpflege 18.03.2016 Bettina Portocarrero Einführung Peri Arrest : Phase entweder kurz vor oder direkt nach einem Kreislaufstillstand. Der Zustand
Kardiologische Notfallsituationen Rhythmusstörungen SIN Notfallpflege 18.03.2016 Bettina Portocarrero Einführung Peri Arrest : Phase entweder kurz vor oder direkt nach einem Kreislaufstillstand. Der Zustand
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Rhythmologie 2006 Behandlung von Herzrhythmusstörungen. am Dienstag, den 26. Sept. 2006, 19 Uhr im Ärztehaus Weiden
 Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
HERZRHYTHMUSSTÖRUNGEN
 1 THERAPIERICHTLINIEN HERZRHYTHMUSSTÖRUNGEN Update 2007 Nordwest-Schweiz 2 INHALT 1. RHYTHMUSSTÖRUNGEN 1.1 ALLGEMEINE HINWEISE 1.2 BLS-ALGORITHMEN (Update 2005) 1.3 ACLS- ALGORITHMEN 1.4 BRADYARRHYTHMIEN
1 THERAPIERICHTLINIEN HERZRHYTHMUSSTÖRUNGEN Update 2007 Nordwest-Schweiz 2 INHALT 1. RHYTHMUSSTÖRUNGEN 1.1 ALLGEMEINE HINWEISE 1.2 BLS-ALGORITHMEN (Update 2005) 1.3 ACLS- ALGORITHMEN 1.4 BRADYARRHYTHMIEN
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Kardiologische Krankheitsbilder und Osteopathie. Dr. Walter Rastner. Göttingen
 Kardiologische Krankheitsbilder und Osteopathie Dr. Walter Rastner Göttingen 21.5.2010 1 Übersicht 1. Anatomie des Herzens 2. Membranpotenzial 3. Reizleitungssystem 4. Nervöse Versorgung des Herzens 5.
Kardiologische Krankheitsbilder und Osteopathie Dr. Walter Rastner Göttingen 21.5.2010 1 Übersicht 1. Anatomie des Herzens 2. Membranpotenzial 3. Reizleitungssystem 4. Nervöse Versorgung des Herzens 5.
Rationale Arzneimittelverschreibung
 Der psychisch Kranke in der AM TGAM-Tagung AM; 20. 21. 04. 2012 Rationale Arzneimittelverschreibung Aktuelle Leitlinien: Vorhofflimmern, Hypertonie, Herzinsuffizienz 21. 04. 2012, Vortrag Dr. Christoph
Der psychisch Kranke in der AM TGAM-Tagung AM; 20. 21. 04. 2012 Rationale Arzneimittelverschreibung Aktuelle Leitlinien: Vorhofflimmern, Hypertonie, Herzinsuffizienz 21. 04. 2012, Vortrag Dr. Christoph
Rhythmusstörungen beim herzoperierten Patienten
 Rhythmusstörungen beim herzoperierten Patienten Andreas Markewitz Abt. XVII - Herz-und Gefäßchirurgie Bundeswehrzentralkrankenhaus Koblenz Interessenskonflikte Keine Interessenskonflikte im Sinne der Compliance
Rhythmusstörungen beim herzoperierten Patienten Andreas Markewitz Abt. XVII - Herz-und Gefäßchirurgie Bundeswehrzentralkrankenhaus Koblenz Interessenskonflikte Keine Interessenskonflikte im Sinne der Compliance
Vorhofflimmern. rungen
 Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Jahresauswertung 2014 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen-Anhalt Gesamt
 09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 27 Anzahl Datensätze : 1.074 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15266-L96623-P46443 Eine Auswertung
09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 27 Anzahl Datensätze : 1.074 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15266-L96623-P46443 Eine Auswertung
Defibrillatoren. Grundlagen. Geräte. Sichere Anwendung. Folie 1
 Defibrillatoren Grundlagen Geräte Sichere Anwendung Folie 1 Dfibrillatoren Welch Allyn Fa. Zoll Lifepack Nihon Kohden Folie 2 Defibrillatoren Bildschirm Bedienelemente Paddels Registrierer Folie 3 Grundlagen:
Defibrillatoren Grundlagen Geräte Sichere Anwendung Folie 1 Dfibrillatoren Welch Allyn Fa. Zoll Lifepack Nihon Kohden Folie 2 Defibrillatoren Bildschirm Bedienelemente Paddels Registrierer Folie 3 Grundlagen:
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst?
 Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst? Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Funktionsprinzip: 1.Schauen
Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst? Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Funktionsprinzip: 1.Schauen
Die Delegationen erhalten in der Anlage das Dokument D043528/02 Annex.
 Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren.
 case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren. Aktuell: Plötzlich auftretendes Herzklopfen, Klopfen im Hals, Thoraxschmerz, Harndrang Ekg Deskriptiv: HF 180/min, Rhythmisch,
case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren. Aktuell: Plötzlich auftretendes Herzklopfen, Klopfen im Hals, Thoraxschmerz, Harndrang Ekg Deskriptiv: HF 180/min, Rhythmisch,
Arrhythmia Summit Basel
 Pearls and pitfalls Möglichkeiten und Grenzen des 12-Kanal EKG s PD Dr. Tobias Reichlin, 2016 Möglichkeiten und Grenzen des EKG s Möglichkeiten und Grenzen des EKG s Myokardinfarkt Linksschenkelblock Vorhofflattern
Pearls and pitfalls Möglichkeiten und Grenzen des 12-Kanal EKG s PD Dr. Tobias Reichlin, 2016 Möglichkeiten und Grenzen des EKG s Möglichkeiten und Grenzen des EKG s Myokardinfarkt Linksschenkelblock Vorhofflattern
Das Reizleitungs-System des Herzens
 SSB Folie 1 Das Reizleitungs-System des Herzens Dr. med. Michael Feusier Überarbeitung Dr. med. Christian Trachsel SSB Folie 2 Lernziele Der Teilnehmer: kann die Anatomie des Herz-Reizleitungssystems beschreiben
SSB Folie 1 Das Reizleitungs-System des Herzens Dr. med. Michael Feusier Überarbeitung Dr. med. Christian Trachsel SSB Folie 2 Lernziele Der Teilnehmer: kann die Anatomie des Herz-Reizleitungssystems beschreiben
Keine Angst vor Herzrhythmusstörungen
 Keine Angst vor Herzrhythmusstörungen 1. Triage: erkennen, beurteilen und handeln 2. Pharmakologische Therapieoptionen, FESC MVZ Ambulantes Kardiologisches Zentrum Peine Arrhythmien Der richtige Patient
Keine Angst vor Herzrhythmusstörungen 1. Triage: erkennen, beurteilen und handeln 2. Pharmakologische Therapieoptionen, FESC MVZ Ambulantes Kardiologisches Zentrum Peine Arrhythmien Der richtige Patient
Nichtpathologische Befunde
 Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
K.E. VON OLSHAUSEN. EKG-Information. Vom Anfänger zum Profi
 K.E. VON OLSHAUSEN EKG-Information Vom Anfänger zum Profi 1 Grundlagen 1 Morphologische EKG-Interpretation 1 Klinische Syndrome 1 Rhythmusstörungen 1 Schrittmacher- und ICD-EKG 1 Tipps und Tricks Mit 60
K.E. VON OLSHAUSEN EKG-Information Vom Anfänger zum Profi 1 Grundlagen 1 Morphologische EKG-Interpretation 1 Klinische Syndrome 1 Rhythmusstörungen 1 Schrittmacher- und ICD-EKG 1 Tipps und Tricks Mit 60
Stolperfalle EKG. Mischa Kühne
 Stolperfalle EKG Mischa Kühne Umfrage: Top 4 Wunschthemen 1. ST-Hebungen Versus Frührepolarisation versus Perikarditis Bei LSB/RSB 2. Blockbilder Komplett/inkomplett Hemiblöcke Inkomplett trifaszikulärer
Stolperfalle EKG Mischa Kühne Umfrage: Top 4 Wunschthemen 1. ST-Hebungen Versus Frührepolarisation versus Perikarditis Bei LSB/RSB 2. Blockbilder Komplett/inkomplett Hemiblöcke Inkomplett trifaszikulärer
