Multiple AV-nodale Leitungsbahnen mit multiplen Peaks im RR-Intervallhistogramm des Langzeit-Elektrokardiogramms bei chronischem Vorhofflimmern
|
|
|
- Silvia Kraus
- vor 7 Jahren
- Abrufe
Transkript
1 1 Aus der Abteilung für Kardiologie und Angiologie des Marienhospitals Herne- Universitätsklinik - der Ruhr-Universität Bochum Direktor: Prof. Dr. med. H.-J. Trappe Multiple AV-nodale Leitungsbahnen mit multiplen Peaks im RR-Intervallhistogramm des Langzeit-Elektrokardiogramms bei chronischem Vorhofflimmern Inaugural-Dissertation zur Erlangung des Doktorgrades der Medizin einer Hohen Medizinischen Fakultät der Ruhr-Universität Bochum Vorgelegt von Caroline Dorothea Kratz aus Darmstadt 2001
2 2 Dekan: Prof. Dr. med. G. Muhr Referent: PD Dr. med. P. Weismüller Korreferent: Prof. Dr. med. Mügge Tag der mündlichen Prüfung:
3 Inhaltsverzeichnis 3 INHALTSVERZEICHNIS Seite 1.Abkürzungsverzeichnis 5 2.Einleitung Vorhofflimmern Epidemiologie Ätiologie, Physiologie und Pathophysiologie Klinische Symptomatologie und Komplikationen Diagnostik Therapie Medikamentöse Therapie Kardioversion und Defibrillation Kathetergesteuerte Methoden Chirurgische Methoden Häufigkeitsgipfel im RR-Intervall-Histogramm bei Vorhofflimmern Ziel der Arbeit Patienten Methoden Das Langzeit-Elektrokardiogramm Das RR-Intervallhistogramm Berechnung der Herzfrequenz nach Ablation aller Leitungsbahnen mit den kürzeren Refraktärzeiten Ein- und Ausschlusskriterien Statistik Ergebnisse Überblick über das Gesamtkollektiv Verteilung der Herzfrequenzen und RR-Intervalle aufgegliedert nach Peaks für alle Untergruppen und das Gesamtkollektiv Auswertung der Symptome 58
4 Inhaltsverzeichnis Auswertung der Verteilung der Herzerkrankungen Auswertung der Verteilung der Medikamente Ergebnisse der Abschätzung der Senkung der Herzfrequenz durch Ablation zusätzlicher AV- nodaler Bahnen Diskussion Inzidenz multipler AV-nodaler Bahnen bei Patienten ohne Vorhofflimmern Inzidenz multipler AV-nodaler Leitungsbahnen bei Patienten mit Vorhofflimmern Mittlere Herzfrequenz Verteilung der RR-Intervalle in verschiedenen Untergruppen im Vergleich zum Gesamtkollektiv Unterschiedliche Symptome Verteilung der Herzerkrankungen und der eingenommenen antiarrhythmisch wirksamen Medikamente Ablation zusätzlicher AV-nodaler Bahnen zur Reduktion der Herzfrequenz bei medikamentös refraktärem Vorhofflimmern Frequenzreduktion durch fiktive Ablation im untersuchten Patientenkollektiv Schlussfolgerungen Zusammenfassung Literaturverzeichnis Danksagung Lebenslauf 88
5 Abkürzungsverzeichnis 5 1.ABKÜRZUNGSVERZEICHNIS Abb. Abbildung AF Atrial Fibrillation ANP Atriales Natriuretisches Peptid AV atrioventrikulär bzw. beziehungsweise ca. circa d Tag(e) d.h. das heißt durchschn. durchschnittlich EKG Elektrokardiogramm et al. et alii etc et cetera h Stunde(n) HF Herzfrequenz i.v. intravenös J Joule KHK Koronare Herzkrankheit mg Milligram min Minute(n) min -1 pro Minute mittl. mittlere ms Millisekunde(n) n Stichprobe No. Number OP Operation p Wahrscheinlichkeit RA rechter Vorhof RV rechter Ventrikel s. Abb. Siehe Abblidung s.u. siehe unten SVC supraventrikulär TIA transitorische ischämische Atacke z.b. zum Beispiel WPW Wolff-Parkinson-White
6 Einleitung 6 2. EINLEITUNG 2.1 Vorhofflimmern Vorhofflimmern ist eine der häufigsten kardialen Arrhythmien und da sich seine Inzidenz mit dem Alter erhöht, ist es wahrscheinlich, dass es in der Bevölkerung sogar noch häufiger werden wird 1. Es ruft eine Bandbreite von Symptomen hervor, die von stark einschränkend (z.b. Dyspnoe, Palpitationen und Leistungsschwäche) bis zu keinen wahrgenommenen variieren können und erhöht erheblich Morbidität und Mortalität. Ob es nun symptomatisch ist oder nicht, Vorhofflimmern birgt immer das Risiko thrombembolischer Komplikationen, darunter auch der Schlaganfall, der zu schweren Behinderungen oder sogar zum Tod führen kann 2,3. Zahlreiche beobachtende Studien kamen zu einem zweifach erhöhtem Mortalitätsrisiko von Patienten mit Vorhofflimmern im Vergleich zu Patienten im Sinusrhythmus 2,3, welches wahrscheinlich auf dem erhöhten Komplikationsrisiko beruht. Es kam zu Thrombembolien, ischämischen Insulten und Herzinsuffizienz. Unter entsprechender Therapie und Aufklärung können diese Patienten heute jedoch ein normales Leben führen Epidemiologie Die Häufigkeit von Vorhofflimmern steigt mit dem Alter deutlich an. Einerseits scheint dies an der Tatsache zu liegen, dass die Prävalenz und der Schweregrad einiger Risikofaktoren mit dem Alter zunehmen, andererseits haben Studien gezeigt, dass das Alter selbst ein unabhängiger Risikofaktor ist. Die Framingham Herz-Studie zeigte eine Inzidenz von etwa 0,5% bei Personen zwischen 50 und 59 Jahren, um die 4% bei Menschen in den 70ern und nahezu 9% bei Menschen in den 80ern 4. Insgesamt ist die Wahrscheinlichkeit für Männer, an Vorhofflimmern zu leiden, 1,5 mal höher als für Frauen 5. Chronische Erkrankungen, die beinahe alle strukturellen Herzerkrankungen, arterielle Hypertonie und chronisch obstruktive Lungenerkrankungen beinhalten, prädisponieren Patienten für diese Arrhythmie. Trotzdem kann Vorhofflimmern auch ohne alle diese Faktoren auftreten, auch bei jungen Erwachsenen. Tritt es in den ersten beiden Lebensdekaden auf, so ist es meist mit einer strukturellen Herzerkrankung oder
7 Einleitung 7 dem Vorhandensein einer oder mehreren akzessorischen Leitungsbahnen vergesellschaftet 2,4,5. Ein plötzlich akutes Einsetzen von Episoden mit Vorhofflimmern kann ausgelöst sein durch einen akuten Myokardinfarkt oder eine Ischämie, Perikarditis, eine Lungenembolie, Pneumonie, eine akute Alkoholintoxikation, Hyperthyreose und fast jede akute Krankheit oder Operation, bei der es zu Schmerzen, Fieber, Hypoxie, Azidose, Flüssigkeits- oder Elektrolytverschiebungen oder anderen Aktivatoren des Sympathikus kommt. Es gibt eine kleine Gruppe von Patienten, meist Männer, bei denen Episoden von Vorhofflimmern in Perioden erhöhter parasympathischer Aktivität autreten, z.b. in der Nacht, während anderer Entspannungsperioden, nach Mahlzeiten oder nach mässigem Genuss von Alkohol. Diese Symptomatik wird als Holiday-Heart-Syndrom bezeichnet Physiologie und Pathophysiologie Physiologie Um die Pathophysiologie des Vorhofflimmerns besser verstehen zu können, wird im folgenden zunächst auf die Physiologie der Vorhöfe eingegangen. Anatomie der Vorhöfe: Die wichtigsten Gewebe der Vorhöfe bestehen aus : -atrialen Kernen mit dünne muskulären Wänden, deren Fasern longitudinal angeordnet sind, was bedeutet, dass es sich bei den Vorhöfen um Niedrig-Druck-Räume handelt. -Anhänge, unter diesen besonders das linke Herzohr, mit seinen engen, langgezogenen Struktur, scheinen für die Thrombenbildung prädestiniert zu sein, besonders wenn sie sich nicht regelrecht kontrahieren 6. -Leitungsgewebe, repräsentiert durch den Sinusknoten, die internodalen Bahnen und den AV-Knoten. Der Sinus- und der AV-Knoten werden unter anderem durch das autonome Nervensystem beeinflusst, sowohl sympathisch als auch parasympathisch. Diese Tatsache lässt bei einigen Patienten Rückschlüsse auf nervale Mechanismen in der Entstehung von Flimmerepisoden zu 7.
8 Einleitung 8 -Dehnungsrezeptoren, welche in den dünnen muskulären Wänden gelegen sind, können durch einen Reiz an die Granula, die das Atriale Natriuretische Peptid (ANP) bilden, in gewissem Rahmen eine Volumenkontrolle des Kreislaufs ausüben 8. Die atrialen Funktionen verteilen sich somit auf drei Gebiete: -die Hämodynamik -elektrische Funktionen -endokrine Funktionen Hämodynamik Hämodynamisch gesehen sind die Vorhöfe diastolische Sammel- und Sog-Kammern und systolische Zusatzpumpen, die je nach ventrikulärer Compliance und der Kraft der Kontraktion des Atriums zwischen 10-50% des Schlagvolumens liefern 9. Eine weitere Aufgabe der systolisch-diastolischen Funktion der Vorhöfe ist die Aufrechterhaltung eines angemessenen linksventrikulären Füllungsdrucks. Ausserdem sollen sie durch Sog während der Diastole sichern, dass die atrioventrikulären Klappen zum optimalen Zeitpunkt vor der ventrikulären Systole geschlossen werden. Die normale hämodynamische Aufgabe der Anhängsel ist unbekannt, es wird spekuliert, dass eine lokale atriale Druckmessfunktion ihre Aufgabe sein könnte 6. Elektrische Funktionen Die wichtigsten elektrischen Funktionen des Atriums sind die Erregungsbildung und -weiterleitung, auf Grund ihrer Mitwirkung als Impulsgenerator via Sinusknoten und als ein Strömungsverteiler via internodaler Bahnen. Ektope Impulse entstehen, sogar bei herzgesunden Menschen, relativ häufig (z.b. Extrasystolen, wahrscheinlich provoziert durch lokale Dehnungsmechanismen) und in manchen Fällen kann das Vorhofflimmern eine Art von Ausweichrhythmus bei Sick-Sinus-Syndrom sein. Das atriale Leitungssystem arbeitet über die longitudinal angeordneten Muskelfasern, das Konzept eines spezialisierten atrialen Leitungssytem wurde verworfen 10. Dies macht die atriale Leitung sehr angreifbar für die atrialen Pathomechanismen und bildet die Basis für die seit kurzem bestätigte Theorie des Multiple-Wavelet-Mechanismus, welcher für Vorhofflimmern verantwortlich ist 11. Es ist wichtig, zu erwähnen, dass jedes normale
9 Einleitung 9 Herz in Vorhofflimmern übergehen kann, wenn ein entsprechender Stimulus geboten wird (z.b. Kathether-Manipulation des rechten Vorhofs, Druck von aussen auf die atriale Wand durch Abdominalorgane, etc.). Weiterhin ist es wichtig, dass ein Multiple- Wavelet- Mechanismus nur dann unterhalten werden kann, wenn eine kritische atriale Grösse überschritten ist. Dies ist eine sichere Basis für die bekannte klinische Beobachtung, dass die Vorhöfe von grossen Tieren und Menschen leichter und länger in Vorhofflimmern geraten, als Vorhöfe kleinerer Grösse Endokrine Funktionen Die endokrinen atrialen Funktionen wurden vor ca. 20 Jahren bekannt, als die ANP- Sekretion entdeckt wurde. Die Freisetzung von ANP wird durch Dehnung der atrialen Wand angeregt, dies kann bei einer Vergrösserung des atrialen Volumens mit Steigerung des atrialen Drucks der Fall sein. Beteiligt ist dann auch die renale Gegenregula-tion mit verstärkter Natriurese, was zusammen zur Wiederherstellung der atrialen Normalbedingungen führen sollte. Der Mechanismus der ANP-Sekretion ist wahrscheinlich für die Homöstase des normalen Blutvolumens verantwortlich, er ist jedoch auch für die frühen Stadien der Herzinsuffizienz von Bedeutung, bevor es zur Aktivierung des Renin-Angiotensin-Aldosteron-Systems kommt 15. ANP-Spiegel sind auch bei atrialen Arrhythmien erhöht, doch gibt es anscheinend keinen Zusammenhang zwischen Vorhof-Grösse, Herzfrequenz oder der Dauer von Vorhofflimmern und dem Blutspiegel von ANP 16. Pathophysiologie Besteht eine Fehlfunktion der Vorhöfe, liegt meist ein sekundäres Geschehen vor, hervorgerufen durch eine zu Grunde liegende strukturelle Herzerkrankung. Ein Infarkt der Vorhöfe wird ebenso selten diagnostiziert wie eine Infektion selbiger, jedoch sind diese hin und wieder für Vorhofflimmern bei einer kleinen Zahl von Patienten verantwortlich 17,18. Dies ist auch bei atrialen septalen Aneurysmen, atrialen Schäden des Foramen ovale und septaler lipomatöser Degeneration der Fall 19, welche alle durch transösophageale Echokardiographie diagnostiziert werden können. In höherem Alter ist eine Amyloidablagerung der atrialen Wände häufiger als allgemein angenommen 20. Atriale Amyloidose kann sowohl zu Vorhofflimmern als auch zu mechanischem Pumpversagen führen,
10 Einleitung 10 wobei die hämodynamischen Auswirkungen vom Grad der linksventrikulären Beteiligung abhängen 21. Sowohl die atriale Dilatation, welche häufig in den fortgeschrittenen Stadien einer hypertensiven Herzerkrankung auftritt, als auch die funktionale atriale Kontraktionseinschränkung aus anderem Grund (rheumatisches Fieber, Amyloid, etc.) gehen mit verlangsamtem atrialen Blutfluss einher, besonders im linken Herzohr, und sind somit anerkannte Risikofaktoren für die Formation atrialer Thromben und in Folge dessen thrombembolischer Komplikationen 22,23. Eine kürzlich als prädisponiert für Vorhofflimmern entdeckte Gruppe, besonders bei Jüngeren, sind Patienten mit unifokaler paroxysmaler Tachykardie, welche einen potentiell heilbaren Zustand darstellt, wenn der Fokus (in der Regel im rechten Atrium) identifiziert und mit Radiofrequenz-Katheter-Ablation behandelt werden kann 24. Einige atriale elektrische Abnormalitäten, welche durch das Oberflächen-EKG erkannt werden können und die ein Vorbote von Vorhofflimmern sein können sind folgende: -Erhöhte Rate supraventrikulärer Extrasystolen -Unifokale paroxysmale supraventrikuläre Tachykardie (bei jüngeren Patienten) In der klinischen Praxis wird Vorhofflimmern am häufigsten zusammen mit Kontraktionsversagen der Vorhöfe beobachtet. Dieses kann entscheidende hämodynamische Konsequenzen für Patienten mit einer zu Grunde liegenden strukturellen Herzerkrankung haben, hauptsächlich hervorgerufen durch den schnellen ventrikulären Rhythmus, welcher unbehandeltes Vorhofflimmern charakterisiert 28. Zudem ist der Verlust der atrialen Kontribution zum Schlagvolumen ein nachteiliger Faktor, besonders bei Patienten mit eingeschränkter linksventrikulärer diastolischer Füllung, genauer der hypertrophische Ventrikel mit verminderter Compliance, welcher paradoxerweise den atrialen Kick zu einer optimalen Funktion am meisten braucht 29. Zeitlich begrenzter mechanischer atrialer Stillstand ( stunning ) tritt häufig nach DC- Kardioversion von paroxysmalem Vorhofflimmern auf. Es scheint, dass die Dauer des Vorhofflimmerns vor Konversion ein entscheidender Faktor zur Rückkehr zur normalen atrialen Funktion ist, d.h. je kürzer die Zeit bis zur Kardioversion desto kürzer ist auch die Zeit der stunning -Periode danach 30. Trotz spontaner Konversion in den Sinusrhythmus nach lange bestehendem Vorhofflimmern wurde eine linksatriale Muskeldegeneration hauptsächlich bei Patienten mit rheumatischer Herzerkrankung beschrieben 22. In diesen Fällen scheint dass Substrat des Vorhofflimmerns mit den Jahren des Fortschreitens der Herzerkrankung zu
11 Einleitung 11 verschwinden, welches zwar zu einer Einschränkung der atrialen Kontraktion führt, jedoch auch eine langsamere und regelmässigere ventrikuläre Frequenz mit sich bringt, wovon der Patient hämodyn amisch gesehen profitiert. Es wurden schon viele mechanisch-elektrische Verknüpfungskonzepte erstellt, um das Auftreten von Vorhofflimmern zu erklären, und ohne Zweifel sind sowohl mechanische als auch elektrische Abnormalitäten nötig, um Vorhofflimmern wahrscheinlich zu machen oder aufrechtzuerhalten 31. Zu mechanischer Dehnung einer atrialen Wandregion kann es unter verschiedenen Umständen kommen. Dies kann durch eine Zunahme des internen Volumens und Drucks, z.b. eine globale Wanddehnung bei Herzinsuffizienz mit einem erhöhten zentralen Blutvolumen, was mit einer Erhöhung des linksventrikulären Füllungsdrucks verbunden ist, erfolgen. Ein anderer Grund kann eine externe Druckerhöhung an Teilen der atrialen Wand sein, z.b. durch vergrösserte Abdominalorgane (Ventrikel, Magen-Darmtrakt). Ausserdem können epikardiale Läsionen, z.b. durch Periepikarditis nach einer koronaren Bypass-OP, die normale atriale Erregungsweiterleitung stören oder es kann zu einer regionalen atrialen Wandunbeweglichkeit kommen, wobei der Compliance-Gradient in Richtung von Gebieten mit normaler Wandbeweglichkeit verschoben wird, wodurch ein lokaler Wanddehnungsmechanismus entsteht 32. Atriale Wanddehnung führt zu einem Kontraktions-Erregungs-Feedback, welches die heterogen verteilte Refraktärzeit verlängert und so das Substrat zur Entstehung von multiplen Wellenfronten (multiple wavelets), nötig für die Entstehung und Erhaltung von Vorhofflimmern, liefert. Dieser Dehnungsmechanismus kann in Fällen von Tachykardie-induziertem Vorhofflimmern operativ behandelt werden 24. In diesem Zusammenhang ist interessant, dass schnelles atriales Pacing oder ein unifokales Erregungszentrum 33 die Refraktärzeit verkürzen, was ebenso wie eine Verlängerung der Refraktärzeit zu einer unterschiedlichen Refraktärität des atrialen Gewebes führt und somit ebenfalls Vorhofflimmern begünstigt. Der unifokale Typ von Vorhofflimmern, wie durch die französische Arbeitsgruppe um Haissaguerre beschrieben, ist wichtig, da er potentiell durch Hochfrequenz-Ablation behandelt werden kann 33. Die vagal-sympatischen Triggermechanismen von Vorhofflimmern sind seit Jahren bekannt 34. Der vagal vermittelte paroxysmale Typ von Vorhofflimmern tritt meist bei jungen Männern ohne zu Grunde liegende Herzerkrankung auf, meist während der Nacht und mit einer meist spontanen Reversion in den Sinusrhythmus. Das Acetylcholin, das von parasympatischen Nervenendigungen freigesetzt wird, verkürzt die Refraktärzeit und
12 Einleitung 12 unterstützt so unterschiedliche Refraktärzeiten und schliesslich auch Vorhofflimmern oder flattern. Sympatikus-getriggertes Vorhofflimmern tritt vor allem bei Patienten mit einer zu Grunde liegenden Herzerkrankung auf, da Noradrenalin getriggerte Aktivität bevorzugt und somit die experimentellen Bedingungen vortäuscht, in denen programmierte supraventrikuläre Extrasystolen Vorhofflimmern durch inhomogene atriale Erregungsweiterleitung provozieren, was zu multiplen Wellenfronten (multiple wavelets) führt. So kann z.b. Noradrenalinfreisetzung nach Alkoholingestion der Triggermechanismus des Vorhofflimmerns sein, z.b. beim Holiday-Heart-Syndrom 35. Was auch immer der zu Grunde liegende Mechanismus des Vorhofflimmerns ist, die daraus resultierende Tachykardie und das damit verbundene Kontraktionsversagen führen zu grundlegenden zeitabhängigen Veränderungen der atrialen Anatomie und Funktion, somit ist ein Teufelskreis etabliert, in dem Vorhofflimmern Vorhofflimmern fördert ( AF begets AF ) 12. Der sich nicht kontrahierende Vorhof kann auf lange Sicht zu einem Remodeling des Vorhofgewebes führen 36, genauer gesagt zu einer Zunahme der atrialen Grösse, was auch durch eine zu hohe Volumen- und Druckbelastung entstehen kann und nicht unbedingt durch eine Erkrankung der Vorhöfe selbst hervorgerufen werden muss. Dieser Ablauf ist von klinischer Bedeutung, da die Vorhofgrösse ohne grossen Aufwand im EKG, in der Echokardiographie oder Röntgen des Thorax festgestellt werden kann. Die Vorhofgrösse ist dementsprechend ein klinischer Staging-Marker für die zu Grunde liegende Herzerkrankung und kann ausserdem eine Aussage über die Zeit treffen, in der Vorhofflimmern besteht. Bestimmend für hämodynamische Komplikationen und auch die Prognose sind neben der Vorhofvergrösserung und der erhöhten Herzfrequenz bei Vorhofflimmern nicht zuletzt die zu Grunde liegende Herzerkrankung. Wenn die unregelmässige Tachykardie unkontrolliert bleibt und lange anhält, kann diese selbst eine Tachykardie-induzierte Kardiomyopathie hervorrufen, auch bei zuvor gesunden Herzen 37. Es wird angenommen, dass bis zu 10% der Patienten mit Vorhofflimmern, die gleichzeitig eine Herzinsuffizienz haben, auf diesen Mechanismus zurückzuführen sind 14. So kommt es bei Patienten mit Vorhofflimmern, bei denen bereits vor dem Auftreten des Vorhofflimmerns eine Herzerkrankung bekannt war, und die unter einer verschieden stark eingeschränkten Herzfunktion leiden, zu einem weiteren Teufelskreis: die bestehende Herzinsuffizienz wird durch das nun aufgetretene Vorhofflimmern verschärft 29. Gleichzeitig nimmt die intraatriale Flussgeschwindigkeit ab, was zu einer trägeren Strömung führt. Diese kann in einigen Fällen im Echo als Smoke
13 Einleitung 13 wahrgenommen werden 36. Eine besonders langsame Flussgeschwindigkeit im linken Herzohr erhöht signifikant das Risiko einer Thrombenbildung 38. So sind Patienten mit einem vergrösserten (linken) Vorhof nicht nur der Gefahr thrombembolischer Komplikationen ausgesetzt, sondern auch noch einer Verschlechterung ihrer Herzinsuffizienz. Das Ausmass solcher Komplikationen hängt stark von der zu Grunde liegenden Herzerkrankung, der Effektivität der Frequenzkontrolle und der Dauer des Vorhofflimmerns ab. Häufig ist es jedoch nicht möglich, den Beginn des Vorhofflimmerns zeitlich zu bestimmen. In prospektiven Studien waren nur ca. 50% der Patienten in der Lage, den genauen Zeitpunkt zu benennen, an dem das Vorhofflimmern tatsächlich einsetzte 39,40. In diesen Situationen kann die Bewertung der atrialen Grösse hilfreich sein, um abzuschätzen, wie lange ungefähr das Vorhofflimmern besteht. Diese Information kann unter Umständen auch hilfreich sein, um abzuwägen, ob zu diesem Zeitpunkt eine Konversion in den Sinusrhythmus sinnvoll wäre, da die Grösse des linken Vorhofs eine Voraussage über Erfolg oder Misserfolg einer DC-Konversion in den Sinusrhythmus und dessen Erhaltung treffen lässt. 41,42. Eine holländische Studie 43 kam zu dem Ergebnis, dass zwar das Alter des Patienten und die Dauer des Vorhofflimmerns eine Rolle hinsichtlich der Prognose spielen, nicht jedoch die Vorhofgrösse. Diese Ergebnisse schliessen dennoch nicht die Signifikanz der Prognose auf Grund der Vorhofgrösse aus, da die Zunahme der Dauer des Vorhofflimmerns von einer graduellen Vergrösserung des linken Atriums gefolgt ist, was diese beiden Covariablen in eine Abhängigkeit voneinander bringt 44, Klinische Symptomatologie und Komplikationen Die Symptome, die Vorhofflimmern hervorrufen kann, sind individuell sehr verschieden und häufig schwer abgrenzbar von den Symptomen anderer Krankheiten, besonders struktureller Herzerkrankungen. Während einige Patienten angeben, nichts von dieser Rhythmusstörung zu bemerken, treten wiederum bei anderen Patienten häufig mehrere Symptome gleichzeitig auf. Am häufigsten beschrieben werden Schwindel, in einigen Fällen bis hin zu Synkopen, Schwarzwerden vor den Augen, retrosternales Druck- oder Schmerzempfinden, Herzrasen oder -stolpern, Dyspnoe in
14 Einleitung 14 Ruhe oder bei Belastung, Übelkeit, Schweissausbrüche, Angstempfinden. Mit dem Vorhandensein von Symptomen und der Anzahl selbiger variiert auch die Einschränkung der Lebensqualität. In den meisten Fällen gravierender als die Einschränkung durch Symptome sind die Komplikationen durch Vorhofflimmern. Bekannterweise entstehen durch das Vorhofflimmern ungünstige hämodynamische Verhältnisse, welche besonders im linken Vorhof zu Thrombenbildung und daraus resultierend zu Schlaganfällen oder anderen thrombembolischen Ereignissen führen können. Patienten mit nicht-rheumatischem Vorhofflimmern und einer kürzlich abgelaufenen transistorischen ischämischen Attacke (TIA) oder einem bereits stattgefundenen Schlaganfall unterliegen einem besonders hohen Risiko: nach dem initialen Ereignis liegt die Re-Insultrate zwischen 2% und 15% pro Jahr und die jährliche Mortalitätsrate bei 5% 46, Diagnostik Untersuchungen, die zu den Routineuntersuchungen bei Patienten mit Vorhofflimmern gehören, besonders wenn dieses zum ersten Mal auftritt, sollten in jedem Fall folgende Massnahmen beinhalten: Das EKG: Mit Hilfe des EKG kann der Rhythmus bestätigt und die ventrikuläre Antwortrate abgeschätzt werden, nach Zeichen für eine Ischämie, einer links- oder rechtsventrikulären Hypertrophie oder einer Dehnung gesucht werden, welche ein Zeichen für eine pulmonale Hypertension oder eine akute Lungenembolie sein könnten. Das Langzeit-EKG: Das Langzeit-EKG ist sinnvoll, um bei Patienten mit paroxysmalem Vorhofflimmern Art, Dauer und Zeitpunkt der Episoden zu bestimmen oder um überhaupt das Vorhandensein von paroxysmalem Vorhofflimmern nachzuweisen. Weiterhin ist es sinnvoll, um zu überwachen, ob ein chronisches Vorhofflimmern tatsächlich chronisch ist, oder Phasen des Sinusrhythmus vorhanden sind und in welchen Situationen eine Veränderung auftritt. Zusätzlich sind aus dem Langzeit-EKG Informationen über die
15 Einleitung 15 Ursache des Vorhofflimmern zu gewinnen, da anhand der Anzahl der Peaks im RR- Intervall-histogramm ein Rückschluss auf zusätzliche AV-nodale Leitungsbahnen gezogen werden kann 48,49. So kann anhand der Anzahl und Verteilung der Peaks eines solchen Intervallhistogramms analog auf die Anzahl und die Leitungsgeschwindigkeit akzessorischer Bahnen geschlossen werden. Röntgen-Thorax: Eine Röntgenaufnahme des Thorax kann sinnvoll sein, um nachzuweisen, ob eine kardiale oder pulmonale Grunderkrankung vorliegt. Laboruntersuchungen: Routinemässig abgenommen werden sollten Elektrolyte, Kreatinin-, Harnstoff- und Magnesiumwerte, auch um eine eventuelle Hypokalämie oder Hypomagnesiämie nachzuweisen, welche Vorhofflimmern begünstigen. Weiterhin sollte ein Blutbild abgenommen werden, um eine Leukozytose auszuschliessen, welche ein Hinweis auf eine okkulte Infektion sein könnte und um eine Anämie auszuschliessen, welche die Symptome des Vorhofflimmerns verstärken kann. Schilddrüsendiagnostik: Überprüft werden sollte, ob ein Hinweis für eine Schilddrüsenerkrankung vorliegt, orientierend kann dies im Labor bestimmt werden, liegt ein Verdacht vor, sollte weiterführende Diagnostik vorgenommen werden. Eine TSH-Bestimmung im Labor lässt zumindest weitgehend eine Hyperthyreose, welche zu Vorhofflimmern führen kann oder andere Funktionsstörungen, die bei einer Amiodarontherapie zu Komplikationen führen könnten, ausschliessen. Echokardiogramm: Ein Echokardiogramm ist sehr hilfreich, um die atrialen Dimensionen, die Funktion der Klappen und die Dicke und Funktionsfähigkeit der linksventrikulären Wand zu erfassen. Es können bei verschiedenen Patienten noch andere Untersuchungen notwendig sein, was jedoch vom klinischen Bild und den Ergebnissen der oben genannten Routinetests abhängig ist. Liegen z.b. Hinweise für ein ischämisches Geschehen vor, können eine
16 Einleitung 16 Koronarangiographie, ein Belastungs-EKG oder ein Belastungsechokardiogramm indiziert sein, welche jedoch unter Sinusrhythmus eine genauere Aussage treffen können als unter Vorhofflimmern. Auch kann eine elektrophysiologische Untersuchung im Rahmen einer geplanten fokalen Ablation sinnvoll sein Therapie Die Therapie des Vorhofflimmerns variiert nach Art der Klassifikation des Vorhofflimmern. Zu unterscheiden ist, wie vorgeschlagen von Sopher und Camm 50, zwischen akutem und chronischem Vorhofflimmern, mit weiterer Unterteilung in paroxysmales, persistierendes und permanentes Vorhofflimmern. Akutes Vorhofflimmern beschreibt neu aufgetretenes Vorhofflimmern, das erst über einen kurzen Zeitraum besteht, während chronisches Vorhofflimmern bereits bekannt ist und über einen längeren Zeitraum besteht. Paroxysmales Vorhofflimmern ist definiert als episodenweise auftretendes Vorhofflimmern, das sich häufig selbst terminiert. Im Gegensatz dazu sind die Flimmerepisoden beim persistierenden Vorhofflimmern von längerer Dauer. Permanentes Vorhofflimmern besteht durchgehend ohne Unterbrechung. So hat die Therapie des akuten bzw. des neu einsetzenden Vorhofflimmern die sofortige Reversion in den Sinusrhythmus zum Ziel, während bei Patienten mit paroxysmalem Vorhofflimmern das Aufrechterhalten eines konstanten Sinusrhythmus im Vordergrund steht. Das permanente Vorhofflimmern hat sich als sehr therapieresistent gegenüber Kardioversion und der Aufrechterhaltung eines Sinusrhythmus erwiesen. Hier wird deshalb häufig die Kontrolle der Herzfrequenz, nicht die Konversion in den Sinusrhythmus zum primären therapeutischen Ziel. Schwierig ist es häufig, bei Patienten mit persistierendem Vorhofflimmern ein Therapieziel in den Vordergrund zu stellen: soll primär ein Sinusrhythmus erhalten werden oder ist es sinnvoller, sich auf die Kontrolle der Herzfrequenz zu konzentrieren? Diese Frage muss wohl für jeden Patienten individuell beantwortet werden. Die Therapie des Vorhofflimmerns sollte sich nach folgenden Zielen ausrichten: Verbesserung der Symptome, Reduktion der mit Vorhofflimmern assoziierten Morbidität und eine Verbesserung der Prognose. Die Wiederherstellung und Erhaltung
17 Einleitung 17 des Sinusrhythmus senkt vor allem das Risiko thromboembolischer Komplikationen, welches den grössten Teil Vorhofflimmern-assoziierter Morbidität ausmacht. Bei akutem Vorhofflimmern bzw. neu auftretendem Vorhofflimmern, welches nicht länger als Stunden besteht, gibt es eine Tendenz zur spontanen Beendigung der Arrhythmie. Ca. 50% der Patienten konvertieren spontan in den Sinusrhythmus 51,52. Die Wiederherstellung des Sinusrhythmus kann entweder auf pharmakologischem Weg, elektrisch oder durch eine Kombination der beiden erreicht werden. Sollte eine langfristige Therapie geplant sein, sollte zuerst mit dem entsprechendem Antiarrhythmikum behandelt werden, worauf dann eine elektrische Kardioversion folgen sollte, wenn eine pharmakologische Kardioversion nach fünf Halbwertszeiten noch nicht stattgefunden hat. Wenn keine langfristige Behandlung geplant ist, kann zur Wiederherstellung des Sinusrhytmus eine kurzfristige Therapie durchgeführt werden, oder direkt eine DC-Kardioversion erfolgen 51, Medikamentöse Therapie 53 Tabelle1 54 Prinzipien der pharmakologischen Therapie bei Vorhofflimmern: I) Therapie der Grunderkrankung (z.b. Therapie der Herzinsuffizienz oder Koronaren Herzkrankheit, Therapie einer nicht kardialen Grunderkrankung) II) Pharmakologische Kardioversion Hauptindikati on: kürzlich neu aufgetretenes Vorhofflimmern (<48-72 h) Medikation: Klasse 1C Antiarrhythmika (Propafenon, Flecainid) Klasse III Antiarrhythmika (Amiodaron, Ibulitid, Sotalol) III) Aufrechterhaltung des Sinusrhythmus Hauptindikation: Reduktion der Anzahl von Episoden bei Patienten mit paroxysmalem Vorhofflimmern, Stabilisierung des Sinusrhythmus nach Kardioversion bei Patienten mit persitierendem Vorhofflimmern Medikation: Klasse I und III Antiarrhythmika (Auswahl je nachzu Grunde liegender Herzerkrankung und linksventrikulärer Funktion) IV) Kontrolle der Herzfrequenz Hauptindikation: Akutes Vorhofflimmern vor der Kardioversion, permanentes Vorhofflimmern
18 Einleitung 18 Medikation: Betablocker, Calciumkanal-Blocker; Digoxin, Kombinationen, Amiodaron (bei therapieresistenten Fällen) V) Antikoagulation* Hauptindikation: vor/nach Kardioversion, persistierendes/permanentes Vorhofflimmern Medikation: Phenprocoumon Prognostischer Nutzen nur für antikoagulatorische Therapie bewiesen Digitalis: Digitalis kontrolliert die ventrikuläre Antwort auf Vorhofflimmern, sowohl durch eine zentral vermittelte vagale Antwort, als auch durch direkten Angriff am AV-Knoten. Es verringert die atriale Refraktärzeit und erhöht die atriale Erregbarkeit, was zu vermehrten atrialen Flimmerimpulsen führt, welche durch die vagotone Wirkung des Digitalis auf den AV- Knoten verschwinden 55. Digoxin kann die Herzfrequenz bei Vorhofflimmern im akuten Anfangsstadium kontrollieren, die Bioverfügbarkeit und der Wirkungseintritt sind besonders vorteilhaft bei i.v.-gabe. Obwohl ältere Studien von einem Wirkungseintritt von bis zu 5-9 h ausgehen, haben kürzlich zwei Placebo-kontrollierte Studien eine Senkung der Herzfrequenz nach 30 min - 2 h nach Digoxin-Gabe gezeigt (Digitalis in Acute Atrial Fibrillation Trial Group) 56,57. Als Erhaltungstherapie ist Digoxin für ein Herz, das belastet wird, auch in therapeutisch vorhandener Serumkonzentration, zur Kontrolle der Herzfrequenz bei Patienten mit Vorhofflimmern nicht ausreichend, obwohl es effektiv die Herzfrequenz des ruhenden Herzens mit Vorhofflimmern kontrollieren kann 58. Digitalis spielt keine Rolle bei der Konversion von Vorhofflimmern in den Sinusrhythmus 56,57 und kann sogar die Flimmerepisoden bei paroxysmalem Vorhofflimmern verlängern. Digitalis ist kein membranstabilisierender Wirkstoff und kann dem Wiederauftreten von Vorhofflimmern nicht vorbeugen. Weiterhin löst Digitalis unregelmässig Vorhofflimmern bei prädisponierten Patienten aus. Dies sollte in Betracht gezogen werden, wenn es zu einem Anstieg der Zahl und der Dauer der Flimmerepisoden unter Digitalisierung kommt. Andererseits kann Digitalis bei Patienten mit Herzinsuffizienz rekurrierendes Vorhofflimmern verhindern, da es
19 Einleitung 19 effektiv die linksventrikuläre Funktion verbessert und den Druck im linken Atrium senkt 55. Calciumkanalblocker: Orale Calciumantagonisten wie Diltiazem oder Verapamil werden schon länger benutzt, um die Herzfrequenz bei Patienten mit Vorhofflimmern in Ruhe und Belastung zu senken. Diltiazem hat in verschiedenen Studien eine Senkung der Herzfrequenz um 25% in Ruhe und 22% bei Belastung ergeben. Zusätzlich hat diese Wirkstoffgruppe gezeigt, dass sie zu einer Verbesserung der Belastungskapazität führt 59. Calcium- Antagonisten haben mehrere ideale elektrophysiologische Eigenschaften. Sowohl Diltiazem als auch Verapamil führen zu einer anwendungsabhängigen Senkung der Erregungsweiterleitung im AV-Knoten, sie verlängern die Refraktärzeit des AV- Knotens und führen so zu einer Senkung der Kammerfrequenz. Dieser Effekt ist bei normaler Herzfrequenz geringer ausgeprägt. Diltiazem besitzt keine klinisch bekannte Interaktion mit Digitalis oder Antiarrhythmika der Klasse IA. Verglichen mit Verapamil hat Diltiazem einen relativ geringen negativ inotropen Effekt und wurde in Langzeitbeobachtungen auch bei Patienten mit Herzinsuffizienz gut toleriert 60. Diltiazem i.v. gegeben kontrolliert die Herzfrequenz bei Vorhofflimmern zuverlässig und effektiv im akuten Anfangsstadium bei bis zu 93% der Patienten, die unter einer 24 h-infusion eine therapeutische Antwort zeigen (<100 Schläge /min). Weiterhin wurde eine leichte Senkung des systolischen Blutdrucks beobachtet, die bei einer geringen Zahl von Patienten das Absetzen erforderlich machte 61,62. Diltiazem parenteral gegeben wurde erfolgreich angewandt bei einer kleinen Gruppe von Patienten mit fortschreitender Herzinsuffizienz 63,64. Obwohl Verapamil die Herzfrequenz bei akutem und chronischem Vorhofflimmern über den selben Mechanismus wie Diltiazem senkt, kann es bei Patienten mit moderat bis schwer eingeschränkter linksventrikulärer Funktion eine Herzinsuffizienz begünstigen, da es einen stärkeren negativ inotropen Effekt ausübt als Diltiazem.
20 Einleitung 20 Beta-Adreno-Rezeptor-Blocker: Beta-Blocker haben sich bei der Langzeittherapie als effektivstes Medikament zur Kontrolle der Herzfrequenz bei Vorhofflimmern sowohl in Ruhe, als auch bei Belastung erwiesen 55,60,65. Studien zur Belastungskapazität unter Beta-Blockern haben gemischte Ergebnisse erbracht 60. Koh et al. zeigten eine verbesserte Belastungstoleranz unter Betaxolol, verglichen mit sowohl Placebo, als auch Diltiazem in einer Doppelblindstudie. Eine frühere Studie zeigte eine Verminderung der Belastungtoleranz unter Nadolol, dies könnte jedoch auch an den sehr hohen angewandten Dosen liegen 65. Bei älteren Patienten mit einer chronisch obstruktiven Lungenerkrankung oder einer peripheren arteriellen Verschlusskrankheit sind Calcium-Antagonisten den Beta-Blockern eventuell vorzuziehen. Esmolol, ein Beta-Blocker zur i.v.-anwendung mit einer Halbwertszeit von 9 min. ist eine Alternative zu den Calcium-Antagonisten, mit ähnlicher Wirksamkeit wie Diltiazem. Eine Studie berichtete von einer höheren Inzidenz von Hypotension (12%) 66, jedoch wurde in einer anderen Studie unter einer Kombination von Beta-Blocker und Digoxin keine Hypotension beobachtet 67. Eine Therapie mit Esmolol ist mühsam, da mehrere Infusionen notwendig sind, aber seine schnelle Clearance aus dem Kreislauf ist ein Vorteil, wenn eine Bradykardie oder Hypotension entstehen 68. Wiederherstellung und Erhaltung des Sinusrhythmus: Die Erhaltung eines Sinusrhythmus ist entscheidend für die Vermeidung von Konsequenzen, die das Vorhofflimmern mit sich bringt: Das Risiko eines Schlaganfalls, Symptome, die verknüpft sind mit den hämodynamischen Effekten durch eine zu hohe Herzfrequenz und den Verlust der Beiträge der Vorhöfe zur Füllung der Kammer, sowie Tachykardie-induzierte Kardiomyopathie. Weiterhin verursacht Vorhofflimmern ein elektrisches Remodeling der Vorhöfe, welches weiteres Vorhofflimmern begünstigt 11. Ob die Vorteile einer antiarrhythmischen Therapie bei Vorhofflimmern die Risiken übertreffen und das Leben verlängern, ist unbekannt. Diese Frage wird wohl erst durch die laufende AFFIRM- Studie beantwortet werden können, in welcher randomisierte Patienten unter der Einnahme von Antiarrhythmika im Sinusrhythmus bleiben sollen oder aber eine
21 Einleitung 21 Kontrolle der Herzfrequenz und Antikoagulation stattfinden. Insgesamt gesehen können Antiarrhythmika für etwa ein Jahr bei der Hälfte aller Patienten einen Sinusrhythmus aufrechterhalten. Die antiarrhythmische Therapie des Vorhofflimmerns sollte im Krankenhaus begonnen werden, da es bei 13% der Patienten innerhalb der ersten h der Behandlung zu nachteiligen oder paradoxen Effekten durch Antiarrhythmika kommt, welche eine Veränderung oder ein Abbrechen der Therapie erforderlich machen. Das höchste Risiko besteht für Patienten, die bereits einen Myokardinfarkt hatten und ältere Menschen 69. Klasse IA Antiarrhythmika: Chinidin, Disopyramid Chinidin: (wird wegen seiner Nebenwirkungen kaum noch verwendet) Disopyramid: (wird nur noch bei vagal bedingtem Vorhofflimmern eingesetzt) Klasse IC Antiarrhythmika: Flecainid und Propafenon Obwohl die CAST-Studie 81 gezeigt hat, dass Klasse IC Antiarrhythmika die Mortalität bei Patienten mit koronarer Herzkrankheit und verminderter Ejektionsfraktion erhöhen, wurde auch gezeigt, dass sie effektiv und sicher bei ansonsten gesunden Patienten mit supraventrikulären Arrhythmien wirken. Als eine Gruppe haben diese Präparate drei hauptsächliche elektrophysiologische Effekte. Erstens wirken sie stark hemmend auf die schnellen Natrium-Kanäle, welches sich in einer Verminderung des Aktionspotentials des Herzmuskels ausdrückt. Zweitens haben sie einen messbaren inhibitorischen Effekt auf das His-Purkinje-System, was zu einer Verbreiterung des QRS-Komplexes im EKG führt und eine Verlangsamung der Erregungsausbreitung in den Kammern darstellt. Drittens verkürzen sie die Aktionspotential-Dauer der Purkinje-Fasern, nicht jedoch die des Myokards 82. Der stark hemmende Effekt auf die Erregungsausbreitung könnte die proarrhythmische Wirkung dieser Präparate erklären, zu welcher möglicherweise die Diskrepanz zwischen der Aktionspotentialdauer der Purkinje-Fasern und des restlichen Myokardgewebes beiträgt.
22 Einleitung 22 Flecainid: Die Erhaltung des Sinusrhythmus mit Flecainid über längere Zeit wurde in mehreren kleinen Studien erprobt. Studien mit jüngeren Patienten ohne signifikante Grunderkrankungen des Herzens zeigten Effizienzraten von 50-75% mit vorwiegend neurologischen Nebenwirkungen und einer niedrigen Inzidenz proarrythmischer Effekte 83,84. Eine Studie, in welcher Patienten mit einer strukturellen Herzerkrankung eingeschlossen waren, zeigte eine höhere Inzidenz von sowohl proarrhythmischen Effekten, als auch eine Exazerbation von Herzinsuffizienz bei diesem Patientenkollektiv. Hopson und Mitarbeiter 85 kamen in einer in verschiedenen Zentren in Minnesota durchgeführten Studie zu dem Ergebnis, dass Flecainid effektiv sei, um paroxysmalem Vorhofflimmern vorzubeugen, wobei 65% der Patienten noch nach neun Monaten frei von Vorhofflimmern waren. Die signifikanten ungünstigen Effekte waren hier unregelmässig. Die Vorteile der Konversion in den Sinusrhythmus müssen jedoch abgewogen werden gegen die möglichen proarrhythmischen und negativ inotropen Effekte, insbesondere bei Patienten mit schwacher linksventrikulärer Funktion 86. Sowohl intravenöse Gabe, als auch orale Therapie wurden nach ihrer Fähigkeit zur Wiederherstellung des Sinusrhyrhmus bewertet. In einer einfachen Blindstudie, die in Italien durchgeführt wurde 87, wurde bei 91% der Patienten durch Gabe einer einzigen oralen Dosis innerhalb von 8 h eine Konversion in den Sinusrhythmus erreicht. Bei 95% der Patienten fand eine Konversion in den Sinus-rhythmus innerhalb von 24 h statt. Nach einer Studie von Suttorp und Mitarbeitern 88 war Flecainid intravenös gegeben bei 90% der Patienten erfolgreich bei der akuten pharmakologischen Kardioversion. Flecainid wurde für sicher und effektiv befunden, um kürzlich entstandenes Vorhofflimmern schnell zu beenden, jedoch sollte bei Patienten mit struktureller Herzerkrankung der Einsatz beschränkt werden und nur im Krankenhaus unter Überwachung angewandt werden. Propafenon: Propafenon, ein weiteres IC-Antiarrhythmikum, wurde ebenfalls als Langzeitpräparat und Mittel zur akuten Therapie des Vorhofflimmerns geprüft. Langzeitstudien, in denen Flecainid und Propafenon verglichen wurden, zeigten bei beiden Präparaten ähnliche Effekte an Patienten ohne strukturelle Herzerkrankung 83,84. Nebenwirkungen äusserten
23 Einleitung 23 sich in gastrointestinalen Beschwerden, mit neurologischen und negativ inotropen Wirkungen bei höheren Dosen 84,89. Zur akuten Konversion war Propafenon weniger wirksam als Flecainid 86. In einer Studie aus Israel 90 fand ein Vergleich zwischen Propafenon und Verapamil statt. Innerhalb von 48 h kam es bei 87% der Patienten in der Propafenon-Gruppe zu einer Kardioversion, während in der Verapamil-Gruppe 41% in den Sinusrhythmus konvertierten. In der Studie waren jedoch keine Patienten mit schlechter linksventrikulärer Funktion enthalten. Wie erwartet, wurden Verlängerungen der P-Q-Zeit, des QRS-Komplexes und des Q-T-Intervalls beobachtet, es wurden jedoch keine proarrhythmischen Effekte festgehalten. Klasse III Antiarrhythmika: Sotalol, Amiodaron, Ibulitid Sotalol: Sotalol ist eine Kombination aus einem Klasse III und einem Klasse II Antiarrhythmikum. Es verlängert die Aktionspotentialdauer und hat gleichzeitig die Eigenschaften eines nicht-selektiven Beta-Blockers. Vergleiche zwischen Sotalol und Quinidin haben über einen Zeitraum von sechs Monaten gleiche Wirksamkeit im Hinblick auf die Erhaltung eines Sinusrhythmus gezeigt: 52% (Sotalol) versus 48% (Quinidin) 91 und 77% (Sotalol) versus 86% (Quinidin) 92. Bei Patienten mit intermittierendem Vorhofflimmern waren die Symptome bei denen, die Sotalol erhielten, geringer und die Herzfrequenz niedriger. Auch die Toleranz von Sotalol war höher. Die proarrhythmische Wirkung war in einer Studie zwischen Sotalol und Chinidin gleich 91, während in einer anderen Studie Chinidin stärkere proarrhythmische Effekte aufwies 92. Bei der Behandlung sollte besonders im Anfangsstadium das Q-T- Intervall im Auge behalten werden. Bei Patienten mit Herzinsuffizienz sollte eine Anwendung wegen der negativ inotropen Wirkung von Sotalol (Beta-Blocker) nur mit grösster Vorsicht erfolgen. Wegen seiner Wirkung auf die kardiale Repolarisation (Q-T- Intervall) ist Torsades de pointes die häufigste Arrhythmie-Form unter Sotalol- Behandlung. Sie tritt bei etwa 4% der Hochrisikopatienten auf (vorbekannte ventrikuläre Arrhythmien, schlechte linksventrikuläre Funktion, Elektrolytverschiebungen), meistens in den ersten 48 h nach Verabreichung. Sotalol
24 Einleitung 24 verlängert sowohl antegrade als auch retrograde Refraktärzeiten von akzessorischen Leitungsbahnen und kann bei Patienten mit WPW-Syndrom angewandt werden, die eine medikamentöse Therapie wünschen 93. Beta-Blocker ohne Klasse I oder Klasse III Wirkung: Metoprolol: Routinemässig eingesetzt in der Erhaltungstherapie des Sinusrhythmus nach erfolgreicher Konversion in den Sinusrhythmus bei Vorhofflimmern wird auch Metoprolol, ein Beta-Blocker ohne Calcium-Kanal blockierende Wirkung. In einer Doppelblind-Studie von Kühlkamp et al. 95 in der man die Effektivität von Metoprolol gegenüber Placebo testete, kam man zu dem Ergebnis, dass Metoprolol bei Patienten nach erfolgreicher Kardioversion ein mässig wirksames Medikament ist, um das Wiederauftreten von Vorhofflimmern zu reduzieren. Amiodaron: Amiodaron ist ein Klasse III Antiarrhythmikum mit Calcium-blockierenden und Beta- Rezeptor-blockierenden Eigenschaften. Seine antiarrhythmische Wirkung kommt primär durch die Verlängerung Aktionspotentials und der Refraktärzeit zustande, sekundär durch Blockade von Beta-Adreno-Rezeptoren und Alpha-Adreno-Rezeptoren. In Studien an Patienten mit therapierefraktärem Vorhofflimmern liegen die Erfolgszahlen einer Amiodaronbehandlung bei 75-82% 94, mit Erfolgsraten nach einem Jahr von 60-87% und Drei-Jahres-Erfolgsraten von 53-70% 94,96. Diese Studien beinhalteten Patienten mit schwerer Herzinsuffizienz, die Amiodaron gut tolerierten. Insgesamt lag die Quote von Therapieabbruch wegen zu starken Nebenwirkungen zwischen 1-15%. Bei oraler Einnahme beeinflusst Amiodaron nicht die linksventrikuläre Funktion, kann jedoch manchmal bei akuter intravenöser Anwendung zu leicht negativ inotropen Effekten führen. Die wichtigste Nebenwirkung ist die Amiodaron-induzierte Lungenfibrose, die bei 5-15% der Patienten zum tragen kommt. Bei Schilddrüsendysregulationen muss das Präparat abgesetzt werden. Häufig beobachtet werden eine asymptomatische Bradykardie oder eine verlängerte Leitungszeit im AV-Knoten. Torsades de pointes-episoden hingegen werden, ebenso
25 Einleitung 25 wie andere proarrhythmische Nebenwirkungen, selten beobachtet, besonders verglichen mit anderen Antiarrhythmika. Ein asymptomatischer Anstieg der Lebertransaminasen ist häufig und muss entweder zur Dosisreduktion oder zum Absetzen des Medikaments führen. Amiodaron verstärkt die Wirkung von Marcumar, Flecainid und Digoxin, welche deshalb niedriger dosiert werden sollten. In einer prospektiven Multicenter-Studie der kanadischen Arbeitsgruppe um Roy 49, wurden Patienten, die sich einer erfolgreichen Konversion in den Sinusrhythmus unterzogen hatten, als Erhaltungstherapie entweder Amiodaron, Sotalol oder Propafenon verabreicht. Die Studie konnte beweisen, dass diejenigen Patienten, die Amiodaron erhielten nur zu 35% in Vorhofflimmern zurückfielen, während die Patienten, die Sotalol oder Propafenon erhielten zu 63% einen Rückfall von Vorhofflimmern erlitten. Reine Klasse III Antiarrhythmika: Ibulitid und Dofelitid, D-Sotalol: (werden nicht routinemässig verwendet) Bei Patienten, bei denen keine antiarrhythmische Langzeittherapie geplant ist, ist akute pharmakologische Kardioversion mit Klasse III-Antiarrhythmika eine Alternative zu DC-Kardioversion 97. Ibulitid als ein reines Klasse III-Antiarrhythmikum verlängert die Aktionspotentialdauer und die effektive Refraktärperiode im Atrium durch Blockade des Kaliumeinstroms und eine Verstärkung des langsamen Natrium-Einstroms während der Plateau-Phase des Aktionspotentials. Zwei Studien ergaben, dass Ibulitid i.v. gegeben ein Drittel der Patienten mit Vorhofflimmern und zwei Drittel der Patienten mit Vorhofflattern konvertiert, wobei die Konversion nach min nach Infusion stattfand. Eine polymorphe ventrikuläre Tachykardie trat bei 3-8% der Patienten auf, woraufhin bei 1% eine DC-Kardioversion erforderlich wurde 97,98. Ähnliche Ergebnisse wurden bei der Behandlung mit Dofelitid 99, auch in oraler Verabreichung zur Erhaltungstherapie, gefunden. Obwohl kleinere Studien D-Sotalol (reines Klasse III- Antiarrhythmikum) zur Erhaltungstherapie des Vorhofflimmern als sicher und wirksam befunden haben 100, haben grössere Studien gezeigt, dass D-Sotalol bei der Postinfarktgruppe (SWORD Studie) eine erhöhte Mortalität hervorrief 101.
26 Einleitung 26 Antikoagulation: Verschiedene gut kontrollierte randomisierte grosse Studien, die in den letzten Jahren durchgeführt wurden, haben gezeigt, dass eine Antikoagulation mit Phenprocoumon dramatisch das Risiko von thromboembolischen Vorfällen bei Patienten mit Vorhofflimmern reduzieren kann 102. Als Gesamtheit gesehen lassen diese Studien keinen Zweifel daran, dass Antikoagulation zu einer signifikanten Verminderung des Schlaganfallrisikos führt, wobei auch gezeigt werden konnte, dass die Inzidenz von Phenprocoumon-assoziierten Blutungskomplikationen gering ist. Die grosse Menge von wissenschaftlichen Daten, die sich mit dem Risiko/Nutzen-Quotient von Antikoagulation bei Vorhofflimmern beschäftigt, hat dazu geführt, dass auch eine grosse Anzahl von thrombembolischen Risikofaktoren genauer untersucht werden konnten. Multivariante Daten aus fünf verschiedenen randomisierten Studien ergaben, dass vor allem steigendes Lebensalter, eine Vorgeschichte mit Hypertension, bereits abgelaufene transistorische ischämische Attacken (TIA) oder Schlaganfälle und Diabetes mellitus als unabhängige Risikofaktoren für einen Schlaganfall anzusehen sind 102. Bei dieser Analyse hatte die Dauer des Vorhofflimmerns und ob es chronisch oder paroxysmal war, keinen Einfluss auf das Schlaganfallrisiko. Welche Rolle Acetylsalicylsäure bei der Prävention von Schlaganfällen bei Patienten mit Vorhofflimmern spielt, ist unklar. Trotzdem scheint es, besonders wenn man die Gewichtung der Risikofaktoren betrachtet, bei einigen Patienten als Prophylaxe ausreichend zu sein. Dementsprechend sind in der SPAF III-Studie Patienten mit Vorhof-flimmern in Hochrisiko- und Niedrigrisikopatienten für thrombembolische Komplikationen eingeteilt 103. Sollten keine weiteren Risikofaktoren bestehen (Alter>75, Hypertension, Herzinsuffizienz, bereits abgelaufenes ischämisches Geschehen), können die Patienten Acetylsalicylsäure erhalten (325 mg/d). In dieser Dosierung wurde Acetylsalicylsäure in der SPAF I-Studie eine 44%ige Risikoreduktion von Schlaganfällen zugesprochen 104. Sicherlich müssen jedoch noch mehr Daten aus gross angelegten randomisierten Studien gewonnen werden, um die endgültige Rolle von Acetylsalicylsäure in der Prävention von mit Vorhofflimmern assoziierten thrombembolischen Komplikationen bewerten zu können.
27 Einleitung Kardioversion und Defibrillation Kardioversion Eine der Möglichkeiten zur Konversion von Vorhofflimmern in den Sinusrhythmus ist die externe Kardioversion, bei der Energien zwischen Joule angewandt werden. Die externe elektrische Kardioversion/ Defibrillation ist seit vielen Jahren eine sehr effektive und sichere Methode zur Beendigung von Vorhofflimmern. Zunächst 1962 eingeführt von Lown und Mitarbeitern 105 ist es auch heute ein akzeptiertes Mittel der Akuttherapie. Jedoch erfordert diese Technik Vollnarkose oder starke Sedation. Zusätzlich gibt es ein potentielles Risiko myokardialer Schädigung, ventrikulärer Tachyarrhythmien oder thromboembolischer Komplikationen. Weiterhin muss eine externe Kardioversion/Defibrillation in Krankenhausumgebung durchgeführt werden. Interne atriale Defibrillation wird als alternative Therapie seit über zwei Jahrzehnten eingesetzt. In Studien an Tieren hat sich die Möglichkeit von low-energy transcatheter countershock bei Vorhofflimmern gezeigt. Mower et al. 106 benutzten zwei Katheter, einen im rechten Vorhof und einen in der Vena cava superior, mit einer Energie von 0,05-3 Joule bei Acetylcholin-induziertem Vorhofflimmern bei Hunden. Dunbar et al. 107 waren nur bei 26% von Vorhofflimmern-Episoden bei Hunden in der Lage, einen Erfolg zu erzielen. Weitere Untersuchungen der selben Gruppe zeigten keine steigende Effizienz unter sequentieller Schocktherapie, verglichen mit einzelnen monophasischen Schocks unter Anwendung einer 3-Elektroden Führungskonfiguration 108. Im Unterschied dazu erzielten Kumagai und Mitarbeiter 109 eine Erfolgsrate von 47% bei Energien von <0,5 Joule, 74% bei 1 Joule und 100% bei <5 Joule im selben Modell. Studien an Menschen haben gezeigt, dass High-Energy trans-catheter atrial fibrillation ( J) sicher und effektiv ist, wenn elektrophysiologische Standardkatheter benutzt werden 111,112. Es gibt nur wenige Studien, die sich mit Low-Energy endokardialer Defibrillation befassen. Eine Studie, die sich mit der Durchführbarkeit und den Möglichkeiten dieser Methode befasste, kam bei der Anwendung am Menschen nicht zu erfolgreichen Ergebnissen dieser Technik 113. In neueren Studien wurde allerdings die Durchführbarkeit der Low-Energy Kardioversion bei ausgewählten Patienten mit sowohl kürzlich aufgetretenem Vorhofflimmern, als auch chronischem Vorhofflimmern gezeigt. Keane et al. 114 berichteten, dass chronische atriale Arrhythmien effizient bei 15
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Arbeitsblatt Metaanalyse von Therapiestudien
 Arbeitsblatt Metaanalyse von Therapiestudien Was ist die Studienfrage? Sind die Ergebnisse der Studie gültig? 1. Wird eine genaue klinische Frage formuliert? Patienten? Risikofaktoren/Expositionen? Endpunkte?
Arbeitsblatt Metaanalyse von Therapiestudien Was ist die Studienfrage? Sind die Ergebnisse der Studie gültig? 1. Wird eine genaue klinische Frage formuliert? Patienten? Risikofaktoren/Expositionen? Endpunkte?
4.1 AV-Zeitverlängerung nach atrialer Stimulation
 41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
41 4 ERGEBNISSE 4.1 AV-Zeitverlängerung nach atrialer Stimulation Nach Ausschluss von Hinweisen auf eine höhergradige atrioventrikuläre Leitungsstörung wurde die AV-Zeit nach atrialer Stimulation im DDIR-Modus
Inhaltsverzeichnis. 2.1 Epidemiologie Prognose Literatur... 14
 Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
Inhaltsverzeichnis 1 Einleitung... 1 T. Meinertz 2 Epidemiologie und Prognose... 3 A. Schuchert, T. Meinertz 2.1 Epidemiologie... 3 2.2 Prognose... 10 Literatur... 14 3 Klassifikationen, Erkrankungsverläufe
Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt
 ! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen. Pathophysiologie. Tachykardie Pathophysiologie: Reentry
 Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
Wie fühlt man sich am Anfang. Tachykarde Herzrhythmusstörungen Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. S. Frantz 2 Pathophysiologie Pathophysiologie: Reentry Leitung eines elektrischen
Bradykarde Herzrhythmusstörungen. Reizbildung im Sinusknoten. Reizbildung und Erregungsleitung: Sinusknoten
 Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Reizbildung und Erregungsleitung: Sinusknoten Bradykarde Herzrhythmusstörungen Sinusknoten (SA-Knoten) Der Natürliche Schrittmacher des Herzens Frequenz 60-100 bpm in Ruhe Medizinische Klinik und Poliklinik
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Vorhofflimmern : Neue Behandlungsmöglichkeiten?
 Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Vorhofflimmern 2014 Zürcher Update Innere Medizin
 Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Antiarrhythmika. Dr. med. Frank Scherff
 Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz
 Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz I. Einführung Die Herzinsuffizienz ist ein Krankheitsbild, das in den letzten Jahrzehnten immer häufiger festgestellt
Die Behandlung von Herzrhythmusstörungen mit Magnesium bei Patienten mit Herzinsuffizienz I. Einführung Die Herzinsuffizienz ist ein Krankheitsbild, das in den letzten Jahrzehnten immer häufiger festgestellt
Die Bedeutung der Kardioversion bei Vorhofflimmern
 AMB 2003, 37, 65 Die Bedeutung der Kardioversion bei Vorhofflimmern Zusammenfassung: Bei kardiopulmonal stabilen Patienten mit neu aufgetretenem Vorhofflimmern (VF) muß nicht in jedem Fall ein Sinusrhythmus
AMB 2003, 37, 65 Die Bedeutung der Kardioversion bei Vorhofflimmern Zusammenfassung: Bei kardiopulmonal stabilen Patienten mit neu aufgetretenem Vorhofflimmern (VF) muß nicht in jedem Fall ein Sinusrhythmus
Vorhofflimmern. rungen
 Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen?
 AMB 2000, 34, 89 Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen? Zusammenfassung: Patienten mit stabilem Vorhofflimmern haben unter adäquater Kontrolle der Herzfrequenz und unter effektiver Thromboembolie-
AMB 2000, 34, 89 Therapie bei Vorhofflimmern - mit Kanonen auf Spatzen? Zusammenfassung: Patienten mit stabilem Vorhofflimmern haben unter adäquater Kontrolle der Herzfrequenz und unter effektiver Thromboembolie-
Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten
 Elektrophysiologie: Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten Das Herz ist ein Muskel, der kaum größer als eine geschlossene Faust ist. Es besteht aus zwei Vorhöfen und zwei Kammern. Über
Elektrophysiologie: Herzrhythmusstörungen und ihre Behandlungsmöglichkeiten Das Herz ist ein Muskel, der kaum größer als eine geschlossene Faust ist. Es besteht aus zwei Vorhöfen und zwei Kammern. Über
Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK
 Vorhofflimmern Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK Vorhofflimmern (VHF) ist die häufigste supraventrikuläre Rhythmusstörung und kann paroxysmal oder chronisch auftreten. Insbesondere
Vorhofflimmern Arbeitsgruppe Herzschrittmacher und Elektrophysiologie der SGK Vorhofflimmern (VHF) ist die häufigste supraventrikuläre Rhythmusstörung und kann paroxysmal oder chronisch auftreten. Insbesondere
Neu aufgetretenes Vorhofflimmern in der Notaufnahme. Markus Wehler Zentrale Notaufnahme Klinikum Augsburg
 Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Anhang III. Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen
 Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Der Notfall-Patient mit Rhythmusstörungen. Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz
 Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Nicht selektive β- Sympatholytika
 Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Nicht selektive β- Sympatholytika Nicht selektive β-sympatholytika (β-blocker) blockieren sowohl β 1 - als auch β 2 - Rezeptoren. Therapeutisch erwünscht ist aber bei den meisten Indikationen die β 1 -Blockade.
Grenzen und Möglichkeiten der AV-Knoten-Ablation Neue Aspekte im Zeitalter der kurativen Vorhofflimmer-Ablation und der biventrikulären Stimulation
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 600692-0 Fax: 0211 600692-10 mail : info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 600692-0 Fax: 0211 600692-10 mail : info@dgk.org Pressestelle:
EKG Bradykardie AV Blockierungen
 EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
EKG Bradykardie AV Blockierungen Lars Eckardt Abteilung für Rhythmologie Dep. für Kardiologie und Angiologie Universitätsklinikum Münster Überblick Definition Bradykardie: Frequenz
Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen.
 Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Der Patient mit akuter Herzrhythmusstörung. Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie
 Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
Der Patient mit akuter Herzrhythmusstörung Welche wann und mit was behandeln? Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Wichtige Fragen Ist der Patient hämodynamisch und respiratorisch
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Herzrhythmusstörungen. Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs
 Herzrhythmusstörungen Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs 39 Herzrhythmusstörungen Vorhofflimmern Vorhofflattern Vorhoftachykardien Kammerarrhythmien
Herzrhythmusstörungen Normaler Rhythmus: Sinusrhythmus Der Schrittmacher ist der Sinusknoten am Dach des rechten Vorhofs 39 Herzrhythmusstörungen Vorhofflimmern Vorhofflattern Vorhoftachykardien Kammerarrhythmien
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Vorhofflimmern
 Vorhofflimmern Definition: Vorhofflimmern (VHF) Häufigste supraventrikuläre Herzrhythmusstörung im Erwachsenenalter (20-30%) Hämodynamisch gesehen bedeutet Vorhofflimmern = Vorhofstillstand Bei Patienten
Vorhofflimmern Definition: Vorhofflimmern (VHF) Häufigste supraventrikuläre Herzrhythmusstörung im Erwachsenenalter (20-30%) Hämodynamisch gesehen bedeutet Vorhofflimmern = Vorhofstillstand Bei Patienten
5. Diskussion 81. Auskultationsbefund Ultraschallbefund Screning-EKG-Befund PC-EKG-Befund
 5. Diskussion 81 5.4. Ergebnisse 5.4.1. Ergebnisse der Gruppe A Die in der Gruppe A durchgeführte Studie hatte zum Ziel, durch eine verlängerte EKG- Überwachung von vier bis sechs Stunden bereits festgestellte
5. Diskussion 81 5.4. Ergebnisse 5.4.1. Ergebnisse der Gruppe A Die in der Gruppe A durchgeführte Studie hatte zum Ziel, durch eine verlängerte EKG- Überwachung von vier bis sechs Stunden bereits festgestellte
Vorhofflimmern Vorhofflattern
 Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie Bearbeitet von J Neuzner, H.F Pitschner erweitert, überarbeitet 2006. Buch. xxi, 430 S. Hardcover ISBN 978 3 7985 1506 2 Format (B x L): 20,3
Vorhofflimmern Vorhofflattern Aktuelle Diagnostik und Therapie Bearbeitet von J Neuzner, H.F Pitschner erweitert, überarbeitet 2006. Buch. xxi, 430 S. Hardcover ISBN 978 3 7985 1506 2 Format (B x L): 20,3
2. Patienten und Methoden
 Seite 13 2. Patienten und Methoden 2.1. Behandlungsablauf Das Studienprotokoll wurde durch die Ethikkommission der Freien Universität Berlin genehmigt. Jeder Patient erhielt innerhalb von 4 Wochen vor
Seite 13 2. Patienten und Methoden 2.1. Behandlungsablauf Das Studienprotokoll wurde durch die Ethikkommission der Freien Universität Berlin genehmigt. Jeder Patient erhielt innerhalb von 4 Wochen vor
278e. Ary L. Goldberger Atlas der Herzrhythmusstörungen. Für die deutsche Ausgabe Ivan Diaz Ramirez und Martin Möckel
 278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
278e Ary L. Goldberger Atlas der Herzrhythmusstörungen Für die deutsche Ausgabe van Diaz Ramirez und Martin Möckel Die Elektrokardiogramme in diesem Atlas ergänzen die Abbildungen von Kapitel 274 und Kapitel
Patienteninformation zur Katheterbehandlung des anfallsartigen Herzrasens (paroxysmale supraventrikuläre Tachykardien)
 Patienteninformation zur Katheterbehandlung des anfallsartigen Herzrasens (paroxysmale supraventrikuläre Tachykardien) Sehr geehrte Patientin, sehr geehrter Patient, Ihnen wurde eine Katheterbehandlung
Patienteninformation zur Katheterbehandlung des anfallsartigen Herzrasens (paroxysmale supraventrikuläre Tachykardien) Sehr geehrte Patientin, sehr geehrter Patient, Ihnen wurde eine Katheterbehandlung
Vorhofflimmer-Ablation: Für wen eine Alternative? Uta C. Hoppe
 Vorhofflimmer-Ablation: Für wen eine Alternative? Uta C. Hoppe Klinik III für Innere Medizin Universität zu Köln Vorhofflimmern Häufigste anhaltende Rhythmusstörung Inzidenz: alle Erwachsenen 2.2 % über
Vorhofflimmer-Ablation: Für wen eine Alternative? Uta C. Hoppe Klinik III für Innere Medizin Universität zu Köln Vorhofflimmern Häufigste anhaltende Rhythmusstörung Inzidenz: alle Erwachsenen 2.2 % über
Herzstolpern. Christian Sticherling Kardiologie USB. medart basel `15
 Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Vorhofflimmern Wann Katheterablation?
 Vorhofflimmern Wann Katheterablation? Georgios Evangelidis Kardiologie-Elektrophysiologie Martha-Maria KH-Nürnberg Vorhofflimmern Supraventrikuläre Tachykardie mit unkoordinierter atrialen Erregung und
Vorhofflimmern Wann Katheterablation? Georgios Evangelidis Kardiologie-Elektrophysiologie Martha-Maria KH-Nürnberg Vorhofflimmern Supraventrikuläre Tachykardie mit unkoordinierter atrialen Erregung und
case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren.
 case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren. Aktuell: Plötzlich auftretendes Herzklopfen, Klopfen im Hals, Thoraxschmerz, Harndrang Ekg Deskriptiv: HF 180/min, Rhythmisch,
case-report Frau M.S., 39 Jahre Anamnestisch Palpitationen seit mehreren Jahren. Aktuell: Plötzlich auftretendes Herzklopfen, Klopfen im Hals, Thoraxschmerz, Harndrang Ekg Deskriptiv: HF 180/min, Rhythmisch,
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE
 HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
HERZRHYTHMUSSTÖRUNGEN UND IHRE MEDIKAMENTÖSE THERAPIE Prof. Dr. KálmánTóth, Dr. László Czopf Universität Pécs, Medizinische Fakultät I. Klinik für Innere Medizin Abteilung Kardiologie ANAMNESE - Beschwerden
SPORT und VHFlimmern. EKG und Spirometrie
 SPORT und VHFlimmern 54 jähriger Patient ehemaliger Radprofi (Leistungs- und Trainingsumfang) Ruhepuls 55/min; maximaler Puls 184/min seit Dezember 2016 bei Ergometertraining um 200 Watt Frequenzsprung
SPORT und VHFlimmern 54 jähriger Patient ehemaliger Radprofi (Leistungs- und Trainingsumfang) Ruhepuls 55/min; maximaler Puls 184/min seit Dezember 2016 bei Ergometertraining um 200 Watt Frequenzsprung
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Vorhofflimmern und seine Behandlung. A. Schuchert, Med. Klinik, Neumünster
 Vorhofflimmern und seine Behandlung A. Schuchert, Med. Klinik, Neumünster Was ist Vorhofflimmern? Was ist Vorhofflimmern? Sehr rasch aufeinander folgende, nicht geordnete Vorhofimpulse, die unregelmäßig
Vorhofflimmern und seine Behandlung A. Schuchert, Med. Klinik, Neumünster Was ist Vorhofflimmern? Was ist Vorhofflimmern? Sehr rasch aufeinander folgende, nicht geordnete Vorhofimpulse, die unregelmäßig
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Vorhofflimmern - Schlaganfall. 24. Salzburger Herztag
 Vorhofflimmern - Schlaganfall 24. Salzburger Herztag 01.10.2011 Erregungsleitung im Herzen Der normale Herzrhythmus Vorhofflimmern Sinusknoten AV- Knoten Vorhöfe rechter Vorhof linker Vorhof Kammern rechte
Vorhofflimmern - Schlaganfall 24. Salzburger Herztag 01.10.2011 Erregungsleitung im Herzen Der normale Herzrhythmus Vorhofflimmern Sinusknoten AV- Knoten Vorhöfe rechter Vorhof linker Vorhof Kammern rechte
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Vorhofflimmern Patienteninformation der Medizinischen Kliniken I und IV
 Vorhofflimmern - Patienteninformation 1 Vorhofflimmern Patienteninformation der Medizinischen Kliniken I und IV Direktor Prof. Dr. C. Pfafferott Direktor Prof. Dr. K. Seidl 2 Vorhofflimmern - Patienteninformation
Vorhofflimmern - Patienteninformation 1 Vorhofflimmern Patienteninformation der Medizinischen Kliniken I und IV Direktor Prof. Dr. C. Pfafferott Direktor Prof. Dr. K. Seidl 2 Vorhofflimmern - Patienteninformation
Machen Sie Ihre Gesundheit zur Herzensangelegenheit: Vorbeugung bei Patienten mit Vorhofflimmern.
 Machen Sie Ihre Gesundheit zur Herzensangelegenheit: Vorbeugung bei Patienten mit Vorhofflimmern. Liebe Leserin, lieber Leser, Sie haben diese Broschüre aufgeschlagen vielleicht weil Ihr Arzt bei Ihnen
Machen Sie Ihre Gesundheit zur Herzensangelegenheit: Vorbeugung bei Patienten mit Vorhofflimmern. Liebe Leserin, lieber Leser, Sie haben diese Broschüre aufgeschlagen vielleicht weil Ihr Arzt bei Ihnen
Anfallsartiges Herzrasen Supraventrikuläre Tachykardien
 Anfallsartiges Herzrasen Supraventrikuläre Tachykardien z.b. durch 1. Überzählige Leitungsbündel (WPW-Syndrom) 2. Doppelleitungen (AVNRT) = AV-Knoten(nodale) Reentry-Tachykardie (kreisendes Herzrasen)
Anfallsartiges Herzrasen Supraventrikuläre Tachykardien z.b. durch 1. Überzählige Leitungsbündel (WPW-Syndrom) 2. Doppelleitungen (AVNRT) = AV-Knoten(nodale) Reentry-Tachykardie (kreisendes Herzrasen)
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Volkskrankheit Vorhofflimmern
 Volkskrankheit Vorhofflimmern Neueste Erkenntnisse zur Diagnostik, Behandlung und Risikobewertung Prof. Dr. med. Klinik III für Innere Medizin Universität zu Köln 1 Langzeit-EKG Vorhofflimmern Tagsüber
Volkskrankheit Vorhofflimmern Neueste Erkenntnisse zur Diagnostik, Behandlung und Risikobewertung Prof. Dr. med. Klinik III für Innere Medizin Universität zu Köln 1 Langzeit-EKG Vorhofflimmern Tagsüber
Herzrhythmusstörungen
 Herzrhythmusstörungen Die Bedeutung der Pharmakotherapie 4. Zentralschweizer Kardiologie Symposium 11.05.2017 Yves Suter, Leitender Arzt Medizin, LUKS Wolhusen Die beruhigende Nachricht zu Beginn heavy
Herzrhythmusstörungen Die Bedeutung der Pharmakotherapie 4. Zentralschweizer Kardiologie Symposium 11.05.2017 Yves Suter, Leitender Arzt Medizin, LUKS Wolhusen Die beruhigende Nachricht zu Beginn heavy
Update Vorhofflimmern auf der Intensivstation
 Update Vorhofflimmern auf der Intensivstation DIVI 2014 05.12.2014 PD Dr. Boris A. Hoffmann Universitäres Herzzentrum Hamburg Klinik für Kardiologie mit Schwerpunkt Elektrophysiologie Direktor: Prof. Dr.
Update Vorhofflimmern auf der Intensivstation DIVI 2014 05.12.2014 PD Dr. Boris A. Hoffmann Universitäres Herzzentrum Hamburg Klinik für Kardiologie mit Schwerpunkt Elektrophysiologie Direktor: Prof. Dr.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Datum: Kontakt: Abteilung: Tel. / Fax: Unser Zeichen: Ihr Zeichen:
 BASG / AGES Institut LCM Traisengasse 5, A-1200 Wien Datum: Kontakt: Abteilung: Tel. / Fax: E-Mail: Unser Zeichen: Ihr Zeichen: 25.06.2015 Mag. pharm. Dr. Ulrike Rehberger REGA +43 (0) 505 55 36258 pv-implementation@ages.at
BASG / AGES Institut LCM Traisengasse 5, A-1200 Wien Datum: Kontakt: Abteilung: Tel. / Fax: E-Mail: Unser Zeichen: Ihr Zeichen: 25.06.2015 Mag. pharm. Dr. Ulrike Rehberger REGA +43 (0) 505 55 36258 pv-implementation@ages.at
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden?
 Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKADEMISCHE LEHRPRAXISKLINIK DER
Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKADEMISCHE LEHRPRAXISKLINIK DER
T. Neumann. Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen. Jahressymposium Kompetenznetzwerk Herzinsuffizienz
 Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Echokardiographie. Definition: Verschiedene Verfahren: Lernhilfen zur Blockpraktikum Kardiologie WS 2015/2016 Mahabadi/Schmidt/Baars
 Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
3.2 Auswertung der 12-Kanal-Langzeit-EKGs über 24 Stunden
 16 3 Ergebnisse 3.1 Patientenkollektiv In unserer Studie wurden insgesamt 55 Patientinnen und Patienten untersucht. Darunter fanden sich 18 Gesunde, das sogenannte Kontrollkollektiv, 12 Patienten mit koronarer
16 3 Ergebnisse 3.1 Patientenkollektiv In unserer Studie wurden insgesamt 55 Patientinnen und Patienten untersucht. Darunter fanden sich 18 Gesunde, das sogenannte Kontrollkollektiv, 12 Patienten mit koronarer
Vorhofflimmern behandeln Schlaganfälle verhindern
 Vorhofflimmern behandeln Schlaganfälle verhindern Münster (6. Juni 2011) - Patienten mit Vorhofflimmern haben ein erhöhtes Schlaganfallrisiko. Viele Schlaganfälle ließen sich jedoch vermeiden, wenn das
Vorhofflimmern behandeln Schlaganfälle verhindern Münster (6. Juni 2011) - Patienten mit Vorhofflimmern haben ein erhöhtes Schlaganfallrisiko. Viele Schlaganfälle ließen sich jedoch vermeiden, wenn das
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
SV Rhythmusstörungen-Definitionen. Vorhof-Frequenz. Vorhoftachykardie 140-280 min
 SV Rhythmusstörungen-Definitionen Vorhof-Frequenz Vorhofflimmern Vorhofflattern 350-600 min 220-350 min Vorhoftachykardie 140-280 min paroxysmales VHF persistierendes VHF permanentes VHF lone fibrillation
SV Rhythmusstörungen-Definitionen Vorhof-Frequenz Vorhofflimmern Vorhofflattern 350-600 min 220-350 min Vorhoftachykardie 140-280 min paroxysmales VHF persistierendes VHF permanentes VHF lone fibrillation
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof
 Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Beispiele für Herzrhythmusstörungen / Entstehung im Vorhof 1 Normale Folge von P, QRS, T, alle P-Wellen werden übergeleitet / Frequenz 80/min / Sinusrhythmus Normale Folge von P, QRS, T, alle P-Wellen
Lernhilfen zum Blockpraktikum Kardiologie WS 2015/2016 Schmidt/Baars. Synkope
 Synkope Definition: Synkope Vorübergehender Bewusstseinsverlust infolge einer transienten globalen zerebralen Hypoperfusion, charakterisiert durch rasches Einsetzen, kurze Dauer und spontane, vollständige
Synkope Definition: Synkope Vorübergehender Bewusstseinsverlust infolge einer transienten globalen zerebralen Hypoperfusion, charakterisiert durch rasches Einsetzen, kurze Dauer und spontane, vollständige
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
AMB 2014, 48, 35. Neues zur Therapie bei Vorhofflimmern
 AMB 2014, 48, 35 Neues zur Therapie bei Vorhofflimmern Die US-amerikanischen kardiologischen Fachgesellschaften haben kürzlich auf 123 Seiten neue Richtlinien zur Behandlung des Vorhofflimmerns (VHF) publiziert
AMB 2014, 48, 35 Neues zur Therapie bei Vorhofflimmern Die US-amerikanischen kardiologischen Fachgesellschaften haben kürzlich auf 123 Seiten neue Richtlinien zur Behandlung des Vorhofflimmerns (VHF) publiziert
Möglichkeiten und Grenzen der Katheterablation. Richard Kobza
 Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Messtechnik und Modellierung in der Kardiologie
 Messtechnik und Modellierung in der Kardiologie Elektrophysiologie EKG-Diagnostik und Messung Gliederung Wiederholung Erregungsausbreitung Zellulärer Automat Mono-/Bidomain-Modell Unidirektionaler Block
Messtechnik und Modellierung in der Kardiologie Elektrophysiologie EKG-Diagnostik und Messung Gliederung Wiederholung Erregungsausbreitung Zellulärer Automat Mono-/Bidomain-Modell Unidirektionaler Block
Herzrhythmusstörungen: Die Bedeutung der Katheterablation. Richard Kobza
 Herzrhythmusstörungen: Die Bedeutung der Katheterablation Richard Kobza Katheterablationen in der Schweiz seit 1993 Prinzip der Katheterablation Prozentuale Verteilung der verschiedenen Ablationen am LUKS
Herzrhythmusstörungen: Die Bedeutung der Katheterablation Richard Kobza Katheterablationen in der Schweiz seit 1993 Prinzip der Katheterablation Prozentuale Verteilung der verschiedenen Ablationen am LUKS
Verfasser: Prof. A. Hagendorff
 Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Vorwort 13. Auftakt 15. »Arbeitsplatz«Herz 21
 Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Vorwort 13 Auftakt 15 Das Herz Motor des Lebens 15»Arbeitsplatz«Herz 21 Aufbau und Funktion des Herzens 22 Der Blutkreislauf eine Rundreise 24 Arterien versorgen 26 Venen entsorgen 26 Herzblut: Auch der
Zusammenfassung in deutscher Sprache
 Zusammenfassung in deutscher Sprache Zusammenfassung Man schätzt, dass in den Niederlanden einer von 200 Erwachsenen (=60.000) eine verborgene Nierenschädigung hat. Ungefähr 40.000 Menschen sind bekennt
Zusammenfassung in deutscher Sprache Zusammenfassung Man schätzt, dass in den Niederlanden einer von 200 Erwachsenen (=60.000) eine verborgene Nierenschädigung hat. Ungefähr 40.000 Menschen sind bekennt
Diagnostik. Echokardiographie Palpation
 Vorhofflimmern (AF) Vorhofflimmern ist die häufigste Herzrhythmusstörung 0,1-0,4% der Normalbevölkerung und mehr als 4% der über 60 jährigen sowie 9-16% der über 80 jährigen Es ist eine chronische voranschreitende
Vorhofflimmern (AF) Vorhofflimmern ist die häufigste Herzrhythmusstörung 0,1-0,4% der Normalbevölkerung und mehr als 4% der über 60 jährigen sowie 9-16% der über 80 jährigen Es ist eine chronische voranschreitende
Nichtpathologische Befunde
 Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Interaktives EKG-Seminar
 Interaktives EKG-Seminar Ärzteforum Davos 2014 Workshop vom 6.3.2014 Piero O. Bonetti Kardiologie Kantonsspital Graubünden Chur Tachykardien - Grundsätze Sofort 12-Ableitungs-EKG schreiben! Anamnese! Behandeln!
Interaktives EKG-Seminar Ärzteforum Davos 2014 Workshop vom 6.3.2014 Piero O. Bonetti Kardiologie Kantonsspital Graubünden Chur Tachykardien - Grundsätze Sofort 12-Ableitungs-EKG schreiben! Anamnese! Behandeln!
Neue Aspekte bei der Behandlung ventrikulärer Tachykardien
 AMB 1998, 32, 27 Neue Aspekte bei der Behandlung ventrikulärer Tachykardien Dem Plötzlichen Herztod liegt in vielen Fällen Kammerflimmern oder eine anhaltende ventrikuläre Tachykardie zu Grunde. Über den
AMB 1998, 32, 27 Neue Aspekte bei der Behandlung ventrikulärer Tachykardien Dem Plötzlichen Herztod liegt in vielen Fällen Kammerflimmern oder eine anhaltende ventrikuläre Tachykardie zu Grunde. Über den
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
Rhythmologie 2006 Behandlung von Herzrhythmusstörungen. am Dienstag, den 26. Sept. 2006, 19 Uhr im Ärztehaus Weiden
 Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
Gemeinschaftspraxis für Innere Medizin u. Kardiologie Dr. med. Christian Desing Dr. med. Peter Hartung Priv.-Doz. Dr. med. Frank Muders Moosbürger Str. 13-92637 Weiden Tel (0961) 32612 Fax (0961) 37910
Metabolische Effekte des Alkohols
 Alkohol In Industrieländern trinken etwa 70% der Erwachsenen Alkohol, davon 10% exzessiv Tatsächlich alkoholabhängig sind ca. 1,3 1,8 Mio. Deutsche Bis zu 12 g Alkohol bei Frauen (140ml Wein oder 300ml
Alkohol In Industrieländern trinken etwa 70% der Erwachsenen Alkohol, davon 10% exzessiv Tatsächlich alkoholabhängig sind ca. 1,3 1,8 Mio. Deutsche Bis zu 12 g Alkohol bei Frauen (140ml Wein oder 300ml
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) PD Dr. Lars Lickfett et al., Bonn
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Dissertation. zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Arrhythmien und eingeschränkte Herzfrequenzvariabilität
Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Arrhythmien und eingeschränkte Herzfrequenzvariabilität
Cerebrale Atherosklerose. Intrakranielle Ulzerationen. Karotis mit Plaques und Emboli. Karotisstenose mit Flußreduktion.
 Cerebrale Atherosklerose Karotis mit Plaques und Emboli Intrakranielle Ulzerationen Aortale Plaques Kardiale Embolisation Karotisstenose mit Flußreduktion Vorhofflimmern Endokarditis LV- Thrombus Sinusrhythmus
Cerebrale Atherosklerose Karotis mit Plaques und Emboli Intrakranielle Ulzerationen Aortale Plaques Kardiale Embolisation Karotisstenose mit Flußreduktion Vorhofflimmern Endokarditis LV- Thrombus Sinusrhythmus
Diagnose Vorhofflimmern. Das Risiko eines Schlaganfalls
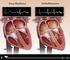 Diagnose Vorhofflimmern Das Risiko eines Schlaganfalls Inhalt Einleitung... 4 Das Herz... 4 Herz-Kreislauf-System... 5 Was versteht man unter Vorhofflimmern?... 6 Was können Ursachen des Vorhofflimmerns
Diagnose Vorhofflimmern Das Risiko eines Schlaganfalls Inhalt Einleitung... 4 Das Herz... 4 Herz-Kreislauf-System... 5 Was versteht man unter Vorhofflimmern?... 6 Was können Ursachen des Vorhofflimmerns
