Kongenitale Myopathien und Muskeldystrophien
|
|
|
- Gesche Gehrig
- vor 5 Jahren
- Abrufe
Transkript
1 Kongenitale Myopathien und Muskeldystrophien U. Schara* Entwicklungsneurologie und Sozialpädiatrie, Universitätsklinikum Essen, Bereich Neuropädiatrie, Essen, Deutschland 1 Kongenitale Myopathien Definition und Epidemiologie Die kongenitalen Strukturmyopathien bezeichnen eine seltene heterogene Erkrankungsgruppe mit einer angenommenen Inzidenz von 6: Lebendgeborenen. Die Einteilung erfolgt nach histologischen, immunhistologischen, ultrastrukturellen sowie molekulargenetischen Gesichtspunkten, wobei die Zahl der kausal verantwortlichen Gendefekte stetig zunimmt. Die Heterogenität der klinischen und muskelbioptischen Befunde bei Defekten im gleichen Gen oder die genetische und muskelbioptische Heterogenität bei ähnlichem klinischen Bild machen eine Einteilung allein nach Veränderungen der Muskelbiopsie zunehmend schwierig. Zu den häufigsten Formen der kongenitalen Strukturmyopathien gehören die Nemaline-Myopathie, die Central-Core-Myopathie und die zentronukleären Myopathien. Ätiologie und Pathogenese Die kongenitalen Strukturmyopathien sind durch folgende morphologische Phänomene in der Biopsie der quergestreiften Muskulatur gekennzeichnet: Ablagerungen von Proteinen des Sarkomers, sog. Stäbchen (Rods) (Abb. 1a), große zentral oder exzentrisch liegende umschriebene Sarkomerläsionen mit fehlenden Mitochondrien, sog. Cores in den oxidativen Enzymreaktionen (Abb. 1b) bei Core-Myopathie, uberwiegend zentralliegende Zellkerne in abgerundeten Muskelfasern bei myotubulärer Myopathie (Abb. 1c), vermehrte Typ-1-Muskelfasern mit kleinerem Durchmesser im Vergleich zu den Typ-2-Muskelfasern mit größerem Durchmesser, sog. kongenitale Fasertypendisproportion, seltene Veränderungen wie zylindrische Spiralen, tubuläre Aggregate, fingerprint bodies, Zebrakörper, geringf ugige, eher unspezifische morphologische Veränderungen, sog. minimal change myopathy. Trotz zunehmender Kenntnis molekularer Ursachen sind derzeit noch nicht f ur alle Strukturmyopathien der Gendefekt und/oder die entsprechende Pathophysiologie bekannt. Eine Tabelle aktuell bekannter Gendefekte findet sich in Tab. 1. Klinische Symptome und Verlauf Die Symptome können sehr variabel sein, manifestieren sich pränatal oder unmittelbar postnatal, im Kindesalter und seltener mit wenig ausgeprägter Symptomatik im Erwachsenenalter. Sie sind f ur die einzelne Erkrankung nicht spezifisch. Der Verlauf ist in der Regel nur langsam oder gar nicht progredient. Klinische Hinweise auf eine kongenitale Strukturmyopathie können pränatal, bei Neugeborenen und jungen Säuglingen sein: fetale Minderbewegungen in utero, postnatale Muskelhypotonie und generalisierte muskuläre Schwäche im Sinne eines Floppy-infant-Syndroms, respiratorische Insuffizienz, bulbäre * ulrike.schara@uk-essen.de Seite 1 von 14
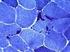
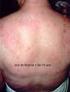
2 Abb. 1 a Stäbchen (Rods) bei Nemaline-Myopathie (TC-Färbung, 60-fach); b Cores bei Central-Core-Myopathie in den oxidativen Enzymreaktionen (NADH-Färbung, 40-fach); c zentralliegende Zellkerne in abgerundeten Fasern bei myotubulärer Myopathie (HE-Färbung, 40-fach) Symptome, hypomimische Fazies mit/ohne Ptose, selten externe Ophthalmoplegie und Katarakte, muskuläre Hypotrophie,Hypo- bis Areflexie. Spätere Zeichen sind auch: verzögerte motorische Entwicklung, (selten) mentale Beeinträchtigung, Überstreckbarkeit der Gelenke, distal mehr als proximal, Kontrakturen und Skoliose, seltener Myalgien, Krämpfe, Muskelrigidität, Myotonie, Wadenhypertrophie, Tremor, cave: maligne Hyperthermie bei Central-Core-Myopathie und selten assoziierte medizinische Probleme (z. B. bei myotubulärer Myopathie Gallensteine, Pylorusstenose, Vitamin-K-Blutungen, abnorme Leberfunktionsstörungen, Nephrokalzinose, bei zentronukleärer Myopathie mit DNM2-Mutationen verzögerte Nervenleitgeschwindigkeiten). Diagnose und Differenzialdiagnose Bei Verdacht auf eine kongenitale Strukturmyopathie hat sich folgendes diagnostisches und differenzialdiagnostisches Vorgehen bewährt: Anamnese inkl. Schwangerschafts- und Familienanamnese, ausf uhrlicher klinischer Befund, Ausschluss von Infektionen, zerebralen Blutungen und Fehlbildungen, Intoxikationen, Medikamenteneinfluss, metabolischen Störungen, syndromalen Erkrankungen und von Störungen der neuromuskulären Transmission (kongenitale myasthene Syndrome), Bestimmung von Kreatinkinase (CK), Glutamat-Oxalacetat-Transaminase (GOT), Glutamat-Pyruvat- Transaminase (GPT), Laktatdehydrogenase (LDH), Seite 2 von 14
3 Tab. 1 Kongenitale Strukturmyopathien Aktuelle Einteilung und genetische Aspekte Erkrankung Vererbung Erkrankungssymbol; OMIM Gen/Gensymbol Genort/Chromosom Betroffenes Protein Nemaline-Myopathie AD NEM1; TPM3 1q21.2 Tropomyosin 3 NEM2; NEB 2q22 Nebulin AD NEM3; ACTA1 1q42.1 Skelettmuskel-a1-Aktin AD NEM4; TPM2 9p13 Tropomyosin 2 (b) mit Escobar-Syndrom TPM2 9p13 Tropomyosin 2 (b) NEM5; TNNT1 19q13 Troponin T Typ 1 AD NEM6; KBTBD13 15q22.31 Kelch repeat and BTB (POZ) domain-containing 13 NEM7; CFL2 14q12 Cofilin 2 (Muskel) Central-Core-Myopathie AD CCD; RYR1 19q13.1 Ryanodinrezeptor (transiente Multi-Minicore- CCD; RYR1 19q13.1 Ryanodinrezeptor Myopathie) Multi-Minicore-Myopathie SEPN1 1p36 Selenoprotein N1 mit externer RYR1 19q13.1 Ryanodinrezeptor Ophthalmoplegie Zentronukleäre Myopathie AD CNM; DNM2 19p13.2 Dynamin 2 CNM; BIN1 2q14 Amphiphysin CNM; RYR1 19q13.1 Ryanodinrezeptor XR MTM1; MTM1 Xq28 Myotubularin 1 Kongenitale Fasertypendisproportion CFTD; SEPN1 1p36 Selenoprotein N1 AD CFTD; ACTA1 1q42.1 Skelettmuskel-a1-Aktin AD CFTD; TPM3 1q21.2 Tropomyosin 3 CFTD; RYR1 19q13.1 Ryanodinrezeptor AD CFTD; MYH7 14q12 Schwere Myosinkette 7 Hyalinkörperchenmyopathie AD MYH7 14q12 Schwere Myosinkette 7 (Myosinspeichermyopathie) ? 3p22.2-p21.32? (Myosinspeichermyopathie mit Kardiomyopathie) MYH7 14q12 Schwere Myosinkette 7, Herzmuskel b Cap-Myopathie AD TPM2 9p13 Tropomyosin 2, b TPM3 1q21.2 Tropomyosin 3 ACTA1 1q42.1 Skelettmuskel-a1-Aktin Kongenitale Myopathie mit fataler Kardiomyopathie TTN 2q31 Titin Kongenitale skelettale Myopathie und fatale Kardiomyopathie MYBPC3 11p11.2 Herzmyosinbindendes Protein C (Fortsetzung) Seite 3 von 14
4 Tab. 1 (Fortsetzung) Erkrankung Vererbung Erkrankungssymbol; OMIM Gen/Gensymbol Genort/Chromosom Betroffenes Protein Kongenitale letale Myopathie CNTN1 12q11-q12 Contactin 1 Sarkotubuläre Myopathie TRIM32 9q31 Tripartite motif containing 32 (Ubiquitin-Ligase) AD autosomal-dominant, autosomal-rezessiv, XR X-chromosomal-rezessiv. kardiologische Untersuchungen (EKG, ggf. Langzeit-EKG, Echokardiografie) bei möglicher kardialer Beteiligung, Lungenfunktionstest, Polysomnografie bei respiratorischer Problematik, Myosonografie und ggf. muskuläre Kernspintomografie (MRT, Verteilungsmuster kann wegweisend f ur die Diagnose sein), ggf. elektrophysiologische Abklärung (Messung der Nervenleitgeschwindigkeiten, repetitive Stimulation, selten Elektromyografie [EMG]), augenärztlicher Befund mit der Frage nach Katarakt, Glaukom, MRT/Sonografie des Gehirns zum Ausschluss struktureller Auffälligkeiten (dadurch möglicherweise Abgrenzung zu bestimmten Formen der kongenitalen Muskeldystrophien mit Hirnfehlbildungen, z. B. Walker-Warburg-Syndrom), bei begr undetem klinischem Verdacht Muskelbiopsie und histologische sowie elektronenmikroskopische Beurteilung, gezielte genetische Analysen. Wichtige neuromuskuläre Differenzialdiagnosen sind die autosomal-rezessive proximale Muskelatrophie (SMA), kongenitale Muskeldystrophien, kongenitale myasthene Syndrome und fr uh manifeste hereditäre Neuropathien sowie syndromale Erkrankungen (z. B. Prader-Willi-Syndrom). Therapie und Prognose Die Therapie ist symptomatisch und orientiert sich an den jeweiligen Symptomen; durch den multidisziplinären Therapieansatz können häufig Lebensqualität und Lebensdauer verbessert werden. Dazu gehören neben orthopädischer und rehabilitativer Intervention die Überpr ufung der Notwendigkeit einer nichtinvasiven Beatmung, in Abhängigkeit von der klinischen Symptomatik und der molekulargenetischen Diagnose kardiale Verlaufskontrollen, Ernährungsberatung und Überpr ufung einer ausreichenden Kalorienzufuhr sowie die Ausstattung mit notwendigen Hilfsmitteln und eine psychosoziale Betreuung der Familie. Bei erfolgter genetischer Diagnose kann f ur die Familien eine gezielte genetische Beratung und ggf. die pränatale Diagnostik angeboten werden. Bei notwendigen Narkosen muss die Möglichkeit der malignen Hyperthermiereaktion oder malignen hyperthermieartigen Reaktion ber ucksichtigt werden. Die Prognose der kongenitalen Myopathien ist im Einzelfall sehr variabel. 1.1 Nemaline-Myopathie Die klinischen Symptome der häufigsten kongenitalen Strukturmyopathie mit einer geschätzten Inzidenz von 0,2:1000 Lebendgeborenen lassen sich unterschiedlichen Verlaufsformen zuordnen: schwer verlaufend neonatal (Abb. 2), leichter verlaufend mit Beginn in Kindheit und Jugendalter, Auftreten erster subjektiver Symptome im Erwachsenenalter. Seite 4 von 14
5 Abb. 2 Sechs Monate alter weiblicher Säugling mit Nemalin-Myopathie. In diesem Rahmen Floppy-infant-Syndrom mit bulbärer Symptomatik und respiratorischer Insuffizienz, deutlich sind die Froschhaltung der Beine und Henkelstellung der Arme. (Bildrechte liegen bei den Erziehungsberechtigten des Patienten. Abb. 3 Muskelbiopsie bei Nemaline-Myopathie, elektronenmikroskopisch deutlich nachweisbare Stäbchen (Rods) Klinische Symptome Das klinische Erscheinungsbild ist charakterisiert durch generalisierte Muskelschwäche mit Bevorzugung der proximalen Extremitäten- und Atemmuskulatur sowie Einbeziehung der fazialen Muskulatur und Ptosis. Die kongenitalen Formen können sich mit einer Arthrogryposis multiplex congenita manifestieren; Skoliose und Rigidität der Wirbelsäule kommen vor. Nur selten sind Kardiomyopathie und externe Ophthalmoplegie vorhanden. Die Erkrankung verläuft bei späterem Beginn oft ohne wesentlichen Progress, allerdings bestimmt sehr häufig die Ateminsuffizienz uber Prognose und weiteren Verlauf. Diagnose Laborchemisch findet sich keine oder nur eine leichte CK-Erhöhung. Elektrophysiologisch ist kein spezifischer Befund zu erheben, wie bei anderen Strukturmyopathien kann sich im EMG ein myopathisches Bild zeigen. In der Muskelbiopsie zeigen sich bei schweren Fällen schon in der HE-Färbung die typischen und namensgebenden Stäbchen (Nemaline Rods), die auch schon in der Gomori-Trichrom-Färbung lichtmikroskopisch zu sehen sein können (Abb. 1a). Die Schwere der Erkrankung korreliert nicht mit der Anzahl und Größe der Rods. In der Elektronenmikroskopie scheinen die Rods von der Z-Linie der Muskelfaser auszugehen (Abb. 3); bei schweren neonatalen Formen sind sie manchmal innerhalb des Nucleus zu finden. Seite 5 von 14
6 Genetik Die Erkrankung folgt einem autosomal-dominanten oder autosomal-rezessiven Erbgang, Spontanmutationen vor allem im a-aktin-gen (ACTA1) sind bekannt. Bisher kennt man 7 die Krankheit verursachende Gendefekte (Tab. 1).die durch die Gene kodierten Proteine sind Bestandteile der d unnen Filamente des kontraktilen Apparates der Muskelzelle. Heterozygote Mutationen im NEB-Gen (ca. 50 %) und im ACTA1-Gen (ca. 20 %) stellen die häufigsten Ursachen dar. 1.2 Central-Core-Myopathie Die Central-Core-Myopathie ist gekennzeichnet durch zentrale oder exzentrisch gelegene umschriebene Sarkomerläsionen, die infolge fehlender Mitochondrien in diesen Läsionen in oxidativen Enzymreaktionen des Muskelgewebes durch Substratdefekte als Cores sichtbar sind (Abb. 1b). Klinische Symptome Die klinischen Symptome variieren von leichter Muskelschwäche, insbesondere der proximalen und axialen Muskulatur und Muskelhypotonie, verzögerter motorischer Entwicklung ohne deutliche Progredienz und teilweise sogar erfreulicher Verbesserung während der Kindheit bis hin zu schweren Verläufen mit intrauteriner Akinesie. In der Regel zeigen sich die typischen Zeichen der Erkrankung mit Muskelhypotonie und Muskelschwäche bereits in der Neonatalzeit. Eine leichte faziale Muskelschwäche kann vorhanden sein, eine Ptosis findet sich meistens nicht, ebenso ist eine externe Ophthalmoplegie selten. Schluckstörungen und respiratorische Insuffizienz sind zu ber ucksichtigen, besonders bei der neonatalen Manifestation; Zwerchfell und Herz sind selten betroffen. Eine Beteiligung des Knochen- und Bänderapparats tritt fast immer auf und betrifft neben einer fr uhen Skoliose Brustwanddeformitäten sowie Fußdeformitäten, fr uhe H uftluxationen und Kontrakturen. Bei den seltenen sehr leichtgradigen Verläufen klagen die Patienten oft nur uber muskuläre Schmerzen. Diagnose Laborchemisch zeigen sich normale bis möglicherweise bis auf das 5- bis 10-Fache der Norm erhöhte Kreatinkinase(CK)-Werte. Kernspintomografisch stellen sich selektive Muskeln betroffen dar und erlauben so möglicherweise eine Differenzialdiagnose. In der T1-Wichtung sind am Oberschenkel betroffen: Mm. vastus, sartorius, adductor magnus; ausgespart sind: Mm. rectus, gracilis, adductor longus. Am Unterschenkel sind betroffen: Mm. soleus, gastrocnemius, peronaeus; ausgespart ist: M. tibialis anterior. Elektrophysiologisch finden sich in der Regel normale Nervenleitgeschwindigkeiten, im EMG kann sich ein unauffälliger Befund ebenso wie ein myopathisches Bild mit niedrigen Amplituden und polyphasischen Entladungen zeigen. Die Muskelbiopsie zeigt eine Prädominanz der Typ-1-Fasern mit typischerweise Cores in den oxidativen Enzymreaktionen, die Elektronenmikroskopie teilweise eine Verdichtung von Myofibrillen und eine Verminderung oder ein Fehlen von Mitochondrien in diesen Arealen. Die Verteilung und Größe der Cores ist sehr variabel, die Entwicklung dieser auch erst im Verlauf möglich. Die phänotypisch-klinische Überlappung zu Myopathien mit multiplen Cores (Multiminicore-Myopathie) ist breit. Genetik Genetisch folgen die Central-Core-Myopathien in der Regel einem autosomal-dominanten Erbgang; es liegen auch Berichte uber eine autosomal-rezessive Vererbung sowie Spontanmutationen (ca. 10 %) vor (Tab. 1). Bei Patienten mit einer autosomal-dominanten Vererbung finden sich häufig Mutationen im Ryanodinrezeptor kodierenden Gen RYR1 auf Chromosom 19q13.1. Die Central-Core- Myopathie ist eine allelische Erkrankung mit der Disposition zur malignen Hyperthermie (MH); f ur 50 % der Fälle einer Disposition zur malignen Hyperthermie konnten RYR1-Mutationen nachgewiesen werden. Die Aufklärung uber die Vermeidung von Triggersubstanzen im Rahmen von Narkosen (Inhalationsanästhetika, Muskelrelaxanzien) ist sehr wichtig, ein Muskelpass muss ausgestellt werden. Familienangehörige sind auf ein Betroffensein zu uberpr ufen. Seite 6 von 14
7 1.3 Zentronukleäre Myopathie Namengebend f ur diese Untergruppe sind die zentralliegenden Zellkerne in den Muskelfasern. Bei der X-chromosomal vererbten myotubulären Myopathie (MTM1) handelt es sich um eine Reifestörung der Muskelfasern, die bei Geburt noch den Myotuben ähnlich sind. Klinische Symptome Die klinischen Symptome sind sehr variabel; sie betreffen bevorzugt die Gliederg urtel- sowie die paravertebralen Muskeln. Eine ein- oder beidseitige Ptose kommen ebenso vor eine externe Ophthalmoplegie; es besteht eine Areflexie. Die X-chromosomale Form (geschätzte Inzidenz 2: männliche Lebendgeborene) ist bei männlichen Individuen uberwiegend durch einen schweren Verlauf gekennzeichnet mit muskulärer Schwäche, Muskelhypotonie, fazialer Schwäche mit externer Ophthalmoplegie und Ateminsuffizienz. Verminderte fetale Bewegungen, Polyhydramnion und radiologisch verschmälerte Rippenzwischenräume sind bekannt, Zeichen der peripartalen Asphyxie können vorkommen. Betroffene Neonaten zeigen nicht selten eine Makrosomie mit einem Körpergewicht uber der 90. Perzentile sowie einen Nondescensus testis. Fehlgeburten oder Totgeburten kommen in den betroffenen Familien häufiger vor. Liegt bei Konduktorinnen eine skewed X-Inaktivierung vor, können auch Mädchen und Frauen klinisch betroffen sein. Diagnose Laborchemisch ist eine normale bis geringf ugige CK-Erhöhung zu diagnostizieren. In der Kernspintomografie sind die Mm. adductor magnus, gracilis, sartorius, semitendinosus, vastus lateralis, vastus medialis und peronaeus weitgehend ausgespart. Die erhöhte Signalintensität der T1-Wichtung als Zeichen des Betroffenseins findet sich in den Mm. adductor longus, semimembranosus, rectus femoris, biceps femoris, vastus intermedius, gastrocnemius, soleus und tibialis anterior. Elektrophysiologisch finden sich in der Regel normale Nervenleitgeschwindigkeiten; im EMG zeigt sich ein unauffälliger Befund oder ein myopathisches Bild mit niedrigen Amplituden und polyphasischen Entladungen. Muskelbioptisch lassen sich bei der MTM1 ein bis mehrere zentral lokalisierte Kerne in den meist abgerundeten Muskelfasern darstellen; in direkter Umgebung der Kerne fehlen die Myofibrillen; eine Typ-1-Faser-Prädominanz sowie eine Typ-1-Faser-Atrophie sind mit den anderen Auffälligkeiten evtl. diagnostisch beweisend (Abb. 1c). Bei den autosomal-dominanten und -rezessiven Formen kann das Ausmaß dieser Veränderungen variieren. Genetik Genetisch konnten f ur die autosomal-dominante Form Mutationen im Dynamin-2-Gen (DNM2), f ur die autosomal-rezessive Form u. a. Mutationen im Amphiphysin-2-Gen (BIN1) entdeckt werden (Tab. 1). Die funktionelle Interaktion zwischen den Proteinen Amphiphysin 2 und Dynamin 2 scheint sowohl f ur die normale Muskelfunktion als auch f ur die Lage der Kerne in den Muskelfasern verantwortlich zu sein. Die X-gebundene Form verläuft meist schwer und beruht auf einer Mutation im Myotubularin- Gen (MTM1). Es findet sich eine gewisse Genotyp-Phänotyp-Korrelation. So ist bei Splice- und Nonsense- Mutationen mit schwereren Verläufen, Respiratorabhängigkeit und fr uhem Tod zu rechnen, wohingegen bei Missense-Mutationen und der Deletion lediglich einer Aminosäure leichtere Verläufe möglich sind. 2 Kongenitale Muskeldystrophien Definition und Epidemiologie Kongenitale Muskeldystrophien (CMD) sind eine heterogene Gruppe von genetisch determinierten Erkrankungen charakterisiert durch eine Muskelschwäche seit Geburt oder fr uhem Säuglingsalter assoziiert mit variablen klinischen Symptomen besonders der Augen und des zentralen Nervensystems. Die Muskelpathologie zeigt dystrophe oder myopathische Veränderungen. Seite 7 von 14
8 Tab. 2 Kongenitale Muskeldystrophien Aktuelle Einteilung und genetische Aspekte Erkrankung Vererbung Erkrankungssymbol; OMIM Gen/Gensymbol Genort/ Chromosom Betroffenes Protein Kongenitale Muskeldystrophie mit Merosindefizienz MDC1A; LAMA2 6q2 Laminin-a2-Kette von Merosin Kongenitale Muskeldystrophie mit partieller Merosindefizienz MDC1B zum Teil LAMA2 zum Teil 6q2 zum Teil Laminin-a2-Kette von Merosin Kongenitale Muskeldystrophie mit abnormer Glykosylierung von a-dystroglykan MDC1C; FKRP 19q13 Fukutinassoziiertes Protein MDC1D; LGE 22q12 Like-Gykosyltransferease (kongenitale FCMD; FKTN 9q31-q33 Fukutin Muskeldystrophie Typ Fukuyama) (Walker-Warburg-Syndrom) WWS; FKTN 9q31-q33 Fukutin (Walker-Warburg-Syndrom) WWS; POMT1 9q34 Protein-O-Mannosyltransferase 1 (Walker-Warburg-Syndrom) WWS; POMT2 14q24.3 Protein-O-Mannosyltransferase 2 (Walker-Warburg-Syndrom) WWS; FKRP 19q13 Fukutinassoziiertes Protein (Walker-Warburg-Syndrom) WWS; POMGNT1 1p3 O-Mannose-b1,2-N- Acetylglucosaminyltransferase (Muscle-Eye-Brain- Krankheit) MEB; POMGNT1 1p3 O-Mannose-b1,2-N- Acetylglukosaminyl-transferase (Muscle-Eye-Brain- MEB; FKRP 19q13 Fukutinassoziiertes Protein Krankheit) (Muscle-Eye-Brain- Krankheit) MEB; POMT2 14q24.3 Protein-O-Mannosyltransferase 2 Kongenitale Muskeldystrophie mit rigidem Wirbelsäulensyndrom RSMD1; SEPN1 1p36 Selenoprotein N1 RSMD1; FHL1 Xq26.3 Four and a half LIM domain 1 Kollagenassoziierte kongenitale Muskeldystrophie (Ullrich-Syndrom) UCMD; COL6A1 21q22.3 Kollagen Typ 6, a-untereinheit 1 (Ullrich-Syndrom) UCMD; COL6A2 21q22.3 Kollagen Typ 6, a-untereinheit 2 (Ullrich-Syndrom) UCMD; COL6A3 2q37 Kollagen Typ 6, a-untereinheit 3 AD (Bethlem-Myopathie) COL6A1 21q22.3 Kollagen Typ 6, a-untereinheit 1 AD (Bethlem-Myopathie) COL6A2 21q22.3 Kollagen Typ6, a-untereinheit 2 AD (Bethlem-Myopathie) COL6A3 2q37 Kollagen Typ 6, a-untereinheit 3 (Bethlem-Myopathie) COL6A2 21q22.3 Kollagen Typ 6, a-untereinheit 2 (Myosklerose) COL6A2 21q22.3 Kollagen Typ 6, a-untereinheit 2 Kongenitale Muskeldystrophie mit Integrindefekt ITGA7 12q13 Integrin a7 Kongenitale Muskeldystrophie mit Dynamin-2-Defekt AD DNM2 19p13.2 Dynamin 2 Kongenitale Muskeldystrophie mit Telethonindefekt TCAP 17q12 Titin-cap (Telethonin) Kongenitale Muskeldystrophie mit hyperlaxen Gelenken? 3p23-21? (Fortsetzung) Seite 8 von 14
9 Tab. 2 (Fortsetzung) Erkrankung Vererbung Erkrankungssymbol; OMIM Gen/Gensymbol Genort/ Chromosom Betroffenes Protein Kongenitale Muskeldystrophie mit abnormen mitochondrialen Strukturen MDCMC; CHKB 22q13 Cholinkinase b AD autosomal-dominant, autosomal-rezessiv. Der Verlauf variiert von sehr schwer mit fr uhem Tod in den ersten Lebensjahren bis leicht mit Erreichen des Jugend- und Erwachsenenalters. Die Erkrankungen sind selten, die Inzidenz aller CMD wird mit 4 5: angenommen. Ätiologie und Pathogenese Derzeit sind Mutationen in einer Vielzahl verschiedener Gene bekannt, die eine CMD verursachen können. Bei weiteren ist eine Zuordnung des Defekts zu einem Chromosom, aber noch nicht die Identifikation des Gens gelungen, oder der Defekt ist molekular bekannt, aber die chromosomale Zuordnung ist noch zu bestimmen. Diese genetischen Veränderungen bedingen Defekte von Strukturproteinen der Skelettmuskelfaser, Defekte der Proteinglykosylierung und Defekte der Proteine im endoplasmatischen Retikulum oder im Nucleus. Trotz der stetig zunehmenden Anzahl bekannter Gene können mit den aktuellen diagnostischen Möglichkeiten nur ca % aller CMD genetisch aufgeklärt werden. Bei uberlappenden klinischen Symptomen bei verschiedenen Gendefekten bleibt aber eine Einteilung anhand des Phänotyps auch unzureichend. Eine Tabelle aktuell bekannter Gendefekte findet sich unter (Tab. 2). Klinische Symptome und Verlauf Als wesentliche Symptome f ur eine CMD gelten: Muskelhypotonie und generalisierte muskuläre Schwäche im Sinne eines Floppy-infant-Syndroms postnatal oder in den ersten Lebensmonaten, Kontrakturen und Skoliose (Abb. 4), neonatal Arthrogryposis multiplex congenita möglich, histologische Befunde im Sinne eines dystrophen Prozesses (d. h. Degeneration, Regeneration, Fibrose und Lipomatose), normale bis erhöhte CK im Serum, normale oder beeinträchtigte psychomotorische Entwicklung, komplexe Hirnfehlbildungen, z. B. Veränderungen der weißen Substanz (Abb. 5), Störungen der Migration und Kleinhirn- oder Hirnstammdefekte. Zusätzlich können auftreten: fetale Minderbewegungen in utero, hypomimische Fazies mit/ohne Ptose, Hypo- bis Areflexie, fortbestehende Hypotonie und Muskelschwäche (Abb. 6a), bulbäre Symptome, respiratorische Insuffizienz, Trichterbrust (Abb. 6b), komplexe Augenfehlbildungen mit Sehstörungen unterschiedlichen Ausmaßes, Hörstörungen, zerebrale Krampfanfälle, Gedeihstörung. Seite 9 von 14
10 Abb. 4 Deutliche Skoliose bei einem Jungen mit neuromuskulärer Erkrankung Abb. 5 Leukenzephalopathische Veränderungen im cmrt bei einem 2-jährigen Mädchen mit kongenitaler Muskeldystrophie mit kompletter a2-laminin-defizienz (MDC1A) Häufig ist die Symptomatik schwerer und komplexer als bei den kongenitalen Myopathien; Phänotyp und Verlauf variieren von einer schweren kongenitalen Arthrogrypose bis zur Gehfähigkeit f ur viele Jahre mit/ohne assoziierte Fehlbildungen. Die häufigste Form der kongenitalen Muskeldystrophie ist die a2-lamininopathie (sog. merosinnegative CMD, MDC1A); sie macht ca % aller CMD in der kaukasischen Bevölkerung aus. Seite 10 von 14
11 Abb. 6 a,b 3 Jahre alter Junge mit kongenitaler Muskeldystrophie mit Selenoprotein-N-Defizienz. Beachte a die fortbestehende Hypotonie und axial betonte Muskelschwäche sowie b die deutliche Trichterbrust. (Mit freundl. Genehmigung der Erziehungsberechtigten des Patienten) Die Gruppe der merosin-positiven CMD ist heterogen; hier sind besonders die CMDs mit Glykosylierungsstörungen und die kollagenassoziierten CMDs (UCMD, Bethlem-Myopathie) zu nennen. Weitere Details zu den häufigeren CMD-Subtypen finden sich in Tab. 3. Diagnose und Differenzialdiagnose Bei der phänotypischen Vielfalt sind folgende diagnostische und differenzialdiagnostische Untersuchungen sinnvoll: Anamnese inkl. Schwangerschafts- und Familienanamnese, ausf uhrlicher klinischer Befund, Bestimmung CK, GOT, GPT, LDH, kardiologische Untersuchungen (EKG, ggf. Langzeit-EKG, Echokardiografie) bei möglicher kardialer Beteiligung, Polysomnografie bei respiratorischer Problematik, bei älteren Kindern vorher evtl. Lungenfunktion, wenn Mitarbeit möglich, Myosonografie und ggf. muskuläre Kernspintomografie (MRT, Verteilungsmuster kann wegweisend f ur die Diagnose sein), ggf. elektrophysiologische Abklärung (Messung der Nervenleitgeschwindigkeiten, repetitive Stimulation, selten EMG), augenärztlicher Befund bei assoziierten Fehlbildungen der Augen, pädaudiologische Untersuchung bei möglicher assoziierter Hörstörung, MRT/Sonografie des Gehirns bei möglicher Fehlbildung des zentralen Nervensystems (z. B. Lissenzephalie, Walker-Warburg-Syndrom, Muscle-eye-brain-Krankheit), bei begr undetem klinischem Verdacht Muskelbiopsie mit histologischen, immunhistologischen und Western-Blot-Untersuchungen; eine elektronenmikroskopische Beurteilung ist selten notwendig, Veranlassung gezielter genetischer Analysen. Seite 11 von 14
12 Tab. 3 Häufige kongenitale Muskeldystrophien (CMD) Klinische Aspekte Erkrankung Kongenitale Muskeldystrophie mit Merosindefizienz (MDC1A) Kongenitale Muskeldystrophie mit partieller Merosindefizienz (MDC1B) Kongenitale Muskeldystrophie mit abnormer Glykosylierung von a-dystroglykan CMD mit Defizienz des Fukutinassoziierten Proteins (MDC1C) LGE-assoziierte CMD (MDC1D) Kongenitale Muskeldystrophie Typ Fukuyama Walker-Warburg-Syndrom (WWS) Bekannte Gendefekte LAMA2 zum Teil LAMA2 FKRP LGE FKTN FKTN FKRP POMT1 POMT2 POMGNT1 Klinische Symptome Beginn prä-/postnatal, generalisierte Hypotonie und Schwäche, Kontrakturen möglich, keine hyperlaxen Gelenke, keine Augenbeteiligung, gute mentale Entwicklung, deutlich erhöhte Kreatinkinase, im cmrt leukenzephalopathische Veränderungen, seltener Polymikrogyrie oder fokale kortikale Dysplasien bevorzugt okzipital, zerebrale Krampfanfälle in 30 % der Fälle, begleitende Neuropathie und Kardiomyopathie möglich, maximale motorische Entwicklung bis zum freien Sitzen und Stehen mit Unterst utzung, respiratorische Beeinträchtigungen bis zur Insuffizienz zu beachten, Prognose eingeschränkt Seltener als der komplette Merosinmangel, Manifestation von postpartal bis zu 12 Jahren, Verlauf variabel, freies Laufen möglich, häufig Muskelpseudohypertrophie, Gliederg urtel-muskelschwäche, Kreatinkinase erhöht, im cmrt leukenzephalopathische Veränderungen und zerebrale Krampfanfälle möglich, respiratorische Beeinträchtigungen bis zur Insuffizienz zu beachten, Prognose variabel Beginn in ersten 6 Lebensmonaten, klinisches Bild ähnlich der MDC1A, aber Verlauf variabler, Kontrakturen in Ellbogen-, Knie- und Fingergelenken, keine zerebralen Krampfanfälle, im cmrt Normalbefunde und Strukturauffälligkeiten berichtet, Kreatinkinase oft deutlich erhöht, uberwiegend normale mentale Entwicklung, in Einzelfällen mentale Retardierung berichtet, Prognose variabel Beginn im 1. Lebensjahr, generalisierte Hypotonie und Schwäche, Kontrakturen möglich, keine hyperlaxen Gelenke, keine Augenbeteiligung, keine zerebralen Krampfanfälle, mentale Retardierung, im cmrt Störungen der weißen Substanz, Pachygyrie, Hirnstammhypoplasie, Kreatinkinase erhöht bis >1000 U/l, Überlappung des klinischen Bildes mit Walker-Warburg-Syndrom/ Muscle-eye-brain-Krankheit, Prognose eingeschränkt Häufiger in Japan, Manifestation neonatal, generalisierte Hypotonie und Schwäche, Kontrakturen möglich, keine hyperlaxen Gelenke, Augenbeteiligung in bis zu 50 % der Fälle, zerebrale Krampfanfälle, mentale Retardierung, im cmrt Migrationsdefekte, Kardiomyopathie möglich, Kreatinkinase erhöht bis >1000 U/l, Überlappung des klinischen Bildes mit Muscle-eye-brain-Krankheit, freies Laufen wird nicht erreicht, Prognose eingeschränkt Manifestation neonatal, schwere generalisierte Hypotonie und Schwäche, Kontrakturen möglich, keine hyperlaxen Gelenke, Augenbeteiligung mit Mikrophthalmie, Kolobome, Katarakte, zerebrale Krampfanfälle, mentale Retardierung, im cmrt Pflasterstein-Lissenzephalie, Kreatinkinase erhöht bis >1000 U/l, Überlappung des klinischen Bildes mit Muscle-eye-brain-Krankheit, schwerer Verlauf mit Tod in den ersten Lebensjahren bei ausgeprägter zentralnervöser Beteiligung (Fortsetzung) Seite 12 von 14
13 Tab. 3 (Fortsetzung) Erkrankung Muscle-eye-brain-Krankheit (MEB) Kongenitale Muskeldystrophie mit rigidem Wirbelsäulensyndrom CMD mit Selenoprotein-N1- Defizienz Kollagen-assoziierte kongenitale Muskeldystrophie Ullrich-Syndrom (UCMD) und Bethlem-Myopathie und AD Kongenitale Muskeldystrophie mit Integrindefekt Lamin-A/C-assoziierte kongenitale Muskeldystrophie Bekannte Gendefekte POMGNT1 FKRP POMT2 SEPN1 COL6A1 COL6A2 COL6A3 ITGA7 LMNA Klinische Symptome Manifestation neonatal, schwere generalisierte Hypotonie und Schwäche, Kontrakturen möglich, keine hyperlaxen Gelenke, Augenbeteiligung mit schwerer Myopie, retinaler Dysplasie, großer Kopf, betonte Stirn, flaches Mittelgesicht, zerebrale Krampfanfälle, mentale Retardierung, motorisch eingeschränkt bei sich zusätzlich entwickelnder Spastik, im cmrt Pflasterstein-Lissenzephalie, Kreatinkinase erhöht bis >1000 U/l, Überlappung des klinischen Bildes mit Walker-Warburg-Syndrom, freies Laufen wird nur selten erreicht, Prognose eingeschränkt Manifestation in den ersten Lebensmonaten, Hypotonie und axial betonte Schwäche, unzureichende Kopfkontrolle, keine Kontrakturen, keine hyperlaxen Gelenke, fr uhe rigide Wirbelsäule und Skoliose, keine Augenbeteiligung, keine zerebralen Krampfanfälle, im cmrt Normalbefund, normale mentale Entwicklung, Kreatinkinase normal bis leicht erhöht, motorische Meilensteine werden im 1. Lebensjahr verzögert, das freie Laufen aber häufig normal erreicht, respiratorische Beeinträchtigung bis zur Insuffizienz regelhaft, häufig bei noch erhaltener Gehfähigkeit, Prognose variabel Manifestation im 1. Lebensjahr, generalisierte Muskelschwäche distal > proximal, Kontrakturen der großen Gelenke, Tortikollis, hyperlaxe distale Gelenke, keine Augenbeteiligung, normale mentale Entwicklung, keine zerebralen Krampfanfälle, im cmrt normaler Befund, follikuläre Hyperkeratose, Kreatinkinase normal bis leicht erhöht, Erreichen motorischer Fähigkeiten variabel, in Einzelfällen bis zum freien Laufen f ur einige Jahre, respiratorische Beeinträchtigung möglich, auch bei noch erhaltener Gehfähigkeit. Bei diesen beiden Erkrankungen können die Symptome ähnlich sein, wobei sie bei der UCMD schwerer ausgeprägt sind, Prognose variabel Selten, Manifestation in den ersten 2 Lebensmonaten, muskuläre Hypotonie und proximal betonte Schwäche, Tortikollis, keine hyperlaxen Gelenke, keine Augenbeteiligung, keine zerebralen Krampfanfälle, im cmrt Normalbefund, mentale Retardierung bis zu 30 %, Kreatinkinase leicht erhöht, motorische Meilensteine werden verzögert erreicht, freies Laufen mit 2 3 Jahren, Prognose variabel Manifestation bei Geburt, Hypotonie und axial betonte Schwäche, unzureichende Kopfkontrolle, Kontrakturen distal > proximal, keine hyperlaxen Gelenke, fr uhe rigide Wirbelsäule und Skoliose, keine Augenbeteiligung, keine zerebralen Krampfanfälle, im cmrt Normalbefund, normale mentale Entwicklung, Kardiomyopathie und Reizleitungsstörungen möglich, Kreatinkinase normal bis leicht erhöht, motorische Meilensteine werden verzögert erreicht, Prognose variabel autosomal-rezessiv, AD autosomal-dominant, cmrt kranielle Magnetresonanztomografie. Seite 13 von 14
14 Differenzialdiagnosen Wichtige neuromuskuläre Differenzialdiagnosen sind die autosomal-rezessive proximale Muskelatrophie (SMA), kongenitale Strukturmyopathien, kongenitale myasthene Syndrome und fr uh manifeste hereditäre Neuropathien sowie selten syndromale Erkrankungen (z. B. Prader-Willi- Syndrom). Therapie und Prognose Die Therapie ist symptomatisch und orientiert sich an den jeweiligen Symptomen; durch den multidisziplinären Therapieansatz können häufig Lebensqualität und Lebensdauer verbessert werden. Dazu gehören neben orthopädischer (Kontrakturlösungen, Skoliosekorrektur) und rehabilitativer Intervention die Überpr ufung der Notwendigkeit einer nichtinvasiven Beatmung, kardiale Verlaufskontrollen und ggf. medikamentöse Therapie bei Kardiomyopathie oder Rhythmusstörungen. Die Indikation zu invasiven Maßnahmen bei Rhythmusstörungen oder zu einer Herztransplantation ist immer interdisziplinär unter Ber ucksichtigung der Gesamtsituation zu diskutieren. Die Ernährungsberatung und Überpr ufung einer ausreichenden Kalorienzufuhr sowie die Ausstattung mit notwendigen Hilfsmitteln und eine psychosoziale/palliative Betreuung der Familie sind unerlässlich, ebenso die opthalmologischen und pädaudiologischen Interventionen bei Bedarf sowie die antikonvulsive Therapie bei zerebralen Krampfanfällen. Bei erfolgter genetischer Diagnose kann f ur die Familien eine gezielte genetische Beratung und ggf. die pränatale Diagnostik angeboten werden. Bei notwendig werdenden Narkosen muss die Möglichkeit der malignen Hyperthermiereaktion oder malignen hyperthermie-artigen Reaktion ber ucksichtigt werden. Die Prognose der kongenitalen Muskeldystrophien ist grundsätzlich eingeschränkt, kann im Einzelfall aber variabel sein. Literatur Gene table of monogenic neuromuscular disorders (nuclear genome only) (2011) Neuromuscul Disord 21: Lutz S, Stiegler B, Kress W, von der Hagen M, Schara U (2009) Kongenitale Strukturmyopathien. Eine Übersicht Medgen 21: North K (2004) Congenital myopathies. In: Engel AG, Franzini-Armstrong C (Hrsg) Myology, Bd Aufl. McGraw-Hill, New York, S North K (2008) What s new in congenital myopathies? Neuromuscul Disord 18: Sparks SE, Escolar DM (2011) Congenital muscular dystrophies. In: Amato AA, Griggs RC (Hrsg) Muscular dystrophies, Bd 101, Handbook of child neurology (3rd series). Elsevier, Amsterdam, S47 79 Voit T, Tomé FMS (2004) Congenital muscular dystrophies. In: Engel AG, Franzini-Armstrong C (Hrsg) Myology, Bd Aufl. McGraw-Hill, New York, S Wang CH, Bonnemann CG, Rutkowski A et al (2010) Consensus statement on standards of care for congenital muscular dystrophies. J Child Neurol 25: Seite 14 von 14
Klinische Symptomatik kongenitaler Myopathien
 Klinische Symptomatik kongenitaler Myopathien Folie 1 1 Heike Kölbel und Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder- und Jugendheilkunde, Universitätsklinikum
Klinische Symptomatik kongenitaler Myopathien Folie 1 1 Heike Kölbel und Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder- und Jugendheilkunde, Universitätsklinikum
Kongenitale Myopathien
 Kongenitale Myopathien Karin Jurkat-Rott, Herbert Schreiber, Hans H. Goebel, Frank Lehmann-Horn, 2005 Historie Seit der Einführung der Elektronenmikroskopie und Enzymhistochemie in die Diagnostik neuromuskulärer
Kongenitale Myopathien Karin Jurkat-Rott, Herbert Schreiber, Hans H. Goebel, Frank Lehmann-Horn, 2005 Historie Seit der Einführung der Elektronenmikroskopie und Enzymhistochemie in die Diagnostik neuromuskulärer
Referenzzentrum für neuromuskuläre Krankheiten bei der DGNN. Kurzer Leitfaden zur neuropathologischen Diagnostik von Muskelerkrankungen
 Referenzzentrum für neuromuskuläre Krankheiten bei der DGNN Kurzer Leitfaden zur neuropathologischen Diagnostik von Muskelerkrankungen Nachschlagewerke: Engel AG, Franzini-Armstrong C. Myology. 3rd vol.
Referenzzentrum für neuromuskuläre Krankheiten bei der DGNN Kurzer Leitfaden zur neuropathologischen Diagnostik von Muskelerkrankungen Nachschlagewerke: Engel AG, Franzini-Armstrong C. Myology. 3rd vol.
Muskel- und Nervenerkrankungen
 WS 2016/17 Vorlesung Neuropathologie Muskel- und Nervenerkrankungen Tanja Kuhlmann Institut für Neuropathologie Klinische Symptomatik Muskelschwäche Muskelatrophie (Pseudo-)Muskelhypertrophie Schmerzen/Mißempfindungen
WS 2016/17 Vorlesung Neuropathologie Muskel- und Nervenerkrankungen Tanja Kuhlmann Institut für Neuropathologie Klinische Symptomatik Muskelschwäche Muskelatrophie (Pseudo-)Muskelhypertrophie Schmerzen/Mißempfindungen
Kardiale Beteiligungen bei Muskelerkrankungen. Zusammenfassung:
 Kardiale Beteiligungen bei Muskelerkrankungen Zusammenfassung: Muskelerkrankungen sind eine klinisch und genetisch sehr variable Krankheitsgruppe. Bei einem Teil der Patienten ist eine Beteiligung der
Kardiale Beteiligungen bei Muskelerkrankungen Zusammenfassung: Muskelerkrankungen sind eine klinisch und genetisch sehr variable Krankheitsgruppe. Bei einem Teil der Patienten ist eine Beteiligung der
Mathias Müller (FA Kinderheilkunde/ Neuropädiatrie) NEUROLOGISCHE ERKRANKUNGEN DES KINDESALTERS MIT BEATMUNGSNOTWENDIGKEIT
 Mathias Müller (FA Kinderheilkunde/ Neuropädiatrie) NEUROLOGISCHE ERKRANKUNGEN DES KINDESALTERS MIT BEATMUNGSNOTWENDIGKEIT Erkrankungen mit Heimbeatmungsnotwendigkeit Ursachen für chronische Ateminsuffizienz
Mathias Müller (FA Kinderheilkunde/ Neuropädiatrie) NEUROLOGISCHE ERKRANKUNGEN DES KINDESALTERS MIT BEATMUNGSNOTWENDIGKEIT Erkrankungen mit Heimbeatmungsnotwendigkeit Ursachen für chronische Ateminsuffizienz
ABKLÄRUNGS- UND BEHANDLUNGSSTRATEGIEN BEI NEUROMUSKULÄREN ERKRANKUNGEN. Warnzeichen bei hypotonen Säuglingen / floppy infants
 ABKLÄRUNGS- UND BEHANDLUNGSSTRATEGIEN BEI NEUROMUSKULÄREN ERKRANKUNGEN 22.03.16, Kinderspital Luzern, Petra Kolditz Warnzeichen bei hypotonen Säuglingen / floppy infants Respiratorische Insuffizienz Trinkschwäche
ABKLÄRUNGS- UND BEHANDLUNGSSTRATEGIEN BEI NEUROMUSKULÄREN ERKRANKUNGEN 22.03.16, Kinderspital Luzern, Petra Kolditz Warnzeichen bei hypotonen Säuglingen / floppy infants Respiratorische Insuffizienz Trinkschwäche
2 Erkrankungen von Muskel und neuromuskulärer Synapse
 2 Erkrankungen von Muskel und neuromuskulärer Synapse... ÜBERSICHT Hereditäre degenerative Erkrankungen des Skelettmuskels durch molekulargenetisch definierte Gendefekte. Die Kenntnis der verantwortlichen
2 Erkrankungen von Muskel und neuromuskulärer Synapse... ÜBERSICHT Hereditäre degenerative Erkrankungen des Skelettmuskels durch molekulargenetisch definierte Gendefekte. Die Kenntnis der verantwortlichen
Neuromuskuläre Erkrankungen
 Klinische Neurologie Neuromuskuläre Erkrankungen Bearbeitet von Jörn P Sieb, Bertold Schrank 1. Auflage 2009. Taschenbuch. 332 S. Paperback ISBN 978 3 17 018381 0 Format (B x L): 13,5 x 23,5 cm Gewicht:
Klinische Neurologie Neuromuskuläre Erkrankungen Bearbeitet von Jörn P Sieb, Bertold Schrank 1. Auflage 2009. Taschenbuch. 332 S. Paperback ISBN 978 3 17 018381 0 Format (B x L): 13,5 x 23,5 cm Gewicht:
RECHTZEITIG FINDEN! therapieren. Erkennen Sie die unspezifischen frühen Zeichen? Wissen Sie um die Folgen einer späten Diagnose?
 erkennen diagnostizieren therapieren Bei der abgebildeten Person handelt es sich um ein Model. Es stellt beispielhaft die Patientengruppe dar. Weil jeder Tag zählt: DUCHENNE-PATIENTEN RECHTZEITIG FINDEN!
erkennen diagnostizieren therapieren Bei der abgebildeten Person handelt es sich um ein Model. Es stellt beispielhaft die Patientengruppe dar. Weil jeder Tag zählt: DUCHENNE-PATIENTEN RECHTZEITIG FINDEN!
Anlage zur Akkreditierungsurkunde D-ML nach DIN EN ISO 15189:2014
 Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13135-02-00 nach DIN EN ISO 15189:2014 Gültigkeitsdauer: 08.08.2017 bis 21.08.2019 Ausstellungsdatum: 08.08.2017 Urkundeninhaber:
Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13135-02-00 nach DIN EN ISO 15189:2014 Gültigkeitsdauer: 08.08.2017 bis 21.08.2019 Ausstellungsdatum: 08.08.2017 Urkundeninhaber:
MUSKEL- DYSTROPHIE DUCHENNE (DMD) Symptome und Diagnose
 MUSKEL- DYSTROPHIE DUCHENNE (DMD) Symptome und Diagnose FRÜHZEITIGERE DIAGNOSE VERBESSERT DAS BEHANDLUNGSERGEBNIS BEI DMD Die rasche Diagnose ist ein wesentliches Ziel bei Patienten mit DMD, da es sich
MUSKEL- DYSTROPHIE DUCHENNE (DMD) Symptome und Diagnose FRÜHZEITIGERE DIAGNOSE VERBESSERT DAS BEHANDLUNGSERGEBNIS BEI DMD Die rasche Diagnose ist ein wesentliches Ziel bei Patienten mit DMD, da es sich
Diagnostik bei neuromuskulären Erkrankungen
 Diagnostik bei neuromuskulären Erkrankungen Neue Methoden der Genetik 7. DGM Fach- und Informationstag für Muskelkranke 2014 1. Juni 2014 Dr. Sabine Uhrig AGENDA 2 Menschliche Muskulatur 656 Muskeln 30-50%
Diagnostik bei neuromuskulären Erkrankungen Neue Methoden der Genetik 7. DGM Fach- und Informationstag für Muskelkranke 2014 1. Juni 2014 Dr. Sabine Uhrig AGENDA 2 Menschliche Muskulatur 656 Muskeln 30-50%
DUCHENNE-PATIENTEN RECHTZEITIG FINDEN! Weil jeder Tag zählt: Hinter einer Entwicklungsverzögerung bei Jungen kann mehr stecken.
 DUCHENNE-PATIENTEN RECHTZEITIG FINDEN! Weil jeder Tag zählt: Hinter einer Entwicklungsverzögerung bei Jungen kann mehr stecken. Könnte es Duchenne Muskeldystrophie sein? www.hinterherstattvolldabei.de
DUCHENNE-PATIENTEN RECHTZEITIG FINDEN! Weil jeder Tag zählt: Hinter einer Entwicklungsverzögerung bei Jungen kann mehr stecken. Könnte es Duchenne Muskeldystrophie sein? www.hinterherstattvolldabei.de
Muskeldystrophien und andere hereditäre Myopathien
 M.C. Walter, Th. Klopstock und andere hereditäre Myopathien ISBN 978-3-17-024555-6 Kapitel J9 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen 6., vollständig
M.C. Walter, Th. Klopstock und andere hereditäre Myopathien ISBN 978-3-17-024555-6 Kapitel J9 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen 6., vollständig
Inhaltsverzeichnis. 1 Normale Anatomie der Skelettmuskulatur Pathologie der Skelettmuskulatur Allgemeine klinische Symptomatik...
 1 Normale Anatomie der Skelettmuskulatur... 19 Tobias Müller, Stephan Zierz 1.1 Einleitung... 19 1.2 Muskelfasern... 19 1.2.1 Aufbau der Muskelfasern... 19 1.2.2 Fasertypen... 32 1.2.3 Faserkaliber...
1 Normale Anatomie der Skelettmuskulatur... 19 Tobias Müller, Stephan Zierz 1.1 Einleitung... 19 1.2 Muskelfasern... 19 1.2.1 Aufbau der Muskelfasern... 19 1.2.2 Fasertypen... 32 1.2.3 Faserkaliber...
Die myotonische Dystrophie 1 (DM1) im Neugeborenen-, Kindes- und Jugendalter Klinik - Diagnostik - Therapie
 Die myotonische Dystrophie 1 (DM1) im Neugeborenen-, Kindes- und Jugendalter Klinik - Diagnostik - Therapie Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder-
Die myotonische Dystrophie 1 (DM1) im Neugeborenen-, Kindes- und Jugendalter Klinik - Diagnostik - Therapie Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder-
Neues zu Studien bei aut.-rez. spinaler Muskelatrophie
 Neues zu Studien bei aut.-rez. spinaler Muskelatrophie Heike Kölbel und Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder- und Jugendmedizin Universitätsklinikum
Neues zu Studien bei aut.-rez. spinaler Muskelatrophie Heike Kölbel und Ulrike Schara Neuropädiatrie, Entwicklungsneurologie und Sozialpädiatrie Zentrum für Kinder- und Jugendmedizin Universitätsklinikum
Neurologische Leitsymptome und diagnostische Entscheidungen
 Neurologische Leitsymptome und diagnostische Entscheidungen von Helmut Buchner 1. Auflage Thieme 2007 Verlag C.H. Beck im Internet: www.beck.de ISBN 97 3 13 1433 4 Zu Inhaltsverzeichnis schnell und portofrei
Neurologische Leitsymptome und diagnostische Entscheidungen von Helmut Buchner 1. Auflage Thieme 2007 Verlag C.H. Beck im Internet: www.beck.de ISBN 97 3 13 1433 4 Zu Inhaltsverzeichnis schnell und portofrei
Normatives Fundament und anwendungspraktische Geltungskraft des Rechts auf Nichtwissen
 Normatives Fundament und anwendungspraktische Geltungskraft des Rechts auf Nichtwissen Fallkonferenz Schwerpunkt Humangenetik Genetische Beratung Genetische Beratung ist ein Kommunikationsprozess, der
Normatives Fundament und anwendungspraktische Geltungskraft des Rechts auf Nichtwissen Fallkonferenz Schwerpunkt Humangenetik Genetische Beratung Genetische Beratung ist ein Kommunikationsprozess, der
Pongratz Atlas der Muskelkrankheiten
 Pongratz Atlas der Muskelkrankheiten von D.E. Pongratz, CD. Reimers, D. Hahn, M. Nagele und W. Müller-Felber unter Mitarbeit von G. Hübner mit einem Vorwort von J. Lissner 411 Abbildungen und 20 Tabellen
Pongratz Atlas der Muskelkrankheiten von D.E. Pongratz, CD. Reimers, D. Hahn, M. Nagele und W. Müller-Felber unter Mitarbeit von G. Hübner mit einem Vorwort von J. Lissner 411 Abbildungen und 20 Tabellen
Amyotrophe Lateralsklerose. Referat von Eva Montag
 Amyotrophe Lateralsklerose Referat von Eva Montag http://p5.focus.de/img/incoming/origs3195325/5738838139-w630-h412-o-q75-p5/wissen-hawking.jpg Inhalt 1. Definition Was genau ist ALS? 2. Verlauf und Symptomatik
Amyotrophe Lateralsklerose Referat von Eva Montag http://p5.focus.de/img/incoming/origs3195325/5738838139-w630-h412-o-q75-p5/wissen-hawking.jpg Inhalt 1. Definition Was genau ist ALS? 2. Verlauf und Symptomatik
Populationsrelevanz der Hämochromatose und klinische Konsequenzen
 Populationsrelevanz der Hämochromatose und klinische Konsequenzen 60. Tagung der DGVS Köln, 15.09.2005 Prof. Dr. med. Manfred Stuhrmann-Spangenberg Institut für Humangenetik Medizinische Hochschule Hannover
Populationsrelevanz der Hämochromatose und klinische Konsequenzen 60. Tagung der DGVS Köln, 15.09.2005 Prof. Dr. med. Manfred Stuhrmann-Spangenberg Institut für Humangenetik Medizinische Hochschule Hannover
Nieren und Harnwege: Pränatale Diagnose und postpartaler Verlauf im Kindesalter
 Nieren und Harnwege: Pränatale Diagnose und postpartaler Verlauf im Kindesalter Thomas J. Neuhaus 19.4.2018 Indikationen für postpartale Abklärung Nachkontrolle von "Auffälligkeiten" im pränatalen US Indikationen
Nieren und Harnwege: Pränatale Diagnose und postpartaler Verlauf im Kindesalter Thomas J. Neuhaus 19.4.2018 Indikationen für postpartale Abklärung Nachkontrolle von "Auffälligkeiten" im pränatalen US Indikationen
Aktueller Stand der morphologischen Beurteilung immunogener Myopathien
 Manuskript Aktueller Stand der morphologischen Beurteilung immunogener Myopathien Dieter Pongratz Friedrich-Baur-Institut der Medizinischen Fakultät an der Neurologischen Klinik und Poliklinik der Ludwig
Manuskript Aktueller Stand der morphologischen Beurteilung immunogener Myopathien Dieter Pongratz Friedrich-Baur-Institut der Medizinischen Fakultät an der Neurologischen Klinik und Poliklinik der Ludwig
Familienanamnese besonders wichtig
 Quelle: Theresa Patzschke von Dr. Thomas Kron ist ein Befund, der vielleicht einfach zu erheben, aber angesichts der vielen möglichen Ursachen umso schwieriger einzuordnen ist. Es handelt sich nicht um
Quelle: Theresa Patzschke von Dr. Thomas Kron ist ein Befund, der vielleicht einfach zu erheben, aber angesichts der vielen möglichen Ursachen umso schwieriger einzuordnen ist. Es handelt sich nicht um
Klinik und Transition neuromuskulärer Erkrankungen
 Klinik und Transition neuromuskulärer Erkrankungen Ulrike Schara Christiane Schneider-Gold Bertold Schrank Klinik und Transition neuromuskulärer Erkrankungen Neuropädiatrie trifft Neurologie Mit 45 Abbildungen
Klinik und Transition neuromuskulärer Erkrankungen Ulrike Schara Christiane Schneider-Gold Bertold Schrank Klinik und Transition neuromuskulärer Erkrankungen Neuropädiatrie trifft Neurologie Mit 45 Abbildungen
Anlage zur Akkreditierungsurkunde D-ML-13135-02-00 nach DIN EN ISO 15189:2013
 Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13135-02-00 nach DIN EN ISO 15189:2013 Gültigkeitsdauer: 22.08.2014 bis 21.08.2019 Ausstellungsdatum: 22.08.2014 Urkundeninhaber:
Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13135-02-00 nach DIN EN ISO 15189:2013 Gültigkeitsdauer: 22.08.2014 bis 21.08.2019 Ausstellungsdatum: 22.08.2014 Urkundeninhaber:
Weshalb es wichtig ist die genetischen Ursachen von ZNM zu kennen
 MTM/ZNM Familientreffen Frankfurt 5.-8. Mai 2016 Weshalb es wichtig ist die genetischen Ursachen von ZNM zu kennen Why it is important to know the genetic causes of CNM Dr. Johann Böhm IGBMC, Strasbourg
MTM/ZNM Familientreffen Frankfurt 5.-8. Mai 2016 Weshalb es wichtig ist die genetischen Ursachen von ZNM zu kennen Why it is important to know the genetic causes of CNM Dr. Johann Böhm IGBMC, Strasbourg
Klinische Neurologie. Herausgegeben von Thomas Brandt, Reinhard Hohlfeld, Johannes Noth und Heinz Reichmann
 Klinische Neurologie Herausgegeben von Thomas Brandt, Reinhard Hohlfeld, Johannes Noth und Heinz Reichmann Jörn P. Sieb Bertold Schrank Neuromuskuläre Erkrankungen Verlag W. Kohlhammer Dieses Werk einschließlich
Klinische Neurologie Herausgegeben von Thomas Brandt, Reinhard Hohlfeld, Johannes Noth und Heinz Reichmann Jörn P. Sieb Bertold Schrank Neuromuskuläre Erkrankungen Verlag W. Kohlhammer Dieses Werk einschließlich
Interdisziplinäres Neuromuskuläres Symposium
 Interdisziplinäres Neuromuskuläres Symposium 09. - 10. Juni 2017 am ISAS Campus in Dortmund Unser interdisziplinäres neuromuskuläres Symposium zielt darauf ab, einen umfassenden Einblick in die Bandbreite
Interdisziplinäres Neuromuskuläres Symposium 09. - 10. Juni 2017 am ISAS Campus in Dortmund Unser interdisziplinäres neuromuskuläres Symposium zielt darauf ab, einen umfassenden Einblick in die Bandbreite
Einlagerungen (Arcus senilis, Vogt-Limbusgürtel, Band - degeneration, Lidpideinlagerungen verschiedener Genese, Kupferablagerungen)
 Einlagerungen (Arcus senilis, Vogt-Limbusgürtel, Band - degeneration, Lidpideinlagerungen verschiedener Genese, Kupferablagerungen) Arcus senilis (Arcus lipoidis; Gerontoxon) Abb. 5 Klinischer Fall: Pat.
Einlagerungen (Arcus senilis, Vogt-Limbusgürtel, Band - degeneration, Lidpideinlagerungen verschiedener Genese, Kupferablagerungen) Arcus senilis (Arcus lipoidis; Gerontoxon) Abb. 5 Klinischer Fall: Pat.
Das Lennox-Gastaut-Syndrom
 Das Lennox-Gastaut-Syndrom Diagnose, Behandlung und Unterstützung im Alltag von Ulrich Stephani 1. Auflage Das Lennox-Gastaut-Syndrom Stephani schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG
Das Lennox-Gastaut-Syndrom Diagnose, Behandlung und Unterstützung im Alltag von Ulrich Stephani 1. Auflage Das Lennox-Gastaut-Syndrom Stephani schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG
FAZIOSKAPULO- HUMERALE MUSKEL- DYSTROPHIE
 DGM INFO FAZIOSKAPULO- HUMERALE MUSKEL- DYSTROPHIE DGM Deutsche Gesellschaft für Muskelkranke e.v. 2 3 Die fazioskapulohumerale Muskeldystrophie (FSHD) Die fazioskapulohumerale Muskeldystrophie (FSHD)
DGM INFO FAZIOSKAPULO- HUMERALE MUSKEL- DYSTROPHIE DGM Deutsche Gesellschaft für Muskelkranke e.v. 2 3 Die fazioskapulohumerale Muskeldystrophie (FSHD) Die fazioskapulohumerale Muskeldystrophie (FSHD)
Zentronukleäre Myopathien von der Diagnose zur Therapie
 MTM Familientreffen Göttingen, 5./6. Juni 2014 Zentronukleäre Myopathien von der Diagnose zur Therapie Dr. Johann Böhm IGBMC, Strasbourg Ein paar Worte über Strasbourg.and über das IGBMC Ein paar Worte
MTM Familientreffen Göttingen, 5./6. Juni 2014 Zentronukleäre Myopathien von der Diagnose zur Therapie Dr. Johann Böhm IGBMC, Strasbourg Ein paar Worte über Strasbourg.and über das IGBMC Ein paar Worte
Lernziele. Molekulargenetik I
 Molekulargenetik I Lernziele Nach dem Seminar können Sie o Vererbungsmodi vorwärts (Entwurf eines plausiblen Stammbaums zum bekannten Erbmodus) und rückwärts anwenden (wahrscheinlichsten Erbmodus aus vorgegebenem
Molekulargenetik I Lernziele Nach dem Seminar können Sie o Vererbungsmodi vorwärts (Entwurf eines plausiblen Stammbaums zum bekannten Erbmodus) und rückwärts anwenden (wahrscheinlichsten Erbmodus aus vorgegebenem
MGZ. Medizinisch Genetisches Zentrum DIE GENETIK DER THALASSÄMIEN
 MGZ Medizinisch Genetisches Zentrum 1 DIE GENETIK DER THALASSÄMIEN < 0,1 0,1-0,19 0,2-0,99 1,0-4,9 5,0-9,9 10,0-18,9 19,0 Neugeborene mit einer krankhaften Hämoglobinstörung, pro 1000 Lebendgeburten www.ironhealthalliance.com
MGZ Medizinisch Genetisches Zentrum 1 DIE GENETIK DER THALASSÄMIEN < 0,1 0,1-0,19 0,2-0,99 1,0-4,9 5,0-9,9 10,0-18,9 19,0 Neugeborene mit einer krankhaften Hämoglobinstörung, pro 1000 Lebendgeburten www.ironhealthalliance.com
Myopathie. Bianca Dräger
 Myopathie Bianca Dräger Klinik für Schlafmedizin und neuromuskuläre Erkrankungen Neuromuskuläres Zentrum Münster/Westfalen/Osnabrück Department für Neurologie Westfälische Wilhelms-Universität Münster
Myopathie Bianca Dräger Klinik für Schlafmedizin und neuromuskuläre Erkrankungen Neuromuskuläres Zentrum Münster/Westfalen/Osnabrück Department für Neurologie Westfälische Wilhelms-Universität Münster
Ausbildungsinhalte zum Sonderfach Medizinische Genetik. Sonderfach Grundausbildung (36 Monate)
 Ausbildungsinhalte zum Sonderfach Medizinische Genetik Anlage 18 Sonderfach Grundausbildung (36 Monate) 1. Allgemeine Grundlagen der medizinischen Biologie und Humangenetik: Zellbiologie mit besonderer
Ausbildungsinhalte zum Sonderfach Medizinische Genetik Anlage 18 Sonderfach Grundausbildung (36 Monate) 1. Allgemeine Grundlagen der medizinischen Biologie und Humangenetik: Zellbiologie mit besonderer
Hauptvorlesung Neurologie. Neurogenetik. Dr. med. Alexander Schmidt. Institut für Neurogenetik, Klinik für Neurologie 16.
 Hauptvorlesung Neurologie Neurogenetik Dr. med. Alexander Schmidt Institut für Neurogenetik, Klinik für Neurologie 16. Juni 2014 Neurogenetische Erkrankungen > 1000 Basalganglienerkrankungen Ataxien Heredodegenerative
Hauptvorlesung Neurologie Neurogenetik Dr. med. Alexander Schmidt Institut für Neurogenetik, Klinik für Neurologie 16. Juni 2014 Neurogenetische Erkrankungen > 1000 Basalganglienerkrankungen Ataxien Heredodegenerative
Fachhandbuch für F09 - Humangenetik (9. FS) Inhaltsverzeichnis. 1. Übersicht über die Unterrichtsveranstaltungen... 2
 Fachhandbuch für F09 - Humangenetik (9. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Seminar/Praktikum... 5 2. Beschreibung der Unterrichtsveranstaltungen...
Fachhandbuch für F09 - Humangenetik (9. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Seminar/Praktikum... 5 2. Beschreibung der Unterrichtsveranstaltungen...
Abiturprüfung Biologie, Leistungskurs
 Seite 1 von 5 Abiturprüfung 2008 Biologie, Leistungskurs Aufgabenstellung: Thema: Das MERRF-Syndrom II.1 Begründen Sie, warum x-chromosomale Vererbung des MERRF-Krankheitsbildes, wie in Material C dargestellt,
Seite 1 von 5 Abiturprüfung 2008 Biologie, Leistungskurs Aufgabenstellung: Thema: Das MERRF-Syndrom II.1 Begründen Sie, warum x-chromosomale Vererbung des MERRF-Krankheitsbildes, wie in Material C dargestellt,
Myopathien im Kindesalter Evaluation mittels MRT der Muskulatur
 Nachlese Leipzig Christoph M. Heyer: Myopathien im Kindesalter Evaluation mittels MRT der Muskulatur Einleitung: Muskelerkrankungen sind im Kindes- und Jugendalter seltene Erkrankungen und stellen eine
Nachlese Leipzig Christoph M. Heyer: Myopathien im Kindesalter Evaluation mittels MRT der Muskulatur Einleitung: Muskelerkrankungen sind im Kindes- und Jugendalter seltene Erkrankungen und stellen eine
MH Info für medizinisches Fachpersonal. Was ist Maligne Hyperthermie?
 KLINISCHE ABTEILUNG F. SPEZIELLE ANÄSTHESIE UND SCHMERZMEDIZIN Prof. DDr. Hans-Georg Kress, FFPMCAI MH Info für medizinisches Fachpersonal Was ist Maligne Hyperthermie? Die Maligne Hyperthermie (MH) ist
KLINISCHE ABTEILUNG F. SPEZIELLE ANÄSTHESIE UND SCHMERZMEDIZIN Prof. DDr. Hans-Georg Kress, FFPMCAI MH Info für medizinisches Fachpersonal Was ist Maligne Hyperthermie? Die Maligne Hyperthermie (MH) ist
Manuela Baumgartner. Genetik. Vererbungsmodus: Autosomal rezessiv. X-chromosomal rezessiv. Syndrome. PowerPoint Syndrome
 Genetik Chromosomensatz 46 XX bzw. 46XY Manuela Baumgartner KH Barmherzige Schwestern, Linz Autosomal dominant z.b. Chorea Huntington, Marfan- Syndrom, Myotonia congenita Thomsen Autosomal rezessiv z.b.
Genetik Chromosomensatz 46 XX bzw. 46XY Manuela Baumgartner KH Barmherzige Schwestern, Linz Autosomal dominant z.b. Chorea Huntington, Marfan- Syndrom, Myotonia congenita Thomsen Autosomal rezessiv z.b.
Silber Sponsor (3000 ) Bronze Sponsor (2000 )
 Silber Sponsor (3000 ) Bronze Sponsor (2000 ) 9:00-10:00 Uhr, Foyer ISAS Campus Registrierung und Kaffee 10:00-10:30 Uhr, Hörsaal ISAS Campus Eröffnung des Symposiums Frau Prof. Schara (Kursleiterin, Leitende
Silber Sponsor (3000 ) Bronze Sponsor (2000 ) 9:00-10:00 Uhr, Foyer ISAS Campus Registrierung und Kaffee 10:00-10:30 Uhr, Hörsaal ISAS Campus Eröffnung des Symposiums Frau Prof. Schara (Kursleiterin, Leitende
4229/AB XXIV. GP. Dieser Text wurde elektronisch übermittelt. Abweichungen vom Original sind möglich.
 4229/AB XXIV. GP - Anfragebeantwortung 1 von 5 4229/AB XXIV. GP Eingelangt am 19.03.2010 BM für Gesundheit Anfragebeantwortung Frau Präsidentin des Nationalrates Mag a. Barbara Prammer Parlament 1017 Wien
4229/AB XXIV. GP - Anfragebeantwortung 1 von 5 4229/AB XXIV. GP Eingelangt am 19.03.2010 BM für Gesundheit Anfragebeantwortung Frau Präsidentin des Nationalrates Mag a. Barbara Prammer Parlament 1017 Wien
Ausbildungsinhalte zum Sonderfach Medizinische Genetik. Sonderfach Grundausbildung (36 Monate)
 Ausbildungsinhalte zum Sonderfach Medizinische Genetik Anlage 18 Sonderfach Grundausbildung (36 Monate) A) Kenntnisse absolviert 1. Allgemeine Grundlagen der medizinischen Biologie und Humangenetik: Zellbiologie
Ausbildungsinhalte zum Sonderfach Medizinische Genetik Anlage 18 Sonderfach Grundausbildung (36 Monate) A) Kenntnisse absolviert 1. Allgemeine Grundlagen der medizinischen Biologie und Humangenetik: Zellbiologie
Klinik und Transition neuromuskulärer Erkrankungen
 Klinik und Transition neuromuskulärer Erkrankungen Ulrike Schara Christiane Schneider-Gold Bertold Schrank Klinik und Transition neuromuskulärer Erkrankungen Neuropädiatrie trifft Neurologie Mit 45 Abbildungen
Klinik und Transition neuromuskulärer Erkrankungen Ulrike Schara Christiane Schneider-Gold Bertold Schrank Klinik und Transition neuromuskulärer Erkrankungen Neuropädiatrie trifft Neurologie Mit 45 Abbildungen
CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR
 CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR Critical-Illness-Polyneuropathie (CIP) Besonders bei Dauer der septischen Krankheit über Wochen oder Monate Manifestation bereits in der akuten
CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR Critical-Illness-Polyneuropathie (CIP) Besonders bei Dauer der septischen Krankheit über Wochen oder Monate Manifestation bereits in der akuten
Hoffmann Lentze Spranger Zepp. Pädiatrie
 Hoffmann Lentze Spranger Zepp Pädiatrie Liebe Leserin, lieber Leser, auf den folgenden Seiten finden Sie die im Buch erwähnten Zusatz materialien (Abbildungen und Tabellen) geordnet nach Kapiteln. Sie
Hoffmann Lentze Spranger Zepp Pädiatrie Liebe Leserin, lieber Leser, auf den folgenden Seiten finden Sie die im Buch erwähnten Zusatz materialien (Abbildungen und Tabellen) geordnet nach Kapiteln. Sie
DUCHENNE- MUSKELDYSTROPHIE (DMD) Was Sie wissen müssen
 DUCHENNE- MUSKELDYSTROPHIE (DMD) Was Sie wissen müssen WAS IST DUCHENNE-MUSKELDYSTROPHIE (DMD)? DMD ist eine schwere und lebensbedrohende genetische Erkrankung. Sie betrifft vorwiegend Jungen (X-chromosomale
DUCHENNE- MUSKELDYSTROPHIE (DMD) Was Sie wissen müssen WAS IST DUCHENNE-MUSKELDYSTROPHIE (DMD)? DMD ist eine schwere und lebensbedrohende genetische Erkrankung. Sie betrifft vorwiegend Jungen (X-chromosomale
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2)
 Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Prädisponierende Faktoren für kardiale Ereignisse bei Patienten mit langem QT-Syndrom der Unterform 2 (LQT2) Dr. Sven Zumhagen, Münster Hintergrund: Das angeborene, lange QT-Syndrom (LQTS) ist charakterisiert
Kongenitale und andere Myopathien
 Schwerpunkt: Muskelerkrankungen Pathologe 2009 30:365 369 DOI 10.1007/s00292-009-1169-5 Online publiziert: 1. August 2009 Springer Medizin Verlag 2009 H.H. Goebel 1 H.D. Müller 1 R. Schröder 2 1 Abteilung
Schwerpunkt: Muskelerkrankungen Pathologe 2009 30:365 369 DOI 10.1007/s00292-009-1169-5 Online publiziert: 1. August 2009 Springer Medizin Verlag 2009 H.H. Goebel 1 H.D. Müller 1 R. Schröder 2 1 Abteilung
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse Winterthur
 Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Fall (Klinik) 48 jähriger Patient, Wirtschaftsmanager, Vater von 3 Kindern, bisher immer bei guter
Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Fall (Klinik) 48 jähriger Patient, Wirtschaftsmanager, Vater von 3 Kindern, bisher immer bei guter
Cryopyrin-Assoziierte Periodische Syndrome (CAPS)
 www.printo.it/pediatric-rheumatology/de/intro Cryopyrin-Assoziierte Periodische Syndrome (CAPS) Version von 2016 1. ÜBER CAPS 1.1 Was ist das? Zu den Cryopyrin-assoziierten periodischen Syndromen (CAPS)
www.printo.it/pediatric-rheumatology/de/intro Cryopyrin-Assoziierte Periodische Syndrome (CAPS) Version von 2016 1. ÜBER CAPS 1.1 Was ist das? Zu den Cryopyrin-assoziierten periodischen Syndromen (CAPS)
Pathophysiologie 3 Möglichkeiten werden diskutiert: 1. Entzündung Dolor Rubor Tumor Calor Schmerz Rötung Schwellung Wärme 2. Sympathische Störungen
 Pathophysiologie 3 Möglichkeiten werden diskutiert: 1. Entzündung Dolor Rubor Tumor Calor Schmerz Rötung Schwellung Wärme 2. Sympathische Störungen ausgeprägte autonome Störungen beim CRPS 3. Maladaptive
Pathophysiologie 3 Möglichkeiten werden diskutiert: 1. Entzündung Dolor Rubor Tumor Calor Schmerz Rötung Schwellung Wärme 2. Sympathische Störungen ausgeprägte autonome Störungen beim CRPS 3. Maladaptive
Störungen der Geschlechtsentwicklung
 Störungen der Geschlechtsentwicklung Störung der genetischen Geschlechtsdeterminierung XX-Mann Häufigkeit: 1:20000 männl. Neugeborene Phänotyp: häufig unauffällig Leitsymptom: Infertilität Reine XY-Gonadendysgenesie
Störungen der Geschlechtsentwicklung Störung der genetischen Geschlechtsdeterminierung XX-Mann Häufigkeit: 1:20000 männl. Neugeborene Phänotyp: häufig unauffällig Leitsymptom: Infertilität Reine XY-Gonadendysgenesie
MUSKEL- DYSTROPHIE DUCHENNE (DMD) Was Sie wissen müssen
 MUSKEL- DYSTROPHIE DUCHENNE (DMD) Was Sie wissen müssen WAS IST DUCHENNE-MUSKELDYSTROPHIE (DMD)? DMD ist eine schwere und lebensbedrohende genetische Erkrankung. Sie betrifft vorwiegend Jungen (X-chromosomale
MUSKEL- DYSTROPHIE DUCHENNE (DMD) Was Sie wissen müssen WAS IST DUCHENNE-MUSKELDYSTROPHIE (DMD)? DMD ist eine schwere und lebensbedrohende genetische Erkrankung. Sie betrifft vorwiegend Jungen (X-chromosomale
Periodische Paralysen Frank Lehmann-Horn und Karin Jurkat-Rott
 Periodische Paralysen Frank Lehmann-Horn und Karin Jurkat-Rott Allgemeines, Übersicht Die periodischen Paralysen (episodische Lähmungen) zeigen als bedeutendstes gemeinsames Symptom, überwiegend anfallsartige
Periodische Paralysen Frank Lehmann-Horn und Karin Jurkat-Rott Allgemeines, Übersicht Die periodischen Paralysen (episodische Lähmungen) zeigen als bedeutendstes gemeinsames Symptom, überwiegend anfallsartige
Myotone Dystrophie. Muskelschwund was ist das?
 Myotone Dystrophie Muskelschwund was ist das? Die myotone Dystrophie Die myotone Dystrophie ist die Form von Muskeldystrophie, also des Muskelschwundes, die bei Erwachsenen am häufigsten vorkommt. Nach
Myotone Dystrophie Muskelschwund was ist das? Die myotone Dystrophie Die myotone Dystrophie ist die Form von Muskeldystrophie, also des Muskelschwundes, die bei Erwachsenen am häufigsten vorkommt. Nach
Diese Kombination von multiplen Geburtsfehlern ist relativ häufig (ca. 1/ 8500 Neugeborene). Selten zeigen Betroffene eine normale Intelligenz.
 Praxis für Humangenetik Heinrich-von-Stephan-Str. 5 D-79100 Freiburg Information CHARGE-Syndrom Molekulargenetische Untersuchung des Gens CHD7 Praxis für Humangenetik Prof. Dr. med. Jürgen Kohlhase Facharzt
Praxis für Humangenetik Heinrich-von-Stephan-Str. 5 D-79100 Freiburg Information CHARGE-Syndrom Molekulargenetische Untersuchung des Gens CHD7 Praxis für Humangenetik Prof. Dr. med. Jürgen Kohlhase Facharzt
Das klinische Spektrum der ALS. Albert C. Ludolph, Ulm
 Das klinische Spektrum der ALS Albert C. Ludolph, Ulm Die häufigste Motoneuronerkrankung: die amyotrophe Lateralsklerose (ALS) Rasch fortschreitende, erst fokale, sich kontinuierlich ausbreitend, dann
Das klinische Spektrum der ALS Albert C. Ludolph, Ulm Die häufigste Motoneuronerkrankung: die amyotrophe Lateralsklerose (ALS) Rasch fortschreitende, erst fokale, sich kontinuierlich ausbreitend, dann
Schmerz-Wegweiser: Hüfte, Oberschenkel und Knie
 Kapitel 9: Schmerzen in Hüfte, Oberschenkel und Knie 277 Schmerz-Wegweiser: Hüfte, Oberschenkel und Knie Ein primäres Schmerzmuster ist in Fettschrift gesetzt. In Normalschrift gesetzter Text bezieht sich
Kapitel 9: Schmerzen in Hüfte, Oberschenkel und Knie 277 Schmerz-Wegweiser: Hüfte, Oberschenkel und Knie Ein primäres Schmerzmuster ist in Fettschrift gesetzt. In Normalschrift gesetzter Text bezieht sich
A. Ludwig, K. Ziegenhorn, S. Empting, T. Meissner*, J. Marquard*, K. Mohnike Universitätskinderkliniken Magdeburg und *Düsseldorf
 1 Standardisierte psychologische Untersuchung von 59 Patienten mit congenitalem Hyperinsulinismus A. Ludwig, K. Ziegenhorn, S. Empting, T. Meissner*, J. Marquard*, K. Mohnike Universitätskinderkliniken
1 Standardisierte psychologische Untersuchung von 59 Patienten mit congenitalem Hyperinsulinismus A. Ludwig, K. Ziegenhorn, S. Empting, T. Meissner*, J. Marquard*, K. Mohnike Universitätskinderkliniken
Periphere Neuropathien: Klassische und neue Untersuchungsmethoden
 Periphere Neuropathien: Klassische und neue Untersuchungsmethoden Dr. med. Olivier Scheidegger Oberarzt Neuromuskuläres Zentrum Support Center for Advanced Neuroimaging Fallvignette: 27 jährig, weiblich
Periphere Neuropathien: Klassische und neue Untersuchungsmethoden Dr. med. Olivier Scheidegger Oberarzt Neuromuskuläres Zentrum Support Center for Advanced Neuroimaging Fallvignette: 27 jährig, weiblich
CMT-Herbsttagung Klinik Wilhering 21. September 2013
 CMT-Herbsttagung Klinik Wilhering 21. September 2013 Rehabilitation bei CMT am Beispiel der Klinik Wilhering Prim. Dr. Werner Grabmair Facharzt für Neurologie und Psychiatrie, Additivfach Geriatrie CMT
CMT-Herbsttagung Klinik Wilhering 21. September 2013 Rehabilitation bei CMT am Beispiel der Klinik Wilhering Prim. Dr. Werner Grabmair Facharzt für Neurologie und Psychiatrie, Additivfach Geriatrie CMT
FEBO Kurs Lider und Tränenwege
 FEBO Kurs Lider und Tränenwege Teil 2 Dr. Armin Koestinger SAoO 2018 mögliche Symptome mögliche Symptome GF-Einschränkung sieht nicht gut schlägt sich Kopf an muss Kopf bewegen um Umfeld zu sehen mögliche
FEBO Kurs Lider und Tränenwege Teil 2 Dr. Armin Koestinger SAoO 2018 mögliche Symptome mögliche Symptome GF-Einschränkung sieht nicht gut schlägt sich Kopf an muss Kopf bewegen um Umfeld zu sehen mögliche
Wie erblich sind Epilepsien?
 Wie erblich sind Epilepsien? Häufigkeit Epilepsie in Bevölkerung 5% erleiden ein Mal einen epileptischen Anfall 1% erkranken an Epilepsie Folie 2 Folie 3 3-5 % Epidemiologische Studie 1989 Rochester, Minnesota,
Wie erblich sind Epilepsien? Häufigkeit Epilepsie in Bevölkerung 5% erleiden ein Mal einen epileptischen Anfall 1% erkranken an Epilepsie Folie 2 Folie 3 3-5 % Epidemiologische Studie 1989 Rochester, Minnesota,
Ab der ersten Hälfte des 19. Klassifikation und Benennung von Myopathien. Schwerpunkt
 Klassifikation und Benennung von Myopathien Stephan Neudecker, Klinik und Poliklinik für Neurologie, Martin-Luther-Universität Halle-Wittenberg, Halle/Saale : 86 93 Abb. 1 Schematische Darstellung typischer
Klassifikation und Benennung von Myopathien Stephan Neudecker, Klinik und Poliklinik für Neurologie, Martin-Luther-Universität Halle-Wittenberg, Halle/Saale : 86 93 Abb. 1 Schematische Darstellung typischer
Wissenswertes zur Spinalen Muskelatrophie
 Wissenswertes zur Spinalen Muskelatrophie Rudolf Korinthenberg, Janbernd Kirschner Klinik für Neuropädiatrie und Muskelerkrankungen Zentrum für Kinderheilkunde und Jugendmedizin Universitätsklinikum Freiburg/Brsg.
Wissenswertes zur Spinalen Muskelatrophie Rudolf Korinthenberg, Janbernd Kirschner Klinik für Neuropädiatrie und Muskelerkrankungen Zentrum für Kinderheilkunde und Jugendmedizin Universitätsklinikum Freiburg/Brsg.
Inhaltsverzeichnis. Entwicklungsneurologie. 1 Grundlagen Hirnentwicklung und deren mögliche Störungen
 IX I Entwicklungsneurologie Richard Michaelis 1 Grundlagen... 5 1.1 Entwicklungsneurologie, Neuropädiatrie, Entwicklungspädiatrie... 5 1.2 Reifung und Entwicklung... 6 1.2.1 Eine inzwischen 30-jährige
IX I Entwicklungsneurologie Richard Michaelis 1 Grundlagen... 5 1.1 Entwicklungsneurologie, Neuropädiatrie, Entwicklungspädiatrie... 5 1.2 Reifung und Entwicklung... 6 1.2.1 Eine inzwischen 30-jährige
Medizinische Genetik: Beispiele aus der Praxis
 Medizinische Genetik: Beispiele aus der Praxis SAGB/ASHM Jahrestagung Bern, 14.06.2012 Kontakt: Dr. Bernhard Steiner, Médecin Adjoint, Kinderspital Luzern bernhard.steiner@luks.ch Chinderarztpraxis, Ruopigenring
Medizinische Genetik: Beispiele aus der Praxis SAGB/ASHM Jahrestagung Bern, 14.06.2012 Kontakt: Dr. Bernhard Steiner, Médecin Adjoint, Kinderspital Luzern bernhard.steiner@luks.ch Chinderarztpraxis, Ruopigenring
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Fragebogen zu Patienten mit Verdacht auf Dopa-responsive Dystonie: Evaluation von Anamnese, klinischen Symptomen und Diagnostik
 Fragebogen zu Patienten mit Verdacht auf Dopa-responsive Dystonie: Evaluation von Anamnese, klinischen Symptomen und Diagnostik Patienteninitialen: Geschlecht: Geb. Datum: Nr.: (wird zugeteilt) Familienanamnese
Fragebogen zu Patienten mit Verdacht auf Dopa-responsive Dystonie: Evaluation von Anamnese, klinischen Symptomen und Diagnostik Patienteninitialen: Geschlecht: Geb. Datum: Nr.: (wird zugeteilt) Familienanamnese
Multiple Sklerose. Ambulante Diagnostik und Therapie
 Multiple Sklerose Ambulante Diagnostik und Therapie Sehr geehrte Damen und Herren, liebe Patienten, kaum eine Krankheit verläuft so individuell und wenig vorhersehbar wie die Multiple Sklerose die Krankheit
Multiple Sklerose Ambulante Diagnostik und Therapie Sehr geehrte Damen und Herren, liebe Patienten, kaum eine Krankheit verläuft so individuell und wenig vorhersehbar wie die Multiple Sklerose die Krankheit
Therapie der akuten Herzinsuffizienz. Medikamentöse Therapie. Neue Therapieansätze. Device-Therapie
 Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
FUNKTIONELLE GYMNASTIK
 FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule NEUROMUSKULÄRE DYSBALANCEN 1 Neuromuskuläre Dysbalancen In Medizin und Sport werden Muskeldysbalancen für Funktionsstörungen sowie für die Entstehung
FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule NEUROMUSKULÄRE DYSBALANCEN 1 Neuromuskuläre Dysbalancen In Medizin und Sport werden Muskeldysbalancen für Funktionsstörungen sowie für die Entstehung
MGZ HEREDITÄRE SPASTISCHE PARAPARESEN (HSP) Medizinisch Genetisches Zentrum. Arztinformation
 MGZ Medizinisch Genetisches Zentrum Arztinformation 1 HEREDITÄRE SPASTISCHE PARAPARESEN (HSP) 3 LEITSYMPTOM PROGREDIENTE SPASTISCHE PARAPARESE 1 Genetische Differentialdiagnose: Hereditäre Spastische Paraparese
MGZ Medizinisch Genetisches Zentrum Arztinformation 1 HEREDITÄRE SPASTISCHE PARAPARESEN (HSP) 3 LEITSYMPTOM PROGREDIENTE SPASTISCHE PARAPARESE 1 Genetische Differentialdiagnose: Hereditäre Spastische Paraparese
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Hämophilie Symposium, März , Reitter Sylvia
 Hämophilie Symposium, März 2010 FVIII-Gen liegt auf Xq28 (langer Arm des X-Chromosoms) x Hämophilie Erbgang I Hämophilie Erbgang II FVIII-Gen besteht aus 26 Exons mit 186 Kilobasenpaaren (kb); Exon 14
Hämophilie Symposium, März 2010 FVIII-Gen liegt auf Xq28 (langer Arm des X-Chromosoms) x Hämophilie Erbgang I Hämophilie Erbgang II FVIII-Gen besteht aus 26 Exons mit 186 Kilobasenpaaren (kb); Exon 14
Atypisches HUS und Genetik. Gesa Schalk / Kinderspital Zürich ahus-patiententag / Bonn /
 Atypisches HUS und Genetik Gesa Schalk / Kinderspital Zürich ahus-patiententag / Bonn / 20.05.2017 Warum dieser Vortrag auf dem Patiententag? Man weiss heute, dass die genetische Ursache erhebliche Unterschiede
Atypisches HUS und Genetik Gesa Schalk / Kinderspital Zürich ahus-patiententag / Bonn / 20.05.2017 Warum dieser Vortrag auf dem Patiententag? Man weiss heute, dass die genetische Ursache erhebliche Unterschiede
ALS = Amyotrophe Lateralsklerose
 ALS = Amyotrophe Lateralsklerose Themenüberblick Fallbeispiel Zahlen und Fakten Einführung ins Thema Lage der Motoneuronen Formen und Ursachen von ALS Klinischer Verlauf Fallbeispiel Stephen William Hawking
ALS = Amyotrophe Lateralsklerose Themenüberblick Fallbeispiel Zahlen und Fakten Einführung ins Thema Lage der Motoneuronen Formen und Ursachen von ALS Klinischer Verlauf Fallbeispiel Stephen William Hawking
Fall x: - weiblich, 37 Jahre. Symptome: - Visusminderung, Gangunsicherheit. Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie
 Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Epilepsiegenetik: Neues und relevantes für die Klinik
 Epilepsiegenetik: Neues und relevantes für die Klinik Holger Lerche Abteilung Neurologie mit Schwerpunkt Epileptologie Hertie-Institut für Klinische Hirnforschung Universitätsklinikum Tübingen Neurowoche
Epilepsiegenetik: Neues und relevantes für die Klinik Holger Lerche Abteilung Neurologie mit Schwerpunkt Epileptologie Hertie-Institut für Klinische Hirnforschung Universitätsklinikum Tübingen Neurowoche
Neuroradiologische Diagnostik und Therapie hilft jungen und alten Patienten
 Geschäftsstelle & Pressestelle Deutsche Gesellschaft für Neuroradiologie e.v. Ernst-Reuter-Platz 10 10587 Berlin Florian Schneider Telefon: +49 (0) 30 916070-70 Mobil: +49 (0) 171 44 58 201 Fax: +49 (0)30
Geschäftsstelle & Pressestelle Deutsche Gesellschaft für Neuroradiologie e.v. Ernst-Reuter-Platz 10 10587 Berlin Florian Schneider Telefon: +49 (0) 30 916070-70 Mobil: +49 (0) 171 44 58 201 Fax: +49 (0)30
Christian Veltmann. Plötzlicher Herztod plötzlicher Herztod. 73 Jahre Am Abend wie immer ins Bett Morgens tot
 Der plötzliche Herztod in der Familie Was nun? Plötzlicher Herztod plötzlicher Herztod 73 Jahre Am Abend wie immer ins Bett Morgens tot Bild Opa 31 Jahre Beim Sport zusammengebrochen VF, frustran reanimiert
Der plötzliche Herztod in der Familie Was nun? Plötzlicher Herztod plötzlicher Herztod 73 Jahre Am Abend wie immer ins Bett Morgens tot Bild Opa 31 Jahre Beim Sport zusammengebrochen VF, frustran reanimiert
C. MUSKELGEWEBE : 4. Glattes Muskelgewebe (Harnblase, Ratte), Semi-Feinschnitt, Toluidinblau : 16. Glattes Muskelgewebe (Harnblase, Mensch), HE :
 C. MUSKELGEWEBE : 4. Glattes Muskelgewebe (Harnblase, Ratte), Semi-Feinschnitt, Toluidinblau : - Der zigarrförmige Kern liegt zentral und scheint im Querschnitt rund. - Kleine längliche, spindelförmige
C. MUSKELGEWEBE : 4. Glattes Muskelgewebe (Harnblase, Ratte), Semi-Feinschnitt, Toluidinblau : - Der zigarrförmige Kern liegt zentral und scheint im Querschnitt rund. - Kleine längliche, spindelförmige
Lehrbuch der Klinischen Kinderneuropsychologie
 Lehrbuch der Klinischen Kinderneuropsychologie Grundlagen, Syndrome, Diagnostik und Intervention von Dietmar Heubrock und Franz Petermann Inhaltsverzeichnis TEIL A: GRUNDLAGEN 11 1 Ziele und Aufgaben der
Lehrbuch der Klinischen Kinderneuropsychologie Grundlagen, Syndrome, Diagnostik und Intervention von Dietmar Heubrock und Franz Petermann Inhaltsverzeichnis TEIL A: GRUNDLAGEN 11 1 Ziele und Aufgaben der
Störungen der neuromuskulären Übertragung L.Kappos
 Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
Neugeborenen-Screning entsprechend der aktuell gültigen "Kinderrichtlinie" des G-BA
 Neugeborenen-Screning entsprechend der aktuell gültigen "Kinderrichtlinie" des G-BA Der Text der aktuell gültigen Kinderrichtlinie und den Anlagen kann auf den Seiten des "Gemeinsamen Bundesausschuss"
Neugeborenen-Screning entsprechend der aktuell gültigen "Kinderrichtlinie" des G-BA Der Text der aktuell gültigen Kinderrichtlinie und den Anlagen kann auf den Seiten des "Gemeinsamen Bundesausschuss"
HOCM. Diagnostik, Risiko, Therapie. PD Dr. Marcel Halbach. Klinik III für Innere Medizin. Herzzentrum der Universität zu Köln
 HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
Das Neuromuskuläre Zentrum Basel Organisation / Angebot
 Das Neuromuskuläre Zentrum Basel Organisation / Angebot Prof. Peter Fuhr Leiter Abt. klin. Neurophysiologie & NMZ Neurologische Klinik USB Epidemiologie Punkt-Prävalenz pro 100'000 Einwohner: Mononeuropathien
Das Neuromuskuläre Zentrum Basel Organisation / Angebot Prof. Peter Fuhr Leiter Abt. klin. Neurophysiologie & NMZ Neurologische Klinik USB Epidemiologie Punkt-Prävalenz pro 100'000 Einwohner: Mononeuropathien
Onkologisch-genetische Erkrankungen und deren psychosozialer Einfluss im familiären Kontext
 Onkologisch-genetische Erkrankungen und deren psychosozialer Einfluss im familiären Kontext Dorothea Wand Medizinische Genetik USB Schönbeinstrasse 40; CH-4031 Basel Fachtagung Päd. Onkologiepflege XI/2017
Onkologisch-genetische Erkrankungen und deren psychosozialer Einfluss im familiären Kontext Dorothea Wand Medizinische Genetik USB Schönbeinstrasse 40; CH-4031 Basel Fachtagung Päd. Onkologiepflege XI/2017
Fragiles X in der Familie: Vererbung, FXS, FXTAS, FXPOI. Andreas Dufke, Version PDF
 Fragiles X in der Familie: Vererbung, FXS, FXTAS, FXPOI Andreas Dufke, 04.10.2014 Version PDF J Neurol Psychiatry-1943-Martin-154-7 Vererbung Geschlechtsgebundene Vererbung Was sind die Besonderheiten
Fragiles X in der Familie: Vererbung, FXS, FXTAS, FXPOI Andreas Dufke, 04.10.2014 Version PDF J Neurol Psychiatry-1943-Martin-154-7 Vererbung Geschlechtsgebundene Vererbung Was sind die Besonderheiten
Mukoviszidose - Zystische Fibrose
 Mukoviszidose - Zystische Fibrose Bearbeitet von Hermann Lindemann erweitert, überarbeitet 2004. Buch. 140 S. ISBN 978 3 13 138604 5 Zu Leseprobe schnell und portofrei erhältlich bei Die Online-Fachbuchhandlung
Mukoviszidose - Zystische Fibrose Bearbeitet von Hermann Lindemann erweitert, überarbeitet 2004. Buch. 140 S. ISBN 978 3 13 138604 5 Zu Leseprobe schnell und portofrei erhältlich bei Die Online-Fachbuchhandlung
