Mamma Diagnostik MIBB-Zertifizierung
|
|
|
- Frida Krause
- vor 7 Jahren
- Abrufe
Transkript
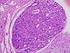
1 Seminar 4: Mamma Diagnostik Frühjahrsfortbildung der gynécologie suisse 15. März bis 23. März 2013 Kongress- und Seminarzentrum Kulm St. Moritz Mamma Diagnostik MIBB-Zertifizierung 18. März bis 21. März 2013 Manuskript Pathologie Prof. Dr. med. H.J. Altermatt Pathologie Länggasse Forstweg Bern Tel: Fax: hja@patholaenggasse.ch
2 Seminar 4: Mamma Diagnostik Inhaltsverzeichnis 1 Einleitung 2 Brustläsionen mit Malignitätspotential 3 Prognostische und prädiktive morphologische, immunmorphologische und molekularpathologische Faktoren beim Mammakarzinom Die intrinsischen Subtypen des Mammakarzinoms 4 B-Klassifikation 5 TNM-Klassifikation 6 Aufarbeitung des eingesandten Materials durch den Pathologen
3 Seminar 4: Mamma Diagnostik Einleitung Es werden praktische Aspekte der Senologie besprochen. Das Schwergewicht liegt in der Pathologie. In der Pathologie und in der Zytopathologie wurden in den vergangenen Jahren bedeutende Fortschritte erzielt. Diese beruhen nicht zuletzt auf einer international standardisierten Aufarbeitung des eingesandten Gewebes. Dazu gehören auch eine verständliche Typisierung und Gradierung der Mammakarzinome. Die prognostisch wichtige Stadieneinteilung der Neoplasien der Brustdrüse haben Änderungen erfahren. Es gilt für alle senologisch tätigen Ärzte, sich mit den neuen Aspekten der entsprechenden Nomenklatur (Tumor- Stadium nach UICC; TNM-Stadium) vertraut zu machen. Die Wertigkeit der histopathologischen Diagnosen (B-Klassifikation) bei minimal-invasiven Brustbiopsien (MIBB) und die sich daraus ergebenden klinischen Implikationen werden besprochen. Brustläsionen mit Malignitätspotential sind Indikatorläsionen und implizieren ein differenziertes klinisches Vorgehen. Die Möglichkeiten, am Gewebe zusätzliche prognostische und prädiktive relevante Faktoren zu bestimmen eröffnen neue Möglichkeiten für die Indikation und Auswahl einer adjuvanten Therapie beim Mammakarzinom. In Zukunft können molekulargenetische Zusatzuntersuchungen eine Rolle spielen. Die neue Einteilung der Karzinome nach morphologischen und immunmorpholoigschen Kriterien (intrinsische Tumortypen) steht in Konkurrenz zu den kostspieligen molekulargenetischen Untersuchungen und kann den behandelnden Onkologen wichtige Hinweise geben.
4 Seminar 4: Mamma Diagnostik Mammaläsionen mit Malignitätspotential Ductales Carcinoma in situ (DCIS) Duktale in situ Karzinome (DCIS) gelten als Brustläsionen mit gesichertem Malignitätspotential. In der neuen WHO-Klassifikation wird hier eine Einschränkung angebracht; gut differenzierte DCIS mit einem Durchmesser bis 2 mm werden den Läsionen mit unsicherem Malignitätspotential zugeteilt und das relative Risiko für die Entwicklung eines invasiven Mammakarzinoms wird mit lediglich 4-5 angegeben. Hier sind meines Erachtens jedoch bedeutende Vorbehalte angezeigt. So lässt sich der Durchmesser der Läsion nur am zweidimensionalen histologischen Schnittpräparat bestimmen und die sichere Einteilung des Differenzierungsgrades der intraduktalen intraepithelialen Neoplasien unterliegt nachgewiesenermassen einer bedeutenden Intra- und Interobserver-Variabilität. Für praktische Zwecke empfiehlt sich bei allen DCIS ein weitgehend identisches klinisch-chirurgisches Vorgehen mit vollständiger Entfernung der Läsion und den entsprechend geforderten Abständen zu den Resektionszonen (> 0,5 cm). Atypische Duktale Hyperplasie (ADH) Die Beurteilung des Malignitätspotentials intraduktaler Epithelproliferationen (duktale intraepitheliale Neoplasie; DIN) erfordert nicht selten Zusatzuntersuchungen. Während intraduktale Epithelproliferationen mit Epithelatypien rein morphologisch ein Malignitätspotential vermuten lassen, zeigen immunhistochemische oder molekulargenetische Zusatzuntersuchungen oft keine Verluste spezifischer Intermediärfilamente und keine klonale Zellpopulation. Das relative Risiko für die Entwicklung eines Mammakarzinoms bei florider duktaler Hyperplasie (WHO: usual ductal hyperplasia; UDH), Epithelatypien und Nachweis von Zytokeratinen hohen Molekulargewichts wird mit 2 angegeben, dasjenige einer atypischen duktalen Hyperplasie (ADH; DIN 1B) mit Verlust hochmolekularer Zytokeratine wird mit 4 beziffert. Herde von ADH können oft im Randbereich invasiver und intraduktaler Karzinome beobachtet werden. Dieser Tatsache muss bei der MIBB Rechnung getragen werden. Wird eine ADH im Biopsiematerial gefunden, muss die Läsion vollständig entfernt werden. Findet sich ein Herd von ADH im Resektionsrand eines Karzinomexzisates verlangt der Befund keine Nachexzision; die Läsion ist aber für den Strahlentherapeuten von Interesse. Flache Epitheliale Atypie (FEA) Bei der flachen epithelialen Atypie (FEA; DIN 1A) handelt es sich wahrscheinlich um eine Stufe zwischen UDH und ADH (WHO 2003: a presumably neoplastic intraductal alteration ). Die Synonyma dieser Läsion charakterisieren das morphologische Spektrum der Veränderungen (DIN 1A; clinging carcinoma, monomorphous type; atypical cystic lobules; atypical lobules type A;
5 Seminar 4: Mamma Diagnostik atypical columnar changes). Der (partielle) Verlust von Zytokeratinen hohen Molekulargewichts spricht für eine klonale Population von Zellen aus der TDLU (terminal ductal lobular unit) mit Malignitätspotential. Eine Aussage bezüglich des Karzinomrisikos fällt schwer und dürfte zwischen der UDH (RR: > 2) und ADH (RR: 4) liegen. Bei FEA sind kurzfristige und sorgfältige senologische Kontrolluntersuchungen angezeigt. Lobuläre intraepitheliale Neoplasie (LIN) Dazu gehören alle atypischen Epithelproliferationen im Lobulus bzw. im duktulo-lobulären Übergangsgebiet (TDLU). Heute werden derartige Läsionen unter dem Oberbegriff lobuläre intraepitheliale Neoplasie (LIN) zusammengefasst. Es handelt sich um Läsionen im Sinne einer einfachen lobulären Hyperplasie über die atypische lobuläre Hyperplasie (ALH) bis hin zum lobulären in situ Karzinom (LCIS). Die Inzidenz von LIN im Biopsiematerial liegt bei 0,5 bis 3,8 %. Das relative Risiko für die Entwicklung eines Mammakarzinoms beträgt < 6 (einfache LIN) bis 12 (LCIS). Ein multifokales/multizentrisches Auftreten von LIN kann in 50%, eine Bilateralität in 30 % beobachtet. Wird eine LIN in der MIBB entdeckt, muss die Läsion vollständig entfernt werden. Radiäre Narbe (radial sclerosing lesion; RSL) Eine klinisch, radiologisch und sonographisch hochverdächtige Läsion mit geringem Malignitätspotential. Mit immunhistochemischen Methoden lassen sich RSL von morphologisch verwandten Läsionen mit grosser Sicherheit abgrenzen. Differentialdiagnostisch muss ein gut differenziertes invasives duktales Karzinom oder ein gut differenziertes tubuläres Karzinom ausgeschlossen werden. Dieser Läsion kommt heute bezüglich des Malignitätspotentials untergeordnete Bedeutung zu (RR: < 2). Bei gesicherter RSL sind regelmässige senologische Kontrollunteruchungen angezeigt. Intraduktale/intrazystische Papillome (intraduktale papilläre Neoplasien; IPN) Intraduktale papilläre Epithelproliferationen mit grosser morphologischer Variabilität. Neben klar benignen papillären Epithelproliferationen mit myoepithelialer Zellschicht können in der gleichen Läsion Veränderungen mit Malignitätspotential oder gar papilläre Karzinomanteile gefunden werden. Die Heterogenität dieser Läsionen hat insbesondere bei der Anwendung der MIBB eine Bedeutung. Grössere intraduktale papilläre Neoplasien müssen vollständig entfernt werden. Bei reinen intraduktalen/intrazystischen Papillomen ist das Karzinomrisiko geringgradig erhöht (RR: 2 4). Bei atypischen intraduktalen/intrazystischen Papillomen mit Verlust der Expression von Zytokeratinen hohen Molekulargewichts ist das Karzinomrisiko erhöht und wird im Bereich der ADH angesiedelt (RR: 4).
6 Seminar 4: Mamma Diagnostik MIBB und Brustläsionen mit Malignitätspotential LÄSION CORE-BIOPSIE VAKUUMBIOPSIE (VB) FEA W&S*; VB, OB W&S Radiäre Narbe (RSL) VB W&S Papilläre Läsion VB, OB; bei kleinen W&S OB; bei kleinen W&S LIN (LCIS) OB OB, W&S* ADH OB OB DCIS OB OB W&S = wait and see ist erlaubt VB = Vakuumbiopsie OB = offene Biopsie W&S* = W&S nur falls radiologisch (MRI) ohne Befund Diese Empfehlungen gelten nur bei klinischer, radiologischer, sonographischer und pathologisch-anatomischer Korrelation! Ausblick Mit der Verbesserung und Ergänzung der bildgebenden Verfahren (Ultraschall, Mammographie, digitale Mammographie, Tomosynthese, MRI) und der raschen Verbreitung der minimal-invasiven Diagnostik (Core-, Nadel-, Stanz-, Tru cut-biopsie, Mammotome ; MIBB) werden wir in Zukunft vermehrt konfrontiert mit Brustläsionen aus dem Spektrum des unsicheren und fraglichen Malignitätspotentials. Sowohl LIN als auch DIN mit Epithelatypien (FEA, ADH) gelten als sogenannte Indikatorläsionen und können nicht selten im Randbereich invasiver Karzinome beobachtet werden. Bei LIN, welche oft (rund 50%) multifokal/multizentrisch auftreten, ist das Karzinomrisiko ipsilateral und kontralateral bedeutend erhöht (RR bis x11); es treten sowohl invasive Karzinome vom lobulären als auch vom duktalen Typ etwa gleichhäufig auf. Herde von FEA und ADH finden sich oft im Randbereich invasiver duktaler Karzinome und intraduktaler in situ Karzinome. Dieser Tatsache muss insbesondere bei der MIBB Rechnung getragen werden. Wird in einer MIBB ein Herd von gesicherter FEA oder ADH gefunden, muss die gesamte Läsion zum Ausschluss eines in der Nähe liegenden (intraduktalen) Karzinoms entfernt werden (Vakuumbiopsie, offene Biopsie). Andererseits ist ein Herd von ADH im Resektionsrand eines Tumorektomiepräparates bei invasivem duktalem Karzinom keine Indikation für eine Nachresektion. Dieser Befund wird aber den Radiotherapeuten interessieren und wahrscheinlich wird er diesen Herd von ADH in sein Therapiekonzept einbeziehen. Aus der Literatur und aus eigener Erfahrung wissen wir, dass die histopathologische Beurteilung von prämalignen Läsionen der Brust einer hohen Intraund Interobserver-Variabilität unterliegt. Während wir Pathologen eine FEA, ADH oder ein DCIS mit immunhistochemischen Zusatzuntersuchungen objekti-
7 Seminar 4: Mamma Diagnostik vieren können, fehlen entsprechende Methoden weitgehend bei den LIN. Oft beruht die Beurteilung einer LIN auf subjektiven Kriterien und die Beurteilung wird bei Biopsien durch die Grösse des eingesandten Materials erschwert; die affirmative Diagnose eines lobulären in situ Karzinoms mit den entsprechenden strukturellen Merkmalen gelingt in MIBB s oft nicht. Die Beschreibung der (atypischen) lobulären Epithelproliferationen unter dem Überbegriff LIN manifestiert weder die Unerfahrenheit des Pathologen noch dessen diagnostische Unsicherheit. Auch eine Zweitmeinung wird ihnen und ihren Patientinnen wenig weiterhelfen! Bislang werden durch die Diagnose einer LIN gleichartige klinische Prozedere ausgelöst. Dies unabhängig von der (oft subjektiv beurteilten) Läsion einer ALH oder eines LCIS. Neuere Forschungsresultate weisen darauf hin, dass sich mit molekulargenetischen Untersuchungen (Verlust genetischen Materials 16q und/oder 17p) risikoreichere Läsionen selektionieren lassen. Noch scheint es mir zu früh, die präliminären Forschungsresultate in die Entscheidungen für die praktische Senologie einzubeziehen. 3 Prognostische und prädiktive morphologische, immunmorphologische und molekularpathologische Faktoren beim Mammakarzinom. Die intrinsischen Subtypen des Mammakarzinoms. Prognostische Faktoren geben eine statistische Aussage über das Überleben der Patientin. Wichtigste prognostische Faktoren: TNM-Stadium Histologische Gradierung des Tumors Tumortyp Prädiktive Faktoren geben eine Aussage über einen möglichen Erfolg einer therapeutischen Intervention. Wichtigste prädiktive Faktoren: Steroidrezeptoren (ER=Oestrogen-, PR=Progesteronrezeptor) Gefässeinbrüche / Angiokarzinomatose (L1 / V1) HER2 Proliferationsfraktion (Ki-67, MIB1) p53 Aussage prädiktiver Faktoren: Steroidrezeptoren Die Steroidrezeptoren geben eine Aussage über ein mögliches Ansprechen des Tumors auf Tamoxifen oder einen Aromatasehemmer.
8 Seminar 4: Mamma Diagnostik Steroidrezeptor-Status Ansprechen auf Antiöstrogene ER+ / PR+ ER+ / PR- ER- / PR+ ER- / PR- ja sehr Wahrscheinlich whs. inexistente Konstellation fast nie Bei positiven ER gibt eine starke Expression der PR einen guten Hinweis auf das Ansprechen des Tumors auf eine Hormontherapie. Bei schwachen PR wirkt ein Aromatasehemmer wahrscheinlich besser als Tamoxifen. Prämenopausale Patientinnen: immer Tamoxifen!!! und ev. Blockade der ovariellen Hormonproduktion (z.b. Zoladex). Postmenopausale Patientinnen: wenn möglich Aromatasehemmer. HER2: Heute wichtigster zusätzlicher prädiktiver und prognostischer Faktor. Wissenswertes über HER-2: verwandt mit dem EGFR (Human Epidermal growth factor Receptor; HER) in < 50% der Mammakarzinome nachweisbar gentechnisch hergestellte humane Antikörper gegen HER2 (Herceptin ) wirken zytostatisch bzw. zytolytisch Prognostische Relevanz von HER-2 : in 4 von 7 klinischen Studien ist die Mortalität von HER2 exprimierenden Tumoren statistisch höher als die von HER2- negativen Tumoren (nach 7 Jahren: 45% vs 28%) Prädiktive Relevanz von HER2: Bei HER2 exprimierenden Tumoren und positiven Steroidrezeptoren kann eine Tamoxifentherapie zu einem ungünstigen Effekt führen zeigt eine konventionelle First-Generation-Chemotherapie gelegentlich keine relevante Wirkung (CMF heute + obsolet) zeigt eine Anthrazyklin-haltige Chemotherapie (CAF) einen dosisabhängigen Effekt HercepTest Wissenswertes über den Herceptin-Test (HercepTest ): Herceptin ist ein gentechnisch hergestellter, monoklonaler humaner Hybrid-Antikörper, welcher sich an den entsprechenden Rezeptor bindet und eine zytotoxische Immunreaktion auslösen kann Herceptin ist von der Swissmedic mit Einschränkungen zugelassen in vielen Fällen ist in HER2 exprimierenden Tumoren auch der
9 Seminar 4: Mamma Diagnostik HercepTest positiv (++ oder +++) nur bei Tumoren, welche im HercepTest mit ++ bis +++ reagieren, ist eine Therapie mit Herceptin erfolgsversprechend bei einem HercepTest -Resultat von ++ sollte eine Untersuchung zur Evaluation der Genamplifikation für HER2 am Tumorgewebe durchgeführt werden (FISH) Proliferationsfraktion (Ki-67 bzw. MIB1) Wissenswertes über die Proliferationsfraktion: die Antikörper Ki-67 bzw. MIB1 erkennen ein Antigen in proliferierenden Zellen, welche sich nicht in der G0-Phase befinden das Protein wird in allen Zellen exprimiert, welche sich in Mitose oder in einer die Mitose einleitenden Zellzyklusphase befinden (G1,S,G2) die Proliferationsfraktion gibt Hinweise auf die Wachstumsgeschwindigkeit eines Tumors eine hohe Proliferationsfraktion zeigt negative prognostische Relevanz in mehreren univariaten Analysen in multivariaten Analysen bisher nicht als unabhängiger prognostischer Faktor etabliert (G1-Tumoren oft mit geringer, G3-Tumoren meistens mit hoher proliferativer Aktivität) Gegenstand intensiver Diskussionen (Intra- und Interobserver- Variabilität aber extrem hoch!; z.t. > 50% Unterschied!!!) p53 Wissenswertes über p53: p53 ist ein Protein mit zentralen Regulationseigenschaften p53 führt zu einem Arrest in der G1-Phase des Zellzyklus p53 spielt eine Rolle beim programmierten Zelltod (Apoptose) das natürliche p53 (Wildtyp) hat eine sehr kurze Halbwertszeit; es wird in der Zelle synthetisiert, entwickelt seine Wirkung und wird sofort proteolysiert p53 lässt sich in normalen Zellen praktisch nicht erfassen durch Genmutation kann ein immunologisch sehr ähnliches, jedoch stabiles und leicht nachweisbares Protein entstehen das mutierte p53 kann die Regulationsfunktionen nicht wahrnehmen die Folge ist ein fehlender Arrest in der G1-Phase des Zellzyklus mit andauernder Proliferation der Zellen zusätzlich fehlen die Impulse für den programmierten Zelltod (Apoptose) p53 kann in ca. 50% aller soliden Tumoren und in etwa 5 bis 20% der Mammakarzinome nachgewiesen werden eine p53-überexpression kann auf eine Anthrazyklin-Resistenz hinweisen
10 Seminar 4: Mamma Diagnostik Prognostische Relevanz von p53 Mammakarzinome mit einer Überexpression von p53 haben eine schlechtere Prognose bezüglich des Überlebens als p53-negative Tumoren der Unterschied ist bei nodal-negativen Patientinnen deutlicher als bei nodal-positiven Frauen prädiktive Relevanz von p53 widersprüchliche Meinungen bezüglich eines Ansprechens der Tumoren auf eine adjuvante Tamoxifentherapie und auf Anthrazykline Intrinsische Subtypen der Mammakarzinome Die Bestimmung von prognostischen Faktoren am Mammakarzinom helfen bei der Voraussage von Überleben und Rezidivhäufigkeit; prädiktive Faktoren geben Aussagen über ein zu erwartendes Resultat einer therapeutischen Intervention. Die Kenntnis prognostischer und prädiktiver Faktoren beim Mammakarzinom ist oft entscheidend für das Therapiekonzept und sehr wichtig für die Beratung der Patientin. Zu den traditionellen Faktoren gehören das Tumorstadium nach TNM, die histologische Gradierung des Tumors, eine vorhandene Angioinvasion und nicht zuletzt das Alter der Patientin. Modernere Methoden erlauben die Bestimmung zusätzlicher therapierelevanter Faktoren wie Steroidrezeptoren, HER2-Status, Genamplifikation der Topoisomerase IIα, etc. Trotz Kenntnis einer riesigen Palette prognostischer und prädiktiver Faktoren beim Mammakarzinom werden wahrscheinlich rund 50 % der Patientinnen übertherapiert. Molekulargenetische Untersuchungen (z.b. Oncotype-DX ) können insbesondere bei postmenopausalen Frauen mit Tumoren und positiven Steroidrezeptoren weiterhelfen. Die neu Einteilung der Mammakarzinome anhand morphologischer und insbesondere immunmorphologischer Kriterien ist den kostspieligen molekulargenetischen Untersuchungen fast ebenbürtig und kann den behandelnden Ärzten wichtige Informationen liefern. Diese neue Klassifikation der Mammakarzinome kann Patientinnen eine Chemotherapie ersparen oder zeigt die imperative Notwendigkeit einer entsprechenden Nachbehandlung an. Während die Bestimmungen der Steroidrezeptoren heute kaum Probleme bieten (standardisiertes und automatisiertes Prozedere mit internen in situ Kontrollen und durch ein aufwändiges und kostspieliges externes internationales Kontrollvervfahren validierte Untersuchungen) und die HER2-Bestimmung durch die FISH-Untersuchung sowie wiederum durch externe Kontrollen validiert werden, haben wir mit der Bestimmung der Proliferationsfraktion (Ki-67, MIB1) erhebliche Schwierigkeiten. Wir sind mit internationalen Gremien an der Erarbeitung objektiver Kriterien für die Objektivierung der Bestimmung der Proliferationsfraktion.
11 Seminar 4: Mamma Diagnostik Intrinsische Subtypen des Mammakarzinoms Subtyp ER und/oder PR HER2 Ki-67 Luminal A Karzinom + <14% Luminal B Karzinom, HER2-negativ + 14% Luminal B Karzinom, HER2-positiv + + < oder 14% HER2-positives (nicht luminales) Karzinom (beide) + < oder 14% Triple negatives (duktales) Karzinom (beide) < oder 14% Triple negatives basal-like Karzinom Triple negativ + CK5/6 und/oder EGFR positiv
12 Seminar 4: Mamma Diagnostik B-Klassifikation von Biopsiematerial bei MIBB Die B-Klassifikation stellt eine histologische Klassifikation am Biopsiematerial bei MIBB dar und dient in erster Linie der Korrelation radiologischer Befunde mit den pathologisch-anatomischen Veränderungen. Die B-Klassifikation wurde in Grossbritanien im Rahmen des radiologischen Brustscreenings entwickelt. Die B-Klassifikation muss vom Pathologen mitgeteilt werden. B-Klassifikation B1a: B1b: nicht verwertbar (Artefakt) ausschliesslich Normalgewebe B2: benigne (z.b. Fibroadenom, sklerosierende Adenose, Entzündung, Mastopathie) B3: unsicheres biologisches Potential (z.b. ADH, LN, Phylloides-Tumor, papillärer Tumor, radiäre Narbe) B4: vermutlich maligne Läsion (Beurteilung technisch eingeschränkt) B5a: B5b: B5c: B5d: in situ Karzinome (DCIS, LCIS) invasive Mammakarzinome fraglich invasives Mammakarzinom maligner Tumor, wahrscheinlich nicht von der Mamma ausgehend (z.b. Metastasen, maligne Lymphome, maligne Hauttumore)
13 Seminar 4: Mamma Diagnostik Tumorstadium nach UICC bzw. AJCC 2010 Die Stadieneinteilung (TNM-Klassifikation) hat beim Mammakarzinom grösste prognostische Relevanz. T-Stadium nach UICC 2010 (keine Änderung seit den letzten Auflagen von UICC und AJCC 2002): pt0 ptx ptis pt1 pt2 pt3 pt4 pt0: ptx: ptis: pt1mic: pt1a: pt1b: pt1c: pt2: pt3: pt4a: pt4b: pt4c: pt4d: kein Karzinom Karzinom unbekannter Grösse in situ Karzinom mikroinvasives Karzinom (Invasionstiefe < 0,1 cm) Tumorgrösse > 0,1 cm bis 0,5 cm Tumorgrösse > 0,5 cm bis 1 cm Tumorgrösse > 1 cm bis 2 cm Tumorgrösse > 2 cm bis 5 cm Tumorgrösse > 5 cm Infiltration der Thoraxwand Oedem, Ulzeration, Satellitenherde der Haut pt4a und pt4b inflammatorisches Karzinom Besonderheiten: Thoraxwand: Rippen, Interkostalmuskulatur, Musculus serratus anterior NICHT JEDOCH: Musculus pectoralis (major und minor) M. Paget der Mamilla: ohne feststellbares Karzinom der Mamma: ptis mit feststellbarem Karzinom in der Mamma: pt gemäss dem Tumor im Drüsenparenchym Hautveränderungen (mit Ausnahme von pt4b und pt4d) führen zu keiner Modifikation des Tumorstadiums nach TNM Inflammatorisches Karzinom: klinisch-radiologisch-pathologische Entität charakterisiert durch braune, oft gerötete Haut und erysipeloidem Randsaum. Radiologisch kann eine Verdickung der Haut festgestellt werden. Pathologischanatomisch finden sich oft eine dermale Lymphangiokarzinomatose, erweiterte dermale Lymphgefässe und ein kutanes Oedem. Entzündliche Infiltrate sind selten sichtbar! Insgesamt handelt es sich um einen antiquierten und falschen Begriff! (meine Meinung!). Die klinische Bedeutung dieser Entität ist jedoch hinlänglich bekannt.
14 Seminar 4: Mamma Diagnostik N-Stadium nach UICC 2010 (nur praktisch relevante N-Stadien) pnx pn0 pn1mi pn1a pn2a pn3a pn3c regionäre Lymphknoten können nicht beurteilt werden keine regionären Lymphknotenmetastasen Mikrometastase (> 0,2 mm aber nicht > 2 mm) Metastase(n) in 1 bis 3 axillären Lymphknoten (> 2 mm) Metastasen in 4 bis 9 axillären Lymphknoten 10 oder mehr ipsilaterale axilläre Lymphknotenmetastasen oder ipsilaterale infraklavikuläre Lymphknotenmetastase(n) Metastasen in ipsilateralen supraklavikulären Lymphknoten Isolierte Tumorzellen (ITC): pn0: keine regionalen Lymphknotenmetastasen, keine Untersuchung für isolierte Tumorzellen pn0(i-): keine regionalen Lymphknotenmetastasen, mit immunhistochemischen Methoden keine isolierten Tumorzellen nachgewiesen pn0(i+): keine regionalen Lymphknotenmetastasen, aber mit immunhistochemischen Methoden isolierte Tumorzellen nachgewiesen Sentinel-Lymphknoten: pn0(sn): pn1(sn): pn0(sn)(i-): pn0(sn)(i+): keine Sentinel-Lymphknotenmetastase Sentinel-Lymphknotenmetastase keine Sentinel-Lymphknotenmetastase(n), mit immunhistochemischen Methoden keine isolierten Tumorzellen beobachtet keine Sentinel-Lymphknotenmetastase(n), aber mit immunhistochemischen Methoden isolierte Tumorzellen nachgewiesen M-Stadium 2010 pm0 pm0: nur autoptisch möglich pmx pmx: keine pathologisch-anatomische Aussage über Fern- bzw. Organmetastasen möglich pm1 pm1: pathologisch-anatomisch verifizierte Fern- bzw. Organmetastasen (inkl. kontralaterale supraklavikuläre Lymphknoten)
15 Seminar 4: Mamma Diagnostik Mammakarzinom TNM nach UICC 2010 (Synopsis; klinisch relevante Angaben) T-Stadium pt0 kein Karzinom ptx Karzinom unbekannter Grösse ptis in situ Karzinom pt1 pt1mic: mikroinvasives Karzinom (Invasionstiefe < 0,1 cm) pt1a: Tumorgrösse > 0,1 cm bis 0,5 cm pt1b: Tumorgrösse > 0,5 cm bis 1 cm pt1c: Tumorgrösse > 1 cm bis 2 cm pt2 Tumorgrösse > 2 cm bis 5 cm pt3 Tumorgrösse > 5 cm pt4 pt4a: Infiltration der Thoraxwand pt4b: Oedem, Ulzeration, Satellitenherde in der Haut pt4c: pt4a und pt4b pt4d: inflammatorisches Karzinom N-Stadium pn1a 1 bis 3 axilläre Lymphknoten mit Metastasen pn2a 4 bis 9 axilläre Lymphknoten mit Metastasen pn3a 10 oder mehr axilläre Lymphknoten mit Metastasen oder ipsilaterale infraklavikuläre Lymphknotenmetastase(n) pn3c ipsilaterale supraklavikuläre Lymphknotenmetastase(n) M-Stadium pm0 nur autoptisch möglich pmx keine pathologisch-anatomische Aussage über Fern- bzw. Organmetastasen möglich pm1 pathologisch-anatomisch verifizierte Fern- bzw. Organmetastasen, inklusive kontralaterale supraklavikuläre Lymphknotenmetastasen
16 Seminar 4: Mamma Diagnostik Mammakarzinom TNM UICC 2010 Ausdehnung des Primärtumors: Regionale Lymphknotenmetastasen: Fernmetastasen*: Autoptisch: Klinisch: Pathologisch-anatomisch: Histologische Gradierung: Sentinel-Lymphknoten: Isolierte Tumorzellen: Status nach neoadjuvanter Therapie: Residualtumor nach Behandlung: Lymphgefässinvasion: Veneninvasion: Rezidivtumor: Multiple Tumoren: Diagnosesicherheit: Infiltration von Perineuralscheiden T N M a c p G sn ITC y R L V r m C Pn *Kategorien M1: PUL (Lungen); OSS (Knochen); HEP (Leber); BRA (Hirn); LYM (Lymphknoten); MAR (Knochenmark); PLE (Pleura); PER (Peritoneum); ADR (Nebenniere); SKI (Haut); OTH (andere Organe)
17 Seminar 4: Mamma Diagnostik Aufarbeitung des eingesandten Materials durch den Pathologen Bei der Feinnadelpunktion (FNP) werden Einzelzellen und Zellgruppen aspiriert und anschliessend auf einem Objektträger ausgestrichen. Die Bedeutung der FNP als diagnostisches Werkzeug nimmt zugunsten der MIBB ab. Die FNP behält aber ihren Stellenwert bei den der MIBB schlecht zugänglichen Läsionen, bei Zysten und bei axillären Läsionen. Im Material einer Feinnadelpunktion beruht die Diagnose auf der Kernmorphologie und den zytoplasmatischen Differenzierungsmerkmalen. Strukturelle Merkmale stehen nicht zur Verfügung. Eine Zuteilung zu einem Tumortyp fällt schwer (mit Ausnahme des muzinösen Karzinoms). Eine Gradierung eines Karzinoms anhand des Feinnadelpunktates sollte nicht gemacht werden. Eine FNP ist ein eleganter, schmerzarmer, ambulanter Eingriff mit geringem Aufwand für die Patientin und den Arzt. Die Aussagekraft ist sehr gut. Bei positivem Befund (maligne neoplastische Zellen) kann der operative Eingriff sorgfältig besprochen und geplant werden. Bei negativem Befund, trotz klinisch suspekter Läsion, muss die FNP wiederholt werden oder es müssen andere diagnostische Massnahmen ergriffen werden (Core- oder Vacuum-Biopsie, offene Biopsie). Weiterführende, diagnostisch und therapeutisch wegweisende Untersuchungen am FNP-Material sind nicht unproblematisch (Bestimmung der Steroidrezeptoren etc.); die Resultate sind mit Reserve zu interpretieren. Der Vorteil der FNP liegt in der eleganten und schnellen Zellentnahme, in der Möglichkeit einer raschen Diagnosestellung (bei uns ca. 4 6 Stunden) und in den geringen Kosten. Bei der Core- oder Vacuum-Biopsie wird eine kleine Gewebeprobe transkutan entnommen. Die Aufarbeitung erfolgt standardisiert und erlaubt alle der Histologie und Immunhistologie zur Verfügung stehenden Zusatzuntersuchungen. In der Core- oder Vacuum-Biopsie stehen strukturelle Merkmale zur Verfügung, welche häufig eine Tumortypisierung (in situ Karzinom, invasives lobuläres oder invasives duktales Karzinom etc.) und eine Gradierung (G1 bis G3) erlauben. Die Core-Biopsie ist nicht schmerzlos und verbunden mit bedeutenden Kosten. Verwendung finden muss eine Biopsienadel von 16G (1.3 mm), 17G (1.2 mm) oder 18G (1.1 mm). Dem Pathologen steht ein Gewebestück zur Verfügung. Das Biopsiematerial wird in unserem Institut in Serienschnitten aufgearbeitet (20 tiefe Stufenschnitte). Neben Spezialfärbungen (Nachweis von Schleim etc.) können alle für die Therapie wichtigen morphologischen und immunmorphologischen Zusatzuntersuchungen durchgeführt werden (Steroidrezeptoren, Untersuchungen für eine Herceptin -Therapie [HercepTest, FISH für HER2]). Komplikationen (v.a. Hämatome) sind bekannt. Der Vorteil der Core-Biopsie liegt in der wenig traumatisierenden Gewebeentnahme, der Möglichkeit alle Zusatzfaktoren zu bestimmen und der Möglichkeit eine neoadjuvante Therapie einzuleiten. Die Kosten der Biopsie sind aber nicht
18 Seminar 4: Mamma Diagnostik zu vernachlässigen und die Verarbeitung einer Core-Biopsie dauert länger als diejenige einer FNP (bei uns ca. 12 bis 24 Stunden). Es gibt Hinweise, dass nach Core- oder Vacuum-Biopsien mehr isolierte Tumorzellen in den Sentinel- Lymphknoten beobachtet werden können. Deren Bedeutung bleibt bislang schwer interpretierbar. Die beiden diagnostischen Techniken haben ihre Vor- und Nachteile und sind gezielt, nach Evaluation aller Gegebenheiten, einzusetzen. Feinnadelpunktion / Zytologie Indikation: rein diagnostisch bei palpablen Läsionen (Mamma, Axilla), Mamillensekretion; diagnostisch und therapeutisch bei Zysten Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: 6 % bis 10 % Senologische Kontrolle: klinischer, radiologischer und sonografischer Befund korreliert mit dem zytologischem Befund Weitere Diagnostik : klinischer, radiologischer und sonografischer Befund korreliert nicht mit dem zytologischem Befund Zusatzuntersuchungen: bedingt möglich; positive Resultate verwertbar, negative Resultate nicht verwertbar Kosten Pathologie: ca. CHF 120. Kosten Infrastruktur: sehr gering Vorteile: schnell (Zytologie-Befund in 4 bis 24 Stunden); alle können dieses diagnostische Werkzeug nutzen; geringe Belastung von Patientin und Arzt; billig; erlaubt Planung eines operativen Eingriffs; sehr wenig Nebenwirkungen Nachteile: negative oder divergierende Resultate verunsichern; neoadjuvante Therapie sollte nicht nur auf dem Resultat der FNP beruhen Core- / Stanz- / Tru cut-biopsie Indikation: diagnostisch bei palpablen Brustläsionen, radiologischem Befund, sonografischem Befund, Mikroverkalkungen Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: < 1 % Senologische Kontrolle: klinischer, radiologischer und sonografischer Befund korreliert mit dem histologischen Befund, keine Hinweise auf Malignität Weitere Diagnostik : klinischer, radiologischer und sonografischer Befund korreliert nicht mit dem histologische Befund Zusatzuntersuchungen: alle möglich Kosten Pathologie: ca. CHF 200. ; Rezeptoren etc. zusätzlich ca. CHF 160. Kosten Infrastruktur: gering
19 Seminar 4: Mamma Diagnostik Vorteile: schnell (Histologie-Resultat in 12 bis 24 Stunden); geringe Infrastruktur nötig; alle können dieses diagnostische Werkzeug nutzen; mässige Belastung von Patientin und Arzt; günstig; erlaubt Planung eines operativen Eingriffs; wenig Nebenwirkungen; neoadjuvante Therapie kann sofort beginnen Nachteile: keine Therapie; vermehrt ITC im Sentinel-Lymphknoten; kein Schnellschnitt möglich; höhere Infrastrukturkosten als FNP Vacuum-Biopsie Indikation: diagnostisch bei palpablen Brustläsionen, radiologischem Befund, sonografischem Befund, Mikroverkalkungen; therapeutisch bei kleinen Läsionen (z.b. Fibroadenome) Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: < 1 % Senologische Kontrolle: klinischer, radiologischer und sonografischer Befund korreliert mit dem histologischen Befund, keine Hinweise auf Malignität Weitere Diagnostik : klinischer, radiologischer und sonografischer Befund korreliert nicht mit dem histologischen Befund Zusatzuntersuchungen: alle möglich Kosten Pathologie: ca. CHF 200. ; Rezeptoren etc. zusätzlich ca. CHF 160. Kosten Infrastruktur: hoch Vorteile: schnell (Histologie-Resultat in 12 bis 24 Stunden); operativer Eingriff nachher nicht notwendig oder erlaubt Planung eines operativen Eingriffs; neoadjuvante Therapie kann sofort beginnen; gelegentlich therapeutisch (z.b. kleines Fibroadenom) Nachteile: mässige bis deutliche Belastung von Patientin und Arzt; hohe Infrastrukturkosten; oft Bindung an Zentrum ; ev. vermehrt ITC (isolierte Tumorzellen) im Sentinel-Lymphknoten; Schnellschnitt möglich aber hoher Gewebeverlust; sollte nicht durchgeführt werden Offene-Biopsie Indikation: diagnostisch bei palpablen / nicht palpablen Brustläsionen, radiologischem Befund, sonografischem Befund, Mikroverkalkungen, sehr oft therapeutisch bei kleinen Läsionen, sollte heute nur durchgeführt werden, wenn die Läsion einer MIBB nicht zugänglich ist Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: < 1 % Senologische Kontrolle: klinischer, radiologischer und sonografischer Befund korreliert mit dem histologischen Befund, keine Hinweise auf Malignität Weitere Diagnostik : klinischer, radiologischer und sonografischer Befund
20 Seminar 4: Mamma Diagnostik korreliert nicht mit dem histologischen Befund Zusatzuntersuchungen: alle möglich Kosten Pathologie: ca. CHF 200. bis CHF 300. Rezeptoren etc. zusätzlich ca. CHF 160. Kosten Infrastruktur: hoch Vorteile: Schnellschnitt möglich; Ausdehnung der Biopsie zum vollständigen Exzisat; weiterer operativer Eingriff nachher nicht notwendig oder erlaubt Planung eines erweiterten operativen Eingriffs; adjuvante Therapie kann sofort beginnen; sehr oft therapeutisch Nachteile: Resultat in 24 bis 36 Stunden; hohe Belastung von Patientin und Arzt; hohe Infrastrukturkosten; Bindung an operative Infrastruktur; Markierung und Orientierung des Operationspäparates schwierig oder kaum möglich Exzisions-Biopsie Indikation: diagnostisch und therapeutisch bei palpablen / nicht palpablen Brustläsionen, radiologischem Befund, sonografischem Befund, Mikroverkalkungen, nach MIBB oder MIBB nicht möglich Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: < 1 % Senologische Kontrolle: klinischer, radiologischer und sonografischer Befund korreliert mit dem histologischen Befund Weitere Diagnostik : klinischer, radiologischer und sonografischer Befund korreliert nicht mit dem histologischen Befund Zusatzuntersuchungen: alle möglich Kosten Pathologie: ca. CHF 500. (ohne Resektionsränder); Rezeptoren etc. zusätzlich ca. CHF 160. Kosten Infrastruktur: hoch Vorteile: Schnellschnitt möglich; Ausdehnung der Biopsie zum vollständigen Exzisat; weiterer operativer Eingriff nachher oft nicht notwendig; adjuvante Therapie kann sofort beginnen; Markierung und Orientierung des Operationspäparates ist obligatorisch Nachteile: Histologie-Resultat in 24 bis 36 Stunden; hohe Belastung von Patientin und Arzt; hohe Infrastrukturkosten; Bindung an operative Infrastruktur Mastektomie Indikation: histologisch gesichertes Mammakarzinom, das sich nicht bruster haltend operieren lässt (Lokalisation, Multizentrizität etc.) oder Wunsch der Patientin Aussagekraft: falsch positive Resultate: < 1 % falsch negative Resultate: < 1 % Senologische Kontrolle: Narbenareal, kontralaterale Brust Weitere Diagnostik : praktisch nie
21 Seminar 4: Mamma Diagnostik Zusatzuntersuchungen: alle möglich Kosten Pathologie: ca. CHF 800. ; Rezeptoren etc. zusätzlich ca. CHF 160. Kosten Infrastruktur: hoch Vorteile: Schnellschnitt möglich; Ausdehnung der Operation bei Randbildung; weiterer operativer Eingriff nachher oft nicht notwendig; adjuvante Therapie kann sofort beginnen; Markierung und Orientierung des Mastektomiepräparates ist von grossem Vorteil Nachteile: Histologie-Resultat in 36 bis 48 Stunden; hohe Belastung von Patientin und Arzt; hohe Infrastrukturkosten; Bindung an operative Infrastruktur Bern, 11. März 2013 Prof. Dr. med. H.J.Altermatt
Vorläuferläsionen FEA, LN, ADH
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2009 1.0D Vorläuferläsionen FEA, LN, ADH Vorläuferläsionen LN, ADH Version 2005: Audretsch / Thomssen Version 2006-2008: Brunnert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2009 1.0D Vorläuferläsionen FEA, LN, ADH Vorläuferläsionen LN, ADH Version 2005: Audretsch / Thomssen Version 2006-2008: Brunnert
Lobuläre Neoplasie (LN) Definition n. WHO
 Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
Mammachirurgie (Modul 18/1)
 Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2017 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2017 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Inhalte der Dokumentationen gemäß Abschnitt B Nr. 4 Buchstabe l. Die Erstellung der Screening-Mammographieaufnahmen ist wie folgt zu dokumentieren:
 Anlage VI: Inhalte der Dokumentationen gemäß Abschnitt B Nr. 4 Buchstabe l 1. Screening-Mammographieaufnahmen 1.1 Erstellung der Screening-Mammographieaufnahmen Die Erstellung der Screening-Mammographieaufnahmen
Anlage VI: Inhalte der Dokumentationen gemäß Abschnitt B Nr. 4 Buchstabe l 1. Screening-Mammographieaufnahmen 1.1 Erstellung der Screening-Mammographieaufnahmen Die Erstellung der Screening-Mammographieaufnahmen
Die B3-Läsion. Veränderung mit unsicherem biologischen Potential. Prof. Dr. Michael Heine. Pathologisches Institut Bremerhaven
 Die B3-Läsion Veränderung mit unsicherem biologischen Potential Prof. Dr. Michael Heine Pathologisches Institut Bremerhaven Pathologisches Institut Bremerhaven im Mammographie-Screening seit 18.04. 2006
Die B3-Läsion Veränderung mit unsicherem biologischen Potential Prof. Dr. Michael Heine Pathologisches Institut Bremerhaven Pathologisches Institut Bremerhaven im Mammographie-Screening seit 18.04. 2006
Mammachirurgie (Modul 18/1)
 Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2016 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2016 BASISAUSWERTUNG 0 Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Läsionen mit unsicherem biologischen Potenzial (B3)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
11. Praktikum. Brustpathologie. Semmelweis Universität II. Institut für Pathologie
 11. Praktikum Brustpathologie Semmelweis Universität II. Institut für Pathologie Überblick 1. - Gutartige Läsionen - Puerperale Mastitis - Nicht-puerperale Mastitis (Duktektasie) - Fettnekrose - Fibrozystische
11. Praktikum Brustpathologie Semmelweis Universität II. Institut für Pathologie Überblick 1. - Gutartige Läsionen - Puerperale Mastitis - Nicht-puerperale Mastitis (Duktektasie) - Fettnekrose - Fibrozystische
Brustkrebs aktuell - OSP am Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms?
 Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
4. Ergebnisse. Neuerkrankungen nach Diagnosejahr
 4. Ergebnisse Im folgenden Abschnitt sind die Ergebnisse der retrospektiven Analyse der Jahre 1995 2 für das Auftreten und die histopathologische Diagnostik des Mammakarzinoms im Klinikum Bad Saarow aufgeführt.
4. Ergebnisse Im folgenden Abschnitt sind die Ergebnisse der retrospektiven Analyse der Jahre 1995 2 für das Auftreten und die histopathologische Diagnostik des Mammakarzinoms im Klinikum Bad Saarow aufgeführt.
Mammachirurgie (Modul 18/1)
 Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2011 BASISAUSWERTUNG Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Externe Qualitätssicherung in der stationären Versorgung Mammachirurgie (Modul 18/1) Jahresauswertung 2011 BASISAUSWERTUNG Geschäftsstelle Qualitätssicherung Hessen Hessen gesamt Frankfurter Straße 10-14
Präparataufarbeitung in der Pathologie Gian Kayser
 Präparataufarbeitung in der Pathologie Gian Kayser Bearbeitungsmethoden in der Pathologie Zytologie Beurteilung von Einzelzellen und kleinen Zellgruppen Histologie Beurteilung von zusammenhängenden Geweben
Präparataufarbeitung in der Pathologie Gian Kayser Bearbeitungsmethoden in der Pathologie Zytologie Beurteilung von Einzelzellen und kleinen Zellgruppen Histologie Beurteilung von zusammenhängenden Geweben
Welche Informationen finden Sie in Ihrem Befund?
 Welche Informationen finden Sie in Ihrem Befund? Impressum Herausgeberin UniversitätHamburg,MIN-Fakultät,Gesundheitswissenschaften Martin-Luther-King-Platz6 20146Hamburg Internet: www.spupeo.de www.chemie.uni-hamburg.de/igtw/gesundheit/gesundheit.htm
Welche Informationen finden Sie in Ihrem Befund? Impressum Herausgeberin UniversitätHamburg,MIN-Fakultät,Gesundheitswissenschaften Martin-Luther-King-Platz6 20146Hamburg Internet: www.spupeo.de www.chemie.uni-hamburg.de/igtw/gesundheit/gesundheit.htm
Langzeit-follow-up Datenbanken bei Mammakarzinom unter besonderer Berücksichtigung der Therapiewahl
 Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
Klassifikation Tumorstadium
 Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Mammographie Indikationen *) X X X
 Mammographie Indikationen *) Diese Liste der Rechtfertigenden Indikationen (RI) für die "kurative" Mammographie ist eine im "Zentralen Erfahrungsaustausch der Ärztlichen Stellen" (ZÄS) abgestimmte Orientierungshilfe
Mammographie Indikationen *) Diese Liste der Rechtfertigenden Indikationen (RI) für die "kurative" Mammographie ist eine im "Zentralen Erfahrungsaustausch der Ärztlichen Stellen" (ZÄS) abgestimmte Orientierungshilfe
Ich habe einen Knoten in der Brust Wie weiter?
 EUSOMA akkreditiert Ich habe einen Knoten in der Brust Wie weiter? Dr. med. Claudia S. Hutzli Schaltegger Oberärztin Klinik für Gynäkologie UniversitätsSpital Zürich Dr. med. Franziska Zogg-Harnischberg
EUSOMA akkreditiert Ich habe einen Knoten in der Brust Wie weiter? Dr. med. Claudia S. Hutzli Schaltegger Oberärztin Klinik für Gynäkologie UniversitätsSpital Zürich Dr. med. Franziska Zogg-Harnischberg
Läsionen mit unsicherem biologischen Potenzial (B3)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
Der histopathologische Bericht beim Mammakarzinom
 Der histopathologische Bericht beim Mammakarzinom (Dr. M. Lenhard) Nach der Operation wird das entnommene Gewebe vom Pathologen unter dem Mikroskop genauer untersucht. Dabei werden verschiedene Parameter
Der histopathologische Bericht beim Mammakarzinom (Dr. M. Lenhard) Nach der Operation wird das entnommene Gewebe vom Pathologen unter dem Mikroskop genauer untersucht. Dabei werden verschiedene Parameter
Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
4.13 Anzahl Primärfälle
 4.13 Anzahl Primärfälle 120 111 100 80 Primärfälle 60 40 20 15 0 Carcinoma in situ Invasives CA 25.09.2007 1 4.14a Anzahl der Eingriffe pro Jahr insgesamt Eingriffe insgesamt (gezählt werden alle OPS-Code):
4.13 Anzahl Primärfälle 120 111 100 80 Primärfälle 60 40 20 15 0 Carcinoma in situ Invasives CA 25.09.2007 1 4.14a Anzahl der Eingriffe pro Jahr insgesamt Eingriffe insgesamt (gezählt werden alle OPS-Code):
Dissertation. zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitäts-Klinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. R. Spielmann) Vakuumbiopsie der Brust: Erste Erfahrungen
Aus der Universitäts-Klinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. R. Spielmann) Vakuumbiopsie der Brust: Erste Erfahrungen
Brustdiagnostik: Vorgehen bei Mikrokalk in der Mammographie
 SENOLOGIE UPDATE 2011 Brustdiagnostik: Vorgehen bei Mikrokalk in der Mammographie Prof. Rahel Kubik, MPH Dr. Mafalda Trippel Institut für Radiologie & Institut für Pathologie, Interdisziplinäres Brustzentrum,
SENOLOGIE UPDATE 2011 Brustdiagnostik: Vorgehen bei Mikrokalk in der Mammographie Prof. Rahel Kubik, MPH Dr. Mafalda Trippel Institut für Radiologie & Institut für Pathologie, Interdisziplinäres Brustzentrum,
Diagnostik und Therapie primärer und metastasierter Mammakarzinome. Läsionen mit unsicherem biologischen Potenzial (B3)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) (ADH, LIN, FEA, Papillom, Radiäre Narbe) Läsionen mit unklarem biologischen Potenzial
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
MAMMAKARZINOM. Dr. med. Antje Nixdorf Oberärztin, Leiterin Brustzentrum Städtisches Klinikum Worms
 MAMMAKARZINOM Dr. med. Antje Nixdorf Oberärztin, Leiterin Brustzentrum Städtisches Klinikum Worms Fall 1 : B.D. 81 Jahre Mammakarzinom links außen 3 Uhr pt1b pnsn0 (0/1) M0/G2, L1, V0, R0 ER/PR positiv
MAMMAKARZINOM Dr. med. Antje Nixdorf Oberärztin, Leiterin Brustzentrum Städtisches Klinikum Worms Fall 1 : B.D. 81 Jahre Mammakarzinom links außen 3 Uhr pt1b pnsn0 (0/1) M0/G2, L1, V0, R0 ER/PR positiv
... Datensatz Mammachirurgie 18/1 (Spezifikation 2019 V03) MUSTER - Nicht zur Dokumentation verwenden BASIS. Aufnahmediagnose(n) ICD-10-GM
 18/1 (Spezifikation 2019 V03) BASIS Genau ein Bogen muss ausgefüllt werden 1-10 Basisdokumentation 1 Institutionskennzeichen 2 3 4 5 http://www.arge-ik.de entlassender Standort zweistellig, ggf. mit führender
18/1 (Spezifikation 2019 V03) BASIS Genau ein Bogen muss ausgefüllt werden 1-10 Basisdokumentation 1 Institutionskennzeichen 2 3 4 5 http://www.arge-ik.de entlassender Standort zweistellig, ggf. mit führender
Brustkrebs Erstdokumentation
 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname der Versicherten 4 5 6 7 8 9 Geb. am TT.MM.JJ(JJ) TT.MM.JJ(JJ)
1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname der Versicherten 4 5 6 7 8 9 Geb. am TT.MM.JJ(JJ) TT.MM.JJ(JJ)
Datensatzbeschreibung Mamma-Ca.
 /7 Persönliche Identifizierung (SVNR) Buchstabe, welcher die Läsion des Patienten anzeigt (A,B,C...) Person_ID Lesion_ID TET TET Familienname der Patientin A TET Vorname der Patientin A TET Geburtsdatum
/7 Persönliche Identifizierung (SVNR) Buchstabe, welcher die Läsion des Patienten anzeigt (A,B,C...) Person_ID Lesion_ID TET TET Familienname der Patientin A TET Vorname der Patientin A TET Geburtsdatum
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Mammakarzinom II. Diagnostik und Therapie
 Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Dr. med. D. Helbling
 Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2014: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2014: Audretsch / Brunnert / Costa
Mammakarzinom. Manual Diagnostik und Therapie. Bearbeitet von Anne Constanze Regierer, Kurt Possinger
 Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
arithm. Alter Jahre medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2007-2011
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2007-2011
Anlage Qualitätssicherung zum Vertrag DMP Brustkrebs zwischen der KVBB und den Verbänden der Krankenkassen im Land Brandenburg
 Anlage Qualitätssicherung zum Vertrag DMP Brustkrebs zwischen der KVBB und den Verbänden der Krankenkassen im Land Brandenburg Auf der Grundlage des Datensatzes gem. Anlage 4 RSAV verantwortlich: Gemeinsame
Anlage Qualitätssicherung zum Vertrag DMP Brustkrebs zwischen der KVBB und den Verbänden der Krankenkassen im Land Brandenburg Auf der Grundlage des Datensatzes gem. Anlage 4 RSAV verantwortlich: Gemeinsame
Erzgebirgskreis, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Jahresauswertung 2007 Mammachirurgie 18/1. Sachsen Gesamt
 18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 57 Anzahl Datensätze : 5.469 Datensatzversion: 18/1 2007 10.0 Datenbankstand: 01. März 2008 2007 - D6468-L49920-P23303 Eine Auswertung der quant GmbH,
18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 57 Anzahl Datensätze : 5.469 Datensatzversion: 18/1 2007 10.0 Datenbankstand: 01. März 2008 2007 - D6468-L49920-P23303 Eine Auswertung der quant GmbH,
Mammadiagnostik. Anna Maaßen Katharina May Arpad Bischof
 Mammadiagnostik Anna Maaßen Katharina May Arpad Bischof Brusterkrankungen Gutartige Veränderungen: Zyste, Fibroadenom, Harmatome, Lipome, Mastopathie Maligne Veränderungen: In situ Karzinome: DCIS Invasive
Mammadiagnostik Anna Maaßen Katharina May Arpad Bischof Brusterkrankungen Gutartige Veränderungen: Zyste, Fibroadenom, Harmatome, Lipome, Mastopathie Maligne Veränderungen: In situ Karzinome: DCIS Invasive
arithm. Alter Jahre medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2008-2012
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2008-2012
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Musterauswertung 2001 Modul 15/1: Gynäkologie / Brustoperationen. Basisauswertung. Musterkrankenhaus, Musterstadt und Musterland Gesamt
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 15/1: und Musterland Freigegebene Version vom 07. Mai 2002 Teiln. en in Musterland: nn Auswertungsversion: 7. Mai 2002 Datensatzversionen
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 15/1: und Musterland Freigegebene Version vom 07. Mai 2002 Teiln. en in Musterland: nn Auswertungsversion: 7. Mai 2002 Datensatzversionen
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2013: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2013: Audretsch / Brunnert / Costa
St. Gallen 2009 Primary Therapy of Early Breast Cancer 11th International Conference
 St. Gallen 2009 Primary Therapy of Early Breast Cancer 11th International Conference vorgestellt für die Projektgruppe Mammakarzinom St. Paepke, TUM Klinische Studien sind sinnvoll zur Definition, ob eine
St. Gallen 2009 Primary Therapy of Early Breast Cancer 11th International Conference vorgestellt für die Projektgruppe Mammakarzinom St. Paepke, TUM Klinische Studien sind sinnvoll zur Definition, ob eine
Das Mamma Carcinom. Beate Stocker
 Das Mamma Carcinom Beate Stocker Brusterhaltung? Tumorgröße Tumorsitz Singulärer Knoten / Multizentrizität Wunsch der Patientin Sonderform: inflammatorisches Mamma Ca Morbus Paget Diagnostik Mammographie
Das Mamma Carcinom Beate Stocker Brusterhaltung? Tumorgröße Tumorsitz Singulärer Knoten / Multizentrizität Wunsch der Patientin Sonderform: inflammatorisches Mamma Ca Morbus Paget Diagnostik Mammographie
Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Läsionen mit unsicherem biologischen Potenzial (B3) - ADH, LIN, FEA -
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) - ADH, LIN, FEA - Läsionen mit unklarem biologischen Potenzial (B3) Version 2005:
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3) - ADH, LIN, FEA - Läsionen mit unklarem biologischen Potenzial (B3) Version 2005:
H.P. Sinn Sektion Gynäkopathologie Pathologisches Institut der Universität Heidelberg
 Die hot topics der Tumorentstehung wo geht der Weg hin? H.P. Sinn Sektion Gynäkopathologie Pathologisches Institut der Universität Heidelberg Agenda Pathogenese der Vorläufer? Molekulare Klassifikation
Die hot topics der Tumorentstehung wo geht der Weg hin? H.P. Sinn Sektion Gynäkopathologie Pathologisches Institut der Universität Heidelberg Agenda Pathogenese der Vorläufer? Molekulare Klassifikation
Was steht in meinem Befund?
 Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Jahresauswertung 2009 Mammachirurgie 18/1. Sachsen Gesamt
 18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 51 Anzahl Datensätze : 6.800 Datensatzversion: 18/1 2009 12.0 Datenbankstand: 28. Februar 2010 2009 - D9463-L65674-P30462 Eine Auswertung der BQS ggmbh
18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 51 Anzahl Datensätze : 6.800 Datensatzversion: 18/1 2009 12.0 Datenbankstand: 28. Februar 2010 2009 - D9463-L65674-P30462 Eine Auswertung der BQS ggmbh
Einfluss von diagnostischer Vakuumbiopsie versus primärer Operation auf das weitere Procedere bei Patientinnen mit Verdacht auf Brustkrebs
 Aus der Universitätsklinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. R.-P. Spielmann Einfluss von diagnostischer Vakuumbiopsie
Aus der Universitätsklinik und Poliklinik für Diagnostische Radiologie an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. R.-P. Spielmann Einfluss von diagnostischer Vakuumbiopsie
8. Anhang. Bezeichnung Erläuterung der Abkürzungen pt Primärtumor. Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. pt0
 Kapitel 8 Anhang 126 8. Anhang Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. ptis Carcinoma in situ Tumor ohne direkte Ausdehnung auf Brustwand oder Haut, Tumor 2 cm a Tumor mit Durchmesser von 0,5
Kapitel 8 Anhang 126 8. Anhang Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. ptis Carcinoma in situ Tumor ohne direkte Ausdehnung auf Brustwand oder Haut, Tumor 2 cm a Tumor mit Durchmesser von 0,5
Universität zu Lübeck Institut für Krebsepidemiologie e.v.
 Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
qs-nrw Jahresauswertung 2011 Mammachirurgie 18/1 Universitätsklinikum Aachen Aachen und Nordrhein-Westfalen Gesamt
 qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 18/1 Universitätsklinikum Aachen
qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 18/1 Universitätsklinikum Aachen
Mamma - Karzinom Weniger ist mehr?!
 Gynäkologische Onkologie Mamma - Karzinom Weniger ist mehr?! PD Dr. Brustzentrum Klinik für Gynäkologie und Geburtshilfe Klinikum Frankfurt (Oder) Trend der letzten 40 Jahre Zahl der Brustkrebs- Erkrankungsfälle
Gynäkologische Onkologie Mamma - Karzinom Weniger ist mehr?! PD Dr. Brustzentrum Klinik für Gynäkologie und Geburtshilfe Klinikum Frankfurt (Oder) Trend der letzten 40 Jahre Zahl der Brustkrebs- Erkrankungsfälle
Dokumentation einschließlich der für die Durchführung der Programme erforderlichen personenbezogenen Daten ( 137f Abs. 2 Satz 2 Nr.
 Anlage 7 zum Vertrag ab 01.07.2013 zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V zur Verbesserung der Versorgungssituation von Brustkrebs-Patientinnen - entspricht wörtlich
Anlage 7 zum Vertrag ab 01.07.2013 zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V zur Verbesserung der Versorgungssituation von Brustkrebs-Patientinnen - entspricht wörtlich
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2013-2017
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2013-2017
Familienanamnese, Tumorlokalisation, Tumorabrenzung, Tumorgröße, TNM-Stadien
 Prognosefaktoren beim Die Prognose dieser Studie untersucht die Dauer des rezidivfreien Intervalls und die Gesamtüberlebenszeit. Folgende Prognosefaktoren wurden berücksichtigt: 1.klinische Daten 2. histopathologischer
Prognosefaktoren beim Die Prognose dieser Studie untersucht die Dauer des rezidivfreien Intervalls und die Gesamtüberlebenszeit. Folgende Prognosefaktoren wurden berücksichtigt: 1.klinische Daten 2. histopathologischer
DIAGNOSTISCHE AUSSAGEKRAFT DES PRÄOPERATIVEN AXILLASTAGINGS BEIM MAMMAKARZINOM
 Universitätsklinikum des Saarlandes Klinik für Frauenheilkunde, Geburtshilfe und Reproduktionsmedizin Direktor: Professor E. F. Solomayer DIAGNOSTISCHE AUSSAGEKRAFT DES PRÄOPERATIVEN AXILLASTAGINGS BEIM
Universitätsklinikum des Saarlandes Klinik für Frauenheilkunde, Geburtshilfe und Reproduktionsmedizin Direktor: Professor E. F. Solomayer DIAGNOSTISCHE AUSSAGEKRAFT DES PRÄOPERATIVEN AXILLASTAGINGS BEIM
Brustkrebs - Dokumentation
 Brustkrebs - Dokumentation Anlage 4 (zu 28b bis 28g) N r. 1 DMP-Fallnummer Von der Ärztin/vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse 3 Name, Vorname der Versicherten
Brustkrebs - Dokumentation Anlage 4 (zu 28b bis 28g) N r. 1 DMP-Fallnummer Von der Ärztin/vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse 3 Name, Vorname der Versicherten
Läsionen mit unsicherem biologischen Potenzial (B3, inkl. Precursor Lesions )
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3, inkl. Precursor Lesions ) Läsionen mit unklarem biologischen Potenzial (B3) Version
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Läsionen mit unsicherem biologischen Potenzial (B3, inkl. Precursor Lesions ) Läsionen mit unklarem biologischen Potenzial (B3) Version
Wer braucht eine neoadjuvante Therapie?
 Wer braucht eine neoadjuvante Therapie? Neoadjuvante Therapie The Lancet Oncology (2018) Neoadjuvant = adjuvant - Fernmetastasen - Brustkrebs-spezifisches- und Gesamtüberleben Indikation zur Chemotherapie
Wer braucht eine neoadjuvante Therapie? Neoadjuvante Therapie The Lancet Oncology (2018) Neoadjuvant = adjuvant - Fernmetastasen - Brustkrebs-spezifisches- und Gesamtüberleben Indikation zur Chemotherapie
Anlage 1 DMP Brustkrebs. Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte
 DMP Brustkrebs Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte Allgemeine Anforderungen Teilnahmeberechtigt für den koordinierenden Versorgungssektor sind die als Vertragsärzte
DMP Brustkrebs Qualitätsanforderungen an den betreuenden DMP- Arzt und beauftragte Ärzte Allgemeine Anforderungen Teilnahmeberechtigt für den koordinierenden Versorgungssektor sind die als Vertragsärzte
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
SCHILDDRÜSENKNOTEN. Christoph Stettler. Universitäts-Poliklinik für Endokrinologie, Diabetologie und Klinische Ernährung, Inselspital Bern
 SCHILDDRÜSENKNOTEN Christoph Stettler Universitäts-Poliklinik für Endokrinologie, Diabetologie und Klinische Ernährung, Inselspital Bern ... sind (fast) einfacher als Krawattenknoten 2 Zuweisungen: Herr
SCHILDDRÜSENKNOTEN Christoph Stettler Universitäts-Poliklinik für Endokrinologie, Diabetologie und Klinische Ernährung, Inselspital Bern ... sind (fast) einfacher als Krawattenknoten 2 Zuweisungen: Herr
Läsionen mit unsicherem biologischen Potenzial (B3) -FEA, LIN, ADH-
 Diagnosis and Treatment of Patients with Primary and Metastatic Breast Cancer Läsionen mit unsicherem biologischen Potenzial (B3) -FEA, LIN, ADH- Läsionen mit unklarem biologischen Potenzial (B3) Version
Diagnosis and Treatment of Patients with Primary and Metastatic Breast Cancer Läsionen mit unsicherem biologischen Potenzial (B3) -FEA, LIN, ADH- Läsionen mit unklarem biologischen Potenzial (B3) Version
Institut für Onkologie/Hämatologie. Onkologie KSB Baden. Kantonsspital Baden
 Institut für Onkologie/Hämatologie Onkologie KSB Baden www.ksb.ch Kantonsspital Baden Liebe Patientin, lieber Patient Willkommen am Standort Baden Fortschritte in der Medizin machen es möglich, dass hochspezialisierte
Institut für Onkologie/Hämatologie Onkologie KSB Baden www.ksb.ch Kantonsspital Baden Liebe Patientin, lieber Patient Willkommen am Standort Baden Fortschritte in der Medizin machen es möglich, dass hochspezialisierte
Abklärung einer Brusterkrankung (1)
 Abklärung einer Brusterkrankung (1) Multidisziplinäre Aufgabe erfordert die Zusammenarbeit von Hausarzt Gynäkologe Radiologe Brustchirurg Pathologe Abklärung einer Brusterkrankung (2) Klinische Untersuchung
Abklärung einer Brusterkrankung (1) Multidisziplinäre Aufgabe erfordert die Zusammenarbeit von Hausarzt Gynäkologe Radiologe Brustchirurg Pathologe Abklärung einer Brusterkrankung (2) Klinische Untersuchung
Jahresauswertung 2008 Mammachirurgie 18/1. Sachsen Gesamt
 18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 55 Anzahl Datensätze : 6.275 Datensatzversion: 18/1 2008 11.0 Datenbankstand: 28. Februar 2009 2008 - D7780-L60280-P27819 Eine Auswertung der BQS ggmbh
18/1 Sachsen Teilnehmende Krankenhäuser (Sachsen): 55 Anzahl Datensätze : 6.275 Datensatzversion: 18/1 2008 11.0 Datenbankstand: 28. Februar 2009 2008 - D7780-L60280-P27819 Eine Auswertung der BQS ggmbh
Bildgebende Mammadiagnostik
 Bildgebende Mammadiagnostik Untersuchungstechnik, Befundmuster, Differenzialdiagnose und Intervention von Sylvia H. Heywang-Köbrunner, Ingrid Schreer erweitert, überarbeitet Thieme 2003 Verlag C.H. Beck
Bildgebende Mammadiagnostik Untersuchungstechnik, Befundmuster, Differenzialdiagnose und Intervention von Sylvia H. Heywang-Köbrunner, Ingrid Schreer erweitert, überarbeitet Thieme 2003 Verlag C.H. Beck
Benchmarking Brustzentren WBC
 Benchmarking Brustzentren WBC sauswertung 2010 Ergebnisbericht Städtische Kliniken Frankfurt-Höchst Klinik ID: 137 Anonymcode: 2969 Erstellungsdatum: 09.05.2011 Auswertezeitraum: 01.01.2010-31.12.2010
Benchmarking Brustzentren WBC sauswertung 2010 Ergebnisbericht Städtische Kliniken Frankfurt-Höchst Klinik ID: 137 Anonymcode: 2969 Erstellungsdatum: 09.05.2011 Auswertezeitraum: 01.01.2010-31.12.2010
Tumor-Pathologie allgemeine
 Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Brustkrebs. Patientenratgeber zu den AGO-Empfehlungen 2015 III
 II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
II III Brustkrebs Patientenratgeber zu den AGO-Empfehlungen 2015 herausgegeben von Anton Scharl im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.v. (AGO) für Patientinnen,
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer in der DGGG e.v. sowie Version 2009.1.0 2010.1.0D Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer in der DGGG e.v. sowie Version 2009.1.0 2010.1.0D Neoadjuvante
qs-nrw Jahresauswertung 2012 Mammachirurgie 18/1 Universitätsklinikum Aachen Aachen und Nordrhein-Westfalen Gesamt
 qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 18/1 Universitätsklinikum Aachen
qs-nrw Geschäftsstelle Qualitätssicherung NRW Krankenhausgesellschaft Nordrhein-Westfalen Verbände der Kostenträger Nordrhein-Westfalen Ärztekammern in Nordrhein-Westfalen 18/1 Universitätsklinikum Aachen
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Jahresauswertung 2010 Mammachirurgie 18/1. Universitätsklinikum Jena und Thüringen Gesamt
 18/1 und Thüringen Gesamt Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze Gesamt: 2.699 Datensatzversion: 18/1 2010 13.0 Datenbankstand: 28. Februar 2011 2010 - D10568-L71150-P33384 Eine Auswertung
18/1 und Thüringen Gesamt Teilnehmende Abteilungen (Thüringen): 27 Anzahl Datensätze Gesamt: 2.699 Datensatzversion: 18/1 2010 13.0 Datenbankstand: 28. Februar 2011 2010 - D10568-L71150-P33384 Eine Auswertung
Reihe, PARETO. Mamma. Bearbeitet von Uwe Fischer, Friedemann Baum. 1. Auflage Buch. 256 S. ISBN Format (B x L): 12,5 x 19 cm
 Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer AGO e. V. Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer AGO e. V. Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
8. PLZ String 5 Postleitzahl 9. Diagnosedatum Datumsformat yyyymmdd Diagnosedatum Frühestes Datum mit mindestens klinischer Sicherung
 grundsätzlich jedes im definierten Zeitraum (2000-2008) neu diagnostizierte Mammakarzinom melden; Mammatumoren bds. extra melden 1. Importquelle String 30 Datenherkunft, Register Benutzung von Kürzeln
grundsätzlich jedes im definierten Zeitraum (2000-2008) neu diagnostizierte Mammakarzinom melden; Mammatumoren bds. extra melden 1. Importquelle String 30 Datenherkunft, Register Benutzung von Kürzeln
Hauptvorlesung Gynäkologie und Geburtshilfe. VII. Diagnostik und Therapie der Tumoren des Ovars
 Hauptvorlesung Gynäkologie und Geburtshilfe VII. Diagnostik und Therapie der Tumoren des Ovars Behandlung von Ovarialtumoren Diagnostik präoperativ Vaginalsonographie Karzinomrisiko-Abschätzung Klinisches
Hauptvorlesung Gynäkologie und Geburtshilfe VII. Diagnostik und Therapie der Tumoren des Ovars Behandlung von Ovarialtumoren Diagnostik präoperativ Vaginalsonographie Karzinomrisiko-Abschätzung Klinisches
Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter
 Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter Von Priv.- Doz.Dr. med. K.-M. Koeppen Facharzt für Innere Medizin, Hämatologie, Klinische Geriatrie, geriatrische Frührehabilitaion
Spezielle Probleme bei Diagnostik und Therapie onkologischer Erkrankungen im Alter Von Priv.- Doz.Dr. med. K.-M. Koeppen Facharzt für Innere Medizin, Hämatologie, Klinische Geriatrie, geriatrische Frührehabilitaion
1 Einleitung Das Mammakarzinom Epidemiologie Ätiologie Risikofaktoren Protektive Faktoren 3
 Inhaltsverzeichnis 1 Einleitung 1 1.1 Das Mammakarzinom 1 1.1.1 Epidemiologie 1 1.1.2 Ätiologie 2 1.1.2.1 Risikofaktoren 2 1.1.2.2 Protektive Faktoren 3 1.1.3 Prognosefaktoren 4 1.2 Rezeptorstatus 5 1.2.1
Inhaltsverzeichnis 1 Einleitung 1 1.1 Das Mammakarzinom 1 1.1.1 Epidemiologie 1 1.1.2 Ätiologie 2 1.1.2.1 Risikofaktoren 2 1.1.2.2 Protektive Faktoren 3 1.1.3 Prognosefaktoren 4 1.2 Rezeptorstatus 5 1.2.1
Brustkrebserkrankung. Definition verschiedener Situationen
 Brustkrebserkrankung 3 Brustkrebserkrankung Definition verschiedener Situationen Frühe Brustkrebserkrankung Die Diagnose Brustkrebs wird erstmals gestellt. Im Allgemeinen ist die Erkrankung auf die Brust
Brustkrebserkrankung 3 Brustkrebserkrankung Definition verschiedener Situationen Frühe Brustkrebserkrankung Die Diagnose Brustkrebs wird erstmals gestellt. Im Allgemeinen ist die Erkrankung auf die Brust
Anlage 7. 2 Kostenträger Name der Krankenkasse. 3 Name des Versicherten Familienname, Vorname
 Anlage 7 zum Vertrag nach 73 a SGB V vom 09.04.2013 zwischen der KVS und den Kassen ( AOK, Knappschaft, IKK, SVLFG und den Ersatzkassen ) im Saarland zur Durchführung des DMP Brustkrebs entspricht wörtlich
Anlage 7 zum Vertrag nach 73 a SGB V vom 09.04.2013 zwischen der KVS und den Kassen ( AOK, Knappschaft, IKK, SVLFG und den Ersatzkassen ) im Saarland zur Durchführung des DMP Brustkrebs entspricht wörtlich
MAMMAKARZINOM Einschätzung - Diagnose -Therapie. Hubert Hauser, Klin. Abt. für Allgemeinchirurgie, MUG
 MAMMAKARZINOM Einschätzung - Diagnose -Therapie -- Hubert Hauser, Klin. Abt. für Allgemeinchirurgie, MUG ALLGEMEINES INVASIV DUCTALE CARCINOM I D C INVASIV LOBULÄRE CARCINOM I L C EINSCHÄTZUNG < 1890
MAMMAKARZINOM Einschätzung - Diagnose -Therapie -- Hubert Hauser, Klin. Abt. für Allgemeinchirurgie, MUG ALLGEMEINES INVASIV DUCTALE CARCINOM I D C INVASIV LOBULÄRE CARCINOM I L C EINSCHÄTZUNG < 1890
Erzgebirgskreis, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Merke. Differenzialdiagnose. Maligne Tumoren anderer Entität, benigne Herdbefunde.
 Befunde in der Bildgebung.4 Invasive Tumoren.4.1 Invasiv-duktale Karzinome Das IDC stellt einen im terminalen Milchgang entstandenen, durch die Basalmembran gewachsenen malignen Mammatumor dar, der keine
Befunde in der Bildgebung.4 Invasive Tumoren.4.1 Invasiv-duktale Karzinome Das IDC stellt einen im terminalen Milchgang entstandenen, durch die Basalmembran gewachsenen malignen Mammatumor dar, der keine
GI-ONCOLOGY INTERDISZIPLINÄRES UPDATE. Die neue TNM-Klassifikation von Tumoren. des oberen Gastrointestinaltrakts
 GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
Jahresauswertung 2016 Mammachirurgie 18/1. Thüringen Gesamt
 18/1 Thüringen Teilnehmende Krankenhäuser/Abteilungen (Thüringen): 29 Anzahl Datensätze : 2.458 Datensatzversion: 18/1 2016 Datenbankstand: 28. Februar 2017 2016 - D17013-L105706-P50970 Eine Auswertung
18/1 Thüringen Teilnehmende Krankenhäuser/Abteilungen (Thüringen): 29 Anzahl Datensätze : 2.458 Datensatzversion: 18/1 2016 Datenbankstand: 28. Februar 2017 2016 - D17013-L105706-P50970 Eine Auswertung
Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen
 Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen Die Dokumentation im Rahmen der Strukturierten Behandlungsprogramme
Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen Die Dokumentation im Rahmen der Strukturierten Behandlungsprogramme
