Extrarenale Entstehungsmechanismen
|
|
|
- Anton Schulze
- vor 7 Jahren
- Abrufe
Transkript
1 CURRICULUM Schweiz Med Forum Nr Februar Extrarenale Entstehungsmechanismen von Ödemen Sophie de Seigneux, Eric Feraille, Pierre-Yves Martin Korrespondenz: Professeur Pierre-Yves Martin Médecin-chef Division de Néphrologie/ Département de Médecine Hôpital universitaire CH-1205 Genf pierre-yves.martin@hcuge.ch Einleitung Mit Ödemen ist jeder Arzt in seiner täglichen Praxis konfrontiert. Wohl ist die Diagnose oft einfach, aber die Ursache der Ödeme zu finden, kann schwierig sein. Es ist wichtig, die pathophysiologischen Mechanismen, die zur Bildung von Ödemen führen, zu kennen, um deren Ursachen, aber auch die richtige Therapie zu finden. Die Niere ist zwar das Zielorgan für unsere wirksamsten Medikamente (die Diuretika), trotzdem ist sie selten die Ursache der Ödeme. Dies zeigt, wie wichtig extrarenale Mechanismen für die Regulation der Wasser-Natrium- Retention sind. In diesem Beitrag sollen die Mechanismen, die zu Wasser- und Natriumretention führen können, dargestellt werden, wobei wir uns hier auf die pathophysiologischen Aspekte beschränken und uns nicht mit diagnostischen Verfahren oder Therapien beschäftigen. Definition von Ödemen Ödeme sind Flüssigkeitsansammlungen im extrazellulären Raum, welcher aus zwei Kompartimenten besteht: dem Plasmavolumen und dem interstitiellen Volumen [1]. Der extrazelluläre Raum besteht aus einer Lösung, deren osmotischer Druck hauptsächlich (zu 95%) von der Natriumkonzentration abhängt. Unter normalen Bedingungen verändert sich der osmotische Druck trotz täglich wechselnder Wasserund Salzzufuhr kaum. Das Plasmavolumen absorbiert das mit der Nahrung zugeführte Wasser und Salz praktisch vollständig. Die Nieren scheiden Wasser und Salz entsprechend den zugeführten Mengen wieder aus, wobei versteckte Verluste durch Verdauungstrakt, Atmung und Haut wegfallen. Solche versteckten Verluste entstehen durch aktive biologische Prozesse wie Passage durch den Verdauungstrakt, Atmung und Schwitzen. Das interstitielle Volumen wird durch passive Prozesse Austausch von Wasser und gelösten Substanzen zwischen Plasma und Interstitium durch die Kapillarwände sowie durch Drainage durch das Lymphsystem reguliert. Der Austausch von gelösten Substanzen durch die Kapillarwände erfolgt nach den Konzentrationsgradienten und gemäss den Regeln der konvektiven Filtration von Flüssigkeiten, folgt also den onkotischen und hydrostatischen Druckgradienten. Dies kann nach dem Gesetz von Starling in folgendem Modell dargestellt werden: Transkapillärer Fluss = Kf*( P ) Kf entspricht dem Filtrationskoeffizienten P entspricht der Differenz des hydrostatischen Drucks zwischen verschiedenen Bereichen entspricht der Differenz des onkotischen Drucks zwischen zwei Systemen Im Gleichgewichtszustand heben sich die aus diesen Druckdifferenzen entstehenden Flüsse auf und es resultiert ein Nullfluss. Eine Modifikation jeder dieser Variablen verändert die Flüssigkeitsverteilung zwischen vaskulärem und interstitiellem Raum. Eine Erhöhung der Kapillarpermeabilität (z.b. bei Entzündungen), eine Erniedrigung des onkotischen Drucks (z.b. Hypalbuminämie) oder eine Erhöhung des hydrostatischen Drucks (z.b. bei Veneninsuffizienz) begünstigen eine Flüssigkeitsansammlung im Interstitium und damit die Ödembildung. Das Lymphsystem sammelt das durch Transsudation durch die Kapillaren ausgetretene Wasser und führt es zurück in den Kreislauf (bis acht Liter im Tag). Damit es zur Bildung von Ödemen kommt, muss das Lymphsystem voll gesättigt sein. Auch eine Dysfunktion des Lymphsystems kann zur Bildung von Ödemen führen; diese sehen aber wegen ihres hohen Proteingehaltes und wegen des Fehlens der Drainage anders aus. Bei lokalen Ödemen geht es nicht um Wasserund Natriumretention. Der Prozess ist räumlich begrenzt und die Umverteilung findet auf Kosten eines der beiden Kompartimente statt. Beim systemischen oder generalisierten Ödem jedoch ist die Situation anders. Systemische Ödeme Im Gegensatz zu den oben erwähnten lokalen Prozessen entstehen generalisierte Ödeme stets als Folge einer Wasser- und Natriumretention. Die Lokalisation generalisierter Ödeme ist nicht immer gleich. Sie hängt vom hydrostatischen Druck (Ansammlung in den abhängigen Partien wegen erhöhten hydrostatischen Drucks), vom interstitiellen Druck sowie vom onkotischen Druck ab.
2 CURRICULUM Schweiz Med Forum Nr Februar Am häufigsten werden Ödeme bei «gesunder Niere» bei Leberzirrhose, Herzinsuffizienz, nephrotischem Syndrom, dekompensierter chronischer respiratorischer Insuffizienz sowie bei Schwangerschaft beobachtet, wobei letztere ja einen physiologischen Zustand darstellt. In all diesen Situationen kommt es zur Aktivierung sensorischer und effektorischer Mechanismen, welche für die Homöostase von Wasser und Natrium verantwortlich sind. Sensorische Mechanismen (Tab. 1 und Abb. 1) Zahlreiche Systeme kontrollieren die Homöostase von Wasser und Natrium. Sie werden als sensorische oder afferente Mechanismen bezeichnet (Abb. 1). Sie sind an verschiedenen Stellen lokalisiert und signalisieren Verände- Tabelle 1: Afferente Mechanismen. Volumenrezeptoren (reagieren auf Veränderungen des transmuralen Drucks): Herzohren, Ventrikel, Pulmonalgefässe; Wirkung: Verminderung von ADH und der Sympathikusaktivität, Stimulation von ANP und BNP; Pressorezeptoren (Aktivierung umgekehrt proportional zur Spannung an den Gefässwänden): Aortenbogen und Karotiden, afferente renale Arteriolen; Wirkung: Aktivierung des Sympathikus, ADH, RAA-System; Zentralnervensystem: Veränderungen im Natriumgehalt? Leber: Baro- und Osmorezeptoren. Abbildung 1. Hauptsächliche Regulationsmechanismen für das extrazelluläre Flüssigkeitsvolumen. Renin-Angiotensin-Aldosteron-System, Arginin-Vasopressin, sympathisches Nervensystem, parakrine Systeme, natriuretische Peptide. Renin-Angiotensin-Aldosterone System rungen von Volumen (Niederdrucksystem) oder Druck (Hochdrucksystem). Beim Studium ödematöser Zustände zeigt es sich, dass Druckrezeptoren bei der Aufrechterhaltung der Wasser-Natrium-Homöostase die wichtigere Rolle spielen als Volumenrezeptoren. Dadurch erklärt sich, dass es bei Patienten mit herabgesetzter arterieller Füllung trotz Hypervolämie zu Wasser- und Natriumretention kommt (z.b. bei Herzinsuffizienz). Zirkulierendes Blutvolumen Das Konzept des zirkulierenden Blutvolumens ist wichtig für das Verständnis, wieso die sensorischen Mechanismen versagen können [2]. In diesen Begriff geht nicht nur das gesamte Blutvolumen mit ein. Das zirkulierende Blutvolumen hängt auch vom arteriellen Druck, vom peripheren Gefässwiderstand sowie vom Herzminutenvolumen ab und ist somit Ausdruck des Füllungszustandes der Arterien. Wenn sich auch nur einer der genannten Parameter verändert, hat das einen Einfluss auf das zirkulierende Blutvolumen, und es erfolgt eine Aktivierung der sensorischen Mechanismen. Diese lösen eine Kaskade verschiedener Wirkungsmechanismen auf der Effektorseite aus, welche das zirkulierende Blutvolumen wieder zur Norm zurückführen. Das gesamte Plasmavolumen verteilt sich hauptsächlich (zu 85%) im venösen Teil des Blutkreislaufs, welcher für den afferenten Schenkel des Regelkreises eine geringe Rolle spielt. Das erklärt, weshalb Ödeme als Ausdruck eines erhöhten Gesamtplasmavolumens bei abnormem zirkulierendem Blutvolumen auftreten, wie z.b. bei erniedrigtem Gefässwiderstand, arterieller Hypotension oder erniedrigtem Herzminutenvolumen (Abb. 2). Effektormechanismen (Tab. 2 und 3) Die Effektormechanismen steuern die Reabsorption von Wasser und Salzen in der Niere. Im folgenden wollen wir näher auf Veränderungen der afferenten und efferenten Mechanismen eingehen, die bei bestimmten physiologischen und pathologischen Zuständen beteiligt sind. Arginine vasopressin Sympathetic nervous system Paracrine Systems Natriuretic Peptides Herzinsuffizienz Ödeme bei Herzinsuffizienz entstehen wegen renaler Salz- und Wasserretention. Die Erniedrigung des Herzminutenvolumens (oder die Erniedrigung des peripheren Widerstands bei Herzinsuffizienz mit hohem Herzminutenvolumen) hat eine Verminderung des zirkulierenden Blutvolumens zur Folge, was die Mechanismen für Salz- und Wasserretention aktiviert. Bei Herzinsuffizienz kommt es wegen des erhöhten venösen Drucks auch zu kapillärer Transsudation. Diese trägt aber verglichen mit der Wasser-Natrium-Retention wenig zur Ödembildung bei. Schon im Frühstadium der Herzinsuffizienz
3 CURRICULUM Schweiz Med Forum Nr Februar Abbildung 2. Trotz normalen intravaskulären Gesamtvolumens folgt eine Erniedrigung des zirkulierenden Blutvolumens. Das arterielle Kompartiment erscheint trotz Überfüllung des venösen Systems leer. Die Arterien scheinen zu wenig gefüllt, adaptiert nach [2]. Tabelle 2. Antinatriuretisch wirkende Mechanismen. Neurohumorale Mechanismen Renin-Angiotensin-Aldosteron System (RAA-System): Angiotensin II: Vasokonstriktion, bei niedriger Konzentration v.a. an Vasa efferentia, Vasokonstriktion an Vasa afferentia und efferentia bei höheren Konzentrationen; Stimulation der Na-Reabsorption im proximalen Tubulus (direkte und indirekte Wirkung) Aldosteron: Stimuliert die Na-Rückresorption in den distalen Tubuli und Sammelrohren Sympathikus (ZNS): Vasokonstriktion in der Niere (Vas afferens und efferens), Aktivierung der Na-Reabsorption im proximalen Tubulus; Stimulation der Reninsekretion Vasopressin (ADH): Stimuliert die Reabsorption von Wasser in den distalen Tubuli und Sammelrohren; stimuliert die Na-Reabsorption im aufsteigenden Teil der Henle schen Schleife; inhibiert die ANP-Sekretion Renale Mechanismen Autoregulation (Veränderungen in der Filtrationsrate in Abhängigkeit des Perfusionsdrucks) Tubulo-glomeruläre Rückkoppelung Parakrine Substanzen: Endotheline, Adenosin, Kallikreine (Bemerkung: Die Regulation dieser verschiedenen Peptide ist komplex; sie können unter Umständen auch natriuretisch wirken) Tabelle 3. Natriuretisch wirkende Mechanismen. Neurohormonale Mechanismen ANP und BNP (atrial and brain natriuretic peptides): Erhöhung der GFR (Vasodilatation am Vas afferens und Vasokonstriktion am Vas efferens); Inhibition der Na-Reabsorption im Markbereich der Sammelrohre; Inhibition der Renin- und ADH-Sekretion Adrenomedullin: Hypotension (arterielle Vasodilatation). Erhöhung der GFR und Natriurese Renale Mechanismen Parakrine Substanzen: NO, Prostaglandine (PGE2), Urodilatin, Kallikrein-Kinine, Dopamin (Bemerkung: der Wirkungsmechanismus dieser Peptide ist komplex und hängt davon ab, wo sie in der Niere entstehen; in den Hauptzellen gebildetes NO interagiert mit Vasopressin, während es in der Macula densa zur Regulation der Reninproduktion beiträgt; ähnlich hängt die Wirkung von PGE2 von den stimulierten Rezeptoren ab, von denen es in der Niere mindestens vier gibt) Tubuloglomeruläre Rückkoppelung gibt es Veränderungen der Natrium-Wasser- Homöostase. Die Erhöhung des zerebralen natriuretischen Peptids (BNP) ist ein frühes Zeichen einer Herzfunktionsstörung, Ausdruck dafür, dass Adaptationsmechanismen zur Erhaltung einer normalen Nierenfunktion und Natriumexkretionskapazität in Gang gesetzt werden [3]. In dieser Situation spricht man von kompensierter Herzinsuffizienz. Mit Fortschreiten der Erkrankung werden die Kompensationsmechanismen trotz starker Stimulation insuffizient, was sich in einem erhöhten Spiegel der obenerwähnten Neuropeptide bei erniedrigter renaler Natriumexkretionskapazität zeigt. Man spricht dann von dekompensierter Herzinsuffizienz, welche durch Ödeme und periphere Vasokonstriktion charakterisiert ist. Durch die Erniedrigung der Herzleistung und des zirkulierenden Blutvolumens werden folgende Mechanismen in Gang gesetzt: Das Renin-Angiotensin-Aldosteron-System (RAA-System) durch den juxtaglomerulären Apparat (Erniedrigung des Zuflusses in der afferenten Arteriole). Es ist das wichtigste vasokonstriktorische und antinatriuretische Regulationssystem. Es ist heute zwar immer noch schwierig, festzustellen, wie weit dieses System aktiviert ist, weil Massnahmen wie Behandlung mit Diuretika und Einschränkung der Natriumzufuhr hierbei stören können, doch korreliert die Aktivierung dieses Systems mit dem Schweregrad der Herzinsuffizienz. Seine Wirkung auf die Niere ist sehr wichtig, um die glomeruläre Filtration bei erniedrigtem renalem Blutfluss aufrechtzuerhalten. Durch diese Wirkung erhöht sich die Filtrationsfraktion (FF). Aktivierung des sympathischen Systems durch die Pressorezeptoren am Karotissinus, was die vasokonstriktorische und antinatriuretische Wirkung des RAA-Systems verstärkt. Die Aktivierung dieser Pressorezeptoren verschlimmert die Herzinsuffizienz (der Noradrenalinspiegel erlaubt Rückschlüsse auf die zu erwartende Sterblichkeit) []. Nicht osmotische Stimulation der Vasopressin-(ADH)-Sekretion. Dies trägt ebenfalls zur Vasokonstriktion bei und führt zu Wasserretention (mit Hyponatriämie). Auch dies ist ein Anzeichen für eine schlechte Prognose [5]. Endotheline und NO: wirken hauptsächlich parakrin. Die Rolle dieser Substanzen ist derzeit schwer abzuschätzen. Die kardialen Volumenrezeptoren werden aktiviert und bewirken die Produktion von natriuretischen Hormonen, ANP und BNP. Diese Hormone wirken gegensinnig zu den oben erwähnten Systemen. Sie werden bei Herzinsuffizienz stimuliert und bewirken im Frühstadium der Erkrankung, dass eine
4 CURRICULUM Schweiz Med Forum Nr Februar normale glomeruläre Filtration und eine Natriurese aufrechterhalten bleiben. Allerdings reicht die Wirkung dieser Hormone mit Fortschreiten der Erkrankung nicht mehr zur Aufrechterhaltung einer genügenden Natriurese aus, weil sich eine Resistenz gegenüber ihrer diuretischen Wirkung auf Höhe der Sammelrohre entwickelt. Trotzdem bleibt ihre Wirkung für die Erhaltung der Nierenfunktion sehr wichtig. Dies wurde durch Applikation von Anti-ANP-Antikörpern in Tiermodellen für chronische Herzinsuffizienz klar gezeigt. Die durch diese Vorgänge resultierende Wasser-Natrium-Retention und Vasokonstriktion führen zu einer Erhöhung des Gesamtplasmavolumens und der Herzarbeit. Zunächst sind diese Anpassungsmechanismen wirksam (Optimierung des Starling-Gesetzes). Die afferenten Abbildung 3. Pathophysiologische Mechanismen, die bei Herzinsuffizienz eine Wasser- und Natrium-Retention bewirken. Verminderung des Herzminutenvolumens Verminderung des zirkulierenden Blutvolumens Neurohormonale Aktivierung (RAAS, ZNS, ADH) Wasser-Natrium-Retention, Ödeme, akutes Lungenödem, Anasarka Abbildung. Pathophysiologische Mechanismen, die bei Leberzirrhose eine Wasser-Natrium-Retention bewirken (GPW: peripherer Gefässwiderstand). Belastung des Endothels; Toxine? Erhöhte NO-Bildung; weitere Überträgersubstanzen? Arterielle Vasodilatation im Splanchnikusbereich, erniedrigter GPW Erniedrigtes zirkulierendes Blutvolumen Neurohormonale Aktivierung (RAAS, ZNS, ADH) Wasser-Natrium-Retention Aszites, Ödeme, hepatorenales Syndrom Systeme werden nicht weiter stimuliert. Man spricht von kompensierter Herzinsuffizienz. Mit Fortschreiten der Herzinsuffizienz sind diese Mechanismen jedoch nicht mehr in der Lage, die Aktivierung der Afferenzen hintanzuhalten. Wegen der Herzinsuffizienz steigt das zirkulierende Blutvolumen nicht mehr. Man spricht von dekompensierter Herzinsuffizienz. In diesem Stadium entstehen Ödeme (Abb. 3). Das Verständnis dieser pathophysiologischen Mechanismen hat es ermöglicht, die heutige Basistherapie der Herzinsuffizienz zu entwickeln (ACE-Hemmer, Angiotensin-II-Rezeptor-Antagonisten, Betablocker, Spironolacton): Der Nutzen der ACE-Hemmer ist heute bekannt, dies sowohl im Hinblick auf Überlebensdauer wie auch Lebensqualität. ACE- Hemmer hemmen die Aktivierung des RAA- Systems. Die Aktivierung dieses Systems führt nicht nur zu Wasser-Natrium-Retention und peripherer Vasokonstriktion, sondern hat auch eine direkte Wirkung auf das Myokardgewebe, wo Angiotensin offenbar mitogen wirkt und einen Umbau des Myokardgewebes induziert. Auch der Nutzen von Aldosteroninhibitoren (Spironolacton) in bezug auf Mortalität und Lebensqualität bei Patienten mit Herzinsuffizienz Grad IV ist erwiesen. Neuerdings hat man auch den Wert der Betablocker erkannt, welche früher bei Patienten mit Herzinsuffizienz als kontraindiziert galten. In zahlreichen Studien hat sich ein günstiger Effekt dieser Medikamente auf die Überlebensdauer klar gezeigt, auch bei Patienten mit schwerer Herzinsuffizienz. Ein weiterer Weg bleibt in Zukunft zu erforschen: Vasopressin-Antagonisten. Dass ADH eine Rolle bei der Verschlechterung der Prognose spielt, ist anerkannt. ADH-Inhibitoren wurden bereits in Rattenversuchen getestet. In diesen Experimenten wirkten sich die Substanzen auf Diurese, Osmolalität von Urin und Plasma sowie auf Anzahl der Rezeptoren für dieses Hormon aus [5]. Leberzirrhose Für zirrhotische Ödeme typisch ist das Auftreten von Aszites oft bevor es zu peripheren Ödemen kommt. Aszites ist ein Zeichen für spezifische hämodynamische Störungen bei Leberzirrhose. Es besteht bei dieser Erkrankung eine arterielle Dilatation vorwiegend im Splanchnikusbereich [6]. Diese Vasodilatation ist hauptsächlich verantwortlich für die hyperdyname Zirkulation, welche durch erhöhtes Herzminutenvolumen und stark erniedrigten peripheren Gefässwiderstand charakterisiert ist. Die hauptsächlich im Splanchnikusbereich lokalisierte Erniedrigung des peripheren arteriellen Gefässwiderstandes hat eine Erniedrigung des zirkulierenden Blutvolumens zur
5 CURRICULUM Schweiz Med Forum Nr Februar CO2 arterielle Vasodilatation zirkulierendes Blutvolumen neurohormonale Stimulation (RAAS, Sympathikus, ADH) 2 Na/H-Austausch Wasser-Natrium-Retention Ödeme, Anasarka Abbildung 5. Pathophysiologische Mechanismen, die bei chronisch respiratorischer Insuffizienz eine Wasser-Natrium Retention bewirken. Folge («arterial underfilling») dies trotz eines erhöhten totalen Plasmavolumens (Abb. ). Die Erniedrigung des effektiven arteriellen Volumens bewirkt eine Stimulation der sensorischen Regulationsmechanismen. Damit erklärt sich die bei Leberzirrhose beobachtete Erhöhung von Renin, Aldosteron, Noradrenalin und Vasopressin. Anders als bei der Herzinsuffizienz steigern diese Systeme das Herzminutenvolumen wirksam. Sie haben dafür aber wenig Einfluss auf den systemischen peripheren Gefässwiderstand, dies wegen der für die Leberzirrhose typischen herabgesetzten Gefässreagibilität vor allem im Splanchnikusgebiet. Die Hyporeagibilität trifft nicht alle Gefässbereiche gleichermassen, die renale Zirkulation reagiert immer noch sehr empfindlich auf Vasokonstriktoren. Es resultiert die paradoxe Situation, dass trotz erniedrigten systemischen Gefässwiderstandes der renale Blutfluss erniedrigt ist und antidiuretische Mechanismen in Gang gesetzt werden. Zu Beginn ermöglicht das erhöhte Gesamtplasmavolumen eine genügende Füllung des arteriellen Systems und damit die Desaktivierung des afferenten Regulationssystems (kompensierte Leberzirrhose). Die Erhöhung des Plasmavolumens verliert jedoch mit Fortschreiten der Erkrankung und zunehmender Resistenz der peripheren Gefässe gegenüber Vasokonstriktoren vor allem im Splanchnikus immer mehr ihre Wirkung. Die Wasser-Natrium-Retention wird gewaltig und es entsteht Aszites (dekompensierte Leberzirrhose), in der Folge auch generalisierte Ödeme. Es kann sich aufgrund der extrem starken Vasokonstriktion im renalen Kreislauf ein hepatorenales Syndrom mit akuter Niereninsuffizienz entwickeln verbunden mit starker Natriumretention (die Natriurese sinkt dabei oft auf weniger als 10 mmol/l). Die Pathophysiologie der Vasodilatation im Splanchnikusbereich ist nicht vollständig geklärt; in Frage kommt eine erhöhte NO-Produktion in den Gefässen [7]. Einige Arbeiten haben beim Tier wie beim Menschen erhöhte Werte von NO und NO- Synthase bei Leberzirrhose gezeigt. Man weiss, dass durch Hemmung der NO- Synthese bei Tieren mit Leberzirrhose der hyperdyname Zustand korrigiert und RAA- System, Vasopressin und Sympathikus in ihrer Aktivität herabgesetzt werden können. Das selbe beobachtet man auch beim Menschen. Weitere Mediatoren spielen offenbar bei dieser Vasodiltation eine Rolle, ohne dass man darüber derzeit viel genaues wüsste. Praktisch bleibt die Behebung des Leberleidens, meist mittels Lebertransplantation, die einzige Behandlung der dekompensierten Leberzirrhose mit hepatorenalem Syndrom. Aufgrund der eben dargestellten Erkenntnisse über die pathogenetischen Mechanismen sind nun aber auch Vasokonstriktoren in für eine vasokonstriktorische Wirkung auf die Arterien im Splanchnikusgebiet ausreichenden Dosen wie Ornipressin, Terlipressin (zwei Vasopressinanaloge) oder auch zusammen mit kolloidaler Auffüllung Noradrenalin zur medikamentösen Therapie der ersten Wahl geworden. Damit kann die Überlebenszeit von Patienten mit hepatorenalem Syndrom deutlich verbessert werden [8]. Auf der anderen Seite hat sich die Hemmung der NO-Synthese eigentlich ein logischer Ansatz bisher klinisch noch nicht als wirksam erwiesen. Chronische respiratorische Insuffizienz mit Hyperkapnie Bei chronischer respiratorischer Insuffizienz beobachtet man die Bildung von Ödemen vor allem bei hyperkapnischer Dekompensation. Der Mechanismus, der zur Bildung dieser Ödeme führt, ist noch nicht völlig geklärt. Er beruht offenbar hauptsächlich auf einer durch Veränderungen im Gasaustausch ausgelöste Kaskade von Ereignissen. Man kennt heute einige pathophysiologische Elemente, die die Wasser-Natrium-Retention bei chronischer Ateminsuffizienz erklären können. Die Hyperkapnie ist offenbar für die Bildung von Ödemen notwendig. Sie führt zu Vasodilatation und einer Erniedrigung des zirkulierenden Blutvolumens, was wiederum eine Aktivierung des Sympathikus- und des RAA-Systems mit sich bringt. Die respiratorische Azidose im Gefolge der Hyperkapnie führt zu einer enormen Steige-
6 CURRICULUM Schweiz Med Forum Nr Februar Proteinurie Senkung des onkotischen Drucks Transsudation zirkulierendes Blutvolumen neurohormonale Stimulation (RAA, ZNS,ADH) Wasser-Salz-Retention Na-Reabsorption im distalen Tubulus «Primäre» Wasser-Natrium-Retention 2 zirkulierendes Blutvolumen Transsudation Ödeme Abbildung 6. Beide komplementäre pathophysiologische Mechanismen, die beim nephrotischen Syndrom zu einer Natrium-Wasser-Retention führen. rung der Bikarbonatreabsorption im proximalen Tubulus. Dies fördert im Rahmen des Natrium-Wasserstoff-Austauschs (wichtigem Element der proximalen Natrium-Rückresorption) die Rückresorption von Natrium (Abb. 5). Die Hypoxie trägt ebenfalls zur Wasser-Natrium- Retention bei wenn auch in geringerem Mass. Sie führt zu einer Aktivierung des Sympathikussystems und verursacht eine Erniedrigung des Blutdurchflusses in den Nieren direkt oder mittels Sympathikussystem. Es folgt eine Erhöhung der Filtrationsfraktion, um die glomeruläre Filtrationsrate konstant zu halten und eine Wasser-Natrium-Retention durch erhöhte Natriumreabsorption im proximalen Tubulus. Zu erwähnen ist auch die Erhöhung des ANP- Plasmaspiegels in Zusammenhang mit Veränderungen des arteriellen O 2- und CO 2-Partialdrucks. Diese Form von Ödemen reagiert in geradezu spektakulärer Weise auf eine Verbesserung des Gasaustauschs [9], dagegen viel weniger auf Diuretikabehandlung. Schwangerschaft Im Verlauf einer normalen Schwangerschaft steigt das extrazelluläre Volumen (Blut und Plasma) um 30 bis 50%. Um die gleiche Grössenordnung steigen Herzminutenvolumen, glomeruläre Filtrationsrate und renaler Plasmafluss [10]. Des weiteren beobachtet man auch eine hypoosmolare Hyponatriämie. In der Schwangerschaft erhöht sich das Herzminutenvolumen vor dem Plasmavolumen. Die Erhöhung des Herzminutenvolumens ist von einer systemischen Vasodilatation begleitet, was eine Verminderung des zirkulierenden Blutvolumens zur Folge hat. Dies aktiviert alle Mechanismen für eine Wasser- und Salzretention, also das RAA-System, das sympathische System sowie das antidiuretische Hormon. Die Folge ist eine Erhöhung des Plasmavolumens. Die Abnahme des peripheren Gefässwiderstands ist teilweise Folge einer erhöhten NO- Produktion in den Gefässen. Dies konnte sowohl im Tierversuch als auch am Menschen gezeigt werden. Somit könnte auch hier ähnlich wie bei der Zirrhose NO bei der Vasodilatation eine Rolle spielen. Bei der Schwangerschaft allerdings wirkt sich dieser Mechanismus offenbar vorteilhaft aus. Im Tierversuch mit Ratten wurde die NO-Synthase inhibiert, was zwar zu einer Normalisierung der hämodynamischen Parameter führte, jedoch im Unterschied zur Zirrhose mit ungünstigem Effekt, hatte dies doch bei Versuchstieren eine Präeklampsie zur Folge [11]. Bei Frauen konnte bei Präeklampsie ein Defizit in der NO-Produktion nachgewiesen werden [12]. Das Verständnis dieser physiologischen Mechanismen, die durch Vasodilatation zur Optimierung der fötalen Zirkulation und durch die Hyponatriämie zur Bildung der Amnionflüssigkeit beitragen, könnte mithelfen, Präeklampsie und Eklampsie zu verhüten und zu behandeln. Nephrotisches Ödem Das Ödem beim nephrotischen Syndrom erfüllt die Definition eines Ödems bei «gesunder Niere» eigentlich nicht. Es besteht ja eine Anomalie an der Niere, nämlich die Proteinurie, und man vermutet auch stark, dass eine primäre Wasser-Natrium-Retention besteht [1]. Beim nephrotischen Syndrom verteilt sich die zusätzliche Flüssigkeit nicht symmetrisch zwischen interstitiellem und plasmatischem Raum. Das Plasmavolumen steigt nicht proportional zum interstitiellen Volumen, dies wegen veränderten onkotischen Drucks infolge der Proteinurie. Zwei Mechanismen bewirken die Entstehung von Ödemen beim nephrotischen Syndrom (Abb. 6) [13]: Die Proteinurie hat eine Hypalbuminämie zur Folge. Dadurch kommt es zu einem Abfall des intravaskulären onkotischen Drucks, zu einem Austritt von Flüssigkeit aus dem Gefässsystem ins Extrazellulärvolumen (Transsudation) und schliesslich zu einer Verminderung des zirkulierenden Volumens, was seinerseits die Volumenregulationsmechanismen in Gang setzt: Das RAA-System, wobei für die Natriumretention beim nephrotischen Syndrom das Aldosteron eine Rolle spielt, wie in einzelnen Studien beobachtet werden konnte. Entsprechend wirkt sich Spironolacton günstig auf die Natriumexkretion aus. Das Sympathikussystem bewirkt bei Patienten mit nephrotischem Syndrom und schwe-
7 CURRICULUM Schweiz Med Forum Nr Februar Quintessenz rer Hypalbuminämie eine Erhöhung des Noradrenalinplasmaspiegels. Das antidiuretische Hormon, welches proportional zur Erniedrigung des zirkulierenden Blutvolumens ansteigt. Dieser Mechanismus erscheint zwar vom Konzept her logisch, er lässt sich jedoch beim nephrotischen Syndrom nicht immer beobachten weder im Tierversuch noch beim Menschen: Messungen des intravasalen Volumens bei Patienten mit nephrotischem Syndrom haben widersprüchliche Resultate gezeigt; in einigen Fällen sprechen sie zwar tatsächlich für ein erniedrigtes Plasmavolumen, in der Mehrzahl der Fälle allerdings zeigen sie eher ein normales oder gar erhöhtes Plasmavolumen. Experimentelle Modelle mit Albumindepletion oder Analbuminämie führen nicht notwendigerweise zu Ödemen. Das zeigt, dass es Adaptationsmechanismen zur Anpassung an die durch das erniedrigte Serumalbumin hervorgerufene Senkung des onkotischen Drucks geben muss. Das hat dazu geführt, dass man auch einen zweiten möglichen Mechanismus in Betracht zieht, eine primäre Natriumretention. Diese Annahmen beruhen auf neueren experimentellen Daten: Wenn man das nephrotische Syndrom behandelt, beobachtet man zunächst eine Verminderung der Wasser-Natrium-Retention, bevor es zu einer Korrektur der Hypalbuminämie kommt. Induziert man im Rattenversuch ein einseitiges nephrotisches Syndrom, entsteht eine systemische Hypalbuminämie, jedoch Ödeme sind ein Resultat einer inadäquaten Wasser- und Natriumretention durch die Niere. Die Senkung des effektiven zirkulierenden arteriellen Volumens aktiviert eine Reihe von Druck- und Volumenrezeptoren (Karotisbarorezeptoren, Herzohren, Ventrikel, Pulmonalgefässe). Die neurohumoralen Mediatoren (RAAS, ZNS, ADH) wirken auf die Nieren und lösen dort die Wasser- und Natriumretention aus. Ein gutes Verständnis der Pathophysiologie von Ödemen erlaubt eine adäquate Behandlung (kausal oder symptomatisch). folgt in der gesunden Niere keine Wasser- Natrium-Retention [1]. Bei Ratten mit experimentell induziertem nephrotischem Syndrom beobachtet man eine erhöhte Na-K-ATPase-Aktivität im Bereich der kortikalen Sammelrohre [15]. Es besteht eine Phosphodiesterasehyperaktivität in der Niere; es folgt eine Resistenz der Tubuli gegenüber ANP durch beschleunigten Abbau von dessen Second Messenger (cgmp). Die Aktivität der 11b-Hydroxysteroiddehydrogenase, welche verhindert, dass Glukokortikoide an die Mineralokortikoidrezeptoren binden, ist verändert. Diese beiden Mechanismen schliessen sich gegenseitig nicht aus und wahrscheinlich führt die Kombination von renalen und extrarenalen Anomalien zur Bildung von Ödemen. Aus den beschriebenen Tatsachen ergeben sich folgende klinische Konsequenzen: Auch wenn sie keine genügende Natriurese bewirken, sind ACE-Hemmer in allen Fällen indiziert. Dies gilt auch für normotensive Patienten mit Proteinurie, denn ACE-Hemmer vermindern die Proteinurie. Dieser Effekt zeigt sich allerdings erst einige Wochen nach Beginn der Therapie. Diese Behandlung gehört also offenbar zu den wichtigsten in unserem gegenwärtigen therapeutischen Arsenal. Diuretika haben bei Hypervolämie selbstverständlich ihren Platz. Unter ihnen gebührt denjenigen, die an der Henle schen Schleife wirken, der Vorzug, da sie besonders wirksam sind, jedoch ist eine zusätzliche Blockierung am Sammelrohr (wo vermutlich der primäre Schaden liegt) wesentlich. Schliesslich gehört auch eine natriumarme Diät zu den therapeutischen Möglichkeiten, so wie bei anderen Ödemen auch (allerdings nicht bei Schwangerschaft). Schlussfolgerungen Diese Beispiele zeigen deutlich, wie immer wieder ähnliche Prinzipien bei der Entstehung von Ödemen verschiedenster Ursache wirksam sind. Das Konzept des zirkulierenden Blutvolumens ist für das Verständnis dieser Erkrankungen von besonderer Bedeutung. Die Identifizierung von Mediatoren und Hormonen, die in der Pathogenese von Ödemen eine Rolle spielen, kann vielversprechende neue therapeutische Möglichkeiten eröffnen.
8 CURRICULUM Schweiz Med Forum Nr Februar Literatur 1 Favre H, Feraille E, Martin PY. Edema. In: Glassock RJ, Massry SG, editors. Textbook of Nephrology. Lippincott Williams & Wilkins; Philadelphia Martin PY, Schrier RW. Renal sodium excretion and edematous disorders. Endocrinology & Metabolism Clinics of North America 1995; 2: Tabbibizar R, Maisel A. The impact of B-type natriuretic peptide levels on the diagnoses and management of congestive heart failure. Curr Opin Cardiol 2002;17:30 5. Packer M, Lee WH, Kessler PD, Gottlieb SS, Bernstein JL, Kukin ML. Role of neurohormonal mechanisms in determining survival in patients with severe chronic heart failure. Circulation 1987;75:IV Schrier RW, Martin PY. Recent advances in the understanding of water metabolism in heart failure. Adv Exp Med Biol 1998;9: Arroyo V, Guevara M, Gines P. Hepatorenal syndrome in cirrhosis: pathogenesis and treatment. Gastroenterology 2002;122: Martin PY, Gines P, Schrier RW. Nitric oxide as a mediator of hemodynamic abnormalities and sodium and water retention in cirrhosis. N Engl J Med 1998;339: Moreau R, Durand F, Poynard T, Duhamel C, Cervoni JP, et al. Terlipressin in patients with cirrhosis and type 1 hepatorenal syndrome: a retrospective multicenter study. Gastroenterology 2002;122: Thorens JB, Ritz M, Reynard C, Righetti A, Vallotton M, et al. Haemodynamic and endocrinological effects of noninvasive mechanical ventilation in respiratory failure. Eur Respir J 1997;10: Davison JM. Renal haemodynamics and volume homeostasis in pregnancy. Scand J Clin Lab Invest Suppl 198;169: Baylis C, Deng A, Couser WG. Glomerular hemodynamic effects of late pregnancy in rats with experimental membranous glomerulonephropathy. Journal of the American Society of Nephrology 1995;6: Delacretaz E, De Quay N, Waeber B, Vial Y, Schulz P-E, et al. Differential nitric oxide synthase activity in human platelets during normal pregnancy and pre-eclampsia. Clin Sci 1995;88: Vande Walle JG, Donckerwolcke RA. Pathogenesis of edema formation in the nephrotic syndrome. Pediatr Nephrol 2001;16: Ichikawa I, Rennke HG, Hoyer JR, Badr KF, Schor N, et al. Role for intrarenal mechanisms in the impaired salt excretion of experimental nephrotic syndrome. J Clin Invest 1983;71: Feraille E, Vogt B, Rousselot M, Barlet-Bas C, Cheval L, et al. Mechanism of enhanced Na-K-ATPase activity in cortical collecting duct from rats with nephrotic syndrome. J Clin Invest 1993;91:
Niere und Harnwege P15-P16
 Niere und Harnwege P15-P16 Objectives I Erkläre die wichtigsten Aufgaben der Niere Beschreibe die Bedeutung der Niere für die Regulation des Wasserhaushaltes Beschreibe die Rolle der Niere bei der Regulation
Niere und Harnwege P15-P16 Objectives I Erkläre die wichtigsten Aufgaben der Niere Beschreibe die Bedeutung der Niere für die Regulation des Wasserhaushaltes Beschreibe die Rolle der Niere bei der Regulation
Definition. Pathophysiologie des Salz- und Wasserhaushaltes. Verteilung des Körperwassers. Nephrologie
 Definition Wasser = Lösungsmittel Pathophysiologie des Salz- und Wasserhaushaltes Nephrologie oder Freies Wasser = Lösungsmittel ohne Elemente (ohne gelöste Teilchen) + Salz = Element (z.b. Natrium) PD
Definition Wasser = Lösungsmittel Pathophysiologie des Salz- und Wasserhaushaltes Nephrologie oder Freies Wasser = Lösungsmittel ohne Elemente (ohne gelöste Teilchen) + Salz = Element (z.b. Natrium) PD
Blutdruckregulation. Herz-Kreislaufsystem / Blutdruckregulation
 Blutdruckregulation Nach funktionellen Gesichtspunkten unterscheidet man im kardiovaskulären System zwischen einem Hochdruck- und einem Niederdrucksystem. Während auf das Hochdrucksystem 15 % des Blutvolumens
Blutdruckregulation Nach funktionellen Gesichtspunkten unterscheidet man im kardiovaskulären System zwischen einem Hochdruck- und einem Niederdrucksystem. Während auf das Hochdrucksystem 15 % des Blutvolumens
Akute Dekompensation der Niere bei Herzinsuffizienz. Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München
 Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Zusammenfassung der letzten Doppelstunde
 Die Niere Teil II Zusammenfassung der letzten Doppelstunde Prinzip der Harnbildung Definition der Clearance Filtration, Sekretion und Reabsorption Blut? Urin S U C V U S P Osmoregulation Struktur und Funktion
Die Niere Teil II Zusammenfassung der letzten Doppelstunde Prinzip der Harnbildung Definition der Clearance Filtration, Sekretion und Reabsorption Blut? Urin S U C V U S P Osmoregulation Struktur und Funktion
Aufbau Nephron. Aufbau Nierenkörperchen. Aufbau juxtaglomerulärer Apparat. Renale Gefäßversorgung. Reinigung der Blut-Harn-Schranke
 Aufbau Nephron Aufbau nkörperchen Renale Gefäßversorgung Aufbau juxtaglomerulärer Apparat Aufbau der Blut-Harn-Schranke Reinigung der Blut-Harn-Schranke Siebkoeffizient Bestimmung des renalen Blutflusses
Aufbau Nephron Aufbau nkörperchen Renale Gefäßversorgung Aufbau juxtaglomerulärer Apparat Aufbau der Blut-Harn-Schranke Reinigung der Blut-Harn-Schranke Siebkoeffizient Bestimmung des renalen Blutflusses
Diuretikatherapie. Hubert Gantenbein
 Hubert Gantenbein Kein Update! Nichts Neues! Medizin ohne Diuretika nicht vorstellbar Jeder setzt Diuretika ein Diuretika haben viele Nebenwirkungen, manchmal sind sie auch tödlich Betagte Patienten im
Hubert Gantenbein Kein Update! Nichts Neues! Medizin ohne Diuretika nicht vorstellbar Jeder setzt Diuretika ein Diuretika haben viele Nebenwirkungen, manchmal sind sie auch tödlich Betagte Patienten im
Herzkreislauf/Atmung 2) Blutdruckregulation in Ruhe und bei körperlicher Aktivität. Kurzpräsentationen. Entstehung Bedeutung Messung Normalwerte
 Herzkreislauf/Atmung ) Blutdruckregulation in Ruhe und bei körperlicher Aktivität Kurzpräsentationen Orthostase-Reaktion: Definition, Tests? Name: Frau Kaltner Borg-Skala: Vorstellung, Hintergrund? Name:
Herzkreislauf/Atmung ) Blutdruckregulation in Ruhe und bei körperlicher Aktivität Kurzpräsentationen Orthostase-Reaktion: Definition, Tests? Name: Frau Kaltner Borg-Skala: Vorstellung, Hintergrund? Name:
Herz/Kreislauf V Kreislaufregulation
 Herz/Kreislauf V Kreislaufregulation Kreislaufregulation Stellgrößen für die Kreislaufregulation 'Fördervolumen' der 'Pumpe' : HMV = SV HF Gesamtwiderstand des 'Röhrensystems' Verhältnis der Teilwiderstände
Herz/Kreislauf V Kreislaufregulation Kreislaufregulation Stellgrößen für die Kreislaufregulation 'Fördervolumen' der 'Pumpe' : HMV = SV HF Gesamtwiderstand des 'Röhrensystems' Verhältnis der Teilwiderstände
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Ödeme. Differentialdiagnostik und Therapie
 Ödeme Differentialdiagnostik und Therapie PD Dr. med. Andreas Kistler Leitender Arzt Nephrologie und Dialyse Kantonsspital Frauenfeld www.neprologie-thurgau.ch 2 Fall 1 67-jähriger Patient, arterielle
Ödeme Differentialdiagnostik und Therapie PD Dr. med. Andreas Kistler Leitender Arzt Nephrologie und Dialyse Kantonsspital Frauenfeld www.neprologie-thurgau.ch 2 Fall 1 67-jähriger Patient, arterielle
Dissertation zur Erlangung des akademischen Grades des Doktors der Naturwissenschaften (Dr. rer. nat.)
 Interaktion von Renin-Angiotensin- und NO-System/ Physiologische Untersuchungen zur Herz- und Nierenfunktion in AT 2 -Rezeptordefizienten Mäusen nach L-NAME und DOCA-Salz-Behandlung Dissertation zur Erlangung
Interaktion von Renin-Angiotensin- und NO-System/ Physiologische Untersuchungen zur Herz- und Nierenfunktion in AT 2 -Rezeptordefizienten Mäusen nach L-NAME und DOCA-Salz-Behandlung Dissertation zur Erlangung
6 Nebenwirkungen der Beatmung
 344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
Zusammenfassung in deutscher Sprache
 Zusammenfassung in deutscher Sprache Zusammenfassung Man schätzt, dass in den Niederlanden einer von 200 Erwachsenen (=60.000) eine verborgene Nierenschädigung hat. Ungefähr 40.000 Menschen sind bekennt
Zusammenfassung in deutscher Sprache Zusammenfassung Man schätzt, dass in den Niederlanden einer von 200 Erwachsenen (=60.000) eine verborgene Nierenschädigung hat. Ungefähr 40.000 Menschen sind bekennt
Katecholamine in der Intensivmedizin
 Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Renin-Angiotensin-Aldosteron-System
 15.1.1.1 Renin-Angiotensin-Aldosteron-System Das Renin-Angiotensin-Aldosteron-System ist ein komplexes System, das die Niere in Gang setzt, wenn ihr der Arbeitsdruck nicht ausreicht. Um das Zusammenspiel
15.1.1.1 Renin-Angiotensin-Aldosteron-System Das Renin-Angiotensin-Aldosteron-System ist ein komplexes System, das die Niere in Gang setzt, wenn ihr der Arbeitsdruck nicht ausreicht. Um das Zusammenspiel
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Einführung Aufgaben der Niere
 Die Niere Einführung Aufgaben der Niere Die Nieren haben verschiedene Aufgaben : 1. Ausscheidung von Stoffwechselprodukten und stoffwechselfremden Substanzen 2. Regulation des Elektrolythaushaltes 3. Regulation
Die Niere Einführung Aufgaben der Niere Die Nieren haben verschiedene Aufgaben : 1. Ausscheidung von Stoffwechselprodukten und stoffwechselfremden Substanzen 2. Regulation des Elektrolythaushaltes 3. Regulation
Raumfahrtmedizin. darauf hin, dass es auch einen Zusammenhang zwischen Knochenabbau, Bluthochdruck und Kochsalzzufuhr gibt. 64 DLR NACHRICHTEN 113
 Raumfahrtmedizin Gibt es einen Die geringe mechanische Belastung der unteren Extremitäten von Astronauten im All ist eine wesentliche Ursache für den Knochenabbau in Schwerelosigkeit. Gleichzeitig haben
Raumfahrtmedizin Gibt es einen Die geringe mechanische Belastung der unteren Extremitäten von Astronauten im All ist eine wesentliche Ursache für den Knochenabbau in Schwerelosigkeit. Gleichzeitig haben
Was muß ein Arzt über die Niere wissen?
 Was muß ein Arzt über die Niere wissen? makroskopischer Aufbau und Lagebeziehungen (Chirurgie, innere Medizin) mikroskopischer Aufbau (Verständnis der Funktion) Entwicklung (Verständnis bestimmter Anomalien
Was muß ein Arzt über die Niere wissen? makroskopischer Aufbau und Lagebeziehungen (Chirurgie, innere Medizin) mikroskopischer Aufbau (Verständnis der Funktion) Entwicklung (Verständnis bestimmter Anomalien
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
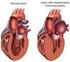 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Einleitung zu Pathologie der Niere
 Einleitung zu Pathologie der Niere Anteile der Niere: Pathologie Harntrakt Histologische Elemente der Niere: - Glomerulum (- a) Nephron (* - Tubulusapparat inkl. Sammelrohre - Gefäßsystem - Interstitium
Einleitung zu Pathologie der Niere Anteile der Niere: Pathologie Harntrakt Histologische Elemente der Niere: - Glomerulum (- a) Nephron (* - Tubulusapparat inkl. Sammelrohre - Gefäßsystem - Interstitium
Das hepato-renale Syndrom
 Das hepato-renale Syndrom PD Dr. med. Gert Gabriëls, Medizinische Klinik und Polikllinik D, UKM, Münster Pathogenese des hepato-renalen Syndroms (HRS) bei Zirrhose Theorie der arteriellen Vasodilatation
Das hepato-renale Syndrom PD Dr. med. Gert Gabriëls, Medizinische Klinik und Polikllinik D, UKM, Münster Pathogenese des hepato-renalen Syndroms (HRS) bei Zirrhose Theorie der arteriellen Vasodilatation
5.1.7 Anästhesie bei Herzinsuffizienz
 5.1.7 Anästhesie bei Herzinsuffizienz T. Möllhoff 1 Einleitung Die Herzinsuffizienz ist definiert als Zustand, bei der das Herz nicht mehr in der Lage ist, die Gewebe mit genügend Blut und Sauerstoff zu
5.1.7 Anästhesie bei Herzinsuffizienz T. Möllhoff 1 Einleitung Die Herzinsuffizienz ist definiert als Zustand, bei der das Herz nicht mehr in der Lage ist, die Gewebe mit genügend Blut und Sauerstoff zu
Niere Salz-/Wasserhaushalt 2009
 Aus: Gray's Anatomy: Descriptive and Surgical Theory United Kingdom 1858 Zentrale Aufgaben der Nieren Regulation des Wasserhaushaltes Regulation des Mineralhaushaltes (Osmolarität) Regulation des Säure-Basen-Haushaltes
Aus: Gray's Anatomy: Descriptive and Surgical Theory United Kingdom 1858 Zentrale Aufgaben der Nieren Regulation des Wasserhaushaltes Regulation des Mineralhaushaltes (Osmolarität) Regulation des Säure-Basen-Haushaltes
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Prinzip der tubulären Transportprozesse. Vergleich von physiologischen und pathologischen Bedingungen
 Prinzip der tubulären Transportprozesse Vergleich von physiologischen und pathologischen Bedingungen Gliederung Physiologisch: Resorption (am Beispiel von Cl) Sekretion (am Beispiel von und H ) Pathologisch:
Prinzip der tubulären Transportprozesse Vergleich von physiologischen und pathologischen Bedingungen Gliederung Physiologisch: Resorption (am Beispiel von Cl) Sekretion (am Beispiel von und H ) Pathologisch:
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Pressorezeptoren. Arterieller Mitteldruck Berechnung. Vorhofdehnungsrezeptoren. Chemorezeptoren. Reaktion auf Druckanstieg
 Arterieller Mitteldruck Berechnung Pressorezeptoren Chemorezeptoren Vorhofdehnungsrezeptoren Überempfindlichkeit der Pressorezeptoren an der Carotisgabel Reaktion auf Druckanstieg Antidiuretisches Hormon
Arterieller Mitteldruck Berechnung Pressorezeptoren Chemorezeptoren Vorhofdehnungsrezeptoren Überempfindlichkeit der Pressorezeptoren an der Carotisgabel Reaktion auf Druckanstieg Antidiuretisches Hormon
Herzinsuffizienz. Was ist Herzinsuffizienz? Published on Novartis Austria (https://www.novartis.at)
 Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Herzinsuffizienz Herzinsuffizienz Was ist Herzinsuffizienz? Bei der Herzinsuffizienz oder Herzschwäche handelt es sich
HEMOCONTROL. Physiologisches Rückkopplungssystem in der Hämodialyse. Wolfgang Pätow Roland E. Winkler D 1
 HEMOCONTROL Physiologisches Rückkopplungssystem in der Hämodialyse Wolfgang Pätow Roland E. Winkler D 1 Innovationen der Dialyse-Therapie D 2 Von der Überbrückung lebensbedrohlicher Situationen zur Verbesserung
HEMOCONTROL Physiologisches Rückkopplungssystem in der Hämodialyse Wolfgang Pätow Roland E. Winkler D 1 Innovationen der Dialyse-Therapie D 2 Von der Überbrückung lebensbedrohlicher Situationen zur Verbesserung
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen. II. Herbsttagung Schkopau
 Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Medikamentöse Optionen bei Herzinsuffizienz neue Therapieoptionen II. Herbsttagung Schkopau 4. 11. 2016 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) GMBH Definition der Herzinsuffizienz (neu)
Natriumchlorid-Lösung 5,85 % / 10 % / 20 % AlleMan Pharma Fachinformation FACHINFORMATION
 Natriumchlorid-Lösung 5,85 % / 10 % / 20 % AlleMan Pharma Fachinformation FACHINFORMATION 1. Bezeichnung des Arzneimittels 2. Qualitative und quantitative Zusammensetzung Wirkstoffe: Natriumchlorid Sonstige
Natriumchlorid-Lösung 5,85 % / 10 % / 20 % AlleMan Pharma Fachinformation FACHINFORMATION 1. Bezeichnung des Arzneimittels 2. Qualitative und quantitative Zusammensetzung Wirkstoffe: Natriumchlorid Sonstige
Herz- und Niereninsuffizienz
 Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Die Nieren. Anatomie Physiologie Säure-/Basen-Haushalt Elektrolyte Wasserhaushalt. Copyright: T.Heinrich-RA-1997 1
 Die Nieren Anatomie Physiologie Säure-/Basen-Haushalt Elektrolyte Wasserhaushalt Copyright: T.Heinrich-RA-1997 1 Die Anatomie des Urogenital- Systems Copyright: T.Heinrich-RA-1997 2 Das harnproduzierende
Die Nieren Anatomie Physiologie Säure-/Basen-Haushalt Elektrolyte Wasserhaushalt Copyright: T.Heinrich-RA-1997 1 Die Anatomie des Urogenital- Systems Copyright: T.Heinrich-RA-1997 2 Das harnproduzierende
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen?
 Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
D ie Herzinsuffizienz gehört zu den führenden Todesursachen
 Kapitel 2 Herzinsuffizienz D ie Herzinsuffizienz gehört zu den führenden Todesursachen in der westlichen Welt. Während im Alter unter 55 Jahre noch weniger als 1% der Bevölkerung an einer Herzinsuffzienz
Kapitel 2 Herzinsuffizienz D ie Herzinsuffizienz gehört zu den führenden Todesursachen in der westlichen Welt. Während im Alter unter 55 Jahre noch weniger als 1% der Bevölkerung an einer Herzinsuffzienz
Renale Denervierung hält die Methode was sie verspricht?
 25. Berliner Dialyse Seminar Dezember 2012 Renale Denervierung hält die Methode was sie verspricht? M. Zeier Abt. Nephrologie Medizinische Universitätsklinik Physiologische Grundlagen HYPERTONIE UND SYMPATHIKUS
25. Berliner Dialyse Seminar Dezember 2012 Renale Denervierung hält die Methode was sie verspricht? M. Zeier Abt. Nephrologie Medizinische Universitätsklinik Physiologische Grundlagen HYPERTONIE UND SYMPATHIKUS
Niereninsuffizienz und Dialyse
 SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 18 Unsere Nieren das müssen Sie wissen produkte (Urämietoxine) im Blut das Allgemeinbefinden
SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 18 Unsere Nieren das müssen Sie wissen produkte (Urämietoxine) im Blut das Allgemeinbefinden
Normalwerte: 1-3% < 1%: Verminderung des effektiv zirkulierenden Volumen (prärenales ANV) >3%: renaler Natriumverlust (z.b. akuter Tubulusschaden)
 Erklärungen Formel 1: Fraktionelle Natriumexkretion (%) Fe (Natrium) = (Natrium (Harn) *Kreatinin (Serum) )/((Natrium (Blut) *Kreatinin (Serum) )*100 Normalwerte: 1-3% < 1%: Verminderung des effektiv zirkulierenden
Erklärungen Formel 1: Fraktionelle Natriumexkretion (%) Fe (Natrium) = (Natrium (Harn) *Kreatinin (Serum) )/((Natrium (Blut) *Kreatinin (Serum) )*100 Normalwerte: 1-3% < 1%: Verminderung des effektiv zirkulierenden
Geschichte. 1807/08 Herstellung von elementarem Natrium durch Humphry Davy
 NATRIUM Geschichte 1807/08 Herstellung von elementarem Natrium durch Humphry Davy 1930 erkannte St. John die Essentialität (Lebensnotwendigkeit) des Natriums für normales Wachstum Clark erkannte die Bedeutung
NATRIUM Geschichte 1807/08 Herstellung von elementarem Natrium durch Humphry Davy 1930 erkannte St. John die Essentialität (Lebensnotwendigkeit) des Natriums für normales Wachstum Clark erkannte die Bedeutung
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz
 Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Niereninsuffizienz als kardiovaskulärer Risikofaktor
 Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten
 Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten Physiologische Aspekte: Der arterielle Blutdruck ist seit Jahrzehnten
Intraoperative Hypotension - na und? Monika Lauterbacher Abteilung für Anästhesie und operative Intensivmedizin St. Elisabeth Hospital Herten Physiologische Aspekte: Der arterielle Blutdruck ist seit Jahrzehnten
Kardiorenales Syndrom - Praktische Konsequenzen für die Therapie oder Was tun, wenn die Diuretikatherapie versagt? N.
 Kardiorenales Syndrom - Praktische Konsequenzen für die Therapie oder Was tun, wenn die Diuretikatherapie versagt? N. Braun, Schwerin Mit abnehmender GFR steigt das Risiko für kardiovaskuläre Endpunkte
Kardiorenales Syndrom - Praktische Konsequenzen für die Therapie oder Was tun, wenn die Diuretikatherapie versagt? N. Braun, Schwerin Mit abnehmender GFR steigt das Risiko für kardiovaskuläre Endpunkte
Fachinformation FACHINFORMATION
 Isotonische Natriumchlorid-Lösung 0,9 % AlleMan Pharma Fachinformation FACHINFORMATION 1. Bezeichnung des Arzneimittels Isotonische Natriumchlorid-Lösung 0,9 % AlleMan Pharma Infusionslösung 2. Qualitative
Isotonische Natriumchlorid-Lösung 0,9 % AlleMan Pharma Fachinformation FACHINFORMATION 1. Bezeichnung des Arzneimittels Isotonische Natriumchlorid-Lösung 0,9 % AlleMan Pharma Infusionslösung 2. Qualitative
QSB Notfallmedizin - 3. Klinisches Jahr 2006/2007, mittwochs Uhr / HS Chirurgie. Das Akute Abdomen
 Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Berliner Dialyse Seminar. Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht
 Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Geschichte. 1807/08 Herstellung von elementarem Natrium durch Humphry Davy
 NATRIUM Geschichte 1807/08 Herstellung von elementarem Natrium durch Humphry Davy 1930 erkannte St. John die Essentialität (Lebensnotwendigkeit) des Natriums für normales Wachstum Clark erkannte die Bedeutung
NATRIUM Geschichte 1807/08 Herstellung von elementarem Natrium durch Humphry Davy 1930 erkannte St. John die Essentialität (Lebensnotwendigkeit) des Natriums für normales Wachstum Clark erkannte die Bedeutung
Das Säure-Basen- Gleichgewicht. Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung
 Das Säure-Basen- Gleichgewicht Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung BGA Blutgasanalyse Normalkost körpereigener Stoffwechsel Überschuss
Das Säure-Basen- Gleichgewicht Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung BGA Blutgasanalyse Normalkost körpereigener Stoffwechsel Überschuss
Sekundäre Hypertonie bei Nierenarterienstenose
 Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Erythropoietin- Einfluß auf die Mikrozirkulation
 Erythropoietin- Einfluß auf die Mikrozirkulation r-huepo Hämatokrit Gewebsperfusion O 2 -Transportkapazität O 2 -Versorgung? Mann JF. Hypertension and cardiovascular effects--long-term safety and potential
Erythropoietin- Einfluß auf die Mikrozirkulation r-huepo Hämatokrit Gewebsperfusion O 2 -Transportkapazität O 2 -Versorgung? Mann JF. Hypertension and cardiovascular effects--long-term safety and potential
HumanLib - Modellbildung des menschlichen Herz-Kreislauf-Systems
 HumanLib - Modellbildung des menschlichen Herz-Kreislauf-Systems Dymola & Modelica Informationstag 15. November 2007 Anja Brunberg IRT, RWTH Aachen Gliederung 1 Hintergrund Herz-Kreislauf-System Problemstellung
HumanLib - Modellbildung des menschlichen Herz-Kreislauf-Systems Dymola & Modelica Informationstag 15. November 2007 Anja Brunberg IRT, RWTH Aachen Gliederung 1 Hintergrund Herz-Kreislauf-System Problemstellung
Innovations for Human Care
 Innovations for Human Care Automatische Blutvolumen- mit der DBB-05 H A E M O - M A S T E R 1 Flüssigkeitsvolumen im menschlichen Körper Etwa 65 % des Körpergewichts besteht aus Wasser. Bei einem Körpergewicht
Innovations for Human Care Automatische Blutvolumen- mit der DBB-05 H A E M O - M A S T E R 1 Flüssigkeitsvolumen im menschlichen Körper Etwa 65 % des Körpergewichts besteht aus Wasser. Bei einem Körpergewicht
Diabetes und Niere WS 2016/2017
 Diabetes und Niere WS 2016/2017 http://www.homburg.de/media/gallery/282 61.jpg,w600 Priv - Doz Dr Sarah Seiler-Mußler Sarah Seiler Fallbeispiel Herr R., A. 66 Jahre alte Funktionelle Einzelniere links
Diabetes und Niere WS 2016/2017 http://www.homburg.de/media/gallery/282 61.jpg,w600 Priv - Doz Dr Sarah Seiler-Mußler Sarah Seiler Fallbeispiel Herr R., A. 66 Jahre alte Funktionelle Einzelniere links
1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation
 5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
Diuretika. Michael Mayr Ambulante Innere Medizin & Medizinische Poliklinik USB
 Diuretika Michael Mayr Ambulante Innere Medizin & Medizinische Poliklinik USB Ziel Praktisches Handling von Diuretika im Alltag wieviel? wie? Komplikationen und Nebenwirkungen? Nieren sind hocheffizient
Diuretika Michael Mayr Ambulante Innere Medizin & Medizinische Poliklinik USB Ziel Praktisches Handling von Diuretika im Alltag wieviel? wie? Komplikationen und Nebenwirkungen? Nieren sind hocheffizient
Spezielle Pathologie des Harntraktes. 1. Teil
 Spezielle Pathologie des Harntraktes 1. Teil Histologie und Physiologie der Niere Lage der Niere in der Bauchhöhle: Niere Lage der Niere: retroperitoneal d.h. die Niere ist einseitig von Serosa überzogen
Spezielle Pathologie des Harntraktes 1. Teil Histologie und Physiologie der Niere Lage der Niere in der Bauchhöhle: Niere Lage der Niere: retroperitoneal d.h. die Niere ist einseitig von Serosa überzogen
Akutes Nierenversagen im Kindesalter
 Akutes Nierenversagen im Kindesalter Siegfried Waldegger Kindernephrologie Innsbruck Department für Kinder- und Jugendheilkunde Akutes Nierenversagen bei Kindern Ätiologie des ANV bei Kindern ANV / AKI
Akutes Nierenversagen im Kindesalter Siegfried Waldegger Kindernephrologie Innsbruck Department für Kinder- und Jugendheilkunde Akutes Nierenversagen bei Kindern Ätiologie des ANV bei Kindern ANV / AKI
Die Nieren sind die best durchbluteten Organe des Körpers. Das Nierenmark ist weniger durchblutet als die Rinde
 1 Die Niere Die Niere ist ein Organ mit diversen für den Organismus wichtigen aufgaben. - wichtigstes Ausscheidungsorgan für schädliche Substanzen - Kontrolle des Volumens und der Zusammensetzung des Extrazelluläraumes
1 Die Niere Die Niere ist ein Organ mit diversen für den Organismus wichtigen aufgaben. - wichtigstes Ausscheidungsorgan für schädliche Substanzen - Kontrolle des Volumens und der Zusammensetzung des Extrazelluläraumes
ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS
 ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS 1. Bezeichnung des Arzneimittels 2. Qualitative und quantitative Zusammensetzung Wirkstoffe: Natriumchlorid Wirkstoffe: Natriumchlorid Wirkstoffe: Natriumchlorid
ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS 1. Bezeichnung des Arzneimittels 2. Qualitative und quantitative Zusammensetzung Wirkstoffe: Natriumchlorid Wirkstoffe: Natriumchlorid Wirkstoffe: Natriumchlorid
NEPHROTISCHES SYNDROM
 NEPHROTISCHES SYNDROM Dr. med. Peter Igaz PhD Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Definition Proteinurie >3.5g/24 h/1.73 m 2, in der Praktik: >3.5 g/24 h. Mikroalbuminurie:
NEPHROTISCHES SYNDROM Dr. med. Peter Igaz PhD Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Definition Proteinurie >3.5g/24 h/1.73 m 2, in der Praktik: >3.5 g/24 h. Mikroalbuminurie:
EINLEITUNG. Die Einteilung der Diuretika erfolgt nach ihrem Wirkort innerhalb des Nephrons.
 1 EINLEITUNG Die effektive Behandlung der hydropischen Herzinsuffizienz mit Schleifendiuretika ist nicht selten durch die Entwicklung einer Diuretika-Resistenz limitiert. Die sukzessive Dosissteigerung
1 EINLEITUNG Die effektive Behandlung der hydropischen Herzinsuffizienz mit Schleifendiuretika ist nicht selten durch die Entwicklung einer Diuretika-Resistenz limitiert. Die sukzessive Dosissteigerung
Herz und Niereninsuffizienz
 Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Aufbau des NS. Anatomisch
 Aufbau des NS Zentral Gehirn, Rückenmark Anatomisch Peripher afferente Bahnen aufsteigend von Peripherie zum ZNS (sensorische Bahnen) efferente Bahnen absteigend von ZNS zur Peripherie (motorische Bahnen)
Aufbau des NS Zentral Gehirn, Rückenmark Anatomisch Peripher afferente Bahnen aufsteigend von Peripherie zum ZNS (sensorische Bahnen) efferente Bahnen absteigend von ZNS zur Peripherie (motorische Bahnen)
Osmolalität = (Na x 2) + (Gl + Hst) 285 mosm/kg. Cave: Hyperglykämie, Hyperproteinämie
 Appel LJ et al, NEJM 2010 Jürg Schifferli Innere Medizin In den Vereinigten Staaten: -3gr => -70 000 Herzinfarkte, -50 000 Strokes, etc. => -250 000 QUALYs => -15x10 9 $ Zelle 28 L H 2 O K 140 meq/l Na
Appel LJ et al, NEJM 2010 Jürg Schifferli Innere Medizin In den Vereinigten Staaten: -3gr => -70 000 Herzinfarkte, -50 000 Strokes, etc. => -250 000 QUALYs => -15x10 9 $ Zelle 28 L H 2 O K 140 meq/l Na
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
Allgemeine Pathologie. Kreislaufstörungen
 Allgemeine Pathologie Kreislaufstörungen 6. Teil Ödem Ödem (1): Definition: vermehrte Ansammlung von Flüssigkeit im Gewebe bzw. in Körperhöhlen deshalb müssen unterschieden werden: Ursachen Grad Lage Intrazelluläre
Allgemeine Pathologie Kreislaufstörungen 6. Teil Ödem Ödem (1): Definition: vermehrte Ansammlung von Flüssigkeit im Gewebe bzw. in Körperhöhlen deshalb müssen unterschieden werden: Ursachen Grad Lage Intrazelluläre
Fragenkatalog zur Vorbereitung auf das Praktikum Niere
 E-Mail: Homepage: info@schroeder-doms.de schroeder-doms.de Fragenkatalog zur Vorbereitung auf das Praktikum Niere München den 29. April 2009 1.1 Wie ist die Niere makroskopisch bzw. mikroskopisch aufgebaut?
E-Mail: Homepage: info@schroeder-doms.de schroeder-doms.de Fragenkatalog zur Vorbereitung auf das Praktikum Niere München den 29. April 2009 1.1 Wie ist die Niere makroskopisch bzw. mikroskopisch aufgebaut?
Medikamentöse Therapie: Was brauche ich wirklich?
 Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Rationale Basisdiagnostik bei Elektrolytstörungen
 Rationale Basisdiagnostik bei Elektrolytstörungen Siegfried Waldegger Kindernephrologie Innsbruck Department für Kinder und Jugendheilkunde Elektrolytstörungen in Zusammenhang mit angeborenen Erkrankungen
Rationale Basisdiagnostik bei Elektrolytstörungen Siegfried Waldegger Kindernephrologie Innsbruck Department für Kinder und Jugendheilkunde Elektrolytstörungen in Zusammenhang mit angeborenen Erkrankungen
Herzinsuffizienz Sehen, worauf es ankommt
 Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck?
 Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Herzinsuffizienz. Modul 3: Medikamente
 Herzinsuffizienz Modul 3: Medikamente Einleitung -Funktion der Medikamente Herzfunktion stabilisieren Länger leben Einfacher atmen Mehr Energie haben Weniger Schwellungen haben Vom Krankenhaus fern bleiben
Herzinsuffizienz Modul 3: Medikamente Einleitung -Funktion der Medikamente Herzfunktion stabilisieren Länger leben Einfacher atmen Mehr Energie haben Weniger Schwellungen haben Vom Krankenhaus fern bleiben
Kompetenzfeld Hypertonie I: Pathophysiologie SS2013
 Kompetenzfeld Hypertonie I: Pathophysiologie SS2013 Lernziele dieser Vorlesung: Folgen des Bluthochdrucks kennenlernen die physikalischen Grundlagen kennenlernen, welche für die Blutströmung und für die
Kompetenzfeld Hypertonie I: Pathophysiologie SS2013 Lernziele dieser Vorlesung: Folgen des Bluthochdrucks kennenlernen die physikalischen Grundlagen kennenlernen, welche für die Blutströmung und für die
Herzinsuffizienz. R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend
 Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Symposium 2004 Vereinigung Zürcher Internisten. Salz - ein kulturhistorischer und medizinischer Streifzug
 Symposium 2004 Vereinigung Zürcher Internisten Salz - ein kulturhistorischer und medizinischer Streifzug Handout stark gekürzte Fassung ( Fälle) Dr. med. Michael Möddel Facharzt für Innere Medizin/Nephrologie
Symposium 2004 Vereinigung Zürcher Internisten Salz - ein kulturhistorischer und medizinischer Streifzug Handout stark gekürzte Fassung ( Fälle) Dr. med. Michael Möddel Facharzt für Innere Medizin/Nephrologie
Dopplersonographie der Vena femoralis und Hydratationszustand bei Hämodialysepatienten. Dissertation
 Aus der Universitätsklinik und Poliklinik für Innere Medizin II der Martin-Luther-Universität Halle-Wittenberg (Direktor Prof. Dr. med. B. Osten) und der Medizinischen Klinik I des Krankenhauses St. Elisabeth
Aus der Universitätsklinik und Poliklinik für Innere Medizin II der Martin-Luther-Universität Halle-Wittenberg (Direktor Prof. Dr. med. B. Osten) und der Medizinischen Klinik I des Krankenhauses St. Elisabeth
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP
 Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Do's and don't's? oder. oder. Was tun und was lassen? aus der Sicht eines Nephrologen. Don't / lassen / Do / tun /
 Dos and don'ts aus der Sicht eines Nephrologen Walter Brunner Kantonsspital Graubünden Dos and don'ts? oder Do's and don'ts? oder Do's and don't's? "Dos and Don'ts" or "Do's and Don'ts"? By Mignon Fogarty
Dos and don'ts aus der Sicht eines Nephrologen Walter Brunner Kantonsspital Graubünden Dos and don'ts? oder Do's and don'ts? oder Do's and don't's? "Dos and Don'ts" or "Do's and Don'ts"? By Mignon Fogarty
Allgemeine Pathologie Kreislaufstörungen. 1. Teil
 Allgemeine Pathologie Kreislaufstörungen 1. Teil Allgemeine Einleitung Anteile des Kreislaufapparates und seine Störungen: - Herz - große Gefäße Spez. Pathologie - Endstrombahn = Mikrozirkulation = Arteriolen,
Allgemeine Pathologie Kreislaufstörungen 1. Teil Allgemeine Einleitung Anteile des Kreislaufapparates und seine Störungen: - Herz - große Gefäße Spez. Pathologie - Endstrombahn = Mikrozirkulation = Arteriolen,
Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System
 Gruppe Korff Diese Seite benötigt JavaScript für volle Funktionalität. Gruppenmitglieder Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System Die Herz- und Kreislaufforschung gehört zu den am
Gruppe Korff Diese Seite benötigt JavaScript für volle Funktionalität. Gruppenmitglieder Biomechanisch ausgelöstes Remodeling im Herz-Kreislauf-System Die Herz- und Kreislaufforschung gehört zu den am
Entzündung. Pathophysiologische Grundphänomene: 2. Kreislaufstörung
 Teil 7 Pathophysiologische Grundphänomene: 2. Kreislaufstörung Pathophysiologisches Grundphänomen Kreislaufstörung (1) - Ort der Kreislaufstörung ist die Endstrombahn (= Mikrozirkulation) - hier vor allem
Teil 7 Pathophysiologische Grundphänomene: 2. Kreislaufstörung Pathophysiologisches Grundphänomen Kreislaufstörung (1) - Ort der Kreislaufstörung ist die Endstrombahn (= Mikrozirkulation) - hier vor allem
Ich und sensibel? Höchstens auf Salz
 18 Salz das weiße Gold? Salz und Blutdruck Schon seit langem ist die Kochsalzzufuhr immer wieder in der Diskussion nicht zuletzt aufgrund der engen Verbindung zum Blutdruck. Es ist zwar wissenschaftlich
18 Salz das weiße Gold? Salz und Blutdruck Schon seit langem ist die Kochsalzzufuhr immer wieder in der Diskussion nicht zuletzt aufgrund der engen Verbindung zum Blutdruck. Es ist zwar wissenschaftlich
Grundlagen der Homeostase: H 2 0 und Elektrolyte
 Grundlagen der Homeostase: H 2 0 und Elektrolyte Perioperatives Volumenmanagement Stadtspital Triemli Zürich, 12. März 2009 PD Dr. Michael Ganter Institut für Anästhesiologie UniversitätsSpital Zürich
Grundlagen der Homeostase: H 2 0 und Elektrolyte Perioperatives Volumenmanagement Stadtspital Triemli Zürich, 12. März 2009 PD Dr. Michael Ganter Institut für Anästhesiologie UniversitätsSpital Zürich
4. Diskussion. Diskussion
 4. Diskussion Die hier vorliegenden Untersuchungen demonstrieren, daß 1. die Endothel-vermittelte Vasodilatation bei Patienten mit essentieller Hypertonie abgeschwächt ist. 2. die glattmuskuläre Vasodilatation
4. Diskussion Die hier vorliegenden Untersuchungen demonstrieren, daß 1. die Endothel-vermittelte Vasodilatation bei Patienten mit essentieller Hypertonie abgeschwächt ist. 2. die glattmuskuläre Vasodilatation
Das Säure-Basen- Gleichgewicht. Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung
 Das Säure-Basen- Gleichgewicht Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung BGA Blutgasanalyse Normalkost körpereigener Stoffwechsel Überschuss
Das Säure-Basen- Gleichgewicht Warum wichtig? Optimierung des/der: Metabolismus Eiweißtransport über Membranen hinweg Signalübertragung BGA Blutgasanalyse Normalkost körpereigener Stoffwechsel Überschuss
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock. Pharmakologische Therapie und Mikrozirkulation
 Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Habilitation zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med. habil.)
 Aus der Universitätsklinik und Poliklinik für Innere Medizin I an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Wolfgang E. Fleig) Der transjuguläre intrahepatische portosystemische
Aus der Universitätsklinik und Poliklinik für Innere Medizin I an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Wolfgang E. Fleig) Der transjuguläre intrahepatische portosystemische
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter
 Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Harnkanälchen. Proximaler Tubulus
 Harnkanälchen Der Harnkanälchenapparat des Nephrons ist etwa 3-4 cm lang und gliedert sich in den proximalen, intermediäre und distalen Tubulus. Alle Tubuli bestehen aus einem einschichtigen Epithel, das
Harnkanälchen Der Harnkanälchenapparat des Nephrons ist etwa 3-4 cm lang und gliedert sich in den proximalen, intermediäre und distalen Tubulus. Alle Tubuli bestehen aus einem einschichtigen Epithel, das
INHALT. Blutdruck als funktionelle Größe. Die Regulation des Blutdrucks 18. Definition des Bluthochdrucks (Hypertonie) Ursachen des Bluthochdrucks 27
 INHALT Vorwort 10 Blutdruck als funktionelle Größe lk Blutkreislauf 14 Blutdruck in verschiedenen Abschnitten des Kreislauf-Systems 16 Die Regulation des Blutdrucks 18 Vegetatives Nervensystem 19 Renin-Angiotensin-Aldosteron-System
INHALT Vorwort 10 Blutdruck als funktionelle Größe lk Blutkreislauf 14 Blutdruck in verschiedenen Abschnitten des Kreislauf-Systems 16 Die Regulation des Blutdrucks 18 Vegetatives Nervensystem 19 Renin-Angiotensin-Aldosteron-System
Niereninsuffizienz bei chronischer Herzinsuffizienz
 Niereninsuffizienz bei chronischer Herzinsuffizienz 23. Berliner Dialyseseminar 3.12.2010 Ulrich Frei Charité Universitätsmedizin Berlin Prof. Dr. Ulrich Frei 1 . 1. 2. 3. 4. 5. 6. Beschreibung und Begriffe
Niereninsuffizienz bei chronischer Herzinsuffizienz 23. Berliner Dialyseseminar 3.12.2010 Ulrich Frei Charité Universitätsmedizin Berlin Prof. Dr. Ulrich Frei 1 . 1. 2. 3. 4. 5. 6. Beschreibung und Begriffe
Zusammenfassung. Bei Patienten mit PAH zeigte sich in Lungengewebe eine erhöhte Expression von PAR-1 und PAR-2. Aktuelle Arbeiten weisen darauf
 Zusammenfassung Die pulmonal arterielle Hypertonie (PAH) ist eine schwerwiegende, vaskuläre Erkrankung, die mit einer hohen Sterblichkeit einhergeht. Die zugrundeliegenden Pathomechanismen sind multifaktoriell
Zusammenfassung Die pulmonal arterielle Hypertonie (PAH) ist eine schwerwiegende, vaskuläre Erkrankung, die mit einer hohen Sterblichkeit einhergeht. Die zugrundeliegenden Pathomechanismen sind multifaktoriell
Häufige Komplikationen während der Dialyse und ihre Therapie
 Häufige Komplikationen während der Dialyse und ihre Therapie H.Prophet, R.E.Winkler, M.Tieß, W.Ramlow, Ann Michelsen, Doris Hofmann, Jana-Maria Schneidewind, Gabriele Weber Dialyse-Gemeinschaft Nord e.v.-
Häufige Komplikationen während der Dialyse und ihre Therapie H.Prophet, R.E.Winkler, M.Tieß, W.Ramlow, Ann Michelsen, Doris Hofmann, Jana-Maria Schneidewind, Gabriele Weber Dialyse-Gemeinschaft Nord e.v.-
