Chirurgie der Hirnmetastasen
|
|
|
- Marcus Brandt
- vor 6 Jahren
- Abrufe
Transkript
1 PRAXIS Schweiz Med Forum Nr Dezember Chirurgie der Hirnmetastasen U. D. Schmid a, H. P. Honegger b, R. Pescia c Einleitung Patienten mit Karzinomen erleiden, je nach Histologie des Primärtumors (PT) und der Krankheitsdauer, in 20 40% eine Hirnmetastasierung. Um Überbehandlung, aber auch therapeutischem Nihilismus zu begegnen, soll die Indikationsstellung für die verschiedenen Therapieformen im interdisziplinären Konsens von Onkologie, Radioonkologie und Neurochirurgie / Radiochirurgie erfolgen. Hauptziel ist dabei die rasche Symptomenbefreiung mit kleinstem Zeitaufwand und Therapierisiko, sekundäres Ziel ist die Verlängerung der Überlebenszeit in gutem klinischem Zustand. Die wichtigsten Folgerungen hieraus sind in der «Quintessenz» nachzulesen. Verteilung und Häufigkeit [1] Hirnmetastasen systemischer Primärtumore (PT) nisten sich via Arteriolen und Kapillaren an der Grenze von weisser zu grauer Substanz an % aller Erwachsenen und 6 10% aller Kinder mit Neoplasien erleiden ZNS-Metastasen. Entsprechend der Inzidenz des PT sind Hirnmetastasen des Bronchuskarzinoms am häufigsten, und in rund 10% der zerebralen Metastasen ist der PT unbekannt. Die Wahrscheinlichkeit einer zerebralen Metastasierung variiert je nach Primärtumor (Tab. 1), diese Metastasen liegen in 80% im Grosshirn, in 15% im Kleinhirn und in ca. 5% im Hirnstamm. Die lymphatisch und venös drainierten Zellen aus der Region der Primärtumoren (PT) passieren zumeist als ersten Kapillarfilter die Lunge, führen also häufig als erstes zu Lungenoder Lebermetastasen, sekundär dann über die pulmonal-arterielle Strombahn zu Hirnmetastasen. Der Zeitpunkt des Auftretens von Hirnmetastasen (Tab. 1) hängt deshalb auch von der Lage bzw. dem Ursprung des Primärtumors ab. Liegt der PT in der Lunge selbst, werden der PT und dessen Metastasen oft gleichzeitig manifest; gelegentlich führt sogar erst die Diagnose der Hirnmetastase nachträglich zum Nachweis des PT in der Lunge. Liegt der PT dagegen weit Tabelle 1. Auftreten von Hirnmetastasen in Abhängigkeit vom Primärtumor. a Neurochirurgie, Stadtspital Triemli, und Klinik Im Park, Zürich b Abteilung für Medizinische Onkologie, Stadtspital Triemli, Zürich c Klinik für Radioonkologie und Nuklearmedizin, Stadtspital Triemli, Zürich Korrespondenz: Prof. Dr. med. Urs D. Schmid Neurochirurgie FMH Seestrasse 220 CH-8027 Zürich Primärtumor Tote / Primärtumor / Jahr 1 Hirnmetastasen 2 % je Jahr 3 % % je Primärtumor Lunge Mamma Melanom Kolon Leber, Pankreas Prostata Leukämie Niere Lymphom Sarkom Weibliche Genitale Thyroidea 0,2 17 0,2 Andere / unbekannt Summe Tote je Primärtumor. 100% = mit malignen Tumoren verstorbene Patienten (USA). 2 % je Primärtumor = Wahrscheinlichkeit, bei Vorliegen eines bestimmten Primärtumors an Hirnmetastasen zu erkranken. 3 % je Jahr = Wahrscheinlichkeit, bei Vorliegen einer Hirnmetastase einen bestimmten Primärtumor zu finden.
2 PRAXIS Schweiz Med Forum Nr Dezember vor dem Kapillarfilter der Lunge (z.b. Mammaoder urogenitale Karzinome, Melanom), ist das Intervall von der Diagnose des PT bis zum Auftreten der Hirnmetastasen oft entsprechend länger, bzw. die Entwicklung von Hirnmetastasen weniger wahrscheinlich. Intra-abdominelle Karzinome metastasieren deshalb seltener und später in das Gehirn, möglicherweise weil deren hämatogene Ausbreitung über zwei in Serie geschaltete Filter (Leber, Lunge) verzögert geschieht. Hirnmetastasen sind bei 53% der Patienten singulär, bei 47% multipel, von der Diagnose des PT bis zur Diagnose der Hirnmetastase dauert es zwischen 3 Monaten (nicht kleinzelliges Lungenkarzinom) bis 53 Monate (Mammakarzinom), im Mittel 12 Monate. Die Überlebensrate von Patienten mit ZNS-Metastasen ist üblicherweise kurz, liegt median bei 4 Monaten, sie ist länger bei solitären, und signifikant kürzer bei multiplen Metastasen. Klinik [1] Die Symptome von Hirnmetastasen entwickeln sich in der Regel schleichend innerhalb von Wochen oder wenigen Monaten und nur selten akut (innert Tagen) oder apoplektiform. Die Symptome sind entweder Ausdruck einer diffusen Hirnschädigung mit Hirndruckzeichen (Kopfschmerz, Nausea, Erbrechen, Stauungspapillen) und Demenz, oder einer fokalen Schädigung bestimmter eloquenter Hirnareale (Sensomotorik, Sprache, Gesichtsfeld, Koordination, Epilepsie). Eine langsam progrediente Hirnschädigung entsteht z.b. über direkte Kompression von Hirnzellen oder Ödem, selten durch infiltratives Wachstum. Eine akute Hirnschädigung ist oft Ausdruck einer Obstruktion der Liquorwege mit Okklusivhydrozephalus oder aber einer intra- und peritumoralen Blutung. Magnetresonanztomographie Die Magnetresonanztomographie (MRT) ist die Methode der Wahl zum Nachweis von intrazerebralen Läsionen der Grösse von ca. 3 5 mm, und sie macht einen eventuellen Befall der Meningen sichtbar. Mikroskopisch kleine Hirnmetastasen dagegen entziehen sich dem radiologischen Nachweis, weshalb auch die MRT den Ausschluss von Hirnmetastasen formal nicht erlaubt. Hirnmetastasen (Tab. 2) sind in der Regel scharf begrenzt, rund und solid; seltener sind sie unregelmässig begrenzt, polyzyklisch oder zystisch. Im nativen MRT sind sie im Vergleich zum Hirnparenchym entweder hyperintens oder hypointens, die Kontrastmittelaufnahme nach intravenöser Injektion von Gadolinium ist zumeist kräftig, homogen (bei gleichmässiger Tumordurchblutung), gelegentlich auch ringförmig und inhomogen (bei zentraler Tumornekrose). Die Metastasen sind in der Regel umgeben von einem breiten peritumoralen Ödem. Im Vergleich zum Rundherd selbst kann dieses gelegentlich das Vielfache an Raumforderung ausmachen. Differentialdiagnose des zerebralen Rundherdes Die Unterscheidung zwischen Hirnmetastasen und anderen zerebralen Raumforderungen ist selbst im MRT nicht immer einfach. Im Gegensatz zur Metastase ist aber das Meningeom meist solitär, oberflächlich, homogen kontrastiert, befindet sich an typischen Ansatzstellen der Dura, ein Primärtumor fehlt, die Symptome entwickeln sich schleichend und bleiben oft milde. Ein Abszess dagegen ist oft multipel, fast immer ringförmig mit feiner Ringkontrastierung, der Grundmorbus ist oft bekannt, es be- Tabelle 2. Radiologisch-klinische Differentialdiagnose des zerebralen Rundherdes. Metastase Meningeom Abszess Glioblastom Form rund rund rund selten rund Grenze scharf scharf scharf meist nicht scharf MR-Kontrast homogen (Ring) homogen Ring homogen Ring Ringkapsel dick fein fein bis dick Zahl 1 meist 1 1 meist 1 Ödem Lage oberflächlich tief oberflächlich oberflächlich tief oberflächlich tief Infiltration meist ø nur Dura meist ø Hirn / Ependym Grundmorbus PT meist ø Sepsis, Basis-Entzündung ø Neurol. Symptome rasch langsam rasch meist langsam Labor (Tumormarker) keine Infektzeichen keine
3 PRAXIS Schweiz Med Forum Nr Dezember stehen Infektzeichen, weswegen die Patienten oft klinisch schwer krank sind. Das Glioblastom dagegen ist häufig polyzyklisch und solide, inhomogen, infiltrativ, kann aber auch einen Abszess oder eine Metastase imitieren, nur der systemische Grundmorbus fehlt. Demnach ergeben sich besonders dann differentialdiagnostische Schwierigkeiten, wenn der Prozess radiologisch rund, solitär, scharf begrenzt, zystisch mit solider Kapsel und subkortikal ist, klinisch jedoch ein PT und Entzündungszeichen fehlen. Hier kann entweder die direkte Biopsie Klärung bringen, was mit dem Risiko einer intrakraniellen Komplikation verbunden ist, oder eine Tumorsuche einschliesslich Biopsie extrakraniell. Abklärungsgang bei Verdacht auf Hirnmetastasen [1, 2] Grundsätzlich lässt sich aber in den meisten Fällen von zerebralen Rundherden die Vermutung eines metastatischen Geschehens mit grosser Wahrscheinlichkeit stellen (Tab. 2). Die Abklärung der mutmasslichen Histologie der Hirnmetastase geschieht dann indirekt über die Suche nach anderen Metastasen und des PT und die allfällige Biopsie des betreffenden extrakraniellen Herdes. Für diese PT-Suche ist das Wissen um drei Kenngrössen nützlich, nämlich die Inzidenz eines bestimmten PT (Tab. 1, Spalte 1), die Wahrscheinlichkeit, mit welcher dieser PT ins Gehirn metastasiert (Tab. 1, Spalte 2), sowie die daraus resultierende Wahrscheinlichkeit, dass ein bestimmter (noch zu suchender) PT Ursache einer bekannten Hirnmetastase ist (Tab. 1, Spalte 3). Bei der Suche nach der zunächst unbekannten systemischen Grunderkrankung (einschliesslich einer nicht metastatischen Ursache) ist es sinnvoll, sich bei der Reihenfolge der Abklärungsschritte nach der theoretischen Wahrscheinlichkeit gemäss Tabelle 1 zu orientieren, allenfalls bei klinisch anderslautender Prioritätenliste die Reihenfolge der Abklärungen zu variieren. Unabdingbar sind die Anamneseerhebung und die klinische Untersuchung inklusive Inspektion von Haut und Schleimhäuten (Melanom) und Palpationen der Lymphstationen und Rektaluntersuchung, sowie ein breites Labor einschliesslich Tumormarker. Erst wenn mit radiologischen (z.b. CT, MRT, Sonographie), endoskopischen (z.b. Broncho-, Gastro-, Kolo- und Zystoskopie) Mitteln und Gewebeanalysen verdächtiger extrazerebraler Herde (Biopsie, Spühlzytologie) kein PT zu finden ist, ist eine stereotaktische Biopsie der Hirnmetastase selbst anzustreben. Diese liefert in 90 95% der Fälle eine definitive Diagnose. Gründe für ein Fehlschlagen der stereotaktischen Biospie können die besondere Lage oder Konsistenz des Prozesses oder eine inadäquate Zielpunktbestimmung sein. In geübten Händen liegt die Morbiditätsrate bei 0,7 3,5%, und die Mortalitätsrate ist 1%. Therapeutische Optionen bei Hirnmetastasen [1, 2] Patienten mit Hirnmetastasen können entweder rein symptomatisch oder lokal «definitiv» behandelt werden. Ersteres beinhaltet u.a. Steroide und Antiepileptika, für letzteres stehen uns derzeit grundsätzlich folgende Therapieoptionen zur Verfügung: Die offene mikrochirurgische Tumorentfernung, die Radiochirurgie mittels LINAC oder Gamma-Knife (GK), die Tumorbiopsie (stereotaktisch oder mittels Neuronavigation), die Radiotherapie und die Chemo- Tabelle 3. Voraussetzungen / Indikationen für offene Metastasenchirurgie am Gehirn. Patient Lokalbefund Histologie Primärtumor unter Kontrolle / saniert Lebenserwartung bei sanierter Hirnmetastase z.b. >6 Monate Systemmetastasen nicht vorhanden, kontrolliert Internistische Operabilität für Narkose / Intensivtherapie neurologischer Ausfall trotz Steroiden Solitärmetastase Grösse >3 cm im Durchmesser, >5 cm 3 Volumen bedrohliche lokale Sekundärkomplikation: Einklemmungsgefahr (Metastase hintere Schädelgrube) Okklusivhydrozephalus (Metastase hintere Schädelgrube) operable Lokalisation (ohne Zusatzschädigung angehbare Metastase) unbekannte Histologie (anstelle der Biopsie) strahlenresistenter Prozess
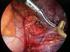
4 PRAXIS Schweiz Med Forum Nr Dezember Abbildung 1. Typische Indikation für offene Metastasen-Chirurgie (obere Reihe): grosse oberflächliche parietale singuläre Metastase eines bekannten Nierenzell- Karzinoms vor der Operation (a) und 8 Wochen nach mikrochirurgischer Tumorresektion (b). a b therapie. Bei den meisten Patienten kommt eine Kombination dieser Therapien in Betracht. Das Ziel der definitiven Lokalbehandlung ist die Verminderung der neurologischen Symptome und eine längere lokale Tumorkontrolle bzw. Überlebenszeit. Der Entscheid für oder gegen eine Chirurgie der Hirnmetastase wird aber nicht allein aufgrund lokaler technischer Besonderheiten (z.b. Grösse und Lage des Prozesses) oder der Neurologie gefällt. Vielmehr steht die Beurteilung der onkologischen Gesamtsituation (PT, systemische andere Metastasen, Lebenserwartung bei gegebenem PT, Lebenserwartung bei unsanierter Hirnmetastase, adjuvante Therapieoptionen) jedes einzelnen Patienten bei der Wahl der Therapie der Hirnmetastasen im Vordergrund (Tab. 3 und 4). Radiotherapie alleine [1 3] Bei multiplen Hirnmetastasen gilt heute die fraktionierte Ganzhirnbestrahlung über 4 6 Wochen als Standardtherapie, verbunden mit einer Steroidbehandlung (z.b. mit Fortecortin 4 4 mg). Besonders radiosensitiv sind das kleinzellige Bronchuskarzinom, Keimzelltumoren, Lymphome und das multiple Myelom, wogegen das Melanom, das kolorektale und das Nierenkarzinom eher als radioresistent gelten. Patienten mit multiplen ZNS-Metastasen leben im Mittel 1 2 Monate, wenn sie nur mit Steroiden behandelt werden. Unter einer kombinierten Therapie mit Steroiden und perkutaner Radiotherapie bessern sich die neurologischen Symptome zumeist rasch, die mediane Überlebenszeit der Patienten liegt bei 3 6 Montaen, aber nur 10 20% leben länger als 1 Jahr nach dieser Therapie. Radiologisch sind anschliessend ca. 25% der Metastasen nicht mehr sichtbar, 35% werden kleiner, bei 40% bleibt die Grösse unverändert oder nimmt zu. Offene Chirurgie (Tab. 3; Abb. 1) [1, 2, 4, 5] Die offene Tumorchirurgie (plus begleitende Steroidbehandlung) alleine ist nur dann sinnvoll, wenn es sich radiologisch um eine Solitärmetastase handelt und diese an einem Ort liegt, an dem der Tumor komplett und ohne wesentliches neurologisches Risiko entfernt werden kann. Chirurgie ist aber nicht angezeigt, selbst bei anatomisch günstigen Voraussetzungen, wenn es sich um ein kleinzelliges Lungenkarzinom oder ein Non-Hodgkin-Lymphom handelt. Bei vollständiger mikrochirurgischer Resektion eines einzelnen Herdes liegt, in Abhängigkeit auch von der Kontrolle des Grundmorbus, die mediane Überlebenszeit bei 4 8 Monaten. Falls keine Komplikationen auftreten (was in ca. 95% der Fall sein sollte), verschwinden die neurologischen Symptome in der Regel schlagartig mit der Behandlung des Ödems und Entfernung der Raumforderung. Bei kontrolliertem PT sind 1-, 2- und 3-Jahres-Überlebensraten von 34%, 19% und 12% Jahren möglich (z.b. Mammakarzinom). Ist die Tumorentfernung inkomplett, liegt die Überlebensrate ähnlich tief wie bei der Radiotherapie alleine. Das technische Konzept der offenen Tumorresektion ist in der Hirnchirurgie anders als bei der extrazerebralen Tumorchirurgie, beispielsweise der Viszeralchirurgie oder Orthopädie, und zwar bezüglich (1.) der beschränkten «Radikalität» der Metastasenentfernung, und (2.) der technischen Schwierigkeit einer En-bloc- Resektion des Tumors. In der extrazerebralen Chirurgie wird die lokale Radikalität der Chirurgie durch eine Entfernung des Tumors, seiner möglicherweise infiltrierten Umgebung sowie seiner potentiellen Nahmetastasen (Lymphbahnen) angestrebt, und die Eröffnung des Tumors wird, zur Meidung einer Sekundärdissemination, wenn immer möglich vermieden.
5 PRAXIS Schweiz Med Forum Nr Dezember Bei der Metastasenchirurgie im Hirn sind lokal verbleibende Zellnester oder eine iatrogene Tumordissemination in die Nachbarschaft und in den Subarachnoidalraum nicht mit Sicherheit auszuschliessen. Eine radikale offene Metastasenoperation im Gehirn gibt es also nach strengen onkochirurgischen Kriterien nicht. Hier beschränkt man sich nämlich zum einen immer auf die Tumorentfernung selbst, allenfalls unter Mitnahme einer dünnen peritumoralen Gliaschicht. Zum andern ist es im Gehirn oft nicht möglich, den Tumor intrakapsulär (ohne ihn zu eröffnen) aus seinem Hirnbett herauszulösen, vielmehr wird der in der Regel vergleichsweise grosse Tumor durch eine kleine Zugangsspalte im Hirn in kleinen Stücken entfernt. Der Grund für diese onkochirurgisch unbefriedigende Situation liegt darin, dass eine Tumorentfernung in einem Stück und unter Mitnahme von «gesunder Umgebung» mit einer Läsion wichtiger Hirnareale verbunden sein kann. Die postoperative neurologische Verschlechterung aber ist ein Preis, der in Anbetracht der kurzen Überlebenszeit und der dadurch zu kurzen Rehabilitationszeit nach allfälliger iatrogener Hirnschädigung nicht in Kauf genommen werden sollte. Offene Tumorresektion und adjuvante Radiotherapie [1, 2, 4, 5] Aus obengenannten konzeptionellen Gründen, aber auch wegen der Mitbehandlung von radiologisch noch nicht manifesten Hirnmetastasen, folgt der offenen Tumorresektion heute in der Regel die adjuvante fraktionierte Ganzhirnbestrahlung. Die Kombination der Mikrochirurgie mit einer postoperativen Radiotherapie verlängert die Überlebenszeit von Patienten mit solitären Hirnmetastasen signifikant und beseitigt die neurologische Symptomatik nachhaltiger, sofern der systemische PT kontrolliert ist und somit nicht der Entwicklung von Rezidivmetastasen vorauseilt. In diesen Fällen wird von medianen Überlebenszeiten von Monaten berichtet, sowie von Überlebensraten von 70% (nach 1 Jahr), 41% (nach 2 Jahren) sowie 30% (nach 3 Jahren). Radiochirurgie (Tab. 4; Abb. 2) [1, 2, 4 7] Die Radiochirurgie bietet sich als vielversprechende nicht-invasive Alternative zur offenen Chirurgie an. Besonders geeignet für diese Behandlung sind rundliche Einzelherde, die aber einen Durchmesser von jeweils 3 cm bzw. ein Volumen von 25 cm 3 nicht überschreiten dürfen, wobei es sich idealerweise um eine Einzelmetastase oder um nicht mehr als 3 4 gleichzeitige Multimetastasen handeln sollte. Bei der Radiochirurgie wird der Prozess mit einer hochfokussierten, einzeitigen Bestrahlung in einem ambulanten oder kurzstationären Aufenthalt von z.b. 2 Tagen behandelt. Dies geschieht entweder mittels eines modifizierten Linearbeschleunigers (LINAC), wie er heute in verschiedenen Radiotherapie-Zentren zur Verfügung steht, oder mittels Gamma- Knife, wie er in Deutschland vielenorts, in der Schweiz in der Zürcher Hirslanden Klinik «Im Tabelle 4. Voraussetzungen / Indikationen für Radiochirurgie am Gehirn. Patient Lokalbefund Histologie Primärtumor unter Kontrolle / saniert Lebenserwartung bei sanierter Hirnmetastase z.b. >6 Monate Systemmetastasen nicht vorhanden, kontrolliert Operabilität für 2 3 Stunden Rückenlage in Lokalanästhesie kein schwerer neurologischer Ausfall Solitärmetastase oder 2 4 Multimetastasen Grösse 3 cm im Durchmesser, <25 cm 3 Volumen keine drohende lokale Sekundärkomplikation wie z.b.: Einklemmungsgefahr (Metastase hintere Schädelgrube) Okklusivhydrozephalus (Metastase hintere Schädelgrube) jede zerebrale Lokalisation Lokalrezidiv nach offener Tumorchirurgie Rezidiv(e) nach vorgängiger perkutaner Ganzhirnbestrahlung Rezidiv(e) nach vorgängiger Radiochirurgie in der Regel bekannte(r) Histologie / PT (sonst vorgängige Biopsie) strahlenresistenter oder strahlensensibler Prozess
6 PRAXIS Schweiz Med Forum Nr Dezember Abbildung 2. Typische Indikation für stereotaktische Radiochirurgie (untere Reihe): kleine, tief im Marklager gelegene singuläre Metastase eines bekannten Adenokarzinoms vor der Operation (a) und 8 Monate nach Gamma-Knife- Therapie (b). (Mit freundlicher Unterstützung Elektra, Leksel Gamma Knife, Hirslanden Klinik Im Park, Zürich, Dr. E. Taub.) a b Park» verwendet wird (Pflichtleistung der Krankenkassen seit ). Beiden Methoden gemeinsam ist das Prinzip, dass der Tumor in einer einzigen Sitzung über zahlreiche, in unterschiedlicher Richtung auf den Tumor eintreffende, eng begrenzte Einzeldosen bestrahlt wird, wobei jede der Einzeldosen für das umgebende Gehirn nicht kritisch ist und nur der Tumor selbst (mit nach aussen steil abfallender Isodosenkurve) die kritische (nekrotisierende) Strahlendosis erhält. Vorteil dieser Behandlung gegenüber einer perkutanen Radiotherapie alleine, oder einer adjuvanten Radiotherapie zur offenen Operation, ist die von 6 bzw. 8 Wochen auf 2 3 Tage verkürzte Behandlungszeit. Diese fällt um so mehr ins Gewicht, als die Patienten mit metastasierendem Tumor ohnehin eine beschränkte Lebenserwartung von wenigen Monaten bis Jahren aufweisen. Ein weiterer Vorteil ist die kleine Komplikationsrate im Vergleich zur offenen Chirurgie, aber auch im Vergleich zur perkutanen Radiotherapie. Im Gegensatz zur offenen Chirurgie ist sie zudem aus onkochirurgischer Sicht eine lokal potentiell «radikale» Therapieform (kalkulierbare Mitbestrahlung der unmittelbaren peritumoralen Nachbarschaft, keine iatrogene Zelldissemination). Die Radiochirurgie hat aber gegenüber der offenen Chirurgie den Nachteil, dass sie (ohne vorherige bioptisch gesicherte Diagnose und bei unbekanntem PT) «blind» erfolgt. Ein Nachteil der Radiochirurgie gegenüber der perkutanen Radiotherapie ist, dass sie (wie die offene Operation ohne adjuvante Radiotherapie) lediglich den radiologisch sichtbaren Herd behandelt, nicht aber die allenfalls noch verborgenen anderen Hirnmetastasen, weshalb sie auch beim Non-Hodgkin-Lymphom und kleinzelligen Lungenkarzinom nicht indiziert ist. Die Radiochirurgie sollte deshalb, genau wie die offene Chirurgie, aus unserer Sicht lediglich jenen Patienten vorbehalten bleiben, deren Grundleiden aktuell unter Kontrolle ist und die lediglich eine Metastase oder wenige sichtbare Metastasen im Gehirn aufweisen. Eine lokale Tumorkontrolle mit Radiochirurgie alleine kann, je nach Serie, 82 94% betragen, mit einer medianen Überlebensrate von 6 11 Monaten. Die Radiochirurgie eignet sich auch besonders zur Behandlung von sogenannten für die perkutane Radiotherapie radioresistenten Metastasen (Melanom, Nierenzellkarzinom, Sarkom) und von Läsionen, die der offenen Chirurgie nicht zugänglich sind. Frühkomplikationen nach Radiochirurgie sind nicht so selten ( 10%) und bestehen in (ödembedingten) Kopfschmerzen, neurologischen Ausfällen und epileptischen Anfällen. Spätkomplikationen bestehen, neben der regionalen Alopezie, in einer Radionekrose (5 10%) mit denselben neurologischen Zeichen. Adjuvante perkutane Radiotherapie nach Radiochirurgie kann die lokale Tumorkontrolle wahrscheinlich noch einmal verbessern, sie reduziert auch die Inzidenz von anderen zerebralen Metastasen, scheint aber die Überlebensrate aufgrund des fortschreitenden Grundmorbus nicht zu verbessern. Eine Verbesserung der Überlebensrate mittels adjuvanter Radiotherapie nach Radiochirurgie ist deshalb nur bei Patienten ohne aktiven extrakraniellen
7 PRAXIS Schweiz Med Forum Nr Dezember Abbildung 3. Flussdiagramm: Entscheidungsgrundlagen zur Behandlung zerebraler Metastasen. kontrolliert systemische Erkrankung nicht kontrolliert zerebrale zerebrale zerebrale Solitär- Solitärmetastase Multimetastasen oder Multimetastasen 3 cm, >25 cm 3 <3 cm alle keine / leichte schwere obstruktiv, kompressiv <25 cm 3 Grössen neurolog. Symptome neurolog. Symptome offene Chirurgie Radiochirurgie fraktionierte perkutane palliativ und adjuvante Radiotherapie (z.b. Steroide) Radiotherapie Quintessenz (vgl. auch Abb. 3) Tumor zu erwarten. Gegen eine generelle adjuvante Radiotherapie nach Radiochirurgie spricht allerdings, dass sie wichtige Vorteile der Radiochirurgie minimaler Zeitaufwand für Eine Hirnmetastase ist Ausdruck eines fortgeschrittenen Tumorleidens mit kurzer Überlebenszeit. Die Frist für Therapien und Erholung von Therapiekomplikationen ist klein. Vor jeder Behandlung einer Hirnmetastase steht die interdisziplinäre Standortbestimmung (Tumorboard) von Radioonkologie, Onkologie, Neurochirurgie / Radiochirurgie. Wegen der kurzen Überlebenszeit ist nach der Therapie mit dem kleinsten Zeitaufwand und Therapierisiko zu suchen. Symptomatische (Steroid-)Therapie: unkontrolliertes Grundleiden, hohes Alter, zerebrale Multimetastasierung, schlechter neurologischer Zustand oder Allgemeinzustand. Perkutane Radiotherapie alleine: zerebrale Multimetastasen, guter neurologischer Zustand oder Allgemeinzustand, systemischer Prozess mehr oder weniger kontrolliert. Stereotaktische Biopsie: unbekannter Primärtumor, ungewöhnlicher zerebraler Rundherd oder Grundmorbus. Offene Chirurgie / adjuvante Radiotherapie: grosse, oberflächliche Solitärmetastase (ø >3 cm, Volumen >25 cm 3 ), guter neurologischer Zustand und Allgemeinzustand, systemischer Prozess kontrolliert. Radiochirurgie (Gamma-Knife, LINAC): Eine bis z.b. vier kleinere (ø <3 cm, Volumen <25 cm 3 ) Metastasen, tiefliegend, «radioresistent», Rezidiv (nach offener oder Radiochirurgie, Ganzhirnbestrahlung), guter neurologischer Zustand und Allgemeinzustand, systemischer Prozess kontrolliert. die Therapie, kein Risiko eines generalisierten Strahlenschadens aufhebt. Die Radiochirurgie ist theoretisch wiederholt einsetzbar, wenn neue Metastasen auftreten. Andererseits wird die Radiochirurgie auch adjuvant eingesetzt, wenn nach perkutaner Bestrahlung, aber auch nach offener Chirurgie, Metastasenrezidive oder persistierendes Wachstum beobachtet werden. Chemotherapie [2, 8] Die Rolle der Chemotherapie ist nicht genügend erforscht und wird deshalb zur Behandlung von ZNS-Metastasen selten eingesetzt. Traditionell verhindert die Blut-Hirn-Schranke die Passage vieler Chemotherapeutika. Diese ist allerdings bei ZNS-Metastasen teilweise unterbrochen. Für besonders chemosensitive PT bestehen aufgrund von klinischen Studien günstige Voraussetzungen auch für ein Ansprechen der ZNS-Metastase. Es handelt sich hierbei um das Mamma- und das kleinzellige Bronchuskarzinom, Keimzelltumoren und namentlich die Non-Hodgkin-Lymphome. Insgesamt kann man bei ZNS-Metastasen von chemosensitiven PT eine initiale alleinige Chemotherapie (ohne gleichzeitige Ganzhirnbestrahlung) versuchen, gelegentlich werden auch Rezidivmetastasen (nach vorgängiger Radiotherapie) chemotherapiert.
8 PRAXIS Schweiz Med Forum Nr Dezember Literatur 1 Kaye A, Laws E. Brain Tumors. Tokyo: Churchill Livingstone; De Vita VT, Hellman S, Rosenberg S. Cancer. Principles and Practice of Oncology. London: Lippincott Williams and Wilkins; Gross M, Klauss H, Engenhart R. Strahlentherapeutisches Management von Hirnmetastasen. Onkologe 2000;6: Schackert G, Steinmetz A, Sobottka S. Neurochirurgische Therapie der Hirnmetastasen. Onkologe 2000;6: Reulen H, Spuhler A. Therapie von Hirnmetastasen aus neurochirurgischer Sicht. Münch Med Wschr 1995; 137: Ganz J. Gamma Knife Surgery. Wien, New York: Springer; Siegfried J, Haller D, Heinzel F, et al. Gamma-Knife im Dienste der Neurochirurgie. Schweiz Med Wochenschr 1997;128: Korfel A, Thiel E. Chemotherapie zerebraler Metastasen solider Tumoren. Onkologe 2000;6:
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Interdisziplinäre Therapieentscheidung
 Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Clinical Pathway - Hirnmetastasen1
 Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Nicht-epitheliale Tumore & Metastasen in der Schilddrüse
 Nicht-epitheliale Tumore & Metastasen in der Schilddrüse Prof. Dr.med.habil Andreas Zielke, MBA Klinik für Endokrine Chirurgie Endokrines Zentrum Diakonie Klinikum Stuttgart Fortbildungsveranstaltung OSP
Nicht-epitheliale Tumore & Metastasen in der Schilddrüse Prof. Dr.med.habil Andreas Zielke, MBA Klinik für Endokrine Chirurgie Endokrines Zentrum Diakonie Klinikum Stuttgart Fortbildungsveranstaltung OSP
Tumorerkrankungen im Kindesalter. - ein Überblick -
 Tumorerkrankungen im Kindesalter - ein Überblick - Elisabeth Holfeld 2. Brandenburger Krebskongress 25.02.2011 Hauptunterschiede zwischen Tumoren im Kindes- und Erwachsenenalter Häufigkeit der Tumoren
Tumorerkrankungen im Kindesalter - ein Überblick - Elisabeth Holfeld 2. Brandenburger Krebskongress 25.02.2011 Hauptunterschiede zwischen Tumoren im Kindes- und Erwachsenenalter Häufigkeit der Tumoren
Palliative Thoraxchirurgie
 Palliative Thoraxchirurgie Wünsche und Realität Ernst E. Förster, Ltd. Arzt Bereich Thoraxchirurgie Ubbo Emmius Klinik Aurich Wünsche an die Palliative Thoraxchirurgie: Lebensbedrohliche Zustände verhindern
Palliative Thoraxchirurgie Wünsche und Realität Ernst E. Förster, Ltd. Arzt Bereich Thoraxchirurgie Ubbo Emmius Klinik Aurich Wünsche an die Palliative Thoraxchirurgie: Lebensbedrohliche Zustände verhindern
Lungenmetastasen Chirurgie
 Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher
 Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Metastasenchirurgie 13% 7% -
 Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Workshop. Vertiefung Strahlentherapie
 Workshop - Vertiefung Strahlentherapie Frank Zimmermann Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Zielsetzung die Herausforderungen
Workshop - Vertiefung Strahlentherapie Frank Zimmermann Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Zielsetzung die Herausforderungen
Diagnostisches Vorgehen bei Leberraumforderungen. H. Diepolder
 Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da
 Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17,8%) am Leben und 88 (82,2%) verstorben (Tab. 3.1.).
 18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
Ergebnisse Kasuistiken Beispiel für einen kurzen Krankheitsverlauf
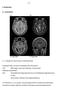 - 37-3. Ergebnisse 3.1. Kasuistiken T1 T2 3.1.1. Beispiel für einen kurzen Krankheitsverlauf 53-jähriger Mann mit einem Glioblastom des Hirnstamms. 1/5 MRT wegen einer seit 6 Monaten zunehmenden Halbseitensymptomatik.
- 37-3. Ergebnisse 3.1. Kasuistiken T1 T2 3.1.1. Beispiel für einen kurzen Krankheitsverlauf 53-jähriger Mann mit einem Glioblastom des Hirnstamms. 1/5 MRT wegen einer seit 6 Monaten zunehmenden Halbseitensymptomatik.
Anwendung von Beschleunigern in der medizinischen Therapie
 Anwendung von Beschleunigern in der medizinischen Therapie Behördenkurs Strahlenschutz an Beschleunigern R. Baumann Strahlentherapie Indikationen Maligne (bösartige) Tumoren = Krebs => Radioonkologie Benigne
Anwendung von Beschleunigern in der medizinischen Therapie Behördenkurs Strahlenschutz an Beschleunigern R. Baumann Strahlentherapie Indikationen Maligne (bösartige) Tumoren = Krebs => Radioonkologie Benigne
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom
 Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
2. Material und Methoden
 9 2. Material und Methoden 2.1. Auswahlkriterien und Untersuchungsvorgang Dieser Arbeit liegen die Daten von 107 Patienten zugrunde, die im Zeitraum vom 01.01.1993 bis 31.12.1998 an der Klinik für Orthopädie
9 2. Material und Methoden 2.1. Auswahlkriterien und Untersuchungsvorgang Dieser Arbeit liegen die Daten von 107 Patienten zugrunde, die im Zeitraum vom 01.01.1993 bis 31.12.1998 an der Klinik für Orthopädie
20. Onkologische Konferenz Eisenach 16. und 17. November 2007
 Stellenwert der Lymphadenektomie bei der chirurgischen Therapie pulmonaler Metastasen V. Wiens Thoraxzentrum Klinik für Thoraxchirurgie und Thorakale Endoskopie 20. Onkologische Konferenz Eisenach 16.
Stellenwert der Lymphadenektomie bei der chirurgischen Therapie pulmonaler Metastasen V. Wiens Thoraxzentrum Klinik für Thoraxchirurgie und Thorakale Endoskopie 20. Onkologische Konferenz Eisenach 16.
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Metastasen: (k)ein K.o.-Kriterium?
 Metastasen: (k)ein K.o.-Kriterium? A. Wunsch Chirurgische Klinik, Universitätsklinikum Knappschaftskrankenhaus Bochum Darmkrebs aktuell 24.6.2013 2 Entstehung von Metastasen 1. Ablösung von Tumorzellen
Metastasen: (k)ein K.o.-Kriterium? A. Wunsch Chirurgische Klinik, Universitätsklinikum Knappschaftskrankenhaus Bochum Darmkrebs aktuell 24.6.2013 2 Entstehung von Metastasen 1. Ablösung von Tumorzellen
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Chirurgische Therapie primärer und sekundärer Lungentumore
 Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Alveoläres Weichteilsarkom- Metastasierung - Behandlung - Prognose
 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Fokale Leberläsionen. Fall 1. Leberzyste. Fall 1 Diagnose? Leberzyste nativ. Fall jähriger Pat.
 Radiologische Diagnostik fokaler Leberläsionen Prof. Dr. Gerald Antoch Fokale Leberläsionen Bildgebende Verfahren Verschiedene Leberläsionen benigne maligne Fallbasierte Besprechung der bildgebenden Charakteristika
Radiologische Diagnostik fokaler Leberläsionen Prof. Dr. Gerald Antoch Fokale Leberläsionen Bildgebende Verfahren Verschiedene Leberläsionen benigne maligne Fallbasierte Besprechung der bildgebenden Charakteristika
Studienzentrum der Deutschen Gesellschaft für f. SYNCHRONOUS Trial
 Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
585. Sitzung. Klinische Diagnostik pulmonaler Metastasen
 585. Sitzung Frankfurter Medizinische Gesellschaft Klinische Diagnostik pulmonaler Metastasen T.O.F. Wagner Frankfurt,, den 12. Mai 2003 Beispiel 56-jähriger Patient mit Angina pectoris; Zust. nach Nierenzell-Ca-Op
585. Sitzung Frankfurter Medizinische Gesellschaft Klinische Diagnostik pulmonaler Metastasen T.O.F. Wagner Frankfurt,, den 12. Mai 2003 Beispiel 56-jähriger Patient mit Angina pectoris; Zust. nach Nierenzell-Ca-Op
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
Kontrollen notwendig, erneute Biopsie, ggf. psychische Belastung, intensiver Beratungsbedarf. belastender Eingriff, stationäre Behandlung.
 lokal begrenztes Prostatakarzinom (T1T2 N0 M0) niedriges Risiko Aktive Überwachung Nebenwirkungen radikale Gute Chance auf vollständige Prostatektomie Tumorentfernung. Genauere Stadieneinteilung und Optimierung
lokal begrenztes Prostatakarzinom (T1T2 N0 M0) niedriges Risiko Aktive Überwachung Nebenwirkungen radikale Gute Chance auf vollständige Prostatektomie Tumorentfernung. Genauere Stadieneinteilung und Optimierung
Tabelle 1: Bewertungskriterien für den Einsatz der PET-CT
 EN Die nachfolgenden differenzierten Indikationslisten wurden unverändert von der Homepage der DGN übernommen Der Arbeitsausschuss PET-CT der Deutschen Gesellschaft für Nuklearmedizin e. V. hat sich intensiv
EN Die nachfolgenden differenzierten Indikationslisten wurden unverändert von der Homepage der DGN übernommen Der Arbeitsausschuss PET-CT der Deutschen Gesellschaft für Nuklearmedizin e. V. hat sich intensiv
Fieber. B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie
 Fieber B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie A. Infekte bei therapiebedingter Immunsuppression (Fieber in Neutropenie) B. Tumorfieber
Fieber B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie A. Infekte bei therapiebedingter Immunsuppression (Fieber in Neutropenie) B. Tumorfieber
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von
 Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Welcher Knoten muss weiter abgeklärt werden? Schilddrüsenknoten in der Praxis Fortbildung im Herbst, 8. Oktober 2016, Wels
 Welcher Knoten muss weiter abgeklärt werden? Schilddrüsenknoten in der Praxis Fortbildung im Herbst, 8. Oktober 2016, Wels Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin Gleisdorf
Welcher Knoten muss weiter abgeklärt werden? Schilddrüsenknoten in der Praxis Fortbildung im Herbst, 8. Oktober 2016, Wels Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin Gleisdorf
Palliative Chirurgie am Beispiel von Magen-, Kolon-,und Pankreaskarzinom
 Palliative Chirurgie am Beispiel von Magen-, Kolon-,und Pankreaskarzinom A. Fischer Thüringen-Kliniken Saalfeld Klinik für Allgemein Viszeral und Thoraxchirurgie Chirurgische Palliation - Zielsetzung Behandlung
Palliative Chirurgie am Beispiel von Magen-, Kolon-,und Pankreaskarzinom A. Fischer Thüringen-Kliniken Saalfeld Klinik für Allgemein Viszeral und Thoraxchirurgie Chirurgische Palliation - Zielsetzung Behandlung
Wintersemester 2014/2015
 Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
4.1 Hepatozelluläres Karzinom (HCC)
 4.1 Hepatozelluläres Karzinom (HCC) Hepatozelluläre Karzinome (HCC) sind die häufigsten primären Lebertumoren und machen etwa 85 % der primären Lebermalignome aus. In Europa tritt das HCC zumeist bei Patienten
4.1 Hepatozelluläres Karzinom (HCC) Hepatozelluläre Karzinome (HCC) sind die häufigsten primären Lebertumoren und machen etwa 85 % der primären Lebermalignome aus. In Europa tritt das HCC zumeist bei Patienten
Was ist Strahlentherapie?
 Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Reihe, PARETO. Mamma. Bearbeitet von Uwe Fischer, Friedemann Baum. 1. Auflage Buch. 256 S. ISBN Format (B x L): 12,5 x 19 cm
 Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Zielvolumen Was bestrahlen wir eigentlich?
 Zielvolumen Was bestrahlen wir eigentlich? Frank Zimmermann und Mitarbeiter Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Tumor
Zielvolumen Was bestrahlen wir eigentlich? Frank Zimmermann und Mitarbeiter Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Tumor
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Kolorektales Karzinom
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Kolorektales Karzinom Autoren: Dr. med. Stefan Krüger Dr. med. Edgar Hartung Kerstin Siehr Prof. Dr. med. Christoph Frank Dietrich
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Kolorektales Karzinom Autoren: Dr. med. Stefan Krüger Dr. med. Edgar Hartung Kerstin Siehr Prof. Dr. med. Christoph Frank Dietrich
Leber, Lunge, Skelett. Universitäts- Klinikum Jena
 Leber, Lunge, Skelett Konstruktion: vereinigt die Vorteile eines Spiral-CTs und eines klassischen Linearbeschleunigers LINAC 1 Position patient 2 Verification scan 3 Register images 4 Lagekorrektur anwenden
Leber, Lunge, Skelett Konstruktion: vereinigt die Vorteile eines Spiral-CTs und eines klassischen Linearbeschleunigers LINAC 1 Position patient 2 Verification scan 3 Register images 4 Lagekorrektur anwenden
Definition: kuratives Therapieziel: Patient hat potentielle Heilungschance palliatives Therapieziel: keine Heilungschance, aber Symptome
 Definition: kuratives Therapieziel: Patient hat potentielle Heilungschance palliatives Therapieziel: keine Heilungschance, aber Symptome Warum diese Unterscheidung? Skelett Lunge und/ oder Pleura Leber
Definition: kuratives Therapieziel: Patient hat potentielle Heilungschance palliatives Therapieziel: keine Heilungschance, aber Symptome Warum diese Unterscheidung? Skelett Lunge und/ oder Pleura Leber
Gliederung. Diagnostik Therapie/Behandlung
 Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Bronchuskarzinom von den ersten Symptomen zur korrekten Diagnose. Dr. med. Thomas Lieb FMH Pneumologie Lungenpraxis Stockerstrasse Zürich
 Bronchuskarzinom von den ersten Symptomen zur korrekten Diagnose Dr. med. Thomas Lieb FMH Pneumologie Lungenpraxis Stockerstrasse 42 8002 Zürich Themen wie finden wir Bronchuskarzinome? Abklärung - Staging
Bronchuskarzinom von den ersten Symptomen zur korrekten Diagnose Dr. med. Thomas Lieb FMH Pneumologie Lungenpraxis Stockerstrasse 42 8002 Zürich Themen wie finden wir Bronchuskarzinome? Abklärung - Staging
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Besondere Situationen und Lokalisationen in der metastasierten Situation Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Besondere Situationen und Lokalisationen in der metastasierten Situation Besondere Situationen und Lokalisationen in der metastasierten
Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll!
 Das mache ich nicht Grenzen der Onkologie Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll! Frank Zimmermann Klinik für Strahlentherapie
Das mache ich nicht Grenzen der Onkologie Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll! Frank Zimmermann Klinik für Strahlentherapie
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Fallbesprechungen Lebermetastasen von KRK. Dieter Köberle
 Fallbesprechungen Lebermetastasen von KRK Dieter Köberle Fall 1: 54 jähriger Mann MRI bei Diagnosestellung: Singuläre Lebermetastase bei synchronem Adenokarzinom des Kolon descendens (G2) Lebermetastase
Fallbesprechungen Lebermetastasen von KRK Dieter Köberle Fall 1: 54 jähriger Mann MRI bei Diagnosestellung: Singuläre Lebermetastase bei synchronem Adenokarzinom des Kolon descendens (G2) Lebermetastase
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom
 Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Neue innovative Bestrahlungstechniken. Jörg Stöltzner
 1 Neue innovative Bestrahlungstechniken im HBK Zwickau ggmbh Jörg Stöltzner 2 Neue Innovationen DIBH HS-WBRT HFSRT = deep inspiration breath hold = hippocampusschonende Ganzhirnbestrahlung = hypofraktionierte
1 Neue innovative Bestrahlungstechniken im HBK Zwickau ggmbh Jörg Stöltzner 2 Neue Innovationen DIBH HS-WBRT HFSRT = deep inspiration breath hold = hippocampusschonende Ganzhirnbestrahlung = hypofraktionierte
Prostatakarzinom lokal Dr. med. J. Heß
 Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Inhalt. 1 Einleitung F. HÄRLE. 2 Epidemiologie, Klinik und Diagnose der malignen Melanome E. B. BRÖCKER
 1 Einleitung 13 2 Epidemiologie, Klinik und Diagnose der malignen Melanome E. B. BRÖCKER 15 2.1 Inzidenz der malignen Melanome 15 2.2 Epidemiologie der malignen Melanome 15 2.3 Typisierung der malignen
1 Einleitung 13 2 Epidemiologie, Klinik und Diagnose der malignen Melanome E. B. BRÖCKER 15 2.1 Inzidenz der malignen Melanome 15 2.2 Epidemiologie der malignen Melanome 15 2.3 Typisierung der malignen
Gastro-Intestinalen-Stroma-Tumoren
 Erfassungsbogen zur Registrierung von Patienten mit Gastro-Intestinalen-Stroma-Tumoren in Österreich Zentrum: Patientennummer: 2 1 Stammdaten Geburtsdatum: Initialen (Vorname Nachname): - - - Geschlecht:
Erfassungsbogen zur Registrierung von Patienten mit Gastro-Intestinalen-Stroma-Tumoren in Österreich Zentrum: Patientennummer: 2 1 Stammdaten Geburtsdatum: Initialen (Vorname Nachname): - - - Geschlecht:
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr
 Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Brustkrebstage Mannheim
 Brustkrebstage Mannheim Systemische und lokale Therapie bei Metastasen Heilungsversuch oder nur Lebensverlängerung? Matthias Geberth, Mannheim Diagnostik b a PET Detektor Material Vorteile von PET Unabhängig
Brustkrebstage Mannheim Systemische und lokale Therapie bei Metastasen Heilungsversuch oder nur Lebensverlängerung? Matthias Geberth, Mannheim Diagnostik b a PET Detektor Material Vorteile von PET Unabhängig
Stephanie Rieger Dr.med.
 Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
internationalen SAiL Studie, in der die Sicherheit und Wirksamkeit des VEGF Antikörpers in der täglichen Routine analysiert werden.
 DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen
 Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen Abteilung für Neuroradiologie Universität Würzburg Standardverfahren Konventionelle Röntgenaufnahme nur zur präoperativen Beurteilung des
Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen Abteilung für Neuroradiologie Universität Würzburg Standardverfahren Konventionelle Röntgenaufnahme nur zur präoperativen Beurteilung des
Analyse der klinischen und epidemiologischen Daten des Tumorregister München. Bronchialkarzinom. Datenquellen, Befundverteilung und Prognose
 Analyse der klinischen und epidemiologischen Daten des Tumorregister München Bronchialkarzinom Datenquellen, Befundverteilung und Prognose M.Schmidt, D.Hölzel Abb. 1: Titel und Autoren des Vortrags Neuerkrankungen
Analyse der klinischen und epidemiologischen Daten des Tumorregister München Bronchialkarzinom Datenquellen, Befundverteilung und Prognose M.Schmidt, D.Hölzel Abb. 1: Titel und Autoren des Vortrags Neuerkrankungen
Pathologie, Typisierung, Ausbreitungsstadien
 1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Einführung in die Neuroradiologie
 Einführung in die Neuroradiologie B. Turowski 2010 Neuroradiologie Neuroradiologie Diagnostik und Therapie von: Gehirn und Rückenmark = Neuro-Achse Hüll- und Stützstrukturen Kompetenz Frage einer 84-jährigen
Einführung in die Neuroradiologie B. Turowski 2010 Neuroradiologie Neuroradiologie Diagnostik und Therapie von: Gehirn und Rückenmark = Neuro-Achse Hüll- und Stützstrukturen Kompetenz Frage einer 84-jährigen
Neues aus Diagnostik und Therapie beim Lungenkrebs. Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln
 Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Nachsorge = Vorsorge
 Prof. Dr. Bernhard Wörmann DGHO - Leitlinien Berlin Hämatoonkologische Praxis Bremen Magdeburg, 29. August 2010 Aufgaben der Nachsorge Lokalrezidiv (örtlicher Rückfall) Fernmetastasen Nebenwirkungen der
Prof. Dr. Bernhard Wörmann DGHO - Leitlinien Berlin Hämatoonkologische Praxis Bremen Magdeburg, 29. August 2010 Aufgaben der Nachsorge Lokalrezidiv (örtlicher Rückfall) Fernmetastasen Nebenwirkungen der
Haben Sie oder einer Ihrer Nächsten ein Nierenzellkarzinom?
 NKS Patientenorganisation Nierenkrebs Schweiz Haben Sie oder einer Ihrer Nächsten ein Nierenzellkarzinom? Patientenorganisation Nierenkrebs Schweiz NKS Die Vision einer Plattform von Patienten für Patienten
NKS Patientenorganisation Nierenkrebs Schweiz Haben Sie oder einer Ihrer Nächsten ein Nierenzellkarzinom? Patientenorganisation Nierenkrebs Schweiz NKS Die Vision einer Plattform von Patienten für Patienten
Anhang 11 Fallbeispiele Fallbeispiel: Pleuromesotheliom
 Fallbeispiel: Pleuromesotheliom Patient: 65, weiblich Diagnose: Chemoresistentes Pleuromesotheliom Anamnese: 2003 Resektion der 10. + 11. Rippe, links 2006 Localrezidiv 2007 Progredientes Lokalrezidiv,
Fallbeispiel: Pleuromesotheliom Patient: 65, weiblich Diagnose: Chemoresistentes Pleuromesotheliom Anamnese: 2003 Resektion der 10. + 11. Rippe, links 2006 Localrezidiv 2007 Progredientes Lokalrezidiv,
Am RPTC Bisher behandelte Tumoren
 Astrozytäre Tumoren niedriger Malignitätsgrad Anaplastisch* Glioblastom* Oligodendriogliome niedriger Malignitätsgrad Anaplastisch* Ependymale Tumoren niedriger Malignitätsgrad Anaplastisch ZNS-Tumoren
Astrozytäre Tumoren niedriger Malignitätsgrad Anaplastisch* Glioblastom* Oligodendriogliome niedriger Malignitätsgrad Anaplastisch* Ependymale Tumoren niedriger Malignitätsgrad Anaplastisch ZNS-Tumoren
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
0-14. Mortalitätsrate. und mehr 137,2 124,2 111,8. bis unter. bis unter 124,2 100,0 88,9. bis unter. bis unter 111,8 78,4 68,6
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN PANKREAS (C25) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard Inzidenz Saarland
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
3.10 Gebärmutterhals. Kernaussagen. Inzidenz und Mortalität: Die altersstandardisierten
 ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
3.10 Gebärmutterhals. Kernaussagen. Inzidenz und Mortalität: Die altersstandardisierten
 ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
ICD-10 C53 Ergebnisse zur 83 3.10 Gebärmutterhals Kernaussagen Inzidenz und Mortalität: Die altersstandardisierten Erkrankungsraten an Gebärmutterhalskrebs haben zwischen 1980 und 2004 um ca. 40 %, die
Die stereotaktische Bestrahlung von Lungentumoren
 Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Stereotaktische Bestrahlung von Lebermetastasen. Linz, Dr. med. Michael Geier
 Linz, 21.10.2013 Dr. med. Michael Geier Stereotaktische Strahlentherapie Was ist das eigentlich genau? Datenlage Vorzüge und Limitationen SBRT Indikationsstellung Resümee Muster-Fußzeile z.b. Datum, Thema
Linz, 21.10.2013 Dr. med. Michael Geier Stereotaktische Strahlentherapie Was ist das eigentlich genau? Datenlage Vorzüge und Limitationen SBRT Indikationsstellung Resümee Muster-Fußzeile z.b. Datum, Thema
AstraZeneca. Nach dem Start der Therapie nehmen die Patienten die Studientherapie,
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms. Sankt Marien-Hospital Buer
 Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
Thema. Hodenkarzinom. Aufbaukurs Krebswissen WS 2015.16. Gero Kramer. Urologie. Autor, Einrichtung, Abteilung...
 Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Tumorzentrum Augsburg
 Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Mammakarzinom II. Diagnostik und Therapie
 Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Radio-(Chemo)-Therapie. des Rektumkarzinoms
 Radio-(Chemo)-Therapie des Rektumkarzinoms A. Liebmann 17.01.2012 Häufigkeitsverteilung Tumorausbreitung CT : tiefsitzendes Rektumkarzinom mit pararektaler LK-Metastase Chirurgie des Mesorektums Indikationen
Radio-(Chemo)-Therapie des Rektumkarzinoms A. Liebmann 17.01.2012 Häufigkeitsverteilung Tumorausbreitung CT : tiefsitzendes Rektumkarzinom mit pararektaler LK-Metastase Chirurgie des Mesorektums Indikationen
Grundprinzipien der Chirurgischen Therapie
 Grundprinzipien der Chirurgischen Therapie Ulrich Liebeskind Klinikum der Region Hannover Krankenhaus Siloah Klinik für Viszeralchirurgie und Zentrum Minimal Invasive 1 Darstellung einer Brustamputation
Grundprinzipien der Chirurgischen Therapie Ulrich Liebeskind Klinikum der Region Hannover Krankenhaus Siloah Klinik für Viszeralchirurgie und Zentrum Minimal Invasive 1 Darstellung einer Brustamputation
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre median. Alter Jahre Vergleich median. Alter 2010-2014 männlich 378 25,4 15,4
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre median. Alter Jahre Vergleich median. Alter 2010-2014 männlich 378 25,4 15,4
2 Jahren. Nachfolgende Chemo- und Strahlentherapie. Vor 10 Monaten Lokalrezidiv im Narbenbereich mit operativer
 378 Kapitel 7 Gynäkologie 7 7.5 Fallbeispiele 7.5.1 Patient 1 Mammakarzinom mit Lebermetastase Anamnese 45-jährige Patientin mit Zustand nach Mammakarzinom rechts mit brusterhaltender Therapie, Sentinellymphknotenentfernung
378 Kapitel 7 Gynäkologie 7 7.5 Fallbeispiele 7.5.1 Patient 1 Mammakarzinom mit Lebermetastase Anamnese 45-jährige Patientin mit Zustand nach Mammakarzinom rechts mit brusterhaltender Therapie, Sentinellymphknotenentfernung
Freitag, 10. Oktober 2014
 Freitag, 10. Oktober 2014 Uhrzeit/Raum Raum 1 Raum 2 Raum 3 Raum 4 Raum 5 Raum 6 Raum 7 Raum 8 Raum 9 Raum 10 Raum 11 Raum 12 Raum 13 12:30 14:00 Best of the Year 14:00 14:30 Pause 14:30 16:00 Merck Serono
Freitag, 10. Oktober 2014 Uhrzeit/Raum Raum 1 Raum 2 Raum 3 Raum 4 Raum 5 Raum 6 Raum 7 Raum 8 Raum 9 Raum 10 Raum 11 Raum 12 Raum 13 12:30 14:00 Best of the Year 14:00 14:30 Pause 14:30 16:00 Merck Serono
Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren
 Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Vorläufiges PROGRAMM 16. BASISKURS NEURORADIOLOGIE Universitätsklinikum FRANKFURT AM MAIN Goethe Universität
 Vorläufiges PROGRAMM 16. BASISKURS NEURORADIOLOGIE 26.02.2014-01.03.2014 Universitätsklinikum FRANKFURT AM MAIN Goethe Universität Stand September 2014 Donnerstag, den 26.02.2015 Ab 8:30 Uhr: Registrierung
Vorläufiges PROGRAMM 16. BASISKURS NEURORADIOLOGIE 26.02.2014-01.03.2014 Universitätsklinikum FRANKFURT AM MAIN Goethe Universität Stand September 2014 Donnerstag, den 26.02.2015 Ab 8:30 Uhr: Registrierung
Dr. med. D. Helbling
 Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Behandlung: Mastdarmkreb / Rektumkarzinom Dr. med. D. Helbling Medizinischer Onkologe FMH Spezielles Interessegebiet: Tumore des Magendarmtrakts www.magendarmkrebs.ch 1 Mastdarmkrebs: grundsätzliches zur
Ausgewählte Fallvorstellungen. Carsten Grüllich
 Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Der pulmonale Rundherd. Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg
 Der pulmonale Rundherd Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg Definition rundliche Läsion Durchmesser: > 3 mm bis < 3 cm vollständig
Der pulmonale Rundherd Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg Definition rundliche Läsion Durchmesser: > 3 mm bis < 3 cm vollständig
Workshop Off-Label-Use Zugangsgerechtigkeit bei Krebsmedikamenten. 2. Forderung: Vereinheitlichung der Nutzenbewertung
 Workshop Off-Label-Use Zugangsgerechtigkeit bei Krebsmedikamenten 2. Forderung: Vereinheitlichung der Nutzenbewertung Prof. Daniel Betticher Chefarzt Medizinische Klinik, Kantonsspital Freiburg Mitglied
Workshop Off-Label-Use Zugangsgerechtigkeit bei Krebsmedikamenten 2. Forderung: Vereinheitlichung der Nutzenbewertung Prof. Daniel Betticher Chefarzt Medizinische Klinik, Kantonsspital Freiburg Mitglied
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Moderne Behandlung. des. Bronchialkarzinoms
 Moderne Behandlung des Bronchialkarzinoms Dr. med. Reiner Neu Abteilung für Thoraxchirurgie Bild: Deutsche Krebsgesellschaft 1 ist Individualisiert und Personalisiert weil Lungenkrebs nicht gleich Lungenkrebs
Moderne Behandlung des Bronchialkarzinoms Dr. med. Reiner Neu Abteilung für Thoraxchirurgie Bild: Deutsche Krebsgesellschaft 1 ist Individualisiert und Personalisiert weil Lungenkrebs nicht gleich Lungenkrebs
