Chronische myeloproliferative Erkrankungen
|
|
|
- Mathias Lang
- vor 6 Jahren
- Abrufe
Transkript
1 Schwerpunkt: Was ist gesichert in der Therapie? Internist : DOI /s Online publiziert: 06. November 2008 Springer Medizin Verlag 2008 Schwerpunktherausgeber H. Haller, Hannover J. Schölmerich, Regensburg S.W. Krause A. Mackensen Medizinische Klinik 5, Universitätsklinikum Erlangen Chronische myeloproliferative Erkrankungen Aktuelle Therapiestandards und neue Entwicklungen Chronische myeloproliferative Erkrankungen (CMPE, früher: myeloproliferative Syndrome) sind eine Gruppe maligner Erkrankungen, die vorwiegend nach dem 50. Lebensjahr auftreten und langsam progredient verlaufen. Die chronische myeloische Leukämie (CML) hat innerhalb dieser Erkrankungen eine Sonderstellung: Sie ist unbehandelt die aggressivste unter den CMPE und sie war die erste maligne Erkrankung, für die eine erworbene zytogenetische Veränderung, das Philadelphia-Chromosom beschrieben wurde. Bei allen CMPE reifen die von einer entarteten hämopoetischen Stammzelle abstammenden Blutzellen noch aus. Die Zellen sind morphologisch und häufig auch funktionell weitgehend normal. Charakteristisch ist aufgrund einer deregulierten Proliferation ein hyperzelluläres Knochenmark mit ausgeprägter Vermehrung einer oder mehrerer Zellreihen sowie Leuko-, Erythro- und/oder Thrombozytose im peripheren Blut (. Tab. 1). Chronische myeloische Leukämie 1452 Der Internist Kennzeichnend für die chronische myeloische Leukämie (CML) sind eine Leukozytose und Linksverschiebung im peripheren Blut (. Abb. 1) und das Auftreten einer spezifischen Chromosomenanomalie, des sog. Philadelphia- (Ph-) Chromosoms. Dies ist der Eigenname für das bei der Translokation t(9;22)(q34;q11) entstehende verkürzte Chromosom 22. Bei dieser Translokation kommt es zum Rearrangement der BCR- und ABL-Gene. Es entsteht ein BCR-ABL-Fusionsprotein mit konstitutiver, unregulierter Kinase-Aktivität. Die Diagnose CML ist heute nach der WHO-Klassifikation für BCR-ABL positive Erkrankungen reserviert. Bei einem kleinen Teil (um 5%) der Patienten mit CML kann das Ph-Chromosom in der konventionellen Zytogenetik nicht nachgewiesen werden, da das Rearrangement durch weitere Translokationen maskiert ist. Man unterscheidet 3 Krankheitsstadien der CML: F Die chronische Phase ist gekennzeichnet durch Leukozytose mit Linksverschiebung mit einer nur geringgradigen Blastenvermehrung. F In der Akzelerations- oder Transformationsphase sieht man eine Vermehrung von Blasten im peripheren Blut und Knochenmark (>10%), von Basophilen (>20%) oder erniedrigte Thrombozyten (<100 G/l). F Die Blastenkrise ist definiert als Zunahme der Blasten auf 30% in Blut oder Knochenmark. Eine Blastenkrise entwickelt sich regelhaft bei allen Patienten, deren Erkrankung nicht dauerhaft beherrscht werden kann. Die Blasten können einen lymphatischen oder myeloischen Phänotyp aufweisen. Nur in seltenen Fällen liegt bereits bei Erstdiagnose eine Blastenkrise vor. Die Prognose der Blastenkrise ist schlecht. Therapieprinzipien Bis Anfang dieses Jahrhunderts wurde die CML mittels Interferon und/oder zytostatischer Dauertherapie (Hydroxyurea) behandelt. Auf diese Weise konnten mediane Überlebenszeiten von etwa 5 8 Jahren erreicht werden. Jüngeren Patienten wurde eine allogene Transplantation angeboten, die in den ersten Jahren zu einer erheblichen Übersterblichkeit führt, mit der aber dauerhafte Heilungen erzielt werden können [7]. Die Therapiestrategie der CML hat sich grundlegend gewandelt, seitdem mit Imatinib (Glivec ) ein oraler Tyrosinkinase-Inhibitor (TKI) zur Verfügung steht, der die Aktivität des BCR-ABL-Fusionsproteins spezifisch inhibiert. Imatinib hemmt neben BCR-ABL die Kinasen ABL, PDGF-Rα und β, FMS und c-kit und ist grundsätzlich in allen Phasen der Erkrankung wirksam. Die beste Effektivität mit einer großen Zahl andauernder Remissionen wird jedoch erreicht, wenn die Therapie gleich in der frühen chronischen Phase begonnen wird. E Die Prognose der CML hat sich seit Einführung von Imatinib wesentlich verbessert. Nach 5 Jahren leben unter einer Therapie mit Imatinib noch um 90% der Patienten, wobei ein Teil der Todesfälle auf Ursachen zurückzuführen ist, die nichts mit der Leukämie zu tun haben [5]. Eine Prognoseverbesserung für das Gesamt-
2 Tab. 1 Erkrankung Wichtigste chronische myeloproliferative Erkrankungen Chronische myeloische Leukämie Polycythaemia vera Chronische idiopathische Myelofibrose Essenzielle Thrombozythämie Fibrose Genetische Leukozyten Erythrozyten Thrombozyten Veränderung a Splenomegalie Blastenkrise Überleben bcr-abl b 100% ++ (+)/ + (+) + ++ >10 Jahre JAK2-Mutation >90% JAK2-Mutation ~50% JAK2-Mutation ~50% (+)á+ + (+) >10 Jahre +/ / +/ Jahre (+) (+) ++ (+) (+) (+) >10 Jahre ++ Regelmäßig vorhanden/stark erhöht, + häufig vorhanden/erhöht, (+) selten vorhanden/normal, meist nicht vorhanden/erniedrigt, stark erniedrigt. a Zusätzliche genetische Aberrationen außer den aufgeführten sind bei allen chronisch myeloproliferativen Erkrankungen möglich. b Definierendes Kriterium. kollektiv der CML-Patienten seit Einführung von Imatinib ist auch dann nachzuweisen, wenn konsequent alle Patienten mit betrachtet werden, bei denen Imatinib nicht ausreichend gut wirkt oder nicht vertragen wird [2]. Unter Imatinib kommt es zu einem Rückgang der BCR-ABL positiven malignen Zellen. Dieser Rückgang ist ein wesentlicher Prädiktor für den weiteren Verlauf. Nach dem derzeitigen Stand des Wissens werden jedoch die frühen leukämischen Stammzellen nicht eradiziert, sodass Imatinib dauerhaft gegeben werden muss. Therapiedurchführung mit Imatinib Bei massiver Leukozytose wird vor endgültiger Diagnosestellung zur Zytoreduktion für einige Tage Hydroxyurea gegeben. Bei Nachweis von BCR-ABL wird eine Therapie mit Imatinib eingeleitet. Eine Dosis von 400 mg/tag ist die empfohlene Standarddosis. Mit 600 oder 800 mg/tag wird schneller eine Remission erreicht, bisher konnte aber nicht nachgewiesen werden, dass dies langfristig zu einem Überlebensvorteil führt. Bei Therapieeinleitung kommt es häufig zu einer Phase von Anämie, Thrombopenie und Leukopenie. Diese kann teilweise dadurch erklärt werden, dass zunächst der Ph-positive Klon eradiziert wird und die gesunde Hämatopoese Zeit braucht, um sich wieder zu erholen. Ein Teil der Patienten leidet aber auch nach Erreichen einer zytogenetischen Remission unter Zytopenien, sodass auch ein gewisser supprimierender Effekt auf die normale Hämatopoese anzunehmen ist. Bei Anämie und Neutropenie können vorübergehend Erythropoetin und/oder G- CSF ( granulocyte colony stimulating factor ) gegeben werden. Bei einer Thrombopenie <50 G / l sollte Imatinib pausiert und nach Erholung wieder in der vollen Dosis oder zumindest in einer Dosis von 300 mg/tag gegeben werden. Eine Dosisreduktion unter diese Grenze kann zu Resistenzentwicklungen führen und ist zu vermeiden. Nichthämatologische Nebenwirkungen sind periorbitale, selten disseminierte Ödeme, gastrointestinale Nebenwirkungen mit Bauchschmerzen und Übelkeit, Leberwerterhöhungen, Hypophosphatämie, diffuse Knochenschmerzen und Hautausschlag. Häufig können solche Nebenwirkungen mit Begleitmedikation erfolgreich behandelt werden und lassen unter fortgesetzter Therapie nach. Hinweise zum Management finden sich z. B. in [3]. Frauen im gebärfähigen Alter müssen eine Kontrazeption durchführen, da unter Imatinib vermehrt Missbildungen beschrieben wurden. E Der Erfolg der Therapie muss konsequent überwacht werden. In den Kontrolluntersuchungen zeigt sich, ob sich ein Therapieerfolg nach Plan einstellt. Wenn nicht, sind Therapieumstellungen zu diskutieren. Bis zum Erreichen einer hämatologischen Remission (Normalisierung der Blutbildparameter) sollte das Blutbild alle 1 2 Wochen kontrolliert werden, danach etwa monatlich. Eine konventionelle Zytogenetik wird alle 3 Monate veranlasst, bis eine zytogenetische Remission erreicht ist. Bei gutem Ansprechen ist dann die Überwachung mittels quantitativer Polymerasekettenreaktion (PCR) aus dem Blut die geeignete Methode und sollte vierteljährlich wiederholt werden. Die Messung sollte in einem Labor erfolgen, das die quantitative PCR in Ringversuchen standardisiert hat. Die Remissionskriterien und Kriterien für ein unzureichendes Ansprechen sind in. Tab. 2 und 3 dargestellt. Reservestrategien Bei etwa 60% der Patienten ist die oben geschilderte Therapie mit Imatinib langfristig erfolgreich. Die restlichen Patienten sprechen unzureichend an oder vertragen das Medikament schlecht. Zunächst sollte versucht werden, Complianceprobleme auszuräumen. In Ausnahmefällen können Spiegelmessungen helfen, da zu niedrige Imatinibspiegel die Ursache für ein unzureichendes Ansprechen und zu hohe Spiegel die Ursache für Nebenwirkungen sein können. Laboradressen sind über die Firma zu erfragen. Bei suboptimalem Ansprechen (. Tab. 2) kann eine Erhöhung der Imatinibdosis auf 800 mg/tag diskutiert werden, bei Therapieversagen ist die Therapie umzustellen. Zuvor sollte nach Mutationen innerhalb der BCR-ABL-Sequenz gesucht und die konventionelle Zytogenetik kontrolliert werden. BCR-ABL-Mutationen können in etwa der Hälfte der Patienten mit Therapieversagen nachgewiesen werden. Ihre Bestimmung hat eine therapeutische Konsequenz, weil bei einer Subgruppe von Mutationen (insbesondere T315I) eine Resistenz gegen alle verfügbaren TKI vorliegt. Als Reservemedikamente stehen 2 Tyrosinkinase-Inhibitoren der 2. Generation zur Verfügung: Dasatinib (Sprycel ) und Nilotinib (Tasigna ). Beide inhibieren Der Internist
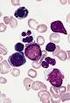
3 Schwerpunkt: Was ist gesichert in der Therapie? Abb. 1 9 Blutausstrich bei Erstdiagnose einer chronisch myeloischen Leukämie mit extremer Leukozytose (> /μl). Der Patient war bei ansonsten gutem Allgemeinzustand aufgrund leichter Sehstörungen bei Leukostase aufgefallen. a Übersicht (200 ), b Detailansicht (630 ) BCR-ABL potenter als Imatinib. Patienten mit BCR-ABL-Mutation (außer hochresistenten wie T315I) profitieren etwa in gleichem Prozentsatz wie Patienten mit anderen Resistenzmechanismen, d. h. ohne nachweisbare Mutation. Die Standarddosierung von Dasatinib für die akzelerierte Phase oder Blastenkrise sind 2-mal 70 mg/ Tag, für die chronische Phase 100 mg/ Tag. Die Standarddosis von Nilotinib ist 800 mg/tag. Bei beiden Medikamenten ist ein ähnliches Nebenwirkungsspektrum wie bei Imatinib zu erwarten, dies muss aber nicht für jeden einzelnen Patienten zutreffen: Patienten mit Nebenwirkungen unter Imatinib vertragen Nilotinib oder Dasatinib in manchen Fällen sehr gut. Patienten mit hochresistenten Mutationen sowie Unverträglichkeit oder Refraktärität gegen Zweitgenerations-TKI werden mit konventioneller Zytoreduktion (Hydroxyurea, Cytosinarabinosid und/ oder Interferon) behandelt. Die allogene Stammzelltransplantation ist auch bei jüngeren Patienten nur noch eine Reservestrategie. Sie ist als Konsolidierung nach Therapie mit TKI indiziert, wenn bereits eine Blastenkrise oder Akzeleration vorgelegen hat oder wenn eine Therapie mit mehreren TKI erfolglos ist oder nicht vertragen wird. Philadelphia-negative chronisch myeloproliferative Erkankungen Drei wichtige Entitäten sind nach der WHO Klassifikation [11] innerhalb der Gruppe der CMPE (. Tab. 1) neben einigen seltenen Erkrankungen definiert: F die Polycythaemia vera mit dominanter Polyglobulie, häufig aber auch Thrombozytose und mäßiger Leukozytose, F die essenzielle Thrombozythämie mit dominanter Thrombozytose, F die primäre Myelofibrose (Synonyme: chronische idiopathische Myelofibrose, Osteomyelofibrose). Bei letzterer werden insbesondere zu Beginn der Erkrankung häufig noch eine Leukozytose und/oder einer Thrombozytose gesehen. Daneben werden nicht so selten unklassifizierte CMPE diagnostiziert, die sich nicht eindeutig einer spezifischeren Diagnose zuordnen lassen. Aktuelle Klassifikation und diagnostische Kriterien sind ausführlich in [11] beschrieben. Der unbehandelte Verlauf der Ph-negativen CMPE ist indolenter als der der CML. Nur eine Minderheit der Patienten erlebt eine Blastenkrise. Entscheidend für die Gesamtprognose der primären Myelofibrose ist eine allmähliche hämatopoetische Insuffizienz bei Knochenmarkfibrose und meist ausgeprägter Splenomegalie. Bei der Polycythaemia vera und der essenziellen Thrombozythämie sind venöse und arterielle thromboembolische Ereignisse und seltener auch Blutungen für den weiteren Verlauf entscheidend. Eine ausgeprägte Fibrose des Knochenmarks mit Panzytopenie ( spent phase ) wird sekundär auch bei der Polycythaemia vera und seltener der essenziellen Thrombozythämie gesehen, meist nach vieljährigen Verläufen. Im Jahr 2005 wurde von mehreren Gruppen unabhängig voneinander bei Patienten mit Ph-negativen CPME eine somatische Mutation der Januskinase 2 (JAK2V617F) beschrieben, die eine Protein-Tyrosinkinase involviert (zusammengefasst in [10]). Diese Mutation wurde bei mehr als 90% der Patienten mit Polycythaemia vera und jeweils etwa 50% der Patienten mit essenzieller Thrombozythämie oder chronisch idiopathischer Myelofibrose nachgewiesen. Dies führt zu einer konstitutiven Aktivierung der JAK2- Kinase, was wiederum eine verminderte Apoptoserate und einen Wachstumsvorteil der mutierten Zellen bedingt. Für die Diagnostik ist der Nachweis der V617F- Mutation zur Abgrenzung von reaktiven Veränderungen bereits ein wichtiges Kriterium geworden [11]. Therapie der Polycythaemia vera Die Polyglobulie der Polycythaemia vera verursacht eine Plethora und Durchblutungsstörungen, die den Patienten zum Arzt führen. Daneben besteht häufig ein hartnäckiger Juckreiz, der durch Baden oder Duschen verstärkt wird. Entscheidend für den Verlauf sind arterielle oder venöse thromboembolische Ereignisse, auch an ungewöhnlichen Lokalisationen (z. B. Budd-Chiari-Syndrom), die nicht selten überhaupt erst zur Diagnose führen. Die Therapie zielt auf eine Linderung der Symptomatik und vor allem auf eine Verringerung des Risikos vaskulärer Ereignisse. E Die Basistherapie der Polycythaemia vera besteht aus konsequenten Aderlässen. Zusätzlich erfolgt eine Thrombozytenaggregationshemmung mit niedrig dosierter Acetylsalicylsäure (ASS), die Verminderung kardiovaskulärer Risikofaktoren ist anzustreben. Nach Diagnosestellung werden jeweils ca. 500 ml Blut in 2- bis 3-tägigen Abständen entnommen. Ein Volumenausgleich durch Vollelektrolytlösung ist nicht zwin Der Internist
4 Zusammenfassung Abstract Tab. 2 Remissionskriterien der chronisch myeloischen Leukämie. (Nach [1]) Hämatologische Remission Alle folgenden Kriterien erfüllt: Leukozyten <10 G/l Keine Metamyelozyten oder noch unreifere Vorstufen Basophile <5% Thrombozyten <450 G/l Milz nicht tastbar vergrößert Zytogenetisches Ansprechen Keines: Ph + Metaphasen >95% Minimal: Ph + Metaphasen 66 95% Minor : Ph + Metaphasen 36 65% Partiell: Ph + Metaphasen 1 35% Komplette zytogenetische Remission: Ph + Metaphasen 0% a Molekulares Ansprechen a Nur verwertbar bei mindestens 20 beurteilbaren Metaphasen. gend notwendig, macht die Intervention aber besser verträglich. Nach Erreichen des Therapieziels (Hämatokrit 45 50%) kann die Aderlassfrequenz deutlich gesenkt werden. Ein sehr niedriger Ziel- Hämatokrit (<42 45%) ist nach neueren Untersuchungen nicht unbedingt notwendig [4]. Der durch die Aderlässe induzierte Eisenmangel ist Teil der Strategie und darf nicht durch Eisengaben ausgeglichen werden! Eine Eisensubstitution darf nur ausnahmsweise unter engmaschigen Blutbildkontrollen bei klinischen Zeichen eines schweren Eisenmangels oder bei Entwicklung einer Anämie erfolgen. Die Gabe von ASS verbessert die Prognose [9], allerdings sind vorangegangene Blutungen als Kontraindikation zu beachten. Das Blutungsrisiko ist bei exzessiv hohen Thrombozytenzahlen erhöht, die ein erworbenes von Willebrand-Syndrom verursachen können. Major molecular response : BCR-ABL-Transkripte <0,1% des internationalen Standards Vollremission: BCR-ABL-Transkript mit Polymerasekettenreaktion nicht nachweisbar Medikamentöse Zytoreduktion Für viele Patienten ist im weiteren Verlauf zusätzlich zur Aderlasstherapie eine medikamentöse Zytoreduktion notwendig. In folgenden klinischen Situationen werden viele Experten zur Einleitung einer Zytoreduktion raten: Aderlässe sind z. B. bei schlechten Venenverhältnissen schlecht durchführbar, die nicht hämatologischen Nebenwirkungen des Eisenmangels (Hautveränderungen, Schluckstörungen) werden vom Patienten nicht toleriert, ausgeprägte Thrombozytose mit Blutungskomplikationen, thromboembolische Ereignisse trotz konsequenter Aderlasstherapie, erhebliche und zunehmende Splenomegalie, deutliche Leukozytose (ein negativer prognostischer Faktor), Mikrozirkulationsstörungen, die nicht auf ASS ansprechen. Das Medikament der ersten Wahl zur Zytoreduktion ist Hydroxyurea. Die Therapie wird als orale Dauertherapie z. B. mit 20 mg/kgkg/tag begonnen. Die Dosis wird entsprechend der Reduktion von Leukozyten und Thrombozyten unter zunächst wöchentlichen Blutbildkontrollen angepasst. Zusätzliche Aderlässe sind meist notwendig. Die Therapie ist insgesamt gut verträglich. Relativ häufig werden Hauterscheinungen als Nebenwirkungen beobachtet. Auch Interferon α (IFN-α) in einer Startdosis von 3-mal 3 Mio. E/Woche ist bei Polycythaemia vera wirksam. Es ist mit den üblichen Nebenwirkungen wie Fieber, Appetitverlust, manchmal Depressionen zu rechnen. Die Therapie mit radioaktivem (P 32 ) Phosphor wird heute nur noch ganz vereinzelt bei alten Patienten mit schlechter Compliance und deutlich eingeschränkter Lebenserwartung angewandt, da Leukämien induziert werden. Der Juckreiz kann versuchsweise mit Antihistaminika und/oder H 2 -Rezeptorblockern behandelt werden, hier liegen insbesondere Berichte zu Cimetidin vor. Bei schweren Fällen kann ein Therapieversuch mit Antidepressiva (Serotoninwiederaufnahmehemmern wie Paroxetin) erfolgen. Die Patienten sollten heiße Bäder vermeiden und sich vorsichtig abtrocknen und nicht die Haut reiben. Internist : DOI /s Springer Medizin Verlag 2008 S.W. Krause A. Mackensen Chronische myeloproliferative Erkrankungen. Aktuelle Therapiestandards und neue Entwicklungen Zusammenfassung Chronische myeloproliferative Erkrankungen (CMPE) sind protrahiert verlaufende Neoplasien der Hämatopoese mit erhaltener Funktion der ausreifenden Zellen. Die Philadelphia-positive chronische myeloische Leukämie war eine der ersten Erkrankungen, deren molekulare Genese aufgeklärt wurde und für die mit dem Medikament Imatinib eine spezifische medikamentöse Therapie möglich wurde. Die Therapie der anderen chronischen myeloproliferativen Erkrankungen erfolgt weiterhin konventionell mit Zytoreduktion sowie Acetylsalicylsäure zur Verminderung des vaskulären Risikos. Bei allen CM- PE sind eine lebenslange Überwachung und Therapie notwendig. Schlüsselwörter Philadelphia-Chromosom Tyrosinkinase Januskinase 2 Thromboembolie Myeloische Leukämie Chronic myeloproliferative diseases. Current therapeutic standards and new developments Abstract Chronic myeloproliferative diseases (CMPD) are haematopoetic neoplasias with indolent course and preserved cellular function of the maturing malignant cells. In Philadelphia-positive chronic myeloid leukaemia the discovery of molecular disease mechanisms led to the successful introduction of targeted therapy with imatinib. Ph-negative CMPD are conventionally treated by cytoreduction and low dose ASS in order to minimise the risk of vascular complications. For all CMPD, lifelong surveillance and therapy are necessary. Keywords Philadelphia-Chromosome Tyrosin kinase Janus kinase 2 Thromboembolism Leukemia (myeloid) Der Internist
5 Schwerpunkt: Was ist gesichert in der Therapie? Tab. 3 Zeitabhängige Beurteilung des Ansprechens unter Imatinib. (Nach [1]) Zeitpunkt Therapieversagen Suboptimales Ansprechen Warnzeichen Bei Diagnose Hochrisiko-Score, del9q, zusätzliche Chromosomenaberrationen Nach 3 Monaten Keine Besserung des Blutbilds Keine hämatologische Vollremission Nach 6 Monaten Keine hämatologische Vollremission Keine partielle zytogenetische Remission oder Ph + >95% Nach 12 Monaten Keine partielle zytogenetische Remission Keine zytogenetische Vollremission Kein Major Molecular Response Nach 18 Monaten Keine zytogenetische Vollremission Kein Major Molecular Response Zu jedem Zeitpunkt Verlust der hämatologischen a oder zytogenetischen b Remission, hochresistente BCR-ABL-Mutation Zusätzliche Chromosomenaberrationen in Ph + Zellen, Verlust der Major Molecular Response c, BCR-ABL-Mutation Steigende Transkriptmenge in der Polymerasekettenreaktion, Aberrationen der Ph-negativen Hämatopoese a Muss 2-mal nachgewiesen sein, außer bei Akzeleration/Blastenkrise. b Muss 2-mal nachgewiesen sein, außer bei Verlust der hämatologischen Remission oder Akzeleration/ Blastenkrise. c Muss 2-mal nachgewiesen sein, außer bei Verlust der hämatologischen oder zytogenetischen Remission. Bei Patienten mit kardiovaskulären Ereignissen sollte gleichzeitig eine konsequente Therapie des Ereignisses (z. B. Angioplastie) und eine Therapie der Polycythaemia vera erfolgen. Vor elektiven Operationen ist immer eine optimale Einstellung des Blutbilds anzustreben (Hämatokrit <45 50%, Leukozyten im Normbereich, Thrombozyten nicht massiv erhöht). Therapie der essenziellen Thrombozythämie Die essenzielle Thrombozythämie ist die indolenteste CMPE. Wie bei der Polycythaemia vera besteht ein deutlich erhöhtes Risiko für vaskuläre Ereignisse. Hämatologische Komplikationen (Blastenkrise, terminale Fibrose, Beeinträchtigung durch Splenomegalie) sind hingegen selten. Wenn kein Risikofaktor vorliegt, ist zunächst keine spezifische Therapie notwendig. Eine Optimierung des kardiovaskulären Risikoprofils ist immer anzustreben. E Liegen Risikofaktoren vor, so ist eine zytoreduktive Therapie indiziert. Allgemein akzeptierte Risikofaktoren sind ein Patientenalter über 60 Jahre sowie vaskuläre Ereignisse oder Blutungen in Zusammenhang mit der essenziellen Thrombozythämie in der Vorgeschichte. Darüber hinaus werden weitere Hochrisikokriterien in der Literatur genannt. Sehr hohe Thrombozytenzahlen (>1000 G/l oder >1500 G/l) scheinen als Risikofaktor plausibel, sind jedoch nicht durch Studien belegt. Sie erhöhen aufgrund eines konsekutiven erworbenen von Willebrand-Faktor-Mangels am ehesten das Risiko für Blutungen. Eine Leukozytose hingegen wurde in 2 großen Fallserien als Risikofaktor herausgearbeitet. Zur Zytoreduktion ist Hydroxyurea dem nur auf die Thrombozytose wirkenden Medikament Anagrelid nachweisbar überlegen [6]. Hinweise zur Therapie mit Hydroxyurea s. Abschnitt über die Polycythaemia vera. Bei Unverträglichkeit von Hydroxyurea oder wenn das (nicht sicher nachgewiesene) Risiko der mutagenen Wirkung dieses Zytostatikums insbesondere bei jungen Patienten vermieden werden soll, ist Interferon α meist sehr gut bei essenzieller Thrombozythämie wirksam. Als Reservemedikament kann Anagrelid (0,5 2 mg/tag oral) zum Einsatz kommen, wenn Hydroxyurea bzw. IFN nicht vertragen werden oder für eine ausreichende Kontrolle der Thrombozyten Dosen von IFN oder Hydroxyurea gegeben werden müssen, die bereits zu einer starken Suppression von Leukozyten und/ oder Hämoglobin führen. Eine Kombination von Anagrelid mit Hydroxyurea oder IFN ist möglich. Eine Kombination mit ASS erhöht etwas die Blutungsneigung. Eine Therapie mit Low-dose-ASS ( mg/tag) wird für alle Patienten mit Risikofaktoren empfohlen, wenn nicht aufgrund einer vorangegangenen Blutung oder Unverträglichkeit eine Kontraindikation besteht. Die Thrombozytenzahlen sollten vor Einleitung der ASS-Therapie unter 1000 G/l gesenkt werden. Der Nutzen eine ASS-Therapie für Patienten ohne Risikofaktoren ist nicht gesichert, scheint aber bei Patienten mit ungünstigem kardiovaskulärem Risiko plausibel. Therapie der primären Myelofibrose Die Knochenmarkfibrose, die der Krankheit den Namen gibt, kann im Frühstadium noch ganz diskret ausgebildet sein oder fehlen. Im Verlauf tritt dann aber regelhaft eine ausgeprägte Fibrose auf, die zur hämatopoetischen Insuffizienz führt. Die Patienten entwickeln eine erhebliche Spleno- und Hepatomegalie. Seit der Therapieverbesserung der CML durch Imatinib ist die primäre Myelofibrose die CM- PE mit der schlechtesten Prognose. Die Erfahrungen vieler Experten sprechen dafür, dass sich durch eine Dauergabe von Hydroxyurea in vielen Fällen der Krankheitsverlauf bremsen und die Lebensqualität bessern lassen. Mögliche Indikationen für eine Zytoreduktion sind eine deutliche Leukozytose oder Thrombozytose als Zeichen der Hyperproliferation, eine erhebliche Milzvergrößerung mit Lokalsymptomen oder eine Verschlechterung des Allgemeinzustands. Hydroxyurea muss insbesondere zu Beginn vorsichtig dosiert werden (Absolutdosis 0,5 1 g/ Tag) und kann dann bei Bedarf gesteigert werden. Im günstigsten Fall sieht man ein Absinken der Leukozytose und gleichzeitig eine Besserung der Anämie. Die entscheidende Säule der Therapie bilden supportive Maßnahmen, um die Folgen der Zytopenie aufzufangen: Transfusionen von Erythrozyten bei Anämie sowie von Thrombozyten bei Blutungen, Therapie mit Antibiotika bei Infekten in der Neutropenie, evtl. Eisenchelattherapie Der Internist
6 Fazit für die Praxis 7 Die Einführung von Imatinib hat die Therapie der CML revolutioniert und die Prognose wesentlich verbessert. Der Vorteil dieser Medikamente wird nur ausgenutzt, wenn ein konsequentes Monitoring des Ansprechens erfolgt, da bei ca. 40% der Patienten die Therapie im Verlauf angepasst oder umgesetzt werden muss. 7 Für die Ph-negativen chronisch myeloproliferativen Erkrankungen hat die Entdeckung der JAK2-Mutation die diagnostischen Algorithmen geändert, JAK2-spezifische Inhibitoren sind jedoch erst in der frühen Erprobung. 7 Patienten mit essenzieller Thrombozythämie (ET) und Polycythaemia vera (PV) sind durch vaskuläre Ereignisse bedroht. Dieses Risiko kann durch konsequente Therapieführung mit ASS und Aderlässen bei der PV sowie Zytoreduktion bei der ET mit Risikofaktoren minimiert werden. 7 Für Patienten unter 65 Jahren ist bei allen chronischen myeloproliferativen Erkrankungen eine allogene Stammzelltransplantation als Reserveoption zu erwägen. Allogene Stammzelltransplantation Mehrere Fallserien zeigen, dass Patienten mit primärer und sekundärer Myelofibrose insbesondere bei Verwendung einer reduzierten Konditionierung erfolgreich transplantiert werden können und sich eine Fibrose nach erfolgreicher Transplantation wieder zurückbildet [8]. Dies ist für alle Patienten unter 65 Jahren in Betracht zu ziehen, wenn sich eine bis dahin stabile Situation bei zunehmender Myelofibrose verschlechtert. Korrespondenzadresse Prof. Dr. S.W. Krause Medizinische Klinik 5, Universitätsklinikum Krankenhausstraße 12, Erlangen Interessenkonflikt. S.W. Krause hat Vortragshonorare und Unterstützung für Kongressreisen von den Firmen Novartis und BMS erhalten. Literatur 1. Baccarani M, Saglio G, Goldman J et al. (2006) Evolving concepts in the management of chronic myeloid leukemia: recommendations from an expert panel on behalf of the European LeukemiaNet. Blood 108: De Lavallade H, Apperley JF, Khorashad JS et al. (2008) Imatinib for newly diagnosed patients with chronic myeloid leukemia: incidence of sustained responses in an intention-to-treat analysis. J Clin Oncol 26: Deininger MW, O Brien SG, Ford JM et al. (2003) Practical management of patients with chronic myeloid leukemia receiving imatinib. J Clin Oncol 21: Di Nisio M, Barbui T, Di Gennaro L et al. (2007) The haematocrit and platelet target in polycythemia vera. Br J Haematol 136: Druker BJ, Guilhot F, O Brien SG et al. (2006) Fiveyear follow-up of patients receiving imatinib for chronic myeloid leukemia. N Engl J Med 355: Harrison CN, Campbell PJ, Buck G et al. (2005) Hydroxyurea compared with anagrelide in high-risk essential thrombocythemia. N Engl J Med 353: Hehlmann R, Berger U, Pfirrmann M et al. (2007) Drug treatment is superior to allografting as firstline therapy in chronic myeloid leukemia. Blood 109: Kerbauy DM, Gooley TA, Sale GE et al. (2007) Hematopoietic cell transplantation as curative therapy for idiopathic myelofibrosis, advanced polycythemia vera, and essential thrombocythemia. Biol Blood Marrow Transplant 13: Landolfi R, Marchioli R, Kutti J et al. (2004) Efficacy and safety of low-dose aspirin in polycythemia vera. N Engl J Med 350: Morgan KJ, Gilliland DG (2008) A role for JAK2 mutations in myeloproliferative diseases. Annu Rev Med 59: Tefferi A, Vardiman JW (2008) Classification and diagnosis of myeloproliferative neoplasms: the 2008 World Health Organization criteria and point-ofcare diagnostic algorithms. Leukemia 22: Fachnachrichten Neues Modell, um Nierenkrankheiten besser zu verstehen Viele Nierenerkrankungen wie Zystenniere, Nierenfibrose oder das Nierenzellkarzinom sind charakterisiert durch eine Überproduktion oder durch den Ausfall charakteristischer Proteine in den Nierenzellen. Heidelberger Wissenschaftler entwickelten nun ein Tiermodell, um die Entstehung schwerer Nierenerkrankungen besser zu untersuchen. Die Forscher fügten in das Erbgut von Mäusen ein genetisches Schaltelement ein, über das die Produktion krankheitstypischer Proteine ausschließlich im Nierengewebe an- oder abgeschaltet werden kann. Ausgelöst wird dieser Schalter einfach durch den Zusatz des Antibiotikums Tetracyclin im Futter der Tiere. Um zu prüfen, ob sich die Entstehung von Nierenkrankheiten an den genveränderten Tieren untersuchen lässt, wurde im Nierengewebe der Mäuse die Produktion von c-myc aktiviert. Bei zahlreichen Tumoren ist ein erhöhter Spiegel dieses Transkriptionsfaktors beschrieben. Bereits kurze Zeit nach Aktivierung des c-myk-gens entwickelten die Tiere Zysten, die zum Versagen der Organe führten. Bei einigen Mäusen entdeckten die Pathologen auch Nierenzellkarzinome. Als Reaktion auf die Überexpression eines anderen Signalmoleküls entwickelten die Mäuse Nierenfibrosen. Bislang scheiterten Untersuchungen der Krankheitsentstehung an genveränderten Tieren häufig daran, dass die zu untersuchenden Proteine bereits im Mäuseembryo überproduziert werden. Dadurch kommt es oft zu schweren Missbildungen der Tiere, die sinnvolle Aussagen unmöglich machen. Besonders vorteilhaft an diesem Modell ist es, dass die krankheitstypischen Proteine in der Niere zu jedem beliebigen Zeitpunkt an- oder abgeschaltet werden können. Die Ergebnisse wurden nun in Nature medicine publiziert (Traykova-Brauch M., Schönig K., Greiner O. et al (2008) An efficient and versatile system for acute and chronic modulation of renal tubular function in transgenic mice. Nature medicine, PubMed ahead of print Quelle: Deutsches Krebsforschungszentrum, Der Internist
Chronische Myeloproliferative Erkrankungen (CMPE)
 Chronische Myeloproliferative Erkrankungen (CMPE) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Chronische Myeloproliferative Erkrankungen (CMPE) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Ein Überblick ONKOTROP 11/2012
 Ein Überblick ONKOTROP 11/2012 Einteilung der cmpe Polycythaemia vera (PV) essentielle Thrombozythämie (ET) primäre Myelofibrose (PMF) chronische Eosinophilenleukämie Mastozytose Unklassifizierbare myeloproliferative
Ein Überblick ONKOTROP 11/2012 Einteilung der cmpe Polycythaemia vera (PV) essentielle Thrombozythämie (ET) primäre Myelofibrose (PMF) chronische Eosinophilenleukämie Mastozytose Unklassifizierbare myeloproliferative
Myeloproliferative Neoplasien. Jakob R Passweg Chefarzt Klinik Hämatologie
 Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Chronische Myeloische Erkrankungen Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose
Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Chronische Myeloische Erkrankungen Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose
Prof J Passweg Klinik Hämatologie
 Prof J Passweg Klinik Hämatologie Leukozytose Ausschwemmung aller Vorstufen Thrombozytose Splenomegalie 1 Genetische Anomalie -> 1 Maligne Erkrankung Klonale Evolution Gezielte Therapie: Tyrosinkinaseinhibitor
Prof J Passweg Klinik Hämatologie Leukozytose Ausschwemmung aller Vorstufen Thrombozytose Splenomegalie 1 Genetische Anomalie -> 1 Maligne Erkrankung Klonale Evolution Gezielte Therapie: Tyrosinkinaseinhibitor
Leukämie. weißes Blut, Blutkrebs. bösartige Erkrankung der weißen Blutkörperchen
 Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Chronisch myeloische Leukämie Erstlinentherapien (TKI+ PegIFN) Neuer Wirkmechanismus Update TKI-STOP
 Höhepunkte des Amerikanischen Hämatologie-Kongresses Orlando, 2015 Dr. Sebastian Saur, Med. Klinik II, Universitätsklinik Tübingen Chronisch myeloische Leukämie Erstlinentherapien (TKI+ PegIFN) Neuer Wirkmechanismus
Höhepunkte des Amerikanischen Hämatologie-Kongresses Orlando, 2015 Dr. Sebastian Saur, Med. Klinik II, Universitätsklinik Tübingen Chronisch myeloische Leukämie Erstlinentherapien (TKI+ PegIFN) Neuer Wirkmechanismus
Chronische myeloproliferative Erkrankungen
 Chronische myeloproliferative Erkrankungen Weiterbildung Labmed 13.9.2007 Dr. Luzius Schmid Leitender Arzt für Hämatologie, IKCH luzius.schmid@ikch.ch Seite 1 13.09.2007 Allgemeines Seite 2 13.09.2007
Chronische myeloproliferative Erkrankungen Weiterbildung Labmed 13.9.2007 Dr. Luzius Schmid Leitender Arzt für Hämatologie, IKCH luzius.schmid@ikch.ch Seite 1 13.09.2007 Allgemeines Seite 2 13.09.2007
22. Onkologisches Symposium Große Fortschritte in der Leukämietherapie
 22. Onkologisches Symposium - 21.01.2017 Große Fortschritte in der Leukämietherapie Prof. Dr. Wolfgang Herr Klinik und Poliklinik für Innere Medizin III - Hämatologie und intern. Onkologie Leukämien (Patienten
22. Onkologisches Symposium - 21.01.2017 Große Fortschritte in der Leukämietherapie Prof. Dr. Wolfgang Herr Klinik und Poliklinik für Innere Medizin III - Hämatologie und intern. Onkologie Leukämien (Patienten
Bluterkrankungen bei Menschen mit Down-Syndrom
 Bluterkrankungen bei Menschen mit Down-Syndrom oder Besonderheiten des Blutbildes bei Trisomie 21 Prim. Univ.-Prof. Dr. Milen Minkov Facharzt für Kinder- und Jugendheilkunde Pädiatrische Hämatologie und
Bluterkrankungen bei Menschen mit Down-Syndrom oder Besonderheiten des Blutbildes bei Trisomie 21 Prim. Univ.-Prof. Dr. Milen Minkov Facharzt für Kinder- und Jugendheilkunde Pädiatrische Hämatologie und
Myeloproliferative Neoplasien. Jakob R Passweg Chefarzt Klinik Hämatologie
 Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose (OMF) Chronische Myeloische
Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose (OMF) Chronische Myeloische
Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten
 Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten PD Dr.med. Andreas Himmelmann PD Dr.med. Andreas Himmelmann
Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten PD Dr.med. Andreas Himmelmann PD Dr.med. Andreas Himmelmann
Myelodysplastisches Syndrom
 Myelodysplastisches Syndrom Diagnostik in 2014 Markus Radsak 25. Juni 2014 IIII. Medizinische Klinik und Poliklinik Mainzer Update MDS und AML Mit freundlicher Unterstützung von: 500,00 Im Rahmen eines
Myelodysplastisches Syndrom Diagnostik in 2014 Markus Radsak 25. Juni 2014 IIII. Medizinische Klinik und Poliklinik Mainzer Update MDS und AML Mit freundlicher Unterstützung von: 500,00 Im Rahmen eines
Chronische myeloische Leukämie
 Chronische myeloische Leukämie Dr. med. Michaela Schwarz Medizinische Klinik m.s. Hämatologie/Onkologie U N I V E R S I T Ä T S M E D I Z I N B E R L I N Leukämien - Häufigkeit Akut Chronisch CML CLL Leukämie
Chronische myeloische Leukämie Dr. med. Michaela Schwarz Medizinische Klinik m.s. Hämatologie/Onkologie U N I V E R S I T Ä T S M E D I Z I N B E R L I N Leukämien - Häufigkeit Akut Chronisch CML CLL Leukämie
LebensMUT-Patiententag: Grundlagen und neue Entwicklungen zur Behandlung der CML
 Technische Universität München LebensMUT-Patiententag: Grundlagen und neue Entwicklungen zur Behandlung der CML 21.09.2013 Philipp J. Jost Roman-Herzog-Krebszentrum Comprehensive Cancer Center Technische
Technische Universität München LebensMUT-Patiententag: Grundlagen und neue Entwicklungen zur Behandlung der CML 21.09.2013 Philipp J. Jost Roman-Herzog-Krebszentrum Comprehensive Cancer Center Technische
im 144. Durchgang des Rundversuches Hämatologie wurden folgende Ergebnisse erzielt:
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Referat Blut Teil 3: Leukämien
 n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
Neue Substanzklassen in der Onkologie. (Tyrosin)Kinase-Inhibitoren
 Neue Substanzklassen in der Onkologie (Tyrosin)Kinase-Inhibitoren Thomas Kindler 26 September 2012 Tumortherapie Chirurgie Strahlentherapie Chemotherapie small molecules - Inhibitoren Kinase-Inhibitoren
Neue Substanzklassen in der Onkologie (Tyrosin)Kinase-Inhibitoren Thomas Kindler 26 September 2012 Tumortherapie Chirurgie Strahlentherapie Chemotherapie small molecules - Inhibitoren Kinase-Inhibitoren
Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET)
 Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET) Xtra Vol. 16.1 2012 Nr. 5 Der Fall des Halbjahres zeigt Ihnen wieder ein Fallbeispiel aus dem XE-5000 Case Manager. Der erste
Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET) Xtra Vol. 16.1 2012 Nr. 5 Der Fall des Halbjahres zeigt Ihnen wieder ein Fallbeispiel aus dem XE-5000 Case Manager. Der erste
INFO-Blatt. Chronische Myeloische Leukämie (CML)
 Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von INFO-Blatt Chronische Myeloische Leukämie (CML) DLH-Geschäftsstelle:
Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von INFO-Blatt Chronische Myeloische Leukämie (CML) DLH-Geschäftsstelle:
Patientenpass CML. Für. (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen
 Patientenpass CML Für (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen 1 Inhaltsverzeichnis Seite Vorwort 3 Patientendaten und Ersterhebung 4-5 Übersicht Medikamenteneinnahme 6 Bedeutung der
Patientenpass CML Für (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen 1 Inhaltsverzeichnis Seite Vorwort 3 Patientendaten und Ersterhebung 4-5 Übersicht Medikamenteneinnahme 6 Bedeutung der
Myeloproliferative Neoplasien - bcr-abl positive und negative - S. Wirths
 Myeloproliferative Neoplasien - bcr-abl positive und negative - S. Wirths Themenübersicht CML Treatment free remission (TFR) Allosterischer Inhibitor ABL001 MPN Interferon versus Hydroxyurea bei PV Pacritinib
Myeloproliferative Neoplasien - bcr-abl positive und negative - S. Wirths Themenübersicht CML Treatment free remission (TFR) Allosterischer Inhibitor ABL001 MPN Interferon versus Hydroxyurea bei PV Pacritinib
Behandlungsempfehlungen. für Patienten mit CML. Vorwort der CML-Arbeitsgruppe. Behandlungsempfehlungen für Patienten mit CML 1
 Behandlungsempfehlungen für Patienten mit CML Vorwort der CML-Arbeitsgruppe Chronische myeloische Leukämie (CML) ist eine Erkrankung von Blut und Knochenmark, die durch eine durch Krebs verursachte Umwandlung
Behandlungsempfehlungen für Patienten mit CML Vorwort der CML-Arbeitsgruppe Chronische myeloische Leukämie (CML) ist eine Erkrankung von Blut und Knochenmark, die durch eine durch Krebs verursachte Umwandlung
POLYCYTHAEMIA VERA (PV)
 POLYCYTHAEMIA VERA (PV) PATIENTEN-INFORMATION TEIL 1 - DIE KRANKHEIT PV - DIE DIAGNOSE DER PV GLIEDERUNG Die Krankheit PV Die Diagnose der PV Definition Klassifikation Epidemiologie Ursachen Symptome Prognose
POLYCYTHAEMIA VERA (PV) PATIENTEN-INFORMATION TEIL 1 - DIE KRANKHEIT PV - DIE DIAGNOSE DER PV GLIEDERUNG Die Krankheit PV Die Diagnose der PV Definition Klassifikation Epidemiologie Ursachen Symptome Prognose
Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie
 Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie Prof. Dr. med. Th. Büchner Medizinische Klinik und Poliklinik - Innere Medizin A - Universitätsklinikum Münster Albert-Schweitzer-Straße
Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie Prof. Dr. med. Th. Büchner Medizinische Klinik und Poliklinik - Innere Medizin A - Universitätsklinikum Münster Albert-Schweitzer-Straße
Niedrigrisiko MDS Therapeutische Optionen Wolf-Karsten Hofmann
 Niedrigrisiko MDS Therapeutische Optionen Wolf-Karsten Hofmann III. Medizinische Klinik, Universitätsmedizin Mannheim Therapie des Niedrigrisiko-MDS Heilung Nebenwirkungen Lebensqualität WHO Klassifikation
Niedrigrisiko MDS Therapeutische Optionen Wolf-Karsten Hofmann III. Medizinische Klinik, Universitätsmedizin Mannheim Therapie des Niedrigrisiko-MDS Heilung Nebenwirkungen Lebensqualität WHO Klassifikation
Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
 46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
Chronisch-myeloproliferative Syndrome
 Chronisch-myeloproliferative Syndrome A. Ganser Abt. Hämatologie, Hämostaseologie und Onkologie Medizinische Hochschule Hannover WS 2006 Chronische myeloproliferative Syndrome Neoplasie der hämopoetischen
Chronisch-myeloproliferative Syndrome A. Ganser Abt. Hämatologie, Hämostaseologie und Onkologie Medizinische Hochschule Hannover WS 2006 Chronische myeloproliferative Syndrome Neoplasie der hämopoetischen
Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom , in Kraft getreten zum Umsetzung im Schweb.
 Versorgungsamt Hamburg Fachliche Leitstelle FS 5138 Tel.: 428 63 3266 Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom 28.10.2011, in Kraft getreten zum 05.11.2011 Umsetzung im Schweb.NET-Verfahren
Versorgungsamt Hamburg Fachliche Leitstelle FS 5138 Tel.: 428 63 3266 Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom 28.10.2011, in Kraft getreten zum 05.11.2011 Umsetzung im Schweb.NET-Verfahren
Fragen-Aufbaukurs Wilsede 2007
 Fragen-Aufbaukurs Wilsede 2007 1.) Bei welcher der aufgeführten Erkrankungen spielen vaso-okklusive Komplikationen eine wesentliche Rolle? A - Alpha-Thalassämie, Majorform B - Beta-Thalassämie, Majorform
Fragen-Aufbaukurs Wilsede 2007 1.) Bei welcher der aufgeführten Erkrankungen spielen vaso-okklusive Komplikationen eine wesentliche Rolle? A - Alpha-Thalassämie, Majorform B - Beta-Thalassämie, Majorform
Neue Medikamentewas muss der Internist wissen. PD Dr. med. E. Bächli, Medizinische Klinik
 Neue Medikamentewas muss der Internist wissen PD Dr. med. E. Bächli, Medizinische Klinik Neue Medikamente-Zulassungsbehörde Swissmedic Swissmedic ; Jahresbericht 2013 Neue Medikamente - Zulassungen in
Neue Medikamentewas muss der Internist wissen PD Dr. med. E. Bächli, Medizinische Klinik Neue Medikamente-Zulassungsbehörde Swissmedic Swissmedic ; Jahresbericht 2013 Neue Medikamente - Zulassungen in
Die Erfolgsgeschichte von Glivec was bedeutet sie für Patienten mit chronisch myeloischer Leukämie (CML)?
 Die Erfolgsgeschichte von Glivec was bedeutet sie für Patienten mit chronisch myeloischer Leukämie (CML)? Vorgeschichte Die chronisch myeloische Leukämie beginnt, wie der Name sagt, in der Regel chronisch,
Die Erfolgsgeschichte von Glivec was bedeutet sie für Patienten mit chronisch myeloischer Leukämie (CML)? Vorgeschichte Die chronisch myeloische Leukämie beginnt, wie der Name sagt, in der Regel chronisch,
Bildungausstrich HD
 Februar 2012 Bildungausstrich 11-11-HD Mit dem Ringversuch 11-11-HD hat das CSCQ den Teilnehmern kostenlos einen zusätzlichen Ausstrich zu Weiterbildungszwecken angeboten. Dieses Dokument entspricht dem
Februar 2012 Bildungausstrich 11-11-HD Mit dem Ringversuch 11-11-HD hat das CSCQ den Teilnehmern kostenlos einen zusätzlichen Ausstrich zu Weiterbildungszwecken angeboten. Dieses Dokument entspricht dem
Chronische myeloproliferative Neoplasien. Philipp le Coutre
 Chronische myeloproliferative Neoplasien Philipp le Coutre 1. CML: 50 Jahre Philadelphia Chromosom (Nowell & Hungerford Science 1960) 2. Ph negative CMPN: 5 Jahre JAKII Mutation (Kralovics et al. NEJM
Chronische myeloproliferative Neoplasien Philipp le Coutre 1. CML: 50 Jahre Philadelphia Chromosom (Nowell & Hungerford Science 1960) 2. Ph negative CMPN: 5 Jahre JAKII Mutation (Kralovics et al. NEJM
Chronische myeloische Leukämie Update 2013
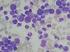 Chronische myeloische Leukämie Update 2013 Während 10 Jahren war Imatinib (Glivec ) die Standardbehandlung der chronischen myeloischen Leukämie (CML). In den letzten Jahren wurden mit Nilotinib (Tasigna
Chronische myeloische Leukämie Update 2013 Während 10 Jahren war Imatinib (Glivec ) die Standardbehandlung der chronischen myeloischen Leukämie (CML). In den letzten Jahren wurden mit Nilotinib (Tasigna
Chronische myeloproliferative Erkrankungen. Dr. Klara Werling
 Chronische myeloproliferative Erkrankungen Dr. Klara Werling Hämopoese Myeloproliferative Erkrankungen CML genetische Störung im Knochenmark von hämatopoetischen Stammzellen resultieren eine Inzidenz 1,6
Chronische myeloproliferative Erkrankungen Dr. Klara Werling Hämopoese Myeloproliferative Erkrankungen CML genetische Störung im Knochenmark von hämatopoetischen Stammzellen resultieren eine Inzidenz 1,6
Myelodysplastisches Syndrom. S. Wirths
 Myelodysplastisches Syndrom S. Wirths Übersicht Low-risk MDS Lenalidomid ± Epo #223 High-risk MDS Nivolumab und Ipilimumab ± 5-Aza #344 Prädiktive Mutationen & allogene SCT #53 Lenalidomide bei low-risk
Myelodysplastisches Syndrom S. Wirths Übersicht Low-risk MDS Lenalidomid ± Epo #223 High-risk MDS Nivolumab und Ipilimumab ± 5-Aza #344 Prädiktive Mutationen & allogene SCT #53 Lenalidomide bei low-risk
2. Regensburger Patiententag
 2. Regensburger Patiententag 7. Feb. 2015 Neues aus der Therapie von Leukämien und Lymphomen Wolfgang Herr Innere Medizin III Hämatologie und Onkologie Leukämien und Lymphome entstehen durch Veränderungen
2. Regensburger Patiententag 7. Feb. 2015 Neues aus der Therapie von Leukämien und Lymphomen Wolfgang Herr Innere Medizin III Hämatologie und Onkologie Leukämien und Lymphome entstehen durch Veränderungen
Moderne und zielgerichtete Therapie der akuten Leukämie
 Universitätsklinikum Regensburg Moderne und zielgerichtete Therapie der akuten Leukämie Wolfgang Herr Innere Medizin III (Hämatologie u. internistische Onkologie) Klinik und Poliklinik für Innere Medizin
Universitätsklinikum Regensburg Moderne und zielgerichtete Therapie der akuten Leukämie Wolfgang Herr Innere Medizin III (Hämatologie u. internistische Onkologie) Klinik und Poliklinik für Innere Medizin
Chronische Leukämien Aufgaben des Hausarztes. Michael Gregor Hämatologische Abteilung
 Chronische Leukämien Aufgaben des Hausarztes Michael Gregor Hämatologische Abteilung michael.gregor@ksl.ch CML : Chronische myeloische Leukämie CLL : Chronische lymphatische Leukämie Chronische myeloische
Chronische Leukämien Aufgaben des Hausarztes Michael Gregor Hämatologische Abteilung michael.gregor@ksl.ch CML : Chronische myeloische Leukämie CLL : Chronische lymphatische Leukämie Chronische myeloische
Was ist denn nun das Hauptproblem AA, PNH, MDS oder?
 Was ist denn nun das Hauptproblem AA, PNH, MDS oder? Dr. med. Sixten Körper Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin und Immungenetik Ulm gemeinnützige
Was ist denn nun das Hauptproblem AA, PNH, MDS oder? Dr. med. Sixten Körper Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin und Immungenetik Ulm gemeinnützige
CML Chromosomenanalyse und FISH Claudia Haferlach MLL Münchner Leukämie Labor
 CML Chromosomenanalyse und FISH Claudia Haferlach MLL Münchner Leukämie Labor Befundbericht bei Diagnose Karyotyp: 46,XY,t(9;22)(q34;q11) 9q+ 22q- Nomenklatur Telomer Region 1 5.2 5.1 4 3 kurzer Arm "p"
CML Chromosomenanalyse und FISH Claudia Haferlach MLL Münchner Leukämie Labor Befundbericht bei Diagnose Karyotyp: 46,XY,t(9;22)(q34;q11) 9q+ 22q- Nomenklatur Telomer Region 1 5.2 5.1 4 3 kurzer Arm "p"
Die zufällige Leukämie
 Die zufällige Leukämie Elisabeth Schreier Landes-Frauen und Kinderklinik Linz Sysmex Expertentag: Pädiatrische Hämatologie am 15. März 2012 Landes-Frauen und Kinderklinik Linz Sehr bekannte Kinderonkologie
Die zufällige Leukämie Elisabeth Schreier Landes-Frauen und Kinderklinik Linz Sysmex Expertentag: Pädiatrische Hämatologie am 15. März 2012 Landes-Frauen und Kinderklinik Linz Sehr bekannte Kinderonkologie
Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie
 GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
Essentielle Thrombozythämie, Polycythaemia vera, Primäre Myelofibrose
 Essentielle Thrombozythämie Polycythaemia Vera Primäre Myelofibrose Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft
Essentielle Thrombozythämie Polycythaemia Vera Primäre Myelofibrose Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft
quer durch s rote Blutbild
 Eine Reise quer durch s rote Blutbild Interpretation und Differentialdiagnosen Dr. Elisabeth Dietl Abteilung Hämatologie, Onkologie und Palliativmedizin Systemerkrankungen Tumor-/Infekterkrankung, Niereninsuffizienz,
Eine Reise quer durch s rote Blutbild Interpretation und Differentialdiagnosen Dr. Elisabeth Dietl Abteilung Hämatologie, Onkologie und Palliativmedizin Systemerkrankungen Tumor-/Infekterkrankung, Niereninsuffizienz,
Akute lymphoblastische Leukämie
 Akute lymphoblastische Leukämie Pädiatrische Hämatologie und Onkologie Universitätskinderklinik Münster November 2011 Krebserkrankungen des Kindesalters Leukämien 34.5% Leukämien ALL: 478 Kinder/Jahr AML:
Akute lymphoblastische Leukämie Pädiatrische Hämatologie und Onkologie Universitätskinderklinik Münster November 2011 Krebserkrankungen des Kindesalters Leukämien 34.5% Leukämien ALL: 478 Kinder/Jahr AML:
Chronische lymphatische Leukämie (CLL)
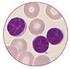 Chronische lymphatische Leukämie (CLL) Peter Dreger Medizinische Klinik V Universitätsklinikum Heidelberg 9/2005 CLL: Entstehung Neu auftretender "Programmfehler" im genetischen Programm einer B-Abwehrzelle
Chronische lymphatische Leukämie (CLL) Peter Dreger Medizinische Klinik V Universitätsklinikum Heidelberg 9/2005 CLL: Entstehung Neu auftretender "Programmfehler" im genetischen Programm einer B-Abwehrzelle
Akute Leukämien und das Myelodysplastische Syndrom
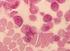 Akute Leukämien und das Myelodysplastische Syndrom Der Begriff Leukämie kommt aus dem Griechischen und bedeutet weißes Blut. Der Name rührt daher, dass bei Patienten mit Leukämie sehr viele weiße Blutzellen
Akute Leukämien und das Myelodysplastische Syndrom Der Begriff Leukämie kommt aus dem Griechischen und bedeutet weißes Blut. Der Name rührt daher, dass bei Patienten mit Leukämie sehr viele weiße Blutzellen
3.20 Leukämien. Kernaussagen
 148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
Referat Blut Teil 4: weitere Blutkrankheiten. 1. Agranulozytose. 1.2 Definition
 1. Agranulozytose 1.2 Definition Bei einer Agranulozytose kommt es nach Medikamenteneinnahme zu einem starken Rückgang oder sogar zum völligen Verschwinden der Granulozyten. 1.3 Verlaufsformen Typ I schnell
1. Agranulozytose 1.2 Definition Bei einer Agranulozytose kommt es nach Medikamenteneinnahme zu einem starken Rückgang oder sogar zum völligen Verschwinden der Granulozyten. 1.3 Verlaufsformen Typ I schnell
Systemische Mastozytose
 Systemische Mastozytose auf dem 5. Aachener Patienten- und Angehörigensymposium 2014 Aachen, 17.05.2014 Karla Bennemann & Jens Panse Blutbildung dynamischer Prozess täglich > 7 x 10 9 Blutzellen pro kg
Systemische Mastozytose auf dem 5. Aachener Patienten- und Angehörigensymposium 2014 Aachen, 17.05.2014 Karla Bennemann & Jens Panse Blutbildung dynamischer Prozess täglich > 7 x 10 9 Blutzellen pro kg
Chronische Myeloische Leukämie (CML)
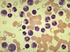 Chronische Myeloische Leukämie (CML) Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von DLH-Geschäftsstelle: Thomas-Mann-Str.
Chronische Myeloische Leukämie (CML) Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von DLH-Geschäftsstelle: Thomas-Mann-Str.
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Begrüßung und Einführung
 Begrüßung und Einführung Hubert Schrezenmeier Institut für Klinische Transfusionsmedizin und Immungenetik Ulm DRK-Blutspendedienst Baden-Württemberg Hessen Institut für Transfusionsmedizin, Universität
Begrüßung und Einführung Hubert Schrezenmeier Institut für Klinische Transfusionsmedizin und Immungenetik Ulm DRK-Blutspendedienst Baden-Württemberg Hessen Institut für Transfusionsmedizin, Universität
Hämatologie. Blutkrankheiten
 Hämatologie Blutkrankheiten Wachstum und Differenzierung von Stammzellen durch Stromazellen Reifung der Erythropoese Knochenmark Erythropoetische Zellen Unreif Normoblasten Retikulozyten Supravitalfärbung
Hämatologie Blutkrankheiten Wachstum und Differenzierung von Stammzellen durch Stromazellen Reifung der Erythropoese Knochenmark Erythropoetische Zellen Unreif Normoblasten Retikulozyten Supravitalfärbung
Behandlung des Rezidives
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Sport bei Leukämie und Lymphomerkrankungen
 Sport bei Leukämie und Lymphomerkrankungen DLH-Patientenkongress 3./4. Juli 2004 Ulm Annette Hildebrand Jürgen M. Steinacker Sektion Sport- und Rehabilitationsmedizin, Abt. Innere Medizin II - Sport
Sport bei Leukämie und Lymphomerkrankungen DLH-Patientenkongress 3./4. Juli 2004 Ulm Annette Hildebrand Jürgen M. Steinacker Sektion Sport- und Rehabilitationsmedizin, Abt. Innere Medizin II - Sport
CHRONISCHE LYMPHATISCHE
 xxxxx 1 xxxxx 1 CHRONISCHE LYMPHATISCHE LEUKÄMIE CHRONISCHE LYMPHATISCHE CHRONISCHE MYELOISCHE LEUKÄMIE LEUKÄMIE Gerd Rump (29.05.1932 bis 21.04. 2006) Gerd Rump (29.05.1932 bis 21.04 2006) 1994 gründete
xxxxx 1 xxxxx 1 CHRONISCHE LYMPHATISCHE LEUKÄMIE CHRONISCHE LYMPHATISCHE CHRONISCHE MYELOISCHE LEUKÄMIE LEUKÄMIE Gerd Rump (29.05.1932 bis 21.04. 2006) Gerd Rump (29.05.1932 bis 21.04 2006) 1994 gründete
Liste der aktuell laufenden klinische Studien (Studie) und Nicht-interventionelle Studien (NIS)
 klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva
 S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
Inhalt. MANUAL Leukämien, myelodysplastische Syndrome und myeloproliferative Neoplasien
 MANUAL Leukämien, myelodysplastische Syndrome und myeloproliferative Neoplasien 2015 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Allgemeine Diagnostik Koordiniert durch M. Starck
MANUAL Leukämien, myelodysplastische Syndrome und myeloproliferative Neoplasien 2015 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Allgemeine Diagnostik Koordiniert durch M. Starck
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
A. Hochhaus T. Ernst J. Ziermann E. Eigendorff P. La Rosée. Klinisches Erscheinungsbild
 Leitthema Onkologe 2012 18:1105 1114 DOI 10.1007/s00761-012-2352-5 Online publiziert: 30. November 2012 Springer-Verlag Berlin Heidelberg 2012 A. Hochhaus T. Ernst J. Ziermann E. Eigendorff P. La Rosée
Leitthema Onkologe 2012 18:1105 1114 DOI 10.1007/s00761-012-2352-5 Online publiziert: 30. November 2012 Springer-Verlag Berlin Heidelberg 2012 A. Hochhaus T. Ernst J. Ziermann E. Eigendorff P. La Rosée
Blutbildveränderungen beim asymptomatischen Patienten. Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie
 Blutbildveränderungen beim asymptomatischen Patienten Ein Leitfaden für die hausärztliche Praxis Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie Problemstellung Patient Diskrete Blutbildveränderungen
Blutbildveränderungen beim asymptomatischen Patienten Ein Leitfaden für die hausärztliche Praxis Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie Problemstellung Patient Diskrete Blutbildveränderungen
Beobachtungsstudie: Erhebung des Schwangerschaftsverlaufs bei Patientinnen mit BCR-ABL-negativen chronischen myeloproliferativen Erkrankungen
 Beobachtungsstudie: Erhebung des Schwangerschaftsverlaufs bei Patientinnen mit BCR-ABL-negativen chronischen myeloproliferativen Erkrankungen Koordination: Dr. med. Anja Sabine Struve 1 und Prof. Dr. med.
Beobachtungsstudie: Erhebung des Schwangerschaftsverlaufs bei Patientinnen mit BCR-ABL-negativen chronischen myeloproliferativen Erkrankungen Koordination: Dr. med. Anja Sabine Struve 1 und Prof. Dr. med.
Fragen und Antworten zur hämatopoetischen Stammzelle
 Fragen und Antworten zur hämatopoetischen Stammzelle Grundlagen, Indikationen, therapeutischer Nutzen von Rainer Haas, Ralf Kronenwett 1. Auflage Fragen und Antworten zur hämatopoetischen Stammzelle Haas
Fragen und Antworten zur hämatopoetischen Stammzelle Grundlagen, Indikationen, therapeutischer Nutzen von Rainer Haas, Ralf Kronenwett 1. Auflage Fragen und Antworten zur hämatopoetischen Stammzelle Haas
Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv. Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck
 Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck Myelom: Therapeutisches Arsenal Verbesserung der Prognose Interferon,
Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck Myelom: Therapeutisches Arsenal Verbesserung der Prognose Interferon,
Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid
 10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
Allogene Stammzelltransplantation bei MDS. PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln
 Allogene Stammzelltransplantation bei MDS PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln (Hochdosis)chemotherapie/ Konditionierung -Aplasiogen -Myeloablativ Autologe Stammzelltransplantation
Allogene Stammzelltransplantation bei MDS PD Dr. Christof Scheid Klinik I für Innere Medizin Uniklinik Köln (Hochdosis)chemotherapie/ Konditionierung -Aplasiogen -Myeloablativ Autologe Stammzelltransplantation
Thrombozytopenie: Wann transfundieren?
 Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Polycythaemia vera. DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME))
 DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME)) Polycythaemia vera Im Artikel verwendete Abkürzungen AML Akute myeloische Leukämie EPO Erythropoietin ET Essentielle Thrombozythämie MPN MyeloproliferativeNeoplasien
DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME)) Polycythaemia vera Im Artikel verwendete Abkürzungen AML Akute myeloische Leukämie EPO Erythropoietin ET Essentielle Thrombozythämie MPN MyeloproliferativeNeoplasien
M-T. Krauth, WR. Sperr Klinik für Innere Medizin I Abteilung Hämatologie & Hämostaseologie Medizinische Universität Wien
 Klinik für Innere Med. I Abt. f. Hämatologie & Hämostaseologie M-T. Krauth, WR. Sperr Klinik für Innere Medizin I Abteilung Hämatologie & Hämostaseologie Medizinische Universität Wien Inzidenz der AML
Klinik für Innere Med. I Abt. f. Hämatologie & Hämostaseologie M-T. Krauth, WR. Sperr Klinik für Innere Medizin I Abteilung Hämatologie & Hämostaseologie Medizinische Universität Wien Inzidenz der AML
Myelofibrose: Krankheit, Diagnose, Beschwerden
 Myelofibrose: Krankheit, Diagnose, Beschwerden Wissenswertes über Myelofibrose Was ist eine Myelofibrose? Wie entsteht Myelofibrose? Welche Beschwerden verursacht die Erkrankung? Wie erkennt man die Myelofibrose?
Myelofibrose: Krankheit, Diagnose, Beschwerden Wissenswertes über Myelofibrose Was ist eine Myelofibrose? Wie entsteht Myelofibrose? Welche Beschwerden verursacht die Erkrankung? Wie erkennt man die Myelofibrose?
Nierenzellkarzinom: First-Line-Therapie mit Bevacizumab plus Interferon alfa-2a erhält Lebensqualität und. Therapieoptionen
 Nierenzellkarzinom First-Line-Therapie mit Bevacizumab plus Interferon alfa-2a erhält Lebensqualität und Therapieoptionen Düsseldorf (1.Oktober 2010) - Anlässlich der 62. Jahrestagung der Deutschen Gesellschaft
Nierenzellkarzinom First-Line-Therapie mit Bevacizumab plus Interferon alfa-2a erhält Lebensqualität und Therapieoptionen Düsseldorf (1.Oktober 2010) - Anlässlich der 62. Jahrestagung der Deutschen Gesellschaft
Chronische myeloische Leukämie. Chronische Phase
 Chronische myeloische Leukämie Chronische Phase Zytologie Prof. Dr. med. Roland Fuchs Prof. Dr. med. Tim Brümmendorf Medizinische Klinik IV Zytogenetik Molekulargenetik Prof. Dr. med. Detlef Haase Zentrum
Chronische myeloische Leukämie Chronische Phase Zytologie Prof. Dr. med. Roland Fuchs Prof. Dr. med. Tim Brümmendorf Medizinische Klinik IV Zytogenetik Molekulargenetik Prof. Dr. med. Detlef Haase Zentrum
ahus: Entstehung, Symptome und Diagnostik
 ahus: Entstehung, Symptome und Diagnostik Prof. Dr. med. Thorsten Feldkamp 3. ahus-patienten- und Angehörigentag Universitätsklinikum Mainz 20. Juni 2015 Atypisches hämolytisches urämisches Syndrom Einführung
ahus: Entstehung, Symptome und Diagnostik Prof. Dr. med. Thorsten Feldkamp 3. ahus-patienten- und Angehörigentag Universitätsklinikum Mainz 20. Juni 2015 Atypisches hämolytisches urämisches Syndrom Einführung
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Neue Diagnostik für akute myeloische Leukämie
 Neue Diagnostik für akute myeloische Leukämie Neuherberg (9. März 2011) - Wissenschaftler des Helmholtz Zentrums München und der Ludwig-Maximilians-Universität München haben eine Methode entwickelt, mit
Neue Diagnostik für akute myeloische Leukämie Neuherberg (9. März 2011) - Wissenschaftler des Helmholtz Zentrums München und der Ludwig-Maximilians-Universität München haben eine Methode entwickelt, mit
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie
 Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Das komische Blutbild. André Tichelli Hämatologie
 Das komische Blutbild André Tichelli Hämatologie Zum lachend reizend, lustig, spasshaft Sonderbar, seltsam, eigenartig Unerwartet Blutbildanomalien aus Sicht des Klinikers (nicht-hämatologe) - Ein Kliniker
Das komische Blutbild André Tichelli Hämatologie Zum lachend reizend, lustig, spasshaft Sonderbar, seltsam, eigenartig Unerwartet Blutbildanomalien aus Sicht des Klinikers (nicht-hämatologe) - Ein Kliniker
Kontrolluntersuchungen Welche und wie oft?
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Faktor-V-Leiden Mutation: Diagnose und Klinik
 INRswiss-Tag Solothurn, 21. November 2009 Faktor-V-Leiden Mutation: Diagnose und Klinik Dr. Giuseppe Colucci Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor Inselspital Bern Faktor-V-Leiden
INRswiss-Tag Solothurn, 21. November 2009 Faktor-V-Leiden Mutation: Diagnose und Klinik Dr. Giuseppe Colucci Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor Inselspital Bern Faktor-V-Leiden
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten
 Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Gerinnungsstörungen in der Praxis. Dr. med. E. Bächli
 Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
medialog Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung von Nierennerven Ausgabe 1/14
 Universitätsklinikum Halle (Saale) medialog zeitschrift des universitätsklinikums halle (saale) Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung
Universitätsklinikum Halle (Saale) medialog zeitschrift des universitätsklinikums halle (saale) Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung
Morbus Waldenström. PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg
 Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Blutspuren - Diagnostische Wegweiser aus dem Labor
 Blutspuren - Diagnostische Wegweiser aus dem Labor { Fallbeispiel 1: Check up, CLL bei erstgradig Verwandtem Mikroskopisches Differentialblutbild Die Leukozyten unter die Lupe genommen Neutrophiler Granulozyt
Blutspuren - Diagnostische Wegweiser aus dem Labor { Fallbeispiel 1: Check up, CLL bei erstgradig Verwandtem Mikroskopisches Differentialblutbild Die Leukozyten unter die Lupe genommen Neutrophiler Granulozyt
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Kein Hinweis für eine andere Ursache der Demenz
 die später nach ihm benannte Krankheit. Inzwischen weiß man, dass die Alzheimer-Krankheit eine sogenannte primär-neurodegenerative Hirnerkrankung ist. Das bedeutet, dass die Erkrankung direkt im Gehirn
die später nach ihm benannte Krankheit. Inzwischen weiß man, dass die Alzheimer-Krankheit eine sogenannte primär-neurodegenerative Hirnerkrankung ist. Das bedeutet, dass die Erkrankung direkt im Gehirn
Akute Leukämien Therapie. Haifa Kathrin Al-Ali Haematologie/Onkologie Universität Leipzig
 Akute Leukämien Therapie Haifa Kathrin Al-Ali Haematologie/Onkologie Universität Leipzig Grundlagen der Behandlung einer akuten Leukämie Risiko Einschätzung A) Alter & Begleiterkrankungen B) Biologische
Akute Leukämien Therapie Haifa Kathrin Al-Ali Haematologie/Onkologie Universität Leipzig Grundlagen der Behandlung einer akuten Leukämie Risiko Einschätzung A) Alter & Begleiterkrankungen B) Biologische
Therapieempfehlungen Therapieversagen
 Therapieempfehlungen Therapieversagen J. Nasemann Patient M.A, 2006 Patient M.A. Erstvorstellung im Januar 2002 83-jähriger Akademiker, geistig sehr rege Rechtes Auge: Visus 1/35 bei Pseudotumor, keine
Therapieempfehlungen Therapieversagen J. Nasemann Patient M.A, 2006 Patient M.A. Erstvorstellung im Januar 2002 83-jähriger Akademiker, geistig sehr rege Rechtes Auge: Visus 1/35 bei Pseudotumor, keine
Informationsbroschüre Risiko Hepatitis C
 Dres. med. Fenner & Kollegen Gemeinschaftspraxis für Labormedizin und Humangenetik Informationsbroschüre Risiko Hepatitis C Das Hepatitis-C-Virus ein Silent Killer Dr. med. Claus Fenner FA Laboratoriumsmedizin,
Dres. med. Fenner & Kollegen Gemeinschaftspraxis für Labormedizin und Humangenetik Informationsbroschüre Risiko Hepatitis C Das Hepatitis-C-Virus ein Silent Killer Dr. med. Claus Fenner FA Laboratoriumsmedizin,
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Gastrohighlights 2016: Chronisch entzündliche Darmerkrankungen
 29. Oktober 2016, Wien Gastrohighlights 2016: Chronisch entzündliche Darmerkrankungen Gerhard Rogler, Klinik für Gastroenterologie und Hepatologie, UniversitätsSpital Zürich Neues zur Therapie Morbus Crohn
29. Oktober 2016, Wien Gastrohighlights 2016: Chronisch entzündliche Darmerkrankungen Gerhard Rogler, Klinik für Gastroenterologie und Hepatologie, UniversitätsSpital Zürich Neues zur Therapie Morbus Crohn
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE
 DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE HANDHABUNG VON LABORWERTVERÄNDERUNGEN Bitte beachten Sie ergänzend auch die Angaben in der Fachinformation.4 MONITORING
DOKUMENTATIONSBLOCK LABOR DOKUMENTATION VON LABORKONTROLLEN ZUR FUMADERM -THERAPIE HANDHABUNG VON LABORWERTVERÄNDERUNGEN Bitte beachten Sie ergänzend auch die Angaben in der Fachinformation.4 MONITORING
