Rationale und rationelle Antibiotika-Therapie
|
|
|
- Jonas Armbruster
- vor 9 Jahren
- Abrufe
Transkript
1 Rationale und rationelle Antibiotika-Therapie C. Berg Med. Klinik Abt. I
2 = vernünftige nftige und zweckmäß äßige / wirtschaftliche Antibiotika-Therapie
3 Vancomycin Zyvoxid Sobelin Penicilin G Staphylex Clarithromycin Elzogram, Zinacef Clamoxyl Augmentan Zienam, Meronem Tazobac Claforan, Rocephin, Fortum, Maxipime Refobacin Tavanic, Ciprofloxacin Avalox Azactam
4 nach Empfehlungen und Leitlinien und viele mehr
5 Kosten versus Therapeutische Effektivität Antibiotika-Therapie-Kosten 2005 in Deutschland 1 Milliarde aber: Kurativer Therapieansatz!! Antibiotikum effektive Therapie Heilung kein Antibiotikum ist so teuer wie eine ineffektive Antibiotikatherapie ineffektive Therapie - zusätzliche Diagnostik - zusätzliche Therapie - Krankenhausaufenthalt Kosten
6 Focus: Erysipel Therapie der Wahl: - Penicillin G i.v Mill. E / d Tageskosten: ca. 5 Motto: Nicht an Antibiotika sparen, sondern mit Antibiotika sparen - Penicillin V p.o. 3 Mill. E / d Tageskosten: ca. 1 Alternative: Erreger: A-Streptokokken (Streptococcus pyogenes) - Clarithromycin i.v. 1 g/d Tageskosten: ca Clarithromycin p.o. 1 g/d Tageskosten: ca. 9
7 Grundzüge der Antibiotika-Therapie
8 Antibiotika nur bei berechtigter Indikation Kasuistik: Vorstellung in der Med. Notaufnahme - 32 Jahre alter Mann, bisher immer gesund - seit 4 Tagen Fieber bis 40 C - keine spezifische Symptomatik Antibiotikum? - körperl. U-Befund unauffällig - RR 140/80 mmhg, P 84/min. - Leukozyten /µl, CRP 12 mg/dl - Rö-Th. + U-Status unauffällig
9 Berechtigte Indikationen Empirische (kalkulierte) Initialtherapie bei Fieber mit Focus-Nachweis Immundefizienz Sepsis nach Simon / Stille 8. Auflage
10 Schonung von Reservesubstanzen Reservesubstanzen: - Tigecyclin - Linezolid - Daptomycin - Colistin -Fosfomycin - Quinupristin/Dalfopristin bei Infektionen mit multiresistenten Erregern: - MRSA / VRE - MRSA / VRE - MRSA /Acinetob. baumanii - P. aeruginosa / A. baumanii -MRSA - Enterococcus faecium
11 Anteil invasiver MRSA-Isolate in Europa 2005 Quelle: EARSS European Antimicrobial Resistance Surveillance System Weltweit 8-10 x mehr Todesfälle an Infektionen mit resistenten Erregern als an AIDS
12 Schonung von Reservesubstanzen MRSA Therapieoptionen: - Vancomycin - Rifampicin - Clindamycin - Cotrimoxazol - Tigecyclin - Linezolid -Daptomycin -Fosfomycin VRE Therapieoptionen: Enterococ. faecalis + faecium - Ampicillin (hohe Dosen) - Linezolid - Tigecyclin -Daptomycin Enterococcus faecium - Quinupristin/Dalfopristin - Chloramphenicol
13 Fazit: Einsatz von Reservesubstanzen in der Regel nach Antibiogramm
14 Focus: Pneumonie Lobärpneumonie Pneumokokken Pseudomonaden Pneumonie Aspergillom Pneumocystis jirovecii Pneumonie Legionellen Pneumonie Tuberkulose
15 Focus: Pneumonie Häufigkeit von Erregern der ambulant erworbenen Pneumonie in Deutschland (CAP = community acquired pneumonia) CAPNETZ / AWMF S3 Leitlinie 2009
16 Focus: Pneumonie Zusammenhang zwischen Erregerspektrum und anamnestischen Angaben Antibiotika-Vortherapie (innerhalb der letzten 3 Monate) mit Cephalosporine Makrolide Fluorchinolone Prädisposition zu resistenten Erregern ESBL-Bildner Makrolid-resistenten S. pneumoniae multiresistente Keime incl. MRSA Reiseanamnese Tierkontakte Alter > 65 Jahre Legionella spp. Chlamydia psittaci / Coxiella burnetii vermehrt gramneg. Erreger aus: AWMF S3 Leitlinie 2009
17 Focus: Pneumonie Zusammenhang zwischen Erregerspektrum und anamnestischen Angaben Alten- / Pflegeheime / Krankenhausvorbehandlung resistente / multiresistente Enterobacteriaceae S. aureus Mischinfektionen bei Aspirationspneumonie (Pseudomonaden) Chronische Lungenerkrankungen Hämoph. influenzae / Staph. aureus / Pseudomonas aeruginosa Langzeittherapie mit Steroiden Pseudomonas aeruginosa aus: AWMF S3 Leitlinie 2009
18 Focus: Pneumonie Resistenzsituation bei Streptococcus pneumoniae gegenüber Betalaktamantibiotika, Makroliden und Tetracyclinen in Deutschland aus: AWMF S3 Leitlinie 2009
19 Focus: Pneumonie Therapieempfehlung für ambulante CAP RF: Chron. Komorbidität, AB-Vortherapie, Krankenhaus-Behandlung AWMF S3 Leitlinie 2009: Quellen: Zuck 1990, Mills 2005, File 1997, Höffken 2001, Scheld 2003, Lode 2004
20 Focus: Pneumonie Stationäre Pneumoniebehandlung Behandlungspfad der Medizinischen Klinik Tübingen Kalkulierte Initialtherapie ohne Risiko einer Infektion mit P. aeruginosa Betalaktamantibiotikum + Makrolid - Amoxicillin / Clavulansäure (50 / 15 ) - Clarithromycin (60 / 9 ) bei Penicillin-Allergie Fluorchinolon - Moxifloxacin (60 / 8 ) 7-10 Tage, initial i.v., bei klinischer Klinische Stabilität Stabilität Oralisierung wenn: der Therapie und Entlassung Puls < 101/min, Atemfrequenz < 25/min, Sauerstoffsättigung bei Raumluft >90%, systolischer RR > 90 mmhg, Temp < 37,3 C, Patient kann essen und trinken
21 Focus: Pneumonie Stationäre Pneumoniebehandlung Behandlungspfad der Medizinischen Klinik Tübingen Kalkulierte Initialtherapie mit Risiko einer Infektion mit P. aeruginosa P. aerug. aktives Betalaktam + Makrolid - Piperacillin / Tazobactam (100 ) - Clarithromycin (60 / 9 ) bei Penicillin-Allergie Fluorchinolon - Levofloxacin (120 / 7 ) 7-14 Tage, initial i.v., bei klinischer Stabilität Oralisierung der Therapie und Entlassung Risikofaktoren P. aeruginosa: Pulmonale Komorbidität, stat. Aufenthalt > 2 Tage in den letzten 30 Tagen, Glukokortikoidtherapie, Malnutrition, Aspiration, Antibiose > 7 Tage innerhalb der letzten 4 Wochen
22 Sepsis: Richtige Ersttherapie entscheidend für das Überleben Valles J. et al. Chest 2003; 123:
23 Diagnose SIRS / Sepsis SIRS = Systemic Inflammatory Response Syndrome
24 Zeit ist Überleben Überlebenschance sinkt um 8% je Stunde Kumar A. et al. Crit Care Med 2006; 34:1589
25 Antibiotika-Therapie der Sepsis Vorbemerkung: Es liegen nur wenige kontrollierte Studien zu schwerer Sepsis vor, die antiinfektive Substanzen, Therapieregime und Therapiedauer vergleichen Zitat S2 Leitlinie De-Eskalationstherapie: Hit hard and early and long enough Piperacillin/Tazobactam Ceftazidim (Fortum ) Cefepim (Maxipime ) Imipenem/Cilastatin +/- Aminoglycosid oder Fluorochinolon Meropenem
26 Antibiotika ersetzen keine interventionelle Focus-Sanierung 1. Operative Herdsanierung z. B. nekrotisierende Fasciitis, Mesenterialinfarkt, Prothesen 2. Abszessdrainage / Spülung (endoskopisch/perkutan) z. B. Pleuraempyem, Peritonitis, septische Arthritis, Cholangitis bei Choledocholithiasis 3. Katheterwechsel
27 Zusammenfassung Eine rationale und rationelle kalkulierte (empirische) Antibiotika-Therapie richtet sich nach klinischer Situation des Patienten danach zu erwartendem Erregerspektrum dem dafür optimalen Antibiotikum mit möglichst geringer Irritation des Patienten klinischer Erfahrungen und Empfehlungen von Fachgesellschaften Epidemiologie der örtlichen Verhältnisse Ökonomischen Aspekten
28
29
30
31 Sepsis diagnostische Unsicherheit SIRS mit Organdysfunktion Schwere Sepsis / Septischer Schock Inflammation oder Infektion?
32 Zusammenfassung Antibiotika-Therapie sollte nach dem Prinzip der De- Eskalation erfolgen: HIT HARD AND EARLY Kein Antibiotikum ist so teuer wie eine ineffektive Therapie!
33
34 Focus: Pneumonie Wann muss CAP im Krankenhaus behandelt werden? CRB-65-Index: Bewusstseinstrübung Atemfrequenz 30/min RR diast. 60 mmhg RR syst. < 90 mmhg Alter > 65 Jahre Ambulant erworbene Pneumonie Risikostratifizierung Arztpraxis zu Hause CRB-65-Index ja CRB-65-Index = 0 nein Ambulante Behandlung Stationäre Aufnahme aus: AWMF S3 Leitlinie 2009
35
36 Focus: Pneumonie Einschätzung von Schweregrad u. Erregerspektrum nach ambulant / stationär erworbene / beatmungsassoziierte Pneumonie Alter und Herkunft des Patienten (z.b. Pflegeheim) Anamnese (z.b. Vortherapie, Vorerkrankungen, Reisetätigkeit) Klinik (z.b. Bewusstseinslage, Atemfrequenz, Blutdruck, O2-Sättigung) Untersuchungsbefund (u.a. Auskultation) Rö.-Th. / ggf. CT-Thorax aus: AWMF S3 Leitlinie 2009
37 nach Empfehlungen und Leitlinien - Grundsätzliche Erwägungen zum Einsatz von Antibiotika - Rationale und rationelle Antibiotika-Therapie am Beispiel der Sepsis
38 Focus: Pneumonie Einschätzung von Schweregrad u. Erregerspektrum nach Alter (± 65) und Herkunft des Patienten (z.b. Pflegeheim) Anamnese (z.b. Vortherapie, Vorerkrankungen, Dauer der Symptomatik) Klinik (z.b. CRB-65-Index: Bewusstseinstrübung, Atemfrequenz, Blutdruck) Untersuchungsbefund (u.a. Auskultation) Rö.-Th. / ggf. CT-Thorax ambulant / stationär erworbene Pneumonie beatmungsassoziierte Pneumonie
39 Antibiotika-Therapiedauer abhängig vom Krankheitsverlauf und Erregerart Einmaltherapie bei: z. B. Gonorrhoe 7 10 Tage bei: z.b. unkomplizierte Pneumonie 3 6 Wochen bei: z. B. Endokarditis 6-12 Monate bei: z. B. Tuberkulose > 12 Monate bei: z. B. Endokarditis einer Kunstklappe
40 Zeit ist Überleben Überlebenschance sinkt um 8% je Stunde Kumar A. et al. Crit Care Med 2006; 34:1589
41 Diagnose SIRS / Sepsis SIRS (Systemic Inflammatory Response Syndrome) (mindestens 2 Kriterien) - Temperatur 38 C oder 36 C - Herzfrequenz 90/min - Atemfrequenz 20/min oder pco 2 33 mmhg - Leukozyten 12000/µl oder 4000/µl oder > 10% unreife Formen Sepsis (SIRS + Infektion mikrobiologisch oder klinisch) Schwere Sepsis: Sepsis + Organdysfunktion (mind. 1 Kriterium) - Vigilanzminderung - Arterielle Hypotension (Mitteldruck 65 mmhg) - Thrombozytopenie (Abfall mehr als 30% / 24 h oder /µl) - arterielle Hypoxämie (PaO 2 75 mmhg) - renale Dysfunktion (Diurese 0.5 ml/kg KG/h) - Metabolische Azidose ( BE -5 mmol/l oder Laktat > 1,5 x oberhalb Norm) Septischer Schock Sepsis Kriterien + RR > 2h Mitteldruck < 70 mmhg (trotz Volumen) oder Einsatz von Vasopressoren
42 Procalcitonin (PCT)-Therapiesteuerung bei Sepsis
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Ambulant erworbene Pneumonie
 Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
ANTIBIOGRAMME - Interpretationshilfe -
 Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
S3-Leitlinie. Kurzfassung. 1. Auflage. S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG.
 S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Resistenzsituation im Krankenhausbereich -
 2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege
 Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
RESISTENZANALYSE Atemwegsinfekte
 RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Narren atemlos. Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen. 22. St.Galler Infekttag Eva Lemmenmeier
 Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
CLINICAL PATHWAY Ambulant erworbene Pneumonie (CAP)
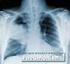 Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Klinische Fälle. Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen
 Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Ute Gritzka. Hämatologisch- Onkologisches. Speziallabor
 Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 [email protected] www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 [email protected] www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika
 Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Bedeutung der Pneumonie. Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum
 Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Antibiotika-Empfindlichkeit von HWI-Erregern
 Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Multiresistente Keime - Therapie
 Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene
 Multiresistente Erreger Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene Inhalte 1. Wo liegt das Problem? 2. MRSA 3. 3 und 4 MRGN Infektionsmedizin im 15. Jahrhundert im 21. Jahrhundert?
Multiresistente Erreger Mathias W. Pletz Zentrum für Infektionsmedizin und Krankenhaushygiene Inhalte 1. Wo liegt das Problem? 2. MRSA 3. 3 und 4 MRGN Infektionsmedizin im 15. Jahrhundert im 21. Jahrhundert?
Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin
 Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern. Béatrice Grabein
 Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Inhalte 40 Std. 1 1 Antiinfektiva Grundlagen und Klassen IIK. 2 Antiinfektiva Pharmakokinetik und -dynamik IIK/ABS
 Curriculum Antibiotic Stewardship (ABS) Rationale Antiinfektivastrategien im Krankenhaus Modul 1 Grundkurs zum ABS-beauftragten Arzt Versionsdatum 16. Februar 2016 Inhalte 40 Std. 1 1 Antiinfektiva Grundlagen
Curriculum Antibiotic Stewardship (ABS) Rationale Antiinfektivastrategien im Krankenhaus Modul 1 Grundkurs zum ABS-beauftragten Arzt Versionsdatum 16. Februar 2016 Inhalte 40 Std. 1 1 Antiinfektiva Grundlagen
Multiresistenz Erfahrungen aus der PEG-Studie
 Multiresistenz Erfahrungen aus der PEG-Studie Bad Honnef- Symposium 2001 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation, Bonn Bad Honnef
Multiresistenz Erfahrungen aus der PEG-Studie Bad Honnef- Symposium 2001 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation, Bonn Bad Honnef
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
gefragt von der Divertikulitis bis hin zur Sepsis
 Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Krankenhaus-Hygiene Aktuell
 Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
Evidenzbasierte Antibiotikatherapie
 Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
M. Mielke, N.-O. Hübner, RKI
 Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
2. REGENSBURGER PATIENTEN TAG
 2. REGENSBURGER PATIENTEN TAG Neues zu Infektionen, Prophylaxe und Impfungen Dr.med. Joachim Hahn Klinik und Poliklinik für Innere Medizin III Jährlich sterben etwa 5000 bis 10.000 Menschen daran. Im
2. REGENSBURGER PATIENTEN TAG Neues zu Infektionen, Prophylaxe und Impfungen Dr.med. Joachim Hahn Klinik und Poliklinik für Innere Medizin III Jährlich sterben etwa 5000 bis 10.000 Menschen daran. Im
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / [email protected]) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / [email protected]) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Ambulant erworbene Pneumonie
 Antibiotikatherapie in Klinik und Praxis - Update 2010 Ambulant erworbene Pneumonie A. Schneidewind Infektiologie Klinik und Poliklinik für Innere Medizin I CAP (Community aquired Pneumonia) Definition
Antibiotikatherapie in Klinik und Praxis - Update 2010 Ambulant erworbene Pneumonie A. Schneidewind Infektiologie Klinik und Poliklinik für Innere Medizin I CAP (Community aquired Pneumonia) Definition
Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz
 Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz Wiesbaden (15. April 2007 ) In Deutschland ist laut Prof. Dieter Adam aus München seit 1985 ein deutlicher Anstieg
Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz Wiesbaden (15. April 2007 ) In Deutschland ist laut Prof. Dieter Adam aus München seit 1985 ein deutlicher Anstieg
Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion?
 Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion? Katja de With Medizinische Universitätsklinik Freiburg Entwicklung antibiotikaresistenter
Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion? Katja de With Medizinische Universitätsklinik Freiburg Entwicklung antibiotikaresistenter
Sepsis Andrea Duppenthaler
 Sepsis 2012 Andrea Duppenthaler [email protected] Universitätsklinik für Kinderheilkunde PEMS, 16.11.2012: SEPSIS 2012 Sepsis: Definitionen Sepsis: systemic inflammatory response syndrome (SIRS)
Sepsis 2012 Andrea Duppenthaler [email protected] Universitätsklinik für Kinderheilkunde PEMS, 16.11.2012: SEPSIS 2012 Sepsis: Definitionen Sepsis: systemic inflammatory response syndrome (SIRS)
Gute Antibiotikaregime
 Gute Antibiotikaregime 8. Hygiene Forum Bonn 08. September 2011 Peter Walger, Medizinische Klinik III, Universität Bonn International Study of the Prevalence and Outcomes of Infection in ICU's (EPIC II)
Gute Antibiotikaregime 8. Hygiene Forum Bonn 08. September 2011 Peter Walger, Medizinische Klinik III, Universität Bonn International Study of the Prevalence and Outcomes of Infection in ICU's (EPIC II)
Sepsis aus der Sicht des Klinikers
 Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Selektives Antibiogramm in Regensburg
 8. November 0 Selektives Antibiogramm in egensburg Dr. med. Verena Greifenberg Dr. med. Thomas Holzmann Institut für klinische Mikrobiologie und Hygiene egensburg Selektives Antibiogramm: was ist das?
8. November 0 Selektives Antibiogramm in egensburg Dr. med. Verena Greifenberg Dr. med. Thomas Holzmann Institut für klinische Mikrobiologie und Hygiene egensburg Selektives Antibiogramm: was ist das?
Rationale Pneumoniediagnostik und -therapie
 49. Internationaler Oster-Seminar-Kongress für pädiatrische Fortbildung in Brixen (Südtirol) 20. bis 26. März 2016 Rationale Pneumoniediagnostik und -therapie Ulrich Heininger Warnung Dieser Vortrag erzeugt
49. Internationaler Oster-Seminar-Kongress für pädiatrische Fortbildung in Brixen (Südtirol) 20. bis 26. März 2016 Rationale Pneumoniediagnostik und -therapie Ulrich Heininger Warnung Dieser Vortrag erzeugt
MRSA und MRE Eine Herausforderung für die Region
 MRSA und MRE Eine Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship-Experte (DGI) Medizinisches Versorgungszentrum Dr. Eberhard & Partner
MRSA und MRE Eine Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship-Experte (DGI) Medizinisches Versorgungszentrum Dr. Eberhard & Partner
Multiresistente Erreger, insbesondere ESBL. J. Steinmann Institut für Medizinische Mikrobiologie
 Multiresistente Erreger, insbesondere ESBL J. Steinmann Institut für Medizinische Mikrobiologie Aktuelle Situation Folie 2 Resistenzmechanismen Impermeabilität der äußeren Zellmembran Geringe epidemiolog.
Multiresistente Erreger, insbesondere ESBL J. Steinmann Institut für Medizinische Mikrobiologie Aktuelle Situation Folie 2 Resistenzmechanismen Impermeabilität der äußeren Zellmembran Geringe epidemiolog.
MVZ Dr. Eberhard & Partner Dortmund - 1
 Überblick MRSA-Netzwerktreffen Kreis Multiresistente Erreger und Antibiotika Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship (ABS-)Experte
Überblick MRSA-Netzwerktreffen Kreis Multiresistente Erreger und Antibiotika Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship (ABS-)Experte
CAPNETZ und Leitlinien Leitlinien der DGP/PEG/DGI für die ambulant erworbene Pneumonie (CAP)
 CAPNETZ und Leitlinien Leitlinien der DGP/PEG/DGI für die ambulant erworbene Pneumonie (CAP) Gert Höffken Universitätsklinikum Dresden Fachkrankenhaus Coswig Leitlinie der Paul-Ehrlich-Gesellschaft für
CAPNETZ und Leitlinien Leitlinien der DGP/PEG/DGI für die ambulant erworbene Pneumonie (CAP) Gert Höffken Universitätsklinikum Dresden Fachkrankenhaus Coswig Leitlinie der Paul-Ehrlich-Gesellschaft für
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt. Prof. Dr. C. Wendt
 Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Antibiotikastrategien bei multiresistenten Erregern
 Antibiotikastrategien bei multiresistenten Erregern Dr. Margret Seewald FÄ f. Mikrobiologie u. Infektionsepidemiologie Umweltmedizin / Ärztliches Qualitätsmanagement Praxis Center Nord Berlin Drontheimer
Antibiotikastrategien bei multiresistenten Erregern Dr. Margret Seewald FÄ f. Mikrobiologie u. Infektionsepidemiologie Umweltmedizin / Ärztliches Qualitätsmanagement Praxis Center Nord Berlin Drontheimer
Antibiotika-Leitfaden zur kalkulierten Initialtherapie bakterieller Erkrankungen beim Erwachsenen
 Netzwerk im Antibiotika-Leitfaden zur kalkulierten Initialtherapie bakterieller Erkrankungen beim Erwachsenen Wichtiger Hinweis: Der Stand der medizinischen Wissenschaft ist durch Forschung und klinische
Netzwerk im Antibiotika-Leitfaden zur kalkulierten Initialtherapie bakterieller Erkrankungen beim Erwachsenen Wichtiger Hinweis: Der Stand der medizinischen Wissenschaft ist durch Forschung und klinische
Ulkus als Quelle resistenter Erreger. O. Janata DSP
 Ulkus als Quelle resistenter Erreger O. Janata DSP Prämissen Jedes Ulkus ist baktreriell besiedelt Keine Antibiotika für Ulzera Keine Antibiotika für Abstriche Abstriche für die Krankenhaushygiene!
Ulkus als Quelle resistenter Erreger O. Janata DSP Prämissen Jedes Ulkus ist baktreriell besiedelt Keine Antibiotika für Ulzera Keine Antibiotika für Abstriche Abstriche für die Krankenhaushygiene!
Antibiotikamanagement und multiresistente Erreger Welches Antibiotikum wofür? Aufgabe der Krankenhaushygiene: Übertragung im Krankenhaus verhindern!
 Multiresistente Erreger: Fakten ca. 5 % (?) aller stationären Patienten Antibiotikamanagement und multiresistente Erreger Welches Antibiotikum wofür? nosokomiale Infektionen: 20.000-40.000 (?) Tote / Jahr
Multiresistente Erreger: Fakten ca. 5 % (?) aller stationären Patienten Antibiotikamanagement und multiresistente Erreger Welches Antibiotikum wofür? nosokomiale Infektionen: 20.000-40.000 (?) Tote / Jahr
Rationale Antibiotikatherapie in der ambulanten Versorgung. Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität Mathias.Flume@kvwl.
 Rationale Antibiotikatherapie in der ambulanten Versorgung Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität [email protected] Ärzte sind Menschen, die Arzneien verschreiben, von denen
Rationale Antibiotikatherapie in der ambulanten Versorgung Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität [email protected] Ärzte sind Menschen, die Arzneien verschreiben, von denen
Echokardiographie-Beispiele
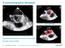 Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
The Bacteria strike back
 Wintersemester 2008/2009 Spezielle Pharmakologie/Pharmakotherapie Antimikrobielle Chemotherapie Therapie multiresistenter Erreger Barbara Kahl Peter Boknik Eingangsstatement Ständige Zunahme multiresistenter
Wintersemester 2008/2009 Spezielle Pharmakologie/Pharmakotherapie Antimikrobielle Chemotherapie Therapie multiresistenter Erreger Barbara Kahl Peter Boknik Eingangsstatement Ständige Zunahme multiresistenter
Der Harnwegsinfekt - Therapie -
 Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
Definition der Multiresistenz
 Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Kompetenzfeld Pneumonie. 30.05.2011 E. Rietschel
 Kompetenzfeld Pneumonie Ernst Unterzeile Rietschel zum Titel 30.05.2011 E. Rietschel Kompetenzfeld Pneumonie 30.05.2011 Ambulant erworbene Pneumonien Spezielle Pädiatrische Aspekte Dr. E. Rietschel, Kinderklinik
Kompetenzfeld Pneumonie Ernst Unterzeile Rietschel zum Titel 30.05.2011 E. Rietschel Kompetenzfeld Pneumonie 30.05.2011 Ambulant erworbene Pneumonien Spezielle Pädiatrische Aspekte Dr. E. Rietschel, Kinderklinik
Antibiotikaresistenz bei gramnegativen Bakterien
 Antibiotikaresistenz bei gramnegativen Bakterien - Fokus Carbapenemresistenz - Fachtagung multiresistente Erreger September 2012 Tilo Hackel LUA Dresden Antibiotikaresistenz ist die Folge von Antibiotikagebrauch.
Antibiotikaresistenz bei gramnegativen Bakterien - Fokus Carbapenemresistenz - Fachtagung multiresistente Erreger September 2012 Tilo Hackel LUA Dresden Antibiotikaresistenz ist die Folge von Antibiotikagebrauch.
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis?
 Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
F. Daschner U. Frank Antibiotika am Krankenbett. Unter Mitarbeit von W. Ebner
 F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner 13., vollständig überarbeitete Auflage Professor
F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner 13., vollständig überarbeitete Auflage Professor
F. Daschner U. Frank Antibiotika am Krankenbett. Unter Mitarbeit von W. Ebner
 F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner 13., vollständig überarbeitete Auflage Professor
F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner F. Daschner U. Frank Antibiotika am Krankenbett Unter Mitarbeit von W. Ebner 13., vollständig überarbeitete Auflage Professor
Multiresistente gramnegative Erreger - mikrobiologische und hygienische Aspekte. Dr. Uwe Lang Facharzt für Mikrobiologie Facharzt für Hygiene
 Multiresistente gramnegative Erreger - mikrobiologische und hygienische Aspekte Dr. Uwe Lang Facharzt für Mikrobiologie Facharzt für Hygiene Antibiotikatherapie und Sterblichkeit Ibrahim Chest 2000; Alvarez
Multiresistente gramnegative Erreger - mikrobiologische und hygienische Aspekte Dr. Uwe Lang Facharzt für Mikrobiologie Facharzt für Hygiene Antibiotikatherapie und Sterblichkeit Ibrahim Chest 2000; Alvarez
49. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: [email protected]
Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: [email protected]
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie
 Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
MRE- Zahlen-Daten-Fakten
 Friedrich-Ebert-Krankenhaus Neumünster GmbH Akademisches Lehrkrankenhaus der Christian-Albrechts-Universität zu Kiel MRE- Zahlen-Daten-Fakten 8. Hygieneforum in Neumünster 3.3.2016, Dr. Susanne Bauerfeind,
Friedrich-Ebert-Krankenhaus Neumünster GmbH Akademisches Lehrkrankenhaus der Christian-Albrechts-Universität zu Kiel MRE- Zahlen-Daten-Fakten 8. Hygieneforum in Neumünster 3.3.2016, Dr. Susanne Bauerfeind,
Kurstag 5. -Infektionen mit gramnegativen Erregern. -Therapie. -Auswertung der letzten Stunde. -Differenzierung gramnegativer Erreger
 Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Diagnostik und Therapie der Pneumonie
 Diagnostik und Therapie der Pneumonie H. Klinker Medizinische Klinik und Poliklinik II der Universität Würzburg Schwerpunkt Hepatologie/Infektiologie Infektionserkrankungen Zahl der Todesfälle 2000 bzw.
Diagnostik und Therapie der Pneumonie H. Klinker Medizinische Klinik und Poliklinik II der Universität Würzburg Schwerpunkt Hepatologie/Infektiologie Infektionserkrankungen Zahl der Todesfälle 2000 bzw.
Endokarditisbehandlung Diagnose der infektiösen Endokarditis I. Diagnose der infektiösen Endokarditis II
 Mit Therapie 12.11.2016 10. Kardiologie-Symposium Luzern Daptomycin vs. Standard Therapy for Bacteremia and Endocarditis caused by Staphylococcus aureus Endokarditisbehandlung 2016 Michael Petzsch Medizinische
Mit Therapie 12.11.2016 10. Kardiologie-Symposium Luzern Daptomycin vs. Standard Therapy for Bacteremia and Endocarditis caused by Staphylococcus aureus Endokarditisbehandlung 2016 Michael Petzsch Medizinische
Initialtherapie bei HNO-Infektionen
 Initialtherapie bei HNO-Infektionen PD Dr. Bernhard Olzowy Weitere Mitglieder der Arbeitsgruppe: HNO: Prof. Dr. Rainer Müller (Dresden), Dr. Miriam Havel (München) MKG: Prof. Dr. Dr. Bilal Al-Nawas, Dr.
Initialtherapie bei HNO-Infektionen PD Dr. Bernhard Olzowy Weitere Mitglieder der Arbeitsgruppe: HNO: Prof. Dr. Rainer Müller (Dresden), Dr. Miriam Havel (München) MKG: Prof. Dr. Dr. Bilal Al-Nawas, Dr.
Umgang mit MRSA in der Arztpraxis
 Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Antibiotikaresistenz - update
 Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich [email protected] Die
Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich [email protected] Die
Multiresistente Erreger und Antibiotikaresistenzen
 Rationaler Antibiotikaeinsatz durch Information und Kommunikation Multiresistente Erreger und Antibiotikaresistenzen Professor Petra Gastmeier Dr. med. Tobias Kramer Dr. med. Florian Salm Institut für
Rationaler Antibiotikaeinsatz durch Information und Kommunikation Multiresistente Erreger und Antibiotikaresistenzen Professor Petra Gastmeier Dr. med. Tobias Kramer Dr. med. Florian Salm Institut für
Kurt Rasche, Wuppertal.
 Ärztekammer Nordrhein 4. Kammersymposium Aktuelle Infektionserkrankungen Köln, 17.05.2014 Kurt Rasche, Wuppertal www.helios-kliniken.de/wuppertal HELIOS Klinikum Wuppertal Klinikum der Universität Witten/Herdecke
Ärztekammer Nordrhein 4. Kammersymposium Aktuelle Infektionserkrankungen Köln, 17.05.2014 Kurt Rasche, Wuppertal www.helios-kliniken.de/wuppertal HELIOS Klinikum Wuppertal Klinikum der Universität Witten/Herdecke
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten. Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention
 Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung. Constanze Wendt Hygiene-Institut Heidelberg
 MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
Die Entwicklung der MRE-Meldepflicht in Hessen
 Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Universitätsklinikum Jena Zentrale Notfallaufnahme
 Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
