Universitätsklinikum Ulm
|
|
|
- Karsten Blau
- vor 6 Jahren
- Abrufe
Transkript
1 Universitätsklinikum Ulm Klinik für Herz, Thorax- und Gefäßchirurgie Ärztlicher Direktor: Prof. Dr. med. Andreas Liebold Sektionsleiter Gefäßchirurgie: Prof. Dr. med. Karl-Heinz Orend Analyse von Protheseninfektionen der aortoiliakalen Strombahn in Abhängigkeit des chirurgischen Vorgehens Dissertation zur Erlangung des Doktorgrades der Medizin der Medizinischen Fakultät der Universität Ulm vorgelegt von Katharina Simone Fischer aus Leonberg 2013
2 Amtierender Dekan: Prof. Dr. Thomas Wirth 1. Berichterstatter: Prof. Dr. med B. Mühling 2. Berichterstatter: Prof. Dr. med C. Dehner Tag der Promotion:
3 Gewidmet Meiner lieben Familie
4 Inhaltsverzeichnis I ABKÜRZUNGSVERZEICHNIS... III 1 EINLEITUNG Einführung Indikationen für aortale Gefäßprothesen Abdominelle Aortenaneurysmen Chronische arterielle Verschlusskrankheit der Aorta Gefäßrekonstruktion Infektionen in der Gefäßchirurgie und insbesondere der aortalen Strombahn Einteilung der Protheseninfektionen Kontaminationswege und Prädisponierende Faktoren Diagnostik Erregerspektrum Therapie einer aortalen Protheseninfektion Fragestellung MATERIAL UND METHODEN Patientendaten Fallbezogene Daten Zeitpunkt der Infektion Operationsabhängige Daten Komplikationen Diagnostisches Vorgehen bei Verdacht auf eine aortale Protheseninfektion Operatives Vorgehen Extraanatomischer Bypass In situ Rekonstruktion Explantation des infizierten Materials ohne Rekonstruktion Parameter für chirugische Ergebnisse Follow-up Statistische Analyse ERGEBNISSE Demographische Daten Patientenabhängige Faktoren Fallbezogene Daten Zeitpunkt der Infektion Operations - abhängige Faktoren Komplikationen Nachweis der Protheseninfektion Mikrobiologischer Erregernachweis Operatives Vorgehen... 27
5 Inhaltsverzeichnis II 3.5 Chirurgische Ergebnisse Mortalität/ Morbidität Amputationsrate Reinfektionen Outcome nach Gruppeneinteilung DISKUSSION Patientenbezogene Daten Risikofaktoren und Prävention von Protheseninfektionen Patientenabhängige Faktoren Operationsabhängige Faktoren Nachweis der Infektion Operatives Vorgehen ZUSAMMENFASSUNG LITERATURVERZEICHNIS DANKSAGUNG LEBENSLAUF... 56
6 Abkürzungsverzeichnis III Abkürzungsverzeichnis A. Arteria Aa. Arteriae AAA Abdominelles Aortenaneurysma Abb. Abbildung aht arterielle Hypertonie BSG Blutkörperchensenkungsgeschwindigkeit bzw. beziehungsweise CT Computertomographie DM Diabetes Mellitus E.-coli Escherichia coli EAB Extraanatomischer Bypass EVAR Endovaskuläre Aneurysmaausschaltung FU Follow-up ISR In-Situ Rekonstruktion KHK Koronare Herzkrankheit KNS Koagulase-negative Staphylokokken MOV Multiorganversagen OAR Offene operative Aneurysmaauschaltung or ohne Rekonstruktion pavk Periphere arterielle Verschlusskrankheit PET Polyethylenterephtalat PET-CT Positronen-Emission-Tomographie PTFE Polytetrafluorethylen S. aureus Staphylococcus aureus S. epidermidis Staphylococcus epidermidis Tab. Tabelle TASC Transatlantic Inter-Society Consensus V. Vena z.t. zum Teil
7 Einleitung 1 1 Einleitung 1.1 Einführung Protheseninfektionen stellen eine der schwerwiegensten Komplikationen in der Gefäßchirurgie dar, da sie für den betroffenen Patienten mit einem hohen Amputationsrisiko und einer hohen Mortalität einhergehen [44, 62]. Es handelt sich meist um polymorbide Patienten, die zum Teil bereits mehrere gefäßchirurgische Eingriffe hinter sich haben. Dies limitiert die therapeutischen Möglichkeiten, sodass man sich meist individuell für ein bestimmtes chirurgischen Vorgehen in der Therapie einer aortalen Protheseninfektion entscheiden muss. Das Prozedere basiert zudem auf den persönlichen Erfahrungen und Kenntnissen des behandelnden Chirurgen. Laut den Leitlinien der Gesellschaft für Gefäßchirurgie existiert bisher kaum Evidenz oder ein Konsens über das Verfahren bei Gefäßprotheseninfektionen[62]. Eine Arbeit mit dem Titel Diagnosis and treatment of prosthetic aortic graft infections: confusion and inconsistency in the absence of evidence or consensus [25] beschreibt dies sehr treffend. In der vorliegenden Arbeit stellen wir die Ergebnisse der operativen Vorgehensweise aller Patienten mit einer aortalen Gefäßprotheseninfektion, welche im Zeitraum von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm behandelt wurden, durch eine retrospektive Analyse dar. 1.2 Indikationen für aortale Gefäßprothesen Allgemein werden heutzutage in der Gefäßchirurgie mehr degenerativ, als traumatisch bedingte Erkrankungen behandelt. Somit stehen folgende Indikationen für aortale Gefäßprothesen im Vordergrund : Abdominelle Aortenaneurysmen (AAA) oder Aortendissektionen Bauchaorten- und Beckenarterienverschlüsse im Rahmen der peripheren arteriellen Verschlusskrankheit (pavk)
8 Einleitung Abdominelle Aortenaneurysmen Die Prävalenz des asymptomatischen Bauchaortenaneurysmas wird in der Literatur mit 1 3% aller über 65-jährigen angegeben [20]. Definitionsgemäß wird eine maximale Erweiterung der infrarenalen Aorta von 3 cm als Aneurysma bezeichnet [26]. Die Erweiterung der Hauptschlagader ist mit zwei Gefahren verbunden: zum Einen kann es durch Thrombenbildung im Aneurysmasack zu peripheren Embolien kommen, zum Anderen existiert ein größenabhängiges Rupturrisiko [27, 34]. Auf das Rupturrisiko hat außerdem die Wachstumsrate und die Aneurysmaform einen Einfluss [27]. Behandlungsbedarf besteht bei asymptomatischen AAA je nach Rupturrisiko, welches gegen das patientenbezogene Operationsrisiko abgewogen werden muss. Das Rupturrisiko ist umso höher, je größer der Durchmesser des Aneurysmas ist. Eine rasche Größenzunahme, bestimmte Aneurysmaformen (z.b. das sakkiforme Aneurysma) und auch gewisse Begleiterkrankungen, wie z.b. ein nicht eingestellter Hypertonus, erhöhen das Rupturrisiko [27]. Symptomatische Aneurysmen müssen dringlich (innerhalb 24 Stunden), gedeckt oder frei rupturierte AAA müssen sofort versorgt werden [27]. Zur operativen Therapie eines AAA stehen folgende Möglichkeiten zur Verfügung: Offene operative Ausschaltung (OAR) mittels Y-/ oder Rohrprothese Endovaskuläre Aneurysmaausschaltung (EVAR) Chronische arterielle Verschlusskrankheit der Aorta Die Aorten- und Iliakalbifurkation, als Einflussgebiet der unteren Extremität, stellen eine Prädilektionsstelle für die Manifestation der Arteriosklerose dar [31]. Im Bereich der unteren Extremität treten im aorto-iliakalen Abschnitt arterielle Verschlussprozesse am zweithäufigsten neben der Oberschenkeletage auf [15]. Durch arteriell degenerierende Gefäßwandveränderungen kann es sowohl zur Stenosierung aber auch Elongation und dilatierenden Veränderungen des Gefäßes kommen [31]. Es gilt primär durch konservative Maßnahmen (medikamentös, Gehtraining) die Durchblutung der Extremitäten zu verbessern, bzw. Kollateralenbildung zu fördern. Sind diese Maßnahmen erschöpft, so wird anhand der TASC II Klassifikation, einer gefäßpathologischen Systematisierung, welche zwischen 4 Typen von
9 Einleitung 3 Läsionen (A-D) unterscheidet, eine endovaskuläre oder offen chirurgische Therapie festgelegt [40]. Hierbei wird bei den Läsionstypen A und B eine endovaskuläre, bei den Typen C und D eine offen chirurgische Therapie empfohlen [40]. Abb. 1: TASC II Klassifikation zu aorto-iliakalen Läsionen. (CIA common iliac artery; EIA external iliac artery; CFA common femoral artery; AAA abdominal aortic aneurysm) [40]
10 Einleitung Gefäßrekonstruktion Zur Rekonstruktion der arteriellen Strombahn im Bereich der infrarenalen Aorta können interventionell-endovaskuläre (Thrombendarteriektomie, Stentgrafts) oder operative Verfahren (Interponate, Bypässe) angewandt werden. Bypässe werden hierbei überwiegend bei arterieller Verschlusskrankheit (chronisches Leriche-Syndrom) verwendet und Seit-zu-Seit, zur Überbrückung des jeweiligen Gefäßabschnittes, anastomosiert. Interponate ersetzen den ursprünglichen Gefäßabschnitt und werden End-zu-End anastomosiert, welche häufiger bei Aneurysmata verwendet werden. Das hierzu verwendete Material kann entweder autolog (z.b. V. saphena magna) oder eine Kunststoffprothese aus Polyethylenterephtalat (PET, Polyester, früherer Handelsname: Dacron ) oder Polytetraflourethylen (PTFE = Goretex ; Teflon ) sein [55]. 1.4 Infektionen in der Gefäßchirurgie und insbesondere der aortalen Strombahn Im Bereich der abdominellen, aortalen Strombahn werden bereits seit den frühen 50er Jahren Gefäßrekonstruktionen bei abdominellen Aortenaneurysmen oder aortaler Verschlusskrankheit mittels autologem oder prothetischem Material durchgeführt. Trotz großer technischer und medizinischer Fortschritte in diesem Bereich bleibt die Gefäßprotheseninfektion gerade in diesem anatomischen Gebiet eine der schwerwiegensten Komplikationen [51, 53]. Sie geht häufig mit der Aufgabe der Gefäßrekonstruktion und damit der hergestellten Hämodynamik einher, sodass für den Patienten die Gefahr der Amputation einer Extremität bis hin zur Lebensgefahr besteht. Die Infektionsraten in der Gefäßchirurgie liegen je nach Art des Eingriffs, der Lokalisation und des Stadiums der AVK zwischen 0,5 und 6 % [19, 29, 51, 53]. Eingriffe in der Peripherie und der Leiste weisen ein wesentlich höheres Infektionsrisiko auf als Eingriffe im aortalen Bereich [6, 24]. Die Inzidenz von Protheseninfektionen im aortalen Bereich liegt derzeit bei 0,5-2% [21, 25, 38] der Fälle, welche bis vor wenigen Jahren noch mit 0,5-5% [16, 57] angegeben wurde. Dennoch stellen sie eine Katastrophe für den Patienten dar, da sie mit einer Mortalität von 12 bis zu 30%, einer beachtlichen Morbidität und einer Amputationsrate von 10 bis zu 25% der unteren Extremität assoziiert sind [2, 8].
11 Einleitung 5 Noch vor 3 Jahrzehnten hatten die Patienten mit einer aortalen Protheseninfektion eine infauste Prognose mit einer Mortalität von über 50% und einer Amputationsrate von 50-70% [47] Einteilung der Protheseninfektionen Man kann zwischen Früh- und Spätmanifestationen unterscheiden, die vor bzw. nach drei Monaten postoperativ auftreten. Bei den frühen Infektionen treten häufig akute Krankheitsbilder wie eine Sepsis, ein Graftverschluss, lokale purulente Wundinfektionen oder Anastomoseninsuffizienzen mit z.t. septischer Arrosionsblutung auf [56]. Späte Infektionen hingegen können sich durchaus mit unspezifischen Symptomen manifestieren und somit einen schleichenden Krankheitsverlauf zeigen. Frühinfektionen sind häufig durch agressivere Keime verursacht, wohingegen die Spätinfektionen sich von der Ausdehnung der Infektion eher begrenzter und sich deren verursachende Keime weniger virulent zeigen [44]. Eine bis heute gültige Einteilung postoperativer Infektionen bei gefäßrekonstruktiven Eingriffen hat bereits Szilagyi beschrieben, wobei drei Grade, je nach Eindringtiefe, unterschieden werden. Im Bereich der Aorta handelt es sich immer um tiefe Protheseninfektionen (Szilagyi Grad III), welche das Prothesenlager und material betreffen [54]. Eine weitere Einteilung von Zühlke und Harnoss [64] teilt die tiefe Infektion (entsprechend Grad III nach Szilagyi) nochmals in 3 weitere Grade nach Ausdehnung der Infektion im Prothesenlager ein, von einer allein zentralen Infektion der Prothese (Grad I) bis zu einer auf die Anastomose übergreifenden Infektion (Grad II) sowie zusätzlich auftretende Komplikationen wie z.b. Anastomosenblutungen (Grad III). Tab. 1: Einteilung postoperativer Infektionen bei gefäßchirurgischen Eingriffen nach Szilagyi [54] Grad I Grad II Grad III Oberflächliche kutane Infektion Oberflächliche Infektion, die Kutis und Subkutis infiltrierend (noch epifaszial) Tiefe Infektionen, das Prothesenlager und material betreffend (entspricht Zühlke und Harnoss Grad I-III)
12 Einleitung Kontaminationswege und Prädisponierende Faktoren Die Gefäßchirurgie weist ein Patientenklientel mit besonderen Risikokonstellationen auf. Die prädisponierenden Risikofaktoren für eine Gefäßprotheseninfektion können laut Back et al. [5] in Patienten-abhängige und perioperative Risikofaktoren eingeteilt werden. Patienten-abhängige Faktoren stellen Begleiterkrankungen dar, wie z.b. Immunsuppression, Diabetes mellitus, periphere arterielle Verschlusskrankheit, Koronare Herzkrankheit, Malnutrition, eine maligne Erkrankung, Autoimmunerkrankungen, sowie Nikotinabusus. Perioperative Risikofaktoren für eine Gefäßprotheseninfektion sind z.b. längere Hospitalisation, notfallmäßige Operationen, Kontamination während des Eingriff durch unzureichende Sterilität, Infektionsherde in einer anderen Körperregion oder postoperative lokale Wundinfektionen [5]. Auch Diener et al. postulieren: Systemische Komplikationen sind häufig primär durch die Komorbidität bedingt, hierbei insbesondere auch durch den Diabetes mellitus, der den Heilungsverlauf in vielfältiger Weise beeinflusst [22]. Die Operationstechnik und die Art des Eingriffs (z.b. Notfalloperation) können für eine Protheseninfektion prädisponieren. Von Bedeutung sind hierbei auch die inguinalen Zugangswege (Leistenanschluss), die per se ein erhöhtes Risiko für eine Protheseninfektion darstellen, aufgrund deren Nähe zur kontaminierten Anogenitalregion und den netzartig verlaufenden subkutanen Lymphgefäßen, welche die Wundheilung nachhaltig beeinträchtigen können [22]. Es kann eine geringere Inzidenz von Protheseninfektionen erreicht werden, wenn eine Inzision in der Leiste vermieden wird [53]. Bei einer Y-/Bifurkationsprothese oder einem Aorto femoralen Bypass wird die Prothese allerdings häufig über den inguinalen Zugansweg distal an der A. femoralis anastomosiert. Insgesamt weisen Eingriffe in der Peripherie und der Leiste eine höhere Infektionsrate auf als im aortalen Bereich [8, 24]. Ebenso kann das gewählte Prothesenmaterial und seine Beschaffenheit zur Infektion prädisponieren [35], so ist zum Beispiel die autologe Vene anderen Materialien, auch in Bezug auf den Protheseninfekt, weit überlegen [22]. Auch die Virulenz des Erregers spielt eine Rolle in der Manifestation der Protheseninfektion, wie unter Punkt beschrieben. Die Hauptursache für eine Protheseninfektion liegt jedoch in der Kontamination während der Operation selbst [53].
13 Einleitung Diagnostik Die klinische Diagnostik eines Protheseninfektes kann sich als sehr schwierig gestalten. Teilweise zeigen die Patienten nur sehr geringe Symptome. Letztlich entscheidet der Verlauf, sowie klinische und laborchemische Untersuchungsergebnisse über das weitere Vorgehen. Insbesondere in der frühen postoperativen Phase ist die bildgebende Diagnostik meist schwer zu beurteilen, da periprothetische Luft oder Flüssigkeit im CT, ebenso ein Zeichen für eine Infektion, postoperativ regelhaft vorkommen. Zu einem späteren Zeitpunkt wird es aufgrund oftmals nur geringer oder auch unspezifischer Symptomatik schwierig die Diagnose zu stellen. Desweiteren ist ein mikrobiologischer Keimnachweis für die gezielte antiobiotische Therapie notwendig. Teilweise kann trotz klinisch manifester Protheseninfektion im Abstrich jedoch kein Erreger nachgewiesen werden [44] Erregerspektrum Die Hauptursache für aortale Protheseninfektionen liegt in der Kontamination während der Prothesenimplantation [53]. Somit spielt die Hautflora eine wichtige Rolle. Prinzipiell können jegliche Erreger eine Protheseninfektion verursachen. Bei den Frühinfektionen zeigen sich virulentere Organismen wie S. aureus, der den häufigsten Erreger aortaler Protheseninfektionen dastellt [19, 29, 53]. Weitere häufige Erreger sind Pseudomonas, Klebsiella oder im Falle von aorto-enterischen Fisteln gram-negative Erreger. Diese führen häufiger zu akuten Blutungen durch z.b. Anastomosenausrisse, ausgedehnte Nekrosen oder Sepsis. Frühinfektionen treten häufig in Form von Wundinfektionen auf und sind meist Monoinfektionen [59]. Salmonellen als Erreger sind assoziiert mit präexistenten aortalen Infektionen wie dem mykotischen Aortenaneurysma [7]. Den Spätinfektionen liegen häufig weniger agressive Erreger wie S. epidermidis zugrunde und zeigen weniger akute Symptome, wie z.b. stabile Pseudoaneurysmata oder Graft-Thrombosen [57]. Die Probleme bei S. epidermidis liegen in der Fähigkeit des Erregers einen Biofilm auszubilden, sowie häufige Antibiotikaresistenzen aufgrund dieser Eigenschaften [32, 59].
14 Einleitung Therapie einer aortalen Protheseninfektion Mit seltenen Ausnahmen ist die Therapie eines Aortenprotheseninfektes chirurgischer Natur. Als Standardverfahren wird die extra-anatomische Revaskularisierung mit anschließender Explantation des infizierten Materials angesehen, wenn gleich mittlerweile Daten zu gehäuften Reinfektionen bei dem Extra-anatomischen Vorgehen existieren [32, 50]. Insgesamt wird die totale Explantation gegenüber einer Teilexplantation der infizierten Prothese favorisiert, da dies mit niedrigeren Reinfektionsraten einhergeht [61]. Neben dem Extraantomischen Bypass (EAB) kann auch in-situ (ISR), d.h. nach ausreichendem Wunddebridement und Lavage, direkt im infizierten Gefäßlager eine neue Prothese implantiert werden [61]. Hierzu werden dann mittlerweile meist Silberprothesen, die durch ihre Beschichtung einen antimikrobiellen Charakter haben, oder auch autologes Material (meist tiefe Beinvenen) verwendet [21, 49, 61]. Gegebenenfalls wird bei lokalisierter Infektion nur ein Teil der Prothese entfernt und rekonstruiert. Nur in wenigen Ausnahmen, bei absoluten Hochrisikopatienten, mit lokalisierter Infektion und geringer Virulenz des Erregers, ist die alleinige Antibiotikagabe gerechtfertigt, allerdings mit schlechteren Ergebnissen [21, 32, 44]. 1.6 Fragestellung In der vorliegenden Arbeit untersuchten wir aortale Protheseninfektionen, die im Zeitraum von 1994 bis 2010 im Universitätsklinikum Ulm behandelt wurden. Die Analyse wurde hinsichtlich des chirurgischen Ergebnisses in Abhängigkeit des unterschiedlichen operativen Vorgehens durchgeführt. So stellten sich folgende Fragen: 1. Welche chirurgische Intervention macht auf Grund der doch zum Teil schwerwiegenden Komorbiditäten der Patienten Sinn? 2. Welche Vor- und Nachteile zeigen sich bei der extraanatomischen Bypassführung und der In-Situ-Rekonstruktion? 3. Welche Mortalitäts-und Amputationsrate sowie Graft-Offenheitsrate kann durch unterschiedliches chirurgisches Management erreicht werden? 4. Welches operative Verfahren führte zu den besten Ergebnissen?
15 Material und Methoden 9 2 Material und Methoden Die vorliegende Arbeit ist eine retrospektive Analyse von Daten aus dem EDV- System der Universitätsklinik Ulm. Die Datenbank der Gefäßchirurgie wurde mit den Stichworten Wundinfektion, Gefäßprothese und Aorta durchsucht. Hierbei konnten 28 Patienten gefunden werden, die aufgrund einer Gefäßprotheseninfektion der aortalen Strombahn im Universitätsklinikum Ulm im Zeitraum von 1994 bis 2010 operiert wurden. Von den Protheseninfektionen wurden sowohl infizierte Gefäßprothesen (Rohr-/ Y-Prothesen) als auch Stentgrafts im Bereich der infrarenalen aortalen Strombahn in das Kollektiv aufgenommen. Ziel war die retrospektive Analyse dieser Daten, in Abhängigkeit des operativen Vorgehens, hinsichtlich der Ergebnisse bezogen auf Mortalität und Amputationsrate. Die Erfassung der Daten erfolgte anhand der digitalisierten Patientenakten des Universitätsklinikums Ulm. Hierbei wurden alle verfügbaren digitalisierten Daten wie Arztbriefe, digitalisierte externe Briefe, Operationsberichte, Intensivmedizin- Protokolle, Anästhesieprotokolle, Patientenkurven und mikrobiologische Befunde zur Datenerhebung verwendet. 2.1 Patientendaten Zu den Patienten wurde das Alter zum Zeitpunkt der Infektion, das Geschlecht, Begleiterkrankungen und Risikofaktoren erfasst. Als kardiovaskuläre Risikofaktoren wurde Nikotinabusus, arterielle Hypertonie, Alter über 65 Jahre, Diabetes mellitus und Dyslipidämie erfasst. Als Begleiterkrankungen wurde die Koronare Herzkrankheit (KHK) und periphere arterielle Verschlusskrankheit (pavk) erfasst. War zu diesen Punkten in den Akten nichts zu finden, so wurde es als nicht vorhanden angesehen. 2.2 Fallbezogene Daten Zu diesen Daten gehören alle erhobenen Daten, die in Zussamenhang mit der ursprünglichen Operation und der darauffolgenden Protheseninfektion stehen.
16 Material und Methoden Zeitpunkt der Infektion Dieser wurde bezogen auf den ursprünglichen Operationszeitpunkt erfasst und demnach die Einteilung in Früh- bzw. SpätInfektion vorgenommen, mit einem cut-off Wert von 3 Monaten nach der Implantation in Anlehnung an eine Übersichtsarbeit von Perera et al.[44] Operationsabhängige Daten Ursprüngliche Operationsindikation: Es wurde zwischen Aortenverschluss aufgrund von pavk, Abdominellem Aortenaneurysma (AAA) und mykotischem Aortenulkus unterschieden. Verlauf der ursprünglichen Prothese: Bei dem Verlauf der infizierten Prothesen wird zwischen infrarenalen Rohrprothesen, infrarenalen aortalen Stentgrafts, Bifurkations- oder Y-Prothesen mit iliakalem oder femoralem distalem Anschluss, einer modifizierten Y-Prothese (ein aorto-femoraler Bypass links mit prothesio-femoralem Cross-over Bypass von links nach rechts) und aorto-monofemoralen Bypässen unterschieden. Prothesenmaterial: Das Material der ursprünglichen Prothesen war nicht bei allen Patienten herauszufinden, da bei extern operierten Patienten z.t. keine Daten hierzu vorlagen. Ansonsten wird zwischen PTFE, Dacron und Stentgrafts (Cook Zenith und Gore Excluder wurden verwendet) unterschiden Komplikationen Hierunter werden alle aufgeführten klinischen Komplikationen verstanden, die durch die Protheseninfektion hervorgerufen wurden. Teilweise traten mehrere Komplikationen bei einem Patienten auf.
17 Material und Methoden Diagnostisches Vorgehen bei Verdacht auf eine aortale Protheseninfektion Die Diagnose des aortalen Protheseninfektes wurde klinisch, mikrobiologisch und mittels bildgebenden Verfahren gestellt. Unter klinischen, diagnostischen Kriterien wurden folgende mit einbezogen: Lokalisierte Infektionszeichen (Rötung, Schwellung, Überwärmung, Tumorbildung, Schmerzen) Systemische Infektionszeichen (Fieber) Lokale Wundheilungsstörungen im Operationsgebiet Frei liegende Prothesenschenkel in der Leiste Laborchemisch weisen folgende Kriterien auf eine Protheseninfektion hin: Erhöhte Entzündungsparameter (Leukozyten, C-reaktives Protein, BSG) Erregerwachstum im Wundabstrich/ Prothesenabstrich und/oder positive Blutkulturen Für die Auswertung der mikrobiologischen Ergebnisse wurden alle Daten aus mikrobiologischen Befunden von intraoperativen, periprothetischen Abstrichen, sowie Blutkulturen ausgewertet, die in den elektronischen Akten vorhanden waren. Die Bildgebung der Wahl ist die Computertomographie (CT) [43, 56], die Sonographie ermöglicht ggf. eine rasche Diagnostik am Patientenbett. Ergänzend können andere bildgebende Verfahren notwendig sein, wie z.b. bei aorto-enterischen Fisteln die Endoskopie. Weiterhin kann die Positronen Emissions Tomographie CT (PET-CT) als ergänzende Diagnostik eingesetzt werden. In manchen Fällen ist eine regelrechte postoperative, periprothetische Flüssigkeitsansammlung schwer von einer Abszessformation zu unterscheiden. In diesen Fällen kann ggf. eine CTgestützte Punktion durchgeführt werden [56]. Folgende Kriterien werden als Hinweis auf eine Infektion gesehen, wobei die ersten zwei Punkte unmittelbar nach Aortenchirurgie regelhaft auftreten können und nicht immer als pathologisch zu werten sind: Periprothetische Flüssigkeitsansammlung Periprothetische Lufteinschlüsse
18 Material und Methoden 12 Abszessformationen (in unserer Kohorte überwiegend im Bereich des Psoas- Muskels, retroperitoneal um die Prothese herum, einmalig Einbruch der Infektion in einen Wirbelkörper) Anschlussaneurysmata, Pseudoaneurysmata, teilthrombosierte Aneurysmata Aktivitäsanreicherung im PET-CT entlang der Prothese 2.4 Operatives Vorgehen Um die Ergebnisse anhand des chirurgischen Managements darstellen zu können, werden drei Gruppen anhand des operativen Vorgehens unterschieden: Extra-anatomischer Bypass (EAB) In-situ Rekonstruktion (ISR) ohne Rekonstruktion (or) Extraanatomischer Bypass Hierbei wird entweder in einer (einzeitig), oder zwei aufeinanderfolgenden Operationssitzungen (zweizeitig), die komplette infizierte Prothese explantiert und in einem nicht infizierten, neu geschaffenen Gefäßbett der extra-anatomische Bypass implantiert. Dieser wird in unserem Patientenkollektiv überwiegend in axillo-femoraler Position angebracht. Je nach Ausdehnung der Infektion kann gegebenenfalls auch nur ein Teil der ursprünglichen Prothese explantiert werden.
19 13 Material und Methoden Abb. 2: Links - Extraanatomischer Bypass in axillo-bifemoraler Position mit distaler Anastomose jeweils end- zu-seit an der A.ilica externa. Links in 3D-Rekonstruktion im postoperativen Kontroll-C; Mühling B, Fischer K, Thiere M und Orend KH: Chirurgisches Management von infizierten Prothesen der aortoiliakalen Strombahn. Gefässchirurgie, 19: (2014) Springer-Verlag Berlin Heidelberg 2014, Mit freundlicher Genehmigung von Springer Science+Business Media [37] Rechts Axillo-bifemoraler Bypass in schematischer Darstellung [36] In situ Rekonstruktion Hiebei wird die infizierte Prothese explantiert und in dem selben Gefäßbett, nach ausgiebiger Spülung und Wunddebridement, eine neue Prothese implaniert. Verwendetes Material ist hierbei entweder autologe Vene, ein kryokonservierter Homograft oder alloplastische Gefäßprothesen Explantation des infizierten Materials ohne Rekonstruktion In wenigen Fällen ist die alleinige Explantation des infizierten prothetischen Materials möglich, wobei es sich hierbei in der Regel nur um Teilexplantationen handelt, also nur um die Explantation des makroskopisch infiziert erscheineneden Prothesenabschnittes. Diese Indikation kann bei bereits vorliegender Amputation der
20 Material und Methoden 14 entsprechenden Extremität und ausreichender Blutversorgung des Amputationsstumpfes durch Kollateralenbildung gegeben sein. 2.5 Parameter für chirugische Ergebnisse Messwerte für post-operative Ergebnisse waren die frühe bzw. in-hospital-mortalität, und die späte Mortalität (während des Follow-up). Weitere Parameter waren Amputationen der unteren Extremität (Oberschenkelamputation, Unterschenkelamputation, Hüftgelenks-Exartikulation) und Reinfektionen der neu implantierten Grafts. Unter in-hospital werden alle Ereignisse verstanden, die während des Krankenhausaufenthaltes nach der operativen Therapie der Protheseninfektion auftraten. Die Ergebnisse werden sowohl für das gesamte Kollektiv als auch für die unterschiedlichen chirurgischen Vorgehensweisen im Vergleich dargestellt. 2.6 Follow-up Der Nachbeobachtungszeitraum ergibt sich aus den, zu jedem Patienten zuletzt im System gespeicherten Daten von Nachuntersuchungsterminen oder weiteren stationären Behandlungen in der Klinik für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm, welche im Anschluss an die Initialtherapie der aortalen Protheseninfektion stattfanden. Fünf Patienten fallen unter Lost to Follow-up, da nach dem Klinikaufenthalt zur Therapie der aortalen Protheseninfektion keine weiteren Daten im EDV-System vorhanden waren. Diese fünf Patienten sind bei der Darstellung von Daten im Followup Zeitraum ausgeschlossen, sodass sich die Zahlen dann jeweils auf ein geringeres Kollektiv beziehen. Jene fünf Patienten befanden sich alle in der Gruppe EAB (extra-anatomischer Bypass), sodass zu den anderen beiden Gruppen für alle Patienten Daten zu Nachuntersuchungen vorliegen. 2.7 Statistische Analyse Für unstetige Variablen werden absolute und relative Häufigkeiten angegeben. Für stetige Variablen werden Medianwerte und Ränge angegeben. Die
21 Material und Methoden 15 Gesamtüberlebensrate wird in einer Kaplan-Meier Überlebenszeit Analyse dargestellt. Aufgrund geringer Fallzahlen gestaltete es sich schwierig für die Daten statistische Tests anzuwenden, daher werden die Ergebnisse deskriptiv dargestellt.
22 Ergebnisse 16 3 Ergebnisse 3.1 Demographische Daten Das Patientenkollektiv bestand aus 28 Patienten, die im Zeitraum von 1994 bis 2010 in der Klinik für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines Gefäßprotheseninfekts der aortalen Strombahn operiert wurden. Darunter waren 26 Männer (93%) und 2 Frauen (7%) mit einem mittleren (medianen) Alter von 63,7 (64) Jahren zum Zeitpunkt des Eingriffs. Der jüngste Patient war zum Zeitpunkt des Eingriffs 46 und der älteste 76 Jahre alt. Der mittlere (mediane) Nachbeobachtungszeitraum lag bei 22,1 (6,8) Monaten (0,5 108 Monate). 3.2 Patientenabhängige Faktoren Die Tabellen 2 und 3 zeigen die Risikokonstellation bezüglich kardiovaskulären Risikofaktoren und anderen Komorbiditäten sowie die Häufigkeitsverteilung von gleichzeitigem Auftreten mehrerer Risikofaktoren bei einem Patienten unter den insgesamt 28 Patienten.
23 Ergebnisse 17 Tab. 2: Risikofaktoren für kardiovaskuläre Erkrankungen und Komorbiditäten unter den 28 Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Angaben in absoluten Zahlen und Prozentzahlen. (aht = arterielle Hypertonie; DM = Diabetes Mellitus; pavk = periphere arterielle Verschlusskrankheit; KHK = koronare Herzkrankheit) Risikofaktor n / Bezugszahl % Nikotinabusus 15 /28 54 Dyslipidämie 15 /28 54 aht 9 /28 32 DM 8 /28 29 Alter > /28 50 weitere Komorbiditäten der Patienten pavk 24 /28 86 KHK 11 /28 39 Tab. 3: Anzahl der Risikofaktoren und Komorbiditäten pro Patient unter den 28 Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Risikofaktoren / Komorbiditäten Verteilung unter den 28 Patienten (%) / 28 (10,7) 2 4 / 28 (14,3) 3 21 / 28 (75,0)
24 Ergebnisse Fallbezogene Daten Zeitpunkt der Infektion Unter den 28 Patienten trat in 8 (29%) Fällen eine Frühinfektion auf (<3 Monaten nach Implantation), mit einem mittleren (medianen) Zeitpunkt der Manifestation von 43 (40) Tagen nach Erstimplantation der aortalen Prothese (10-74 Tage). Die anderen 20 (71%) Patienten wiesen eine Spätinfektion auf, mit einer Manifestation >3 Monate nach Implantation einer aortalen Prothese. Hier war der mittlere (mediane) Zeitpunkt des Auftretens der Infektion nach 4,51 (4,13) Jahren postoperativ (5 Monate -11 Jahre) Operations - abhängige Faktoren Ursprüngliche Operationsindikation: Die 28 Patienten wurden ursprünglich in 9 Fällen (32%) aufgrund eines AAA, in 17 Fällen (61%) aufgrund einer arteriellen Verschlusskrankheit (AVK) der Aorta bzw. des aorto-iliakalen Stromgebiets, sowie in 2 Fällen (7%) aufgrund eines penetrierenden Aortenulkus mykotischer Genese operiert. Prothesenmaterial: Das ursprüngliche Prothesenmaterial war bei den 28 Patienten in 13 (46%) Fällen Dacron und in 5 (18%) Fällen PTFE (Polytetraflourethylen). Unter den Stentgrafts war ein Stentgraft GORE EXCLUDER und ein Stentgraft Cook Zenith, in 8 Fällen (28,6%) gab es keine Angaben zum Material der ursprünglichen Prothese. Verlauf der Prothese: Eine Bifurkationsprothese lag mit 71% (n=20 von 28) in den meisten Fällen vor. Die weiteren Verläufe der ursprünglichen Prothesen können der Tabelle 4 entnommen werden. Bei der ursrünglichen Prothesenimplantation wurde in 71% (n=20 von 28) die Prothese in der Leiste, also an der A. femoralis anastomosiert.
25 Ergebnisse 19 Tab. 4: Verteilung der ursprünglichen Prothesenart unter den 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Art der Prothese n/bezugszahl % Bifurkationsprothese 20/28 71 aorto-bifemoral 15/20 75 aorto-biiliakal 4/20 20 modifizierte Y-Prothese 1/20 5 Rohrprothese 2/28 7 Aorto-monofemoral 4/28 14 Stentgraft 2/28 7
26 Ergebnisse Komplikationen Die häufigste Komplikation stellte eine Abszessformation in 10 Fällen dar, gefolgt von Arrosionsblutungen in 9 Fällen. Leisteninfektionen traten bei den ursprünglich 20 in der Leiste (an der A. femoralis) angeschlossenen Prothesen in insgesamt 6 Fällen auf. In 3 Fällen kam es zu einer akuten, septischen Arrosionsblutung, welche zur Notfall Operationsindikation führte. Bei den anderen 6 Patienten kam es zu einer subakuten Arrosionsblutung. Teilweise kam es auch zu mehreren Komplikationen bei einem Patienten, wie z.b. ein Anschlussaneurysma sowie eine Arrosionsblutung. Tab. 5: Übersicht über die aufgetretenen Komplikationen durch den Protheseninfekt unter den 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Es werden nur Absolutzahlen angegeben, da z.t. mehrere Komplikationen bei einem Patienten auftraten. Komplikation Auftreten der Komplikation unter den 28 Patienten Anschlussaneurysma 6 Arrosionsblutung 9 dadurch akute OP-Indikation 3 Chronischer Subileus durch aorto-enterische Verwachsung 1 Aorto-enterische Fistel 1 Abszessformation 10 Leisteninfektion (bei 20 initial in der Leiste angeschlossenen Prothesen) 6
27 Ergebnisse 21 Abb. 3: Angiographisch gesichertes distales Anschlussaneuryma beidseits bei einem Patienten mit einer Bifurkationsprothese [36] Nachweis der Protheseninfektion Der Nachweis einer Protheseninfektion konnte bei allen Patienten klinisch gestellt werden. Mikrobiologisch gelang bei insgesamt 20 Patienten ein Erregernachweis im periprothetischen Abstrich, bei 4 Patienten zeigte sich ein steriler Abstrich, zu den 4 weiteren Patienten waren keine Daten hierzu verfügbar. Anhand der Bildgebung mittels Computertomographie (CT) konnte bei 23 (81%) Patienten ein Infektfokus gefunden werden, in 4 (14%) Fällen ergänzend mittels Positronen Emissions Tomographie (PET-CT). In 3 (11%) Fällen kam es zu einer akuten Arrosionsblutung, die zur notfallmäßigen Operation führte.
28 Ergebnisse 22 Nachweis der Protheseninfektion Klinik Mikrobiologisch Bildgebung Arrosionsblutung (notfallmäßige OP) Angaben in Absolutzahlen Angaben in % Abb. 4: Nachweis der Protheseninfektion anhand der Klinik, dem mikrobiologischen Erregernachweis und bildgebenden Verfahren unter den 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Abb. 5: Im intraoperativen Situs makroskopisch sichtbare Aortenprotheseninfektion bei einem Patienten mit einer Bifurkationprothese, Szilagy Grad 3 [36].
29 Ergebnisse 23 Abb. 6: CT-graphisch sichtbare periprothetische Lufteinschlüsse bei manifester Protheseninfektion einer aortalen Gefäßprothese [36].
30 Ergebnisse Mikrobiologischer Erregernachweis Aus dem Patientenkollektiv von 28 Patienten liegen bei 24 Patienten Informationen über Abstriche vor, in 4 Fällen waren keine Daten zu mikrobiologischen Ergebnissen im EDV-System der Universität Ulm vorhanden. Es konnte bei diesen 24 Patienten bei insgesamt 20 Fällen ein Keimnachweis gestellt werden, bei 4 Patienten zeigte sich ein steriler Abstrich. Unter den nachgewiesenen Erregern trat als häufigster Keim insgesamt Staphylococcus aureus (S. aureus) in 6/24 (25%) Fällen auf, davon zweimal im Rahmen von Mischinfektionen. Zweithäufigster Keim war S. epidermidis in 5/24 (21%) Fällen, welcher drei mal im Rahmen von Mischinfektionen vorkam. Insgesamt kamen unter den 20 positiven Abstrichen 15 Monoinfektionen vor, hierbei zeigten sich überwiegend gram-positive Erreger (n=10 von 15, 66,7%) als gram-negative Erreger (n=5 von 15, 33,3%). Mischinfektionen traten in insgesamt 5/20 (25%) Fällen auf, diese traten überwiegend (in 4 der 5 Fälle) im Rahmen einer Spätinfektion auf. Bei den insgesamt 24 Patienten, zu denen mikrobiologische Daten vorliegen, wurde bei nur 22 Patienten eine Blutkultur angelegt, hierbei konnte in 6/22 (27,3%) Fällen der Erreger der Protheseninfektion auch in der Blutkultur nachgewiesen werden. Die Abbildung 7 zeigt eine schematische Übersicht über die mikrobiologischen Ergebnisse. Tabelle 6 gibt eine Übersicht über das Erregerspektrum aufgeteilt nach Früh- und Spätinfektionen. In der Tabelle 7 sind die Erreger der Mischinfektionen dargestellt.
31 Ergebnisse 25 Patienten mit aortaler Protheseninfektion n=28 Frühinfektionen n=8 Spätinfektionen n=20 Drop-out n=4 Mischinfektionen n=1 Monoinfektionen n=7 Erregernachweis gelungen n=12 Steriler Abstrich n=4 Mischinfektionen n=4 Monoinfektionen n=8 Abb. 7: Überblick über die mikrobiologischen Ergebnisse von periprothetischen Abstrichen unter den 28 Patienten, welche von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. (Drop-out = keine Daten zu mikrobiologischen Ergebnissen im System vorhanden)
32 Ergebnisse 26 Tab. 6: Übersicht über das Vorkommen von Erregern im Rahmen von Monoinfektionen sowie Mischinfektionen, aufgeteilt nach Früh- und Spätmanifestation der Infektion, bei den 28 Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. (S. = Staphylococcus; sp. = species, E.-coli = Escherichia coli) Erreger Frühinfektion (n=8) n/bezugsgröße (%) Spätinfektion (n=20) n/bezugsgröße (%) Keine Daten im System - 4/20 (20) Steriler Abstrich - 4/20 (20) Gram-positiv (Monoinfektionen) Staph. aureus 2/8 (25) 2/16 (12,5) MRSA 1/8 (12,5) - S. epidermidis 1/8 (12,5) 1/16 (6,3) S. capitis - 1/16 (6,3) Streptococcus sp. - 2/16 (12,5) Gram-negativ (Monoinfektionen) E.-coli 2/8 (25) - Salmonellen 1/8 (12,5) 1/16 (6,3) Enterobakter - 1/16 (6,3) Mischinfektionen 1/8 (12,5) 4/16 (25) Tab. 7: Erreger der 5 Mischinfektionen, die unter den 28 Patienten auftraten, welche von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. (S. = Staphylococcus, sp.= species) Nachgewiesene Erreger S. epidermidis, Streptococcus sp. S. epidermidis, Enterococcus S. epidermidis, S. aureus, Enterobacter S. aureus, Candida Streptococcus sp., MRSA, Peptostreptococcus sp., Bacteroides sp. Frühinfektion =1 Spätinfektion =
33 Ergebnisse Operatives Vorgehen In allen Fällen musste das infizierte Material explantiert werden. Zum Teil wurde nicht die komplette ursprüngliche Prothese explantiert, sondern nur der makroskopisch infizierte Anteil der Prothese (Teilexplantation). Insgesamt wurde in 71% (n=20) der Fälle ein extra-anatomischer Bypass (EAB) zur Revaskularisierung verwendet. Darunter wurde in 65% (n=13 von 20) ein axillo-femoraler, in 15% (n=3 von 20) ein axillo-poplitealer, in 15% (n=3 von 20) ein Obturator-Bypass und in 5% (n=1 von 20) ein Cross-over Bypass bei nur partieller Explantation des entsprechend infizierten Prothesenschenkels verwendet. In 18% (n=5 von 28) wurde in-situ (ISR), mittels alloplastischer Prothese (n=1), autologer Venenrekonstruktion (n=3) sowie einem Homograft (n=1), die aortale Strombahn rekonstruiert. In 11% (n=3 von 28) entschloss man sich, nur das infizierte Material zu entfernen, ohne vorangehende Rekonstruktion (or). Dies war nur möglich, da es sich um Prothesenanteile handelte, die z.t. bereits thrombosiert waren und ausreichend Kollateralgefäße vorhanden waren. Bei 2 Patienten lag bereits an dieser Stelle eine Oberschenkelamputation vor. In einem weiteren Fall musste im Zuge der Teilprothesen-Explantation der Oberschenkel amputiert werden.
34 Ergebnisse 28 EAB insgesamt (n=20) In-situ Homograft (n=1) Keine Rekonstruktion (n=3) In-situ alloplastische Rekonstruktion (n=1) In-situ Vene (autolog) (n=3) 10,7 10,7 3,6 3,6 71,4 Abb. 8: Übersicht über das chirurgische Vorgehen bei den 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. In der Legende werden die Absolutzahlen gezeigt, neben den Kuchendiagrammen sind die Prozentzahlen abgebildet. (EAB = extra-anatomischer Bypass) 3.5 Chirurgische Ergebnisse Mortalität/ Morbidität In-hospital In-Hospital zeigte sich eine Gesamt-Mortalität von 17,8% (n=5). Vergleicht man die Patienten nach dem unterschiedlichen chirurgischen Vorgehen, so ergeben sich Mortalitätsraten in-hospital von 15% (n=3 von 20), 40% (n=2 von 5) und 0% (von 3) in den Gruppen EAB, ISR und or respektive. Die Patienten starben aufgrund von Multiorganversagen (MOV) bei protrahierter Sepsis. Der Patient, der einen Homograft erhalten hatte verstarb am 20. postoperativen Tag an MOV und akuter Homograftblutung nach vorangegangenen mehrfachen Übernähungen von septischen Homograftblutungen. Die Patienten verstarben nach einer mittleren (medianen) Zeit von 23,2 (21) Tagen in-hospital (1-50 Tage).
35 Ergebnisse 29 Nachbeobachtungszeitraum Während des FU konnten zu 23 Patienten Daten im EDV-System der Universistät Ulm nachverfolgt werden. Es verstarben zwei weitere der 23 Patienten (8,7%), jeweils ein Patient aus der Gruppe EAB sowie der Gruppe or. Die Todesursache war ebenso septisches MOV bei erneuter Infektion des initial noch in situ belassenen anderen Schenkels der Y-Prothese (EAB), bzw. Infektion der in-situ gebliebenen Teilprothese, im Falle des Patienten ohne Rekonstruktion. Die zwei Patienten verstarben nach einer mittleren Zeit von 42,5 Monaten (nach 41 und 44 Monaten).
36 Ergebnisse 30 Survival Analysis 1,0 0,8 Survival 0,6 0,4 0,2 0, Zeit [Wochen] Abb. 9: Kaplan- Meier Überlebensanalyse zur Gesamtüberlebensrate von insgesamt 23 von 28 Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. Zu den anderen 5 Patienten lagen nach der Initialtherapie der aortalen Protheseninfektion im EDV-System der Universistät Ulm keine weiteren Daten vor. Mühling B, Fischer K, Thiere M und Orend KH: Chirurgisches Management von infizierten Prothesen der aortoiliakalen Strombahn. Gefässchirurgie, 19: (2014) Springer- Verlag Berlin Heidelberg 2014, Mit freundlicher Genehmigung von Springer Science+Business Media [37]
37 Ergebnisse Amputationsrate Insgesamt mussten in-hospital 14% (n=4 von 28) der Patienten aufgrund einer nicht beherrschbaren Infektion oder eines akuten Graftverschlusses des neuen Bypasses einer Amputation der unteren Extremität unterzogen werden. Weitere 8,7% (n=2) von 23 Patienten während des Follow-up (5 Lost to Follow-up) mussten ebenso an der unteren Extremität amputiert werden. Nach Gruppeneinteilung waren es in-hospital 10% (n=2 von 20) in der Gruppe EAB, 20% (n=1 von 5) der Gruppe ISR und 33% (n=1 von 3) der Patienten ohne Rekonstruktion (or). Die anderen 2 Patienten aus der Gruppe or waren bereits an jenem Oberschenkel amputiert, zu welchem der infizierte Prothesenanteil hinführte. Das Gewebe des Amputationsstumpfes war jeweils aufgrund von Kollateralgefäßen vital, sodass weder eine Revaskularisierung noch eine höhere Amputation im Rahmen der Explantaiton der infizierten Gefäßprothese erforderlich war. Eine Patientin aus der Gruppe EAB, bei der aufgrund der aortalen Protheseninfektion beidseits ein axillo-poplitealer Bypass implantiert wurde, musste noch in-hospital aufgrund eines Bypassverschlusses beidseits am Oberschenkel amputiert und an einer Extremität noch nachamputiert werden (Hüftgelenksexartikulation). Während des Follow-up wurde ein Patient aus der Gruppe EAB (n=1 von 15 während des FU; 6,7%), hier bei einem axillo-poplitealen Bypass, aufgrund eines Graftverschlusses am Oberschenkel amputiert. Ein weiterer Patient aus der Gruppe In-Situ-Rekonstruktion (n=1 von 5; 20%) musste aufgrund einer Reinfektion des autologen Venengrafts am Oberschenkel amputiert werden.
38 Ergebnisse 32 Tabelle 8: Amputationsrate im Vergleich zwischen den unterschiedlichen chirurgischen Vorgehensweisen unter den insgesamt 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. 5 der Patienten aus der Gruppe EAB waren im Follow-up nicht mehr nachverfolgbar. (ISR = In-Situ-Rekonstruktion, FU = Follow-up, or = ohne Rekonstruktion) Chirurgisches Vorgehen Amputation in-hospital n/bezug (%) Amputation während FU n/bezug (%) EAB (n=20) 2/20 (10) 1/15 (6,7) Axillo-femoral (n=13) 1/13 (7,7) 0 Axillo-popliteal (n=3) 1/3 (33,3) 1/2 (50) Obturator-Position (n=3) 0 0 Cross-over Bypass (n=1) 0 0 ISR (n=5) 1/5 (20) 1/5 (20) or (n=3) 1/3 (33,3) Reinfektionen Im Follow-up (FU) kam es unter den Patienten mit extraanatomischem Bypass nach 44 Monaten bei einer Patientin zu einer erneuten Infektion des initial noch belassenen anderen Schenkels der Y-Prothese mit Psoasabszess, die Patientin wünschte keine weiteren operativen Maßnahmen und verstarb kurze Zeit später. In der Gruppe ISR kam es im FU nach 14 Monaten postoperativ zu einer erneuten Infektion eines autologen Venengrafts mit der Folge einer Arrosionsblutung und notwendiger Oberschenkelamputation. Unter den Patienten die keine Gefäßrekonstruktion erhalten hatten, infizierte sich bei einer Patientin 8 Monate postoperativ der nicht explantierte Schenkel der noch in situ gebliebenen Y-Prothese, es wurde die Explantation des infizierten Materials und imzuges dessen die Oberschenkelamputation dringend empfohlen, die Patientin lehnte dies jedoch ab und verstarb wenig später im septischen Multiorganversagen.
39 Ergebnisse Outcome nach Gruppeneinteilung Die Tabelle 9 stellt eine Übersicht der Ergebnisse in Abhängigkeit des chirurgischen Vorgehens dar. Es werden die 3 Gruppen EAB, In-situ Rekonstruktion und ohne Rekonstruktion verglichen. Tab. 9: Ergebnisse der unterschiedlichen chrurgischen Vorgehensweisen gemessen anhand der Mortalität, Amputationsrate und der Reinfektionen der neu implantierten Prothesen bei den 28 konsekutiven Patienten, die von 1994 bis 2010 in der Abteilung für Thorax- und Gefäßchirurgie der Universitätsklinik Ulm aufgrund eines aortalen Gefäßprotheseninfektes operiert wurden. (EAB = Extraanatomischer Bypass, FU = Follow-up, ISR= In-Situ- Rekonstruktion, or= ohne Rekonstruktion) * hierunter fallen die 5 Lost to Follow-up -Patienten, die Zahlen beziehen sich daher auf insgesamt 15 Patienten. EAB (n=20) ISR (n=5) or (n=3) In hospital n/20 (%) FU* n/15* (%) In hospital n/5 (%) FU n/5 (%) In hospital n/3 (%) FU n/3 (%) Mortalität 3/20 (15) 1/15 (6,7) 2/5 (40) 0 0 1/3 (33,3) Amputationen 2/20 (10) 1/15 (6,7) 1/5 (20) 1/5 (20) 1/3 (33,3) 0 Reinfektionen - 1/15 (6,7) - 1/5 (20) - 1/3 (33,3)
40 Diskussion 34 4 Diskussion Aortale Protheseninfektionen sind allgemein schwer gefürchtete Komplikationen, insbesondere auch, da kaum Evidenz über ein bestimmtes therapeutisches Vorgehen existiert [62]. Im Vergleich zu peripheren Protheseninfektionen, die mit einer Inzidenz von 0,5 bis 6% [19, 29, 51, 53] angegeben werden, treten Infektionen im aortalen Bereich seltener auf, die Inzidenz liegt bei 0,5-2% [6, 21, 24-25, 38]. Jedoch gehen aortale Protheseninfektionen mit höheren Mortalitäts- und Morbiditätsraten für den Patienten einher. So liegt die Mortalität bei 12 bis zu 30%, und die Rate einer Majoramputation (Oberschenkel oder Unterschenkel) bei 10 bis zu 25% [2, 8]. Die nachfolgende Diskussion der Ergebnisse der vorliegenden Arbeit beruht auf der Untersuchung des chirurgischen Managements von Aortenprotheseninfektionen, die im Zeitraum von 1994 bis 2010 im Zentrum für Thorax- und Gefäßchirurgie des Universitätsklinkums Ulm behandelt wurden. 4.1 Patientenbezogene Daten Bei den 28 Patienten zeigte sich eine mittlere (mediane) Altersverteilung von 63,7 (64) Jahren (46-76 Jahre) und einer Geschlechtsverteilung von 26:2 (m:w). In zuvor durchgeführten Studien zeigen sich ähnliche Verhältnisse: das mediane Alter reicht von 61-69,4 Jahren und der prozentuale Männeranteil von 75-91,6% [9, 30, 42, 50, 60]. Da der Prothesenimplantation meist eine degenerative Erkrankung zugrunde liegt, erklärt sich die Altersverteilung unter den Patienten mit Protheseninfektion, die im Median fast immer über 60 Jahre liegt. Wenn man zudem betrachtet, dass laut den Leitlinien der Gefäßchirurgie das Alter über 65, sowie männliches Geschlecht zwei der Hauptrisikofaktoren für AAA darstellen [27], kann man wiederum Rückschlüsse auf die Alters- und Geschlechtsverteilung der Patienten mit Protheseninfektionen ziehen. Auch Böckler et al. [15] konstatieren, dass Gefäßerkrankungen bei Männern häufiger und bei Frauen später auftreten. Die Fallzahlen in Studien über aortale Protheseninfektionen sind aufgrund der dennoch geringen Inzidenz von 0,5-2% auch in anderen monozentrischen Studien zwischen 24 und 179 Patienten recht gering [9, 30, 42, 50, 60].
41 Diskussion Risikofaktoren und Prävention von Protheseninfektionen Patientenabhängige Faktoren Das meist erhebliche Risikoprofil unter den gefäßchirurgischen Patienten stellt ein großes Problem dar. Einige dieser Faktoren können eine Protheseninfektion begünstigen und den postoperativen Verlauf in Bezug auf Mortalität, Reinfektion oder Amputation stark beeinflussen. Insbesondere der Diabetes mellitus wird von Diener et al.[22] als Problem im postoperativen Heilungsverlauf hervorgehoben. In unserem Kollektiv lag in 54% ein Nikotinabusus und ebenso in 54% eine Dyslipidämie vor. 50% der Patienten waren über 65 Jahre alt. Als Komorbiditäten lag hauptsächlich eine pavk in 86% gefolgt von einer KHK (39%), einer arteriellen Hypertonie (32%) und einem Diabetes mellitus (29%) vor. Nur 3 (10,7%) Patienten hatten nur einen der genannten Risikofaktoren oder Komorbiditäten und 21 (75%) Patienten hatten 3 oder mehr Risikofaktoren bzw. genannte Komorbiditäten (siehe Tab. 3). Batt et al. berichten über eine noch höhere Rate von Nikotinabusus von 87%, einer arteriellen Hypertonie in 54%, einer begleitenden KHK in 50%, einer Dyslipidämie in 21% und Diabetes mellitus in 17% der Fälle. In der Studie von Zhou et al. [63] zeigten sich alle Patienten mit multiplen Komorbiditäten (KHK in 67%, aht in 62%, Diabetes mellitus in 33%, pavk in 74% und langjähriger Nikotinabusus in 57%). In einer weiteren Studie von Ricco et al. [48] wird der Nikotinabusus mit 77,5% und die arterielle Hypertonie mit 57,1% als Hauptrisikofaktoren aufgeführt. In dieser Studie wird auch gezeigt, dass in nur 5,2% der Fälle kein Risikofaktor und in 37,7% drei und mehr Risikofaktoren vorlagen, wobei in dieser Studie noch Herzinsuffizienz, Schlaganfall und Niereninsuffizienz als Risikofaktoren miteinbezogen wurden, welche wir nicht erfasst haben. Dennoch zeigen sich in unserem Patientengut in 75%(n=21) 3 und mehr Risikofaktoren, womit wir unter Umständen im Vergleich mit anderen Studien ein besonders polymorbides Kollektiv untersucht haben. Während manche der patientenabhängigen Faktoren selbst durch gute medikamentöse Einstellung häufig nur wenig modifiziert werden können, sollte zumindest ein absoluter Nikotinverzicht angestrebt werden.
Welche Labordaten werden gebraucht?
 Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Aneurysmatische. Erkrankungen der Arterien. Durchmesser thorakale Aorta 3-3,5 cm. Durchmesser abdominelle Aorta 2-2,9 cm
 Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Erweiterung der Bauchschlagader. Die tickende Zeitbombe im Bauch?
 Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
RLT-ANLAGEN - warum, wieso, weshalb?
 RLT-ANLAGEN - warum, wieso, weshalb? 7. AKG - Fachtagung Neue Normen im Krankenhausbau: Lüftung und Brandschutz Berlin, 18. September 2009 Deutsches Architektur Zentrum Köpenicker Straße 48/49 Dr. med
RLT-ANLAGEN - warum, wieso, weshalb? 7. AKG - Fachtagung Neue Normen im Krankenhausbau: Lüftung und Brandschutz Berlin, 18. September 2009 Deutsches Architektur Zentrum Köpenicker Straße 48/49 Dr. med
Chirurgische Klinik I Johanniter Krankenhaus Rheinhausen Chefarzt: Dr. Alexander Meyer
 Chirurgische Klinik I Johanniter Krankenhaus Rheinhausen Chefarzt: Dr. Alexander Meyer Mal ganz ehrlich. Wussten Sie was ein Bauchaortenaneurysma ist und wie viele Menschen davon betroffen sind oder sein
Chirurgische Klinik I Johanniter Krankenhaus Rheinhausen Chefarzt: Dr. Alexander Meyer Mal ganz ehrlich. Wussten Sie was ein Bauchaortenaneurysma ist und wie viele Menschen davon betroffen sind oder sein
Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit Diabetes mellitus"
 Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Diabetisches Fußsyndrom
 Präanalytik Interdisziplinärer Laborworkshop 13.12.2008 Mainz Dr. med. Anne-Marie Fahr Labor Limbach Heidelberg Voraussetzungen für die Materialabnahme (und für die antimikrobielle Therapie) Diagnose Wundinfektion
Präanalytik Interdisziplinärer Laborworkshop 13.12.2008 Mainz Dr. med. Anne-Marie Fahr Labor Limbach Heidelberg Voraussetzungen für die Materialabnahme (und für die antimikrobielle Therapie) Diagnose Wundinfektion
VORLESUNGEN HERZCHIRURGIE
 Klinik für Herz-, Thorax- und Gefäßchirurgie Universitätsklinikum Ulm VORLESUNGEN HERZCHIRURGIE THORAKALE AORTENCHIRURGIE Ulm, Hauptvorlesung Chirurgie, 25.10.2011 Patientenvorstellung I 2 Aszendens-Aneurysma
Klinik für Herz-, Thorax- und Gefäßchirurgie Universitätsklinikum Ulm VORLESUNGEN HERZCHIRURGIE THORAKALE AORTENCHIRURGIE Ulm, Hauptvorlesung Chirurgie, 25.10.2011 Patientenvorstellung I 2 Aszendens-Aneurysma
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K.
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Präoperative Diagnostik und Risikobeurteilung bei Patienten
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Präoperative Diagnostik und Risikobeurteilung bei Patienten
Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien?
 Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien? Andreas Greiner Klinik für Gefäßchirurgie Campus Benjamin Franklin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Dieser
Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien? Andreas Greiner Klinik für Gefäßchirurgie Campus Benjamin Franklin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Dieser
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Der Gefäßprotheseninfekt Vorschlag einer neuen Klassifizierung und prognostische Bedeutung
 Aus der Chirurgischen Klinik und Poliklinik (Chirurgische Klinik I) der Universität Würzburg Direktor: Prof. Dr. med. Prof. h. c. A. Thiede Der Gefäßprotheseninfekt Vorschlag einer neuen Klassifizierung
Aus der Chirurgischen Klinik und Poliklinik (Chirurgische Klinik I) der Universität Würzburg Direktor: Prof. Dr. med. Prof. h. c. A. Thiede Der Gefäßprotheseninfekt Vorschlag einer neuen Klassifizierung
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Periphere arterielle Verschlusskrankheit (pavk)
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Periphere arterielle Verschlusskrankheit (pavk) Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Prof. Dr. med. Rupert Martin
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Periphere arterielle Verschlusskrankheit (pavk) Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Prof. Dr. med. Rupert Martin
Patienteninformation. Aneurysmatische Erkrankung der abdominellen Aorta Endovaskuläre Behandlung
 Patienteninformation Aneurysmatische Erkrankung der abdominellen Aorta Endovaskuläre Behandlung 1 Diese Broschüre wurde erstellt mit freundlicher Unterstützung von Herrn Dr. med. Hans-Joachim Florek Klinikum
Patienteninformation Aneurysmatische Erkrankung der abdominellen Aorta Endovaskuläre Behandlung 1 Diese Broschüre wurde erstellt mit freundlicher Unterstützung von Herrn Dr. med. Hans-Joachim Florek Klinikum
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ
 Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ Vorlesung 05.05.2011 Schwerpunkte der Gefäßchirurgie Operative
Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ Vorlesung 05.05.2011 Schwerpunkte der Gefäßchirurgie Operative
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss
 Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak N. Panagiotopoulos - P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak N. Panagiotopoulos - P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle
Zusammenfassung. 5 Zusammenfassung
 5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society. Achenbachstraße Düsseldorf
 Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
kontrolliert wurden. Es erfolgte zudem kein Ausschluss einer sekundären Genese der Eisenüberladung. Erhöhte Ferritinkonzentrationen wurden in dieser S
 5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation?
 Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation? Edin Mujagic, Thomas Wolff, Lorenz Gürke, Peter Stierli Universitäres Zentrum für endovaskuläre und vaskuläre Chirurgie Aarau-Basel
Therapie des infrarenalen Aortenaneurysmas 2013: Stent oder offene Operation? Edin Mujagic, Thomas Wolff, Lorenz Gürke, Peter Stierli Universitäres Zentrum für endovaskuläre und vaskuläre Chirurgie Aarau-Basel
Verbesserung des Tuberkulose-Screenings bei Patienten mit rheumatischen Erkrankungen vor Beginn einer Therapie mit TNFα-Blockern
 Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
S. Vogel, 2003: Ergebnisse nach ventraler Fusion bei zervikalen Bandscheibenvorfällen
 7 Ergebnisse der Titangruppe Von den 46 Patienten, die ein Titancage als Distanzhalter erhielten, waren 26 männlich (56,5%) und 20 weiblich (43,5%). Auch bei diesen wurde eine Einteilung in 6 Altersgruppen
7 Ergebnisse der Titangruppe Von den 46 Patienten, die ein Titancage als Distanzhalter erhielten, waren 26 männlich (56,5%) und 20 weiblich (43,5%). Auch bei diesen wurde eine Einteilung in 6 Altersgruppen
Monate Präop Tabelle 20: Verteilung der NYHA-Klassen in Gruppe 1 (alle Patienten)
 Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Parameter zur Beschreibung der Leistungsfähigkeit Klassifikation der New-York-Heart-Association (NYHA) Gruppe 1 (alle Patienten): Die Eingruppierung der Patienten in NYHA-Klassen als Abbild der Schwere
Therapeutisches Drug Monitoring der Antidepressiva Amitriptylin, Clomipramin, Doxepin und Maprotilin unter naturalistischen Bedingungen
 Aus der Klinik und Poliklinik für Psychiatrie, Psychosomatik und Psychotherapie der Universität Würzburg Direktor: Professor Dr. med. J. Deckert Therapeutisches Drug Monitoring der Antidepressiva Amitriptylin,
Aus der Klinik und Poliklinik für Psychiatrie, Psychosomatik und Psychotherapie der Universität Würzburg Direktor: Professor Dr. med. J. Deckert Therapeutisches Drug Monitoring der Antidepressiva Amitriptylin,
MODUL 14 Wissensgewinnung, Information und Visualisierung. PBL Fall 4. Dr. H. A. Deutschmann
 MODUL 14 Wissensgewinnung, Information und Visualisierung PBL Fall 4 Dr. H. A. Deutschmann Medizinische Universität Graz Univ. Klinik für Radiologie Auenbruggerplatz A-8036 Graz Anamnese Eine 61 jährige
MODUL 14 Wissensgewinnung, Information und Visualisierung PBL Fall 4 Dr. H. A. Deutschmann Medizinische Universität Graz Univ. Klinik für Radiologie Auenbruggerplatz A-8036 Graz Anamnese Eine 61 jährige
Bei näherer Betrachtung des Diagramms Nr. 3 fällt folgendes auf:
 18 3 Ergebnisse In diesem Kapitel werden nun zunächst die Ergebnisse der Korrelationen dargelegt und anschließend die Bedingungen der Gruppenbildung sowie die Ergebnisse der weiteren Analysen. 3.1 Ergebnisse
18 3 Ergebnisse In diesem Kapitel werden nun zunächst die Ergebnisse der Korrelationen dargelegt und anschließend die Bedingungen der Gruppenbildung sowie die Ergebnisse der weiteren Analysen. 3.1 Ergebnisse
4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE
 4. DISKUSSION 18 4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE Drei vom Krankheitsverlauf bestimmte Indikationen zur operativen Therapie müssen abgegrenzt werden. Unbestritten ist die Indicatio vitalis bei
4. DISKUSSION 18 4. DISKUSSION 4.1. INDIKATION ZUR THERAPIE Drei vom Krankheitsverlauf bestimmte Indikationen zur operativen Therapie müssen abgegrenzt werden. Unbestritten ist die Indicatio vitalis bei
Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie
 Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität.
 Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität. Ergebnisse aus dem Deutschen TAVI-Register. DGSMP Jahrestagung 2012
Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität. Ergebnisse aus dem Deutschen TAVI-Register. DGSMP Jahrestagung 2012
DRG 2014 - Auswirkungen für den Kliniker
 DRG 2014 - Auswirkungen für den Kliniker Einführung in den praktischen Teil Dr. Karin Schütz Chirurgische Klinik IV Gefäßchirurgie 8. Gefäßspezifisches DRG -Praktikum Offenbach, 23./24. Januar 2014 1 Zur
DRG 2014 - Auswirkungen für den Kliniker Einführung in den praktischen Teil Dr. Karin Schütz Chirurgische Klinik IV Gefäßchirurgie 8. Gefäßspezifisches DRG -Praktikum Offenbach, 23./24. Januar 2014 1 Zur
Das akute Aortensyndrom
 Das akute Aortensyndrom Akuter Thoraxschmerz - Verteilung der Diagnosen - andere Diagnosen 56% Akutes Aorten Syndrom 0,3% Lungenembolie 2% instabile Angina 18% Q-Zacken Infarkt 8% nicht- Q-Zacken Infarkt
Das akute Aortensyndrom Akuter Thoraxschmerz - Verteilung der Diagnosen - andere Diagnosen 56% Akutes Aorten Syndrom 0,3% Lungenembolie 2% instabile Angina 18% Q-Zacken Infarkt 8% nicht- Q-Zacken Infarkt
tskontrolle Aktuelle Ergebnisse Herniamed Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle
 Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle tskontrolle Aktuelle Ergebnisse Herniamed Prof. Dr. med. F. KöckerlingK Klinik für f r Chirurgie- Visceral- und Gefäß äßchirurgie Zentrum für
Qualitätsverbesserung tsverbesserung durch Qualitätskontrolle tskontrolle Aktuelle Ergebnisse Herniamed Prof. Dr. med. F. KöckerlingK Klinik für f r Chirurgie- Visceral- und Gefäß äßchirurgie Zentrum für
Interventionelle Behandlung der Aortenklappenstenose
 Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Chirurgie des follikulären Schilddrüsenkarzinoms
 Aus der Universitätsklinik und Poliklinik für Allgemein-, Viszeral- und Gefäßchirurgie an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Chirurgie des follikulären Schilddrüsenkarzinoms
Aus der Universitätsklinik und Poliklinik für Allgemein-, Viszeral- und Gefäßchirurgie an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Chirurgie des follikulären Schilddrüsenkarzinoms
GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE
 GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE LIEBE PATIENTIN, LIEBER PATIENT, Gefäßkrankheiten sind häufig und müssen nicht selten akut behandelt werden. Daher sind die Mitarbeiter unseres Teams
GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE LIEBE PATIENTIN, LIEBER PATIENT, Gefäßkrankheiten sind häufig und müssen nicht selten akut behandelt werden. Daher sind die Mitarbeiter unseres Teams
Universitätsklinik Ulm Zentrum für Chirurgie Klinik für Herz-, Thorax- und Gefäßchirurgie Ärztlicher Direktor: Prof. Dr. med.
 Universitätsklinik Ulm Zentrum für Chirurgie Klinik für Herz-, Thorax- und Gefäßchirurgie Ärztlicher Direktor: Prof. Dr. med. Andreas Liebold Änderung der Mortalitäts- und Amputationsraten bei infrainguinaler
Universitätsklinik Ulm Zentrum für Chirurgie Klinik für Herz-, Thorax- und Gefäßchirurgie Ärztlicher Direktor: Prof. Dr. med. Andreas Liebold Änderung der Mortalitäts- und Amputationsraten bei infrainguinaler
Schlaganfall (Hirnschlag, Apoplex, Stroke)
 Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Stents und Stentgrafts
 Allgemeine Informationen für das Verhalten im Alltag Stents (zylinderförmige Gebilde, deren Wandung aus offenen Metallmaschen besteht) und Stentgrafts (Stents, deren Wandung mit einer Membran ummantelt
Allgemeine Informationen für das Verhalten im Alltag Stents (zylinderförmige Gebilde, deren Wandung aus offenen Metallmaschen besteht) und Stentgrafts (Stents, deren Wandung mit einer Membran ummantelt
Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR
 Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR Dr. med. Wolfram Kamke et al., Burg Die zunehmende Bedeutung
Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR Dr. med. Wolfram Kamke et al., Burg Die zunehmende Bedeutung
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE
 RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
Aus dem Vivantes Klinikum im Friedrichshain Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie DISSERTATION
 Aus dem Vivantes Klinikum im Friedrichshain Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie DISSERTATION Screening bei stationärer Aufnahme von Risikopatienten für die Kolonisation oder
Aus dem Vivantes Klinikum im Friedrichshain Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie DISSERTATION Screening bei stationärer Aufnahme von Risikopatienten für die Kolonisation oder
Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann
 Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann Portfolio Common Trunk und 1. Jahr zum FA/FÄ für Gefäßchirurgie Dieses Portfolio gehört: Stand: 23.11.2011 Allgemeine Fertigkeiten
Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann Portfolio Common Trunk und 1. Jahr zum FA/FÄ für Gefäßchirurgie Dieses Portfolio gehört: Stand: 23.11.2011 Allgemeine Fertigkeiten
Leitlinie pavk. Diagnose und Therapie der peripheren Verschlusskrankheit
 Leitlinie pavk Diagnose und Therapie der peripheren Verschlusskrankheit 1. Wann sollte man auch an eine pavk denken? Patienten mit: - Klassischer Klinik und Befund (Becken-, OS-, Waden-,Armclaudicatio,
Leitlinie pavk Diagnose und Therapie der peripheren Verschlusskrankheit 1. Wann sollte man auch an eine pavk denken? Patienten mit: - Klassischer Klinik und Befund (Becken-, OS-, Waden-,Armclaudicatio,
Die Bewertung von erhöhten Troponin- Werten bei terminaler Niereninsuffizienz
 Die Bewertung von erhöhten Troponin- Werten bei terminaler Niereninsuffizienz Fallvorstellung Station 84 - Nephrologie 18.11.08 Dr. med. Ferruh Artunc 1 Der Fall 61-jährige Dialysepatientin stellt sich
Die Bewertung von erhöhten Troponin- Werten bei terminaler Niereninsuffizienz Fallvorstellung Station 84 - Nephrologie 18.11.08 Dr. med. Ferruh Artunc 1 Der Fall 61-jährige Dialysepatientin stellt sich
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms. Diagnostik
 Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Zentrum für GefäSSmedizin und WundManagement
 Eine Information Der Chirurgischen Kliniken Für Patienten und Deren Angehörige Zentrum für GefäSSmedizin und WundManagement Diagnostik und Therapie von Gefäßerkrankungen Chirurgische Kliniken Auf moderne
Eine Information Der Chirurgischen Kliniken Für Patienten und Deren Angehörige Zentrum für GefäSSmedizin und WundManagement Diagnostik und Therapie von Gefäßerkrankungen Chirurgische Kliniken Auf moderne
Veränderte Shuntstrategie bei verändertem Patientenklientel - Alter - Adipositas - Diabetes mellitus - Hypertonie
 Veränderte Shuntstrategie bei verändertem Patientenklientel - - - mellitus - Hypertonie PD Dr. Jürgen Zanow Klinik für Weimar 28.11.2009 Quasi Niere 2007 Quasi Niere 2007 Statistisches Bundesamt Problem
Veränderte Shuntstrategie bei verändertem Patientenklientel - - - mellitus - Hypertonie PD Dr. Jürgen Zanow Klinik für Weimar 28.11.2009 Quasi Niere 2007 Quasi Niere 2007 Statistisches Bundesamt Problem
Medizin. Fabian Philip Neuberger
 Medizin Fabian Philip Neuberger Vergleich der Effektivität zweier zerebraler Protektionssysteme zur endovaskulären Behandlung der Karotisstenose mittels transkraniellem Doppler und DW-MRT Doktorarbeit
Medizin Fabian Philip Neuberger Vergleich der Effektivität zweier zerebraler Protektionssysteme zur endovaskulären Behandlung der Karotisstenose mittels transkraniellem Doppler und DW-MRT Doktorarbeit
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss
 Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms
 Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE)
 Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Therapie: wenn ja, wann?
 Klinikum Stuttgart Medizin fürs Leben Neues zum Thema Prostatakrebs Universitätsklinikum Tübingen, 13. Juli 2008 Therapie: wenn ja, wann? Ulrich Humke, Urologische Klinik, Katharinenhospital Prof. Dr.
Klinikum Stuttgart Medizin fürs Leben Neues zum Thema Prostatakrebs Universitätsklinikum Tübingen, 13. Juli 2008 Therapie: wenn ja, wann? Ulrich Humke, Urologische Klinik, Katharinenhospital Prof. Dr.
Vortrag auf dem 118. Kongreß der Deutschen Gesellschaft für Chirurgie 01. bis 05. Mai 2001, München
 Vortrag auf dem 118. Kongreß der Deutschen Gesellschaft für Chirurgie 01. bis 05. Mai 2001, München 05.05.2001 Kinder- und plastische Chirurgie. Die Behandlung des Hämangioms, Lymphangioms sowie der venösen
Vortrag auf dem 118. Kongreß der Deutschen Gesellschaft für Chirurgie 01. bis 05. Mai 2001, München 05.05.2001 Kinder- und plastische Chirurgie. Die Behandlung des Hämangioms, Lymphangioms sowie der venösen
Der low grade Infekterkennen
 Aesculap Hüfttage 2008 Der low grade Infekterkennen und handeln HGK Schmidt, N Haustedt Klinikum Eilbek, Schön Kliniken Hamburg Endoprotheseninfektion gliedert sich in : Mechanische Komponente Knocheninfektion
Aesculap Hüfttage 2008 Der low grade Infekterkennen und handeln HGK Schmidt, N Haustedt Klinikum Eilbek, Schön Kliniken Hamburg Endoprotheseninfektion gliedert sich in : Mechanische Komponente Knocheninfektion
Gesundheitsbezogene Lebensqualität, körperliche Beschwerden, psychische Komorbidität und Interventionen bei Dyspepsie
 Medizinische Fakultät der Charité - Universitätsmedizin Berlin Campus Benjamin Franklin aus der Abteilung für Allgemeinmedizin mit Allgemeinpraxis Direktor: Prof. Dr. med. P. Mitznegg Gesundheitsbezogene
Medizinische Fakultät der Charité - Universitätsmedizin Berlin Campus Benjamin Franklin aus der Abteilung für Allgemeinmedizin mit Allgemeinpraxis Direktor: Prof. Dr. med. P. Mitznegg Gesundheitsbezogene
Vereinbarung zur Umsetzung einer Screening-Maßnahme. nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages. 2. PAVK-Screening (01.01.2012-30.06.
 Vereinbarung zur Umsetzung einer Screening-Maßnahme nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages 2. PAVK-Screening (01.01.2012-30.06.2012) zwischen der AOK Sachsen-Anhalt (AOK) und dem Hausärzteverband
Vereinbarung zur Umsetzung einer Screening-Maßnahme nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages 2. PAVK-Screening (01.01.2012-30.06.2012) zwischen der AOK Sachsen-Anhalt (AOK) und dem Hausärzteverband
Volume-Outcome bei der offenen Rekonstruktion des infrarenalen Aortenaneurysmas (AAA) in Deutschland
 Volume-Outcome bei der offenen Rekonstruktion des infrarenalen Aortenaneurysmas (AAA) in Deutschland Ergebnisse der Qualitätssicherung Deutsche Gesellschaft für Gefäßchirurgie (DGG) 1999-2004 H.-H. Eckstein,
Volume-Outcome bei der offenen Rekonstruktion des infrarenalen Aortenaneurysmas (AAA) in Deutschland Ergebnisse der Qualitätssicherung Deutsche Gesellschaft für Gefäßchirurgie (DGG) 1999-2004 H.-H. Eckstein,
Risikofaktor Cholesterin Gute und schlechte Blutfette? Was ist dran an der Cholesterinlüge?
 Medizinische Klinik und Poliklinik II Kardiologie / Pneumologie / Angiologie Risikofaktor Cholesterin Gute und schlechte Blutfette? Was ist dran an der Cholesterinlüge? Dr. med. M. Vasa-Nicotera Oberärztin
Medizinische Klinik und Poliklinik II Kardiologie / Pneumologie / Angiologie Risikofaktor Cholesterin Gute und schlechte Blutfette? Was ist dran an der Cholesterinlüge? Dr. med. M. Vasa-Nicotera Oberärztin
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart
 Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Akute Ischämie: Gefässchirurgische Therapie
 Akute Ischämie: Gefässchirurgische Therapie Dr. Christoph Koella* - Leiter Gefässchirurgie Dr. Christophe Rouden* - Leitender Arzt Gefässchirurgie Dr. Claudia Von Arx - Küng* - Leitende Ärztin Gefässchirurgie
Akute Ischämie: Gefässchirurgische Therapie Dr. Christoph Koella* - Leiter Gefässchirurgie Dr. Christophe Rouden* - Leitender Arzt Gefässchirurgie Dr. Claudia Von Arx - Küng* - Leitende Ärztin Gefässchirurgie
Inhaltsverzeichnis. 1.1 Epidemiologie koronarer Ereignisse bei Diabetes mellitus... 3
 Inhaltsverzeichnis 1 Epidemiologie, Risikofaktoren, Genetik Editoren: D. Tschöpe, P. Rösen 1.1 Epidemiologie koronarer Ereignisse bei Diabetes mellitus... 3 W. Koenig, C. Meisinger, H. Löwel 1.1.1 Prävalenz
Inhaltsverzeichnis 1 Epidemiologie, Risikofaktoren, Genetik Editoren: D. Tschöpe, P. Rösen 1.1 Epidemiologie koronarer Ereignisse bei Diabetes mellitus... 3 W. Koenig, C. Meisinger, H. Löwel 1.1.1 Prävalenz
Diagnostisches Vorgehen bei Leberraumforderungen. H. Diepolder
 Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Schlichtungsverfahren in der Herzchirurgie Aus der Arbeit der Schlichtungsstelle für Arzthaftpflichtfragen der norddeutschen Ärztekammern in Hannover
 Schlichtungsverfahren in der Herzchirurgie Aus der Arbeit der Schlichtungsstelle für Arzthaftpflichtfragen der norddeutschen Ärztekammern in Hannover von K. Emmrich, Ärztliches Mitglied der Schlichtungsstelle
Schlichtungsverfahren in der Herzchirurgie Aus der Arbeit der Schlichtungsstelle für Arzthaftpflichtfragen der norddeutschen Ärztekammern in Hannover von K. Emmrich, Ärztliches Mitglied der Schlichtungsstelle
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis
 Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Koronare Herzkrankheit
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Koronare Herzkrankheit Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Priv.-Doz. Dr. med. Claudius Teupe Text- und Grafikbausteine
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Koronare Herzkrankheit Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Priv.-Doz. Dr. med. Claudius Teupe Text- und Grafikbausteine
Hausärztliche Überweisungs- und Behandlungsstrategien bei Rheumapatienten
 Aus der Klinik für Allgemeinmedizin, Naturheilkunde, Psychosomatik und Psychotherapie Abteilung f. Allgemeinmedizin mit Allgemeinpraxis der Freien Universität Berlin Leiter: Prof. Dr. med. P. Mitznegg
Aus der Klinik für Allgemeinmedizin, Naturheilkunde, Psychosomatik und Psychotherapie Abteilung f. Allgemeinmedizin mit Allgemeinpraxis der Freien Universität Berlin Leiter: Prof. Dr. med. P. Mitznegg
S. Vogel, 2003: Ergebnisse nach ventraler Fusion bei zervikalen Bandscheibenvorfällen
 8 Vergleich von - und gruppe 8.1 Postoperative Symptomatik In beiden Patientengruppen hatte der Haupteil der Patienten unmittelbar postoperativ noch leichte ( 57,1%; 47,8% ). Postoperativ vollständig waren
8 Vergleich von - und gruppe 8.1 Postoperative Symptomatik In beiden Patientengruppen hatte der Haupteil der Patienten unmittelbar postoperativ noch leichte ( 57,1%; 47,8% ). Postoperativ vollständig waren
Tab. 4.1: Altersverteilung der Gesamtstichprobe BASG SASG BAS SAS UDS SCH AVP Mittelwert Median Standardabweichung 44,36 43,00 11,84
 Im weiteren wird gemäß den allgemeinen statistischen Regeln zufolge bei Vorliegen von p=,5 und
Im weiteren wird gemäß den allgemeinen statistischen Regeln zufolge bei Vorliegen von p=,5 und
1 von :09
 1 von 5 09.06.2011 15:09 2 von 5 09.06.2011 15:09 Klinische Studien CAI Prüfplancode ISRCTN EudraCT Clinicaltrials.gov DRKS CAI n/a NCT00126321 Therapie von Patienten mit rezidivierter akuter myeloischer
1 von 5 09.06.2011 15:09 2 von 5 09.06.2011 15:09 Klinische Studien CAI Prüfplancode ISRCTN EudraCT Clinicaltrials.gov DRKS CAI n/a NCT00126321 Therapie von Patienten mit rezidivierter akuter myeloischer
ENDOMETRIUM- KARZINOM
 ENDOMETRIUM- KARZINOM 1 ENDOMETRIUMKARZINOM Epidemiologie und Ätiologie Das Endometriumkarzinom (Gebärmutterkörperkrebs), ist die vierthäufigste Krebserkrankung der Frau. 12% aller Krebsarten der Frau
ENDOMETRIUM- KARZINOM 1 ENDOMETRIUMKARZINOM Epidemiologie und Ätiologie Das Endometriumkarzinom (Gebärmutterkörperkrebs), ist die vierthäufigste Krebserkrankung der Frau. 12% aller Krebsarten der Frau
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main
 Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Blutspendedienst des Deutschen Roten Kreuzes Institut für Transfusionsmedizin und Immunhämatologie Direktor: Professor
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Blutspendedienst des Deutschen Roten Kreuzes Institut für Transfusionsmedizin und Immunhämatologie Direktor: Professor
3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17,8%) am Leben und 88 (82,2%) verstorben (Tab. 3.1.).
 18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
Infektionserfassung -
 Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Gelenk- und Protheseninfekte: Haben wir wirklich gute Diagnose- und Behandlungsalgorithmen? S. Hankemeier
 Gelenk- und Protheseninfekte: Haben wir wirklich gute Diagnose- und Behandlungsalgorithmen? S. Hankemeier Septische Arthritis Wie hoch ist die Mortalität bei septischer Arthritis, wenn 1 Gelenk / 2 Gelenke
Gelenk- und Protheseninfekte: Haben wir wirklich gute Diagnose- und Behandlungsalgorithmen? S. Hankemeier Septische Arthritis Wie hoch ist die Mortalität bei septischer Arthritis, wenn 1 Gelenk / 2 Gelenke
ZENTRUM FÜR GEFÄSSMEDIZIN UND WUNDMANAGEMENT
 EINE INFORMATION DER CHIRURGISCHEN KLINIKEN FÜR PATIENTEN UND DEREN ANGEHÖRIGE ZENTRUM FÜR GEFÄSSMEDIZIN UND WUNDMANAGEMENT Diagnostik und Therapie von Gefäßerkrankungen CHIRURGISCHE KLINIKEN Auf moderne
EINE INFORMATION DER CHIRURGISCHEN KLINIKEN FÜR PATIENTEN UND DEREN ANGEHÖRIGE ZENTRUM FÜR GEFÄSSMEDIZIN UND WUNDMANAGEMENT Diagnostik und Therapie von Gefäßerkrankungen CHIRURGISCHE KLINIKEN Auf moderne
Infektionsfokus in Thorax und Abdomen
 15. Kongress der DIVI; Leipzig, 04.12.15 Infektionsfokus in Thorax und Abdomen Bildgebung und interventionelle Therapie Peter Hunold Klinik für Radiologie und Nuklearmedizin Universitätsklinikum Schleswig-Holstein,
15. Kongress der DIVI; Leipzig, 04.12.15 Infektionsfokus in Thorax und Abdomen Bildgebung und interventionelle Therapie Peter Hunold Klinik für Radiologie und Nuklearmedizin Universitätsklinikum Schleswig-Holstein,
Universitätsklinikum Jena Zentrale Notfallaufnahme
 Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Der infizierte diabetische Fuss
 Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
MRSA. (Methicillin-resistenter Staphylococcus aureus)
 MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
Operative Therapie CED. Ernst Klar Chirurgische Universitätsklinik Rostock Hauptvorlesung Chirurgie
 Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Was keimt denn da? Nosokomiale und andere Infektionen in NRW. Kirsten Bradt, LIGA.NRW
 Was keimt denn da? Nosokomiale und andere Infektionen in NRW Kirsten Bradt, LIGA.NRW 04..2008 Meldepflichtige Infektionen in NRW 2007 Erregerspektrum NRW 2007 (meldepflichtig) Folie 04..2008 Kirsten Bradt,
Was keimt denn da? Nosokomiale und andere Infektionen in NRW Kirsten Bradt, LIGA.NRW 04..2008 Meldepflichtige Infektionen in NRW 2007 Erregerspektrum NRW 2007 (meldepflichtig) Folie 04..2008 Kirsten Bradt,
Bakterielle Kontamination in humanen Stammzell-Präparaten Einfluss von Stammzellquellen und Hygienevorgaben. W. Schwarz Paul-Ehrlich-Institut Langen
 Bundesinstitut für Impfstoffe und biomedizinische Arzneimittel www.pei.de Bakterielle Kontamination in humanen Stammzell-Präparaten Einfluss von W. Schwarz Paul-Ehrlich-Institut Langen Methoden bzw. Matrix-Validierung
Bundesinstitut für Impfstoffe und biomedizinische Arzneimittel www.pei.de Bakterielle Kontamination in humanen Stammzell-Präparaten Einfluss von W. Schwarz Paul-Ehrlich-Institut Langen Methoden bzw. Matrix-Validierung
Wie heilt eine Wunde? 05 / Erste Hilfe
 Wie heilt eine Wunde? Definition der Wunde Eine Wunde ist eine Durchtrennung von Körpergewebe, mit oder ohne Substanzverlust Meist dringt eine Verletzung in den Kapillarbereich vor, d. h., es kommt zu
Wie heilt eine Wunde? Definition der Wunde Eine Wunde ist eine Durchtrennung von Körpergewebe, mit oder ohne Substanzverlust Meist dringt eine Verletzung in den Kapillarbereich vor, d. h., es kommt zu
Vorwort zur 2. Auflage... Abkürzungsverzeichnis...
 IX Vorwort zur 2. Auflage......................................... Abkürzungsverzeichnis......................................... VII XV 1 Situation der Diabetes betreuung................... 1 1.1 Epidemiologie.......................................
IX Vorwort zur 2. Auflage......................................... Abkürzungsverzeichnis......................................... VII XV 1 Situation der Diabetes betreuung................... 1 1.1 Epidemiologie.......................................
4 Ergebnisse. 4.1 Deskriptive Statistik. Ergebnisse
 4 Ergebnisse 4.1 Deskriptive Statistik Der Mittelwert und der Median für die PMNE im Stuhl und die Leukozytenwerte im Blut wurden mit der entsprechenden Variationsbreite (=Range) ermittelt. Die Ergebnisse
4 Ergebnisse 4.1 Deskriptive Statistik Der Mittelwert und der Median für die PMNE im Stuhl und die Leukozytenwerte im Blut wurden mit der entsprechenden Variationsbreite (=Range) ermittelt. Die Ergebnisse
MEDTRONIC ERWEITERT DAS ENDURANT AAA STENTGRAFT SYSTEM
 Auskünfte Deutschland: Sabine Günther, Julia Matthes Presse und Öffentlichkeitsarbeit Tel: ++49 (0) 2159 8149 277 Fax: ++49 (0) 2159 8149 252 email: presse@medtronic.de MITTEILUNG FÜR DIE PRESSE MEDTRONIC
Auskünfte Deutschland: Sabine Günther, Julia Matthes Presse und Öffentlichkeitsarbeit Tel: ++49 (0) 2159 8149 277 Fax: ++49 (0) 2159 8149 252 email: presse@medtronic.de MITTEILUNG FÜR DIE PRESSE MEDTRONIC
LVLD Gruppe 1 (alle Patienten) 8,8 8,6. Abbildung: 30: Zeitlicher Verlauf des LVLD (Median + Perzentile 25/75) bei allen Patienten (Gruppe 1)
 Linksventrikuläre enddiastolische lange Achse (LVLD) Die enddiastolisch von der Herzbasis bis zur Herzspitze gemessene Länge des linken Ventrikels wies im Zeitverlauf keine statistisch signifikante Veränderung
Linksventrikuläre enddiastolische lange Achse (LVLD) Die enddiastolisch von der Herzbasis bis zur Herzspitze gemessene Länge des linken Ventrikels wies im Zeitverlauf keine statistisch signifikante Veränderung
Deutsches Institut für Wundheilung
 Deutsches Institut für Wundheilung Radolfzeller Wundtag - aus der Praxis - pedale Bypasschirurgie beim Diabetischen Fuß Stephan Eder Bypasschirurgie pedal pavk & Diabetischer Fuß Klassifikationen, Probleme
Deutsches Institut für Wundheilung Radolfzeller Wundtag - aus der Praxis - pedale Bypasschirurgie beim Diabetischen Fuß Stephan Eder Bypasschirurgie pedal pavk & Diabetischer Fuß Klassifikationen, Probleme
1. Zusammenfassung Einleitung Historie der Bisphosphonate Das Bisphosphonat - ein Medikament 4
 Inhaltsverzeichnis 1. Zusammenfassung 1 2. Einleitung 3 2.1 Historie der Bisphosphonate 3 2.2 Das Bisphosphonat - ein Medikament 4 2.2.1 Struktur der Bisphosphonate 4 2.2.2 Einteilung der Bisphosphonate
Inhaltsverzeichnis 1. Zusammenfassung 1 2. Einleitung 3 2.1 Historie der Bisphosphonate 3 2.2 Das Bisphosphonat - ein Medikament 4 2.2.1 Struktur der Bisphosphonate 4 2.2.2 Einteilung der Bisphosphonate
Schaufensterkrankheit. Der Beinschmerz aus gefäßchirurgischer Sicht
 Schaufensterkrankheit Der Beinschmerz aus gefäßchirurgischer Sicht Was bedeutet Schaufensterkrankheit Die Schaufensterkrankheit ist hauptsächlich ein Folgekrankheit der Arterienverkalkung (Arteriosklerose)
Schaufensterkrankheit Der Beinschmerz aus gefäßchirurgischer Sicht Was bedeutet Schaufensterkrankheit Die Schaufensterkrankheit ist hauptsächlich ein Folgekrankheit der Arterienverkalkung (Arteriosklerose)
Indikation Diabetes mellitus Typ 1. Berichtszeitraum ( ) MedicalContact AG. für. VIACTIV Krankenkasse
 Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Therapie der rezidivierenden Divertikulitis
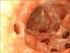 Therapie der rezidivierenden Divertikulitis ao Univ.Prof. Dr. Christoph Högenauer Theodor Escherich Labor für Mikrobiomforschung Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
Therapie der rezidivierenden Divertikulitis ao Univ.Prof. Dr. Christoph Högenauer Theodor Escherich Labor für Mikrobiomforschung Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
