Biomechanik der periprothetischen hüftgelenknahen Fraktur
|
|
|
- Pia Solberg
- vor 7 Jahren
- Abrufe
Transkript
1 WISSENSCHAFT / RESEARCH Übersichtsarbeit / Review 633 Mark Lenz 1, Wolfgang Lehmann 2 Biomechanik der periprothetischen hüftgelenknahen Fraktur Zusammenfassung: Die Versorgung periprothetischer Femurfrakturen weist einige biomechanische Besonderheiten auf, da in der Regel das Zusammenspiel mehrerer Implantate berücksichtigt werden muss. Hiervon ausgenommen ist der einfache Schaftwechsel. Durch ein vorhandenes intra - medulläres Implantat wird sowohl das Frakturverhalten als auch die Steifigkeit des Schaftknochens verändert. Bestimmte Implantatkombinationen können die Belastbarkeit des Knochens schwächen. Die wesentlichen Einflussfaktoren sind die Zementierung des Prothesenschafts versus einer unzementierten Schaftver ankerung, die Anzahl und Lokalisation einer intramedullären Implantatverriegelung, die intramedulläre versus extramedulläre Lage des Implantats, die Überlappungslänge bei mehreren Implantaten und die kortikale Dicke des umgebenden Knochens. Cerclagen eignen sich hervorragend zur Reposition und Fixation von radial versprengten Fragmenten gegen ein intrameduläres Implantat, jedoch sind sie anfällig gegen Axialkraft und Torsionsmoment. Sofern die Cerclage die Platte einfasst, eignen sich Schrauben zur Aufnahme dieser Kräfte. Die Schraubenverankerung im Knochen auf der Höhe des Prothesenschafts kann durch eine bikortikale Schraubenpositionierung, seitlich des intramedullären Implantats verlaufend und dieses umgreifend, verbessert werden. Schlüsselwörter: periprothetische Fraktur, interprothetische Fraktur, Nagel, Platte Summary: The treatment of periprosthetic femur fractures has some own biomechanical characteristics, since, except replacement of the prosthesis shaft, the interaction of multiple implants has to be taken into account. Intramedullary implants have direct influence on the fracture type and the stiffness of the femoral shaft. Certain implant combinations reduce the stability of the bone. The main influencing factors are cemented versus uncemented prosthesis stems, the number and localization of the locking screws, the intramedullary versus extramedullary localization of the implants, the overlapping distance of the implants and the cortical thickness of the surrounding bone. Cerclages are very valuable for fracture reduction and fixation of radially displaced fragments in addition to an intramedullary implant, but do not resist torsional moments and axial forces. If a plate is fixed to a bone by cerclages, torsional moments and axial loads can be transduced by screws. Screw anchorage in the bone can be enhanced by bicortical screw placement lateral to the intramedullary implant in an embracement configuration. Keywords: periprosthetic fracture, interprosthetic fracture, nail, plate Zitierweise Citation Lenz M, Lehmann W: Biomechanik der periprothetischen hüftgelenknahen Fraktur. OUP 2016; 9: DOI /oup Lenz M, Lehmann W: Biomechanics of periprosthetic proximal femur fractures. OUP 2016; 9: DOI /oup Einleitung Bei zunehmender Zahl von Endoprothesenträgern rückt die periprothetische Frakturversorgung immer mehr in den Vordergrund [1, 2]. Der oft reduzierte Allgemeinzustand der meist älteren Patienten stellt bereits eine Herausforderung für die Frakturversorgung dar. Die koordinativen und muskulären Einschränkungen vieler Patienten erlauben keine postoperative Teilbelastung und erfordern eine hohe Primärstabilität des Konstrukts. Zusätzlich tragen undiagnostizierte gelockerte Prothesenschäfte, die intraoperativ als fest verankert eingeschätzt werden, zur hohen Versagensrate osteosynthetisch versorgter peri- 1 Klinik für Unfall-, Hand- und Wiederherstellungschirurgie, Universitätsklinikum Jena 2 Klinik für Unfallchirurgie, Orthopädie und Plastische Chirurgie, Universitätsklinikum Göttingen
2 634 Lenz, Lehmann: prothetischer Femurfrakturen bei [3]. Die derzeit verwendeten gängigen operativen Verfahren sind der Wechsel auf einen längeren, die Frakturzone überbrückenden unzementierten Schaft, die Plattenosteosynthese und die intramedulläre Nagelung. Obwohl die Wahl des Operationsverfahrens meist individualisiert erfolgt, lassen sich einige biomechanische Prinzipien aus der Literatur ableiten. Neben den verschiedenen Konfigurationen des Frakturspalts beeinflusst zusätzlich der Implantattyp und seine Positionierung die Konstruktstabilität [4]. Abgesehen von der Spannweite (working length) eines Implantats müssen bei der Versorgung periprothetischer Femurfrakturen zusätzliche Faktoren wie das Zusammenspiel von intramedullären und extramedullären Implantaten berücksichtigt werden [5]. Interprothetische Frakturen, die eine Stabilisierung zwischen 2 Prothesenschäften erfordern, stellen eine gesonderte Gruppe dar [6]. Der Artikel fasst die mechanischen Prinzipien der periprothetischen Frakturversorgung zusammen und beleuchtet hierbei Aspekte der Implantatbiomechanik und ihre Auswirkung auf die Knochenfestigkeit. Einfluss von Implantaten auf die Stabilität des Knochens Die Anzahl an orthopädischen Implantaten, insbesondere der Einbau von Hüft- und Knieprothesen, nimmt kontinuierlich zu und beeinflusst wesentlich die Stabilität des Knochens. So wird allein durch die Implantation einer zementierten Hüftprothese und die Veränderung der Steifigkeit das Risiko für eine Fraktur bereits um 30 % erhöht [6, 7]. Wenn gleichzeitig ein zweiter intramedullärer Kraftträger eingebracht wird, beispielsweise ein retrograder Nagel, erhöht sich das Risiko für eine intraimplantäre Fraktur nochmals deutlich (Abb. 1). In diesem Fall ist das Risiko für eine Fraktur im Vergleich zum nativen Femur um 50 % erhöht [6]. Somit stellt diese Kombination das höchste Risiko für eine Fraktur des Femurs dar. Eine andere Situation ergibt sich, wenn bei proximal implantierter Hüftprothese eine distal geführte Knieprothese eingebracht wird. Biomechanische Studien konnten zeigen, dass in diesem Fall das Risiko einer Fraktur geringer ist als bei einem retrograden Femurnagel bei gleichzeitiger Hüftprothese [4]. Eine mögliche Ursache hierfür sind die Verriegelungsschrauben, die an der Kortikalis einen Punkt verminderter Resistenz bilden. Dabei spielt der Abstand zwischen den Implantaten eine weit weniger entscheidende Rolle als angenommen. Deutlich entscheidender für das Frakturrisiko ist die kortikale Dicke [8]. Das Risiko einer Fraktur zwischen einer Hüftprothese und einem extramedullären Implantat auf der distalen Seite des Femurs ist dabei deutlich geringer [4]. Daraus ergibt sich, dass für die Versorgung distaler Femurfrakturen bei gleichzeitig einliegender Hüftprothese die Versorgung mit einem retrograden Nagel nicht geeignet ist und eher eine Plattenosteosynthese verwendet werden sollte. Es gibt eine klare klinische Evidenz dafür, dass eine Lockerung der Prothese das Risiko für eine periprothetische Fraktur deutlich erhöht, unabhängig davon, ob die Prothese zementiert ist oder nicht. Problematisch ist es allerdings, diese Lockerung in biomechanischen Untersuchungen darzustellen [9]. Welche therapeutischen Möglichkeiten ergeben sich bei interprothetischer Fraktur? Eine Vielzahl von Arbeiten hat sich mit der Behandlung periprothetischer Frakturen um das Knie und die Hüfte beschäftigt. Dies beinhaltet die Versorgung mit nicht winkelstabilen Platten, winkelstabilen Platten, zusätzlichen allogenen Knochen oder Prothesenwechseln [10 12]. Es hat sich gezeigt, dass die Versorgung mit winkelstabilen Platten allen anderen Verfahren bei fest verankerten Prothesen überlegen ist [13, 14]. Bei gelockerter Prothese ist der Prothesenwechsel die sicherste Abbildung 1 Darstellung der Zunahme des Frakturrisikos nach biomechanischen Untersuchungen. Das höchste Risiko für eine Fraktur stellt die Hüftprothese dar, mit einem ipsilateral eingebrachten Nagel. Wohingegen 2 zementierte Schäfte im Femur, die fest sitzen, wenig Risiko darstellen für eine interprothetische Fraktur. und beste Option [15]. Behandlungsstrategien für die Versorgung von Frakturen zwischen 2 Implantaten am Femur sind insgesamt rar. Häufig treten diese Verletzungen bei hochbetagten Patienten mit deutlich reduziertem Allgemeinzustand und hohem OP-Risiko auf. Dies muss individuell genauso in die Therapieentscheidung mit einfließen wie die reduzierte Knochenqualität. Ebenso wie bei periprothetischen Frakturen besteht bei interprothetischen Frakturen häufig zumindest einseitig eine Prothesenlockerung [16]. Auch hier gilt, dass die Prothese gewechselt werden sollte. Sollten beide Komponenten gelockert sein, kann dies einen kompletten Femurersatz erforderlich machen [17]. Eine weitere Möglichkeit bei fehlender Knochensubstanz bietet die Aufnahme beider Prothesenschäfte in einer Interpositionsprothese [18]. Eigene Untersuchungen zeigen, dass die maximale Belastbarkeit dieser Überbrückung gegenüber dem unfrakturierten doppelt prothetisch versorgten Femurschaft um ca. 50 % vermindert ist und dass es zum Biegeversagen des Hüftprothesenschafts in der Interpositionsprothese kommt [18]. McLean et al. haben über 5 Patienten mit interprothetischen Frakturen berichtet, die nach komplettem Femurersatz durchaus befriedigende Resultate zeigten [15]. Üblicherweise ist aber die Plattenosteosynthese die erste Wahl. Eine der größten Serien hierzu wurde von Mamczak et al. publiziert [19]: Hier wurden über einen Zeitraum von 20 Jahren die Ergebnisse von 25 Patienten mit 26 interprothetischen Frakturen dargestellt, die mit einer Plattenostheosynthese versorgt wurden [19]. In 17 Fällen traten dabei die Frakturen im distalen
3 Lenz, Lehmann: 635 metaphysären Anteil auf, wohingegen die Diaphyse nur in 9 Fällen betroffen war. Die Beobachtung, dass die meisten Verletzungen im distalen Anteil des Femurs auftraten, machten auch andere Autoren [20]. Mamczak et al. berichten, dass alle Frakturen verheilt sind und keine Pseud - arthrosen aufgetreten sind [13]. Das Wichtigste für die Technik der Platten - osteosynthese sei dabei die weichteilschonende Operationstechnik und die deutliche Überlappung der Platten mit den Prothesen auf beiden Seiten. Eine eindeutige Empfehlung, wie weit dabei die Platten die Prothesen überlappen sollen, wird nicht gegeben. Klinische und biomechanische Studien bestätigen, dass bei größerer Überlappung der Implantate eine höhere Stabilität erzielt werden kann [5, 21, 22]. In diesem Zusammenhang wird oft von stress risern gesprochen, also besonders belasteten Regionen am Knochen. Unsere eigenen Daten konnten zeigen, dass die Distanz zwischen 2 Implantaten eine geringere Rolle spielt als die kortikale Dicke [8]. Hou et al. berichten über eine Serie von 13 Patienten in 6 Jahren [23]. In 4 Fällen war die Prothese auf einer Seite gelockert und musste gewechselt werden. Dies gelang ohne einen Konflikt mit der distalen Prothese. Alle anderen Fälle wurden mit Platten - osteosynthesen behandelt. Die spezifische Frakturlokalisation wurde nicht näher angegeben [23]. Die Platten überlappten die Prothese jeweils 2-mal um die Länge des Diaphysendurchmessers [23]. Die implantatfreie Zone ist für die Frakturheilung von Bedeutung: Eine sehr kurze Strecke und eine zusätzliche Schädigung des Knochens durch Zement haben einen negativen Einfluss auf die Frakturheilung. Soenen et al. haben aufgrund ihrer Erfahrungen mit 14 Patienten einer Multicenterstudie angeregt, die Vancouver-Klassifikation um besonders schwere und hoch komplizierte Fälle zu erweitern und diese als Vancouver-Typ-D zu klassifizieren [17]. Sechs Fälle, die als Vancouver-Typ-D klassifiziert wurden, wiesen Heilungsstörungen auf und mussten mit Allograft bis zum totalen Femurersatz revidiert werden [17]. Platzer et al. haben eine Serie von 23 Patienten in 16 Jahren publiziert, bei denen meist eine Plattenosteosynthese verwendet wurde [24]. Bei 4 Patienten mit gelockerter Prothese wurde die Prothese gewechselt. In 3 Fällen, die osteosynthetisch versorgt wurden, entwickelte sich eine Pseudarthrose [24]. Sah et al. haben in einer Serie mit 22 Patienten in 4 Jahren über sehr erfolgreiche Versorgung mit Plattenosteosynthesen berichtet. Die meisten Frakturen fanden sich supracondylär und es wurden zusätzliche spongiöse Knochenchips eingebracht [25]. Zusammengenommen zeigen unsere biomechanischen Daten und die in der Literatur beschrieben Arbeiten unterschiedlichste Einflüsse von Implantaten auf den Knochen. Eine Prothese allein erhöht bereits das Risiko, eine Fraktur zu erleiden. Mit einem gleichzeitigen retrograden Nagel erhöht sich das Risiko für eine Fraktur nochmals erheblich. Daher ist bei Vorliegen einer distalen Fraktur bei gleichzeitiger Prothese eine extramedulläre Stabilisierung anzuraten. Bei 2 fest im Knochen verankerten zementierten Prothesen ist das Risiko für eine interprothetische Fraktur geringer [4]. Nicht der Abstand zwischen den Prothesen, nicht die Knochendichte, sondern die verminderte kortikale Dicke ist der Hauptrisikofaktor für eine interprothetische Fraktur. Diese Überlegungen sollten in die Planung distaler Femurfrakturversorgungen bei gleichzeitiger ipsilateraler Hüftprothese einbezogen werden. Bei interprothetischer Fraktur und festem Prothesensitz bleibt die Plattenosteosynthese das Mittel der Wahl. Implantatbiomechanik bei periprothetischer Frakturversorgung Die operative Versorgungsstrategie der periprothetischen Femurfraktur wird vor allem durch die Knochenqualität, die Stabilität der Schaftverankerung und das Frakturmuster bestimmt. Bei stabiler Schaftverankerung kann eine osteosynthetische Versorgung gewählt werden, wohingegen bei gelockertem Prothesenschaft ein Schaftwechsel erfolgen sollte. Periprothetische Femurfrakturen mit weiterhin stabiler Schaftverankerung im Knochen sind häufig um die Prothesenspitze lokalisiert. An diesem Übergang besteht ein Abfall der Biegesteifigkeit, da der Knochen nicht mehr durch den Prothesenschaft geschient ist. Einfache Frakturen mit geschlossenem Frakturspalt und medialer kortikaler Abstützung gestatten eine Lastübertragung über den medialen Kortex [26]. Bisher wenig beleuchtet, jedoch von wesentlicher Bedeutung für die Implantatbelastung ist die Verlaufsrichtung der Fraktur: In einer Simulation konnte gezeigt werden, dass bei Ausrichtung des Frakturverlaufs gegen die Platte (Winkel < 90 ), bei der die Platte funktionell als Abstützplatte bzw. Antigleitplatte wirkt, eine wesentlich geringere Implantatbelastung besteht als bei Ausrichtung von der Platte weg (Winkel > 90 ), bei der das proximale Fragment wesentlich durch die Schrauben in der Platte gehalten wird und sich unter Belastung nicht an die Platte abstützen kann [26]. Die Mehrzahl der Frakturen, alle mehrfragmentären Frakturen eingeschlossen, sind jedoch letzterem Typ zuzuordnen. Bei Verwendung einer Plattenosteosynthese kann bei medialem kortikalem Kontakt durch Vorspannung des Implantats eine erhöhte Konstruktstabilität und eine verminderte Wechsellast im Implantat erreicht werden [27]. Die Implantatbelastung und die Relativbewegungen am Frakturspalt nehmen mit abnehmender Knochenqualität und bei weiter distal der Prothesenspitze gelegenen Frakturen zu [26, 28]. Bei Trümmerfrakturen mit offenem Frakturspalt und ohne mediale kortikale Abstützung bietet eine einzelne lateral positionierte Platte meist keine ausreichende Belastbarkeit, sodass eine steifere Platte oder eine anterolaterale Doppelplattenversorgung gewählt werden sollte, um ein vorzeitiges Implantatversagen zu vermeiden [27, 29, 30]. Anhand eines Finite-Elemente-Modells konnte gezeigt werden, dass sowohl die anterolaterale Doppelplattenversorgung als auch der Wechsel auf eine Langschaftprothese die Stressverteilung im Implantat ausbalanciert, die Konstruktsteifigkeit erhöht und die Relativbewegungen am Frakturspalt vermindert [31]. Aufgrund ihrer umlaufenden extraossären Verankerung ist die Anwendung von Cerclagen weitgehend von der lokalen Knochenqualität unabhängig [32]. Ausgenommen hiervon sind Areale mit dünner Kortikalis wie beispielsweise am großen Trochanter, an denen bei erhöhter Cerclagenanspannung während der Applikation ein Einschneiden beobachtet werden kann [33]. Die Kraftübertragung von Cerclagen erfolgt zentripetal
4 636 Lenz, Lehmann: zu ihrer Schlinge, sodass radial versprengte Fragmente fixiert werden können. Cerclagen eignen sich daher besonders sowohl zur zentripetalen Fraktu - rreposition als auch zur Fixation eines Knochenfragments, sofern ein intramedullärer Kraftträger vorhanden ist oder nach Reposition eingebracht werden soll [34]. Intraoperative Schaftfrakturen, die bei der Markraumpräparation oder beim Einbringen eines unzementierten Prothesenschafts entstanden sind und häufig als Längsfissuren vorliegen, stellen eine Domäne der Cerclagenanwendung dar. Auch nach Versorgung einer intraoperativen Femurschaftfraktur durch Cerclagen besteht bei unzementierten Prothesenschäften eine verminderte Primärstabilität, sodass postoperativ eine Teilbelastung erfolgen sollte [35]. Für die Stabilität der Cerclagenfixation sind eine stufenlose Frakturreposition mit guter Verzahnung der Frakturfragmente sowie eine intramedulläre Schienung der Fraktur durch den Prothesenschaft von wesentlicher Bedeutung. Als Faustregel gilt, dass der Prothesenschaft die Fraktur um mindestens 2 Femurschaftdurchmesser überbrücken [35] und bei metaphysären Frakturen ein diaphysär verankerter Schaft gewählt werden sollte. Nach Armierung des fissurierten Femurschafts durch Cerclagen ist grundsätzlich auch das Einbringen eines zementierten Prothesenschafts möglich [35]. Dieser bietet zusätzliche Stabilität durch Anwendung des inneren Verbundprinzips. Hierbei ist kompromisslos auf eine wasserdichte Frakturreposition zu achten, um ein Austreten von Zement in den Frakturspalt mit konsekutiv ausbleibender Frakturheilung zu verhindern [35]. Da lange Röhrenknochen keine kreisrunde Oberfläche aufweisen wie ein Hohlzylinder, kommt es an der Knochenoberfläche unter der Cerclage zu einer ungleichen Druckverteilung mit hohen Druckwerten an den Umlenkpunkten der Cerclage [36]. Vergleichbar der Point-Contact-Fixation moderner Plattensysteme, spannt sich die Cerclage von Knochenvorsprung zu Knochenvorsprung mit dazwischenliegenden überspannten, unbelasteten Arealen [36] (Abb. 1). Die Kontaktfläche einer angezogenen 1,5 mm Draht- oder 1,7 mm Seilcerclage bewegt sich bezogen auf den Querschnitt der Cerclage zwischen 0,3 0,36 mm [32]. Bei einer stufenlos reponierten Schaftfraktur ist es unwahrscheinlich, dass es durch Anziehen der Cerclage zu einer Fraktur oder einem Einschneiden der Cerclage in den Knochen kommt, da die Kortikalis statischem konzentrischem Druck widersteht [36]. Unter Belastung konnten unter der Cerclage keine Mikrofrakturen am kortikalen Knochen nachgewiesen werden [36]. Die Furchenbildung, das Einschneiden der Cerclage in die Knochenoberfläche, auch biologische Lockerung der Cerclage genannt [34], wird durch die Mikrobewegungen einer bereits gelockerten Cerclage induziert und ist nicht durch die mangelnde Widerstandsfähigkeit des knöchernen Kortex gegenüber dem Druck der Cerclage oder durch etwaige periostale Durchblutungsstörungen hervorgerufen [34, 36, 37]. Bei fest sitzenden Cerclagen wurde anstelle der erwarteten Knochenresorption ein knöchernes Einwachsen der Cerclage beobachtet [36 38]. Der mechanische Schwachpunkt der Cerclage ist ihr Verschluss, bei Drahtcerclagen der Zwirbel. An dieser Stelle kommt es meist zum Verlust der Vorspannung. Wähnert et al. haben herausgearbeitet, dass die Vorspannung bei Drahtcerclagen neben dem Cerclagendurchmesser im Wesentlichen durch folgende Punkte bei Anlage des Zwirbels bestimmt wird [39]: Durch Anlage eines symmetrischen Zwirbels unter konstantem Zug mit der Zange, durch plastische Deformation des Drahts gegen Ende der Verzwirbelung, durch Abschneiden der Drahtenden außerhalb des Zwirbels und durch Vorwärtsbiegen des Drahts am Ende der Verzwirbelung. Rückwärtsbiegen des Drahts am Ende der Verzwirbelung sollte strikt vermieden werden, da hierdurch ca. 90 % der erreichten Vor- Abbildung 2 Cerclagen werden an den Knochenvorsprüngen abgelenkt und liegen an diesen dem Knochen auf. Die da - zwischenliegenden Areale werden von den Cerclagen überspannt, ohne die Knochenoberfläche zu berühren. spannung wieder verloren gehen [39]. Sobald die plastische Deformation des Drahts erreicht ist, sollte die weitere Verzwirbelung unterbleiben, bevor der Draht im Zwirbel abbricht [39]. Mit einer 3-Punkt-Quetschverbindung verschlossene Seilcerclagen erreichen eine höhere maximale Vorspannung als Drahtcerclagen gleichen Durchmessers mit Zwirbelverschluss. Jedoch erreicht die doppelte Umschlingung des Knochens mit einer Drahtcerclage der einfachen Umschlingung mit einer Seilcerclage des gleichen Durchmessers vergleichbare Vorspannungswerte. Gemäß dem Flaschenzugprinzip ist der Zwirbel bei der doppelten Umschlingung einer geringeren Zugbelastung ausgesetzt und es wird eine längere Strecke benötigt, um eine Lockerung der Cerclage herbeizuführen als bei der einfachen Umschlingung [40]. Lässt sich wie oben beschrieben eine stufenlose Reposition der Schaftfraktur erzielen, kann der Knochenschaft vor Anlegen einer Platte mit Cerclagen armiert und die Fraktur in sich durch radiäre Kompression stabilisiert werden. Eine Befestigung der Platte am Schaftknochen nur durch Cerclagen, wie durch Ogden vorgeschlagen, hat sich bei einer Komplikationsrate von 30 % in der Klinik nicht bewährt [41]. Eine vergleichbare Komplikationsrate (24 %) weisen kortikale Knochentransplantate auf, die ähnlich einem Doppelplattenkonstrukt lateral und anterior am langen Röhrenkochen platziert und ausschließlich mittels Cerclagen gesichert werden [42]. Unter Einwirkung einer axialen oder torsionalen Last kommt es bei vorgenannten Konstrukten zu einem Hindurchgleiten des Knochens unter der Cerclage [32], sofern
5 Lenz, Lehmann: 637 dies nicht durch die Verzahnung der Frakturfragmente in sich selbst verhindert wird. Durch Hinzufügen winkelstabiler Schrauben in das distale und proximale Hauptfragment kann bei Cerclage- Plattenkonstrukten eine Stabilisierung in axialer und torsionaler Richtung erreicht werden [32, 43]. Auf Höhe des Prothesenschafts können Schrauben monokortikal oder bikortikal innerhalb des schmalen Korridors seitlich des Prothesenschafts platziert werden. Eine tangentiale intrakortikale Schraubenlage, die eine verminderte Schraubenverankerung im Knochen zur Folge hat, sollte bei bikortikaler Schraubenplatzierung vermieden werden [43, 44]. Bei nicht winkelstabilen Platten kann der Insertionswinkel der Schraube innerhalb des Plattenlochs variiert werden und so eine bikortikale Schraubenlage seitlich des Prothesenschafts erzielt werden. Jedoch beruht das Verankerungsprinzip der nicht winkelstabilen Platte auf einer festen Koppelung der Platte an den Knochen durch Reibung und ist daher weniger für die Anwendung am osteoporotischen Knochen geeignet [45, 46]. Der Einsatz von Plattensystemen mit multiaxialen winkelstabilen Schrauben ist eine Lösungsmöglichkeit dieses Problems [30, 47]. Die Verwendung einer breiteren Platte mit exzentrisch angeordneten Schraubenlöchern [30] oder das Hinzufügen eines verriegelbaren Plattenaufsatzes, der den Schraubeneintrittspunkt weit nach lateral verschiebt und so eine den Prothesenschaft umgreifende bikortikale Schraubenplatzierung ermöglicht, sind weitere effektive Methoden zur Steigerung der Verankerungsstabilität [43, 48]. Es konnte gezeigt werden, dass die umgreifende bikortikale Schraubenanordnung des verriegelbaren Plattenaufsatzes gegenüber der Verwendung von Cerclagen plus monokortikaler winkelstabiler Schrauben speziell bei Frakturen mit fehlender kortikaler Abstützung eine erhöhte Verankerungsstabilität der Platte aufweist [48]. Monokortikale und bikortikale winkelstabile Schrauben weisen gegenüber axialer Kompressionskraft, die rechtwinkelig zur Schraubenschaftachse gerichtet ist, eine vergleichbare Verankerungsstabilität auf, da in beiden Fällen der größte Lastanteil an der plattennahen Kortikalis abgetragen wird [32]. Bei einem Versagenstest unter diesem Lastfall kam es zu einer ovalen Aushöhlung des plattennahen Schraubenlochs und einer Fissur im plattennahen Kortex. Da die Fissur unterhalb der Osteosyntheseplatte lokalisiert ist, entzieht sie sich meist der konventionellen Röntgenbilddiagnostik. Die ovaläre Aushöhlung des Schraubenlochs ist gelegentlich bei genauer Bildanalyse auf konventionellen Bildern erkennbar [32]. Die sichere Neutralisation von Torsionskräften hingegen erfordert eine bikortikale winkelstabile Schraubenverankerung im distalen und im proximalen Hauptfragment [32]. Bis zum heutigen Zeitpunkt wird es kontrovers diskutiert, ob Schrauben im Zementmantel von zementierten Prothesen verankert werden können, ohne dessen Integrität zu beschädigen und damit eine Prothesenlockerung herbeizuführen [49]. Das Potenzial dieser Technik ist bis zum heutigen Zeitpunkt noch nicht abschließend erforscht, jedoch zeigen erste Versuche, dass die Verankerung von Schrauben im Zementmantel der Prothese speziell im osteoporotischen Knochen einen erhöhten Schraubenhalt bietet [49]. Entsprechend dem aktuellen Stand ist wie bereits oben beschrieben der Schaftwechsel bei periprothetischen Schaftfrakturen mit gelockertem Schaft (Vancouver Typ B2) die beste Therapieoption. Bei schlechter Knochenqualität (Vancouver Typ B3) können jedoch Megaprothesen erforderlich sein, deren Implantation häufig an die Grenzen der körperlichen Belastbarkeit älterer Patienten geht. Unter diesem Aspekt mag die weitere Erforschung der Schraubenverankerung im Prothesenschaft eine interessante Alternative darstellen [50]. Obwohl bisher nicht etabliert, zeigen erste Versuche vielversprechende Resultate dieses Verfahrens, das unabhängig von der lokalen Knochenqualität ist und im Gegensatz zur Megaprothese eine minimalinvasive Chirurgie erlaubt [50]. Das Bohren vom metallischen Prothesenschaft erfordert spezielle Bohrer und eine Absaugvorrichtung, um die Bohrspäne zu entfernen, die in situ eine Prothesenlockerung induzieren würden. Schraubenverankerungsmöglichkeiten könnten in zukünftigen Schaftdesigns berücksichtigt werden, um eine Aufbohrung des Schafts in situ zu umgehen. Jedoch besteht bei Koppelung der Osteosynthese an die Prothese ein anderer Lastfall im Prothesenschaft, der zu einem ähnlichen Versagensmuster wie bei den Interpositionsprothesen beobachtet [18], führen könnte. Osteosynthesen des großen Trochanters (Vancouver Typ A G ) zeigen traditionell eine hohe Versagensrate [33]. Derzeit angewendete Fixationsverfahren beinhalten Cerclagen, Zuggurtungen und Platten, jedoch bieten diese häufig nur eine unidirektionale Stabilität in laterosuperiorer Richtung. Die meisten biomechanischen Studien zu diesem Frakturtypus unterstützen das oben beschriebene Fehlverständnis, da sie ebenfalls nur eine Lastrichtung berücksichtigen. Die Glutealmuskulatur übt jedoch multidirektionale Zugkräfte auf den großen Trochanter aus, speziell bei Aktivitäten aus der Beugestellung der Hüfte heraus, wie Treppensteigen und Aufstehen vom Stuhl [51]. Neuere klinische und biomechanische Untersuchungen konnten zeigen, dass eine Doppelplatte, an der anterioren und lateralen Facette des Trochanters platziert, eine verbesserte Frakturstabilisierung sowie eine geringere klinische Versagensrate aufweist [52, 53]. Schlussfolgerung Intramedulläre Implantate erhöhen das Frakturrisiko. Das Vorhandensein eines retrograden Nagels in Kombination mit einer Hüftendoprothese verdoppelt das Frakturrisiko gegenüber einem uninstrumentierten Femur, wohingegen das Vorhandensein von 2 fest sitzenden zementierten Prothesenschäften das Frakturrisiko nur gering beeinflusst. Für die Osteosynthese distaler periprothetischer Femurfrakturen eignen sich besonders extramedulläre Implantate. Bei interprothetischen Frakturen hat die kortikale Dicke einen höheren Einfluss auf die Stabilität als der Abstand zwischen beiden Prothesenschäften. Verschiedene Verfahren kommen bei der periprothetischen Frakturversorgung zur Anwendung: Cerclagen eignen sich besonders zur Armierung von frakturierten Femurschäften sowie zur Reposition und Fixation von Schaftfrakturen um ein intramedulläres Implantat. Sie können nur radiale Kräfte aufnehmen und sind anfällig gegenüber axialer Last und Torsionsmomenten. Aufgrund der Oberflächengeometrie des Femurschafts lie-
6 638 Lenz, Lehmann: gen Cerclagen nur an ihren Umlenkpunkten auf und kompromittieren daher nicht die periostale Blutversorgung. Die bikortikale winkelstabile Schraubenplatzierung ist auf Höhe des Prothesenschafts in einem schmalen Korridor möglich. Bei Lateralisation des Schraubeneintrittspunkts über Ausleger an der Platte oder über breitere Platten können die Schrauben bikortikal in einer den Prothesenschaft umgreifenden Konfiguration eingebracht werden und bieten so eine gegenüber allen Lastfällen stabile Osteosynthese. Die Doppelplattenosteosynthese ist eine weitere Technik zur Erhöhung der Stabilität. Interessenkonflikt: Keine angegeben Korrespondenzadresse PD Dr. med. habil. Mark Lenz Klinik für Unfall-, Hand und Wiederherstellungschirurgie, Universitätsklinikum Jena Am Klinikum Jena mark.lenz@med.uni-jena.de Literatur 1. Lindahl H, Malchau H, Herberts P, Garellick G: Periprosthetic femoral fractures classification and demographics of 1049 periprosthetic femoral fractures from the Swedish National Hip Arthroplasty Register. J Arthroplasty. 2005; 20: Lenz M, Lehmann W, Wähnert D: Periprosthetic fracture fixation in osteoporotic bone. Injury. 2016; 47 Suppl 2: S Lindahl H, Malchau H, Oden A, Garellick G: Risk factors for failure after treatment of a periprosthetic fracture of the femur. J Bone Joint Surg Br. 2006; 88: Lehmann W, Rupprecht M, Nuechtern J et al.: What is the risk of stress risers for interprosthetic fractures of the femur? A biomechanical analysis. Int Orthop. 2012; 36: Moloney GB, Westrick ER, Siska PA, Tarkin IS: Treatment of periprosthetic femur fractures around a well-fixed hip arthroplasty implant: span the whole bone. Arch Orthop Trauma Surg. 2014; 134: Lehmann W, Rupprecht M, Hellmers N et al.: Biomechanical evaluation of periand interprosthetic fractures of the femur. J Trauma. 2010; 68: Rupprecht M, Sellenschloh K, Grossterlinden L et al: Biomechanical evaluation for mechanisms of periprosthetic femoral fractures. J Trauma. 2011; 70: E Weiser L, Korecki MA, Sellenschloh K et al.: The role of inter-prosthetic distance, cortical thickness and bone mineral density in the development of inter-prosthetic fractures of the femur: a biomechanical cadaver study. Bone Joint J. 2014; 96-B (10): Harris B, Owen JR, Wayne JS, Jiranek WA: Does femoral component loosening predispose to femoral fracture?: an in vitro comparison of cemented hips. Clin Orthop Relat Res. 2010; 468: Pavlou G, Panteliadis P, Macdonald D et al.: A review of 202 periprosthetic fractures-stem revision and allograft improves outcome for type B fractures. Hip Int. 2011; 21: Rayan F, Konan S, Haddad FS: Uncemented revision hip arthroplasty in B2 and B3 periprosthetic femoral fractures A prospective analysis. Hip Int. 2010; 20: Xue H, Tu Y, Cai M, Yang A: Locking compression plate and cerclage band for type B1 periprosthetic femoral fractures preliminary results at average 30-month follow-up. J Arthroplasty. 2011; 26: e Dennis MG, Simon JA, Kummer FJ, Koval KJ, DiCesare PE. Fixation of periprosthetic femoral shaft fractures occurring at the tip of the stem: a biomechanical study of 5 techniques. J Arthroplasty. 2000; 15: Fulkerson E, Koval K, Preston CF, Iesaka K, Kummer FJ, Egol KA: Fixation of periprosthetic femoral shaft fractures associated with cemented femoral stems: a biomechanical comparison of locked plating and conventional cable plates. J Orthop Trauma. 2006; 20: McLean AL, Patton JT, Moran M: Femoral replacement for salvage of periprosthetic fracture around a total hip replacement. Injury. 2012; 43: Rupprecht M, Grossterlinden L, Barvencik F et al.: Periprosthetic fractures. Long-term results after plate osteosynthesis stabilization. Unfallchirurg. 2008; 111: Soenen M, Migaud H, Bonnomet F, Girard J, Mathevon H, Ehlinger M: Interprosthetic femoral fractures: analysis of 14 cases. Proposal for an additional grade in the Vancouver and SoFCOT classifications. Orthop Traumatol Surg Res. 2011; 97: Weiser L, Korecki MA, Sellenschloh K et al.: Interposition sleeve as treatment option for interprosthetic fractures of the femur: a biomechanical in vitro assessment. Int Orthop. 2015; 39: Mamczak CN, Gardner MJ, Bolhofner B, Borrelli J, Jr., Streubel PN, Ricci WM: Interprosthetic femoral fractures. J Orthop Trauma. 2010; 24: Michla Y, Spalding L, Holland JP, Deehan DJ: The complex problem of the interprosthetic femoral fracture in the elderly patient. Acta Orthop Belg. 2010; 76: Auston DA, Werner FW, Simpson RB: Orthogonal femoral plating: a biomechanical study with implications for interprosthetic fractures. Bone Joint Res. 2015; 4: Walcher MG, Giesinger K, du Sart R, Day RE, Kuster MS: Plate Positioning in Periprosthetic or Interprosthetic Femur Fractures With Stable Implants A Biomechanical Study. J Arthroplasty doi: /j.arth Hou Z, Moore B, Bowen TR et al.: Treatment of interprosthetic fractures of the femur. J Trauma. 2011; 71: Platzer P, Schuster R, Luxl M et al.: Management and outcome of interprosthetic femoral fractures. Injury. 2011; 42: Sah AP, Marshall A, Virkus WV, Estok DM, 2nd, Della Valle CJ: Interprosthetic fractures of the femur: treatment with a single-locked plate. J Arthroplasty. 2010; 25: Leonidou A, Moazen M, Lepetsos P, Graham SM, Macheras GA, Tsiridis E: The biomechanical effect of bone quality and fracture topography on locking plate fixation in periprosthetic femoral fractures. Injury. 2015; 46: Lenz M, Stoffel K, Gueorguiev B, Klos K, Kielstein H, Hofmann GO: Enhancing fixation strength in periprosthetic femur fractures by orthogonal plating-a biomechanical study. J Orthop Res. 2016; 34: Bryant GK, Morshed S, Agel J ET AL:. Isolated locked compression plating for Vancouver Type B1 periprosthetic femoral fractures. Injury. 2009; 40: Wähnert D, Grüneweller N, Gehweiler D, Brunn B, Raschke MJ, Stange R. Double plating in Vancouver type B1 periprosthetic proximal femur fractures: A biomechanical study. J Orthop Res doi: /jor Wähnert D, Schröder R, Schulze M, Westerhoff P, Raschke M, Stange R. Biomechanical comparison of two angular stable plate constructions for periprosthetic femur fracture fixation. Int Orthop. 2014; 38: 47 53
7 Lenz, Lehmann: Moazen M, Mak JH, Etchels LW et al:. Periprosthetic femoral fracture a biomechanical comparison between Vancouver type B1 and B2 fixation methods. J Arthroplasty. 2014; 29: Lenz M, Perren SM, Gueorguiev B, Höntzsch D, Windolf M. Mechanical behavior of fixation components for periprosthetic fracture surgery. Clin Biomech (Bristol, Avon). 2013; 28: Barrack RL, Butler RA: Current status of trochanteric reattachment in complex total hip arthroplasty. Clin Orthop Relat Res. 2005; 441: Perren SM, Fernandez Dell Oca A, Lenz M, Windolf M: Cerclage, evolution and potential of a Cinderella technology. An overview with reference to periprosthetic fractures. Acta Chir Orthop Traumatol Cech. 2011; 78: Lenz M, Gras F, Marintschev I, Hofmann GO: Intraoperative fractures during hip and knee replacement. Trauma und Berufskrankheit. 2013; 15: Lenz M, Perren SM, Gueorguiev B et al.:underneath the cerclage: an ex vivo study on the cerclage-bone interface mechanics. Arch Orthop Trauma Surg. 2012; 132: Leemann R: Indications for the technic of cerclage in leg fractures. Helv Chir Acta. 1954; 21: Franke D, Glatz R, Hennig K, Georgi P, Krempin B: Theoretical basis and animal experiments to demonstrate a new method of bone-wiring (cerclage) using a diffraction-free-wire-fixation (author s transl). Unfallheilkunde. 1981; 84: Wähnert D, Lenz M, Schlegel U, Perren S, Windolf M: Cerclage handling for improved fracture treatment. A biomechanical study on the twisting procedure. Acta Chir Orthop Traumatol Cech. 2011; 78: Lenz M, Perren SM, Richards RG et al.: Biomechanical performance of different cable and wire cerclage configurations. Int Orthop. 2013; 37: Zenni EJ, Jr., Pomeroy DL, Caudle RJ: Ogden plate and other fixations for fractures complicating femoral endoprostheses. Clin Orthop Relat Res. 1988; 231: Virolainen P, Mokka J, Seppanen M, Makela K: Up to 10 years follow up of the use of 71 cortical allografts (strut-grafts) for the treatment of periprosthetic fractures. Scand J Surg. 2010; 99: Lenz M, Perren SM, Gueorguiev B et al.: A biomechanical study on proximal plate fixation techniques in periprosthetic femur fractures. Injury. 2014; 45 Suppl 1: S Gautier E, Sommer C: Guidelines for the clinical application of the LCP. Injury. 2003; 34 Suppl 2: B Perren SM: Evolution of the internal fixation of long bone fractures. The scientific basis of biological internal fixation: choosing a new balance between stability and biology. J Bone Joint Surg Br. 2002; 84: Seebeck J, Goldhahn J, Stadele H, Messmer P, Morlock MM, Schneider E: Effect of cortical thickness and cancellous bone density on the holding strength of internal fixator screws. J Orthop Res. 2004; 22: Lenz M, Wahl D, Gueorguiev B, Jupiter JB, Perren SM: Concept of variable angle locking-evolution and mechanical evaluation of a recent technology. J Orthop Res. 2015; 47: Lenz M, Windolf M, Mückley T et al.: The locking attachment plate for proximal fixation of periprosthetic femur fractures--a biomechanical comparison of two techniques. Int Orthop. 2012; 36: Giesinger K, Ebneter L, Day RE, Stoffel KK, Yates PJ, Kuster MS: Can plate osteosynthesis of periprosthethic femoral fractures cause cement mantle failure around a stable hip stem? A biomechanical analysis. J Arthroplasty. 2014; 29: Brand S, Klotz J, Hassel T et al.: Intraprosthetic screw fixation increases primary fixation stability in periprosthetic fractures of the femur a biomechanical study. Med Eng Phys. 2014; 36: Bergmann G, Deuretzbacher G, Heller M et al.: Hip contact forces and gait patterns from routine activities. J Biomech. 2001; 34: Cloutier LP, Laflamme GY, Menard J, Petit Y: Anterior locking plate reduces trochanteric fracture migrations during hip extension. Clin Biomech (Bristol, Avon). 2014; 29: Laflamme GY, Leduc S, Petit Y: Reattachment of complex femoral greater trochanteric nonunions with dual locking plates. J Arthroplasty. 2012; 27: Sportmedizin IHR HOMÖOPATHISCHES ARZNEIMITTEL Mit den Injectabilia der vitorgan wird Ihr IGeL-Angebot richtig erfolgreich, ob i.c., s.c., oder i.m. Injektionen: Für die Orthopädie und Sportmedizin, die fünf vitorgan Präparate der KÖLNER LISTE : NeyAthos Nr. 43 NeyChon Nr. 68 Sanochond Nr. 92 NeyTroph Nr. 96 NeyDop Nr. 97 Nahrungsergänzung: Chondron vitorgan - unsere Zellkraft Herz heilt Herz, Niere heilt Niere... Das Therapiekonzept der Biomolekularen vitorgan- Therapie (BvT) besteht darin, kranken Organen mit Bestandteilen der entsprechenden gesunden Organe zu helfen. Erst gesundet das betroffene Organ, dann der gesamte Organismus und damit schließlich der ganze Mensch. vitorgan Arzneimittelgruppe Brunnwiesenstraße Ostfildern/Stuttgart Telefon (0711) Telefax (0711) info@vitorgan.de
Besonderheiten der Frakturversorgung beim Kleintier
 Besonderheiten der Frakturversorgung beim Kleintier Dr. Miriam Biel 03.10.2013 14. Hofheimer Tierärztetag 1 Frakturformen 03.10.2013 14. Hofheimer Tierärztetag 2 Implantate 03.10.2013 14. Hofheimer Tierärztetag
Besonderheiten der Frakturversorgung beim Kleintier Dr. Miriam Biel 03.10.2013 14. Hofheimer Tierärztetag 1 Frakturformen 03.10.2013 14. Hofheimer Tierärztetag 2 Implantate 03.10.2013 14. Hofheimer Tierärztetag
Periprothetische Fraktur des Kniegelenks Osteosynthese proximale Tibia J Madert
 Periprothetische Fraktur des Kniegelenks Osteosynthese proximale Tibia J Madert Chirurgisch Traumatologisches Zentrum Asklepios Klinik St. Georg www.unfallchirurgie-hamburg.com Baron A. von Berger M. Liebermann
Periprothetische Fraktur des Kniegelenks Osteosynthese proximale Tibia J Madert Chirurgisch Traumatologisches Zentrum Asklepios Klinik St. Georg www.unfallchirurgie-hamburg.com Baron A. von Berger M. Liebermann
In Fehlstellung verheilter femoraler Slope nach distaler Femurfraktur Gelenkersatz versus Gelenkerhalt
 In Fehlstellung verheilter femoraler Slope nach distaler Femurfraktur Gelenkersatz versus Gelenkerhalt N. Südkamp, M. Feucht Klinik für Orthopädie und Unfallchirurgie Femoraler Slope...? Femoraler Slope
In Fehlstellung verheilter femoraler Slope nach distaler Femurfraktur Gelenkersatz versus Gelenkerhalt N. Südkamp, M. Feucht Klinik für Orthopädie und Unfallchirurgie Femoraler Slope...? Femoraler Slope
Strut Grafts und Femurteilersatz zur Versorgung periprothetischer Femurfrakturen C. Aigner, R. Windhager
 Strut Grafts und Femurteilersatz zur Versorgung periprothetischer Femurfrakturen C. Aigner, R. Windhager 385 Die Behandlungsstrategie der periprothetischen Fraktur verfolgt im Wesentlichen zwei Ziele,
Strut Grafts und Femurteilersatz zur Versorgung periprothetischer Femurfrakturen C. Aigner, R. Windhager 385 Die Behandlungsstrategie der periprothetischen Fraktur verfolgt im Wesentlichen zwei Ziele,
Osteosynthesetechniken an den Extremitäten
 Osteosynthesetechniken an den Extremitäten Modellstudiengang, 3. Semester VL MTI Aachen, 22.10.2010 Matthias Nossek Klinik für Orthopädie und Unfallchirurgie Schwerpunkt Unfallchirurgie OP-Techniken ORIF
Osteosynthesetechniken an den Extremitäten Modellstudiengang, 3. Semester VL MTI Aachen, 22.10.2010 Matthias Nossek Klinik für Orthopädie und Unfallchirurgie Schwerpunkt Unfallchirurgie OP-Techniken ORIF
SP-CL Anatomisch angepasstes Hüft-System, zementfrei
 SP-CL Anatomisch angepasstes Hüft-System, zementfrei +++ Verkaufsstart Februar 2015 +++ Verkaufsstart Februar 2015 +++ The most important advancement in total hip arthroplasty in the last 50 years has
SP-CL Anatomisch angepasstes Hüft-System, zementfrei +++ Verkaufsstart Februar 2015 +++ Verkaufsstart Februar 2015 +++ The most important advancement in total hip arthroplasty in the last 50 years has
Der zementierte anatomische OPTAN-Schaft Jahre Nachuntersuchung
 Unfallchirurgisch-Orthopädische Klinik Stadtklinik Baden-Baden Ltd.Arzt:Prof.Dr.L.Rabenseifner Der zementierte anatomische OPTAN-Schaft -1-55 Jahre Nachuntersuchung - Anatomische Voraussetzungen Anatomische
Unfallchirurgisch-Orthopädische Klinik Stadtklinik Baden-Baden Ltd.Arzt:Prof.Dr.L.Rabenseifner Der zementierte anatomische OPTAN-Schaft -1-55 Jahre Nachuntersuchung - Anatomische Voraussetzungen Anatomische
Case-Report K. Perner
 421 Case-Report K. Perner Fall 1: Als Folge einer OS-Fraktur in der Jugend kam es beim Patienten zu einer bajonettförmigen Deformierung des rechten Femurs im proximalen Drittel. Die daraus resultierende
421 Case-Report K. Perner Fall 1: Als Folge einer OS-Fraktur in der Jugend kam es beim Patienten zu einer bajonettförmigen Deformierung des rechten Femurs im proximalen Drittel. Die daraus resultierende
Der interessante Fall: Standardchaos?
 AWMF-Arbeitskreis Ärzte und Juristen Tagung 15./16.11.2013 in Bremen Der interessante Fall: Standardchaos? Dr. iur. Volker Hertwig 1 Patientin: 67 Jahre alt Diagnose: Coxathrose rechts Therapie: Hüft-TEP
AWMF-Arbeitskreis Ärzte und Juristen Tagung 15./16.11.2013 in Bremen Der interessante Fall: Standardchaos? Dr. iur. Volker Hertwig 1 Patientin: 67 Jahre alt Diagnose: Coxathrose rechts Therapie: Hüft-TEP
REVISION HTEP Prinzipien. ÖGO Ausbildungsseminar Endoprothetik
 REVISION HTEP Prinzipien ÖGO Ausbildungsseminar Endoprothetik 17.-18.11.2010 REVISION HTEP - Allgemein Statistik: USA; 2005 208.600 HTEPs/Jahr 2030 572.000 HTEPs/Jahr 52% unter 65 Jahren USA; 2005 40.800
REVISION HTEP Prinzipien ÖGO Ausbildungsseminar Endoprothetik 17.-18.11.2010 REVISION HTEP - Allgemein Statistik: USA; 2005 208.600 HTEPs/Jahr 2030 572.000 HTEPs/Jahr 52% unter 65 Jahren USA; 2005 40.800
2. Jahreskongress der Deutschen Kniegesellschaft November 2013, Hamburg
 Klinikum rechts der Isar 2. Jahreskongress der Deutschen Kniegesellschaft 29. 30. November 2013, Hamburg Periprothetische Frakturen des Kniegelenkes Indikationen zum Knie TEP-Wechsel R. von Eisenhart-Rothe,
Klinikum rechts der Isar 2. Jahreskongress der Deutschen Kniegesellschaft 29. 30. November 2013, Hamburg Periprothetische Frakturen des Kniegelenkes Indikationen zum Knie TEP-Wechsel R. von Eisenhart-Rothe,
Alternative Verfahren bei distalen Femurfrakturen
 Trauma Berufskrankh 2003 5 [Suppl 1]: S42 S46 Springer-Verlag 2003 Problemfrakturen Andreas Gruner Thomas J. Hockertz Heinrich Reilmann Unfallchirurgische Klinik, Städtisches Klinikum Braunschweig Alternative
Trauma Berufskrankh 2003 5 [Suppl 1]: S42 S46 Springer-Verlag 2003 Problemfrakturen Andreas Gruner Thomas J. Hockertz Heinrich Reilmann Unfallchirurgische Klinik, Städtisches Klinikum Braunschweig Alternative
LCP DF und PLT. Plattensystem für das Distale Femur und die Proximale Laterale Tibia.
 LCP DF und PLT. Plattensystem für das Distale Femur und die Proximale Laterale Tibia. Breite Auswahl anatomisch vorgeformter Platten LCP Kombinationslöcher Winkelstabilität Inhaltsverzeichnis Einführung
LCP DF und PLT. Plattensystem für das Distale Femur und die Proximale Laterale Tibia. Breite Auswahl anatomisch vorgeformter Platten LCP Kombinationslöcher Winkelstabilität Inhaltsverzeichnis Einführung
Radiusköpfchenfrakturen Was ist richtig? Martin Panzica
 Radiusköpfchenfrakturen Was ist richtig? Martin Panzica 1 Einleitung Klinik Diagnostik Klassifikation Differenzialtherapie 2 Epidemiologie - 4% aller Frakturen -33% aller Ellenbogenfrakturen -33% regionale
Radiusköpfchenfrakturen Was ist richtig? Martin Panzica 1 Einleitung Klinik Diagnostik Klassifikation Differenzialtherapie 2 Epidemiologie - 4% aller Frakturen -33% aller Ellenbogenfrakturen -33% regionale
Publikationsliste der Klinik für Unfall- und Handchirurgie des Hegau-Bodensee-Klinikums Singen
 Publikationsliste der Klinik für Unfall- und Handchirurgie des Hegau-Bodensee-Klinikums Singen Originalarbeiten 1. Langenhan R., Hohendorff B., Probst A.: Coronare Spaltluxationsfrakturen des Os hamatum
Publikationsliste der Klinik für Unfall- und Handchirurgie des Hegau-Bodensee-Klinikums Singen Originalarbeiten 1. Langenhan R., Hohendorff B., Probst A.: Coronare Spaltluxationsfrakturen des Os hamatum
Der Orthopäde. Elektronischer Sonderdruck für C. Kösters. Versorgung periprothetischer Frakturen. Ein Service von Springer Medizin
 Der Orthopäde Organ der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie Organ der Union Orthopädie und Unfallchirurgie der Fachgesellschaften DGOOC und DGU Elektronischer Sonderdruck
Der Orthopäde Organ der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie Organ der Union Orthopädie und Unfallchirurgie der Fachgesellschaften DGOOC und DGU Elektronischer Sonderdruck
Definition. Entsprechend der Anatomie des Oberarms kann der Bruch folgende vier Knochenanteile betreffen: = Schultergelenkanteil des Oberarms
 Definition Die proximale Humerusfraktur ist ein Bruch des schulternahen Oberarmknochens, der häufig bei älteren Patienten mit Osteoporose diagnostiziert wird. Entsprechend der Anatomie des Oberarms kann
Definition Die proximale Humerusfraktur ist ein Bruch des schulternahen Oberarmknochens, der häufig bei älteren Patienten mit Osteoporose diagnostiziert wird. Entsprechend der Anatomie des Oberarms kann
TriLock 1.5 Skaphoidplatte
 PRODUKTINFORMATION TriLock 1.5 Skaphoidplatte APTUS Hand 2 TriLock 1.5 Skaphoidplatte TriLock 1.5 Skaphoidplatte Winkelstabile Versorgung von Skaphoid-Pseudarthrosen Klinische Vorteile und Plattenmerkmale
PRODUKTINFORMATION TriLock 1.5 Skaphoidplatte APTUS Hand 2 TriLock 1.5 Skaphoidplatte TriLock 1.5 Skaphoidplatte Winkelstabile Versorgung von Skaphoid-Pseudarthrosen Klinische Vorteile und Plattenmerkmale
Kniegelenksnahe Frakturen bei Knie-TEP
 Kniegelenksnahe Frakturen bei Knie-TEP &n Karl-Heinz Frosch, Jürgen Madert Zusammenfassung Durch die zunehmende Endoprothetisierung der Bevölkerung nimmt auch die Anzahl an periprothetischen Frakturen
Kniegelenksnahe Frakturen bei Knie-TEP &n Karl-Heinz Frosch, Jürgen Madert Zusammenfassung Durch die zunehmende Endoprothetisierung der Bevölkerung nimmt auch die Anzahl an periprothetischen Frakturen
Operationstechnik. LCP Compact Foot/Compact Hand.
 Operationstechnik LCP Compact Foot/Compact Hand. Inhaltsverzeichnis Indikationen 2 Systembeschreibung LCP 3 Implantate 5 Spezifische Instrumente 8 Übersicht Instrumente 9 Operationstechnik 10 Standardschrauben
Operationstechnik LCP Compact Foot/Compact Hand. Inhaltsverzeichnis Indikationen 2 Systembeschreibung LCP 3 Implantate 5 Spezifische Instrumente 8 Übersicht Instrumente 9 Operationstechnik 10 Standardschrauben
PLATTENOSTEOSYNTHESEN
 1895 GESCHICHTE 4 GESCHICHTE Theorie: stabile Fixation der Fraktur, dies erlaubt frühfunktionelle Mobilisation. Erfindung des «Coapteurs de Danis»: interfragmentäre Kompression, frühfunktionelle, schmerzarme
1895 GESCHICHTE 4 GESCHICHTE Theorie: stabile Fixation der Fraktur, dies erlaubt frühfunktionelle Mobilisation. Erfindung des «Coapteurs de Danis»: interfragmentäre Kompression, frühfunktionelle, schmerzarme
Periprothetische Frakturen bei Knieendoprothese
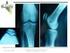 Trauma Berufskrankh 2012 DOI 10.1007/s10039-012-1898-1 Springer-Verlag 2012 C. Kösters R. Stange M.J. Raschke Klinik und Poliklinik für Unfall-, Hand- und Wiederherstellungschirurgie, Universitätsklinikum
Trauma Berufskrankh 2012 DOI 10.1007/s10039-012-1898-1 Springer-Verlag 2012 C. Kösters R. Stange M.J. Raschke Klinik und Poliklinik für Unfall-, Hand- und Wiederherstellungschirurgie, Universitätsklinikum
Mein Kniegelenk! Inhalte
 Patienten- Informationsveranstaltung am 12.11.2009 Dr. med. Gerald Hensel Chefarzt für Unfall- und Wiederherstellende Chirurgie Facharzt Chirurgie/Unfallchirurgie und Orthopädie/Unfallchirurgie Mein Kniegelenk!
Patienten- Informationsveranstaltung am 12.11.2009 Dr. med. Gerald Hensel Chefarzt für Unfall- und Wiederherstellende Chirurgie Facharzt Chirurgie/Unfallchirurgie und Orthopädie/Unfallchirurgie Mein Kniegelenk!
Philosophie und Ergebnisse des optimys Kurzschaftes
 Tops und Flops in der Orthopädie Philosophie und Ergebnisse des optimys Kurzschaftes ÖGO Symposium Velden, 21. 22.08.2015 22.08.2015 Dr. med. Karl Philipp Kutzner Wiesbaden Kurzschäfte im Joho OP TIME
Tops und Flops in der Orthopädie Philosophie und Ergebnisse des optimys Kurzschaftes ÖGO Symposium Velden, 21. 22.08.2015 22.08.2015 Dr. med. Karl Philipp Kutzner Wiesbaden Kurzschäfte im Joho OP TIME
Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT
 Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT J. Beckmann DKG München, Nov. 2015 5. Sportorthopädiekongress Freiburg,
Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT J. Beckmann DKG München, Nov. 2015 5. Sportorthopädiekongress Freiburg,
Neues aus der Unfallchirurgie
 Neues aus der Unfallchirurgie Die operative Behandlung von Knochenbrüchen stützt sich auf die drei grundlegenden Verfahren der Osteosynthese mittels Platten, der Einbringung von intramedullären Nägeln
Neues aus der Unfallchirurgie Die operative Behandlung von Knochenbrüchen stützt sich auf die drei grundlegenden Verfahren der Osteosynthese mittels Platten, der Einbringung von intramedullären Nägeln
POST MARKET CLINICAL FOLLOW UP
 POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
Geben nationale Register ausreichend Hinweise über erfolgreiche PPI Behandlung?
 Geben nationale Register ausreichend Hinweise über erfolgreiche PPI Behandlung? E.Lieb (Berlin), A.Trampuz, C.Perka, DKOU 2015 - FO20 Endocert & EPRD Charité Universitätsmedizin Berlin Centrum für Muskuloskeletale
Geben nationale Register ausreichend Hinweise über erfolgreiche PPI Behandlung? E.Lieb (Berlin), A.Trampuz, C.Perka, DKOU 2015 - FO20 Endocert & EPRD Charité Universitätsmedizin Berlin Centrum für Muskuloskeletale
1. Bitte geben Sie den Kliniknamen an (Sie können auch gerne ein Pseudonym verwenden)!
 1. Bitte geben Sie den Kliniknamen an (Sie können auch gerne ein Pseudonym verwenden)! 2. Bitte geben Sie die Klinikgröße, Fachrichtung, Bettenzahl, Stellenschlüssel sowie den Versorgungsauftrag an! Klinikgröße
1. Bitte geben Sie den Kliniknamen an (Sie können auch gerne ein Pseudonym verwenden)! 2. Bitte geben Sie die Klinikgröße, Fachrichtung, Bettenzahl, Stellenschlüssel sowie den Versorgungsauftrag an! Klinikgröße
Die Verwendung des modularen MP-Systems bei Revisionseingriffen am Hüftgelenk W. Klauser, C. Haack
 Die Verwendung des modularen MP-Systems bei Revisionseingriffen am Hüftgelenk W. Klauser, C. Haack 365 Die vielseitigen Herausforderungen bei Revisionseingriffen am Hüftgelenk werden am besten dadurch
Die Verwendung des modularen MP-Systems bei Revisionseingriffen am Hüftgelenk W. Klauser, C. Haack 365 Die vielseitigen Herausforderungen bei Revisionseingriffen am Hüftgelenk werden am besten dadurch
Osteosynthese beim Pferd Was ist State of the ART
 Osteosynthese beim Pferd Was ist State of the ART Prof. em. Dr. Dr. h. c. Jörg. A. Auer, MS, Dipl. ACVS, ECVS Lenzburg / Schweiz 1 Fortbildungsveranstaltung für Tierärztinnen und Tierärzte Telgte 09. 09.
Osteosynthese beim Pferd Was ist State of the ART Prof. em. Dr. Dr. h. c. Jörg. A. Auer, MS, Dipl. ACVS, ECVS Lenzburg / Schweiz 1 Fortbildungsveranstaltung für Tierärztinnen und Tierärzte Telgte 09. 09.
Operationstechnik. DHS Klinge. Für osteoporotischen Knochen.
 Operationstechnik DHS Klinge. Für osteoporotischen Knochen. Inhaltsverzeichnis Einführung Eigenschaften und Vorteile 2 Indikationen und Kontraindikationen 4 Klinische Fälle 5 Operationstechnik Implantation
Operationstechnik DHS Klinge. Für osteoporotischen Knochen. Inhaltsverzeichnis Einführung Eigenschaften und Vorteile 2 Indikationen und Kontraindikationen 4 Klinische Fälle 5 Operationstechnik Implantation
Navigierte Endoprothetik an Hüfte und Kniegelenk
 Was gibt es Neues: Navigiertes Operieren in der Unfallchirurgie Trauma Berufskrankh 2009 11[Suppl 1]:44 48 DOI 10.1007/s10039-008-1426-5 Online publiziert: 25. Februar 2009 Springer Medizin Verlag 2009
Was gibt es Neues: Navigiertes Operieren in der Unfallchirurgie Trauma Berufskrankh 2009 11[Suppl 1]:44 48 DOI 10.1007/s10039-008-1426-5 Online publiziert: 25. Februar 2009 Springer Medizin Verlag 2009
nach 3 Wo. nach 6 Wo. nach 9 Wo. Klinik mangelh. - gut gut Knochenachse - 1,7 fortge.
 89 Tabelle A: n des Humerus und der Patienten, Angaben zur Fraktur und Kontrolluntersuchungen unmittelbar, beim und 3, 6, 9 und 2 (Wo.) sowie 6 Nr Einfach, (2A2), KM, w., 4 M. 2 Einfach, (2A2), EKH, m,
89 Tabelle A: n des Humerus und der Patienten, Angaben zur Fraktur und Kontrolluntersuchungen unmittelbar, beim und 3, 6, 9 und 2 (Wo.) sowie 6 Nr Einfach, (2A2), KM, w., 4 M. 2 Einfach, (2A2), EKH, m,
AO-Symposium: Aktuelle Behandlungskonzepte knienaher Frakturen: Patella
 AO-Symposium: Aktuelle Behandlungskonzepte knienaher Frakturen: Patella Prof. Dr. P.M. Rommens Priv.-Doz. Dr. S.-O. Dietz Universitätsmedizin Mainz Epidemiologie/Ätiologie 1% aller Frakturen Männer : Frauen
AO-Symposium: Aktuelle Behandlungskonzepte knienaher Frakturen: Patella Prof. Dr. P.M. Rommens Priv.-Doz. Dr. S.-O. Dietz Universitätsmedizin Mainz Epidemiologie/Ätiologie 1% aller Frakturen Männer : Frauen
Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach
 Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach Interpretiert von: Sophie Narath, Birgit Reihs Inhalt Hintergrund & Thema Material & Methods Results
Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach Interpretiert von: Sophie Narath, Birgit Reihs Inhalt Hintergrund & Thema Material & Methods Results
Der Sturz im Alter. Klinik für Unfall-, Hand und Wiederherstellungschirurgie. Direktor: Prof. Dr. Steffen Ruchholtz
 Der Sturz im Alter Klinik für Unfall-, Hand und Direktor: Prof. Dr. Steffen Ruchholtz Der Sturz im Alter Deutschland bis 2050 Statistisches Bundesamt 2007 Frakturen im Alter Kombination aus 2 Faktoren!
Der Sturz im Alter Klinik für Unfall-, Hand und Direktor: Prof. Dr. Steffen Ruchholtz Der Sturz im Alter Deutschland bis 2050 Statistisches Bundesamt 2007 Frakturen im Alter Kombination aus 2 Faktoren!
Dissertation Zur Erlangung des akademischen Grades Doktor der Medizin
 Aus der Universitätsklinik und Poliklinik für Orthopädie und Physikalische Medizin An der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. W. Hein) Zentrum für Rückenmarkverletzte Am Klinikum
Aus der Universitätsklinik und Poliklinik für Orthopädie und Physikalische Medizin An der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. W. Hein) Zentrum für Rückenmarkverletzte Am Klinikum
149. Außenknöchel-Osteosynthese
 Unfallchirurgie 609 1 Indikation Absolut: jede dislozierte Außenknöchelfraktur. Kontra: schwerer Weichteilschaden, extreme Osteoporose. Alternativverfahren: konservative Behandlung bei nicht dislozierten
Unfallchirurgie 609 1 Indikation Absolut: jede dislozierte Außenknöchelfraktur. Kontra: schwerer Weichteilschaden, extreme Osteoporose. Alternativverfahren: konservative Behandlung bei nicht dislozierten
OP-Workshop Periprothetische Frakturbehandlung Techniken der Endoprothetik und Frakturosteosynthese
 OP-Workshop Periprothetische Frakturbehandlung Techniken der Endoprothetik und Frakturosteosynthese 28. 29. April 2017 Halle (Saale) 1 2 Inhalt 4 Vorwort 6 Session 1 Primäre Endoprothetik 7 Session 2 Revisionsendoprothetik
OP-Workshop Periprothetische Frakturbehandlung Techniken der Endoprothetik und Frakturosteosynthese 28. 29. April 2017 Halle (Saale) 1 2 Inhalt 4 Vorwort 6 Session 1 Primäre Endoprothetik 7 Session 2 Revisionsendoprothetik
BoneMaster. Nano-kristalline HA-Beschichtung
 BoneMaster Nano-kristalline HA-Beschichtung BoneMaster Von der Natur inspiriert BoneMaster ist eine hochentwickelte, biomimetische Beschichtungtechnologie (1), die das Einwachsverhalten von zementfreien
BoneMaster Nano-kristalline HA-Beschichtung BoneMaster Von der Natur inspiriert BoneMaster ist eine hochentwickelte, biomimetische Beschichtungtechnologie (1), die das Einwachsverhalten von zementfreien
TriLock 1.5 Implantate für die Phalangen
 PRODUKTINFORMATION TriLock 1.5 Implantate für die Phalangen APTUS Hand 2 TriLock 1.5 Implantate für die Phalangen TriLock 1.5 Das kleinste winkelstabile System Kleiner, graziler, stabiler Die 1.5 TriLock
PRODUKTINFORMATION TriLock 1.5 Implantate für die Phalangen APTUS Hand 2 TriLock 1.5 Implantate für die Phalangen TriLock 1.5 Das kleinste winkelstabile System Kleiner, graziler, stabiler Die 1.5 TriLock
Prof. Dr. med. E. Winter Hüftprothesen-Wechsel-OP - Stand 2010 2220102009
 Seite 1 In Deutschland werden pro Jahr ca. 180.000 künstliche Hüftgelenke implantiert. Die Langzeit-Haltbarkeit der modernen Hüft-Prothesensysteme und die Zufriedenheit der betroffenen Patienten sind jeweils
Seite 1 In Deutschland werden pro Jahr ca. 180.000 künstliche Hüftgelenke implantiert. Die Langzeit-Haltbarkeit der modernen Hüft-Prothesensysteme und die Zufriedenheit der betroffenen Patienten sind jeweils
POLYAXNAIL. Kurzinformation. Polyaxialer proximaler Humerusnagel
 POLYAXNAIL Kurzinformation Polyaxialer proximaler Humerusnagel SYNTHESE DER VORTEILE Neuartige Versorgung von Humerusfrakturen Die jeweiligen Vorteile von variabel winkelstabilen Platten und intramedullären
POLYAXNAIL Kurzinformation Polyaxialer proximaler Humerusnagel SYNTHESE DER VORTEILE Neuartige Versorgung von Humerusfrakturen Die jeweiligen Vorteile von variabel winkelstabilen Platten und intramedullären
Komplexe Kniechirurgie 2012, München
 Sitzung 3: Fallbeispiele H. Graichen Asklepios Orthopedic Clinic Lindenlohe Sylt Barmbek (Hamburg) Falkenstein Ini Hannover Lindenlohe Patient 1 Anamnese: 84jährige Frau, Vor 14 Jahren Knie-TEP, lange
Sitzung 3: Fallbeispiele H. Graichen Asklepios Orthopedic Clinic Lindenlohe Sylt Barmbek (Hamburg) Falkenstein Ini Hannover Lindenlohe Patient 1 Anamnese: 84jährige Frau, Vor 14 Jahren Knie-TEP, lange
ACP-Therapie. Bei leichter bis mittelschwerer Arthrose und bestimmten Sportverletzungen
 ACP-Therapie Bei leichter bis mittelschwerer Arthrose und bestimmten Sportverletzungen ACP-Therapie die Wirkungsweise Die ACP-Therapie Der Heilungsprozess eines verletzten oder entzündeten Gewebes durchläuft
ACP-Therapie Bei leichter bis mittelschwerer Arthrose und bestimmten Sportverletzungen ACP-Therapie die Wirkungsweise Die ACP-Therapie Der Heilungsprozess eines verletzten oder entzündeten Gewebes durchläuft
Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987
 Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 tifix AC-Gelenk und Clavicula multidirektional winkelstabil oder konventionell
Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 tifix AC-Gelenk und Clavicula multidirektional winkelstabil oder konventionell
Cerclage-Umführungsinstrument. Für die minimalinvasive Implantation von Kabel-Cerclagen.
 Handhabungstechnik Kabel-Cerclage anlegen Cerclage-Umführungsinstrument. Für die minimalinvasive Implantation von Kabel-Cerclagen. Inhaltsverzeichnis Einführung Cerclage-Umführungsinstrument 2 Indikationen
Handhabungstechnik Kabel-Cerclage anlegen Cerclage-Umführungsinstrument. Für die minimalinvasive Implantation von Kabel-Cerclagen. Inhaltsverzeichnis Einführung Cerclage-Umführungsinstrument 2 Indikationen
PRODUKTINFORMATION. Radiuskopfplatten. APTUS Elbow
 PRODUKTINFORMATION Radiuskopfplatten 2.0 APTUS Elbow 2 Radiuskopfplatten 2.0 Radiuskopfplatten 2.0 Sichere und stabile Osteosynthese komplexer Radiuskopffrakturen mit anatomischen, winkelstabilen Platten
PRODUKTINFORMATION Radiuskopfplatten 2.0 APTUS Elbow 2 Radiuskopfplatten 2.0 Radiuskopfplatten 2.0 Sichere und stabile Osteosynthese komplexer Radiuskopffrakturen mit anatomischen, winkelstabilen Platten
RADIUSPLATTEN Fixed-angle distal radial plates
 OP Anleitung Radius klein Kopie 08.09.2005 11:51 Uhr Seite 1 WINKELSTABILE DISTALE RADIUSPLATTEN Fixed-angle distal radial plates Titan titanium KLEINFRAGMENT Small fragment UND INSTRUMENTE ZUR OSTEOSYNTHESE
OP Anleitung Radius klein Kopie 08.09.2005 11:51 Uhr Seite 1 WINKELSTABILE DISTALE RADIUSPLATTEN Fixed-angle distal radial plates Titan titanium KLEINFRAGMENT Small fragment UND INSTRUMENTE ZUR OSTEOSYNTHESE
Das künstliche Kniegelenk: Schlitten- oder Totalendoprothese
 Das künstliche Kniegelenk: Schlitten- oder Totalendoprothese PD Dr. med. Lutz Arne Müller Zeitlicher Ablauf Knieprothese 4-6 Wochen vor Operation: Aufklärung Orthopäde / Terminfestlegung 2 Wochen vor Operation:
Das künstliche Kniegelenk: Schlitten- oder Totalendoprothese PD Dr. med. Lutz Arne Müller Zeitlicher Ablauf Knieprothese 4-6 Wochen vor Operation: Aufklärung Orthopäde / Terminfestlegung 2 Wochen vor Operation:
Kindertraumatologie. Frakturversorgung im Kindesalter. 14. November 2007 Lutz Weißbach. Klinik für Kinderchirurgie Chemnitz
 Kindertraumatologie Frakturversorgung im Kindesalter 14. November 2007 Lutz Weißbach Klinik für Kinderchirurgie Chemnitz Gliederung 1. Allgemeines 2. häufige Behandlungsverfahren 3. Statistik 2006 4. Zusammenfassung
Kindertraumatologie Frakturversorgung im Kindesalter 14. November 2007 Lutz Weißbach Klinik für Kinderchirurgie Chemnitz Gliederung 1. Allgemeines 2. häufige Behandlungsverfahren 3. Statistik 2006 4. Zusammenfassung
Operationstechnik. LCP Distale Tibiaplatte.
 Operationstechnik LCP Distale Tibiaplatte. Inhaltsverzeichnis Indikationen 2 Implantate und Instrumente 3 Operationstechnik 4 Implantate entfernen 9 Bildverstärkerkontrolle Warnung Diese Beschreibung
Operationstechnik LCP Distale Tibiaplatte. Inhaltsverzeichnis Indikationen 2 Implantate und Instrumente 3 Operationstechnik 4 Implantate entfernen 9 Bildverstärkerkontrolle Warnung Diese Beschreibung
Humeruskopf proximaler Humerusschaft
 Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 Humeruskopf proximaler Humerusschaft alle Platten sind multidirektional winkelstabil,
Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 Humeruskopf proximaler Humerusschaft alle Platten sind multidirektional winkelstabil,
OPERATIONSTECHNIK. Contours PHP Proximale Humerusplatte
 OPERATIONSTECHNIK Contours PHP Proximale Humerusplatte 1 VORWORT 2 3 3 3 MERKMALE Proximale Verriegelung Distale Verriegelung INDIKATIONEN 4 ERFORDERLICHE INSTRUMENTE 5 OPERATIONSTECHNIK 11 ENTFERNEN DER
OPERATIONSTECHNIK Contours PHP Proximale Humerusplatte 1 VORWORT 2 3 3 3 MERKMALE Proximale Verriegelung Distale Verriegelung INDIKATIONEN 4 ERFORDERLICHE INSTRUMENTE 5 OPERATIONSTECHNIK 11 ENTFERNEN DER
Muskuloskelettale Konsequenzen von erheblichem Übergewicht
 Muskuloskelettale Konsequenzen von erheblichem Übergewicht 6. Arthrosetag der Deutschen Rheumaliga DKOU-Kongress,Berlin, 28.-31.10.2014 F. Botero Einleitung Body-mass-Index (BMI) = Gewicht (kg) Körpergröße
Muskuloskelettale Konsequenzen von erheblichem Übergewicht 6. Arthrosetag der Deutschen Rheumaliga DKOU-Kongress,Berlin, 28.-31.10.2014 F. Botero Einleitung Body-mass-Index (BMI) = Gewicht (kg) Körpergröße
Phalanx Frakturen. Thomas Mészáros Dr.med. J. Huracek
 Phalanx Frakturen Thomas Mészáros Dr.med. J. Huracek Inhalt Fraktur Typen Komplikationen Phalanx Distalis Einteilung: Tuft fracture Schaft Fraktur Schräge, quere Longitudinale Artikuläre Fraktur Dorsale
Phalanx Frakturen Thomas Mészáros Dr.med. J. Huracek Inhalt Fraktur Typen Komplikationen Phalanx Distalis Einteilung: Tuft fracture Schaft Fraktur Schräge, quere Longitudinale Artikuläre Fraktur Dorsale
Operationstechnik. LCP Olekranonplatte. Das anatomische Fixationssystem mit Winkelstabilität für Frakturen von Olekranon und proximaler Ulna.
 Operationstechnik LCP Olekranonplatte. Das anatomische Fixationssystem mit Winkelstabilität für Frakturen von Olekranon und proximaler Ulna. Inhaltsverzeichnis Einführung Eigenschaften und Vorzüge 2 AO
Operationstechnik LCP Olekranonplatte. Das anatomische Fixationssystem mit Winkelstabilität für Frakturen von Olekranon und proximaler Ulna. Inhaltsverzeichnis Einführung Eigenschaften und Vorzüge 2 AO
CERCLAGE- UMFÜHRUNGSINSTRUMENT
 CERCLAGE- UMFÜHRUNGSINSTRUMENT Für die minimal invasive Implantation von Draht-Cerclagen Instrumente und Implantate von der AO Foundation zugelassen. Dieses Dokument ist nicht zur Verteilung in den USA
CERCLAGE- UMFÜHRUNGSINSTRUMENT Für die minimal invasive Implantation von Draht-Cerclagen Instrumente und Implantate von der AO Foundation zugelassen. Dieses Dokument ist nicht zur Verteilung in den USA
Die Verletzungen und Brüche des Oberarmes
 Die Verletzungen und Brüche des Oberarmes Bruch des körpernahen Oberarmes (proximale Humerusfraktur) Etwa 5% aller Knochenbrüche im Erwachsenenalter und 4% bei Kindern und Jugendlichen, betreffen den körpernahen
Die Verletzungen und Brüche des Oberarmes Bruch des körpernahen Oberarmes (proximale Humerusfraktur) Etwa 5% aller Knochenbrüche im Erwachsenenalter und 4% bei Kindern und Jugendlichen, betreffen den körpernahen
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Komplette Zusammenfassung der wissenschaftlichen Beurteilung von Arzneimitteln, die Bisphosphonate enthalten (siehe Anhang I)
 Anhang II Wissenschaftliche Schlussfolgerungen und Begründung für die Änderung der Zusammenfassungen der Merkmale des Arzneimittels und von Packungsbeilagen, die von der EMA vorgelegt wurden 240 Wissenschaftliche
Anhang II Wissenschaftliche Schlussfolgerungen und Begründung für die Änderung der Zusammenfassungen der Merkmale des Arzneimittels und von Packungsbeilagen, die von der EMA vorgelegt wurden 240 Wissenschaftliche
Operationstechnik. LCP Proximale Femur-Hakenplatte 4.5/5.0. Teil des periartikulären LCP Plattensystems.
 Operationstechnik LCP Proximale Femur-Hakenplatte 4.5/5.0. Teil des periartikulären LCP Plattensystems. Inhaltsverzeichnis Einführung Eigenschaften und Vorteile 2 AO Prinzipien 4 Indikationen 5 Operationstechnik
Operationstechnik LCP Proximale Femur-Hakenplatte 4.5/5.0. Teil des periartikulären LCP Plattensystems. Inhaltsverzeichnis Einführung Eigenschaften und Vorteile 2 AO Prinzipien 4 Indikationen 5 Operationstechnik
Liebe Mitglieder und Freunde der awiso!
 awiso Newsletter Dezember 2013 Liebe Mitglieder und Freunde der awiso! Mit unserem aktuellen Newsletter in der Vorweihnachtszeit möchten wir Ihnen ein Frohes Fest und ein erfolgreiches Jahr 2014 wünschen.
awiso Newsletter Dezember 2013 Liebe Mitglieder und Freunde der awiso! Mit unserem aktuellen Newsletter in der Vorweihnachtszeit möchten wir Ihnen ein Frohes Fest und ein erfolgreiches Jahr 2014 wünschen.
lange & kurze Femurplatten multidirektional winkelstabile Implantate mit tifix Technologie
 In Deutschland entwickelt und gefertigt, national und international patentiert. Engineered and manufactured in Germany, nationally and internationally patent protected. lange & kurze Femurplatten multidirektional
In Deutschland entwickelt und gefertigt, national und international patentiert. Engineered and manufactured in Germany, nationally and internationally patent protected. lange & kurze Femurplatten multidirektional
Relationship between cortical bone thickness or computerized tomography-derived bone density values and implant stability.
 Merheb J, Van Assche N, Coucke W, Jacobs R, Naert I, Quirynen M. Relationship between cortical bone thickness or computerized tomography-derived bone density values and implant stability. Clin Oral Implants
Merheb J, Van Assche N, Coucke W, Jacobs R, Naert I, Quirynen M. Relationship between cortical bone thickness or computerized tomography-derived bone density values and implant stability. Clin Oral Implants
Grossfragment-System. Instrumente und Implantate für die Platten - osteosynthese mit 4.5 und 5.5 Platten.
 Grossfragment-System. Instrumente und Implantate für die Platten - osteosynthese mit 4.5 und 5.5 Platten. Kompatibel mit den Plattensystemen DCP und LCP Kortikalis- und Verriegelungs - schrauben Instrumente
Grossfragment-System. Instrumente und Implantate für die Platten - osteosynthese mit 4.5 und 5.5 Platten. Kompatibel mit den Plattensystemen DCP und LCP Kortikalis- und Verriegelungs - schrauben Instrumente
Operationstechnik. LISS DF. Das minimal invasive Stabilisationssystem für distale Femurfrakturen.
 Operationstechnik LISS DF. Das minimal invasive Stabilisationssystem für distale Femurfrakturen. Inhaltsverzeichnis Einleitung Minimal invasives Stabilisationssystem LISS 2 AO-Prinzipien 4 Indikationen
Operationstechnik LISS DF. Das minimal invasive Stabilisationssystem für distale Femurfrakturen. Inhaltsverzeichnis Einleitung Minimal invasives Stabilisationssystem LISS 2 AO-Prinzipien 4 Indikationen
EPICAL EPICAL. The Non-Coated Bioactive Calcium-Rich Surface* * Developed in cooperation with the Federal Institute for Material Research and Testing
 EPICAL The Non-Coated Bioactive Calcium-Rich Surface* An Awarded Procedure! EPICAL An Awarded Procedure! * Developed in cooperation with the Federal Institute for Material Research and Testing EPICAL -
EPICAL The Non-Coated Bioactive Calcium-Rich Surface* An Awarded Procedure! EPICAL An Awarded Procedure! * Developed in cooperation with the Federal Institute for Material Research and Testing EPICAL -
SCHÖNE ZÄHNE. Lebensqualität mit Zahnimplantaten 1
 SCHÖNE ZÄHNE Lebensqualität mit Zahnimplantaten 1 1 Lebensqualität mit Zahnimplantaten bezieht sich auf eine höhere Lebensqualität mit einem Zahnimplantat im Vergleich zu keiner Behandlung. Awad M.A et
SCHÖNE ZÄHNE Lebensqualität mit Zahnimplantaten 1 1 Lebensqualität mit Zahnimplantaten bezieht sich auf eine höhere Lebensqualität mit einem Zahnimplantat im Vergleich zu keiner Behandlung. Awad M.A et
Deutschland Österreich Schweiz. Präsentation. Dall Miles
 Präsentation Dall Miles Geschichte Deutschland Österreich Schweiz Kabelaufbau Deutschland Österreich Schweiz Indikationen Trochanter Rekonstruktion Stabilisierung von Knochen transplantat Prophylaktische
Präsentation Dall Miles Geschichte Deutschland Österreich Schweiz Kabelaufbau Deutschland Österreich Schweiz Indikationen Trochanter Rekonstruktion Stabilisierung von Knochen transplantat Prophylaktische
CME Zertifizierte Fortbildung
 Chirurg 2012 83:749 762 DOI 10.1007/s00104-011-2244-z Online publiziert: [OnlineDate] Springer-Verlag 2012 Klaus Rüschhoff, Springer Medizin Redaktion M. Betzler, Essen H.-J. Oestern, Celle P.M. Vogt,
Chirurg 2012 83:749 762 DOI 10.1007/s00104-011-2244-z Online publiziert: [OnlineDate] Springer-Verlag 2012 Klaus Rüschhoff, Springer Medizin Redaktion M. Betzler, Essen H.-J. Oestern, Celle P.M. Vogt,
tifix distaler radius plus & classic tifix distal radius plus & classic
 Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 tifix distaler radius plus & classic tifix distal radius plus & classic tifix radius
Pionier der multidirektionalen Winkelstabilität seit 1987 Pioneer of multidirectional locking screw technology since 1987 tifix distaler radius plus & classic tifix distal radius plus & classic tifix radius
LCP Metaphysenplatte für distale mediale Tibia. Anatomisch vorgeformte Metaphysenplatte.
 Indikationen Die LCP Metaphysenplatte für distale mediale Tibia ist eine vor geformte Platte, die eine optimale Versorgung von gelenknahen, in den Schaft hineinreichenden Frakturen der distalen Tibia ermöglicht.
Indikationen Die LCP Metaphysenplatte für distale mediale Tibia ist eine vor geformte Platte, die eine optimale Versorgung von gelenknahen, in den Schaft hineinreichenden Frakturen der distalen Tibia ermöglicht.
C5 kortikal C6 kortikal C5 trabekulär C6 trabekulär. Grafik 1: BMD, x = Präparate nach Nummern,y = BMD in mg CaHA/ml
 4 Ergebnisse 4.1 Knochendichte Die gemessenen Werte der BMD sind in der Grafik 1 dargestellt. Die mittlere trabekuläre BMD des HWK 5 lag bei 198,5 mg CaHA/ml Standardabweichung 81,1. Die des 6. HWK lag
4 Ergebnisse 4.1 Knochendichte Die gemessenen Werte der BMD sind in der Grafik 1 dargestellt. Die mittlere trabekuläre BMD des HWK 5 lag bei 198,5 mg CaHA/ml Standardabweichung 81,1. Die des 6. HWK lag
TPLO Platte. Nivellierungsosteotomie des Tibiaplateaus beim Hund.
 TPLO Platte. Nivellierungsosteotomie des Tibiaplateaus beim Hund. Operationstechnik Synthes Veterinary Inhaltsverzeichnis Einführung Platte für Nivellierungsosteotomie des Tibiaplateaus 2 Indikationen
TPLO Platte. Nivellierungsosteotomie des Tibiaplateaus beim Hund. Operationstechnik Synthes Veterinary Inhaltsverzeichnis Einführung Platte für Nivellierungsosteotomie des Tibiaplateaus 2 Indikationen
Definition. Zeichnung: Hella Maren Thun, Grafik-Designerin Typische Ursachen
 Definition Der Oberschenkelknochen besteht aus vier Anteilen: dem Kniegelenk, dem Schaft, dem Hals und dem Kopf, der zusammen mit dem Beckenknochen das Hüftgelenk bildet. Bei einem Oberschenkelhalsbruch
Definition Der Oberschenkelknochen besteht aus vier Anteilen: dem Kniegelenk, dem Schaft, dem Hals und dem Kopf, der zusammen mit dem Beckenknochen das Hüftgelenk bildet. Bei einem Oberschenkelhalsbruch
MESSUNG DER ERGEBNISQUALITÄT AUSSAGEFÄHIGKEIT VON ROUTINEDATEN VS. SPEZIFISCHE ERHEBUNGSINSTRUMENTE T. KOSTUJ
 MESSUNG DER ERGEBNISQUALITÄT AUSSAGEFÄHIGKEIT VON ROUTINEDATEN VS. SPEZIFISCHE ERHEBUNGSINSTRUMENTE T. KOSTUJ Thesen: 1. Die Erfassung der Ergebnisqualität mittels Krankenkassenabrechnungsdaten ist grundsätzlich
MESSUNG DER ERGEBNISQUALITÄT AUSSAGEFÄHIGKEIT VON ROUTINEDATEN VS. SPEZIFISCHE ERHEBUNGSINSTRUMENTE T. KOSTUJ Thesen: 1. Die Erfassung der Ergebnisqualität mittels Krankenkassenabrechnungsdaten ist grundsätzlich
Rhombus-3D-Kondylenfrakturplatte
 CMF-Chirurgie Rhombus-3D-Kondylenfrakturplatte Dreidimensionale Geometrien für multilaterale Kräfte Fallbild von Dr. Hamid-Reza Sarajian, Rotes Kreuz Krankenhaus, Kassel, Deutschland INNOVATION: Rhombus-3D-Kondylenfrakturplatte
CMF-Chirurgie Rhombus-3D-Kondylenfrakturplatte Dreidimensionale Geometrien für multilaterale Kräfte Fallbild von Dr. Hamid-Reza Sarajian, Rotes Kreuz Krankenhaus, Kassel, Deutschland INNOVATION: Rhombus-3D-Kondylenfrakturplatte
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente.
 Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Inhaltsverzeichnis Einführung Krallenplatten 3.5 /
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Inhaltsverzeichnis Einführung Krallenplatten 3.5 /
LCP Proximale Radiusplatten 2.4. Platten für Radiuskopf und Radiushals geeignet für individuelle Frakturmuster des proximalen Radius.
 Operationstechnik LCP Proximale Radiusplatten 2.4. Platten für Radiuskopf und Radiushals geeignet für individuelle Frakturmuster des proximalen Radius. Inhaltsverzeichnis Einführung LCP Proximale Radiusplatten
Operationstechnik LCP Proximale Radiusplatten 2.4. Platten für Radiuskopf und Radiushals geeignet für individuelle Frakturmuster des proximalen Radius. Inhaltsverzeichnis Einführung LCP Proximale Radiusplatten
CRIF System zur internen Fixation mit Backen und Stäben. Modulares Implantatsystem zur orthopädischen Versorgung.
 CRIF System zur internen Fixation mit Backen und Stäben. Modulares Implantatsystem zur orthopädischen Versorgung. Operationstechnik Veterinary Inhaltsverzeichnis Einführung CRIF System zur internen Fixation
CRIF System zur internen Fixation mit Backen und Stäben. Modulares Implantatsystem zur orthopädischen Versorgung. Operationstechnik Veterinary Inhaltsverzeichnis Einführung CRIF System zur internen Fixation
Campus Innenstadt. LMU München
 Neue Implantate zur Versorgung von komplexen Sprunggelenksfrakturen Erste klinische Erfahrungen Markus Regauer Standardversorgung von Sprunggelenksfrakturen Kleinfragment-Titan-Implantate Standardversorgung
Neue Implantate zur Versorgung von komplexen Sprunggelenksfrakturen Erste klinische Erfahrungen Markus Regauer Standardversorgung von Sprunggelenksfrakturen Kleinfragment-Titan-Implantate Standardversorgung
Proximale Humerusplatte. Für komplexe und instabile Frakturen.
 Proximale Humerusplatte. Für komplexe und instabile Frakturen. Eigenschaften und Vorteile Anatomisch vorgeformte Platte und niedriges Profil (2,2mm) 95 Kein Biegen erforderlich Minimierte Weichteilirritation
Proximale Humerusplatte. Für komplexe und instabile Frakturen. Eigenschaften und Vorteile Anatomisch vorgeformte Platte und niedriges Profil (2,2mm) 95 Kein Biegen erforderlich Minimierte Weichteilirritation
Therapie des schweren Rückentrauma: Halswirbelsäule
 Therapie des schweren Rückentrauma: Halswirbelsäule Prof. Dr. med. Marius JB Keel, FACS Facharzt für Chirurgie, Allgemeinchirurgie und Traumatologie Facharzt für Orthopädie und Traumatologie des Bewegungsapparates
Therapie des schweren Rückentrauma: Halswirbelsäule Prof. Dr. med. Marius JB Keel, FACS Facharzt für Chirurgie, Allgemeinchirurgie und Traumatologie Facharzt für Orthopädie und Traumatologie des Bewegungsapparates
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente.
 Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente und Implantate geprüft und freigegeben
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente und Implantate geprüft und freigegeben
Anwendungshinweise. LCP Locking Compression Plate. Kombinieren ohne Kompromisse.
 Anwendungshinweise LCP Locking Compression Plate. Kombinieren ohne Kompromisse. Inhaltsverzeichnis Einführung LCP: Kombinieren ohne Kompromisse 2 AO Prinzipien der Osteosynthese 4 Indikationen 5 Anwendungshinweise
Anwendungshinweise LCP Locking Compression Plate. Kombinieren ohne Kompromisse. Inhaltsverzeichnis Einführung LCP: Kombinieren ohne Kompromisse 2 AO Prinzipien der Osteosynthese 4 Indikationen 5 Anwendungshinweise
Daniela Klitscher 1 I. Mehling 1 L.P. Müller² K. Burkhart 2 T. Nowak 1 P.M. Rommens 1 1
 Leitthema: Übersicht Obere Extremität 2012 7:194 199 DOI 10.1007/s11678-012-0192-y Eingegangen: 21. Juni 2012 Angenommen: 2. Juli 2012 Online publiziert: 27. November 2012 Springer-Verlag Berlin Heidelberg
Leitthema: Übersicht Obere Extremität 2012 7:194 199 DOI 10.1007/s11678-012-0192-y Eingegangen: 21. Juni 2012 Angenommen: 2. Juli 2012 Online publiziert: 27. November 2012 Springer-Verlag Berlin Heidelberg
Frakturen und Luxationen am Fuß
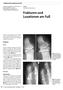 Frakturen und Luxationen am Fuß Trauma Berufskrankh 2015 17[Suppl 1]:40 44 DOI 10.1007/s10039-012-1909-2 Online publiziert: 16. November 2012 Springer-Verlag Berlin Heidelberg 2012 K. Olms Chirurgische
Frakturen und Luxationen am Fuß Trauma Berufskrankh 2015 17[Suppl 1]:40 44 DOI 10.1007/s10039-012-1909-2 Online publiziert: 16. November 2012 Springer-Verlag Berlin Heidelberg 2012 K. Olms Chirurgische
TIBIAPLATTE Fixed-angle proximal tibia plate
 WINKELSTABILE PROXIMALE TIBIAPLATTE Fixed-angle proximal tibia plate T-Design GROSSFRAGMENT Big fragment UND INSTRUMENTE ZUR OSTEOSYNTHESE GmbH Einleitung Introduction Proximale Tibiafrakturen sind häufige
WINKELSTABILE PROXIMALE TIBIAPLATTE Fixed-angle proximal tibia plate T-Design GROSSFRAGMENT Big fragment UND INSTRUMENTE ZUR OSTEOSYNTHESE GmbH Einleitung Introduction Proximale Tibiafrakturen sind häufige
pop Änderung der in vivo Reibung am künstlichen Hüftgelenk
 pop Änderung der in vivo Reibung am künstlichen Hüftgelenk P. Damm Julius Wolff Institut, Charité - Universitätsmedizin Berlin OrthoLoad Club, 16. Mai 2014 Einleitung Hüft-Patienten werden sportlich aktiver
pop Änderung der in vivo Reibung am künstlichen Hüftgelenk P. Damm Julius Wolff Institut, Charité - Universitätsmedizin Berlin OrthoLoad Club, 16. Mai 2014 Einleitung Hüft-Patienten werden sportlich aktiver
Winkelstabile Plattenosteosynthese
 Trauma Berufskrankh 2012 DOI 10.1007/s10039-011-1815-z Springer-Verlag 2012 S. Wurm 1, 2 P. Augat 2 V. Bühren 1 1 Abteilung für Unfallchirurgie, BG-Unfallklinik Murnau, Murnau 2 Institut für Biomechanik,
Trauma Berufskrankh 2012 DOI 10.1007/s10039-011-1815-z Springer-Verlag 2012 S. Wurm 1, 2 P. Augat 2 V. Bühren 1 1 Abteilung für Unfallchirurgie, BG-Unfallklinik Murnau, Murnau 2 Institut für Biomechanik,
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie
 Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
