Künstliche Ernährung/Hydratation: Reduktion/Verzicht in der Endphase schwerer Demenzen
|
|
|
- Friedrich Simen
- vor 7 Jahren
- Abrufe
Transkript
1 2006 by IMABE-Institut für medizinische Anthropologie und Bioethik, Wien Imago Hominis,, S ISSN Künstliche Ernährung/Hydratation: Reduktion/Verzicht in der Endphase schwerer Demenzen Wolfgang KRISTOFERITSCH Zusammenfassung Bei Patienten, bei denen in der Endphase schwerer Demenzen die Nahrungs- und Flüssigkeitszufuhr eingestellt wurde, ist zu erwarten, dass sie nicht unter Hunger und Durst leiden. Die Entscheidung für eine Begrenzung von oder einem Verzicht auf künstliche Ernährung und Hydratation ist und bleibt jedoch eine ärztliche, die aber einvernehmlich mit den Angehörigen und/oder der Sachwalterschaft erfolgt. In jedem Fall muss erwogen werden, in wie weit die Behandlungsziele wie funktioneller Status, Lebensqualität, Vermeidung zusätzlicher Co-Morbiditäten etc. weggefallen sind. Die Behandlungspflicht des Arztes umfasst die Abwägung des Nutzens gegenüber den unerwünschten Nebeneffekten sowie jene der Palliation gegenüber Tendenzen zur reinen Überlebensverlängerung, wobei auch der Verzicht auf jegliche Form der künstlichen Ernährung am Lebensende schwer dementieller Patienten nicht ausgeschlossen werden kann. Schlüsselwörter: Schwere Demenz, Endstadium, Hunger und Durst, künstliche Ernährung und Hydratation, Therapieverzicht, Lebensende Abstract In the terminal stage of severe demential disorders, when patients have already refused to eat or drink, it can be assumed, that hunger and thirst do not cause additional suffering. Yet, the decision on forgoing or reduction of artificial nutrition and hydration (ANH) has to be based on the consent between physician and relatives resp.their surrogates, when the target of treatment (improvement of physical performance, prevention of infectious or other comorbidity, quality of life) is no longer present. Prolongation of survival alone cannot justify extensive attempts of ANH (caval catheter, PEG-tube). The discussion of the balanced efficacy of ANH vs. palliation in end-of-life care is mandatory in each individual case. Keywords: Severe dementia, hunger and thirst, artificial nutrition/hydration, forgoing in end-of-life care Anschrift des Autors: Prim. Univ.-Doz. Dr. Wolfgang KRISTOFERITSCH Neurologische Abteilung, SMZ Ost, Donauspital Langobardenstraße 122, A-1220 Wien
2 Schwerpunkt Künstliche Ernährung und Therapiereduktion IMAGO HOMINIS Bei der senilen Demenz handelt es sich um eine irreversibel progredient verlaufende, unheilbare Erkrankung. Bedingt durch den progredienten zerebralen Abbau nehmen die Betroffenen im fortgeschrittenen Krankheitsstadium Hunger- und Durstgefühle nicht mehr wahr, die Nahrung wird als solche nicht mehr erkannt, Schluckstörungen treten auf, es kommt zu einem Nachlassen des Lebenswillens und letztendlich zu einem Anorexie- Kachexie Syndrom, das oft auch durch eine künstliche Ernährung nicht mehr beeinflussbar ist. 1 In diesem Krankheitsstadium stellen etwa 80% der Patienten die Nahrungs- und Flüssigkeitsaufnahme ein. 2,3 Bevor man die Nahrungsverweigerung auf das Fortschreiten der Demenz zurückführt, sollten andere korrigierbare Ursachen für Probleme der Nahrungsaufnahme ausgeschlossen werden. Dazu zählen Medikamentennebenwirkungen, Entzündungen im Mund- und Halsbereich, Zahnprobleme, Unruhe, nicht berücksichtigte Lebensgewohnheiten, Depressionen, Paranoia, Zeitmangel der Pflegenden. Die Entscheidung für oder gegen eine künstliche Ernährung kann vom hochgradig dementen Patienten nicht mehr eigenverantwortlich, sondern nur von seinem Sachwalter getroffen werden. Die Indikation für oder gegen eine künstliche Ernährung soll vom behandelnden Arzt immer individuell und unter Berücksichtigung der Meinungen der Angehörigen und Pflegepersonen gestellt werden. Da die künstliche Ernährung in den allermeisten Fällen über einen Zeitraum von mehr als vier Wochen, ja wahrscheinlich bis zum Lebensende erforderlich sein wird, ist eine perkutane endoskopische Gastrostomie (PEG-Sonde) einer nasogastralen Sonde vorzuziehen. 4 Sollte eine Entscheidung gegen eine künstliche Ernährung und somit für einen Behandlungsverzicht getroffen werden, ist diese ethisch nur dann gerechtfertigt, wenn die Absicht des Handelnden nicht in der Tötung des Patienten liegt und die Handlung an sich nicht unmittelbar zu einer Tötung führt. 296 Folgende Aspekte müssen vor Indikationsstellung einer Sondenernährung überlegt werden: Warum soll künstlich ernährt werden? Hat die artificial nutrition and hydration (ANH) für die vorliegende Krankheit medizinisch nachgewiesene Effekte? Welchen Komplikationen und Beeinträchtigungen ist der Patient ausgesetzt? In welchem Stadium der Erkrankung befindet sich der Patient und wie ist seine Lebenserwartung? Entspricht die ANH dem präsumptiven Patientenwillen? Die Rolle der Sondenernährung Die Anlage einer Ernährungssonde hat stets einem medizinisch begründeten Ziel zu folgen. Sie darf nicht ohne medizinische Indikation allein zum Zweck der Reduktion des Pflegeaufwandes oder aus Gründen von Zeit-, Personal- und Kostenersparnis durchgeführt werden. Ziel der Sondenernährung ist die Prävention der Folgen eines Nahrungs- und Flüssigkeitsmangels wie Infektanfälligkeit, Dekubitalgeschwüre, Stürze, Verwirrtheitszustände, ihr Zweck die Besserung des funktionellen Status und somit der Lebensqualität sowie die Verlängerung der Überlebenszeit. Auch bei Ernährung über eine Sonde soll, falls dies noch möglich und medizinisch vertretbar ist, zusätzlich oral ernährt werden. Oft stellt die orale Nahrungszufuhr für den dementen Patienten einen der letzten Sozialkontakte und eine Quelle mitmenschlicher Zuwendung dar. Unter Ärzten ist die Meinung weit verbreitet, dass auch bei kachektisch-anorektischen Patienten im fortgeschrittenen oder finalen Stadium einer Demenz durch eine Sondenernährung der Ernährungszustand und funktionelle Status verbessert werden kann, Aspirationspneumonien und Dekubitalulzera vermieden werden beziehungsweise rascher ausheilen und sich Lebensqualität und Überlebenszeit
3 IMAGO HOMINIS W. KRISTOFERITSCH, ANH-Verzicht in der Endphase schwerer Demenzen bessern. 5 Leider kann sich diese Annahme nicht auf die Mehrzahl der klinischen Untersuchungen stützen. Aus einer Analyse von Publikationen konnten FINUNACE et al nicht den Nachweis ableiten, dass eine Sondenernährung hochgradig dementer Patienten die Folgen einer Malnutrition verhindert. 6 Die Autoren konnten aus den ihnen vorliegenden Arbeiten weder einen positiven Einfluss der Sondenernährung auf die Entwicklung oder Heilung von Dekubitalgeschwüren, noch auf Aspirationspneumonien nachweisen. Auch war aus den Daten keine Verlängerung der Lebenszeit ableitbar. In rezenteren Publikationen konnte ebenfalls kein Effekt einer Sondenernährung auf den funktionellen Status 7,8 oder auf die Überlebenszeit 8,9,10 dementer Patienten nachgewiesen werden. Lediglich in einer Untersuchung war der Anteil unter denjenigen Patienten, die über eine PEG-Sonde ernährt wurden und die noch nach einem Jahr am Leben waren, höher (50%) als derjenigen, die auf natürlichem Weg ernährt wurden (39%). 11 Ähnlich wie von FINUNACE et al. 6 wird auch in neueren Übersichtsartikeln die Meinung vertreten, dass eine Sondenernährung bei Patienten mit fortgeschrittener Demenz nicht indiziert sei Nur eine Minderheit befürwortet eine Sondenernährung bei Patienten mit fortgeschrittener Demenz. 17 Einschränkend muss angemerkt werden, dass sich aus der Datenanalyse von FINUNACE et al. und auch aus den späteren Untersuchungsserien lediglich das Fehlen einer Evidenz für den Nutzen einer Sondenernährung ableiten lässt. Ein positiver Beweis für die Ineffizienz dieser Maßnahme fehlt nach wie vor, da kontrollierte randomisierte prospektive Untersuchungen nicht vorliegen. 18 Dies gilt auch für die evidenzbasierten Leitlinien der Deutschen Gesellschaft für Ernährungsmedizin (DGEM) und der European Society for Clinical Nutrition and Metabolism (ESPEN), die eine Sondenernährung für Patienten im Endstadium einer Demenz nicht empfehlen (Evidenzklasse C). 19,20 Diese fehlende Empfehlung bezieht sich allerdings nicht auf Patienten mit leichter oder mittelschwerer Demenz. Rolle von Hunger und Durst Die häufig diskutierte Frage, ob Patienten, die im Endstadium einer Demenz ihre Nahrungs- und Flüssigkeitsaufnahme eingestellt haben, Hunger oder Durst erleiden, kann verneint werden. Dies lässt sich von Aussagen bewusstseinsklarer kachektisch-anorektischer Krebspatienten im Terminalstadium, von Hospizpatienten, die eine weitere Ernährung und Flüssigkeitszufuhr ablehnten, und von Menschen, die sich freiwillig einem Fasten unterzogen haben, ableiten Das fehlende Hungergefühl wird in diesen Fällen auf die durch den Nahrungsentzug hervorgerufene Ketose zurückgeführt. 25 Hunger- und Durstgefühl fehlen also in der Regel bei Erkrankungen im Terminalstadium. Sollten sie dennoch vorhanden sein, reichen bereits kleinste Mengen von Nahrung und Flüssigkeit oder das Befeuchten des Mundes, um sie zu stillen. 21 Mögliches Leid durch Hunger und Durst ist bei Patienten, die im Terminalstadium einer Demenz ihre Nahrungs- und Flüssigkeitsaufnahme eingestellt haben, somit nicht zu erwarten. Dies entbindet allerdings Arzt und Pflegepersonen nicht von der Pflicht einer genauen Beobachtung dieser Patienten, um ein im Ausnahmefall doch bestehendes Hunger- oder Durstgefühl nicht zu übersehen und zu behandeln. Komplikationen der PEG-Sonde Bei Indikationsstellung zur PEG-Sonde sind auch Nebenwirkungen und Komplikationen zu beachten. Literaturangaben zur Häufigkeit von Komplikationen der Sondenernährung zeigen unterschiedliche Resultate. Dies ist durch Unterschiede in der Definition von Komplikationen, unterschiedliche Patientenkollektive und unterschiedliche Begleitmorbidität erklärbar. 297
4 Schwerpunkt Künstliche Ernährung und Therapiereduktion IMAGO HOMINIS Approximativ kann mit leichten Komplikationen (lokale Schmerzen und Entzündung, Wundinfektion, Hypergranulation, Druckulzera, Leckage, Sondendefekt, Sondendislokation) bei 10%, mit schweren Komplikationen (Darmperforation, innere Blutung, Peritonitis, Einwachsen der inneren Halteplatte in die Magenwand, Fistelbildung, Aspiration von Mageninhalt) bei 3% der Sonden-Patienten gerechnet werden. 12 Um eine Eigenentfernung der PEG-Sonde zu verhindern, kann manchmal die Fixierung dementer Patienten erforderlich sein, eine Situation, die sicherlich negative Auswirkungen auf die Lebensqualität hat. Im Terminalstadium der Demenz, wie im Terminalstadium aller anderen Krankheiten, wird die Sicherung von Lebensqualität zum wesentlichen Behandlungsziel. Lebensdauer und Überleben treten als therapeutisches Ziel in den Hintergrund. 26 Berücksichtigung der Patienten-Autonomie Die Sondenernährung wird allgemein als medizinische Behandlung angesehen und bedarf daher der Zustimmung des Patienten. Ein Patient ist einwilligungsfähig, wenn er in der Lage ist, Nutzen und Risiken, die Tragweite einer Maßnahme sowie deren Unterlassung zu erkennen und eine selbstbestimmte Entscheidung zu treffen. Diese Situation ist bei Patienten mit fortgeschrittener Demenz nicht mehr gegeben. Somit ist bei nicht dringlicher Indikation die Zustimmung eines Sachwalters einzuholen. Bei der Indikationsstellung wird eine Patientenverfügung, wenn diese nicht vorhanden die präsumptive Meinung des Patienten, weiters die Meinung der Angehörigen und der Betreuungspersonen sowie des Pflegeteams vom behandelnden Arzt mitberücksichtigt werden. 26 Wenn ein Patient, der seinen Willen nicht klar artikulieren kann, einen durchgängig aufrechterhaltenen deutlichen Widerstand gegen die Ernährungstherapie zeigt, ist auf diese Behandlungsoption zu verzichten Schlussfolgerung In der überwiegenden Mehrzahl der klinischen Untersuchungen konnte ein positiver Effekt einer künstlichen Ernährung auf Folgen einer Mangelernährung, auf den funktionellen Status und auf die Überlebenszeit hochgradig dementer Patienten nicht nachgewiesen werden. Unter Berücksichtigung der publizierten Daten ist daher der Einsatz von Maßnahmen zur ANH in der Endphase schwerer Demenzen mit Zurückhaltung zu betrachten. Allerdings muss jede Entscheidung für oder gegen eine Sondenernährung selbst bei schwersten Demenzen immer eine Einzelfallentscheidung bleiben. 19,20 Sollte die Indikation für eine Sondenernährung bestehen und für eine PEG-Sonde entschieden werden, muss das Fortbestehen der Indikation regelmäßig neu überdacht werden. Ändert sich die Situation und entfällt die Indikation zur Sondenernährung oder treten gravierende Nebenwirkungen auf, ist ein Therapieabbruch zu erwägen. Zwischen Therapievermeidung und Therapieabbruch besteht ethisch kein Unterschied, solange in beiden Fällen die Absicht des Handelnden nicht in der Tötung des Patienten liegt beziehungsweise die Handlung an sich nicht unmittelbar zur Tötung führt. Trotz Abbruch einer künstlichen Ernährung bleibt für den Arzt die Behandlungspflicht bestehen, die sich dann aber auf palliative Maßnahmen beschränken wird. Referenzen: 1 RABENECK L. et al., Ethically justified, clinically comprehensive guidelines for percutaneous endoscopic gastrotomy tube placement, Lancet (1997); 349: MICHAELSSON E. et al., Feeding methods for demented patients in end stage of life, Geriatr Nurs (1987); 8: VOLICER L. et al., Progression of Alzheimer s type dementia in institutionalised patients: a cross sectional study, J Appl Geront (1987); 6: FOOD TRIAL COLLABORATION, Effect of timing and method of enteral tube feeding for dysphagic stroke patients (FOOD): a multicenter controlled trial, Lancet (2005); 365: SHEGA J. W. et al., Barriers to limiting the practice feeding tube placement in advanced dementia, J Palliat Med (2003); 6:
5 IMAGO HOMINIS W. KRISTOFERITSCH, ANH-Verzicht in der Endphase schwerer Demenzen 6 FINUNACE T. E. et al., Tube feeding in patients with advanced dementia. Review of the evidence, JAMA (1999); 282: CALLAHAN C. M. et al., Outcomes of percutaneous endoscopic gastrostomy among older adults in a comunity setting, J Am Geriatr Soc (2000); 48: NAIR S. et al., Hypalbuminemia is a poor predictor of survival after percutaneous endoscopic gastrostomy in elderly patients with dementia, Am J Gastroenterol (2000); 95: MEIER D. E. et al., High short-term mortality in hospitaized patients with advanced dementia: lack of benefit of tube feeding, Arch Intern Med (2001); 161: MURPHY L. M., LIPMAN T. O., Percutaneous endoscopic gastrostomy does not prolong survival in patients with dementia, Arch Int Med (2003); 163: RUDBERG M. A. et al., Effectiveness of feeding tubes in nursing home residents with swallowing difficulties, J Parenter Enteral Nutr (2000); 24: MCMAHON M. M. et al., Medical and ethical aspects of long-term enteral tube feeding, Mayo Clin Proc (2005); 80: GILLICK M. R., Rethinking the role of tube feeding in patients with advanced dementia, N Engl J Med (2000); 342: DHARMARAJAN T. S. et al., Percutaneous endoscopic gastrostomy and outcome in dementia, Am J Gastroenterol (2001); 96: SKELLY R. H., Are we using percutaneous endoscopic gastrostomy appropriate in the elderly?, Curr Opin Clin Nutr Care (2002); 5: SANDERS D. S. et al., Percutaneous endoscopic gastrostomy: an effective strategy for gastrostomy feeding in patients with dementia, Clin Med (2004); 4: PORTNOI V., Tube feeding in patients with advanced dementia, JAMA (2000); 283: ROBINSON B. E., Tube feeding in patients with advanced dementia, JAMA (2000); 283: VOLKERT D. et al., Leitlinie Enterale Ernährung der DGEM und DGG. Enterale Ernährung (Trink- und Sondennahrung) in der Geriatrie und geriatrisch-neurologischen Rehabilitation, Aktuel Ernaehr Med (2004); 29: VOLKERT D. et al., ESPEN Guidelines on enteral nutrition: Geriatrics, Clin Nutr (2006); 25: MCCANN R. M. et al., Comfortcare for terminally ill patients: the appropriate use of nutrition and hydration, JAMA (1994); 272: GANZINI L. et al., Nurses experience with hospice patients who refuse food and fluids to hasten death, N Engl J Med (2003); 349: STEWART W. K., FLEMING L. W., Features of a successful therapeutic fast over 382 days duration, Postgrad Med J (1982); 49: KERNDT P. R. et al., Fasting: the history, pathophysiology and complications, West J Med (1982); 137: OWEN O. E. et al., Ketosis of starvation: a revisit and new perspectives, Clin Endocrinol Metabol (1983); 12: KÖRNER U. et al., Leitlinie Enterale Ernährung der DGEM und DGG. Ethische und rechtliche Gesichtspunkte, Aktuel Ernaehr Med (2004); 29:
Zum Für F r und Wider einer künstlichen Ernährung
 Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
PEG in der Geriatrie. Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg
 PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie)
 Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
Wir können ihn doch nicht verdursten lassen. Fakten und Mythen zur Ernährung und Flüssigkeit am Lebensende
 Prof. Dr. Gian Domenico Borasio Universität Lausanne Wir können ihn doch nicht verdursten lassen Fakten und Mythen zur Ernährung und Flüssigkeit am Lebensende Eluana Englaro (1970 1992 2009) Die Hilfe
Prof. Dr. Gian Domenico Borasio Universität Lausanne Wir können ihn doch nicht verdursten lassen Fakten und Mythen zur Ernährung und Flüssigkeit am Lebensende Eluana Englaro (1970 1992 2009) Die Hilfe
Sinn und Unsinn künstlicher Ernährung am Lebensende
 Ich esse meine Suppe nicht...! Sinn und Unsinn künstlicher Ernährung am Lebensende Dr. Christine Wagner Lößnitz Fakt: ca. 1/3 aller Demenzpatienten sind unterernährt! Mögliche Ursachen: - kein Appetit
Ich esse meine Suppe nicht...! Sinn und Unsinn künstlicher Ernährung am Lebensende Dr. Christine Wagner Lößnitz Fakt: ca. 1/3 aller Demenzpatienten sind unterernährt! Mögliche Ursachen: - kein Appetit
Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand
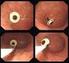 Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand Romana Lenzen-Großimlinghaus Ernst-von-Bergmann Klinikum Potsdam 19. Oktober 2013 Osnabrück Internationaler Tag der
Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand Romana Lenzen-Großimlinghaus Ernst-von-Bergmann Klinikum Potsdam 19. Oktober 2013 Osnabrück Internationaler Tag der
Verhungern oder verdursten lassen? Kriterien und Entscheidungen für das Für und Wider von PEG-Sonden
 Verhungern oder verdursten lassen? Kriterien und Entscheidungen für das Für und Wider von PEG-Sonden Matthis Synofzik 1) Hertie-Institut für Klinische Hirnforschung 2) Institut für Ethik in der Medizin
Verhungern oder verdursten lassen? Kriterien und Entscheidungen für das Für und Wider von PEG-Sonden Matthis Synofzik 1) Hertie-Institut für Klinische Hirnforschung 2) Institut für Ethik in der Medizin
Ernährung am Lebensende. Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel - Bad Wilhelmshöhe
 Ernährung am Lebensende Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Lebensende / Palliativmedizin Ernährung Man kann den Patienten nicht verhungern lassen. Wir müssen
Ernährung am Lebensende Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Lebensende / Palliativmedizin Ernährung Man kann den Patienten nicht verhungern lassen. Wir müssen
Unterschätzt: Mangelernährung bei Demenz eine schleichende Gefahr
 Kongress Duisburg Malteser Unterschätzt: Mangelernährung bei Demenz eine schleichende Gefahr Duisburg, 9. September 2016 Cornel Sieber Lehrstuhl Innere Medizin (Geriatrie) an der FAU Chefarzt Klinik für
Kongress Duisburg Malteser Unterschätzt: Mangelernährung bei Demenz eine schleichende Gefahr Duisburg, 9. September 2016 Cornel Sieber Lehrstuhl Innere Medizin (Geriatrie) an der FAU Chefarzt Klinik für
Ernährung in der Onkologie Sinn und Unsinn
 Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs
 Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Mangelernährung im Alter
 Mangelernährung im Alter Die ärztliche Ethik im Wandel der Zeit... 1998 In jedem Fall ist eine medizinische Basisversorgung an Nahrung und Flüssigkeit sicherzustellen, dazu gehören Stillen von Hunger und
Mangelernährung im Alter Die ärztliche Ethik im Wandel der Zeit... 1998 In jedem Fall ist eine medizinische Basisversorgung an Nahrung und Flüssigkeit sicherzustellen, dazu gehören Stillen von Hunger und
Qualität t und Evidenz in der Ernährungsmedizin Sind Leitlinien eine Hilfe?
 Qualität t und Evidenz in der Ernährungsmedizin Sind Leitlinien eine Hilfe? H. Lochs Medizinische Klinik mit Schwerpunkt Gastroenterologie, Hepatologie und Endokrinologie h.lochs@charite.de Guidelines
Qualität t und Evidenz in der Ernährungsmedizin Sind Leitlinien eine Hilfe? H. Lochs Medizinische Klinik mit Schwerpunkt Gastroenterologie, Hepatologie und Endokrinologie h.lochs@charite.de Guidelines
Künstliche Ernährung wer- wann- wie?
 Mein Wille geschehe bis zuletzt! Gibt es Grenzen unserer Selbstbestimmung? Künstliche Ernährung wer- wann- wie? Dr. Matthias Thöns Praxis für Palliativmedizin Unterfeldstr. 9, 44797 Bochum Palliativnetz-bochum@email.de
Mein Wille geschehe bis zuletzt! Gibt es Grenzen unserer Selbstbestimmung? Künstliche Ernährung wer- wann- wie? Dr. Matthias Thöns Praxis für Palliativmedizin Unterfeldstr. 9, 44797 Bochum Palliativnetz-bochum@email.de
Ernährung in der Palliativmedizin
 Ernährung in der Palliativmedizin Gewichtsverlust und die Folgen J. Arends: Ernährung von Tumorpatienten, Aktuel Ernährungsmed 2012;37:91-106 Tumor Patienten Prognose: Gewichtsverlust vs. Kein Gewichtsverlust
Ernährung in der Palliativmedizin Gewichtsverlust und die Folgen J. Arends: Ernährung von Tumorpatienten, Aktuel Ernährungsmed 2012;37:91-106 Tumor Patienten Prognose: Gewichtsverlust vs. Kein Gewichtsverlust
Ethik in der Medizin 95
 95 Seit den 1980er Jahren steht mit der Perkutanen Endoskopischen Gastrostomie (kurz: PEG-Sonde) eine einfache und relativ komplikationsarme Möglichkeit zur Verfügung, Patienten auch über einen längeren
95 Seit den 1980er Jahren steht mit der Perkutanen Endoskopischen Gastrostomie (kurz: PEG-Sonde) eine einfache und relativ komplikationsarme Möglichkeit zur Verfügung, Patienten auch über einen längeren
Essen und Trinken am Lebensende Künstliche Ernährung und Flüssigkeitsversorgung Leitfaden des Bayerischen Landespflegeausschusses
 Essen und Trinken am Lebensende Künstliche Ernährung und Flüssigkeitsversorgung Leitfaden des Bayerischen Landespflegeausschusses Dr. med. Wolfgang Hell Facharzt für Allgemeinmedizin Sozialmedizin Ernährungsmedizin
Essen und Trinken am Lebensende Künstliche Ernährung und Flüssigkeitsversorgung Leitfaden des Bayerischen Landespflegeausschusses Dr. med. Wolfgang Hell Facharzt für Allgemeinmedizin Sozialmedizin Ernährungsmedizin
Ernährung über Magensonde pro und contra. Eine Entscheidungshilfe
 Ernährung über Magensonde pro und contra Eine Entscheidungshilfe Liebe Leserin und lieber Leser, wenn sich für Sie persönlich oder im Kreis Ihrer Angehörigen oder Bekannten die Frage stellt, ob eine PEG-Sonde
Ernährung über Magensonde pro und contra Eine Entscheidungshilfe Liebe Leserin und lieber Leser, wenn sich für Sie persönlich oder im Kreis Ihrer Angehörigen oder Bekannten die Frage stellt, ob eine PEG-Sonde
Interdisziplinäres Zentrum für Palliativmedizin. Sterbeorte in Deutschland
 1 Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Sterbeorte in Deutschland Krankenhaus 42-43% Zuhause 25-30% Heim 15-25% (steigend) Hospiz 1-2% Palliativstation 1-2% andere Orte 2-5%
1 Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Sterbeorte in Deutschland Krankenhaus 42-43% Zuhause 25-30% Heim 15-25% (steigend) Hospiz 1-2% Palliativstation 1-2% andere Orte 2-5%
Patientenverfügung. 1. diese Verfügung für folgende Situationen gültig ist:
 Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Patientenverfügung. Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:...
 Patientenverfügung Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:... bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich
Patientenverfügung Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:... bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich
Verhungern und Verdursten lassen? Sondenernähung bei Patienten mit fortgeschrittener Demenz
 Verhungern und Verdursten lassen Sondenernähung bei Patienten mit fortgeschrittener Demenz Matthis Synofzik 1) Hertie-Institut für Klinische Hirnforschung 2) Institut für Ethik in der Medizin Universität
Verhungern und Verdursten lassen Sondenernähung bei Patienten mit fortgeschrittener Demenz Matthis Synofzik 1) Hertie-Institut für Klinische Hirnforschung 2) Institut für Ethik in der Medizin Universität
Ethische Aspekte der künstlichen Ernährung am Lebensende
 Ethische Aspekte der künstlichen Ernährung am Lebensende Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Fortbildungsveranstaltung des Klinischen
Ethische Aspekte der künstlichen Ernährung am Lebensende Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Fortbildungsveranstaltung des Klinischen
Therapieentscheidungen am Lebensende
 Therapieentscheidungen am Lebensende Imke Strohscheer Universitäre Palliativmedizinische Einrichtung LKH - Universitätsklinikum Graz Grundlagen moralischen Handelns in der Medizin Eid des Hippokrates Florence
Therapieentscheidungen am Lebensende Imke Strohscheer Universitäre Palliativmedizinische Einrichtung LKH - Universitätsklinikum Graz Grundlagen moralischen Handelns in der Medizin Eid des Hippokrates Florence
S C H W E R P U N K T. Therapiereduktion und Therapieverzicht der Artificial Nutrition Hydration bei onkologischen Patienten
 2006 by IMABE-Institut für medizinische Anthropologie und Bioethik, Wien Imago Hominis,, S. 277 23 281 ISSN 1021-9803 S C H W E R P U N K T Therapiereduktion und Therapieverzicht der Artificial Nutrition
2006 by IMABE-Institut für medizinische Anthropologie und Bioethik, Wien Imago Hominis,, S. 277 23 281 ISSN 1021-9803 S C H W E R P U N K T Therapiereduktion und Therapieverzicht der Artificial Nutrition
Strategien für eine ausreichende Ernährung beim alten Patienten
 Strategien für eine ausreichende Ernährung beim alten Patienten Rainer Wirth Klinik für Geriatrie, St. Marien-Hospital Borken Arbeitsgruppe Ernährung der Deutschen Gesellschaft für Geriatrie Lehrstuhl
Strategien für eine ausreichende Ernährung beim alten Patienten Rainer Wirth Klinik für Geriatrie, St. Marien-Hospital Borken Arbeitsgruppe Ernährung der Deutschen Gesellschaft für Geriatrie Lehrstuhl
Interdisziplinäres Zentrum für Palliativmedizin.
 Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Palliativmedizin dient der Verbesserung der Lebensqualität von Patienten und ihren Familien, die mit einer lebensbedrohlichen Erkrankung
Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Palliativmedizin dient der Verbesserung der Lebensqualität von Patienten und ihren Familien, die mit einer lebensbedrohlichen Erkrankung
Patientinnen und Patienten mit Demenz im Allgemeinkrankenhaus
 Patientinnen und Patienten mit Demenz im Allgemeinkrankenhaus Workshop 1 Es schmeckt nicht Ernährung Demenzerkrankter im Krankenhaus Verena Frick Diätassistentin, Ernährungswissenschaftlerin Diagnostik:
Patientinnen und Patienten mit Demenz im Allgemeinkrankenhaus Workshop 1 Es schmeckt nicht Ernährung Demenzerkrankter im Krankenhaus Verena Frick Diätassistentin, Ernährungswissenschaftlerin Diagnostik:
Fragen. Palliative Geriatrie in der Altenhilfe
 Palliative Geriatrie in der Altenhilfe Perspektive eines Altersmediziners Priv.-Doz. Dr. med. Mathias Pfisterer Zentrum für Geriatrische Medizin Zentrum für Hospiz- und Palliativversorgung Evangelisches
Palliative Geriatrie in der Altenhilfe Perspektive eines Altersmediziners Priv.-Doz. Dr. med. Mathias Pfisterer Zentrum für Geriatrische Medizin Zentrum für Hospiz- und Palliativversorgung Evangelisches
Patientenverfügung. Familienname: Vorname: Geburtsdatum: Adresse: 1. diese Verfügung für folgende Situationen gültig ist: JA NEIN
 Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Ethische Aspekte bei der Einleitung. einer Ernährungstherapie.
 Ethische Aspekte bei der Einleitung einer Ernährungstherapie. 6. GHD Symposium 21. Mai 2014 Essen Ulrich Kampa Evangelisches Krankenhaus Hattingen Klinik für Anästhesie und Intensivmedizin Akademisches
Ethische Aspekte bei der Einleitung einer Ernährungstherapie. 6. GHD Symposium 21. Mai 2014 Essen Ulrich Kampa Evangelisches Krankenhaus Hattingen Klinik für Anästhesie und Intensivmedizin Akademisches
How does the Institute for quality and efficiency in health care work?
 Health Care for all Creating Effective and Dynamic Structures How does the Institute for quality and efficiency in health care work? Peter T. Sawicki; Institute for Quality and Efficiency in Health Care.
Health Care for all Creating Effective and Dynamic Structures How does the Institute for quality and efficiency in health care work? Peter T. Sawicki; Institute for Quality and Efficiency in Health Care.
PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN
 PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN WAS IST EIGENTLICH LEBENSQUALITÄT DAS CALMAN GAP ERWARTUNG
PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN WAS IST EIGENTLICH LEBENSQUALITÄT DAS CALMAN GAP ERWARTUNG
Demenz & Malnutrition Was ist gesichert?
 Demenz & Malnutrition Was ist gesichert? Rainer Wirth St. Marien-Hospital Borken, Klinikverbund Westmünsterland Arbeitsgruppe Ernährung der Deutschen Gesellschaft für Geriatrie Lehrstuhl für Innere Medizin
Demenz & Malnutrition Was ist gesichert? Rainer Wirth St. Marien-Hospital Borken, Klinikverbund Westmünsterland Arbeitsgruppe Ernährung der Deutschen Gesellschaft für Geriatrie Lehrstuhl für Innere Medizin
Gesund bis ins hohe Alter
 Was sollte bei einer Patientenverfügung und Vorsorgevollmacht beachtet werden Prof. Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Göttingen, den 04. Oktober 2014 Evangelisches Krankenhaus
Was sollte bei einer Patientenverfügung und Vorsorgevollmacht beachtet werden Prof. Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Göttingen, den 04. Oktober 2014 Evangelisches Krankenhaus
Fallvorstellung PEG Anlage
 Fallvorstellung PEG Anlage 3. Treffen der Ethikberatung in Sachsen 18. September 2013 Sächsische Landesärztekammer, Dresden Andreas von Aretin St. Elisabeth-Krankenhaus, Leipzig PEG-Ernährung bei fortgeschrittener
Fallvorstellung PEG Anlage 3. Treffen der Ethikberatung in Sachsen 18. September 2013 Sächsische Landesärztekammer, Dresden Andreas von Aretin St. Elisabeth-Krankenhaus, Leipzig PEG-Ernährung bei fortgeschrittener
Ausbildung in Ernährungsmedizin
 Ausbildung in Ernährungsmedizin Utopie und Realität H. Lochs Medizinische Klinik Schwerpunkt Gastroenterologie, Hepatologie und Endokrinologie Bedeutung der Ernährung in der Medizin In der Praxis 30% aller
Ausbildung in Ernährungsmedizin Utopie und Realität H. Lochs Medizinische Klinik Schwerpunkt Gastroenterologie, Hepatologie und Endokrinologie Bedeutung der Ernährung in der Medizin In der Praxis 30% aller
Hospiz und Palliativpflege im stationären Bereich
 Hospiz und Palliativpflege im stationären Bereich Impulsreferat am 26. Juni 2014 in Eisenstadt Dr. Gustav Herincs Mobiles Hospizteam der Caritas Wien Definitionen: Palliative Care (WHO 2002) Ist ein Ansatz
Hospiz und Palliativpflege im stationären Bereich Impulsreferat am 26. Juni 2014 in Eisenstadt Dr. Gustav Herincs Mobiles Hospizteam der Caritas Wien Definitionen: Palliative Care (WHO 2002) Ist ein Ansatz
Ergotherapeutische Behandlungsansätze bei Demenz
 Ergotherapeutische Behandlungsansätze bei Demenz Sebastian Voigt-Radloff Radloff, EuMScOT Ergotherapieforscher Zentrum für Geriatrie und Gerontologie Freiburg Universitätsklinikum Ziel der Ergotherapie
Ergotherapeutische Behandlungsansätze bei Demenz Sebastian Voigt-Radloff Radloff, EuMScOT Ergotherapieforscher Zentrum für Geriatrie und Gerontologie Freiburg Universitätsklinikum Ziel der Ergotherapie
Ernährung und Nahrungsverweigerung bei Demenzkranken. Marina Kojer
 Ernährung und Nahrungsverweigerung bei Demenzkranken Marina Kojer 2005 1 2 FRAU RESI, STECKBRIEF Burgenländische Wirtshaustochter Entwickelt sich in der Jugend zur Alkoholikerin Landet schließlich im Pflegeheim
Ernährung und Nahrungsverweigerung bei Demenzkranken Marina Kojer 2005 1 2 FRAU RESI, STECKBRIEF Burgenländische Wirtshaustochter Entwickelt sich in der Jugend zur Alkoholikerin Landet schließlich im Pflegeheim
Demenz und Malnutrition vom Frühsymptom zur therapeutischen Herausforderung
 XII. Dreiländertagung 2008 Der Schweizerischen, Deutschen und Österreichischen Gesellschaften für Ernährung Demenz und Malnutrition vom Frühsymptom zur therapeutischen Herausforderung Dr. med. Rainer Wirth
XII. Dreiländertagung 2008 Der Schweizerischen, Deutschen und Österreichischen Gesellschaften für Ernährung Demenz und Malnutrition vom Frühsymptom zur therapeutischen Herausforderung Dr. med. Rainer Wirth
Paradigmenwechsel in der Gastroenterologie
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Wollen Sie Ihre Mutter verhungern lassen?
 Wollen Sie Ihre Mutter verhungern lassen? Nahrungsverweigerung und Essstörungen bei Menschen mit fortgeschrittener Demenz Dr. Dr. Marina Kojer Dr. Martina Schmidl, MAS Frau Josephine Frau Josephine ist
Wollen Sie Ihre Mutter verhungern lassen? Nahrungsverweigerung und Essstörungen bei Menschen mit fortgeschrittener Demenz Dr. Dr. Marina Kojer Dr. Martina Schmidl, MAS Frau Josephine Frau Josephine ist
Unterschiede in der Therapie im Lebensverlauf: Diabetes mellitus
 Unterschiede in der Therapie im Lebensverlauf: Diabetes mellitus Harald Sourij Klinische Abteilung für Endokrinologie und Stoffwechsel, Medizinische Universität Graz Diabetestypen Typ 1 Diabetes Maturity
Unterschiede in der Therapie im Lebensverlauf: Diabetes mellitus Harald Sourij Klinische Abteilung für Endokrinologie und Stoffwechsel, Medizinische Universität Graz Diabetestypen Typ 1 Diabetes Maturity
Ursula Klein Remane Fachstelle Palliative Care Spitex Zürich
 Ursula Klein Remane Fachstelle Palliative Care Agenda Fallbeispiel Definition Praxis Ethik Diskussion Fallbeispiel Frau Müller möchte sterben. Fragen Was geschieht dann eigentlich, wie läuft das ab, wie
Ursula Klein Remane Fachstelle Palliative Care Agenda Fallbeispiel Definition Praxis Ethik Diskussion Fallbeispiel Frau Müller möchte sterben. Fragen Was geschieht dann eigentlich, wie läuft das ab, wie
Nahrungsverweigerung bei Demenz. Dr. med. Susanne Gretzinger M.A. Leitung Palliativmedizin, Ernährungsmedizin St. Joseph-Stift Dresden
 Nahrungsverweigerung bei Demenz Dr. med. Susanne Gretzinger M.A. Leitung Palliativmedizin, Ernährungsmedizin St. Joseph-Stift Dresden Fakten 10 Millionen Patienten mit Diabetes mellitus Typ II 60% der
Nahrungsverweigerung bei Demenz Dr. med. Susanne Gretzinger M.A. Leitung Palliativmedizin, Ernährungsmedizin St. Joseph-Stift Dresden Fakten 10 Millionen Patienten mit Diabetes mellitus Typ II 60% der
Menschenwürdige Behandlung bei fortgeschrittener Alzheimer Krankheit. Demenz im Enstadium: was kannsoll-muss man tun -was nicht 1
 Menschenwürdige Behandlung bei fortgeschrittener Alzheimer Krankheit 1 Überblick Demenz: Was ist eine Demenz/Ab wann ist das fortgeschrittene Stadium? Welche Symptome/Krankheitszustände treten auf? (Schmerzen?,
Menschenwürdige Behandlung bei fortgeschrittener Alzheimer Krankheit 1 Überblick Demenz: Was ist eine Demenz/Ab wann ist das fortgeschrittene Stadium? Welche Symptome/Krankheitszustände treten auf? (Schmerzen?,
Demenz in der letzten Lebensphase. Dr. Christine Bienek, Geriatrie-Zentrum Haus Berge
 Demenz in der letzten Dr. Christine Bienek, Geriatrie-Zentrum Haus Berge WAS IST DEMENZ? Definition der Demenz Alltagsrelevante Abnahme von Gedächtnis und anderen kognitiven Funktionen im Vergleich mit
Demenz in der letzten Dr. Christine Bienek, Geriatrie-Zentrum Haus Berge WAS IST DEMENZ? Definition der Demenz Alltagsrelevante Abnahme von Gedächtnis und anderen kognitiven Funktionen im Vergleich mit
Erkennen der Mangelernährung bei alten Menschen
 AUGSBURGER ERNÄHRUNGSGESPRÄCH 11.02.2015 Erkennen der Mangelernährung bei alten Menschen Susanne Nau Ernährungswissenschaftlerin Ernährungsteam Prävalenz der Mangelernährung Augsburger Ernährungsgespräch
AUGSBURGER ERNÄHRUNGSGESPRÄCH 11.02.2015 Erkennen der Mangelernährung bei alten Menschen Susanne Nau Ernährungswissenschaftlerin Ernährungsteam Prävalenz der Mangelernährung Augsburger Ernährungsgespräch
UNIVERSITÄTSKLINIK FÜR GERIATRIE BERNHARD IGLSEDER. Altersmedizin Intervention und ethische Entscheidung Wien 01 12 2011
 UNIVERSITÄTSKLINIK FÜR GERIATRIE BERNHARD IGLSEDER Altersmedizin Intervention und ethische Entscheidung Wien 01 12 2011 Geriatrie Generell nur relativ geringe natürliche Lebenserwartung Akzeptanz des Todes
UNIVERSITÄTSKLINIK FÜR GERIATRIE BERNHARD IGLSEDER Altersmedizin Intervention und ethische Entscheidung Wien 01 12 2011 Geriatrie Generell nur relativ geringe natürliche Lebenserwartung Akzeptanz des Todes
für den Beginn, die Fortsetzung oder die Beendigung einer dauerhaften künstlichen Ernährung von Menschen mit fortgeschrittener Demenz 1
 Entscheidungshilfe für den Beginn, die Fortsetzung oder die Beendigung einer dauerhaften künstlichen Ernährung von Menschen mit fortgeschrittener Demenz 1 Ethikrat des Caritasverbandes für den Rhein-Erft-Kreis
Entscheidungshilfe für den Beginn, die Fortsetzung oder die Beendigung einer dauerhaften künstlichen Ernährung von Menschen mit fortgeschrittener Demenz 1 Ethikrat des Caritasverbandes für den Rhein-Erft-Kreis
Ernähren bis zum Schluss? Ethische Fragen der künstlichen Ernährung
 Ernähren bis zum Schluss? Ethische Fragen der künstlichen Ernährung Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Fortbildungsveranstaltung
Ernähren bis zum Schluss? Ethische Fragen der künstlichen Ernährung Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Fortbildungsveranstaltung
Weil die Sicherheit an erster Stelle steht!
 Weil die Sicherheit an erster Stelle steht! Ernährung von Schlaganfall-Patienten mit Dysphagie Information für medizinisches Fachpersonal Mangelernährung und Dehydration Bei Schlaganfall-Patienten im Fokus
Weil die Sicherheit an erster Stelle steht! Ernährung von Schlaganfall-Patienten mit Dysphagie Information für medizinisches Fachpersonal Mangelernährung und Dehydration Bei Schlaganfall-Patienten im Fokus
Patientenverfügung. Name: Vorname: geboren am:
 Patientenverfügung Name: Vorname: geboren am: hiermit bestimme ich für den Fall, dass ich meinen Willen nicht mehr bilden mich verständlich äußern kann: Wenn ich mich aller Wahrscheinlichkeit nach unabwendbar
Patientenverfügung Name: Vorname: geboren am: hiermit bestimme ich für den Fall, dass ich meinen Willen nicht mehr bilden mich verständlich äußern kann: Wenn ich mich aller Wahrscheinlichkeit nach unabwendbar
Evidence Based Practice (Teil 1) Urs Albisser Andrea Weise (Februar 2006)
 Evidence Based Practice (Teil 1) Urs Albisser Andrea Weise (Februar 2006) Ziele Alle Ergotherapeuten der Klinik Valens wissen, was EBP ist (April 2006) kennen die Schritte von EBP (Mitte 2006) wissen,
Evidence Based Practice (Teil 1) Urs Albisser Andrea Weise (Februar 2006) Ziele Alle Ergotherapeuten der Klinik Valens wissen, was EBP ist (April 2006) kennen die Schritte von EBP (Mitte 2006) wissen,
Palliative Care für Demenzkranke
 Palliative Care für Demenzkranke Lebensqualität bis zum Lebensende? Dr. med. Roland Kunz Chefarzt Geriatrie + Palliative Care Palliative Care bei Demenz Erste Symptome PC als Haltung Hilfe zum Leben mit
Palliative Care für Demenzkranke Lebensqualität bis zum Lebensende? Dr. med. Roland Kunz Chefarzt Geriatrie + Palliative Care Palliative Care bei Demenz Erste Symptome PC als Haltung Hilfe zum Leben mit
Patientenverfügung (nach Muster des Bayrischen Justizministeriums Dezember 2012)
 Version: 2 Freigabe: 16.04.2013 Seite 1 von 5 Patientenverfügung (nach Muster des Bayrischen Justizministeriums Dezember 2012) Für den Fall, dass ich,... geboren am:... wohnhaft in:... meinen Willen nicht
Version: 2 Freigabe: 16.04.2013 Seite 1 von 5 Patientenverfügung (nach Muster des Bayrischen Justizministeriums Dezember 2012) Für den Fall, dass ich,... geboren am:... wohnhaft in:... meinen Willen nicht
PALLIATIVE CARE GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT / AKH WIEN
 PALLIATIVE CARE GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT / AKH WIEN CICELY SAUNDERS CICELY SAUNDERS 1918 LONDON 1941 PFLEGEAUSBILDUNG St.Thomas Hospital
PALLIATIVE CARE GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT / AKH WIEN CICELY SAUNDERS CICELY SAUNDERS 1918 LONDON 1941 PFLEGEAUSBILDUNG St.Thomas Hospital
Ernährung in der Palliativmedizin
 Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Fallvignette Grippe. Andri Rauch Universitätsklinik für Infektiologie Inselspital Bern andri.rauch@insel.ch
 Fallvignette Grippe 72-jähriger Patient mit schwerer COPD - Status nach mehreren Infektexazerbationen, aktuell stabil - Grippeimpfung nicht durchgeführt wegen langer Hospitalisation nach Unfall - Partnerin
Fallvignette Grippe 72-jähriger Patient mit schwerer COPD - Status nach mehreren Infektexazerbationen, aktuell stabil - Grippeimpfung nicht durchgeführt wegen langer Hospitalisation nach Unfall - Partnerin
PEG-Sonde notwendige Intervention oder unethische Zwangsernährung?
 AKE - Pflegeseminar: Verhungern alte Menschen in den Institutionen? PEG-Sonde notwendige Intervention oder unethische Zwangsernährung? Peter Fasching Wien, 23.3.2007 Weight (kg) and age in 20 000 community-dwelling
AKE - Pflegeseminar: Verhungern alte Menschen in den Institutionen? PEG-Sonde notwendige Intervention oder unethische Zwangsernährung? Peter Fasching Wien, 23.3.2007 Weight (kg) and age in 20 000 community-dwelling
Patientenverfügungen in der klinischen Praxis
 Patientenverfügungen in der klinischen Praxis Die Perspektive des Klinischen Ethik Komitees Dagmar Schmitz Klinisches Ethik Komitee Universitätsklinikum Aachen (kek@ukaachen.de) Überblick 1. Was macht
Patientenverfügungen in der klinischen Praxis Die Perspektive des Klinischen Ethik Komitees Dagmar Schmitz Klinisches Ethik Komitee Universitätsklinikum Aachen (kek@ukaachen.de) Überblick 1. Was macht
Ernährungsstörungen bei Demenz Sondenernährung und alternative Versorgungskonzepte
 Zusammenfassung U. Weibler-Villalobos Ernährungsstörungen bei Demenz Sondenernährung und alternative Versorgungskonzepte Nutritional Disorders in Patients with Dementia Tube Feeding and Alternative Concept
Zusammenfassung U. Weibler-Villalobos Ernährungsstörungen bei Demenz Sondenernährung und alternative Versorgungskonzepte Nutritional Disorders in Patients with Dementia Tube Feeding and Alternative Concept
vorsorgen selbst bestimmen e.v.
 vorsorgen selbst bestimmen e.v. Patientenverfügung 1. Zu meiner Person Name: Vorname: Geburtsdatum: Wohnort: Straße: Geburtsort: 2. Reichweite dieser Patientenverfügung Die folgende Verfügung bedeutet
vorsorgen selbst bestimmen e.v. Patientenverfügung 1. Zu meiner Person Name: Vorname: Geburtsdatum: Wohnort: Straße: Geburtsort: 2. Reichweite dieser Patientenverfügung Die folgende Verfügung bedeutet
Wer entscheidet einmal für mich? Vorsorgevollmacht und Patientenverfügung Betreuungsverfügung
 Wer entscheidet einmal für mich? Vorsorgevollmacht und Patientenverfügung Betreuungsverfügung Wie bestimme ich, was medizinisch unternommen werden soll, wenn ich entscheidungsunfähig bin? Sein Selbstbestimmungsrecht
Wer entscheidet einmal für mich? Vorsorgevollmacht und Patientenverfügung Betreuungsverfügung Wie bestimme ich, was medizinisch unternommen werden soll, wenn ich entscheidungsunfähig bin? Sein Selbstbestimmungsrecht
Palliative Care und Demenz
 Palliative Care und Demenz Gemeinsamkeiten und Unterschiede Dr. med. Roland Kunz Chefarzt Geriatrie + Palliative Care Woran sterben betagte Menschen heute? Sterben an Demenz wird zu einer häufigen Todesursache
Palliative Care und Demenz Gemeinsamkeiten und Unterschiede Dr. med. Roland Kunz Chefarzt Geriatrie + Palliative Care Woran sterben betagte Menschen heute? Sterben an Demenz wird zu einer häufigen Todesursache
Prof. Dr. Dr. Martin HärterH
 Effekte von Shared Decision-Making Forschungsstand zur Adherence Prof. Dr. Dr. Martin HärterH Fachtagung Adherence Berlin 11.12.2009 Definition Adherence ist definiert als das Ausmaß, in welchem das Verhalten
Effekte von Shared Decision-Making Forschungsstand zur Adherence Prof. Dr. Dr. Martin HärterH Fachtagung Adherence Berlin 11.12.2009 Definition Adherence ist definiert als das Ausmaß, in welchem das Verhalten
Patientenverfügung. Ich,. geb. am. wohnhaft in...
 Patientenverfügung Ich,. (Name) (Vorname) geb. am. wohnhaft in... verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: Ich
Patientenverfügung Ich,. (Name) (Vorname) geb. am. wohnhaft in... verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: Ich
Patientenverfügung, die Freiheit nehme ich mir. Verbindlichkeit und Grenzen der Patientenautonomie.
 Patientenverfügung, die Freiheit nehme ich mir Verbindlichkeit und Grenzen der Patientenautonomie Christof.Oswald@klinikum-nuernberg.de Ethikkreis 1997-2008 Patientenautonomie Begleitung v. Patienten,
Patientenverfügung, die Freiheit nehme ich mir Verbindlichkeit und Grenzen der Patientenautonomie Christof.Oswald@klinikum-nuernberg.de Ethikkreis 1997-2008 Patientenautonomie Begleitung v. Patienten,
Die PEG-Sonde Wann legen, wann nicht? Ihr Stellenwert in der Geriatrie Die ethische Dimension
 Die PEG-Sonde Wann legen, wann nicht? Ihr Stellenwert in der Geriatrie Die ethische Dimension Thomas Frühwald Abteilung für Akutgeriatrie Krankenhaus Hietzing mit Neurologischem Zentrum Rosenhügel, Wien
Die PEG-Sonde Wann legen, wann nicht? Ihr Stellenwert in der Geriatrie Die ethische Dimension Thomas Frühwald Abteilung für Akutgeriatrie Krankenhaus Hietzing mit Neurologischem Zentrum Rosenhügel, Wien
und Entscheidungen am Lebensende
 Palliativmedizin und Entscheidungen am Lebensende Prof. Dr. Gian Domenico Borasio Lehrstuhl für Palliativmedizin Université de Lausanne 1. Einführung 2. Palliativmedizin als Voraussetzung für Selbstbestimmung
Palliativmedizin und Entscheidungen am Lebensende Prof. Dr. Gian Domenico Borasio Lehrstuhl für Palliativmedizin Université de Lausanne 1. Einführung 2. Palliativmedizin als Voraussetzung für Selbstbestimmung
Patientenverfügung, wenn das Gedächtnis nachlässt
 Patientenverfügung, wenn das Gedächtnis nachlässt Name: Geburtsname: Vorname: Geburtsdatum: Geburtsort: PLZ / Wohnort: Straße: Telefon: Ich bin sehr vergesslich Ich befinde mich im Anfangsstadium einer
Patientenverfügung, wenn das Gedächtnis nachlässt Name: Geburtsname: Vorname: Geburtsdatum: Geburtsort: PLZ / Wohnort: Straße: Telefon: Ich bin sehr vergesslich Ich befinde mich im Anfangsstadium einer
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen
 Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Kostenreduktion durch Prävention?
 Gesundheitsökonomische Aspekte der Prävention: Kostenreduktion durch Prävention? Nadja Chernyak, Andrea Icks Jahrestagung DGSMP September 2012 Agenda Spart Prävention Kosten? Ist Prävention ökonomisch
Gesundheitsökonomische Aspekte der Prävention: Kostenreduktion durch Prävention? Nadja Chernyak, Andrea Icks Jahrestagung DGSMP September 2012 Agenda Spart Prävention Kosten? Ist Prävention ökonomisch
Kurzfassung des Vortrages von Dr. Gudrun Zürcher, Freiburg Diätetische Prophylaxe und Therapie der chronischen Niereninsuffizienz
 Kurzfassung des Vortrages von Dr. Gudrun Zürcher, Freiburg Diätetische Prophylaxe und Therapie der chronischen Niereninsuffizienz Der natürliche Verlauf einer chronischen Niereninsuffizienz ist durch eine
Kurzfassung des Vortrages von Dr. Gudrun Zürcher, Freiburg Diätetische Prophylaxe und Therapie der chronischen Niereninsuffizienz Der natürliche Verlauf einer chronischen Niereninsuffizienz ist durch eine
Aktuelle Sachinformationen zur Patientenverfügung
 Aktuelle Sachinformationen zur Patientenverfügung Ulrich Fink, Pastoralreferent, Supervisor DGSv Diözesanbeauftragter für Ethik im Gesundheitswesen und Hospizseelsorge im Erzbistum Köln Stufen Autonomie
Aktuelle Sachinformationen zur Patientenverfügung Ulrich Fink, Pastoralreferent, Supervisor DGSv Diözesanbeauftragter für Ethik im Gesundheitswesen und Hospizseelsorge im Erzbistum Köln Stufen Autonomie
Wenn Sie unseren Fragebogen beantworten: welcher Befragten-Gruppe gehören Sie an? Ich bin Arzt und behandele häufiger Patienten mit Demenz.
 cand. med. Anna Lena Seidenberg Professor Dr. Bettina Schöne-Seifert - Lehrstuhl für Medizinethik - Universitätsklinikum und Westfälische Wilhelms-Universität Von-Esmarch-Str. 62 48149 Münster Liebe Lesende,
cand. med. Anna Lena Seidenberg Professor Dr. Bettina Schöne-Seifert - Lehrstuhl für Medizinethik - Universitätsklinikum und Westfälische Wilhelms-Universität Von-Esmarch-Str. 62 48149 Münster Liebe Lesende,
Künstliche Ernährung am Lebensende. ... wie lange noch?... und was dann?
 Künstliche Ernährung am Lebensende... wie lange noch?... und was dann? Workshop Ku nstliche Ernährung am Lebensende weiterfu hren oder abbrechen? Hilfestellungen zur Entscheidungsfindung Kartause Ittingen
Künstliche Ernährung am Lebensende... wie lange noch?... und was dann? Workshop Ku nstliche Ernährung am Lebensende weiterfu hren oder abbrechen? Hilfestellungen zur Entscheidungsfindung Kartause Ittingen
Gibt es eine Palliative Geriatrie?
 Gibt es eine Palliative Geriatrie? Oder geht es um Palliative Care in der Geriatrie? Wenn ja, wann beginnt dann Palliative Care? Oder ist Geriatrie gleich Palliative Care? Dr. med. Roland Kunz Chefarzt
Gibt es eine Palliative Geriatrie? Oder geht es um Palliative Care in der Geriatrie? Wenn ja, wann beginnt dann Palliative Care? Oder ist Geriatrie gleich Palliative Care? Dr. med. Roland Kunz Chefarzt
Palliativer Einsatz von Analgetika & Anxiolytika. Analgesie Analgosedierung Palliative Sedierung
 Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Bedeutung des Delir im Krankenhaus
 Bedeutung des Delir im Krankenhaus M. Gogol Klinik für Geriatrie Coppenbrügge Delir - Definition Akutes Verwirrtheitssyndrom Delirare aus der Spur geraten de : ab, neben lira : Spur, Rille, Furche Viele
Bedeutung des Delir im Krankenhaus M. Gogol Klinik für Geriatrie Coppenbrügge Delir - Definition Akutes Verwirrtheitssyndrom Delirare aus der Spur geraten de : ab, neben lira : Spur, Rille, Furche Viele
Speis und Trank am Lebensende. Roland Kunz, Spital Affoltern
 Speis und Trank am Lebensende Roland Kunz, Spital Affoltern Welche Probleme beschäftigen Sie zum Thema Speis und Trank? Wertewandel Ernährung Gemeinsame Entscheidung: Definition Behandlungsziel Essen Kurativ
Speis und Trank am Lebensende Roland Kunz, Spital Affoltern Welche Probleme beschäftigen Sie zum Thema Speis und Trank? Wertewandel Ernährung Gemeinsame Entscheidung: Definition Behandlungsziel Essen Kurativ
INDIVIDUELLE DEFINITION DER ZIELWERTE?
 13.10.2016, 27. GRAZER FORTBILDUNGSTAGE HOCHDRUCK IM FOKUS Prof. Dr. Ute Hoffmann Klinik für Allgemeine Innere Medizin und Geriatrie Nephrologie/Angiologie/Diabetologie/Endokrinologie Akutgeriatrie/Geriatr.
13.10.2016, 27. GRAZER FORTBILDUNGSTAGE HOCHDRUCK IM FOKUS Prof. Dr. Ute Hoffmann Klinik für Allgemeine Innere Medizin und Geriatrie Nephrologie/Angiologie/Diabetologie/Endokrinologie Akutgeriatrie/Geriatr.
Bevacizumab kann demnach bei selektionierten Patienten im
 Fortgeschrittenes NSCLC Neue S3-Leitlinie empfiehlt Bevacizumab Grenzach-Wyhlen (7. April 2010) - Die kürzlich veröffentlichte S3-Leitlinie Prävention, Diagnostik, Therapie und Nachsorge des Lungenkarzinoms
Fortgeschrittenes NSCLC Neue S3-Leitlinie empfiehlt Bevacizumab Grenzach-Wyhlen (7. April 2010) - Die kürzlich veröffentlichte S3-Leitlinie Prävention, Diagnostik, Therapie und Nachsorge des Lungenkarzinoms
Wozu dient eine Patientenverfügung?
 Patientenverfügung 2 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten Situationen
Patientenverfügung 2 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten Situationen
Als Krebspatient an einer Studie teilnehmen was sollte man wissen?
 Als Krebspatient an einer Studie teilnehmen was sollte man wissen? Krebsinformationsdienst, Heidelberg Dr. Susanne Weg-Remers Seite 2 Grundlage für evidenzbasiertes medizinisches Wissen sind klinische
Als Krebspatient an einer Studie teilnehmen was sollte man wissen? Krebsinformationsdienst, Heidelberg Dr. Susanne Weg-Remers Seite 2 Grundlage für evidenzbasiertes medizinisches Wissen sind klinische
Die PEG-Sondentherapie Erfahrungsbericht aus dem Bürgerhospital
 Die PEG-Sondentherapie Erfahrungsbericht aus dem Bürgerhospital Medizinische Klinik 3 Geriatrisches Zentrum Prof. Dr. W. Beischer Klinikum Stuttgart, Bürgerhospital Dr. Wolfgang Böck Intern. Gemeinschaftspraxis
Die PEG-Sondentherapie Erfahrungsbericht aus dem Bürgerhospital Medizinische Klinik 3 Geriatrisches Zentrum Prof. Dr. W. Beischer Klinikum Stuttgart, Bürgerhospital Dr. Wolfgang Böck Intern. Gemeinschaftspraxis
I. Ich, geb. am : wohnhaft in :
 PATIENTENVERFÜGUNG I. Ich, geb. am : wohnhaft in : bestimme hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann. Wenn ich mich aller Wahrscheinlichkeit nach unabwendbar
PATIENTENVERFÜGUNG I. Ich, geb. am : wohnhaft in : bestimme hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann. Wenn ich mich aller Wahrscheinlichkeit nach unabwendbar
Inhalt. Autorenverzeichnis. Verzeichnis der Abkürzungen. Im Text verwendete Symbole
 Inhalt Autorenverzeichnis V Verzeichnis der Abkürzungen Im Text verwendete Symbole VI VI Grundlagen 1. Grundprinzipien einer vollwertigen, gesundheitsförderlichen Ernährung 1. Ernährungsrelevante Altersveränderungen
Inhalt Autorenverzeichnis V Verzeichnis der Abkürzungen Im Text verwendete Symbole VI VI Grundlagen 1. Grundprinzipien einer vollwertigen, gesundheitsförderlichen Ernährung 1. Ernährungsrelevante Altersveränderungen
Statement. In Würde sterben Zur aktuellen Diskussion über Sterbehilfe, Hospiz- und Palliativstrukturen. Sterbehilfe im Sinne einer Sterbebegleitung
 Statement In Würde sterben Zur aktuellen Diskussion über Sterbehilfe, Hospiz- und Palliativstrukturen Sterbehilfe im Sinne einer Sterbebegleitung Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer
Statement In Würde sterben Zur aktuellen Diskussion über Sterbehilfe, Hospiz- und Palliativstrukturen Sterbehilfe im Sinne einer Sterbebegleitung Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Ernährung in der Geriatrie. Leitlinie 2012 was ist neu
 Ernährung in der Geriatrie Leitlinie 2012 was ist neu AKTUELLER STAND Inhaltliche Überarbeitung durch AG Geriatrie (unter Leitung von Frau Prof. Volkert) abgeschlossen 1. Quartal 2012 Konsensusabstimmung
Ernährung in der Geriatrie Leitlinie 2012 was ist neu AKTUELLER STAND Inhaltliche Überarbeitung durch AG Geriatrie (unter Leitung von Frau Prof. Volkert) abgeschlossen 1. Quartal 2012 Konsensusabstimmung
Klinische Forschung. Klinische Forschung. Effectiveness Gap. Versorgungsforschung und evidenzbasierte Medizin. Conclusion
 Versorgungsforschung und evidenzbasierte Medizin Klinische Forschung 00qm\univkli\klifo2a.cdr DFG Denkschrift 1999 Aktuelles Konzept 2006 Workshop der PaulMartiniStiftung Methoden der Versorgungsforschung
Versorgungsforschung und evidenzbasierte Medizin Klinische Forschung 00qm\univkli\klifo2a.cdr DFG Denkschrift 1999 Aktuelles Konzept 2006 Workshop der PaulMartiniStiftung Methoden der Versorgungsforschung
VDD Symposium Expertentreff Onkologie. Krefeld
 Ernährung 2012 11. Dreiländertagung der Deutschen Gesellschaft für Ernährungsmedizin e.v. (DGEM), der Österreichischen Arbeitsgemeinschaft Klinische Ernährung (AKE) und der Gesellschaft für Klinische Ernährung
Ernährung 2012 11. Dreiländertagung der Deutschen Gesellschaft für Ernährungsmedizin e.v. (DGEM), der Österreichischen Arbeitsgemeinschaft Klinische Ernährung (AKE) und der Gesellschaft für Klinische Ernährung
Palliative Versorgung an Demenz erkrankter Menschen
 Palliative Versorgung an Demenz erkrankter Menschen Workshop 6 Johannes Vogel 1 Palliative Versorgung an Demenz erkrankter Menschen (Wann) Ist ein an Demenz erkrankter Mensch Ein Palliativpatient? EAPC
Palliative Versorgung an Demenz erkrankter Menschen Workshop 6 Johannes Vogel 1 Palliative Versorgung an Demenz erkrankter Menschen (Wann) Ist ein an Demenz erkrankter Mensch Ein Palliativpatient? EAPC
Wenn Sie vor der Frage stehen, ob bei Ihnen oder einem Angehörigen eine "Magensonde" gelegt werden soll.
 Wenn Sie vor der Frage stehen, ob bei Ihnen oder einem Angehörigen eine "Magensonde" gelegt werden soll. Das Legen einer Magensonde durch die Bauchwand (PEG) ist eine Entscheidung mit weit reichenden Folgen,
Wenn Sie vor der Frage stehen, ob bei Ihnen oder einem Angehörigen eine "Magensonde" gelegt werden soll. Das Legen einer Magensonde durch die Bauchwand (PEG) ist eine Entscheidung mit weit reichenden Folgen,
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger
 Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Leben dürfen sterben müssen. Oder manchmal eher umgekehrt? Dr. med. Roland Kunz Chefarzt Geriatrie und Palliative Care
 Leben dürfen - sterben müssen. Oder manchmal eher umgekehrt? Dr. med. Roland Kunz Chefarzt Geriatrie und Palliative Care Wir! Wir dürfen leben, im Hier und Jetzt! Wir müssen einmal sterben! Aber daran
Leben dürfen - sterben müssen. Oder manchmal eher umgekehrt? Dr. med. Roland Kunz Chefarzt Geriatrie und Palliative Care Wir! Wir dürfen leben, im Hier und Jetzt! Wir müssen einmal sterben! Aber daran
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
