Handlungsempfehlung zur prähospitalen Anwendung von Tourniquets
|
|
|
- Sara Solberg
- vor 6 Jahren
- Abrufe
Transkript
1 Handlungsempfehlung des Wissenschaftlichen Arbeitskreises Notfallmedizin der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin* Handlungsempfehlung zur prähospitalen Anwendung von Tourniquets Björn Hossfeld 1,8, Florent Josse 1,8, Martin Kulla 1,8, Michael Bernhard 2,3, Matthias Fischer 4, Bernd W. Böttiger 5, Jan-Thorsten Gräsner 6, Felix Walcher 7, Lorenz A. Lampl 1,8, Matthias Helm 1,8 1. Klinik für Anästhesiologie und Intensivmedizin, Sektion Notfallmedizin, Bundeswehrkrankenhaus Ulm (Direktor: Prof. Dr. L. Lampl) 2. Zentrale Notaufnahme, Universitätsklinikum Leipzig AöR, (Direktor: Prof. Dr. A. Gries) 3. Arbeitsgruppe Trauma- und Schockraummanagement des Arbeitskreises Notfallmedizin der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin 4. Klinik für Anästhesiologie, Operative Intensivmedizin, Notfallmedizin und Schmerztherapie, Klinik am Eichert, Göppingen (Chefarzt: Prof. Dr. M. Fischer) 5. Klinik für Anästhesiologie und Operative Intensivmedizin, Universitätsklinikum Köln (AöR) (Direktor: Prof. Dr. B.W. Böttiger) 6. Institut für Rettungs- und Notfallmedizin (IRuN), Universitätsklinikum Schleswig- Holstein, Campus Kiel (Direktor: PD Dr. J.T. Gräsner) 7. Universitätsklinik für Unfallchirurgie, Universitätsklinikum Magdeburg (Direktor: Prof. Dr. F. Walcher) 8. Arbeitsgruppe Taktische Medizin des Arbeitskreises Notfallmedizin der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin Korrespondierender Autor: Dr. Björn Hossfeld Oberarzt Klinik für Anästhesiologie & Intensivmedizin Sektion Notfallmedizin Bundeswehrkrankenhaus Ulm Oberer Eselsberg Ulm Tel.: +49(0)
2 Ziel Die Anlage eines Tourniquets erfolgt, um eine lebensbedrohliche Blutung an einer Extremität zeitnah und temporär durch Abbindung der arteriellen Blutzufuhr zu stoppen, wenn Kompression der Wunde nicht ausreicht oder in der gegebenen Situation nicht praktikabel ist [1]. Hierdurch wird ein fortdauernder und unkontrollierbarer Blutverlust vermieden, bis eine suffiziente Blutstillung auf andere Art und Weise möglich ist. Einleitung Die Abbindung ist keine neu entwickelte notfallmedizinische Maßnahme, sondern vielmehr wurde diese Notfalltechnik bereits 200 v. Chr. von den Römern beschrieben, um Blutungen zu behandeln. Seit dem Jahr 1718 wurden der Begriff Tourniquet verwendet und erste technische Geräte zur differenzierteren Anlage des Tourniquets entwickelt. Während der großen militärischen Auseinandersetzungen des 20. Jahrhunderts wurde das Tourniquet noch eher zurückhaltend eingesetzt (2). Erst eine Untersuchung von Bellamy 1984 über die Todesursachen im Vietnamkonflikt zeigte, dass 9% der Todesfälle durch ein potentiell vermeidbares Verbluten aus Extremitätenverletzungen bedingt waren (3). Im Jahr 1996 wurde die Versorgung von lebensbedrohlichen Extremitätenblutungen mittels Tourniquet als Maßnahme in militärischen Einsätzen im Rahmen des Algorithmus zur notfallmedizinischen Versorgung während militärischer Kampfhandlungen Tactical Combat Casualty Care (TCCC) etabliert (4). Die Erfahrungen aus den aktuellen Konflikten in Afghanistan und Irak haben im vergangenen Jahrzehnt zu einem Umdenken in der Indikationsstellung und Anlage des Tourniquets geführt: Galt die Anwendung eines Tourniquets zunächst wegen des Risikos einer kritischen Ischämie der abgebundenen Extremitäten noch als Ultima Ratio, wenn eine Blutstillung mit anderen Mitteln nicht möglich war (5), ist die Anlage eines Tourniquets inzwischen ein gängiges Mittel zur initialen, temporären Erstversorgung von lebensbedrohlich blutenden Verletzungen einer Extremität im militärischen Einsatz geworden (6). International ist ein industriell gefertigtes Tourniquet (Abb. 1 a-c) Bestandteil der persönlichen sanitätsdienstlichen Ausstattung, auch bei der Bundeswehr gehört das Tourniquet zur Standardausrüstung eines jeden Soldaten im Einsatz. 2
3 Die positiven Erfahrungen im militärischen Umfeld mit dieser schnellen, sicheren, effektiven und komplikationsarmen Blutstillung durch Anwendung des Tourniquets versprechen einen ebenso großen Nutzen in der zivilen prähospitalen Versorgung von lebensbedrohlich blutenden Verletzungen einer Extremität (7,8). In diesem Bereich gibt es zwar bisher kaum Daten über Vorhaltung und Einsatz von Tourniquets, allerdings werden der Nutzen und die potentiell lebensrettende Anwendung eines Tourniquets in einzelnen Fällen beschrieben und retrospektiv betrachtet (9): Aus den Ergebnissen einer Studie aus Texas über zivile Patienten mit penetrierenden Verletzungen der Extremitäten folgern Dorlac et al. (10), dass die Letalität um mehr als die Hälfte gesenkt werden könnte, wenn Tourniquets konsequent eingesetzt würden. Entsprechend fordern Doyle et al. (11) den Einsatz von Tourniquets auch im zivilen Rettungsdienst, allerdings verbunden mit klaren Algorithmen für Indikationen und mögliche Alternativen. Kleber et al. (12) beschreiben in einer rechtsmedizinischen Begutachtung aller im Jahre 2010 in Berlin prähospital verstorbenen Traumapatienten Exsanginuation in 67,5% der Fälle als potentiell oder gar definitiv vermeidbare Todesursache. Dabei kann nicht angenommen werden, dass alle Patienten aus schweren Verletzungen der Extremitäten verblutet sind. Zumindest bei einigen Unfallopfern hätte jedoch die Verwendung eines Tourniquets den Blutverlust deutlich minimieren können. Die vorliegende Handlungsempfehlung der Arbeitsgruppe Taktische Medizin des Arbeitskreises Notfallmedizin der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin beschreibt die Indikationen und einen Algorithmus zum Einsatz von Tourniquets im Bereich der zivilen Notfallmedizin. Indikationen und Komplikationen Eine kritische Blutung aus einer Extremitätenverletzung muss nicht auf den ersten Blick als solche wahrgenommen werden. Oft wird der Blutverlust aus nicht spritzend (arteriell) blutenden Verletzungen unterschätzt, doch gerade bei großen Wundflächen (z.b. nach Decollement) kann ein stetiger Blutverlust ein relevantes Ausmaß annehmen. In der Regel reicht es bei diesen Verletzungen aus, einen Druckverband anzulegen. Nur wenn ein lege artis angelegter Druckverband nicht ausreicht und die Blutung nicht gestoppt werden kann, ist die Anlage eines Tourniquet indiziert (13). 3
4 Des Weiteren gibt es Situationen, in denen das Rettungsteam die kritische Blutung (z.b. am Unterschenkeln beim eingeklemmten Patienten) nicht unmittelbar erkennen oder zum Zweck der Behandlung erreichen kann. Solche Blutungsquellen können ggf. erst zu einem späteren Zeitpunkt untersucht und beurteilt werden. Bis eine Blutstillung (z.b. durch einen Kompressionsverband möglich wird, muss frühzeitig an die Anlage eines Tourniquets gedacht werden, um unnötigen Bluverleust zu vermeiden.. Eine besondere Indikation entsteht, wenn der verletzte Patient neben einer kritischen Extremitätenblutung weitere vitalgefährdende Verletzungen aufweist: ein kritischer Blutverlust (<C>-Problem) kann suffizient mit der schnellen Anlage eines Tourniquets durch Rettungsfachpersonal gestoppt werden, während sich der Notarzt parallel anderen Aufgaben [z.b. der Atemwegssicherung oder Entlastung des Pleuraraums (A/B-Problem)] widmen kann (horizontales Arbeiten, Delegation). Unter diesem Aspekt hat das frühzeitige Stillen von bedrohlichen Blutungen aus Extremitäten auch mit höchstem Empfehlungsgrad Eingang in die S3-Leitlinie Polytrauma/Schwerverletztenbehandlung (14) und in die europäische Leitlinie zur Behandlung von Blutungen und Gerinnungsstörungen nach schwerem Trauma gefunden (15). Schließlich kann, bei der Versorgung von mehreren Patienten gleichzeitig (z.b. Bombenattentat auf den Boston-Marathon 2013 (16) oder die Anschläge in Paris im November 2015 (17) ), die Blutsstillung mit einem Tourniquet ebenso sinnvoll erscheinen, wie bei einer Versorgung unter extrem abgelegenen Bedingungen und langen Transportzeiten (z.b. Rettung in Off-Shore Windparks oder im Gebirge),. In Anbetracht der beschriebenen Situationen wird deutlich, dass die indizierte Anwendung eines Tourniquets in zivilen Rettungsdienst eine seltene Maßnahme bleibt (18). Keinesfalls sollte in Hinblick auf mögliche Komplikationen die Indikation unkritisch gestellt werden; in einer militärischen Untersuchung aus Israel waren nahezu die Hälfte von 110 angelegten Tourniquets klinisch nicht indiziert (19), allerdings kann unter taktischen Bedingungen das Tourniquet die einzige und schnellste Möglichkeit der Blutstillung bedeuten. Die möglichen Komplikationen beschränkten daher lange Zeit die Anwendung des Tourniquets auf anderweitig nicht beherrschbare Extremitätenblutung als Ultima 4
5 Ratio -Lösungsstrategie. Folgende mögliche Komplikationen einer Tourniquetanlage sollten in Betracht gezogen werden: Ischämie des nicht verletzten Gewebes distal der Abbindung mit der Möglichkeit von Nekrosen vor allem im Bereich der Muskulatur, und Entstehung eines Kompartmentsyndroms (20) durch Initiitierung einer Ischämie mit nachfolgendem lokalem Reperfusionssyndrom Systemisches Reperfusionssyndrom Nervenläsionen (21) und/oder Gefäßverletzungen. Bei Vorliegen einer anderweitig nicht unmittelbar zu stoppenden Extremitätenblutung, treten diese Komplikationen jedoch in den Hintergrund. Neben den Ergebnissen aus militärischen Konflikten besteht die meiste Erfahrung mit Tourniquets bei elektiven Eingriffen in der Unfallchirurgie, denn dort werden Ischämien mittels Tourniquet i.s. einer pneumatischen Blutsperre für einen Zeitraum von bis zu 120 min als gut verträglich beschrieben: Horlocker et al. (21) zeigten retrospektiv an Patienten, bei denen der Zeitraum von 120 min für ein geschlossenes Tourniquet im Rahmen von endoprothetischen Eingriffen am Knie überschritten wurde, dass die Inzidenz für Nervenläsionen erst nach dieser Zeit zunimmt. Im zivilen Rettungsdienst sind deutlich kürzere prähospitale Versorgungszeiten und damit Tourniquetzeiten zu erwarten, denn die durchschnittliche prähospitale Verweildauer von Traumapatienten im TraumaRegister DGU liegt seit Jahren stabil bei 72 min (22). Dies entspricht auch der durchschnittlichen Dauer einer für den zivilen Rettungsdienst beschriebenen Tourniquetanlage (23), da diese während der prähospitalen Versorgung angelegten Hilfsmittel in der Regel im Schockraum oder unmittelbar während der ersten operativen Versorgung abgenommen werden. Eine zehnjährige Untersuchung aus Boston beschreibt sogar 95 Anwendungen eines Tourniquets mit einer durchschnittlichen Dauer von lediglich 15 min (24). In dieser Untersuchung wurden eine möglicherweise durch das Tourniquet bedingte Gefäßschädigung und eine Parästhesie am Unterarm beschrieben (24). Solche Läsionen als Nebenwirkung eines Tourniquets stehen in der Nutzen-Risiko-Abwägung deutlich hinter dem Überlebensvorteil (7), vor allem da bei 428 nachuntersuchten Anwendungen eines Tourniquets im Irak-Konflikt keine Amputation der betroffenen Extremitäten nötig 5
6 wurde (25), und bei 24 Tourniquet-Anwendungen im zivilen Rettungsdienst in North Carolina (USA) keine Komplikationen beschrieben wurden (23). Indikation und Komplikationen für den Einsatz eines Tourniquets sind in Tabellen 1 und 2 zusammengefasst. Tabelle 1: Beispiele für lebensbedrohliche Blutungen mit Indikation zur Anlage eines Tourniquets Indikationen zur Anlage eines Tourniquets Amputationsverletzung proximal des Handgelenkes oder Fußes Multiple Blutungen an einer Extremität, die in der Summe einen relevanten Blutverlust bedeuten können Schwere Blutung der Extremitäten bei gleichzeitigem kritischen A-, B- oder C-Problem Schwere Blutung einer Extremität bei Unerreichbarkeit der Verletzung (z.b. eingeklemmte Person) Unmöglichkeit der Blutstillung durch Druckverbände o.ä. Versorgung einer stärkeren Blutung an einer Extremität bei Dunkelheit Schwere Blutungen an Extremitäten bei MANV Schwere Blutungen an Extremitäten bei Zeitdruck unter Gefahrensituationen Tabelle 2: Komplikationen und Nebenwirkungen bei der Anlage eines Tourniquets Komplikationen und Nebenwirkungen Venöse Stauung mit verstärkter Blutung bei insuffizienter Knebelung Schmerzen Haut-, Nerven-, Gefäß- und Muskelschädigung Kompartmentsyndrom durch postischämische Reperfusion Systemische Reperfusionssyndrom Nebenwirkungen abhängig von: Anlagedauer Anlageort Aufgewendeter Druck Tourniquet Design Fehlerhafter Anwendung (z.b. insuffiziente Knebelung s.o.) Modifiziert nach [7] 6
7 A&I 2016, in press Design/Aufbau Die in Tabelle 2 beschriebenen Komplikationen sind unter anderem durch Bauart und Design des Tourniquets bestimmt (26). Deshalb sollen nur kommerziell hergestellte Tourniquets verwendet werden, die den in Tabelle 3 aufgeführten Charakteristika entsprechen. Auf dem Markt werden verschieden konstruierte Tourniquets mit mehr oder weniger guter Funktionalität und Anwendbarkeit angeboten, von denen aus Sicht der Arbeitsgruppe Taktische Medizin in Anlehnung an das Committee on Tactical Combat Casualty Care (CoTCCC), welches für das US-Militär regelmäßig Empfehlungen zur sanitätsdienstlichen Versorgung im Einsatz erarbeitet, derzeit drei empfohlen werden können (Abb. 1 a-c). Abb. 1: a) (oben links) Combat Application Tourniquet (C.A.T.) b) (oben rechts) Special Operations Forces Tactical Tourniquet (SOF-TT) c) (unten) Emergency and Military Tourniquet (EMT) pneumatisch 7
8 Kritische Extremitätenblutung Anlage Tourniquet ca. handbreit proximal der Wunde Festziehen bis Blutung steht Blutung steht? ja nein 2. Tourniquet proximal des ersten weiteres Vorgehen gem. ABCDE- Algorithmus nein zeitkritischer Transport Abb. 2 Algorithmus zur Tourniquetanlage im Rettungsdienst ja Blutung steht? Anwendung Der in Abbildung 2 dargestellte Algorithmus beschreibt das Vorgehen zur Tourniquet-Anlage. Grundsätzlich sollte ein Tourniquet so distal wie möglich jedoch mindestens 5 cm (etwa handbreit) proximal der Wunde platziert werden. Einschränkend gilt zu bedenken, dass vor allem bei stumpfen Amputationsverletzungen (z.b. nach Explosionen) die Blutungsquelle tief im Gewebe und weit proximal des Amputationsstumpfes liegen kann. In solchen Fällen oder wenn mangels Sicht auf die Wunde (beim Eingeklemmten oder in Dunkelheit) nicht eindeutig abgegrenzt werden kann, kann es sinnvoll sein, den Ort für die Anlage des Tourniquets entsprechend weit proximal zu wählen. Schließlich gilt es zu beachten, das Tourniquet nicht über Gelenken, Wundtaschen, Fremdkörpern oder offenen Frakturen zu platzieren (Tab. 4). Die häufig angeführte Aussage, an Unterarmen/Unterschenkeln sei eine Abbindung nicht möglich, da die Arterie durch zwei Knochen geschützt sei, kann nicht bestätigt werden (27). Einer Befragung operativ tätiger Chirurgen zufolge bevorzugen 92% für Eingriffe am Oberen Sprunggelenk oder Fuß ein Tourniquet am Unterschenkel (28). Zudem beschreiben Shaw et al. (29), dass mit zunehmendem Umfang 8
9 A&I 2016, in press (Oberschenkel vs. Unterschenkel) auch ein höherer Druck auf das Gewebe nötig wird, um eine Kompression der Arterie zu erreichen. Schlussendlich muss bei so weit distal gelegenen Verletzungen immer hinterfragt werden, ob es sich dabei wirklich um eine kritische, lebensbedrohliche Blutung handelt. Tabelle 4: Hinweise für Anlageorte bei prähospitalem Einsatz eines Tourniquets Hinweise für Anlageorte bei präklinischer Anlage eines Tourniquets So distal wie möglich jedoch ausreichend proximal (min. 5 cm / handbreit) der Blutungsquelle Nicht über Gelenken Nicht über Wundtaschen, Fremdkörpern und offenen Frakturen Bei Gefahrensituationen, Dunkelheit, multiplen Blutungen an einer Extremität, MANV, Explosionsverletzungen und offenen Frakturen so proximal wie möglich modifiziert nach [7,36] Praktische Vorgehen am Beispiel des Combat Application Tourniquet (C.A.T.): Das Tourniquet wird um die Extremität gelegt, das Klettband durch die Schnalle gefädelt, zurückgeführt (v.a. am Oberschenkel durch beide Ösen), festgezogen und geschlossen. Dabei sollte der Knebel lateral bis ventral der Extremität platziert werden, um diesen jederzeit kontrollieren zu können. Das Tourniquet sollte fest an der Haut anliegen, um anschließend mit dem Knebel eine ausreichende Wirkung zu erzielen (Abb. 3a-e / 30). Schließlich wird der Knebel des Tourniquets fest zugedreht, eingehakt und gesichert. Die Drehrichtung ist bei den derzeitigen Produkten irrelevant. Wichtig ist jedoch, dass das Tourniquet so weit angezogen wird, bis die Blutung durch Unterbrechung des arteriellen Blutflusses zum Stillstand kommt. Abb. 3: (a-e) (v.r.n.l.) Anlage eines Tourniquets 9
10 Merke: Ein insuffizient angelegtes Tourniquet führt bei erhaltener arteriellen Blutversorgung zu einer venösen Stauung und kann dadurch die venöse Blutung einer Verletzung noch erheblich verstärken und den beabsichtigten Effekt einer Blutstillung konterkarieren. Eine Abbindung der arteriellen Blutzufuhr mittels Tourniquet ist äußerst schmerzhaft und erfordert in jedem Fall eine adäquate Analgesie [31]. Merke: Das Knebeln des Tourniquets verursacht starke Schmerzen. Schmerzangaben des Patienten dürfen jedoch keinesfalls dazu führen den Knebel nicht bis zum Sistieren der Blutung zuzudrehen ; statt einer Abbindung würde so lediglich eine venöse Stauung mit konsekutiv verstärktem Blutverlust provoziert. Deshalb muss stets auf eine ausreichende Analgesie geachtet werden. Sollte mittels Tourniquet an einem zunächst hypotensiven Patienten eine Blutstillung erzielt worden sein, kann durch die Stabilisierung im Rahmen einer Volumentherapie der Blutdruck über den Verschlussdruck des Tourniquets steigen und die Blutung erneut einsetzen. Deshalb ist eine ständige Re-Evaluation der Blutstillung unerlässlich, um den Druck des Tourniquets in Bedarfsfall zeitnah erhöhen zu können (32). Beschreibungen von zum Zeitpunkt des Eintreffens im Schockraum insuffizienten Tourniquets lassen durchaus den Schluss zu, dass solche Tourniquets die betreffende Blutung zunächst gestillt haben, der Kreislauf des Patienten dadurch und z.b. durch Infusionstherapie stabilisiert und ein Wiedereinsetzen der Blutung während des Transports nicht bemerkt wurde. Merke: Durch die Stabilisierung des Patienten und dem damit verbundenen Blutdruckanstieg, kann der initial ausreichende Verschlussdruck eines Tourniquets zu gering werden und die Blutung wieder einsetzen. Für eine stetige Re-Evaluation der Blutung sollte die Wunde im Blickfeld der Behandler bleiben. In dem seltenen Fall, dass ein Tourniquet nicht ausreicht, um eine suffiziente Abbindung herzustellen, kann die additive Anlage eines zweiten Tourniquets, direkt proximal der ersten Abbindung, helfen. Wenn dies nicht zum Erfolg führt, bleibt als 10
11 einzige Option der zeitkritische Transport in eine operative Versorgung, um eine chirurgische Blutstillung zu erreichen. Merke: Gerade beim Massenanfall von Patienten sollte der Zeitpunkt der Tourniquetanlage dokumentiert und bei der Patientenübergabe benannt werden. Neben dem Notarztprotokoll kommen dafür auch Patientenanhängekarten/ Triagekarten oder die Beschriftung der Haut des Patienten mit einem wasserfesten Filzstift proximal des Tourniquets in Betracht. Angelegtes Tourniquet Konversion möglich / sinnvoll? Anlage Druckverband ggf. mit Hämostyptika Lösen des Tourniquets / Position belassen ja Blutung steht nein Kontrolle des Druckverbands (alle 5 Min.) erneutes Schließen des noch liegenden Tourniquets Abb. 3 Algorithmus zur Konversion eines Tourniquets Konversion Die Anlage eines Tourniquets ist lediglich als temporäre Maßnahme anzusehen, um initial eine schnelle und effektive Blutstillung durchzuführen. Ziel sollte stets die Konversion eines Tourniquets sein; dies bedeutet, die Abbindung zeitnah durch andere blutstillende Maßnahmen zu ersetzen. In Anbetracht der kurzen prähospitalen Versorgungszeiten im hiesigen zivilen Rettungsdienst sollte die Konversion nur in Ausnahmefällen prähospital erfolgen (z.b. bei langen Transportzeiten in der Bergrettung). Vielmehr sollte die Konversion zu Gunsten einer frühen definitiven chirurgischen Versorgung bis in den Schockraum bzw. 11
12 Operationsaal verschoben werden. Alternativ zum Tourniquet finden Kompressionsverbände mit besonders saugfähigen Kompressen, elastische Verbände und Hämostyptika Anwendung (33,34). Die Indikationen und Kontraindikationen zur Konversion sind in Tabelle 5 sowie ein mögliches Vorgehen in Abbildung 4 dargestellt. Tabelle 5: Indikationen und Kontraindikationen zur Konversion eines angelegten Tourniquets Indikationen zur Konversion eines angelegten Tourniquet durch andere blutstillende Maßnahmen Hämodynamisch stabiler Patient Blutungsstopp durch weniger invasive Maßnahmen möglich Transportzeit > 30 min Kontraindikationen zur Konversion Hämorrhagischer Schock Akutes A-, B-, oder C- Problem Amputationsverletzungen Blutungsstopp mit anderen Mitteln nicht wahrscheinlich Limitiertes Personal/Material MANV modifiziert nach [7,36] Ausbildung Grundsätzlich ist die Handhabung der industriell gefertigten Tourniquets einfach zu erlernen, trotzdem muss die Anwendung erläutert und geübt werden. Dabei ist es möglich die Anwendung am Simulator zu erlernen. Allerdings beschreiben King et al. (35), dass von 65 Patienten mit angelegten Tourniquets bei Eintreffen in einer militärchirurgischen Erstversorgungseinheit in Afghanistan nur 11 (17%) keinen Puls distal der Anlagestelle aufwiesen. Im Rahmen dieser Untersuchung wurden die Soldaten, die das Tourniquet initial angelegt hatten, unter Supervision aufgefordert, den Knebel bis zum Pulsverlust zu schließen. Alle Betroffenen waren verwundert, wie viel Kraft erforderlich war, den arteriellen Blutfluss zu unterbinden. Um ein Gefühl dafür zu entwickeln, wie fest der Knebel zugedreht werden muss, um eine Abbindung 12
13 zu erreichen, erscheint die kurzzeitige gegenseitige Anwendung bei Lehrgangsteilnehmern unter Supervision und pulsoxymetrischer Kontrolle sinnvoll (30,36). Fazit Das beschriebene Vorgehen ermöglicht eine schnelle, effektive und nebenwirkungsarme temporäre Blutstillung bei kritisch blutenden Verletzungen an Extremitäten. Die beschriebenen Algorithmen geben Handlungssicherheit für den Einsatz. Doch wie für andere Notfalltechniken gilt auch beim Tourniquet, dass die Anwendung nicht erstmals im Einsatz erfolgen sollte, sondern vielmehr unter Supervision zu erlernen ist und regelmäßig trainiert werden muss. Conflict of interest: Die Bilder wurden unter Verwendung eines C.A.T. (Composite Ressources, Rock Hill, SC, USA) aufgenommen; dieses Tourniquet findet in der Bundeswehr Anwendung und gehört zu den drei vom CoTCCC empfohlenen Tourniquets. Die Autoren haben keine finanziellen Vorteile durch die Verwendung dieses Modells. 13
14 Literatur 1. Bulger EM, Snyder D, Schoelles K et al. An evidence-based prehospital guideline for external hemorrhage control: American College of Surgeons Committee on Trauma. Prehosp Emerg Care 2014; 18: Kragh JF, Swan KG, Smith DC, Mabry RL, Blackbourne LH. Historical review of emergency tourniquet use to stop bleeding. AJS 2012; 203: Bellamy RF. The causes of death in conventional land warfare: implications for combat casualty care research. Military medicine, 1984; 149: Butler FK, Hagmann J, Butler EG. Tactical combat casualty care in special operations. Mil Med 1996; 161 Suppl.: Walter P, Hehrlein FW. Behandlungsgrundsätze und Prioritäten des Polytraumas in der vaskulären Chirurgie. Unfallchir; 1981; 7: Kragh JF, Walters TJ, Westmoreland T et al. Tragedy into drama: an american history of tourniquet use in the current war. J Spec Oper Med 2013; 13: Kragh JF, Walters TJ, Baer DG et al. Survival With Emergency Tourniquet Use to Stop Bleeding in Major Limb Trauma. Annals of Surgery 2009; 249; Hauschild SW, Nöldge-Schomburg G, Hoitz J. Hemostasis with a tourniquet in preclinical emergency medicine. Notfall Rettungsmed 2013; 16: Fludger S, Bell A. Tourniquet Application in a Rural Queensland HEMS Environment. Air Med J 2009; 28: Dorlac WC, DeBakey ME, Holcomb JB et al. Mortality from Isolated Civilian Penetrating Extremity Injury. J Trauma 2005; 59: Doyle GS, Taillac PP. Tourniquets: A Review of Current Use with Proposals for Expanded Prehospital Use. Prehosp Emerg Care 2008; 12: Kleber C, Giesecke MT, Tsokos M, Haas NP, Buschmann CT. Trauma-related preventable deaths in Berlin 2010: need to change prehospital management strategies and trauma management education. World Journal of Surgery 2013; 37: Navein J, Coupland R, Dunn R. The tourniquet controversy. J Trauma 2003: 54: S S3 Leitlinie Polytrauma/Schwerverletztenversorgung - AWMF-Register Nr. 012/ : AWMF. 445 Seiten 15. Spahn DR, Bouillon B, Cerny V et al. Management of bleeding and coagulopathy following major trauma: an updated European guideline. Critical Care 2013; 17: R Biddinger PD, Baggish A, Harrington L et al. Be prepared--the Boston Marathon and masscasualty events. N Engl J Med 2013; 368: Hirsch M, Carli P, Nizard R et al. The medical response to multisite terrorist attacks in Paris. Lancet 2015; 386: Lee C, Porter KM, Hodgetts TJ. Tourniquet use in the civilian prehospital setting. Emerg Med J 2007; 24: Lakstein D, Blumenfeld A, Sokolov T, et al. Tourniquets for hemorrhage control on the battlefield: a 4-year accumulated experience. J Trauma 2003; 54: S Chidambaran V, Rosing J, Soler X, Sadhasivam S. Muscle trauma from tourniquet (mis)use. 14
15 Anesthesiology 2012; 117: Horlocker TT, Hebl JR, Gali B et al. Anesthetic, Patient, and Surgical Risk Factors for Neurologic Complications After Prolonged Total Tourniquet Time During Total Knee Arthroplasty. Anesth & Analg 2006; 102: Sektion NIS der Deutschen Gesellschaft für Unfallchirurgie (DGU), Akademie für Unfallchirurgie (AUC). TraumaRegister DGU Jahresbericht 2015 für den Zeitraum bis Ende (Zugriff am ). 23. Ode G, Studnek J, Seymour R, Bosse MJ, Hsu JR. Emergency tourniquets for civilians. J Trauma 2015; 79: Kue RC, Temin ES, Weiner SG, et al. Tourniquet Use in a Civilian Emergency Medical Services Setting: A Descriptive Analysis of the Boston EMS Experience. Prehospital Emergency Care doi: / , published ahead of print 25. Kragh JF, Walters TJ, Baer DG et al. Practical Use of Emergency Tourniquets to Stop Bleeding in Major Limb Trauma. The Journal of Trauma: Injury, Infection, and Critical Care 2008; 64: S38 S Kragh JF, O'Neill ML, Walters TJ et al. The military emergency tourniquet program's lessons learned with devices and designs. Mil Med 2011; 176: Swan KG, Wright DS, Barbagiovanni SS, Swan BC, Swan KG. Tourniquets Revisited. J Trauma 2009; 66: McEwen JA, Kelly DL, Jardanowski T, Inkpen K. Tourniquet safety in lower leg applications. Orthopedic Nursing 2002; 21: Shaw JA, Murray DG. The relationship between tourniquet pressure and underlying soft-tissue pressure in the thigh. JBJS 1982; 64: Josse F, Hossfeld B, Lampl L, Helm M. Anwendung von Tourniquets zum Stoppen kritischer Extremitätenblutungen. Notfallmed up2date 2014; 9: Hossfeld B, Holsträter S, Bernhard M, Lampl L, Helm M, Kulla M. Prähospitale Analgesie beim Erwachsenen. Notfallmedizin up2date 2015; 10: Starnes BW, Beekley AC, Sebesta JA, Andersen CA, Rush RM. Extremity Vascular Injuries on the Battlefield: Tips for Surgeons Deploying to War. J Trauma 2006; 60: Fischer C, Josse F, Lampl L, Helm M. "Stop the bleeding!" Notfall Rettungsmed, 2010; 13: Kulla M, Bernhard, M, Hinck D, Schweigkofler U, Helm M, Hossfeld B. Die kritischen Blutungen nach Trauma im Notarztdienst. Der Notarzt 2015; 31: King DR, van der Wilden G, Kragh JF, Blackbourne LH. Forward assessment of 79 prehospital battlefield tourniquets used in the current war. J Spec Ops Med 2012; 12: TREMA e.v. Guidelines für TCCC. Tactical Rescue and Emergency Association e.v. Retrieved October 26, 2013, from Guidelines-fuer-TCCC-1.2.pdf (Zugriff am ) 15
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Schwere Blutungen. Allgemein:
 Schwere Blutungen Allgemein: Eine Blutung ist das Austreten von Blut aus einem beliebigen Bereich der Blutbahn bzw. des Blutkreislaufs. Blutungen können nach außen aus dem Körper austreten oder nach innen
Schwere Blutungen Allgemein: Eine Blutung ist das Austreten von Blut aus einem beliebigen Bereich der Blutbahn bzw. des Blutkreislaufs. Blutungen können nach außen aus dem Körper austreten oder nach innen
ernst-moritz-arndt-universität greifswald unfall- und wiederherstellungschirurgie Polytrauma
 Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
Polytrauma Dr. G. Matthes Ernst-Moritz-Arndt-Universität Greifswald Unfall- und Wiederherstellungschirurgie Unfallkrankenhaus Berlin Klinik für Orthopädie und Unfallchirurgie Unter einem Polytrauma versteht
Neues aus der Unfallmedizin Update Trauma-Management für Einsatzkräfte der Feuerwehr
 ü Verkehrsunfall und Notfallmedizin ü Aktueller Stand Trauma-Management beim Verkehrsunfall ü Trends and Fun 2016 - Prädiktoren Polytrauma - Die Goldene Stunde - HWS-Immobilisation ü Ausblick in die Zukunft
ü Verkehrsunfall und Notfallmedizin ü Aktueller Stand Trauma-Management beim Verkehrsunfall ü Trends and Fun 2016 - Prädiktoren Polytrauma - Die Goldene Stunde - HWS-Immobilisation ü Ausblick in die Zukunft
Das schwere Beckentrauma: Anästhesiologische Besonderheiten. Mark Coburn
 Das schwere Beckentrauma: Anästhesiologische Besonderheiten Mark Coburn Trauma Population Letalität Weltweit 16000/Tote pro Tag Deutschland 40,5 pro 100.000 Deutschland VU 25,7 pro 100.000 Haupttodesursache:
Das schwere Beckentrauma: Anästhesiologische Besonderheiten Mark Coburn Trauma Population Letalität Weltweit 16000/Tote pro Tag Deutschland 40,5 pro 100.000 Deutschland VU 25,7 pro 100.000 Haupttodesursache:
Einsatzabbruch des NAH: Konsequenzen für den Patienten
 CAMPUS GROSSHADERN CAMPUS INNENSTADT KLINIK FÜR ANAESTHESIOLOGIE Einsatzabbruch des NAH: Konsequenzen für den Patienten Ludwig Ney 1. Mitteleuropäisches Flugrettungssymposium Innsbruck Einsatzabbruch:
CAMPUS GROSSHADERN CAMPUS INNENSTADT KLINIK FÜR ANAESTHESIOLOGIE Einsatzabbruch des NAH: Konsequenzen für den Patienten Ludwig Ney 1. Mitteleuropäisches Flugrettungssymposium Innsbruck Einsatzabbruch:
Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin
 Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin Die folgende Publikationsliste ist eine Auswahl von Originalarbeiten in peer-reviewed
Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin Die folgende Publikationsliste ist eine Auswahl von Originalarbeiten in peer-reviewed
: Ihre Lösung zur Blutungskontrolle
 : Ihre Lösung zur Blutungskontrolle Schulterverletzung Beinverletzung TM HÄMORRHAGIE In der Notfallmedizin sind neue Lösungen gefragt, um schwierig kontrollierbare Blutungen zu beherrschen. Das gilt für
: Ihre Lösung zur Blutungskontrolle Schulterverletzung Beinverletzung TM HÄMORRHAGIE In der Notfallmedizin sind neue Lösungen gefragt, um schwierig kontrollierbare Blutungen zu beherrschen. Das gilt für
Effizientes Schockraummanagement
 Effizientes Schockraummanagement T. Paffrath Klinik für Unfallchirurgie, Orthopädie und Sporttraumatologie Klinikum Kö Lehrstuhl der Universität Witten/Herdecke (Direktor: Prof. Dr. B. Bouillon) Das Trauma
Effizientes Schockraummanagement T. Paffrath Klinik für Unfallchirurgie, Orthopädie und Sporttraumatologie Klinikum Kö Lehrstuhl der Universität Witten/Herdecke (Direktor: Prof. Dr. B. Bouillon) Das Trauma
Präklinische i Traumaversorgung
 International Trauma Life Support Präklinische i Traumaversorgung Städtisches Klinikum Karlsruhe 21. Juni 2011 Courtesy of University Hubert of the Kappacher Witwatersrand, Johannesburg Advanced Instructor
International Trauma Life Support Präklinische i Traumaversorgung Städtisches Klinikum Karlsruhe 21. Juni 2011 Courtesy of University Hubert of the Kappacher Witwatersrand, Johannesburg Advanced Instructor
Klausur Unfallchirurgie
 Klausur Unfallchirurgie 07.03.2011 I) Welche Beschreibung der pathologischen Ursache charakterisiert das sog. Klaviertastenphänomen am besten? A) Hochstand des lateralen Schlüsselbeinendes bei Verletzung
Klausur Unfallchirurgie 07.03.2011 I) Welche Beschreibung der pathologischen Ursache charakterisiert das sog. Klaviertastenphänomen am besten? A) Hochstand des lateralen Schlüsselbeinendes bei Verletzung
Innerklinische Reanimation aus Fehlern lernen
 Innerklinische Reanimation aus Fehlern lernen Jan Thorsten Gräsner Universitätsklinikum Schleswig-Holstein Einführung Im Jahre 2013 wurden 18,8 Mio. Patienten vollstationär in deutschen Krankenhäusern
Innerklinische Reanimation aus Fehlern lernen Jan Thorsten Gräsner Universitätsklinikum Schleswig-Holstein Einführung Im Jahre 2013 wurden 18,8 Mio. Patienten vollstationär in deutschen Krankenhäusern
Therapie eines komplexen Fuß- und Extremitätentraumas nach Explosionsverletzung
 nach Explosionsverletzung Erfahrungen aus dem Afghanistaneinsatz der BW S. Hentsch, W. Kaul, D. Bieler, A. Franke, M. Johann, E. Kollig Klinik f. Orthopädie und Unfallchirurgie BWZK Koblenz Seite 1 8 Einleitung:
nach Explosionsverletzung Erfahrungen aus dem Afghanistaneinsatz der BW S. Hentsch, W. Kaul, D. Bieler, A. Franke, M. Johann, E. Kollig Klinik f. Orthopädie und Unfallchirurgie BWZK Koblenz Seite 1 8 Einleitung:
Chirurgische Blutungskontrolle bei Verletzung des Beckens
 Chirurgische Blutungskontrolle bei Verletzung des Beckens C. Arnscheidt, Prof. U. Stöckle Berufsgenossenschaftliche Unfallklinik 03.07.2015 Klassifikation Beckenring A B C Stabile Verletzung Inkomplette
Chirurgische Blutungskontrolle bei Verletzung des Beckens C. Arnscheidt, Prof. U. Stöckle Berufsgenossenschaftliche Unfallklinik 03.07.2015 Klassifikation Beckenring A B C Stabile Verletzung Inkomplette
Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig!
 Hessische Landesfeuerwehrschule Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig! 1. Sie finden an der Einsatzstelle
Hessische Landesfeuerwehrschule Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig! 1. Sie finden an der Einsatzstelle
3. Fortbildungstag Forum für klinische Notfallmedizin
 3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
Originalien. Tab. 2 Fachzeitschriften, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung)
 ien Tab. 2 en, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung) Impact-Faktor Zeitschriftenkürzel Name der Zeitschrift Anästhesie/Schmerztherapie 5,644 Pain Pain 5,163 Anesthesiology
ien Tab. 2 en, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung) Impact-Faktor Zeitschriftenkürzel Name der Zeitschrift Anästhesie/Schmerztherapie 5,644 Pain Pain 5,163 Anesthesiology
Tactical Combat Casualty Care (TCCC) Informationen
 Tactical Combat Casualty Care (TCCC) Informationen über TCCC, TECC, Lefr-TCC und B-Con The fate of the wounded rests in the hands of the one that applies the first dressing. Nicholas Senn MD Sehr geehrte
Tactical Combat Casualty Care (TCCC) Informationen über TCCC, TECC, Lefr-TCC und B-Con The fate of the wounded rests in the hands of the one that applies the first dressing. Nicholas Senn MD Sehr geehrte
Unfallchirurgie & Orthopädie
 Unfallchirurgie & Orthopädie Information für Patienten & Interessierte Unser oberstes Ziel ist die schnellstmögliche Genesung unserer Patienten. Hierzu verfügen wir über insgesamt 45 stationäre Betten,
Unfallchirurgie & Orthopädie Information für Patienten & Interessierte Unser oberstes Ziel ist die schnellstmögliche Genesung unserer Patienten. Hierzu verfügen wir über insgesamt 45 stationäre Betten,
Team-Management und Behandlung lebensbedrohlicher Verletzungen im Schockraum
 Team-Management und Behandlung lebensbedrohlicher Verletzungen im Schockraum Thomas Lustenberger Klinik für Unfall-, Hand- und Wiederherstellungschirurgie Universitätsklinikum Goethe-Universität Frankfurt/Main
Team-Management und Behandlung lebensbedrohlicher Verletzungen im Schockraum Thomas Lustenberger Klinik für Unfall-, Hand- und Wiederherstellungschirurgie Universitätsklinikum Goethe-Universität Frankfurt/Main
Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei?
 Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei? Marcus Münch, Marco Strohm, Priv.-Doz. Dr. med. Rudolf Hering Marcus Münch Klinik für Anästhesiologie,
Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei? Marcus Münch, Marco Strohm, Priv.-Doz. Dr. med. Rudolf Hering Marcus Münch Klinik für Anästhesiologie,
Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig!
 Hessische Landesfeuerwehrschule Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig! 1. Sie finden an der Einsatzstelle
Hessische Landesfeuerwehrschule Fragenkatalog zur Hessischen Feuerwehrleistungsübung Lebensrettende Sofortmaßnahmen (Erste Hilfe) Es ist nur eine Antwortmöglichkeit richtig! 1. Sie finden an der Einsatzstelle
Klinik und Poliklinik für Chirurgie Abteilung für Unfall- und Wiederherstellungschirurgie
 Klinik und Poliklinik für Chirurgie Abteilung für Unfall- und Wiederherstellungschirurgie Leiter: Prof. Dr. med. Dr. h.c. Axel Ekkernkamp Daten und Fakten Ferdinand-Sauerbruch-Straße 17475 Greifswald Telefon:
Klinik und Poliklinik für Chirurgie Abteilung für Unfall- und Wiederherstellungschirurgie Leiter: Prof. Dr. med. Dr. h.c. Axel Ekkernkamp Daten und Fakten Ferdinand-Sauerbruch-Straße 17475 Greifswald Telefon:
Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für Leben. 12. Januar 2014, Bad Boll
 12. Januar 2014, Bad Boll Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für 10.000 Leben Jeden von uns kann es treffen: Bei über 75.000 Menschen in Deutschland wird jedes Jahr
12. Januar 2014, Bad Boll Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für 10.000 Leben Jeden von uns kann es treffen: Bei über 75.000 Menschen in Deutschland wird jedes Jahr
UM LEBEN ZU RETTEN, MUSS MAN KEIN ARZT SEIN! Eine theoretische und praktische Fortbildungsreihe REALITÄTSNAH EINSATZERPROBT ZIELFÜHREND
 UM LEBEN ZU RETTEN, MUSS MAN KEIN ARZT SEIN! Eine theoretische und praktische Fortbildungsreihe REALITÄTSNAH EINSATZERPROBT ZIELFÜHREND «FACHLICH AKTUELL UND EVIDENZBASIERT EINZIGARTIGE KOMBINATION VON
UM LEBEN ZU RETTEN, MUSS MAN KEIN ARZT SEIN! Eine theoretische und praktische Fortbildungsreihe REALITÄTSNAH EINSATZERPROBT ZIELFÜHREND «FACHLICH AKTUELL UND EVIDENZBASIERT EINZIGARTIGE KOMBINATION VON
Universität Heidelberg. Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E.
 Universität Heidelberg Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E. Martin) Präklinische Lyse bei akutem Myokardinfarkt durch das Heidelberger
Universität Heidelberg Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E. Martin) Präklinische Lyse bei akutem Myokardinfarkt durch das Heidelberger
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier. Postresuscitation Care
 Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Bernhard M, Hossfeld B, Motsch J, Martin E, Gries A, Helm M. Schock im Kindesalter. Notarzt 2009; 25: 109-116
 2009 Bernhard M, Freerksen N, Hainer C, Rom J, Schreckenberger R, Sohn C, Martin E, Maul H. Prähospitale geburtshilfliche Notfälle in einem bodengebundenen städtischen Notarztsystem. Anaesthesist 2009;
2009 Bernhard M, Freerksen N, Hainer C, Rom J, Schreckenberger R, Sohn C, Martin E, Maul H. Prähospitale geburtshilfliche Notfälle in einem bodengebundenen städtischen Notarztsystem. Anaesthesist 2009;
K l i n i k f ü r A n ä s t h e s i o l o g i e u n d I n t e n s i v m e d i z i n
 K l i n i k f ü r A n ä s t h e s i o l o g i e u n d I n t e n s i v m e d i z i n Qualität in Medizin und Ausstattung Als zentrale Einrichtung versorgt die Klinik alle Abteilungen des Hauses auf den
K l i n i k f ü r A n ä s t h e s i o l o g i e u n d I n t e n s i v m e d i z i n Qualität in Medizin und Ausstattung Als zentrale Einrichtung versorgt die Klinik alle Abteilungen des Hauses auf den
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
Erste Hilfe an Bord. Johanniter Unfallhilfe e.v.
 Erste Hilfe an Bord Johanniter Unfallhilfe e.v. Was werden wir machen? Rettungskette Bewusstsein Verbandmaterial Typische Verletzungen beim Segeln - Diagnose - Therapie Die Notfall-Tasche Was werden wir
Erste Hilfe an Bord Johanniter Unfallhilfe e.v. Was werden wir machen? Rettungskette Bewusstsein Verbandmaterial Typische Verletzungen beim Segeln - Diagnose - Therapie Die Notfall-Tasche Was werden wir
Ausbildung im Rettungsdienst. Stand: 18. November 2012 RETTUNGSASSISTENT/IN
 Ausbildung im Rettungsdienst Stand: 18. November 2012 RETTUNGSASSISTENT/IN Rettungsassistent/in (Verkürzte Ausbildung nach RettAssG 8.2) Lernziele: Leistungen: Lehrgangsort: Umfang: Fundierte Kenntnisse
Ausbildung im Rettungsdienst Stand: 18. November 2012 RETTUNGSASSISTENT/IN Rettungsassistent/in (Verkürzte Ausbildung nach RettAssG 8.2) Lernziele: Leistungen: Lehrgangsort: Umfang: Fundierte Kenntnisse
WOHIN MUSS ZWINGEND DER NOTARZT?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT WOHIN MUSS ZWINGEND DER NOTARZT? Interprofessionalität in der Präklinik ZUR PERSON Oberarzt der Klinik für Anaesthesiologie Bis 31. Juli 2016 Ärztlicher Leiter Rettungsdienst
CAMPUS GROSSHADERN CAMPUS INNENSTADT WOHIN MUSS ZWINGEND DER NOTARZT? Interprofessionalität in der Präklinik ZUR PERSON Oberarzt der Klinik für Anaesthesiologie Bis 31. Juli 2016 Ärztlicher Leiter Rettungsdienst
AKTIN Vom Notaufnahmeprotokoll zum nationalen Register. Rolf Lefering IFOM Universität Witten/Herdecke, Köln
 AKTIN Vom Notaufnahmeprotokoll zum nationalen Register Rolf Lefering IFOM Universität Witten/Herdecke, Köln Dokumentation in ~1.200 Notaufnahmen Dokumentation von Notfällen Pflicht zur Dokumentation des
AKTIN Vom Notaufnahmeprotokoll zum nationalen Register Rolf Lefering IFOM Universität Witten/Herdecke, Köln Dokumentation in ~1.200 Notaufnahmen Dokumentation von Notfällen Pflicht zur Dokumentation des
Unfallchirurgie in der Grund- und Notfallversorgung
 Unfallchirurgie in der Grund- und Notfallversorgung Bearbeitet von, 1. Auflage 2016. Buch. 168 S. Softcover ISBN 978 3 13 154351 6 Format (B x L): 17 x 24 cm Weitere Fachgebiete > Medizin > Chirurgie >
Unfallchirurgie in der Grund- und Notfallversorgung Bearbeitet von, 1. Auflage 2016. Buch. 168 S. Softcover ISBN 978 3 13 154351 6 Format (B x L): 17 x 24 cm Weitere Fachgebiete > Medizin > Chirurgie >
Medical Emergency Team
 HELIOS Klinikum Krefeld Medical Emergency Team Prof. Dr. med. E. Berendes Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie HELIOS Kliniken Gruppe MET??? Was ist das? Das Medical
HELIOS Klinikum Krefeld Medical Emergency Team Prof. Dr. med. E. Berendes Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie HELIOS Kliniken Gruppe MET??? Was ist das? Das Medical
AUSBILDUNGSPROGRAMM ALS TEAMTRAINING EIN ERFAHRUNGSBERICHT
 CAMPUS INNENSTADT AUSBILDUNGSPROGRAMM ALS TEAMTRAINING EIN ERFAHRUNGSBERICHT H. Trentzsch Klinikum der Universität München, Institut für Notfallmedizin und Medizinmanagement (INM) OFFENLEGUNG POTENTIELLER
CAMPUS INNENSTADT AUSBILDUNGSPROGRAMM ALS TEAMTRAINING EIN ERFAHRUNGSBERICHT H. Trentzsch Klinikum der Universität München, Institut für Notfallmedizin und Medizinmanagement (INM) OFFENLEGUNG POTENTIELLER
Therapeutische Infiltration an der Wirbelsäule
 Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein. Klinik für f r Anästhesiologie und Operative Intensivmedizin
 24. Bremer Symposium Intensivmedizin und Intensivpflege 19.-21.02.2014 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein Klinik
24. Bremer Symposium Intensivmedizin und Intensivpflege 19.-21.02.2014 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Algorithmen zur hämodynamischen Optimierung -auf der Intensivstation- Berthold Bein Klinik
Update Reanimationsrichtlinien Nayan Paul, Kardiologie & Angiologie / BLS Tutor
 Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
Notfallmedizin. Langeooger Fortbildungswochen. 27. Mai Juni 2017
 Notfallmedizin Langeooger Fortbildungswochen 27. Mai - 03. Juni 2017 Stand: 31.10. 2016 Notfallmedizin 27.05. - 03.06.2017 Veranstalter Ärztekammer Niedersachsen - Fortbildung - Berliner Allee 20 30175
Notfallmedizin Langeooger Fortbildungswochen 27. Mai - 03. Juni 2017 Stand: 31.10. 2016 Notfallmedizin 27.05. - 03.06.2017 Veranstalter Ärztekammer Niedersachsen - Fortbildung - Berliner Allee 20 30175
14. Fortbildungstag 2012 Praktische Kardiologie für Pflegende Inselspital Bern
 14. Fortbildungstag 2012 Praktische Kardiologie für Pflegende Inselspital Bern Departement Herz und Gefässe Andreas Igel, Christoph Friedrich PHYSIO CONTROL SCHWEIZ Reanimation Zeitkritisches, belastendes
14. Fortbildungstag 2012 Praktische Kardiologie für Pflegende Inselspital Bern Departement Herz und Gefässe Andreas Igel, Christoph Friedrich PHYSIO CONTROL SCHWEIZ Reanimation Zeitkritisches, belastendes
Modell einer altersgerechten und integrierten Gesundheitsversorgung im Spital
 Gerontotraumatologie Modell einer altersgerechten und integrierten Gesundheitsversorgung im Spital Leitung: PD Dr. med. Christoph Meier, Klinik für Chirurgie Dr. med. Sacha Beck, Klinik für Akutgeriatrie
Gerontotraumatologie Modell einer altersgerechten und integrierten Gesundheitsversorgung im Spital Leitung: PD Dr. med. Christoph Meier, Klinik für Chirurgie Dr. med. Sacha Beck, Klinik für Akutgeriatrie
Early vs. Late Gibt es einen Algorithmus?
 Early vs. Late Gibt es einen Algorithmus? Interessenskonflikte Vorträge: Abbott GmbH Baxter Deutschland GmbH B. Braun Melsungen AG Fresenius Kabi Deutschland GmbH Nestlé Health Care Nutrition GmbH Pfrimmer
Early vs. Late Gibt es einen Algorithmus? Interessenskonflikte Vorträge: Abbott GmbH Baxter Deutschland GmbH B. Braun Melsungen AG Fresenius Kabi Deutschland GmbH Nestlé Health Care Nutrition GmbH Pfrimmer
AMPUTATIONEN U. MIKROCHIRURGIE
 AMPUTATIONEN MIKROCHIRURGIE HAND-, REPLANTATIONS- U. MIKROCHIRURGIE ABTEILUNG für HAND-, REPLANTATIONSund MIKROCHIRURGIE Unfallkrankenhaus Berlin BG - KLINIK AKADEMISCHES LEHRKRANKENHAUS CHARITE CAMPUS
AMPUTATIONEN MIKROCHIRURGIE HAND-, REPLANTATIONS- U. MIKROCHIRURGIE ABTEILUNG für HAND-, REPLANTATIONSund MIKROCHIRURGIE Unfallkrankenhaus Berlin BG - KLINIK AKADEMISCHES LEHRKRANKENHAUS CHARITE CAMPUS
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Präklinische Gabe von Tranexamsäure und Faktorenkonzentraten wo stehen wir?
 Sitzung: Hämotherapie DIVI 2015 Präklinische Gabe von Tranexamsäure und Faktorenkonzentraten wo stehen wir? Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin
Sitzung: Hämotherapie DIVI 2015 Präklinische Gabe von Tranexamsäure und Faktorenkonzentraten wo stehen wir? Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin
Notfallmedizinische Tage. Freitag, 25. November 2016 Anästhesiologische Klinik, Hörsäle Medizin, Simulationszentrum
 21. Erlanger Notfallmedizinische Tage Freitag, 25. November 2016 Anästhesiologische Klinik, Hörsäle Medizin, Simulationszentrum Samstag, 26. November 2016 Kongresszentrum Erlangen (Heinrich-Lades-Halle)
21. Erlanger Notfallmedizinische Tage Freitag, 25. November 2016 Anästhesiologische Klinik, Hörsäle Medizin, Simulationszentrum Samstag, 26. November 2016 Kongresszentrum Erlangen (Heinrich-Lades-Halle)
Faktenbox Kniegelenkspiegelung
 Knieoperation Faktenbox Kniegelenkspiegelung Nutzen und Risiken des Eingriffs im Überblick Das Ziel einer Gelenkspiegelung (Arthroskopie) ist es, Knieschmerzen zu lindern und die Funktionalität des Knies
Knieoperation Faktenbox Kniegelenkspiegelung Nutzen und Risiken des Eingriffs im Überblick Das Ziel einer Gelenkspiegelung (Arthroskopie) ist es, Knieschmerzen zu lindern und die Funktionalität des Knies
Das TraumaNetzwerk DGU
 Geschäftsstelle TNW Das TraumaNetzwerk DGU Der Schlüssel zum Erfolg? Dr. med. Florian Debus 15. Kongress der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin, Leipzig, 02.12.2015
Geschäftsstelle TNW Das TraumaNetzwerk DGU Der Schlüssel zum Erfolg? Dr. med. Florian Debus 15. Kongress der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin, Leipzig, 02.12.2015
Pressekonferenz der Bundesärztekammer 2014
 Prof. Dr. med. Walter Schaffartzik Vorsitzender der Schlichtungsstelle für Arzthaftpflichtfragen der norddeutschen Ärztekammern, Ärztlicher Leiter des Unfallkrankenhauses Berlin Ergebnisse der 7.922 Entscheidungen
Prof. Dr. med. Walter Schaffartzik Vorsitzender der Schlichtungsstelle für Arzthaftpflichtfragen der norddeutschen Ärztekammern, Ärztlicher Leiter des Unfallkrankenhauses Berlin Ergebnisse der 7.922 Entscheidungen
Schulungsprogramm. Intraossärer Zugang. im Rettungsdienst. Teil , Version 1 AG MedizinTECHNK der ÄLRD Bayern 1
 Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 2 AG MedizinTECHNK der ÄLRD Bayern 1 Indikationen Unmöglichkeit der periphervenösen Punktion innerhalb von 2 Minuten oder nach 3 frustranen
Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 2 AG MedizinTECHNK der ÄLRD Bayern 1 Indikationen Unmöglichkeit der periphervenösen Punktion innerhalb von 2 Minuten oder nach 3 frustranen
2. Jahreskongress der Deutschen Kniegesellschaft November 2013, Hamburg
 Klinikum rechts der Isar 2. Jahreskongress der Deutschen Kniegesellschaft 29. 30. November 2013, Hamburg Periprothetische Frakturen des Kniegelenkes Indikationen zum Knie TEP-Wechsel R. von Eisenhart-Rothe,
Klinikum rechts der Isar 2. Jahreskongress der Deutschen Kniegesellschaft 29. 30. November 2013, Hamburg Periprothetische Frakturen des Kniegelenkes Indikationen zum Knie TEP-Wechsel R. von Eisenhart-Rothe,
Veranstalter. Anästhesiologische Klinik und Förderkreis für Anästhesie, Intensivmedizin, Notfallmedizin und Schmerztherapie Erlangen e.v.
 Veranstalter Anästhesiologische Klinik und Förderkreis für Anästhesie, Intensivmedizin, Notfallmedizin und Schmerztherapie Erlangen e.v. mit Unterstützung der Erlanger Hilfsorganisationen in Zusammenarbeit
Veranstalter Anästhesiologische Klinik und Förderkreis für Anästhesie, Intensivmedizin, Notfallmedizin und Schmerztherapie Erlangen e.v. mit Unterstützung der Erlanger Hilfsorganisationen in Zusammenarbeit
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Studie Haut und S.C. Dicke
 Studie Haut und S.C. Dicke Stärke von Haut und Subkutangewebe bei Erwachsenen mit Diabetes an Körperstellen, die zur subkutanen Injektion von Insulin verwendet werden: Auswirkung auf die Empfehlung der
Studie Haut und S.C. Dicke Stärke von Haut und Subkutangewebe bei Erwachsenen mit Diabetes an Körperstellen, die zur subkutanen Injektion von Insulin verwendet werden: Auswirkung auf die Empfehlung der
VAC eine neue Therapieoption bei enteralen Fisteln?
 VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
Peer Review Verfahren Ergebnisse 2013
 Peer Review Verfahren Ergebnisse 2013 Erstmals fassen wir die Ergebnisse der Peer Review Verfahren eines Jahres in einem kurzen Handout zusammen, um Ihnen einen zusammenfassenden Überblick über die wesentlichen
Peer Review Verfahren Ergebnisse 2013 Erstmals fassen wir die Ergebnisse der Peer Review Verfahren eines Jahres in einem kurzen Handout zusammen, um Ihnen einen zusammenfassenden Überblick über die wesentlichen
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE
 RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
RICHTLINIEN, LEITLINIEN UND EMPFEHLUNGEN ZUR PRÄVENTION VON POSTOPERATIVEN WUNDINFEKTIONEN - UPDATE Reinhold Függer Chirurgische Abteilung, Krankenhaus der Elisabethinen Linz Akademisches Lehrkrankenhaus
Arbeitsanleitung Blutdruckmessung
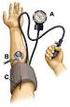 Arbeitsanleitung Blutdruckmessung 1. Methode nach Riva-Rocci (auskultatorisch) Riva-Rocci (Messung Arm) Passende Manschette, komplett entleert Die drucklose Manschette in Herzhöhe (4. ICR) am entkleideten
Arbeitsanleitung Blutdruckmessung 1. Methode nach Riva-Rocci (auskultatorisch) Riva-Rocci (Messung Arm) Passende Manschette, komplett entleert Die drucklose Manschette in Herzhöhe (4. ICR) am entkleideten
Informationen zur Laienreanimation in Deutschland
 Informationen zur Laienreanimation in Deutschland Situationsanalyse Nach aktuellen Angaben des Statistischen Bundesamtes von 2014 wird der Herz- Kreislauf-Stillstand in Deutschland am häufigsten durch
Informationen zur Laienreanimation in Deutschland Situationsanalyse Nach aktuellen Angaben des Statistischen Bundesamtes von 2014 wird der Herz- Kreislauf-Stillstand in Deutschland am häufigsten durch
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement
 Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
POST MARKET CLINICAL FOLLOW UP
 POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern
 Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern Dr. Thomas Hardt Leiter Market Access & Gesundheitsökonomie Vifor Pharma Deutschland GmbH 83379 München Über Vifor Pharma
Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern Dr. Thomas Hardt Leiter Market Access & Gesundheitsökonomie Vifor Pharma Deutschland GmbH 83379 München Über Vifor Pharma
NPWT Möglichkeiten und Grenzen in der stationären und ambulanten Versorgung ALBKLINIK MÜNSINGEN
 NPWT Möglichkeiten und Grenzen in der stationären und ambulanten Versorgung Reutlinger Wundkongress 05.07.2014 Agenda Geschichte der NPWT Wirkungsweise Firmen, die diese Therapie in Deutschland anbieten
NPWT Möglichkeiten und Grenzen in der stationären und ambulanten Versorgung Reutlinger Wundkongress 05.07.2014 Agenda Geschichte der NPWT Wirkungsweise Firmen, die diese Therapie in Deutschland anbieten
Workshop Débridement
 Workshop Débridement Begriffserklärung (entnommen aus Wund Management Sonderheft 3/2014 S.4) Entfernung von: Nekrose Schorf Geschädigtem Gewebe Krusten Hyperkeratose Detritus 2 Verringern von: Geruch Flüssigkeitsüberschuss
Workshop Débridement Begriffserklärung (entnommen aus Wund Management Sonderheft 3/2014 S.4) Entfernung von: Nekrose Schorf Geschädigtem Gewebe Krusten Hyperkeratose Detritus 2 Verringern von: Geruch Flüssigkeitsüberschuss
Hämodynamisches Monitoring. Theoretische und praktische Aspekte
 Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Hämodynamisches Monitoring Theoretische und praktische Aspekte Hämodynamisches Monitoring A. Physiologische Grundlagen B. Monitoring C. Optimierung des HZV D. Messung der Vorlast E. Einführung in die PiCCO-Technolgie
Stationäre Weiterbildung Allgemeinmedizin in der Notaufnahme: Ideen und Konzepte
 Stationäre Weiterbildung Allgemeinmedizin in der Notaufnahme: Ideen und Konzepte Univ.-Prof. Dr. M. Möckel, FESC, FAHA Charité Universitätsmedizin Berlin Hamburg, 27.-28. Juni 2014 Disclosures: - Kardiologe,
Stationäre Weiterbildung Allgemeinmedizin in der Notaufnahme: Ideen und Konzepte Univ.-Prof. Dr. M. Möckel, FESC, FAHA Charité Universitätsmedizin Berlin Hamburg, 27.-28. Juni 2014 Disclosures: - Kardiologe,
Fachhandbuch für F05 - Chirurgie: Unfallchir. (8. FS) Inhaltsverzeichnis. 1. Übersicht über die Unterrichtsveranstaltungen... 2
 Fachhandbuch für F05 - Chirurgie: Unfallchir. (8. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Unterricht am Krankenbett... 3 2. Beschreibung der
Fachhandbuch für F05 - Chirurgie: Unfallchir. (8. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Unterricht am Krankenbett... 3 2. Beschreibung der
Das Unmögliche möglich machen - überfüllte Notaufnahme -
 Das Unmögliche möglich machen - überfüllte Notaufnahme - Partner für Mensch und Medizin Agenda 1. Definition Crowding/overcrowding in Notaufnahmen 2. Problemstellung 3. Ursache der überfüllten Notaufnahme
Das Unmögliche möglich machen - überfüllte Notaufnahme - Partner für Mensch und Medizin Agenda 1. Definition Crowding/overcrowding in Notaufnahmen 2. Problemstellung 3. Ursache der überfüllten Notaufnahme
KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen
 KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen Prof. Dr. med. P. Sefrin Vorsitzender der Arbeitsgemeinschaft der in Bayern
KTQ-Zertifizierung im Rettungsdienst als nahtlose Einbindung in die sektorenübergreifende Qualitätssicherung im Gesundheitswesen Prof. Dr. med. P. Sefrin Vorsitzender der Arbeitsgemeinschaft der in Bayern
Erste Hilfe beim Jagdhund. Ass.Prof. Dr. Britta Vidoni. Klinik für Chirurgie u. Augenheilkunde Veterinärmedizinische Universität Wien
 Erste Hilfe beim Jagdhund Ass.Prof. Dr. Britta Vidoni Klinik für Chirurgie u. Augenheilkunde Veterinärmedizinische Universität Wien Erste Hilfe beim Jagdhund Dr. Britta Vidoni Klink f. Chirurgie, Vet.
Erste Hilfe beim Jagdhund Ass.Prof. Dr. Britta Vidoni Klinik für Chirurgie u. Augenheilkunde Veterinärmedizinische Universität Wien Erste Hilfe beim Jagdhund Dr. Britta Vidoni Klink f. Chirurgie, Vet.
Kindernotfälle und Kinderanästhesie
 Kindernotfälle und Kinderanästhesie Kindernotfälle und Kinderanästhesie Termine 2010 12. - 13. März 2010 (Teil A) 14. März 2010 (Teil B) 16. - 17. April 2010 (Teil A) 27. - 28. August 2010 (Teil A) 29.
Kindernotfälle und Kinderanästhesie Kindernotfälle und Kinderanästhesie Termine 2010 12. - 13. März 2010 (Teil A) 14. März 2010 (Teil B) 16. - 17. April 2010 (Teil A) 27. - 28. August 2010 (Teil A) 29.
The Cochrane Library
 The Cochrane Library Was ist die Cochrane Library? Die Cochrane Library bietet hochwertige, evidenzbasierte medizinische Fachinformation zur fundierten Unterstützung bei Diagnose und Behandlung. http://www.cochranelibrary.com/
The Cochrane Library Was ist die Cochrane Library? Die Cochrane Library bietet hochwertige, evidenzbasierte medizinische Fachinformation zur fundierten Unterstützung bei Diagnose und Behandlung. http://www.cochranelibrary.com/
Endometriose-Intensiv Workshop Februar 2014
 Endometriose-Intensiv Workshop 13.- 15. Februar 2014 P R O G R A M M Donnerstag, 13.Februar 2014 08:00 Uhr Begrüßung E. F. Solomayer K. J. Neis Einführungsvortrag: 08:15 Uhr Endometriose - eine Erkrankung
Endometriose-Intensiv Workshop 13.- 15. Februar 2014 P R O G R A M M Donnerstag, 13.Februar 2014 08:00 Uhr Begrüßung E. F. Solomayer K. J. Neis Einführungsvortrag: 08:15 Uhr Endometriose - eine Erkrankung
BLACK HAND ORKS. Erste Hilfe auf Con. Black Hand Orks Folie Nr.: 1/25. Stand
 Erste Hilfe auf Con Folie Nr.: 1/25 Agenda 1. Rettungskette 2. 3. Zusammenfassung (CABC) Folie Nr.: 2/25 Rettungskette Glieder der Rettungskette: - - Weitere Maßnahmen - Rettungsdienst - Krankenhaus Wichtig!
Erste Hilfe auf Con Folie Nr.: 1/25 Agenda 1. Rettungskette 2. 3. Zusammenfassung (CABC) Folie Nr.: 2/25 Rettungskette Glieder der Rettungskette: - - Weitere Maßnahmen - Rettungsdienst - Krankenhaus Wichtig!
Placeboforschung. Beschreibung der Studie. Berücksichtigt wurden nur die Placebo-Daten aus vielen Placebokontrollierten
 Science in School Issue 21: Winter 2011 1 Placeboforschung Übersetzt von Veronika Ebert, Höhere Bundeslehr- und versuchsanstalt für chemische Industrie, Wien Im Anschluss finden Sie einige Details aus
Science in School Issue 21: Winter 2011 1 Placeboforschung Übersetzt von Veronika Ebert, Höhere Bundeslehr- und versuchsanstalt für chemische Industrie, Wien Im Anschluss finden Sie einige Details aus
Die Entwicklung und Umsetzung von Leitlinien am Inselspital, Universitätsspital Bern Kathrin Hirter-Meister
 Die Entwicklung und Umsetzung von Leitlinien am Inselspital, Universitätsspital Bern Kathrin Hirter-Meister Direktion Pflege / MTT, Bereich Fachentwicklung und Forschung Universitätsspital, Inselspital
Die Entwicklung und Umsetzung von Leitlinien am Inselspital, Universitätsspital Bern Kathrin Hirter-Meister Direktion Pflege / MTT, Bereich Fachentwicklung und Forschung Universitätsspital, Inselspital
1. MITTELEUROPÄISCHES FLUGRETTUNGSSYMPOSIUM
 1. MITTELEUROPÄISCHES FLUGRETTUNGSSYMPOSIUM Rationaler Einsatz des NAH - Primäreinsätze in der Nacht - Spezielle Notfälle Samstag, 12. Dezember 2015 Hörsaalzentrum Frauenkopfklinik tirol kliniken PROGRAMM
1. MITTELEUROPÄISCHES FLUGRETTUNGSSYMPOSIUM Rationaler Einsatz des NAH - Primäreinsätze in der Nacht - Spezielle Notfälle Samstag, 12. Dezember 2015 Hörsaalzentrum Frauenkopfklinik tirol kliniken PROGRAMM
Taktische Notfallmedizin
 Taschenkarte Taktische Notfallmedizin Diskretion und Verschwiegenheit sind die Pfeiler unserer Grundsätze. Aufdringliche Presse und Werbung vermeiden wir, um den Schutz unser Kunden sicherzustellen. Präsenz
Taschenkarte Taktische Notfallmedizin Diskretion und Verschwiegenheit sind die Pfeiler unserer Grundsätze. Aufdringliche Presse und Werbung vermeiden wir, um den Schutz unser Kunden sicherzustellen. Präsenz
Fortbildungen für Rettungsassistenten (RA) / Notfallsanitäter (NFS)
 Jahresprogramm 2017 Fort- und Weiterbildung für Rettungsdienst-Profis Die Akademie für Notfallmedizin garantiert allen Unternehmen von Falck Deutschland, dass das Wissen ihrer Rettungsdienst-Mitarbeiter
Jahresprogramm 2017 Fort- und Weiterbildung für Rettungsdienst-Profis Die Akademie für Notfallmedizin garantiert allen Unternehmen von Falck Deutschland, dass das Wissen ihrer Rettungsdienst-Mitarbeiter
Untersuchungs- und Behandlungsmethoden im Rahmen der Basisweiterbildung Chirurgie
 Orthopädische Chirurgie der Universitätsmedizin der Ernst-Moritz-Arndt-Universität Untersuchungs- und Behandlungsmethoden im Rahmen der Basisweiterbildung Chirurgie Ultraschalluntersuchungen bei chirurgischen
Orthopädische Chirurgie der Universitätsmedizin der Ernst-Moritz-Arndt-Universität Untersuchungs- und Behandlungsmethoden im Rahmen der Basisweiterbildung Chirurgie Ultraschalluntersuchungen bei chirurgischen
Das unterschätzte Problem
 Mangelernährung im Alter Das unterschätzte Problem Bonn (13. September 2012) - Bei der Diskussion um die Ernährung geht es häufig um Übergewicht und seine schädlichen Folgen für Herz, Kreislauf und Gelenke.
Mangelernährung im Alter Das unterschätzte Problem Bonn (13. September 2012) - Bei der Diskussion um die Ernährung geht es häufig um Übergewicht und seine schädlichen Folgen für Herz, Kreislauf und Gelenke.
Telemedizin für Offshore Windkraftplattformen
 Telemedizin für Offshore Windkraftplattformen Rüdiger Franz - Klinikum Oldenburg 24.06.2015 Der Faktor Zeit... onshore Notarzt vor Ort 15 min Unterwegs in Klinik 20 min golden hour max. 60 min. till
Telemedizin für Offshore Windkraftplattformen Rüdiger Franz - Klinikum Oldenburg 24.06.2015 Der Faktor Zeit... onshore Notarzt vor Ort 15 min Unterwegs in Klinik 20 min golden hour max. 60 min. till
Flyer Hand Trauma Netzwerk. Erste Seite: Titel: Hand Trauma Alliance Pilotprojekt München. Text:
 Flyer Hand Trauma Netzwerk Erste Seite: Titel: Hand Trauma Alliance Pilotprojekt München www.handverletzung.com Text: Sehr geehrte Damen und Herren, schwere komplexe Handverletzungen und Amputationsverletzungen
Flyer Hand Trauma Netzwerk Erste Seite: Titel: Hand Trauma Alliance Pilotprojekt München www.handverletzung.com Text: Sehr geehrte Damen und Herren, schwere komplexe Handverletzungen und Amputationsverletzungen
Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität.
 Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität. Ergebnisse aus dem Deutschen TAVI-Register. DGSMP Jahrestagung 2012
Auswirkungen der katheterbasierten Aortenklappenimplantation (transcatheter aortic valve implantation - TAVI) auf die Lebensqualität. Ergebnisse aus dem Deutschen TAVI-Register. DGSMP Jahrestagung 2012
Weniger Nebenwirkungen bei Herzinfarkt - und Schlaganfall-Therapie? Würzburger Forscher finden neuen Mechanismus bei der Blutgerinnung
 Weniger Nebenwirkungen bei Herzinfarkt - und Schlaganfall-Therapie? Würzburger Forscher finden neuen Mechanismus bei der Blutgerinnung Würzburg (17.06.2008) - Ein erhöhtes Blutungsrisiko ist die unerwünschte
Weniger Nebenwirkungen bei Herzinfarkt - und Schlaganfall-Therapie? Würzburger Forscher finden neuen Mechanismus bei der Blutgerinnung Würzburg (17.06.2008) - Ein erhöhtes Blutungsrisiko ist die unerwünschte
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Institut für Notfallmedizin der Berufsfeuerwehr Köln
 2. Päd. Rettungsdienst- Symposium Bonn Thermisches Trauma Dr. Ralf Blomeyer Institut für Notfallmedizin der Berufsfeuerwehr Köln Prävention Erleben der Notfallsituation Angst und Schmerz des Patienten
2. Päd. Rettungsdienst- Symposium Bonn Thermisches Trauma Dr. Ralf Blomeyer Institut für Notfallmedizin der Berufsfeuerwehr Köln Prävention Erleben der Notfallsituation Angst und Schmerz des Patienten
Das stumpfe Bauchtrauma im Kindesalter
 Das stumpfe Bauchtrauma im Kindesalter Arneitz Ch. 1, Krafka K. 1, Sinzig M. 2, Jauk B. 3, Fasching G. 1 Abteilung für Kinder- und Jugendchirurgie, 1 Abteilung für Kinderradiologie, 2 Abteilung für Kinder-
Das stumpfe Bauchtrauma im Kindesalter Arneitz Ch. 1, Krafka K. 1, Sinzig M. 2, Jauk B. 3, Fasching G. 1 Abteilung für Kinder- und Jugendchirurgie, 1 Abteilung für Kinderradiologie, 2 Abteilung für Kinder-
Lokale Goldbehandlung Behandlung von Gelenkschmerzen bei Patienten mit degenerativen Gelenkserkrankungen
 GOLDIN Lokale Goldbehandlung Behandlung von Gelenkschmerzen bei Patienten mit degenerativen Gelenkserkrankungen Einleitung Eine wirksame Schmerztherapie degenerativer Gelenkserkrankungen beim Menschen
GOLDIN Lokale Goldbehandlung Behandlung von Gelenkschmerzen bei Patienten mit degenerativen Gelenkserkrankungen Einleitung Eine wirksame Schmerztherapie degenerativer Gelenkserkrankungen beim Menschen
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger
 Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Fortbildung ReTTop e.v. - Der Verein zur Rettungsdienstoptimierung im Landkreis Gotha. Fortbildung. Herzlich Willkommen 28.03.2013
 Fortbildung Herzlich Willkommen Fortbildung Zusammenarbeit Rettungsdienst und Krankenhaus beim Großschadensfall der ReTTop e.v. stellt sich vor 1 Die Referenten Christian Kronfeld (Leiter Rettungswache
Fortbildung Herzlich Willkommen Fortbildung Zusammenarbeit Rettungsdienst und Krankenhaus beim Großschadensfall der ReTTop e.v. stellt sich vor 1 Die Referenten Christian Kronfeld (Leiter Rettungswache
Empfehlung / Kriterienkatalog des Bildungsauschusses der Deutschen Gesellschaft für Unfallchirurgie
 Empfehlung / Kriterienkatalog des ildungsauschusses der Deutschen Gesellschaft für Unfallchirurgie zur eurteilung von Anträgen zur Erteilung einer Weiterbildungsbefugnis in der Zusatzbezeichnung Spezielle
Empfehlung / Kriterienkatalog des ildungsauschusses der Deutschen Gesellschaft für Unfallchirurgie zur eurteilung von Anträgen zur Erteilung einer Weiterbildungsbefugnis in der Zusatzbezeichnung Spezielle
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz. DOAK im Alter -Pro. Armin Imhof
 22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
Mammakarzinom AGO State of the Art 2015
 Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Fachreferat Medizin ERC Guidelines Die ERC Guidelines. aus Sicht der Bergrettung
 Die ERC Guidelines 2015 aus Sicht der Bergrettung 1 Die ERC Guidelines Der European Resuscitation Council (Europäischer Rettungsrat) erlässt alle 5 Jahre aufgrund der vorliegenden Studien Empfehlungen
Die ERC Guidelines 2015 aus Sicht der Bergrettung 1 Die ERC Guidelines Der European Resuscitation Council (Europäischer Rettungsrat) erlässt alle 5 Jahre aufgrund der vorliegenden Studien Empfehlungen
