Ependymome im Kindes- und Jugendalter, S1-Leitlinie 025/025 aktueller Stand: 04/2018. AWMF-Register Nr. 025/025 Klasse: S1
|
|
|
- Lisa Schuler
- vor 5 Jahren
- Abrufe
Transkript
1 publiziert bei: AWMF-Register Nr. 025/025 Klasse: S1 Ependymome 1. Definition und Basisinformation Ependymome setzen sich vorwiegend aus neoplastischen Ependymzellen zusammen. Diese gehen nach heutigem Verständnis aus radialen Gliazellen hervor [1]. Sie treten am häufigsten in der ersten Lebensdekade auf. Unter den primären intrakraniellen Tumoren sind die Ependymome mit einer Häufigkeit von 10 % im Kindesalter vertreten und sind somit die dritt-häufigste Entität von ZNS-Tumoren im Kindes- und Jugendalter. Die Inzidenz beträgt zirka 0,2/ Kinder jährlich [2-4]. Ependymome wachsen überwiegend im Bereich der Wand der Ventrikel oder des Spinalkanals. Sie sind in allen Hirnkammern, dem Aquädukt und dem Spinalkanal anzutreffen. Supratentoriell sind sie häufig außerhalb der Ventrikel lokalisiert. Etwa 2/3 der im Kindes- und Jugendalter auftretenden Ependymome sind in der hinteren Schädelgrube lokalisiert. Prädilektionsstelle ist der IV. Ventrikel, häufig mit Ausbreitung in den Kleinhirnbrückenwinkel, den Hirnstamm mit z.t. Ummauerung der kaudalen Hirnnerven und bis zum oberen Halsmark. Histopathologisch lassen sich Ependymome anhand ihrer Malignitätskriterien in WHO Grad II bzw. WHO Grad III Tumoren einteilen. Subependymome (WHO Grad I) treten im Kindesalter nicht oder nur sehr selten auf, und sind als separate Gruppe zu betrachten. Zusätzlich zur histopathologischen Einteilung rückt die biologische Charakterisierung der Tumoren zunehmend in den Vordergrund (s. 2.2.). Eine Metastasierung zum Zeitpunkt der initialen Diagnose ist selten. Therapeutisch hat sich in zahlreichen klinischen Serien eine möglichst vollständige Resektion als wichtigster prognostischer Einflussfaktor für die langfristige Krankheitskontrolle erwiesen. Klinisch und auf molekularer Ebene sind die spinalen Ependymome von den intrakraniell lokalisierten Ependymomen abzugrenzen. Das mittlere Alter bei Diagnosestellung ist mit etwa 14 Jahren deutlich älter als bei intrakraniell lokalisierten Ependymomen [5]. Es lassen sich spinale Ependymome (WHO Grad II oder Grad III), myxopapilläre Ependymome (WHO Grad I) und Subependymome (WHO Grad I) unterscheiden, wobei Subependymome nur bei erwachsenen Patienten beschrieben sind. Für spinale Ependymome besteht eine Assoziation zur Neurofibromatose Typ 2 [6]. Myxopapilläre Ependymome zeigen meist eine charakteristische Lokalisation extramedullär im Bereich des unteren Thorakal- und oberen Lumbalmarks (Filum terminale) und neigen in Abgrenzung zu den übrigen spinalen Ependymomen häufiger (in ca. 1/3 der Patienten) [7] zu metastasierendem Wachstum [8-11]. 2. Klassifikation und Stadieneinteilung Die Malignitätsskala erstreckt sich von differenzierten, langsam wachsenden Tumoren der WHO-Grade I und II bis hin zur anaplastischen Variante (WHO Grad III). Eine TMN-Stadien-Einteilung ist in Deutschland nur eingeschränkt gebräuchlich und wurde von Chang et al. für ZNS-Tumore angepasst [12]. Prognostisch bedeutsam ist der Nachweis eines Resttumors nach der Primäroperation mittels früh postoperativ durchgeführtem MRT. Dies sollte innerhalb von 48 (bis 72 Stunden) postoperativ durchgeführt werden, jedoch nicht am Operationstag selbst [13]. 1
2 Die Frequenz der initialen Metastasierung wurde mit 5 % bis 20 % beschrieben [14, 15]. Zum Ausschluss einer mikroskopischen Metastasierung (M1) sollte, sofern keine Kontraindikationen bestehen (erhöhter Hirndruck), eine Untersuchung von postoperativ lumbal gewonnenem Liquor erfolgen. Sollte eine präoperative Liquorentnahme erwogen werden, muss eine Einklemmungsgefahr ausgeschlossen werden können. Bei einem Nachweis von atypischen oder malignen Einzelzellen oder Verbänden innerhalb der ersten 14 Tage postoperativ sollte eine Kontrolle ab d 15 postoperativ durchgeführt werden, um eine operativ bedingte Kontamination auszuschließen. Zum Ausschluss einer intrakraniell (M2) oder intraspinal (M3) lokalisierten, makroskopischen leptomeningealen Metastasierung sollte unabhängig von der Lokalisation ein kranio-spinales MRT unter Einbeziehung der kaudalen Anteile des Rückenmarkskanals durchgeführt werden. Der Nachweis einer Metastasierung ist mit einer schlechteren Prognose assoziiert. Eine Metastasierung außerhalb des ZNS (M4) kommt in sehr seltenen Fällen bei massiv verschleppter Diagnose, oder bei einem wiederholten Rezidiv vor Klassifikation gemäß der revidierten WHO-Klassifikation 2016 [16], ICD 10 Code und ICD-O-3-M Code - Subependymom (Grad I) D43 M9383/1 - Myxopapilläres Ependymom (Grad I) D43 M9394/1 - Ependymom (Grad II) C71 M9391/3 - papilläres Ependymom - klarzelliges Ependymom - tanyzytisches Ependymom - Ependymom, RELA Fusion-positiv C71 M9396/3 - Anaplastisches Ependymom (Grad III) C71 M9392/ Biologie Die molekularen und klinischen Eigenschaften der Tumore unterscheiden sich je nach Lokalisation des Ependymoms. Bei einem großen Teil der supratentoriell lokalisierten Ependymome liegt eine Fusion des RELA Gens mit dem C11ORF95 Gen vor (ST-EPN- RELA), was zur Ausbildung eines Fusionsproteins führt, das eine Aktivierung des NFkB Signalweges hervorruft [17, 18]. Diese Subgruppe wurde in der WHO Klassifikation von 2016 als eigenständige Tumorentität implementiert [16]. Als weiterer molekularer Subtyp von supratentoriell lokalisierten Ependymomen wurden das Ependymom mit YAP1/MAMLD1 Fusion beschrieben (ST-EPN-YAP), welches selten auftritt und mit einem sehr jungen Alter der Kinder assoziiert ist [19]. Das Ependymom der hinteren Schädelgrube Subtyp A (PF- EPN-A) tritt häufig bei jungen Kindern auf, zeigt ein balanciertes Genom und ist durch eine Hypermethylierung von CpG-Inseln charakterisiert. Das Ependymom der hinteren Schädelgrube Subtyp B (PF-EPN-B), das erst bei älteren Kindern, Jugendlichen und Erwachsenen auftritt, zeigt häufig zahlreiche numerische chromosomale Aberrationen und ist möglicherweise mit einem klinisch weniger aggressiven Verhalten assoziiert [19-21]. 3. Leitsymptome Siehe Kapitel Diagnostik der Hirntumoren. 4. Diagnostik Siehe Kapitel Diagnostik der Hirntumoren (AWMF 025/022) Histopathologische Diagnostik Makroskopisch imponieren Ependymome als gräuliches, weiches Gewebe mit oder auch ohne Zysten, Nekrosen oder Einblutungen. Die histopathologische Diagnose wird vom 2
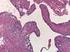
3 Neuropathologen oder Pathologen gestellt. Es werden die Richtlinien der WHO-Klassifikation und Gradierung von Tumoren des Zentralen Nervensystems zugrunde gelegt [16]. Ependymome von niedriger Malignität (WHO Grad II) sind differenziert und regulär aufgebaut. Ein histologisches Charakteristikum stellen perivaskuläre Pseudorosetten dar. Beim anaplastischen Ependymom (WHO Grad III) sind Zelldichte und Mitoseaktivität deutlich erhöht. Die histopathologische Diagnostik beinhaltet eine Immunphänotypisierung des Tumorgewebes, um biologische Subtypen von supratentoriellen Ependymomen (Ependymom mit RELA-Fusion [18]) und Ependymomen der hinteren Schädelgrube [22] zu differenzieren und insbesondere um andere morphologisch ähnliche Tumoren wie zum Beispiel Astroblastome, Rosetten-bildendende glioneuronale Tumoren und weitere Entitäten differenzialdiagnostisch abzugrenzen [16]. Die Einteilung von Ependymomen basierend auf histologischen Kriterien in Grad II oder III ist herausfordernd [23]. Zu einer Therapiestratifizierung sollte deshalb die histologische Gradierung nicht außerhalb von kontrollierten, prospektiven Studien eingesetzt werden. In der aktuell rekrutierenden europäischen SIOP Ependymoma II Studie wird auf die Stratifizierung basierend auf den WHO Kriterien Grad II und III verzichtet. Die klinische Wertigkeit von prognostischen Markern muss in prospektiven Therapiestudien überprüft werden [20, 24]. Eine zentrale Beurteilung durch das Hirntumorreferenzzentrum der Deutschen Gesellschaft für Neuropathologie (DGNN) oder im Rahmen einer studienbezogenen Referenzdiagnostik ist nützlich und in den Therapiestudien notwendig Molekulare Diagnostik Die Analyse bzgl. des Vorliegens einer RELA-Fusion ist bei supratentoriellen Ependymomen durch die Definition als eigene Entität diagnostisch notwendig. Eine molekulare Charakterisierung hinsichtlich der oben beschriebenen weiteren molekularen Subgruppen (supratentorielle Ependymome mit YAP1 Fusion (ST-EPN-YAP); Ependymome der hinteren Schädelgrube (PF-EPN-A, PF-EPN-B)) sollte zumindest bei allen Patienten erfolgen, die in eine klinische Studie eingeschlossen werden. Der Nachweis eines Zugewinns des Chromosomenarms 1q wurde als unabhängiger prognostischer Marker in unabhängigen Kohorten gezeigt [25, 26]. Darüber hinaus wurden weitere Biomarker beschrieben, die eine mögliche prognostische Wertigkeit besitzen, u.a. der Verlust des CDKN2A-Gens und die Expression von Tenascin-C [26, 27]. Die subgruppenabhängige Relevanz dieser Marker und die Untersuchung weiterer Biomarker ist Gegenstand aktueller Untersuchungen. Im Rahmen der molekularen Diagnostik sollte ebenfalls eine DNA-Methylierungsanalyse (Illumina) zur weiteren diagnostischen Sicherung durchgeführt werden [28]. 5. Therapie 5.1. Grundsätze Ependymome unterschiedlicher Lokalisation unterscheiden sich hinsichtlich ihrer molekularen und klinischen Eigenschaften (siehe oben). Dabei sind insbesondere die intraspinal wachsenden Ependymome klinisch und therapeutisch eindeutig von den intrakraniell wachsenden Ependymomen zu differenzieren. Die wichtigste therapeutische Intervention ist die primäre Tumorchirurgie. Sowohl bei intrakraniellen, als auch bei intraspinal wachsenden Ependymomen sollte initial eine möglichst vollständige Tumorresektion angestrebt werden. Bei spinalen Ependymomen im Rahmen einer Neurofibromatose Typ 2 ist hingegen eine Beobachtung empfohlen, solange keine klinischen Symptome vorliegen, die eine Therapie erfordern [6, 29]. Die Mehrzahl dieser Ependymome ist stationär oder über Jahre extrem langsam progredient. Nur die wenigsten werden symptomatisch und erfordern eine therapeutische Intervention. 3
4 Da der Rückfallort nach Therapie meist die primäre Tumorregion ist [30-32], kommt der lokalen Tumorkontrolle eine besondere Bedeutung zu. In den beschriebenen klinischen Serien war ein postoperativ verbliebener Tumorrest, sowohl bei intrakraniell lokalisierten Ependymomen [15, 33-36], als auch bei spinalen Ependymomen [37, 38] ein hochsignifikant negativ prädiktiver Faktor. Bei intrakraniellen, nicht-metastasierten Ependymomen im Kindes- und Jugendalter ist eine primäre postoperative Lokalbestrahlung der Therapiestandard. Die adjuvante Chemotherapie wurde in nicht-randomisierten klinischen Studien untersucht [15, 36, 39, 40]. Der mögliche Nutzen einer zusätzlichen Chemotherapie ist weiterhin nicht abschließend zu bewerten und bleibt Inhalt von Therapiestudien. Für sehr junge Kinder, die aufgrund ihres Alters nicht mit einer primären Radiotherapie behandelt wurden, wurde die Effektivität einer Chemotherapie zur Verzögerung bzw. Vermeidung einer Radiotherapie untersucht [41, 42]. Die Ergebnisse hinsichtlich der Krankheitskontrolle waren in allen Studien ungünstiger als bei Durchführung einer primären lokalen Radiotherapie, bei gleichzeitig vergleichbaren Ergebnissen hinsichtlich der posttherapeutischen kognitiven Leistungen [43]. Daher wurde die untere Altersgrenze für die primäre lokale Radiotherapie innerhalb der aktuellen international rekrutierenden Studien auf das vollendete 1. Lebensjahr herabgesetzt. Außerhalb prospektiver Studien sollte eine frühe Radiotherapie nicht vor dem Alter von 1,5 Jahren und nur durch erfahrene Radiotherapeuten erfolgen. Bei Patienten mit spinalem Ependymom existiert bisher kein eindeutiger Therapiestandard [44]. Beim Vorliegen eines myxopapillären Ependymoms scheint bei Patienten mit postoperativ verbliebenem Resttumor eine adjuvante lokale Radiotherapie vorteilhaft zu sein [8, 10, 45, 46]. Bei Patienten mit nicht-myxopapillären spinalen Ependymomen vom WHO Grad II und Grad III wurde in verschiedenen Serien v.a. bei Patienten mit postoperativ verbliebenem Resttumor eine adjuvante Therapie mit Radiotherapie mit/ohne Chemotherapie eingesetzt [37, 44, 47, 48]. Nutzen und optimaler Zeitpunkt einer adjuvanten Therapie sind jedoch weiterhin unklar. Grundsätzlich sollten alle Kinder und Jugendliche mit Ependymomen in pädiatrischonkologischen Zentren im Rahmen von Therapieoptimierungsstudien zur Erfassung und Bewertung der entsprechenden klinischen Daten zu Krankheitskontrolle und Therapiefolgen behandelt werden Neurochirurgische Tumorresektion Aufgrund einer schlechteren Prognose nach inkompletter Tumorresektion sollte eine komplette Resektion angestrebt werden. Dennoch gilt der Grundsatz, so aggressiv wie nötig und so schonend wie möglich vorzugehen, um Langzeitschäden zu minimieren. Lautet die Diagnose im Schnellschnitt Ependymom, ist allerdings besondere Sorgfalt auf eine vollständige Resektion, ggf. auch in einem Zweiteingriff, zu legen. Bei eloquenter Lage (z.b. nahe der Pyramidenbahn bei suptratentoriellen Tumoren) sollten die Möglichkeiten des funktionellen intraoperativen Neuromonitorings und der intraoperativen Bildgebung mit Ultraschall oder imrt voll ausgeschöpft werden, um das Ziel der vollständigen Resektion bei erhaltener Funktion zu erreichen. In der hinteren Schädelgrube ist eine operationsmikroskopisch vollständige Resektion beim Ependymom oft schwierig, da Ependymome häufiger nach lateral in die perimedulläre Zisterne und den Kleinhirnbrückenwinkel ausgebreitet sind und dort die kaudalen Hirnnerven affektieren. Eine große chirurgische Erfahrung in dieser Region inklusive des Neuromonitorings ist notwendig, um die Tumore komplett zu entfernen und die Funktion der Hirnnerven wie die Integrität der hirnstammversorgenden Gefäße bewahren können. Falls sich in der früh-postoperativen MRT-Kontrolle ein erkennbarer Resttumor zeigt, sollte wegen der prognostisch ungünstigen Ausgangssituation eine Nachresektion vor Beginn der adjuvanten Therapiemaßnahmen erwogen werden. Im Zweifelsfall sollte die Möglichkeit der 4
5 Mitbeurteilung durch das kinderneurochirurgische Referenzpanel des HIT Netzwerkes im Rahmen der aktuellen Therapiestudien genutzt werden. Sind die lokalen Voraussetzungen in Bezug auf intraoperatives Monitoring, intra-operative Bildgebung oder Erfahrung in der spezifischen Region nicht optimal, sollte die Verlegung in ein entsprechend erfahrenes Zentrum für eine frühe Nachresektion erwogen werden. Die besten Chancen für eine vollständige Resektion bestehen erfahrungsgemäß vor Einleitung einer Strahlen- oder Chemotherapie, da beide Verfahren die chirurgische Präparierbarkeit und Abgrenzbarkeit des Resttumors insbesondere in den Zisternen verschlechtern. Auch bei den intramedullären Ependymomen ist dank der zunehmenden Verfeinerungen der Operationstechniken und unter Verwendung des intraoperativen Neuromonitorings meist eine vollständige Resektion möglich, da Ependymome in der Regel gut abgrenzbar sind. Eine wichtige zusätzliche Aufgabe der pädiatrischen Neurochirurgie besteht darin, intraoperativ für die Gewinnung von ausreichendem Untersuchungsmaterial zu sorgen, nicht nur zur Durchführung der histopathologischen Diagnostik und der sich daran anschließenden molekulargenetische Panelanalyse, sondern auch für die Asservierung von frisch eingefrorenem Tumormaterial bei -80 Grad oder in Flüssigstickstoff. Dies geschieht idealerweise im Verbund mit den beteiligten Onkologen und Neuropathologen. Im Rezidivfall kann dann dieses Material für eine molekulargenetische Targetsuche z.b. im Rahmen des INFORM Programmes genutzt werden. Zudem ist möglicherweise bei Ependymomen zukünftig die Einsendung von frisch gefrorenem Material die Voraussetzung für einen Einschluss in Therapiestudien Nicht-chirurgische Therapie Strahlentherapie Die Strahlenbehandlung gehört unverzichtbar zur adjuvanten Therapie der intrakraniellen Ependymome [49, 50]. Mit einer kompletten Resektion und Nachbestrahlung werden PFS zwischen 60 % und 85 % nach fünf Jahren und zwischen 50 % und 70 % nach zehn Jahren erzielt [33, 34]. Zielvolumen Früher wurden wegen der vermuteten Gefahr der ZNS-Disseminierung sowohl Kranium als auch Spinalkanal bestrahlt (die sog. kraniospinale Achse ). Später wurden nur anaplastische Ependymome infratentorieller Lokalisation kraniospinal bestrahlt, wobei ein Vorteil gegenüber der lokalen Strahlentherapie nicht belegt werden konnte [51]. Heute wird bei allen nicht-metastasierten Ependymomen eine Lokalbehandlung durchgeführt, nachdem unabhängig von Histologie, Lokalisation und Bestrahlungsvolumen nahezu ausschließlich Lokalrezidive auftraten [15, 35]. Die damit verbundene Senkung von Spätfolgen der Behandlung bezüglich physischer, mentaler und psychosozialer Entwicklung ermutigt zusätzlich [52]. Dosis Bei den Ependymomen ist in der Vergangenheit eine eindeutige Dosisabhängigkeit der Therapieergebnisse festgestellt worden. Tumordosen von über 50 Gy ergaben dabei signifikant bessere Überlebensraten als niedrigere Tumordosen. Meist werden heute Tumordosen von 54 bis 60 Gy empfohlen [53]. Im Kleinkindesalter wurde in der Vergangenheit die Dosis meist auf 54 Gy beschränkt, wobei in aktuellen Konzepten wegen der besseren Ergebnisse auch bei Kindern im Alter >12 Monate höhere Dosen appliziert werden. Eine Neuroachsenbehandlung bei metastasierten Tumoren erfordert altersabhängig Dosen um 36 bis 40 Gy. Die Bestrahlung erfolgt meist einmal täglich mit Einzeldosen zwischen 1,6 Gy und 1,8 Gy. Spinale Metastasen sollten aufgesättigt werden. 5
6 Konzept der lokalen Tumorbettaufsättigung Aktuell wird daher bei allen nicht-metastasierten Tumoren eine lokale Strahlentherapie empfohlen unter Einbeziehung des Tumors bzw. des postoperativen Tumorbetts und eines Sicherheitssaumes von 0,5 bis 1,0 cm. Die Strahlentherapie sollte konformal unter den Bedingungen einer 3-D-Planung mit modernen Lagerungstechniken und Bestrahlungsgeräten durchgeführt werden. Hier finden auch zunehmend Protonen zur Schonung des Normalgewebes Einsatz [54]. Die Verträglichkeit der Tumorbettbehandlung und die neurokognitive Entwicklung hat sich dabei auch bei jungen Kindern als sehr erfreulich erwiesen [53]. Bei persistierendem Resttumor, der gegen Ende der Radiatio mittels MRT oder CT evaluiert werden kann, kann neben der Re-Operation auch eine Dosissteigerung im Restgewebe gegebenenfalls durch eine stereotaktische Aufsättigung erwogen werden. Diskutiert und aktuell in Studien geprüft wird der Nutzen so einer zusätzlichen kleinvolumigen Dosiserhöhung bei Vorliegen eines inoperablen Resttumors [36]. Hierbei ist die Behandlung in erfahrenen Zentren vorzuziehen Chemotherapie Eine Chemotherapie sollte bei Kindern mit Ependymom nur im Rahmen von Therapiestudien erfolgen, da der Nutzen noch nicht ausreichend belegt ist. Die Applikation einer Erhaltungschemotherapie nach der Bestrahlung wurde in mehreren einarmigen Serien evaluiert. Dabei wurde die Chemotherapie zur Therapieintensivierung bei Kindern mit postoperativem Resttumor bzw. bei Kindern mit anaplastischem Ependymom eingesetzt [33, 36, 39, 40, 55]. Eingesetzte Zytostatika waren dabei Cisplatin, Vincristin, Carboplatin, Etoposid und Cyclophosphamid. Verschiedene internationale Studien untersuchen weiter die Rolle der Chemotherapie [34, 56, 57]. Bei sehr jungen Kindern wird die Chemotherapie eingesetzt, um den Beginn der Radiotherapie zu verzögern bzw. eine primäre Bestrahlung zu vermeiden [58]. Nach einer alleinigen Chemotherapie hatten 20 % bis 40 % der jungen Kinder ein ereignisfreies Überleben ohne Radiotherapie [41, 42]. Ein Vorteil einer Hochdosischemotherapie mit autologer Stammzelltransplantation konnte bei kleinen publizierten Fallzahlen bisher weder in der Primär- noch Rezidivtherapie gezeigt werden [59, 60]. Bei Patienten mit spinalen Ependymomen gibt es keine Evidenz für die Indikation einer Chemotherapie [5]. Bei fehlenden lokaltherapeutischen Optionen kann diese aber im Einzelfall bei Tumorprogress oder disseminierung erwogen werden Begleittherapien Die Begleitmedikation erfolgt überwiegend symptomorientiert. Eine Steroidtherapie zur Behandlung bei initialen, postoperativen oder die Bestrahlung begleitenden Zeichen eines erhöhten Hirndruckes sollte, wenn immer möglich, so niedrig dosiert und so kurz wie möglich eingesetzt werden, um akute und chronische Nebenwirkungen dieser Therapie zu vermeiden, v.a. da sich bei anderen ZNS-Tumoren eine Steroidtherapie als prognostisch ungünstig erwiesen hat [61] Nachsorge Siehe Leitlinie AWMF 025/003 Nachsorge von krebskranken Kindern, Jugendlichen und jungen Erwachsenen - Erkennen, Vermeiden und Behandeln von Spätfolgen ( und Fachinformationen der GPOH ( 6. Prognose In Abhängigkeit vom initialen Stadium der Metastasierung (M0 versus M+), der Tumorlokalisation, und von einem postoperativen Tumorrest unterscheidet sich die Prognose erheblich. Eine primäre Metastasierung ist selten und mit einer ungünstigen Prognose 6
7 verbunden [15]. Bei Patienten mit lokalisierter Erkrankung ist eine komplette Tumorresektion ein wichtiger prognostischer Faktor, der in zahlreichen klinischen Studien bestätigt wurde [15, 33-35, 41]. Das rezidivfreie Überleben für Patienten mit intrakraniell lokalisiertem Ependymom, kompletter Resektion und einer Lokalbestrahlung im Rahmen der Primärtherapie betrug zwischen 65 % und 82 % nach 5 Jahren. Die Raten für das Gesamtüberleben betrugen 80% bis 93 % nach 5 Jahren [33, 34, 53, 62]. Ependymome mit einer Fusion des RELA Gens mit dem C11ORF95 Gen, die 70 % der intrazerebral lokalisierten Ependymome zeigen, haben eine intermediäre Prognose, wobei hier weiterführende Daten ausstehen. Die Prognose für Patienten mit postoperativ verbliebenem Resttumor ist deutlich ungünstiger. Das rezidiv- bzw. progressionsfreie Überleben nach 5 Jahren betrug in den berichteten klinischen Studien 35 % bis 56 %, das Gesamtüberleben 50 % bis 71 % [33, 34, 40, 62]. Untersuchungen zum Langzeitüberleben haben gezeigt, dass späte Todesfälle nicht ungewöhnlich sind, und das Gesamtüberleben bei Patienten mit Ependymom auch nach 5 bis 10 Jahren noch weiter absinkt (eigene Daten) [63]. Die Prognose für Patienten mit spinalen Ependymomen ist insgesamt günstiger als für Patienten mit intrakraniell lokalisierten Ependymomen, mit einem rezidiv- bzw. progressionsfreien Überleben nach 5 Jahren von 50 % bis 85 % und einem Gesamtüberleben nach 5 Jahren von 80 % bis 95 % [10, 37, 38, 47]. Als reproduzierbare Parameter für eine ungünstige Prognose bei Studien mit Erwachsenen mit spinalen Ependymomen wurden lediglich die inkomplette Resektion und das Alter identifiziert [10, 64]. Myxopapilläre Ependymome haben gegenüber den anderen histologischen Subtypen eine deutlich höhere Rezidivrate, vor allem im Kindesalter [45]. Die Daten zum prognostischen Einfluss des histologischen Grading (WHO Grad II vs. Grad III) und der Applikation von postoperativer Radiotherapie lassen aufgrund der klinischen Konstellationen mit häufiger Assoziation verschiedener negativ prognostischer Faktoren keine klare subgruppenübergreifende Aussage zu und bedürfen weiterer prospektiver Studien. 7. Fragestellungen und Zielsetzungen für die Zukunft Aufrechterhaltung und Gewährleistung eines hohen Qualitätsstandards in der initialen Diagnostik durch eine konsequente Referenzbeurteilung der neuropathologischen und referenzradiologischen Befunde. Implementation einer zeitnahen postoperativen molekularen Charakterisierung. Definition und präklinische Evaluation von zielgerichteten bzw. subgruppenspezifischen Therapien. Prätherapeutische Qualitätskontrolle der Radiotherapiepläne. Evaluation der Effektivität einer zusätzlichen Chemotherapie nach der Radiotherapie für Patienten mit komplett reseziertem intrakraniellen Ependymom. Evaluation subgruppenabhängiger Unterschiede in der chemotherapie-assoziierten Effektivität. Definition von Patientengruppen, bei denen postoperativ eine watch and wait -Strategie prospektiv evaluiert werden kann. 7
8 8. Literatur 1. Taylor, M.D., et al., Radial glia cells are candidate stem cells of ependymoma. Cancer Cell, (4): p Ostrom, Q.T., et al., CBTRUS statistical report: primary brain and central nervous system tumors diagnosed in the United States in Neuro Oncol, Suppl 4: p. iv Peris-Bonet, R., et al., Childhood central nervous system tumours--incidence and survival in Europe ( ): report from Automated Childhood Cancer Information System project. Eur J Cancer, (13): p Kaatsch, P., et al., Population-based epidemiologic data on brain tumors in German children. Cancer, (12): p Benesch, M., et al., Ependymoma of the spinal cord in children and adolescents: a retrospective series from the HIT database. J Neurosurg Pediatr, (2): p Plotkin, S.R., et al., Spinal ependymomas in neurofibromatosis Type 2: a retrospective analysis of 55 patients. J Neurosurg Spine, (4): p Kraetzig, T., et al., Metastases of spinal myxopapillary ependymoma: unique characteristics and clinical management. J Neurosurg Spine, (2): p Agbahiwe, H.C., et al., Management of pediatric myxopapillary ependymoma: the role of adjuvant radiation. Int J Radiat Oncol Biol Phys, (2): p Bagley, C.A., et al., Long term outcomes following surgical resection of myxopapillary ependymomas. Neurosurg Rev, (3): p ; discussion Weber, D.C., et al., Long-term outcome of patients with spinal myxopapillary ependymoma: treatment results from the MD Anderson Cancer Center and institutions from the Rare Cancer Network. Neuro Oncol, (4): p Stephen, J.H., et al., Spinal cord ependymomas and myxopapillary ependymomas in the first 2 decades of life: a clinicopathological and immunohistochemical characterization of 19 cases. J Neurosurg Pediatr, (6): p Chang, C.H., E.M. Housepian, and C. Herbert, Jr., An operative staging system and a megavoltage radiotherapeutic technic for cerebellar medulloblastomas. Radiology, (6): p Warmuth-Metz, M., B. Bison, and S. Leykamm, Neuroradiologic review in pediatric brain tumor studies. Klin Neuroradiol, (4): p Zacharoulis, S., et al., Metastatic ependymoma: a multi-institutional retrospective analysis of prognostic factors. Pediatr Blood Cancer, (2): p Timmermann, B., et al., Combined postoperative irradiation and chemotherapy for anaplastic ependymomas in childhood: results of the German prospective trials HIT 88/89 and HIT 91. Int J Radiat Oncol Biol Phys, (2): p Louis, D.N., et al., The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol, (6): p Parker, M., et al., C11orf95-RELA fusions drive oncogenic NF-kappaB signalling in ependymoma. Nature, (7489): p Pietsch, T., et al., Supratentorial ependymomas of childhood carry C11orf95-RELA fusions leading to pathological activation of the NF-kappaB signaling pathway. Acta Neuropathol, (4): p Pajtler, K.W., et al., Molecular Classification of Ependymal Tumors across All CNS Compartments, Histopathological Grades, and Age Groups. Cancer Cell, (5): p Witt, H., et al., Delineation of two clinically and molecularly distinct subgroups of posterior fossa ependymoma. Cancer Cell, (2): p Mack, S.C., et al., Epigenomic alterations define lethal CIMP-positive ependymomas of infancy. Nature, (7489): p
9 22. Panwalkar, P., et al., Immunohistochemical analysis of H3K27me3 demonstrates global reduction in group-a childhood posterior fossa ependymoma and is a powerful predictor of outcome. Acta Neuropathol, (5): p Ellison, D.W., et al., Histopathological grading of pediatric ependymoma: reproducibility and clinical relevance in European trial cohorts. J Negat Results Biomed, : p Ailon, T., et al., Long-term outcome after selective dorsal rhizotomy in children with spastic cerebral palsy. Childs Nerv Syst, (3): p Kilday, J.P., et al., Copy number gain of 1q25 predicts poor progression-free survival for pediatric intracranial ependymomas and enables patient risk stratification: a prospective European clinical trial cohort analysis on behalf of the Children's Cancer Leukaemia Group (CCLG), Societe Francaise d'oncologie Pediatrique (SFOP), and International Society for Pediatric Oncology (SIOP). Clin Cancer Res, (7): p Andreiuolo, F., et al., Neuronal differentiation distinguishes supratentorial and infratentorial childhood ependymomas. Neuro Oncol, (11): p Korshunov, A., et al., Molecular staging of intracranial ependymoma in children and adults. J Clin Oncol, (19): p Capper, D., et al., DNA methylation-based classification of central nervous system tumours. Nature, Aguilera, D.G., et al., Neurofibromatosis-2 and spinal cord ependymomas: Report of two cases and review of the literature. Childs Nerv Syst, (5): p Zacharoulis, S., et al., Treatment and outcome of children with relapsed ependymoma: a multi-institutional retrospective analysis. Childs Nerv Syst, (7): p Antony, R., et al., A retrospective analysis of recurrent intracranial ependymoma. Pediatr Blood Cancer, (7): p Messahel, B., et al., Relapsed intracranial ependymoma in children in the UK: patterns of relapse, survival and therapeutic outcome. Eur J Cancer, (10): p Massimino, M., et al., Hyperfractionated radiotherapy and chemotherapy for childhood ependymoma: final results of the first prospective AIEOP (Associazione Italiana di Ematologia-Oncologia Pediatrica) study. Int J Radiat Oncol Biol Phys, (5): p Merchant, T.E., et al., Conformal radiotherapy after surgery for paediatric ependymoma: a prospective study. Lancet Oncol, (3): p Timmermann, B., et al., Role of radiotherapy in anaplastic ependymoma in children under age of 3 years: results of the prospective German brain tumor trials HIT-SKK 87 and 92. Radiother Oncol, (3): p Massimino, M., et al., Final results of the second prospective AIEOP protocol for pediatric intracranial ependymoma. Neuro Oncol, (10): p Abdel-Wahab, M., et al., Spinal cord gliomas: A multi-institutional retrospective analysis. Int J Radiat Oncol Biol Phys, (4): p Bostrom, A., et al., Surgery for spinal cord ependymomas: outcome and prognostic factors. Neurosurgery, (2): p ; discussion von Hoff, K., et al., Risk-adapted treatment for non-metastatic ependymoma: preliminary results of the non-randomized prospective phase II clinical trial HIT Garvin, J.H., Jr., et al., Phase II study of pre-irradiation chemotherapy for childhood intracranial ependymoma. Children's Cancer Group protocol 9942: a report from the Children's Oncology Group. Pediatr Blood Cancer, (7): p Grill, J., et al., Postoperative chemotherapy without irradiation for ependymoma in children under 5 years of age: a multicenter trial of the French Society of Pediatric Oncology. J Clin Oncol, (5): p
10 42. Grundy, R.G., et al., Primary postoperative chemotherapy without radiotherapy for intracranial ependymoma in children: the UKCCSG/SIOP prospective study. Lancet Oncol, (8): p Merchant, T.E., et al., Radiation dosimetry predicts IQ after conformal radiation therapy in pediatric patients with localized ependymoma. Int J Radiat Oncol Biol Phys, (5): p Benesch, M., D. Frappaz, and M. Massimino, Spinal cord ependymomas in children and adolescents. Childs Nerv Syst, (12): p Feldman, W.B., et al., Tumor control after surgery for spinal myxopapillary ependymomas: distinct outcomes in adults versus children: a systematic review. J Neurosurg Spine, (4): p Pica, A., et al., The results of surgery, with or without radiotherapy, for primary spinal myxopapillary ependymoma: a retrospective study from the rare cancer network. Int J Radiat Oncol Biol Phys, (4): p Oh, M.C., et al., Adjuvant radiotherapy delays recurrence following subtotal resection of spinal cord ependymomas. Neuro Oncol, (2): p Pędziwiatr, K., A. Skowrońska-Gardas, and M. Chojnacka, Spinal cord ependymoma in children Results of postoperative radiotherapy. Radiotherapy and Oncology, (2): p Schild, S.E., et al., The results of radiotherapy for ependymomas: the Mayo Clinic experience. Int J Radiat Oncol Biol Phys, (5): p Schild, S.E., W. Wong, and K. Nisi, In regard to the radiotherapy of myxopapillary ependymomas. Int J Radiat Oncol Biol Phys, (3): p Goldwein, J.W., et al., Is craniospinal irradiation required to cure children with malignant (anaplastic) intracranial ependymomas? Cancer, (11): p Conklin, H.M., et al., Predicting change in academic abilities after conformal radiation therapy for localized ependymoma. J Clin Oncol, (24): p Merchant, T.E., et al., Preliminary results from a phase II trial of conformal radiation therapy and evaluation of radiation-related CNS effects for pediatric patients with localized ependymoma. J Clin Oncol, (15): p Macdonald, S.M., et al., Proton radiotherapy for pediatric central nervous system ependymoma: clinical outcomes for 70 patients. Neuro Oncol, (11): p Needle, M.N., et al., Adjuvant chemotherapy for the treatment of intracranial ependymoma of childhood. Cancer, (2): p U.S. National Library of Medicine. Clinical Trials.gov. An International Clinical Program for the Diagnosis and Treatment of Children With Ependymoma (SIOP-EP- II). Available at (last accessed ). 57. U.S. National Library of Medicine. Clinical Trials.gov. Maintenance Chemotherapy or Observation Following Induction Chemotherapy and Radiation Therapy in Treating Younger Patients With Newly Diagnosed Ependymoma. Available at (last accessed ). 58. Duffner, P.K., et al., Prognostic factors in infants and very young children with intracranial ependymomas. Pediatr Neurosurg, (4): p Venkatramani, R., et al., Outcome of infants and young children with newly diagnosed ependymoma treated on the "Head Start" III prospective clinical trial. J Neurooncol, (2): p Zacharoulis, S., et al., Outcome for young children newly diagnosed with ependymoma, treated with intensive induction chemotherapy followed by myeloablative chemotherapy and autologous stem cell rescue. Pediatr Blood Cancer, (1): p Pitter, K.L., et al., Corticosteroids compromise survival in glioblastoma. Brain, (Pt 5): p
11 62. Conter, C., et al., Intracranial ependymomas in children: society of pediatric oncology experience with postoperative hyperfractionated local radiotherapy. Int J Radiat Oncol Biol Phys, (5): p Frandsen, J.E., et al., Long-term life expectancy for children with ependymoma and medulloblastoma. Pediatr Blood Cancer, (11): p Gomez, D.R., et al., High failure rate in spinal ependymomas with long-term followup. Neuro Oncol, (3): p Verfahren der Konsensbildung Im Auftrag der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ) und der Deutschen Krebsgesellschaft (DKG) erstellt durch die Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH) unter der Federführung der Arbeitsgemeinschaft Pädiatrische Radioonkologie (APRO) Erklärung über Interessenkonflikte Die Erklärung zu potenziellen Interessenkonflikten wurde nach den Kriterien des AWMF-Formblattes eingeholt. Bei dieser Leitlinie hat keiner der beteiligten Experten oder Autoren einen Interessenskonflikt, insofern gab es auch keine Enthaltungen bei der Bewertung der Leitlinie. Die Angaben zu den Interessenkonflikten wurden von Beate Timmermann bewertet. Die Bewertung der eigenen Angaben ist eine Selbstbewertung. Autor: Beate Timmermann, Essen Expertengruppe: Brigitte Bison, Würzburg (DGNR); Gudrun Fleischhack, Bonn (GPOH); Peter Hau (NOA); Rolf-Dieter Kortmann, Leipzig (DEGRO, APRO, NOA); Katja von Hoff (GPOH); Stefan Rutkowski, Hamburg (GPOH); Martin Schumann (DGNC); Beate Timmermann, Essen (APRO, DEGRO); Torsten Pietsch, Bonn (DGNN); Hendrik Witt (GPOH); Ulrich Schüller (DGNN); Martin Benesch (GPOH). Leitlinienkoordinatoren: Ursula Creutzig, Münster; Thomas Lehrnbecher, Frankfurt Die Leitlinie wurde mit folgenden Fachgesellschaften, Arbeitsgemeinschaften und kooperierenden Institutionen abgestimmt: APRO (Arbeitsgemeinschaft Pädiatrische Radioonkologie) DEGRO (Deutsche Gesellschaft für Radioonkologie) DGNN (Deutsche Gesellschaft für Neuropathologie und Neuroanatomie) DGNR (Deutsche Gesellschaft für Neuroradiologie) DGNC (Deutsche Gesellschaft für Neurochirurgie) GPOH (Gesellschaft für Pädiatrische Onkologie und Hämatologie) NOA (Neuroonkologische Arbeitsgemeinschaft der Deutschen Krebsgesellschaft e.v.) 11
12 Erstveröffentlichung: 01/1997 Überarbeitung von: 04/2018 Nächste Überprüfung geplant: 03/2023 Die AWMF erfasst und publiziert die Leitlinien der Fachgesellschaften mit größtmöglicher Sorgfalt - dennoch kann die AWMF für die Richtigkeit des Inhalts keine Verantwortung übernehmen. Insbesondere bei Dosierungsangaben sind stets die Angaben der Hersteller zu beachten! Autorisiert für elektronische Publikation: AWMF online 12
Ependymome im Kindes- und Jugendalter AWMF 025/025 12/2010. Ependymome
 publiziert von: AWMF-Register Nr. 025/025 Klasse: S1 + IDA Ependymome 1. Definition und Basisinformation Die Ependymome setzen sich vorwiegend zusammen aus neoplastischen Ependymzellen. Sie treten am häufigsten
publiziert von: AWMF-Register Nr. 025/025 Klasse: S1 + IDA Ependymome 1. Definition und Basisinformation Die Ependymome setzen sich vorwiegend zusammen aus neoplastischen Ependymzellen. Sie treten am häufigsten
HIT 2000/ Ependymome/ Radiotherapie
 Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von
 Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN. Norbert Graf
 DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014
 QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014 Oliver Heese HELIOS Klinken Schwerin W. Tönnis u. W. Walter Bericht über 2611 Fälle, Zürich 1958 1 2014 perfekte Patient: 20 Monate Durchschnitt:
QoL mit einem intrakraniellen Gliom DGNC, Seeheim 2014 Oliver Heese HELIOS Klinken Schwerin W. Tönnis u. W. Walter Bericht über 2611 Fälle, Zürich 1958 1 2014 perfekte Patient: 20 Monate Durchschnitt:
Thomas G. Wendt. Universitäts- Klinikum Jena
 Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Beobachtungsstudie und Biobank für Rezidive einer akuten lymphoblastischen Leukämie im Kinders und Jugendalter
 ALL AIEOP-BFM-ALL 2009 zur Erfassung akuter lymphoblastischer Leukämien bei Kindern und Jugendlichen Kinder und Jugendliche mit akuter lymphoblastischer Leukämie ALL-Rezidive IntReALL SR 2010 International
ALL AIEOP-BFM-ALL 2009 zur Erfassung akuter lymphoblastischer Leukämien bei Kindern und Jugendlichen Kinder und Jugendliche mit akuter lymphoblastischer Leukämie ALL-Rezidive IntReALL SR 2010 International
Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine?
 Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine? Daten aus einem klinischen Krebsregister Elisabeth C. Inwald, Regensburg Offenlegung potentieller
Gelingt die tumorbiologische Subtypisierung bei Patientinnen mit primärem Mammakarzinom in der klinischen Routine? Daten aus einem klinischen Krebsregister Elisabeth C. Inwald, Regensburg Offenlegung potentieller
date Adjuvant Pegylated- Interferonalpha2b
 Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes, nicht reseziertes
Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes, nicht reseziertes
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms. O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg
 Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Wintersemester 2014/2015
 Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Die stereotaktische Bestrahlung von Lungentumoren
 Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Therapeutische Strategien
 Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Struktur der Clinical Pathways
 Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Therapie von Ependymomen im Kindesalter
 Projektförderung der Deutschen Kinderkrebsstiftung DKS 2001.03 HIT 2000, Studienleitung: Dr. J. Kühl, Würzburg DKS 2001.05 Referenzzentrum Neuroradiologie HIT, Würzburg DKS 2001.06 Referenzzentrum Biometrie
Projektförderung der Deutschen Kinderkrebsstiftung DKS 2001.03 HIT 2000, Studienleitung: Dr. J. Kühl, Würzburg DKS 2001.05 Referenzzentrum Neuroradiologie HIT, Würzburg DKS 2001.06 Referenzzentrum Biometrie
Kooperative multizentrische Studie für Kinder und Jugendliche mit einem Gliom niedrigen Malignitätsgrades
 1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
Vaginalkarzinom: Radio(chemo)therapie
 AGO State of the Art 2017 Vaginalkarzinom: Radio(chemo)therapie Prof. Dr. med. Simone Marnitz Klinik für Strahlentherapie und CyberKnife Centrum Sitzung der AGO-Kommission Freitag, 07.04.2017 Einleitung
AGO State of the Art 2017 Vaginalkarzinom: Radio(chemo)therapie Prof. Dr. med. Simone Marnitz Klinik für Strahlentherapie und CyberKnife Centrum Sitzung der AGO-Kommission Freitag, 07.04.2017 Einleitung
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Intraoperative Strahlentherapie bei Brustkrebs. Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost)
 Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt
SRH Wald-Klinikum Gera ggmbh
 SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs. Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm
 Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm Rolle der Radiotherapie Rolle der Radiotherapie Rolle der Radiotherapie Zusammenfassung:
Strahlen für das Leben Moderne Therapieoptionen bei Brustkrebs Strahlentherapie und Radiologische Onkologie Reinhard E. Wurm Rolle der Radiotherapie Rolle der Radiotherapie Rolle der Radiotherapie Zusammenfassung:
Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen
 Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
Datenevaluation von Hirnmetastasen: Bestrahlung der Resektionshöhle & Radiochirurgie von Hirnmetastasen
 Datenevaluation von Hirnmetastasen: Bestrahlung der Resektionshöhle & Radiochirurgie von Hirnmetastasen Prof. Dr. Stephanie E. Combs Professor and Chair Department of Radiation Oncology Institute of Innovative
Datenevaluation von Hirnmetastasen: Bestrahlung der Resektionshöhle & Radiochirurgie von Hirnmetastasen Prof. Dr. Stephanie E. Combs Professor and Chair Department of Radiation Oncology Institute of Innovative
Strahlentherapie des Endometriumkarzinoms. Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg
 Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten
 DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-05 Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten Tobias Bölling 1, Iris Ernst 1, Hildegard Pape 2,
DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-05 Nierenfunktion nach abdomineller Strahlentherapie bei Kindern und Jugendlichen: RiSK-Daten Tobias Bölling 1, Iris Ernst 1, Hildegard Pape 2,
Wir schaffen Wissen heute für morgen. Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI
 Wir schaffen Wissen heute für morgen Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI PSI, 21. Februar 2015 Kinder und Krebserkrankungen: Obschon
Wir schaffen Wissen heute für morgen Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI PSI, 21. Februar 2015 Kinder und Krebserkrankungen: Obschon
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
date Adjuvant Pegylated- Interferonalpha2b
 Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Stand per: 11.05.2016 Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes,
Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Stand per: 11.05.2016 Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes,
Studienübersicht. Leukämien
 Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
University of Zurich. Strukturen neuroonkologischer Wissenschaft und Versorgung. Zurich Open Repository and Archive. Wick, W; Weller, M.
 University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich Year: 2010 Strukturen neuroonkologischer Wissenschaft und Versorgung Wick, W; Weller, M Wick, W; Weller, M (2010).
University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich Year: 2010 Strukturen neuroonkologischer Wissenschaft und Versorgung Wick, W; Weller, M Wick, W; Weller, M (2010).
Struktur der SOP. Zeichenerklärung. Entscheidungsfrage? Diagnostik. Therapie. Tumorboard. Nachsorge. individuelle Therapie. Studienfrage?
 Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Studienübersicht. Leukämien
 Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten.
 DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-06 Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten. Tobias Bölling 1, Alina Geisenheiser 1, Hildegard Pape 2, Carmen
DEGRO-Jahreskongress Magdeburg, 03.-06.06.2010 E-Poster 14-06 Hypothyreose nach Strahlentherapie im Kindes- und Jugendalter: RiSK-Daten. Tobias Bölling 1, Alina Geisenheiser 1, Hildegard Pape 2, Carmen
PRO Ganzhirn: Indikation wann und mit welcher Technik?
 DKTK PRO Ganzhirn: Indikation wann und mit welcher Technik? Prof. Dr. med. Anca-L. Grosu Direktorin Klinik für Strahlenheilkunde Universitätsklinikum Freiburg 1. GHB (+/-RC) und Überlebenszeit These: GHB(+/-RC)
DKTK PRO Ganzhirn: Indikation wann und mit welcher Technik? Prof. Dr. med. Anca-L. Grosu Direktorin Klinik für Strahlenheilkunde Universitätsklinikum Freiburg 1. GHB (+/-RC) und Überlebenszeit These: GHB(+/-RC)
Prof. Dr. med. Jalid Sehouli
 Post-ASCO 2010: Aktuelle Ergebnisse zum Ovarial- und Zervixkarzinom Haben wir einen neuen Standard für die Primärtherapie des fortgeschrittenen Ovarialkarzinoms? Prof. Dr. med. Jalid Sehouli Berlin (23.
Post-ASCO 2010: Aktuelle Ergebnisse zum Ovarial- und Zervixkarzinom Haben wir einen neuen Standard für die Primärtherapie des fortgeschrittenen Ovarialkarzinoms? Prof. Dr. med. Jalid Sehouli Berlin (23.
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom
 Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom Prof. Dr. med. R. Fietkau Strahlenklinik Ngan et al. 2012 Rectal-Ca: 5 x 5 Gy vs. RCT (50,4 Gy + 5-FU) 5 x 5Gy (N=163) RCT (N=163) Locoreg. recurrences
Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom Prof. Dr. med. R. Fietkau Strahlenklinik Ngan et al. 2012 Rectal-Ca: 5 x 5 Gy vs. RCT (50,4 Gy + 5-FU) 5 x 5Gy (N=163) RCT (N=163) Locoreg. recurrences
Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca
 seit 350 Jahren ganz weit oben Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca Prof. Dr. Jürgen Dunst & Dr. René Baumann Klinik für Strahlentherapie,
seit 350 Jahren ganz weit oben Lokale Therapie des Prostatatumors (durch OP oder RT) bei Patienten mit metastasiertem Prostata-Ca Prof. Dr. Jürgen Dunst & Dr. René Baumann Klinik für Strahlentherapie,
2nd surgery in recurrent glioblastoma: when and why?
 CAMPUS GROSSHADERN NEUROCHIRURGISCHE KLINIK UND POLIKLINIK INTERNET: NEUROCHIRURGIE.KLINIKUM.UNI-MUENCHEN.DE 2nd surgery in recurrent glioblastoma: when and why? Jörg-Christian Tonn Dept Neurosurgery University
CAMPUS GROSSHADERN NEUROCHIRURGISCHE KLINIK UND POLIKLINIK INTERNET: NEUROCHIRURGIE.KLINIKUM.UNI-MUENCHEN.DE 2nd surgery in recurrent glioblastoma: when and why? Jörg-Christian Tonn Dept Neurosurgery University
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher
 Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Sarkome. S2k Leitlinie AWMF-Nummer 015/074
 S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
Was ist Strahlentherapie?
 Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Strahlentherapieplanung
 FDG-PET/CT in der Strahlentherapieplanung Viola Duncker-Rohr Klinik für Strahlenheilkunde Universitätsklinikum Freiburg PET in der Strahlentherapie-Planung - Diagnostisch zuverlässige(re) Darstellung der
FDG-PET/CT in der Strahlentherapieplanung Viola Duncker-Rohr Klinik für Strahlenheilkunde Universitätsklinikum Freiburg PET in der Strahlentherapie-Planung - Diagnostisch zuverlässige(re) Darstellung der
Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome
 Tumorentitäten Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome Unterschiede Kinder // Erwachsene Biologisches Verhalten, Obwohl histologisch identisch
Tumorentitäten Medulloblastom Ependymom (spinale Ependymome) Kraniopharyngeom Niedriggradige Gliome Hochmaligne Gliome Unterschiede Kinder // Erwachsene Biologisches Verhalten, Obwohl histologisch identisch
Aspekte zur Indikation und Auswahl der Radiotherapie
 Aspekte zur Indikation und Auswahl der Radiotherapie Kurative oder palliative Therapie (medianes Überleben 1 2 Jahre) Zielvolumen Sequenz Neoadjuvant (vor OP) Postoperativ adjuvant Definitiv bei Inoperabilität
Aspekte zur Indikation und Auswahl der Radiotherapie Kurative oder palliative Therapie (medianes Überleben 1 2 Jahre) Zielvolumen Sequenz Neoadjuvant (vor OP) Postoperativ adjuvant Definitiv bei Inoperabilität
» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim
 1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
Therapie von fortgeschrittenen Hodenkarzinomen. Annette Dieing
 Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
Watchful waiting- Strategie
 Watchful waiting- Strategie Individualisierte Behandlung beim lokalisierten Prostatakarzinom- Welche Kriterien erlauben den Entscheid für eine watch und wait Strategie? Dr. Rudolf Morant, ärztlicher Leiter
Watchful waiting- Strategie Individualisierte Behandlung beim lokalisierten Prostatakarzinom- Welche Kriterien erlauben den Entscheid für eine watch und wait Strategie? Dr. Rudolf Morant, ärztlicher Leiter
Brain Tumours of Childhood
 Brain Tumours of Childhood J.F.Schneider, MD Dpt. Pediatric Radiology University Children s Hospital, Basel 15% of tumors in children are CNS tumors They are second only to leukemia Three age ranges with
Brain Tumours of Childhood J.F.Schneider, MD Dpt. Pediatric Radiology University Children s Hospital, Basel 15% of tumors in children are CNS tumors They are second only to leukemia Three age ranges with
Interdisziplinäre Arbeitsgruppe Hodentumoren
 Interdisziplinäre Arbeitsgruppe Hodentumoren Vorschlag Nachsorgekonzept Hodentumoren Version 01 vom 30.03.2010 Ausarbeitung: Verabschiedet: Gültig bis: Richard Cathomas (Chur), Silke Gillessen (St. Gallen),
Interdisziplinäre Arbeitsgruppe Hodentumoren Vorschlag Nachsorgekonzept Hodentumoren Version 01 vom 30.03.2010 Ausarbeitung: Verabschiedet: Gültig bis: Richard Cathomas (Chur), Silke Gillessen (St. Gallen),
Liste der aktuell laufenden klinische Studien (Studie) und Nicht-interventionelle Studien (NIS)
 klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
OP des Primärtumors beim metastasierten kolorektalen Karzinom - Contra
 MEDICAL SCHOOL HANNOVER OP des Primärtumors beim metastasierten kolorektalen Karzinom - Contra Stefan Kubicka Gastroenterology, Hepatology and Endocrinology Standardvorgehen bei inoperablen kolorektalen
MEDICAL SCHOOL HANNOVER OP des Primärtumors beim metastasierten kolorektalen Karzinom - Contra Stefan Kubicka Gastroenterology, Hepatology and Endocrinology Standardvorgehen bei inoperablen kolorektalen
Mammakarzinom AGO State of the Art 2015
 Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen
 Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen Von der Arbeit als PP in der Kinderonkologie eines Universitätsklinikums Hintergrund Krebs im Kindesalter: Behandlungszentren
Psychosozial, Psychologisch, Psychotherapeutisch und dann noch die Kollegen Von der Arbeit als PP in der Kinderonkologie eines Universitätsklinikums Hintergrund Krebs im Kindesalter: Behandlungszentren
Molekularbasierte Therapie bei Gliomen
 Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Herausforderungen in der individualisierten Therapie beim mcrc
 Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Strahlentherapie des alten Menschen. Hans Geinitz Abteilung für Radio-Onkologie, Linz
 Strahlentherapie des alten Menschen Hans Geinitz Abteilung für Radio-Onkologie, Linz RT des alten Patienten Indikationen Alleinige Strahlentherapie Radiochemotherapie Indikationen Im Prinzip wie bei Jüngeren!
Strahlentherapie des alten Menschen Hans Geinitz Abteilung für Radio-Onkologie, Linz RT des alten Patienten Indikationen Alleinige Strahlentherapie Radiochemotherapie Indikationen Im Prinzip wie bei Jüngeren!
PRO Operation: Indikation, wann und mit welcher Technik?
 PRO Operation: Indikation, wann und mit welcher Technik? Prof. Dr. W. med. Stummer Neurochirurgische Klinik Hintumorzentrum Münster Univeristätsklinikum Münster Therapiemodalitäten: Konkurrenz oder Ergänzung?
PRO Operation: Indikation, wann und mit welcher Technik? Prof. Dr. W. med. Stummer Neurochirurgische Klinik Hintumorzentrum Münster Univeristätsklinikum Münster Therapiemodalitäten: Konkurrenz oder Ergänzung?
Management von Hirnmetastasen beim Lungenkarzinom
 Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
Operative und systemische Therapie des Endometriumkarzinoms
 Operative und systemische Therapie des Endometriumkarzinoms J. Huober Workshop DESO St.Gallen 20./21. Februar 2015 Univ.-Frauenklinik Ulm Integratives Tumorzentrum des Universitätsklinikums und der Medizinischen
Operative und systemische Therapie des Endometriumkarzinoms J. Huober Workshop DESO St.Gallen 20./21. Februar 2015 Univ.-Frauenklinik Ulm Integratives Tumorzentrum des Universitätsklinikums und der Medizinischen
Prostatakarzinom lokal Dr. med. J. Heß
 Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Neue Studienkonzepte SUCCESS
 Campus Innenstadt für Frauenheilkunde und Geburtshilfe Neue Studienkonzepte SUCCESS PD Dr. med. Brigitte Rack für Frauenheilkunde und Geburtshilfe Ludwig-Maximilians-Universität München Campus Innenstadt
Campus Innenstadt für Frauenheilkunde und Geburtshilfe Neue Studienkonzepte SUCCESS PD Dr. med. Brigitte Rack für Frauenheilkunde und Geburtshilfe Ludwig-Maximilians-Universität München Campus Innenstadt
Pro und contra Früherkennung. Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie
 Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Hodgkin Lymphom bei jungen Patienten
 Hodgkin Lymphom bei jungen Patienten Peter Borchmann für die GHSG 25.03.2011 1 Hodgkin Lymphom bei jungen Patienten 1. Ist die Unterscheidung child adolescent - young adult physiologisch oder onkologisch
Hodgkin Lymphom bei jungen Patienten Peter Borchmann für die GHSG 25.03.2011 1 Hodgkin Lymphom bei jungen Patienten 1. Ist die Unterscheidung child adolescent - young adult physiologisch oder onkologisch
3. R.Deinsberger, J.Tidstrand LINAC Radiosurgery as a single treatment in cerebral metastases Journal of Neurooncology (2006) 76:77-83
 PUBLIKATIONEN OA Dr. Robert Deinsberger PLL.M 1. R.Deinsberger, J.Tidstrand Linac radiosurgery as a tool in neurosurgery Neurosurgical Review (2005); 28:79-88 2. R.Deinsberger, J.Tidstrand, H.Sabitzer,
PUBLIKATIONEN OA Dr. Robert Deinsberger PLL.M 1. R.Deinsberger, J.Tidstrand Linac radiosurgery as a tool in neurosurgery Neurosurgical Review (2005); 28:79-88 2. R.Deinsberger, J.Tidstrand, H.Sabitzer,
Aktuelle Aspekte zur Therapie und Prognose - Radiotherapie -
 Aktuelle Aspekte zur Therapie und Prognose - Radiotherapie - R.-D. Kortmann / Leipzig Besonderheiten Histologischer Typ pilocytäres Astrocytom Lokalisation supratentorielle Mittellinie ( Optikusgliome
Aktuelle Aspekte zur Therapie und Prognose - Radiotherapie - R.-D. Kortmann / Leipzig Besonderheiten Histologischer Typ pilocytäres Astrocytom Lokalisation supratentorielle Mittellinie ( Optikusgliome
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Hirntumoren. Christine Marosi. Klinik für Innere Medizin I Onkologie. Aufbaukurs Krebswissen Sommer Thema
 Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Loko-regionäres Rezidiv
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Loko-regionäres Rezidiv Version 2002: Brunnert / Simon Versionen 2003-2012: Audretsch / Bauerfeind / Costa / Dall
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Loko-regionäres Rezidiv Version 2002: Brunnert / Simon Versionen 2003-2012: Audretsch / Bauerfeind / Costa / Dall
Krebs bei Kindern Leukämien ZNS-Tumoren
 Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer AGO e. V. Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer AGO e. V. Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Chance auf kurative Resektion und hohe 2-Jahres-Gesamtüberlebensrate
 Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab: Kolorektale Lebermetasta Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab Chance auf kurative Resektion
Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab: Kolorektale Lebermetasta Kolorektale Lebermetastasen (mcrc) - Konversionstherapie mit Bevacizumab Chance auf kurative Resektion
Intraoperative Strahlentherapie bei Brustkrebs. Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost)
 Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird,
Intraoperative Strahlentherapie bei Brustkrebs Patienteninformation zur intraoperativen Strahlentherapie des Tumorbettes (Boost) Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird,
Was tun, wenn der Tumor wieder ausbricht
 Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Lokoregionäres Rezidiv
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Lokoregionäres Rezidiv Lokoregionäres Rezidiv Versions 2002 2016: Audretsch / Bauerfeind / Brunnert / Budach / Costa / Dall / Fehm / Fersis
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Lokoregionäres Rezidiv Lokoregionäres Rezidiv Versions 2002 2016: Audretsch / Bauerfeind / Brunnert / Budach / Costa / Dall / Fehm / Fersis
Postoperative Bestrahlung nach Mastektomie und brusterhaltender Operation: Vergleich prognostischer Faktoren und Bedeutung des Lokalrezidivs.
 Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
IndikationenzumpräoperativenMRI. Martin Müller Brust-Zentrum Zürich
 IndikationenzumpräoperativenMRI Martin Müller Brust-Zentrum Zürich Warum MRI? Sehr sensitives Verfahren Grösse der Indexläsion sehr gut abschätzbar Möglichkeit Multifokalität zu entdecken Massgeschneiderte
IndikationenzumpräoperativenMRI Martin Müller Brust-Zentrum Zürich Warum MRI? Sehr sensitives Verfahren Grösse der Indexläsion sehr gut abschätzbar Möglichkeit Multifokalität zu entdecken Massgeschneiderte
Verlässlichkeit molekularer Tumor-Marker bei Kindern mit Medulloblastom ein Beispiel aus der Praxis
 Verlässlichkeit molekularer Tumor-Marker bei Kindern mit Medulloblastom ein Beispiel aus der Praxis Stefan Pfister Molekulargenetik kindlicher Hirntumoren Universitätsklinikum Heidelberg Deutsches Krebsforschungszentrum
Verlässlichkeit molekularer Tumor-Marker bei Kindern mit Medulloblastom ein Beispiel aus der Praxis Stefan Pfister Molekulargenetik kindlicher Hirntumoren Universitätsklinikum Heidelberg Deutsches Krebsforschungszentrum
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da
 Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom Versionen 2003 2014: Bischoff / Diel / Friedrich / Gerber / Lück /
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom Versionen 2003 2014: Bischoff / Diel / Friedrich / Gerber / Lück /
EU-Kommission erteilt Zulassung für IRESSA
 Erste personalisierte Therapie von Lungenkrebs EU-Kommission erteilt Zulassung für IRESSA Frankfurt am Main (1.Juli 2009) - Die Europäische Kommission hat für das Krebsmedikament IRESSA (Gefitinib) die
Erste personalisierte Therapie von Lungenkrebs EU-Kommission erteilt Zulassung für IRESSA Frankfurt am Main (1.Juli 2009) - Die Europäische Kommission hat für das Krebsmedikament IRESSA (Gefitinib) die
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio
 Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
20. Onkologische Konferenz Eisenach. Das Mammakarzinom der älteren und alten Frau
 20. Onkologische Konferenz Eisenach Das Mammakarzinom der älteren und alten Frau Anja Merte Altern ist ein individueller Prozeß, bestimmt durch biologische, soziologische und psychologische Aspekte 3.
20. Onkologische Konferenz Eisenach Das Mammakarzinom der älteren und alten Frau Anja Merte Altern ist ein individueller Prozeß, bestimmt durch biologische, soziologische und psychologische Aspekte 3.
Tumorchirurgie der Wirbelsäule Multimodales intraoperatives Monitoring (MIOM) Instructional Course MIOM. First Announcement
 Tumorchirurgie der Wirbelsäule Multimodales intraoperatives Monitoring (MIOM) Instructional Course MIOM First Announcement Tagungspräsidium Herr PD Dr. med. François Porchet, Chefarzt Wirbelsäulenchirurgie,
Tumorchirurgie der Wirbelsäule Multimodales intraoperatives Monitoring (MIOM) Instructional Course MIOM First Announcement Tagungspräsidium Herr PD Dr. med. François Porchet, Chefarzt Wirbelsäulenchirurgie,
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms. Diagnostik
 Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Palliative Chemotherapie First line 04.Februar 2006
 Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren
 Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
NichtPlattenepithelkarzinom
 Die Therapie des NSCLC: Pemetrexed: Wirksamkeitsunterschiede nach der histologischen Differenzierun Die Therapie des NSCLC Pemetrexed: Wirksamkeitsunterschiede nach der histologischen Differenzierung in
Die Therapie des NSCLC: Pemetrexed: Wirksamkeitsunterschiede nach der histologischen Differenzierun Die Therapie des NSCLC Pemetrexed: Wirksamkeitsunterschiede nach der histologischen Differenzierung in
Dossierbewertung A17-67 Version 1.0 Alectinib (nicht kleinzelliges Lungenkarzinom)
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Alectinib gemäß 35a SGB V beauftragt. Die Bewertung erfolgt auf Basis eines
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Alectinib gemäß 35a SGB V beauftragt. Die Bewertung erfolgt auf Basis eines
Knochenmetastasen und Osteoporose
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Knochenmetastasen und Osteoporose Knochenmetastasen Version 2002: Dall / Fersis / Friedrich Version 2003 2008: Bischoff / Böhme / Brunnert
Multimodale Therapie des Pankreaskarzinoms
 Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
Operative Maßnahmen (Staging / Therapie) in der Axilla
 Operative Maßnahmen (Staging / Therapie) in der Axilla G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen Axilläre Lymphknoten sind für Pat. mit Mamma Ca von Bedeutung
Operative Maßnahmen (Staging / Therapie) in der Axilla G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen Axilläre Lymphknoten sind für Pat. mit Mamma Ca von Bedeutung
Adjuvante zytostatische und zielgerichtete Therapien
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Adjuvante zytostatische und zielgerichtete Therapien Adjuvante zytostatische und zielgerichtete Therapien Version 2002: Möbus / Nitz Versionen
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Adjuvante zytostatische und zielgerichtete Therapien Adjuvante zytostatische und zielgerichtete Therapien Version 2002: Möbus / Nitz Versionen
