Die Peritonealkarzinose
|
|
|
- Kevin Bretz
- vor 6 Jahren
- Abrufe
Transkript
1 C M E - F O R T B I L D U N G Die Peritonealkarzinose Björn L. D. M. Brücher, Alfred Königsrainer Der tumoröse Befall des Peritoneums, die Peritonealkarzinose (PC), ist eine heterogene Tumorerkrankung, die als Ausdruck einer systemischen Tumorerkrankung und als terminales Stadium angesehen wird. Das von Paul Sugarbaker vom Washington Cancer Institute erarbeitete multimodale Therapiekonzept für Patienten mit Peritonealkarzinose besteht aus der sogenannten zytoreduktiven Chirurgie, gefolgt von einer hyperthermen intraperitonealen Chemotherapie (HIPEC). Der CHAZ-Beitrag gibt eine aktuelle Übersicht über Grundlagen, die Anwendung spezieller Klassifikationen sowie quantitative prognostische Indikatoren. Der tumoröse Befall des Peritoneums, die Peritonealkarzinose (PC), ist eine heterogene Tumorerkrankung, die im Allgemeinen als Ausdruck einer systemischen Tumorerkrankung und als terminales Stadium betrachtet wird. Sie kann durch einen Befall des Abdomens, des Beckens und des Peritoneums charakterisiert sein und/oder sich im Tumorendstadium manifestieren. Bis zur letzten Jahrhundertwende galt die Prognose der Peritonealkarzinose als infaust. Ehrlich bewertet wurden die primären Daten von Paul Sugarbaker. Seine Einschätzung wurde Ende der 1980er und Anfang der 1990er Jahre zunächst von Seiten der Onkologen und Chirurgen belächelt. Paul Sugarbaker vom Washington Cancer Institute erarbeitete schließlich ein multimodales Konzept für Patienten mit Peritonealkarzinose, bestehend aus einer sogenannten zytoreduktiven Chirurgie, gefolgt von einer hyperthermen intraperitonealen Chemotherapie (HI- PEC). Da diese Eingriffe dem onkologisch tätigen Chirurgen/Viszeralchirurgen und dem betroffenen Patienten sehr viel abverlangen, bezeichnete er die Peritonalkarzinose-Patienten als sogenannte MOS- Patients, Mother-of-Surgery-Patients. Ende der 1990er Jahre publizierte er erste Ergebnisse dieser multimodalen Therapieform und konnte klar aufzeigen, dass je nach intraoperativ zu determinierenden Tumormassen Patienten mit kolorektalen Primärtumoren und sekundärer Peritonealkarzinose einen signifikanten Überlebensvorteil aufweisen [35, 36]. Das üblicherweise erreichbare mediane Überleben (6 Monate) solcher Patienten war je nach intraoperativer Tumorlast auf ein medianes Überleben von bis zu vier Jahren steigerbar. Das Peritoneum wird auch gern als peritoneale Membran bezeichnet Das Peritoneum sollte als Organ betrachtet werden. Es steht mit einer Oberfläche von zirka 7500 cm 2 mit allen intraabdominalen Organen in Kontakt. Am Ende der dritten embryonalen Entwicklungswoche gliedert sich intraembryonales Mesoderm beidseits auf in Mesoderm, intermediäres Mesoderm und Seitenplatte. Letztere teilt sich in eine mesothelialen Zellschicht auf, in das parietale und viszerale Mesoderm. Das parietale Mesoderm, das die intraembryonale Zölomhöhle auskleidet, bildet das parietale Mesoderm, die parietale Pleura und das Perikard. Aus der viszeralen Mesodermschicht resultiert viszerales Peritoneum, viszerale Pleura und das Epikard. Verbindungsstelle von parietalem und viszeralem Peritoneum ist u.a. das dorsale Mesenterium, an welchem das Darmrohr aufgehängt ist. Aufgrund besonderer Prädilektionsstellen eines tumorösen Befalls sind diese Kenntnisse die auch Grundlage des Vorgehens bei der Lymphadenektomie, beispielsweise beim Magen- oder Kolonkarzinom bilden für eine anstehende Peritonektomie essentiell. Interessant ist, dass im Falle einer Peritonealkarzinose zumeist kein tumoröser Durchbruch in darunter liegende Strukturen vorhanden ist. Dies liegt vermutlich an der bereits in der Vergangenheit beschriebene Barrierefunktion des Peritoneums. Eine ausführliche Beschreibung der Ultrastruktur des Peritoneums erfolgte 1941 durch Baron [2]. Das Peritoneum besitzt eine besondere histologische Struktur, Vaskularisation sowie spezifische Funktion. Es besteht aus einer Einzel-Zellschicht mesothelialer Zellen mit einer darunter liegenden Basalmembran und fünf Schichten von verbindendem Gewebe (interstitielle Zellen, Matrix aus Kollagen, Hyaluron und Proteoglykanen), welche die Dicke von 90 µm bedingen. Da hier weitere zelluläre Bestandteile, wie Perizyten, parenchymale Zellen und Blutkapillaren zu finden sind, wird das Peritoneum auch gern als peritoneale Membran bezeichnet. Die Funktion des Peritoneums schließt mit Hilfe eines Lubrikans aus Glykosaminoglykanen und Phospholipiden die Erhaltung der intraabdominalen Organ-Beweglichkeit sowie der Bauchwand ein; hinzu kommt gemeinsam mit Lymphoid-Aggre- 17
2 p e r i t o n e a l k a r z i n o s e Das Peritoneum fungiert als grundlegende Barriere zur Clearance von Molekülen. gaten die Abwehr intraabdominaler Infektionen. Angenommen wird auch, dass das Peritoneum die erste Barriere und Verteidigungslinie gegenüber einer Peritonealkarzinomatose bildet [39]. Diese These wird unterstützt durch eigene Untersuchungen, die aufzeigen, dass die intraperitoneale Injektion aggressiver Tumorzelllinien in Abhängigkeit vom Ausmaß des Schadens am Peritoneum zu einem entsprechend gesteigerten Tumorzellbefall des Peritoneums führt [19]. Relevant erscheint zudem das Zusammenspiel der Einzelschichten mesothelialer Zellen mit Blutkapillaren und der umgebenden interstitiellen Matrix als grundlegende Barriere zur Clearance von Molekülen des Abdomens [32]. Die sekundäre PC tritt als Folge von gastrointestinalen oder urogenitalen Tumoren auf Die PC kann in eine primäre und eine sekundäre Form unterteilt werden (Tabelle 1). Die primäre PC beinhaltet den Befall durch ein Mesotheliom oder Pseudomyxoma peritonei, beides sehr seltene Tumorentitäten. Die sekundäre PC tritt als Folge von gastrointestinalen [44, 52] oder urogenitalen [30] Tumoren auf. In seltenen Fällen sind sekundäre Peritonealkarzinosen auch auf andere Primärtumore wie das maligne Melanom oder das Mammakarzinom zurückzuführen. Es gibt relevante Unterschiede bei den Wachstumsformen der Peritonealkarzinose, die einerseits eine relativ einfache konsekutive Resektion, andererseits auch per se limitierend für ein radikal chirurgisches Vorgehen sein können, gerade wenn es zu einem erheblichen Befall des Mesenteriumstiels kommt (Abb. 1 a e). Paradigmenwechsel Peritonealkarzinose: Der kurative Therapieansatz ist anspruchsvoll und aufwendig Der Paradigmenwechsel von der fatalistischen Einstellung, lediglich eine palliative und/oder best-supportive-therapy anbieten zu können, hin zu einem kurativen Therapieansatz mit Hilfe der zytoreduktiven Chirurgie und einer hyperthermen intraperitonealen Chemotherapie (HIPEC) gründet sich auf der internationalen Datenlage. Patienten mit kolorektalen Tumoren und PC, die eine zytoreduktive Chirurgie und HIPEC erhalten haben, zeigten ein Überleben zwischen 21 und 40 Monaten [6], Patienten mit einem Pseudomyxoma peritonei sogar ein 20-Jahres-Überleben von 70 Prozent [38]. Allerdings Tabelle 1 Einteilung der Peritonealkarzinose Primäre Peritonealkarzinose Peritoneales Mesotheliom Pseudomyxoma peritonei Sekundäre Peritonealkarzinose Gastrointestinale Karzinome (Appendix, Kolorektum, Dünndarm, Magen, Pankreas) Urogenitale/gynäkologische Tumore (z.b. Ovarialkarzinom) Auftreten bei anderen seltenen Primärtumoren (Malignes Melanom, Mammakarzinom, Tubenkarzinom, Zervixkarzinom, Blasenkarzinom) sind diese Ergebnisse abhängig von der intraoperativen Tumorlast [31]. Dieser kurative Therapieansatz bei Peritonealkarzinose ist anspruchsvoll und aufwendig: Es sollten daher Chirurgen, Anästhesisten, Onkologen, Gastroenterologen, Ernährungsmediziner und Psychoonkologen zu gleichen Teilen beteiligt sein. Der onkologisch tätige Chirurg/Viszeralchirurg sollte nicht nur Kenntnisse in chirurgischer Präparation und Strategieplanung besitzen, sondern auch mit der Anatomie, Embryologie, Kanzerogenese und dem Komplikationsmanagement sowie der Handhabung von Chemotherapeutika und deren potentieller Folgen hinreichend vertraut sein. In spezialisierten Zentren hat sich der Peritonealkarzinose-Index nach Sugarbaker durchgesetzt Die prätherapeutische Diagnostik sollte eine zuverlässige Aussage über die Tumorlokalisation, das Ausmaß der Tumorlast, -verteilung und -ausdehnung liefern, um so zukünftig eine zielgerichtete Patientenselektionen vollziehen zu können. Untersuchungen zum präoperativen klinischen Staging einer Peritonealkarzinose zeigen, dass die Computertomographie dies nur bedingt mit der zu fordernden Zuverlässigkeit leisten kann. Zum jetzigen Zeitpunkt ist daher das intraoperative Staging die zuverlässigste Methode zur Definierung der genannten Kriterien. Verschiedene Scoring-Systeme finden hier Anwendung: K Peritonealkarzinose-Index (PCI) nach Sugarbaker [17] (Abb. 2) K N-Score nach Verwaal [49] K Gilly-Score [12] K P-Score [18] 18
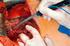
3 p e r i t o n e a l k a r z i n o s e CME a b c d e Abb. 1a e Verschiedene Wachstumsformen der Peritonealkarzinose am Dünndarm. 19
4 p e r i t o n e a l k a r z i n o s e Regionen Größe der Läsion 0 Zentral 1 rechte obere 2 Epigastrium 3 linke obere 4 linke Flanke 5 linke untere 6 Pelvis 7 rechte untere 8 rechte Flanke 9 oberes Jejunum 10 unteres Jejunum 11 oberes Ileum 12 unteres Ileum 11 Score LS 0 kein Tumor LS 1 Tumor < 0,5 cm LS 2 Tumor > 5,0 cm LS 3 Tumor > 5,0 cm oder Konfluens 9 PCI Abb. 2 Peritonealkarzinose-Index (PCI) nach Sugarbaker [17]. In Zentren, die sich intensiv mit der Peritonealkarzinose beschäftigen, hat sich der von Paul Sugarbaker entwickelte PCI-Score mit/ohne Modifikationen (Abb. 2) durchgesetzt. Dies wurde auf der Konsensuskonferenz 2006 in Mailand bestätigt [11]. Sugarbaker teilt das Kompartiment Abdomen in neun Regionen und den Dünndarm in weitere vier Regionen. Für jede Region wird der größtmögliche Tumorbefall anhand des sogenannten Lesion Size Scores (zwischen 0 und 3) festgelegt. Die maximal erzielbare Punktzahl ist damit 39, die geringstmögliche null. Sugarbakers Analysen belegten, dass Patienten mit einem PCI-Score von weniger als 20 eine gut verbesserbare Prognose besitzen. Das entscheidende Problem ist bislang die zuverlässige Vorhersage eines prätherapeutischen tumorösen Befalls von Dünndarm und/oder Mesenterium. Ein solcher Befall ist als wichtiger limitierender Faktor einer radikalen zytoreduktiven Therapie einzustufen. Zum jetzigen Zeitpunkt sollten die 2007 publizierten Selektionskriterien für Patienten mit Tabelle 2 Bestandteile der multimodalen Therapie der Peritonealkarzinose K Zytoreduktive Chirurgie (Debulking) K peritoneale und viszerale Peritonektomie K Resektion tumorös befallener Organe/Organanteile K Hypertherme intraperitoneale Chemotherapie (HIPEC) Peritonealkarzinose, die von der Society of Surgical Oncology 2006 in Mailand erarbeitet wurden, zur Anwendung kommen [11]. Besonderes Augenmerk muss auf die präoperative Lagerung gelegt werden Prinzipiell beinhaltet die multimodale Therapie der Peritonealkarzinose die in Tabelle 2 beschriebene Vorgehensweise. Meist handelt es sich dabei um multiviszerale, mehrstündige und aufwendige operative Eingriffe, die einen Zeitraum zwischen acht und 14 Stunden einnehmen können. Dies begründet die von Sugarbaker für solche Patienten geprägte Bezeichnung MOS-patients ( mother-of-surgery ). Besonderes Augenmerk muss auf die präoperative Lagerung gelegt werden, da die Patienten zum Teil acht bis 14 Stunden in Steinschnittlagerung inklusive beidseits ausgelagerten oberen Extremitäten verbringen, um eine gegebenenfalls notwendige Rektumresektion problemlos zu ermöglichen [37]. Je nach Tumoraussaat, Primärhistologie sowie retroperitonealer Tumoraussaat kann eine präoperative Ureterenschienung notwendig sein. Die zytoreduktive Chirurgie beinhaltet die Peritonektomie (parietal und viszeral) tumorbefallener Anteile, die Omentektomie (Omentum majus et minus), sowie Eingriffe/ Resektionen an Magen, Milz, Dünndarm, Kolo- 20
5 p e r i t o n e a l k a r z i n o s e CME rektum, Hepar, Gallenblase und Urogenitaltrakt (Tabelle 3). Nach medianer Inzision der Linea alba wird primär auf das Peritoneum präpariert (Abb. 3). Dies allein kann nach multiplen Voroperationen anspruchsvoll sein. Wenn keine Vor-Operation(en) vorhanden ist/sind, empfiehlt es sich, zunächst eine solche peritoneale Schicht nach lateral frei zu präparieren (Abb. 4), so dass das Peritoneum hier später problemlos dargestellt und reseziert werden kann. Gerade nach Vor-Operationen was der Regelfall ist kann nach Laparotomie die sorgfältige Exploration erfolgen, um die prätherapeutisch erhobenen Befunde intraoperativ zusammen mit den Selektionskriterien zu überprüfen. Jedes einzelne perioperativ entnommene Resektat wird gesonder t histopathologisch deklarier t, eingesandt und untersucht Erfolgte eine anderweitige Primäroperation muss in der jetzigen Laparotomie die komplette Narbenexzision inklusive der Umbilektomie durchgeführt werden. Besteht keine Kontraindikation, erfolgt die zytoreduktive chirurgische Therapie. Jedes einzelne perioperativ entnommene Resektat wird gesondert histopathologisch deklariert, eingesandt und untersucht, da es gerade in Fällen eines Pseudomyxoma peritonei zu einer postoperativen (nach Erhalt der Histopathologie) Korrektur, vor allem im Sinne einer histopathologischen Herunterstufung des intraoperativ deklarierten PCI-Scores, kommen kann. Tabelle 3 Mögliche operative Resektion(en) bei Peritonealkarzinose K parietales peritoneales Stripping der vorderen Abdominalwand K rechts diaphragmale Peritonektomie K links diaphragamle Peritonektomie K parietale peritoneale Dissektion beider parakolischen Sulcus mit Mittelbauch K parietale Peritonektomie Unterbauch rechts K parietale Peritonektomie Unterbauch links K viszerales peritoneales Stripping von der Harnblase K Omentektomie (Omentum majus) K peritoneale Dissektion im Morison-Pouch, am Lig. falciforme, am Lig. teres hepatis und präkaval K Cholezystektomie mit Resektion des Omentum minus und Dissektion am Lig. hepatoduodenale K multiviszerale Resektion von Magen, Dünndarm, Kolon, Rektum, Uterus, Ovar, Vagina Abb. 3 Inzision der Linea alba mit Beginn der Präparation für die anteriore parietale Peritonektomie (nach [7]). M. abdominis transversum Peritoneum Abb. 4 Laterale Präparation des Peritoneums nach vorausgegangener Linea-alba-Inzision (nach [7]). Danach muss der Operateur die Festlegung des intraoperativen CC-Scores hinsichtlich der erzielten Tumorfreiheit festlegen. Das Anlegen der Anastomosen kann jetzt (vor HIPEC) oder anschließend (nach HIPEC) durchgeführt werden. Einen Standard hierzu gibt es (noch) nicht. Nun erfolgt die Insertion der zuführenden und abführenden peritonealen Schläuche zur sich danach anschließenden hyperthermen intraperitonealen Chemotherapie (HIPEC) und die Abgabe an die die HIPEC-Maschine bedienenden Person, welche die Anschlüsse fixiert. Die hypertherme intraperitoneale Chemotherapie kann offen oder geschlossen durchgeführ t werden Die HIPEC kann offen und geschlossen durchgeführt werden. In Frankreich kommt vorwiegend das geschlossene Verfahren zur Anwendung, wohingegen wir das offene bevorzugen. Wir sind der Auffassung, dass gerade die HIPEC einen erheblichen Stellenwert im multimodalen Therapieverfahren bei Peritonealkarzinose besitzt und gerade die Nach Peritonektomie tritt meist kein Schmerzsignal als Hinweis auf eine Komplikation auf! 21
6 p e r i t o n e a l k a r z i n o s e Durch die lokale Anwendung der Chemotherapie erhöht sich die Wirkstoffkonzentration am Ort des Geschehens. händische Verteilung während der HIPEC für gewisse anatomische Regionen erhebliche Relevanz hat. Prinzip ist, dass das Abdomen zunächst mit einer Träger-Lösung (z.b. Ringer-Lösung) aufgefüllt wird. Anschließend erfolgt der Durchfluss dieser Träger-Lösung durch die HIPEC-Maschine, um die Lösung zu erhitzen. Nachdem eine steadystate -Temperatur von 42 C erreicht ist, erfolgt die Zugabe der Chemotherapie und die HIPEC beginnt. Minütlich werden Temperatur intraabdominal, sowie auch patientenspezifisch Temperaturen (Harnblase und Kopf, Messung durch Anästhesie) gemessen und dokumentiert. Nach 90 Minuten HI- PEC, erfolgt das Ablassen der Trägerlösung mit dem Chemotherapeutikum und das Aus-Lavagieren des Abdomens mit zirka acht bis zehn Litern Ringer- Lösung beides muss als Sondermüll entsorgt werden. Nachfolgend werden die für die HIPEC inserierten Schläuche ebenfalls entsorgt. Nach Kontrolle auf Bluttrockenheit und Blutstillung, erfolgt die Insertion von Robinson-Drainagen (wir bevorzugen mindestens zwei) und deren Annaht. Der Abdominalverschluss erfolgt nicht als fortlaufende Naht, sondern als Einzelnahttechnik mit Vicryl-Faden. Aufgrund der anterioren Peritonektomie, die schon allein aufgrund der Vor-Operationen oft nur mit Hilfe einer partiellen Fasziektomie erfolgen kann, kommt es zu einer Schwäche der Abdominalwand. Die fortlaufende Naht als Abdominalverschluss erscheint uns daher nicht angebracht. Zunächst wird die Träger-Lösung auf 43 C erhitzt, dann erfolgt die Instillation des Chemotherapeutikums Durch die lokoregionale Applikation einer Chemotherapie erhöht sich die lokale Chemoagens-Konzentration am Ort des Geschehens. Somit senkt sich die systemische Toxizität auf Kosten einer erhöhten postoperativen Morbidität des chirurgischen Eingriffes [35]. Notwendige Anastomosen werden bei uns vor zu applizierender HIPEC angelegt. Dies wird in anderen Peritonealkarzinose-Zentren teilweise anders gehandhabt. Interessant ist, dass eine aktuelle türkische Arbeit aufzeigt, dass bei Durchführung einer systemischen 5-FU-Therapie eher eine Anastomoseninsuffizienz auftreten kann, als bei lokaler Chemotherapie-Anwendung [54]. Die HI- PEC erfolgt dahingehend, dass die Träger-Lösung zunächst auf 43 C erhitzt wird und erst danach die Instillation des Chemotherapieagens erfolgt. Dieses wird je nach Peritonealkarzinose-Zentrum zwischen 60 und 90 Minuten angewandt. Nach durchgeführter HIPEC erfolgt ein Aus-Lavagieren des Abdomens. Nach Insertion zweier Drainagen schließt sich der Laparotomieverschluss an. Postoperativ muss der Patient zur Überwachung auf die Intensivstation. Berücksichtigt werden muss, dass gerade cisplatinhaltige Derivate auch eine direkte Kardiotoxizität aufweisen können, da aufgrund der großen Wundfläche entsprechend CDDP in die Blutbahn eingeschwemmt werden kann. Zur Zeit kommen bei der HIPEC vorwiegend Cisplatin (CDDP), Oxaliplatin, und Mitomycin C zur Anwendung. Die intraperitoneale Administration von Chemotherapeutika erzielt hohe Response-Raten bei Patienten mit Peritonealkarzinose, weil die Peritoneum-Plasma-Barriere hohe applizierbare Dosen ermöglicht [47]. Basierend auf Analysen bei der Peritonealdialyse, konnte Dedrick 1978 aufzeigen, dass hydrophile Krebsmittel eine geringere peritoneale Permeabilität aufweisen, als die bekannte Plasma- Clearance des gleichen Agens [8]. Die lokale Anwendung erhöht die zytotoxische Wirkung der Medikamente Generell sind als Chemoagenzien Mitomycin C, Cisplatin und/oder Oxaliplatin als HIPEC-Medikament in Verwendung. Medikamente, wie Mitomycin C und Cisplatin, sowie Oxaliplatin haben relativ große Molekulargewichte (Mitomycin C: 334, Cisplatin: 300, Oxaliplatin: 397), weswegen diese aufgrund verminderter Permeabilität in das Plasma eine geringere systemische Konzentrationen und damit eine geringere Toxizität aufweisen [41, 42]. Der Vollständigkeit halber ist anzumerken, dass es auch internationale Zentren gibt, die simultan eine systemische Chemotherapie applizieren. Hinsichtlich der zur Anwendung kommenden Hyperthermie sind mehrere Aspekte relevant: Eine Hyperthermie oberhalb 41 C allein resultiert in einem direkten Anti-Tumor- Effekt. Allerdings reagieren Tumorzellen mit einer Hochregulation sogenannter Heat-Shock-Proteine, welche eine gewisse thermale Toleranz bedingen können [21]. Eine Erhöhung der zytotoxischen Wirkung von Chemoagenzien durch die Hyperthermie ist für platinhaltige Chemotherapeutika [20], wie auch Mitomycin C [1] und andere belegt. Zudem führt die Hyperthermie bei der intraperitonealen Applikation zu einer erhöhten Tiefenwirkung [16]. Die direkt postoperativ anzuwendende HIPEC be- 22
7 p e r i t o n e a l k a r z i n o s e CME gründet sich demnach auf folgenden Argumenten: K Erhöhung der Penetration des Chemoagens in das Gewebe K Erhöhung der zytotoxischen Wirkung K Per se zytotoxische Wirkung der HIPEC K Geringere systemische Toxizität bei höherer Konzentration K Direkte Therapie freier intraperitonealer Tumorzellen K Homogene CTx-Verteilung durch intraperitoneale Anwendung der HIPEC Die Rest-Tumor-Klassifikation gilt mittler weile als fest etablier t Auch die zytoreduktive Chirurgie richtet sich nach den Zielkriterien der chirurgischen Onkologie und versucht eine komplette makroskopische und mikroskopische Tumorfreiheit (R0-Resektion) zu erzielen. Da nach multiviszeraler Resektion nur schwer von einer R0-Resektion gesprochen werden kann, entstand die sogenannte CC-Klassifikation, welche ebenfalls Konsensuskonferenz 2006 verifiziert wurde (Tabelle 4). CC steht hier für completeness of cytoreduction. Die sonst im Gastrointestinaltrakt verwendete R0-Klassifikation ergibt im Falle einer zytoreduktiven Chirurgie mit HIPEC bei Patienten mit muzinösen Pseudomyxoma peritonei einen CC-0 und CC-1 Status, bei invasiven gastrointestinalen Tumoren, wie kolorektalen Tumoren und/ oder Magenkarzinomen lediglich einen CC-0-Status. Dass dies von entscheidender Bedeutung für den Patienten ist, konnte klar aufgezeigt werden: Denn Patienten nach einer CC-0-/CC-1-Resektion weisen eine signifikant besseres Überlebensrate auf, als solche bei denen dies nicht erzielbar ist [36, 40]. Die CC-Klassifikation gilt mittlerweile als fest etabliert. Tabelle 4 CC-Klassifikation nach Sugarbaker (CC= completeness of cytoreduction) (nach [37]) CC-0 Kein Resttumor (= R0-Resektion) (En-bloc-Resektion) CC-1 <5 cm Resttumorgewebe (komplette Zytoreduktion) CC-2 5 2,5 cm Resttumorgewebe (inkomplette Zytoreduktion mit mäßigem Resttumoranteil) CC-3 >2,5 cm Resttumorgewebe (inkomplette Zytoreduktion mit hohem Resttumoranteil) Zu unterscheiden sind absolute und relative Kontraindikationen der zytoreduktiven Chirurgie: Absolute Kontraindikation K Infiltration des Retroperitoneums K Infiltration des Mesenteriumstiels K Massiver Dünndarmbefall (der bei radikaler Resektion ein einem Kurzdarm resultieren würde) K Nicht resektable intra- und/oder extraabdominale Metastasen K Inkurables Zweitmalignom K Karnofsky-Index <70 Relative Kontraindikation K Kardiale Kontraindikation K Hepatische Kontraindikation K Renale Kontraindikation K Floride Infektion K Akuter Ileus Die postoperative Morbidität von Peritonektomie und HIPEC variiert zwischen 14 und 70 Prozent Die postoperative Morbidität variiert je nach Literatur zwischen 14 und 70 Prozent [33, 49]. Sie unterscheidet sich enorm von der bekannten Morbidität/ Mortalität herkömmlicher chirurgischer Eingriffe, da ein wesentlicher Melder einer Komplikation der Schmerz nach Peritonektomie kaum noch zu beobachten ist. Meist zeigen sich Patienten klinisch mit Abgeschlagenheit und einem Anstieg von Entzündungsparametern. Erschwerend kann hierbei eine simultan auftretende Panzytopenie nach HI- PEC sein. Auftretende Komplikationen sind abhängig von [11a, 19a, 49, 49a]: K Metachroner Peritonealkarzinose (p=0,009) K Peritonealkarzinose-Index nach Sugarbaker 13 (p=0,012) K Befallene Regionen 5 (p=0,04) K Inkomplette initiale zytoreduktive Chirurgie (p=0,035) K Blutverlust (p=0,028) und K Anzahl Anastomosen 3 (p=0,018). Die Indikation für ein postoperatives CT zum Ausschluss einer Komplikation wird relativ großzügig gestellt, um zeitgerecht und adäquat handeln zu können, da die Schmerzzentrale Peritoneum wegfällt die nach herkömmlichen viszeralchirurgischen Eingriffen dem Chirurgen das notwendige klinische Zeichen einer möglichen postoperativen Die zytoreduktive Chirurgie richtet sich nach den Zielkriterien der chirurgischen Onkologie. 23
8 p e r i t o n e a l k a r z i n o s e Eine Phase-III-Studie beim kolorektalem Karzinom zeigt einen klaren Überlebesvorteil nach HIPEC. Komplikation bietet. Die beschriebenen Mortalitätsraten liegen zwischen null und 20 Prozent in der Weltliteratur und zwischen null und acht Prozent in erfahrenen Peritonealkarzinose-Zentren. Quantitative prognostische Indikatoren haben eine erhebliche klinische Relevanz Quantitative prognostische Indikatoren (QPI) haben eine erhebliche klinische Relevanz und sind je nach Tumorentität unterschiedlich belegt oder nicht. Daher werden sie nachfolgend in Abhängigkeit von der jeweiligen Tumorentität und den vorhandenen Daten abgehandelt. QPI Pseudomyxoma peritonei Die quantitativen prognostischen Indikatoren beim Pseudomyxoma peritonei beinhalten Tumormarker, histopathologische Subtypen nach den Ronett-Kriterien [29], die präoperative Bildgebung sowie den Peritoneal-Karzinose-Index (PCI) nach Sugarbaker [17]. Das Ausmaß der Tumormarker etwa CEA und CA-19-9, ist kein prognostischer Indikator (Abb. 5a, Abb. 6a) [4]. Dagegen hat die pathologische Erhöhung von Tumormarkern gerade im Verlauf der Behandlung prognostische Relevanz (Abb. 5b, Abb. 6b) [4]. Histopathologische Subtypen werden nach Ronett [29, 51] in disseminierte peritoneale adenomuzinöse Karzinome (DAP), intermediäre und diskordante Typen (Hybrid) und peritoneale CEA Wert in logarithmischer Darstellung CA 19-9 Wert in logarithmischer Darstellung a 0,1 Gruppe I (n=234) Gruppe II (n=134) Gruppe III (n=25) Gruppe IV (n=139) Gesamt (n=532) 5-Jahres-Überleben nach Gruppen a 0,01 Gruppe I (n=234) Gruppe II (n=134) Gruppe III (n=25) Gruppe IV (n=139) 5-Jahres-Überleben nach Gruppen Gesamt (n=532) ,9 0,7 0,5 0,3 0,1 0, b Überlebensrate normaler CEA Wert erhöhte CEA Werte p=0, Abb. 5 a Quantitative prognostische Indikatoren (QPI): Tumormarker CEA beim Pseudomyxoma peritonei (nach [4]). b Quantitative prognostische Indikatoren (QPI): Tumormarker CEA und Überleben beim Pseudomyxoma peritonei (nach [4]). Überlebensrate 0, b normaler CA 19-9 Wert erhöhte CA 19-9 Werte p=0, Monate Abb. 6 a Quantitative prognostische Indikatoren (QPI): Tumormarker CA 19-9 beim Pseudomyxoma peritonei (nach [4]). b Quantitative prognostische Indikatoren (QPI): Tumormarker CA 19-9 und Überleben beim Pseudomyxoma peritonei (nach [4]). 24
9 p e r i t o n e a l k a r z i n o s e CME muzinöse Adenokarzinome (PMCA) unterschieden, wobei diese hinsichtlich des Grading subdifferenziert werden (gut, mäßig und schlecht differenziert). Werden Ronett-Klassifikation, der CC-Score [29, 37] und der Lymphknotenstatus angewendet, lassen sich vier Patientengruppen mit Pseudomyxoma peritonei und entsprechenden unterschiedlichen Überlebensraten beobachten (Tabelle 5). Der schon beschriebene PCI-Score kann als präoperativer Score Anwendung finden (PSS = preoperative surgical score) (Tabelle 6) [17]. Er ermöglicht dann Aussagen Tabelle 5 Quantitative prognostische Indikatoren (QPI): Klassifikation in vier Gruppen unter Anwendung des CC-Scores, der histopathologischen Subklassifizierung und des Lymphknotenstatus in Abhängigkeit vom Überleben beim Pseudomyxoma peritonei (nach [29]) Gruppen CC Score Pathologie 5-Jahres- Überleben I 0-1 DPAM 80% II 0-1 Hybrid/PMCA 60% III 0-1 Lymph nodes + 60% IV 2-3 Lymph nodes + 15% Tabelle 6 Quantitative prognostische Indikatoren (QPI): Präoperativer chirurgischer Score (PPS = preoperative surgical score) beim Pseudomyxoma peritonei (nach [17]) Präoperativer Score PSS-0 nur Biopsie (kein Tumor) PSS-1 (minimaler Tumor) PSS-2 (moderate Tumormassen) PSS-3 (sehr viel Tumormassen) explorative Laparotomie, 1 Region befallen explorative Laparotomie: Resektion bei Befall von 2 5 Regionen extensive zuvorige Zytoreduktion, Befall von > 5 Regionen Tabelle 7 Quantitative prognostische Indikatoren (QPI): Washington Cancer Institute-Klassifikation des malignen peritonealen Mesothelioms nach histopathologischen Gesichtspunkten (nach [5]) Washington Cancer Institute Klassifikation Grad I schmale runde Nuclei (10 20 µm) mit unauffälligen Nucleoli Grad II etwas größere Nuclei (20 30 µm) mit auffälligen aber insgesamt kleinen Nucleoli Grad III große Nuclei (30 40 µm) mit prominenten Nucleoli (ca. 5 µm) Grad IV bizarre, pleomorphe Nuclei (>40 µm) mit prominenten Nucleoli (ca. 7 µm) über die Prognose je nachdem wie viel Tumormassenanteile und/oder Regionen vorhanden sind (Abb. 7) [40]. Die alleinige Anwendung des PCI-Scores hat beim Pseudomyxoma peritonei indes keine Aussagekraft [34], sondern ist nur im Zusammenhang mit der Bestimmung des histopathologischen Subtyps sinnvoll. Die Vollständigkeit der Zytoreduktion gemäß CC-Score [37] hat hohen prognostischen Wert (Abb. 8) [43]. QPI Malignes peritoneales Mesotheliom Vom Washington Cancer Institute liegt eine Klassifikation zum malignen peritonealen Mesotheliom vor, die eine Differenzierung von vier Subtypen erlaubt (Tabelle 7) [5]. Hier wird deutlich, dass eine histopathologische Subdifferenzierung je nach Größe von Nucleus und Nucleoli (Tabelle 7) multivariat pro- Überlebensrate Jahre PSS = 0,1,2 (n=248) PSS = 3 (n=119) p=0,001 Abb. 7 Quantitative prognostische Indikatoren (QPI): Präoperativer chirurgischer Score (PPS = preoperative surgical score) in Abhängigkeit vom Überleben beim Pseudomyxoma peritonei (nach [17]). Überlebensrate Jahre komplette Tumorresektion (n=250) inkomplette Tumorresektion (n=135) p=0, Abb. 8 Quantitative prognostische Indikatoren (QPI): CC-Score in Abhängigkeit vom Überleben beim Pseudomyxoma peritonei (nach [43]). Beim malignen peritonealen Mesothelium haben Männer per se eine deutlich schlechtere Prognose. 25
10 p e r i t o n e a l k a r z i n o s e Die medianen Überlebenszeiten bei Peritonealkarzinose und Magenkarzinom liegen zwischen einem und neun Monaten ohne nachweisbares Fünf-Jahres- Überleben. Überlebensrate [%] Nucleus/Nucleolus Größe I II III IV Monate Abb. 9 Quantitative prognostische Indikatoren (QPI): Washington Cancer Institute-Klassifikation des malignen peritonealen Mesothelioms nach histopathologischen Gesichtspunkten (nach [5]). Überlebensrate Zeit ab Diagnose [Monate] Weiblich (n=21) Männlich (n=47) p=0, Abb. 10 Quantitative prognostische Indikatoren (QPI): Einfluss des Geschlechts auf das Überleben beim malignen peritonealen Mesotheliom (nach [37]). Kummulierte Überlebensrate 1,1 0,9 0,7 0,5 0, Monate Gesamt-5-JÜR Abb. 11 Quantitative prognostische Indikatoren (QPI): Gesamtüberleben beim Ovarialkarzinom (nach [46]). gnostisch relevant ist (Abb. 9). Interessant ist, dass das Geschlecht per se ein prognostischer Indikator zu sein scheint, da sich zeigte, dass die Prognose bei Männern schlechter ist (Abb. 10) [37]. Die zytoreduktive Chirurgie mit HIPEC beim peritonealen Mesotheliom wird mittlerweile nicht nur national, sondern auch international als Standardtherapie betrachtet. Eine italienische Multizenterstudie an 61 Patienten belegt, dass die Vollständigkeit der zytroreduktiven Chirurgie ein wesentlicher Faktor für die Prognose ist [9]. QPI Ovarialkarzinom Nach den vorliegenden Daten zum Ovarialkarzinom sind die Gesamt-Fünf-Jahres-Überlebensraten insgesamt als schlecht zu bewerten (Abb. 11) [46]. Bis dato werden Patientinnen mit primären Ovarialkarzinom in Deutschland zunächst gynäkologischonkologisch therapiert. Prognostische Aussagekraft hier haben sowohl der PCI-Score (Abb. 12) [46], der PPS-Score (Abb. 13) [23] sowie der CC-Score (Abb. 14) [23]. Das Fünf-Jahres-Überleben beim Rezidiv steigt bei Anwendung einer zytoreduktiven Chirurgie mit HIPEC von 17 auf 58 Prozent [24]. Signifikante Prognosefaktor ist hier der Residualtumorstatus. Auch das rezidivfreie Intervall kann durch die HIPEC von 24 auf 48 Monate verbessert werden. QPI Magenkarzinom Sowohl für die Anwendung von Tumormarkern, als auch für histologische Typisierungen liegen beim Magenkarzinom keine Daten vor. Ob eine präoperative Bildgebung prognostischen Einfluss nehmen wird, ist ebenfalls unklar. Der PCI-Score hat eine signifikante prognostische Aussagekraft und die Anwendung des CC-Scores ist hilfreich [52]. Da Patienten mit lokal fortgeschrittenen Magenkarzinomen bereits im prätherapeutischen Staging laparoskopiert werden, kann hier eine gegebenenfalls vorhandene Peritonealkarzinose festgestellt werden. Dies betrifft etwa zehn bis 50 Prozent der Patienten, insbesondere wenn die Serosa tumorbefallen ist [25, 45]. Die medianen Überlebenszeiten bei Peritonealkarzinose und Magenkarzinom liegen zwischen einem und neun Monaten ohne nachweisbares Fünf-Jahres-Überleben [6, 50, 31]. Bisher liegen drei Studien von Institutionen aus Japan (n=42, retrospektiv) [53], Frankreich (prospektiv, n=49) [14] und den USA (Vergleichsstudie, n=34) [15] vor. Die Vollständigkeit der zytoreduktiven Chirurgie und das Fehlen von Aszites waren wesentliche pro- 26
11 p e r i t o n e a l k a r z i n o s e CME 1,2 5-JÜR und PCI PCI 10 PCI 10 gnostische Faktoren. Eine CC-0-/CC-1-Resektion war in bis zu 50 Prozent der Patienten möglich und das Überleben lag zwischen 19 und 21 Monaten [3]. Kummulierte Überlebensrate 0, Monate Abb. 12 Quantitative prognostische Indikatoren (QPI): Überleben Ovarialkarzinom in Abhängigkeit vom PCI- Score (nach [46]). Überlebensrate [%] < 0,001 PSS 0,1 PSS 2,3 0, Monate Abb. 13 Quantitative prognostische Indikatoren (QPI): Überleben Ovarialkarzinom in Abhängigkeit vom PSS- Score (nach [23]). QPI Kolorektales Karzinom Für das kolorektale Karzinom existieren zur prognostischen Qualität von Tumormarkern keine Daten. Hinsichtlich histopathologischer Untersuchzungen ist lediglich nachgewiesen, dass Patienten mit schlechterer Differenzierung eine schlechtere Prognose aufweisen. Der Nutzen eines präoperativen CT bei muzinösen Karzinomen scheint begrenzt zu sein. Eigene Untersuchungen zur Anwendung eines präoperativen 18-FDG-PET-CT-Scans im Vergleich zum intraoperativen PCI-Score geben Hinweise, dass eine prognostische Aussagekraft besteht [28]. Sehr hilfreich sind hingegen der PCI-Score (p <0,0001) und der CC-Score (p <0,0001) nach Sugarbaker [37]. Relevanz besitzen die Ergebnisse der randomisierten Phase-III-Studie von Verwaal et al. aus den Niederlanden, der eine zytoreduktive Chirurgie mit HIPEC (Mitomycin) gefolgt von einer systemischen Chemotherapie (5-FU/FS) versus alleinige Chemotherapie (5-FU/FS) an 105 Patienten untersuchte. Die Zwei-Jahres-Überlenstraten waren im HIPEC-Arm mit 44 Prozent im Vergleich zum systemischen Therapiearm mit 22 Prozent signifikant höher. Zudem zeigte die Studie, dass die zu erzielende Tumorfreiheit nach Resektion prognostische Bedeutung hat (Abb. 15) [48, 49]. Überlebensrate [%] < 0,037 CC 0,1 CC 2,3 0, Monate Abb. 14 Quantitative prognostische Indikatoren (QPI): Überleben Ovarialkarzinom in Abhängigkeit vom CC- Score (nach [23]). Probabilität R 1 R 2a R 2b 0, Monate Abb. 15 Quantitative prognostische Indikatoren (Kaplan-Meier; QPI): Überleben kolorektales Karzinom in Abhängigkeit vom Resektionsstatus (nach [48]). R1 = komplette Zytoreduktion = CC-0-Status, R2-a = inkomplette Zytoreduktion = CC-1-Status, R2-b = inkomplette Zytoreduktion = CC-2- und CC-3-Status. 27
12 p e r i t o n e a l k a r z i n o s e Von Bedeutung für die zögerliche Akzeptanz der sehr aufwendigen Therapie sind medizinisch-gesundheitspolitische und klinikinterne Gründe. Eine rein fatalistische Sichtweise muss aufgrund der vorliegenden Daten verlassen werden Die fatalistische Sichtweise der rein palliativen Therapie von Patienten mit Peritonealkarzinose muss aufgrund der vorliegenden nationalen und internationalen Daten aufgegeben werden. Einschränkend ist, dass bislang überwiegend Phase-II-Studien vorliegen, Phase-III-Studien fehlen weitgehend. Allerdings ist bereits jetzt festzuhalten, dass die vorhandene Phase-III-Studie zum kolorektalen Karzinom von Verwaal et al. [48, 49]. Einen klaren Überlebensvorteil nach HIPEC zeigt. Ausschließlich negative Aussagen und/oder Pro-Forma-Statements mit dem Tenor dazu gibt es keine Daten die regelmäßig auf Kongress-Diskussionen fallen, sind daher nicht mehr akzeptabel auch nicht aufgrund der Sorge, dass Patienten abwandern könnten. Es ist völlig offensichtlich, dass ein solch aufwendiges Verfahren zur Behandlung der Peritonealkarzinose nur gemeinsam interdisziplinär getätigt werden kann. Ebenso diskutiert wurde, dass noch viele Fragen zur Pharmakokinetik und zur Anwendung der HI- PEC (geschlossenes versus offenes Verfahren) weiterer intensiver Forschung bedürfen. Als mögliche zukünftige Therapiestrategien sind die Targeted Therapie sowie ein Topoisomerase-I-Inhibitor, das Hydroxycamtothecin (HCPT), zu nennen [27]. Allerdings gibt es brandaktuelle Daten zur Targeted Therapie, die erschreckenderweise aufzeigen, dass die Anwendung von VEGF-Inhibitoren zwar das primäre Tumorwachstum reduzieren, aber simultan zu einer Promotion von Tumorwachstum und Metastasierung führen können [10, 22, 26]. In der Vergangenheit haben einige Behandlungsformen Einzug in die Standardtherapie gehalten, ohne dass sie evidenzbasier t waren Auch wenn noch viel auf dem Gebiet der multimodalen Therapie der Peritonealkarzinose getan werden muss, ist festzuhalten, dass ein neuer Therapiestandard für Patienten mit Peritonealkarzinose Einzug finden wird. In Zentren zur Behandlung der Peritonealkarzinose kann die zytoreduktive Chirurgie mit HIPEC beim peritonealen Mesotheliom sowie beim Pseudomyxoma peritonei schon jetzt als Standardtherapie definiert werden. Die Diskussion über die Anwendung der evidenzbasierten Medizin (EBM) ist sicherlich prinzipiell gerechtfertigt. Allerdings darf nicht außer Acht gelassen werden, dass in der Vergangenheit einige Behandlungsformen Einzug in die Standardtherapie gehalten haben. Diese finden tagtäglich Anwendung, ohne dass diese anhand kontrollierter klinischer Studien überprüft sind: So etwa Antibiotika bei Sepsis, die Anlage der Tracheostomie bei Trachealobstruktion, Jod 131 bei Schilddrüsenkarzinomen, die Therapie mit Glivex für GIST, die Kombinations-Chemotherapie beim Hodenkarzinom, die chirurgische Resektion von ein bis drei Lebermetastasen sowie die zytoreduktive Chirurgie mit HIPEC bei Appendixkarzinom und peritonealem Mesotheliom [13]. Medizinisch-gesundheitspolitische und klinikinterne Gründe für eine zögerliche Akzeptanz dieser multimodalen und sehr aufwendigen Therapie sind sicherlich ebenfalls von Bedeutung: So sind multiple DRG-Codes nach multiviszeraler Resektion mit einer starken Unsicherheit hinsichtlich einer adäquaten Vergütung behaftet, es besteht eine grundsätzliche Unsicherheit bei der Vergütung hochaufwendiger und komplexer chirurgischer Eingriffe zusammen mit einer HIPEC, die Therapiestrategie ist sehr komplex, der Chirurg muss eine intraperitoneale Chemotherapie anwenden, man geht von einer hohen postoperativen Morbidität und Mortalität aus, die Integration in Tumorprogramme ist oftmals ungenügend (institutionell, wie auch hinsichtlich verschiedener Gesellschaften), die zytoreduktive Chirurgie mit HIPEC ist in Leitlinien nur am Rande enthalten, Experten mit chirurgischer Erfahrung sind in Leitlinien-Gremien nur spärlich vertreten und nicht zuletzt fehlt es oftmals an der vernetzten Arbeit bestimmter Fachgesellschaften. Für zukünftige Therapiestrategien könnte wichtig sein, dass Tumorzellen per se Eigenschaften, wie Thigmotaxis, Kontaktinhibition und/oder Zelladhäsion-Segregation aufweisen. Es ist davon auszugehen, dass die molekularbiologische Erforschung der Metastasierung gastrointestinaler Tumore per se einen direkten Einfluss auf die Entwicklung zukünftiger Therapiestrategien von Patienten mit Peritonealkarzinose nehmen wird. Somit sind mittelfristig auch bei Peritonealkarzinose individualisierte Tumortherapien zu erforschen. Die Chirurgische Arbeitsgemeinschaft Onkologie (CAO-V) der Deutschen Gesellschaft für Allgemeine- und Viszeralchirurgie e.v. DGAV ( de) im Verbund mit der Deutschen Gesellschaft für Chirurgie DGCH ( leistet mit 28
13 p e r i t o n e a l k a r z i n o s e CME der Organgruppe Peritoneum und deren Mitglieder ( organgruppen) bereits jetzt hervorragende und zukunftsträchtige Arbeit. Literatur 1. Barlogie B, Corry PM, Drewinko B (1980) In vitro thermochemotherapy of human colon cancer cells with cis-dichlorodiammineplatinum (II) and Mitomycin C. Cancer Res 40: Baron MA (1941) Structure of the intestinal peritoneum in man. Am J Anat 69: Bozzetti F, Yu W, Baratti D, et al (2008) Locoregional treatment of peritoneal carcinomatosis from gastric cancer. J Surg Oncol 98: Carmignani CP, Sugarbaker TA, Bromley CM, Sugarbaker PH (2003) Intraperitoneal cancer dissemination: Mechanisms of the patterns of spread. Cancer Metastasis Rev 22: Cerruto CA, Brun EA, Chang D, Sugarbaker PH (2006) Prognostic significance of histomorphologic parameters in diffuse malignant peritoneal mesothelioma. Arch Lab Med 130: Chu DZ, Lang NP, Thompson C, et al (1989) Peritoneal carcinomatosis in nongynecologic malignancy. A prospective study of prognostic factors. Cancer 63: De Lima Vazquez V, Sugarbaker PH (2003) Total anterior parietal peritonectomy. J Surg Oncol 83: Dedrick RL, Myers CE, Bungay PM, De Vita VT (1978) Pharmacokinetic rationale for peritoneal drug administration in the treatment of ovarian cancer. Cancer Treat Rep 62: Deraco M, De Simone M, Rossi CR, et al (2003) An Italian multicentric phase II study on peritonectomy and intra peritoneal hyperthermic perfusion (IPHP) to treat patients with peritoneal mesothelioma. J Exp Clin Cancer Res 22 (4 Suppl): Ebos JML, Lee CR, Cruz-Munoz W, et al (2009) Accelerated metastasis after short-term treatment with a potent inhibitor of tumor angiogenesis. Cancer Cell 15: Esquivel J, Sticca R, Sugarbaker P, et al (2007) Society of Surgical Oncology Annual Meeting. Ann Surg Oncol 14: a. Esquivel J, Vidal-Jove J, Steves MA, Sugarbaker PH (1993) Morbidity and mortality of cytoreductive surgery and intraperitoneal chemotherapy. Surgery 113: Gilly FN, Carry PY, Sayag AC, et al (1994) Regional chemotherapy and intraoperative hyperthermia for digestive cancers with peritoneal carcinomatosis. Hepatogastroenterology 41: Glasziou P, Chalmers I, Rawlins M, McCulloch P (2007) When are randomized trials unnecessary? Picking signal from the noise. Br Med J 334 (7589): Glehen O, Schreiber V, Cotte E, et al (2004) Cytoreductive surgery and intraperitoneal chemohyperthermia for peritoneal carcinomatosis arising from gastric cancer. Arch Surg 139: Hall JJ, Loggie BW, Shen P, et al (2004) Cytoreductive surgery with intraperitoneal hyperthermic chemotherapy for advanced gastric cancer. J Gastrointest Surg 8: Jacquet P, Averbach A, Stuart OA, et al (1998) Hyperthermic intraperitoneal doxorubicin: pharmakokinetics, metabolism, and tissue distribution in a rat model. Cancer Chemother Pharmacol 41: Jacquet P, Sugarbaker PH (1996) Current methodologies for clinical assessment of patients with peritoneal carcinomatosis. J Exp Clin Cancer Res 15: Japanese Research Society for Gastric Cancer (1981) The general rules for gastric cancer study in surgery and pathology. Jpn J Surg 11: Königsrainer I, Zieker D, Beckert S, et al (2009) Influence of local peritonectomy on recurrence in colorectal cancer: an experimental study in a standardized rat model. Cell Physiol Biochem 23: a. Kusamura S, Younan R, Baratti D, et al (2006) Cytoreductive surgery followed by intraperitoneal hyperthermic perfusion: analysis of morbidity and mortality in 209 peritoneal surface malignancies treated with closed abdomen technique. Cancer 106: Kusumoto T, Holden SA, Teicher BA (1995) Hyperthermia and platinum complexes: time between treatments and synerg in vitro and in vivo. Int J Hyperthermia 11: Lepock JR (2005) How do cells respond to their thermal environment? Int J Hyperthermia 21: Loges S, Mazzone M, Hohensinner P, Carmeliet P (2009): Silencing or fueling metastasis with VEGF inhibitors: antiangiogenesis revisited. Cancer Cell 15: Look M, Chang D, Sugarbaker PH (2003) Long-term results of cytoreductive surgery for advanced and recurrent epithelial ovarian cancers and papillary serous carcinoma of the peritoneum. Int J Gynecol Cancer 13: Muñoz-Casares FC, Rufián S, Rubio MJ, et al (2009) The role of hyperthermic intraoperative intraperitoneal chemotherapy (HIPEC) in the treatment of peritoneal carcinomatosis in recurrent ovarian cancer. Clin Transl Oncol 11: Okajima K, Yamada S (1986) Surgical treatment of far-advanced gastric cancer. Jpn J Cancer Clin 32: Paez-Ribes M, Allen E, Hudock J, et al (2009) Antiangiogenic Therapy elicits malignant progression of tumors to increased local invasion and distant metastasis. Cancer Cell 15: Peng-Cheng Li, Liang-Dong Chen, Fang Zhen, Yan Li (2008) Intraperitoneal chemotherapy with hydroxycamtpthecin reduces peritoneal carcinomatosis: results of an experimental study. J Cancer Res Clin Oncol 134: Pfannenberg C, Königsrainer I, Aschoff P, et al (2009) 18F-FDG-PET/CT to select patients with peritoneal carcinomatosis for cytoreductive surgery and hyperthermic intraperitoneal chemotherapy. Ann Surg Oncol 16: Ronnett BM, Shmookler BM, Sugarbaker PH, Kurman RJ (1997) Pseudomyxoma peritonei: new concepts in diagnosis, origin, nomenclature and relationship to municous borderline (low malignant potential) tumors of the ovary. Anat Pathol 2: Rufián S, Muñoz-Casares FC, Briceño J, et al (2006) Radical surgery peritonectomy and intraoperative intraperitoneal chemotherapy for the treatment of peritoneal carcinomatosis in recurrent or primary ovarian cancer. J Surg Oncol 94: Sadeghi B, Arvieux C, Glehen O, et al (2000) Peritoneal carcinomatosis from non-gynecologic malignancies: 29
14 p e r i t o n e a l k a r z i n o s e Results of the EVOCAPE 1 multicentric prospective study. Cancer 88: Stelin G, Rippe B (1990) A phenomenological interpretation of the variation in dialysate volume with dwell time in CAPD. Kidney Int 38: Stephens AD, Alderman R, Chang D, et al (1999) Morbidity and mortality analysis of 200 treatment with cytroreductive surgery and hyperthermic intraoperative intraperitoneal chemotherapy using coliseum technique. Ann Surg Oncol 6: Sugarbaker PH (1995) Patient selection and treatment of peritoneal carcinomatosis from colorectal and appendiceal cancer. World J Surg 19: Sugarbaker PH (1996) Observations concerning cancer spread within the peritoneal cavity and concepts supporting an ordered pathophysiology. In: Sugarbaker PH (ed) Peritoneal carcinomatosis: principles of management. Kluwer, Boston, S Sugarbaker PH (1999) Successful management of microscopic residual disease in large bowel cancer. Cancer Chemother Pharmacol 43 (Suppl): S15 S Sugarbaker PH (2003) Peritonectomy procedures. Surg Oncol Clin North Am 12: Sugarbaker PH (2006) New standard of care for appendiceal epithelial malignancies and pseudomyxoma peritonei syndrome. Lancet Oncol 7: Sugarbaker PH (2007) Peritoneum as the first line of defense in carcinomatosis. J Surg Oncol 95: Sugarbaker PH, Chang D (1999) Results of treatment of 385 patients with peritoneal surface spread of appendiceal malignancy. Ann Surg Oncol 6: Sugarbaker PH, Graves T, DeBruijn EA, et al (1990) Rationale for early postoperative intraperitoneal chemotherapy (EPIC) in patients with advanced gastrointestinal cancer. Cancer Res 50: Sugarbaker PH, Mora JT, Carmignani P, et al (2005) Update on chemotherapeutic agents utilized for perioperative intraperitoneal chemotherapy. Oncologist 10: Sugarbaker PH, Ronnett BM, Archer A, et al (1997) Pseudomyxoma peritonei. Adv Surg 30: Sugarbaker PH, Schellinx ME, Chang D, et al (1996) Peritoneal carcinomatosis from adenocarcinoma of the colon. World J Surg 20: Sugarbaker PH, Yonemura Y (2000) Clinical pathway for the management of resectable gastric cancer with peritoneal seeding: Best palliation with a ray of hope for cure. Oncology 58: Tentes AA, Tirpsiannis G, Markakidis SK, et al (2003) Peritoneal cancer index: a prognostic indicator of survival in advanced ovarian cancer. Eur J Surg Oncol 29: Van der Speeten K, Stuart OA, Sugarbaker PH (2009) Using pharmacologic data to plan clinical treatments for patients with peritoneal surface malignancy. Current Drug Discovery Technol 6: Verwaal VJ, Bruin S, Boot H, et al (2008) 8-year followup of randomized trial: cytoreduction and hyperthermic intraperitoneal chemotherapy versus systemic chemotherapy in patients with peritoneal carcinomatosis of colorectal cancer. Ann Surg Oncol 15: Verwaal VJ, Van Tinteren H, Van Ruth S, Zoetmulder FAN (2004) Predicting the survival of patients with peritoneal carcinomatosis of colorectal origin treated by aggressive cytoreduction and hyperthermic intraperitoneal chemotherapy. Br J Surg 91: a. Verwaal VJ, van Tinteren H, Ruth SV, Zoetmulder FA (2004) Toxicity of cytoreductive surgery and hyperthermic intra-peritoneal chemotherapy. J Surg Oncol 85: Yamada S, Takeda T, Matsumoto K (1983) Prognostic analysis of malignant pleural and peritoneal effusions. Cancer 51: Yan TD, Zappa L, Edwards G, et al (2007) Perioperative outcomes of cytoreductive surgery and perioperative intraperitoneal chemotherapy for non-appendiceal peritoneal carcinomatosis from a prospective database. J Surg Oncol 96: Yonemura Y, Bandou E, Kawamura T, et al (2006) Quantitative prognosis indicators of peritoneal dissemination of gastric cancer. Eur J Surg Oncol 32: Yonemura Y, Kawamura T, Bandou E, et al (2005) Treatment of peritoneal dissemination from gastric cancer by peritonectomy and chemohyperthermic peritoneal perfusion. Br J Surg 92: Özel L, Özel MS, Toros AB, et al (2009) Effect of early preoperative 5-fluorouracil on the integrity of colonic anastomoses in rats. World J Gastroenterol 15: Prof. Dr. med. Björn L.D.M. Brücher FACS, FRCS (Engl.) Leiter Chirurgische Onkologie Allgemeine-, Viszeral- und Transplantationschirurgie Comprehensive Cancer Center Tübingen Universitätsklinikum Tübingen Hoppe-Seyler-Straße Tübingen bjoern.bruecher@med.uni-tuebingen.de 30
Therapie peritonealer Metastasen bei gastrointestinalen Tumoren (Fokus: Kolorektales Karzinom)
 Therapie peritonealer Metastasen bei gastrointestinalen Tumoren (Fokus: Kolorektales Karzinom) Pompiliu Piso Chirurgische Klinik und Poliklinik Universitätsklinkum tsklinkum Regensburg Gliederung Aktuelle
Therapie peritonealer Metastasen bei gastrointestinalen Tumoren (Fokus: Kolorektales Karzinom) Pompiliu Piso Chirurgische Klinik und Poliklinik Universitätsklinkum tsklinkum Regensburg Gliederung Aktuelle
Cytoreduktive Chirurgie und hypertherme intraperitoneale Chemotherapie (HIPEC) für die Behandlung der Peritonealkarzinose
 Cytoreduktive Chirurgie und hypertherme intraperitoneale Chemotherapie (HIPEC) für die Behandlung der Peritonealkarzinose B. Rau 1, J. Hartmann 1, W. Raue 1, N. Tsilimparis 1, P. Hein 2 1 Klinik für Allgemein-,
Cytoreduktive Chirurgie und hypertherme intraperitoneale Chemotherapie (HIPEC) für die Behandlung der Peritonealkarzinose B. Rau 1, J. Hartmann 1, W. Raue 1, N. Tsilimparis 1, P. Hein 2 1 Klinik für Allgemein-,
Behandlungsmöglichkeiten der Peritonealkarzinose
 Behandlungsmöglichkeiten der Peritonealkarzinose Relevanz einer Peritonealkarzinose Priv.-Doz. Dr. Severin Daum (CBF) Hämato-Onkologische Therapieansätze Priv.-Doz. Dr. Peter Thuss-Patience (CVK) Chirurgische
Behandlungsmöglichkeiten der Peritonealkarzinose Relevanz einer Peritonealkarzinose Priv.-Doz. Dr. Severin Daum (CBF) Hämato-Onkologische Therapieansätze Priv.-Doz. Dr. Peter Thuss-Patience (CVK) Chirurgische
Peritonealkarzinose: ewige Crux oder lösbar? Chirurgische Konzepte
 Peritonealkarzinose: ewige Crux oder lösbar? Chirurgische Konzepte Pompiliu Piso Klinik und Poliklinik für Chirurgie der Universität Regensburg Kolorektales Karzinom Behandlungskonzept Selektionskriterien
Peritonealkarzinose: ewige Crux oder lösbar? Chirurgische Konzepte Pompiliu Piso Klinik und Poliklinik für Chirurgie der Universität Regensburg Kolorektales Karzinom Behandlungskonzept Selektionskriterien
Ergebnisse einer Befragung hinsichtlich zytoreduktiver. Operationen in 33 Zentren. H. Müller, MD, FACS
 Ergebnisse einer Befragung hinsichtlich zytoreduktiver Operationen in 33 Zentren H. Müller, MD, FACS Abteilung chirurgische Onkologie, Krankenhaus Hammelburg www.surgicaloncology.de www.peritonectomy.com
Ergebnisse einer Befragung hinsichtlich zytoreduktiver Operationen in 33 Zentren H. Müller, MD, FACS Abteilung chirurgische Onkologie, Krankenhaus Hammelburg www.surgicaloncology.de www.peritonectomy.com
HIPEC noch Wissenschaft oder schon Routine in der Rezidivsituation? Walther Kuhn Universitätsfrauenklinik, Bonn
 HIPEC noch Wissenschaft oder schon Routine in der Rezidivsituation? Walther Kuhn Universitätsfrauenklinik, Bonn Intraperitoneale Therapie: Rationale Ovarialkarzinom-Peritoneale Erkrankung Intraperitoneale
HIPEC noch Wissenschaft oder schon Routine in der Rezidivsituation? Walther Kuhn Universitätsfrauenklinik, Bonn Intraperitoneale Therapie: Rationale Ovarialkarzinom-Peritoneale Erkrankung Intraperitoneale
Suspicious appendiceal findings & adenocarcinoma of appendix
 Suspicious appendiceal findings & adenocarcinoma of appendix Jörg Pelz Department of General-, Visceral-, Vascular- and Pediatric Surgery University Würzburg Stapel A, Chirurg 2013 Problems with historical
Suspicious appendiceal findings & adenocarcinoma of appendix Jörg Pelz Department of General-, Visceral-, Vascular- and Pediatric Surgery University Würzburg Stapel A, Chirurg 2013 Problems with historical
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome
 Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Welche Rolle spielt die Chirurgie in der Behandlung der peritonealen Metastasierung?
 Welche Rolle spielt die Chirurgie in der Behandlung der peritonealen Metastasierung? Beate Rau, J. Hartmann, W. Raue Klinik für Allgemein-, Visceral-, Gefäß- und Thoraxchirurgie Charité Campus Mitte (Direktor:
Welche Rolle spielt die Chirurgie in der Behandlung der peritonealen Metastasierung? Beate Rau, J. Hartmann, W. Raue Klinik für Allgemein-, Visceral-, Gefäß- und Thoraxchirurgie Charité Campus Mitte (Direktor:
Onkologische Chirurgie: Was ist neu was ist sinnvoll was ist wichtig?
 Onkologische Chirurgie: Was ist neu was ist sinnvoll was ist wichtig? Alexis Ulrich Leitender Oberarzt, Chirurgische Klinik Universität Heidelberg NCT Heidelberg, 18.04.2015 Onkologische Therapie 1: Multimodale
Onkologische Chirurgie: Was ist neu was ist sinnvoll was ist wichtig? Alexis Ulrich Leitender Oberarzt, Chirurgische Klinik Universität Heidelberg NCT Heidelberg, 18.04.2015 Onkologische Therapie 1: Multimodale
PATIENTENINFORMATION
 PATIENTENINFORMATION Multimodale Therapie maligner Erkrankungen des Peritoneums Allgemeine Information Das Peritoneum (Bauchfell) kleidet die gesamte Bauchhöhle von Innen aus, sowohl die Bauchdecke als
PATIENTENINFORMATION Multimodale Therapie maligner Erkrankungen des Peritoneums Allgemeine Information Das Peritoneum (Bauchfell) kleidet die gesamte Bauchhöhle von Innen aus, sowohl die Bauchdecke als
Stellenwert der Chirurgie in der Behandlung der Peritonealkarzinose: Maximale Zytoreduktion und HIPEC versus palliative Chemotherapie
 Stellenwert der Chirurgie in der Behandlung der Peritonealkarzinose: Maximale Zytoreduktion und HIPEC versus palliative Chemotherapie A. Königsrainer Eberhard-Karls-Universität Universitätsklinikum Tübingen
Stellenwert der Chirurgie in der Behandlung der Peritonealkarzinose: Maximale Zytoreduktion und HIPEC versus palliative Chemotherapie A. Königsrainer Eberhard-Karls-Universität Universitätsklinikum Tübingen
Peritonealkarzinose. E Bei über 10% der Patienten mit kolorektalen Karzinomen findet sich bei der Erstdiagnose eine peritoneale Metastasierung.
 Leitthema Chirurg 2007 DOI 10.1007/s00104-007-1419-0 Springer Medizin Verlag 2007 G. Glockzin N. Ghali S.A. Lang A. Agha H.J. Schlitt P. Piso Klinik und Poliklinik für Chirurgie, Universitätsklinikum,
Leitthema Chirurg 2007 DOI 10.1007/s00104-007-1419-0 Springer Medizin Verlag 2007 G. Glockzin N. Ghali S.A. Lang A. Agha H.J. Schlitt P. Piso Klinik und Poliklinik für Chirurgie, Universitätsklinikum,
CME. Indikationen für Peritonektomie und HIPEC beim Magenkarzinom. Einleitung
 CME cme.mgo-fachverlage.de Indikationen für Peritonektomie und HIPEC beim Magenkarzinom E. Pachmayr, A. Brandl, M. Feist, B. Rau Klinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie, Charité Campus
CME cme.mgo-fachverlage.de Indikationen für Peritonektomie und HIPEC beim Magenkarzinom E. Pachmayr, A. Brandl, M. Feist, B. Rau Klinik für Allgemein-, Viszeral-, Thorax- und Gefäßchirurgie, Charité Campus
Peritonealkarzinose - Update systemische Therapie Dirk Arnold Hämatologie und Onkologie Martin-Luther-Universität Halle-Wittenberg
 Peritonealkarzinose - Update systemische Therapie 2009 Dirk Arnold Hämatologie und Onkologie Martin-Luther-Universität Halle-Wittenberg Peritonealkarzinose: ein Teil der Systemerkrankung Peritonealkarzinose
Peritonealkarzinose - Update systemische Therapie 2009 Dirk Arnold Hämatologie und Onkologie Martin-Luther-Universität Halle-Wittenberg Peritonealkarzinose: ein Teil der Systemerkrankung Peritonealkarzinose
Multimodale Therapie des Pankreaskarzinoms
 Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation?
 Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation? H.-S. Hofmann Thoraxchirurgisches Zentrum Universitätsklinikum Regensburg Krankenhaus Barmherzige Brüder Regensburg Problem:
Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation? H.-S. Hofmann Thoraxchirurgisches Zentrum Universitätsklinikum Regensburg Krankenhaus Barmherzige Brüder Regensburg Problem:
Protokol ID: AGO-OVAR OP.4 (AGO DESKTOP OVAR III)
 EINE RANDOMISIERTE, MULTIZENTRISCHE STUDIE ZUM VERGLEICH DER WIRKSAMKEIT EINER ZUSÄTZLICHEN TUMORDEBULKING-OPERATION GEGEN EINE ALLEINIGE CHEMOTHERAPIE BEI PATIENTINNEN MIT EINEM PLATIN-SENSIBLEN OVARIALKARZINOM-REZIDIV
EINE RANDOMISIERTE, MULTIZENTRISCHE STUDIE ZUM VERGLEICH DER WIRKSAMKEIT EINER ZUSÄTZLICHEN TUMORDEBULKING-OPERATION GEGEN EINE ALLEINIGE CHEMOTHERAPIE BEI PATIENTINNEN MIT EINEM PLATIN-SENSIBLEN OVARIALKARZINOM-REZIDIV
Intraperitoneale Druck- Aerosolchemotherapie (PIPAC): eine neue Behandlung des Bauchfellkrebses. Marc André Reymond
 Intraperitoneale Druck- Aerosolchemotherapie (PIPAC): eine neue Behandlung des Bauchfellkrebses Marc André Reymond PIPAC: Prinzip und Technik! Laparoskopischer Zugang: 1 x 5 mm-trokar, 1 x 10 mm Trokar,
Intraperitoneale Druck- Aerosolchemotherapie (PIPAC): eine neue Behandlung des Bauchfellkrebses Marc André Reymond PIPAC: Prinzip und Technik! Laparoskopischer Zugang: 1 x 5 mm-trokar, 1 x 10 mm Trokar,
Team Prim. Prof. Dr. Wolfgang Eisterer Malignome von Ösophagus, Magen, Dünndarm, Leber und Galle. Aktuelle Aspekte aus der Chirurgischen Onkologie
 Team Prim. Prof. Dr. Wolfgang Eisterer Malignome von Ösophagus, Magen, Dünndarm, Leber und Galle Aktuelle Aspekte aus der Chirurgischen Onkologie Prim. Assoz. Prof. PD Dr. Matthias Zitt Chirurgie, KH Dornbirn
Team Prim. Prof. Dr. Wolfgang Eisterer Malignome von Ösophagus, Magen, Dünndarm, Leber und Galle Aktuelle Aspekte aus der Chirurgischen Onkologie Prim. Assoz. Prof. PD Dr. Matthias Zitt Chirurgie, KH Dornbirn
Chirurgie des Rektumkarzinoms
 Chirurgie des Rektumkarzinoms Prof. Dr. med. Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Chirurgie des Rektumkarzinoms Ziel: Komplette
Chirurgie des Rektumkarzinoms Prof. Dr. med. Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Chirurgie des Rektumkarzinoms Ziel: Komplette
Die chirurgische Therapie des Rektumkarzinoms
 Die chirurgische Therapie des Rektumkarzinoms Dr. med. Christoph Reuter Chefarzt der Abteilung für Allgemein- und Viszeralchirurgie, Coloproktologie 12. Dezember 2012 60000 Neuerkrankungen eines Kolorektalen
Die chirurgische Therapie des Rektumkarzinoms Dr. med. Christoph Reuter Chefarzt der Abteilung für Allgemein- und Viszeralchirurgie, Coloproktologie 12. Dezember 2012 60000 Neuerkrankungen eines Kolorektalen
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Palliative Thoraxchirurgie
 Palliative Thoraxchirurgie Wünsche und Realität Ernst E. Förster, Ltd. Arzt Bereich Thoraxchirurgie Ubbo Emmius Klinik Aurich Wünsche an die Palliative Thoraxchirurgie: Lebensbedrohliche Zustände verhindern
Palliative Thoraxchirurgie Wünsche und Realität Ernst E. Förster, Ltd. Arzt Bereich Thoraxchirurgie Ubbo Emmius Klinik Aurich Wünsche an die Palliative Thoraxchirurgie: Lebensbedrohliche Zustände verhindern
Kolorektale Lebermetastasen
 Kolorektale Lebermetastasen: Häufigkeit profitiert der Patient von einer Resektion? Inzidenz Lebermetastasen Kolorektales Karzinom synchron 1520% metachron (3 Jahre) 40% Resezierbar ~10% Miyazaki Am J
Kolorektale Lebermetastasen: Häufigkeit profitiert der Patient von einer Resektion? Inzidenz Lebermetastasen Kolorektales Karzinom synchron 1520% metachron (3 Jahre) 40% Resezierbar ~10% Miyazaki Am J
Chirurgische Therapie des Ösophagus- und Magenkarzinoms Was gibt es Neues? A.H. Hölscher
 Chirurgische Therapie des Ösophagus- und Magenkarzinoms Was gibt es Neues? A.H. Hölscher Wiesbaden, 07. Juli 2012 Was gibt es Neues? Ösophagus Frühkarzinome des Ösophagus Minimal-invasive Ösophagektomie
Chirurgische Therapie des Ösophagus- und Magenkarzinoms Was gibt es Neues? A.H. Hölscher Wiesbaden, 07. Juli 2012 Was gibt es Neues? Ösophagus Frühkarzinome des Ösophagus Minimal-invasive Ösophagektomie
Individualisierte Therapieentscheidung Aktueller Stand aus klinischer Sicht
 Onkologischer Workshop: Individualisierte Therapieentscheidung Aktueller Stand aus klinischer Sicht Bernd Schmidt Schwerpunkt Pneumologie, Universitätsklinikum Halle (Saale) Samstag 6. März 2010 Histologie
Onkologischer Workshop: Individualisierte Therapieentscheidung Aktueller Stand aus klinischer Sicht Bernd Schmidt Schwerpunkt Pneumologie, Universitätsklinikum Halle (Saale) Samstag 6. März 2010 Histologie
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr
 Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Ösophaguskarzinom - welcher Patient soll operiert werden?
 - welcher Patient soll operiert werden? Prof. Dr. M. Schäffer Klinik für Allgemein-, Viszeralund Thoraxchirurgie Häufigkeit des Ösophagus-Ca 1,5% aller Malignome; 5-Jahres-Überleben 15% (10/100 000/a)
- welcher Patient soll operiert werden? Prof. Dr. M. Schäffer Klinik für Allgemein-, Viszeralund Thoraxchirurgie Häufigkeit des Ösophagus-Ca 1,5% aller Malignome; 5-Jahres-Überleben 15% (10/100 000/a)
Berno Tanner. State of the Art Ovar 19.06.2009
 Pathologie und Konsequenzen für die Klinik Histologische Tumortypen Friedrich Kommoss Berno Tanner State of the Art Ovar 19.06.2009 Histologische Tumortypen benigne borderline maligne Histologische Tumortypen
Pathologie und Konsequenzen für die Klinik Histologische Tumortypen Friedrich Kommoss Berno Tanner State of the Art Ovar 19.06.2009 Histologische Tumortypen benigne borderline maligne Histologische Tumortypen
Visceral and Transplantation Surgery Inselspital, University Bern
 Palliative Care: neue Entwicklungen Chirurgie zur Symptomkontrolle Beat Gloor Bereich Bauch-, Drüsen und Transplantationschirurgie Klinik für Viszerale Medizin und Chirurgie Inselspital, Universität Bern
Palliative Care: neue Entwicklungen Chirurgie zur Symptomkontrolle Beat Gloor Bereich Bauch-, Drüsen und Transplantationschirurgie Klinik für Viszerale Medizin und Chirurgie Inselspital, Universität Bern
Ist ein Ileostoma oder Kolostoma noch notwendig? Neue Wege in der Therapie Von Dickdarmerkrankungen
 Ist ein Ileostoma oder Kolostoma noch notwendig? Neue Wege in der Therapie Von Dickdarmerkrankungen Ihr Chirurgen seid Klasse! Chirurgen haben Freunde! Strahlentherapeuten Onkologen Multimodale Therapie
Ist ein Ileostoma oder Kolostoma noch notwendig? Neue Wege in der Therapie Von Dickdarmerkrankungen Ihr Chirurgen seid Klasse! Chirurgen haben Freunde! Strahlentherapeuten Onkologen Multimodale Therapie
Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung
 Magen 59 Magen (ICD-O C16) Regeln zur Klassifikation Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung ist erforderlich. Verfahren zur Bestimmung der T-, N- und M-Kategorien sind:
Magen 59 Magen (ICD-O C16) Regeln zur Klassifikation Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung ist erforderlich. Verfahren zur Bestimmung der T-, N- und M-Kategorien sind:
Chirurgische Therapie primärer und sekundärer Lungentumore
 Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Seite Diskussion
 Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Pro und contra Früherkennung. Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie
 Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen Abteilung Nuklearmedizin
 Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab
 Neues und Wissenswertes aus der Onkologie Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab München (26. Juli 2012) - Deutliche Fortschritte in der Tumortherapie haben in den letzten
Neues und Wissenswertes aus der Onkologie Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab München (26. Juli 2012) - Deutliche Fortschritte in der Tumortherapie haben in den letzten
Projekte: Gutartige, boesartige und unspezifische Neubildungen (einschl. Zysten und Polypen)
 Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung eines VEGF-Rezeptor Hemmers Andere Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung Erstellung eines Dossiers für eine Nutzenbewertung
Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung eines VEGF-Rezeptor Hemmers Andere Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung Erstellung eines Dossiers für eine Nutzenbewertung
TZM-Essentials. Fortgeschrittenes Rektumkarzinom und Rezidiv M. E. Kreis
 CAMPUS GROSSHADERN CHIRURGISCHE KLINIK UND POLIKLINIK DIREKTOR: PROF. DR. MED. DR. H.C. K-W. JAUCH TZM-Essentials Fortgeschrittenes Rektumkarzinom und Rezidiv M. E. Kreis Ludwig-Maximilians Universität
CAMPUS GROSSHADERN CHIRURGISCHE KLINIK UND POLIKLINIK DIREKTOR: PROF. DR. MED. DR. H.C. K-W. JAUCH TZM-Essentials Fortgeschrittenes Rektumkarzinom und Rezidiv M. E. Kreis Ludwig-Maximilians Universität
Aktualisierung der S3-Leitlinie KRK: Diagnostik und chirurgische Therapie. Stefan Post. Universitätsmedizin Mannheim Universität Heidelberg
 Aktualisierung der S3-Leitlinie KRK: Diagnostik und chirurgische Therapie Stefan Post Universitätsmedizin Mannheim Universität Heidelberg Offenlegung potentieller Interessenkonflikte 1. Anstellungsverhältnis
Aktualisierung der S3-Leitlinie KRK: Diagnostik und chirurgische Therapie Stefan Post Universitätsmedizin Mannheim Universität Heidelberg Offenlegung potentieller Interessenkonflikte 1. Anstellungsverhältnis
Patienten mit metastasiertem kolorektalem Karzinom mit Wildryp RAS-Gen
 Klinik für Allgemein-, Viszeral- und Studiennummer EudraCT ERBITAG, Merck NIS Nichtinterventionelle Studie zur Effizienz von Erbitux in der First-line-Therapie bei Patienten mit metastasiertem Kolorektalem
Klinik für Allgemein-, Viszeral- und Studiennummer EudraCT ERBITAG, Merck NIS Nichtinterventionelle Studie zur Effizienz von Erbitux in der First-line-Therapie bei Patienten mit metastasiertem Kolorektalem
Auslegungshinweise Kennzahlenbogen Darm (Stand ) - basierend auf dem Erhebungsbogen vom
 Allgemeine Anmerkungen In dem Dokument Auslegungshinweise Kennzahlenbogen Darm werden weitergehende ErlÄuterungen zu den einzelnen Kennzahlen gemacht. Dieses Dokument befindet sich im Moment in Diskussion
Allgemeine Anmerkungen In dem Dokument Auslegungshinweise Kennzahlenbogen Darm werden weitergehende ErlÄuterungen zu den einzelnen Kennzahlen gemacht. Dieses Dokument befindet sich im Moment in Diskussion
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Kriterien der Resektabilität von Lebermetastasen welche Bildgebung?
 Kriterien der Resektabilität von Lebermetastasen welche Bildgebung? Hans J. Schlitt Klinik und Poliklinik für Chirurgie Universitätsklinikum Regensburg Faktoren, die die Indikationsstellung zur Resektion
Kriterien der Resektabilität von Lebermetastasen welche Bildgebung? Hans J. Schlitt Klinik und Poliklinik für Chirurgie Universitätsklinikum Regensburg Faktoren, die die Indikationsstellung zur Resektion
ebm info.at ärzteinformationszentrum Pseudomyxoma Peritonei Therapie
 ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva
 S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
ASCO 2012 Gastrointestinale Tumoren I. PD Dr. Ulrich Hacker Klinik I für Innere Medizin Universitätsklinikum Köln
 ASCO 2012 Gastrointestinale Tumoren I PD Dr. Ulrich Hacker Klinik I für Innere Medizin Universitätsklinikum Köln RCtx beim lokal fortgeschr. Ösopaguskarzinom Bislang ist eine RCtx mit 5-Fu/Cisplatin Standard
ASCO 2012 Gastrointestinale Tumoren I PD Dr. Ulrich Hacker Klinik I für Innere Medizin Universitätsklinikum Köln RCtx beim lokal fortgeschr. Ösopaguskarzinom Bislang ist eine RCtx mit 5-Fu/Cisplatin Standard
Lungenmetastasen Chirurgie
 Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms. Diagnostik
 Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom
 Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Was tun, wenn der Tumor wieder ausbricht
 Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Universitätsklinikum Regensburg Standards und Aktuelles in der Therapie des Malignen Melanoms
 Standards und Aktuelles in der Therapie des Malignen Melanoms Sebastian Haferkamp Häufigkeit des Malignen Melanoms Fälle pro 100.000 www.rki.de Therapie des Melanoms Universitätsklinikum Regensburg 1975
Standards und Aktuelles in der Therapie des Malignen Melanoms Sebastian Haferkamp Häufigkeit des Malignen Melanoms Fälle pro 100.000 www.rki.de Therapie des Melanoms Universitätsklinikum Regensburg 1975
NIO Hannover. Fallvorstellung. Onkologische Schwerpunktpraxis Leer - Emden
 NIO Hannover Fallvorstellung W.R. 1964 5/12 Coloncarcinom re Flexur pt3d pn2b (13/83) M0, R0 muzinöses Adenokarzinom G2, L1) Ausfall der MSH2 + MSH6-Expression - MSH2: Heterozygotie für c.1786_1788del
NIO Hannover Fallvorstellung W.R. 1964 5/12 Coloncarcinom re Flexur pt3d pn2b (13/83) M0, R0 muzinöses Adenokarzinom G2, L1) Ausfall der MSH2 + MSH6-Expression - MSH2: Heterozygotie für c.1786_1788del
Das Kolonkarzinom Vorgehen in der palliativen Situation. Ralph Winterhalder, Onkologie, KSL
 Das Kolonkarzinom Vorgehen in der palliativen Situation Ralph Winterhalder, Onkologie, KSL Cancer Statistics CA Cancer J Clin 2005 Epidemiologie CRC an 3.Stelle (Inzidenz und Mortalität) 1.000.000 (3500)
Das Kolonkarzinom Vorgehen in der palliativen Situation Ralph Winterhalder, Onkologie, KSL Cancer Statistics CA Cancer J Clin 2005 Epidemiologie CRC an 3.Stelle (Inzidenz und Mortalität) 1.000.000 (3500)
Resektionstechniken bei kolorektalen Lebermetastasen. Klaus Kaczirek Universitätsklinik für Chirurgie Wien
 Resektionstechniken bei kolorektalen Lebermetastasen Klaus Kaczirek Universitätsklinik für Chirurgie Wien Resektabilität European Colorectal Metastases Treatment Group (ECMTG): Alle Läsionen sicher entfernbar,
Resektionstechniken bei kolorektalen Lebermetastasen Klaus Kaczirek Universitätsklinik für Chirurgie Wien Resektabilität European Colorectal Metastases Treatment Group (ECMTG): Alle Läsionen sicher entfernbar,
2nd surgery in recurrent glioblastoma: when and why?
 CAMPUS GROSSHADERN NEUROCHIRURGISCHE KLINIK UND POLIKLINIK INTERNET: NEUROCHIRURGIE.KLINIKUM.UNI-MUENCHEN.DE 2nd surgery in recurrent glioblastoma: when and why? Jörg-Christian Tonn Dept Neurosurgery University
CAMPUS GROSSHADERN NEUROCHIRURGISCHE KLINIK UND POLIKLINIK INTERNET: NEUROCHIRURGIE.KLINIKUM.UNI-MUENCHEN.DE 2nd surgery in recurrent glioblastoma: when and why? Jörg-Christian Tonn Dept Neurosurgery University
ARBEITSGEMEINSCHAFT CHIRURGISCHE ONKOLOGIE
 DEUTSCHE GESELLSCHAFT FÜR VISZERALCHIRURGIE -------------------------------------------------------------------------------- ARBEITSGEMEINSCHAFT CHIRURGISCHE ONKOLOGIE Basisprotokoll für ein multimodales
DEUTSCHE GESELLSCHAFT FÜR VISZERALCHIRURGIE -------------------------------------------------------------------------------- ARBEITSGEMEINSCHAFT CHIRURGISCHE ONKOLOGIE Basisprotokoll für ein multimodales
Internistisch-onkologische Behandlung
 Internistisch-onkologische Behandlung Henning Schulze-Bergkamen Abt. für Medizinische Onkologie Nationales Centrum für Tumorerkrankungen (NCT) Universitätsklinik Heidelberg Studienprotokoll Die systemische
Internistisch-onkologische Behandlung Henning Schulze-Bergkamen Abt. für Medizinische Onkologie Nationales Centrum für Tumorerkrankungen (NCT) Universitätsklinik Heidelberg Studienprotokoll Die systemische
Ergebnis-Cockpit Anlage zum Erhebungsbogen für die Zertifizierung von Brustgesundheitszentren (BGZ)
 von Brustgesundheitszentren Ergebnis-Cockpit Anlage zum Erhebungsbogen für die von Brustgesundheitszentren (BGZ) Version 4.0 vom 20.04.2015 Angaben des Name des Brustgesundheitszentrums Straße Ort Name
von Brustgesundheitszentren Ergebnis-Cockpit Anlage zum Erhebungsbogen für die von Brustgesundheitszentren (BGZ) Version 4.0 vom 20.04.2015 Angaben des Name des Brustgesundheitszentrums Straße Ort Name
Prognosekriterien beim (metastasierten) kolorektalen Karzinom
 Prognosekriterien beim (metastasierten) kolorektalen Karzinom Prof. Dr. Stefan Fichtner-Feigl Klinik und Poliklinik für Chirurgie Universität Regensburg Risikogruppen Sporadisches kolorektales Karzinom
Prognosekriterien beim (metastasierten) kolorektalen Karzinom Prof. Dr. Stefan Fichtner-Feigl Klinik und Poliklinik für Chirurgie Universität Regensburg Risikogruppen Sporadisches kolorektales Karzinom
Therapie metastasierter Hodentumoren
 Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Gastro-Intestinalen-Stroma-Tumoren
 Erfassungsbogen zur Registrierung von Patienten mit Gastro-Intestinalen-Stroma-Tumoren in Österreich Zentrum: Patientennummer: 2 1 Stammdaten Geburtsdatum: Initialen (Vorname Nachname): - - - Geschlecht:
Erfassungsbogen zur Registrierung von Patienten mit Gastro-Intestinalen-Stroma-Tumoren in Österreich Zentrum: Patientennummer: 2 1 Stammdaten Geburtsdatum: Initialen (Vorname Nachname): - - - Geschlecht:
Welches ist die optimale Konversionstherapie
 Welches ist die optimale Konversionstherapie bei nicht resektablen Lebermetastasen? Prof. V. Heinemann Medizinische Klinik und Poliklinik III, Klinikum Großhadern Ludwig-Maximilians Universität München
Welches ist die optimale Konversionstherapie bei nicht resektablen Lebermetastasen? Prof. V. Heinemann Medizinische Klinik und Poliklinik III, Klinikum Großhadern Ludwig-Maximilians Universität München
Die beste Anastomose
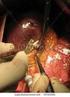 Die beste Anastomose How I do it Prof. Dr. Matthias Behrend Donau-Isar-Klinikum Deggendorf Arbeitsgemeinschaft deutscher Darmkrebszentren e.v. 24. bis 25. Juni 2016 Fall-Auswahl Kennzahlenbogen 18: Anastomosen-Insuffizienzen
Die beste Anastomose How I do it Prof. Dr. Matthias Behrend Donau-Isar-Klinikum Deggendorf Arbeitsgemeinschaft deutscher Darmkrebszentren e.v. 24. bis 25. Juni 2016 Fall-Auswahl Kennzahlenbogen 18: Anastomosen-Insuffizienzen
Thema. Hodenkarzinom. Aufbaukurs Krebswissen WS 2015.16. Gero Kramer. Urologie. Autor, Einrichtung, Abteilung...
 Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Therapiestandards im Rahmen tertiärer Referenzzentren
 Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
AstraZeneca Focus vom 3.4.2014
 N.B. 23.3.1952 AstraZeneca Focus vom 3.4.2014 Tumoren des oberen Gastrointestinal Traktes 23.05.2012 ÖGD: Hochgradig stenosierendes Ösophaguskarzinom mit 4cm langer Stenose im oberen 1/3 26.06. - 17.07.2012:
N.B. 23.3.1952 AstraZeneca Focus vom 3.4.2014 Tumoren des oberen Gastrointestinal Traktes 23.05.2012 ÖGD: Hochgradig stenosierendes Ösophaguskarzinom mit 4cm langer Stenose im oberen 1/3 26.06. - 17.07.2012:
Tumormarker Nutzen und Schaden. Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital
 Tumormarker Nutzen und Schaden Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital stefan.aebi@onkologie.ch Zum Begriff A tumor marker is a substance found in the blood, urine, or body tissues that
Tumormarker Nutzen und Schaden Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital stefan.aebi@onkologie.ch Zum Begriff A tumor marker is a substance found in the blood, urine, or body tissues that
Pathologie, Typisierung, Ausbreitungsstadien
 1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
Übersicht klinischer Studien im Onkologischen Zentrum Stand Juni 2014
 Übersicht klinischer Studien im Onkologischen Zentrum Stand Juni 2014 Studienzentrale Klinikum Aschaffenburg Studienbüro MKII: Fr. C. Klassert Telefon: 06021 / 32-2322 Fax: 06021 / 32-3020 christine.klassert@klinikum-aschaffenburg.de
Übersicht klinischer Studien im Onkologischen Zentrum Stand Juni 2014 Studienzentrale Klinikum Aschaffenburg Studienbüro MKII: Fr. C. Klassert Telefon: 06021 / 32-2322 Fax: 06021 / 32-3020 christine.klassert@klinikum-aschaffenburg.de
Thomas G. Wendt Stand 31. Januar 2013
 Thomas G. Wendt Stand 31. Januar 2013 Prätherapeutisch: Posttherapeutisch: FIGO ptnm (UICC) ( Féderation Internationale de Gynécologie et d Obstétrique) TNM (UICC) (UICC= Union International Contre le
Thomas G. Wendt Stand 31. Januar 2013 Prätherapeutisch: Posttherapeutisch: FIGO ptnm (UICC) ( Féderation Internationale de Gynécologie et d Obstétrique) TNM (UICC) (UICC= Union International Contre le
laparoskopische + konventionelle Operationsverfahren beim GIST
 laparoskopische + konventionelle Operationsverfahren beim GIST Onkologische Fortbildung des Tumorzentrums Berlin-Buch "Interdisziplinäre Komplextherapie des GIST Robert Siegel, 10. Februar 2016 Klinik
laparoskopische + konventionelle Operationsverfahren beim GIST Onkologische Fortbildung des Tumorzentrums Berlin-Buch "Interdisziplinäre Komplextherapie des GIST Robert Siegel, 10. Februar 2016 Klinik
Aktive Überwachung (Active Surveillance)
 Aktive Überwachung (Active Surveillance) Hubert Kübler Urologische Klinik und Poliklinik Technische Universität München Klinikum rechts der Isar Direktor: Univ.-Prof. Dr. med. J. E. Gschwend Risiko Prostatakarzinom
Aktive Überwachung (Active Surveillance) Hubert Kübler Urologische Klinik und Poliklinik Technische Universität München Klinikum rechts der Isar Direktor: Univ.-Prof. Dr. med. J. E. Gschwend Risiko Prostatakarzinom
Empfehlungen der Projektgruppe Mammakarzinom am Tumorzentrum Bonn
 Empfehlungen der Projektgruppe Mammakarzinom am Tumorzentrum Bonn zum Einsatz der Sentinel-Technik bei der Behandlung des Mammakarzinoms September 2006 Diese Konsensusempfehlung wurde durch folgende Mitglieder
Empfehlungen der Projektgruppe Mammakarzinom am Tumorzentrum Bonn zum Einsatz der Sentinel-Technik bei der Behandlung des Mammakarzinoms September 2006 Diese Konsensusempfehlung wurde durch folgende Mitglieder
ASCO 2007 Kongressreflektionen Wo stehen wir heute Was bringt die Zukunft in der Therapie des Mammakarzinoms
 ASCO 2007 Kongressreflektionen Wo stehen wir heute Was bringt die Zukunft in der Therapie des Mammakarzinoms Prof. Dr. C. Jackisch Klinik für Gynäkologie und Geburtshilfe Klinikum Offenbach GmbH Das diesjährige
ASCO 2007 Kongressreflektionen Wo stehen wir heute Was bringt die Zukunft in der Therapie des Mammakarzinoms Prof. Dr. C. Jackisch Klinik für Gynäkologie und Geburtshilfe Klinikum Offenbach GmbH Das diesjährige
Tabelle 1: Bewertungskriterien für den Einsatz der PET-CT
 EN Die nachfolgenden differenzierten Indikationslisten wurden unverändert von der Homepage der DGN übernommen Der Arbeitsausschuss PET-CT der Deutschen Gesellschaft für Nuklearmedizin e. V. hat sich intensiv
EN Die nachfolgenden differenzierten Indikationslisten wurden unverändert von der Homepage der DGN übernommen Der Arbeitsausschuss PET-CT der Deutschen Gesellschaft für Nuklearmedizin e. V. hat sich intensiv
Onkologische Therapie des Pankreaskarzinoms
 Onkologische Therapie des Pankreaskarzinoms Prof. Dr. med., MHS, FEBS Leiter Gastrointestinale Onkologie Kantonsspital St. Gallen ulrich.gueller@kssg.ch Pankreaskarzinom Adjuvant Neo-adjuvant Metastasiert
Onkologische Therapie des Pankreaskarzinoms Prof. Dr. med., MHS, FEBS Leiter Gastrointestinale Onkologie Kantonsspital St. Gallen ulrich.gueller@kssg.ch Pankreaskarzinom Adjuvant Neo-adjuvant Metastasiert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
improvement of patient outcome
 BrainMet - GBG 79 Brain Metastases in Breast Cancer Network Germany (BMBC) Meeting a clinical need for the improvement of patient outcome Priv. Doz. Dr. Marc Thill, AGAPLESION MARKUS KRANKENHAUS, Frankfurt
BrainMet - GBG 79 Brain Metastases in Breast Cancer Network Germany (BMBC) Meeting a clinical need for the improvement of patient outcome Priv. Doz. Dr. Marc Thill, AGAPLESION MARKUS KRANKENHAUS, Frankfurt
Perjeta für die neoadjuvante Therapie zugelassen
 HER2-positives Mammakarzinom Perjeta für die neoadjuvante Therapie zugelassen Grenzach-Wyhlen (31. Juli 2015) - Die Europäische Arzneimittel-Agentur (EMA) hat Perjeta (Pertuzumab) in Kombination mit Herceptin
HER2-positives Mammakarzinom Perjeta für die neoadjuvante Therapie zugelassen Grenzach-Wyhlen (31. Juli 2015) - Die Europäische Arzneimittel-Agentur (EMA) hat Perjeta (Pertuzumab) in Kombination mit Herceptin
3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17,8%) am Leben und 88 (82,2%) verstorben (Tab. 3.1.).
 18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
Aktuelle und zukünftige perioperative Therapiestrategien bei gastroösophagealen Tumoren
 Aktuelle und zukünftige perioperative Therapiestrategien bei gastroösophagealen Tumoren Prof. Dr. S.-E. Al-Batran Krankenhaus Nordwest UCT University Cancer Center Frankfurt Magenkarzinom: Versorgungsrealität
Aktuelle und zukünftige perioperative Therapiestrategien bei gastroösophagealen Tumoren Prof. Dr. S.-E. Al-Batran Krankenhaus Nordwest UCT University Cancer Center Frankfurt Magenkarzinom: Versorgungsrealität
Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL
 Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder,
 Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Operative Therapie des Endometriumkarzinoms
 Operative Therapie des Endometriumkarzinoms G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen 1. Lymphonodektomie 2. Laparoskopische OP 3. Parametrienresektion Lymphonod-
Operative Therapie des Endometriumkarzinoms G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen 1. Lymphonodektomie 2. Laparoskopische OP 3. Parametrienresektion Lymphonod-
Bildgebung vor Lebermetastasenresektion bei KRK: RECIST? - PET/CT?
 GI-Oncology 2009 5. Interdiziplinäres Update Bildgebung vor Lebermetastasenresektion bei KRK: RECIST? - PET/CT? Prof. Dr. med. Ernst J. Rummeny Institut für Röntgendiagnostik Klinikum rechts der Isar Technische
GI-Oncology 2009 5. Interdiziplinäres Update Bildgebung vor Lebermetastasenresektion bei KRK: RECIST? - PET/CT? Prof. Dr. med. Ernst J. Rummeny Institut für Röntgendiagnostik Klinikum rechts der Isar Technische
Primärer Endpunkt Fallzahlkalkulation...
 Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
TUMORMARKER "Serumbank"
 TUMORMARKER Tumormarker haben in den letzten Jahren die Differentialdiagnostik und insbesondere die Verlaufskontrolle der genannten Tumore wesentlich verbessert. Darüber hinaus konnten die Nachweisverfahren
TUMORMARKER Tumormarker haben in den letzten Jahren die Differentialdiagnostik und insbesondere die Verlaufskontrolle der genannten Tumore wesentlich verbessert. Darüber hinaus konnten die Nachweisverfahren
Perspektiven mit Tarceva und Avastin
 Fortgeschrittenes NSCLC: Perspektiven mit Tarceva und Avastin Mannheim (20. März 2009) - Die Behandlung des fortgeschrittenen nicht-kleinzelligen Lungenkarzinoms (Non Small Cell Lung Cancer, NSCLC) mit
Fortgeschrittenes NSCLC: Perspektiven mit Tarceva und Avastin Mannheim (20. März 2009) - Die Behandlung des fortgeschrittenen nicht-kleinzelligen Lungenkarzinoms (Non Small Cell Lung Cancer, NSCLC) mit
In wieweit ist das Pankreaskarzinom medikamentös behandelbar? Studienlage Radiochemotherapie
 In wieweit ist das Pankreaskarzinom medikamentös behandelbar? Studienlage Radiochemotherapie L. Moser Klinik für Radioonkologie und Strahlentherapie Charité Campus Benjamin Franklin Offenlegung potentieller
In wieweit ist das Pankreaskarzinom medikamentös behandelbar? Studienlage Radiochemotherapie L. Moser Klinik für Radioonkologie und Strahlentherapie Charité Campus Benjamin Franklin Offenlegung potentieller
Harnblasenkrebs (1) C C67.9 entsprechen den Lokalisationsschlüsseln nach ICD-O-3 von 2013.
 Harnblasenkrebs (1) Epidemiologie: Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Harnblasenkrebs-Neuerkrankungen pro 100 000 Einwohner für Männer mit 28,5 und für Frauen mit 10,8 pro Jahr
Harnblasenkrebs (1) Epidemiologie: Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Harnblasenkrebs-Neuerkrankungen pro 100 000 Einwohner für Männer mit 28,5 und für Frauen mit 10,8 pro Jahr
AUS DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG. Prof. Dr. med. Dr. h.c. Pompiliu Piso CHIRURGIE. Inaugural Dissertation
 AUS DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG Prof. Dr. med. Dr. h.c. Pompiliu Piso CHIRURGIE Retrospektive Analyse von Morbiditäts- und Mortalitätsfaktoren im Rahmen von zytoreduktiver Chirurgie
AUS DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG Prof. Dr. med. Dr. h.c. Pompiliu Piso CHIRURGIE Retrospektive Analyse von Morbiditäts- und Mortalitätsfaktoren im Rahmen von zytoreduktiver Chirurgie
Die Mistel bringt Lebensqualität in die Onkologie
 Die Mistel bringt Lebensqualität in die Onkologie Dr. Harald Matthes Stuttgart (2. Dezember 2009) - Die Mistel wurde von R. Steiner, dem Begründer der anthroposophischen Medizin, Anfang des letzten Jahrhunderts
Die Mistel bringt Lebensqualität in die Onkologie Dr. Harald Matthes Stuttgart (2. Dezember 2009) - Die Mistel wurde von R. Steiner, dem Begründer der anthroposophischen Medizin, Anfang des letzten Jahrhunderts
Invasionsmechanismen und Metastasierung des Urothelkarzinoms. Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr.
 Invasionsmechanismen und Metastasierung des Urothelkarzinoms Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr. 6 65812 Bad Soden Allgemeines Hauptursachen der krebsspezifischen Mortalität sind
Invasionsmechanismen und Metastasierung des Urothelkarzinoms Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr. 6 65812 Bad Soden Allgemeines Hauptursachen der krebsspezifischen Mortalität sind
Perioperative Therapie des Magenkarzinoms
 Perioperative Therapie des Magenkarzinoms Dr. med. Salah-Eddin Al-Batran Krankenhaus Nordwest in Frankfurt am Main, II. Medizinische Klinik Einführung In Deutschland erkranken jährlich circa 24.150 Menschen
Perioperative Therapie des Magenkarzinoms Dr. med. Salah-Eddin Al-Batran Krankenhaus Nordwest in Frankfurt am Main, II. Medizinische Klinik Einführung In Deutschland erkranken jährlich circa 24.150 Menschen
Qualitätssicherung beim kolorektalen Karzinom : Sachstand
 BQS Münster 19. 04. 2007 Qualitätssicherung beim kolorektalen Karzinom : Sachstand I.Gastinger (Cottbus) An - Institut für Qualitätssicherung in der operativen Medizin an der Otto von Guericke Universität
BQS Münster 19. 04. 2007 Qualitätssicherung beim kolorektalen Karzinom : Sachstand I.Gastinger (Cottbus) An - Institut für Qualitätssicherung in der operativen Medizin an der Otto von Guericke Universität
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer in der DGGG e.v. sowie Version 2009.1.0 2010.1.0D Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer in der DGGG e.v. sowie Version 2009.1.0 2010.1.0D Neoadjuvante
Ernährung in der Onkologie Sinn und Unsinn
 Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Organbegrenztes Prostatakarzinom
 Organbegrenztes Prostatakarzinom Michael Stöckle Klinik für Urologie und Kinderurologie Universitätsklinikum des Saarlandes, Homburg/Saar Seite Ausgangssituation Prostata-Ca ist häufigh 3% aller Männer
Organbegrenztes Prostatakarzinom Michael Stöckle Klinik für Urologie und Kinderurologie Universitätsklinikum des Saarlandes, Homburg/Saar Seite Ausgangssituation Prostata-Ca ist häufigh 3% aller Männer
