Deeskalation der Antibiotikatherapie
|
|
|
- Johann Gert Graf
- vor 6 Jahren
- Abrufe
Transkript
1 Deeskalation der Antibiotikatherapie Kontroversen in der Intensivmedizin Gerhard Eich Infektiologie, Spitalhygiene, Arbeitsmedizin
2 Fallvorstellung 72-jähriger Patient mit bekannter Aortenstenose Ende April Spitaleintritt wegen Fieber und Schüttelfrost Echokardiograpie: neu aufgetretene Aorteninsuffizienz : Antibiotische Therapie mit Co-Amoxizillin und Garamycin Blutkulturen: S. epidermidis (Oxazillin-sensibel) (4/4 Flaschen) : Anpassung der antibiot. Therapie: Floxapen : respir. Verschlechterung : Echo: schwere AI; Abszess unterhalb rechts-koronarem Sinus Aortenklappenersatz
3 Postoperativer Verlauf Rasch neurologisch adäquat CRP sinkend fio2: 35%, wenig Sekret Extubation : Vermehrtes Sekret, ansteigendes CRP mg/l Thorax-Röntgen: kein Infiltrat Broncho-alveoläre Lavage Wechsel der AB-Therapie Floxapen stopp Piperacillin/Tazobactam 3x4.5 g Nachweis von Klebsiella pneumoniae (S auf Amoxi-Clav)
4 1 2 Verdacht auf Endokarditis Empir. Therapie: Co-Amoxy + Garamycin Bakteriologie: S. epidermidis in 4/4 BK De-eskalation: Floxapen (+ Garamycin) 1 2 Klin. Verschlechterung (resp. Infektion?) Empir. Therapie: Pip/Tazo Bakteriologie: K. pneumoniae in BAL De-eskalation??
5 Mortalität Dauer der Hypotension vor Beginn der Antibiotikagabe Retrospektive Kohorten-Study (07/89 07/04); USA, Canada 2731 Pat. mit septischem Schock in 14 ICU s AB >1 Std nach Beginn Hypotension erhöhte Mortalität (OR 1.67) Jede Std Verzögerung vermindert Überlebensrate um 8% Kumar et al. CCM 2006; 34:
6 Initial Inadäquate Antibiotika-Therapie erhöhte Mortalität Alvarez-Lerma,1996 Rello, 1997 Kollef, 1999 Kollef, 1998 Ibrahim, 2000 Luna, 1997 Alvarez-Lerma F et al. Intensive Care Med 1996;22: Rello J et al. Am J Respir Crit Care Med 1997;156: Kollef MH et al. Chest 1999; 115: Kollef MH et al. Chest 1998;113: Ibrahim EH at al. Chest 2000;118: Luna CM et al. Chest 1997;111: Mortalität 0% 20% 40% 60% 80% 100 % Initial adäquate Therapie Initial inadäquate Therapie
7 Nachträgliche Erweiterung des antibiot. Spektrums keine Verbesserung des Überlebens Prospektive Observationstudie 132 beatmete Patienten mit neuem Infitrat + 2 von Fieber; Lc; purulentes Sekret Mortalität in Abhängigkeit der antibiot. Therapie (vor BAL oder im Verlauf) Luna et al. Chest 1997; 111: 676
8 AB-Konsum und AB-Resistenz Antibiotika-Verbrauch und Resistenzraten in 21 europ. Ländern ( ) S. pneumoniae / Penizillin E. coli / Chinolone Sande-Bruinsma et al. EID 2008; 14: 1722
9 AB-Konsum und AB-Resistenz ICARE-Projekt USA: ICU von 8 Spitälern Korrelation AB-Konsum und Resistenz (04/94 03/95) Monnet et al. ICHE 1998; 19:
10 Resistenzentwicklung Ursprüngliche Population neue Population empfindlich Resistenzgrad resistent
11 Das Problem Circulus vitiosus Mortalität mit inadäquater Therapie Zunehmende Resistenz unter Breitspektrum -AB- Therapie
12 Strategie: De-eskalation 2 Schritte: (1) Zu Beginn: Sofort wirksame Antibiotika-Therapie (2) Im Verlauf: Modifikation der Therapie
13 De-eskalations-Strategie 1. Schritt: rasche Verabreichung eines Breitspektrum- Antibiotikums zur Verbesserung des Outcome: verminderte Mortalität Verhinderung von Organdysfunktion Verkürzung der Aufenthaltsdauer
14
15 Timing der Antibiotika-Verabreichung 107 Patienten mit VAP in einer med. ICU Alle Patienten erhalten ein Antibiotikum, das in vitro aktiv ist gegen die nachgewiesen Bakterien 33 Patienten erhalten das Antibiotikum mit einer Verzögerung von 24 Std. (28.6 ± 5.8 hours) (IDAAT) 74 Patienten erhalten das Antibiotikum innerhalb von 24 Stunden (12.5 ± 4.2 hours) Timely <24 h 69% IDAAT 31% Iregui et al. Chest 2002;122:
16 Frühe adäquate Antibiotik-Therapie vermindert Mortalität bei Patienten mit möglicher VAP Mortalität (%) p< % 28% Hospital mortality Early appropriate antibiotic treatment Initially delayed antibiotic treatment 11% p< % Mortality attributed to VAP Iregui et al. Chest 2002;122:
17 Initial inadäquate Therapie bei VAP Kollef 99 26%* Luna 97 35% Alvarez-Lerma 96 34% Rello 97 24% % Patienten mit initial inadäquater Therapie *Patienten mit HAP und VAP. Kollef MH et al. Chest 1999;115: Luna CM et al. Chest 1997;111: Alvarez-Lerma F et al. Intensive Care Med 1996;22: Rello J et al. Am J Resp Crit Care Med 1997;156:
18 Initial adäquate AB-Therapie Empirische Breitspektrum-Therapie beim ersten Verdacht auf eine schwere Infektion. Selektion eines Antibiotikums mit Wirksamkeit gegen die erwarteten Bakterien. Voraussetzungen: 1. Hypothese, welche Infektion zu behandeln ist 2. Kenntnis der häufigsten Erreger, mit denen zu rechnen ist 3. Kenntnis der zu erwartenden Antibiotika-Empfindlichkeit
19 Inadäquate Antibiotika-Therapie: Prävalenz bei ICU Patienten 50% 40% 30% 34.30% 34.3% 45.20% 45.2% Inadäquate Antibiotika Therapie (n = 655 ICU Patienten mit Infektion) Community-acquired infection 20% 10% 17.10% 17.1% Hospital-acquired infection Hospital-acquired infection after initial community-acquired infection 0% % inadäquate Therapie Kollef M, et al: Chest 1999;115:462-74
20 Rikikofaktoren für multiresistente Bakterien Anteil multiresistenter Bakterien < 7 d Beatmung 7 d Beatmung ohne Antibiotika 10% (5-16%) 52% (43-75%) mit Antibiotika 48% (36-65%) 78% (67-88%) Rello. Am J Respir Crit Care Med 1999;160:
21 Empirische AB-Therapie der VAP Risikofaktoren für MDR: Antibiotika in den letzten 90 Tagen Spital>5 d Immunsuppr. Therapie Amoxizillin-Clavulansäure Ceftriaxon Piperazillin-Tazobactam Meropenem ATS/IDSA Guidelines for HAP, VAP and HCAP. AJRCCM 2005; 171:
22 Ueberwachungs-Trachealsekret bei intubierten Patienten? Überwachungs-TS 2x/Woche adäquate AB-Therapie im Falle einer VAP in 95% in 45% ohne Breitspektrum-AB Aber: Nur 14% entwickelten eine VAP i. Verlauf hohe Kosten für die Mikrobiologie Michel et al. Chest 2005;127:589
23 Kombinationstherapie? Potentielle Vorteile: Synergistische Wirkung Prävention der Resistenz- Entwicklung Höhere Treffsicherheit bei multiresistenten Erregern Potentielle Nachteile: Kosten Nebenwirkungen Interaktionen Paul et al. BMJ 2004; 328: 668
24 Gram-negative Bakteriämie Metaanalyse Kombinations- vs. Monotherapie Gram-neg. Stäbchen Ps. aeruginosa Nebenwirkungen: Angaben zu Nebenwirkungen nur in der Studie von de Pauw Ann Intern Med 1994; 120: 834 Kombinationstherapie: Piperazillin + Tobramycin Monotherapie: Ceftazidim NW 2.9 x häufiger bei Kombinationstherapie: Nieren- & Ototoxizität, Exathem Safdar et al. Lancet Infect Dis 2004; 4:
25 Empirische Monotherapie vs. empirische Komb-Therapie adäquate empirische Monotherapie adäquate empirische Kombinationstherapie inadäquate empirische Therapie Chamot et al. AAC 2003; 47:
26 Intraabdominale Infektionen: Rolle von Enterokokken und Candida spp. Enterokokken Indikationen für empirische Therapie mit Wirksamkeit gg. Enterokokken: Pat. mit nosokomialer Peritonitis, die zuvor eine Breitspektrum- Therapie erhielten, die Enterokokken selektioniert (z. Bsp.: Cephalosporine) Harbarth et al. EJCMID 2004;23:73 7. Candida Zuverlässige und frühe Diagnose der Candidämie ist schwierig. Bei Vd. a. Candidiasis Empfehlung für frühe empirische Therapie Risiko-Scores identifizieren die Patienten mit dem höchsten Risiko. Eggimann et al. Lancet Infect Dis 2003;3: Léon et al. CCM 2006; 34:
27 ZVK-assoziierte Sepsis: Rolle von koagulase-negativen Staphylokokken Koagulase-negative Staphylokokken Oxazillin-Resistenz in > 50% Niedrigere Virulenz (im Vergleich zu S. aureus oder GNS) Garrouste-Orgeas et al. CID 2006; 42:
28 De-eskalations-Strategie 2. Schritt: Massnahmen zur Reduktion der Resistenz-Selektion:
29 Vorgehensweise 1. Identifizierung des ursächlichen Erregers 2. Antibiogramm 3. Modifikation der Antibiotika-Therapie basierend auf: 1. Klinischem Verlauf 2. Bakteriologischem Befund 4. Individuelle Festlegung der Therapiedauer 1. Patientencharakteristika 2. Klinischem Verlauf.
30 Streamlining/De-escalation Verdacht auf schwere nosokomiale Infektion Beginn empirische antibiotische Therapie: erwartete Erreger lokale Resistenzdaten Ja Erreger isoliert? Nein Deescalation der Antibiotika entsprechend bakteriol. Resultaten Klare klinische Verbesserung nach Std. antibiot. Therapie? Nein Suche nach Superinfektion Abszess Nichtinfektiösen Ursachen Ja Stopp der initialen Therapie? Weiterführen der initialen Therapie? Neubeurteilung auf Grund Verlauf Stpp der AB-Therapie nach 7-14 Tagen (je nach Lokalisation der Infektion und klinischem Verlauf Kollef MH. Drugs. 2003;63:
31 VAP: Therapiedauer Prospektive, randomisierte Multizenterstudie n=401 pts w VAP Th 8 vs 15 Tage Kein Unterschied bzgl. Mortalität oder Rezidivrate d 28 Bei Rezidiven: häufiger MDR-Keime bei 15 d Th (62 vs 42%) Bei Nonfermenter: mehr Rezidive bei 8 d Th (41 vs 25%) Therapiedauer VAP 7-8 d falls klinisch guter Verlauf bei Nonfermenter (psae) länger?? Chastre et al. JAMA 2003;290:2588
32 VAP: Normalisierung der Entzündungszeichen unter AB-Therapie Dennesen et al. AJRCCM 2001;163:
33 VAP: Therapieversagen Falscher Keim: resistenter Keim Mykobakt.; Viren; Pilze Komplikation: Empyem; Abszess drug fever zus. Infekt (CDAD; Kathetersepsis) Falsche Diagnose Atelektase; LE ARDS; Lu-fibrose Hämorrhagie; Tu Lungenkontusion... AJRCCM 2005;171:
34 Clinical Pulmonary Infection Score (CPIS) Score 6: Pneumonie unwahrscheinlich Score >6: Behandeln als Pneumonie Pugin et al. AJRCCM 1991; 143: Singh N et al. AJRCCM 2000;162:
35 Biomarker Patienten mit schwerer Sepsis; ICU HUGenève AB wurden gestoppt, wenn PCT > 90% gesunken Nobre et al. Am J Respir Crit Care Med 2008;177:
36 1 2 Verdacht auf Endokarditis Empir. Therapie: Co-Amoxy + Garamycin Bakteriologie: S. epidermidis in 4/4 BK De-eskalation: Floxapen (+ Garamycin) 1 2 Klin. Verschlechterung (resp. Infektion?) Empir. Therapie: Pip/Tazo Bakteriologie: K. pneumoniae in BAL De-eskalation??
37 Probleme der De-eskalation bei der VAP Unschärfe der Diagnose Differentialdiagnosen der radiologischen Lungeninfiltrate Bakteriologie: Pathogen vs. Kolonisator Unklarheit im Verlauf Superinfektion mit anderem Erreger (offenes System) Überlagerung mit anderen Problemen Extubation Neurologie Abhusten von Sekret
38 Infektionen auf ICU: Epidemiologie 1-Tages Prälalenzstudie 45% kein Infekt 34% non- ICU acqu. 21% ICUacqu. Pneumonie 47 % 18 % LRTI UTI BSI Verantwortlich für 50% des AB-Konsums Auf der IPS Vincent JAMA 1995;274:639
39 Schlussfolgerung Deeskalations eine vielversprechende Strategie reduzierter AB-Gebrauch verminderte Resistenzentwicklung Kürzere Therapiedauer Verminderte Mortalität Offene Fragen: Empirischer Start mit Kombinationstherapie? Bei welchen Patienten stopp der AB-Therapie? wenn negative Bakteriologie und guter klinischer Verlauf nach 2-3 Tagen Wie weit deeskalieren? (Nachweis von sehr empfindlichen Erregern) Therapiedauer? (v.a. bei persistierend pos. Kulturen)
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme
 TU-Dresden Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme Gert Höffken Universitätsklinikum Dresden Zentrum für Pneumologie und Thoraxchirurgie
TU-Dresden Nosokomiale und Beatmungspneumonie pro und contra: Penicilline + ß-Laktamase- Inhibitoren versus Carbapeneme Gert Höffken Universitätsklinikum Dresden Zentrum für Pneumologie und Thoraxchirurgie
Resistenzentwicklung, Antibiotic Stewardship und die Rolle der Blutkulturdiagnostik
 Resistenzentwicklung, Antibiotic Stewardship und die Rolle der Blutkulturdiagnostik Zentrum für Infektionsmedizin und Krankenhaushygiene Mathias W. Pletz Inhalt 1. Resistenzentwicklung 2. Antibiotic Stewardship
Resistenzentwicklung, Antibiotic Stewardship und die Rolle der Blutkulturdiagnostik Zentrum für Infektionsmedizin und Krankenhaushygiene Mathias W. Pletz Inhalt 1. Resistenzentwicklung 2. Antibiotic Stewardship
Monotherapie gegen MDR Erreger. Evelina Tacconelli Infektiologie, Innere Medizin I
 Monotherapie gegen MDR Erreger Evelina Tacconelli Infektiologie, Innere Medizin I Road Map I. Pneumonie II. III. Endokarditis Protheseninfektionen IV. Pseudomonas BSI V. MDR-Erregern Methicillin-resistente
Monotherapie gegen MDR Erreger Evelina Tacconelli Infektiologie, Innere Medizin I Road Map I. Pneumonie II. III. Endokarditis Protheseninfektionen IV. Pseudomonas BSI V. MDR-Erregern Methicillin-resistente
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis?
 Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
Dogmen in der Infektiologie: Was ist der Stellenwert von Blutkulturen in der ärztlichen Praxis? PD Dr. med. Jan Fehr, Dr. med. Dominique L. Braun Klinik für Infektionskrankheiten und Spitalhygiene Universitätsspital
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Intraabdominelle Pilzinfektionen in der Intensivmedizin
 Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Sepsis Andrea Duppenthaler
 Sepsis 2012 Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde PEMS, 16.11.2012: SEPSIS 2012 Sepsis: Definitionen Sepsis: systemic inflammatory response syndrome (SIRS)
Sepsis 2012 Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde PEMS, 16.11.2012: SEPSIS 2012 Sepsis: Definitionen Sepsis: systemic inflammatory response syndrome (SIRS)
Procalcitonin und andere Infektparameter
 Procalcitonin und andere Infektparameter Stellenwert in der Intensivmedizin Katia Boggian Leitende Ärztin Infektiologie Infektparameter Infektparameter: impliziert, dass ein Infekt vorliegt! Es gibt keine
Procalcitonin und andere Infektparameter Stellenwert in der Intensivmedizin Katia Boggian Leitende Ärztin Infektiologie Infektparameter Infektparameter: impliziert, dass ein Infekt vorliegt! Es gibt keine
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE)
 Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Bedeutung der Pneumonie. Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum
 Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Nosokomiale Pneumonie Symposium
 Nosokomiale Pneumonie 15. St.Galler IPS-Symposium Symposium 18.1.2011 Gerhard Eich, Stadtspital Triemli Zürich Jan-11 Nosokomiale Pneumonie Epidemiologie Diagnose Mikrobiologie Therapie Prävention Jan-11
Nosokomiale Pneumonie 15. St.Galler IPS-Symposium Symposium 18.1.2011 Gerhard Eich, Stadtspital Triemli Zürich Jan-11 Nosokomiale Pneumonie Epidemiologie Diagnose Mikrobiologie Therapie Prävention Jan-11
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Ventilator assoziierte Pneumonie. Gerd Laifer Stadtspital Triemli 2009
 Ventilator assoziierte Pneumonie Gerd Laifer Stadtspital Triemli 2009 Infektionen auf ICU: Epidemiologie 1-day-prevalence study EUR 45% kein Infekt VAP: Inz: 9-27% häufigste nosokom. Infektion auf ICU
Ventilator assoziierte Pneumonie Gerd Laifer Stadtspital Triemli 2009 Infektionen auf ICU: Epidemiologie 1-day-prevalence study EUR 45% kein Infekt VAP: Inz: 9-27% häufigste nosokom. Infektion auf ICU
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR?
 Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Infektiologie update 2012/13
 Infektiologie update 2012/13 Winfried V. Kern Abteilung Infektiologie Universitätsklinikum Freiburg www.if-freiburg.de highlights 2013: Impfungen?. ?? highlights: Influenza in D?? 2008 ?? highlights: Influenza
Infektiologie update 2012/13 Winfried V. Kern Abteilung Infektiologie Universitätsklinikum Freiburg www.if-freiburg.de highlights 2013: Impfungen?. ?? highlights: Influenza in D?? 2008 ?? highlights: Influenza
Sepsis/Endokarditis im Alter. Bad Honnef Symposium der PEG April 2011
 Sepsis/Endokarditis im Alter Bad Honnef Symposium der PEG April 2011 Sepsis/Endokarditis im Alter Sind sie häufiger im Alter als es dem Anteil der Bevölkerung entspricht? Welche Risikofaktoren gibt es
Sepsis/Endokarditis im Alter Bad Honnef Symposium der PEG April 2011 Sepsis/Endokarditis im Alter Sind sie häufiger im Alter als es dem Anteil der Bevölkerung entspricht? Welche Risikofaktoren gibt es
Antibiotika in der Praxis und Klinik Konsequenzen
 Antibiotika in der Praxis und Klinik Konsequenzen und Strategien zur Vermeidung von Resistenzen Colin R. MacKenzie Institut für Medizinische Mikrobiologie und Krankenhaushygiene Uniklinik Düsseldorf 28.11.2012
Antibiotika in der Praxis und Klinik Konsequenzen und Strategien zur Vermeidung von Resistenzen Colin R. MacKenzie Institut für Medizinische Mikrobiologie und Krankenhaushygiene Uniklinik Düsseldorf 28.11.2012
Antibiotikaresistenz - update
 Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich stefan.kuster@usz.ch Die
Vereinigung Zürcher Internisten Symposium 2014 Antibiotikaresistenz - update PD Dr. Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene, UniversitätsSpital Zürich stefan.kuster@usz.ch Die
Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch
 Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch Petra Gastmeier Institut für Hygiene und Umweltmedizin, Charité Universitätsmedizin Berlin Die wichtigsten Erreger
Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch Petra Gastmeier Institut für Hygiene und Umweltmedizin, Charité Universitätsmedizin Berlin Die wichtigsten Erreger
gefragt von der Divertikulitis bis hin zur Sepsis
 Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Fortschritte in der Diagnostik häufiger Infektionskrankheiten. Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau
 Fortschritte in der Diagnostik häufiger Infektionskrankheiten Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau Themen Maldi TOF: Identifikation von Bakterien Durchfall, Pneumonie Mulitplex
Fortschritte in der Diagnostik häufiger Infektionskrankheiten Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau Themen Maldi TOF: Identifikation von Bakterien Durchfall, Pneumonie Mulitplex
Hygiene in Europa - Vergleich
 Hygiene in Europa - Vergleich 23. DOSCH-Symposium Velden, 16. Juni 2015 Dr. Maria Martin, MPH Institut für Infektionsprävention und Klinikhygiene Regionale Gesundheitsholding Heilbronn-Franken GmbH maria.martin@slk-kliniken.de
Hygiene in Europa - Vergleich 23. DOSCH-Symposium Velden, 16. Juni 2015 Dr. Maria Martin, MPH Institut für Infektionsprävention und Klinikhygiene Regionale Gesundheitsholding Heilbronn-Franken GmbH maria.martin@slk-kliniken.de
Epidemiologie multiresistenter Erreger
 Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae
 Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie
 Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
N O. Betalaktam-Ring. Penizilline. Carbapeneme. Cephalosporine. Gram negative Resistenzkeime. Mikrobiologie für Nicht-Mikrobiologen
 Übersicht Gram negative esistenzkeime Mikrobiologie für icht-mikrobiologen ygienesymposium 2013 Morschach Betalaktam Chinolone Cotrimoxazol Aminoglykoside Tetrazykline Gerhard Eich, Stadtspital Triemli
Übersicht Gram negative esistenzkeime Mikrobiologie für icht-mikrobiologen ygienesymposium 2013 Morschach Betalaktam Chinolone Cotrimoxazol Aminoglykoside Tetrazykline Gerhard Eich, Stadtspital Triemli
Management und Therapie der CAP
 Management und Therapie der CAP Martin Kolditz Universitätsklinikum Dresden Medizinische Klinik I (Dir. Prof. Ehninger) Pneumologie (Leiter Prof. Höffken) CAP 2008 in BQS: CAP: Bedeutung Häufigkeit 211
Management und Therapie der CAP Martin Kolditz Universitätsklinikum Dresden Medizinische Klinik I (Dir. Prof. Ehninger) Pneumologie (Leiter Prof. Höffken) CAP 2008 in BQS: CAP: Bedeutung Häufigkeit 211
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Problemkeime und rationale Antibiotikatherapie in der Nierentransplantation
 Problemkeime und rationale Antibiotikatherapie in der Nierentransplantation Priv. Doz. Dr. Reinhard Hoffmann Institut für Labormedizin und Mikrobiologie Infektionen nach Transplantation: Zeitverlauf Fishman,
Problemkeime und rationale Antibiotikatherapie in der Nierentransplantation Priv. Doz. Dr. Reinhard Hoffmann Institut für Labormedizin und Mikrobiologie Infektionen nach Transplantation: Zeitverlauf Fishman,
Hygiene in der Intensivstation
 24.02.2012 Kantonsspital Aarau Hygiene in der Intensivstation Stephan Karrer, Spitalhygiene Inhalt Vorstellung USZ Problematik IPS und Zahlen Infektionen und deren Prävention auf der IPS - VAP - ZVK -
24.02.2012 Kantonsspital Aarau Hygiene in der Intensivstation Stephan Karrer, Spitalhygiene Inhalt Vorstellung USZ Problematik IPS und Zahlen Infektionen und deren Prävention auf der IPS - VAP - ZVK -
Harnwegsinfektionen. Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie
 Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten
 Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Klares Konzept zur Umsetzung einer standardisierten & adäquaten Antibiotikatherapie in Zeiten von zunehmenden Resistenzen Das ABx Programm
 Klares Konzept zur Umsetzung einer standardisierten & adäquaten Antibiotikatherapie in Zeiten von zunehmenden Resistenzen Das ABx Programm Dr. Irit Nachtigall Klinik für Anästhesiologie und operative Intensivmedizin
Klares Konzept zur Umsetzung einer standardisierten & adäquaten Antibiotikatherapie in Zeiten von zunehmenden Resistenzen Das ABx Programm Dr. Irit Nachtigall Klinik für Anästhesiologie und operative Intensivmedizin
Der infizierte diabetische Fuss
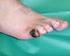 Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion?
 Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion? Katja de With Medizinische Universitätsklinik Freiburg Entwicklung antibiotikaresistenter
Dosierung parenteraler ß-Laktame: Welche klinischen Vorteile bieten höhere Dosen und die kontinuierliche Infusion? Katja de With Medizinische Universitätsklinik Freiburg Entwicklung antibiotikaresistenter
Probleme bei Langzeitantibiotikatherapie
 Probleme bei Langzeitantibiotikatherapie 15. Berner Infektiologie Symposium 6 Dezember 2012 Parham Sendi Fremdkörper-assoziierte Infektionen Therapiedauer kurativ suppressiv unsicher/uneinig 6 Wochen bis
Probleme bei Langzeitantibiotikatherapie 15. Berner Infektiologie Symposium 6 Dezember 2012 Parham Sendi Fremdkörper-assoziierte Infektionen Therapiedauer kurativ suppressiv unsicher/uneinig 6 Wochen bis
Antibiotika im perioperativen Setting
 Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP
 Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Stellenwert von Biomarkern für die Risikostratifizierung bei CAP Priv.-Doz. Dr. med. Stefan Krüger Medizinische Klinik I Klinik für Kardiologie, Pneumologie und Angiologie Universitätsklinikum RWTH Aachen
Klassifizierung multiresistenter Keime. Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI
 Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
MRSA Schluss mit Mythen
 Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
Kommentar zum Ringversuch B9 Mikrobiologie 2012-2
 Verein für medizinische Qualitätskontrolle Association pour le contrôle de Qualité medical Associazione per il controllo di qualità medico Kommentar zum Ringversuch B9 Mikrobiologie 2012-2 Probe A: Peritonealexsudat
Verein für medizinische Qualitätskontrolle Association pour le contrôle de Qualité medical Associazione per il controllo di qualità medico Kommentar zum Ringversuch B9 Mikrobiologie 2012-2 Probe A: Peritonealexsudat
Rationale Pneumoniediagnostik und -therapie
 49. Internationaler Oster-Seminar-Kongress für pädiatrische Fortbildung in Brixen (Südtirol) 20. bis 26. März 2016 Rationale Pneumoniediagnostik und -therapie Ulrich Heininger Warnung Dieser Vortrag erzeugt
49. Internationaler Oster-Seminar-Kongress für pädiatrische Fortbildung in Brixen (Südtirol) 20. bis 26. März 2016 Rationale Pneumoniediagnostik und -therapie Ulrich Heininger Warnung Dieser Vortrag erzeugt
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis
 Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Wie definiere ich meine Therapieziele in der antiinfektiösen Therapie?
 Wie definiere ich meine Therapieziele in der antiinfektiösen Therapie? Sven Pulletz Seite 1 Therapieziele? Keine unnötige Therapie 2014 Klinikum Osnabrück GmbH. All rights reserved. Seite 2 Therapieziele?
Wie definiere ich meine Therapieziele in der antiinfektiösen Therapie? Sven Pulletz Seite 1 Therapieziele? Keine unnötige Therapie 2014 Klinikum Osnabrück GmbH. All rights reserved. Seite 2 Therapieziele?
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Reduktion der Antibiotikaverordnungen bei akuten Atemwegserkrankungen 1. Basis für rationale Antibiotikaverordnungen: Leitlinien
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Reduktion der Antibiotikaverordnungen bei akuten Atemwegserkrankungen 1. Basis für rationale Antibiotikaverordnungen: Leitlinien
Neue Antiinfektiva Alexander Mischnik Infektiologie Universitätsklinikum Freiburg
 Neue Antiinfektiva 04.03.2016 Alexander Mischnik Infektiologie Universitätsklinikum Freiburg Wirkstoff Handelsname i.v./p.o. Markteinführung Tedizolid MSD Sivextro 1x 200mg i.v. + p.o. ABSSSI (cssti) 2015
Neue Antiinfektiva 04.03.2016 Alexander Mischnik Infektiologie Universitätsklinikum Freiburg Wirkstoff Handelsname i.v./p.o. Markteinführung Tedizolid MSD Sivextro 1x 200mg i.v. + p.o. ABSSSI (cssti) 2015
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin. alte Geschichte - neues Problem. Robert Krause
 Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin alte Geschichte - neues Problem Robert Krause Sektion Infektiologie und Tropenmedizin Universitätsklinik f. Innere Medizin (UKIM) Medizinische
Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin alte Geschichte - neues Problem Robert Krause Sektion Infektiologie und Tropenmedizin Universitätsklinik f. Innere Medizin (UKIM) Medizinische
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Multiresistente Erreger
 Multiresistente Erreger MRSA, VRE, ESBL Sept. 2009 1 zeitliches Auftreten der Resistenzen 1960 HA-MRSA Methicillinresistenter Staphylococcus aureus 1993 CA-MRSA 1986 VRE Vancomycinresistanter Enterococcus
Multiresistente Erreger MRSA, VRE, ESBL Sept. 2009 1 zeitliches Auftreten der Resistenzen 1960 HA-MRSA Methicillinresistenter Staphylococcus aureus 1993 CA-MRSA 1986 VRE Vancomycinresistanter Enterococcus
Schnelles Screening auf multiresistente Erreger Einfluss auf Morbidität, Mortalität, Zeit und Kosten
 Schnelles Screening auf multiresistente Erreger Einfluss auf Morbidität, Mortalität, Zeit und Kosten Prof Dr. Constanze Wendt Hygiene-Institut, Heidelberg Fragen Morbidität/Kosten MRSA > MSSA? Verhindert
Schnelles Screening auf multiresistente Erreger Einfluss auf Morbidität, Mortalität, Zeit und Kosten Prof Dr. Constanze Wendt Hygiene-Institut, Heidelberg Fragen Morbidität/Kosten MRSA > MSSA? Verhindert
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten. Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention
 Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
Hygienetag der KVB: 13. Mai 2017 Resistente Erreger: MRSA & Konsorten Dr. Lutz Bader KVB-Fachreferent für Hygiene und Infektionsprävention Wir haben ein Problem: Multiresistenz (MRE) ESKAPE : das dreckige
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Makrolide bei Pneumonie
 Makrolide bei Pneumonie Brixen 01.04.2015 Reinhard Berner Klinik und Poliklinik für Kinder- und Jugendmedizin Universitätsklinikum Carl Gustav Carus Dresden Antibiotikatherapie bei Kindern www.versorgungsatlas.de
Makrolide bei Pneumonie Brixen 01.04.2015 Reinhard Berner Klinik und Poliklinik für Kinder- und Jugendmedizin Universitätsklinikum Carl Gustav Carus Dresden Antibiotikatherapie bei Kindern www.versorgungsatlas.de
Narren atemlos. Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen. 22. St.Galler Infekttag Eva Lemmenmeier
 Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Diagnostik von Infektionen. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Diagnostik von Infektionen Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Schwerpunkte Einleitung, Uebersicht Klinische Beispiele Sepsis Pneumonie auf der Intensivstation Ausblick
Diagnostik von Infektionen Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Schwerpunkte Einleitung, Uebersicht Klinische Beispiele Sepsis Pneumonie auf der Intensivstation Ausblick
Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie?
 2. Hygienetag Köln: Pneumonien und Präventionsmaßnahmen Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie? Harald Seifert Institut für Medizinische Mikrobiologie, Immunologie und Hygiene,
2. Hygienetag Köln: Pneumonien und Präventionsmaßnahmen Mikrobiologische Diagnostik der CAP und VAP: wann, woraus und wie? Harald Seifert Institut für Medizinische Mikrobiologie, Immunologie und Hygiene,
Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz
 Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz Wiesbaden (15. April 2007 ) In Deutschland ist laut Prof. Dieter Adam aus München seit 1985 ein deutlicher Anstieg
Geld oder Leben? Antibiotikatherapie im Spannungsfeld zwischen Ökonomie und Resistenz Wiesbaden (15. April 2007 ) In Deutschland ist laut Prof. Dieter Adam aus München seit 1985 ein deutlicher Anstieg
Neue Resistenzen und Neue Antibiotika Implikationen für den Praxis-Alltag?
 Neue Resistenzen und Neue Antibiotika Implikationen für den Praxis-Alltag? 18. Engadiner Fortbildungstage 2012 Maja Weisser Infektiologie & Spitalhygiene Universitätsspital Basel OUTLINE - Entwicklung
Neue Resistenzen und Neue Antibiotika Implikationen für den Praxis-Alltag? 18. Engadiner Fortbildungstage 2012 Maja Weisser Infektiologie & Spitalhygiene Universitätsspital Basel OUTLINE - Entwicklung
Kalkulierte empirische Antibiotikatherapie bei febriler Neutropenie
 Klinik für Innere Medizin II Abt. Hämatologie und Internistische Onkologie Kalkulierte empirische Antibiotikatherapie bei febriler Neutropenie 22.03.2016, Bad Honnef-Symposium der PEG, Bonn Tobias Rachow
Klinik für Innere Medizin II Abt. Hämatologie und Internistische Onkologie Kalkulierte empirische Antibiotikatherapie bei febriler Neutropenie 22.03.2016, Bad Honnef-Symposium der PEG, Bonn Tobias Rachow
Echokardiographie-Beispiele
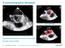 Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Gute Antibiotikaregime
 Gute Antibiotikaregime 8. Hygiene Forum Bonn 08. September 2011 Peter Walger, Medizinische Klinik III, Universität Bonn International Study of the Prevalence and Outcomes of Infection in ICU's (EPIC II)
Gute Antibiotikaregime 8. Hygiene Forum Bonn 08. September 2011 Peter Walger, Medizinische Klinik III, Universität Bonn International Study of the Prevalence and Outcomes of Infection in ICU's (EPIC II)
Dr. med. Dr. PH Frank Kipp
 Dr. med. Dr. PH Frank Kipp Leiter Infektiologie/Mikrobiologie/Hygiene Niedersachsen RHÖN-Klinikum AG Gefördert durch das INTERREGIIIA Programm der Europäischen Union und dem Wirtschaftsministerium des
Dr. med. Dr. PH Frank Kipp Leiter Infektiologie/Mikrobiologie/Hygiene Niedersachsen RHÖN-Klinikum AG Gefördert durch das INTERREGIIIA Programm der Europäischen Union und dem Wirtschaftsministerium des
Hygienetag der KVB in Regensburg 2016: Antibiotika-Resistenzen und -Verordnungen. Dr. Lutz Bader Fachreferent Hygiene, KVB München
 Hygienetag der KVB in Regensburg 2016: Antibiotika-Resistenzen und -Verordnungen Dr. Lutz Bader Fachreferent Hygiene, KVB München Das dreckige Sextett der Multiresistenz (MRE) ESKAPE : bad bugs, no drugs!
Hygienetag der KVB in Regensburg 2016: Antibiotika-Resistenzen und -Verordnungen Dr. Lutz Bader Fachreferent Hygiene, KVB München Das dreckige Sextett der Multiresistenz (MRE) ESKAPE : bad bugs, no drugs!
Mise en place Übertragungswege Infektionen multiresistente Keime
 Mise en place Übertragungswege Infektionen multiresistente Keime Dr. med. Rosamaria Fulchini, Oberärztin Klinik für Infektiologie/Spitalhygiene Kantonsspital St. Gallen Infektionsprävention Im Spital/Institutionen
Mise en place Übertragungswege Infektionen multiresistente Keime Dr. med. Rosamaria Fulchini, Oberärztin Klinik für Infektiologie/Spitalhygiene Kantonsspital St. Gallen Infektionsprävention Im Spital/Institutionen
Multiresistente Keime - Therapie
 Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
Problemkeime bei CF. Joachim Bargon Frankfurt
 Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Probleme? Mechanik. Ventilation. Medikation. Prognose. Lagerung, Transport, Punktion. Lagerung, Beatmungsdruck. Verteilungsräume, Resorption
 Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Infektionserfassung -
 Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Punkt Prävalenz Untersuchung 2015 PPS für alle!
 Punkt Prävalenz Untersuchung 2015 PPS für alle! Prof. in Dr. in Elisabeth Presterl Univ. Klinik f. Krankenhaushygiene und Infektionskontrolle Nosokomiale Infektion (NI)= Healthcare-associated Infections
Punkt Prävalenz Untersuchung 2015 PPS für alle! Prof. in Dr. in Elisabeth Presterl Univ. Klinik f. Krankenhaushygiene und Infektionskontrolle Nosokomiale Infektion (NI)= Healthcare-associated Infections
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt. Prof. Dr. C. Wendt
 Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Pilzpneumonie. CT Diagnostik
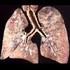 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
ISOLATION SCREENING - DEKOLONISATION
 Extended-spectrum Beta-Laktamase (ESBL) bildende Bakterien ISOLATION SCREENING - DEKOLONISATION 15. September 2007 Prof. Dr. Kathrin Mühlemann Klinik und Poliklinik für Infektionskrankheiten Universität
Extended-spectrum Beta-Laktamase (ESBL) bildende Bakterien ISOLATION SCREENING - DEKOLONISATION 15. September 2007 Prof. Dr. Kathrin Mühlemann Klinik und Poliklinik für Infektionskrankheiten Universität
BIP Endotrachealtubus
 Bactiguard Infection Protection BIP Endotrachealtubus Zur Prävention von nosokomialen Infektionen Beatmungsassoziierte Pneumonie Infektionen der Atemwege sind schwerwiegende und häufige nosokomiale Infektionen,
Bactiguard Infection Protection BIP Endotrachealtubus Zur Prävention von nosokomialen Infektionen Beatmungsassoziierte Pneumonie Infektionen der Atemwege sind schwerwiegende und häufige nosokomiale Infektionen,
Ceftolozan/Tazobactam
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? Dieser Antrag wurde durch die deutsche Gesellschaft für Hämatologie
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? Dieser Antrag wurde durch die deutsche Gesellschaft für Hämatologie
COPD - Outcome IPS Symposium St. Gallen, 12. Januar 2016
 COPD - Outcome IPS Symposium St. Gallen, 12. Januar 2016 Dr. med. Lukas Kern COPD 5. häufigste Todesursache im Jahr 2002! Voraussichtlich 3. häufigste Todesursache im Jahr 2030! (WHO) Prävalenz weltweit
COPD - Outcome IPS Symposium St. Gallen, 12. Januar 2016 Dr. med. Lukas Kern COPD 5. häufigste Todesursache im Jahr 2002! Voraussichtlich 3. häufigste Todesursache im Jahr 2030! (WHO) Prävalenz weltweit
Multiresistente Bakterien. Was bedeuten sie für uns?
 Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
KLINIK FÜR ANAESTHESIOLOGIE CAMPUS GROSSHADERN NOSOKOMIALE PNEUMONIE THOMAS WEIG DIVI , 14:30-15:00
 CAMPUS GROSSHADERN NOSOKOMIALE PNEUMONIE THOMAS WEIG DIVI 01.12.2016, 14:30-15:00 ECDC EUROPA / ICU (hier ggfs. Inkl. Letalitätszahlen USA / EUR / D) LETALITÄT DER NOSOKOMIALEN PNEUMONIE Deutschland 8.9%
CAMPUS GROSSHADERN NOSOKOMIALE PNEUMONIE THOMAS WEIG DIVI 01.12.2016, 14:30-15:00 ECDC EUROPA / ICU (hier ggfs. Inkl. Letalitätszahlen USA / EUR / D) LETALITÄT DER NOSOKOMIALEN PNEUMONIE Deutschland 8.9%
Rationale Antibiotikatherapie in der ambulanten Versorgung. Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität Mathias.Flume@kvwl.
 Rationale Antibiotikatherapie in der ambulanten Versorgung Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität Mathias.Flume@kvwl.de Ärzte sind Menschen, die Arzneien verschreiben, von denen
Rationale Antibiotikatherapie in der ambulanten Versorgung Dr. Mathias Flume Geschäftsbereichsleiter Versorgungsqualität Mathias.Flume@kvwl.de Ärzte sind Menschen, die Arzneien verschreiben, von denen
Standardhygiene statt Isolierung bei MRSA Prof. Dr. med. Ines Kappstein
 Standardhygiene statt Isolierung bei MRSA Prof. Dr. med. Ines Kappstein Krankenhaushygiene Kliniken Südostbayern AG Klinikum Traunstein Cuno-Niggl-Str. 3 83278 Traunstein E-Mail: ines.kappstein@kliniken-sob.de
Standardhygiene statt Isolierung bei MRSA Prof. Dr. med. Ines Kappstein Krankenhaushygiene Kliniken Südostbayern AG Klinikum Traunstein Cuno-Niggl-Str. 3 83278 Traunstein E-Mail: ines.kappstein@kliniken-sob.de
Akute myeloische Leukämie 61 Akute lymphatische Leukämie 9 Non Hodgkin Lymphom 12 Plasmozytom 10 Hodgkin Lymphom 4 Andere 4
 4. Ergebnisse 4.1. Patientencharakteristika In der vorliegenden Arbeit wurden 100 Patienten, davon 49 Frauen und 51 Männer untersucht. Es wurden hauptsächlich Patienten mit langer Neutropeniedauer in die
4. Ergebnisse 4.1. Patientencharakteristika In der vorliegenden Arbeit wurden 100 Patienten, davon 49 Frauen und 51 Männer untersucht. Es wurden hauptsächlich Patienten mit langer Neutropeniedauer in die
Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler
 Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde Teamwork: Dr. med. Silvana Speck Bürki Fachärztin Kinder und Jugendmedizin
Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde Teamwork: Dr. med. Silvana Speck Bürki Fachärztin Kinder und Jugendmedizin
Kurstag 5. -Infektionen mit gramnegativen Erregern. -Therapie. -Auswertung der letzten Stunde. -Differenzierung gramnegativer Erreger
 Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Antibiotikaverbrauch und Resistenzentwicklung auf Intensivstationen in Deutschland und in Europa (SARI, IPSE)
 Antibiotikaverbrauch und Resistenzentwicklung auf Intensivstationen in Deutschland und in Europa (SARI, IPSE) Dr. Elisabeth Meyer Institut für Umweltmedizin und Krankenhaushygiene Universitätsklinikum
Antibiotikaverbrauch und Resistenzentwicklung auf Intensivstationen in Deutschland und in Europa (SARI, IPSE) Dr. Elisabeth Meyer Institut für Umweltmedizin und Krankenhaushygiene Universitätsklinikum
