Die Behandlung des akuten Lungenversagens
|
|
|
- Maja Fiedler
- vor 7 Jahren
- Abrufe
Transkript
1 Die Behandlung des akuten Lungenversagens S. BERCKER, S. LAUDI, T. BUSCH, B. DONAUBAUER, U. KAISERS 1. Einleitung 1.1 Definiton Mit der Entwicklung der Intensivmedizin seit den 60er Jahren des 20. Jahrhunderts zeigte sich bei intensivmedizinischen Patienten immer häufiger ein Krankheitsbild, welches gekennzeichnet ist durch eine schwere Gasaustauschstörung einhergehend mit bilateralen Infiltraten der Lunge. Dieses akute Lungenversagen ist mit einer Vielzahl von Begriffen belegt worden, von welchen auch heute noch einige gebräuchlich sind, u.a. Schocklunge, adult hyaline membrane disease, post-traumatic lung, DaNang-Lunge, adult respiratory insufficency syndrome oder Respiratorlunge [1]. Ashbaugh et al. [2] nannten es in ihrer wissenschaftlichen Erstbeschreibung acute respiratory distress syndrome. Die zwischenzeitlich verwendete Bezeichnung adult respiratory distress syndrome [3], welche die Abgrenzung vom Lungenversagen des Frühgeborenen verdeutlichen sollte, ist heute nicht mehr gebräuchlich. Auf der American-European Consensus Conference on ARDS [4] im Jahr 1992 wurde eine standardisierte Definition des akuten Lungenversagens entwickelt, insbesondere um klinischer und epidemiologischer Forschung eine Grundlage zu geben. Seitdem gilt folgende Unterteilung: i) Das akute Lungenversagen (acute lung injury; ALI) ist definiert als eine akute und anhaltende Inflammation der Lunge mit erhöhter vaskulärer Permeabilität und Ausbildung eines Lungenödems. Charakteristisch ist eine Störung des Gasaustausches mit einem Abfall des PaO2/FiO2-Quotienten auf Werte kleiner als 300 mmhg. Für das Lungenödem, welches röntgenmorphologisch durch bilaterale Infiltrate im Thorax-Bild diagnostiziert wird, muß eine kardiale Ursache ausgeschlossen sein, etwa durch einen pulmonalkapillären Wedge-Druck (PCWP) kleiner 18 mmhg oder eine echokardiografische Untersuchung. ii) Das schwere akute Lungenversagen (acute resp iratory distress syndrome; ARDS) unterscheidet sich vom ALI durch eine ausgeprägtere Störung des Gasaustausches mit einem Abfall des PaO2/FiO2-Quotienten auf Werte kleiner als 200 mmhg. 1.2 Epidemiologie Initial wurde das akute Lungenversagen als relativ seltene Erkrankung angesehen, jedoch schränkte die Verwendung unterschiedlicher Definitionen die Vergleichbarkeit der Daten zur Inzidenz ein. Rubenfeld et al. [5] berichteten über eine altersadjustierte Inzidenz von 86 Fällen pro Einwohnern und Jahr. Von den untersuchten Patienten mit Lungenversagen (ALI/ARDS) erfüllten 74% bei Diagnosestellung die Kriterien für ein schweres akutes Lungenversagen (ARDS) die altersadjustierte Inzidenz betrug für das ARDS 64 Fälle pro Einwohner und Jahr. Damit betrifft das akute Lungenversagen etwa Prozent der maschinell beatmeten Patienten auf Intensivstationen [6-8]. In der Arbeit von Rubenfeld et al. [5] lag die Letalität des ARDS bei 41%. Allerdings ist die Prognose bei der Behandlung in spezialisierten Zentren deutlich besser [9]. 1.3 Ätiologie Das akute Lungenversagen kann als charakteristische, aber unspezifische Reaktion der Lunge auf eine Vielzahl verschiedener Insulte angesehen werden. Hierbei unterscheidet 145
2 man zwischen direkter (z.b. durch Pneumonie und Lungenkontusion ausgelöster) und indirekter (z.b. durch abdominelle Sepsis ausgelöster) Schädigung der Lunge. Hinsichtlich der Letalität unterscheiden sich direktes und indirektes ARDS nicht [10, 11]. Die häufigste Ursache für ALI und ARDS ist die Pneumonie, gefolgt von der extrapulmonal bedingten schweren Sepsis. Bei Rubenfeld et al. [5] hatten 79% der Patienten mit ALI/ARDS eine begleitende Sepsis, (46% mit pulmonalem Fokus, 33% mit extrapulmonalem Fokus). Als weitere ursächliche Erkrankungen folgten Aspiration (11%), Polytrauma (7%) und Pankreatits (3%). 1.4 Pathophysiologie Das akute Lungenversagen kann angesehen werden als Endresultat einer Vielzahl von pulmonalen Insulten mit diffus verteilter Schädigung der alveolär-kapillären Membranen, wobei initial sowohl Endothel als auch Epithel geschädigt sein können. Dies ist die Folge eines lokalen und systemischen inflammatorischen Prozesses mit erhöhten Zytokinkonzentrationen sowie Extravasation von Neutrophilen in das Interstitium und den Alveolarraum [12]. In der Folge kommt es in der Lunge zu einer erhöhten Permeabilität der normalerweise hinreichend dichten alveolär-kapillären Membran mit Durchtritt proteinreicher Flüssigkeit und Ausbildung eines Permeabilitätsödems. Infolge der durch die inflammatorische Reaktion freigesetzten Zytokine kommt es zu intravaskulären Gerinnnungsstörungen, die in der Lunge über Vasokonstriktion und -okklusion zu pulmonalarterieller Hypertension führen. Parallel dazu bildet sich durch Surfactantverlust und -inaktivierung ein Alveolarkollaps aus, der zu Atelektasen führt und einen Abfall der respiratorischen Compliance bewirkt. Zusätzlich wird die hypoxische pulmonale Vasokonstriktion, die normalerweise den Blutfluß durch schlecht belüftete Lungenareale vermindert, infolge der Entzündungsprozesse abgeschwächt. Damit resultiert ein intrapulmonaler Rechts-Links-Shunt mit dem Risiko einer arteriellen Hypoxämie. 2. Primäres Behandlungsziel Neben der Sicherstellung der arteriellen Oxygenierung und Decarboxylierung steht die kausale Therapie der zugrunde liegenden Erkrankung im Vordergrund der ARDSTherapie. In der Regel handelt es sich dabei um die Sanierung eines infektiösen Fokus durch adäquate antibiotische Therapie oder durch chirurgische Maßnahmen. Bei der symptomatischen Therapie steht initial die Eröffnung atelektatischer Lungenareale und damit die Shuntreduktion durch eine die Lunge möglichst wenig belasten-de Respiratortherapie und adjunktive Maßnahmen im Vordergrund. Neben der Sicherstellung eines adäquaten Gasaustausches ist die Vermeidung weiterer respiratorassoziierter Lungenschäden durch eine lungenprotektive Beatmung ein wichtiger Aspekt der Therapie. 3. Konventionelle Behandlungsoptionen 3.1 Lungenschonende maschinelle Beatmung Die Möglichkeit der maschinellen Beatmung hat das Überleben von Patienten mit ALI/ARDS erst möglich gemacht [1]. Allerdings kann allein durch maschinelle Ventilation eine zusätzliche Lungenschädigung induziert werden, sei es durch erhöhte transmurale Drücke (Barotrauma), durch die Überdehnung von Alveolen (Volutrauma), durch Ausbildung von Atelektasen (Atelektrauma) oder durch die mit diesen Noxen verbundene inflammatorische Reaktion (Biotrauma). Dieser beatmungsassoziierte Lungen-schaden (ventilator-induced lung injury; VILI) tritt verstärkt in vorgeschädigten Lungen 146
3 auf. Neben der direkten Schädigung der Lunge kann VILI zur Aufrechterhaltung des systemischen Entzündungsgeschehen beitragen [13, 14]. Der Einsatz lungenschonender Beatmungsformen hat daher einen zentralen Stellenwert in der Therapie des akuten Lungenversagens. Nach derzeitiger Vorstellung sollten insbesondere der atemzyklische Kollaps von Alveolen und hohe Spitzendrücke vermieden werden. Wichtige Aspekte dabei sind die Verwendung kleiner Tidalvolumina bei gleichzeitiger Einstellung eines adäquaten positiv endexspiratorischen Druckes (positive endexpiratory pressure, PEEP) sowie die Wiedereröffnung atelektatischer Lungenareale durch Lagerung und / oder frühzeitige Rekrutierungsmanöver. Um invasive Beatmungsmuster zu vermeiden, sollten temporär auch erhöhte arterielle CO2-Partialdrücke toleriert werden (permissive Hyperkapnie). 3.2 PEEP zur Verbesserung der alveolären Ventilation Charakteristisch für die ödematös veränderten Lungen der ARDS-Patienten ist die Inaktivierung von Surfactant. Die dadurch bedingte Erhöhung der alveolären Wandspannung führt als treibende Kraft zur Bildung von Atelektasen. Zusätzlich wird der Alveolarkollaps durch die Gravitationskräfte in den ödematösen, schweren Lungenabschnitten, durch das Gewicht des Mediastinums und durch einen erhöhten intraabdominellen Druck verstärkt. Um die Alveolen offen zu halten und einen atemzyklischen Kollaps zu vermeiden, ist ein PEEP in der Größenordnung dieser kompressiven Kräfte notwendig. Die Anwendung von PEEP ist seit Jahrzehnten wesentlicher Bestandteil der Beatmungstherapie des ARDS. Schon bei der Erstbeschreibung des Syndroms durch Ashbaugh et al. [2] erwies sich die Anwendung von PEEP als hilfreich zur Behandlung von Atelektasen und Hypoxämie. Bereits in den 70er Jahren konnten Falke, Kumar und Kollegen zeigen, daß es während der Beatmung mit PEEP im akuten Lungenversagen zu einer relevanten Verbesserung der Oxygenierung mit Reduktion des intrapulmonalen Rechts-Links-Shunts ohne nennenswerte hämodynamische Beeinträchtigungen kommt [15, 16]. Die Wahl des richtigen PEEP ist Gegenstand etlicher wissenschaftlicher Arbeiten und es gibt eine große Bandbreite von unterschiedlichen Konzepten zur optimalen Einstellung. Neben der Betrachtung physiologischer Grundlagen, wie z.b. bei der Ermittlung von Druckvolumenschleifen, kommen patientenspezifisch empirische Herangehensweisen in Betracht. Während zu niedrige PEEP-Niveaus einen Kollaps der Alveolen nicht verhindern können und somit einem VILI nicht vorbeugen, können zu hohe PEEP-Niveaus zu einer Überdehnung von Lungenarealen führen, die relativ wenig geschädigt sind und somit nur geringen kompressiven Kräften ausgesetzt sind. Die Ermittlung des PEEP kann an Hand der individuellen Druckvolumenbeziehung erfolgen: Graphisch dargestellt er-scheint der inspiratorische Schenkel dieser Druck-Volumen-Beziehung als sigmoide Kurve, die aus drei Teilen besteht: einem flachen Beginn mit ansteigender Compliance, einem geraden Verlauf mit etwa konstanter größter Compliance und einem Bereich mit abnehmender Compliance in hohen Druckbereichen. Auf dieser Kurve lassen sich zwei Punkte identifizieren, die durch die Steigungsänderung der Kurve (bzw. der Compliance) charakterisiert sind: a) der untere Umschlagspunkt (lower inflection point, LIP oder Pflex, bei geringeren Beatmungsdrucken findet Derecruitment statt), und b) der obere Umschlagspunkt (upper inflection point, UIP, bei höheren Drücken findet eine Überdehnung mit dem Risiko des Volu-/Barotrauma statt). Ein PEEP-Niveau knapp oberhalb des LIP in Kombination mit einem unterhalb des UIP begrenzten Atemwegsspitzendruck verhindert den alveolären Kollaps Diese Methode 147
4 zur Adjustierung liefert den sogenannten idealen PEEP [17]. Bei ihrer Anwendung an ARDS-Patienten ergaben sich in den klinischen Studien von Amato et al. [17] und Ranieri et al. [18] gut übereinstimmende Werte von 16 ± 1 cm H2O bzw. 15 ± 3 cm H2O. In beiden Studien wurde ein PEEP von 15 cm H2O eingestellt, wenn der untere Inflektionspunkt nicht eindeutig identifiziert werden konnte; der mittlere UIP wurde in der Studie von Ranieri et al. [18] mit 32 ±4 cm H2O angegeben. Die Ermittlung von Druck-Volumen-Schleifen ist im klinischen Alltag häufig nicht realisierbar. In diesem Fall bietet die Titration des PEEP nach dem klinischen Erfolg eine weitere Möglichkeit zur individuellen Adjustierung. Dabei sollte der PEEP unter gleich-bleibenden hämodynamischen Bedingungen und Respiratoreinstellungen schrittweise angehoben werden, bis sich sowohl die größtmögliche Zunahme der Oxygenierung wie auch der statischen Compliance ergibt. Dieses Vorgehen ist nach unserer Erfahrung einer tabellarischen Zuordnung des PEEP zur FiO2, wie sie beispielsweise in einer Studie des ARDS-Networks realisiert wurde [14], überlegen. 3.3 Kleine Tidalvolumina Während ein ausreichender PEEP den atemzyklischen Kollaps von Alveolen verhindert, sollte gleichzeitig der Atemwegsspitzendruck niedrig gehalten werden, um eine Überdehnung der Lunge zu vermeiden. Um die Atemwegsspitzendrucke unterhalb des UIP zu halten, sind kleine Tidalvolumina zweckmäßig. In den Studien von Amato et al. [17] und Ranieri et al. [18] wurden neben der bereits beschriebenen Ermittlung des idealen PEEP Tidalvolumina zwischen 5 und 8 ml/kg Körpergewicht gewählt. Bei diesen Einstellungen ergab sich eine signifikante Reduktion der systemischen und lokalen inflammatorischen Reaktion als Indikator für eine Reduktion der beatmungsassoziierten Lungenschädigung [18]. Darüber hinaus ergab sich in der Studie von Amato et al. [17] durch Beatmung mit idealem PEEP und kleinen Tidalvolumen eine signifikante Verringerung der Letalität (38% vs. 71%, p<0,001), der Inzidenz von Barotraumata (7% vs. 42%; p<0,05) sowie eine Verbesserung der Oxygenierung (PaO2/FiO2 nach 7d: 239 ± 6 vs. 146 ± 7 mm Hg; p<0,001) gegenüber einer mit höheren Tidalvolumina und kleineren PEEP-Werten beatmeten Kontrollgruppe. Diese Ergebnisse wurden mit drukkkontrollierter Beatmung erzielt; dieser Beatmungsmodus ist nach unserer klinischen Erfahrung der volumenkontrollierten Beatmung vorzuziehen. Der Vorteil von kleinen gegenüber höheren Tidalvolumina (6 vs.12 ml/kg Körpergewicht) für das Überleben von Patienten mit akutem Lungenversagen ist kürzlich durch das ARDS-Network in einer multizentrischen randomisierten und kontrollierten Studie bestätigt worden [14]. 3.4 Flüssigkeitsmanagement Pathophysiologisch sind es vor allem erhöhte intravaskuläre hydrostatische und niedrige onkotische Drucke, welche die treibende Kraft für die Ödembildung bei Patienten mit ALI oder ARDS bilden [12]. Der korrespondierende klinische Messwert ist das per Doppelindikatormethode oder transpulmonaler Thermodilution ermittelbare extravaskuläre Lungenwasser. Es ist vermutet worden, daß Flüssigkeitsrestriktion und aktiver Flüssigkeitsentzug das Lungenödem vermindern und damit die Lungenfunktion sowie das klinische Outcome der Patienten verbessern können [12, 19]. Dies blieb lange Zeit umstritten, da als Risiko eine Reduktion des Herzzeitvolumens mit der Konsequenz einer Verschlechterung der Perfusion und damit der Funktion extrapulmonaler Organe besteht. Durch die Ergebnisse einer aktuellen Studie des ARDS-Networks wird der Vorteil der Flüssigkeitsrestriktion jedoch bestätigt [20]. In diese randomisierte kontrollierte Untersuchung wurden Patienten mit akutem Lungenversagen einbezogen. Die Hälfte der Patienten erhielt ein konservatives Flüssigkeitsmanagement mit einem angestrebten Volumenentzug in Kombination mit reduzierter Flüssigkeitsaufnahme, während die Kontrollgruppe unter einem liberalen Flüssigkeitsmanagement therapiert wurde (kumulative Flüssigkeitsaufnahme in 7 d: -136 ± 491 vs ± 502 ml). 148
5 Obwohl das konservative Flüssigkeitsmanagement keine Verbesserung der Letalität nach 60 Tagen bewirkte, ergaben sich signifikante Verbesserungen des Oxygenierungsindex (mittlerer Atemwegsdruck x FiO2 / PaO2), des Lung Injury Score, der beatmungsfreien Tage sowie der Dauer der Intensivbehandlung. Gleichzeitig zeigte sich keine Funktionsverschlechterung extrapulmonaler Organe. Diese Ergebnisse legen die Anwendung eines restriktiven Flüssigkeitsmanagements bei Patienten mit ALI und ARDS nahe. Unter klinischen Aspekten erscheint es jedoch ratsam, zwischen der Verbesserung der Oxygenierung und der Organperfusion bzw. Splanchnikusdurchblutung abzuwägen. Als Anhaltspunkt kann gelten, dass die angestrebte Volumenrestriktion nicht zu einem Anstieg des Vasopressorbedarfes oder zu einem Anstieg der Serumlaktatkonzentration führen sollte. Eine effektive Maßnahme zur Volumensubstitution kann in diesem Zusammenhang die Infusion kolloidaler Volumenersatzmittel wie z.b. Humanalbumin sein. In diesem Zusammenhang ist gezeigt worden, dass die Kombination von Flüssigkeitsrestriktion durch die Gabe von Schleifendiuretika in Kombination mit Humanalbumin zur Anhebung des kolloidosmotischen Drucks bei Patienten mit ARDS mit einer Verbesserung der Oxygenierung verbunden ist [21]. 3.5 Lagerungsmaßnahmen Bei den meisten Patienten mit ARDS findet sich in der Lunge ein typischer dorsoventraler Gradient mit Zunahme der Ventilation bei gleichzeitiger Abnahme der Perfusion. In der thorakalen CT entspricht diese Verteilung von Ventilation und Perfusion einer typischen dorsoventralen Dichtezunahme des Lungenparenchyms. Durch Bauchlagerung kann diese regionale Verteilung sstörung dahingehend verändert werden, dass die besser belüfteten ventralen Areale eine sofortige Perfusionsverbesserung erfahren und es damit zu einer Shuntreduktion kommt. Neben einer homogeneren Verteilung der Ventilation kommt es bei der Bauchlage zu einer mittelfristigen Verbesserung der Sekretdrainage, einer Umverteilung der auf der Lunge lastenden Gewichtskräfte und mithin zu einer Rekrutierung atelektatischer Lungenareale. Allerdings profitieren nur ca. 50% der Patienten mit ALI / ARDS von intermittierender Bauchlage, ca. 20% zeigen keinen Effekt, ca. 30% zeigen eine Verbesserung, verschlechtern sich allerdings erneut nach Rücklagerung [22]. Zwei randomisierte kontrollierte Multizenterstudien konnten ebenfalls die positiven Effekte der Bauchlage auf den Gasaustausch bei individuell stark variierender Response zeigen, ein Einfluss auf die Letalität ließ sich allerdings nicht darstellen [23, 24]. Gattinoni et al. [23] konnten in einer Subgruppenanalyse allerdings darstellen, dass die Letalität in der Gruppe von Patienten mit besonders schlechter Oxygenierung durch Bauchlage sehr wohl reduziert werden konnte. In der Arbeit von Guerin et al. [24] konnte ein Rückgang der Häufigkeit beatmungsassoziierter Pneumonien in der Verumgruppe gezeigt werden. Andere Untersucher konnten demonstrieren, dass durch Bauchlage die lokale inflammatorische Antwort der Lunge bei ARDS / ALI und mechanischer Ventilation begrenzt wird und Bauchlage damit zur Lungenprotektion beitragen kann [25]. Aufgrund der für geübte Teams problemlosen und sicheren Durchführbarkeit der Bauchlage ist sie eine geeignete adjunktive Maßnahme bei der Therapie des ARDS. Bauchlage kann darüber hinaus eine effektive Rescuemaßnahme bei akuter Hypoxie darstellen. 3.6 Rekrutierungsmanöver Eine Möglichkeit, die Oxygenierung von Patienten mit ALI oder ARDS zu verbessern besteht in der Wiedereröffnung kollabierter Alveolen durch Rekrutierungsmanöver. Verschiedene Konzepte wurden als Manöver vorgeschlagen, einige davon haben sich in der klinischen Praxis durchgesetzt. Exemplarisch sei hier die von Lachmann [26] eingeführte Methode beschrieben: Für 15 Atemzüge erfolgt eine druckkontrollierte Beatmung mit einem inspiratorischen Spitzendruck von bis zu 60 cm H2O in Kombination mit einem 149
6 PEEP von bis zu 25 cm H2O; anschließend werden Spitzendruck und PEEP schrittweise reduziert, wobei der resultierende PEEP so gewählt wird, dass ein erneuter Alveolenkollaps vermieden werden kann. Die Formen des Rekruitments durch die kurzzeitige Applikation von hohen Spitzendrücken wurden auf vielfältige Weise modifiziert, insbesondere mit dem Ziel, die kollabierten Alveolen möglichst schonend zu eröffnen. So kommen beispielsweise Blähmanöver (sustained inflation) zur Anwendung, bei denen über einen Zeitraum von etwa 30 sec eine kontinuierliche Erhöhung des Atemwegsdrucks auf 40 bis 60 cm H2O erfolgt [27]. Alternativ läßt sich das Rekruitment von Atelektasen durch die Anwendung intermittierender Seufzer (sighs) mit einem Plateaudruck von bis zu 45 cm H2O während der maschinellen Beatmung erreichen [28]. In weiteren klinischen Untersuchungen haben sich mit in Bauchlage durchgeführten Rekrutierungsmanövern zusätzliche signifikante Verbesserungen der arteriellen Oxygenierung ergeben [29]. Während in der Frühphase des akuten Lungenversagens die Lunge vor allem durch den Zusammenbruch der alveolär-kapillären Membran gekennzeichnet ist, kommt es bei einigen Patienten ins-besondere bei längerem Krankheitsverlauf zu einer fibrosierenden Alveolitis mit Ablagerung von Granulationsgewebe im Alveolarraum [30, 31]. Dadurch kommt es in der Spätphase des ARDS zu einer weiteren Verminderung der Compliance mit begleitender Restriktion. In dieser Phase sind Rekrutierungsmanöver wie auch Bauchlagerung häufig nicht mehr effektiv. Obwohl Rekrutierungsmanöver im allgemeinen gut toleriert werden, ist zu berücksichtigen, daß als Nebenwirkungen eine Abnahme des arteriellen Blutdrucks und des Herzzeitvolumens auftreten. Besonders gefährdet sind dabei Patienten mit intravasalem Volumenmangel. Bei Patienten mit schon bestehenden fibroproliferativen Veränderungen und Barotraumatisierung besteht das Risiko einer Zunahme der Schädigung. Rekrutierungsmanöver sollten nach Meinung der Autoren nur durchgeführt werden, wenn trotz optimierter Einstellung der Beatmung und nach Bauchlagerung keine suffiziente Verbesserung der Oxygenierung erreicht wurde. Ihre Anwendung sollte auf die Frühphase der ARDS beschränkt bleiben und bei ausbleiben-dem Effekt beendet werden. 4. Therapie bei refraktärer Hypoxämie Insbesondere im schweren akuten Lungenversagen kann es vorkommen, dass Patienten trotz Ausschöpfung aller konventionellen Massnahmen hypoxämisch bleiben. Spätestens zu diesem Zeitpunkt sollte Kontakt mit einem auf die Therapie des schweren akuten Lungenversagens spezialisierten Zentrum aufgenommen werden, das erweiterte Behandlungsoptionen zur Modulation der pulmonalen Perfusion und zum extrakroporalen Gasaustausch vorhält. 4.1 Selektive pulmonale Vasodilatation Eine wirksame Maßnahme zur Beeinflussung des Missverhältnisses zwischen Ventilation und Perfusion besteht in der selektiven pulmonalen Vasodilatation. Hierbei kommt es zur Verbesserung der Perfusion in belüfteten Lungenarealen und damit zu einer Shuntreduktion und zur Verbesserung der arteriellen Oxygenierung. Gleichzeitig resultiert eine Absenkung des pulmonalarteriellen Blutdrucks und damit eine Entlastung des rechten Herzens. Dieser Effekt ist erstmalig von Rossaint und Kollegen mit inhaliertem Stickstoffmonoxid (ino) bei ARDS-Patienten nachgewiesen worden [32]. Da ino sofort bei Kontakt mit Hämoglobin inaktiviert wird, treten keine systemischen hämodynamischen Effekte auf. Eine Alternative zu ino bildet die Vernebelung von Prostacyclin oder dessen länger wirksamem Analogon Iloprost [33]; dabei kann es zu dosisabhängigen systemischen hämodynamischen Nebenwirkungen kommen. Weder ino noch die Prostacycline sind derzeit zur Behandlung von erwachsenen Patienten mit 150
7 ARDS zugelassen. Die Anwendung bleibt daher auf klinische Studien oder Patienten mit therapierefraktärer Hypoxie im Sinne eines Heilversuches beschränkt. Die Effekte der Gabe von ino bei Patienten mit ALI und ARDS sind in einer Reihe von kontrollierten randomisierten klinischen Studien evaluiert worden [34-37]. Inhaliertes NO verbessert bei der Mehrzahl (ca. 66%) der Patienten in der Initialphase die Oxygenierung und führt zu einer effektiven Absenkung des pulmonalarteriellen Druckes. Dabei gibt es bei einer Dosis ~ 10 ppm keine klinisch relevanten Nebenwirkungen. Neben der Abwendung akuter hypoxämie-bedingter Organschäden kann in vielen Fällen die Invasivität der Beatmung durch Reduktion der FiO2 und der Atemwegsdrücke vermindert wer-den. Eine Reduktion der Letalität durch die Anwendung von ino konnte bislang nicht nachgewiesen werden. Durch die Verbesserung der Oxygenierung bei initial hypoxämischen Patienten konnte jedoch eine Reduktion der Frequenz von extrakorporaler Membranoxygenierung (ECMO) oder von schwerstem respiratorischem Versagen (entsprechend ECMO-Entry-Kriterien) erreicht werden [35, 36]. Bei ARDS-Patienten mit therapierefraktärer schwerer Hypoxämie stellt ino daher eine geeignete Rescue-Behandlung dar, die den Gasaustausch akut verbessern und den pulmonalarteriellen Druck senken kann [38, 39]. 4.2 Extrakorporale Membranoxygenierung Bei Versagen aller oben genannten Maßnahmen können bei fortbestehender Hypoxämie als ultima ratio extrakorporale Gasaustauschverfahren zum Einsatz kommen. Die Entwicklung von Membranoxygenatoren, leistungsfähigen Bypassystemen und heparinbeschichteten Schlauchsystemen hat seit Beginn der 70er Jahre die Anwendung von extrakorporaler Membranoxygenierung zunehmend möglich gemacht. Die Rationale für den Einsatz solcher Verfahren ist zum einen die passagere Unterstützung des kritisch eingeschränkten Gasaustausches bis zur Erholung der Lungenfunktion und zum anderen die Etablierung einer lungenschonenden Beatmung [40]. Bei der venovenösen ECMO wird Blut aus beiden Femoralvenen drainiert und durch okklusive Roller- oder Zentrifugalpumpen über Membranoxygenatoren zurück in den venösen Kreislauf gepumpt. Bereits bei einem Fluss von 25% des Herzzeitvolumens über den extrakorporalen Kreislauf läßt sich der Hauptteil des anfallenden CO2 eliminieren und eine additive Oxygenierung erreichen. Mit diesem Verfahren sind Überlebensraten von über 50% beschrieben worden [41]. Aktuell werden vermehrt kompakte, pumpenlose arterio-venöser Systeme zur extrakorporalen Lungenunterstützung eingesetzt (pumpless extracorporeal lung assist, pecla), die im Vergleich zur vvecmo weniger Aufwand erfordern und bei deren Anwendung weniger Blutungskomplikationen zu erwarten sind. In ersten Observationsstudien zeigte sich allerdings, dass bei diesem Verfahren auf Grund des begrenzten Blutflusses lediglich eine isolierte CO2- Elimination und eine nur sehr begrenzte Oxygenierung erreicht werden kann. Durch den arteriellen Zugang kam es in einigen Fällen zu ischämischen Komplikationen [42]. Die Anwendung dieses neuen Verfahrens ist vor allem zur Behandlung der schweren respiratorischen Azidose geeignet. Trotz fehlender Evidenzbasiertheit bleibt die veno-venöse ECMO bei Versagen der maximalen Therapie die ultima ratio der ARDS-Behandlung in spezialisierten Zentren. 5. Therapeutisches Vorgehen Zusammenfassend ist damit die therapeutische Strategie der ARDS-Behandlung hierarchisch gegliedert: Primär wird versucht, mit konservativen Behandlungsoptionen zum Therapieerfolg zu gelangen. Diese beinhalten im einzelnen: a) Etablierung einer lungenschonenden Form maschineller Beatmung und Verbesserung 151
8 der alveolären Ventilation (druckkontrollierte Beatmung, Rekrutierungsmanöver, kleine Tidalvolumina, adäquater PEEP, Lagerung); b) Antibiotische oder operative Fokussanierung c) Restriktives Flüssigkeitsmanagement mit Anhebung des kolloidosmotischen Druckes zur Reduktion des Lungenödems. Wenn trotz dieser Therapie eine kritische Gasaustauschstörung persistiert, ist die selektive pulmonale Vasodilatation mit ino in der Mehrzahl der Fälle eine geeignete Rescue- Maßnahme. Als ultima ratio bleibt schließlich der Einsatz von ECMO. Literatur 1. Bernard GR. Acute respiratory distress syndrome: a historical perspective. Am J Respir Crit Care Med 2005;172(7): Ashbaugh DG, Bigelow DB, Petty TL, Levine BE. Acute respiratory distress in adults. Lancet 1967;2(7511): Petty TL, Ashbaugh DG. The adult respiratory distress syndrome. Clinical features, factors influencing prognosis and principles of management. Chest 197 1;60(3): Bernard GR, Artigas A, Brigham KL, et al. The American-European Consensus Conference on ARDS. Definitions, mechanisms, relevant outcomes, and clinical trial coordination. Am J Respir Crit Care Med 1994;149(3 Pt 1): Rubenfeld GD, Caldwell E, Peabody E, et al. Incidence and outcomes of acute lung injury. N Engl J Med 2005;353(16): Frutos-Vivar F, Nin N, Esteban A. Epidemiology of acute lung injury and acute respiratory distress syndrome. Curr Opin Crit Care 2004;10(1): Estenssoro E, Dubin A, Laffaire E, et al. Incidence, clinical course, and outcome in 217 patients with acute respiratory distress syndrome. Crit Care Med 2002;30(11): Esteban A, Anzueto A, Frutos F, et al. Characteristics and outcomes in adult patients receiving mechanical ventilation: a 28-day international study. JAMA 2002;287(3): Lewandowski K, Metz J, Deutschmann C, et al. Incidence, severity, and mortality of acute respiratory failure in Berlin, Germany. Am J Respir Crit Care Med 1995;151(4): Eisner MD, Thompson T, Hudson LD, et al. Efficacy of low tidal volume ventilation in patients with different clinical risk factors for acute lung injury and the acute respiratory distress syndrome. Am J Respir Crit Care Med 2001;164(2): Callister ME, Evans TW. Pulmonary versus extrapulmonary acute respiratory distress syndrome: different diseases or just a useful concept? Curr Opin Crit Care 2002;8(1): Ware LB, Matthay MA. The acute respiratory distress syndrome. N Engl J Med 2000;342(18): Slutsky AS, Tremblay LN. Multiple system organ failure. Is mechanical ventilation a contributing factor? Am J Respir Crit Care Med 1998;157(6 Pt 1): Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. The Acute Respiratory Distress Syndrome Network. N Engl J Med 2000;342(18): Falke KJ, Pontoppidan H, Kumar A, Leith DE, Geffin B, Laver MB. Ventilation with end-expiratory pressure in acute lung disease. J Clin Invest 1972;51(9): Kumar A, Falke KJ, Geffin B, et al. Continuous positive-pressure ventilation in acute respiratory failure. N Engl J Med 1970;283(26): Amato MB, Barbas CS, Medeiros DM, et al. Beneficial effects of the "open lung approach" with low distending pressures in acute respiratory distress syndrome. A prospective randomized study on mechanical ventilation. Am J Respir Crit Care Med 1995;152(6 Pt 1): Ranieri VM, Suter PM, Tortorella C, et al. Effect of mechanical ventilation on inflammatory mediators in patients with acute respiratory distress syndrome: a randomized controlled trial. JAMA 1999;282(1): Simmons RS, Berdine GG, Seidenfeld JJ, et al. Fluid balance and the adult respiratory distress syndrome. Am Rev Respir Dis 1987;135(4): Wiedemann HP, Wheeler AP, Bernard GR, et al. Comparison of two fluid-management strategies in acute lung injury. N Engl J Med 2006;354(24): Martin GS, Moss M, Wheeler AP, Mealer M, Morris JA, Bernard GR. A randomized, controlled trial of furosemide with or without albumin in hypoproteinemic patients with acute lung injury. Crit Care Med 2005 ;33(8): Chatte G, Sab JM, Dubois JM, Sirodot M, Gaussorgues P, Robert D. Prone position in mechanically ventilated patients with severe acute respiratory failure. Am J Respir Crit Care Med 1997;155(2):
9 23. Gattinoni L, Tognoni G, Pesenti A, et al. Effect of prone positioning on the survival of patients with acute respiratory failure. N Engl J Med 2001;345(8): Guerin C, Gaillard S, Lemasson S, et al. Effects of systematic prone positioning in hypoxemic acute respiratory failure: a randomized controlled trial. JAMA 2004;292(19): Papazian L, Gainnier M, Marin V, et al. Comparison of prone positioning and high-frequency oscillatory ventilation in patients with acute respiratory distress syndrome. Crit Care Med 2005;33(10): Lachmann B. Open up the lung and keep the lung open. Intensive Care Med 1992;18(6): Lapinsky SE, Aubin M, Mehta S, Boiteau P, Slutsky AS. Safety and efficacy of a sustained inflation for alveolar recruitment in adults with respiratory failure. Intensive Care Med 1999;25(11): Pelosi P, Cadringher P, Bottino N, et al. Sigh in acute respiratory distress syndrome. Am J Respir Crit Care Med 1999;159(3): Oczenski W, Hormann C, Keller C, et al. Recruitment maneuvers during prone positioning in patients with acute respiratory distress syndrome. Crit Care Med 2005;33(1):54-61; quiz Bitterman PB. Pathogenesis of fibrosis in acute lung injury. Am J Med 1992;92(6A):39S-43S. 31. Raghu G, Striker LJ, Hudson LD, Striker GE. Extracellular matrix in normal and fibrotic human lungs. Am Rev Respir Dis 1985;131(2): Rossaint R, Falke KJ, Lopez F, Slama K, Pison U, Zapol WM. Inhaled nitric oxide for the adult respiratory distress syndrome. N Engl J Med 1993;328(6): Zwissler B, Kemming G, Habler O, et al. Inhaled prostacyclin (PGI2) versus inhaled nitric oxide in adult respiratory distress syndrome. Am J Respir Crit Care Med 1996;154(6 Pt 1): Dellinger RP, Zimmerman JL, Taylor RW, Straube RC. Placebo and inhaled nitric oxide mortality the same in ARDS clinical trial. Crit Care Med 1998;26(3): Lundin S, Mang H, Smithies M, Stenqvist O, Frostell C. Inhalation of nitric oxide in acute lung injury: results of a European multicentre study. The European Study Group of Inhaled Nitric Oxide. Intensive Care Med 1999;25(9): Gerlach H, Keh D, Semmerow A, et al. Dose-response characteristics during long-term inhalation of nitric oxide in patients with severe acute respiratory distress syndrome: a prospective, randomized, controlled study. Am J Respir Crit Care Med 2003;167(7): Taylor RW, Zimmerman JL, Dellinger RP, et al. Low-dose inhaled nitric oxide in patients with acute lung injury: a randomized controlled trial. Jama 2004;291(13): Lohbrunner H, Deja M, Busch T, Spies CD, Rossaint R, Kaisers U. [Inhaled nitric oxide for the treatment of ARDS]. Anaesthesist 2004;53(8):771-82; quiz Germann P, Braschi A, Della Rocca G, et al. Inhaled nitric oxide therapy in adults: European expert recommendations. Intensive Care Med 2005;31(8): Gattinoni L, Agostoni A, Pesenti A, et al. Treatment of acute respiratory failure with low frequency positive pressure ventilation and extracorporeal removal of CO2. Lancet 1980;2(8189): Hemmila MR, Rowe SA, Boules TN, et al. Extracorporeal life support for severe acute respiratory distress syndrome in adults. Ann Surg 2004;240(4): ; discussion Bein T, Weber F, Philipp A, et al. A new pumpless extracorporeal interventional lung assist in critical hypoxemia/hypercapnia. Crit Care Med 2006;34(5):1372-7
Beatmung und Volumentherapie beim akuten Lungenversagen
 Medizin aktuell Anaesthesist 2009 58:410 414 DOI 10.1007/s00101-009-1525-0 Online publiziert: 29. März 2009 Springer Medizin Verlag 2009 Redaktion F. Christ, München W. Rößling, Heidelberg S. Bercker T.
Medizin aktuell Anaesthesist 2009 58:410 414 DOI 10.1007/s00101-009-1525-0 Online publiziert: 29. März 2009 Springer Medizin Verlag 2009 Redaktion F. Christ, München W. Rößling, Heidelberg S. Bercker T.
Invasive Beatmung Rien ne va plus?
 Invasive Beatmung Rien ne va plus? Prof. R. Dembinski Invasive Beatmung Rien na va plus? Einstellung der Beatmung? Spontanatmung? Adjunktive Therapie? Invasive Beatmung Rien ne va plus? Pathophysiologie
Invasive Beatmung Rien ne va plus? Prof. R. Dembinski Invasive Beatmung Rien na va plus? Einstellung der Beatmung? Spontanatmung? Adjunktive Therapie? Invasive Beatmung Rien ne va plus? Pathophysiologie
Driving Pressure: Das neue Allheilmittel?
 Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
Evidenz der lungenprotektiven Beatmung in der Anästhesie. SIGA/FSIA Frühlingskongress. 18. April 2009 Kultur- und Kongresszentrum Luzern
 Evidenz der lungenprotektiven Beatmung in der Anästhesie SIGA/FSIA Frühlingskongress 18. April 2009 Kultur- und Kongresszentrum 2 Hintergrund I Atemzugsvolumina über die Jahre kontinuierlich reduziert
Evidenz der lungenprotektiven Beatmung in der Anästhesie SIGA/FSIA Frühlingskongress 18. April 2009 Kultur- und Kongresszentrum 2 Hintergrund I Atemzugsvolumina über die Jahre kontinuierlich reduziert
ultraprotektive Beatmung?
 ultraprotektive Beatmung? traditionelles Tidalvolumen ARDSNet-Tidalvolumen lowest Tidalvolumen: noch protektiver? praktisch möglich? Nebeneffekte? Die Lunge besteht aus verschiedenen Komponenten (Fibrinnetz,
ultraprotektive Beatmung? traditionelles Tidalvolumen ARDSNet-Tidalvolumen lowest Tidalvolumen: noch protektiver? praktisch möglich? Nebeneffekte? Die Lunge besteht aus verschiedenen Komponenten (Fibrinnetz,
Syndrome. Respiratory. Acute. Distress. Roman Ullrich, Christian Sitzwohl, Peter Germann
 Acute Respiratory Distress Syndrome Roman Ullrich, Christian Sitzwohl, Peter Germann Univ.-Klinik für Anaesthesie und Allgemeine Intensivmedizin Medizinische Universität Wien ARDS - Basics Definition Sauerstoff
Acute Respiratory Distress Syndrome Roman Ullrich, Christian Sitzwohl, Peter Germann Univ.-Klinik für Anaesthesie und Allgemeine Intensivmedizin Medizinische Universität Wien ARDS - Basics Definition Sauerstoff
Alternative Beatmungsstrategien. PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel
 Alternative Beatmungsstrategien PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel Steuerungselemente der Beatmung Steuerungselemente der Beatmung Stellgröße Kontrollgröße PEEP art.
Alternative Beatmungsstrategien PD Dr. M. Gehling Chirurgische Intensivstation 1, Klinikum Kassel Kassel Steuerungselemente der Beatmung Steuerungselemente der Beatmung Stellgröße Kontrollgröße PEEP art.
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie?
 CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
ARDS Aktuelles zu Ätiologie, Pathophysiologie, Definitionen und Outcome. Prof. Dr. Thomas Bein Universitätsklinikum Regensburg
 ARDS Aktuelles zu Ätiologie, Pathophysiologie, Definitionen und Outcome Prof. Dr. Thomas Bein Universitätsklinikum Regensburg schwere Jahre der Forschung und klinischen Irrtümer Slutsky, Villar, Pesenti,
ARDS Aktuelles zu Ätiologie, Pathophysiologie, Definitionen und Outcome Prof. Dr. Thomas Bein Universitätsklinikum Regensburg schwere Jahre der Forschung und klinischen Irrtümer Slutsky, Villar, Pesenti,
ECMO bei Lungenversagen
 ECMO bei Lungenversagen Ultima Ratio oder etablierte Therapie? H1N1 ECMO Hill JD et al.: N Engl J Med 1972; 286: 629-34 ECMO - ECCO-R - ECLA Prinzip: Pumpe & Oxygenator Oxygenierung ECMO Flow! CO 2 -Elimination
ECMO bei Lungenversagen Ultima Ratio oder etablierte Therapie? H1N1 ECMO Hill JD et al.: N Engl J Med 1972; 286: 629-34 ECMO - ECCO-R - ECLA Prinzip: Pumpe & Oxygenator Oxygenierung ECMO Flow! CO 2 -Elimination
Aktuelle Behandlungsstrategien. beim ARDS im Kindesalter
 Aktuelle Behandlungsstrategien beim ARDS im Kindesalter Beatmung + Supportivtherapie DIVI 2017, Leipzig ARDS Definition (Berlin-Kriterien 2012) Oxygenierungsstörung + diffuse bilaterale Verschattungen
Aktuelle Behandlungsstrategien beim ARDS im Kindesalter Beatmung + Supportivtherapie DIVI 2017, Leipzig ARDS Definition (Berlin-Kriterien 2012) Oxygenierungsstörung + diffuse bilaterale Verschattungen
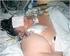
Destruierende Pneumonie bei einer 41-jährigen Patientin. Dr. Mathias Busch Medizinische Klinik III
 Destruierende Pneumonie bei einer 41-jährigen Patientin Dr. Mathias Busch Medizinische Klinik III Fallvorstellung 41-jährige Patientin VE: Multiple Sklerose (ED 91) aktuell seit Jahren asymptomatisch und
Destruierende Pneumonie bei einer 41-jährigen Patientin Dr. Mathias Busch Medizinische Klinik III Fallvorstellung 41-jährige Patientin VE: Multiple Sklerose (ED 91) aktuell seit Jahren asymptomatisch und
Luft rein, Luft raus Driving Pressure ein neues Konzept
 Luft rein, Luft raus Driving Pressure ein neues Konzept W. Oczenski Abteilung für Anästhesie und Intensivmedizin Krankenhaus der Stadt Wien Sozialmedizinisches Zentrum Floridsdorf Prävention, Diagnose,
Luft rein, Luft raus Driving Pressure ein neues Konzept W. Oczenski Abteilung für Anästhesie und Intensivmedizin Krankenhaus der Stadt Wien Sozialmedizinisches Zentrum Floridsdorf Prävention, Diagnose,
Akutes, nicht obstruktives Lungenversagen (ARDS/ALI )*
 Leitlinie 024-17 ARDS Seite 1 von 6 10.02.2009 024-17 Akutes, nicht obstruktives Lungenversagen (ARDS/ALI )* 1. Definition und pathophysiologische Grundzüge Das Krankheitsbild wird definiert als eine akute
Leitlinie 024-17 ARDS Seite 1 von 6 10.02.2009 024-17 Akutes, nicht obstruktives Lungenversagen (ARDS/ALI )* 1. Definition und pathophysiologische Grundzüge Das Krankheitsbild wird definiert als eine akute
Intensivmedizin bei. adipositas
 Intensivmedizin bei adipositas BMI Normalgewicht 18.5 24.9 Übergewicht 25.0 29.9 Adipositas Grad I 30.0 34.9 Adipositas Grad II 35.0 39.9 Adipositas Grad III (permagna) 40 44 % 13 % 40 % 32 % weltweit:
Intensivmedizin bei adipositas BMI Normalgewicht 18.5 24.9 Übergewicht 25.0 29.9 Adipositas Grad I 30.0 34.9 Adipositas Grad II 35.0 39.9 Adipositas Grad III (permagna) 40 44 % 13 % 40 % 32 % weltweit:
Extracorporeller Lungenersatz. Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel
 Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Extracorporeller Lungenersatz Dr. med. Christoph Oetliker Facharzt für Anästhesie und Intensivmedizin Oberarzt Universitätsspital Basel mögliche Ausganglage Ausgangslage Ausfall des Organsystems Lunge
Jubiläum 30 Jahre Thomas Schaible Klinik für Neonatologie Universitätsmedizin Mannheim
 Jubiläum 30 Jahre 1987-2017 Thomas Schaible Klinik für Neonatologie Universitätsmedizin Mannheim Fetale-Neonatale Transistion des Kreislaufs Persistierende pulmonale Hypertension des Neugeborenen - PPHN
Jubiläum 30 Jahre 1987-2017 Thomas Schaible Klinik für Neonatologie Universitätsmedizin Mannheim Fetale-Neonatale Transistion des Kreislaufs Persistierende pulmonale Hypertension des Neugeborenen - PPHN
Prof. R. Dembinski GESUNDHEIT NORD KLINIKVERBUND BREMEN VON MENSCH ZU MENSCH
 Prof. R. Dembinski Spontanatmung verbessert die Atemmechanik Kontrollierte Beatmung Spontanatmung Überdehnung passive Inspiration aktive Inspiration Atelektasenbildung Jörg Rathgeber Spontanatmung verbessert
Prof. R. Dembinski Spontanatmung verbessert die Atemmechanik Kontrollierte Beatmung Spontanatmung Überdehnung passive Inspiration aktive Inspiration Atelektasenbildung Jörg Rathgeber Spontanatmung verbessert
Akute respiratorische Insuffizienz bei schwerer Lungenschädigung ARDS und ALI
 590 Übersicht 100 Jahre DGP Akute respiratorische Insuffizienz bei schwerer Lungenschädigung ARDS und ALI Acute Respiratory Insufficiency due to Severe Lung Injury ARDS and ALI Autor M. Pfeifer 1,2 Institute
590 Übersicht 100 Jahre DGP Akute respiratorische Insuffizienz bei schwerer Lungenschädigung ARDS und ALI Acute Respiratory Insufficiency due to Severe Lung Injury ARDS and ALI Autor M. Pfeifer 1,2 Institute
Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP
 Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP M. Roessler Universitätsmedizin Göttingen Robert-Koch-Straße 40 37075 Göttingen Atmungskette Atemmechanik Ventilation Perfusion Diffusion Atmungskette
Workshop Beatmung IPPV, SIMV, PCV, CPAP, DU, NIV, PEEP, PIP M. Roessler Universitätsmedizin Göttingen Robert-Koch-Straße 40 37075 Göttingen Atmungskette Atemmechanik Ventilation Perfusion Diffusion Atmungskette
Kinetische Therapie des akuten Lungenversagens
 Kinetische Therapie des akuten Lungenversagens evidenzbasierte Ergebnisse Andreas Tremml Fachkrankenpfleger für Anästhesie und Intensivpflege Chirurgische Klinik und Klinik für Anaesthesiologie Kinetische
Kinetische Therapie des akuten Lungenversagens evidenzbasierte Ergebnisse Andreas Tremml Fachkrankenpfleger für Anästhesie und Intensivpflege Chirurgische Klinik und Klinik für Anaesthesiologie Kinetische
Studienarbeit Stellenwert der Bauchlage bei der Behandlung des akuten Lungenversagens
 Studienarbeit Stellenwert der 180 - Bauchlage bei der Behandlung des akuten Lungenversagens Bachelor of Science in Allied Health Vertiefungsrichtung: Intensive Care Practitioner (ICP) Jahrgang 2009/2012
Studienarbeit Stellenwert der 180 - Bauchlage bei der Behandlung des akuten Lungenversagens Bachelor of Science in Allied Health Vertiefungsrichtung: Intensive Care Practitioner (ICP) Jahrgang 2009/2012
6 Nebenwirkungen der Beatmung
 344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien
 Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien Georg-Christian Funk Wien Intensivstation Wie verändert sich das respiratorische System im Alter?
Spontanatmung vs. Beatmung: Ist der alte Mensch, der atmen kann, auch beatembar? Moderne Beatmungsstrategien Georg-Christian Funk Wien Intensivstation Wie verändert sich das respiratorische System im Alter?
Recruitmentmanöver der Lunge
 White Paper Recruitmentmanöver der Lunge Beurteilung der Rekrutierbarkeit der Lunge und Durchführung von Recruitmentmanövern mit dem P/V Tool Pro Munir A Karjaghli RRT, Clinical Application Specialist,
White Paper Recruitmentmanöver der Lunge Beurteilung der Rekrutierbarkeit der Lunge und Durchführung von Recruitmentmanövern mit dem P/V Tool Pro Munir A Karjaghli RRT, Clinical Application Specialist,
Welcher PEEP für wen?
 Welcher PEEP für wen? G. Huschak, T. Busch 1. Einleitung Die Anwendung eines positiven endexspiratorischen Druckes (engl. positive endexpiratory pressure, PEEP) bedeutet, dass bei der Exspiration ein definierter
Welcher PEEP für wen? G. Huschak, T. Busch 1. Einleitung Die Anwendung eines positiven endexspiratorischen Druckes (engl. positive endexpiratory pressure, PEEP) bedeutet, dass bei der Exspiration ein definierter
Das akute Lungenversagen
 Das akute Lungenversagen P. Germann, G. Röder, R. Ullrich Universitätsklinik für Anästhesie und Allgemeine Intensivmedizin Allgemeines Krankenhaus Wien, Währinger Gürtel 18-20, 1090 Wien e-mail: peter.germann@meduniwien.ac.at,
Das akute Lungenversagen P. Germann, G. Röder, R. Ullrich Universitätsklinik für Anästhesie und Allgemeine Intensivmedizin Allgemeines Krankenhaus Wien, Währinger Gürtel 18-20, 1090 Wien e-mail: peter.germann@meduniwien.ac.at,
Basics Beatmung. P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim
 Basics Beatmung P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim 1 Beatmung = Luft zum Leben Wenn ein Mensch nicht mehr ausreichend atmet, kann Beatmung das Leben erleichtern
Basics Beatmung P. Becker Institut für Anästhesie und Intensivmedizin Diakonissenkrankenhaus Mannheim 1 Beatmung = Luft zum Leben Wenn ein Mensch nicht mehr ausreichend atmet, kann Beatmung das Leben erleichtern
Algorithmenbasiertes Monitoring der Intensivbeatmung mittels elektrischer Impedanztomografie
 Peter Kremeier, Christian Woll, Sven Pulletz Algorithmenbasiertes Monitoring der Intensivbeatmung mittels elektrischer Impedanztomografie Inhalt Vorwort 4 Mögliche Kontraindikationen bewerten 7 Schritt
Peter Kremeier, Christian Woll, Sven Pulletz Algorithmenbasiertes Monitoring der Intensivbeatmung mittels elektrischer Impedanztomografie Inhalt Vorwort 4 Mögliche Kontraindikationen bewerten 7 Schritt
LAGERUNGSSTRATEGIEN IN DER INTENSIVMEDIZIN. Bauchlage Oberkörperhochlage Kontinuierliche Laterale Rotations-Therapie Seitenlage
 LAGERUNGSSTRATEGIEN IN DER INTENSIVMEDIZIN Bauchlage 30 45 Oberkörperhochlage Kontinuierliche Laterale Rotations-Therapie Seitenlage HERAUSFORDERUNG INTENSIVTHERAPIE: Pulmonale Komplikationen Beatmung,
LAGERUNGSSTRATEGIEN IN DER INTENSIVMEDIZIN Bauchlage 30 45 Oberkörperhochlage Kontinuierliche Laterale Rotations-Therapie Seitenlage HERAUSFORDERUNG INTENSIVTHERAPIE: Pulmonale Komplikationen Beatmung,
Notfall quick. Der Fakten-Turbo für den Notfalleinsatz. von Philippe Furger. 2. vollst. überarb. Aufl. Thieme 2009
 Notfall quick Der Fakten-Turbo für den Notfalleinsatz von Philippe Furger 2. vollst. überarb. Aufl. Thieme 2009 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 140442 8 Zu Inhaltsverzeichnis schnell
Notfall quick Der Fakten-Turbo für den Notfalleinsatz von Philippe Furger 2. vollst. überarb. Aufl. Thieme 2009 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 140442 8 Zu Inhaltsverzeichnis schnell
Akute respiratorische Insuffizienz - Evidenzbasierter Behandlungspfad
 Akute respiratorische Insuffizienz - Evidenzbasierter Behandlungspfad Voraussetzung: Erwachsener Patient, systematische Diagnostik (Röntgen, Ultraschall (Herz-Lunge), Bronchoskopie, CT, Erreger-diagnostik)
Akute respiratorische Insuffizienz - Evidenzbasierter Behandlungspfad Voraussetzung: Erwachsener Patient, systematische Diagnostik (Röntgen, Ultraschall (Herz-Lunge), Bronchoskopie, CT, Erreger-diagnostik)
Danke für Ihr Interesse an dieser Präsentation! 2019 WK-Fortbildungen
 Danke für Ihr Interesse an dieser Präsentation! Wir möchten Sie darauf hinweisen, dass diese Präsentation das Eigentum des Erstellers ist. Jede Verwertung außerhalb der engen Grenzen des Urheberrechts
Danke für Ihr Interesse an dieser Präsentation! Wir möchten Sie darauf hinweisen, dass diese Präsentation das Eigentum des Erstellers ist. Jede Verwertung außerhalb der engen Grenzen des Urheberrechts
Beatmung im Op: State of the Art (?)
 Beatmung im Op: State of the Art (?) Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Bern, den 08.05.2018 Evangelisches Krankenhaus Göttingen- Weende ggmbh Gemeine Narkosewitze Luft
Beatmung im Op: State of the Art (?) Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Bern, den 08.05.2018 Evangelisches Krankenhaus Göttingen- Weende ggmbh Gemeine Narkosewitze Luft
Aufgaben der Beatmung
 WEINMANN GERÄTE FÜR MEDIZIN GMBH+CO.KG, Medizinische Schulung - Beatmung, Juni 2008 1 Aufgaben der Beatmung Beeinflussung des Gasaustauschs Übernahme von Atemarbeit Die Beatmungsform beschreibt die Wechselbeziehung
WEINMANN GERÄTE FÜR MEDIZIN GMBH+CO.KG, Medizinische Schulung - Beatmung, Juni 2008 1 Aufgaben der Beatmung Beeinflussung des Gasaustauschs Übernahme von Atemarbeit Die Beatmungsform beschreibt die Wechselbeziehung
HTTG TransMission
 ECMO HTTG TransMission 23.09.2011 Definition ECMO = extrakorporale Membranoxygenierung hoch invasives, temporäres Therapieverfahren zur Behandlung des akuten Lungenversagens und/oder des akuten Herz-Kreislauf-Versagens
ECMO HTTG TransMission 23.09.2011 Definition ECMO = extrakorporale Membranoxygenierung hoch invasives, temporäres Therapieverfahren zur Behandlung des akuten Lungenversagens und/oder des akuten Herz-Kreislauf-Versagens
Förderung: Bundesministerium für Bildung und Forschung.
 Klinische, multizentrische Studien HYPRESS Hydrocortison zur Prävention des septischen Schocks Eine Placebo-kontrollierte, randomisierte, doppelblinde Studie zur Prüfung der Wirksamkeit und Sicherheit
Klinische, multizentrische Studien HYPRESS Hydrocortison zur Prävention des septischen Schocks Eine Placebo-kontrollierte, randomisierte, doppelblinde Studie zur Prüfung der Wirksamkeit und Sicherheit
Umfrage zur Therapie von ARDS-Patienten 2010/2011
 Zentrum Operative Medizin Klinik und Poliklinik für Anästhesiologie Direktor: Prof. Dr. N. Roewer Rücksendeadresse: 1 / 9 Klinik und Poliklinik für Anästhesiologie Universitätsklinikum Würzburg Sekretariat
Zentrum Operative Medizin Klinik und Poliklinik für Anästhesiologie Direktor: Prof. Dr. N. Roewer Rücksendeadresse: 1 / 9 Klinik und Poliklinik für Anästhesiologie Universitätsklinikum Würzburg Sekretariat
Differenzierte Beatmung und kinetische Therapie bei ARDS Möglichkeiten und Grenzen
 Aktuelles Wissen für Anästhesisten Refresher Course Nr. 41 Differenzierte Beatmung und kinetische Therapie bei ARDS Möglichkeiten und Grenzen Differentiated mechanical ventilation and positioning strategies
Aktuelles Wissen für Anästhesisten Refresher Course Nr. 41 Differenzierte Beatmung und kinetische Therapie bei ARDS Möglichkeiten und Grenzen Differentiated mechanical ventilation and positioning strategies
Ausbildung zum Rettungssanitäter. Seminarleiter. Geräte im Notarztwagen. Die Beatmungsformen Ausbildung zum Rettungssanitäter 1
 Ausbildung zum Rettungssanitäter Die Betamungsformen Der Resipirator im Notarztwagen 2008 Die Beatmung 1 Seminarleiter Dr. Helmut Pailer Arzt für Allgemeinmedizin 2008 Die Beatmung 2 Oxylog Medumat Geräte
Ausbildung zum Rettungssanitäter Die Betamungsformen Der Resipirator im Notarztwagen 2008 Die Beatmung 1 Seminarleiter Dr. Helmut Pailer Arzt für Allgemeinmedizin 2008 Die Beatmung 2 Oxylog Medumat Geräte
Kinetische Therapie des akuten Lungenversagens
 Kinetische Therapie des akuten Lungenversagens Cand. med. Andreas Tremml Fachkrankenpfleger für Anästhesie und Intensivmedizin Chirurgische Klinik und Klinik für Anästhesiologie Acute Respiratory Distress
Kinetische Therapie des akuten Lungenversagens Cand. med. Andreas Tremml Fachkrankenpfleger für Anästhesie und Intensivmedizin Chirurgische Klinik und Klinik für Anästhesiologie Acute Respiratory Distress
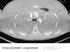
Konventionelle Röntgendiagnostik des Thorax. Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
Typische Komplikationen nach Polytrauma
 Typische Komplikationen nach Polytrauma Tobias Schürholz www.operative-intensivmedizin.de Der aktuelle Fall, 20 J.; Nicht angeschnallter Fahrer/Beifahrer im PKW SHT 1 Rippenserien-Fx Lungenkontusion bds.
Typische Komplikationen nach Polytrauma Tobias Schürholz www.operative-intensivmedizin.de Der aktuelle Fall, 20 J.; Nicht angeschnallter Fahrer/Beifahrer im PKW SHT 1 Rippenserien-Fx Lungenkontusion bds.
Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung
 A Druck A Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung Synonyme nalveolo-arterielle Sauerstoffdruckdifferenz nalveolo-arterielle Sauerstoffdifferenz naad - (vereinfacht)
A Druck A Alveolo-arterielle Sauerstoffpartialdruckdifferenz, vereinfachte Berechnung Synonyme nalveolo-arterielle Sauerstoffdruckdifferenz nalveolo-arterielle Sauerstoffdifferenz naad - (vereinfacht)
TSS versus TRALI. Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden
 TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
TSS versus TRALI Anästhesiologie, Universitätsspital Basel Herbstsymposium Der rote Faden Hans Pargger, Operative Intensivbehandlung Universitätsspital Basel 2014 TSS T S S Toxic Shock Syndrome TRALI T
39. Kongreß der Deutschen Gesellschaft für Pneumologie vom 11. bis 14. März 1998 in Leipzig.
 1 39. Kongreß der Deutschen Gesellschaft für Pneumologie vom 11. bis 14. März 1998 in Leipzig. (III) Differentialdiagnose und Therapie des ARDS Frühseminar am 12. 03. 98 K. Lewandowski (Berlin), G. Hoheisel
1 39. Kongreß der Deutschen Gesellschaft für Pneumologie vom 11. bis 14. März 1998 in Leipzig. (III) Differentialdiagnose und Therapie des ARDS Frühseminar am 12. 03. 98 K. Lewandowski (Berlin), G. Hoheisel
Schlafapnoe. Dr. W. Strobel
 Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Ute Gritzka. Hämatologisch- Onkologisches. Speziallabor
 Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Sepsis Ute Gritzka Hämatologisch- Onkologisches Vivantes GmbH Klinikum Am Urban Dieffenbachstr. 1 10967 Berlin Tel. 030/ 130 222 130 UteGritzka@aol.com www.gritzka.de Speziallabor Inzidenz der Sepsis (USA)
Neueste Studienergebnisse in der Therapie der PAH
 Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper
 Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper 01.06.2010 H1N1: Die neue Influenza ( Schweinegrippe ) Ca. 7% der deutschen Bevölkerung geimpft Von 34 Mio Impfdosen (284 Mio Euro) wurden 27 Mio nicht
Wrap-Up H1N1 - Was haben wir gelernt? Marius Hoeper 01.06.2010 H1N1: Die neue Influenza ( Schweinegrippe ) Ca. 7% der deutschen Bevölkerung geimpft Von 34 Mio Impfdosen (284 Mio Euro) wurden 27 Mio nicht
Acute Respiratory Distress Syndrome
 Acute Respiratory Distress Syndrome Entwicklung, Implementierung und Evaluation eines evidenzbasierten Konzepts für die Durchführung der inkompletten und kompletten Bauchlagerung zur kinetischen Therapie
Acute Respiratory Distress Syndrome Entwicklung, Implementierung und Evaluation eines evidenzbasierten Konzepts für die Durchführung der inkompletten und kompletten Bauchlagerung zur kinetischen Therapie
Konzepte zur Automatisierung der Beatmung
 EINE FRAGE DER EINSTELLUNG - Konzepte zur Automatisierung der Beatmung Prof. Dr. Roland C. Francis Klinik für Anästhesiologie m. S. operative Intensivmedizin Campus Virchow-Klinikum Campus Charité Mitte
EINE FRAGE DER EINSTELLUNG - Konzepte zur Automatisierung der Beatmung Prof. Dr. Roland C. Francis Klinik für Anästhesiologie m. S. operative Intensivmedizin Campus Virchow-Klinikum Campus Charité Mitte
Beatmung wird sichtbar PULMOVISTA 500
 D-91-2010 Beatmung wird sichtbar PULMOVISTA 500 02 PULMOVISTA 500 PulmoVista 500... Die Herausforderung: lungenprotektive Beatmung Obwohl die Beatmungstechnologien im Laufe der Jahre kontinuierlich weiterentwickelt
D-91-2010 Beatmung wird sichtbar PULMOVISTA 500 02 PULMOVISTA 500 PulmoVista 500... Die Herausforderung: lungenprotektive Beatmung Obwohl die Beatmungstechnologien im Laufe der Jahre kontinuierlich weiterentwickelt
1 Forschungseinheit für neonataleinfektionserkrankungen und Epidemiologie
 Katharina Jank 1, Nora Hofer 1, Friedrich Reiterer 2, Bernhard Resch 1,2 1 Forschungseinheit für neonataleinfektionserkrankungen und Epidemiologie 2 Klinische Abteilung für Neonatologie, Univ. Klinik für
Katharina Jank 1, Nora Hofer 1, Friedrich Reiterer 2, Bernhard Resch 1,2 1 Forschungseinheit für neonataleinfektionserkrankungen und Epidemiologie 2 Klinische Abteilung für Neonatologie, Univ. Klinik für
Herausforderungen und Kontroversen bei der Nierenersatztherapie
 WESTFÄLISCHE WILHELMS-UNIVERSITÄT MÜNSTER Herausforderungen und Kontroversen bei der Nierenersatztherapie Beginn der Nierenersatztherapie: Heute Morgen und nie Sonntags? Alexander Zarbock Klinik für Anästhesiologie,
WESTFÄLISCHE WILHELMS-UNIVERSITÄT MÜNSTER Herausforderungen und Kontroversen bei der Nierenersatztherapie Beginn der Nierenersatztherapie: Heute Morgen und nie Sonntags? Alexander Zarbock Klinik für Anästhesiologie,
Aus der Klinik für Anästhesie und Intensivtherapie der Philipps-Universität Marburg Geschäftsführender Direktor: Prof. Dr. med.
 Aus der Klinik für Anästhesie und Intensivtherapie der Philipps-Universität Marburg Geschäftsführender Direktor: Prof. Dr. med. Hinnerk Wulf des Fachbereichs Medizin der Philipps-Universität Marburg In
Aus der Klinik für Anästhesie und Intensivtherapie der Philipps-Universität Marburg Geschäftsführender Direktor: Prof. Dr. med. Hinnerk Wulf des Fachbereichs Medizin der Philipps-Universität Marburg In
Welche Empfehlungen gibt es im Falle einer therapierefraktären Gasaustauschstörung?
 Welche Empfehlungen gibt es im Falle einer therapierefraktären Gasaustauschstörung? Steffen Weber-Carstens Department of Anesthesiology & operative Intensive Care Medicine Charité, Campus Virchow & Campus
Welche Empfehlungen gibt es im Falle einer therapierefraktären Gasaustauschstörung? Steffen Weber-Carstens Department of Anesthesiology & operative Intensive Care Medicine Charité, Campus Virchow & Campus
3. Fortbildungstag Forum für klinische Notfallmedizin
 3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
Vermeidung von Beatmung. Beatmung bei Kindern. Vermeidung von Beatmung. Verbesserung der Oxygenierung. Verbesserung der Oxygenierung
 Vermeidung von Beatmung Beatmung bei Kindern Michael Schroth Wichtigstes Therapieziel!!! Restriktive Indikationsstellung, adäquate Sedierung (z.b. für invasive Maßnahmen etc.) Indikation zu größeren Maßnahmen
Vermeidung von Beatmung Beatmung bei Kindern Michael Schroth Wichtigstes Therapieziel!!! Restriktive Indikationsstellung, adäquate Sedierung (z.b. für invasive Maßnahmen etc.) Indikation zu größeren Maßnahmen
Zu unterscheiden ist zwischen Sepsis, schwerer Sepsis und septischem Schock.
 Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Beatmung bei erhöhtem intrakraniellem Druck
 Beatmung bei erhöhtem intrakraniellem Druck I 5.1 I 5.1 Beatmung bei erhöhtem intrakraniellem Druck P. Neumann Die Pathophysiologie des erhöhten intrakraniellen Druckes (ICP) wurde bereits ausführlich
Beatmung bei erhöhtem intrakraniellem Druck I 5.1 I 5.1 Beatmung bei erhöhtem intrakraniellem Druck P. Neumann Die Pathophysiologie des erhöhten intrakraniellen Druckes (ICP) wurde bereits ausführlich
10 Beatmungsstrategien bei verschiedenen Krankheitsbildern
 10 Beatmungsstrategien bei verschiedenen Krankheitsbildern 10.1 ARDS (= Acute Respiratory Distress Syndrome) 10.1.1 Pathophysiologie und klinischer Verlauf Definition Der Begriff Acute Respiratory Distress
10 Beatmungsstrategien bei verschiedenen Krankheitsbildern 10.1 ARDS (= Acute Respiratory Distress Syndrome) 10.1.1 Pathophysiologie und klinischer Verlauf Definition Der Begriff Acute Respiratory Distress
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE
 PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
Anästhesiebeatmung von Säuglingen und Kindern. Michael U. Fischer Freiburg
 Anästhesiebeatmung von Säuglingen und Kindern Freiburg Kernkompetenzen Anästhesie Anästhesie Beatmung Applikation von Anästhetika Atemwegssicherung Patientengruppen unter Anästhesie krank ICU-Beatmung
Anästhesiebeatmung von Säuglingen und Kindern Freiburg Kernkompetenzen Anästhesie Anästhesie Beatmung Applikation von Anästhetika Atemwegssicherung Patientengruppen unter Anästhesie krank ICU-Beatmung
Probleme? Mechanik. Ventilation. Medikation. Prognose. Lagerung, Transport, Punktion. Lagerung, Beatmungsdruck. Verteilungsräume, Resorption
 Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
F E NO im klinischen Alltag: Bedeutung beim Asthma Management
 F E NO im klinischen Alltag: Bedeutung beim Asthma Management H. Magnussen Krankenhaus Großhansdorf Zentrum für Pneumologie und Thoraxchirugie Lehrstuhl für Innere Medizin-Pneumologie Universitätsklinikum
F E NO im klinischen Alltag: Bedeutung beim Asthma Management H. Magnussen Krankenhaus Großhansdorf Zentrum für Pneumologie und Thoraxchirugie Lehrstuhl für Innere Medizin-Pneumologie Universitätsklinikum
AUS DER KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II PROF. DR. G. RIEGGER INAUGURAL DISSERTATION MEDIZINISCHEN FAKULTÄT
 AUS DER KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II PROF. DR. G. RIEGGER DES UNIVERSITÄTSKLINIKUMS REGENSBURG Überleben und Langzeitoutcome von Patienten mit schwerem ARDS und ila Therapie INAUGURAL DISSERTATION
AUS DER KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II PROF. DR. G. RIEGGER DES UNIVERSITÄTSKLINIKUMS REGENSBURG Überleben und Langzeitoutcome von Patienten mit schwerem ARDS und ila Therapie INAUGURAL DISSERTATION
1 Pathophysiologie der akuten respiratorischen Insuffizienz Was ist für die Lagerungstherapie relevant?
 1 Pathophysiologie der akuten respiratorischen Insuffizienz Was ist für die Lagerungstherapie relevant? Thomas Bein Nach epidemiologischen Studien weist das akute Lungenversagen ( acute lung injury [ALI]),
1 Pathophysiologie der akuten respiratorischen Insuffizienz Was ist für die Lagerungstherapie relevant? Thomas Bein Nach epidemiologischen Studien weist das akute Lungenversagen ( acute lung injury [ALI]),
Optimierung der Prozessabläufe bei Thoraxoperationen
 Optimierung der Prozessabläufe bei Thoraxoperationen Interdisziplinäre Zusammenarbeit mit der Anästhesie 18. Juni 2009 Klinikpfade in der Chirurgie 2. Workshop Patienten workflow Prä-stationär Prä-operativ
Optimierung der Prozessabläufe bei Thoraxoperationen Interdisziplinäre Zusammenarbeit mit der Anästhesie 18. Juni 2009 Klinikpfade in der Chirurgie 2. Workshop Patienten workflow Prä-stationär Prä-operativ
Die Bauchlagerung bei ARDS
 Die Bauchlagerung bei ARDS Eine Systematische Literaturarbeit Zusammenfassung der Bachelorthesis Autorin: Eva Schuster Referentin: Dr. Susanne Schuster Evangelische Hochschule Nürnberg Bachelor of Science
Die Bauchlagerung bei ARDS Eine Systematische Literaturarbeit Zusammenfassung der Bachelorthesis Autorin: Eva Schuster Referentin: Dr. Susanne Schuster Evangelische Hochschule Nürnberg Bachelor of Science
A Randomized, Prospective, Double-Blind, Placebocontrolled Trial of Terlipressin for Type 1 Hepatorenal Syndrome
 A Randomized, Prospective, Double-Blind, Placebocontrolled Trial of Terlipressin for Type 1 Hepatorenal Syndrome Sanyal et al, Gastroenterology 2008;134:1360-1368 WISSENSCHAFTLICHE GRUNDLAGEN UND ALLGEMEINE
A Randomized, Prospective, Double-Blind, Placebocontrolled Trial of Terlipressin for Type 1 Hepatorenal Syndrome Sanyal et al, Gastroenterology 2008;134:1360-1368 WISSENSCHAFTLICHE GRUNDLAGEN UND ALLGEMEINE
Lungenprotektive Beatmung
 Lungenprotektive Beatmung Michael Quintel und l Onnen Moerer Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin, Georg- August-Universität Göttingen Ziele der maschinellen Beatmung sind die Verbesserung
Lungenprotektive Beatmung Michael Quintel und l Onnen Moerer Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin, Georg- August-Universität Göttingen Ziele der maschinellen Beatmung sind die Verbesserung
Beatmung in Deutschland: Anwendung und Risikofaktoren für Mortalität
 Aus der Klinik für Anästhesiologie und Intensivmedizin der Medizinischen Hochschule Hannover Beatmung in Deutschland: Anwendung und Risikofaktoren für Mortalität Eine bundesweite prospektive Kohortenstudie
Aus der Klinik für Anästhesiologie und Intensivmedizin der Medizinischen Hochschule Hannover Beatmung in Deutschland: Anwendung und Risikofaktoren für Mortalität Eine bundesweite prospektive Kohortenstudie
Anwendung und Sicherheit extrakorporaler Lungenassistenzverfahren bei akuter respiratorischer Insuffizienz
 Anwendung und Sicherheit extrakorporaler Lungenassistenzverfahren bei akuter respiratorischer Insuffizienz Prof. Dr. med. Stefan Kluge, Direktor Klinik für Intensivmedizin Facharzt für Innere Medizin,
Anwendung und Sicherheit extrakorporaler Lungenassistenzverfahren bei akuter respiratorischer Insuffizienz Prof. Dr. med. Stefan Kluge, Direktor Klinik für Intensivmedizin Facharzt für Innere Medizin,
Lungenprotektive Beatmung: Beginn schon im OP? Rolf Rossaint. RWTH Aachen University
 Lungenprotektive Beatmung: Beginn schon im OP? Rolf Rossaint RWTH Aachen University Gestörter Gasaustausch während Allgemeinanästhesie und der Einfluss hoher Vt Dramatischer Abfall des PaO 2 während CMV
Lungenprotektive Beatmung: Beginn schon im OP? Rolf Rossaint RWTH Aachen University Gestörter Gasaustausch während Allgemeinanästhesie und der Einfluss hoher Vt Dramatischer Abfall des PaO 2 während CMV
Interhospitaler Transport von Patienten mit schwerem akutem Lungenversagen
 Interhospitaler Transport von Patienten mit schwerem akutem Lungenversagen Dissertation zur Erlangung des akademischen Grades Doctor medicinae (Dr. med.) an der Medizinischen Fakultät der Universität Leipzig
Interhospitaler Transport von Patienten mit schwerem akutem Lungenversagen Dissertation zur Erlangung des akademischen Grades Doctor medicinae (Dr. med.) an der Medizinischen Fakultät der Universität Leipzig
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Klinik und Poliklinik für Anästhesiologie und Intensivtherapie Medizinische Fakultät Carl Gustav Carus TU Dresden Direktorin: Prof. Dr. med. T.
 Klinik und Poliklinik für Anästhesiologie und Intensivtherapie Medizinische Fakultät Carl Gustav Carus TU Dresden Direktorin: Prof. Dr. med. T. Koch Der Sauerstoffverbrauch der Lunge (VO 2pulm ) bei Patienten
Klinik und Poliklinik für Anästhesiologie und Intensivtherapie Medizinische Fakultät Carl Gustav Carus TU Dresden Direktorin: Prof. Dr. med. T. Koch Der Sauerstoffverbrauch der Lunge (VO 2pulm ) bei Patienten
Protektive Beatmung reduziert postoperative pulmonale Komplikationen Contra
 530 Protektive Beatmung reduziert postoperative pulmonale Komplikationen Contra Martin Beiderlinden Die protektive Beatmung wurde bei Patienten mit ARDS etabliert. Ziel war es, die Entstehung von beatmungsassoziierten
530 Protektive Beatmung reduziert postoperative pulmonale Komplikationen Contra Martin Beiderlinden Die protektive Beatmung wurde bei Patienten mit ARDS etabliert. Ziel war es, die Entstehung von beatmungsassoziierten
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten
 Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Nicht - invasive Beatmung bei hämato-onkologischen und KMT-Patienten Alexandra Maringer Universitätsklinik für Innere Medizin I Knochenmarktransplantation Wien KMT Bestehend aus: Prä- und post Ambulanz
Christian Dohna-Schwake
 Invasive und nicht-invasive Beatmung jenseits der Neonatalzeit bei akuter respiratorischer Insuffizienz unter besonderer Berücksichtigung der Mukoviszidose Christian Dohna-Schwake Grundsätzliches zur Atmung
Invasive und nicht-invasive Beatmung jenseits der Neonatalzeit bei akuter respiratorischer Insuffizienz unter besonderer Berücksichtigung der Mukoviszidose Christian Dohna-Schwake Grundsätzliches zur Atmung
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin. Teodor Bachleda Markus Plimon
 Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin Teodor Bachleda Markus Plimon ECMO - extrakorporale Membranoxygenierung Veno-venöse ECMO (vv-ecmo) respiratorische Unterstützung (akutes
Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin Teodor Bachleda Markus Plimon ECMO - extrakorporale Membranoxygenierung Veno-venöse ECMO (vv-ecmo) respiratorische Unterstützung (akutes
1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation
 5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
Postoperative pulmonale Komplikationen. Ausmaß postoperativer pulmonaler Komplikationen
 524 Protektive Beatmung reduziert postoperative pulmonale Komplikationen Pro Andreas Güldner Marcelo Gama de Abreu Postoperative pulmonale Komplikationen tragen in relevantem Ausmaß zur Erhöhung von Morbidität
524 Protektive Beatmung reduziert postoperative pulmonale Komplikationen Pro Andreas Güldner Marcelo Gama de Abreu Postoperative pulmonale Komplikationen tragen in relevantem Ausmaß zur Erhöhung von Morbidität
Leitfaden zur Patientenauswahl EXTRAKORPORALE CO2-ENTFERNUNG MIT DEM HEMOLUNG RAS
 Leitfaden zur Patientenauswahl EXTRAKORPORALE CO2-ENTFERNUNG MIT DEM HEMOLUNG RAS ALung Technologies, Inc. 2500 Jane Street, Suite 1 Pittsburgh, PA 15203 USA Tel.: +1 412-697-3370 Fax: +1 412-697-3376
Leitfaden zur Patientenauswahl EXTRAKORPORALE CO2-ENTFERNUNG MIT DEM HEMOLUNG RAS ALung Technologies, Inc. 2500 Jane Street, Suite 1 Pittsburgh, PA 15203 USA Tel.: +1 412-697-3370 Fax: +1 412-697-3376
Atmen - Atemhilfen. Atemphysiologie und Beatmungstechnik. Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba
 Atmen - Atemhilfen Atemphysiologie und Beatmungstechnik Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba erweitert, überarbeitet 2005. Sonstiges. 640 S. ISBN 978 3 13 137697 8 Format (B x L):
Atmen - Atemhilfen Atemphysiologie und Beatmungstechnik Bearbeitet von Harald Andel, Wolfgang Oczenski, Alois Werba erweitert, überarbeitet 2005. Sonstiges. 640 S. ISBN 978 3 13 137697 8 Format (B x L):
Süha Demirakca Klinik für Neonatologie Universitäts Medizin Mannheim. Synchronisation der Beatmung - Bewährtes und Innovatives -
 Süha Demirakca Klinik für Neonatologie Universitäts Medizin Mannheim Synchronisation der Beatmung - Bewährtes und Innovatives - Synchronisation: - Basics Beatmungsdauer (h) Asynchronie: - größere Vt Schwankungen
Süha Demirakca Klinik für Neonatologie Universitäts Medizin Mannheim Synchronisation der Beatmung - Bewährtes und Innovatives - Synchronisation: - Basics Beatmungsdauer (h) Asynchronie: - größere Vt Schwankungen
Pharmakologische Strategien
 Adjunktive Therapie beim ARDS Pharmakologische Strategien Prof. R. Dembinski Inflammationsprozess Lorraine B. Ware and Michael A. Matthay, New Engl J Med 2000 Pathophysiologie des ARDS Pathophysiologie
Adjunktive Therapie beim ARDS Pharmakologische Strategien Prof. R. Dembinski Inflammationsprozess Lorraine B. Ware and Michael A. Matthay, New Engl J Med 2000 Pathophysiologie des ARDS Pathophysiologie
Macht HES Nierenversagen? Eine Analyse von VISEP
 Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Macht HES Nierenversagen? Eine Analyse von VISEP Christian Madl Universitätsklinik für Innere Medizin III Intensivstation 13H1 AKH Wien christian.madl@meduniwien.ac.at Financial Disclosure Information
Bericht über 30 Einsätze. Um den erhöhten personellen und apparativen
 Anaesthesist 2004 53:813 819 DOI 10.1007/s00101-004-0699-8 Online publiziert: 18. Juni 2004 Springer-Verlag 2004 Redaktion R. Larsen, Homburg/Saar T. Bein 1 C. Prasser 1 A. Philipp 2 T. Müller 3 F. Weber
Anaesthesist 2004 53:813 819 DOI 10.1007/s00101-004-0699-8 Online publiziert: 18. Juni 2004 Springer-Verlag 2004 Redaktion R. Larsen, Homburg/Saar T. Bein 1 C. Prasser 1 A. Philipp 2 T. Müller 3 F. Weber
Hochfrequenz- Oszillations-Ventilation
 Medizin aktuell Anaesthesist 2007 56:485 490 DOI 10.1007/s00101-007-1167-z Online publiziert: 21. März 2007 Springer Medizin Verlag 2007 M. David C. Werner Klinik für Anästhesiologie, Johannes Gutenberg-Universität,
Medizin aktuell Anaesthesist 2007 56:485 490 DOI 10.1007/s00101-007-1167-z Online publiziert: 21. März 2007 Springer Medizin Verlag 2007 M. David C. Werner Klinik für Anästhesiologie, Johannes Gutenberg-Universität,
1. Einleitung 1.1 ARDS
 1. Einleitung 1.1 ARDS Im Jahr 1967 beschrieben Ashbaugh et al. in ihrem Artikel Acute respiratory distress in adults (4) 12 Patienten, die sich durch ihre uniformen klinischen, physiologischen, röntgenologischen
1. Einleitung 1.1 ARDS Im Jahr 1967 beschrieben Ashbaugh et al. in ihrem Artikel Acute respiratory distress in adults (4) 12 Patienten, die sich durch ihre uniformen klinischen, physiologischen, röntgenologischen
Komplikationen und Effekte der Bauchlagerung während pumpengetriebener extrakorporaler Membranoxygenierung (ECMO) bei Patienten mit schwerem ARDS
 Aus der Klinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin der Medizinischen Fakultät Charité Universitätsmedizin Berlin DISSERTATION Komplikationen und Effekte der Bauchlagerung während
Aus der Klinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin der Medizinischen Fakultät Charité Universitätsmedizin Berlin DISSERTATION Komplikationen und Effekte der Bauchlagerung während
Nichtinvasive Notfallbeatmung. Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt
 Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen
 Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie Agenda Thoraxchirurgie - Morbidität und Letalität Anästhesiologisches Management
Anästhesie in der Thoraxchirurgie und bei Zweihöhleneingriffen Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie Agenda Thoraxchirurgie - Morbidität und Letalität Anästhesiologisches Management
