Die Diagnostik fetaler Herzfehler im 1. und frühen 2. Trimenon frühe fetale Echokardiografie
|
|
|
- Adolf Schräder
- vor 7 Jahren
- Abrufe
Transkript
1 Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Die Diagnostik fetaler Herzfehler im 1. und frühen 2. Trimenon frühe fetale Echokardiografie The Diagnostics of Fetal Heart Defects in the First and Early Second Trimester Early Fetal Echocardiography Autoren Institut Schlüsselwörter l " Ultraschall l " angeborene Herzfehler l " fetale Echokardiografie l " erstes Trimester l " pränatale Diagnostik Fet l " Key words l " ultrasound l " congenital heart defects l " fetal echocardiography l " first trimester l " prenatal diagnosis fetus l " eingereicht revidiert akzeptiert Bibliografie DOI /s Geburtsh Frauenheilk 2013; 73: 1 9 Georg Thieme Verlag KG Stuttgart New York ISSN Korrespondenzadresse Prof. Ulrich Gembruch Abteilung für Geburtshilfe und Pränatale Medizin Universitätsklinikum Bonn Sigmund-Freud-Straße Bonn ulrich.gembruch@ ukb.uni-bonn.de U. Gembruch, A. Kempe, A. Hellmund, B. Rösing, A. Willruth, C. Berg, A. Geipel Abteilung für Geburtshilfe und Pränatale Medizin, Universitätsklinikum Bonn Zusammenfassung Im Rahmen der Ersttrimesteruntersuchung erfolgt zunehmend auch die Untersuchung des fetalen Herzens entweder als alleinige Darstellung des Vierkammerblicks oder des Vierkammerblicks und der beiden ventrikulären Ausflusstrakte oder als segmentales Vorgehen im Sinne einer kompletten fetalen Echokardiografie. Neben einem anamnestischen Risiko sind Hinweiszeichen für Herzfehler, die während der Ersttrimesteruntersuchung auffallen, wie eine verdickte Nackentransparenz, ein abnormales Blutflussgeschwindigkeitsprofil im Ductus venosus und das Vorliegen einer Trikuspidalklappenregurgitation, Indikationen zu einer frühen Echokardiografie in diesem Hochrisikokollektiv. Andererseits treten die meisten Herzfehler bei Feten auf, die einem Niedrigrisikokollektiv angehören und keine der genannten Hinweiszeichen bieten. Daher gehen immer mehr Untersucher dazu über, im Rahmen der detaillierten Ersttrimesteruntersuchung der fetalen Organe auch eine fetale Echokardiografie durchzuführen. Bis zu 80% der als schwer einzustufenden Herzfehler können so bereits mit 12 und 13 SSW diagnostiziert werden. Voraussetzung sind aber neben der Erfahrung des Untersuchers und einer optimalen Geräteausstattung die konsequente, einem festen Protokoll folgende Einstellung aller Schnittebenen bzw. Konnektionen, auch unter Einsatz der transvaginalen Echokardiografie und in sehr seltenen Fällen auch durch eine erneute Untersuchung wenige Tage später. Trotzdem dies ist hauptsächlich der intrauterinen Entwicklung einiger Herzfehler geschuldet sollte immer eine weitere echokardiografische Untersuchung im 2. Trimenon erfolgen, deren Entdeckungsrate bis zu 10% höher ist. Abstract Examinations of the fetal heart are increasingly being conducted as part of first-trimester screening, either as a sole visualisation of the fourchamber view or a visualisation of the fourchamber view and both ventricular outflow tracts or as a segmental approach as part of complete fetal echocardiography. Alongside anamnestic risks, markers for heart defects that become apparent during a first-trimester screening, such as thickened nuchal translucency, an abnormal blood flow velocity profile in the ductus venosus and the presence of tricuspid valve regurgitation, are indications for an early echocardiogram in this high-risk group. However, heart defects most often occur in fetuses in a low-risk group who display none of the markers mentioned. An increasing number of examiners are therefore also conducting a fetal echocardiogram as part of the detailed first-trimester screening of fetal organs. Up to 80% of severe heart defects can be diagnosed as early as the 12th and 13th weeks of gestation. Apart from the examinerʼs experience and the best possible equipment, prerequisites are a consistent visualisation of all cross-sections and connections following a strict protocol, including transvaginal approach in some cases, and, in very rare cases, during a repeat examination a few days later. Nevertheless, primarily due to the intrauterine development of some heart defects, a further echocardiographic examination should always be carried out in the second trimester, when the detection rate is up to 10% higher.
2 GebFra Science Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Einleitung Die in der letzten Dekade erfolgte Etablierung eines sonografischen Ersttrimesterscreenings bezüglich fetaler Aneuploidien mittels Nackentransparenzmessung und die damit verbundenen hohen Anforderungen an Untersucher und Gerätetechnik, insbesondere bei Durchführung eines erweiterten Ersttrimesterscreenings mit Einbeziehung der Untersuchung von Nasenbein und der Blutflussmuster im Ductus venosus und über der Trikuspidalklappe, führten dazu, dass einerseits immer mehr Schwangere diese Untersuchung zwischen und SSW wahrnehmen und andererseits sich immer mehr Untersucher mit der Darstellung der fetalen Anatomie in diesem Zeitraum der Schwangerschaft auseinandersetzen und versuchen, im Rahmen dieser Untersuchung auch möglichst viele nicht chromosomale Fehlbildungen zu diagnostizieren. Auch wenn sich das Ersttrimesterscreening zunächst über die Risikoevaluation für Aneuploidien und insbesondere über die hierdurch mögliche Senkung der invasiven, mit dem Risiko einer Fehlgeburt behafteten Eingriffe definierte und in den letzten Jahren nur bei den Feten mit verdickter Nackentransparenz eine frühe Fehlbildungsausschlussdiagnostik durchgeführt wurde, so bietet es doch die Möglichkeit, bereits alle Feten, auch die mit normaler Nackentransparenzdicke, zu untersuchen. In vielen Zentren ist die sonografische Ersttrimesteruntersuchung mittlerweile eine umfassende detaillierte Darstellung der fetalen Anatomie und dient nicht nur dem Zwecke der genauen Bestimmung des Schwangerschaftsalters, des Nachweises einer Mehrlingsschwangerschaft mit Festlegung der Chorion- und Amnionverhältnisse sowie dem Screening bez. fetaler Aneuploidien, sondern wird mit dem Ziel durchgeführt, viele schwere fetale Anomalien bereits früh bzw. Wochen vor der Zweittrimesteruntersuchung nachzuweisen, ganz unabhängig von maternalem Alter, anamnestischen Risiken oder der Nackentransparenzdicke [1, 2]. Ähnlich, teilweise mehr noch als bei der erweiterten Organdiagnostik und der fetalen Echokardiografie im 2. Trimester, sind aber Sensitivität und Spezifität der Ersttrimesteruntersuchung abhängig von der Erfahrung des Untersuchers, der exakten, einem Protokoll folgenden Darstellung der fetalen Organe sowie der Qualität der Ultraschallgeräte sowie vielfach der Ergänzung der transabdominalen durch die transvaginale Sonografie. Dies gilt ganz besonders bei der Untersuchung des fetalen Herzens. Auch die Aufmerksamkeit des Untersuchers bzw. dessen Drang zur kompletten Durchmusterung der fetalen Organe scheint die Entdeckungsrate nicht chromosomaler Fehlbildungen zu beeinflussen, die für die gleichen Fehlbildungen in der Gruppe der Feten mit verdickter Nackentransparenz höher als in der Gruppe mit normaler Nackentransparenzdicke ist [3]. Angeborene Herzfehler (congenital heart defects, CHD) treten mit einer Prävalenz von 10 auf 1000 Lebendgeborenen aus, wobei 3 4/1000 Lebendgeborene einen schweren Herzfehler ( major CHD ) aufweisen, der kardiologisch-interventionelle und/ oder kardiochirurgische Eingriffe erfordert. Ungefähr ein Drittel der Kinder mit angeborenen Fehlbildungen weisen Herzfehler auf und Herzfehler sind trotz aller Fortschritte in ihrer Behandlung immer noch die wichtigste Ursache der Mortalität und Morbidität in Säuglings- und Kindesalter. In den letzten 30 Jahren wurde durch Einbeziehung der systematischen Untersuchung von Vierkammerblick und teilweise auch der beiden ventrikulären Ausflusstrakte in die Ultraschallscreening-Untersuchung zwischen 18 und 24 SSW und des hierbei mittlerweile immer erfolgenden Einsatzes von Farb-Doppler-Geräten verbunden mit einem intensiven Training der Untersucher erreicht, dass im 2. Trimenon 60 80% der schweren Herzfehler ( major CHD ), aber auch leichte ( minor CHD ) Herzfehler, wie kleine Ventrikelseptumdefekte, erkannt werden. Dies ist für viele dieser Kinder von Vorteil, da das Wissen um das Vorliegen eines schweren Herzfehlers bereits im Vorfeld eine genaue Planung des perinatalen Managements erlaubt. Insbesondere für Kinder mit Herzfehlern, bei denen postnatal eine ausreichende Perfusion des Lungen- oder Systemkreislaufs vom Offenbleiben des Ductus arteriosus und/oder des Foramen ovale abhängig ist, profitieren hiervon erheblich. Sowohl die präoperative Morbidität als auch die Mortalität kann so für einige schwere Herzfehler signifikant vermindert werden, wie dies für die Transposition der großen Arterien, das hypoplastische Linksherz und die Coarctatio aortae (Aortenisthmusstenose) gut belegt wurde [4]. Ferner scheint es, dass in einigen Situationen Feten mit schweren Ausflusstraktanomalien von intrauterinen ultraschallgesteuerten Interventionen (Ballondilatation einer Semilunarklappe; Eröffnen eines verschlossenen oder hoch restriktiven Foramen ovale) profitieren, indem der fortschreitende Umbau während der Schwangerschaft hin zum hypoplastischen Ventrikel mit der Folge eines univentrikulären Repair verhindert werden kann oder indem sie bei Auftreten eines Hydrops fetalis als lebensrettend wirken [5]. Besonderheiten der frühen fetalen Echokardiografie Obwohl bei Hochrisikokollektiven schon zu Beginn der 90er-Jahre des letzten Jahrhunderts erfolgreich eingesetzt [6 8], hat sich die frühe fetale Echokardiografie erst in den letzten 10 Jahren an den entsprechenden Zentren etabliert und wird nun weltweit bei Risikokollektiven zwischen 12 und 14 SSW eingesetzt. Die enorme Verbesserung der Ultraschalltechnik erlaubt es nun, bei der Mehrzahl der Feten diese Untersuchung transabdominal durchzuführen. Entscheidend für diese Entwicklung war die weltweite Etablierung des Aneuploidie-Screenings mit Nackentransparenzmessung (NT-Messung) und dessen Erweiterung um weitere Marker, wie Nasenbein, Blutflussgeschwindigkeitsprofil des Ductus venosus (DV) und Trikuspidalklappenregurgitation (TR). Dies wird nun zunehmend ergänzt um eine umfassende Ersttrimesteruntersuchung des Feten und seiner Organe, wobei der Vierkammerblick und immer häufiger auch die beiden ventrikulären Ausflusstrakte bereits Bestandteile dieser Untersuchungsprotokolle sind. Immer mehr Untersucher haben mittlerweile eine ausreichende Erfahrung mit der detaillierten Ersttrimesteruntersuchung, inklusive der Darstellung der wichtigsten kardialen Schnittebenen mittels 2-dimensionaler und farbkodierter Echokardiografie. Ein weiterer Grund für die nunmehr rasche Verbreitung auch der detaillierten frühen fetalen Echokardiografie ist, dass Feten mit verdickter Nackentransparenz, abnormem Flussprofil im Ductus venosus und bei Vorliegen einer Trikuspidalklappenregurgitation ein erhöhtes Risiko für das Vorliegen eines Herzfehlers aufweisen, dessen Ausschluss im Interesse der Eltern nicht erst 8 Wochen später im 2. Trimenon, sondern bereits möglichst unmittelbar nach dem Nachweis einer dieser Auffälligkeiten erfolgen sollte. Da aber die Mehrzahl der Feten mit Herzfehlern weder ein familiäres Risiko noch einen der genannten Auffälligkeiten bei der Ersttrimesteruntersuchung aufweist, plädieren einige für die generelle Durchführung einer fetalen Echokardiografie im Rahmen der detaillierten Ersttrimesteruntersuchung [1, 9].
3 Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Wie dies auch für die Fehlbildungsdiagnostik allgemein und für die Echokardiografie im Besonderen gilt, ist deren Entdeckungsrate sowohl im 2., aber umso mehr im 1. Trimenon wegen der großen Schwierigkeit einer umfassenden Untersuchung dieses Herzens von verschiedensten Faktoren abhängig [4, 10, 11]: 1. Zeitpunkt der Untersuchung (10 11 SSW, SSW, SSW) und jeweilige Darstellbarkeit der kardialen Strukturen [12 14]; 2. Untersuchungsumfang Screening nur durch Marker (NT, DV, TR), durch Darstellung des Vierkammerblicks, durch Darstellung von Vierkammerblick und Abgänge der beiden großen Arterien, komplette frühe Echokardiografie mit segmentalem Vorgehen [1, 2,4,11, 13,16, 17]; 3. Einsatz von Farb-Doppler [4]; 4. Gerätequalität und Einsatz hochfrequenter Schallköpfe (transabdominal und transvaginal) [18]; 5. konsequenter Einsatz der transvaginalen Echokardiografie, insbesondere bei nicht optimaler Darstellung der kardialen Strukturen [7, 8, 12 14, 19]; 6. Aufmerksamkeit des Untersuchers: höhere Entdeckungsraten für die gleichen fetalen Anomalien in Kollektiven mit auffälligen Markern (NT, DV, TR) [3]; 7. Entdeckungsraten für major CHD vs. minor CHD bzw. uneinheitliche Definition eines major CHD vs. minor CHD [20]. Die Schwierigkeiten einer frühen Untersuchung des fetalen Herzens werden in vielen Studien belegt. Neben den im 1. Trimenon noch nicht manifesten und somit sonografisch sichtbaren Fehlbildungen des Hirnes und der Nieren sind es unter den schweren Anomalien die Herzfehler, die in durchweg allen Studien allerdings auch im 2. Trimenon aufgrund der besonderen Schwierigkeit der Untersuchung dieses Organs die niedrigsten Entdeckungsraten aufweisen. In einer Metaananalyse wurden Schwangerschaften zusammengefasst, die in den Jahren an 8 Zentren zwischen 11 und 13 SSW untersucht wurden. Die mittlere Entdeckungsrate für major CHD betrug 29% (95%-KI: 25 33%); die gepoolte Entdeckungsrate für major CHD mit SSW nur 17% (95%-KI: 10 25%) [21]. Sehr schlechte Ergebnisse weist auch eine große schwedische Studie auf, die ohne ein festes Untersuchungsprotokoll zwischen 1999 und 2002 die Effizienz einer Fehlbildungsausschlussdiagnostik im 1. und 2. Trimenon untersuchte und verglich [22]. Besonders schlecht war in beiden Gruppen die Entdeckungsrate für Herzfehler, wobei in beiden Gruppen ausschließlich der Vierkammerblick darzustellen war; auch wurde in der frühen Gruppe eine inadäquate Darstellung des Vierkammerblicks hingenommen, sofern die Nackentransparenz normal war; nur bei Feten mit einer Nackentransparenz 3,5 mm erfolgte eine fetale Echokardiografie. Die in beiden Gruppen miserablen Entdeckungsraten für schwere Herzfehler unterschieden sich nicht signifikant und betrugen 11% (7/61) bzw. 15% (9/60); letztlich wurde bei der frühen Untersuchung aber nur bei einem einzigen Feten das Herz aufgrund einer Dextrokardie als auffällig eingestuft, bei jeweils 3 anderen Feten wurden erst im 2. (5% vor 22 SSW) oder 3. Trimenon die schweren Herzfehler erkannt [22]. Wesentlich höhere Entdeckungsraten für nicht chromosomale Anomalien weisen sonografische Ersttrimesteruntersuchungen auf, die festen Untersuchungsprotokollen folgen und an Zentren von Untersuchern durchgeführt werden, die bereits in der Ersttrimesteruntersuchung im Rahmen des Aneuploidie-Screenings große Erfahrung aufweisen. So konnten in einer prospektiven Kohortenstudie an 2 großen englischen Zentren mit sowohl für die Erst- als auch für die Zweittrimester-Ultraschalluntersuchung Fetal Medicine Foundation U. K. zertifizierten Untersuchern zu beiden Zeitintervallen weit mehr Fehlbildungen diagnostiziert werden [23]. Nach Ausschluss der Feten mit Aneuploidie (0,7%) bestand bei 488/ (1,1%) euploider Feten eine schwere Anomalie, 213 (43,6%) wurden bereits bei der Ersttrimesteruntersuchung zwischen 11 und 13 SSW diagnostiziert; zwischen 18 und 14 SSW wurde bei weiteren 262 von (262/488, 53,7%) Feten Anomalien nachgewiesen. Bestimmte Anomalien, wie Akranie/Anenzephalie, alobare Holoprosenzephalie, Bauchwanddefekte, Body-Stalk-Anomalie und Megazystis bei Urethralobstruktion wurden bereits bei der Ersttrimesteruntersuchung erkannt, andere, wie Herzfehler, zu einem kleinen Teil (der Vierkammerblick musste in dieser Studie im 1. Trimester dargestellt werden) und in Abhängigkeit davon, ob sie mit einer verdickten Nackentransparenz (34% der schweren Herzfehler) einhergingen (50% hypoplastisches Linksherz und Double Outlet right Ventricle; 30% Transposition der großen Arterien, atrioventrikulärer Septumdefekt, Coarctatio aortae) [23]. Schnittebenen, Vorgehen und Zeitpunkt bei der frühen fetalen Echokardiografie Wie im 2. Trimenon, so werden bei der fetalen Echokardiografie nicht nur Vierkammerblick und ventrikuläre Ausflusstrakte 2-dimensional und mittels Farb-Doppler untersucht, sondern es erfolgt ein segmentales Vorgehen, wobei nach Lagebestimmung und nachfolgender Festlegung der linken und rechten Körperhälfte des Feten ausgehend vom viszeralen Situs die viszeroatrialen, atrioventrikulären und ventrikuloarteriellen Konnektionen sowohl 2-dimensional als auch Farb-Doppler-kodiert echokardiografisch dargestellt werden [24, 25]. Abdominaler Situs, Lage des Herzens, Vierkammerblick, rechter und linker Ausflusstrakt, Überkreuzung der großen Arterien und Drei-Gefäß-Trachea- Blick werden mittels 2-dimensionaler und Farb-Doppler-Echokardiografie dargestellt; auch die Einmündung von 1 oder 2 Lungenvenen in den linken Vorhof können dargestellt werden; zu achten ist zudem auf das Vorliegen eines rechten Aortenbogens, einer A. lusoria und einer persistierenden linken oberen Hohlvene. Das Vorgehen entspricht also vollständig demjenigen, das auch für die echokardiografische Untersuchung im 2. Trimenon gefordert wird [26, 27]. Die Darstellung des Herzens im B-Bild sowie mittels Farb-Doppler im 1. Trimenon ist allerdings durch seine Kleinheit limitiert. Das Wachstum des fetalen Herzens zwischen 10, 13 und 15 SSW ist beträchtlich [12, 28]; so nimmt der transverse Gesamtdurchmesser auf Höhe der AV-Klappen von 4,4 mm mit 10 SSW auf 11,4 mm mit 15 SSW zu, die Herzfläche im gleichen Zeitraum von 21 mm 2 auf 140 mm 2 [12], was bei der vorgegebenen Kleinheit der relevanten Strukturen die Ventrikeldurchmesser betragen enddiastolisch mit 10 SSW 1,0 mm und mit 15 SSW 3,0 mm, die Durchmesser von Aorta und Truncus pulmonalis 0,6 mm bzw. 0,7 mm mit 10 SSW und 2,0 mm bzw. 2,2 mm mit 15 SSW deren Visualisierung von Woche zu Woche entscheidend verbessert [10, 12,14, 19]. Neuere Studien zeigen, dass mit 13 SSW fast immer alle relevanten Strukturen sogar transabdominal darstellbar sind und bei früherem Gestationsalter aber vermehrt die transvaginale Echokardiografie erfolgen muss, um dies zu erreichen. Am schwierigsten ist die nur mittels Farbdoppler erfolgende Darstellung der Lungenvenen, die aber bei entsprechender Hartnäckigkeit des Untersuchers und modernster Gerätetechnik
4 GebFra Science Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. ebenfalls mit 12 und 13 SSW gelingt [10, 12 14, 18,19, 29]. Als optimaler Zeitpunkt werden für die frühe fetale Echokardiografie derzeit die Schwangerschaftswochen angesehen, wobei die Echokardiografie zunehmend als Teil der großen Ersttrimesteruntersuchung mit (12 und) 13 SSW erfolgt. Einerseits sind zu diesem Zeitpunkt auch die Algorithmen für eine Risikoevaluation bez. chromosomaler Anomalien gültig und andererseits können mittels der transabdominalen Sonografie auch die kardialen Schnittebenen in fast allen Fällen ausreichend dargestellt werden, sodass auf eine zusätzliche transvaginale Untersuchung verzichtet werden kann. Mit 13 SSW können in der Regel alle kardialen Strukturen im segmentalen Vorgehen transabdominal visualisiert werden, bei nur ganz wenigen Feten sind eine transvaginale Untersuchung mit einem Schallkopf oder auch eine zeitversetzte 2. Untersuchung erforderlich. Bei der frühen Echokardiografie ist der Farbdoppler besonders bedeutsam, da er beim Auffinden der Gefäße vielfach unentbehrlich ist; B-Mode und Farbdoppler ergänzen sich, da der optimale Winkel zur Darstellung eines Gefäßes im B-Mode 90, im Farb- Doppler aber 0 beträgt und so bspw. bei einer bestimmten Lage des Fetus die Aorta gut im B-Mode, der Truncus pulmonalis hingegen nur mittels Farb-Doppler dargestellt werden kann. Hypoplastische Arterien bei Vorliegen einer Semilunarklappenobstruktion werden wegen ihrer Kleinheit primär nur Farb- Doppler-echokardiografisch erkannt. Bei Vorliegen von Auffälligkeiten sollte allerdings immer versucht werden, mit höher frequenten transvaginalen oder auch transabdominalen Schallköpfen deren bessere Auflösung zu nutzen [6 8,10, 12,13, 18], was gerade bei der Darstellung kleinerer atrioventrikulärer Septumdefekte und Ventrikelseptumdefekte, isoliert oder im Rahmen einer Fallot-Tetralogie oder eines Double Outlet right Ventricle, die diagnostische Genauigkeit beträchtlich erhöhen kann. Untersuchungen mit 14 und 15 SSW erlauben eine noch bessere Darstellung der kardialen Strukturen und sollten zur Differenzierung auffälliger Befunde einer Echokardiografie in den Wochen zuvor oder bei jeglichen anderen Auffälligkeiten, die eine Echokardiografie indizieren [4, 24], erfolgen. Die 3-dimensionale Echokardiografie mittels STIC-(spatio-temporal image correlation-)technik kann mit hochfrequenten vaginalen Schallköpfen gute Volumina generieren, ist aber gerade im 1. Trimenon bei der Diagnostik und Differenzierung von Herzfehlern aufgrund ihrer geringeren Auflösung der 2-dimensionalen Echokardiografie unterlegen [30]. Allerdings wird in Zukunft wieder zu diskutieren sein, ob bei komplettem Ersatz des Ersttrimester-Aneuploidie-Screenings durch die Analyse der zellfreien fetalen DNA im maternalen Blut es nicht sinnvoll wäre, die Ersttrimesteruntersuchung sowie die Echokardiografie erst zwischen 13 und 15 SSW durchzuführen, wie dies einige Arbeitsgruppen schon lange vertreten [8,31]. Hinweiszeichen (Marker) für das Vorliegen eines Herzfehlers Herzfehler gehören zu denjenigen Anomalien, die während des späten 1. und frühen 2. Trimesters mit transienten Hinweiszeichen einhergehen, die im Rahmen des Aneuploidie-Screenings ebenfalls evaluiert werden. Verdickte Nackentransparenz, abnormale Blutflussmuster im Ductus venosus sowie das Vorliegen einer Trikuspidalklappenregurgitation sind Marker, nicht nur für Aneuploidien mit und ohne Herzfehler, sondern auch für Herzfehler bei euploiden Feten. Das Risiko für das Vorliegen eines Herzfehlers bei euploiden Feten steigt exponentiell mit der Dicke der Nackentransparenz an. So ergab eine Metaanalyse von 10 Studien mit euploiden Feten bei einer verdickten NT zwischen 2,5 und 3,4 mm ( Perzentile) eine Prävalenz eines major CHD von 1,5%, bei einer NT zwischen 3,5 4,4 mm von 3,3%, bei einer NT von 4,5 5,4 mm von 5,5%, bei einer NT von 5,5 6,6 mm von 15% und bei einer NT zwischen 6,5 und 8,4 mm von 19% [32]. Verglichen mit einer normalen Prävalenz von 8/1000 Lebendgeborenen steigt das Risiko eines Herzfehlers in der Gruppe zwischen 2,5 und 3,4 mm Nackendicke um das 2,5- Fache und in der Gruppe mit einer NT 3,5 mm um das 10-Fache [32]. Die einzelnen Herzfehler scheinen sich nicht bezüglich ihrer Nackendicken zu unterscheiden [33]. Allerdings sind Nackendicke, Blutflussgeschwindigkeitsprofil im Ductus venosus und das Vorliegen einer Trikuspidalklappenregurgitation keine unabhängigen Marker, da sie alle durch Veränderungen der Hämodynamik beeinflusst werden. Leichte hämodynamische Veränderungen bei Herzfehlern und anderen Erkrankungen und eine verzögerte Entwicklung der myokardialen diastolischen und systolischen Funktion manifestieren sich bevorzugt im 1. Trimenon, da die diastolische Funktion, insbesondere die Compliance des Herzens, sowie die systolische Funktion noch gering und aufgrund des noch hohen plazentaren Widerstands der kardiale Afterload noch hoch sind. Im 2. Trimenon bei wesentlich besserer diastolischer und systolischer kardialer Funktion und wesentlich geringerem kardialen Afterload findet sich nur noch bei schweren Rechtsherzobstruktionen eine erhöhte Pulsatilität des Blutflussgeschwindigkeitsprofils des Ductus venosus [34]. Dicke der Nackentransparenz, Pulsatilität im Blutflussmuster des Ductus venosus und das Vorliegen einer Trikuspidalklappenregurgitation korrelieren daher miteinander [15, 35 39]. So finden sich bei Feten mit verdickter Nackentransparenz in 20 40% pathologische Blutflussmuster im Ductus venosus, während die Prävalenz bei Feten mit normaler Nackentransparenzdicke nur bei 2 3% liegt [35,38, 40]. Ferner korreliert die Dicke der Nackentransparenz mit der Häufigkeit eines abnormalen Blutflussmusters im Ductus venosus und einer Trikuspidalklappenregurgitation. Auch sind alle 3 Hinweiszeichen bei Herzfehlern nur transient zum Zeitpunkt der Ersttrimesteruntersuchung vorhanden. Der Zusammenhang dieser Hinweiszeichen mit dem Vorliegen eines Herzfehlers impliziert, dass eine verdickte Nackentransparenz, ein abnormes Flussgeschwindigkeitsprofil im Ductus venosus und eine Trikuspidalklappenregurgitation Indikationen zur echokardiografischen Untersuchung darstellen. Mittlerweile ist das Vorliegen eines oder mehrerer dieser Hinweiszeichen die weitaus häufigste Indikation zur frühen Echokardiografie. Darüber hinaus bietet dieser Zusammenhang auch die Möglichkeit, im Rahmen der Ersttrimesteruntersuchung mithilfe dieser indirekten Hinweiszeichen, die wesentlich einfacher und verbreiteter sind als die Darstellung von Vierkammerblick, Ausflusstrakten und großen Arterien, ein Screening bezüglich Herzfehlern vorzunehmen. In vielen Untersuchungen der letzten Jahre wurde das Potenzial dieses Vorgehens untersucht, insbesondere in Anbetracht der immer noch schlechten Entdeckungsraten für Herzfehler auch im 2. Trimester [4]. Eine kürzlich veröffentlichte Metaanalyse von 20 Studien, veröffentlicht zwischen 1999 und 2012, umfasst Feten mit normalem Karyotyp [41], 537 von ihnen mit einem schweren Herzfehler. Es zeigten sich, auch bei scheinbar ähnlichem Studiendesign, große Unterschiede in den jeweiligen Entdeckungsraten der einzelnen Studien. Insgesamt lagen Sensitivität und Spezifität einer NT > 95. Perzentile (entspricht einer NT von 2,5 mm) bei 44,4% (95%-KI: 39,5 49,5)
5 Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. bzw. 94,5% (95%-KI: 94,4 94,6), einer NT > 99. Perzentile bei 19,5% (95%-KI: 15,9 23,5) bzw. 99,1% (95%-KI: 99,1 99,2); bei Berücksichtigung nur der Studien, bei denen die Untersucher von der Fetal Medicine Foundation U. K. zertifiziert waren, waren die Ergebnisse ähnlich: Sensitivität und Spezifität einer NT > 95. Perzentile (entspricht einer NT von 2,5 mm) lagen bei 45,6% (95%-KI: 39,6 51,7) bzw. 94,7% (95%-KI: 94,6 94,9), einer NT > 99. Perzentile (entspricht einer NT von 3,5 mm) bei 21,0% (95%-KI: 16,5 26,1) bzw. 99,2% (95%-KI: 99,2 99,3) [41]. Es konnte ferner bei Feten mit verdickter Nackentransparenz gezeigt werden, dass durch die Kombination von verdickter Nackentransparenz und abnormalem Flussmuster im Ductus venosus bzw. dem Vorliegen einer Trikuspidalklappenregurgitation die Entdeckungsraten für Herzfehler bei euploiden Feten gesteigert werden. In einer Metaanalyse (9 Studien von Feten mit verdickter NT [n = 2908] und 7 Studien von Feten mit normaler NT [n = ]) betrugen bei verdickter NT die Sensitivität des abnormalen Ductus-venosus-Flussmusters 83%, die Spezifität 80%, die positive LH 4,4, die negative LR 0,20 bei einer Falsch-positiv- Rate von 20%; bei Feten mit normaler NT betrugen die Sensitivität 19%, die Spezifität 96%, die positive LH 5,0, die negative LR 0,8 bei einer Falsch-positiv-Rate von 4% [42]. Eine große Studie an euploiden Feten mit 85 schweren Herzfehlern zeigte, dass eine NT 95. Perzentile allein 30 (35%) (Falsch-positiv-Rate: 4,8%) der Herzfehler identifiziert hätte, eine NT 95. Perzentile oder Vorliegen einer Trikuspidalklappenregurgitation 43% (Falsch-positiv-Rate: 5,9%) und eine NT 95. Perzentile oder Vorliegen einer Trikuspidalklappenregurgitation oder eines abnormalen Ductus-venosus-Flussmusters 57,6% (Falsch-positiv-Rate: 8,0%) [37]. Bei einer festen Falsch-positiv-Rate von 5% würden über eine verdickte NT (NT 95. Perzentile) allein 35%, über NT und Ductus-venosus-Flussmuster 45%, über NT und Trikuspidalklappenregurgitation 49% und über NT und Ductus venosus und Trikuspidalklappenregurgitation 54% der Herzfehler entdeckt werden [37]. Ähnliche Ergebnisse zeigte eine Studie aus einem Zentrum in Barcelona, in der innerhalb von 8 Jahren ( ) von Einlingsschwangerschaften mit einer Scheitelsteißlänge zwischen 43 mm und 90 mm, dies entspricht bis SSW, sowohl die Nackentransparenz als auch das Blutflussmuster im Ductus venosus gemessen wurden [21]. Ziel der Studie war es, den Ductus-venosus-Blutfluss nicht wie in den o. a. Studien [42] als sekundären Marker bei Feten mit verdickter Nackentransparenz einzusetzen, sondern als 2. Marker neben der Nackentransparenzdicke, nachdem eine frühere Arbeit dieser Gruppe gezeigt hatte, dass die zusätzliche Beurteilung des Ductus-venosus-Blutflussprofils die Sensitivität der Nackentransparenzdicke (NT > 99. Perzentile) für Herzfehler bei euploiden Feten um 11% von 29% auf 40% steigern kann [40]. In einem anderen Kollektiv zeigten 12,5% euploider Feten mit einem später nachgewiesenen Herzfehler bei normaler Nackentransparenz ein abnormales Flussgeschwindigkeitsprofil im Ductus venosus, allerdings auch 4,3% gesunder Feten [39]. Es wurden normale Feten den euploiden 37 Feten mit schweren Herzfehlern gegenübergestellt (insgesamt hatten 760 Feten chromosomale oder nicht chromosomale Anomalien). Unter den 37 Feten hatten 40% eine NT > 95. Perzentile, 27% eine NT > 99. Perzentile und 47% einen fehlenden oder reversen Fluss im Ductus venosus während der Vorhofkontraktion. Bei der Kombination von NT > 99. Perzentile und abnormem Flussprofil im Ductus venosus (fehlender oder reverser Fluss während der Vorhofkontraktion) als Selektionskriterium wären 47% der Feten mit Herzfehler und 2,7% der normalen Feten einer fetalen Echokardiografie zugeführt worden [21]. So ist es zwar erforderlich, diejenigen Feten mit den genannten Hinweiszeichen einer fetalen Echokardiografie zuzuführen. Doch sind die Falsch-positiv-Raten der jeweiligen Hinweiszeichen sehr hoch und ihre positiven Vorhersagewerte zu gering, sodass sie sich nicht für ein allgemeines Screening bezüglich Herzfehler eignen. Für die pränatale Entdeckung von Herzfehlern erscheint es sinnvoller und auch realistisch, die direkte Darstellung der kardialen Strukturen und Schnittebenen in die Protokolle der Ultraschallscreening-Untersuchungen im 2. Trimester und in weiterer Zukunft auch der Ersttrimesteruntersuchung zu integrieren. Frühe Echokardiografie als Teil der detaillierten Ersttrimesteruntersuchung Schon früh konnte gezeigt werden, dass in erfahrenen Händen und mit modernen Ultraschallgeräten ein Großteil der schweren [8, 13] und bis zu 65% aller Herzfehler [13] bereits Ende des 1. und Anfang des 2. Trimenon diagnostiziert werden können. Eine Analyse der Lübecker Daten zwischen 1992 bis 2007 ergab, dass 66/77 Herzfehlern (3521 untersuchte Feten) zwischen und SSW erkannt wurden, weitere 9,1% im 2. Trimenon, 2,6% im 3. Trimenon und 2,6% erst postnatal [29]. Mittlerweile wird zunehmend an pränatalmedizinischen Zentren nicht nur bei entsprechenden Risiken (familiär; Hinweiszeichen bei der Ersttrimesteruntersuchung), sondern bei allen Schwangeren im Rahmen der detaillierten Ersttrimesteruntersuchung eine umfassende Echokardiografie als Teil einer detaillierten sonografischen Untersuchung aller fetalen Organe durchgeführt [1, 2, 9]. Becker et al. [1] konnten kürzlich zeigen, dass die Mehrzahl der schwerwiegenden nicht chromosomalen Anomalien (72/94; 76,6%) bei den Feten mit normaler NT auftrat und diese sonografisch durch die Kombination einer detaillierten Erst- und Zweittrimesteruntersuchung, jeweils in Kombination mit einer Echokardiografie, pränatal diagnostiziert werden konnten. Die Entdeckungsraten für schwerwiegende Anomalien während der Ersttrimesteruntersuchung betrugen in der Gruppe mit normaler NT 58,6% (65/111 Fällen), darunter von chromosomalen Anomalien 62,2% (23/37) und von nicht chromosomalen Anomalien 56,8% (42/74). Bis zu SSW wurden weitere 24 Anomalien in der Gruppe mit normaler NT entdeckt, davon 9 Aneuploidien. Somit lag bei normaler NT die Entdeckungsrate bis SSW bei 80,2% (89/111), bis zur Geburt bei 87,4% (97/111). In 14 Fällen wurden Aneuploidien (5 Fälle) und schwere Fehlbildungen (9 Fälle) erst postnatal diagnostiziert [1]. Die Autoren fordern, dass allen Schwangeren, unabhängig von der Dicke der fetalen Nackentransparenz, diese Untersuchungen angeboten werden sollten, und begründen dies auch ethisch [1]. In einer weiteren, kürzlich publizierten Studie, durchgeführt an 2 großen Zentren in Rumänien und Griechenland, wurden zwischen Januar 2010 und März 2012 (27 Monate) konsekutiv 5472 Feten durch wenige, sehr erfahrene Untersucher zwischen und SSW einem erweiterten Aneuploidie-Screening, einer detaillierten Organdiagnostik einschließlich einer frühen Echokardiografie mit entsprechend modernen Ultraschallmaschinen unterzogen [2]. Hierbei wurde ein festes Untersuchungsprotokoll abgearbeitet. Die Zeitdauer der Untersuchungen lag zwischen 18 und 52 Minuten (Median: 34 Minuten), 24 bis 62 Bilder (Median: 36 Bilder) wurden pro Untersuchung gespeichert. Bei einer nur inkompletten Darstellung der fetalen Organe bzw. Schnittebenen
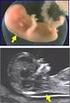
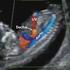
6 GebFra Science Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Abb. 1 a und b Ebstein-Anomalie mit schwerer Trikuspidalklappeninsuffizienz bei einem Feten mit SSW und einer Scheitel-Steiß-Länge von 70 mm. a Im Vierkammerblick sind der bereits stark dilatierte rechte Vorhof, der aufgrund des nach apikal verlagerten Ansatzes der Trikuspidalklappe sehr kleine rechte Ventrikel bzw. der größere atrialisierte Anteil des rechten Ventrikels zu sehen. b Die transvaginale Farbdoppler-Echokardiografie zeigt die schwere Trikuspidalklappeninsuffizienz, deren Jet weit apikal beginnt und den rechten Vorhof ausfüllt. wurde die Untersuchung nach einer kurzen Unterbrechung und/ oder einige Tage später durchgeführt; bei 480 (7,80%) Feten war zusätzlich eine transvaginale Sonografie erforderlich, einerseits wegen einer ungünstigen fetalen Position (5,59%), andererseits wegen maternaler Faktoren, wie Adipositas, Myome, Bauchnarbe, Retroversio uteri (2,21%). Die Prävalenz der fetalen Anomalien betrug 3,0% (165/5472 Fällen). Die Entdeckungsrate für alle nicht chromosomal bedingten fetalen Anomalien lag bei 40,6% (67/165 Fällen). Eingeteilt wurde die Anomalien gemäß der Definition des RCOG: major (lethal or severe) anomalies: incompatible with life or associated with possible survival but severe immediate or long-term morbidity; moderate and minor anomalies: short- or long-term morbidity of minor or moderate severity. Die Prävalenz der schwerwiegenden (letalen und schweren) Anomalien lag bei 1,39% (76/5472). Hiervon wurden bei der Ersttrimesteruntersuchung 76% (58/76) entdeckt, also bei 1,06% (58/ 5472) der untersuchten Feten. Beim Folgeschall im 2. Trimester wurden zusätzlich bei 16/5109 (0,31%) und postnatal bei 2/4744 (0,04%) Feten bzw. Neugeborenen schwerwiegende Anomalien nachgewiesen. Minor/moderate anomalies wurden bei der frühen Untersuchung hingegen kaum erkannt (10,1%; 9/89), bei der Folgeuntersuchung im 2. Trimester hingegen 71 der verbleibenden 80 (79,8%; 71/89); 9 der Anomalien dieser Gruppe wurden erst postnatal diagnostiziert. Eine verdickte Nackentransparenz (NT > 95. Perzentile) wiesen 25/76 (32,89%) der Feten mit schwerwiegenden Anomalien auf; bei den Feten mit schweren Herzfehlern wiesen 55,17% (16/29 Feten) einen verdickten Nacken auf (5/12 [41,66%] mit isoliertem CHD; 11/17 mit major CHD und extrakardialen Anomalien); 4 weitere als mild/moderate eingestufte CHD wurden zudem früh erkannt. Insgesamt konnten die Untersucher bereits bei der Ersttrimesteruntersuchung eine sehr hohe Entdeckungsrate für schwere Herzfehler, deren Prävalenz 0,54% (30/5472 Feten) betrug, erreichen, nämlich 90% (27/30 Feten) [2]. Eine Arbeitsgruppe aus Bari veröffentlichte 2 Arbeiten, in denen sie an einem Hochrisikokollektiv [17] und an einem Niedrigrisikokollektiv [9] bezüglich des Vorliegens eines fetalen Herzfehlers das Potenzial der frühen fetalen Echokardiografie (11 14 SSW) durch geburtshilflich-pränataldiagnostische Experten evaluierte. Der Studienzeitraum betrug 6 Jahre ( ). Abdominaler Situs, Vierkammerblick, rechter und linker Ausflusstrakt, Überkreuzung der großen Arterien und Drei-Gefäß-Trachea-Blick wurden mittels 2-dimensionaler und Farb-Doppler- Echokardiografie dargestellt. Eine 2. echokardiografische Untersuchung erfolgte zwischen 18 und 22 SSW, bei Auffälligkeiten durch einen fetalen Kardiologen. Im Hochrisikokollektiv (verdickte NT bei 73%) wiesen 802 von 870 Feten in beiden Untersuchungen keine Auffälligkeiten auf [17], 36 hatten in beiden Untersuchungen gleiche pathologische Befunde, 32 diskordante. Sechs hatten bei der frühen Echokardiografie falsch-positive Befunde, 26 andere Diagnosen, wobei bei 14 die Diagnose nur leicht different war oder nur leichte Anomalien vorlagen (Ventrikelseptumdefekt, Mitral Cleft, A. lusoria). Bei 6 von 12 Feten wurde allerdings bei der frühen Echokardiografie ein schwerer Herzfehler übersehen, bei weiteren 6 Feten mit in der frühen Echokardiografie nachgewiesenen Anomalien entwickelten sich die kardialen Veränderungen eines schweren Herzfehlers zwischen 1. und 2. Untersuchung; zumeist waren dies Ausflusstraktobstruktionen [17]. Im Niedrigrisikokollektiv wurden 4445 Feten untersucht und 42 Herzfehler entdeckt (39 pränatal und 3 postnatal). In 27 Fällen bestätigte der fetale Kardiologe die Diagnose, in 1 Fall war seine Diagnose leicht different und bei 3 der 26 Fälle, die bereits bei der frühen Echokardiografie erkannt wurden, entwickelte sich der Herzfehler progredient [9]. Die Autoren kommen in beiden Arbeiten zu dem Schluss, dass die frühe fetale Echokardiografie durchführbar ist und durch pränataldiagnostisch versierte Untersucher die meisten schweren Herzfehler hierbei diagnostiziert werden können; einige Herzfehler können aber ihr Aussehen progressiv bis ins 2. Trimenon verändern, insbesondere Semilunarklappenstenosen und Coarctatio aortae [9, 17]. Besonderheiten der im 1. Trimenon zu diagnostizierenden Herzfehler Die Kleinheit des fetalen Herzens im 1. Trimenon schränkt trotz der Verwendung höherfrequenter Schallköpfe aufgrund der im Vergleich zur Zweittrimesteruntersuchung relativ schlechteren Detailauflösung im 2-dimensionalen, insbesondere aber im Farb-Doppler-Bild die Entdeckbarkeit kleinerer kardialer
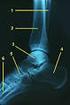
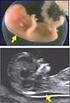
7 Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Abb. 2 a und b Fallot-Tetralogie mit Absent pulmonary Valve Syndrome bei einem Feten mit SSW und einer Scheitel-Steiß-Länge von 63 mm. Die Karyotypisierung ergab eine Trisomie 13 (47,XY,+13). a In der kurzen Achse Abb. 3 a und b Kompletter atrioventrikulärer Septumdefekt bei einem Feten mit SSW und einer Scheitel-Steiß-Länge von 82 mm. a Im Vierkammerblick sind die gemeinsame AV-Klappe, der Ventrikelseptumdefekt zeigt sich systolisch ein Vorwärtsfluss im Truncus pulmonalis und im Ductus arteriosus, b diastolisch ein Rückfluss von der deszendierenden Aorta über Ductus arteriosus und Truncus pulmonalis in die beiden Herzkammern. unterhalb und der Defekt des Septum primum im Vorhofbereich direkt oberhalb der Klappe zu erkennen. b Die Farb-Doppler-Echokardiografie zeigt eine schwere Insuffizienz der gemeinsamen AV-Klappe. Strukturdefekte ein. Dies trifft insbesondere für die häufigen kleinen Ventrikelseptumdefekte im trabekulären und Outlet-Teil des interventrikulären Septums zu; auch mittels Farb-Doppler sind derzeit die interventrikulären Shunts dieser Defekte, die zu ihrer Entdeckung im 2. Trimenon führen [43, 44], nicht nachweisbar. Andere Herzfehler verändern erst im weiteren Verlauf der Schwangerschaft die kardialen Strukturen so, dass sie im Vierkammerblick nachweisbar werden; die gilt insbesondere für Aorten- und Pulmonalklappenobstruktionen, die zwar im 1. Trimenon vorhanden sind und auch mittels Farb-Doppler erkannt werden können, die aber abhängig von der Schwere der Obstruktion erst im weiteren Verlauf der Schwangerschaft zu Auffälligkeiten der Ventrikel (Myokardhypertrophie, Dilatation, Hypoplasie, Endokardfibroelastose) führen können [5, 8, 45]. Ähnlich sind die Veränderungen im Rahmen einer Aortenisthmusstenose, die bei schwerer Obstruktion bereits im 1. Trimenon zu einem schmalen linken Ventrikel und zu einer Rechtsherzdominanz führt, bei leichter Obstruktion bis zur Geburt hin einen normalen Vierkammerblick aufweisen kann [46]. Auch Veränderungen einer Ebstein-Anomalie manifestieren sich häufig erst im 2. Trimenon, obwohl die zumeist assoziierte schwere Trikuspidalklappeninsuffizienz auch bereits im 1. Trimenon nachweisbar sein kann [47]. Allerdings können Feten mit sehr schweren Trikuspidalklappeninsuffizienzen bei Ebstein-Anomalie (l " Abb. 1 a und b) und Trikuspidalklappendysplasie, entdeckt im 1. Trimenon, bereits in utero versterben. Besonders häufig versterben Feten rasch nach dem 1. Trimenon bei einer Fallot-Tetralogie mit Absent pulmonary Valve Syndrome und offenem Ductus arteriosus (l " Abb. 2 a und b), da der massive Rückstrom über die Pulmonalinsuffizienz bei vorliegendem Ventrikelseptumdefekt zu einer enormen Volumenbelastung beider Ventrikel führt [48]. Ähnlich kann der Verlauf bei schweren, beide Semilunarklappen betreffenden Stenosen sein. Häufiger nachgewiesen und letztlich im 1. wie im 2. Trimenon zu diagnostizieren sind der atrioventrikuläre Septumdefekt (l " Abb. 3 a und b), die Trikuspidalatresie, der große Ventrikelseptumdefekt, die Pulmonal- und die Aortenatresie anhand der fehlenden Darstellbarkeit einer 2. großen Arterie bzw. deren Hypoplasie mit reversem Fluss im Farb-Doppler, das hypoplastische Linksherz bei einer Aortenatresie, der hypoplastische rechte Ventrikel bei einer Pulmonalatresie mit intaktem
8 GebFra Science Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. Abb. 4 Transposition der großen Arterien bei einem Feten mit SSW und einer Scheitelsteißlänge von 86 mm. Der parallele Verlauf beider großer Arterien mit der vorne und rechts liegenden Aorta ascendens ist im Farb-Doppler gut zu erkennen. Ventrikelseptum und Fehlstellungen der großen Arterien, wie Double Outlet Ventricle und Transposition der großen Arterien (l " Abb. 4), der Truncus arteriosus communis und die Fallot-Tetralogie (l " Abb. 5), obwohl hier bei kleinerem Ventrikelseptumdefekt das Überreiten der Aorta und deren Größenzunahme nicht immer im 1. Trimenon so deutlich wie im 2. zu erkennen ist [16]. Auch komplexere Anomalien bei Heterotaxie-Syndrom mit Vena-azygos-Kontinuität der unteren Hohlvene können erkannt werden, ebenso das Vorliegen einer links persistierenden oberen Hohlvene und von Anomalien des Aortenbogens, wie ein rechter Aortenbogen und eine A. lusoria [49]. Kardiomyopathien und Herztumoren treten üblicherweise erst in der 2. Schwangerschaftshälfte auf [8]. Fazit für die Praxis Die Mehrzahl der schweren Herzfehler ( major CHD ) können mittels einer detaillierten Untersuchung des fetalen Herzens im Sinne einer fetalen Echokardiografie mit 12 und 13 SSW diagnostiziert werden. Voraussetzung ist das segmentale Vorgehen mit Darstellung aller Konnektionen bzw. der hierzu erforderlichen Schnittebenen, bei unzureichender Darstellung auch der Einsatz der transvaginalen Echokardiografie, ggf. die Wiederholung der Untersuchung in einem kurzen Zeitintervall. Neben einem anamnestischen Risiko sind eine verdickte Nackentransparenz, eine erhöhte Pulsatilität des Blutflussmusters im Ductus venosus sowie das Vorliegen einer Trikuspidalklappenregurgitation wichtige Hinweiszeichen für das Vorliegen eines Herzfehlers. Interessenkonflikt Nein. Abb. 5 Fallot-Tetralogie bei einem Feten mit SSW und einer Scheitel-Steiß-Länge von 65 mm. Bei der Darstellung des linksventrikulären Ausflusstrakts lassen sich ein Ventrikelseptumdefekt und eine überreitende, recht breite Aorta ascendens erkennen. Literatur 1 Becker R, Schmitz L, Kilavuz S et al. Normal nuchal translucency: a justification to refrain from detailed scan? Analysis of 6858 cases with special reference to ethical aspects. Prenat Diagn 2012; 32: Iliescu D, Tudorache S, Comanescu A et al. Improved detection rate of structural abnormalities in the first trimester using an extended examination protocol. Ultrasound Obstet Gynecol 2013; 42: Becker R, Wegner RD. Detailed screening for fetal anomalies and cardiac defects at the week scan. Ultrasound Obstet Gynecol 2006; 27: Gembruch U, Geipel A. Indication for fetal Echocardiography: Screening in low and high Risk Population. In: Yagel S, Silverman NH, Gembruch U, eds. Fetal Cardiology. 2nd ed. New York: Informa Healthcare; 2009: Gembruch U, Geipel A, Herberg U et al. Kardiale Interventionen bei Feten. Z Geburtsh Neonatol 2012; 216: Gembruch U, Knöpfle G, Chatterjee M et al. First-trimester diagnosis of fetal congenital heart disease by transvaginal two-dimensional and Doppler echocardiography. Obstet Gynecol 1990; 75: Gembruch U, Knöpfle G, Bald R et al. Early diagnosis of fetal congenital heart disease by transvaginal echocardiography. Ultrasound Obstet Gynecol 1993; 3: Yagel S, Weissman A, Rotstein Z et al. Congenital heart defects: natural course and in utero development. Circulation 1997; 96: Volpe P, Ubaldo P, Volpe N et al. Fetal cardiac evaluation at weeks by experienced obstetricians in a low-risk population. Prenat Diagn 2011; 31: Axt-Fliedner R, Chiriac A, Gembruch U. First and early second trimester fetal heart scanning. Ultraschall Med 2009; 30: Khalil A, Nicolaides KH. Fetal heart defects: potential and pitfalls of first-trimester detection. Semin Fetal Neonat Med 2013; 18: Smrcek JM, Berg C, Geipel A et al. Early fetal echocardiography: heart biometry and visualization of cardiac structures between 10 and 15 weeksʼ gestation. J Ultrasound Med 2006; 25: Smrcek JM, Berg C, Geipel A et al. Detection rate of early fetal echocardiography and in utero development of congenital heart defects. J Ultrasound Med 2006; 25: Vimpelli T, Huhtala H, Acharya G. Fetal echocardiography during routine first-trimester screening: a feasibility study in an unselected population. Prenat Diagn 2006; 26: Geipel A, Gembruch U. Fetale Nackentransparenzmessung und weitere Ersttrimester Marker: Screening auf fetale Herzfehler. Z Geburtsh Neonatol 2012; 216: Bhat AH, Kehl DW, Tacy TA et al. Diagnosis of tetralogy of Fallot and its variants in the late first and early second trimester: details of initial assessment and comparison with later fetal diagnosis. Echocardiography 2013; 30: 81 87
9 Supplementary Material deutschsprachige Zusatzinformation Zitierbar ist ausschließlich der englischsprachige Artikel. 17 Volpe P, De Robertis V, Campobasso G et al. Diagnosis of congenital heart disease by early and second-trimester fetal echocardiography. Ultrasound Med 2012; 31: Persico N, Moratalla J, Lombardi CM et al. Fetal echocardiography at weeks by transabdominal high-frequency ultrasound. Ultrasound Obstet Gynecol 2011; 37: Moon-Grady A, Shahanavaz S, Brook M et al. Can a complete fetal echocardiogram be performed at 12 to 16 weeksʼ gestation? J Am Soc Echocardiogr 2012; 25: Allan L, Benacerraf B, Copel JA et al. Isolated major congenital heart disease. Ultrasound Obstet Gynecol 2001; 17: Borrell A, Grande M, Bennasar M et al. First-trimester detection of major cardiac defects with the use of ductus venosus blood flow. Ultrasound Obstet Gynecol 2013; 42: Westin M, Saltvedt S, Bergman G et al. Routine ultrasound examination at 12 or 18 gestational weeks for prenatal detection of major congenital heart malformations? A randomized controlled trial comprising 36,299 fetuses. BJOG 2006; 113: Syngelaki A, Chelemen T, Dagklis T et al. Challenges in the diagnosis of fetal non-chromosomal abnormalities at weeks. Prenat Diagn 2011; 31: Gembruch U. Prenatal diagnosis of congenital heart disease. Prenat Diagn 1997; 17: Yagel S, Arbel R, Anteby EY et al. The three vessels and trachea view (3VT) in fetal cardiac scanning. Ultrasound Obstet Gynecol 2002; 20: Lee W, Allan L, Carvalho JS et al.; ISUOG Fetal Echocardiography Task Force. ISUOG consensus statement: what constitutes a fetal echocardiogram? Ultrasound Obstet Gynecol 2008; 32: Chaoui R, Heling K, Mielke G et al. Qualitätsanforderungen der DEGUM zur Durchführung der fetalen Echokardiografie. Ultraschall Med 2008; 29: Gembruch U, Shi C, Smrcek JM. Biometry of the fetal heart between 10 and 17 weeks of gestation. Fetal Diagn Ther 2000; 15: Hartge DR, Weichert J, Krapp M et al. Results of early foetal echocardiography and cumulative detection rate of congenital heart disease. Cardiol Young 2011; 21: Votino C, Cos T, Abu-Rustum R et al. Use of spatiotemporal image correlation at weeksʼ gestation. Ultrasound Obstet Gynecol 2013; 42: Bronshtein M, Zimmer EZ. The sonographic approach to the detection of fetal cardiac anomalies in early pregnancy. Ultrasound Obstet Gynecol 2002; 19: Clur SA, Ottenkamp J, Bilardo CM. The nuchal translucency and the fetal heart: a literature review. Prenat Diagn 2009; 29: Makrydimas G, Sotiriadis A, Huggon JC et al. Nuchal translucency and fetal cardiac defects: A pooled analysis of major fetal echocardiography centers. Am J Obstet Gynecol 2005; 192: Berg C, Kremer C, Geipel A et al. Ductus venosus blood flow alterations in fetuses with obstructive lesions of the right heart. Ultrasound Obstet Gynecol 2006; 28: Maiz N, Plasencia W, Dagklis T et al. Ductus venosus Doppler in fetuses with cardiac defects and increased nuchal translucency thickness. Ultrasound Obstet Gynecol 2008; 31: Faiola S, Tsoi E, Huggon IC et al. Likelihood ratio for trisomy 21 in fetuses with tricuspid regurgitation at the 11 to week scan. Ultrasound Obstet Gynecol 2005; 26: Pereira S, Ganapathy R, Syngelaki A et al. Contribution of fetal tricuspid regurgitation in first-trimester screening for major cardiac defects. Obstet Gynecol 2011; 117: Chelemen T, Syngelaki A, Maiz N et al. Contribution of ductus venosus Doppler in first-trimester screening for major cardiac defects. Fetal Diagn Ther 2011; 29: Prats P, Ferrer Q, Comas C et al. Is the addition of the ductus venosus useful when screening for aneuploidy and congenital heart disease in fetuses with normal nuchal translucency? Fetal Diagn Ther 2012; 32: Martínez JM, Comas M, Borrell A et al. Abnormal first-trimester ductus venosus blood flow: a marker of cardiac defects in fetuses with normal karyotype and nuchal transluceny. Ultrasound Obstet Gynecol 2010; 35: Sotiriadis A, Papatheodorou S, Eleftheriades M et al. Nuchal translucency and major congenital heart defects in fetuses with normal karyotype: a meta-analysis. Ultrasound Obstet Gynecol 2013; 42: Papatheodorou SI, Evangelou E, Makrydimas G et al. First-trimester ductus venosus screening for cardiac defects: a meta-analysis. BJOG 2011; 118: Axt-Fliedner R, Schwarze A, Smrcek J et al. Isolated ventricular septal defects detected by color Doppler imaging: evolution during fetal and first year of postnatal life. Ultrasound Obstet Gynecol 2006; 27: Gómez O, Martínez J, Olivella A et al. Isolated ventricular septal defects in the era of advanced fetal echocardiography: risk of chromosomal anomalies and spontaneous closure rate from diagnosis to the first year of life. Ultrasound Obstet Gynecol 2013; DOI: /uog Axt-Fliedner R, Kreiselmaier P, Schwarze A et al. Development of hypoplastic left heart syndrome after diagnosis of aortic stenosis in the first trimester by early echocardiography. Ultrasound Obstet Gynecol 2006; 28: Axt-Fliedner R, Hartge D, Krapp M et al. Course and outcome of fetuses suspected of having coarctation of the aorta during gestation. Ultraschall Med 2009; 30: Gembruch U, Kohl T, Geipel A et al. Ebstein-Anomalie des Feten. Gynäkologe 2006; 39: Berg C, Thomsen Y, Geipel A et al. Reversed end-diastolic flow in the umbilical artery at weeks of gestation is associated with absent pulmonary valve syndrome. Ultrasound Obstet Gynecol 2007; 30: Rembouskos G, Passamonti U, De Robertis V et al. Aberrant right subclavian artery (ARSA) in unselected population at first and second trimester ultrasonography. Prenat Diagn 2012; 32:
Fetal Echokardiographie R.Chaoui, K.S. Heling Berlin
 Fetal Echokardiographie - 2012 R.Chaoui, K.S. Heling Berlin Background Facts Problem CHD detectable in the fetus Detected CHD Most CHD missed on US improve outcome Solution Use established US-screening
Fetal Echokardiographie - 2012 R.Chaoui, K.S. Heling Berlin Background Facts Problem CHD detectable in the fetus Detected CHD Most CHD missed on US improve outcome Solution Use established US-screening
Auffälliges Ersttrimesterscreening und normaler Karyotyp- was nun? Susanne Fröhlich praenatal.de Düsseldorf
 Auffälliges Ersttrimesterscreening und normaler Karyotyp- was nun? Susanne Fröhlich praenatal.de Düsseldorf Auffälliges ETS und normaler Karyotyp Auffälliger Ultraschall Verbreiterte Nackentransparenz
Auffälliges Ersttrimesterscreening und normaler Karyotyp- was nun? Susanne Fröhlich praenatal.de Düsseldorf Auffälliges ETS und normaler Karyotyp Auffälliger Ultraschall Verbreiterte Nackentransparenz
Fetale Echokardiographie: Neue Trends und Entwicklungen bei der vorgeburtlichen Diagnostik angeborener Herzfehler
 Fetale Echokardiographie: Neue Trends und Entwicklungen bei der vorgeburtlichen Diagnostik angeborener Herzfehler Prof. Dr. med. Rabih Chaoui, Sprecher des Arbeitskreises Fetale Echokardiographie in der
Fetale Echokardiographie: Neue Trends und Entwicklungen bei der vorgeburtlichen Diagnostik angeborener Herzfehler Prof. Dr. med. Rabih Chaoui, Sprecher des Arbeitskreises Fetale Echokardiographie in der
Dorsten, Sehr geehrte Kolleginnen und Kollegen,
 Dorsten, 05.01.2015 Sehr geehrte Kolleginnen und Kollegen, am 22.010.2014 fand die achte Sitzung des Qualitätszirkels (QZ) Pränatal- und Sterilitätsmedizin in Marl statt. Wir haben uns sehr gefreut, Sie
Dorsten, 05.01.2015 Sehr geehrte Kolleginnen und Kollegen, am 22.010.2014 fand die achte Sitzung des Qualitätszirkels (QZ) Pränatal- und Sterilitätsmedizin in Marl statt. Wir haben uns sehr gefreut, Sie
Das fetale Herz Anleitung zur Echokardiographie in 15 Schritten
 Das fetale Herz Anleitung zur Echokardiographie in 15 Schritten Rainer Bald Leitender Arzt Pränatalmedizin Klinik für Frauenheilkunde und Geburtshilfe im Klinikum Leverkusen 20 cm 10 cm 13 fps 24 fps Bildausschnitt
Das fetale Herz Anleitung zur Echokardiographie in 15 Schritten Rainer Bald Leitender Arzt Pränatalmedizin Klinik für Frauenheilkunde und Geburtshilfe im Klinikum Leverkusen 20 cm 10 cm 13 fps 24 fps Bildausschnitt
Fetales Herz-Screening in der niedergelassenen Praxis
 Fetales Herz-Screening in der niedergelassenen Praxis FOKO 2014 Satelliten-Symposium - Die fetale Herzerkrankungen von der Entdeckung bis zur Geburt Thomas von Ostrowski FOKO 2014 Fetales Herz-Screening
Fetales Herz-Screening in der niedergelassenen Praxis FOKO 2014 Satelliten-Symposium - Die fetale Herzerkrankungen von der Entdeckung bis zur Geburt Thomas von Ostrowski FOKO 2014 Fetales Herz-Screening
8 Angeborene Herzfehler (s.a. Pädiatrie, Kap. 11.2) Besonderheiten von Vorhofseptumdefekt, Ventrikelseptumdefekt, Ductus Botalli, Pulmonalstenose,
 8 Angeborene Herzfehler (s.a. Pädiatrie, Kap. 11.2) Besonderheiten von Vorhofseptumdefekt, Ventrikelseptumdefekt, Ductus Botalli, Pulmonalstenose, Aortenstenose und Aortenisthmusstenose im Erwachsenenalter
8 Angeborene Herzfehler (s.a. Pädiatrie, Kap. 11.2) Besonderheiten von Vorhofseptumdefekt, Ventrikelseptumdefekt, Ductus Botalli, Pulmonalstenose, Aortenstenose und Aortenisthmusstenose im Erwachsenenalter
Kos, 25. Mai 2012. Nicht-INVASIVE DIAGNOSTIK IM I. Trimenon Nasal bone und andere Marker. E. Merz. Frauenklinik, Krankenhaus Nordwest.
 Kos, 25. Mai 2012 Nicht-INVASIVE DIAGNOSTIK IM I. Trimenon Nasal bone und andere Marker E. Merz Frauenklinik, Krankenhaus Nordwest Frankfurt/Main Nackentransparenz u. mütterliches Alter Multicenter-Studie
Kos, 25. Mai 2012 Nicht-INVASIVE DIAGNOSTIK IM I. Trimenon Nasal bone und andere Marker E. Merz Frauenklinik, Krankenhaus Nordwest Frankfurt/Main Nackentransparenz u. mütterliches Alter Multicenter-Studie
Fragen Sie Ihren Gesundheitsdienstleister
 Ein einfacher, sicherer Bluttest, der hochsensible Ergebnisse bietet Ein moderner nicht invasiver Test zur Bewertung von fetaler Trisomie und Beurteilung des Y-Chromosoms Fragen Sie Ihren Gesundheitsdienstleister
Ein einfacher, sicherer Bluttest, der hochsensible Ergebnisse bietet Ein moderner nicht invasiver Test zur Bewertung von fetaler Trisomie und Beurteilung des Y-Chromosoms Fragen Sie Ihren Gesundheitsdienstleister
Inhalt Trimesterscreening/Nackenfaltenmessung... 1 Feindiagnostik/Organschall... 3
 Untersuchungen Inhalt Trimesterscreening/Nackenfaltenmessung... 1 Feindiagnostik/Organschall... 3 Trimesterscreening/Nackenfaltenmessung Bereits in der vollendeten 12./13. SSW ist es möglich, ca. 55-65%
Untersuchungen Inhalt Trimesterscreening/Nackenfaltenmessung... 1 Feindiagnostik/Organschall... 3 Trimesterscreening/Nackenfaltenmessung Bereits in der vollendeten 12./13. SSW ist es möglich, ca. 55-65%
Das fetale Herz Anleitung zur Echokardiographie
 Das fetale Herz Anleitung zur Echokardiographie Rainer Bald Leitender Arzt Pränatalmedizin Klinik für Frauenheilkunde und Geburtshilfe im Klinikum Leverkusen Verschiedene Untersuchungstechniken Nutzen
Das fetale Herz Anleitung zur Echokardiographie Rainer Bald Leitender Arzt Pränatalmedizin Klinik für Frauenheilkunde und Geburtshilfe im Klinikum Leverkusen Verschiedene Untersuchungstechniken Nutzen
Das Verfahren der FMF Deutschland zur Berechnung des Risikos von Chromosomenanomalien im 1. Trimester der Schwangerschaft. Erläuterungen zu den DoE
 Das Verfahren der FMF Deutschland zur Berechnung des Risikos von Chromosomenanomalien im 1. Trimester der Schwangerschaft Erläuterungen zu den DoE Susanne Richter - Product Manager Prenatal Screening,
Das Verfahren der FMF Deutschland zur Berechnung des Risikos von Chromosomenanomalien im 1. Trimester der Schwangerschaft Erläuterungen zu den DoE Susanne Richter - Product Manager Prenatal Screening,
Ersttrimesterscreening
 Ersttrimesterscreening US-Aufbaukurs Gabriele Kamin Historischer Hintergrund 1866 beschreibt Dr. Langdon Down, dass Kinder mit bestimmter Idiotie eine "zu weite Haut für ihren Körper haben". 1876 erkennen
Ersttrimesterscreening US-Aufbaukurs Gabriele Kamin Historischer Hintergrund 1866 beschreibt Dr. Langdon Down, dass Kinder mit bestimmter Idiotie eine "zu weite Haut für ihren Körper haben". 1876 erkennen
ZELLFREIE FETALE DNA IM MÜTTERLICHEN BLUT UND ERSTTRIMESTERTEST
 ZELLFREIE FETALE DNA IM MÜTTERLICHEN BLUT UND ERSTTRIMESTERTEST Welche Bedeutung hat der Ersttrimestertest nach der Einführung der Bestimmung der zellfreien fetalen DNA im maternalen Blut? Fetalmedizin
ZELLFREIE FETALE DNA IM MÜTTERLICHEN BLUT UND ERSTTRIMESTERTEST Welche Bedeutung hat der Ersttrimestertest nach der Einführung der Bestimmung der zellfreien fetalen DNA im maternalen Blut? Fetalmedizin
Untersuchung des fetalen Herzens Untersuchungstechnik mit Schwerpunkt Vier-Kammer-Blick und Indikationen. Thomas von Ostrowski
 Untersuchung des fetalen Herzens Untersuchungstechnik mit Schwerpunkt Vier-Kammer-Blick und Indikationen Thomas von Ostrowski RAN ANS HERZ- Perinatalzentrum Datteln Kammer-Blick und Indikationen - Einleitung
Untersuchung des fetalen Herzens Untersuchungstechnik mit Schwerpunkt Vier-Kammer-Blick und Indikationen Thomas von Ostrowski RAN ANS HERZ- Perinatalzentrum Datteln Kammer-Blick und Indikationen - Einleitung
Pränatales Screening auf Chromosomenstörungen
 Patienten-Information LABOR ENDERS Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter aenatales_screening_105x210_hks_65k.indd 1 09.12.16 07:41 2 Patienten-Information
Patienten-Information LABOR ENDERS Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter aenatales_screening_105x210_hks_65k.indd 1 09.12.16 07:41 2 Patienten-Information
LABOR ENDERS. Pränatales Screening auf Chromosomenstörungen. Leitfaden für werdende Mütter und Väter
 LABOR ENDERS Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Liebe Patientin, Häufigste Chromosomenstörung: Trisomie 21 Das Risiko für eine Trisomie 21 hängt stark
LABOR ENDERS Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Liebe Patientin, Häufigste Chromosomenstörung: Trisomie 21 Das Risiko für eine Trisomie 21 hängt stark
DEUTSCHE GESELLSCHAFT FÜR PÄDIATRISCHE KARDIOLOGIE
 DEUTSCHE GESELLSCHAFT FÜR PÄDIATRISCHE KARDIOLOGIE Prävalenz angeborener Herzfehler bei Neugeborenen in Deutschland PAN - Kurzfassung (Auszüge aus Literatur 1, 2 und 3) Autorin: Angelika Lindinger, Homburg/Saar
DEUTSCHE GESELLSCHAFT FÜR PÄDIATRISCHE KARDIOLOGIE Prävalenz angeborener Herzfehler bei Neugeborenen in Deutschland PAN - Kurzfassung (Auszüge aus Literatur 1, 2 und 3) Autorin: Angelika Lindinger, Homburg/Saar
Das kindliche Herz. Dr. Dominik Stambach, LA Kinderkardiologie; OKS
 Das kindliche Herz Dr. Dominik Stambach, LA Kinderkardiologie; OKS Kind vs Erwachsene 14.09.2016 / 2 Unterschied Kind vs Erwachsene Grösse Art der Herzschädigung Kooperation Strahlenbelastung 14.09.2016
Das kindliche Herz Dr. Dominik Stambach, LA Kinderkardiologie; OKS Kind vs Erwachsene 14.09.2016 / 2 Unterschied Kind vs Erwachsene Grösse Art der Herzschädigung Kooperation Strahlenbelastung 14.09.2016
Ultraschalltagung.de. Nabelschnur-Anomalien und Management. Renaldo Faber Sabine Riße. www.praenatalmedizin-leipzig.de
 Nabelschnur-Anomalien und Management Ultraschalltagung.de Renaldo Faber Sabine Riße www.praenatalmedizin-leipzig.de Nabelschnur-Anomalien NS-Anatomie NS-Insertion NS-Schlinge Anomalien der NS-Anatomie
Nabelschnur-Anomalien und Management Ultraschalltagung.de Renaldo Faber Sabine Riße www.praenatalmedizin-leipzig.de Nabelschnur-Anomalien NS-Anatomie NS-Insertion NS-Schlinge Anomalien der NS-Anatomie
Risikostratefizierung bei Mehrlingen. A. Geipel Abteilung für Geburtshilfe und Pränatale Medizin Universitätsklinikum Bonn
 Risikostratefizierung bei Mehrlingen A. Geipel Abteilung für Geburtshilfe und Pränatale Medizin Universitätsklinikum Bonn Chorionizität und Zygosität 2/3 dizygot 1/3 monozygot 30% 69% 1-2% dichorial-diamniot
Risikostratefizierung bei Mehrlingen A. Geipel Abteilung für Geburtshilfe und Pränatale Medizin Universitätsklinikum Bonn Chorionizität und Zygosität 2/3 dizygot 1/3 monozygot 30% 69% 1-2% dichorial-diamniot
Ultraschalltagung.de. I.Trimester-Screening - Optimierung der Methode. PD Dr. Karl Oliver Kagan, Universitätsfrauenklinik Tübingen.
 I.Trimester-Screening - Optimierung der Methode 1 Risiko für Trisomie 21 (1 in X) 10 100 1000 10000 1 in 1000 1 in 285 1 in 85 15 20 25 30 35 40 45 50 Mütterliches Alter (Jahren) PD Dr. Karl Oliver Kagan,
I.Trimester-Screening - Optimierung der Methode 1 Risiko für Trisomie 21 (1 in X) 10 100 1000 10000 1 in 1000 1 in 285 1 in 85 15 20 25 30 35 40 45 50 Mütterliches Alter (Jahren) PD Dr. Karl Oliver Kagan,
Frühe fetale Fehlbildungsdiagnostik. Aktueller klinischer Stellenwert in der Pränatalmedizin. Darmstadt 2012 Praxis für Pränatalmedizin Prof.
 Frühe fetale Fehlbildungsdiagnostik Aktueller klinischer Stellenwert in der Pränatalmedizin Darmstadt 2012 Praxis für Pränatalmedizin Prof. Scharf 2000-2011 Entwicklung 11-14 Wochen- Komb. NT-Test: Biochem.
Frühe fetale Fehlbildungsdiagnostik Aktueller klinischer Stellenwert in der Pränatalmedizin Darmstadt 2012 Praxis für Pränatalmedizin Prof. Scharf 2000-2011 Entwicklung 11-14 Wochen- Komb. NT-Test: Biochem.
Das fetale Gesicht - Untersuchungsmethoden und Anomalien
 Das fetale Gesicht - Untersuchungsmethoden und Anomalien K. S. Heling Entwicklung in der Schwangerschaft 13 SSW 15 SSW 22 SSW 23 SSW 28 SSW 32 SSW 33 SSW 36 SSW Inhalt Normale Entwicklung in der Schwangerschaft
Das fetale Gesicht - Untersuchungsmethoden und Anomalien K. S. Heling Entwicklung in der Schwangerschaft 13 SSW 15 SSW 22 SSW 23 SSW 28 SSW 32 SSW 33 SSW 36 SSW Inhalt Normale Entwicklung in der Schwangerschaft
Alcaiseda, 22.5.2015
 Alcaiseda, 22.5.2015 Nicht-invasive Diagnostik Ersttrimester Screening (Ultraschall + Biochemie) Cell-Free Fetal DNA im mütterlichen Blut (NIPT) PRC Risk Calculation-Programm der FMF Deutschland mit einem
Alcaiseda, 22.5.2015 Nicht-invasive Diagnostik Ersttrimester Screening (Ultraschall + Biochemie) Cell-Free Fetal DNA im mütterlichen Blut (NIPT) PRC Risk Calculation-Programm der FMF Deutschland mit einem
PatienteninFormation. erst trimester untersuchung First trimester screening
 PatienteninFormation erst trimester untersuchung First trimester screening Sehr geehrte Schwangere, das Zentrum für Pränatale Medizin möchte Sie aus medizinischer Sicht während Ihrer Schwangerschaft bestmöglich
PatienteninFormation erst trimester untersuchung First trimester screening Sehr geehrte Schwangere, das Zentrum für Pränatale Medizin möchte Sie aus medizinischer Sicht während Ihrer Schwangerschaft bestmöglich
PatienteninFormation. erst trimester untersuchung First trimester screening
 PatienteninFormation erst trimester untersuchung First trimester screening Sehr geehrte Schwangere, das Zentrum für Pränatale Medizin möchte Sie aus medizinischer Sicht während Ihrer Schwangerschaft bestmöglich
PatienteninFormation erst trimester untersuchung First trimester screening Sehr geehrte Schwangere, das Zentrum für Pränatale Medizin möchte Sie aus medizinischer Sicht während Ihrer Schwangerschaft bestmöglich
Unsere Patienten-Information. Pränatales Screening auf Chromosomenstörungen LABOR ENDERS. Leitfaden für werdende Mütter und Väter
 Unsere Patienten-Information Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Unsere Patienten-Information Liebe Patientin, Eine Fruchtwasseruntersuchung und auch die
Unsere Patienten-Information Pränatales Screening auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Unsere Patienten-Information Liebe Patientin, Eine Fruchtwasseruntersuchung und auch die
Dopplersonographie des fetomaternalen Gefäßsystems. Horst Steiner Praxis für Pränataldiagnos4k Salzburg
 Dopplersonographie des fetomaternalen Gefäßsystems Horst Steiner Praxis für Pränataldiagnos4k Salzburg Chronische Plazentare Insuffizienz IUGR Gefährdungskaskade bei chron. progressiver IUGR early onset
Dopplersonographie des fetomaternalen Gefäßsystems Horst Steiner Praxis für Pränataldiagnos4k Salzburg Chronische Plazentare Insuffizienz IUGR Gefährdungskaskade bei chron. progressiver IUGR early onset
9. Internationaler Tag der Seltenen Krankheiten in der Schweiz am 2. März «Aus der Isolation ins Netzwerk»
 9. Internationaler Tag der Seltenen Krankheiten in der Schweiz am 2. März 2019 «Aus der Isolation ins Netzwerk» Luzerner Zentrum für angeborene Herzfehler: Kinderspital Luzern und Luzerner Kantonsspital
9. Internationaler Tag der Seltenen Krankheiten in der Schweiz am 2. März 2019 «Aus der Isolation ins Netzwerk» Luzerner Zentrum für angeborene Herzfehler: Kinderspital Luzern und Luzerner Kantonsspital
Dopplersonographie bei fetalen Herzfehlern
 Kapitel 3.4 Dopplersonographie bei fetalen Herzfehlern R. Chaoui Fetale Dopplerechokardiographie: Spektral- und Farbdoppler Die Einführung der Dopplersonographie in die geburtshilfliche Diagnostik eröffnete
Kapitel 3.4 Dopplersonographie bei fetalen Herzfehlern R. Chaoui Fetale Dopplerechokardiographie: Spektral- und Farbdoppler Die Einführung der Dopplersonographie in die geburtshilfliche Diagnostik eröffnete
NIPT- konkret für die Praxis mit Fallbeispielen
 ERSTTRIMESTER-UTRASCHALLKURS 24.02.2018 NIPT- konkret für die Praxis mit Fallbeispielen Stefanie Pelikan, Oberärztin mbf Wir müssen informieren Recht auf Nichtwissen muss ebenfalls aufgeklärt werden! Expertenbrief
ERSTTRIMESTER-UTRASCHALLKURS 24.02.2018 NIPT- konkret für die Praxis mit Fallbeispielen Stefanie Pelikan, Oberärztin mbf Wir müssen informieren Recht auf Nichtwissen muss ebenfalls aufgeklärt werden! Expertenbrief
5 ZUSAMMENFASSUNG Zusammenfassung
 5 ZUSAMMENFASSUNG 56 5 Zusammenfassung Schwangere mit Gestationdiabetes (GDM) haben ein erhöhtes Risiko für die Entwicklung einer fetalen Makrosomie. Die Geburt eines makrosomen Neugeborenen erhöht nicht
5 ZUSAMMENFASSUNG 56 5 Zusammenfassung Schwangere mit Gestationdiabetes (GDM) haben ein erhöhtes Risiko für die Entwicklung einer fetalen Makrosomie. Die Geburt eines makrosomen Neugeborenen erhöht nicht
DOPPLER BEI IUGR. Dr. R.C. Müller Pränatalpraxis Winterthur Aerztezentrum Sihlcity Konsiliararzt Spital Uster
 DOPPLER BEI IUGR Dr. R.C. Müller Pränatalpraxis Winterthur Aerztezentrum Sihlcity Konsiliararzt Spital Uster FALLBEISPIEL: ZUWEISUNG BEI 22 SSW IUGR UND KEIN FRUCHTWASSER www.praenatalpraxis.ch 3 www.praenatalpraxis.ch
DOPPLER BEI IUGR Dr. R.C. Müller Pränatalpraxis Winterthur Aerztezentrum Sihlcity Konsiliararzt Spital Uster FALLBEISPIEL: ZUWEISUNG BEI 22 SSW IUGR UND KEIN FRUCHTWASSER www.praenatalpraxis.ch 3 www.praenatalpraxis.ch
1.-Trimester-Test (1.-TT) Informationen für die Arztpraxis
 1.-Trimester-Test (1.-TT) Informationen für die Arztpraxis Bestimmung des Risikos fetaler Trisomien mittels mütterlichem Alter, fetaler Nackentransparenz sowie von PAPP-A und freiem ß-hCG im mütterlichen
1.-Trimester-Test (1.-TT) Informationen für die Arztpraxis Bestimmung des Risikos fetaler Trisomien mittels mütterlichem Alter, fetaler Nackentransparenz sowie von PAPP-A und freiem ß-hCG im mütterlichen
Anwendung pränataldiagnostischer Verfahren im 1. Trimenon
 Anwendung pränataldiagnostischer Verfahren im 1. Trimenon (Stellungnahme der DEGUM Stufe III) Peter Kozlowski praenatal.de Stufe II Treffen Ost der DEGUM-Sektion Gynäkologie Leipzig 27. Januar 2018 g-ba.de
Anwendung pränataldiagnostischer Verfahren im 1. Trimenon (Stellungnahme der DEGUM Stufe III) Peter Kozlowski praenatal.de Stufe II Treffen Ost der DEGUM-Sektion Gynäkologie Leipzig 27. Januar 2018 g-ba.de
Fetale Neurosonographie
 Fetale Neurosonographie K. S. Heling, R. Chaoui Inhalt Normale Anatomie Normale Anatomie erstes Trimenon (11-13 SSW) Hirnstamm Fehlbildungen im ersten Trimenon ZNS Fehlbildungen, die nicht im ersten Trimenon
Fetale Neurosonographie K. S. Heling, R. Chaoui Inhalt Normale Anatomie Normale Anatomie erstes Trimenon (11-13 SSW) Hirnstamm Fehlbildungen im ersten Trimenon ZNS Fehlbildungen, die nicht im ersten Trimenon
Dopplersonographie im I. Trimenon
 Dopplersonographie im I. Trimenon Dietmar Schlembach Universitätsfrauenklinik Jena Abteilung für Geburtshilfe dietmar.schlembach@med.uni-jena.de Doppler im I. Trimenon Aa. uterinae Plazentaperfusion Ductus
Dopplersonographie im I. Trimenon Dietmar Schlembach Universitätsfrauenklinik Jena Abteilung für Geburtshilfe dietmar.schlembach@med.uni-jena.de Doppler im I. Trimenon Aa. uterinae Plazentaperfusion Ductus
1 Fetale und neonatale Physiologie Morphologie und Terminologie... 3
 Inhaltsverzeichnis 1 Fetale und neonatale Physiologie... 1 2 Morphologie und Terminologie... 3 2.1 Vorhofmorphologie... 3 2.2 Atrioventrikularverbindung... 4 2.3 Ventrikelmorphologie... 5 2.4 Ventrikuloarterielle
Inhaltsverzeichnis 1 Fetale und neonatale Physiologie... 1 2 Morphologie und Terminologie... 3 2.1 Vorhofmorphologie... 3 2.2 Atrioventrikularverbindung... 4 2.3 Ventrikelmorphologie... 5 2.4 Ventrikuloarterielle
Hagman A, Källén K, Bryman I, Landin-Wilhelmsen K, Barrenäs ML, Wennerholm UB. Morbidity and Mortality after Childbirth in Women with Turner Karyotype
 Geburten, Morbidität, Mortalität Hagman A, Källén K, Bryman I, Landin-Wilhelmsen K, Barrenäs ML, Wennerholm UB Morbidity and Mortality after Childbirth in Women with Turner Karyotype Hum Reprod 2013; 28
Geburten, Morbidität, Mortalität Hagman A, Källén K, Bryman I, Landin-Wilhelmsen K, Barrenäs ML, Wennerholm UB Morbidity and Mortality after Childbirth in Women with Turner Karyotype Hum Reprod 2013; 28
Fetale Echokardiographie an einem tertiären Zentrum für. Pränatale Diagnostik und Therapie
 Aus der Klinik für Frauenheilkunde und Geburtshilfe der Universität zu Lübeck (Direktor: Prof. Dr. med. K. Diedrich) Fetale Echokardiographie an einem tertiären Zentrum für Pränatale Diagnostik und Therapie
Aus der Klinik für Frauenheilkunde und Geburtshilfe der Universität zu Lübeck (Direktor: Prof. Dr. med. K. Diedrich) Fetale Echokardiographie an einem tertiären Zentrum für Pränatale Diagnostik und Therapie
Handbuch der Echokardiographie
 Handbuch der Echokardiographie Ursula Wilkenshoff Irmtraut Kruck Unter Mitarbeit von Felix Mühr-Wilkenshoff '4., vollständig überarbeitete und erweiterte Auflage 190 Abbildungen 82 Tabellen Georg Thieme
Handbuch der Echokardiographie Ursula Wilkenshoff Irmtraut Kruck Unter Mitarbeit von Felix Mühr-Wilkenshoff '4., vollständig überarbeitete und erweiterte Auflage 190 Abbildungen 82 Tabellen Georg Thieme
Ersttrimesterscreening. US-Aufbaukurs
 Ersttrimesterscreening US-Aufbaukurs Historischer Hintergrund 1866 beschreibt Dr. Langdon Down, dass Kinder mit bestimmter Idiotie eine "zu weite Haut für ihren Körper haben". 1876 erkennen Fraser und
Ersttrimesterscreening US-Aufbaukurs Historischer Hintergrund 1866 beschreibt Dr. Langdon Down, dass Kinder mit bestimmter Idiotie eine "zu weite Haut für ihren Körper haben". 1876 erkennen Fraser und
Leitfaden Kinder Herzchirurgie
 C. SCHMID Leitfaden Kinder Herzchirurgie Unter Mitarbeit von B. ASFOUR, H.G. KEHL und H.H. SCHELD MIT 22 ABBILDUNGEN UND 8 TABELLEN STEINKOPFF DARM STA DT Inhaltsverzeichnis 1 Fetale und neonatale Physiologie
C. SCHMID Leitfaden Kinder Herzchirurgie Unter Mitarbeit von B. ASFOUR, H.G. KEHL und H.H. SCHELD MIT 22 ABBILDUNGEN UND 8 TABELLEN STEINKOPFF DARM STA DT Inhaltsverzeichnis 1 Fetale und neonatale Physiologie
Ersttrimesterscreening
 Universitäts-Frauenklinik Essen Ersttrimesterscreening Was ist das Ersttrimesterscreening? Im Ersttrimesterscreening wird das individuelle Risiko der Mutter/des Paares für ein Kind mit einer numerischen
Universitäts-Frauenklinik Essen Ersttrimesterscreening Was ist das Ersttrimesterscreening? Im Ersttrimesterscreening wird das individuelle Risiko der Mutter/des Paares für ein Kind mit einer numerischen
Pränataldiagnostik und NIPT heute
 Pränataldiagnostik und NIPT heute Peter Kozlowski praenatal.de COI: Keine Interessenkonflikte 15. Nordthüringer Ultraschalltagung Hochschule Nordhausen 23. Februar 2019 ETS vs. cfdna in NL mybabywatcher.com
Pränataldiagnostik und NIPT heute Peter Kozlowski praenatal.de COI: Keine Interessenkonflikte 15. Nordthüringer Ultraschalltagung Hochschule Nordhausen 23. Februar 2019 ETS vs. cfdna in NL mybabywatcher.com
Präeklampsie: Rolle des Ultraschalls in Prädiktion und Diagnostik
 Präeklampsie: Rolle des Ultraschalls in Prädiktion und Diagnostik Holger Stepan Abteilung für Geburtsmedizin, Universität Leipzig 11. Berner Ultraschall- und Perinatalsymposium au Chateau 1 Cnossen JS
Präeklampsie: Rolle des Ultraschalls in Prädiktion und Diagnostik Holger Stepan Abteilung für Geburtsmedizin, Universität Leipzig 11. Berner Ultraschall- und Perinatalsymposium au Chateau 1 Cnossen JS
81,9% 71,5% Abbildung 1: Inzidenz von neonataler und fetaler Makrosomie
 3 ERGEBNISSE 21 3 Ergebnisse 3.1 Inzidenz von Makrosomie Es wurde die Inzidenz von neonataler Makrosomie (Anteil der Large for Gestational Age Kinder) und die Inzidenz von fetaler Makrosomie (Anteil der
3 ERGEBNISSE 21 3 Ergebnisse 3.1 Inzidenz von Makrosomie Es wurde die Inzidenz von neonataler Makrosomie (Anteil der Large for Gestational Age Kinder) und die Inzidenz von fetaler Makrosomie (Anteil der
Die Messung der kindlichen Nackenfalte Der neue Standard in der vorgeburtlichen Risikoberechnung
 Die Messung der kindlichen Nackenfalte Der neue Standard in der vorgeburtlichen Risikoberechnung Einleitung Jede werdende Mutter hat ein gewisses Risiko, ein Kind mit einer Chromosomenstörung zu bekommen.
Die Messung der kindlichen Nackenfalte Der neue Standard in der vorgeburtlichen Risikoberechnung Einleitung Jede werdende Mutter hat ein gewisses Risiko, ein Kind mit einer Chromosomenstörung zu bekommen.
Vorsorge durch Nackentransparenzmessung. Frühschwangerschaft. Patienteninformation. Entdeckungsraten für das Down-Syndrom
 Patienteninformation 100 n für das Down-Syndrom 95 90 85 80 75 70 65 60 55 50 45 40 NT-Screening First Trimester Test Triple Test Quadruple Test Integriertes Screening Vorsorge durch Nackentransparenzmessung
Patienteninformation 100 n für das Down-Syndrom 95 90 85 80 75 70 65 60 55 50 45 40 NT-Screening First Trimester Test Triple Test Quadruple Test Integriertes Screening Vorsorge durch Nackentransparenzmessung
MARKER UND 1.TRIMENON
 SUN & SOUND 2016 MARKER UND 1.TRIMENON BJHackelöer Hamburg MARKER SOFTMARKER-HARDMARKER Spezifische Strukturbesonderheiten unterschiedlicher fetaler Organe - in ihrer Pathophysiologie weitgehend unerforscht
SUN & SOUND 2016 MARKER UND 1.TRIMENON BJHackelöer Hamburg MARKER SOFTMARKER-HARDMARKER Spezifische Strukturbesonderheiten unterschiedlicher fetaler Organe - in ihrer Pathophysiologie weitgehend unerforscht
Ersttrimester- Screening Was wird untersucht? MUSTER
 Ersttrimester- Screening Was wird untersucht? Sehr geehrte Patientin, schon seit vielen Jahrzehnten besteht die Möglichkeit durch eine Fruchtwasseruntersuchung (Amniocentese, AC) oder einer Mutterkuchenprobe
Ersttrimester- Screening Was wird untersucht? Sehr geehrte Patientin, schon seit vielen Jahrzehnten besteht die Möglichkeit durch eine Fruchtwasseruntersuchung (Amniocentese, AC) oder einer Mutterkuchenprobe
Auffälliges Pränatales Screening. Screening. c a. Herausforderungen der feto-maternalen Medizin. WHO-Definition von Screening
 Auffälliges Pränatales creening creening und Fetale Aneuploidien und Fehlbildungen Frühgeburtsrisiko Fetales achstum onographie Herausforderungen der feto-maternalen Medizin Angeborene strukturelle Fehlbildungen
Auffälliges Pränatales creening creening und Fetale Aneuploidien und Fehlbildungen Frühgeburtsrisiko Fetales achstum onographie Herausforderungen der feto-maternalen Medizin Angeborene strukturelle Fehlbildungen
Konsensuspapier: Empfohlene Screening-Untersuchungen für chromosomale und strukturelle Fehlbildungen. Homepage:
 Geburtshilfe / Frauen-Heilkunde / Strahlen-Heilkunde / Forschung / Konsequenzen Arzt W, Bernaschek G, Brezinka C, Deutinger J, Hafner E Häusler M, Krampl E, Schuchter K, Schwärzler P, Staudach A Steiner
Geburtshilfe / Frauen-Heilkunde / Strahlen-Heilkunde / Forschung / Konsequenzen Arzt W, Bernaschek G, Brezinka C, Deutinger J, Hafner E Häusler M, Krampl E, Schuchter K, Schwärzler P, Staudach A Steiner
Fehlbildungen des fetalen Herzens und der Thoraxorgane. Aufbaukurs
 Fehlbildungen des fetalen Herzens und der Thoraxorgane Aufbaukurs Aufbaukurs Optimale Darstellung des fetalen Herzens im B- Bild 1. Höhere Frequenz des Schallkopfes (5MHz) 2. Bild härter einstellen: 3.
Fehlbildungen des fetalen Herzens und der Thoraxorgane Aufbaukurs Aufbaukurs Optimale Darstellung des fetalen Herzens im B- Bild 1. Höhere Frequenz des Schallkopfes (5MHz) 2. Bild härter einstellen: 3.
Thomas von Ostrowski
 8. Rheiner Symposium für Gynäkologie und Perinatalmedizin mposium für Gynäkologie und Perinatalmedizin ademie für medizinische Fortbildung der ÄKWL und der KVWL enklinik am Mathias-Spital Rheine das Rheiner
8. Rheiner Symposium für Gynäkologie und Perinatalmedizin mposium für Gynäkologie und Perinatalmedizin ademie für medizinische Fortbildung der ÄKWL und der KVWL enklinik am Mathias-Spital Rheine das Rheiner
Bluttransfer über die Plazenta - das fetomaternale Transfusionssyndrom. Maier JT, Schalinski E, Schneider W, Gottschalk U, Hellmeyer L
 Bluttransfer über die Plazenta - das fetomaternale Transfusionssyndrom Maier JT, Schalinski E, Schneider W, Gottschalk U, Hellmeyer L GGGB Sitzung Gliederung Fallbericht Vorstellung des Krankheitsbildes
Bluttransfer über die Plazenta - das fetomaternale Transfusionssyndrom Maier JT, Schalinski E, Schneider W, Gottschalk U, Hellmeyer L GGGB Sitzung Gliederung Fallbericht Vorstellung des Krankheitsbildes
5 Zusammenfassung und Schlussfolgerung
 5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen Fakultät der Rheinischen Friedrich-Wilhelms-Universität Bonn
 Entscheidungsfindung bezüglich invasiver Pränataldiagnostik sowie Effizienz etablierter Ersttrimestermarker im Screening auf fetale Aneuploidien im frühen zweiten Trimenon Inaugural-Dissertation zur Erlangung
Entscheidungsfindung bezüglich invasiver Pränataldiagnostik sowie Effizienz etablierter Ersttrimestermarker im Screening auf fetale Aneuploidien im frühen zweiten Trimenon Inaugural-Dissertation zur Erlangung
Sonographie des unteren Unterinsegmentes nach SC. Karim D Kalache Klinik für Geburtsmedizin Charité Campus Mitte Berlin
 Sonographie des unteren Unterinsegmentes nach SC Karim D Kalache Klinik für Geburtsmedizin Charité Campus Mitte Berlin - 29. SSW - Z. n. 2 x SC - 42 Jahre - PP - Rechtsanwältin - 32. SSW - Z. n. 2 x SC
Sonographie des unteren Unterinsegmentes nach SC Karim D Kalache Klinik für Geburtsmedizin Charité Campus Mitte Berlin - 29. SSW - Z. n. 2 x SC - 42 Jahre - PP - Rechtsanwältin - 32. SSW - Z. n. 2 x SC
Rechtsherzkatheter bei Vitien Noch zeitgemäss? PD Dr. med. Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen
 Rechtsherzkatheter bei Vitien Noch zeitgemäss? PD Dr. med. Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen O 2 CO 2 Severe AS RV PA Lung PV LA MV LV Aorta PVR normal or mpap mpawp LAP
Rechtsherzkatheter bei Vitien Noch zeitgemäss? PD Dr. med. Micha T. Maeder Klinik für Kardiologie Kantonsspital St. Gallen O 2 CO 2 Severe AS RV PA Lung PV LA MV LV Aorta PVR normal or mpap mpawp LAP
ISUOG GUIDELINES Cardiac screening examination of the fetus: guidelines for performing the basic and extended basic cardiac scan
 ISUOG GUIDELINES Cardiac screening examination of the fetus: guidelines for performing the basic and extended basic cardiac scan Ultrasound Obstet Gynecol 2006; 27: 107 113 Die Screening-Untersuchung des
ISUOG GUIDELINES Cardiac screening examination of the fetus: guidelines for performing the basic and extended basic cardiac scan Ultrasound Obstet Gynecol 2006; 27: 107 113 Die Screening-Untersuchung des
Praxis für pränatale Diagnostik Dr. med Gundula Girschick, Dipl. med. Holger Janke, Dr. med. Markus Vogt Bergmannstr.
 Praxis für pränatale Diagnostik Dr. med Gundula Girschick, Dipl. med. Holger Janke, Dr. med. Markus Vogt Bergmannstr. 102 10961 Berlin NT Sie haben sich heute in unserer Praxis vorgestellt, um eine frühe
Praxis für pränatale Diagnostik Dr. med Gundula Girschick, Dipl. med. Holger Janke, Dr. med. Markus Vogt Bergmannstr. 102 10961 Berlin NT Sie haben sich heute in unserer Praxis vorgestellt, um eine frühe
Pränatale Analytik Informationen für die Eltern
 Pränatale Analytik Informationen für die Eltern Liebe Eltern Sie entscheiden. Diese Broschüre vermittelt Ihnen wichtige Informationen zur pränatalen Diagnostik fetaler Trisomien. Die Entscheidung, einen
Pränatale Analytik Informationen für die Eltern Liebe Eltern Sie entscheiden. Diese Broschüre vermittelt Ihnen wichtige Informationen zur pränatalen Diagnostik fetaler Trisomien. Die Entscheidung, einen
Was Sie schon immer über GUCH wissen wollten: Ein interaktives Quiz
 Was Sie schon immer über GUCH wissen wollten: Ein interaktives Quiz Dominik Stambach, St. Gallen Dominik.Stambach@kispisg.ch Matthias Greutmann, Zürich matthias.greutmann@usz.ch 26-jährige Patientin Anstrengungsdyspnoe
Was Sie schon immer über GUCH wissen wollten: Ein interaktives Quiz Dominik Stambach, St. Gallen Dominik.Stambach@kispisg.ch Matthias Greutmann, Zürich matthias.greutmann@usz.ch 26-jährige Patientin Anstrengungsdyspnoe
Handbuch der Echokardiographie
 Handbuch der Echokardiographie Bearbeitet von Irmtraut Kruck, Ursula Wilkenshoff, Felix Mühr-Wilkenshoff Neuausgabe 2008. Buch. 288 S. ISBN 978 3 13 138014 2 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete
Handbuch der Echokardiographie Bearbeitet von Irmtraut Kruck, Ursula Wilkenshoff, Felix Mühr-Wilkenshoff Neuausgabe 2008. Buch. 288 S. ISBN 978 3 13 138014 2 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete
Vorgeburtliche Untersuchung aus dem Blut der Schwangeren zur Abklärung einer möglichen fetalen Trisomie 21, 18 und 13
 Patientinneninformation zum NIPT ( nicht-invasiver pränataler Test ) Vorgeburtliche Untersuchung aus dem Blut der Schwangeren zur Abklärung einer möglichen fetalen Trisomie 21, 18 und 13 Sehr geehrte Patientin,
Patientinneninformation zum NIPT ( nicht-invasiver pränataler Test ) Vorgeburtliche Untersuchung aus dem Blut der Schwangeren zur Abklärung einer möglichen fetalen Trisomie 21, 18 und 13 Sehr geehrte Patientin,
NIPT Nicht-invasive pränatale Tests Integration ins heutige Screening gesetzliche Bestimmungen welcher Test, wann?
 NIPT Nicht-invasive pränatale Tests Integration ins heutige Screening gesetzliche Bestimmungen welcher Test, wann? Tilo Burkhardt Klinik für Geburtshilfe Trisomie-21-Blutanalysen steigen markant an Recherchen
NIPT Nicht-invasive pränatale Tests Integration ins heutige Screening gesetzliche Bestimmungen welcher Test, wann? Tilo Burkhardt Klinik für Geburtshilfe Trisomie-21-Blutanalysen steigen markant an Recherchen
24. Mai E. Merz. E. Merz Zentrum für Ultraschall und Pränatale Medizin Frankfurt/Main - Deutschland
 24. Mai 2016 E. Merz E. Merz Zentrum für Ultraschall und Pränatale Medizin Frankfurt/Main - Deutschland Nicht-invasive Tests Ersttrimester- Screening (Ultraschall + Biochemie) Zellfreie fetale DNA im mütterlichen
24. Mai 2016 E. Merz E. Merz Zentrum für Ultraschall und Pränatale Medizin Frankfurt/Main - Deutschland Nicht-invasive Tests Ersttrimester- Screening (Ultraschall + Biochemie) Zellfreie fetale DNA im mütterlichen
Universitäts-Frauenklinik Essen. Pränataldiagnostik und Fetalmedizin Perinatalzentrum Level 1
 Universitäts-Frauenklinik Essen Pränataldiagnostik und Fetalmedizin Perinatalzentrum Level 1 Sehr geehrte Kolleginnen und Kollegen, Liebe Eltern, unsere Hochschulambulanz für pränatale Medizin bietet Ihnen
Universitäts-Frauenklinik Essen Pränataldiagnostik und Fetalmedizin Perinatalzentrum Level 1 Sehr geehrte Kolleginnen und Kollegen, Liebe Eltern, unsere Hochschulambulanz für pränatale Medizin bietet Ihnen
Pränataldiagnostik Dr. med. Regina Rasenack Universitäts-Frauenklinik Freiburg
 Pränataldiagnostik Dr. med. Regina Rasenack Universitäts-Frauenklinik Freiburg Pränataldiagnostik Definition Untersuchungen zur Erkennung von angeborenen Fehlbildungen und Krankheiten Kleine Fehlbildungen:
Pränataldiagnostik Dr. med. Regina Rasenack Universitäts-Frauenklinik Freiburg Pränataldiagnostik Definition Untersuchungen zur Erkennung von angeborenen Fehlbildungen und Krankheiten Kleine Fehlbildungen:
Beckenlage - wann vaginale Entbindung, wann Sectio?
 Beckenlage - wann vaginale Entbindung, wann Sectio? Ekkehard Schleußner Tanja Groten 24.11.2016 1 Beckenlage individuelles Management Ekkehard Schleußner Tanja Groten 24.11.2016 2 Prozentualer Anteil Klinik
Beckenlage - wann vaginale Entbindung, wann Sectio? Ekkehard Schleußner Tanja Groten 24.11.2016 1 Beckenlage individuelles Management Ekkehard Schleußner Tanja Groten 24.11.2016 2 Prozentualer Anteil Klinik
1.1 Die Sonographie als Goldstandard pränataler Diagnostik
 1 Einleitung 1.1 Die Sonographie als Goldstandard pränataler Diagnostik Die pränatale Diagnostik hat in den vergangenen Jahrzehnten insbesondere bei der Erkennung fetaler Auffälligkeiten an Bedeutung gewonnen.
1 Einleitung 1.1 Die Sonographie als Goldstandard pränataler Diagnostik Die pränatale Diagnostik hat in den vergangenen Jahrzehnten insbesondere bei der Erkennung fetaler Auffälligkeiten an Bedeutung gewonnen.
1.-Trimester-Test (1.-TT) Informationen für die Eltern
 1.-Trimester-Test (1.-TT) Informationen für die Eltern Liebe Eltern Sie entscheiden! Dieses Faltblatt wurde geschrieben, um Ihnen wichtige Informationen zum 1.-Trimester-Test (1.-TT) zu vermitteln. Die
1.-Trimester-Test (1.-TT) Informationen für die Eltern Liebe Eltern Sie entscheiden! Dieses Faltblatt wurde geschrieben, um Ihnen wichtige Informationen zum 1.-Trimester-Test (1.-TT) zu vermitteln. Die
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Was bedeutet Pränataldiagnostik für mich in der Praxis?
 Was bedeutet Pränataldiagnostik für mich in der Praxis? 1 Dr. Johannes Hovhannesian Zukunftsweg 15, 1210 Wien Mitarbeiter des Ultraschallteams in der Semmelweisfrauenklinik Wien 2 Was ist Pränataldiagnostik?
Was bedeutet Pränataldiagnostik für mich in der Praxis? 1 Dr. Johannes Hovhannesian Zukunftsweg 15, 1210 Wien Mitarbeiter des Ultraschallteams in der Semmelweisfrauenklinik Wien 2 Was ist Pränataldiagnostik?
Zwillinge. Ersttrimesterdiagnostik. Dr. Robin Schwerdtfeger. Mittwoch, 24. April 13
 Zwillinge Ersttrimesterdiagnostik Dr. Robin Schwerdtfeger 1% aller Schwangerschaften sind Gemini 2/3 dizygot ; 1/3 monozygot Die Rate nach Sterilitätsbehandlung ist um das 2-3 fache höher Die Rate von
Zwillinge Ersttrimesterdiagnostik Dr. Robin Schwerdtfeger 1% aller Schwangerschaften sind Gemini 2/3 dizygot ; 1/3 monozygot Die Rate nach Sterilitätsbehandlung ist um das 2-3 fache höher Die Rate von
Sehr geehrte Schwangere, sehr geehrte werdenden Eltern,
 Dr. med. Matthias ALBIG Dr. med. Ute KNOLL Prof. Dr. med. Rolf BECKER Fachärztin für Kinderheilkunde Medizinische Genetik PD Dr. med. Michael ENTEZAMI Dr. med Joachim Bürger PD. Dr. med. Ilka FUCHS Facharzt
Dr. med. Matthias ALBIG Dr. med. Ute KNOLL Prof. Dr. med. Rolf BECKER Fachärztin für Kinderheilkunde Medizinische Genetik PD Dr. med. Michael ENTEZAMI Dr. med Joachim Bürger PD. Dr. med. Ilka FUCHS Facharzt
Zusammenfassung. Einleitung: Studienkollektiv und Methoden: Ergebnisse:
 Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
3.3.1 Referenzwerte für Fruchtwasser-Schätzvolumina ( SSW)
 50 3.3 Das Fruchtwasser-Schätzvolumen in der 21.-24.SSW und seine Bedeutung für das fetale Schätzgewicht in der 21.-24.SSW und für das Geburtsgewicht bei Geburt in der 36.-43.SSW 3.3.1 Referenzwerte für
50 3.3 Das Fruchtwasser-Schätzvolumen in der 21.-24.SSW und seine Bedeutung für das fetale Schätzgewicht in der 21.-24.SSW und für das Geburtsgewicht bei Geburt in der 36.-43.SSW 3.3.1 Referenzwerte für
Management und Entbindungsmodus bei Gemini und bei Beckenendlage. Holger Stepan Abteilung für Geburtsmedizin, Universitätsklinikum Leipzig
 Management und Entbindungsmodus bei Gemini und bei Beckenendlage Holger Stepan Abteilung für Geburtsmedizin, Universitätsklinikum Leipzig 2. Tagung Junge Frauenärzte in Mitteldeutschland 10. Januar 2015
Management und Entbindungsmodus bei Gemini und bei Beckenendlage Holger Stepan Abteilung für Geburtsmedizin, Universitätsklinikum Leipzig 2. Tagung Junge Frauenärzte in Mitteldeutschland 10. Januar 2015
Expektatives Management oder aktives Vorgehen?
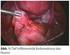 Terminüberschreitung Expektatives Management oder aktives Vorgehen? Keine maternale Erkrankung Keine fetale Erkrankung Einling Terminüberschreitung Absprache mit der Schwangeren Interventionen vermeiden
Terminüberschreitung Expektatives Management oder aktives Vorgehen? Keine maternale Erkrankung Keine fetale Erkrankung Einling Terminüberschreitung Absprache mit der Schwangeren Interventionen vermeiden
Risiken von Geminigraviditäten. Peter Kozlowski praenatal.de
 Risiken von Geminigraviditäten Peter Kozlowski praenatal.de IQN Düsseldorf 9. Juni 2010 Risiken von Geminigraviditäten Genetik Fehlbildungen Gemini- gravidität Intrauteriner Tod eines Zwillings Zervix-
Risiken von Geminigraviditäten Peter Kozlowski praenatal.de IQN Düsseldorf 9. Juni 2010 Risiken von Geminigraviditäten Genetik Fehlbildungen Gemini- gravidität Intrauteriner Tod eines Zwillings Zervix-
Methoden der invasiven Pränataldiagnostik. Methoden zur Beurteilung der fetalen Kondition
 Pränataldiagnostik Nicht-invasive invasive Methoden der Pränataldiagnostik Sonographie-Screening (10., 20., 30. SSW) und weiterführende Sonographie Ersttrimesterscreening Methoden der invasiven Pränataldiagnostik
Pränataldiagnostik Nicht-invasive invasive Methoden der Pränataldiagnostik Sonographie-Screening (10., 20., 30. SSW) und weiterführende Sonographie Ersttrimesterscreening Methoden der invasiven Pränataldiagnostik
Seminar Frühjahr 2014. Die Herzkonferenz
 Seminar Frühjahr 2014 Die Herzkonferenz Untersuchung des fetalen Herzens Kurs und praktische Übungen Transposition der großen Arterien Hypoplastisches Linksherz Bradykarde Rhythmusstörungen Therapie, Verlauf,
Seminar Frühjahr 2014 Die Herzkonferenz Untersuchung des fetalen Herzens Kurs und praktische Übungen Transposition der großen Arterien Hypoplastisches Linksherz Bradykarde Rhythmusstörungen Therapie, Verlauf,
Patienteninformation von DR. MED. PETER BERNHARD DR. MED. BIRGIT KIRSCHEY
 Patienteninformation von DR. MED. PETER BERNHARD DR. MED. BIRGIT KIRSCHEY Fachärzte für Frauenheilkunde und Geburtshilfe Schwerpunkt: Pränatale Diagnostik DEGUM II ERgänzende Informationen zum Ersttrimester-Screening
Patienteninformation von DR. MED. PETER BERNHARD DR. MED. BIRGIT KIRSCHEY Fachärzte für Frauenheilkunde und Geburtshilfe Schwerpunkt: Pränatale Diagnostik DEGUM II ERgänzende Informationen zum Ersttrimester-Screening
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Informationsbogen zum Aufklärungsgespräch
 Informationsbogen zum Aufklärungsgespräch Weiterführende Diagnostik im ersten Trimenon (Ersttrimesterultraschall, Nackendickemessung ) Sehr geehrte Schwangere, sie haben sich heute in unserer Praxis vorgestellt,
Informationsbogen zum Aufklärungsgespräch Weiterführende Diagnostik im ersten Trimenon (Ersttrimesterultraschall, Nackendickemessung ) Sehr geehrte Schwangere, sie haben sich heute in unserer Praxis vorgestellt,
Ersttrimester-Screening & NIPD Standortbestimmung A.Rempen. Rempen
 Ersttrimester-Screening & NIPD Standortbestimmung A.Rempen Fragen & Gefahren: Schwangerschaftsabbruch vor 12 SSW ohne Abklärung Erkennungsraten (firmenunabhängige Studien)? 2/3 falsch-positive Ergebnisse
Ersttrimester-Screening & NIPD Standortbestimmung A.Rempen Fragen & Gefahren: Schwangerschaftsabbruch vor 12 SSW ohne Abklärung Erkennungsraten (firmenunabhängige Studien)? 2/3 falsch-positive Ergebnisse
Häufigste untersuchte Marker
 Häufigste untersuchte Marker Plexus-chorioideus-Zyste Echogener Herzfocus(white Spot,Golfball) (Hyper)echogener Darm Renale Pyelektasien Femurverkürzung Nackenverdickung Hirnventrikel-und Cisterna magna
Häufigste untersuchte Marker Plexus-chorioideus-Zyste Echogener Herzfocus(white Spot,Golfball) (Hyper)echogener Darm Renale Pyelektasien Femurverkürzung Nackenverdickung Hirnventrikel-und Cisterna magna
Methoden der Pränataldiagnostik zur Risikoermittlung der Trisomie 21 in der Schwangerschaft von Adam Gasiorek-Wiens
 Methoden der Pränataldiagnostik zur Risikoermittlung der Trisomie 21 in der Schwangerschaft von Adam Gasiorek-Wiens Schwangeren ab 35 Jahren wird in der Regel eine Amniozentese (Fruchtwasser-Untersuchung)
Methoden der Pränataldiagnostik zur Risikoermittlung der Trisomie 21 in der Schwangerschaft von Adam Gasiorek-Wiens Schwangeren ab 35 Jahren wird in der Regel eine Amniozentese (Fruchtwasser-Untersuchung)
Dr. med. Birgit Kirschey Dr. med. Peter Bernhard
 Dr. med. Birgit Kirschey Dr. med. Peter Bernhard Fachärzte für Frauenheilkunde und Geburtshilfe Schwerpunkt Pränataler Ultraschall DEGUM II ERSTTRIMESTER- SCREENING (ETS) 12. - 14. Schwangerschaftswoche
Dr. med. Birgit Kirschey Dr. med. Peter Bernhard Fachärzte für Frauenheilkunde und Geburtshilfe Schwerpunkt Pränataler Ultraschall DEGUM II ERSTTRIMESTER- SCREENING (ETS) 12. - 14. Schwangerschaftswoche
NIPT update Integration ins heutige Screening gesetzliche Bestimmungen Aufklärung, welcher Test, wann?
 NIPT update Integration ins heutige Screening gesetzliche Bestimmungen Aufklärung, welcher Test, wann? Tilo Burkhardt Klinik für Geburtshilfe Gesetz und ethische Normen Kostenübernahme durch obligat. Krankenversicherung
NIPT update Integration ins heutige Screening gesetzliche Bestimmungen Aufklärung, welcher Test, wann? Tilo Burkhardt Klinik für Geburtshilfe Gesetz und ethische Normen Kostenübernahme durch obligat. Krankenversicherung
