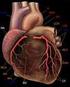
ESC-Leitlinie 2014 zur Diagnose und zum Management der hypertrophischen Kardiomyopathie
|
|
|
- Louisa Bader
- vor 6 Jahren
- Abrufe
Transkript
1 Herz 2014 DOI /s z Urban & Vogel 2014 B. Maisch 1 H. Mahrholdt 2 1 Emer. Direktor der Klinik für Innere Medizin Kardiologie, Fachbereich Medizinder Philipps Universität Marburg, Marburg 2 Zentrum für Innere Medizin, Abteilung für Kardiologie, Robert-Bosch-Krankenhaus, Stuttgart ESC-Leitlinie 2014 zur Diagnose und zum Management der hypertrophischen Kardiomyopathie Was ist neu? Einleitung und Definition der hypertrophischen Kardiomyopathie Die Definition der hypertrophischen Kardiomyopathie (HCM) in den Leitlinien 2014 der European Society of Cardiology (ESC) zu ihrer Diagnostik und zum Management [1] basiert auf der im Jahr 2008 veröffentlichten Klassifikation aller Kardiomyopathieformen der ESC Working Group on Myocardial and Pericardial Diseases [1, 2]. Hiernach sind Kardiomyopathien Erkrankungen des Ventrikelmyokards, die sich strukturell und funktionell nicht durch eine flusslimitierende koronare Herzerkrankung (d. h. durch eine Ischämie) oder durch abnormale Lastbedingungen (d. h. Hochdruck oder eine Herzklappenerkrankung) erklären lassen [2, 3]. Diese funktionellen und strukturellen Phänotypen werden in zweiter Annäherung unterteilt in a) familiäre bzw. genetische, b) nichtfamiliäre/nichtgenetische Subformen. Diese Einteilung gilt für die dilatative (DCM), die hypertrophische (HCM), die restriktive (RCM) und die arrhythmogene rechtsventrikuläre Kardiomyopathie (ARVCM) gleichermaßen [3]. Sie ist damit enger gefasst als die Definition der Kardiomyopathien von 1996, die auch ischämische und hypertoniebedingte Kardiomyopathien einschloss [4]. Die hypertrophische Kardiomyopathie bei einem Indexpatienten wird in den ESC-Leitlinien 2014 definiert bei Erwachsenen in einem Wandsegment durch eine verstärkte linksventrikuläre (LV-)Wanddicke von 15 mm oder mehr, die nicht durch pathologische Lastbedingungen erklärt ist. Für Verwandte ersten Grades eines Indexpatienten gelten als Grenze 13 mm oder mehr in einem LV-Myokardsegment, dies unabhängig von der jeweiligen Imaging- Modalität. Sie gilt für jedes Lebensalter und unabhängig von Ätiologie und Pathologie des Myokards mit Ausnahme des Kindesalters, in dem eine mehr als 2-fache Standardabweichung vom altersentsprechenden Mittelwert angesetzt wird. Das letzte gemeinsame Dokument des American College of Cardiology (ACC) und der ESC aus dem Jahr 2003 hatte als Referenzmethode der meist asymmetrischen Wandverdickung von 15 mm oder mehr noch ausdrücklich die Echokardiographie benannt [5]. Es wurde damals bereits darauf hingewiesen, dass genetische Merkmalsträger einer mit einer HCM assoziierten sarkomerischen Mutation auch normale oder nur leicht verdickte LV- Wände aufweisen können (13 14 mm) können, deren Phänotyp dann nicht von der physiologischen Hypertrophie des Sportlerherzens abzugrenzen ist [6, 7]. Auch die relativ neuen ACCF/AHA- Leitlinien 2011 definierten die HCM als nicht anderweitig erklärbare LV-Hypertrophie von 15 mm oder mehr [8]. Beim Nachweis einer sarkomerischen Mutation reichte aber bereits der pathologische Genotyp für die Zugehörigkeit zur Entität HCM aus, selbst wenn die Hypertrophie (noch) fehlte. Kommentar Die HCM allein als pathologische Verdickung des LV-Myokards zu definieren, vernachlässigt die Tatsache, dass zur Pathologie auch eine Myokardfibrose, ein abnormer Mitralklappenapparat, eine gestörte Mikrozirkulation und ein pathologisches EKG gehören. Definiert man eine HCM anderseits allein über das vorhandene genetische Merkmal, berücksichtigt man nicht, dass beim Phänotyp der HCM als Krankheit die Hypertrophie nicht wegzudenken ist. Ansonsten müsste das Paradoxon gelten, dass es eine HCM ohne Hypertrophie gibt. Korrekt wäre allerdings bei diesen Menschen die Benennung Merkmalsträger einer HCM ohne Ausprägung einer Hypertrophie. Ätiologie und Genetik Es überrascht nicht, dass die Untersuchungen von Indexpatienten mit einer HCM und ihren Familienangehörigen ein unterschiedliches klinisches Bild und ein heterogenes genetisches Spektrum erbrachten [1, 9, 10]. Autosomal-dominante Mutationen des Sarkomers liegen bei 40 60% der HCM-Patienten vor (. Tab. 1). Weitere rund 10% der HCM-Fälle verteilen sich auf eine Vielzahl genetisch, aber nicht durch sarkomerische Mutatio- Herz
2 Tab. 1 Autosomal-dominante Mutationen des Sarkomers als Ursache der hypertrophischen Kardiomyopathie Abkürzung Autosomal-dominante Mutation Sarkomermutation (%) MYH7 Schwere Kette des Myosins 40 MyBPC3 Myosinbindendes Protein C3 40 TNNT2 Kardiales Troponin T 7 TNNI3 Kardiales Troponin I 7 TPM1 Alphakette des Tropomyosins 1 4 MYL3 Myosin, leichte Kette 3 2 Tab. 2 Andere genetisch oder exogen verursachte Formen der hypertrophischen Kardiomyopathie Erkrankungsentität Krankheit/Abkürzung Erklärung Stoffwechselstörung und Glykogenspeichererkrankung M. Pompe M. Danon PRKAG2 AMP-Kinase-Störung Carnitinstoffwechsel Lysosomale Speicherkrankheit M. Anderson-Fabry Neuromuskuläre Erkrankung Friedreich-Ataxie FHLI Four and a half LIM domains protein 1 Mitochondriopathie MELAS Mitochondrial encephalomyopathy, lactic acidosis and stroke-like episodes MERFF Myoclonic epilepsy with ragged red fibers Malformationen Noonan-Syndrom LEOPARD-Syndrom Lentigines, ECG abnormalities, ocular hypertelorism, pulmonary stenosis, abnormal genitalia, retardation of growth, sensorineural deafness Costello-Syndrom CFC-Syndrom Kardiofaziokutanes Syndrom Amyloidose Familiäre ATTR Transthyretinamyloidose Senile TTR Transthyretinamyloidose vom Wildtyp AL Leichte-Ketten-Amyloidose Neugeborene diabetischer Mutter Medikamentös verursacht Tacrolimus, Hydrochloroquin, Steroide PRKAG2 protein kinase, AMP-activated, gamma 2 ; ECG electrocardiography ; TTR Transthyretin. nen bedingte Erkrankungen oder andere ätiologische Faktoren (. Tab. 2). In bis zu 30% weiterer HCM-Fälle ist die Ursache bislang unbekannt. Aus dieser Dominanz familiär gehäufter, damit wahrscheinlich genetisch bedingter Ursachen einer HCM sollte aber nicht gefolgert werden, dass jeder HCM- Verdacht a priori einer weiterführenden genetischen Diagnostik zuzuführen wäre, denn durch den Rückgriff auf diagnostische und anamnestische Schlüsselfragen wie dem Alter des Indexpatienten, der Familienanamnese, zu nichtkardialen Symptomen, zu krankheitsspezifischen Leitsymptomen und charakteristischen Befunden (sog. red flags ) kann in vielen Fällen eine kostengünstige ätiologische Zuordnung auch ohne genetische Untersuchung erfolgen (. Abb. 1). So betreffen kongenitale Dysmorphien und die meisten Stoffwechselerkrankungen Kinder und Jugendliche, eine TTR- Amyloidose vom Wildtyp hingegen ältere Menschen meist über 65 Jahre. Sind bei der Erstellung des Stammbaums nur weibliche Angehörige betroffen, dürfte es sich bei deren HCM am ehesten um eine matrilinear vererbte Mitochondriopathie handeln. Sind Männer bevorzugt oder ausschließlich betroffen, könnte es sich um eine X-chromosomal vererbte HCM handeln, denn die meisten monogenetischen HCM-Formen werden autosomal vererbt und betreffen somit beide Geschlechter in jeder Generation. Die klinische Auskultation ist unverändert wichtig, weil sie Patienten mit einer Ausflussbahnobstruktion (HOCM) anhand des bei Inspiration oder Valsalva zunehmenden Systolikums bei parasternaler Auskultation denkbar einfach erkennt bzw. Patienten mit einer begleitenden Mitralinsuffizienz durch das in den Apex ausstrahlende Geräusch bereits vor der ohnehin obligaten Echokardiographie identifizieren kann.. Tab. 3 gibt Anhaltspunkte für diagnosespezifische klinische Signale ( red flags ) bei einer HCM wieder [1, 2, 3, 9, 10]. Aus der empfohlenen Laboruntersuchung zur ätiologischen Differenzierung von HCM-Patienten können sich folgende Hinweise ergeben: F Eine eingeschränkte Nierenfunktion und eine Proteinurie weisen auf eine Amyloidose, eine Mitochondriopathie oder einen M. Anderson-Fabry hin. F Erhöhte Leberenzyme (GPT, Gamma-GT) finden sich bei Mitochondriopathien, M. Danon und einer gestörten Betaoxidation. F Eine CK-Erhöhung ist charakteristisch für eine Stoffwechselstörung wie bei M. Danon und Mitochondriopathien. F Ein Alphagalaktosidase-A-Spiegel <10% des Normalwerts bei Männern spricht für einen M. Anderson-Fabry; bei Frauen kann der Spiegel normal sein, sodass hier die Empfehlung zur genetischen Testung greift. F Eine Immunelektrophorese sollte bei V. a. Amyloidose zum Routinerepertoire gehören; der Verdacht lässt sich aber nur mittels Biopsie histologisch erhärten. F Ein erhöhter Nüchternblutzuckerspiegel kann auf eine Mitochondriopathie, ein erniedrigter Spiegel auf 2 Herz 2014
3 Zusammenfassung Abstract eine Störung im Carnitinmetabolismus hinweisen. F Ein erhöhtes Plasmalaktat findet sich bei Mitochondriopathien. F Erhöhte BNP- und Troponin-I/-T- Werte sind als allgemeine Hinweise auf Herzinsuffizienz, Herzinfarkt oder Myokardischämie zu werten. Genetik und Familienscreening Eine genetische Beratung wird allen HCM-Patienten empfohlen, deren Hypertrophie nicht durch andere, d. h. nicht genetisch bedingte Ursachen zu erklären ist (I/B-Empfehlung). Die Beratung sollte von Spezialisten im Team mit Kardiologen erfolgen (IIa/C). Eine daraus folgende genetische Testung setzt voraus, dass die Kriterien für eine HCM erfüllt sind, um ein späteres genetisches Screening von Angehörigen (sog. genetisches Kaskaden-Screening) zu ermöglichen (I/B). Die genetische Untersuchung sollte in dafür zertifizierten Labors erfolgen (I/B). Auch post mortem oder bei Borderline-Patienten können diese diagnostischen Maßnahmen erwogen werden (IIa/C). Erwachsene Verwandte ersten Grades bei einer eindeutigen HCMrelevanten Mutation eines Indexpatienten sollten sowohl klinisch (I/C) als auch genetisch (I/B) im Rahmen des Kaskadenscreenings untersucht und unabhängig vom Ergebnis der genetischen Untersuchung klinisch mittels EKG und Echokardiographie in jährlichen Abständen kontrolliert werden (IIa/b bzw. IIa/C). Dies gilt auch für die Kinder von Indexpatienten mit einer krankheitsrelevanten Mutation (IIa/C) und für genetische Merkmalsträger ohne den klinischen Phänotyp einer HCM. Nur bei Letzteren kann eine sportliche Aktivität unter der Bedingung erwogen werden, dass regelmäßige kardiologische Kontrollen erfolgen (IIb/C). Eine Übersicht zu genetischen Formen metabolischer, meist hypertrophischer Kardiomyopathien, z. B. des Carnitintransports, der Fettsäureoxidation, des Glykogenstoffwechsels, bei lysosomalen Speichererkrankungen wie sie bei Gangliosidosen, M. Gaucher, M. Niemann-Pick, M. Anderson-Fabry, bei den Mukopolysaccharidosen (MPS I VI), den Glykogenspeichererkrankungen (M. Pompe, LAMP2), Herz 2014 [jvn]:[afp] [alp] Urban & Vogel 2014 den Mukolipidosen und den Störungen des Glykoprotein- und des Glykosylierungstoffwechsels auftreten, findet sich in Herz, Heft 6, 2012 [11, 12]. Symptome DOI /s z B. Maisch H. Mahrholdt ESC-Leitlinie 2014 zur Diagnose und zum Management der hypertrophischen Kardiomyopathie. Was ist neu? Zusammenfassung Die ESC Leitlinie 2014 zur hypertrophischen Kardiomyopathie (HCM) fasst mit 133 ausformulierten und abgestimmten Empfehlungen, für die 506 Literaturstellen hinterlegt sind, den aktuellen Erkenntnisstand zu Diagnostik, Management und Therapie des Phänotyps HCM zusammen. Neu im Vergleich zur letzten, 10 Jahre alten ACC/ESC-Leitlinie sind die Einarbeitung aktueller Erkenntnisse zur Genetik, konkrete Empfehlungen zum genetischen Screening von betroffenen Familien, die Betonung klinischer Leitsymptome (Signale) zur Zuordnung zu selteneren nichtobstruktiven HCM-Varianten, die Betonung der nicht-invasiven Bildgebung mit Echokardiographie und Kardio-MRT sowie eine Formel Verschiedene, teils unspezifische Symptome können auf eine HCM hinweisen. Brustschmerzen bei Belastung oder in Ruhe sind häufig und können durch schwere Mahlzeiten oder Alkoholkonsum ausgelöst werden. Als Ursachen der Brustschmerzen werden myokardiale Ischämien durch mikrovaskuläre Dysfunktion zur Abschätzung des Risikos für einen plötzlichen Herztod. Dabei sollte nicht vergessen werden, dass die meisten Patienten mit einer HCM ein weitgehend normales Leben führen. Der hohe Detaillierungsgrad der Leitlinie erweist sich sowohl für den Kardiomyopathieexperten als auch für den Internisten und Allgemeinmediziner als eine ausgezeichnete, strukturierte Zusammenfassung des gegenwärtigen Wissenstands. Schlüsselwörter Genetische Klassifikation Speichererkrankungen M. Anderson- Fabry Amyloidose Sportlerherz The 2014 ESC guidelines on the diagnosis and management of hypertrophic cardiomyopathy. What is new? Abstract The 2014 European Society of Cardiology (ESC) guidelines on the diagnosis and management of hypertrophic cardiomyopathy (HCM) comprise 133 recommendations with 506 references. In comparison to the last 10-year-old American College of Cardiology Foundation (ACCF)/ESC guidelines new data have been added, such as recent studies on genetics, updated recommendations for family and genetic screening, a special emphasis on red flags in clinical symptomatology and diagnostic features for the identification of non-obstructive variants of HCM, on multimodality non-invasive imaging by echocardiography and cardiac magnetic resonance imaging (MRI) and a HCM risk formula for the assessment of sudden cardiac death within 5 years. Nevertheless, it should not be forgotten that the majority of patients with HCM lead a normal life. This detailed update and the structured recommendations are an excellent summary of the current knowledge on HCM for the cardiomyopathy specialist and also for internists and general physicians. Keywords Genetic classification Storage diseases Anderson-Fabry disease Amyloidosis Athlete s heart syndrome in Kombination mit einer erhöhten mechanischen Wandbelastung der hypertrophierten Myozyten vermutet. Symptome der chronischen Herzinsuffizienz treten ebenfalls häufig auf, während eine akut aufgetretene systolische Herzinsuffizienz bei HCM-Patienten eher selten verzeichnet wird. Meist steht klinisch die diastolische Dysfunktion bei erhaltener Ejektionsfraktion ( heart failure with preserved ejection fraction, HFPEF) im Vordergrund. Manchmal dominieren die Folgen einer Obstruktion des linksventrikulären Ausflusstrakts ( left ventricular outflow tract, LVOT) oder einer Herz
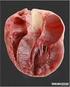
4 Charakteristische Anamnese Klinik Diagnostische Signale ("red flags") Genetische Testung schleichenden systolischen Dysfunktion bei diffuser Fibrosierung des Myokards ( remodeling ). Weitere wichtige aber unspezifische Symptome sind Palpitationen und Synkopen. Palpitationen entstehend dabei oft durch supraventrikuläre Rhythmusstörungen wie einem intermittierenden Vorhofflimmern. Synkopen im Stehen und/oder mit Erbrechen sind meist Folge einer neurogene Dysregulation (Reflexsynkopen), während Synkopen bei oder kurz nach einer Belastung eher rhythmogen/kardiogen verursacht sind. Kommentar Vererbung, Genetik (autosomal-dominant, rezessiv, x-chromosomal, matrilinear) Symptome (Hörverlust, Muskelschmerz, Parästhesie, Muskelschwäche) Untersuchung (Auge, Orthostase, Vertigo, Exanthem) EKG (Präexzitation, AV-Block, Pseudoinfarkt) Kardiovaskuläres Imaging (Speicherkrankheit, LVNC, Wandbewegung, SAM) Labor (CK, Ferritin, Laktat) nur falls Klinik und diagnostische Signale unzureichend für Diagnose falls Familienuntersuchung erforderlich nach genetischer Beratung Abb. 1 8 Diagnostisches Management bei hypertrophischer Kardiomyopathie (EKG Elektrokardiogramm, AV atrioventrikulär, LVNC linksventrikuläre Non-compaction -Kardiomyopathie, SAM systolic anterior movement, CK Kreatinkinase) Insgesamt sind bei der klinischen Bewertung der Symptome das Alter und das Geschlecht des Patienten wesentliche Faktoren, denn vererbte Stoffwechseldefekte (teils mit Geschlechtspräferenz) oder kongenitale strukturelle Veränderungen des Herzens sind bei Neugeborenen oder Kleinkindern häufiger als bei älteren Kindern oder Erwachsenen. Andere Erkrankungen, wie z. B. die TTR-Amyloidose kommen dagegen fast nur bei Männern über 65 Jahre vor. Elektrokardiogramm Definitive Diagnose Zwischen 75 und 90% der Patienten mit einer HCM haben ein auffälliges EKG. Deshalb sollte als Standarduntersuchung bei jedem Patienten mit V. a. HCM ein Zwölfkanal-EKG in Ruhe und ein 48-h- Langzeit-EKG durchgeführt werden (I/B). Dabei finden sich in unterschiedlichem Ausmaß eine Linksherzhypertrophie, STund T-Wellen-Anomalien und pathologische Q-Zacken [10, 13]. Charakteristische EKG-Veränderungen sind bei asymmetrischer Septumhypertrophie (ASH) schmale (<40 ms) und tiefe Q-Zacken ( dagger-like ) über den anteroseptolateralen Ableitungen (V5 6, I, avl, avf), gepaart mit einer ausgeprägten Hochvoltage (. Abb. 2a), während das Yamaguchi-Syndrom, das als eine rein apikale HCM definiert ist (. Abb. 3d), mit einer riesigen T-Wellen-Inversion ( giant T inversion ), aber ohne septale Hypertrophie und damit auch ohne septale Q-Zacken einhergeht (. Abb. 2b). Es wird überwiegend in Japan und dort bei etwa 11% der HCM-Patienten beobachtet.. Tab. 4 zeigt wichtige differenzialdiagnostische und damit auch krankheitsspezifische Hinweise im EKG für die ätiologische Zuordnung einer HCM [1, 11]. Deshalb ist die Durchführung eines Zwölfkanal-EKG bei HCM selbstverständlich (I/B), ebenso auch eine 48-h- Langzeit-EKG-Registrierung zum Nachweis atrialer und ventrikulärer Arrhythmien (1/C). Falls Rhythmusstörungen vermutet werden, aber nicht mittels dieser beiden Registriermethoden dokumentiert wurden, kann die Implantation eines Event-Rekorders sinnvoll sein (IIa/C). Einteilung der hypertrophischen Kardiomyopathie nach Phänotypen Die früheren HCM-Klassifikationen haben verschiedene Phänotypen in der Bildgebung und Hämodynamik unterschieden (. Abb. 3a,b,c,d,e,f; [14]). Von einer hypertrophisch-obstruktiven Form (HOCM) geht man bei einem instantanen Spitzengradienten von 30 mmhg oder mehr am linksventrikulären Ausflusstrakt aus. Die Messung erfolgte früher invasiv, heute wird sie nicht-invasiv mittels Doppler erhoben. Von der HOCM werden die nichtobstruktiven Varianten abgegrenzt (. Abb. 3c,d,e,f). Beim hypertrophisch-obstruktiven Typ prävaliert der subaortale Typ in rund 80% der Fälle. Er imponiert durch die ASH, die intraventrikuläre Ausflussbahnobstruktion infolge derselben und einer Vorwärtsbewegung der Mitralsegel ( systolic anterior movement, SAM), wobei sich die Mitralklappen im erhöhten Druckbereich des Ventrikels befinden (. Abb. 3a). Der mittventrikuläre Typ findet sich in rund 20% der Fälle (. Abb. 3b); bei ihm liegt die Obstruktion in der Ventrikelmitte zwischen Papillarmuskel und Septum. Die Mitralklappen befinden sich im postobstruktiven Niederdruckbereich. Das angiographische Bild entspricht in der Systole einem Balletschuh, der auf der Zehenspitze steht (. Abb. 4a). Bei der hypertrophischnichtobstruktiven Kardiomyopathie liegt der subaortal-apikale Typ (. Abb. 3c) in rund 40% der Fälle vor und imponiert durch die subaortale Septumverdickung sowie die diastolische Trichterform. Beim apikalen Typ (. Abb. 3d) sind Septum und freie Wand subaortal normal dick, die Herzspitze ist jedoch hypertrophiert und trichterförmig deformiert (Häufigkeit: 11 4 Herz 2014
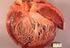
5 Tab. 3 Diagnosespezifische klinische Signale ( red flags ) bei hypertrophischer Kardiomyopathie (HCM). (Modifiziert nach [1, 2, 3, 9, 10]) Diagnostisches Signal Geistige Behinderung, Lernschwierigkeiten Taubheit Sehschwäche Gangstörung Muskelschwäche Parästhesie, neuropathischer Schmerz Karpaltunnelsyndrom Ptose Café-au-lait-Flecken, Lentigines Angiokeratome, Hypohydrose 30%). Der konzentrische Typ (. Abb. 3e) zeichnet sich durch eine auf den gesamten linken Ventrikel bezogene zirkuläre Hypertrophie und damit apikal keine Trichterform (ca. 15% der Fälle) aus. Der in etwa 15% der Fälle vorkommende reine Papillarmuskeltyp zeigt die pathologischen Veränderungen nur am Papillarmuskel; Septum und freie Wand sind in Verdachtsdiagnose bei HCM Mitochondriopathie Noonan-, LEOPARD-, Costello-Syndrom M. Danon Mitochondriopathie, evtl. kombiniert mit Diabetes M. Anderson-Fabry (X-chromosomaler Alphagalaktosidase-A-Mangel) LEOPARD-Syndrom Mitochondriopathien TTR-Amyloidose ( cotton wool ) M. Danon (Retinitis pigmentosa) M. Anderson-Fabry (Katarakt, Hornhauttrübung, Cornea verticillata) Friedreich-Ataxie Mitochondriopathie Glykogenspeichererkrankung FHLI-Mutation ( four and a half LIM domains protein ) Friedreich-Ataxie Amyloidose M. Anderson-Fabry TTR-Amyloidose (bilateral und bei Männern) Mitochondriopathie Noonan-/LEOPARD-Syndrom Myotone Dystrophie LEOPARD-/Noonan-Syndrom M. Anderson-Fabry LEOPARD Lentigines, ECG abnormalities, ocular hypertelorism, pulmonary stenosis, abnormal genitalia, retardation of growth, sensorineural deafness ; TTR Transthyretin. Tab. 4 EKG-Befunde und ätiologische Zuordnung einer hypertrophischen Kardiomyopathie (HCM). (Modifiziert nach [1, 11]) EKG-Befund Präexzitation Short-PR -Syndrom AV-Block LVH mit Sokolow-Index 50 Niedrige oder für die Hypertrophie zu geringe Voltage Zuordnung Speichererkrankungen (M. Pompe, PRKAG2, M. Danon), mitochondriale HCM (MELAS, MERFF) in bis zu 30% der Fälle ohne Präexzitation bei M. Anderson-Fabry Mitochondriopathien, Speichererkrankung (z. B. M. Anderson- Fabry, Amyloidose, Desminopathien, PRKAG2) Speichererkrankungen (z. B. M. Pompe, M. Danon Periphere Niedervoltage ohne Perikarderguss ist selten, aber charakteristisch für eine Amyloidose AV atrioventrikular; LVH linksventrikuläre Hypertrophie; PRKAG2 protein kinase, AMP-activated, gamma 2 ; MELAS mitochondrial encephalomyopathy, lactic acidosis and stroke-like episodes ; MERFF myoclonic epilepsy with ragged red fiber. der Regel normal dick, die apikale Trichterform wird vermisst (. Abb. 3f). Kommentar Eine Zuordnung der Mutationen zu den echomorphologischen Phänotypen haben die Familienuntersuchungen nicht ergeben; vielmehr kommen bei identischer Mutation nicht selten unterschiedliche HCM-Phänotypen vor. Bei Speichererkrankungen sind obstruktive Formen allerdings nicht beschrieben worden. Invasive Diagnostik und Endomyokardbiopsie Die neuen nicht-invasiven bildgebenden Verfahren in Kombination mit Anamnese, Labor und genetischer Analyse haben die invasive Abklärung der HCM in der klinischen Routine weitgehend abgelöst. Der Stellenwert der Herzkatheteruntersuchung für das Management der HCM/ HOCM ist in den ESC-Leitlinien von 2014 beschränkt auf zwei diagnostische Indikationen und einen therapeutisch-interventionellen Aspekt: 1. Bei unklarer präkordialer Beschwerdesymptomatik und zur koronaren Herzkrankheit (KHK) passendem Risikoprofil sollte eine KHK ausgeschlossen werden; hier greifen die internationalen Leitlinien zur KHK. 2. Die Durchführung einer Endomyokardbiopsie kann erwogen werden, wenn die nicht-invasiven Untersuchungen Hinweis auf einen infiltrativen, inflammatorischen Prozess oder auf eine Speichererkrankung geben, die mit anderen Methoden nicht erfasst werden können (IIb/C; [15, 16]), wie z. B. bei Amyloidose, M. Anderson-Fabry oder Perimyokarditisverdacht, zumal sich aus der ätiologischen Diagnose therapeutische Optionen erschließen [17].. Abb. 4d,e zeigt das histologische Bild einer ausgeprägten Hypertrophie desorientierter Herzmuskelfasern ( whirling ) bei einem Patienten mit einer später diagnostizierten Mutation der schweren Kette des Myosins,. Abb. 5 oben rechts die Myozytenhypertrophie mit ausgeprägter Fibrose und unten rechts eine kardiale Amyloidose mit dazugehörigen Kardio-MRT (kardiale Magnetresonanztomographie)-Befunden. Die Myokardbiopsie sollte in diesen Fällen in einem spezialisierten Zentrum durchgeführt werden, da dort das Risiko des Eingriffs nicht größer ist als das einer normalen Linksherzkatheteruntersuchung ohne Biopsie [18]. Herz
6 Tab. 5 Echokardiographische Befunde und ätiologische Zuordnung. (Modifiziert nach [1, 11]) Echobefund Verdickung des IAS Verdickung der AV-Klappen RV-Hypertrophie (besonders lateral) Perikarderguss Veränderte Echogenität des Myokards ( milchglasartig ) Konzentrische LV-Hypertophie Exzentrische LV-Hypertrophie (teils >30 mm) Diffus eingeschränkte LV-EF (mit und ohne LV-Dilatation) RVOT-Obstruktion 3. Diagnostik vor und die Durchführung einer septalen Ablationsbehandlung (. Abb. 4a,b). Multimodale nicht-invasive Bildgebung (Echo, MRT) Neben der genetischen Testung ist in den aktuellen ESC-Leitlinien auch die Rolle der nicht-invasiven Bildgebung, besonders die der Kardio-MRT, aufgewertet worden. Das Standardverfahren in der klinischen Routine zur Beurteilung von kardialer Morphologie und Funktion sowie einer möglichen Obstruktion des LVOT bleibt jedoch weiterhin die transthorakale Echokardiographie (I/B;. Abb. 6), bei schlechten Schallbedingungen ggf. unter Einsatz eines i.v. Echokontrastmittels (IIa/C). Zur genauen Beurteilung des Septums und des LVOT vor einer geplanten Septumablation wird die ergänzende Durchführung einer transösophagealen Echokardiographie empfohlen (I/C).. Tab. 5 fasst typische Echobefunde und mögliche Differenzialdiagnosen zusammen [1, 10]. Als Schwächen der Echokardiographie werden neben der bekannten Abhängigkeit der Bildqualität von der Beschallbarkeit des Patienten vor allem die teils Mögliche Differenzialdiagnosen Amyloidose Amyloidose M. Anderson-Fabry (X-chromosomaler Alphagalaktosidase- A-Mangel) Amyloidose, Myokarditis, Noonan-Syndrom und ähnliche M. Anderson-Fabry (Katarakt, Hornhauttrübung, Cornea verticillata) Amyloidose, Myokarditis Amyloidose Glykogenspeichererkrankungen M. Anderson-Fabry M. Pompe (Alphaglukosidasemangel) Danon-Syndrom (Mangel an LAMP-2) Mitochondriopathie, TTR-Amyloidose M. Danon, PRKAG2-Mutationen Myokarditis, M. Anderson-Fabry Noonan-Syndrom und ähnliche IAS interatriales Septum; AV atrioventrikulär; RV rechtsventrikulär; LV linksventrikulär; LV-EF linksventrikuläre Ejektionsfraktion; RVOT right ventricular outflow tract ; LAMP-2 lysosomenaassoziiertes Membranprotein 2; TTR Transthyretin; PRKAG2 protein kinase, AMP-activated, gamma 2. auch bei gutem Schallfenster schlechte Beurteilbarkeit des LV-Apex, der LV-Lateralwand und die im Vergleich zur Kardio-MRT schlechteren Möglichkeiten zur nicht-invasiven Gewebecharakterisierung erwähnt. Die neuen Leitlinien ermutigen deswegen ausdrücklich zur Durchführung einer MRT-Untersuchung bei allen HCM-Patienten als Basisdiagnostik, wenn die lokalen Möglichkeiten zur Durchführung dazu in einem Zentrum vorhanden sind (I/C;. Abb. 5 oben). Besonders wichtig ist die Kardio-MRT bei Patienten, bei welchen die Echokardiographie nicht alle Fragen beantworten kann (I/B), zur Gewebscharakterisierung und Bestimmung des myokardialen Fibrosegrades (IIa/B) sowie zur Unterscheidung der durch sarkomerische Mutation verursachten HCM von Erkrankungen wie der kardialen Amyloidose (IIa/C; [19, 20];. Abb. 5 unten). Kommentar In der aktuellen Version der Leitlinien gibt es allerdings noch keine klare Empfehlung, sondern nur einen Trend zur Verwendung des Fibrosegrades ( late gadolinium enhancement, LGE) für die Risikostratifizierung eines plötzlichen Herztodes. Eine in den Leitlinien abgedruckte Metaanalyse von 6 verschiedenen Arbeiten zu diesem Thema weist jedoch auf eine zukünftige Einsatzmöglichkeit des Fibrosegrades/LGE bei der Risikostratifizierung hin [21]. Die Rolle von nuklearmedizinischen Verfahren und der kardialen Computertomographie (CT) bei der Abklärung einer HCM ist auf Patienten mit spezifischem Verdacht auf TTR-Amyloidose (99mTc- DPD-SPECT: IIa/B) oder Patienten mit schlechtem Schallfenster und Kontraindikationen für ein CMR ( cardiovascular magnetic resonance imaging ; Herz-CT: IIa/C) beschränkt. Therapie und Management bei HOCM Ab einer Ausflussbahnobstruktion von 50 mmhg besteht beim symptomatischen Patienten mit HOCM die Indikation für eine interventionelle (perkutane transluminale septale Myokardablation, PTSMA) oder herzchirurgische Therapie (Myektomie). Weiterhin kommt dem Erhalt des Sinusrhythmus Priorität zu (IIa/C), wobei der Einsatz von Digitalis kontraindiziert ist, weil es den Ruhe- oder Provokationsgradienten verstärkt (III/C). Hingegen stellen Betablocker ohne vasodilatierende Eigenschaften, Verapamil bei Betablockerunverträglichkeit oder additiv Disopyramid bis zur tolerierten Maximaldosis beim symptomatischen HOCM-Patienten eine Klasse-I/B-Empfehlung, bei asymptomatischen Merkmalsträgern oder Patienten mit Hypotension oder Lungenödem eine IIb/C-Indikation dar. Diltiazem ist dann eine Alternative zu Verapamil oder zur Betablockade, wenn der Patient für diese Medikamente ungeeignet erscheint (IIa/C). Für eine niedrig dosierte Diuretikagabe mit Thiaziden oder Schleifendiuretika bei Patienten mit Herzinsuffizienzsymptomen besteht eine IIb/C-, bei erhaltener EF eine IIa/C-Empfehlung. Bei einem Ausflussbahngradienten von mehr als 50 mmhg (I/C), bei einem NYHA-Schwergrad III IV (I/B) oder bei rezidivierenden Synkopen unter Belastungsbedingungen (IIa/C) sollten interventionelle oder chirurgische Maßnahmen ergriffen werden, wenn eine maximale medikamentöse Therapie nicht aus- 6 Herz 2014
7 Abb. 2 9 Charakteristische Veränderungen im Elektrokardiogramm (EKG) bei hypertrophischer Kardiomyopathie: a Hochvoltage mit schmaler Q-Zacke (<40 ms) über der Vorderwand und dem Septum bei hypertrophisch-obstruktiver Form; b laterale und apikale Hypertrophie bei Yamaguchi-Syndrom; c Ausprägung des kardiomyopathischen Prozesses in den EKG-Abschnitten P, Q, QRS, ST und T (LV linksventrikulär) reicht. Dabei sollte die chirurgische Myektomie mit Mitralklappenrekonstruktion gegenüber der interventionellen alkoholischen Septumablation dann bevorzugt werden, wenn eine behandlungsbedürftige Mitralinsuffizienz vorliegt (I/C) und diese nicht durch die systolische Vorwärtsbewegung des anterioren Mitralsegels (SAM) allein hervorgerufen wird (IIa/C) oder die isolierte Myektomie die Mitralinsuffizienz nicht behebt (IIb/C). Hier sollte im Vorfeld eine Entscheidung zwischen den beiden Alternativen septale Ablation (PTSMA) einerseits bzw. Myektomie mit Mitralklappenrekonstruktion andererseits anhand der phänotypischen und funktionalen Einteilung in. Abb. 3 erfolgen. Die Wirksamkeit einer bifokalen Stimulation mittels Zweikammerschrittmacher bei Patienten mit einer Kontraindikation zu Myektomie oder Septumablation stützt sich auf einige kleinere Studien. Für diese Option besteht nach wie vor lediglich eine IIb/C-Empfehlung, sie ist aber sinnvoll Option, wenn gleichzeitig eine Indikation für einen AICD ( automatic implantable cardioverter defibrillator ) besteht (IIb/C). Kommentar Diese Empfehlungen zur HOCM stellen lediglich eine Verschriftlichung bisheriger Studien oder tradierten Lehrbuchwissens dar. Sie sind im Vergleich zu den letzten Leitlinien nicht neu. Therapie und Management bei HCM ohne Ausflussbahnobstruktion Bei symptomatischen Patienten mit einer EF unter 50% und ohne Ausflussbahnobstruktion greifen die Therapieempfehlungen zur Herzinsuffizienztherapie mit ACE-Hemmern oder AT-Blockern (IIa/C), Betablockern (IIa/C), niedrig dosierten Diuretika (IIa/C), Mineralokortikoidrezeptorblockern (IIa/C) und bei Vorhofflimmern auch für Digitalis (IIb/C). Die Implantation eines CRT ( cardiac resynchronisation therapy )- Schrittmachers bei einem symptomatischen Patienten mit Linksschenkelblock und einer QRS-Breite über 120 ms kann laut Leitlinie erwogen werden (IIb/C). Dies gilt auch für die Indikationsstellung zur orthotopen Herztransplantation bei NYHA-III/IV-HCM-Patienten (IIa/B bei EF <50%, IIb/B bei diastolischer Herzinsuffizienz und erhaltener EF). Die Implantation von linksventrikulären (LVAD) oder biventrikulären (BIVAD) Assist-Systemen stößt bei den meist kleinen Herzhöhlen einer HCM mit restriktiver Hämodynamik an anatomische Grenzen und sollte nur für kleine LVAD mit kontinuierlichem axialen Fluss in Erwägung gezogen werden (IIb/C). Bei Angina-pectoris-Symptomatik kann bei HCM ohne Obstruktion Nitro nach Versagen von Betablockern oder Verapamil erwogen werden (IIb/C), während bei der obstruktiven hypertrophischen Kardiomyopathie Nitrate schon deshalb kontraindiziert sind, weil sie einen vorhandenen Gradienten verstärken. Der früher zur Diagnose einer HOCM angewandte und heute obsolete Amylnitrittest verwendete diesen Mechanismus der Gradientenprovokation zur Diagnosestellung. Die Amylnitritgabe geht bei HOCM mit einer Tachykardie, einer Zunahme des systolischen Geräuschs und der Ausflussbahnobstruktion einher. Da Vorhofflimmern/-flattern auch bei HCM-Patienten mit einer Prävalenz von 22,5% und einer jährlichen Inzidenz von 3,1% zu den führenden Arrhythmien gehört, werden halbjährliche 48-h-Langzeit- EKG-Untersuchungen bei einem Vorhofdiameter von 45 mm oder mehr empfohlen, auch wenn der Patient im Routine- EKG noch Sinusrhythmus zeigt (IIa/C), damit eine rechtzeitige Antikoagulation mit Vitamin-K-Antagonisten (Ziel-INR: 2 3) sowohl bei Vorhofflimmern (I/B) als auch bei Vorhofflattern (I/C) eingeleitet werden kann. Statt Vitamin-K-Antagonisten können auch die neuen oralen Antikoagulanzien wie der direkte Thrombininhibitor Dabigatran oder ein oraler Faktor-Xa-Inhibitor (z. B. Rivaroxaban, Apixaban) eingesetzt werden (I/B). Die Abschätzung des Blutungsrisikos sollte analog zum HAS-BLED-Score (IIa/B), die medikamentöse Konversion mittels Amiodaron (IIa/B) oder elektrisch als Defibrillation/Kardioversion analog zu den rhythmologischen Leitlinien erfolgen (IIa/C). Ablative Maßnahmen bei einem medikamentösen Fehlschlag der Therapie werden analog zu den geltenden Herz
8 F sich selbst terminierende Kammertachykardie ( 3 konsekutive ventrikuläre Extrasystolen, VES), F extreme Septumhypertrophie (>30 mm), F positive Familienanamnese bezüglich des SCD, F kürzliche Synkope, F vergrößerter linksatrialer Diameter, F Ausflussbahnobstruktion (Ruhegradient), F inadäquater systolischer Blutdruckanstieg (<20 mmhg) unter körperlicher Belastung. Als Risikoparameter postuliert, aber noch nicht ausreichend validiert worden sind: F Myokardfibrose in der Myokardbiopsie oder im Kardio-MRT [23], F apikales Aneurysma, F bestimmte vererbte Mutationen von Sarkomerproteinen [z. B. schwere Kette des β-myosins oder von Troponin T (. Tab. 1)], die für eine prophylaktische ICD-Implantation sprechen könnten. Die etablierten Risikofaktoren wurden 2013 von O Mahony et al. [24] in einer Risiko-Score-Formel mit der Wahrscheinlichkeit für einen SCD im Verlauf von 5 Jahren zusammengefasst. Dieser Score wird in den Leitlinien zur Risikoabschätzung beim Erstkontakt oder bei Änderung des klinischen Zustands empfohlen (I/B): Abb. 3 8 Bei der Charakterisierung des echomorphologischen Phänotyps werden die hypertrophischobstruktiven Formen (HOCM; a,b) von den nichtobstruktiven Varianten (c,d,e,f) unterschieden (siehe Abschnitt Einteilung der hypertrophischen Kardiomyopathie nach Phänotypen ). (Mit freundlicher Genehmigung aus [14]) Leitlinien für die Vorhofflimmerablation (IIa/B) oder die AV-Knoten-Ablation gehandhabt (IIb/C). Letztere ist nur angebracht, wenn sie mit einer DDD-Schrittmacher-Implantation mit Mode-Switch einhergeht bzw. wenn bei permanentem oder persistierendem Vorhofflimmern eine VVIR-Implantation erfolgt (I/C). Bei verbreitertem QRS (>120 ms) sollte ein CRT-System implantiert werden (IIb/C). Ablationsprozeduren können auch bereits bei der Myektomie eines HOCM-Patienten mit symptomatischem Vorhofflimmern erwogen werden (IIa/C). Prävention des plötzlichen Herztodes Die jährliche Inzidenz des plötzlichen Herztodes ( sudden cardiac death, SCD) bei erwachsenen HCM-Patienten liegt zwischen 1 und 2% [22]. Er ist meistens Folge von Kammerflimmern, sehr viel seltener einer AV-Blockierung oder eines Herzstillstands. Bereits frühere Leitlinien haben als Risikofaktoren des SCD folgende Parameter beschrieben: F jüngere Patienten, Der exponentielle prognostische Index errechnet sich so: [0, maximale Wanddicke (mm)] - [0, maximale Wanddicke 2 (mm 2 )] + [0, linksatrialer Diameter (mm)] + [0, maximaler linksventrikulärer Ausflussbahngradient in Ruhe oder bei Valsalva (mmhg)] + [0, Familienanamnese für SCD*] + [0, NSVT**] + [0, ungeklärte Synkope] [0, Alter in Jahren bei Diagnosestellung]. 8 Herz 2014
9 Abb. 4 8 a Linksventrikuläre Ausflussbahnobstruktion in der Lävokardiographie bei einer hypertrophisch-obstruktiven Form (HOCM) vom mittventrikulären Typ (. Abb. 3b) mit catheter entrapment bei einem 37-jährigen Patienten mit einem Ruhegradienten von 82 mmhg; angiographisch imponiert dies als Balletschuhherz. b Nach Alkoholablation des versorgenden Septumasts mittels perkutaner transluminaler septaler Myokardablation (PTSMA) ist der Gradient verschwunden und die Herzsilhouette in der Systole normalisiert. c Bei einem 43-jährigen Patienten konnte bei fehlendem Ruhegradienten ein systolischer Spitzengradient von 45 mmhg mittels Valsalva-Manöver provoziert werden. d,e Histologie der Endomyokardbiopsie des 37-jährigen Patienten (aus a,b) mit ausgeprägter Myozytenhypertrophie und -aufzweigung sowie deutlicher interstitieller Fibrose und Kernvergrößerung. (Mit freundlicher Genehmigung aus [3]) * sudden cardiac death ; ** non sustained ventricular tachycardia (nichtanhaltende Kammertachykardie) Danach gilt bei einer Lebenserwartung von mehr als einem Jahr und einem Fünfjahresrisiko von 6% oder mehr eine IIa/B-Empfehlung zur ICD-Therapie als Primärprävention. Nicht indiziert ist die ICD-Implantation bei einem Fünfjahresrisiko unter 4%, wenn keine zusätzlichen ungünstigen prognostischen Faktoren vorliegen (III/B). Ein Risiko zwischen 4 und 6% für einen plötzlichen Herztod in 5 Jahren wird eine IIb/B-Empfehlung zur ICD- Implantation unter Abwägung der Auswirkungen auf Lebensstil und der individuellen sozioökonomischen Randbedingungen abgeben. Bei einem überlebten Herzstillstand infolge einer Kammertachykardie oder eines Kammerflimmerns oder bei einer durch ventrikuläre Rhythmusstörungen erlittenen Synkope besteht im Rahmen der Sekundärprävention ohnehin eine Klasse-I-Empfehlung zur ICD- Behandlung. Dabei sollten die betroffenen Patienten vor der Implantation über die Probleme einer ICD-Therapie (inadäquate Schocks, Elektroden- und Schrittmacherkomplikationen) aufgeklärt worden sein (I/C). Bei etwas spärlicherem Evidenzgrad B oder C gelten dieselben Empfehlungen (I oder IIa/b) auch für das Kindesalter. Empfängnisverhütung und Schwangerschaft Hierzu wird bei Frauen mit einer HCM eine kompetente Beratung durch einen Kardiologen und einen Genetiker empfohlen (I/C). Bei symptomatischen Frauen mit HCM kann die Betablockertherapie über die gesamte Schwangerschaft fortgeführt werden (IIa/C). Bei Vorhofflimmern sollte in Abhängigkeit vom Schwangerschaftsstadium eine Antikoagulation oder ein Behandlung mit niedermolekularem Heparin erfolgen (IIa/C). Differenzialdiagnostik der HCM zu Hochdruck und Sportlerherz, Management bei Sportlern oder asymptomatischen genetischen Merkmalsträgern Die physiologische Hypertrophie des Sportlerherzens oder die pathologische Hypertrophie bei unzureichend behandelter Hypertonie ist differenzialdiagnostisch nicht immer einfach von der HCM abzugrenzen. Bei HCM und Hochdruck sprechen für eine unzureichende Blutdruckeinstellung F positiver Sokolow-Index im EKG ohne Repolarisationsstörung, F Regression der LVH nach 6 bis 12 Monaten bei konsequenter Blutdruckkontrolle. Herz
10 Abb. 5 8 Im Kardio-MRT ( cardiovascular magnetic resonance imaging, CMR) unter Kontrastmittelgabe mit Gadolinium zeigt die hypertrophische Kardiomyopathie (HCM) ein fokales Bild der späten Kontrastmittelanreicherung ( late gadolinium enhancement, LGE; weiße Pfeile), zu der die diffuse Fibrose bei gleichzeitiger Myozytenhypertrophie ohne Entzündungszellen passt (oben rechts). Das charakteristische Bild der kardialen Amyloidose (unten) ergibt eine diffuse, endokardnahe Kontrastmittelanreicherung (LGE), als deren Korrelat sich das Amyloid in der mit Kongorot gefärbten Endomyokardbiopsie hellrot und im polarisierten Licht als apfelgrüne doppelbrechende Kristalle zeigt Für eine HCM sprechen: F positive Familienanamnese, F begleitende rechtsventrikuläre Hypertrophie, F im Kardio-MRT ein LGE in der Hypertrophieregion, F Wanddicken 15 mm bei Kaukasiern und 20 mm in der schwarzen Bevölkerung, F erhebliche diastolische Dysfunktion, F pathologische Q-Zacken und Leitungsstörungen im EKG. Bei einer Herzhypertrophie von Athleten im Profi- oder Amateurstatus sprechen für eine HCM als Ursache der Hypertrophie und gegen eine Sportlerherzhypertrophie folgende Punkte: F positive Familienanamnese von Verwandten 1. Grades (Evidenzgrad B), F weibliches Geschlecht (Evidenzgrad B), F plötzlicher Herztod oder eine Synkope bei Verwandten 1. Grades (Evidenzgrad C). Im EKG betroffener Probanden machen pathologische Q-Zacken, diskordante T- Wellen in 2 und mehr Ableitungen, riesige ( giant ) negative T-Wellen (>5 mm) in 2 nebeneinander liegenden Ableitungen (. Abb. 2) und komplexe ventrikuläre Rhythmusstörungen im 24-h-EKG oder mehr als 2000 VES/24 h eine HCM mit dem Evidenzgrad B hoch wahrscheinlich. Bei der multimodalen Bildgebung sind eine asymmetrische Septumhypertrophie, eine SAM ( systolic anterior motion ) der Mitralsegel mit komplettem oder inkomplettem Septumkontakt mit dem Evidenzgrad B, ein LGE im Kardio-MRT, ein intraventrikulärer Ruhegradient, ein linker Vorhofdiameter von mehr als 45 mm, eine rechtsventrikuläre Hypertrophie (>5 mm) und myokardiale Krypten im MRT mit einem Evidenzgrad C Kriterien, die für eine HCM sprechen. Liegt eine sarkomerische Mutation vor oder wird durch einen Trainingsstopp keine Hypertrophieregression erzielt, spricht auch dies mit einem Evidenzgrad B für eine HCM und gegen ein Sportlerherz. Deshalb lautet die Empfehlung, dass bei HCM-Patienten Wettkampfsport im Amateur- oder Profistatus kontraindiziert ist (I/C; [25]). Endokarditisprophylaxe Eine Endokarditisprophylaxe bei medizinischen Eingriffen beschränkt sich auf Patienten mit linksventrikulärer Ausflussbahnobstruktion (HOCM) und vergrößertem linken Vorhof bei begleitender Mitralinsuffizienz. Schlussfolgerungen F Auch angesichts der 55 Seiten des detaillierten Leitlinientexts zur HCM mit 10 Tabellen, 7 Abbildungen, 506 Literaturstellen und 133 ausformulierten und abgestimmten Empfehlungen zu Diagnostik, Management und Therapie führen die meisten Patienten mit HCM erstaunlicherweise ein weitgehend normales Leben. F Der hohe Detaillierungsgrad der Leitlinie bei der genetischen Zuordnung, 10 Herz 2014
11 Abb. 6 8 Vergleich der echomorphologischen und hämodynamischen Phänotypen einer nichtobstruktiven (HNCM) mit einer hypertrophisch-obstruktiven Kardiomyopathie (HOCM): Im Dreikammerblick (3CV) zeigen sowohl die HOCM als auch die HNCM eine asymmetrische Septumhypertrophie, im Fünfkammer-Blick (5CV) ist die turbulente Strömung der Ausflussbahnobstruktion durch den Farbumschlag (grün-gelb-rot) bei HOCM im Gegensatz zum kontinuierlichen Fluss in die Aorta (blau) das jeweils charakteristische Merkmal. Die Spalte mit der Darstellung des Continuous-wave -Dopplers (CW-Doppler) ergibt bei ähnlicher Konfiguration der Flusskurve die unterschiedlichen maximalen Geschwindigkeiten im CW-Doppler wieder, die bei HNCM 1,59 m/s (159 cm/s) und bei HOCM 4,85 m/s betragen und mit der erhöhten Geschwindigkeit auch den Gradienten bei HOCM ausweisen der multimodalen Bildgebung und der allgemeinen und, wenn möglich, ätiologiespezifischen Therapie der HCM erweist sich für den kardiologischen Kardiomyopathieexperten als ausgezeichnete und abgewogene Zusammenfassung des gegenwärtigen Wissenstands und noch offener Fragen und ungelöster Probleme. F Die Leitlinie stellt auch für den Internisten und den Generalisten in der Beratung des betroffenen Patienten eine wertvolle, aktuelle Informationsquelle dar. Korrespondenzadresse Prof. Dr. B. Maisch Emer. Direktor der Klinik für Innere Medizin Kardiologie, Fachbereich Medizinder Philipps Universität Marburg privat: Feldbergstr. 45, Marburg bermaisch@gmail.com Einhaltung ethischer Richtlinien Interessenkonflikt. B. Maisch und H. Mahrholdt erklären, dass kein Interessenkonflikt besteht. Dieser Beitrag enthält keine Studien an Menschen oder Tieren. Literatur 1. Elliott PM, Anastasakis A, Borger MA et al (2014) 2014 ESC Guidelines on diagnosis and management of hypertrophic cardiomyopathy. The Task Force for the Diagnosis and Management of Hypertrophic Cardiomyopathy of the European Society of Cardiology (ESC). Eur Heart J 35(39): Elliott P, Andersson B, Arbustini E et al (2008) Classification of the cardiomyopathies: a position statement from the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases. Eur Heart J 29: Maisch B, Noutsias M, Ruppert V et al (2012) Cardiomyopathies: classification, diagnosis, and treatment. Heart Failure Clin 8: Richardson P, McKenna W, Bristow M et al (1996) Report of the 1995 World Health Organization/ International Society and Federation of Cardiology Task Force on the Definition and Classification of cardiomyopathies. Circulation 93(5): Herz
12 5. Maron BJ, McKenna WJ, Danielson GK et al (2003) American College of Cardiology/European Society of Cardiology clinical expert consensus document on hypertrophic cardiomyopathy. A report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents and the European Society of Cardiology Committee for Practice Guidelines. J Am Coll Cardiol 42: Maron BJ, Pelliccia A, Spirito P (1995) Cardiac disease in young trained athletes. Insights into methods for distinguishing athlete s heart from structural heart disease, with particular emphasis on hypertrophic cardiomyopathy. Circulation 91: Pelliccia A, Maron BJ, Spataro A et al (1991) The upper limit of physiologic cardiac hypertrophy in highly trained elite athletes. N Engl J Med 324: Gersh BJ, Maron BJ, Bonow RO et al (2011) 2011 CCF/AHA guideline for the diagnosis and treatment of hypertrophic cardiomyopathy: a report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guidelines. Circulation 124:e783 e Hengstenberg C, Carrier L, Schwartz K, Maisch B (1994) Clinical and genetic heterogeneity of familial hypertrophic cardiomyopathy. Herz 19(2): Rapezzi C, Arbustini E, Caforio AL et al (2013) Diagnostic work-up in cardiomyopathies: bridging the gap between clinical phenotypes and final diagnosis. A position statement from the ESC Working Group on Myocardial and Pericardial Diseases. Eur Heart J 34: Wicks EC, Elliot PM (2012) Genetics and metabolic cardiomyopathies. Herz 37: Kloos W, Katus HA, Meder B (2012) Genetic cardiomypathies. Lessons learned from humans, mice, and zebrafish. Herz 37: McLeod CJ, Ackerman MJ, Nishimura RA et al (2009) Outcome of patients with hypertrophic cardiomyopathy and a normal electrocardiogram. J Am Coll Cardiol 54: Kuhn H, Gietzen FH (1999) Hypertrophische Kardiomyopathien. In: Daniel W (Hrsg) Kardiologie. Thiemes Innere Medizin (TIM). Thieme, Stuttgart New York, S Leone O, Veinot JP, Angelini A et al (2012) 2011 consensus statement on endomyocardial biopsy from the Association for European Cardiovascular Pathology and the Society for Cardiovascular Pathology. Cardiovasc Pathol 21: Cooper LT, Baughman KL, Feldman AM et al (2007) The role of endomyocardial biopsy in the management of cardiovascular disease: a scientific statement from the American Heart Association, the American College of Cardiology, and the European Society of Cardiology Endorsed by the Heart Failure Society of America and the Heart Failure Association of the European Society of Cardiology. Eur Heart J 28: Maisch B, Pankuweit S (2012) Current treatment options in (peri)myocarditis and inflammatory cardiomyopathy. Herz 6: Yilmaz A, Kindermann I, Kindermann M et al (2010) Comparative evaluation of left and right ventricular endomyocardial biopsy: differences in complication rate and diagnostic performance. Circulation 122(9): Mahrholdt H, Wagner A, Judd RM et al (2005) Delayed enhancement cardiovascular magnetic resonance assessment of non-ischaemic cardiomyopathies. Eur Heart J 26: Vogelsberg H, Mahrholdt H, Deluigi CC et al (2008) Cardiovascular magnetic resonance in clinically suspected cardiac amyloidosis: noninvasive imaging compared to endomyocardial biopsy. J Am Coll Cardiol 51: Green JJ, Berger JS, Kramer CM, Salerno M (2012) Prognostic value of late gadolinium enhancement in clinical outcomes for hypertrophic cardiomyopathy. JACC Cardiovasc Imaging 5: Elliott PM, Gimeno JR, Thaman R et al (2006) Historical trends in reported survival rates in patients with hypertrophic cardiomyopathy. Heart 92: Maisch B, Rupp H (2006) Myocardial fibrosis: a cardiopathophysiologic Janus head. Herz 31(3): O Mahony C, Jichi F, Pavlou M et al (2013) A novel clinical risk prediction model for sudden cardiac death in hypertrophic cardiomyopathy (HCM Risk- SCD). Eur Heart J 35(30): Pelliccia A, Fagard R, Bjornstad HH et al (2005) Recommendations for competitive sports participation in athletes with cardiovascular disease: a consensus document from the Study Group of Sports Cardiology of the Working Group of Cardiac Rehabilitation and Exercise Physiology and the Working Group of Myocardial and Pericardial Diseases of the European Society of Cardiology. Eur Heart J 26: Herz 2014
HOCM. Diagnostik, Risiko, Therapie. PD Dr. Marcel Halbach. Klinik III für Innere Medizin. Herzzentrum der Universität zu Köln
 HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
Therapie der akuten Herzinsuffizienz. Medikamentöse Therapie. Neue Therapieansätze. Device-Therapie
 Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
Pressemitteilung: Abdruck frei nur mit Quellenhinweis Pressetext DGK 04/2016
 Obstruktion des LVOT bei hypertropher Kardiomyopathie (HCM): Risikomarker oder therapeutischer Angriffspunkt? Professor Lothar Faber, Bad Oeyenhausen Maligne ventrikuläre Arrhythmien mit der Gefahr des
Obstruktion des LVOT bei hypertropher Kardiomyopathie (HCM): Risikomarker oder therapeutischer Angriffspunkt? Professor Lothar Faber, Bad Oeyenhausen Maligne ventrikuläre Arrhythmien mit der Gefahr des
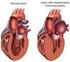
Kardiomyopathien = Erkrankungen des Herzmuskels
 Kardiomyopathien = Erkrankungen des Herzmuskels Hypertrophie= Verdickung der Herzwände Kardiomyopathien Erkrankungen des Herzmuskels Dilatation= Erweiterung des Herzhöhle Infiltration= Versteifung des
Kardiomyopathien = Erkrankungen des Herzmuskels Hypertrophie= Verdickung der Herzwände Kardiomyopathien Erkrankungen des Herzmuskels Dilatation= Erweiterung des Herzhöhle Infiltration= Versteifung des
Die andere Kardiomyopathie: Differentialdiagnose und therapie bei hypertrophischen Kardiomyopathien. Herzinsuffizienz und Vorhofflimmern
 Die andere Kardiomyopathie: Differentialdiagnose und therapie bei hypertrophischen Kardiomyopathien 23. Bielefelder Seminar über aktuelle Fragen in der Kardiologie: Herzinsuffizienz und Vorhofflimmern
Die andere Kardiomyopathie: Differentialdiagnose und therapie bei hypertrophischen Kardiomyopathien 23. Bielefelder Seminar über aktuelle Fragen in der Kardiologie: Herzinsuffizienz und Vorhofflimmern
3.1 Hypertrophe Kardiomyopathie
 3.1 Hypertrophe Kardiomyopathie Peter Hunold 3.1.1 Einführung Die linksventrikuläre Hypertrophie (LVH) ist ein sehr häufiger Befund in der klinischen Kardiologie. Im weit überwiegenden Teil der Fälle ist
3.1 Hypertrophe Kardiomyopathie Peter Hunold 3.1.1 Einführung Die linksventrikuläre Hypertrophie (LVH) ist ein sehr häufiger Befund in der klinischen Kardiologie. Im weit überwiegenden Teil der Fälle ist
Hypertrophe Kardiomyopathie (HCM)
 Hypertrophe Kardiomyopathie (HCM) ESC Guidelines 2014 Cardiolunch 27.11.2014 Herzzentrum Otmar Pfister, Klinik für Kardiologie, USB Definition HCM is defined by a wall thickness 15 mm in one or more LV
Hypertrophe Kardiomyopathie (HCM) ESC Guidelines 2014 Cardiolunch 27.11.2014 Herzzentrum Otmar Pfister, Klinik für Kardiologie, USB Definition HCM is defined by a wall thickness 15 mm in one or more LV
Kardiomyopathien. Dr. med. P. Matic Facharzt Innere Medizin Medizinische Klinik I St. Katharinen Krankenhaus Frankfurt
 Kardiomyopathien Dr. med. P. Matic Facharzt Innere Medizin Medizinische Klinik I St. Katharinen Krankenhaus Frankfurt Kardiomyopathien Definition / Klassifikation Häufige Kardiomyopathien Dilatative Kardiomyopathie
Kardiomyopathien Dr. med. P. Matic Facharzt Innere Medizin Medizinische Klinik I St. Katharinen Krankenhaus Frankfurt Kardiomyopathien Definition / Klassifikation Häufige Kardiomyopathien Dilatative Kardiomyopathie
Stufendiagnostik der KHK. Anamnese
 Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
Risikofaktoren für KHK Westfälische Wilhelms- Universität Münster Diagnostik der KHK Anamnese Ischämie-Nachweis Hyperlipoproteinämie LDL-Cholesterin Lp(a) nicht modifizierbar Nikotinabusus Prof. Dr. med.
Was Sie schon immer über das EKG wissen wollten
 Was Sie schon immer über das EKG wissen wollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Agenda Muster-Erkennung (Blickdiagnostik) Linksventrikuläre Hypertrophie Wegweisende
Was Sie schon immer über das EKG wissen wollten W. Haverkamp Mediz. Klinik m. S. Kardiologie Campus Virchow-Klinikum Agenda Muster-Erkennung (Blickdiagnostik) Linksventrikuläre Hypertrophie Wegweisende
Neue Leitlinien Herzschrittmacher und Defibrillator
 Ergebniskonferenz Kardiologie 2016 Düsseldorf, 26. Oktober 2016 Neue Leitlinien Herzschrittmacher und Defibrillator Uwe K. H. Wiegand Sana-Klinikum Remscheid Klinik für Kardiologie Neue Leitlinien 06/2013
Ergebniskonferenz Kardiologie 2016 Düsseldorf, 26. Oktober 2016 Neue Leitlinien Herzschrittmacher und Defibrillator Uwe K. H. Wiegand Sana-Klinikum Remscheid Klinik für Kardiologie Neue Leitlinien 06/2013
Spezielle Indikationen für die Kardio-MRT: Kardiomyopathien und Elektrophysiologie
 Spezielle Indikationen für die Kardio-MRT: Kardiomyopathien und Elektrophysiologie Markus Bartelsmeier Klinik für Kardiologie und Internistische Intensivmedizin Klinikum Bielefeld-Mitte Kardio-MRT bei
Spezielle Indikationen für die Kardio-MRT: Kardiomyopathien und Elektrophysiologie Markus Bartelsmeier Klinik für Kardiologie und Internistische Intensivmedizin Klinikum Bielefeld-Mitte Kardio-MRT bei
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Willkommen zum Hamburg Heart View Symposium
 Willkommen zum Hamburg Heart View Symposium Wann ist Kardio MRT sinnvoll? Indikationen zum Kardio MRT? PD Dr. med. Henning Steen Leitender Arzt Kardiovaskuläre MRT Marienkrankenhaus Hamburg steen2.innere@marienkrankenhaus.org
Willkommen zum Hamburg Heart View Symposium Wann ist Kardio MRT sinnvoll? Indikationen zum Kardio MRT? PD Dr. med. Henning Steen Leitender Arzt Kardiovaskuläre MRT Marienkrankenhaus Hamburg steen2.innere@marienkrankenhaus.org
Kardiomyopathien I DCM, RCM, HCM
 Kardiomyopathien I DCM, RCM, HCM 22. Mai 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments
Kardiomyopathien I DCM, RCM, HCM 22. Mai 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments
EKG bei Sportlern: Was ist normal und was nicht? PD Dr. Tobias Reichlin
 EKG bei Sportlern: Was ist normal und was nicht? PD Dr. Tobias Reichlin Kardiolunch 5. Februar 2015 Schweizer Diagnosis Fussball of AMI: Nationalspieler Timing Kameruner Diagnosis Fussball of AMI: Nationalspieler
EKG bei Sportlern: Was ist normal und was nicht? PD Dr. Tobias Reichlin Kardiolunch 5. Februar 2015 Schweizer Diagnosis Fussball of AMI: Nationalspieler Timing Kameruner Diagnosis Fussball of AMI: Nationalspieler
Plötzlicher Herztod Typische Ursachen und Kolibris. Christopher Piorkowski
 Plötzlicher Herztod Typische Ursachen und Kolibris Christopher Piorkowski Universität Leipzig - Herzzentrum - Abteilung für Elektrophysiologie Fallbeispiel I: Anamnese 58-jähriger Steuerbeamter, paroxysmales
Plötzlicher Herztod Typische Ursachen und Kolibris Christopher Piorkowski Universität Leipzig - Herzzentrum - Abteilung für Elektrophysiologie Fallbeispiel I: Anamnese 58-jähriger Steuerbeamter, paroxysmales
«Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie
 «Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie Hans Peter Kuen Kinderspital Luzern 27.9.2016 Kardiologische Alltagsfragen der päd. Praxis Herzgeräusche
«Einfache und häufige» Alltagsfragen aus den pädiatrischen Schwerpunkten Pädiatrische Kardiologie Hans Peter Kuen Kinderspital Luzern 27.9.2016 Kardiologische Alltagsfragen der päd. Praxis Herzgeräusche
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
Herzstolpern. Christian Sticherling Kardiologie USB. medart basel `15
 Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
2 State of the art lectures
 ÜBERBLICK: OPERATIONSINDIKATIONEN Herzklappenfehler Prof. F. Eckstein Bonow RO, Carabello BA, et al., J Am Coll Cardiol 2008 Empfehlungen / Level of Evidence (LE) Strategie bei Vorliegen von Herzgeräuschen
ÜBERBLICK: OPERATIONSINDIKATIONEN Herzklappenfehler Prof. F. Eckstein Bonow RO, Carabello BA, et al., J Am Coll Cardiol 2008 Empfehlungen / Level of Evidence (LE) Strategie bei Vorliegen von Herzgeräuschen
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
MEDC. Definition der Angina pectoris
 Mo 24.11.2008 KHK Pathophysiologie, Risikofaktoren Di 25.11.2008 8:15-9:00 KHK - Diagnostik & Therapie der AP (med / PCI) Di 25.11.2008 9:15-10:00 KHK - Therapie der Angina pectoris (medikamentös, PCI)
Mo 24.11.2008 KHK Pathophysiologie, Risikofaktoren Di 25.11.2008 8:15-9:00 KHK - Diagnostik & Therapie der AP (med / PCI) Di 25.11.2008 9:15-10:00 KHK - Therapie der Angina pectoris (medikamentös, PCI)
CRT-Device-Optimierung mit Echo-Guiding
 CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
Herzrhythmusstörungen und Sport. Markus Stühlinger Univ. Klinik für Innere Medizin III / Kardiologie
 Herzrhythmusstörungen und Sport Markus Stühlinger Univ. Klinik für Innere Medizin III / Kardiologie Sport als Medikament 2h pro Woche! 6-10 METS! Sharma S et al. Eur Heart J 2015;eurheartj.ehv090 Freizeitsport
Herzrhythmusstörungen und Sport Markus Stühlinger Univ. Klinik für Innere Medizin III / Kardiologie Sport als Medikament 2h pro Woche! 6-10 METS! Sharma S et al. Eur Heart J 2015;eurheartj.ehv090 Freizeitsport
Aktuelle Diagnostik und Therapie hypertrophischer Kardiomyopathien
 Aktuelle Diagnostik & Therapie Review article 583 Aktuelle Diagnostik und Therapie hypertrophischer Kardiomyopathien Diagnosis and treatment of hypertrophic cardiomyopathies Autoren C. Kühl 1 M. Luedde
Aktuelle Diagnostik & Therapie Review article 583 Aktuelle Diagnostik und Therapie hypertrophischer Kardiomyopathien Diagnosis and treatment of hypertrophic cardiomyopathies Autoren C. Kühl 1 M. Luedde
Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren
 Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren L. Károlyi PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKAD. LEHRPRAXISKLINIK DER TU DRESDEN Fortbildung
Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren L. Károlyi PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKAD. LEHRPRAXISKLINIK DER TU DRESDEN Fortbildung
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Herzinsuffizienz und Vorhofflimmern
 und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
Echokardiographie. Definition: Verschiedene Verfahren: Lernhilfen zur Blockpraktikum Kardiologie WS 2015/2016 Mahabadi/Schmidt/Baars
 Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
VT-Ablation bei Herzinsuffizienz
 Kardiologie heute 25.11.2011 VT-Ablation bei Herzinsuffizienz Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Ein weltweites Problem Inzidenz/Jahr Anzahl Patienten Jährliche Mortalität
Kardiologie heute 25.11.2011 VT-Ablation bei Herzinsuffizienz Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Ein weltweites Problem Inzidenz/Jahr Anzahl Patienten Jährliche Mortalität
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Jahresauswertung 2012 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
Verfasser: Prof. A. Hagendorff
 Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Herzkrankheiten besser erkennen!
 Herzkrankheiten besser erkennen! Magnetresonanztomographie und andere neue diagnostische Methoden Dr. Wolfgang Pistner Medizinische Klinik I Klinikum Aschaffenburg Herzsportgruppe TuS Leider, AOK Aschaffenburg
Herzkrankheiten besser erkennen! Magnetresonanztomographie und andere neue diagnostische Methoden Dr. Wolfgang Pistner Medizinische Klinik I Klinikum Aschaffenburg Herzsportgruppe TuS Leider, AOK Aschaffenburg
Fallvorstellung ICD-Indikation bei nicht-ischämischer Kardiopathie Herzinsuffizienz-Lunch Fallvorstellung
 Fallvorstellung ICD-Indikation bei nicht-ischämischer Kardiopathie Herzinsuffizienz-Lunch 25.10.2016 Fallvorstellung Nikola Kozhuharov Otmar Pfister Hr. H. W., geb. 1954: Herzinsuffizienzkonsil Dekompensierte
Fallvorstellung ICD-Indikation bei nicht-ischämischer Kardiopathie Herzinsuffizienz-Lunch 25.10.2016 Fallvorstellung Nikola Kozhuharov Otmar Pfister Hr. H. W., geb. 1954: Herzinsuffizienzkonsil Dekompensierte
Nicht-ischämisch bedingter Schock. Prof. Dr. med. M. Pauschinger, Chefarzt Med. Klinik 8 Kardiologie, Klinikum Nürnberg
 Nicht-ischämisch bedingter Schock Prof. Dr. med. M. Pauschinger, Chefarzt Med. Klinik 8 Kardiologie, Klinikum Nürnberg Kardiogener Schock Myokardiale Ursachen Links- bzw. Rechtsherzinfarkt Kardiomyopathien
Nicht-ischämisch bedingter Schock Prof. Dr. med. M. Pauschinger, Chefarzt Med. Klinik 8 Kardiologie, Klinikum Nürnberg Kardiogener Schock Myokardiale Ursachen Links- bzw. Rechtsherzinfarkt Kardiomyopathien
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Mukherjee. EKG Fälle. pocket. Börm Bruckmeier Verlag
 Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Jahresauswertung 2014 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen-Anhalt Gesamt
 09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 27 Anzahl Datensätze : 1.074 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15266-L96623-P46443 Eine Auswertung
09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 27 Anzahl Datensätze : 1.074 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15266-L96623-P46443 Eine Auswertung
Nicht-ischämische Kardiomyopathien
 94. Deutscher Röntgenkongress, Hamburg, 29.05.12 Grundkurs Herz Kardiale MRT (Q1-Level) Nicht-ischämische Kardiomyopathien Peter Hunold Klinik für Radiologie und Nuklearmedizin Universitätsklinikum Schleswig-Holstein,
94. Deutscher Röntgenkongress, Hamburg, 29.05.12 Grundkurs Herz Kardiale MRT (Q1-Level) Nicht-ischämische Kardiomyopathien Peter Hunold Klinik für Radiologie und Nuklearmedizin Universitätsklinikum Schleswig-Holstein,
H(O)CM: Diagnostische Kriterien, aktuelle Therapie
 ECHOKARDIOGRAPHIE- UPDATE 2015 München, 21. - 22. November 2015 sis unserer Unt. H(O)CM: Diagnostische Kriterien, aktuelle Therapie Lothar Faber Kardiologische Klinik Herz- und Dia NRW Bad Oeynhausen www.hdz-
ECHOKARDIOGRAPHIE- UPDATE 2015 München, 21. - 22. November 2015 sis unserer Unt. H(O)CM: Diagnostische Kriterien, aktuelle Therapie Lothar Faber Kardiologische Klinik Herz- und Dia NRW Bad Oeynhausen www.hdz-
Handbuch der Echokardiographie
 Handbuch der Echokardiographie Ursula Wilkenshoff Irmtraut Kruck Unter Mitarbeit von Felix Mühr-Wilkenshoff '4., vollständig überarbeitete und erweiterte Auflage 190 Abbildungen 82 Tabellen Georg Thieme
Handbuch der Echokardiographie Ursula Wilkenshoff Irmtraut Kruck Unter Mitarbeit von Felix Mühr-Wilkenshoff '4., vollständig überarbeitete und erweiterte Auflage 190 Abbildungen 82 Tabellen Georg Thieme
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schmerzen in der Brust [103] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schmerzen in der Brust [103] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Die Delegationen erhalten in der Anlage das Dokument D043528/02 Annex.
 Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzgeräusch [122] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. P. Horn Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzgeräusch [122] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. P. Horn Version 02.10.2013
Herzrhythmusstörungen: Die Bedeutung der Katheterablation. Richard Kobza
 Herzrhythmusstörungen: Die Bedeutung der Katheterablation Richard Kobza Katheterablationen in der Schweiz seit 1993 Prinzip der Katheterablation Prozentuale Verteilung der verschiedenen Ablationen am LUKS
Herzrhythmusstörungen: Die Bedeutung der Katheterablation Richard Kobza Katheterablationen in der Schweiz seit 1993 Prinzip der Katheterablation Prozentuale Verteilung der verschiedenen Ablationen am LUKS
Klappenerkrankungen und Herzinsuffizienz. Hans Rickli St.Gallen
 Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Koronare Herzerkrankung Diagnostik nicht-invasiv
 nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
Hypertrophe Kardiomyopathie (HCM)
 Hypertrophe Kardiomyopathie (HCM) Die Hypertrophe Kardiomyopathie (HCM) ist eine seltene angeborene, vererbte Erkrankung des Herzmuskels. Sie ist durch eine Verdickung der Muskulatur in mindestens einem
Hypertrophe Kardiomyopathie (HCM) Die Hypertrophe Kardiomyopathie (HCM) ist eine seltene angeborene, vererbte Erkrankung des Herzmuskels. Sie ist durch eine Verdickung der Muskulatur in mindestens einem
Baden 04/2012 PD Dr. med. J-P Schmid 2
 Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
ICD nach Reanimation. ICD nach Reanimation. Peter Ammann
 ICD nach Reanimation Peter Ammann 2 Plötzlicher Herztod (SCD) VT 62% Primäres VF 8% Torsades de Pointes 13% Bradykardie 17% Betrifft pro Jahr: 700 000 Europäer 10 000 Schweizer Etwa 1 Patient/Stunde Adapted
ICD nach Reanimation Peter Ammann 2 Plötzlicher Herztod (SCD) VT 62% Primäres VF 8% Torsades de Pointes 13% Bradykardie 17% Betrifft pro Jahr: 700 000 Europäer 10 000 Schweizer Etwa 1 Patient/Stunde Adapted
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Atemnot Herzinsuffizienz oder ACS?
 Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Jahresauswertung 2013 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen-Anhalt Gesamt
 09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 26 Anzahl Datensätze : 962 Datensatzversion: 09/4 2013 Datenbankstand: 28. Februar 2014 2013 - D14167-L89213-P43407 Eine Auswertung
09/4 Sachsen-Anhalt Teilnehmende Krankenhäuser/Abteilungen (Sachsen-Anhalt): 26 Anzahl Datensätze : 962 Datensatzversion: 09/4 2013 Datenbankstand: 28. Februar 2014 2013 - D14167-L89213-P43407 Eine Auswertung
Patient 50 Jahre männlich
 HCM Patient 50 Jahre männlich D i e D i a g n o s e s t e l l u n g w a r d u r c h e i n e n Zufallsbefund beim Abhören wegen eines grippalen Infekts zustande gekommen. Es sind bisher keine Beschwerden
HCM Patient 50 Jahre männlich D i e D i a g n o s e s t e l l u n g w a r d u r c h e i n e n Zufallsbefund beim Abhören wegen eines grippalen Infekts zustande gekommen. Es sind bisher keine Beschwerden
Sekundäre Hypertonie bei Nierenarterienstenose
 Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Troponin T. Wenn jede Minute zählt
 Troponin T Wenn jede Minute zählt Keine Zeit zu verlieren Verdachtsdiagnose akuter Myokardinfarkt Die Überlebenschancen von Herzinfarkt-Patienten sind umso höher, je schneller sie richtig therapiert werden.
Troponin T Wenn jede Minute zählt Keine Zeit zu verlieren Verdachtsdiagnose akuter Myokardinfarkt Die Überlebenschancen von Herzinfarkt-Patienten sind umso höher, je schneller sie richtig therapiert werden.
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Familiäre hypertrophe Kardiomyopathie eine komplexe, heterogene Erkrankung
 CURRICULUM Schweiz Med Forum 2005;5:75 79 75 Familiäre hypertrophe Kardiomyopathie eine komplexe, heterogene Erkrankung Cardiomyopathie hypertrophique familiale une maladie aussi complexe qu hétérogène
CURRICULUM Schweiz Med Forum 2005;5:75 79 75 Familiäre hypertrophe Kardiomyopathie eine komplexe, heterogene Erkrankung Cardiomyopathie hypertrophique familiale une maladie aussi complexe qu hétérogène
Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse Winterthur
 Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Fall (Klinik) 48 jähriger Patient, Wirtschaftsmanager, Vater von 3 Kindern, bisher immer bei guter
Fall einer hereditären Hämochromatose (HH) Dr. med. Carl M. Oneta Schaffhauserstrasse 7 8400 Winterthur Fall (Klinik) 48 jähriger Patient, Wirtschaftsmanager, Vater von 3 Kindern, bisher immer bei guter
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Geschlechtsspezifische Analyse der prognostischen Wertigkeit der Dobutamin-Stress-Magnetresonanztomografie
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Jahresauswertung 2014 Implantierbare Defibrillatoren-Implantation 09/4. Rheinland-Pfalz Gesamt
 09/4 Rheinland-Pfalz Teilnehmende Krankenhäuser/Abteilungen (Rheinland-Pfalz): 39 Anzahl Datensätze : 1.179 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15284-L96643-P46369 Eine Auswertung
09/4 Rheinland-Pfalz Teilnehmende Krankenhäuser/Abteilungen (Rheinland-Pfalz): 39 Anzahl Datensätze : 1.179 Datensatzversion: 09/4 2014 Datenbankstand: 02. März 2015 2014 - D15284-L96643-P46369 Eine Auswertung
Diagnostik der systolischen und diastolischen Herzinsuffizienz mit Echokardiographie und MRT
 Diagnostik der systolischen und diastolischen Herzinsuffizienz mit Echokardiographie und MRT Dr. Martina Britten 09.07.2014 DKD Helios-Klinik Wiesbaden Todesursachen in Deutschland 2007 1 Definition Herzinsuffizienz
Diagnostik der systolischen und diastolischen Herzinsuffizienz mit Echokardiographie und MRT Dr. Martina Britten 09.07.2014 DKD Helios-Klinik Wiesbaden Todesursachen in Deutschland 2007 1 Definition Herzinsuffizienz
Das EKG des Sportlers: was ist noch ok?
 Klinikum rechts der Isar Technische Universität München Das EKG des Sportlers: was ist noch ok? Axel Preßler Lehrstuhl und Poliklinik für Prävention, Rehabilitation und Sportmedizin Klinikum rechts der
Klinikum rechts der Isar Technische Universität München Das EKG des Sportlers: was ist noch ok? Axel Preßler Lehrstuhl und Poliklinik für Prävention, Rehabilitation und Sportmedizin Klinikum rechts der
Kardio-CT und Kernspintomographie: Wann sind sie wirklich indiziert
 Kardio-CT und Kernspintomographie: Wann sind sie wirklich indiziert Carsten Zobel Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Vortestwahrscheinlichkeit Niedrige Vortestwahrscheinlichkeit:
Kardio-CT und Kernspintomographie: Wann sind sie wirklich indiziert Carsten Zobel Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Vortestwahrscheinlichkeit Niedrige Vortestwahrscheinlichkeit:
STÄDTISCHE KLINIKEN MÖNCHENGLADBACH
 STÄDTISCHE KLINIKEN MÖNCHENGLADBACH Ein besonderer Schwerpunkt der Klinik sind Herzkathetheruntersuchungen zur Diagnostik und Therapie von Herzkranzgefäßverengungen und Herzrhythmusstörungen sowie die
STÄDTISCHE KLINIKEN MÖNCHENGLADBACH Ein besonderer Schwerpunkt der Klinik sind Herzkathetheruntersuchungen zur Diagnostik und Therapie von Herzkranzgefäßverengungen und Herzrhythmusstörungen sowie die
Koronare Herzerkrankung 2012
 Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
Koronare Herzerkrankung 2012 Früherkennung, Diagnostik, Therapie S. Achenbach Medizinische Klinik I Universitätsklinikum Gießen Koronare Herzerkrankung 2012 Akute Koronarsyndrome Stabile Koronare Herzerkrankung
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Herzrhythmusstörungen richtig diagnostizieren, richtig therapieren
 52. kardiologisches Expertengespräch Herzrhythmusstörungen richtig diagnostizieren, richtig therapieren Samstag, 24. Jänner 2015 Loisium, Langenlois Faculty Univ.-Prof. Dr. Johann Domanovits Universitätsklinik
52. kardiologisches Expertengespräch Herzrhythmusstörungen richtig diagnostizieren, richtig therapieren Samstag, 24. Jänner 2015 Loisium, Langenlois Faculty Univ.-Prof. Dr. Johann Domanovits Universitätsklinik
Hypertrophie mit diastolischer Herzinsuffizienz Grad III
 Hypertrophie mit diastolischer Herzinsuffizienz Grad III Anamnese: EKG: Koro Vorjahr: Echo: Procedere: 74-jähriger Patient, sportlich, seit 2-3 Jahren Luftnot bei Belastung. Grenzhypertonie Vorhofflimmern
Hypertrophie mit diastolischer Herzinsuffizienz Grad III Anamnese: EKG: Koro Vorjahr: Echo: Procedere: 74-jähriger Patient, sportlich, seit 2-3 Jahren Luftnot bei Belastung. Grenzhypertonie Vorhofflimmern
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Herzklopfen [62] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. K. Kirmanoglou Version 02.10.2013
Vorhofflimmern 2014 Zürcher Update Innere Medizin
 Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Möglichkeiten und Grenzen der Katheterablation. Richard Kobza
 Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Möglichkeiten und Grenzen der Katheterablation Richard Kobza Einleitung Entwicklung der invasiven Elektrophysiologie Einsatzgebiet Ablation bei einzelnen Rhythmusstörungen TACHYKARDE HERZRHYTHMUSSTÖRUNGEN
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Koronare Herzkrankheit Ziffer 5 Dokumentation
 Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
- Elektrische Erkrankungen des Herzens - Gesundes Herz und trotzdem krank? Was muss der Nicht-Spezialist wissen?
 - Elektrische Erkrankungen des Herzens - Gesundes Herz und trotzdem krank? Was muss der Nicht-Spezialist wissen? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin
- Elektrische Erkrankungen des Herzens - Gesundes Herz und trotzdem krank? Was muss der Nicht-Spezialist wissen? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz
 Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt
 ! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
! "# $%! Anamnese 43-jährige Patientin Vorstellung wg. rezidivierenden Herzrasen mit Schwächegefühl, z.t. Schwindel, Pochern im Hals Seit Jahren bekannt, jetzt an Häufigkeit zunehmend Dauer wenige Minuten
Nichtpathologische Befunde
 Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Nichtpathologische Befunde keine ST-Senkung, T-Welle normal isoelektrisches T bei nicht pathologischer ST-Strecke abgeflachtes T bei nicht pathologischer ST-Strecke T gering negativ bei nicht pathologischer
Angina pectoris: I. Angina pectoris bei koronarer Herzerkrankung
 Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Angina pectoris: Zur Diagnose der Angina pectoris werden technische Geräte nicht benötigt, allein ausschlaggebend ist die Anamnese. Der Begriff Angina pectoris beinhaltet nicht jedes "Engegefühl in der
Fallbeispiele. Fallbeispiel 1
 Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Synkopenabklärung mit modernsten Loop-Rekordern
 Herzschrittmacher- Frühlingsakademie, Teil 4 Berlin, 30. April 2010 Synkopenabklärung mit modernsten Loop-Rekordern Dr. Volker Leonhardt HERZSCHRITTMACHER- & ICD ZENTRUM Z E N T R A L E F Ü R T E L E M
Herzschrittmacher- Frühlingsakademie, Teil 4 Berlin, 30. April 2010 Synkopenabklärung mit modernsten Loop-Rekordern Dr. Volker Leonhardt HERZSCHRITTMACHER- & ICD ZENTRUM Z E N T R A L E F Ü R T E L E M
update Belastungs-EKG
 update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
