2005;100: (Nr. 3), Urban & Vogel, München
|
|
|
- Joachim Arnold
- vor 6 Jahren
- Abrufe
Transkript
1 2005;100: (Nr. 3), Urban & Vogel, München 137 und seine klinischen Manifestationen Bettina Seiberlich 1, Nicolas Hunzelmann 2, Axel Roers 2, Manfred Weber 1, Eckhard Schulze-Lohoff 1 ZUSAMMENFASSUNG Namensgebend für das Jo-1-Syndrom sind Autoantikörper gegen das Jo-1-Antigen, die bei diesem Krankheitsbild im Serum der betroffenen Patienten nachgewiesen werden. Der Name Jo-1 leitet sich von dem ersten Patienten (John P.) ab, bei dem diese Antikörper gefunden wurden. Dieser Patient litt an einer Polymyositis und fibrosierenden Alveolitis. Das Jo-1-Antigen ist identisch mit der Histidyl-Transfer-RNA-Synthetase im Zytosol. gehört zu einer Familie von Autoimmunerkrankungen, die als Anti-Synthetase-Syndrome bezeichnet werden. Diese Syndrome haben gemeinsam, dass jeweils Autoantikörper gegen unterschiedliche Aminosäure-Transfer-RNA- Synthetasen nachweisbar sind. Klinisch handelt es sich beim Jo-1-Syndrom um eine Sonderform der Poly- bzw. Dermatomyositis von bisher ungeklärter Ätiologie. Neben einer Muskelbeteiligung kommt es charakteristischerweise zu einer interstitiellen Lungenbeteiligung, die auch prognostisch das Krankheitsbild bestimmt. Zusätzlich können klinisch eine Polyarthritis und weitere Symptome bestehen, die dem klinischen Bild anderer Kollagenosen ähneln. Ebenso wie die Polymyositis und Dermatomyositis kann sich das Jo-1-Syndrom in sog. Myositis-Overlap-Syndromen präsentieren. Zu dieser Diagnose führt ein Symptomenkomplex, der die klare Zuordnung zu einer einzelnen Erkrankung nicht möglich macht. Häufig werden in solchen Fällen U1-RNP-Antikörper nachgewiesen. Therapeutisch spricht das Jo-1-Syndrom auf die Gabe von Kortikosteroiden und falls notwendig Azathioprin, Methotrexat und Cyclophosphamid an. Eine Kurzbeschreibung von zwei klinischen Fällen stellt das Krankheitsbild anschaulich dar. Schlüsselwörter: Poly-Dermatomyositis Fibrosierende Alveolitis Anti-Synthetase-Syndrom Myositis-Overlap-Syndrom Med Klin 2005;100: DOI /s ABSTRACT The Jo-1 Syndrome Immunological Findings and Clinical Manifestations The Jo-1 syndrome is an autoimmune disease which is characterized by the presence of autoantibodies against the Jo-1 antigen. The designation Jo-1 is derived from the name of the first patient (John P.) who was tested positive for this antibody. This patient suffered from polymyositis and fibrosing alveolitis. The Jo-1 antigen was identified as histidyl-transfer-rna synthetase present in the cytosol. The Jo-1 syndrome is a member of a family of autoimmune dis- 1 Medizinische Klinik I, Kliniken der Stadt Köln ggmbh, Klinikum Köln-Merheim, Köln, 2 Klinik für Dermatologie, Universität Köln. Eingang des Manuskripts: Annahme des Manuskripts: Klinisches Bild ist ein Krankheitsbild aus der Familie der idiopathischen, inflammatorischen Myopathien, bei dem die Erkrankung der Skelettmuskulatur mit Muskelschmerzen und Muskelatrophie im Vordergrund steht [1]. Typisch ist ein symmetrischer Befall der proximalen Extremitäten. Des Weiteren sind häufig die Becken- und Nackenmuskulatur betroffen. Bei Befall der Pharynxmuskulatur können z.t. erhebliche Schluckstörungen bestehen [2]. Eher seltener liegt eine Beteiligung der Herzmuskulatur vor, welche mit Erregungsleitungsstörungen, einer Perikarditis oder dilatativen Kardiomyopathie einhergehen kann [3]. Ein Großteil der Patienten mit Jo-1-Syndrom entwickelt eine interstitielle Lungenkrankheit, die sich meist in Form einer fibrosierenden Alveolitis manifestiert [4]. Im Endstadium besteht eine Lungenfibrose. Klassischerweise leiden diese Patienten unter einer progredienten Belastungsdyspnoe und trockenem Reizhusten. Des Weiteren ist die Mehrzahl der Patienten von einer überwiegend rheumafaktornegativen Polyarthritis betroffen [5], viele entwickeln ein Karpaltunnelsyndrom [4]. Neben den genannten Beschwerden können Patienten mit Jo-1-Syndrom weitere vielfältige Symptome aufweisen, die an andere Erkrankungen aus dem Formenkreis der Kollagenosen erinnern. In diesem Zusammenhang seien das Raynaud-Phänomen, eine Sicca-Symptomatik, Teleangiektasien und die sog. Mechanikerhände zu nennen, welche häufig bei Patienten mit Jo-1-Syndrom auftreten und Hyperkeratosen sowie Einrisse der Handflächen und Finger aufweisen [6]. Die häufigsten klinischen Manifestationen des Jo-1-Syndroms sind in Tabelle 1 aufgelistet. Pathogenese Die Pathogenese des Jo-1-Syndroms ist noch ungeklärt. Da sich eine Assozia-
2 138 Seiberlich B, et al. Tabelle 1. Klinische Manifestationen des Jo-1-Syndroms. Insgesamt 82 evaluierte Patienten, Angaben in Prozent [2, 4]. Myositis 84 Interstitielle Lungenbeteiligung 82 Arthritis 80 Fieber 66 Raynaud-Phänomen 50 Mechanikerhände 50 Karpaltunnelsyndrom 45 Dermatomyositistypische 16 Hautveränderungen tion der Autoantikörperbildung mit HLA-DR3 gezeigt hat, wird ein immungenetischer Hintergrund angenommen. Des Weiteren existiert die Hypothese, dass ein Zusammenhang mit einer Infektion durch Picornaviren besteht, was auch die saisonale Häufung der Krankheitsmanifestation in den frühen Monaten des Jahres erklären könnte [2]. Im Gegensatz zur Dermatomyositis wird bei der Polymyositis nur selten eine Assoziation zu malignen Erkrankungen gesehen [7]. Diagnostik Voraussetzung für die Diagnosestellung ist der Nachweis des Jo-1-Antikörpers im Patientenserum mittels ELISA oder Immunoblot. Das gleichzeitige Bestehen anderer myositisassoziierter Antikörper (U1-nRNP, Mi-2 etc.) ist selten [2, 4]. Eine Abschätzung der Muskelschädigung ist durch die Bestimmung der Serumkonzentration von Kreatinkinase (CK), Aldolase, Glutamat-Oxalacetat-Transferase (GOT) und Lactat- Dehydrogenase (LDH) möglich, die in erhöhter Konzentration nachweisbar sind. Die Elektromyographie (EMG) ermöglicht die Abgrenzung von neurogenen Muskelschädigungen und zeigt typischerweise pathologische Spontanaktivität mit Fibrillationen und positiven scharfen Wellen. Bei Willkürinnervation können polyphasische Potentiale motorischer Einheiten von kurzer Dauer und niedriger Amplitude erkennbar sein. Eine Muskelbiopsie kann weiteren Aufschluss über die Genese der Myopathie geben. Für die Polymyositis sind endomysiale Infiltrate von Lymphozyten typisch. Das Infiltrat setzt sich meist aus CD8 + T-Zellen zusammen. Hingegen werden bei der Dermatomyositis Ein 74-jähriger Rentner stellte sich im April 2001 erstmalig mit einer zunehmenden Belastungsdyspnoe, Reizhusten und Temperaturen bis 38,2 C in unserer Ambulanz vor. In der Vorgeschichte bestand im August 2000 ein Vorhofflimmern (erfolgreich kardiovertiert, eine stenosierende koronare Herzerkrankung [KHK] konnte im Linksherzkatheter ausgeschlossen werden). Im Februar 2001 wurde eine Spinalkanalstenose L3/L4 operiert. Zuvor wurde eine substitutionsbedürftige Hypothyreose nach Schilddrüsenteilresektion diagnostiziert. Wegen unklarer arthritischer Beschwerden erhielt der Patient bereits eine Steroidtherapie von täglich 5 10 mg Prednisolon. Radiologisch zeigten sich bei Aufnahme eine pulmonale Stauung sowie infiltrative Veränderungen rechts basal. Laborchemisch bestanden ein C-reaktives Protein (CRP) von 34 mg/l sowie eine dezente Leukozytose von 10/nl, weshalb der Patient mit der Verdachtsdiagnose Stauungspneumonie bei dekompensierter Herzinsuffizienz dieases, called anti-synthetase syndromes. These syndromes are characterized by autoantibodies directed against aminoacyl-transfer-rna synthetases. The etiology of the Jo-1 syndrome is unknown. The most frequent clinical manifestation is myositis, which may present as polymyositis or dermatomyositis. In addition to muscle involvement, interstitial lung disease is frequently found and critical for the prognosis. Furthermore, symptoms of other autoimmune disorders such as polyarthritis may occur. Similar to polymyositis and dermatomyositis, the Jo-1 syndrome may present as myositis overlap syndrome. In these cases, antibodies against U1-RNP are detected. The Jo-1 syndrome responds to treatment with corticosteroids and, if necessary, azathioprine, methotrexate or cyclophosphamide. The clinical manifestations of the Jo-1 syndrome are illustrated by two clinical cases. Key Words: Poly-dermatomyositis Fibrosing alveolitis Anti-synthetasesyndrome Myositis overlap syndrome Med Klin 2005;100: DOI /s eher perivaskuläre und perifaszikuläre Infiltrate von CD4 + T-Zellen und Makrophagen beobachtet. Die Abgrenzung der Polymyositis von der Einschlusskörpermyositis gelingt durch das Fehlen der hierfür typischen eosinophilen Einschlüsse in Zytoplasma und Nuklei [7]. Die Lungenfunktionsprüfung erbringt bei Vorliegen einer interstitiellen Lungenerkrankung die Befundkonstellation einer restriktiven Ventilationsstörung mit Verminderung von Vitalkapazität und totaler Lungenkapazität. Die Diffusionskapazität ist häufig deutlich herabgesetzt. Die konventionelle Röntgenaufnahme des Thorax kann retikulonoduläre Zeichnungsvermehrungen, insbesondere im Bereich der basalen Lungenabschnitte, darstellen [8]. Als empfindlichste Methode für die nichtinvasive bildgebende Diagnostik der interstitiellen Lungenerkrankung gilt die hochauflösende Computertomographie (CT) [9]. Therapie Wegen der geringen Fallzahl von Patienten mit Jo-1-Syndrom liegen keine kontrollierten Studien zur Therapie der Erkrankung vor. Therapeutisch kommen beim Jo-1-Syndrom in erster Linie Kortikosteroide zum Einsatz. Bei der Mehrzahl der Patienten kommt es unter dieser Therapie zu einer Besserung der Symptomatik. Bei schweren Krankheitsverläufen und zur Einsparung hoher Steroiddosen wird häufig die Gabe weiterer Immunsuppressiva notwendig. Erfolgreich eingesetzt wurden beispielsweise Azathioprin, Cyclophosphamid und Methotrexat (MTX) [10]. Eine weitere Therapieoption scheint in der Gabe von Immunglobulinen zu bestehen [11]. Fallbeschreibung Fall 1
3 Seiberlich B, et al. 139 Abbildung 1. Fall 1. Computertomographie des Thorax mit intravenöser Kontrastmittelgabe. Im Bereich des rechten dorsobasalen Unterlappens zeigt sich eine knollige Pleuraverdickung mit strangförmigen Ausläufern in das Lungenparenchym (Pfeil). uretisch und antibiotisch mit einem Gyrasehemmer behandelt worden war. Hierunter war es zu einer Besserung der Symptomatik gekommen. Neben den oben erwähnten Laborparametern waren schon zu diesem Zeitpunkt eine CK von 300, LDH von 335 und GOT von 21 U/l aufgefallen. Im August 2001 stellte sich der Patient aufgrund einer progredienten Belastungsdyspnoe, zunehmender Gelenkbeschwerden und einer ausgeprägten Gehschwäche erneut in unserer Ambulanz vor. Auswärtig war im April 2001 die Diagnose einer Dermatomyositis mit dem Nachweis von ANA (feingranuläres Fluoreszenzmuster) und Jo-1-Antikörpern gestellt worden. Es wurde eine paraneoplastische Genese angenommen, da sich im CT-Thorax eine malignitätsverdächtige Raumforderung des rechten Lungenunterlappens gezeigt hatte. Anhand der Zytologie eines bronchoskopisch gewonnenen Bürstenabstrichs bestand der Verdacht eines gut differenzierten, verhornenden Plattenepithelkarzinoms. Bei Aufnahme zeigte sich proximal symmetrisch eine ausgeprägte Schwäche und beginnende Atrophie der Skelettmuskulatur, welche zur Gehunfähigkeit und fast vollständigen Bettlägerigkeit des Patienten geführt hatte. Es bestand eine Ruhedyspnoe. Die Auskultation der Lungen ergab über beiden Lungenunterfeldern mittelblasige, feuchte Rasselgeräusche. Der Auskultationsbefund des Herzens war unauffällig, die Herzfrequenz regelmäßig und normofrequent. Der Blutdruck lag bei 100/60 mmhg. Es bestanden Unterschenkelödeme beidseits sowie Schmerzen durch passives Bewegen der Extremitäten. Ein aktives Heben der Arme oder Strecken der Beine war dem Patienten nicht möglich. Im Bereich beider Hände bestanden palmar ausgeprägte Hyperkeratosen. Laborchemisch fielen jetzt die folgenden pathologischen Parameter auf: CK 660, LDH 550, GOT 68, GPT (Glutamat-Pyruvat-Transaminase) 64 U/l. Neben beidseitigen Pleuraergüssen zeigte der Röntgen-Thorax rechts basal eine streifige, infiltrative Verschattung, welche sich in der CT als Pleuraverdickung des rechten dorsobasalen Unterlappens mit strangförmigen Ausläufern in das Lungenparenchym dargestellt hatte (Abbildung 1). Die CT-gesteuerte Punktion des Herdes erbrachte die Histologie einer geringgradig aktiven chronischen interstitiellen Entzündung mit fortgeschrittener Fibrose. Für Malignität ergaben sich keine Hinweise. Die elektromyographische Untersuchung ergab den Befund einer pathologischen Spontanaktivität sowie Potentiale mit verminderter Amplitude, was mit dem Vorliegen einer Myositis zu vereinbaren war. In einer auswärts durchgeführten Muskelbiopsie wurde jedoch kein myositistypischer Befund erhoben. In dem artifiziell veränderten Biopsat ließen sich bis auf vereinzelte Lymphozyten im Perimysium keine Entzündungszellen nachweisen. Weitere richtungsweisende Veränderungen wurden nicht gesehen. Aufgrund der Klinik und der erhobenen Befunde war die Verdachtsdiagnose eines Jo-1-Syndroms mit Skelettmuskelbeteiligung, interstitieller Lungenerkrankung und Polyarthritis gestellt worden. Unter einer Cortisontherapie (initial 100 mg), der Gabe von Immunglobulinen (0,4 g/kg Körpergewicht) intravenös über 5 Tage sowie MTX in einer Dosierung von 10 mg einmal pro Woche bildete sich der pulmonale Befund deutlich zurück. Des Weiteren waren die ausgeprägte Muskelschwäche und arthritischen Beschwerden bei Entlassung so weit rückläufig, dass der Patient mit Unterstützung gehfähig war. Bei Entlassung war die CK auf 78 U/l abgesunken. Während des stationären Aufenthalts ließ sich durch die Immunfixation im Blut IgG Typ κ monoklonal nachweisen. In der Immunfixation des Urins fanden sich Bence-Jones-Proteine vom Typ κ. Da die Knochenmarkbiopsie keinen Hinweis auf ein Plasmozytom erbrachte, wurde die Diagnose einer monoklonalen Gammopathie ungewisser Signifikanz (MGUS) gestellt. Im weiteren Verlauf wurde der Patient im Dezember 2001 aufgrund eines erneuten Vorhofflimmerns sowie einer dekompensierten, linksführenden Herzinsuffizienz stationär aufgenommen. Die Muskelschwäche hatte unter der bestehenden Medikation mit Prednisolon 15 mg/tag und MTX 7,5 mg/woche wieder zugenommen, der Patient war erneut bettlägerig. Auch in den folgenden Monaten kam es zu keiner wesentlichen Befundbesserung. Es folgten wiederholte stationäre Aufenthalte aufgrund einer dekompensierten Herzinsuffizienz. Im Januar 2004 starb der Patient letztendlich im Rahmen einer Pneumonie (Verlauf in Tabelle 2). Fall 2 Eine heute 52-jährige Arzthelferin stellte sich erstmals im Frühjahr des Jahres 2003 wegen chronischer Hautund Muskelbeschwerden in unserer Klinik vor. Seit der Kindheit bestanden Tabelle 2. Klinischer Verlauf des ersten Fallbeispiels. CK: Kreatinkinase; EMG: Elektromyographie; LDH: Lactat-Dehydrogenase. Antikörper Allgemeinsymptome Polyarthritis Pulmonale Beteiligung Myositis Kardiale Beteiligung Hautveränderungen Therapie ANA, Jo-1 Fieber Rheumafaktor negativ Interstitielle Lungenfibrose Parese proximal symmetrisch, CK (660 U/l), LDH (550 U/l), EMG pathologische Spontanaktivität, verminderte Amplitude Herzinsuffizienz Mechanikerhände Cortison, Immunglobuline, Methotrexat
4 140 Seiberlich B, et al. Abbildung 2. Fall 2. Im Bereich der Wangen ist ein infiltriertes, livides Erythem mit hyperkeratotischer Schuppung erkennbar. Abbildung 3. Fall 2. Die Hände der Patientin weisen Nagelfalzhyperkeratosen und Erytheme periungual sowie im Bereich der Fingerrücken auf. Tabelle 3. Klinischer Verlauf des zweiten Fallbeispiels. Abkürzungen s. Tabelle 2. Labor Allgemeinsymptome Arthritis Pulmonale Beteiligung Myositis Kardiale Beteiligung Hauterscheinungen Therapie akrozyanotische Veränderungen entwickelte sich ein akutes Krankheitsbild mit schmerzhaften Schwellungen von Händen und Füßen, Fieber und Abgeschlagenheit, das sich langsam ohne eine spezielle Therapie über Wochen zurückbildete trat ein Gesichtserythem auf entwickelte die Patientin zusätzlich muskelkaterartige Muskelschmerzen und zunehmende Schwäche vor allem der Beckengürtelmuskulatur. An Unterarmen und Handrücken traten jetzt außerdem kreisrunde, erythematöse, schuppende Plaques auf. Anhand einer Hautbiopsie wurde die Diagnose einer Dermatomyositis gestellt. Die Tumorsuche ergab keinen Hinweis auf eine neoplastische Erkrankung. Unter einer seither durchgeführten Steroidtherapie in wechselnder Dosierung traten rezidivierend Steifheit und Schwäche der proximalen Extremitätenmuskulatur auf. Der Versuch, durch eine begleitende immunsuppressive Therapie mit Azathioprin oder MTX die Steroiddosis zu reduzieren, musste aufgrund von Nebenwirkungen abgebrochen werden, so dass in den folgenden Jahren nur mit Prednisolon behandelt wurde. Versuche, die Dosis auf < 15 mg/ Tag zu reduzieren, führten zum zeitgleichen Anstieg der CK. An Vorerkrankungen sind zudem eine steroidinduzierte Osteoporose, eine arterielle Hypertonie, eine periphere arterielle Verschlusskrankheit bei Nikotinabusus sowie eine paroxysmale Sinustachykardie zu nennen. Zum Zeitpunkt der Aufnahme in unserer Klinik im April 2003 bestanden ein deutlich infiltriertes, livides Erythem im Gesichtsbereich mit hyperkeratotischer Schuppung (Abbildung 2) sowie Nagelfalzhyperkeratosen und Erytheme periungual und an den Fingerrücken (Abbildung 3). Zudem ließen sich eine Raynaud-Symptomatik und eine ausgeprägte Muskelschwäche mit Betonung der proximalen Extremitäten diagnostizieren. Eine Fortbewegung war nur mit Hilfe eines Gehwagens möglich. Das Routinelabor ergab außer einer leichten Thrombopenie unauffällige Werte. Eine Senkungsbeschleunigung oder ein Komplementverbrauch fand sich nicht. Die indirekte Immunfluoreszenz auf Hep-2-Zellen ergab einen ANA-Titer von 1 : 640 mit einem feingranulären, nicht chromosomenassoziierten Muster. Die weiteren Untersuchungen auf Autoantikörper ergaben einen positiven Nachweis von Antikörpern gegen Jo-1. Zusätzlich wurden niedrigtitrige Antikörper gegen U1-RNP gefunden. Des Weiteren wurden schwach positive Rheumafaktoren nachgewiesen. Kapillarmikroskopisch fanden sich Megakapillaren, Mikroblutungen, avaskuläre ANA, Jo-1, U1-RNP Fieber, Abgeschlagenheit, Rheumafaktor positiv CO-Transfer, Röntgen-Thorax narbige Lungengerüstveränderungen Parese proximal symmetrisch und Beckengürtel, CK normwertig, LDH 266 U/l, EMG verkürzte polyphasische Potentiale, verminderte Amplitude, keine Spontanaktivität Liegt nicht vor Raynaud-Phänomen, Dermatomyositis, chronisch-diskoider Lupus erythematodes, Lichtsensibilität, Schwellung von Händen und Füßen Cortison, Azathioprin, Pimecrolimus (extern) Felder und eine teilweise granuläre Blutströmung. Durch Photoprovokation wurde eine gesteigerte Lichtsensibilität nachgewiesen. Im Röntgen-Thorax fanden sich narbige indurative, jedoch nicht kollagenosetypische Lungengerüstveränderungen. Ein hochauflösendes CT des Thorax konnte mangels Compliance nicht durchgeführt werden. Die Lungenfunktionsuntersuchung hatte bereits 1998 einen eingeschränkten CO-Transfer nachgewiesen. Die neuerliche Untersuchung musste wegen arthritischer Schmerzen abgebrochen werden und war deshalb nicht aussagekräftig. Eine kardiologische Untersuchung erbrachte keine pathologischen Befunde. Eine Muskelbiopsie wurde von der Patientin abgelehnt. In der elektromyographischen Diagnostik ergaben sich Hinweise auf einen abgelaufenen myositischen Prozess. Die Nachbefundung einer auswärtig entnommenen Biopsie von der Wange ergab histologisch eine chronische Interface-Dermatitis mit Zügen eines chronisch-diskoiden Lupus erythematodes. Es wurde eine Overlap-Symptomatik aus Dermatomyositis und systemischem Lupus erythematodes (SLE) diagnostiziert. Die Diagnose stützte sich auf die vorliegende Klinik, das Antikörperprofil und die histologischen Befunde. Wir leiteten eine Therapie mit Azathioprin 100 mg ein. Unter dieser Therapie konnte die Steroidmedikation unter die Cushing-Schwelle reduziert werden. Die Muskelkraft bessert sich seitdem langsam, so dass die Patientin kurze Gehstrecken ohne Gehwagen zurücklegen kann. Unter einer zusätzlichen externen Therapie
5 Seiberlich B, et al. 141 mit Pimecrolimus zeigen auch die Hautveränderungen eine langsame Heilungstendenz (Verlauf in Tabelle 3). DISKUSSION UND SCHLUSSFOLGERUNG ist klinisch ein Krankheitsbild aus der Gruppe der Anti-Synthetase-Syndrome, bei dem typischerweise eine Myositis mit einer fibrosierenden Alveolitis der Lunge vergesellschaftet ist. 70% der Patienten mit Polymyositis und fibrosierender Alveolitis weisen Antikörper gegen das Jo-1-Antigen auf [1]. Bei anderen rheumatischen Erkrankungen wie dem SLE, der systemischen Sklerodermie oder der mixed connective tissue disease (MCTD) sind Jo-1-Antikörper nur extrem selten nachweisbar [1]. Die klinische Erstmanifestation des Krankheitsbildes variiert. Im ersten Fallbericht dominierten zunächst arthritische Beschwerden bei negativem Rheumafaktor. Erst im weiteren Verlauf kam es zum Auftreten einer pulmonalen Symptomatik und einer zunehmenden Muskelschwäche. Im zweiten Fallbeispiel manifestierte sich die Erkrankung akut mit Fieber, Abgeschlagenheit und schmerzhaften Schwellungen von Händen und Füßen. Erst 4 Jahre später traten Muskelschmerzen und eine zunehmende Schwäche der Muskulatur als Zeichen einer muskulären Beteiligung auf. Zum selben Zeitpunkt war anhand einer Biopsie neu aufgetretener Hautveränderungen die Diagnose einer Dermatomyositis gestellt worden. Über vorwiegend arthritisch beginnende Verläufe sowie eine initial bestehende akute Symptomatik mit Fieber und Schwellungen von Händen und Füßen berichteten auch Genth et al. [2]. Der Patient des ersten Fallbeispiels wies einen für das Jo-1-Syndrom charakteristischen Symptomenkomplex mit Muskelbeteiligung, interstitieller Lungenerkrankung und Polyarthritis auf. Im zweiten Fall war anhand von Antikörperkonstellation, vorliegender Klinik und Histologie eine Overlap-Symptomatik aus Dermatomyositis und SLE diagnostiziert worden. Auch fanden sich Hinweise auf eine Lungenund Muskelbeteiligung im Röntgen-Thorax, in der Lungenfunktionsuntersuchung und im EMG. Eine vergleichbare Overlap-Symptomatik wurde bereits bei einer weiteren Patientin mit Jo-1- und U1-RNP-Antikörpern beschrieben [12]. U1-RNP-Antikörper sind serologische Marker der MCTD. Die Koinzidenz von Jo-1- und U1-RNP-Antikörpern ist eher selten. Eine Zusammenfassung mehrerer Fallstudien von insgesamt 56 Patienten ergab eine Inzidenz von 4% [6]. Eine weitere Studie mit insgesamt 35 Patienten zeigte eine Häufigkeit von 10% [4]. Über die Therapie des Jo-1-Syndroms existieren aufgrund geringer Fallzahlen keine randomisierten Therapiestudien. Als Medikamente der ersten Wahl werden meist Kortikosteroide eingesetzt. Unter weiteren Immunsuppressiva kommt hauptsächlich Azathioprin zum Einsatz [2, 13]. Obwohl es Daten über ein besseres Ansprechen von Patienten mit Anti-Synthetase-Antikörpern auf MTX gibt [14], wird diese Substanz seltener verwandt, was möglicherweise im Zusammenhang mit der Induktion einer MTX-bedingten toxischen Lungenfibrose zu sehen ist [15]. Immunglobuline konnten insbesondere bei Patienten mit Dermatomyositis überzeugen [16]. Für die Polymyositis oder das Jo-1-Syndrom existieren nur unzureichende Daten. Mit neueren Immunsuppressiva wie Rapamycin gibt es keine Erfahrungen. Aufgrund der Schwere der Symptomatik mit fast vollständiger Bettlägerigkeit waren im ersten Fallbeispiel zusätzlich zu einem Kortikosteroid Immunglobuline und MTX verabreicht worden. Nach initialem Therapieansprechen wurde der Patient aufgrund eines erneuten Vorhofflimmerns und einer dekompensierten Herzinsuffizienz 4 Monate später erneut stationär aufgenommen. Bei Aufnahme zeigte sich unter der bestehenden Medikation mit Prednisolon 15 mg/d und MTX 7,5 mg/woche eine Progredienz der Muskelschwäche. Im zweiten Fallbeispiel war es unter alleiniger Steroidmedikation zu wiederholten Schüben gekommen. Versuche, die Dosis zu reduzieren, hatten zum Anstieg der Muskelenzyme geführt. Schließlich konnte durch zusätzliche Gabe von Azathioprin eine Reduktion unter die Cushing-Schwelle bei gleichzeitiger Verbesserung von Muskelkraft und Hautveränderungen erfolgen. Über geringere Ansprechraten bei Patienten mit Anti-Synthetase-Antikörpern auf Steroide wiesen die von Love et al. veröffentlichten Daten hin [4]. Des Weiteren wurden bei dieser Patientengruppe auch häufiger Rückfälle beobachtet [17]. Patienten mit Jo-1-Syndrom haben gegenüber der Gesamtgruppe der idiopathischen inflammatorischen Myopathien eine höhere Mortalität (21% vs. 7%), was auf die Entwicklung einer interstitiellen Lungenerkrankung zurückzuführen sein dürfte [4] % der Patienten mit Polymyositis bzw. Dermatomyositis und interstitieller Lungenfibrose versterben innerhalb der ersten 5 Erkrankungsjahre [18]. Als Ursache für den progredienten Verlauf im ersten Fallbeispiel können neben der Lungenfibrose die wiederholten kardialen Komplikationen angesehen werden. Es kam zu mehreren Episoden einer dekompensierten, linksführenden Herzinsuffizienz. Des Weiteren war Vorhofflimmern aufgetreten. Die zugrundeliegenden Begleiterkrankungen ließen sich nicht eruieren, eine KHK war mittels Herzkatheter ausgeschlossen worden. Wir interpretieren die Symptome somit als myokardiale Schädigung im Rahmen der Grunderkrankung. Hinweise für eine Herzbeteiligung (dilatative Kardiomyopathie, Rhythmusstörungen oder eine herabgesetzte Ejektionsfraktion) wurden bei bis zu 40% der Patienten mit Poly- bzw. Dermatomyositis gefunden [19 21]. Die Prävalenz der Herzbeteiligung beim Jo-1-Syndrom wurde von Hochberg et al. mit 30% angegeben [3]. Der Verlauf des zweiten Fallbeispiels ist weniger progredient und lässt sich über einen Zeitraum von 11 Jahren zurückverfolgen. In diesem Fall muss eine pulmonale Manifestation zwar vermutet werden, steht jedoch klinisch nur im Hintergrund. Die beiden Fallbeispiele verdeutlichen, dass sich das Jo-1-Syndrom in vielfältiger Art und Weise präsentieren kann. Insbesondere im frühen Stadium der Erkrankung ist das klinische Bild uncharakteristisch und kann mit Erkrankungen aus dem rheumatischen Formenkreis, dem SLE oder auch anderen Vaskulitiden verwechselt werden. Der gleichzeitige Befall von Muskulatur und Lunge sollte klinisch an dieses seltene Krankheitsbild denken lassen.
6 142 Seiberlich B, et al. Literatur 1. Bernstein RM, Morgan SH, Chapman J, et al. Anti-Jo-1 antibody as marker for myositis with interstitial lung disease. Br Med J 1984;289: Genth E, Kaufmann S, Mierau R. Das Anti-(Aminoacyl-tRNA-)Synthetase-Sndrom (Jo-1-Syndrom). Akt Rheumatol 1993;18: Hochberg MC, Feldman D, Stevens MB, et al. Antibody to Jo-1 in polymyositis/dermatomyositis: association with interstitial pulmonary disease. J Rheumatol 1984;11: Love LA, Leff RL, Fraser DD, et al. A new approach to the classification of idiopathic inflammatory myopathy: myositis-specific autoantibodies define useful homogenous patient groups. Medicine (Baltimore) 1991;70: O Neill TW, Maddison PJ. Rheumatoid-arthritis associated with myositis and anti-jo-1 antibody. J Rheumatol 1993;20: Schmidt WA, Wetzel W, Friedländer R, et al. Clinical and serological aspects of patients with anti-jo-1 antibodies an evolving spectrum of disease manifestations. Clin Rheumatol 2000;19: Marinos C, Dalakas MD. Polymyositis, dermatomyositis and inclusion-body myositis. N Engl J Med 1991;325: Schwarz MI, Matthay RA, Sahn SA, et al. Interstitial lung disease in polymyositis and dermatomyositis: analysis of six cases and review of the literature. Medicine (Baltimore) 1976;55: Padley SPG, Hansell DM, Flower CDR, et al. Comparative accuracy of high resolution computer tomography and chest radiography in the diagnosis of chronic diffuse infiltrative lung disease. Clin Radiol 1991;44: Marie I, Hachulla E, Cherin P, et al. Interstitial lung disease in polymyositis and dermatomyositis. Arthritis Rheum 2002;47: Stoll T, Michel BA, Neidhart M, et al. Polymyositis: Krankheitsverlauf und Therapie mit intravenös applizierten Immunglobulinen. Schweiz Med Wochenschr 1992;122: Feist E, Schneider MJ, Brynchcy M, et al. A unique autoantibody pattern of positive anti-jo-1, anti-u1rnp, and antiproteasome antibodies in autoimmune myositis as a diagnostic challenge. Ann Rheum Dis 2003;62: Douglas WW, Tazelaar HD, Hartman TE, et al. Polymyositis-dermatomyositis-associated interstitial lung disease. Am J Respir Crit Care Med 2001;164: Joffe MM, Love LA, Leff RL, et al. Drug therapy of the idiopathic inflammatory myopathies: predictors of response to prednisone, azathioprine, and methotrexate and a comparison of their efficacy. Am J Med 1993;94: Zitnik RJ, Cooper JA. Pulmonary disease due to antirheumatic agents. Clin Chest Med 1990;11: Dalakas MC. Clinical benefits and immunopathological correlates of intravenous immune globulin in the treatment of inflammatory myopathies. Clin Exp Immunol 1996;104:Suppl 1: Lee W, Zimmermann B, Lally EV. Relapse of polymyositis after prolonged remission. J Rheumatol 1997;24: Arsursa EL, Greenberg AS. Adverse impact of interstitial pulmonary fibrosis on prognosis in polymyositis and dermatomyositis. Semin Arthritis Rheum 1988;18: Haupt HM, Hutchins GM. The heart and cardiac conduction system in polymyositis-dermatomyositis: a clinicopathologic study of 16 autopsied patients. Am J Cardiol 1982;50: Hochberg MC, Feldman D, Stevens MB. Adult onset polymyositis/dermatomyositis: an analysis of clinical and laboratory features and survival in 76 patients with a review of the literature. Semin Arthritis Rheum 1986;15: Denbow CE, Lie JT, Tancredi RG, et al. Cardiac involvement in polymyositis: a clinicopathologic study of 20 autopsied patients. Arthritis Rheum 1979;22: Korrespondenzanschrift Priv.-Doz. Dr. Eckhard Schulze-Lohoff Medizinische Klinik I Klinikum Köln-Merheim Ostmerheimer Straße Köln Telefon (+49/221) Fax E.Schulze-Lohoff@uni-koeln.de
Was ist das Jo-1-Syndrom und wie entstehen Autoimmunerkrankungen?
 Was ist das Jo-1-Syndrom und wie entstehen Autoimmunerkrankungen? Dr. med. Jutta Bauhammer ACURA Rheumazentrum Baden-Baden Akutkrankenhaus für internistische Rheumatologie Chefarzt Prof. Dr. med. C. Fiehn
Was ist das Jo-1-Syndrom und wie entstehen Autoimmunerkrankungen? Dr. med. Jutta Bauhammer ACURA Rheumazentrum Baden-Baden Akutkrankenhaus für internistische Rheumatologie Chefarzt Prof. Dr. med. C. Fiehn
Autoantikörper bei idiopathischen Myositiden Karsten Conrad
 Autoantikörper bei idiopathischen Myositiden Karsten Conrad Medizinische Fakultät Carl Gustav Carus Idiopathische Myositiden Dermatomyositis (DM) AAK Polymyositis (PM) Myositis im Rahmen von Overlap-Syndromen
Autoantikörper bei idiopathischen Myositiden Karsten Conrad Medizinische Fakultät Carl Gustav Carus Idiopathische Myositiden Dermatomyositis (DM) AAK Polymyositis (PM) Myositis im Rahmen von Overlap-Syndromen
Konventionelle Röntgendiagnostik des Thorax. Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
Autoimmundermatosen. Bullöse Dermatosen. Kollagenosen
 Autoimmundermatosen Bullöse Dermatosen Kollagenosen Desmosom und Hemidesmosom Keratinfilamente Desmoglein 1 Desmoglein 3 Desmocollin 1 Pemphigus-Erkrankungen Pempigus foliaceus Pemphigus vulgaris IgA-Pemphigus
Autoimmundermatosen Bullöse Dermatosen Kollagenosen Desmosom und Hemidesmosom Keratinfilamente Desmoglein 1 Desmoglein 3 Desmocollin 1 Pemphigus-Erkrankungen Pempigus foliaceus Pemphigus vulgaris IgA-Pemphigus
4.1. Ergebnisse der Patienten Gruppe 1, Lupus erythematodes mit geringer systemischer Beteiligung
 4. Ergebnisdarstellung 4.1. Ergebnisse der Patienten Gruppe 1, Lupus erythematodes mit geringer systemischer Beteiligung In den Tabellen 8 bis 12 sind die erhobenen Daten für die Patienten mit der Diagnose
4. Ergebnisdarstellung 4.1. Ergebnisse der Patienten Gruppe 1, Lupus erythematodes mit geringer systemischer Beteiligung In den Tabellen 8 bis 12 sind die erhobenen Daten für die Patienten mit der Diagnose
E-Poster 66. Pulmonale Raumforderung unter Infliximab-Therapie
 E-Poster 66 Pulmonale Raumforderung unter Infliximab-Therapie Alexander Jordan 1, Mathias Dürken 2, Alexander Marx 3 und Rüdiger Adam 1 (1) Pädiatrische Gastroenterologie, Klinik für Kinder- und Jugendmedizin,
E-Poster 66 Pulmonale Raumforderung unter Infliximab-Therapie Alexander Jordan 1, Mathias Dürken 2, Alexander Marx 3 und Rüdiger Adam 1 (1) Pädiatrische Gastroenterologie, Klinik für Kinder- und Jugendmedizin,
PAH bei Rheumatischen Erkrankungen. Petra Otto Rheumatologie, Department Innere Medizin Kantonsspital St. Gallen petra.otto@kssg.
 PAH bei Rheumatischen Erkrankungen Petra Otto Rheumatologie, Department Innere Medizin Kantonsspital St. Gallen petra.otto@kssg.ch Arthritiden Kollagenosen Vaskulitiden Sonstiges Prävalenz PAH Systemische
PAH bei Rheumatischen Erkrankungen Petra Otto Rheumatologie, Department Innere Medizin Kantonsspital St. Gallen petra.otto@kssg.ch Arthritiden Kollagenosen Vaskulitiden Sonstiges Prävalenz PAH Systemische
Leistungsverzeichnis LV_MBGR. Dermatomyositis (hochspezifisch, 15 30%) Idiopathische Myositis 88 12%) Polymyositis Mi-2beta
 Seite 1 von 5 1. Klinische Indikation Analyt: Dermato- und Polymyositis Idiopathische Myositis Anti-Synthetase-Syndrom Überlappungssyndrome Klinische Bedeutung: Antigen: Myositis-Antikörper (Immunoblot)
Seite 1 von 5 1. Klinische Indikation Analyt: Dermato- und Polymyositis Idiopathische Myositis Anti-Synthetase-Syndrom Überlappungssyndrome Klinische Bedeutung: Antigen: Myositis-Antikörper (Immunoblot)
Systemische Sklerose Pulmonal arterielle Hypertonie Diagnostik und neue Therapieansätze Michael Pfeifer Klinik Donaustauf Universität Regensburg
 Bayerische Internistenkongress 2008 Systemische Sklerose Pulmonal arterielle Hypertonie Diagnostik und neue Therapieansätze Michael Pfeifer Klinik Donaustauf Universität Regensburg Klassifizierung der
Bayerische Internistenkongress 2008 Systemische Sklerose Pulmonal arterielle Hypertonie Diagnostik und neue Therapieansätze Michael Pfeifer Klinik Donaustauf Universität Regensburg Klassifizierung der
Verbesserung des Tuberkulose-Screenings bei Patienten mit rheumatischen Erkrankungen vor Beginn einer Therapie mit TNFα-Blockern
 Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
An die Teilnehmer des 31. Autoimmunologie-Rundversuches Innsbruck, Oktober 2010
 Univ. Klinik für Innere Medizin Rheumalabor Leiter: a. Univ.- Prof. DDr. M. Herold Anichstraße 35 A - 6020 Innsbruck Tel. 0512/ 504-23321, Fax 0512/ 504-6723321 e-mail Werner.Klotz@uki.at An die Teilnehmer
Univ. Klinik für Innere Medizin Rheumalabor Leiter: a. Univ.- Prof. DDr. M. Herold Anichstraße 35 A - 6020 Innsbruck Tel. 0512/ 504-23321, Fax 0512/ 504-6723321 e-mail Werner.Klotz@uki.at An die Teilnehmer
CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie. Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St.
 CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St. Gallen Polyneuropathie: Häufigkeit Engelhardt 1994 Epidemiologie Erkrankung
CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St. Gallen Polyneuropathie: Häufigkeit Engelhardt 1994 Epidemiologie Erkrankung
ANA-Diagnostik bei systemischen rheumatischen Erkrankungen
 ANA-Diagnostik bei systemischen rheumatischen Erkrankungen 19.10.2016 Dr. rer. nat. Brit Kieselbach Institut für Medizinische Diagnostik Berlin - Potsdam Systemische rheumatische Erkrankungen Kollagenosen
ANA-Diagnostik bei systemischen rheumatischen Erkrankungen 19.10.2016 Dr. rer. nat. Brit Kieselbach Institut für Medizinische Diagnostik Berlin - Potsdam Systemische rheumatische Erkrankungen Kollagenosen
Pilzpneumonie. CT Diagnostik
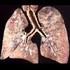 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
Störungen der neuromuskulären Übertragung L.Kappos
 Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
SYSTEMISCHE AUTOIMMUNERKRANKUNGEN Sjögren-Syndrom, Skleroderma, Dermatomyositis
 SYSTEMISCHE AUTOIMMUNERKRANKUNGEN Sjögren-Syndrom, Skleroderma, Dermatomyositis Dr. med. Peter Igaz PhD DSc Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Sjögren Syndrom Hauptsymptome:
SYSTEMISCHE AUTOIMMUNERKRANKUNGEN Sjögren-Syndrom, Skleroderma, Dermatomyositis Dr. med. Peter Igaz PhD DSc Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Sjögren Syndrom Hauptsymptome:
ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden
 Zur Anzeige wird der QuickTime Dekompressor TIFF (Unkomprimiert) benötigt. KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I ASKLEPIOS KLINIKUM BAD ABBACH ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden Dr.
Zur Anzeige wird der QuickTime Dekompressor TIFF (Unkomprimiert) benötigt. KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I ASKLEPIOS KLINIKUM BAD ABBACH ACR-Nachlese 2007: ANCA assoziierte Vaskulitiden Dr.
Definition. Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen
 Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Unverändert höheres Risikoprofil von Frauen in der Sekundärprävention der KHK Sechs-Jahres-Verlauf an Patienten
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 6006920 Fax: 0211 60069267 mail : info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 6006920 Fax: 0211 60069267 mail : info@dgk.org Pressestelle:
Das Anti-Jo-1-Syndrom eine Sonderform der Myositis mit interstitieller Lungenerkrankung
 496 Übersicht Das Anti-Jo-1-Syndrom eine Sonderform der Myositis mit interstitieller Lungenerkrankung The Anti-Jo-1 Syndrome A Specific Form of Myositis with Interstitial Lung Disease Autoren A. Häussermann
496 Übersicht Das Anti-Jo-1-Syndrom eine Sonderform der Myositis mit interstitieller Lungenerkrankung The Anti-Jo-1 Syndrome A Specific Form of Myositis with Interstitial Lung Disease Autoren A. Häussermann
Differentialdiagnostik von anti-nukleären Antikörpern (ANA) anhand von Kasuistiken
 Differentialdiagnostik von anti-nukleären Antikörpern (ANA) anhand von Kasuistiken 13.Mai 2015 Dr. rer. nat. Brit Kieselbach Was heißt ANA? ANA =Anti-Nukleäre Antikörper (AAk gegen Zellkerne) (altes Synonym:
Differentialdiagnostik von anti-nukleären Antikörpern (ANA) anhand von Kasuistiken 13.Mai 2015 Dr. rer. nat. Brit Kieselbach Was heißt ANA? ANA =Anti-Nukleäre Antikörper (AAk gegen Zellkerne) (altes Synonym:
Einschluss, Messzeitpunkte, Fragebögen, Diagnosen
 Einschluss, Messzeitpunkte, Fragebögen, Diagnosen Einschlusskriterien: Patientinnen ab 18 Jahren mit entzündlich rheumatischer Erkrankung mit Kinderwunsch oder zu Beginn der Schwangerschaft (bis zur 20.
Einschluss, Messzeitpunkte, Fragebögen, Diagnosen Einschlusskriterien: Patientinnen ab 18 Jahren mit entzündlich rheumatischer Erkrankung mit Kinderwunsch oder zu Beginn der Schwangerschaft (bis zur 20.
Perikarditis - Was sagen die neuen Leitlinien?
 Perikarditis - Was sagen die neuen Leitlinien? M. Pauschinger Ärztlicher Leiter Universitätsklinik für Innere Medizin 8 Schwerpunkt Kardiologie Paracelsus Medizinische Privatuniversität Nürnberg EHJ 2015,
Perikarditis - Was sagen die neuen Leitlinien? M. Pauschinger Ärztlicher Leiter Universitätsklinik für Innere Medizin 8 Schwerpunkt Kardiologie Paracelsus Medizinische Privatuniversität Nürnberg EHJ 2015,
Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung. J. Schmidt Göttingen
 Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung J. Schmidt Göttingen Der Muskel Mechanismen der Entzündung: Übersicht Mechanismen der Entzündung: Beispiel Einteilung der Myositiden Dermatomyositis
Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung J. Schmidt Göttingen Der Muskel Mechanismen der Entzündung: Übersicht Mechanismen der Entzündung: Beispiel Einteilung der Myositiden Dermatomyositis
Leistungsverzeichnis LV_ANABGR
 V. a. und Differentialdiagnostik von Kollagenosen (Sharp-Syndrom (MCTD),, Sjögren- Syndrom, progressive Systemsklerose, Poly-/Dermatomyositis, Overlap-Syndrom, limitierte Form der Systemsklerose (CREST-Syndrom)
V. a. und Differentialdiagnostik von Kollagenosen (Sharp-Syndrom (MCTD),, Sjögren- Syndrom, progressive Systemsklerose, Poly-/Dermatomyositis, Overlap-Syndrom, limitierte Form der Systemsklerose (CREST-Syndrom)
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Pressekonferenz der AGI 2008
 Krankheitsverlauf einer schweren Influenza: Welche Komplikationen können auftreten und wie kann ich sie verhindern? Prof. Dr. Tom Schaberg Zentrum für Pneumologie Diakoniekrankenhaus Rotenburg (wissenschaftlicher
Krankheitsverlauf einer schweren Influenza: Welche Komplikationen können auftreten und wie kann ich sie verhindern? Prof. Dr. Tom Schaberg Zentrum für Pneumologie Diakoniekrankenhaus Rotenburg (wissenschaftlicher
Porcines Dermatitis Nephropathie Syndrom. Postweaning Multisystemic Wasting Disease
 Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Ernährungstherapie bei Rheumatoider Arthritis
 Ernährungstherapie bei Rheumatoider Arthritis Dipl. oec troph Sabine Pera und Prof. Dr. med. Olaf Adam beraten Frau Karin Langekrank Anamnese Vor einem halben Jahr wurde bei Karin Langkrank, 49 Jahre,
Ernährungstherapie bei Rheumatoider Arthritis Dipl. oec troph Sabine Pera und Prof. Dr. med. Olaf Adam beraten Frau Karin Langekrank Anamnese Vor einem halben Jahr wurde bei Karin Langkrank, 49 Jahre,
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
BAL bei einem 3- Jährigen Patienten nach abgelaufener Therapie- Differentialdiagnose
 BAL bei einem 3- Jährigen Patienten nach abgelaufener Therapie- Differentialdiagnose Dr. B. Soudah. FIAC Dr. H. Köditz (Päd. Kardiologie) Institut für Pathologie MHH Hallsches Seminar Klinische Zytologie
BAL bei einem 3- Jährigen Patienten nach abgelaufener Therapie- Differentialdiagnose Dr. B. Soudah. FIAC Dr. H. Köditz (Päd. Kardiologie) Institut für Pathologie MHH Hallsches Seminar Klinische Zytologie
SCLERODERMA LIGA e.v.
 SCLERODERMA LIGA e.v. Beilage zum Scleroderma INFOBRIEF Nr. 42 Dermatomyositis, Polymyositis, Einschlußkörpermyositis Klinik, Diagnostik und Therapie Dieter Pongratz Einleitung Die Dermatomyositis, Polymyositis
SCLERODERMA LIGA e.v. Beilage zum Scleroderma INFOBRIEF Nr. 42 Dermatomyositis, Polymyositis, Einschlußkörpermyositis Klinik, Diagnostik und Therapie Dieter Pongratz Einleitung Die Dermatomyositis, Polymyositis
Eosinophiles Lungeninfiltrat
 Eosinophiles Lungeninfiltrat 10.09.2003 Dr. med. Wolfgang Gleiber Klinikum der Johann Wolfgang Goethe- Universität Frankfurt am Main Medizinische Klinik II Schwerpunkt Pneumologie/Allergologie Professor
Eosinophiles Lungeninfiltrat 10.09.2003 Dr. med. Wolfgang Gleiber Klinikum der Johann Wolfgang Goethe- Universität Frankfurt am Main Medizinische Klinik II Schwerpunkt Pneumologie/Allergologie Professor
Institut für Labormedizin IFLM. eine - auch labormedizinische - Wanderung mit Folgen?
 Institut für Labormedizin IFLM eine - auch labormedizinische - Wanderung mit Folgen? Patientin 53 Jahre: Nach einer Wanderung 4 Wochen zuvor zunehmende Wadenschmerzen links (muskelkaterähnlich) mit Wadenkrämpfen
Institut für Labormedizin IFLM eine - auch labormedizinische - Wanderung mit Folgen? Patientin 53 Jahre: Nach einer Wanderung 4 Wochen zuvor zunehmende Wadenschmerzen links (muskelkaterähnlich) mit Wadenkrämpfen
Lupus, Sjögren-Syndrom und andere. Kollagenosen. Dr. med. Michaela Bellm. Rheumatologische Schwerpunktpraxis zz Bruchsal. Dr. med. M.
 zz Lupus, Sjögren-Syndrom und andere Kollagenosen Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis zz Bruchsal Kollagenosen --eine allgemeine Einführung SLE SLE eine exemplarische Kollagenose
zz Lupus, Sjögren-Syndrom und andere Kollagenosen Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis zz Bruchsal Kollagenosen --eine allgemeine Einführung SLE SLE eine exemplarische Kollagenose
Koronare Herzerkrankung Diagnostik nicht-invasiv
 nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
Neurologische Leitsymptome und diagnostische Entscheidungen
 Neurologische Leitsymptome und diagnostische Entscheidungen von Helmut Buchner 1. Auflage Thieme 2007 Verlag C.H. Beck im Internet: www.beck.de ISBN 97 3 13 1433 4 Zu Inhaltsverzeichnis schnell und portofrei
Neurologische Leitsymptome und diagnostische Entscheidungen von Helmut Buchner 1. Auflage Thieme 2007 Verlag C.H. Beck im Internet: www.beck.de ISBN 97 3 13 1433 4 Zu Inhaltsverzeichnis schnell und portofrei
Chicago News: Aktuelles vom ACR 2011: B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß
 Chicago News: Aktuelles vom ACR 2011 B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß Frankfurt am Main (22. November 2011) - Auf dem diesjährigen ACR-Kongress untermauerten gleich drei Studien
Chicago News: Aktuelles vom ACR 2011 B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß Frankfurt am Main (22. November 2011) - Auf dem diesjährigen ACR-Kongress untermauerten gleich drei Studien
Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kap
 HERZTRANSPLANTATION Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kapstadt. 1968 transplantierte Norman
HERZTRANSPLANTATION Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kapstadt. 1968 transplantierte Norman
Neues zur Methotrexat-Intoleranz
 Neues zur Methotrexat-Intoleranz Andrea Scheuern 17.01.2015 40. Garmisch-Partenkirchner Symposium für Kinder- und Jugendrheumatologie Hintergrund Methotrexat-Intoleranz MTX-Intoleranz: - ausgeprägtes Ekelgefühl
Neues zur Methotrexat-Intoleranz Andrea Scheuern 17.01.2015 40. Garmisch-Partenkirchner Symposium für Kinder- und Jugendrheumatologie Hintergrund Methotrexat-Intoleranz MTX-Intoleranz: - ausgeprägtes Ekelgefühl
Sarkoidose was man kennt und doch nicht weiss
 Schweizerische Sarkoidose Vereinigung, Olten, 3.11.2012 Sarkoidose was man kennt und doch nicht weiss Prof. Thomas Geiser Direktor / Chefarzt Universitätsklinik für Pneumologie Sarcoidosis 2 Sarkoidose
Schweizerische Sarkoidose Vereinigung, Olten, 3.11.2012 Sarkoidose was man kennt und doch nicht weiss Prof. Thomas Geiser Direktor / Chefarzt Universitätsklinik für Pneumologie Sarcoidosis 2 Sarkoidose
Assays. Neue. Neue. Kombinationen. Möglichkeiten. Patente: EP , AU
 Assays Patente: EP 2362222, AU 2011217190 Neue Kombinationen Neue Möglichkeiten Technologie Klassischer Ablauf der Autoimmundiagnostik 2-Stufen Diagnostik 1. Screening 2.Bestätigung Zellbasierte IFA ELISA
Assays Patente: EP 2362222, AU 2011217190 Neue Kombinationen Neue Möglichkeiten Technologie Klassischer Ablauf der Autoimmundiagnostik 2-Stufen Diagnostik 1. Screening 2.Bestätigung Zellbasierte IFA ELISA
Rheumatoide Arthritis Diagnostik und Früherkennung
 zz Rheumatoide Arthritis Diagnostik und Früherkennung Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis Bruchsal zz zz www.rheumapraxis-bruchsal.de Dr. med. Michaela Bellm Pp Rheumatologische
zz Rheumatoide Arthritis Diagnostik und Früherkennung Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis Bruchsal zz zz www.rheumapraxis-bruchsal.de Dr. med. Michaela Bellm Pp Rheumatologische
Diagnose, Therapie und Monitoring von B-Zell-vermittelten Autoimmunerkrankungen
 Diagnose, Therapie und Monitoring von B-Zell-vermittelten Autoimmunerkrankungen Prof. Dr. Onur Boyman Klinik für Immunologie UniversitätsSpital Zürich onur.boyman@usz.ch ImmunoDay Luzern, 5. November 2015
Diagnose, Therapie und Monitoring von B-Zell-vermittelten Autoimmunerkrankungen Prof. Dr. Onur Boyman Klinik für Immunologie UniversitätsSpital Zürich onur.boyman@usz.ch ImmunoDay Luzern, 5. November 2015
Sexualhormon bei älteren Männern vorsichtig einsetzen
 Testosteron erhöht Muskelkraft aber auch Herz-Kreislaufrisiko Sexualhormon bei älteren Männern vorsichtig einsetzen Wiesbaden (11. August 2010) Nehmen ältere Männer das Sexualhormon Testosteron ein, stärkt
Testosteron erhöht Muskelkraft aber auch Herz-Kreislaufrisiko Sexualhormon bei älteren Männern vorsichtig einsetzen Wiesbaden (11. August 2010) Nehmen ältere Männer das Sexualhormon Testosteron ein, stärkt
Narren atemlos. Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen. 22. St.Galler Infekttag Eva Lemmenmeier
 Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Erfahrungen zu neuen Medikamenten und Verfahren bei Sjögren-Syndrom
 Erfahrungen zu neuen Medikamenten und Verfahren bei Sjögren-Syndrom Dr. med. Eugen Feist Klinik für Rheumatologie und Klinische Immunologie, Charité Universitätsmedizin Berlin Charitéplatz 1 10117 Berlin
Erfahrungen zu neuen Medikamenten und Verfahren bei Sjögren-Syndrom Dr. med. Eugen Feist Klinik für Rheumatologie und Klinische Immunologie, Charité Universitätsmedizin Berlin Charitéplatz 1 10117 Berlin
Therapieoptionen bei interstitiellen Lungenerkrankungen (ILD)
 Therapieoptionen bei interstitiellen Lungenerkrankungen (ILD) Generell sollte eine IIP-Entitätszuordnung gemäß der revidierten Fassung der ATS/ERS-IIP- Klassifikation erfolgen. (Travis et al., Am J Respir
Therapieoptionen bei interstitiellen Lungenerkrankungen (ILD) Generell sollte eine IIP-Entitätszuordnung gemäß der revidierten Fassung der ATS/ERS-IIP- Klassifikation erfolgen. (Travis et al., Am J Respir
Leistungsverzeichnis LV_SBGR. Antikörper gegen Systemische Sklerose-assoziierte Antigene (Immunoblot)
 Seite 1 von 5 1. Klinische Indikation Analyt: Antikörper gegen Systemische Sklerose-assoziierte Antigene (Immunoblot) V. a. und Differentialdiagnostik der progressiven Systemsklerose (), begrenzte (limitierte)
Seite 1 von 5 1. Klinische Indikation Analyt: Antikörper gegen Systemische Sklerose-assoziierte Antigene (Immunoblot) V. a. und Differentialdiagnostik der progressiven Systemsklerose (), begrenzte (limitierte)
Diagnostik und Behandlung des Morbus Crohn nach SONIC. PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster
 Diagnostik und Behandlung des Morbus Crohn nach SONIC PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster Klinische Wirkung von anti-tnf Der erste Fall 12 jährige Patientin
Diagnostik und Behandlung des Morbus Crohn nach SONIC PD Dr. med. Andreas Lügering Medizinische Klinik B Universitätsklinikum Münster Klinische Wirkung von anti-tnf Der erste Fall 12 jährige Patientin
Rheumatologie aus der Praxis
 Rheumatologie aus der Praxis Entzündliche Gelenkerkrankungen - mit Fallbeispielen Bearbeitet von 3. Auflage 2017. Buch. XV, 244. Hardcover ISBN 978 3 662 53568 4 Format (B x L): 16,8 x 24 cm Weitere Fachgebiete
Rheumatologie aus der Praxis Entzündliche Gelenkerkrankungen - mit Fallbeispielen Bearbeitet von 3. Auflage 2017. Buch. XV, 244. Hardcover ISBN 978 3 662 53568 4 Format (B x L): 16,8 x 24 cm Weitere Fachgebiete
Reduzieren und Absetzen von Medikamenten wann und wie? Rheumatoide Arthritis und Polymyalgia rheumatica
 119. DGIM Kongress 2013 Prof. Dr. Andreas Krause Immanuel Krankenhaus Berlin Klinik für Innere Medizin Abteilung Rheumatologie und Klinische Immunologie www.immanuel.de Wiesbaden, 06.04.2013 Reduzieren
119. DGIM Kongress 2013 Prof. Dr. Andreas Krause Immanuel Krankenhaus Berlin Klinik für Innere Medizin Abteilung Rheumatologie und Klinische Immunologie www.immanuel.de Wiesbaden, 06.04.2013 Reduzieren
Therapie und Therapiemonitoring bei Kollagenose-assoziierter PAH
 Therapie und Therapiemonitoring bei Kollagenose-assoziierter PAH Dr. med. Keihan Ahmadi-Simab Hamburg (16. September 2010) - Pulmonal arterielle Hypertonie (PAH) ist eine der schwerwiegendsten Komplikationen
Therapie und Therapiemonitoring bei Kollagenose-assoziierter PAH Dr. med. Keihan Ahmadi-Simab Hamburg (16. September 2010) - Pulmonal arterielle Hypertonie (PAH) ist eine der schwerwiegendsten Komplikationen
Fallbezogene Diskussionen: Psoriasisarthritis
 Fallbezogene Diskussionen: Psoriasisarthritis P Lehmann, EM Jung 12. Radiologisch-Internistisches Forum 27.06.2007 Fallvorstellung: Herr G.K., 52 Jahre Psoriasis vulgaris seit 11 Jahren mit Befall der
Fallbezogene Diskussionen: Psoriasisarthritis P Lehmann, EM Jung 12. Radiologisch-Internistisches Forum 27.06.2007 Fallvorstellung: Herr G.K., 52 Jahre Psoriasis vulgaris seit 11 Jahren mit Befall der
Lernziele. Typische Ursachen der Dyspnoe, die mit radiologischen Verfahren diagnos(ziert werden können
 Diagnos(sche Strategien: Dyspnoe Michael Beldoch, Anna Maaßen, Julia Pfeiffer, Karen Suden PD Dr. Alex Frydrychowicz Lernziele Systema(sche Befundung Rö- Thorax Typische Ursachen der Dyspnoe, die mit radiologischen
Diagnos(sche Strategien: Dyspnoe Michael Beldoch, Anna Maaßen, Julia Pfeiffer, Karen Suden PD Dr. Alex Frydrychowicz Lernziele Systema(sche Befundung Rö- Thorax Typische Ursachen der Dyspnoe, die mit radiologischen
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Fragebogen zur okulären Sarkoidose
 Fragebogen zur okulären Sarkoidose Institut: Name 1. Welches sind die 5 häufigsten klinischen Entitäten in Ihrer Uveitis-Sprechstunde, wie ist der prozentuale Anteil (z.b. HLA-B27 ass. anteriore Uveitis,
Fragebogen zur okulären Sarkoidose Institut: Name 1. Welches sind die 5 häufigsten klinischen Entitäten in Ihrer Uveitis-Sprechstunde, wie ist der prozentuale Anteil (z.b. HLA-B27 ass. anteriore Uveitis,
RSV-Infektion Mögliche pathogenetische Mechanismen und Labordiagnostik
 RSV-Infektion Mögliche pathogenetische Mechanismen und Labordiagnostik Therese Popow-Kraupp Respiratory Syncytial Virus (RSV) Häufigste Ursache von Infektionen der Atemwege bei Kleinkindern In Europa:
RSV-Infektion Mögliche pathogenetische Mechanismen und Labordiagnostik Therese Popow-Kraupp Respiratory Syncytial Virus (RSV) Häufigste Ursache von Infektionen der Atemwege bei Kleinkindern In Europa:
C-reaktives Protein. Ein Vortrag von Dr. med. Sebastian Streckbein München, Juni 2006
 C-reaktives Protein Ein Vortrag von Dr. med. Sebastian Streckbein München, Juni 2006 C-reaktives Protein Einführung Akute-Phase-Reaktion Pathophysiologie Indikation Bestimmung Material & Referenzbereich
C-reaktives Protein Ein Vortrag von Dr. med. Sebastian Streckbein München, Juni 2006 C-reaktives Protein Einführung Akute-Phase-Reaktion Pathophysiologie Indikation Bestimmung Material & Referenzbereich
Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung.
 16 2 Laborwerte A Z 2.1 α-amylase Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung. 2.1.1 Normalbereich im Blut < 140 U/l. Messung
16 2 Laborwerte A Z 2.1 α-amylase Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung. 2.1.1 Normalbereich im Blut < 140 U/l. Messung
Myositis - Erfahrungen mit Immunglobulintherapie
 Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Autoimmune Lebererkrankungen
 Autoimmune Lebererkrankungen Arzt-Patienten-Seminar der YAEL-Stiftung 27. Juni 2009 Dr. med. Christina Weiler-Normann I. Medizinische Klinik und Poliklinik Universitätsklinikum Hamburg-Eppendorf Autoimmune
Autoimmune Lebererkrankungen Arzt-Patienten-Seminar der YAEL-Stiftung 27. Juni 2009 Dr. med. Christina Weiler-Normann I. Medizinische Klinik und Poliklinik Universitätsklinikum Hamburg-Eppendorf Autoimmune
Erreger-Wirt Interaktionen
 Erreger-Wirt Interaktionen (Infektion vs Inflammation) Johannes Schulze Klinik I Allgemeine Pädiatrie Johann Wolfgang Goethe-Universität Frankfurt am Main Defektes CFTR Gen ASL Submuköse Drüsen Adhäsion
Erreger-Wirt Interaktionen (Infektion vs Inflammation) Johannes Schulze Klinik I Allgemeine Pädiatrie Johann Wolfgang Goethe-Universität Frankfurt am Main Defektes CFTR Gen ASL Submuköse Drüsen Adhäsion
Equestre Syndrom nach Genuss von Grünlingen
 Giftpilze Pilzgifte Pilzvergiftungen Klinikum rechts der Isar TMU 12.12.2015 Equestre Syndrom nach Genuss von Grünlingen Daniela Acquarone,Janine Borchert-Avalone Giftnotruf der Charité - Universitätsmedizin
Giftpilze Pilzgifte Pilzvergiftungen Klinikum rechts der Isar TMU 12.12.2015 Equestre Syndrom nach Genuss von Grünlingen Daniela Acquarone,Janine Borchert-Avalone Giftnotruf der Charité - Universitätsmedizin
Abkürzungsverzeichnis
 Abkürzungsverzeichnis i Inhaltsverzeichnis 1. Einleitung... 1 2. Die Granulomatose mit Polyangiitis... 3 3. Methoden...14 4. Patienten Krankengeschichte und Auswertung...17 5. Klinische Untersuchungsergebnisse...97
Abkürzungsverzeichnis i Inhaltsverzeichnis 1. Einleitung... 1 2. Die Granulomatose mit Polyangiitis... 3 3. Methoden...14 4. Patienten Krankengeschichte und Auswertung...17 5. Klinische Untersuchungsergebnisse...97
Behandlungsmöglichkeiten beim Cogan-I-Syndrom Plasmaseparation als Eskalation?
 Behandlungsmöglichkeiten beim Cogan-I-Syndrom Plasmaseparation als Eskalation? Dr. Christoph Best Leiter Bereich Schwindel und Okulomotorik Neurologie, Philipps-Universität, Marburg Gliederung Das typische
Behandlungsmöglichkeiten beim Cogan-I-Syndrom Plasmaseparation als Eskalation? Dr. Christoph Best Leiter Bereich Schwindel und Okulomotorik Neurologie, Philipps-Universität, Marburg Gliederung Das typische
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Polymyalgiforme Beschwerden. Dr. med. Ivo Büchler
 Polymyalgiforme Beschwerden Dr. med. Ivo Büchler Patientin 70 j. A: früher intermittierend Schulterschmerzen rechts, später links seit langem Knieschmerzen links 01/13 Schmerzschub Nacken, bd. Schultern,
Polymyalgiforme Beschwerden Dr. med. Ivo Büchler Patientin 70 j. A: früher intermittierend Schulterschmerzen rechts, später links seit langem Knieschmerzen links 01/13 Schmerzschub Nacken, bd. Schultern,
Universität zu Lübeck Institut für Krebsepidemiologie e.v.
 Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
2 Jahre AIDA Adulte Immundefektambulanz in München. Dr. med. Dr.med.univ. Carla Neumann
 2 Jahre AIDA Adulte Immundefektambulanz in München Dr. med. Dr.med.univ. Carla Neumann AIDA - adulte Immundefektambulanz Rheumaeinheit Leiter: Prof. Dr. med. H. Schulze-Koops Überblick: die AIDA stellt
2 Jahre AIDA Adulte Immundefektambulanz in München Dr. med. Dr.med.univ. Carla Neumann AIDA - adulte Immundefektambulanz Rheumaeinheit Leiter: Prof. Dr. med. H. Schulze-Koops Überblick: die AIDA stellt
HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN?
 Information für Menschen mit Rückenschmerzen HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN? Informieren Sie sich hier und unter: www.derkrankheitaufrechtbegegnen.de DIE INITIATIVE MACHT MOBIL Jeder
Information für Menschen mit Rückenschmerzen HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN? Informieren Sie sich hier und unter: www.derkrankheitaufrechtbegegnen.de DIE INITIATIVE MACHT MOBIL Jeder
Auf der 84. Jahrestagung der Deutschen Gesellschaft für Neurologie (DGN), die noch bis zum 1. Oktober in
 Restless-Legs-Syndrom: Ein besseres Leben ist möglich Die Qual der ruhelosen Beine ist eine kaum bekannte Volkskrankheit Wiesbaden (29. September 2011) Bis zu zehn Prozent der Bevölkerung sind von einem
Restless-Legs-Syndrom: Ein besseres Leben ist möglich Die Qual der ruhelosen Beine ist eine kaum bekannte Volkskrankheit Wiesbaden (29. September 2011) Bis zu zehn Prozent der Bevölkerung sind von einem
D i a b e t e s u n d R h e u m a
 D i a b e t e s u n d R h e u m a D r. V o l k e r N e h l s Internist Rheumatologie Endokrinologie Diabetologie D i a b e t e s i s t R h e u m a D r. V o l k e r N e h l s Internist Rheumatologie Endokrinologie
D i a b e t e s u n d R h e u m a D r. V o l k e r N e h l s Internist Rheumatologie Endokrinologie Diabetologie D i a b e t e s i s t R h e u m a D r. V o l k e r N e h l s Internist Rheumatologie Endokrinologie
Jo-1-Syndrom: Therapie heute von Immunsuppressiva, Biologika bis Rehabilitation. Prof. Dr. Christoph Fiehn ACURA Rheumazentrum Baden-Baden
 Jo-1-Syndrom: Therapie heute von Immunsuppressiva, Biologika bis Rehabilitation Prof. Dr. Christoph Fiehn ACURA Rheumazentrum Baden-Baden Nicht die Diagnose alleine, sondern der Ausmaß der Organbeteiligung
Jo-1-Syndrom: Therapie heute von Immunsuppressiva, Biologika bis Rehabilitation Prof. Dr. Christoph Fiehn ACURA Rheumazentrum Baden-Baden Nicht die Diagnose alleine, sondern der Ausmaß der Organbeteiligung
ANHANG III ÄNDERUNGEN DER ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND PACKUNGSBEILAGE
 ANHANG III ÄNDERUNGEN DER ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND PACKUNGSBEILAGE 25 KORREKTUREN, DIE IN DIE JEWEILIGEN ABSCHNITTE DER ZUSAMMENFASSUNG DER PRODUKTEIGENSCHAFTEN FÜR BROMOCRIPTIN-HALTIGE
ANHANG III ÄNDERUNGEN DER ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND PACKUNGSBEILAGE 25 KORREKTUREN, DIE IN DIE JEWEILIGEN ABSCHNITTE DER ZUSAMMENFASSUNG DER PRODUKTEIGENSCHAFTEN FÜR BROMOCRIPTIN-HALTIGE
Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit Diabetes mellitus"
 Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Aus der Forschergruppe Diabetes e.v. am Helmholtz Zentrum München Vorstand: Professor Dr. med. Oliver Schnell Eine Analyse des Münchner Schlaganfallregisters: Diagnostik und Therapie bei Patienten mit
Lymphome. Pädiatrische Hämatologie und Onkologie Universitätskinderklinik Münster. November 2011
 Lymphome Pädiatrische Hämatologie und Onkologie Universitätskinderklinik Münster November 2011 Krebserkrankungen des Kindesalters Leukämien 34.5% Leukämien Andere 3.9% Andere Keimzelltumore 3.1% Keimzelltumoren
Lymphome Pädiatrische Hämatologie und Onkologie Universitätskinderklinik Münster November 2011 Krebserkrankungen des Kindesalters Leukämien 34.5% Leukämien Andere 3.9% Andere Keimzelltumore 3.1% Keimzelltumoren
Kurs Klinische Chemie und Hämatologie. Themenblock: Gastroenterologie, Nephrologie, Stoffwechsel
 Kurs Klinische Chemie und Hämatologie Themenblock: Gastroenterologie, Nephrologie, Stoffwechsel SS 2016 Protokoll: Gastroenterologie, Nephrologie, Stoffwechsel Name: Matrikelnummer: Datum: Anamnese: Überweisung
Kurs Klinische Chemie und Hämatologie Themenblock: Gastroenterologie, Nephrologie, Stoffwechsel SS 2016 Protokoll: Gastroenterologie, Nephrologie, Stoffwechsel Name: Matrikelnummer: Datum: Anamnese: Überweisung
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept
 PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten
 Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Die periphere arterielle Verschlusskrankheit im höheren Lebensalter
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
kontrolliert wurden. Es erfolgte zudem kein Ausschluss einer sekundären Genese der Eisenüberladung. Erhöhte Ferritinkonzentrationen wurden in dieser S
 5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid
 10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
Abklärung Niereninsuffizienz
 1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
Lungenfibrose. - Welche aktuellen Therapieansätze gibt es? - Dr. med. Claus Neurohr
 Lungenfibrose - Welche aktuellen Therapieansätze gibt es? - Dr. med. Claus Neurohr Leiter des Schwerpunkts Pneumologie Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Großhadern
Lungenfibrose - Welche aktuellen Therapieansätze gibt es? - Dr. med. Claus Neurohr Leiter des Schwerpunkts Pneumologie Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Großhadern
Befindlichkeits- und Verhaltensstörungen von fraglichem Krankheitswert Neurologie für Allgemeinmediziner 26. Januar 2008
 Neurologie für Allgemeinmediziner 26. Januar 2008 Prof. Dr. med. H. Buchner Klinik für Neurologie und klinische Neurophysiologie Knappschaftskrankenhaus Recklinghausen Problem Befindlichkeitsstörung kein
Neurologie für Allgemeinmediziner 26. Januar 2008 Prof. Dr. med. H. Buchner Klinik für Neurologie und klinische Neurophysiologie Knappschaftskrankenhaus Recklinghausen Problem Befindlichkeitsstörung kein
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
Inhaltsverzeichnis. Fall 1 Seite 2 67-jährige Patientin mit ausgeprägter Luftnot. Fall 2 Seite 3 72-jährige Patientin mit makrozytärer Anämie
 Inhaltsverzeichnis Fall 1 Seite 2 67-jährige Patientin mit ausgeprägter Luftnot Fall 2 Seite 3 72-jährige Patientin mit makrozytärer Anämie Fall 3 Seite 4 26-jährige Patientin mit rezidivierendem Fieber
Inhaltsverzeichnis Fall 1 Seite 2 67-jährige Patientin mit ausgeprägter Luftnot Fall 2 Seite 3 72-jährige Patientin mit makrozytärer Anämie Fall 3 Seite 4 26-jährige Patientin mit rezidivierendem Fieber
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
 46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
Fieber. B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie
 Fieber B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie A. Infekte bei therapiebedingter Immunsuppression (Fieber in Neutropenie) B. Tumorfieber
Fieber B. Hug, Innere Medizin M. Weisser, Infektiologie & Spitalhygiene V. Hess, Onkologie U. Walker, Rheumatologie A. Infekte bei therapiebedingter Immunsuppression (Fieber in Neutropenie) B. Tumorfieber
Fallvorstellung M. Bechterew
 & Institut für Röntgendiagnostik Fallvorstellung M. Bechterew G. Pongratz, F. Poschenrieder 12. RIF 27.06.2007 Anamnese 2 22-jähriger Patient (1994) Seit 2 Jahren Schmerzen i. B. der LWS, v.a. nachts in
& Institut für Röntgendiagnostik Fallvorstellung M. Bechterew G. Pongratz, F. Poschenrieder 12. RIF 27.06.2007 Anamnese 2 22-jähriger Patient (1994) Seit 2 Jahren Schmerzen i. B. der LWS, v.a. nachts in
CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR
 CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR Critical-Illness-Polyneuropathie (CIP) Besonders bei Dauer der septischen Krankheit über Wochen oder Monate Manifestation bereits in der akuten
CRITICAL ILLNESS POLYNEUROPATHIE (CIP) Manfred Schmidbauer KHR Critical-Illness-Polyneuropathie (CIP) Besonders bei Dauer der septischen Krankheit über Wochen oder Monate Manifestation bereits in der akuten
JUVENILE DERMATOMYOSITIS
 www.pediatric-rheumathology.printo.it JUVENILE DERMATOMYOSITIS Was für eine Art von Erkrankung ist das? Die juvenile Dermatomyositis (JDM) gehört zu einer Gruppe von sogenannten Autoimmunerkrankungen.
www.pediatric-rheumathology.printo.it JUVENILE DERMATOMYOSITIS Was für eine Art von Erkrankung ist das? Die juvenile Dermatomyositis (JDM) gehört zu einer Gruppe von sogenannten Autoimmunerkrankungen.
Thrombopenie in der Schwangerschaft. Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin
 Thrombopenie in der Schwangerschaft Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr als
Thrombopenie in der Schwangerschaft Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr als
