Pathophysiologie, Epidemiologie, Diagnose und Behandlung von Heparin-Induzierter Thrombocytopenie (HIT)
|
|
|
- Rolf Steinmann
- vor 6 Jahren
- Abrufe
Transkript
1 Pathophysiologie, Epidemiologie, Diagnose und Behandlung von Heparin-Induzierter Thrombocytopenie (HIT) Susanne M. Picker, Birgit S. Gathof Institut für Transfusionmedizin, Universität zu Köln Abstract: Aufgrund der weiten Verbreitung des Heparins zu Thromboembolieprophylaxe und -therapie gilt die Heparin-induzierte Thrombozytopenie (HIT) als die häufigste medikamentös induzierte Thrombozytopenie überhaupt. In Gang gesetzt durch ein immunologisches Geschehen bewirkt die Aktivierung von Plättchen und Endothelzellen eine überschießende Thrombingeneration, wodurch ein Antikoagulans paradoxerweise zum Prokoagulanz wird. Folge sind lebensbedrohliche Gefäßverschlüsse im venösen und arteriellen Bereich mit Mortalitäts- und Amputationsraten von 20-30%. Der klinische Verlauf hängt vor allem vom rechtzeitigen Beginn geeigneter Gegenmaßnahmen ab. Da dem Thrombin in der Pathophysiologie der HIT Typ II die größte Bedeutung zukommt, muß das therapeutische Augenmerk auf die Unterbrechung der durch Thrombin aufrecht erhaltenen Gerinnungskaskade zielen. Neben dem sofortigen Absetzen des Heparins bedeutet dies eine umgehende und suffiziente Thrombinhemmung mit einem kompatiblen Antikoagulans. Alle Maßnahmen, die ein prokoagulatorisches Risiko in sich bergen, wie der Beginn einer Behandlung mit Vitamin-K-Antagonisten oder die Substitution von Thrombozyten, können deletäre Folgen für einen HIT Typ II Patienten haben. Epidemiologie und Pathophysiologie Zwei Formen der HIT werden unterschieden [1]. Die im Gegensatz zur HIT Typ II nicht immunologisch bedingte HIT Typ I beruht auf einer direkten Wechselwirkung zwischen Heparin und Thrombozyten, wodurch ein Abfall des thrombozytären camp Spiegels mit nachfolgender Absenkung der Aktivierungsschwelle hervorgerufen wird [2]. Die Thrombozyten werden leichter stimulierbar, aggregieren und fallen in ihrer Zahl ab, selten jedoch unter 100x109/L. Erkrankte mit hyperreaktiven Thrombozyten (Sepsis, Gefäßerkrankung, Verbrennungstrauma) können gelegentlich auch stärkere Abfälle aufweisen [2]. Trotz weiterer Heparingabe steigen die Thrombozytenzahlen wieder an und erreichen nach einigen Tagen wieder Normalwerte [3,4]. Die HIT Typ I ist eine klinische Ausschlussdiagnose und im Labor nicht nachweisbar [5,6]. Komplikationen sind nicht zu erwarten [6]. 265
2 Plättchenaktivierung Thrombozytopenie PF4 GAG IgG Makromolekularer Komplex (PF4-GAG-IgG) Plättchen- und EC-Rezeptor EC Aktivierung Mikropartikel Freisetzung Freisetzung von Gewebethromboplastin Thrombose Heparininduzierte Thrombozytopenie (HIT) Heparininduzierte Thrombozytopenie + Thrombose (HITT) Abb.1. Pathomechanismen der HIT Typ II: PF 4, ein lösliches Protein, das aus den Alphagranula aktivierter Thrombozyten freigesetzt wird, bildet mit GAG einen Antigenkomplex. Prädisponierte Patienten immunisieren gegen dieses Antigen und bilden Antikörper, vornehmlich der IgG-Klasse. Mehrere IgG gleicher Spezifität binden an den entweder zirkulierenden oder plättchengebundenen GAG-PF4-Antigenkomplex. Es entstehen makromolekulare Immunkomplexe, die über ihr Fc-Fragment an die entsprechenden Fc-Rezeptoren auf Plättchen und Endothelzellen (FcyRIIa-Rezeptor) binden und so deren Aktivierung bewirken. Nachfolgend werden aus den Plättchen neben weiterem PF 4 (Circulus vitiosus mit hohem Thrombozytenverbrauch - Thrombozytopenie) hochthrombogene Mikropartikel ( Thrombozytentrümmer ) freigesetzt, die bei gleichzeitiger Endothelzellaktivierung mit Freisetzung von Gewebethromboplastin zur Aktivierung der Gerinnungskaskade führen. Das gebildete Thrombin bewirkt die weitere Plättchenaktivierung und Aufrechterhaltung der Gerinnungskaskade durch Aktivierung von F V und F VIII (positives Feedback). Das Thromboserisiko steigt um mehr als das 20fache. Die exzessive Thrombinbildung wird deshalb als Rationale für den Einsatz von Substanzen mit direkter Thrombinhemmung oder mit Anti-F Xa-Aktivität angesehen. GAG = Glykosaminoglykane (z.b. Heparin im Serum oder Heparansulfat auf Endothelzellen), IgG = Immunglobulin G, PF 4 = Plättchenfaktor 4 266
3 Während die HIT Typ I vor allem zu Beginn einer hochdosierten, systemischen Gabe unfraktionierter Heparine (UFH) [3,4], nach Thrombolyse oder unmittelbar postoperativ [6] zu erwarten ist, tritt die HIT Typ II erst einige Tage nach Beginn der Heparintherapie auf [5,6,7,8], und zwar unabhängig von der Art (UFH oder niedermolekulare Heparine (NMH)), der Dosierung (Low-dose oder High-dose) oder der Applikationsform (intravenös oder subkutan) [2]. Gemäß prospektiver Studien [4,9] besitzen verschiedene Heparine ein unterschiedliches immunologisches Potential. In einer Untersuchung an 665 orthopädischen Patienten nach Hüftoperation trat eine klinische HIT II bei keinem Enoxaparin-Patienten, allerdings bei 9 UFH-Patienten auf, eine HIT-Antikörperbildung bei 8% UFH- und 2% NMH-Patienten [4]. In einer weiteren Studie, die auch internistische Patienten mit einbezog [9], war die Frequenz einer durch NMH (Enoxaparin, Dalteparin, Nadropin) induzierten HIT 10- bis 40-fach geringer als bei einer durch UFH verursachten, bei allerdings gleichen klinischen Folgen. Das Intervall zwischen Thrombozytensturz und Beginn der NMH Gabe kann länger sein als beim UFH, die Thrombozytopenie ausgeprägter und von längerer Dauer (2 Wochen). Die HIT Typ II beginnt immunvermittelt und involviert zunächst nur die Plättchen, geht danach jedoch in ein hauptsächlich thrombingesteuertes Gerinnungsproblem über (Abb.1.). Sie unterscheidet sich von allen anderen medikamentös induzierten Thrombozytopenien dadurch, dass sie in aller Regel keine Blutungen, sondern Gefäßverschlüsse sowohl im venösen als auch im arteriellen Bereich auslöst (White Clots) [2,10]. Als besonders prädisponiert gelten gefäß- bzw. kardiochirurgische Patienten sowie Patienten nach knochenchirurgischen Eingriffen (2% in UFH-Kardiochirurgie, 5% in UFH-Orthopädie, 1% in NMH-Orthopädie) [4,11,12]. Hingegen ist der Anteil unter den konservativen, mit Heparin behandelten Patienten relativ klein (0,5% bei UFH- Innere Medizin). Der Altersgipfel bei Männern liegt zwischen 50 und 70, bei Frauen zwischen 60 und 80 Jahren [13]. Klinik und Diagnose der HIT Typ II Charakteristisch für die Klinik und Diagnose der HIT Typ II sind 5 T [11]: Thrombocytopenie: Der Verlauf der Thrombozytenzahl gilt als entscheidendes Diagnosekriterium einer HIT Typ II, die einzig durch regelmäßige Thrombozytenzahlkontrollen frühzeitig erkannt werden kann. Die Thrombozytenzahl fällt sturzartig [14] um mehr als 50% des (höchsten) Ausgangswertes vor Therapiebeginn [6], selten unter 30-50x109/L [2]. Patienten mit autonomer oder reaktiver Thrombozytose können dabei durchaus noch Werte über 100x109/L aufweisen [7,13,15]. Zeitablauf der Thrombozytopenie: Der HIT Typ II assoziierte Thrombozytensturz tritt mit einer Latenz von 5 bis 10 Tagen nach Beginn der Heparintherapie auf [2,6,16] und kreuzt damit die postoperative thrombozytäre Wiederanstiegsphase 267
4 (Abb.2.). Wurde Heparin in den letzten 100 Tagen verabreicht und/oder besteht eine Seropositivität für HIT-II-IgG [16], kann es zu sofortigem Thrombozytensturz mit thromboembolischer Symptomatik kommen (rapid onset), oft begleitet von entzündlichen, systemischen Reaktionen wie Fieber oder Hautreaktionen an der Injektionsstelle [11]. Manchmal geht dem Thrombozytensturz eine Heparin-Resistenz voraus. Als Ursache werden Heparin neutralisierenden Faktoren (PF 4) angesehen [2,6]. Thrombose: Selbst bei extrem erniedrigten Thrombozytenzahlen (<5x109/L) ist das Blutungsrisiko geringer [6,16,17] als das Risiko für pulmonale Embolien [7,18] und Phlebothrombosen vornehmlich der unteren Extremität [2,16]. Ein stark thrombozytopener Patient, der nicht blutet, ist hoch verdächtig für eine HIT Typ II [19]. Thromboembolische Komplikationen manifestieren sich oft gleichzeitig mit dem Thrombozytenabfall [2], können jedoch auch später auftreten. Gemäß prospektiver Studien können über 50% aller seropositiven Patienten in den folgenden 30 Tagen eine Thrombose entwickeln [7,20]. Arterielle Gefäßverschlüsse (in den großen Extremitäten- Koronar-, Cerebral- oder Mesenterialarterien) treten zumeist erst bei zu spätem Erkennen der HIT Typ II auf, wenn Heparin trotz Thrombozytenabfalls und/oder venöser Thrombose weiter gegeben wird [2]. Die mit einer HIT Typ II assoziierte Addison-Krise, auftretend bei beidseitiger Beteiligung der Nebennierengefäße [21,22], gilt heute als die häufigste Ursache des Nebennierenversagens hospitalisierter Patienten [6]. 1% 2% 20% 60% Thrombose Thrombozytopenie HIPA positiv ELISA positiv 3% 5% 10% 15% 0,5% 1,0% 3% 8% 0,25% 0,5% 1% 3% Kardiologische UFH Orthopädische UFH Orthopädische LWH Int. Med. UFH Abb. 2. Zusammenhang zwischen HIT Typ II Antikörpernachweis (Eisberggröße) und klinisch manifester HIT (Eisbergspitze) in Abhängigkeit vom Patientengut (Kardiochirurgie-Eisberg dreimal- höher als Orthopädie-Eisberg: 50 vs. 15%) und verwendetem Heparin (UFH-Eisberg größer als NMH-Eisberg, 15 vs. 8%) [11]. Die HIT assoziierte Thrombose ist am häufigsten bei orthopädischen UFH-Patienten, die Antikörperbildung am häufigsten bei kardiochirurgischen UFH-Patienten; UFH führt bei orthopädischen UFH-Patienten häufiger zur Thrombose als bei internistischen NMH- Patienten (0,5 vs. 0,25%). UFH Unfraktioniertes Heparin, NMH Niedermolekulares Heparin. 268
5 nomaler postoperativer Verlauf Verlauf bei HIT II Thrombozytenzahl 10E9/L Tage Abb.3. Postoperativer Verlauf der Thrombozytenzahl nach Beginn der Heparintherapie. Vergleichende Darstellung zwischen einem Normalpatienten und einem HIT Typ II Patientin [11]. Normalerweise zeigt die postoperative Thrombozytenzahl bedingt durch Blutverlust und Hämodilution am zweiten postoperativen Tag einen Nadir [29], steigt danach deutlich und kontinuierlich an, um nach Erreichen eines reaktiven Gipfels langsam wieder auf das Ausgangsniveau abzufallen. Wegen der typischen Latenz von einigen Tagen nach Beginn der Heparintherapie kreuzt der HIT Typ II assoziierte Thrombozytensturz die postoperative Wiederanstiegsphase. Test auf Heparin-induzierte Antikörper: Wenngleich die klinische Verdachtsdiagnose durch den Antikörpernachweis im Labor umgehend gesichert werden sollte, darf auf keinen Fall mit dem Beginn therapeutischer Maßnahmen auf das Laborergebnis gewartet werden [2,6,19]. HIT Typ II Antikörper bleiben bis zu 4-6 Wochen nach Auftreten der Erkrankung bzw. Absetzen des Heparins nachweisbar [2,6], entweder durch Antigenassays (ELISA) [23] oder funktionelle Tests (HIPA) [24], wobei jedoch kein Verfahren eine 100%ige Diagnosesicherung zulässt. Daher sollten beide Tests verfügbar sein, wenn trotz klinischer Verdachtsdiagnose ein Test negativ ausfällt. Obwohl eine über 90%ige Übereinstimmung zwischen beiden Verfahren besteht [6], liefern einige Serumproben (5%) diskordante Ergebnisse. Der Grund dafür besteht in anderen Antigenen als PF 4-Heparin-Komplexen (z.b. Interleukin-8-Heparin-Komplexe [25]) oder in anderen Antikörpern als IgG [6], die kommerzielle Tests nicht erfassen [2]. Interessanterweise bildet eine Vielzahl von kardio- und gefäßchirurgischen Patienten [26] HIT-II-IgG, ohne jedoch thromboembolische Komplikationen zu entwickeln [11] (Eisbergmodell, Abb.3.). Welche zusätzlichen Faktoren neben der Antikörperbildung, abhängig von der Molekülgrö- 269
6 ße (Länge der Polysaccharidkette), dem Sulfatierungsgrad (UFH>NMH) [27] und der Dauer der Antigenexposition [2], für das Auftreten thromboembolischer Ereignisse nötig sind, ist nicht sicher bekannt. Verschiedene Antikörperuntergruppen und Titer [28], bestimmte Polymorphismen auf dem Fc_RIIa-Rezeptor scheinen ebenso wie die Voraktivierung der Thrombozyten [14,29], die Begleitmedikation, der Zustand des Immunsystems (gleichzeitige Autoimmunerkrankungen) [11] und vaskuläre Faktoren aus verletzten Gefäßen und Geweben eine Rolle zu spielen. So weisen Patienten mit präexistenten Gefäßläsionen, Tumoren, Entzündungen, intravasalen Kathetern, Sepsis oder postoperativer venöser Stase ein besonders hohes Thromboserisiko auf [16,30]. Die heute verfügbaren Labortests sind zwar sehr sensitiv und spezifisch [6,31,32], was den Antikörpernachweis betrifft, jedoch ohne prädiktiven Wert für derartige Risikopatienten [2,6]. Bei unklarem Thrombozytensturz: Die HIT Typ II sollte immer dann in die Differentialdiagnose eingeschlossen werden, wenn andere Thrombozytopenie-Ursachen wie Sepsis, Chemotherapie, Nebenwirkungen anderer Medikamente, Autoimmun- oder hämatologische Erkrankungen ausgeschlossen werden können. Therapie der HIT Typ II Als Therapie der HIT Typ II wird das sofortige Absetzen des Heparins gefordert, da ansonsten mit neuen oder weiteren thromboembolischen Komplikationen zu rechnen ist [2,6,19,33]. Neue Daten sprechen allerdings dafür, dass das alleinige Absetzen des Heparins auch bei bislang komplikationslosen, jedoch serologisch positiven Patienten nicht ausreicht, um neue Komplikationen zu verhindern 2,6,7,34]. Die Ursache hierfür besteht darin, dass die klinische Wirkung des primär immunologischen Geschehens im Auslösen eines hyperkoagulatorischen Ungleichgewichtes besteht, das durch die fortbestehende Thrombingenerierung auch nach Absetzen des Auslösers Heparin weiter voranschreitet [6]. Therapeutische Maßnahmen sollten daher nicht nur durch Antigenkarenz auf die zugrundeliegende Immunantwort zielen, sondern vor allem durch Weiterführung einer kompatiblen Antikoagulation auf die Kontrolle der durch sie hervorgerufenen Gerinnungsentgleisung [2,14]. Keinesfalls gelten niedermolekulare Heparine oder Vitamin-K-Antagonisten als HIT Typ II kompatible Antikoagulantien [6,16,35,36,37,38], da niedermolekulare Heparine zu 100% eine Kreuzreaktion mit HIT-II-IgG zeigen [2,6] und orale Antikoagulantien zu Beginn durch einen relativen Protein-C-Mangel (Halbwertszeit des Protein C kürzer als die der Vitamin-K-abhängigen prokoagulatorischen Gerinnungsfaktoren F II, F VII, F IX, F X) einen paradoxen, prothrombogenen Zustand schaffen. Dadurch wird das durch HIT Antikörper induzierte hämostaseologische Ungleichgewicht weiter verstärkt. Folge sind Verschlüsse vor allem der Venolen mit nachfolgender Extremitätengangrän [35,36,37]. 270
7 Da bei der HIT Typ II auch transfundierte Thrombozyten einer Aktivierung unterliegen und so den prokoagulatorischen Circulus vitiosus im Sinne eines positiven Feedback verstärken können, sollte die Indikation zur Thrombozytensubstitution bei der HIT Typ II äußerst zurückhaltend gestellt werden. Einige Autoren sehen sie sogar als kontraindiziert an [11]. Als kompatible, therapeutische Alternativen zum Heparin sind in klinischen Studien sowohl Danaparoid-Natrium [2,6,19] als auch rekombinantes Hirudin [6,39,40] geprüft und erfolgreich eingesetzt worden. Danaparoid-Natrium besteht aus niedermolekularen sulfatierten Glykosaminoglykanen (84% Heparansulfat, 12% Dermatansulfat, 4% Chondroitinsulfat) mit nur geringer Antihrombin (Anti-IIa) Aktivität, jedoch ausgeprägter AT III vermittelter Anti-FXa-Aktivität. Dadurch ist das Blutungsrisiko gegenüber herkömmlichen Heparinen deutlich reduziert [41]. Weitere Unterschiede sind ein geringerer Sulfatierungsgrad und eine geringere Ladungsdichte, Faktoren, die von entscheidender Bedeutung bei der Wechselwirkung mit Thrombozyten sind. In vitro besteht in 10% aller Fälle eine Kreuzreaktivität mit HIT Typ II Antikörpern [2,6,19], die in vivo allerdings geringer ist [6,19,42]. Im Compassionate-Use-Programm an über 750 Patienten [19] betrug die mittlere Therapiedauer 7 Tage. Bei 93% der Patienten besserte sich die klinische Symptomatik. Neu aufgetretene Thrombosen konnten durch Dosiserhöhung unter Kontrolle gebracht werden. Nachteilig sind die alleinige Möglichkeit des Drugmonitorings durch Anti-FXa-Tests und die Abwesenheit eines Antidots, wodurch bei Überdosierung (>2a FXa Einheiten/mL) erhebliche Blutungskomplikationen auftreten können. Dank seiner kurzen Halbwertzeit erweist sich der direkte Thrombininhibitor, das rekombinante Hirudin (r-hirudin), als gut steuerbar. Eine Therapie lässt sich durch die aptt überwachen. Es besteht keine Kreuzreaktivität mit HIT Typ II Antikörpern [2,6,43]. Ein weiterer Vorteil ist die geringe Molekülgröße, wodurch r-hirudin zwischen die Fibrinfäden eines frischen Thrombus wandern und hier fixiertes Thrombin inaktivieren kann [6,16]. In klinischen Studien (HAT-1 und HAT-2) an über 300 Patienten zeigte sich r-hirudin in seiner Wirksamkeit dem Danaparoid-Natrium vergleichbar [39,40]. Die Plättchenzahlen normalisierten sich innerhalb von 2-3 Tagen. Nachteile sind Blutungskomplikationen (kein Antidot), das nephrotoxische Potential und die Potenz, als Fremdprotein Antikörper zu induzieren, die jedoch keine neutralisierende Wirkung zeigen. Schwere anaphylaktische Reaktionen wurden bislang bei 9 von über Behandlungen beschrieben [16]. Für die Anwendungsdauer bestehen für beide Antikoagulantien keine Beschränkungen. Sie sollten für die gesamte Dauer eines bestehenden Thromboembolierisikos (erkennbar an der Thrombozytopenie) verabreicht werden. 271
8 Literatur 1. Chong BH (1989) Heparin-induced thrombocytopenia. Blut 58: Greinacher A (1996) Heparin-induzierte Thrombozytopenien. Internist 37: Nelson JC, Lerner RG, Goldstein R (1978) Heparin-induced thrombocytopenia. Arch Intern Med 138: Warkentin TE, Levine MN, Hirsh J (1995) Heparin-induced thrombocytopenia in patients treated with low-molecular weight heparin or unfractioned heparin. N Eng J Med 332: Greinacher A, Eichler P (1995) Die Heparin-assoziierte Thrombozytopenie Immunologische Aspekte. Hämost 15: Warkentin TE, Chong BH, Greinacher A (1998) Heparin-induced thrombocytopenia: towards consensus. Thromb Haemost. 79: Warkentin TE, Kelton JG (1996) A 14-year study of heparin-induced thrombocytopenia. Am J Med 101: King DJ, Kelton JG (1984) Heparin-associated thrombocytopenia. Ann Intern Med 100: Gruel Y, Pouplard C, Nguyen P, Borg JY, Derlon A, Juhan-Vague I, Regnault V, Samama M (2003) Biological and clinical features of low-molecular weight heparin-induced thrombocytopenia. Br J Haematol 121: Warkentin TE, Kelton JG (1991) Heparin-induced thrombocytopenia. In: Coller BS (ed): Progress in Hemostasis and Thrombosis. Vol 10 VB Saunders Comp. Philadelphia, pp Warkentin TE, Greinacher A (2001) Heparin-induced thrombocytopenia. In Goldhaber SZ, Bounameaux H (eds.), Marcel Dekker, New York, Basel 12. Warkentin TE (1996) Heparin-induced thrombocytopenia: IgG-mediated platelet activation, platelet microparticle generation, and altered procoagulant/anticoagulant balance in the pathogenesis of thrombosis and venous limb gangrene complicating heparin-induced thrombocytopenia. Trans med Rev 10: Danaparoid bei Heparin-induzierter Thrombozytopenie Typ II. Arzneimitteltherapie 41 (1998), 16 Jahrgang, ISSN Haas S (1997) Gegenwärtiger Stand der Diagnose und Therapie der Heparin-induzierten Thrombozytopenie (HIT). J Anästhesie Intensiv 4: Hach-Wunderle V, Kainer K, Krug B, Müller-Berghaus G, Pötzsch B (1994) Heparin-associated thrombosis despite normal platelet counts. Lancet 344: Fitton A (2003) Heparin-induced thrombocytopenia and the role of lepirudin. Reactions 933:3, Jan 2003, New Zealand, Adis Data Information 17. Greinacher A, Mueller-Eckhardt C (1991) Diagnostik der Heparin-assoziierten Thrombozytopenie. Dtsch Med Wschr 116: Warkentin TE, Levine MN, Hirsh J, Klama LN, Kelton JG (1995) Formation of hepraininduced thrombocytopenia IgG without thrombocytopenia: analysis of a clinical trial. Blood 86:537a 19. Magnani HN (1997) Orgaran (danaparoid sodium) use in the syndrome of heparin-induced thrombocytopenia. Platelets 8: Warkentin TE, Kelton JG (1989) Heparin-induced thrombocytopenia. Annu Rev Med 40: Arthur CK, Grant SJB, Murray WK, Isbister JB, Stiel JN, Lauer CS (1985) Heparin-associated acute adreal insufficiency. Aust N Z J Med 15: Ernest D, Fisher MM (1991) Heprain-induced thrombocytopenia complicated by bilateral adrenal hemorrhage. Int Care Med 17: Amiral J (1997) Diagnostic tests in heparin-induced thrombocytopenia. Platelets 8:
9 24. Greinacher A, Michels I, Kiefel V, Mueller-Eckhardt C (1991) A rapid and sensitive test for diagnosing heparin-associated thrombocytopenia. Thromb Haemost 66: Amiral J, Marfaing-Koka A, Wolf M, Alessi MC, Tardy B, Boyer-Neumann C, Vissac AM, Fressinaud E, Poncz M, Meyer D (1994) Presence of autoantibodies to interleukin- 8 or neutrophil-activating peptide-2 in patients with heparin-associated thrombocytopenia. Blood 88: Visentin GP, Malik M, Cyganiak KA, Aster RH (1996) Patients treted with unfractionated heparin during open heart surgery are at risk to form antibodies reactive with heparin-platelet factor 4 complexes. J Lab Clin Med 128: Greinacher A, Pötzsch B, Amiral J, Dummel V, Eichner A, Mueller-Eckhardt C (1994) Heparin-associated thrombocytopenia: immune complexes are attached to the platelet membrane by the negative charge of highly sulphated oligosaccharides. Br J Haematol 84: Suh JS, Mohammed IM, Aster RH, Visentin GP (1997) Characterization of the humoral immune response in heparin-induced thrombocytopenia. Am J Hematol 54: Reininger CB, Greinacher A, Lasser R, Steckmeier B, Schweiberer L (1997) Wirkungen von Heparin auf Thrombozyten bei Patienten mit peripherer arterieller Verschlußkrankheit. J Anästhesie Intensiv 4: Makhoul RG, Greenberg CS, McCann RL (1986) Heparin-associated thrombocytopenia and thrombosis: a serious clinical problem and potential solution. J Vasc Surg 4: Greinacher A, Amiral J, Dummel V, Vissac A, Kiefel V, Mueller-Eckhardt C (1994) Laboratory diagnosis of heparin-associated thrombocytopenia and comparison of platelet aggregation test, heparin-induced platelet activation test, and platelet factor 4/heparin enzyme-linked immunosorbent assay. Transfusion 34: Griffiths E, Dzik WH (1997) Assays for heparin-induced thrombocytopenia. Trans Med 7: Magnani HN, Rieckhof B (1998) Heparin-induzierte Thrombozytopenie: Tatsächliche Ergebnisse im Vergleich zu theoretischen Überlegungen einer Therapie mit Orgaran. J Anaesth Intensiv 5: Lubenow N, Eichler P, Greinacher A (2002) Results of a large drug monitoring program confirms the safety and efficacy of Refludan (lephirudin) in patients with immune.mediated heparin-induced thrombocytopenia (HIT). ASH-Kongress A Warkentin TE, Elavathil LJ, Hayward CPM (1997) The pathogenesis of venous limb gangrene associated with heparin-induced thrombocytopenia. Am J Med 101: Warkentin TE, Elavathil LJ, Hayward CPM, Johnston MA, Russett JI, Kelton JG (1997) The pathogenesis of venous limb gangrene associated with heparin-induced thrombocytopenia. Ann Intern Med 127: Pötzsch B, Unkrig C, Madlener K, Greinacher A, Müller-Berghaus G (1996) APC resistence and early onset of oral anticoagulation are high thrombotic risk factors in patients with heparin-associated thrombocytopenia (HAT). Ann Haematol 72:A6 38. Rösel T, Druschky KF, Greinacher A (1999) Die hepraininduzierte Thrombozytopenie vom Typ II (HIT-Typ II): Komplikationen, Diagnostik und Therapie. Akt Neurologie 26: Greinacher A, Eichler P, Lubenow N, Kwasny H, Luz M (2000) Heparin- induced thrombocytopenia with thromboembolic complications: meta-analyses of two prospective trials to assess the value of parenteral treatment with lephirudin and its therapeutic aptt range. Blood 96: Greinacher A (2001) Hirudin in der vaskulären Medizin. 1. Auflage, Uni-Med-Verlag Bremen, pp Magnani HN (1998) Management of heparin-induced thrombocytopenia. Br Med J 307:
10 42. Warkentin TE (1996) Danaparoid (Orgaran) for the treatment of heparin-induced thrombocytopenia (HIT) and thrombosis: effects on in vivo thrombin and cross-linked fibrin generation, and evaluation of the clinical significance of in vitro cross-reactivity (XR) of danaparoid for HIT IgG. Blood 88:626A 43. Greinacher A, Völpel H, Pötzsch B (1996) recombinant hirudin in the treatment of patients with heparin-induced thrombocytopenia (HIT). Blood 88:281A Korrespondenzadresse: Susanne M. Picker Institut für Transfusionsmedizin Universität zu Köln Joseph-Stelzmann-Str Köln Tel.: / 3877 Fax: susanne.picker@medizin.uni-koeln.de 274
Heparin-induzierte Thrombozytopenie. Vorlesung im Modul 3.4. Erkrankungen des Blutes
 Heparin-induzierte Thrombozytopenie Vorlesung im Modul 3.4 Erkrankungen des Blutes Patientin, 40 Jahre; In Anamnese TVT rechts und Phlebitis bds. Thrombozyten [x10 3 /µl] 700 600 500 400 300 200 100 Lyse
Heparin-induzierte Thrombozytopenie Vorlesung im Modul 3.4 Erkrankungen des Blutes Patientin, 40 Jahre; In Anamnese TVT rechts und Phlebitis bds. Thrombozyten [x10 3 /µl] 700 600 500 400 300 200 100 Lyse
Diagnostik und Patienten management bei HIT
 Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Heparin ist seit Jahrzehnten als
 Phlebologie F. K. Schattauer Verlagsgesellschaft mbh (1998) Übersichtsarbeit R. Pihusch Aus der Medizinischen Klinik III der Ludwig-Maximilians-Universität, Klinikum Großhadern (Direktor: Prof. Dr. med.
Phlebologie F. K. Schattauer Verlagsgesellschaft mbh (1998) Übersichtsarbeit R. Pihusch Aus der Medizinischen Klinik III der Ludwig-Maximilians-Universität, Klinikum Großhadern (Direktor: Prof. Dr. med.
Neue Therapieoptionen der oralen Antikoagulation. Inselspital Bern
 Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION
 Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Definition 2 Thrombose: Lokalisiertes
Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Definition 2 Thrombose: Lokalisiertes
LABORDIAGNOSTIK BEI HEPARIN-INDUZIERTER THROMBOPENIE Typ 2 (HIT Typ 2)
 Tiroler Landeskrankenanstalten Ges.mbH. Universitätskliniken Innsbruck Zentralinstitut für med. u. chem. Labordiagnostik (ZIMCL) Vorstand: Univ. Prof. Dr. Andrea Griesmacher A-6020 Innsbruck, Anichstrasse
Tiroler Landeskrankenanstalten Ges.mbH. Universitätskliniken Innsbruck Zentralinstitut für med. u. chem. Labordiagnostik (ZIMCL) Vorstand: Univ. Prof. Dr. Andrea Griesmacher A-6020 Innsbruck, Anichstrasse
b 23 Labor bericht Heparin-induzierte Thrombozytopenie (HIT) Stand: J u n i 2 013
 b 23 w w w. b i o s c i e n t i a. d e Labor bericht Heparin-induzierte Thrombozytopenie (HIT) Stand: J u n i 2 013 Einleitung Heparine sind die am häufigsten verwendeten Antikoagulantien zur Vorbeugung
b 23 w w w. b i o s c i e n t i a. d e Labor bericht Heparin-induzierte Thrombozytopenie (HIT) Stand: J u n i 2 013 Einleitung Heparine sind die am häufigsten verwendeten Antikoagulantien zur Vorbeugung
Perioperative Antikoagulation bei Heparin-induzierter Thrombozytopenie Typ II
 Perioperative Antikoagulation bei Heparin-induzierter Thrombozytopenie Typ II Dr. Josef Klocker Universitätsklinik für Gefäßchirurgie Medizinische Universität Innsbruck, Österreich INTERESSENSKONFLIKTE:
Perioperative Antikoagulation bei Heparin-induzierter Thrombozytopenie Typ II Dr. Josef Klocker Universitätsklinik für Gefäßchirurgie Medizinische Universität Innsbruck, Österreich INTERESSENSKONFLIKTE:
Heparin-induzierte Thrombozytopenie Typ II und Antikoagulation während extrakorporaler Zirkulation in der Herzchirurgie
 Originalie Heparin-induzierte Thrombozytopenie Typ II und Antikoagulation während extrakorporaler Zirkulation in der Herzchirurgie CHRISTIAN VON HEYMANN, HELGE SCHÖNFELD, THOMAS VOLK, KLINIK FÜR ANÄSTHESIOLOGIE
Originalie Heparin-induzierte Thrombozytopenie Typ II und Antikoagulation während extrakorporaler Zirkulation in der Herzchirurgie CHRISTIAN VON HEYMANN, HELGE SCHÖNFELD, THOMAS VOLK, KLINIK FÜR ANÄSTHESIOLOGIE
Antikoagulation bei Heparin induzierter Thrombozytopenie
 20. Berliner Dialyseseminar 2007 Antikoagulation bei Heparin induzierter Thrombozytopenie G. R. Hetzel, Düsseldorf Gemeinschaftspraxis Karlstraße HIT : ein Problem? HIT : ein Problem? Prävalenz von HIT-AK
20. Berliner Dialyseseminar 2007 Antikoagulation bei Heparin induzierter Thrombozytopenie G. R. Hetzel, Düsseldorf Gemeinschaftspraxis Karlstraße HIT : ein Problem? HIT : ein Problem? Prävalenz von HIT-AK
Heparininduzierte. Thrombozytopenie (auch
 Heparininduzierte Andreas Greinacher 1, Norbert Lubenow 1, Peter Hinz 2, Axel Ekkernkamp 2 Zusammenfassung Die heparininduzierte (HIT) ist die gefährlichste unerwünschte Wirkung des Heparins. Sie ist assoziiert
Heparininduzierte Andreas Greinacher 1, Norbert Lubenow 1, Peter Hinz 2, Axel Ekkernkamp 2 Zusammenfassung Die heparininduzierte (HIT) ist die gefährlichste unerwünschte Wirkung des Heparins. Sie ist assoziiert
Wie kann die Gerinnung korrigiert werden? Jetzt? In Zukunft? D. Tsakiris Bern, 4. November 2016
 Wie kann die Gerinnung korrigiert werden? Jetzt? In Zukunft? D. Tsakiris Bern, 4. November 2016 Zell-basierte Hämostase Orale Antikoagulation Marcoumar Sintrom Warfarin Internet Kinetik Vitamin K-Antagonisten
Wie kann die Gerinnung korrigiert werden? Jetzt? In Zukunft? D. Tsakiris Bern, 4. November 2016 Zell-basierte Hämostase Orale Antikoagulation Marcoumar Sintrom Warfarin Internet Kinetik Vitamin K-Antagonisten
INRswiss Tag INR. Neue orale Antikoagulanzien. Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! 54.j. Mann. 54.j. Mann. 54.j.
 IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
Praktikum Klinische Chemie und Laboratoriumsmedizin. Prof. Dr. med. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin
 Praktikum Klinische Chemie und Laboratoriumsmedizin Teil VI Hämostaseologie Prof. Dr. med. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Hämostaseologie Interdisziplinäre
Praktikum Klinische Chemie und Laboratoriumsmedizin Teil VI Hämostaseologie Prof. Dr. med. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Hämostaseologie Interdisziplinäre
Gerinnungsstörungen in der Praxis. Dr. med. E. Bächli
 Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis
 Prim. Univ.-Prof. DDr. Thomas Klestil Abteilung Unfallchirurgie Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis Inhalt 2 1 Einführung: Zahlen & Fakten 2
Prim. Univ.-Prof. DDr. Thomas Klestil Abteilung Unfallchirurgie Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis Inhalt 2 1 Einführung: Zahlen & Fakten 2
Myositis - Erfahrungen mit Immunglobulintherapie
 Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Die venöse Thromboembolie als Todesursache
 Die venöse Thromboembolie als Todesursache Etwa 40.000 Menschen sterben jährlich allein in Deutschland an den Folgen einer Lungenembolie. 4.477 Verkehrstote im Jahr 2008 im Straßenverkehr. Geschätztes
Die venöse Thromboembolie als Todesursache Etwa 40.000 Menschen sterben jährlich allein in Deutschland an den Folgen einer Lungenembolie. 4.477 Verkehrstote im Jahr 2008 im Straßenverkehr. Geschätztes
Hämostaselogie Update 2016 Frankfurt am Main
 Hämostaselogie Update 2016 Frankfurt am Main Großbritannien 1952-2002 Letale Thromboembolien Letale Blutungen Mittlerer Hämatokrit im Verlauf der Schwangerschaft ROTEM-Test ROTEM-Test v. Tempelhoff et
Hämostaselogie Update 2016 Frankfurt am Main Großbritannien 1952-2002 Letale Thromboembolien Letale Blutungen Mittlerer Hämatokrit im Verlauf der Schwangerschaft ROTEM-Test ROTEM-Test v. Tempelhoff et
Antikoagulation beim betagten Patienten
 Antikoagulation beim betagten Patienten Prof. Dr. med. Job Harenberg Klinische Pharmakologie Mannheim Medizinische Fakultät Mannheim Ruprecht-Karls-Universität Heidelberg Maybachstr. 14 D-68169 Mannheim
Antikoagulation beim betagten Patienten Prof. Dr. med. Job Harenberg Klinische Pharmakologie Mannheim Medizinische Fakultät Mannheim Ruprecht-Karls-Universität Heidelberg Maybachstr. 14 D-68169 Mannheim
Antikoagulation im Alter
 Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen?
 Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Die plasmatische Gerinnung
 Die plasmatische Gerinnung Komplexbildung von Faktor VII/VIIa mit Tissue Factor (TF) Vitamin K abhängig: II VII IX X Protein C Protein S Aktivierung von Faktor X an den Zellmembranen In der Leber synthetisiert:
Die plasmatische Gerinnung Komplexbildung von Faktor VII/VIIa mit Tissue Factor (TF) Vitamin K abhängig: II VII IX X Protein C Protein S Aktivierung von Faktor X an den Zellmembranen In der Leber synthetisiert:
Zusatzinformationen Fremdwörter QuickVet
 Antigen Antikörper Auf einer Struktur (in diesem Falle Erythrozyten) gelegenes Protein. Gegen solche Proteine können Antikörper gebildet werden. Antigen- Antikörper Verbindungen können zur Zerstörung der
Antigen Antikörper Auf einer Struktur (in diesem Falle Erythrozyten) gelegenes Protein. Gegen solche Proteine können Antikörper gebildet werden. Antigen- Antikörper Verbindungen können zur Zerstörung der
griff bereit Jörg Fuchs 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello
 Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Blutgruppenkompatibilitäten im AB0-System
 Blutgruppenkompatibilitäten im AB0-System Patient EK GFP Pool-TK* A A oder 0 B B oder 0 AB AB, (A, B, 0) 0 0 A, AB B, AB AB 0, A, B, AB A, (AB, 0**, B**) B, (AB, 0**, A**) AB, (A**, B**, 0**) 0, (A, B,
Blutgruppenkompatibilitäten im AB0-System Patient EK GFP Pool-TK* A A oder 0 B B oder 0 AB AB, (A, B, 0) 0 0 A, AB B, AB AB 0, A, B, AB A, (AB, 0**, B**) B, (AB, 0**, A**) AB, (A**, B**, 0**) 0, (A, B,
Thrombopenie auf der Intensivstation. Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin
 Thrombopenie auf der Intensivstation Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr
Thrombopenie auf der Intensivstation Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr
Seminar SA3 Block 4 Hämostase
 Seminar SA3 Block 4 Hämostase Fall: Blutungsneigung Sie arbeiten als FamulantIn in einem Labor. In diesem Labor wurden Blutproben eines 5-jährigen Mädchens analysiert, das unter sehr häufigem Nasenbluten
Seminar SA3 Block 4 Hämostase Fall: Blutungsneigung Sie arbeiten als FamulantIn in einem Labor. In diesem Labor wurden Blutproben eines 5-jährigen Mädchens analysiert, das unter sehr häufigem Nasenbluten
Thrombus Torsten Schwalm
 Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Hirudine zur Behandlung der heparininduzierten. Thrombozytopenie bzw. zur Thromboseprophylaxe
 126/44 2002 Schattauer GmbH Hirudine zur Behandlung der heparininduzierten Thrombozytopenie und zur Thromboseprophylaxe N. Lubenow, A. Greinacher, Ernst-Moritz-Arndt-Universität, Institut für Immunologie
126/44 2002 Schattauer GmbH Hirudine zur Behandlung der heparininduzierten Thrombozytopenie und zur Thromboseprophylaxe N. Lubenow, A. Greinacher, Ernst-Moritz-Arndt-Universität, Institut für Immunologie
Neue$An'koagulan'en$und$ Thrombozytenfunk'onshemmer
 Neue$An'koagulan'en$und$ Thrombozytenfunk'onshemmer Andreas$Greinacher$ Ins'tut$für$Immunologie$und$Transfusionsmedizin$ Ernst>Moritz>Arndt>Universität$Greifswald$ Vorhofflimmern$ $ $$$Thrombose Blutung
Neue$An'koagulan'en$und$ Thrombozytenfunk'onshemmer Andreas$Greinacher$ Ins'tut$für$Immunologie$und$Transfusionsmedizin$ Ernst>Moritz>Arndt>Universität$Greifswald$ Vorhofflimmern$ $ $$$Thrombose Blutung
Hämostase - Blutgerinnung
 Hämostase - Blutgerinnung 1 Überblick zur Blutgerinnung Schritte Primäre Hämostase (vorläufige Blutstillung) Sekundäre Hämostase (endgültige Blutstillung, Blutgerinnung) Dauer Sekunden bis wenige Minuten
Hämostase - Blutgerinnung 1 Überblick zur Blutgerinnung Schritte Primäre Hämostase (vorläufige Blutstillung) Sekundäre Hämostase (endgültige Blutstillung, Blutgerinnung) Dauer Sekunden bis wenige Minuten
Grundlagen und aktueller Erkenntnisstand zur klinischen Anwendung. Lepirudin for therapeutic use in heparin-induced thrombocytopenia
 135/61 2004 Schattauer GmbH Lepirudin bei heparininduzierter Thrombozytopenie Grundlagen und aktueller Erkenntnisstand zur klinischen Anwendung J. Harenberg, I. Jörg, S. Koch, T. Fenyvesi IV. Medizinische
135/61 2004 Schattauer GmbH Lepirudin bei heparininduzierter Thrombozytopenie Grundlagen und aktueller Erkenntnisstand zur klinischen Anwendung J. Harenberg, I. Jörg, S. Koch, T. Fenyvesi IV. Medizinische
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Hämostaseologie. Gerinnung für Zahnmediziner. Institut für Klinische Chemie und Laboratoriumsdiagnostik. Dr. med. Günther Kappert
 Hämostaseologie Gerinnung für Zahnmediziner Institut für Klinische Chemie und Laboratoriumsdiagnostik Dr. med. Günther Kappert Wintersemester 2003/2004 Hämostaseologie = Lehre von der Blutstillung Innere
Hämostaseologie Gerinnung für Zahnmediziner Institut für Klinische Chemie und Laboratoriumsdiagnostik Dr. med. Günther Kappert Wintersemester 2003/2004 Hämostaseologie = Lehre von der Blutstillung Innere
Praktikum Klinische Chemie und Laboratoriumsmedizin Teil VI Hämostaseologie
 Praktikum Klinische Chemie und Laboratoriumsmedizin Teil VI Hämostaseologie Institut für Klinische Hämostaseologie und Transfusionsmedizin Übersicht Hämostaseologie - interdisziplinäre Lehre von der Blutgerinnung.
Praktikum Klinische Chemie und Laboratoriumsmedizin Teil VI Hämostaseologie Institut für Klinische Hämostaseologie und Transfusionsmedizin Übersicht Hämostaseologie - interdisziplinäre Lehre von der Blutgerinnung.
Heparin-induzierte Thrombozytopenie Typ II bei Patienten der internistischen Intensivstation
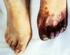 Aus der Medizinischen Universitätsklinik Abteilung IV (Schwerpunkt Nephrologie) der Albert-Ludwigs-Universität Freiburg i. Brsg. Heparin-induzierte Thrombozytopenie Typ II bei Patienten der internistischen
Aus der Medizinischen Universitätsklinik Abteilung IV (Schwerpunkt Nephrologie) der Albert-Ludwigs-Universität Freiburg i. Brsg. Heparin-induzierte Thrombozytopenie Typ II bei Patienten der internistischen
b 35 Labor bericht Einfluss neuer oraler Antikoagulanzien auf Gerinnungsanalysen Stand:
 b 35 w w w. b i o s c i e n t i a. d e Labor bericht Einfluss neuer oraler Antikoagulanzien auf Gerinnungsanalysen Stand: O k t o b e r 2 013 Seit 2008 stehen Dabigatran (Pradaxa ), Rivaroxaban (Xarelto
b 35 w w w. b i o s c i e n t i a. d e Labor bericht Einfluss neuer oraler Antikoagulanzien auf Gerinnungsanalysen Stand: O k t o b e r 2 013 Seit 2008 stehen Dabigatran (Pradaxa ), Rivaroxaban (Xarelto
Update Antikoagulation
 Update Antikoagulation Clara Update 20.11.2014 Dr. Monika Ebnöther Leitende Ärztin Hämatologie 21.11.2014 Übersicht Die Antikoagulantien und ihre Eigenschaften Die Anwendung bei - Vorhofflimmern - Thrombosen
Update Antikoagulation Clara Update 20.11.2014 Dr. Monika Ebnöther Leitende Ärztin Hämatologie 21.11.2014 Übersicht Die Antikoagulantien und ihre Eigenschaften Die Anwendung bei - Vorhofflimmern - Thrombosen
SOP Unterbrechung der oralen Antikoagulation und Bridging. Gültig ab
 Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
Originalie. Klinische Symptomatik der HIT II
 Originalie HIT Typ II in der operativen Medizin therapeutische Optionen CHRISTIAN VON HEYMANN, ORTRUD VARGAS HEIN, MARC KASTRUP, STANISLAO MORGERA, SABINE ZIEMER, CLAUDIA SPIES, CHARITÉ UNVERSITÄTSMEDIZIN
Originalie HIT Typ II in der operativen Medizin therapeutische Optionen CHRISTIAN VON HEYMANN, ORTRUD VARGAS HEIN, MARC KASTRUP, STANISLAO MORGERA, SABINE ZIEMER, CLAUDIA SPIES, CHARITÉ UNVERSITÄTSMEDIZIN
Antiangiogenetische Therapie bei neovaskulärer altersabhängiger Makuladegeneration
 Antiangiogenetische Therapie bei neovaskulärer altersabhängiger Makuladegeneration VEGF Vascular Endothelial growth factor ist ein Protein, welches selektiv an Rezeptoren auf der Oberfläche von Gefäßendothelzellen
Antiangiogenetische Therapie bei neovaskulärer altersabhängiger Makuladegeneration VEGF Vascular Endothelial growth factor ist ein Protein, welches selektiv an Rezeptoren auf der Oberfläche von Gefäßendothelzellen
Disseminierte intravasale Koagulopathie bei Sepsis
 Disseminierte intravasale Koagulopathie bei Sepsis Priv.-Doz. Dr. M. Hartmann Klinik für Anästhesiologie und Intensivmedizin Universitätsklinikum Essen Pathophysiologie der DIC bei Sepsis Tissue Factor
Disseminierte intravasale Koagulopathie bei Sepsis Priv.-Doz. Dr. M. Hartmann Klinik für Anästhesiologie und Intensivmedizin Universitätsklinikum Essen Pathophysiologie der DIC bei Sepsis Tissue Factor
HÄMOSTASE. Pharmakologie Zahnmedizin X, J. Donnerer, A. Heinemann, Primäre Hämostase. Sekundäre Hämostase (Blutgerinnung)
 HÄMOSTASE Pharmakologie Zahnmedizin X, J. Donnerer, A. Heinemann, 2009 Unterteilung in zwei miteinander gekoppelte Prozesse: Primäre Hämostase (Plättchenaggregation) Sekundäre Hämostase (Blutgerinnung
HÄMOSTASE Pharmakologie Zahnmedizin X, J. Donnerer, A. Heinemann, 2009 Unterteilung in zwei miteinander gekoppelte Prozesse: Primäre Hämostase (Plättchenaggregation) Sekundäre Hämostase (Blutgerinnung
Antikoagulation in der Intensivdialyse
 Antikoagulation in der Intensivdialyse 10 Jahre Weiterbildungsstätte Nephrologischer Zentren Rhein-Ruhr 1.12.2005 Dr. G. Schott Aktivierung der plasmatischen und zellulären Gerinnung durch die Interaktion
Antikoagulation in der Intensivdialyse 10 Jahre Weiterbildungsstätte Nephrologischer Zentren Rhein-Ruhr 1.12.2005 Dr. G. Schott Aktivierung der plasmatischen und zellulären Gerinnung durch die Interaktion
Labor-Monitoring neuer plasmatischer Gerinnungshemmer
 Hämostaseologisch - Kardiologisches Symposium Hamburg 25.02.2012 Labor-Monitoring neuer plasmatischer Gerinnungshemmer E. Lindhoff-Last Schwerpunkt Angiologie/ Hämostaseologie zertifiziert für Klinik,
Hämostaseologisch - Kardiologisches Symposium Hamburg 25.02.2012 Labor-Monitoring neuer plasmatischer Gerinnungshemmer E. Lindhoff-Last Schwerpunkt Angiologie/ Hämostaseologie zertifiziert für Klinik,
Neueste Studienergebnisse in der Therapie der PAH
 Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Thrombozytopenie in der Schwangerschaft. Robert Klamroth Klinische Hämostaseologie Vivantes-Zentrum für Gefäßmedizin Klinikum im Friedrichshain
 Thrombozytopenie in der Schwangerschaft Robert Klamroth Klinische Hämostaseologie Vivantes-Zentrum für Gefäßmedizin Klinikum im Friedrichshain Modell der zellulären Hämostase X TF VIIa Xa II Va IIa XI
Thrombozytopenie in der Schwangerschaft Robert Klamroth Klinische Hämostaseologie Vivantes-Zentrum für Gefäßmedizin Klinikum im Friedrichshain Modell der zellulären Hämostase X TF VIIa Xa II Va IIa XI
NOAC s und NOPAI s. Manfred Gütl Klinik für Anästhesiologie und Intensivmedizin
 NOAC s und NOPAI s Manfred Gütl Klinik für Anästhesiologie und Intensivmedizin Medizinische Universität Graz, Auenbruggerplatz 2, A-8036 Graz, www.medunigraz.at NOAC s New Oral Anticoagulants DOAC s Direct
NOAC s und NOPAI s Manfred Gütl Klinik für Anästhesiologie und Intensivmedizin Medizinische Universität Graz, Auenbruggerplatz 2, A-8036 Graz, www.medunigraz.at NOAC s New Oral Anticoagulants DOAC s Direct
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten
 Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe
 Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Sekundärprävention von TVT/LE
 Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
https://cuvillier.de/de/shop/publications/7335
 Mecki Clara Isert (Autor) Monitoring der Antikoagulanzientherapie mittels Bestimmung von Prothrombinzeit/INR und chromogenem Faktor X bei Patienten mit Antiphospholipid-Syndrom https://cuvillier.de/de/shop/publications/7335
Mecki Clara Isert (Autor) Monitoring der Antikoagulanzientherapie mittels Bestimmung von Prothrombinzeit/INR und chromogenem Faktor X bei Patienten mit Antiphospholipid-Syndrom https://cuvillier.de/de/shop/publications/7335
PF4 Enhanced Test GEBRAUCHSANLEITUNG INHALTSVERZEICHNIS
 GEBRAUCHSANLEITUNG PF4 Enhanced Test REF X-HAT13, X-HAT45 IVD INHALTSVERZEICHNIS ANWENDUNGSBEREICH... 2 ZUSAMMENFASSUNG UND ERLÄUTERUNGEN... 2 TESTPRINZIP... 2 REAGENZIEN... 2 VORSICHTSMAßNAHMEN... 3 WARNHINWEIS...
GEBRAUCHSANLEITUNG PF4 Enhanced Test REF X-HAT13, X-HAT45 IVD INHALTSVERZEICHNIS ANWENDUNGSBEREICH... 2 ZUSAMMENFASSUNG UND ERLÄUTERUNGEN... 2 TESTPRINZIP... 2 REAGENZIEN... 2 VORSICHTSMAßNAHMEN... 3 WARNHINWEIS...
tumorassoziierte venöse Thromboembolien
 Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Viele Studien haben die Gleichwertigkeit Heparin (NMH) im Vergleich zu intravenös verabreichtem, APTTadjustiertem
 2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Thrombosebehandlung Thromboseprävention. Einfach Clexane
 Thrombosebehandlung Thromboseprävention Einfach Clexane Prävention der tiefen Venenthrombose Patient mit hohem Risiko 1x/Tag Grosse orthopädische Chirurgie 1,2 Chirurgie mit Risikofaktor (z. B. Onkochirurgie)
Thrombosebehandlung Thromboseprävention Einfach Clexane Prävention der tiefen Venenthrombose Patient mit hohem Risiko 1x/Tag Grosse orthopädische Chirurgie 1,2 Chirurgie mit Risikofaktor (z. B. Onkochirurgie)
Realistisches Thromboserisiko bei Pille und HRT
 Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Ist die intraoperative Heparinisierung des Nierenlebendspenders notwendig?
 Ist die intraoperative Heparinisierung des Nierenlebendspenders notwendig? T. Florian Fuller, Frank Friedersdorff, Kurt Miller, Markus Giessing, Serdar Deger Klinik für Urologie, Charité Universitätsmedizin
Ist die intraoperative Heparinisierung des Nierenlebendspenders notwendig? T. Florian Fuller, Frank Friedersdorff, Kurt Miller, Markus Giessing, Serdar Deger Klinik für Urologie, Charité Universitätsmedizin
Thrombozytopenie: Wann transfundieren?
 Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin
 Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Antikoagulation und Thromboseprophylaxe bei neurochirurgischen Patienten
 Antikoagulation und Thromboseprophylaxe bei neurochirurgischen Patienten Vorbemerkungen Die Art und Intensität der Antikoagulation muss nach Bildgebung individuell entschieden werden. Allgemein lässt sich
Antikoagulation und Thromboseprophylaxe bei neurochirurgischen Patienten Vorbemerkungen Die Art und Intensität der Antikoagulation muss nach Bildgebung individuell entschieden werden. Allgemein lässt sich
Antikoagulation und Thrombozytenaggregationshemmung
 Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Rationelle Therapie. mit. Faktor VIIa (rfviia)
 Rationelle Therapie mit Faktor VIIa (rfviia) Kursus für Klinische Hämotherapie, Sept. 2006 Agenda: rfviia Wirkmechanismus - Indikationen/Evidence - Nebenwirkungen - Ökonomie Prinzip: Amplifikation Faktor-X-Aktivierung
Rationelle Therapie mit Faktor VIIa (rfviia) Kursus für Klinische Hämotherapie, Sept. 2006 Agenda: rfviia Wirkmechanismus - Indikationen/Evidence - Nebenwirkungen - Ökonomie Prinzip: Amplifikation Faktor-X-Aktivierung
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin?
 Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Thrombophilie. Inge Vonnieda
 Thrombophilie Inge Vonnieda 1 Definition Erhöhtes Risiko für thromboembolische Erkrankungen, wobei der zugrundeliegende Risikofaktor in Störungen der Hämostase oder Fibrinolyse besteht. 2 Gerinnung Gefäße
Thrombophilie Inge Vonnieda 1 Definition Erhöhtes Risiko für thromboembolische Erkrankungen, wobei der zugrundeliegende Risikofaktor in Störungen der Hämostase oder Fibrinolyse besteht. 2 Gerinnung Gefäße
Was gibt es neues zur Blutverdünnung Wann ist heute Marcumar noch nötig?
 Akademie für Ältere, Heidelberg 31. Januar 2013 Was gibt es neues zur Blutverdünnung Wann ist heute Marcumar noch nötig? Job Harenberg, Prof. Dr. med. Shabnam Zolfaghari, M.Sc. Klinische Pharmakologie
Akademie für Ältere, Heidelberg 31. Januar 2013 Was gibt es neues zur Blutverdünnung Wann ist heute Marcumar noch nötig? Job Harenberg, Prof. Dr. med. Shabnam Zolfaghari, M.Sc. Klinische Pharmakologie
INRswiss Tag. Antikoagulation Medikamente und Nebenwirkungen Welches Medikament für Wen?
 INRswiss Tag Antikoagulation Medikamente und Nebenwirkungen Welches Medikament für Wen? Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung für Hämatologie und Hämatologisches Zentrallabor Luzerner
INRswiss Tag Antikoagulation Medikamente und Nebenwirkungen Welches Medikament für Wen? Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung für Hämatologie und Hämatologisches Zentrallabor Luzerner
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz. DOAK im Alter -Pro. Armin Imhof
 22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
Update Hämophilie Behandlung
 Update Hämophilie Behandlung Sabine Heine Universitätsklinik für Kinder- und Jugendmedizin Universitätsklinikum des Saarlandes Hämophiliesymposium Homburg November 2012 Gentherapie Länger wirkender Faktor
Update Hämophilie Behandlung Sabine Heine Universitätsklinik für Kinder- und Jugendmedizin Universitätsklinikum des Saarlandes Hämophiliesymposium Homburg November 2012 Gentherapie Länger wirkender Faktor
Tumor und Thrombose. Referat
 Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Hämatopoese TITAN. Dezember 2005 S.Gärtner
 Hämatopoese Alle reifen Blutzellen stammen von pluripotenten hämatopoetischen Stammzellen ab, die sich von Geburt an im Knochenmark, in der Leber und der Milz befinden. Hämatopoese Die hämapoetischen Stammzelle
Hämatopoese Alle reifen Blutzellen stammen von pluripotenten hämatopoetischen Stammzellen ab, die sich von Geburt an im Knochenmark, in der Leber und der Milz befinden. Hämatopoese Die hämapoetischen Stammzelle
Thrombopenie in der Schwangerschaft. Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin
 Thrombopenie in der Schwangerschaft Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr als
Thrombopenie in der Schwangerschaft Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban, Berlin Thrombopenie Eine Thrombopenie wird wie folgt definiert: Thrombozyten unter 150 G/l oder ein Abfall um mehr als
Der antikoagulierte Patient auf der Notfallstation
 Inhalt Der antikoagulierte Patient auf der Notfallstation Management von / bei Blutungen oder invasiven Eingriffen Dieter von Ow, Zentrale Notfallaufnahme Kantonsspital St.Gallen 1. Problem - Antikoagulation
Inhalt Der antikoagulierte Patient auf der Notfallstation Management von / bei Blutungen oder invasiven Eingriffen Dieter von Ow, Zentrale Notfallaufnahme Kantonsspital St.Gallen 1. Problem - Antikoagulation
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
der Frau INRswiss Tag 2011 Franziska Demarmels Biasiutti Universitätsspital, Inselspital Bern
 Antikoagulation in den verschiedenen Lebensphasen der Frau INRswiss Tag 2011 Bern, 12.11.201111 2011 Franziska Demarmels Biasiutti Universitätsklinik und Poliklinik für Hämatologie Universitätsspital,
Antikoagulation in den verschiedenen Lebensphasen der Frau INRswiss Tag 2011 Bern, 12.11.201111 2011 Franziska Demarmels Biasiutti Universitätsklinik und Poliklinik für Hämatologie Universitätsspital,
Neue (direkte) orale Antikoagulantien. (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt-
 Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
Antikoagulation bei Vorhofflimmern wer muß wann antikoaguliert werden?
 23. Bielefelder Seminar zu aktuellen Fragen in der Kardiologie Herzinsuffizienz und Vorhofflimmern 14.1.2006 Antikoagulation bei Vorhofflimmern wer muß wann antikoaguliert werden? Christoph Stellbrink
23. Bielefelder Seminar zu aktuellen Fragen in der Kardiologie Herzinsuffizienz und Vorhofflimmern 14.1.2006 Antikoagulation bei Vorhofflimmern wer muß wann antikoaguliert werden? Christoph Stellbrink
Faktor-V-Leiden Mutation: Diagnose und Klinik
 INRswiss-Tag Solothurn, 21. November 2009 Faktor-V-Leiden Mutation: Diagnose und Klinik Dr. Giuseppe Colucci Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor Inselspital Bern Faktor-V-Leiden
INRswiss-Tag Solothurn, 21. November 2009 Faktor-V-Leiden Mutation: Diagnose und Klinik Dr. Giuseppe Colucci Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor Inselspital Bern Faktor-V-Leiden
HERZINFARKTE BEI FRAUEN
 HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
Thrombopenie. speziell ITP. Fragen bei Thrombopenie. Fragen bei Thrombopenie. Falsche Thrombopenie. Besteht eine echte Thrombopenie?
 Thrombopenie speziell ITP André Tichelli Eine 28-jährige Frau, bisher gesund, präsentiert sich mit neu Schleimhautblutungen und Petechien an den Beinen. Ein grosses Blutbild wird angefertigt: Thrombozyten
Thrombopenie speziell ITP André Tichelli Eine 28-jährige Frau, bisher gesund, präsentiert sich mit neu Schleimhautblutungen und Petechien an den Beinen. Ein grosses Blutbild wird angefertigt: Thrombozyten
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien
 Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
asymptomatische VTE Todesfälle pro Jahr in Europa symptomatische VTE 600.000 543.000 500.000 Todesfälle pro Jahr 400.000 300.000 200.
 Xarelto VTE Epidemiologie Leitlinien Paradigmenwechsel in Europa Xarelto: 1. oraler FXa Inhibitor Xarelto und Mitbewerber 2 Jahre Erfahrung in Frankfurt-Höchst 01.12.2009 22.09.2010 Patrick Mouret, Köln
Xarelto VTE Epidemiologie Leitlinien Paradigmenwechsel in Europa Xarelto: 1. oraler FXa Inhibitor Xarelto und Mitbewerber 2 Jahre Erfahrung in Frankfurt-Höchst 01.12.2009 22.09.2010 Patrick Mouret, Köln
Gerinnungsmanagement und perioperative Verweildauer
 Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Pädiatrische Hämostaseologie. U. Nowak-Göttl und Mitarbeiter: A. Krümpel & D. Manner D. Kunkel (Patientenmanager)
 Pädiatrische Hämostaseologie U. Nowak-Göttl und Mitarbeiter: A. Krümpel & D. Manner D. Kunkel (Patientenmanager) Fortbildung Hämostaseologie August 2010 Präoperative Gerinnungsdiagnostik Das blutende Kind
Pädiatrische Hämostaseologie U. Nowak-Göttl und Mitarbeiter: A. Krümpel & D. Manner D. Kunkel (Patientenmanager) Fortbildung Hämostaseologie August 2010 Präoperative Gerinnungsdiagnostik Das blutende Kind
Heparinassoziierte Antikörper bei neurologisch erkrankten Patienten unter Thromboseprophylaxe mit niedermolekularem und unfraktioniertem Heparin
 Heparinassoziierte Antikörper bei neurologisch erkrankten Patienten unter Thromboseprophylaxe mit niedermolekularem und unfraktioniertem Heparin Inaugural-Dissertation zur Erlangung des Doktorgrades der
Heparinassoziierte Antikörper bei neurologisch erkrankten Patienten unter Thromboseprophylaxe mit niedermolekularem und unfraktioniertem Heparin Inaugural-Dissertation zur Erlangung des Doktorgrades der
Gruppenveranstaltung Februar 2011
 Gruppenveranstaltung Februar 2011 Neues in der Neurologie Krank durch Medikamente Orphanet Portal für seltene Krankheiten Neuropathie bereits im Frühstadium des Diabetes Terminänderung Mai 2010 Hauptsache
Gruppenveranstaltung Februar 2011 Neues in der Neurologie Krank durch Medikamente Orphanet Portal für seltene Krankheiten Neuropathie bereits im Frühstadium des Diabetes Terminänderung Mai 2010 Hauptsache
Grundlagen für die Vorbereitung auf die Klausur. Immunreaktionen gegen Erythrozyten, Granzulozyten
 Immunreaktionen gegen Erythrozyten, Granzulozyten Grundlagen für die Vorbereitung auf die Klausur Medizinische Biotechnologie, 4. Semester Prof. Dr. med. Volker Kiefel Institut für Transfusionsmedizin
Immunreaktionen gegen Erythrozyten, Granzulozyten Grundlagen für die Vorbereitung auf die Klausur Medizinische Biotechnologie, 4. Semester Prof. Dr. med. Volker Kiefel Institut für Transfusionsmedizin
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Vorhofflimmern und Blutverdünnung: Wann Marcumar und wann eine der neuen Substanzen? (Dabigatran, Rivaroxaban, Apixaban)
 Die Kontroverse: Schlaganfall Verhinderung (10% 2%) Blutungs Risiko (> 1%) Keine Antikoagulation Vitamin K Antagonisten 64,6% Medicare Kohorte, USA (n = 23657) Birman Deych E et al. Stroke 2006; 37:
Die Kontroverse: Schlaganfall Verhinderung (10% 2%) Blutungs Risiko (> 1%) Keine Antikoagulation Vitamin K Antagonisten 64,6% Medicare Kohorte, USA (n = 23657) Birman Deych E et al. Stroke 2006; 37:
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Allergie. Univ.-Prof. Dr. Albert Duschl
 Allergie Univ.-Prof. Dr. Albert Duschl Fehlentscheidung: T H 1 oder T H 2? M. leprae ist ein humanpathogenes Mykobakterium, das intrazellulär in Makrophagen lebt. Eine T H 1 Immunantwort führt zu tuberkuloider
Allergie Univ.-Prof. Dr. Albert Duschl Fehlentscheidung: T H 1 oder T H 2? M. leprae ist ein humanpathogenes Mykobakterium, das intrazellulär in Makrophagen lebt. Eine T H 1 Immunantwort führt zu tuberkuloider
F VIII-Aktivität im Plasma und aliquotierten Proben
 F VIII-Aktivität im Plasma und aliquotierten Proben KOLT/PEI/28.04.-29.04.2015 Dr. med. Karin Liebscher Institut für Transfusionsmedizin und Klinische Hämostaseologie Klinikum St. Georg ggmbh, Leipzig
F VIII-Aktivität im Plasma und aliquotierten Proben KOLT/PEI/28.04.-29.04.2015 Dr. med. Karin Liebscher Institut für Transfusionsmedizin und Klinische Hämostaseologie Klinikum St. Georg ggmbh, Leipzig
PF4 IgG Test GEBRAUCHSANLEITUNG INHALTSVERZEICHNIS
 GEBRAUCHSANLEITUNG PF4 IgG Test REF HAT13G, HAT45G IVD INHALTSVERZEICHNIS ANWENDUNGSBEREICH... 2 ZUSAMMENFASSUNG UND ERLÄUTERUNGEN... 2 TESTPRINZIP... 2 REAGENZIEN... 2 VORSICHTSMAßNAHMEN... 3 WARNHINWEIS...
GEBRAUCHSANLEITUNG PF4 IgG Test REF HAT13G, HAT45G IVD INHALTSVERZEICHNIS ANWENDUNGSBEREICH... 2 ZUSAMMENFASSUNG UND ERLÄUTERUNGEN... 2 TESTPRINZIP... 2 REAGENZIEN... 2 VORSICHTSMAßNAHMEN... 3 WARNHINWEIS...
NMH als Standardantikoagulativum auf der Intensivstation: pro
 DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
