Therapie der tiefen Beinvenenthrombose. Keywords Heparin, low-molecular-weight heparins, pulmonary embolism, phebography, thrombus regression
|
|
|
- Mathilde Graf
- vor 7 Jahren
- Abrufe
Transkript
1 111/ Schattauer GmbH H. K. Breddin Internat. Institut für Thrombose- und Hämostaseforschung, Frankfurt Schlüsselwörter Heparin, niedermolekulare Heparine, Lungenembolie, Phebographie, Rückbildung der Thrombose Zusammenfassung Neben der Kompressionsbehandlung ist die Antikoagulation die wichtigste Maßnahme bei der Behandlung akuter tiefer Beinvenenthrombosen. Niedermolekulare Heparine (NMH) sind in der Behandlung der tiefen Beinvenenthrombose genauso wirksam oder etwas wirksamer als unfraktioniertes Heparin (UFH). Inzwischen haben sich die NMH in der Behandlung der tiefen Beinvenenthrombose weitgehend durchgesetzt. Diskutiert wird allerdings noch über den Wirkmechanismus, die optimale Dosis und die optimale Therapiedauer. Zunehmend häufiger werden Patienten mit tiefer Beinvenenthrombose schon nach kurzer stationärer Behandlung entlassen oder auch ausschließlich ambulant behandelt. Vorteile der NMH sind in diesen Fällen ihre bessere Bioverfügbarkeit und die deutlich einfachere Handhabung der Anwendung als s.c. Gabe. Neue Medikamente werden in Kürze verfügbar sein. Hierzu gehören besonders das Pentasaccharid und oral wirksame Thrombinhemmer wie Melagatran. Es bleibt abzuwarten, ob diese neuen Wirkstoffe die weiter verbessern können. Die fibrinolytische Behandlung der tiefen Beinvenenthrombose ist bisher mit einem erhöhten Blutungsrisiko verbunden. Neue Fibrinolytika und neue Applikationsformen könnten dieser Therapieform wieder zu einem höheren Stellenwert verhelfen. Primäres Ziel der Behandlung tiefer Beinvenenthrombosen ist die Verhütung einer tödlichen Lungenembolie. Auf lange Sicht sollen Spätrezidive und ein postthrombotisches Syndrom verhindert werden. Die kurzfristige Wirksamkeit dieser Standardbehandlung ist durch Plazebo-kontrollierte Studien belegt (3, 4, 23). Seit etwa 1970 ist die Antikoagulation die medikamentöse Standardtherapie der akuten tiefen Beinvenenthrombosen. Die Keywords Heparin, low-molecular-weight heparins, pulmonary embolism, phebography, thrombus regression Summary Besides compression bandaging anticoagulation ist the most important part of treatment of acute deep venous thrombosis. Low-molecular-weight heparins (LMWH) are equally effective in the treatment of deep vein thrombosis as unfractionated heparin (UFH). Meanwhile LMWH have become the treatment of choice for acute deep venous thrombosis. The optimal dose, the optimal duration of treatment and the mechanism of action of LMWH are still under discussion. Increasingly patients with deep vein thrombosis treated with LMWH are discharged from hospital early or even primarily treated as outpatients. Advantages of LMWH are the increased bioavailability, the easier handling and the possibility of early mobilisation. New drugs will soon be available. Among those pentasaccharide and oral thrombin inhibitors as melagatran are currently studied. It remains to be seen whether these new anticoagulants may further improve the treatment of patients with deep venous thrombosis. Fibrinolytic treatment of acute deep venous thrombosis is connected with an increased bleeding risk. New fibrinolytic agents and new forms of application may increase the role of fibrinolytic treatment of deep venous thrombosis in the future. Treatment of deep venous thrombosis Hämostaseologie 2001; 21: Zeit bis zum Einsetzen der vollen Wirkung von oralen Vitamin-K-Antagonisten wurde durch die intravenöse Gabe von unfraktioniertem Heparin (UFH) überbrückt. Diese Heparinisierung wurde in der Regel stationär durchgeführt, da während der Behandlung regelmäßige Kontrollen der Gerinnungswerte erforderlich waren. Sehr viel später wurde klar, dass UFH auch subkutan (3 mal täglich) verabreicht werden kann (25). Aber auch hier ist eine Laborüberwachung unerlässlich. Diagnostik der tiefen Beinvenenthrombose Klinische Zeichen einer tiefen Beinvenenthrombose sind Schwellung, Zyanose oder eine rötliche Verfärbung des betroffenen Beins. Diese Zeichen sind unzuverlässig. Auch Schmerzen in der Fußsohle oder bei der Dorsalflexion des Sprunggelenks, die sog. Warnvenen (vermehrte Venenfüllung im Vergleich zum kontralateralen Bein), subfebrile Temperaturen und Zunahme der Herzfrequenz sind unspezifisch. Der Lowenberg-Test (Anlegen einer Blutdruckmanschette an der Wade, Schmerz beim Aufpumpen bis 80 mmhg) hat einen geringfügig höheren Stellenwert. Bei der Mehrzahl der frischen tiefen Beinvenenthrombosen fehlen die klinischen Zeichen. Aus diesem Grunde ist beim geringsten Verdacht auf eine Thrombose eine weiterführende apparative Diagnostik notwendig. Hierzu eignen sich besonders Ultraschallverfahren wie die Duplex- Sonographie oder farbkodierte Duplex- Sonographie. Die fehlende Komprimierbarkeit einer thrombosierten Vene ist hierbei das wichtigste Zeichen für eine Thrombose. Im Bereich der Oberschenkelvenen ist die Duplex-Sonographie ein zuverlässiges Verfahren. Im Bereich der Unterschenkel ist viel Erfahrung und auch Zeit für die Thromboseerkennung erforderlich. Die aszendierende Phlebographie der Beinvenen nach Rabinov und Paulin (45) und Hach (17) gilt immer noch als Standard für die Thrombosediagnostik. Neuere Verfahren wie die Computertomographie nach Kontrastmittelgabe oder die Kernspintomographie haben bestimmte Vorteile, z. B. Thrombosenachweis im kleinen Becken, sind aber keine Routineverfahren. Nuklearmedizinische Verfahren, z. B. zur Erfassung besonders frischer Thromben, be-
2 112/39 finden sich in verschiedenen Entwicklungsphasen. Die apparativen diagnostischen Verfahren eignen sich gut zur Erfassung klinisch stummer Thrombosen. In den letzten Jahren spielt der D- Dimer-Test für die allgemeine Thrombosediagnostik eine zunehmende Rolle. Sein negativer Ausfall schließt eine Beinvenenthrombose weitgehend aus, ein positiver D-Dimer-Test ist aber keineswegs spezifisch für eine tiefe Beinvenenthrombose. Grundlagen der Behandlung einer tiefen Beinvenenthrombose Die Behandlung einer tiefen Beinvenenthrombose soll das Fortschreiten der Thrombose verhindern und Lungenembolien verhüten. Eine wichtige physikalische Maßnahme ist der Kompressionsverband. Hierzu eignen sich besonders Kurzzugbinden mit einem hohen Anlagedruck. Nach 1 2 Tagen muss der Verband wegen des rückläufigen Ödems erneuert werden. Nach konsequenter Kompressionsbehandlung für 1 2 Wochen ist in der Regel ein passender Kompressionsstrumpf der Kompressionsklasse II III für einige Wochen bis Monate erforderlich. Neben der medikamentösen Behandlung ist die Kompressionsbehandlung immer notwendig. Im Gegensatz zu der früher üblichen, z.t. lang dauernden Immobilisation der Patienten mit frischen Beinvenenthrombosen ist man in den letzten Jahren zur Frühmobilisation übergegangen. Bei stationären Patienten bzw. bei Patienten, die ambulant zur Diagnostik kommen, startet man sofort die Mobilisation und Behandlung mit Kompression und Heparin zur Verhütung von Lungenembolien (42). Niedermolekulare Heparine bei tiefer Beinvenenthrombose NMH haben eine deutlich bessere Bioverfügbarkeit als UFH. Wie bei der Thromboseprophylaxe ist auch bei der Therapie venöser Thrombosen eine Laborüberwachung in der Regel nicht erforderlich. Es sind aber 2- bis 3-mal höhere Dosen der NMH erforderlich als zur Prophylaxe. In zahlreichen klinischen Studien wurden NMH im Vergleich mit UFH bei der Therapie tiefer Beinvenenthrombosen geprüft (u.a. Tab. 1). NMH i.v. wurde in 2 klinischen Studien mit UFH i.v. verglichen (1, 32). Es ergab sich kein Vorteil einer intravenösen Verabreichung der NMH. Zahlreiche klinische Studien haben überzeugend gezeigt, dass NMH bei der Therapie tiefer Beinvenenthrombosen in fixer Dosierung (31) oder in Körpergewichtsadaptierter Dosierung (2, 7, 8, 9, 10, 12, 27, 28, 33, 36, 39, 43, 46, 48) mindestens so wirksam waren wie UFH. In einigen Studien wurde das NHM einmal täglich (12, 20, 27, 38), in anderen zweimal täglich (5, 7, 8, 32, 33, 36, 43, 48) subkutan verabreicht, während das UFH als i. v. Dauerinfusion mit Dosisanpassung aufgrund der Ergebnisse der aktivierten partiellen Thromboplastinzeit gegeben wurde. Endpunkte in diesen Studien waren Rezidivthrombosen, Änderungen des Phlebogramms und Blutungen. In einer kürzlich veröffentlichten neuen Studie mit verblindeter Beurteilung der Endpunkte erhielten die Patienten entweder Reviparin s.c. für 5 7 Tage zweimal täglich, einmal täglich für 28 Tage oder Heparin i. v. 5 7 Tage lang (5). Alle Patienten erhielten einen Vitamin-K-Antagonisten für mindestens Tab. 1 Niedermolekulare Heparine im Vergleich zu UFH bei der tiefen Beinvenenthrombose
3 113/40 Breddin 90 Tage. In den Patientengruppen, die mit UFH oder Reviparin zweimal täglich behandelt wurden, begann die Gabe des Vitamin-K-Antagonisten am ersten Studientag. Bei den Patienten, die Reviparin einmal täglich erhielten, wurden Vitamin- K-Antagonisten erst ab dem 21. Tag verabreicht. Eine Dosis-Adjustierung entsprechend dem Körpergewicht war vorgesehen. Die niedrigste Dosis von 7500 IU-aXa erhielten jedoch nur 8 Patienten mit einem Gewicht von kg und die zweitniedrigste Dosis von 8400 IU-aXa erhielten nur 65 Patienten mit einem Körpergewicht von kg. Die übrigen 687 Patienten (90%) erhielten IU-aXa/Tag. Primärer Endpunkt war eine Änderung der Thrombusgröße zwischen den Phlebogrammen bei Aufnahme und Tag 21, beurteilt nach dem Marder-Score. Ein Patient wurde als Responder definiert, wenn sich der Score um 30% oder mehr verbesserte. Sekundäre Endpunkte waren symptomatische Beinvenenthrombosen oder Lungenembolien, die durch Phlebographie oder Duplex-Sonographie bzw. Lungenszintigraphie gesichert waren. Von den 1137 Patienten erhielten 375 UFH, 388 Reviparin zweimal täglich und 374 Reviparin einmal täglich. Die phlebographischen Responderraten betrugen 40,8% in der UFH-Gruppe. In der Gruppe, die Reviparin zweimal täglich erhielt, betrug die Responderrate 53,5% und in der Gruppe, die Reviparin einmal täglich erhielt, 53,9%. Die Unterschiede der Responderraten zwischen der UFH- und den Reviparin-Gruppen waren signifikant. Die klinische Rethromboserate einschließlich Lungenembolie lag bei 6,4% der Patienten in der UFH-Gruppe, bei 1,8% der Patienten in der Gruppe, die Reviparin zweimal täglich, und bei 3,5% der Patienten, die Reviparin einmal täglich erhielten. In einer weiteren Studie (32) erhielten 131 Patienten intravenös UFH, 128 Patienten das NMH Certoparin intravenös, sowie 128 Patienten 2-mal täglich 8000 IE Certoparin subkutan. Alle Patienten erhielten das jeweilige Heparin für Tage. Die Behandlung mit einem Vitamin-K-Antagonisten wurde zwischen dem 7. und 10. Tag nach Aufnahme in die Studie begonnen. Bei 167 Patienten wurden Perfusionsszintigraphien am Studienbeginn und an den Tagen gewonnen. Die Auswertung der Szintigraphien bei Aufnahme in die Studie ergab eine Lungenemboliehäufigkeit von 35,5%, die bis zum Tag auf 18,3% abgenommen hatte. Neue Lungenembolien traten in den beiden Gruppen, die NMH erhielten, mit 6,3% bzw. 7% deutlich seltener auf als in der UFH- Gruppe mit 12,6%. Blutungskomplikationen waren am häufigsten in der Gruppe, die NMH i. v. erhielt, am seltensten in der Gruppe, die Certoparin subkutan erhielt. Auch zur Behandlung von Patienten mit symptomatischer Lungenembolie liegen neue Studien vor (28, 35, 41, 42, 49). In der jüngst veröffentlichten Studie (28) wurden Rezidive durch NMH signifikant besser verhütet als durch UFH. Offen geblieben ist bisher, ob eine einmal tägliche oder zweimal tägliche Gabe des NMH vorzuziehen ist. Die bisher vorliegenden Studien mit NMH haben gezeigt, dass die subkutane Verabreichung von NMH zur eine verkürzte stationäre Behandlung möglich macht, weil viele Patienten die subkutane Verabreichung selbst vornehmen können. Eine laborabhängige Dosierung der NMH zur Thrombosetherapie ist nur gelegentlich erforderlich, etwa bei eingeschränkter Leber- oder Nierenfunktion oder bei Behandlung im Kindesalter. Eine Kontrolle der Thrombozytenzahl ist wie bei UFH vom 5. Behandlungstag ab notwendig. Enoxaparin (Clexane ), Nadroparin (Fraxiparin ) und Tinzaparin (Innohep ) sind derzeit in der Bundesrepublik zur Behandlung tiefer Beinvenenthrombosen zugelassen. Ambulante Thrombosebehandlung? Besonders drei Studien haben die Diskussion darüber angeregt, ob tiefe Beinvenenthrombosen auch ambulant behandelt werden können bzw. von welchem Zeitpunkt ab eine ambulante Therapie ohne besonderes Risiko möglich ist (8, 33, 36). Die nach gleichem Protokoll durchgeführte Tasman- Studie mit Nadroparin (33) und die von Levine et al. publizierte Studie mit Enoxaparin (36) ergaben, dass Patienten mit gesicherter tiefer Beinvenenthrombose meist sehr früh in eine ambulante Therapie entlassen werden konnten, wobei die klinisch feststellbaren Rezidive thromboembolischer Ereignisse in der Tasman-Studie 8,6% unter UFH und 6,9% unter NMH betrugen, während die entsprechenden Zahlen in der von Levine publizierten Studie bei 6,7% für UFH und 5,3% für NMH lagen. In der Tasman-Studie erhielten die Patienten 2-mal 85 IE Nadroparin/kg KG täglich, in der Levine-Studie 2-mal 1 mg Enoxaparin/kg KG/Tag. Das Blutungsrisiko war in der Tasman- Studie für niedermolekulares Heparin mit 0,5% gegenüber 2% unter unfraktioniertem Heparin geringer; in der Levine-Studie mit 2% unter NMH im Vergleich zu 1,2% unter UFH etwas höher. In der COLUMBUS-Studie (8) wurden 510 Patienten mit einer Körpergewichtsadaptierten Dosis von Reviparin (z. B IE 2-mal täglich für Patienten mit einem Körpergewicht >60 kg) behandelt, während 511 Patienten UFH intravenös erhielten. Bei je 138 Patienten in den beiden Behandlungsgruppen bestanden bei Eintritt in die Studie klinische Zeichen einer Lungenembolie. In der NMH-Gruppe traten 5,3% klinisch erfasste und objektiv bestätigte thromboembolische Komplikationen auf im Vergleich zu 4,9% in der UFH-Gruppe. Auch in dieser Studie war die mittlere stationäre Behandlungszeit mit 6,4 Tagen kürzer als mit 9,4 Tagen in der UFH-Gruppe. Schwere Blutungen waren in der NMH-Gruppe mit 3,1% etwas häufiger als in der UFH-Gruppe mit 2,3%. Gerade die letzten Studien haben eine Reihe von Fragen aufgeworfen: 1. Welche Patienten können primär ambulant behandelt werden? 2. Bei welchen Patienten ist eine frühzeitige Entlassung aus der stationären Behandlung ohne besonderes Risiko möglich? Die ambulante Behandlung kommt besonders für Patienten mit Unterschenkelvenenthrombosen infrage. Wie bei Patienten mit proximaler Thrombose ist die Versorgung mit einem Kompressionsverband fast so wichtig wie die Behandlung mit NMH. Bei
4 114/41 Patienten mit tiefen Oberschenkelthrombosen ohne ausgeprägte Schwellung ist eine frühzeitige Entlassung mit anschließender ambulanter Behandlung möglich, jedoch ist hier eine Abwägung im Einzelfall notwendig. Patienten mit Beckenvenenthrombosen und Patienten mit ausgeprägten Schwellungen bedürfen einer längeren stationären Behandlung. Die ambulante Behandlung setzt engmaschige klinische Kontrollen voraus. Bezüglich der Dauer der nachfolgenden oralen Antikoagulation zeigen die letzten Studien eine Tendenz zu einer eher etwas länger dauernden Behandlung, d. h. mindestens 3 Monate für Unterschenkelvenenthrombosen und mindestens 6 Monate bis zu einem Jahr nach Oberschenkelvenenthrombosen. Endpunkte zur Beurteilung der therapeutischen Wirksamkeit in klinischen Studien bei Patienten mit tiefer Beinvenenthrombose Die bestgeeigneten Endpunkte zur Beurteilung der therapeutischen Wirksamkeit verschiedener Behandlungsformen der akuten tiefen Beinvenenthrombose werden heute noch lebhaft diskutiert. Die tödliche Lungenembolie kommt als Endpunkt kaum in Frage wegen der sehr großen Zahl von Patienten, die für eine solche Studie notwendig wären und wegen der in Mitteleuropa niedrigen Autopsieraten. Deshalb werden oft klinische Variable wie die rekurrente symptomatische Beinvenenthrombose oder eine symptomatische neue Lungenembolie als Zielgrößen verwendet, um Behandlungseffekte zu vergleichen. Aber neue symptomatische Beinvenenthrombosen sind viel weniger häufig als die Thromboseraten, die mit objektiven Methoden nachgewiesen werden können. Dies ist durch zahlreiche Thrombosepräventionsstudien bei Hochrisikopatienten gesichert (9, 31). Solche Diskrepanzen sind noch stärker ausgeprägt im Bereich der Lungenembolie. Bis zu 40 50% der Patienten mit einer akuten tiefen Beinvenenthrombose haben bereits eine asymptomatische Lungenembolie bei Diagnosestellung (10, 32, 35). Die phlebographisch erfasste Thrombusgröße während der Behandlung ist ein Surrogat-Marker. Sie erlaubt aber Behandlungseffekte bei jedem Patienten, von dem ein zweites Phlebogramm gewonnen wird, zu beurteilen. Die Verwendung der phlebographischen Responderrate ist deshalb wahrscheinlich die sehr viel objektivere Methode, um Ergebnisse von Studien mit antithrombotischen Medikamenten zu beurteilen als die klinische Thromboseoder Lungenembolierate. Der Marder Score erlaubt die Definition von Regression, Progression oder einer unveränderten Thrombose. Eine Responderdefinition (Verminderung des Marder-Score um 30% oder mehr) wurde in mehreren Studien verwendet (5, 32). Wenn die Zahl der Patienten, die in eine solche Studie aufgenommen werden, ausreichend groß ist, sollten klinische und phlebographische Endpunktergebnisse übereinstimmen. Die generelle Akzeptanz einer solchen Endpunktdefinition würde in Zukunft die in diesen Studien notwendigen Patientenzahlen verringern. Anstelle der Phlebographie ist auch die Duplex-Sonographie zur Beurteilung des Therapieerfolgs prinzipiell geeignet. Die Duplex-sonographische Sicherung einer symptomatischen Rethrombose wird heute auch allgemein akzeptiert. Klinische Studien, in denen diese Methode bei allen Patienten zur Beurteilung der Progression oder Regression der Thrombose eingesetzt wird, liegen aber leider bisher nicht vor. Körpergewichts-adaptierte oder fixe NMH-Dosierung Übergewichtige Patienten in der CORTES- Studie hatten keine höhere Thromboseinzidenz als Normalgewichtige. Bei sehr untergewichtigen Patienten ist wahrscheinlich eine Reduktion der NMH-Dosis sinnvoll. Aber die Diskussion über eine gewichtsadaptierte oder standardisierte Dosierung der NMH ist noch nicht abgeschlossen. Tiefe Beinvenenthrombosen und Karzinome In einer relativ großen Studie von Hull und Mitarbeitern (27) an 432 Patienten waren in der Nachbeobachtungsphase von 90 Tagen Rethrombosierungen in der NMH-Gruppe signifikant seltener als unter UFH. Die Mortalität nach 3 bzw. 6 Monaten betrug unter NMH 6%, unter UFH 10%. Von der NMH-Behandlung profitierten in erster Linie Karzinompatienten. Auch in der COLUMBUS-Studie (8) wurde eine ähnliche Reduktion der Mortalität bei den Karzinompatienten beobachtet, wobei jedoch darauf hingewiesen werden muss, dass in den bisherigen Studien keine Stratifizierung oder Randomisierung nach Art und Stadium der Krebserkrankung erfolgte, sodass es fraglich ist, ob NMH wirklich einen Einfluss auf die Karzinommortalität haben. In der CESAT- und der CORTES- Studie (5, 32) wurde keine Reduktion der Mortalität bei Karzinom-Patienten beobachtet. Sehr wahrscheinlich profitierten Patienten mit einem Karzinom besonders von einer länger dauernden Behandlung mit NMH, weil diese die häufigen thrombotischen Komplikationen verhindern kann. Komplikationen bei der Behandlung mit Heparinen Außer Blutungen (bei Überdosierung) ist die Heparin-induzierte Thrombozytopenie (HIT) vom sog. Typ II eine gefürchtete Komplikation der Heparinbehandlung. Im Gegensatz zu ihr tritt die harmlose Heparin-induzierte Thrombozytopenie Typ I kurz nach Beginn der Therapie auf, verschwindet aber bei Weiterbehandlung mit Heparin und ist wahrscheinlich nicht immunologisch bedingt. Ihr Entstehungsmechanismus ist bisher nicht aufgeklärt. Die Heparin-induzierte Thrombozytopenie Typ II (HIT II) ist eine seltene gefährliche Komplikation, die besonders nach Gabe von UFH beobachtet wird. Zu ihrer Häufigkeit gibt es sehr unterschiedliche Angaben. Dies liegt vielleicht auch an unterschiedli-
5 115/42 Breddin chen Risiken, abhängig vom untersuchten Kollektiv. Verantwortlich für die Entstehung der HIT II ist die Bildung von Antikörpern gegen ein Antigen aus plättchenspezifischen Proteinen (z.b. PF4) im Komplex mit Heparin (16, 52). Wahrscheinlich reagieren diese Antikörper außer mit den Plättchen auch mit Endothelzellen und führen auf diese Weise zu den multiplen thrombotischen Gefäßverschlüssen, die für diese Komplikation besonders charakteristisch sind. HIT II tritt unter NMH wesentlich seltener auf als unter UFH. Für die Diagnose der Heparin-induzierten Thrombozytopenie ist die klinische Beobachtung entscheidend. Bei Absinken der Thrombozytenzahlen sollte stets mit dieser Komplikation gerechnet werden. Die Erkennung einer Thrombozytopenie in Verbindung mit neuen thrombotischen Komplikationen sichert die Diagnose. Die inzwischen verfügbaren immunologischen Verfahren zum Nachweis der Antikörper sind recht sensitiv, aber noch viel zu wenig spezifisch zur Diagnosestellung. Für die Behandlung der Heparin-induzierten Thrombozytopenie Typ II eignen sich besonders die hierfür zugelassenen Medikamente Hirudin (47) und Danaparoid (Orgaran ) (40). Die Behandlung mit diesen Medikamenten sollte über mindestens 1 Woche erfolgen, bevor mit einer oralen Antikoagulation begonnen wird. Es liegen auch erste positive Erfahrungen bei der Behandlung solcher Patienten mit anderen Thrombininhibitoren (Argatroban) (37) und mit Glykoprotein IIb/IIIa-Hemmern (Abciximab) (29) vor. Argatroban ist inzwischen in den USA zur Prophylaxe und Therapie der HIT II zugelassen. Fibrinolytische Behandlung der tiefen Beinvenenthrombose Eine fibrinolytische Behandlung frischer tiefer Beinvenenthrombosen hat theoretisch einige Vorteile: 3. Eine direkte und schnelle Auflösung eines Thrombus sollte die Symptome der Thrombose rasch beseitigen. 4. Eine schnelle Thrombusauflösung sollte zu weniger Defekten der Venenklappen in den betroffenen Venen führen und so Spätkomplikationen wie das postthrombotische Syndrom verhindern. 5. Eine vollständige Thrombusauflösung könnte die Häufigkeit von Thromboserezidiven reduzieren. Nach einem sehr euphorischen Start in den 60er-Jahren wird die thrombolytische Behandlung heute zunehmend seltener angewandt. Dies liegt zum einen an den häufigen Blutungskomplikationen dieser Therapie, zum anderen am Fehlen größerer positiver klinischer Vergleichsstudien. In einigen randomisierten kontrollierten klinischen Studien wurde eine thrombolytische Behandlung mit der Gabe von UFH bei frischen Beinvenenthrombosen verglichen (18). In sechs Studien wurde Streptokinase, in zwei Studien rt-pa verwendet. 144 Patienten erhielten UFH, 188 eine thrombolytische Behandlung. Die Studien zeigten eine statistisch signifikant bessere Thrombolyse bei den fibrinolytisch behandelten Patienten im Vergleich zu denen, die UFH erhielten. Schwerwiegende Blutungen traten jedoch bei 13,2% der thrombolytisch behandelten Patienten im Vergleich zu 3,5% der Patienten unter UFH auf. Zu den Langzeiteffekten einer fibrinolytischen Behandlung gibt es bisher nur wenige Untersuchungen. Die vorwiegend zur Thrombolyse verwendeten Medikamente sind Streptokinase, Urokinase und rt-pa. Sie werden in sehr unterschiedlichen Dosierungen intravenös als Dauerinfusion oder auch lokal über einen Katheter bzw. lokoregional am Fußrücken mit und ohne Stau appliziert. Eindeutige Vorteile der verschiedenen Applikationsformen und Dosierungen sind bisher nicht erkennbar [ausführlich bei (51)]. Dagegen ist der Wert einer thrombolytischen Behandlung mit rt-pa bei der akuten Lungenembolie inzwischen weitgehend gesichert. Allerdings wurden auch hier die Mortalität und die Häufigkeit thromboembolischer Ereignisse nicht vermindert (14, 15). Trotz der theoretischen Vorteile ist es heute nicht hinreichend gesichert, dass eine thrombolytische Behandlung bei der akuten tiefen Beinvenenthrombose echte Vorteile bietet. Weitere klinische Studien, besonders zur Wirkung der lokoregionalen Fibrinolyse, sind hier dringend erforderlich. Schlussfolgerungen Zahlreiche große klinische Studien haben sichergestellt, dass NMH in einer Dosierung, die zwei- oder dreimal höher ist als bei der Prophylaxe, mindestens so wirksam, möglicherweise aber deutlich wirksamer ist als i.v. oder s.c. UFH bei der Behandlung der akuten tiefen Beinvenenthrombose. Das Hauptziel einer Antikoagulanzienbehandlung ist die Verhütung tödlicher oder nicht-tödlicher Lungenembolien und rezidivierender tiefer Beinvenenthrombosen. Viele Patienten mit tiefer Beinvenenthrombose, z. B. solche mit Unterschenkelthrombosen, aber auch ein großer Anteil der Patienten mit proximalen Venenthrombosen können unter NMH s.c. frühzeitig in eine ambulante Behandlung entlassen werden, nachdem die Diagnose gestellt wurde. Patienten, die länger hospitalisiert werden sollten, sind noch nicht gut definiert. In kürzlich publizierten Studien wurden symptomatische neue Beinvenenthrombosen oder Lungenembolien als primäre Endpunkte verwendet. Wegen ihrer Unzuverlässigkeit hat man derartige Endpunkte in den Prophylaxestudien nicht akzeptiert. Auch in den Behandlungsstudien erleiden viele Patienten eine asymptomatische Beinvenenthrombose oder Lungenembolie. Es gibt bisher keine Daten, die dafür sprechen, dass Patienten mit Symptomen eine schlechtere Prognose haben als Patienten ohne Symptome. Jedoch sollten auch Patienten mit symptomlosen Thrombosen einer Behandlung zugeführt werden. Auch in Zukunft werden objektive Endpunkte wie die Phlebographie oder wahrscheinlich auch die Duplex-Sonographie besser geeignet sein als symptomatische Rethrombosen für den Vergleich verschiedener Behandlungsregime bei der tiefen Beinvenenthrombose.
6 116/43 Literatur 1. Albada J, Nieuwenhuis HK, Sixma JJ. Treatment of acute venous thromboembolism with low molecular weight heparin (Fragmin). Results of a double-blind randomized study. Circulation 1989; 80: Alhenc-Gelas M, Jestin-Le Guernic C, Vitoux JF, Kher A, Aiach M, Fiessinger JN. Adjusted versus fixed doses of the low-molecular-weight heparin fragmin in the treatment of deep vein thrombosis. Thromb Haemost 1994; 71: Barritt DW, Jordan SC. Anticoagulant drugs in the treatment of pulmonary embolism. A controlled trial: Lancet 1960; I: Brandjes DPM, Heijboer H, Buller HR, de Rijk M, Jagt H, ten Cate JW. Acenocoumarol and heparin compared with acenocoumarol alone in the initial treatment of proximal-vein thrombosis. NEJM 1992; 327: Breddin HK, Hach-Wunderle V, Nakov R, Kakkar VV. Effects of a low-molecular-weight heparin on thrombus regression and recurrent thromboembolism in patients with deep-vein thrombosis. NEJM 2001; 344: Carson JL, Kelley MA, Duff A, Weg JG, Fulkderson WJ, Palevsky HI, Schwartz JS, Thompson BT, Popovich J, Hobbins TE et al. The clinical course of pulmonary embolism. NEJM 1992; 326: Charbonnier BA, Fiessinger JN, Banga JD, Wenzel E, d Azemar P, Sagnard L. Comparison of a once daily with a twice daily subcutaneous nadroparin calcium regimen in the treatment of deep vein thrombosis: the FRAXODI study. Thromb Haemost 1998; 79: The COLUMBUS Investigators. Low molecular weight heparin in the treatment of patients with venous thromboembolism. NEJM 1997; 337: Dahl OE, Andreassen G, Aspelin T, Muller C, Mathiesen P, Nyhus S, Abdelnoor M, Solhaug JH,Arnesen H. Prolonged thromboprophylaxis followed hip replacement surgery. Results of a double-blind, prospective, randomised, placebocontrolled study with dalteparin (Fragmin ). Thromb Haemost 1997; 77: Dorfman GS, Cronan JJ,Tupper TB, Messersmith RN, Denny DF, Lee CH. Occult pulmonary embolism: a common occurence in patients with deep venous thrombosis. AJR 1987; 148: Doyle DJ, Turpie AG, Hirsh J, Best C, Kinch D, Levine MN, Gent M. Adjusted subcutaneous heparin or continuous intravenous heparin in patients with acute deep vein thrombosis. Ann Intern Med 1987; 107: Fiessinger JN, Lopez-Fernandez M, Gatterer E, Granqvist S, Kher A, Olsson CG, Soderberg K. Once-daily subcutaneous dalteparin, a low molecular weight heparin, for the initial treatment of acute deep vein thrombosis. Thromb Haemost 1996; 76: Gallus AS, Jackaman J, Tilett J, Mills W, Wycherley A. Safety and efficacy of warfarin started early after submassive venous thrombosis or pulmonary embolism. Lancet II 1986; 8519: Goldhaber SZ, Haire WD, Feildstein ML, Miller M, Toltzis R, Smith JL, Taveria da Silva AM, Come PC, Lee RT, Parker JA. Alteplase versus heparin in acute pulmonary embolism: Randomized trial assessing right ventricular function and pulmonary perfusion. Lancet 1993; 341: Goldhaber SZ, Visani L, De Rosa M, for ICOPER. Acute pulmonary embolism: Clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER). Lancet 1999; 353: Greinacher A. Antigen generation in heparinassociated thrombocytopenia: The nonimmunologic type and the immunologic type are closely linked in their pathogenesis. Semin Thromb Haemost 1995; 21: Hach W. Phlebographie der Bein- und Beckenvenen. Konstanz: Schnetztor-Verlag Hirsh J, Salzman EW, Marder VJ. Treatment of venous thromboembolism. In: Colman RW, Hirsh J, Marder VJ, Salzman EW (eds). Hemostasis and Thrombosis. Basic principles and clinical practice. Philadelphia: Lippincott 1994; Hirsh J, Siragusa S, Cosmi B, Ginsberg JS. Low molecular weight heparins (LMWH) in the treatment of patients with acute venous thromboembolism. Thromb Haemost 1995; 74: Holmström MC, Granquist BS, Bratt G, Törnebohm E, Lockner D. Fragmin once or twice daily subcutaneously in the treatment of deep venous thrombosis of the leg. Thrombos Res 1992; 67: Hommes DW, Bura A, Mazzolai L, Büller HR, Cate JW ten. Subcutaneous heparin compared with continuous intravenous heparin administration in the initial treatment of deep vein thrombosis. Ann Intern Med 1992; 116: Huisman MV, Buller HR, ten Cate JW,van Royen EA, Vreeken J, Kersten MJ, Bakx B. Unexpected high prevalence of silent pulmonary embolism in patients with deep venous thrombosis. Chest 1989; 95: Hull RD, Delmore T, Genton E, Hirsh J, Gent M, Sackett D, McLoughlin D, Armstrong P. Warfarin sodium versus low dose heparin in the long-term treatment of venous thrombosis. NEJM 1979; 301: Hull RD, Hirsh J, Carter CJ, Jay RM, Dodd PE, Ockelford PA, Coates G, Gill GJ, Turpie AG, Doyle DJ, Buller HR, Raskob GE. Pulmonary angiography, ventilation lung scanning, and venography for clinically suspected pulmonary embolism with abnormal perfusion lung scan. Ann Intern Med 1983; 98: Hull RD, Raskob GE, Hirsh J, Jay RM, Leclerc JR, Geerts WH, Rosenbloom D, Sackett DL, Anderson C, Harrison L, Gent M. Continuous intravenous heparin compared with intermittent subcutaneous heparin in the initial treatment of proximal vein thrombosis. NEJM 1986; 315: Hull RD, Raskob GE, Rosenbloom D, Panju AA, Brill-Edwards P, Ginsberg JS, Hirsh J, Martin GJ, Green D. Heparin for 5 days as compared with 10 days in the initial treatment of proximale venous thrombosis. NEJM 1990; 322: Hull RD, Raskob GE, Pineo GF, Green D, Trowbridge AA, Elliott CG, Lerner RG, Hall J, Sparling T, Brettell HR, Norton J, Carter CJ, George R, Merli G, Ward J, Mayo W, Rosenbloom D, Brant R. Subcutaneous low-molecular weight heparin compared with continuous intravenous heparin in the treatment of proximal-vein thrombosis. NEJM 1992; 326: Hull RD, Raskob GE, Brant RF, Pineo GF, Elliott G, Stein PD, Got A, Valentine KA, Mah AF. Low-molecular-weight heparin vs. heparin in the treatment of patients with pulmonary embolism. American-Canadian Thrombosis Study Group. Arch Intern Med 2000; 160: Jeske WP, Walenga JM, Szatkowski E, Ero M, Herbert JM, Haas S, Bakhos M. Effect of glycoprotein IIb/IIIa antagonists on the HIT serum induced activation of platelets. Thromb Res 1997; 88: Kakkar VV, Cohen AT, Edmonson RA, Phillips MJ, Cooper DJ, Das SK, Maher KT, Sanderson RM, Ward VP, Kakkar S. Low molecular weight heparin versus standard heparin for prevention of venous thromboembolism after major abdominal surgery. Lancet 1993; 341: Kakkar VV, Boeckl O, Boneu B, Bordenave L, Brehm O A, Brücke P, Coccheri S, Cohen AT, Galland F, Haas S, Jarrige J, Koppenhagen K, LeQuerrec A, Parraguette E, Prandoni P, Roder JD, Roos M, Ruschemeyer C, Siewert JR, Vinazzer H, Wenzel E. Efficacy and safety of a low-molecular-weight heparin and standard unfractionated heparin for prophylaxis of postoperative venous thromboembolism: European Multicenter Trial. World J Surg 1997; 21: Kirchmaier CM, Wolf H, Schäfer H, Ehlers B, Breddin HK. Efficacy of a low molecular weight heparin administered intravenously or subcutaneously in comparison with intravenous unfractionated heparin in the treatment of deep venous thrombosis. Int Angiol 1998; 17: Koopman MMW, Prandoni P, Piovella F, Ockelford PA, Brandjes DPM, van der Meer J, Gallus AS, Simmoneau G, Chesterman CH, Prins MH, Bossuyt PMM, de Haes H, van den Belt AGM, Sagnard L, D Azemar P, Büller H. Treatment of venous thrombosis with intravenous unfractionated heparin administered in the hospital as compared with subcutaneous low molecular weight heparin administered at home. NEJM 1996; 334: Kruit WHJ, Boer AC de, Sing AK, Roon F van. The significance of venography in the management of patients with clinically suspected pulmonary embolism. J Intern Med 1991; 230: Kuijer PMM. Randomized comparison of LMWH versus standard heparin in the initial treatment of pulmonary embolism. Thromb Haemost 1995; 73: 974 (abstr. 288).
7 117/44 Breddin 36. Levine M, Gent M, Hirsh J, Leclerc J,Anderson D, Weitz J, Ginsberg J, Turpie AG, Demers C, Kovacs M, Geerts W, Kassis J, Desjardins J, Cuson J, Cruickshank M, Powers P, Brien W, Haley S, Willan A. A comparison of low molecular weight heparin administered primarily at home with unfractionated heparin administered in the hospital for proximal deep vein thrombosis. NEJM 1996; 334: Lewis BE, Grassman ED, Wrona L, Rangel Y. Novastan registered anticoagulation during renal stent implant in a patient with heparininduced thrombocytopenia. Blood Coagul Fibrinolysis 1997; 8: Lindmarker P, Holmström M, Granqvist S, Johnsson H, Lockner D. Comparison of once-daily subcutaneous Fragmin with continuous intravenous unfractionated heparin in the treatment of deep vein thrombosis. Thromb Haemost 1994; 72: Lopaciuk S, Meissner AJ, Filipecki S, Zawilska K, Sowier J, Ciesielski L et al. Subcutaneous low molecular weight heparin versus subcutaneous unfractionated heparin in the treatment of deep vein thrombosis: a Polish multicenter trial. Thromb Haemost 1992; 68: Magnani HN. Einsatz von Danaparoid (Orgaran ) zur Antikoagulation bei kardiovaskulären Operationen. VASA 2000; 29 (Suppl 56): D Meyer G, Brenot F, Pacouret G, Simonneau G, Gillet Juvin K, Charbonnier B, Sors H. Subcutaneous low molecular weight heparin fragmin versus intravenous unfractionated heparin in the treatment of acute non massive pulmonary embolism: an open randomized pilot study. Thromb Haemost 1995; 74: Partsch H, Kechavarz B, Mostbeck A, Kohn H, Lipp C. Frequency of pulmonary embolism in patients who have iliofemoral deep vein thrombosis and are treated with once- or twice-daily low molecular weight heparin. J Vasc Surg 1996; 24: Pini M, Aiello S, Manotti C, Pattacini C, Quintavalla R, Poli T,Tagliaferri A, Dettori AG. Low molecular weight heparin versus Warfarin in the prevention of recurrences after deep vein thrombosis. Thromb Haemost 1994; 72: Prandoni P, Lensing AWA, Büller HR, Carta M, Cogo A, Vigo M, Casara D, Ruol A, ten Cate JW. Comparison of subcutaneous low-molecularweight heparin with intravenous standard heparin in proximal deep-vein thrombosis. The Lancet 1992; 339: Rabinov K, Paulin S. Roentgendiagnosis of venous thrombosis in the leg. Arch Surg 1972; 104: Salzman EW, Deykin D, Shapiro RM, Rosenberg R. Management of heparin therapy: controlled prospective trial. NEJM 1975; 292: Schiele F, Vuillemenot A, Kramarz P, Kieffer Y, Anguenot T, Bernard Y, Bassand JP. Use of recombinant hirudin as antithrombotic treatment in patients with heparin-induced thrombocytopenia. Am J Haematol 1995; 50: Simonneau G, Charbonnier B, Decousus H, Planchon B, Ninet J, Sie P, Silsiguen M, Combe S. Subcutaneous low-molecular weight heparin compared with continuous intravenous unfractionated heparin in the treatment of proximal deep vein thrombosis. Arch Intern Med 1993; 153: Simonneau G, Sors H, Charbonnier B, Beau B for the THESEE Group. A comparison of low molecular weight heparin with unfractionated heparin for acute pulmonary embolism. NEJM 1997; 337: Spiro TE for the Enoxaparin Clinical Trial Group. A multicenter clinical trial comparing once or twice-daily subcutaneous enoxaparin and intravenous heparin in the treatment of acute deep vein thrombosis. Thromb Haemost 1997; (Suppl), A Theiss W: Systemische Thrombolyse. In: Rieger H, Schoop W (eds). Klinische Angiologie. Berlin, Heidelberg, New York: Springer 1998; Warkentin TE, Levine MN, Hirsh J, Horsewood P, Roberts RS, Gent M, Kelton JG. Heparininduced thrombocytopenia in patients treated with low-molecular-weight heparin or unfractionated heparin. NEJM 1995; 332: Korrespondenzadresse: Prof. Dr. med. H. K. Breddin Ferdinand-Schrey-Weg 6 D Frankfurt/Main Tel. 069/ Fax 069/ Breddin@em.uni-frankfurt.de
Viele Studien haben die Gleichwertigkeit Heparin (NMH) im Vergleich zu intravenös verabreichtem, APTTadjustiertem
 2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
Venenthrombose. Daniel Staub Angiologie. Dimitrios Tsakiris Hämostasiologie
 Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Autoimmunerkrankungen machen generell anfällig für Lungenembolien (OR von 6,3 im ersten Jahr nach Diagnosestellung). Ein besonders hohes
 1 2 Autoimmunerkrankungen machen generell anfällig für Lungenembolien (OR von 6,3 im ersten Jahr nach Diagnosestellung). Ein besonders hohes Embolierisiko zeigen Patienten mit einer Panarteriitis nodosa,
1 2 Autoimmunerkrankungen machen generell anfällig für Lungenembolien (OR von 6,3 im ersten Jahr nach Diagnosestellung). Ein besonders hohes Embolierisiko zeigen Patienten mit einer Panarteriitis nodosa,
Thrombus Torsten Schwalm
 Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Thromboseprophylaxe mit NMH auf der Intensivstation und Niereninsuffizienz Was muss ich beachten?
 Thromboseprophylaxe mit NMH auf der Intensivstation und Niereninsuffizienz Was muss ich beachten? Prof. Dr. Sirak Petros Interdisziplinäre Internistische Intensivmedizin und Zentrum für Hämostaseologie
Thromboseprophylaxe mit NMH auf der Intensivstation und Niereninsuffizienz Was muss ich beachten? Prof. Dr. Sirak Petros Interdisziplinäre Internistische Intensivmedizin und Zentrum für Hämostaseologie
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Niedermolekulare Heparine zur akuten Therapie von venösen Thromboembolien*
 Dies ist eine wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Bonn) für Informationen auf
Dies ist eine wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Bonn) für Informationen auf
Behandlung der tiefen Venenthrombose. of venous thrombosis in the future. Treatment of Venous Thrombosis. Hämostaseologie 2000; 20: 65 9
 65/81 2000 F. K. Schattauer Verlagsgesellschaft mbh Behandlung der tiefen Venenthrombose H. Riess, A. Loew Medizinische Klinik für Hämatologie und Onkologie, Charité, Berlin Schlüsselwörter Venenthrombose,
65/81 2000 F. K. Schattauer Verlagsgesellschaft mbh Behandlung der tiefen Venenthrombose H. Riess, A. Loew Medizinische Klinik für Hämatologie und Onkologie, Charité, Berlin Schlüsselwörter Venenthrombose,
Die intravenöse Gabe von niedermolekularen Heparinen Anwendung und Risiken
 Die intravenöse Gabe von niedermolekularen Heparinen Anwendung und Risiken R. MAHNEL UND C.M. KIRCHMAIER, DEUTSCHE KLINIK FÜR DIAGNOSTIK GMBH Niedermolekulare Heparine (NMH) haben sich in den vergangenen
Die intravenöse Gabe von niedermolekularen Heparinen Anwendung und Risiken R. MAHNEL UND C.M. KIRCHMAIER, DEUTSCHE KLINIK FÜR DIAGNOSTIK GMBH Niedermolekulare Heparine (NMH) haben sich in den vergangenen
Tiefe Beinvenenthrombose. Klinik, Abklärung und Therapie
 Tiefe Beinvenenthrombose Klinik, Abklärung und Therapie 1. Definition und medizinische Relevanz Die Tiefe Venenthrombose (TVT) ist eine Manifestation der Venösen Thromboembolie (VTE), die Thrombosen im
Tiefe Beinvenenthrombose Klinik, Abklärung und Therapie 1. Definition und medizinische Relevanz Die Tiefe Venenthrombose (TVT) ist eine Manifestation der Venösen Thromboembolie (VTE), die Thrombosen im
Nach Einschätzung der klinischen Wahrscheinlichkeit setzt der diagnostische Prozess ein hier bedient man sich expliziter Scores.
 Lungenembolie Definition: Partielle oder vollständige Verlegung der Lungenarterien durch eingeschwemmte Blutgerinnsel aus der peripheren venösen Strombahn Frühletalität abhängig vom Ausmaß der LE und Begleiterkrankungen
Lungenembolie Definition: Partielle oder vollständige Verlegung der Lungenarterien durch eingeschwemmte Blutgerinnsel aus der peripheren venösen Strombahn Frühletalität abhängig vom Ausmaß der LE und Begleiterkrankungen
Tiefe Venenthrombose. Ein kleiner Ratgeber für Patienten und Angehörige
 Tiefe Venenthrombose Ein kleiner Ratgeber für Patienten und Angehörige Liebe Patientin, lieber Patient! Sie haben diese Broschüre von Ihrer Ärztin oder Ihrem Arzt bekommen. Sie soll Ihre möglichen Fragen
Tiefe Venenthrombose Ein kleiner Ratgeber für Patienten und Angehörige Liebe Patientin, lieber Patient! Sie haben diese Broschüre von Ihrer Ärztin oder Ihrem Arzt bekommen. Sie soll Ihre möglichen Fragen
NMH als Standardantikoagulativum auf der Intensivstation: pro
 DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
VENENTHROMBOSE: AKUTBEHANDLUNG UND SEKUNDÄRPROPHYLAXE
 Sektion CAMPUS INNENSTADT Med. Klinik und Poliklinik IV VENENTHROMBOSE: AKUTBEHANDLUNG UND SEKUNDÄRPROPHYLAXE Univ. Prof. Dr. Ulrich Hoffmann Venöse Thrombose Med. Akutbehandlung und Sekundärprophylaxe
Sektion CAMPUS INNENSTADT Med. Klinik und Poliklinik IV VENENTHROMBOSE: AKUTBEHANDLUNG UND SEKUNDÄRPROPHYLAXE Univ. Prof. Dr. Ulrich Hoffmann Venöse Thrombose Med. Akutbehandlung und Sekundärprophylaxe
Just in time -Thrombose prophy laxe in der orthopädischen Chirurgie
 Just in time -Thrombose prophy laxe in der orthopädischen Chirurgie Review von BERGQVIST D und HULL RD Heute stehen dazu niedermolekulare Heparine zur Ver fügung, die durch ihre vorhersagbare Pharmakokinetik
Just in time -Thrombose prophy laxe in der orthopädischen Chirurgie Review von BERGQVIST D und HULL RD Heute stehen dazu niedermolekulare Heparine zur Ver fügung, die durch ihre vorhersagbare Pharmakokinetik
Hat die Phlebographie in der Diagnose einer tiefen Venenthrombose noch einen Stellenwert?
 Hat die Phlebographie in der Diagnose einer tiefen Venenthrombose noch einen Stellenwert? 1.Ja 2.Nein 3.Weiss Nicht 4.Hab Angst Wieviele konventionelle Phlebographien, CT- Phlebographien oder MR- Phlebographien
Hat die Phlebographie in der Diagnose einer tiefen Venenthrombose noch einen Stellenwert? 1.Ja 2.Nein 3.Weiss Nicht 4.Hab Angst Wieviele konventionelle Phlebographien, CT- Phlebographien oder MR- Phlebographien
Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose
 Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria
Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe
 Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Langzeitanwendung von niedermolekularen Heparinen
 Special Langzeitanwendung von niedermolekularen Heparinen JOB HARENBERG, IV. MEDIZINISCHE KLINIK, FAKULTÄT FÜR KLINISCHE MEDIZIN MANNHEIM, UNIVERSITÄT HEIDELBERG Klinische Studien zur Rezidivprophylaxe
Special Langzeitanwendung von niedermolekularen Heparinen JOB HARENBERG, IV. MEDIZINISCHE KLINIK, FAKULTÄT FÜR KLINISCHE MEDIZIN MANNHEIM, UNIVERSITÄT HEIDELBERG Klinische Studien zur Rezidivprophylaxe
Summary. Key words: deep vein thrombosis, pulmonary. heparin, vitamin K antagonists. Die erste Darstellung einer tiefen Beinvenenthrombose
 Phlebologie Diagnose und Therapie der akuten tiefen Beinvenenthrombose J. Harenberg, IV. Medizinische Klinik, Universitätsklinikum Mannheim Autorenbeleg. Nur für den persönlichen Gebrauch J. Harenberg
Phlebologie Diagnose und Therapie der akuten tiefen Beinvenenthrombose J. Harenberg, IV. Medizinische Klinik, Universitätsklinikum Mannheim Autorenbeleg. Nur für den persönlichen Gebrauch J. Harenberg
Neue Therapieoptionen der oralen Antikoagulation. Inselspital Bern
 Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Ulf Brunnemer. 58. Unfallseminar, 06. Dezember Klinik für Unfallchirurgie Prof. Dr. C. Krettek, FRACS
 58. Unfallseminar, 06. Dezember 2008 Klinischer Fall Anamnese Zentrale Notaufnahme: Patientin, 75 Jahre 19.Tag post OP Implantation Bipolarer Hüftprothese R nach medialer Schenkelhals-Fraktur R Klinischer
58. Unfallseminar, 06. Dezember 2008 Klinischer Fall Anamnese Zentrale Notaufnahme: Patientin, 75 Jahre 19.Tag post OP Implantation Bipolarer Hüftprothese R nach medialer Schenkelhals-Fraktur R Klinischer
Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag
 Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag Dr. Stefan Kleinschmidt, Klinikum Arnsberg Akademisches Lehrkrankenhaus Westfälische Wilhelms-Universität Münster Gliederung Definition
Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag Dr. Stefan Kleinschmidt, Klinikum Arnsberg Akademisches Lehrkrankenhaus Westfälische Wilhelms-Universität Münster Gliederung Definition
Studienbeginn als auch bei Patienten mit zu Studienbeginn diagnostizierter Lungenembolie. 1
 Presseinformation Apixaban (Eliquis ) zeigte vergleichbare Wirksamkeit und signifikant geringere Rate an schweren Blutungen gegenüber der aktuellen Standardtherapie zur Behandlung von akuten venösen Thromboembolien
Presseinformation Apixaban (Eliquis ) zeigte vergleichbare Wirksamkeit und signifikant geringere Rate an schweren Blutungen gegenüber der aktuellen Standardtherapie zur Behandlung von akuten venösen Thromboembolien
Dossierbewertung A14-28 Version 1.0 Apixaban (neues Anwendungsgebiet) Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH
 UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
Womit haben wir es eigentlich zu tun?
 Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
# $( Der rote Streifen wandert nach oben.
 !"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
!"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.
 Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban
 Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
Thromboseprophylaxe in der Inneren Medizin
 Thromboseprophylaxe in der Inneren Medizin Originalien H. LAWALL, ABTEILUNG ANGIOLOGIE, KLINIKUM KARLSBAD-LANGENSTEINBACH, AKAD. LEHRKRANKENHAUS DER UNIVERSITÄT HEIDELBERG Die Antikoagulation zur Prophylaxe
Thromboseprophylaxe in der Inneren Medizin Originalien H. LAWALL, ABTEILUNG ANGIOLOGIE, KLINIKUM KARLSBAD-LANGENSTEINBACH, AKAD. LEHRKRANKENHAUS DER UNIVERSITÄT HEIDELBERG Die Antikoagulation zur Prophylaxe
Antikoagulation im Alter
 Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie
 Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
INRswiss Tag DOAK. Aktueller Stand
 INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
seltener auftreten werden. Durch strikte Bevorzugung der ambulanten Therapie können in hohem Maße Ressourcen geschont werden.
 Originalie Tiefe Beinvenenthrombose stationäre versus ambulante Behandlung B. ANGELKORT, J.HERING, M.ROTTMANN, J.KÖPCHEN*, MEDIZINISCHE KLINIK NORD DES KLINIKUMS DORTMUND ggmbh, PRAXIS FÜR GEFÄßKRANKHEITEN
Originalie Tiefe Beinvenenthrombose stationäre versus ambulante Behandlung B. ANGELKORT, J.HERING, M.ROTTMANN, J.KÖPCHEN*, MEDIZINISCHE KLINIK NORD DES KLINIKUMS DORTMUND ggmbh, PRAXIS FÜR GEFÄßKRANKHEITEN
Risikostratifizierung und Thromboseprophylaxe mit Dalteparin bei Schwangeren
 Risikostratifizierung und Thromboseprophylaxe mit Dalteparin bei Schwangeren Das thromboembolische Risiko ist für Schwangere mit einer bereits stattgehabten Thromboembolie oder einer Thrombophilie oder
Risikostratifizierung und Thromboseprophylaxe mit Dalteparin bei Schwangeren Das thromboembolische Risiko ist für Schwangere mit einer bereits stattgehabten Thromboembolie oder einer Thrombophilie oder
Update NOAC 2018: welches, wann, wie lange? PD Dr med E. Bächli Departement Medizinische Disziplinen
 Update NOAC 2018: welches, wann, wie lange? PD Dr med E. Bächli Departement Medizinische Disziplinen NOAC/DOAK- NEUE ODER DIREKTE ORALE ANTIKOAGULANZIEN- VENÖSE THROMBOSEN 2 ACCP 2016 UND VTE THERAPIE:
Update NOAC 2018: welches, wann, wie lange? PD Dr med E. Bächli Departement Medizinische Disziplinen NOAC/DOAK- NEUE ODER DIREKTE ORALE ANTIKOAGULANZIEN- VENÖSE THROMBOSEN 2 ACCP 2016 UND VTE THERAPIE:
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie
 Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern
 Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Die Erfolgsgeschichte von niedermolekularem Heparin
 Die Erfolgsgeschichte von niedermolekularem Heparin S. Haas 1, P. Bramlage 2 1 Ehemals Technische Universität München 2 Institut für Pharmakologie und Präventive Medizin, Mahlow Zusammenfassung Die Bedeutung
Die Erfolgsgeschichte von niedermolekularem Heparin S. Haas 1, P. Bramlage 2 1 Ehemals Technische Universität München 2 Institut für Pharmakologie und Präventive Medizin, Mahlow Zusammenfassung Die Bedeutung
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics
 Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH
 Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil
 Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach
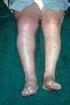 12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
II. Möglichkeiten zur medikamentösen Behandlung des Schlaganfalls
 Hat Magnesium eine neuroprotektive Wirkung? (Ergebnisse der IMAGES-Studie) K.Wink I. Einführung Der akute Schlaganfall stellt in den entwickelten Ländern die dritthäufigste Todesursache dar. Im Alter von
Hat Magnesium eine neuroprotektive Wirkung? (Ergebnisse der IMAGES-Studie) K.Wink I. Einführung Der akute Schlaganfall stellt in den entwickelten Ländern die dritthäufigste Todesursache dar. Im Alter von
Niedermolekulare Heparine zur poststationären Thromboembolieprophylaxe nach chirurgischen bzw. orthopädischen Eingriffen*
 Wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Berlin) für Informationen auf Grundlage
Wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Berlin) für Informationen auf Grundlage
BERNER KLINIK MONTANA
 BERNER KLINIK MONTANA Klinischer Fall Dr. Devine Frundi Leitender Arzt Medizin - Patientin (76 J.) aus einem Spital im Kanton Wallis bei St. n. Knie-TEP links am 16.02.2017 wegen immobilisierenden Schmerzen
BERNER KLINIK MONTANA Klinischer Fall Dr. Devine Frundi Leitender Arzt Medizin - Patientin (76 J.) aus einem Spital im Kanton Wallis bei St. n. Knie-TEP links am 16.02.2017 wegen immobilisierenden Schmerzen
Gerinnungsmanagement und perioperative Verweildauer
 Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Vorhofflimmern und CHA 2 DS 2 VASc-Score: Richtliniengehorsam?
 Vorhofflimmern und CHA 2 DS 2 VASc-Score: Richtliniengehorsam? Prof. Dr. Wolfgang Korte St. Gallen wolfgang.korte@zlmsg.ch 1 Risikofaktoren für einen Schlaganfall bei Patienten mit Vorhofflimmern Relatives
Vorhofflimmern und CHA 2 DS 2 VASc-Score: Richtliniengehorsam? Prof. Dr. Wolfgang Korte St. Gallen wolfgang.korte@zlmsg.ch 1 Risikofaktoren für einen Schlaganfall bei Patienten mit Vorhofflimmern Relatives
Therapie der venösen Thromboembolie
 Schwerpunkt: Venenerkrankungen Internist 2010 51:335 343 DOI 10.1007/s00108-009-2514-8 Online publiziert: 28. Januar 2010 Springer-Verlag 2010 Schwerpunktherausgeber S. Schellong, Dresden A. Creutzig,
Schwerpunkt: Venenerkrankungen Internist 2010 51:335 343 DOI 10.1007/s00108-009-2514-8 Online publiziert: 28. Januar 2010 Springer-Verlag 2010 Schwerpunktherausgeber S. Schellong, Dresden A. Creutzig,
Thrombose. Nina Dressler
 Thrombose Nina Dressler Gliederung 1 Definition 2 Entstehung 3 Lokalisation 4 Risikofaktoren 5 Symptome 6 Diagnose 7 Therapie 8 Komplikationen 9 Thromboseprophylaxe 10 Prognose 1 Definition 2 Entstehung
Thrombose Nina Dressler Gliederung 1 Definition 2 Entstehung 3 Lokalisation 4 Risikofaktoren 5 Symptome 6 Diagnose 7 Therapie 8 Komplikationen 9 Thromboseprophylaxe 10 Prognose 1 Definition 2 Entstehung
Antikoagulation und Thrombozytenaggregationshemmung
 Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Übersicht. Von Kopf bis Fuss - Antiaggregantien und Antithrombotika braucht es immer! Venen. Tiefe Beinvenenthrombose: Häufigkeit
 Von Kopf bis Fuss - Antiaggregantien und Antithrombotika braucht es immer! Venen Herbstsymposium Ärzteverein Werdenberg / Sarganserland Flumserei Flums 28.9.2017 Übersicht Tiefe Beinvenenthrombosen / Lungenembolien
Von Kopf bis Fuss - Antiaggregantien und Antithrombotika braucht es immer! Venen Herbstsymposium Ärzteverein Werdenberg / Sarganserland Flumserei Flums 28.9.2017 Übersicht Tiefe Beinvenenthrombosen / Lungenembolien
42 Antikoagulation von kritisch kranken Patienten
 Antikoagulation von kritisch kranken Patienten B. Pötzsch, K. Madlener.1 Thromboseprophylaxe 632.2 Thrombosetherapie 633.3 Antikoagulationsmanagement bei extrakorporalen Behandlungsverfahren 634.4 Heparininduzierte
Antikoagulation von kritisch kranken Patienten B. Pötzsch, K. Madlener.1 Thromboseprophylaxe 632.2 Thrombosetherapie 633.3 Antikoagulationsmanagement bei extrakorporalen Behandlungsverfahren 634.4 Heparininduzierte
Dossier zur Nutzenbewertung gemäß 35a SGB V
 Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Apixaban (Eliquis Filmtabletten) Bristol-Myers Squibb GmbH & Co. KGaA und Pfizer Deutschland GmbH Modul 2 Allgemeine
Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Apixaban (Eliquis Filmtabletten) Bristol-Myers Squibb GmbH & Co. KGaA und Pfizer Deutschland GmbH Modul 2 Allgemeine
INRswiss Tag INR. Neue orale Antikoagulanzien. Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! 54.j. Mann. 54.j. Mann. 54.j.
 IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach
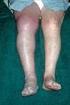 DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
Klinische Erfahrungen mit der intravenösen Applikation von niedermolekularen Heparinen
 Klinische Erfahrungen mit der intravenösen Applikation von niedermolekularen Heparinen H. SCHINZEL, II. MEDIZINISCHE KLINIK UND POLIKLINIK DER JOHANNES GUTENBERG-UNIVERSITÄT, MAINZ In den letzten Jahren
Klinische Erfahrungen mit der intravenösen Applikation von niedermolekularen Heparinen H. SCHINZEL, II. MEDIZINISCHE KLINIK UND POLIKLINIK DER JOHANNES GUTENBERG-UNIVERSITÄT, MAINZ In den letzten Jahren
Tumor und Thrombose. Referat
 Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Auszug: Was bedeutet Thrombose?
 Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Welt-Thrombose-Tag 2017
 Welt-Thrombose-Tag 2017 Die Thrombose-Initiative e.v., gegründet 2005 in Mainz, will vorbeugen und als Plattform über die venöse Thromboembolie (VTE) aufklären. Ziel ist es, das Bewusstsein für das Krankheitsbild
Welt-Thrombose-Tag 2017 Die Thrombose-Initiative e.v., gegründet 2005 in Mainz, will vorbeugen und als Plattform über die venöse Thromboembolie (VTE) aufklären. Ziel ist es, das Bewusstsein für das Krankheitsbild
Sekundärprophylaxe nach spontaner venöser Thromboembolie Vorgehen nach Guidelines. Sabine Eichinger
 Sekundärprophylaxe nach spontaner venöser Thromboembolie Vorgehen nach Guidelines Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität, Wien Mann, 21 Jahre TBVT, 2 Etagen, spontan
Sekundärprophylaxe nach spontaner venöser Thromboembolie Vorgehen nach Guidelines Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität, Wien Mann, 21 Jahre TBVT, 2 Etagen, spontan
Methotrexat in der Therapie des Morbus Crohn wirksam, sicher, günstig
 Medac-Symposium auf dem DGVS-Kongress 2015 in Leipzig zur MTX-Therapie bei Morbus Crohn(1) Methotrexat in der Therapie des Morbus Crohn wirksam, sicher, günstig Leipzig / Wedel (17. September 2015) - Die
Medac-Symposium auf dem DGVS-Kongress 2015 in Leipzig zur MTX-Therapie bei Morbus Crohn(1) Methotrexat in der Therapie des Morbus Crohn wirksam, sicher, günstig Leipzig / Wedel (17. September 2015) - Die
Zielgerichtete Therapie bei tiefer Venenthrombose und Lungenembolie
 Zielgerichtete Therapie bei tiefer Venenthrombose und Lungenembolie Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität, Wien Frau, 46 Jahre bisher gesund, sehr sportlich nach Mountainbiketour
Zielgerichtete Therapie bei tiefer Venenthrombose und Lungenembolie Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität, Wien Frau, 46 Jahre bisher gesund, sehr sportlich nach Mountainbiketour
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Die Lungenembolie im Jahre Leitlinie und praktische Behandlungsrealität
 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
Apixaban (neues Anwendungsgebiet)
 Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Therapie der tiefen Venenthrombose und der Pulmonalembolie sowie Dauer der Antikoagulation. Paul Kyrle. Medizinische Univeristät Wien
 Therapie der tiefen Venenthrombose und der Pulmonalembolie sowie Dauer der Antikoagulation Paul Kyrle Medizinische Univeristät Wien Fall 54-jähriger Mann plötzliche Kurzatmigkeit und Brustschmerzen D-Dimer
Therapie der tiefen Venenthrombose und der Pulmonalembolie sowie Dauer der Antikoagulation Paul Kyrle Medizinische Univeristät Wien Fall 54-jähriger Mann plötzliche Kurzatmigkeit und Brustschmerzen D-Dimer
Ärztlicher Leiter: Prof. Dr. P. A. Fasching
 Pertuzumab in First Line Treatment of HER2-positive metastatic breast Cancer patients: A cohort study of patients treated either with docetaxel and EudraCT 2015-003157-17, UKT-FFG-2015-II, SEN2015-02,
Pertuzumab in First Line Treatment of HER2-positive metastatic breast Cancer patients: A cohort study of patients treated either with docetaxel and EudraCT 2015-003157-17, UKT-FFG-2015-II, SEN2015-02,
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach
 Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach 3 Punkte cme ZUSAMMENFASSUNG Einleitung: Die tiefe Bein- und
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach 3 Punkte cme ZUSAMMENFASSUNG Einleitung: Die tiefe Bein- und
Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms
 AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
vascular care Praxis und Forschung im Trend Prä- oder postoperativ Thromboseprophylaxe in der operativen Medizin
 Herausgeber: Univ.-Prof. Dr. med. Job Harenberg Ruprecht-Karls-Universität Heidelberg Priv.-Doz. Dr. med. Jürgen Koscielny Charité Universitätsmedizin Berlin vascular care Praxis und Forschung im Trend
Herausgeber: Univ.-Prof. Dr. med. Job Harenberg Ruprecht-Karls-Universität Heidelberg Priv.-Doz. Dr. med. Jürgen Koscielny Charité Universitätsmedizin Berlin vascular care Praxis und Forschung im Trend
Warfarin versus NMH bei Krebspatienten
 Referat Warfarin versus NMH bei Krebspatienten ÜBERSICHTSARBEIT VON L. ZACHARSKI, P. PRANDONI, M. MONREAL Möglicherweise lassen sich über ein thromboembolisches Ereignis erste Hinweise auf eine zugrundeliegende
Referat Warfarin versus NMH bei Krebspatienten ÜBERSICHTSARBEIT VON L. ZACHARSKI, P. PRANDONI, M. MONREAL Möglicherweise lassen sich über ein thromboembolisches Ereignis erste Hinweise auf eine zugrundeliegende
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Hintergrundinformation
 Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
griff bereit Jörg Fuchs 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello
 Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Probleme? Mechanik. Ventilation. Medikation. Prognose. Lagerung, Transport, Punktion. Lagerung, Beatmungsdruck. Verteilungsräume, Resorption
 Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Update Antikoagulation Perioperatives Bridging von oralen Antikoagulantien
 Kantonsspital St.Gallen Kardiologisches Kolloquium St.Gallen, 13.09.2017 Update Antikoagulation Perioperatives Bridging von oralen Antikoagulantien Ruff CT, et al. Lancet 2014; 383:955-62 http://www.globalpharmasectornews.com/wpcontent/uploads/2011/09/rivaroxaban.jpg
Kantonsspital St.Gallen Kardiologisches Kolloquium St.Gallen, 13.09.2017 Update Antikoagulation Perioperatives Bridging von oralen Antikoagulantien Ruff CT, et al. Lancet 2014; 383:955-62 http://www.globalpharmasectornews.com/wpcontent/uploads/2011/09/rivaroxaban.jpg
10 Hämostaseologie, Antikoagulation und Hämatologie. Bei begleitender tiefer Thrombose Kap
 252 phena magna oder die Venen des proximalen Oberschenkels betrifft. Im Übrigen ist die Diagnose eine rein klinische. Therapie Kompressionsverband und lokale Kühlung. Heparinsalbe 3 tgl., ggf. (wenn keine
252 phena magna oder die Venen des proximalen Oberschenkels betrifft. Im Übrigen ist die Diagnose eine rein klinische. Therapie Kompressionsverband und lokale Kühlung. Heparinsalbe 3 tgl., ggf. (wenn keine
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Neues vom ASCO beim metastasierten Mammakarzinom
 Neues vom ASCO 2008 beim metastasierten Mammakarzinom 04.07.2008 Dorit Lässig Medizinische Klinik und Poliklinik III (Direktor: Prof. Dr. med. W. Hiddemann) Universität München - Standort Großhadern Übersicht
Neues vom ASCO 2008 beim metastasierten Mammakarzinom 04.07.2008 Dorit Lässig Medizinische Klinik und Poliklinik III (Direktor: Prof. Dr. med. W. Hiddemann) Universität München - Standort Großhadern Übersicht
Kardio-Onkologie Prof. C. Tschöpe Charite
 Prof Carsten Tschöpe Kardio-Onkologie Pathophysiologie der Kardiotoxzität von Chemotherapeutika Michelle W. Bloom et al. Circ Heart Fail. 2016 Klinische Risikofaktoren für Kardiotoxizität Zamorano JL
Prof Carsten Tschöpe Kardio-Onkologie Pathophysiologie der Kardiotoxzität von Chemotherapeutika Michelle W. Bloom et al. Circ Heart Fail. 2016 Klinische Risikofaktoren für Kardiotoxizität Zamorano JL
ASCO-Spezial: Neue Leitlinien 2007
 Referat ASCO-Spezial: Neue Leitlinien 2007 PUBLIKATION VON LYMAN GH ET AL. Die berichteten VTE-Raten bei Malignompatienten werden jedoch noch als zu niedrig angesehen. 1. Jeder hospitalisierte Krebspatient
Referat ASCO-Spezial: Neue Leitlinien 2007 PUBLIKATION VON LYMAN GH ET AL. Die berichteten VTE-Raten bei Malignompatienten werden jedoch noch als zu niedrig angesehen. 1. Jeder hospitalisierte Krebspatient
Station 3 - Multiple-Choice-Fragen
 Anlage 2 Station 3 - Multiple-Choice-Fragen 1. Bewerten Sie jede Aussage nach richtig oder falsch. Markieren Sie die richtigen Antworten. Andere Begriffe für eine Thrombose der tiefen Bein- und Beckenvenen
Anlage 2 Station 3 - Multiple-Choice-Fragen 1. Bewerten Sie jede Aussage nach richtig oder falsch. Markieren Sie die richtigen Antworten. Andere Begriffe für eine Thrombose der tiefen Bein- und Beckenvenen
Indikationen bei NOAKs: nach Vorhofflimmern, venösen Thromboembolien und bei KHK/Atherosklerose
 Indikationen bei NOAKs: nach Vorhofflimmern, venösen Thromboembolien und bei KHK/Atherosklerose (1) Welcher Patient qualifiziert? (2) Praktische Aspekte: Start/Wechsel von OAK zu NOAK (3) Adhärenz der
Indikationen bei NOAKs: nach Vorhofflimmern, venösen Thromboembolien und bei KHK/Atherosklerose (1) Welcher Patient qualifiziert? (2) Praktische Aspekte: Start/Wechsel von OAK zu NOAK (3) Adhärenz der
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin
 Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag
 ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban
 Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Diagnostik und Patienten management bei HIT
 Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT B4
 Edoxaban Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT 23.02.2016 B4 Zugelassenes Anwendungsgebiet 1 : Prophylaxe von Schlaganfällen und systemischen
Edoxaban Beschluss vom: 21. Januar 2016 gültig bis: unbefristet In Kraft getreten am: 21. Januar 2016 BAnz AT 23.02.2016 B4 Zugelassenes Anwendungsgebiet 1 : Prophylaxe von Schlaganfällen und systemischen
UNIVERSITÄTSKLINIKUM Schleswig-Holstein. Freitagsfortbildung, Klinik für Neurologie, Campus Lübeck
 Ausgangssitutation bei Okklusion der A. basilaris Mortalität bei fehlender Rekanalisierung: 86-95% Mortalität bei erfolgreicher Rekanalisation: 45-60% entscheidend für die Prognose: 1. rasche Diagnostik
Ausgangssitutation bei Okklusion der A. basilaris Mortalität bei fehlender Rekanalisierung: 86-95% Mortalität bei erfolgreicher Rekanalisation: 45-60% entscheidend für die Prognose: 1. rasche Diagnostik
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
