Behandlung der tiefen Venenthrombose. of venous thrombosis in the future. Treatment of Venous Thrombosis. Hämostaseologie 2000; 20: 65 9
|
|
|
- Volker Beyer
- vor 6 Jahren
- Abrufe
Transkript
1 65/ F. K. Schattauer Verlagsgesellschaft mbh Behandlung der tiefen Venenthrombose H. Riess, A. Loew Medizinische Klinik für Hämatologie und Onkologie, Charité, Berlin Schlüsselwörter Venenthrombose, Antikoagulation, Heparin, Thrombolyse, Thrombektomie, Kavaschirm, Immobilisation, Kompressionsbehandlung Zusammenfassung Von den verschiedenen, zur Behandlung der tiefen Venenthrombose zur Verfügung stehenden Optionen, stellt die akute Antikoagulanzientherapie mit Heparinen, insbesondere niedermolekularen Heparinen, gefolgt von der frühzeitig überlappend eingeleiteten oralen Antikoagulation, das Standardvorgehen dar. Thrombolyse, Thrombektomie und Implantation von Kavaschirmfiltern kommen nur bei wenigen Patienten sinnvoll in Betracht. Während somit die medikamentöse Therapie mit Heparinen und Cumarinen die medikamentöse Standardbehandlung darstellt, sind begleitende Therapiemaßnahmen, wie die Notwendigkeit zur initialen Immobilisation der Patienten sowie zur Kompressionsbehandlung bei tiefen Venenthrombosen in ihrer Wertigkeit ungesichert und Gegenstand kontroverser Diskussionen. Darüber hinaus werden die optimale Dauer der oralen Antikoagulation, der Stellenwert einer prolongierten Therapie mit niedermolekularen Heparinen sowie der Stellenwert neuerer Antithrombotika wie Antithrombine, Faktor-Xa- Hemmstoffe und»tissue factor pathway inhibitor«diskutiert. Die tiefe Venenthrombose stellt weiterhin ein häufiges Krankheitsbild dar, welches akut in Form der Phlegmasien sehr selten extremitätenbedrohend und im Rahmen der komplizierenden Lungenembolien auch lebensbedrohend verlaufen kann. Im längerfristigen Verlauf droht im Bereich der unteren Extremität, in Abhängigkeit von der Thromboseausdehnung bei nicht durchgängiger tiefer Venenstrombahn, die chronisch venöse Insuffizienz bzw. das postthrombotische Syndrom in seinen unterschiedlichen Ausprägungen bis hin zu ausgeprägtem Ulcus cruris. Die Ziele der Primärbehandlung der tiefen Venenthrombose (und Lungenembolie) bestehen in der Verhinderung der lokalen Thromboseausdehnung mit ihrem Keywords Venous Thrombosis, anticoagulation, heparin, thrombolysis, thrombectomy, caval vein filter, Immobilisation, external Compression Summary The management of acute venous thrombosis is based on the initial anticoagulation with heparins more recently low molecular weight heparins followed by early started overlapping prolonged oral anticoagulation. Only in a few situations medical thrombolysis, thrombectomy, implantation of vena cava filters may be considered as alternative treatment strategies. Whereas anticoagulation with heparins and cumarins is the current standard the role of initial bed rest of the patients, as well as the role of external compression are discussed controversially. Furthermore the optimal duration of oral anticoagulation as well as the role of prolonged anticoagulation with low molecular weight heparins have to be defined by further investigations. In addition new anticoagulant drugs such as thrombin- or factor Xa- or tissue-factor-pathway-inhibitors may become effective in the treatment of venous thrombosis in the future. Treatment of Venous Thrombosis Hämostaseologie 2000; 20: 65 9 zunehmenden Risiko von akuten Lungenembolien sowie in der Vermeidung von Thromboserezidiven und postthrombotischem Syndrom. Von den verschiedenen Behandlungsmöglichkeiten stellt die Antikoagulanzientherapie die optimale Behandlungsmodalität für die meisten Patienten dar, nur in Einzelfällen ist die Thrombolysetherapie, die chirurgische Thrombektomie oder Kavasperrmanöver d. h. meist Kavaschirm-Implantation eine sinnvolle Therapiemaßnahme. Bereits nach Objektivierung der klinischen Verdachtsdiagnose einer venösen thromboembolischen Erkrankung durch Duplex-Sonographie, Phlebographie, Lungenperfusion und Ventilation, Spiral-CT oder ähnlichen Untersuchungen, sind Überlegungen zur Pathogenese im individuellen Patienten angezeigt, da diese das therapeutische Vorgehen beeinflussen können z. B. durch Diagnose eines operationsbedürftigen Malignoms. Im weiteren ist das Vorgehen bei der häufigsten Lokalisation tiefer Venenthrombosen, bei Beinvenenthrombosen dargestellt. Für tiefe Venenthrombosen der oberen Extremität und Organvenenthrombosen liegen aufgrund des viel selteneren Vorkommens weniger gesicherte Daten zum optimalen Vorgehen vor, hier orientiert sich die Behandlung mit gewissen Abweichungen am Vorgehen bei tiefen Beinvenenthrombosen. Initialbehandlung der tiefen Beinvenenthrombose Akute Antikoagulation Bei dringendem Verdacht, bzw. gesicherter tiefer Venenthrombose sollte der Patient immobilisiert und die akute therapeutische Antikoagulation unmittelbar begonnen werden. Die Notwendigkeit einer raschen, effektiv therapeutischen Antikoagulation wurde in früheren prospektiven Studien sowie in retrospektiven Auswertungen eindrücklich belegt. Dabei zeigte sich, daß die verzögert einsetzende volle Antikoagulation bei Kumarintherapie verglichen mit initialer Heparingabe zu einer eindrücklichen Verschlechterung mit Steigerung der klinischen Thromboseprogredienz von 6,7 auf 20,0% führte (1, 3, 14). Darüber hinaus wurde deutlich, daß bei unzureichender Antikoagulation im Sinne einer unzureichenden Verlängerung der aktivierten partiellen Thromboplastinzeit (aptt) eine erhöhte Inzidenz an Thromboseprogredienz und klinischen Lungenembolien zu beobachten ist.
2 66/82 Riess, Loew Niedermolekulare Heparine unterscheiden sich neben pharmakokinetischen Aspekten, insbesondere durch das geringere Ausmaß von AT-III-unabhängigen Interaktionen von unfraktionierten Heparinen, woraus eine deutlich bessere Vorhersehbarkeit des dosisabhängigen antikoagulatorischen Effektes resultiert. Dem entspricht, daß in einer Vielzahl prospektiv randomisierter Studien eine körpergewichtsbezogene ein- bis zweimal täglich subkutan applizierte Gabe niedermolekularer Heparine, trotz Verzicht auf ein Labormonitoring, einer meist kontinuierlich intravenös verabreichten aptt-kontrollierten Therapie mit unfraktionierten Heparinen tendenziell in Metaanalysen signifikant überlegen ist (18-21, 33, 34). Diese Überlegenheit führt zu einer verglichen mit unfraktioniertem Heparin niedrigeren Rate an thromboembolischen Komplikationen und auch niedrigeren Rate an Blutungskomplikationen. Erste vorläufige Mitteilungen legen auch eine der üblichen Therapie mit unfraktionniertem Heparin mindestens gleichwertige Wirksamkeit einer weitgehend körpergewichtsunabhängigen fixen therapeutischen Dosis eines niedermolekularen Heparins nahe. Die klinisch bedeutsame laboranalytische Kontrolle der therapeutischen Antikoagulation mit unfraktioniertem Heparin wird darüber hinaus im klinischen Alltag durch die unterschiedliche Heparinabhängigkeit der verschiedenen aptt-reagenzien erschwert, so daß der empfohlenen 1 1 / 2 - bis 3fachen Verlängerung der aptt reagenzabhängig unterschiedliche Intensitäten der Antikoagulation mit ihrem jeweiligen Thromboembolie- und Blutungsrisiko entsprechen (1). Darüber hinaus zeigt sich im klinischen Alltag, daß das Erreichen einer adäquaten therapeutischen Antikoagulation mit unfraktioniertem Heparin (UFH) sowohl bei Standardvorgehen (5000 E als Bolus i.v., gefolgt von E/24 h), als auch bei körpergewichtsbezogener Dosierung (80 E/kg Körpergewicht Bolus, gefolgt von 18 E/kg Körpergewicht/h) im Einzelfalle kurzfristig nicht sicherzustellen ist (4, 29). Diese klinischen Erfahrungen, die fehlende Standardisierung der aptt sowie die oben angesprochene Studienlage, machen die niedermolekularen Heparine zur überlegenen Primärtherapie der tiefen Venenthrombose. Lediglich in Einzelfällen ist die bessere Steuerbarkeit der UFH-Therapie, aufgrund der kürzeren Halbwertzeit von UFH und der kontinuierlichen intravenösen Applikation, bei einzelnen Patienten zu bevorzugen. Die niedrigere Inzidenz der im Einzelfall lebensbedrohenden heparininduzierten Thrombozytopenie Typ II (HIT Typ II), stellt ein weiteres Argument für die Initialtherapie der tiefen Venenthrombose mit niedermolekularem Heparin dar (35). Bei Patienten mit HIT Typ II in der Vorgeschichte, ist bei tiefer Venenthrombose die Antikoagulation mit alternativen Medikamenten, insbesondere Hirudin oder bei fehlender laboranalytischer Kreuzreaktion der Antikörper mit Danaparoid sicher zu erreichen. Auch wenn die therapeutische Antikoagulation mit niedermolekularen Heparinen nicht zwingend laboranalytisch kontrolliert werden muß, so ist doch die Verfügbarkeit einer Labormethode zur Messung der Anti-Xa-Aktivität im Patientenplasma zu fordern, um Fehldosierungen oder seltene, bei Nieren- oder Leberinsuffizienz zu erwartende Medikamentenkumulationen zu erfassen. Darüber hinaus ist aufgrund der deutlich geringeren klinischen Erfahrung bei Kindern und Schwangeren eine Laborkontrolle zu empfehlen. Immobilisation Die Immobilisation des Patienten mit frischer tiefer Beinvenenthrombose bis zum Erreichen einer therapeutischen Antikoagulation, wird allgemein empfohlen. Die Erfahrungen der letzten Jahre allerdings legen nahe, daß abhängig von der Beschwerdesymptomatik des individuellen Patienten, bei erreichter therapeutischer Antikoagulation, eine Immobilisation des Patienten nicht empfohlen werden muß (25, 26). Prospektiv randomisierte Studien, die hier definitive Klarheit verschaffen, liegen gegenwärtig nicht vor. Die verfügbaren Untersuchungen ergeben an großen Patientenserien keinen Anhalt, daß eine unterbleibende Immobilisation zu einer erhöhten Rate klinischer, bzw. untersuchungstechnisch nachgewiesener Lungenembolien führt. In diesen Untersuchungen wurde deutlich, daß bereits bei Primärdiagnose der tiefen Beinvenenthrombose mit zunehmend proximaler Thromboseausdehnung eine zunehmende Rate an subklinischen Lungenembolien vorliegt (26). So ist bei Patienten mit tiefer Oberschenkel- und Beckenvenenthrombose in etwa der Hälfte der untersuchten Patienten eine in der Regel klinisch stumme Lungenembolie nachzuweisen. Die Morphologie der Beinvenenthrombose, im Sinne von»flottierenden«thromben ist suggestiv, bei prospektiver Beobachtung unter Antikoagulation allerdings gegenüber»wand-adhärenten«gerinnseln ohne nachweisbar erhöhtes Embolierisiko (25). Die zuverlässige antikoagulatorische Wirksamkeit niedermolekularer Heparine bei fehlender Notwendigkeit der Laborüberwachung zusammen mit dem Fehlen zwingender Indikationen zur Immobilisation, lassen ambulante Behandlungen tiefer Venenthrombosen möglich erscheinen (17, 18, 21). Die vorliegenden Daten zur weitgehenden Sicherheit mobilisierter Patienten mit tiefer Venenthrombose wurden allerdings an Patienten im Krankenhaus erhoben. Die Notwendigkeit einer zuverlässigen Diagnostik und sachgerechten Therapie werden in der Regel einen zeitlich limitierten Krankenhausaufenthalt notwendig machen. Dies gilt insbesondere beim Vorliegen kardiopulmonaler Begleiterkrankungen, bei denen auch nach erfolgter Antikoagulation im Prozentbereich stattfindende kleine Lungenembolien (25, 26) klinisch relevant und lebensbedrohend sein können und eine stationäre Betreuung dieser Patienten notwendig machen. Andererseits ist bei Sachkompetenz des betreuenden Kollegen die ambulante Behandlung unkomplizierter Unterschenkelvenenthrombosen möglich. In diesem Zusammenhang sei auf die Notwendigkeit regelmäßiger Thrombozytenzahlkontrollen, auch bei Verwendung niedermolekularer Heparine, hingewiesen. Prolongierte Antikoagulation Die initial eingeleitete Antikoagulation ist längerfristig aufrechtzuerhalten um Re-
3 67/83 Behandlung der tiefen Venenthrombose zidivthrombose, Thromboseprogredienz und Lungenembolie zuverlässig zu vermeiden. Dabei hat sich gezeigt, daß bei Verwendung unfraktionierter Heparine, bereits innerhalb der ersten 48 Stunden, überlappend mit der oralen Antikoagulation begonnen werden kann und daß nach Erreichen therapeutischer INR-Werte die Heparintherapie sicher beendet werden kann (9, 15). Inwiefern durch eine prolongierte Antikoagulation mit Heparinen, insbesondere niedermolekularen Heparinen, die»spontanlyserate«bei tiefen Venenthrombosen klinisch relevant verbessert werden kann, ist Gegenstand aktueller Studien. Aufgrund dieser Situation und auch mit dem Ziel das Auftreten der immunologisch vermittelten HIT Typ II zu vermeiden, wird heute meist ein früher Beginn der oralen Antikoagulation empfohlen. Dabei sollten initial hohe Kumarindosen aufgrund des damit verbundenen Risikos der Auslösung von sogenannten Kumarinnekrosen unterbleiben. Am zweiten Tag einer therapeutischen INR kann die Heparintherapie beendet werden. Aufgrund älterer kleinerer Therapiestudien wird eine INR von 2,0-3,0 als effektive Antikoagulation zur längerfristigen Vermeidung eines Thromboserezidivs angesehen (13). Die optimale Dauer der Antikoagulanzientherapie für individuelle Patienten ist nicht definitiv geklärt (16, 22). Für Patienten mit Unterschenkelvenenthrombosen sowie Thrombosen im Rahmen zeitlich befristeter Risikokonstellationen (z. B. perioperativ), ist eine Antikoagulanzientherapie für (6 Wochen bis) 3 Monate ausreichend. Bei Fehlen erkennbarer befristeter Risikosituationen wird eine sechsmonatige Antikoagulation empfohlen. Die optimale Dauer einer Antikoagulation für Patienten mit hereditären Risikofaktoren wird kontrovers diskutiert. Insbesondere bei einem zweiten venösen thromboembolischen Ereignis ist unter Abwägung des individuellen, therapieassoziierten Blutungsrisikos eine prolongierte bis lebenslange Antikoagulation zu erwägen (32). Bei Patienten mit seltener, genetisch determinierter Kumarinresistenz, insbesondere aber bei Patienten mit Kumarinkontraindikationen, stellt die prolongierte Heparintherapie eine alternative Behandlungsmöglichkeit dar (12). Die laborkontrollierte Therapie mit subkutan appliziertem unfraktioniertem Heparin ist möglich und in ihrer Wirksamkeit einer Kumarintherapie vergleichbar. Die dabei notwendige zweimal tägliche Applikation sowie das kumulative Osteoporoserisiko, lassen auch hier niedermolekulare Heparine als Therapie der Wahl erscheinen. Offen ist gegenwärtig dabei die zur Rezidivthromboembolieprophylaxe notwendige Dosierung, doch scheint eine»volle therapeutische Dosierung«längerfristig nicht notwendig zu sein. Aufgrund der nur eingeschränkt verfügbaren Studiendaten, scheint eine halbtherapeutische Dosierung mit etwa Anti-Xa-Einheiten täglich subkutan, ohne erhöhtes Blutungsrisiko, eine effektive sekundäre Thromboembolieprophylaxe zu gewährleisten (5, 6, 24, 27). Thrombolytische Therapie der tiefen Venenthrombosen Die thrombolytische Therapie ist in der Lage, bei einem Teil der Patienten mit tiefen Venenthrombosen eine rasche Wiedereröffnung der tiefen Venenstrombahn zu erreichen und damit das Risiko der Entwicklung eines postthrombotischen Syndroms zu verringern. Abgesehen von Patienten mit massiven Lungenembolien und der sich daraus ableitenden Indikation zur Thrombolyse ist der Stellenwert der thrombolytischen Therapie in der Behandlung der tiefen Venenthrombose unzureichend definiert (8, 10, 11). Obwohl eine verglichen mit alleiniger Antikoagulanzientherapie deutlich gesteigerte Thrombolyse mit Wiederherstellung der tiefen Venenstrombahn bei systemischen Fibrinolysebehandlungen objektiv, meist phlebographisch, nachgewiesen werden konnte, fehlen überzeugende Daten, die eine Reduktion der Frequenz oder des Ausmaßes des postthrombotischen Syndroms nach Fibrinolysetherapie, verglichen mit Antikoagulanzienbehandlung, belegen. Diese Tatsache sowie die seltenen, zum Teil allerdings schwerwiegenden bis tödlichen Blutungskomplikationen unter Fibrinolysetherapie, führten in den letzten Jahren zu einem abnehmenden klinischen Einsatz dieser Therapiemodalität bei tiefen Venenthrombosen. Neues Interesse findet die Thrombolysetherapie der tiefen Venenthrombose seitdem aktuelle Untersuchungen mit lokoregionärer Gabe des Fibrinolytikums zeigten, daß bei guter Thrombolyse schwere Blutungskomplikationen weitestgehend vermieden werden können (30). Doch auch für dieses Vorgehen liegen gegenwärtig keine überzeugenden Studien zum Langzeitnutzen vor. Somit bleibt die Thrombolyse bei tiefer Venenthrombose eine individuelle Entscheidung nach sorgfältiger Abwägung und ausführlicher Aufklärung des Patienten. Bei fehlender Operationsmöglichkeit (vgl. unten) stellt die Thrombolyse einen sinnvollen Therapieversuch zur Behandlung der akuten Phlegmasien mit dem Ziel der Amputationsvermeidung dar. Thrombektomie Die Wiedereröffnung der Venenstrombahn kann auch durch chirurgische Entfernung des verschließenden Thrombus erreicht werden. Ähnlich wie für die systemische Thrombolysetherapie liegen nur unzureichende klinische Studien zu Nutzen und Risiken der venösen Thrombektomie vor. Lediglich bei massiven Thrombosen im Rahmen der Phlegmasien wird heute die chirurgische Intervention empfohlen (28, 31). Kavaschirmfilter Die Plazierung eines Kavaschirmfilters sollte bei Patienten mit hohem Blutungsrisiko, d. h, Kontraindikation zur Antikoagulation oder/und bei Patienten mit objektiv diagnostizierter, klinisch manifester Lungenembolie trotz adäquater Antikoagulation in Betracht gezogen werden. Trotz des verbreiteten Einsatzes verschiedener Typen von Kavaschirmfiltern fehlen Daten zur Langzeitwirksamkeit und Si-
4 68/84 Riess, Loew cherheit dieses Vorgehens. Eine prospektiv randomisierte Studie bei Risikopatienten mit proximaler tiefer Venenthrombose ergab eine Reduktion von initialen Lungenembolien, die durch rezidivierende, bzw. fortschreitende tiefe Venenthrombosen im weiteren Verlauf aufgehoben wurde (7). Bei etwa 200 Patienten in jeder Behandlungsgruppe ergab sich keine Differenz in bezug auf die Mortalität. Da auch die Plazierung von Kavaschirmfiltern zu akuten Problemen wie Blutungen im Punktionsbereich, Filterdislokationen und Perforationen führen können, ist eine zurückhaltende Indikationsstellung zur Implantation permanenter Kavaschirmfilter anzuraten. In Einzelfällen ist die Indikation zur passageren Implantation von Kavaschirmfiltern zu diskutieren. Die dafür verfügbaren Systeme lassen sich nicht nur transvenös plazieren, sondern auch wieder entfernen. Bei passager sehr hohem Embolierisiko und Kontraindikationen zur therapeutischen Antikoagulation kann ihre Verwendung hilfreich sein. Als Beispiel sei hier der Politraumapatient mit Beckenvenenthrombose und Indikation zum operativen Eingriff, anderseits mit Kontraindikation zur therapeutischen Antikoagulation, genannt. Externe Kompression Während die Wirksamkeit der externen Kompression mit Erhöhung des venösen Rückflusses in tiefen Beinvenen als primäre Thromboseprophylaxe perioperativ, insbesondere in Form der intermittierenden pneumatischen Kompression, wirksam ist, wird die Bedeutung der Kompressionsbehandlung bei akuter tiefer Venenthrombose kontrovers diskutiert. So wird einerseits eine Förderung der Wandadhärenz tiefer Venenthrombosen mit Reduktion des Thromboembolierisikos postuliert, andererseits eine Steigerung des Venenflusses in den tiefen Beinvenen als förderlich für die Propagation der körpereigenen Fibrinolyse angesehen. Insbesondere bei deutlicher ödematöser Schwellung der betroffenen Extremität wird die externe Kompression von vielen Patienten angenehm empfunden, ein Beitrag dieser Kompression zur Abschwellung erscheint naheliegend. Prospektive Untersuchungen zur Art, zum Zeitpunkt und zur Wirksamkeit der externen Kompression im Behandlungskonzept der akuten tiefen Venenthrombosen liegen nicht vor. Demgegenüber ist die Wirksamkeit der externen Kompression meist in Form von individuell angepaßten Kompressionsstrümpfen der Klasse II zur langfristigen Prophylaxe des postthrombotischen Syndroms zweifelsfrei belegt (2). Die Indikationsstellung zur externen Kompression kann dabei anhand der Thromboseausdehnung und dem davon abhängigen Risiko eines klinisch relevanten postthrombotischen Syndroms (»empirisch«), bzw. aufgrund von wiederholter Venenfunktionsuntersuchungen gestellt werden. Ausblick Die Behandlung der akuten tiefen Venenthrombose akut mit Heparinen und längerfristig mit Kumarinen stellt gegenwärtig das Standardvorgehen dar. Bereits verfügbare Akutantikoagulanzien wie Danaparoid und Hirudin sind insbesondere bei Patienten mit HIT Typ II von klinischem Interesse. Der Antithrombin-III-unabhängige Mechanismus der Hirudine läßt zukünftig eine verbesserte therapeutische Effizienz der Antikoagulanzientherapie erhoffen (23). Die Bedeutung neuerer und zukünftiger Antikoagulanzien wie hochspezifischer Faktor-Xa-Inhibitoren und des»tissue-factor-pathway-inhibitor«können zukünftige Alternativen für die Antikoagulanzientherapie darstellen. Literatur 1. Basu D, Gallus A, Hirsh J, et al. A prospective study of the value of monitoring heparin treatment with activated partial thromboplastin time. N Eng J Med 1972; 287: Brandjes DP, Büller HR, Heijober H, et al. A randomised trial of effect of compression stockings in patients with symptomatic proximal-vein thrombosis. Lancet 1997; 349 (9054): Brandjes DP, Heijober H, Büller HR, et al. Acenocoumarol and heparin compared with acenocoumarol alone in the initial treatment of proximal vein thrombosis. N Engl J Med 1992; 327: Cruickshank MK, Levine MN, Hirsh J. A standard heparin nomogram for the management of heparin therapy. Arch Intern Med 1991; 151: Czestowska E, Zawilska K, Cencora A, et al. Low molecular weight heparin versus acenocoumarol in the secondary prophylaxis of deep vein thrombosis. Thromb Haemost 1999; 81: Das SK, Cohen AT, Edmondson RA, et al. Low-molecular-weight heparin versus warfarin for prevention of recurrent venous thromboembolism: a randomized trial. World J Surg 1996; 20: Decousus MN, Leizorovicz A, Parent F, et al. A clinical trial of vena caval filters in the prevention of pulmonary embolism in patients with proximal deep-vein thrombosis. N Engl J Med 1998; 338: Elliot MN, Immelmann EJ, Benatar JSR, et al. A comparative randomized trial of heparin versus streptokinase in the treatment of acute proximal vein thrombosis: an interim report of a prospective trial. Br J Surg 1997; 66: Gallus A, Jackamann J, Tillet J, et al. A Safety and efficacy of warfarin started early after submassive venous thrombosis or pulmonary embolism. Lancet 1986; ii: Goldhaber SZ, Buring JE, Lipnick RJ, et al. Pooled analysis of randomized trials of streptokinase and heparin in phlebographically documented acute deep vein thrombosis. Am J Med 1984; 76: Hirsh J, Lensing A. Thrombolytic therapy for deep vein thrombosis. Int Angiol 1996: 5; S Hull RD, Delmore T, Carter C, et al. Adjusted subcutaneous heparin versus warfarin sodium in the long-term treatment of venous thrombosis. N Engl J Med 1982; 306: Hull R D, Hirsh J, Jay R, et al. Different intensities of oral anticoagulant therapy in the treatment of proximal-vein thrombosis. N Engl J Med 1982; 307: Hull RD, Raskob GE, Brant RF, et al. Relation between the time to achieve the lower limit of the APTT therapeutic range and recurrent venous thromboembolism during heparin treatment for deep vein thrombosis. Arch Intern Med 1997; 157: Hull RD, Raskob GE, Rosenbloom D, et al. Heparin for 5 days compared with 10 days in the initial treatment of proximal venous thrombosis. N Engl J Med 1990; 332: Kearon C, Gent M, Hirsh J, et al. A comparison of three months coagulation for a first episode of idiopathic venous thromboembolism. N Engl J Med 1999; 340: Koopman MMW, Kraaijenhagen RA, Büller HR. The feasibility of low molecular weight heparin treatment of venous thromboembolism at home. Vessels 1997; 3: Koopman MMW, Prandoni P, Piovella F, et al. Treatment of venous thrombosis with intravenous unfractionated heparin administered in
5 69/85 Behandlung der tiefen Venenthrombose the hospital as compared with subcutaneous low-molecular-weight heparin administered at home. N Engl J Med 1996; 334: Leisorovicz A. Comparison of the efficacy and safety of low molecular weight heparins and unfractionated heparins in the initial treatment of deep enous thrombosis. An uptated metaanalysis. Drugs 1996; 52 (Suppl. 7): Lensing AW, Prins MH, Davidson BL, et al. Treatment of deep venous thrombosis with low-molecular-weight heparins. A meta-analysis. Arch Intern Med 1995; 155: Levine MN, Gent M, Hirsh J, et al. A comparison of low-molecular-weight heparin administered primarily at home with unfractionated heparin admininstered in the hospital for proximal deep-vein thrombosis. N Engl J Med 1996; 334: Levine MN, Hirsh J, Gent M, et al. Optimal duration of oral anticoagulant therapy; a randomized trial comparing four weeks with three months of warfarin in patients with proximal deep vein thrombosis. Thromb Haemost 1995; 74: Moia M, Schiele F, Walker M, et al. Treatment of acute deep vein thrombosis (DVT) by subcutaneous r-hirudin (HBW 023): a multi-centrestudy. Thromb Haemost 1995; 73: Monreal M, Lafoz E, Olive A, et al. Comparison of subcutaneous unfractionated heparin with low-molecular-weight heparin (Fragmin) in patients with venous thromboembolism and contraindications to coumarin. Thromb Haemost 1994; 71: Pacourent C, Alison D, Pottier J M, et al. Freefloating thrombus and embolic risk in patients with angiographically confirmed proximal deep venous thrombosis. A prospective study. Arch Intern Med 1997; 157: Partsch H, Kechavarz B, Mostbeck A, et al. Frequenzy of pulmonary embolism in patients who have iliofemoral deep vein thrombosis and are treated with once- or twice-daily low-molecular-weight heparin. J Vasc Surg 1996; 24: Pini M, Aiello S, Manotti C, et al. Low molecular weight heparin versus warfarin in the prevention of recurrences after deep venous thrombosis. Thromb Haemost 1994; 72: Plate G, Akesson H, Einarsson E, et al. Longterm results of venous thrombectomy combined with temporary arteriovenous fistula. Eur J Cardiovasc Surg 1990; 4: Raschke RA, Reilly BM, Guidry JR, et al. The weight-based heparin dosis nomogram compared with a»standard care nomogram«. Ann Intern Med 1993; 119: Semba CP, Dake MD. Ilifemoral deep venous thrombosis: Aggressive therapy with catheterdirected thrombolysis. Radiology. 1994; 191: Sharafuddin MJ, Hicks ME. Current status of percutaneous mechanical thrombectomy: Part III Present and future applications. J Vasc Interv Radiol 1998; 9: Shulman S, Granqvist S, Holmstrom M, et al. The duration of oral anticoagulant therapy after a second episode of venous thromboembolism. N Engl J Med 1997; 336: Siragusa S, Cosmi B, Pivella F, et al. Low-molecular weight heparins and unfractionated heparin in the treatment of patients with acute venous thromboembolism: Results of a metaanalysis. Am J Med 1996; 100: The Columbus Investigators. Low-molecular weight heparin in the treatment of patients with thromboembolism. N Engl J Med 1997; 337: Warkentin TE, Levine NM, Hirsh J, et al. Heparin-induced thrombocytopenia in patients treated with low-molecular-weight heparin or unfractionated heparin. N Engl J Med 1995; 332: Korrespondenzadresse: Prof. Dr. med. Hanno Riess Medizinische Klinik für Hämatologie und Onkologie Charité, Campus-Virchow-Klinikum Augustenburger Platz 1, D Berlin Fax 030/
6
Viele Studien haben die Gleichwertigkeit Heparin (NMH) im Vergleich zu intravenös verabreichtem, APTTadjustiertem
 2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Thrombus Torsten Schwalm
 Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.
 Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Niedermolekulare Heparine zur akuten Therapie von venösen Thromboembolien*
 Dies ist eine wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Bonn) für Informationen auf
Dies ist eine wissenschaftliche Bewertung des Instituts für Klinische Pharmakologie, Klinikum Bremen Mitte ggmbh, St.-Jürgenstrasse 1, 28177 Bremen, die dem AOK-Bundesverband (Bonn) für Informationen auf
SOP Unterbrechung der oralen Antikoagulation und Bridging. Gültig ab
 Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
Tiefe Beinvenenthrombose. Klinik, Abklärung und Therapie
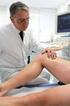 Tiefe Beinvenenthrombose Klinik, Abklärung und Therapie 1. Definition und medizinische Relevanz Die Tiefe Venenthrombose (TVT) ist eine Manifestation der Venösen Thromboembolie (VTE), die Thrombosen im
Tiefe Beinvenenthrombose Klinik, Abklärung und Therapie 1. Definition und medizinische Relevanz Die Tiefe Venenthrombose (TVT) ist eine Manifestation der Venösen Thromboembolie (VTE), die Thrombosen im
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach
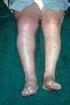 12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
griff bereit Jörg Fuchs 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello
 Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Jörg Fuchs griff bereit 2. Auflage Gefäßchirurgie Manual für die Praxis Mit einem Geleitwort von Giovanni Torsello 12 Akuter peripherer Arterienverschluss... 111 Klinik... 111 Diagnostik... 112 Therapeutische
Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen?
 Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe
 Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
# $( Der rote Streifen wandert nach oben.
 !"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
!"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
Diagnostik und Patienten management bei HIT
 Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Diagnostik und Patienten management bei HIT REVIEW VON AREPALLY G AND ORTEL TH Eine Heparin-induzierte Thrombozytopenie (HIT) ist eine lebensbedrohliche Nebenwirkung der unfraktionierten und, wenn auch
Thrombose. Nina Dressler
 Thrombose Nina Dressler Gliederung 1 Definition 2 Entstehung 3 Lokalisation 4 Risikofaktoren 5 Symptome 6 Diagnose 7 Therapie 8 Komplikationen 9 Thromboseprophylaxe 10 Prognose 1 Definition 2 Entstehung
Thrombose Nina Dressler Gliederung 1 Definition 2 Entstehung 3 Lokalisation 4 Risikofaktoren 5 Symptome 6 Diagnose 7 Therapie 8 Komplikationen 9 Thromboseprophylaxe 10 Prognose 1 Definition 2 Entstehung
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach
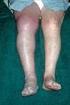 DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
Dossierbewertung A14-28 Version 1.0 Apixaban (neues Anwendungsgebiet) Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren
 Marcumar nach Venenthrombose - Wie lange? Heparin in der Schwangerschaft Wann? Wer? Wie lange? Ziel: Risikostratifizierung für Thrombosen Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren Rainer
Marcumar nach Venenthrombose - Wie lange? Heparin in der Schwangerschaft Wann? Wer? Wie lange? Ziel: Risikostratifizierung für Thrombosen Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren Rainer
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Vitamin-K- Antagonisten NOAK VKA. Neue orale Antikoagulanzien. Informationen für Ärzte: Vorteile VKA gegenüber NOAK
 Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Apixaban (neues Anwendungsgebiet)
 Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Thrombosebehandlung Thromboseprävention. Einfach Clexane
 Thrombosebehandlung Thromboseprävention Einfach Clexane Prävention der tiefen Venenthrombose Patient mit hohem Risiko 1x/Tag Grosse orthopädische Chirurgie 1,2 Chirurgie mit Risikofaktor (z. B. Onkochirurgie)
Thrombosebehandlung Thromboseprävention Einfach Clexane Prävention der tiefen Venenthrombose Patient mit hohem Risiko 1x/Tag Grosse orthopädische Chirurgie 1,2 Chirurgie mit Risikofaktor (z. B. Onkochirurgie)
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach
 Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach 3 Punkte cme ZUSAMMENFASSUNG Einleitung: Die tiefe Bein- und
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach 3 Punkte cme ZUSAMMENFASSUNG Einleitung: Die tiefe Bein- und
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern
 Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Gerinnungsmanagement und perioperative Verweildauer
 Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Gerinnungsmanagement und perioperative Verweildauer Themen Thromboseprophylaxe Plättchenfunktionshemmer Vitamin-K-Antagonisten Gerinnung peri-op SLÄK 2.12.2009 Seite 2 S3-Leitlinie VTE-Prophylaxe 2009
Antikoagulation im Alter
 Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß?
 AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien
 Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
NMH als Standardantikoagulativum auf der Intensivstation: pro
 DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
Neueste Studienergebnisse in der Therapie der PAH
 Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten
 Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
seltener auftreten werden. Durch strikte Bevorzugung der ambulanten Therapie können in hohem Maße Ressourcen geschont werden.
 Originalie Tiefe Beinvenenthrombose stationäre versus ambulante Behandlung B. ANGELKORT, J.HERING, M.ROTTMANN, J.KÖPCHEN*, MEDIZINISCHE KLINIK NORD DES KLINIKUMS DORTMUND ggmbh, PRAXIS FÜR GEFÄßKRANKHEITEN
Originalie Tiefe Beinvenenthrombose stationäre versus ambulante Behandlung B. ANGELKORT, J.HERING, M.ROTTMANN, J.KÖPCHEN*, MEDIZINISCHE KLINIK NORD DES KLINIKUMS DORTMUND ggmbh, PRAXIS FÜR GEFÄßKRANKHEITEN
Heparin-induzierte Thrombozytopenie. Vorlesung im Modul 3.4. Erkrankungen des Blutes
 Heparin-induzierte Thrombozytopenie Vorlesung im Modul 3.4 Erkrankungen des Blutes Patientin, 40 Jahre; In Anamnese TVT rechts und Phlebitis bds. Thrombozyten [x10 3 /µl] 700 600 500 400 300 200 100 Lyse
Heparin-induzierte Thrombozytopenie Vorlesung im Modul 3.4 Erkrankungen des Blutes Patientin, 40 Jahre; In Anamnese TVT rechts und Phlebitis bds. Thrombozyten [x10 3 /µl] 700 600 500 400 300 200 100 Lyse
Orale Antikoagulation 2014: Sind wir am Ziel angekommen?
 Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
INRswiss Tag INR. Neue orale Antikoagulanzien. Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! 54.j. Mann. 54.j. Mann. 54.j.
 IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
IRswiss Tag IRswiss Tag eue orale Antikoagulanzien Wasser Fluch oder Segen? Fluch oder Segen? Es kommt darauf an! Beschwerden, Schmerzen im Brustbereich Abklärungen ergeben anfallartiges Vorhofflimmern
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
PEG in der Geriatrie. Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg
 PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
Summary. Key words: deep vein thrombosis, pulmonary. heparin, vitamin K antagonists. Die erste Darstellung einer tiefen Beinvenenthrombose
 Phlebologie Diagnose und Therapie der akuten tiefen Beinvenenthrombose J. Harenberg, IV. Medizinische Klinik, Universitätsklinikum Mannheim Autorenbeleg. Nur für den persönlichen Gebrauch J. Harenberg
Phlebologie Diagnose und Therapie der akuten tiefen Beinvenenthrombose J. Harenberg, IV. Medizinische Klinik, Universitätsklinikum Mannheim Autorenbeleg. Nur für den persönlichen Gebrauch J. Harenberg
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin
 Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Therapie der tiefen Beinvenenthrombose. Keywords Heparin, low-molecular-weight heparins, pulmonary embolism, phebography, thrombus regression
 111/38 2001 Schattauer GmbH H. K. Breddin Internat. Institut für Thrombose- und Hämostaseforschung, Frankfurt Schlüsselwörter Heparin, niedermolekulare Heparine, Lungenembolie, Phebographie, Rückbildung
111/38 2001 Schattauer GmbH H. K. Breddin Internat. Institut für Thrombose- und Hämostaseforschung, Frankfurt Schlüsselwörter Heparin, niedermolekulare Heparine, Lungenembolie, Phebographie, Rückbildung
5 gut investierte Minuten zum Thema Lungenembolie
 Samuel Z. Goldhaber, MD: Guten Tag, ich bin Dr. Sam Goldhaber, Medizinprofessor an der medizinischen Fakultät in Harvard und Direktor der Thromboseforschungsgruppe in Boston. Willkommen zu diesem Programm:
Samuel Z. Goldhaber, MD: Guten Tag, ich bin Dr. Sam Goldhaber, Medizinprofessor an der medizinischen Fakultät in Harvard und Direktor der Thromboseforschungsgruppe in Boston. Willkommen zu diesem Programm:
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin?
 Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
ICD Programmierung bei Kammertachykardie. Prof. Christian Sticherling Universitätsspital Basel
 ICD Programmierung bei Kammertachykardie Prof. Christian Sticherling Universitätsspital Basel ICD Implantations in Europe 2015 500 000 sudden cardiac deaths >100 000 implantations annually (costs>2 billion
ICD Programmierung bei Kammertachykardie Prof. Christian Sticherling Universitätsspital Basel ICD Implantations in Europe 2015 500 000 sudden cardiac deaths >100 000 implantations annually (costs>2 billion
Neue Therapieoptionen der oralen Antikoagulation. Inselspital Bern
 Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Gerinnungsstörungen in der Praxis. Dr. med. E. Bächli
 Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Therapie der Beinvenenthrombose
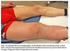 Schwerpunkt: Was ist gesichert in der Therapie? Internist 2004 45:1345 1355 DOI 10.1007/s00108-004-1302-8 Online publiziert: 23. Oktober 2004 Springer Medizin Verlag 2004 Schwerpunktherausgeber J. Schölmerich,
Schwerpunkt: Was ist gesichert in der Therapie? Internist 2004 45:1345 1355 DOI 10.1007/s00108-004-1302-8 Online publiziert: 23. Oktober 2004 Springer Medizin Verlag 2004 Schwerpunktherausgeber J. Schölmerich,
Stellenwert alternativer Methoden zur oralen Antikoagulation
 Stellenwert alternativer Methoden zur oralen Antikoagulation Prof. Dr. med. Axel Bauer Leitender Oberarzt 1. Medizinische Klinik Klinikum der Universität München Gut Ising 19.9.2015 Charybdis Quelle: bookpalace.com
Stellenwert alternativer Methoden zur oralen Antikoagulation Prof. Dr. med. Axel Bauer Leitender Oberarzt 1. Medizinische Klinik Klinikum der Universität München Gut Ising 19.9.2015 Charybdis Quelle: bookpalace.com
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz. DOAK im Alter -Pro. Armin Imhof
 22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
Realistisches Thromboserisiko bei Pille und HRT
 Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Auszug: Was bedeutet Thrombose?
 Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Dr. Christian Stock Institut für Medizinische Biometrie und Informatik (IMBI) Universitätsklinikum Heidelberg
 Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Neue Antikoagulanzien
 1. Unabhängiger Fortbildungskongress der Ärztekammer Berlin, Berlin 1.12.2012 Workshop 2: Neue Antikoagulanzien Hans Wille Institut für Klinische Pharmakologie Klinikum Bremen Mitte ggmbh www.pharmakologie
1. Unabhängiger Fortbildungskongress der Ärztekammer Berlin, Berlin 1.12.2012 Workshop 2: Neue Antikoagulanzien Hans Wille Institut für Klinische Pharmakologie Klinikum Bremen Mitte ggmbh www.pharmakologie
Antikoagulation bei erhöhtem gastro-intestinalem Blutungsrisiko
 Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Praktische Phlebologie
 Praktische Phlebologie Empfehlungen zur differenzierten Diagnostik und Therapie phlebologischer Krankheitsbilder Herausgegeben von Eberhard Rabe Horst-E. Gerlach Mit Beiträgen von H.-E. Cerlach M. Marshall
Praktische Phlebologie Empfehlungen zur differenzierten Diagnostik und Therapie phlebologischer Krankheitsbilder Herausgegeben von Eberhard Rabe Horst-E. Gerlach Mit Beiträgen von H.-E. Cerlach M. Marshall
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld -
 Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Bedeutung von MAO-B-Hemmern
 DGN-Kongress 2014: Rasagilin verlässlicher Therapiepartner im Krankheitsverlauf Individuelle Konzepte in der Parkinson-Therapie: Bedeutung von MAO-B-Hemmern München (17. September 2014) - Wie kann der
DGN-Kongress 2014: Rasagilin verlässlicher Therapiepartner im Krankheitsverlauf Individuelle Konzepte in der Parkinson-Therapie: Bedeutung von MAO-B-Hemmern München (17. September 2014) - Wie kann der
Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH
 Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
Palliative Chemotherapie First line 04.Februar 2006
 Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
der Frau INRswiss Tag 2011 Franziska Demarmels Biasiutti Universitätsspital, Inselspital Bern
 Antikoagulation in den verschiedenen Lebensphasen der Frau INRswiss Tag 2011 Bern, 12.11.201111 2011 Franziska Demarmels Biasiutti Universitätsklinik und Poliklinik für Hämatologie Universitätsspital,
Antikoagulation in den verschiedenen Lebensphasen der Frau INRswiss Tag 2011 Bern, 12.11.201111 2011 Franziska Demarmels Biasiutti Universitätsklinik und Poliklinik für Hämatologie Universitätsspital,
Journal: Journal of Clinical Oncology Publikationsjahr: 2012 Autoren: Paulo M. Hoff, Andreas Hochhaus, Bernhard C. Pestalozzi et al.
 Cediranib Plus FOLFOX/CAPOX Versus Placebo Plus FOLFOX/CAPOX in Patients With Previously Untreated Metastatic Colorectal Cancer: A Randomized, Double Blind, Phase III Study (HORIZON II) Journal: Journal
Cediranib Plus FOLFOX/CAPOX Versus Placebo Plus FOLFOX/CAPOX in Patients With Previously Untreated Metastatic Colorectal Cancer: A Randomized, Double Blind, Phase III Study (HORIZON II) Journal: Journal
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen
 Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Dossier zur Nutzenbewertung gemäß 35a SGB V
 Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Apixaban (Eliquis Filmtabletten) Bristol-Myers Squibb GmbH & Co. KGaA und Pfizer Deutschland GmbH Modul 2 Allgemeine
Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Apixaban (Eliquis Filmtabletten) Bristol-Myers Squibb GmbH & Co. KGaA und Pfizer Deutschland GmbH Modul 2 Allgemeine
Antikoagulation beim betagten Patienten
 Antikoagulation beim betagten Patienten Prof. Dr. med. Job Harenberg Klinische Pharmakologie Mannheim Medizinische Fakultät Mannheim Ruprecht-Karls-Universität Heidelberg Maybachstr. 14 D-68169 Mannheim
Antikoagulation beim betagten Patienten Prof. Dr. med. Job Harenberg Klinische Pharmakologie Mannheim Medizinische Fakultät Mannheim Ruprecht-Karls-Universität Heidelberg Maybachstr. 14 D-68169 Mannheim
Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis
 Prim. Univ.-Prof. DDr. Thomas Klestil Abteilung Unfallchirurgie Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis Inhalt 2 1 Einführung: Zahlen & Fakten 2
Prim. Univ.-Prof. DDr. Thomas Klestil Abteilung Unfallchirurgie Die perioperative Thromboseprophylaxe an einer Abteilung für Unfallchirurgie Die tägliche Praxis Inhalt 2 1 Einführung: Zahlen & Fakten 2
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome
 Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Fallbeispiele. Fallbeispiel 1
 Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie
 1 Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie Torsten Slowinski Universitätsklinikum Charité Campus Mitte Klinik für Nephrologie Berlin 2 KDIGO (2012): Empfehlung zur Antikoagulation
1 Regionale Citratantikoagulation in der kontinuierlichen Nierenersatztherapie Torsten Slowinski Universitätsklinikum Charité Campus Mitte Klinik für Nephrologie Berlin 2 KDIGO (2012): Empfehlung zur Antikoagulation
Sekundärprävention von TVT/LE
 Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Projekte: Gutartige, boesartige und unspezifische Neubildungen (einschl. Zysten und Polypen)
 Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung eines VEGF-Rezeptor Hemmers Andere Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung Erstellung eines Dossiers für eine Nutzenbewertung
Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung eines VEGF-Rezeptor Hemmers Andere Erstellung einer Stellungnahme für den G-BA zur Nutzenbewertung Erstellung eines Dossiers für eine Nutzenbewertung
Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern?
 Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern? -10. Innovationsgipfel der MHH- Prof. Dr. med. Gunnar Klein Rhythmologie und Elektrophysiologie der Klinik für Kardiologie & Angiologie,
Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern? -10. Innovationsgipfel der MHH- Prof. Dr. med. Gunnar Klein Rhythmologie und Elektrophysiologie der Klinik für Kardiologie & Angiologie,
Koronare Herzkrankheit: optimales Management
 ZÜRICH REVIEW-KURS KLINISCHE KARDIOLOGIE 9.April 2015 Koronare Herzkrankheit: optimales Management Orale Antikoagulation und Thrombozytenaggregationshemmer: was ist zu viel? Klinik für Kardiologie Hans
ZÜRICH REVIEW-KURS KLINISCHE KARDIOLOGIE 9.April 2015 Koronare Herzkrankheit: optimales Management Orale Antikoagulation und Thrombozytenaggregationshemmer: was ist zu viel? Klinik für Kardiologie Hans
Rekanalisation des benignen Beckenvenenverschlusses. R. de Graaf, MD PhD Interventional Radiologist European Venous Center
 Rekanalisation des benignen Beckenvenenverschlusses R. de Graaf, MD PhD Interventional Radiologist European Venous Center Die Anreise Patienten nur 20-30% der Beckenvenen rekanalisieren unter Antikoagulation
Rekanalisation des benignen Beckenvenenverschlusses R. de Graaf, MD PhD Interventional Radiologist European Venous Center Die Anreise Patienten nur 20-30% der Beckenvenen rekanalisieren unter Antikoagulation
Primärer Endpunkt Fallzahlkalkulation...
 Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
Prospective randomized multicentre investigator initiated study: Randomised trial comparing completeness of adjuvant chemotherapy after early versus late diverting stoma closure in low anterior resection
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Stellenwert von Brivudin in der antiviralen Behandlung der Gürtelrose: Aktuelle Virus- und Komplikationsbekämpfung bei Herpes zoster
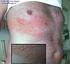 17.10.2003 Prof. Dr. med. Sawko Wassilew Deutschland Stellenwert von Brivudin in der antiviralen Behandlung der Gürtelrose: Aktuelle Virus- und Komplikationsbekämpfung bei Herpes zoster Keywords: Herpes
17.10.2003 Prof. Dr. med. Sawko Wassilew Deutschland Stellenwert von Brivudin in der antiviralen Behandlung der Gürtelrose: Aktuelle Virus- und Komplikationsbekämpfung bei Herpes zoster Keywords: Herpes
Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie
 GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
Antikoagulantien. Dieser Patient wird behandelt mit. Präparat: Straße und Hausnr.: Wohnort:
 Dieser Patient wird behandelt mit Antikoagulantien Präparat: Name: Straße und Hausnr.: Wohnort: Vorname: Mit Hinweisen und Dokumentationsmöglichkeit zur Überbrückungstherapie Stempel bzw. Anschrift des
Dieser Patient wird behandelt mit Antikoagulantien Präparat: Name: Straße und Hausnr.: Wohnort: Vorname: Mit Hinweisen und Dokumentationsmöglichkeit zur Überbrückungstherapie Stempel bzw. Anschrift des
Tumor und Thrombose. Referat
 Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Register) Röhnisch. Versorgungsforschungskongress Berliner Herzinfarktregister e.v. Versorgungsforschungskongress 2012,
 1 Wie beeinflussen Leitlinien die ärztliche Einschätzung von Risiken: Analyse am Beispiel der Behandlung von PatientInnen mit akutem Herzinfarkt und Vorhofflimmern aus Berlin (AFibACS Register) Jens-Uwe
1 Wie beeinflussen Leitlinien die ärztliche Einschätzung von Risiken: Analyse am Beispiel der Behandlung von PatientInnen mit akutem Herzinfarkt und Vorhofflimmern aus Berlin (AFibACS Register) Jens-Uwe
Diabetes mellitus und kardiovaskuläres Risiko: Welches ist die optimale Therapie?
 Diabetes mellitus und kardiovaskuläres Risiko: Welches ist die optimale Therapie? Hannes Reuter Herzzentrum, Klinik III für Innere Medizin Seite 1 Patienten mit Typ 2-Diabetes haben gehäuft ischämische
Diabetes mellitus und kardiovaskuläres Risiko: Welches ist die optimale Therapie? Hannes Reuter Herzzentrum, Klinik III für Innere Medizin Seite 1 Patienten mit Typ 2-Diabetes haben gehäuft ischämische
Adipositas-Chirurgie aktueller wissenschaftlicher Stand. S. Theodoridou Krankenhaus Sachsenhausen Frankfurt a.m.
 Adipositas-Chirurgie aktueller wissenschaftlicher Stand S. Theodoridou Krankenhaus Sachsenhausen Frankfurt a.m. Adipositas Epidemie unserer Zeit WHO (Weltgesundheitsorganisation) bewertet die Apidositas
Adipositas-Chirurgie aktueller wissenschaftlicher Stand S. Theodoridou Krankenhaus Sachsenhausen Frankfurt a.m. Adipositas Epidemie unserer Zeit WHO (Weltgesundheitsorganisation) bewertet die Apidositas
Edoxaban als potenzielle künftige Therapieoption zur Schlaganfall- und Thromboseprophylaxe
 DGK 2015: NOAKs im Fokus Edoxaban als potenzielle künftige Therapieoption zur Schlaganfall- und Thromboseprophylaxe Mannheim (8. April 2015) Seit die Vitamin-K-Antagonisten (VKA) ihre Alleinstellung in
DGK 2015: NOAKs im Fokus Edoxaban als potenzielle künftige Therapieoption zur Schlaganfall- und Thromboseprophylaxe Mannheim (8. April 2015) Seit die Vitamin-K-Antagonisten (VKA) ihre Alleinstellung in
ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION
 Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Definition 2 Thrombose: Lokalisiertes
Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Definition 2 Thrombose: Lokalisiertes
Hypothermie nach Reanimation
 Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Hypothermie nach Reanimation Kühlen oder nicht Kühlen? Dr. Peter Stratil Kardiopulmonale Reanimation Postreanimationsbehandlung ERC 2015 TTM in Postreanimationsbehandlung TTM ist empfohlen für alle Erwachsenen
Venöse Thromboembolien
 8. Jahrgang, 3. Ausgabe 2014, 77-91 - - - Rubrik Fortbildungsartikel - - - Venöse Thromboembolien Fallbeispiel Pathophysiologie Epidemiologie Symptome und Spätfolgen Risikofaktoren Prävention und Therapie
8. Jahrgang, 3. Ausgabe 2014, 77-91 - - - Rubrik Fortbildungsartikel - - - Venöse Thromboembolien Fallbeispiel Pathophysiologie Epidemiologie Symptome und Spätfolgen Risikofaktoren Prävention und Therapie
Thrombozytopenie: Wann transfundieren?
 Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
Thrombozytopenie: Wann transfundieren? Heiko Rühl Institut für Experimentelle Hämatologie und Transfusionsmedizin Universitätsklinikum Bonn IAKH Jahreskongress 2013 Thrombozytopenie: Wann transfundieren?
tumorassoziierte venöse Thromboembolien
 Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Perioperative venöse Thromboembolie-Prophylaxe bei neurochirurgischen Patienten
 Originalie Perioperative venöse Thromboembolie-Prophylaxe bei neurochirurgischen Patienten GERHARD PINDUR, UNIVERSITÄTSKLINIKUM DES SAARLANDES, INSTITUT FÜR KLINISCHE HÄMOSTASEOLOGIE UND TRANSFUSIONSMEDIZIN,
Originalie Perioperative venöse Thromboembolie-Prophylaxe bei neurochirurgischen Patienten GERHARD PINDUR, UNIVERSITÄTSKLINIKUM DES SAARLANDES, INSTITUT FÜR KLINISCHE HÄMOSTASEOLOGIE UND TRANSFUSIONSMEDIZIN,
Bisphosphonate und der RANKL-Antikörper Denosumab
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome D Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2011: Diel / Fehm/ Friedrich/
Diagnostik und Therapie primärer und metastasierter Mammakarzinome D Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2011: Diel / Fehm/ Friedrich/
Myositis - Erfahrungen mit Immunglobulintherapie
 Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Schlaganfalldie Akutversorgung. Franz Stefan Höger LSF Graz Steirische Gesundheitskonferenz am
 Schlaganfalldie Akutversorgung Franz Stefan Höger LSF Graz Steirische Gesundheitskonferenz am 11.6.2013 Schlaganfall- Inzidenz als Funktion des höheren Lebensalters Ansteigender Anteil der Älteren in der
Schlaganfalldie Akutversorgung Franz Stefan Höger LSF Graz Steirische Gesundheitskonferenz am 11.6.2013 Schlaganfall- Inzidenz als Funktion des höheren Lebensalters Ansteigender Anteil der Älteren in der
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
TSH-Referenzwerte im Wandelunterer
 2. Steyrer Adventtreffen 2008 NUKLEARMEDIZIN INTERAKTIV 11.12. 13.12.2008 TSH-Referenzwerte im Wandelunterer Grenzwert Bewertung aus nuklearmedizinischer Sicht C. Schümichen Klinik und Poliklinik für Nuklearmedizin
2. Steyrer Adventtreffen 2008 NUKLEARMEDIZIN INTERAKTIV 11.12. 13.12.2008 TSH-Referenzwerte im Wandelunterer Grenzwert Bewertung aus nuklearmedizinischer Sicht C. Schümichen Klinik und Poliklinik für Nuklearmedizin
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten
 Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
